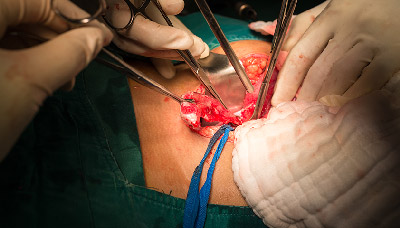
Что такое аппендицит
Аппендицит — это воспаление аппендикса, небольшого отростка на стыке толстой и тонкой кишки. Аппендикс расположен в нижней части живота справа, его длина около 10 см.
Учёные до сих пор не пришли к согласию, какую функцию выполняет аппендикс: одни считают, что в нём хранится запас полезных бактерий, которые помогают кишечнику восстанавливаться после расстройства; другие — что аппендикс производит антитела; третьи — что эта часть тела выродилась в процессе эволюции и уже не несёт значимых функций. Удаление аппендикса не вызывает видимых изменений в работе организма.
Виды аппендицита
Аппендицит классифицируют по форме течения, а также по наличию и по типу осложнений.
По форме течения:
- катаральный (простой, поверхностный);
- флегмонозный (гнойный);
- сопровождающийся эмпиемой (значительным скоплением гноя);
- гангренозный (с отмиранием тканей);
- вторичный (возникающий на фоне другого заболевания, например воспаления в брюшной полости).
По наличию осложнений:
- Острый неосложнённый аппендицит. Это самый благоприятный вариант течения заболевания. Удаление аппендикса в таком случае считается рутинной операцией, после которой пациент относительно быстро восстанавливается и возвращается к обычному образу жизни.
- Острый осложнённый аппендицит. Эта форма, как правило, развивается, если не удалось вовремя поставить диагноз и начать лечение. В этом случае процесс удаления становится более сложным, а прогноз — менее благоприятным.
По характеру осложнений:
- перфорация червеобразного отростка (нарушение целостности его стенки с распространением воспаления в брюшную полость);
- аппендикулярный инфильтрат (выявленный до или во время операции);
- периаппендикулярный абсцесс (отграничение гнойного образования);
- перитонит (воспаление брюшины);
- пилефлебит (тромбоз вены, по которой кровь течёт от желудка и кишечника к печени);
- забрюшинная флегмона (нагноение и отмирание тканей в забрюшинном пространстве).
Причины аппендицита
Воспаление возникает, если просвет аппендикса перекрыт. Такое состояние могут вызвать:
- порция затвердевшего кала,
- инородное тело,
- воспалённые ткани или лимфоузлы,
- опухоль,
- паразиты.
Иногда причины воспаления аппендикса остаются неуточнёнными.
Скопившиеся в замкнутом пространстве бактерии быстро размножаются, в результате чего аппендикс воспаляется и наполняется гноем.
Если аппендицит не начать лечить как можно скорее, это может привести к опасным для жизни состояниям.
Кто в группе риска
С аппендицитом сталкивается от 7 до 12% населения России. Воспаление может развиться в любом возрасте, но у детей до 2 лет встречается крайне редко. Наиболее часто аппендицит развивается в возрасте от 10 до 30 лет.
Симптомы аппендицита
Главный признак аппендицита — боль в животе. Чаще всего она возникает в районе пупка, а затем смещается ниже и нарастает с развитием воспаления. Боль при аппендиците усиливается при кашле или чихании, резких движениях или смене положения во сне.
Несмотря на то что аппендикс у большинства людей находится в нижней правой части живота, он также может иметь атипичное расположение: в левой половине брюшной полости, правой поясничной области или в малом тазу. Это значит, что болевые ощущения могут также локализоваться в других частях живота.
Сильная боль в животе — это повод немедленно обратиться к врачу. Своевременная диагностика аппендицита снижает вероятность опасных осложнений.
Распространённые симптомы и признаки аппендицита:
- боль в животе;
- отсутствие аппетита;
- тошнота или рвота, следующая за резкой болью в животе;
- вздутие живота;
- постепенное повышение температуры тела.
Более редкие симптомы аппендицита:
- острая или тупая боль в спине,
- боль при мочеиспускании,
- сильные спазмы в животе,
- запор или диарея.
При подозрении на аппендицит нельзя пить и есть, принимать препараты от изжоги или слабительное. Нельзя использовать местное тепло (прикладывать к животу грелку). Нельзя принимать обезболивающие препараты без разрешения врача.
Диагностика аппендицита
Диагностировать аппендицит бывает непросто. Его симптомы могут напоминать обострение жёлчнокаменной или мочекаменной болезни, воспаление мочевыводящей системы или болезнь Крона, кишечную инфекцию, гастрит, воспаление яичников.
Для диагностики аппендицита врач проводит полный осмотр пациента, обращая внимание на следующие признаки:
- температура тела (37–38 °C при неосложнённом аппендиците, озноб при гнойном воспалении);
- учащение сердцебиения;
- состояние живота.
Во время осмотра врач обращает внимание на особые признаки, которые указывают на аппендицит.
Специфические признаки аппендицита:
Положение пациента. Обычно человек с аппендицитом принимает позу эмбриона (лёжа на правом боку с согнутыми и подтянутыми к животу ногами). При этом форма живота, как правило, не изменена. Если заболевание только началось, передняя брюшная стенка участвует в дыхании. Но чем сильнее развивается воспаление, тем больше при дыхании отстаёт правая половина передней брюшной стенки.
Симптом Мак-Берни. При пальпации живота пациента врач надавливает на точку, расположенную посередине между пупком и передним верхним костным выступом на конце крыла подвздошной кости справа. Болезненность при нажатии на эту точку называется симптомом Мак-Берни.
Перитонеальные симптомы
Для диагностики аппендицита врач оценивает перитонеальные симптомы — болезненность при пальпации живота. Она указывает на перитонит (воспаление брюшины), которым может сопровождаться аппендицит.
Симптом Щёткина — Блюмберга — острая боль при резком отведении руки от передней брюшной стенки;
Симптом Воскресенского — боль при быстром проведении ладонью по передней брюшной стенке поверх одежды;
Симптом Ровзинга — боль в правой подвздошной области при толчкообразном движении во время глубокой пальпации левой подвздошной области;
Псоас-синдром: если поднять разогнутую правую ногу лёжа на левом боку, возникает боль внизу живота справа;
Ослабление перистальтических шумов в правой половине живота по сравнению с левой.
Результаты лабораторных и инструментальных исследований
Для подтверждения диагноза используют лабораторные и инструментальные исследования:
- общий анализ крови, а также исследование на С-реактивный белок (чтобы понять, есть ли в организме воспаление),
- анализ мочи (позволяет исключить инфекции мочевыделительной системы),
- компьютерную томографию брюшной полости,
- ультразвуковое исследование брюшной полости.
3.9.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

1.50. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

9.1. 
1 день

В некоторых случаях, когда невозможно определить природу боли в животе, врач может назначить диагностическую лапароскопию, даже если не уверен, что причина в воспалённом аппендиксе.
Осложнения аппендицита
Аппендицит может вызвать осложнения — чаще всего они встречаются, если человек обратился за помощью слишком поздно или если врач поставил неверный диагноз.
Разрыв аппендикса
В некоторых случаях аппендикс разрывается от нарастающего давления и гной поступает в брюшную полость.
Симптомы разрыва аппендикса:
- боль перестаёт локализоваться в правой части живота и распространяется по всей брюшной полости;
- температура тела резко повышается (может доходить до 40 °C).
Это состояние опасно для жизни, нужно немедленно обратиться к врачу.
Перитонит
Это редкое осложнение является одним из самых опасных.
Выход гноя в брюшную полость после разрыва аппендикса в некоторых случаях вызывает воспаление оболочки, выстилающей брюшную полость (брюшины). Это состояние может привести к угрожающим жизни последствиям.
Лечение аппендицита
Подавляющее большинство случаев аппендицита требуют срочного оперативного вмешательства. Если осложнения не позволяют провести операцию сразу, назначают антибактериальную терапию и отвод гноя через дренаж.
Удаление аппендикса
Удаление аппендикса нужно произвести как можно скорее: откладывать опасно для жизни. Одновременно с операцией назначают курс антибактериальной терапии, чтобы снять воспаление. Удаление проводят под общим наркозом.
Предпочтительный метод операции — лапароскопический. Это значит, что для удаления аппендикса хирургические инструменты вводятся через три небольших прокола в брюшной полости. Но в некоторых случаях требуется полостная операция.
Аппендикс удаляют открытым способом (полостная операция) или через несколько проколов в брюшной стенке (лапароскопическая операция)
Осложнения после операции и их симптомы
Если после операции по удалению аппендикса возник один из следующих симптомов, нужно срочно обратиться к врачу:
- неконтролируемая рвота;
- нарастающая боль в животе;
- головокружение, предобморочное состояние;
- кровь в рвоте или моче;
- усиливающаяся боль и покраснение в области операционного шрама;
- повышение температуры;
- нагноение в ране.
Диета после операции
Главная цель диеты после удаления аппендикса — избежать образования запоров и боли в кишечнике и помочь организму скорее восстановиться. В течение месяца после завершения лечения рекомендуется:
- ограничить потребление овощей и фруктов;
- исключить из рациона продукты, богатые эфирными маслами, тугоплавкие жиры, жареные блюда, продукты, богатые холестерином и пуринами;
- чтобы исключить проблемы со стулом, рекомендуется пить много жидкости и отдавать предпочтение мягкой, обработанной пище.
Прогноз и профилактика аппендицита
Предотвратить аппендицит невозможно, но, так как успешность лечения зависит от своевременной диагностики, важно знать о симптомах воспаления и вовремя обращаться за помощью.
Чем быстрее провести операцию по удалению аппендикса, тем меньше вероятность осложнений. Осложнения вероятны, если с момента возникновения острого воспаления прошло более двух суток.
Аппендицит встречается реже у людей, в рационе которых содержится много клетчатки. Источники клетчатки — это фрукты, овощи и цельнозерновые продукты.
Аппендицит при беременности
Острый аппендицит во время беременности требует экстренного хирургического вмешательства. Своевременное удаление воспалённого участка позволяет спасти жизнь матери и плода.
Симптомы аппендицита у беременных
У беременных женщин боль при аппендиците может ощущаться в верхней части живота, так как расположение аппендикса по мере роста плода меняется.
Диагностика аппендицита у беременных
Чтобы избежать ошибки, диагностика аппендицита у беременных проводится совместно с акушером-гинекологом. Применяется физический осмотр, лабораторные и инструментальные исследования.
Аппендицит у детей
Как правило, аппендицит возникает у детей и подростков в возрасте 5–20 лет. У малышей это состояние встречается гораздо реже.
У детей и взрослых симптомы, диагностика и методы лечения аппендицита похожи.
Послеоперационное восстановление у детей
Восстановление после операции при неосложнённом аппендиците проходит достаточно быстро. Боль в области раны может доставлять сильный дискомфорт, в этом случае предлагают обезболивающие на основе парацетамола или ибупрофена.
После удаления аппендикса ребёнок может нормально есть, пить и принимать душ. К занятиям в школе возвращаются в среднем через неделю после выписки.
Послеоперационные осложнения у детей
После лечения аппендицита есть риск развития воспаления или непроходимости кишечника и нагноения раны. Нужно обратиться к врачу, если появились такие симптомы:
- повышение температуры тела выше 38,5 °C;
- покраснение, нагноение или боль в области послеоперационного шва;
- нарастающая боль, при которой не помогают обезболивающие средства.
Выпускник медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
Новое исследование демонстрирует, что пациенты с острым аппендицитом, которые прошли успешное лечение антибиотиками и аппендэктомией, имеют одинаковое качество жизни в долгосрочной перспективе. Только люди, которые сначала получали лекарственную терапию, а затем прошли операцию, значительно меньше удовлетворены результатами лечения.
Ученые считают, что аппендицит можно вылечить таблетками
Аппендицит – это воспаление маленького червеобразного отростка слепой кишки. Если это состояние не лечить, оно прогрессирует с образованием тазового абсцесса. Чтобы не допустить осложнений, выявив острый аппендицит, большинство врачей немедленно проводят операцию аппендэктомии. Однако применение антибиотиков позволяет решить эту проблему без хирургического вмешательства.
В новом исследовании участие приняли 423 пациента из Финляндии, госпитализированные с диагнозом неосложненный острый аппендицит. Половина пациентов прошла хирургическое лечение, в то время как вторую половину врачи лечили антибиотиками. Около 60% пациентов, получавших антибиотики, полностью выздоровели. Остальным 40% после медикаментозной терапии все же потребовалась операция.
Пациенты с двухэтапным лечением разочаровались
За состоянием всех участников исследования медики наблюдали на протяжении 7 лет. Пациенты заполняли анкеты, в которых были вопросы о качестве их жизни и удовлетворенности лечением аппендицита. Результаты показали, что пациенты, прошедшие успешное лечение операцией и антибиотиками имеют одинаковые показатели удовлетворенности своим лечением и одинаковое качество жизни.
Однако те пациенты, которые сначала лечились антибиотиками, а потом перенесли аппендэктомию, были менее удовлетворены своим лечением. Это связано с тем, что после завершения антибиотикотерапии большинству из них пришлось проводить полостную операцию. Тем же, кто был сразу направлен на хирургический стол, обычно проводилось щадящее вмешательство методом лапароскопии.
Эти результаты, с одной стороны, демонстрируют высокую эффективность современных антибиотиков в терапии аппендицита, а с другой – говорят о том, что лапароскопия остается приоритетным методом лечения.
Опубликовано: 05.10.2021 13:40:00 Обновлено: 05.10.2021 Просмотров: 529093

Аппендицит – острое воспаление слепой кишки, поражающее ее червеобразный отросток (аппендикс). Этот анатомический орган не является рудиментом, как считалось раньше. Он несет иммунную функцию и участвует в формировании кишечной микробиоты, поэтому недавняя «мода» на профилактическую аппендэктомию не имела под собой реальной клинической почвы. Тем не менее при воспалении аппендикса с ним необходимо расставаться хирургическим путем.
Заболевание имеет инфекционное происхождение, развивается быстро и требует неотложной хирургической помощи. Острый аппендицит находится в группе 7 нозологических форм, объединенных в симптомокомплекс «Острый живот», занимая в его структуре долю в 27,7% [1]. Частота встречаемости острого аппендицита в Европе составляет 12 случаев на 100 человек, ежегодно в России проводится более 220000 операций, а летальность составляет 0,13% [2].
Аппендицит может случиться с человеком любого возраста и пола, ранее преимущественно у лиц от 10 до 19 лет, но в последние годы заболеваемость аппендицитом увеличилась в возрастной группе от 30 до 69 лет [1].
Острый аппендицит может быть катаральным (простым, без осложнений), гангренозным, флегмонозным, с эмпиемой аппендикса, первичным или вторичным.
Причины аппендицита
Воспалительный процесс обычно связан с наличием инфекции, преимущественно бактериального происхождения.
Факторы, способствующие воспалению:
- каловые камни;
- снижение пассажа по кишечнику с застоем кала;
- глисты;
- новообразования;
- тромбоз аппендикулярной артерии.
В результате повышается давление в просвете кишки, что способствует росту патогенных микроорганизмов.
Симптомы аппендицита
Классические признаки острого аппендицита:
- рвота и тошнота, в основном, в первые часы болезни;
- боли в животе;
- сухость во рту, обложенный язык;
- отсутствие аппетита;
- принятие позы эмбриона (свернувшись «калачиком» на больном боку);
- отставание правой стороны живота при дыхании;
- боль в правой нижней части живота при поднимании прямой ноги вверх из положения на левом боку;
- боль при нажатии между пупком и подвздошной костью;
- боль при отпускании ладони после надавливания на живот.
Основным симптомом аппендицита является боль в правой нижней части живота, внезапно появившаяся, ноющая, постоянная, сначала неопределенной локализации, но затем сконцентрировавшаяся около пупка справа.
С какой именно стороны аппендицит дает боли, зависит от анатомических особенностей расположения червеобразного отростка. Это может быть следующая локализация:
- справа вниз от пупка;
- правое подреберье;
- ближе к срединной линии справа от пупка;
- в правой нижней части живота, ближе к мочевому пузырю;
- иногда боль отдает в правый тазобедренный сустав и правое бедро;
- изредка при аппендиците болит слева от пупка или в области желудка.
При аппендиците беременных на поздних сроках боли локализованы в правом боку или правом подреберье, так как беременная матка смещает все органы.
Наибольшую проблему представляют атипичные формы аппендицита. Около трети случаев протекают без традиционных признаков аппендицита, маскирующегося под иные заболевания, что особенно актуально для женщин фертильного возраста. Могут присоединяться расстройства мочеиспускания, заболевания желчного пузыря, понос, очень высокая температура тела, гинекологические заболевания.
Осложнения острого аппендицита:
- разрыв червеобразного отростка;
- аппендикулярный инфильтрат или абсцесс (нагноение червеобразного отростка);
- забрюшинная флегмона (нагноение в забрюшинном пространстве);
- перитонит (воспаление брюшины);
- пилефлебит (воспаление вен слепой кишки);
- сепсис (заражение крови).
Погибают от аппендицита дети и лица пожилого, старческого возраста, имеющие хронические заболевания сердечно-сосудистой системы, сахарный диабет, новообразования.
Отсутствие лечения также приводит к летальному исходу, сам по себе аппендицит пройти не может. Увеличивает риск смерти и позднее обращение. В Санкт-Петербурге, например, в первые сутки обращаются к врачу лишь 67% больных с аппендицитом [1].
Аппендицит у детей
Наибольшая заболеваемость приходится на возраст от 9 до 12 лет, а в целом острый аппендицит случается у 3-6 из 1000 детей [3]. Аппендицит у детей старше 3 лет протекает практически так же, как и у взрослых.
Для пациентов младшего возраста характерны:
- длительная локализация боли в эпигастрии, затем – по всем отделам живота;
- запор или многократный понос;
- многократная рвота;
- беспокойство, плач, отсутствие аппетита;
- лихорадка до 39 °С;
- небольшое вздутие живота, постоянное напряжение мышц брюшной стенки.
У детей, особенно первых трех лет жизни, воспаление формируется быстрее, а осложнения – чаще.
Диагностика аппендицита
- В первую очередь требуется консультация хирурга в первый час госпитализации. Используют специальные диагностические шкалы (AAS, Альварадо, RIPASA).
- При аппендиците у женщин нужна консультация гинеколога.
- При дизурии – консультация уролога.
- УЗИ брюшной полости.
- КТ брюшной полости (беременным при аппендиците вместо КТ делают УЗИ или МРТ).
- Диагностическая лапароскопия – малоинвазивное вмешательство, при котором через небольшой надрез лапароскопом осматривается брюшная полость. Обнаружив признаки аппендицита, переходят к лапароскопической аппендэктомии.
Анализы при аппендиците
- Общий клинический анализ крови (показывает признаки воспаления в виде увеличения СОЭ, С-реактивного белка, лейкоцитоза, нейтрофилеза).
- Общий анализ мочи (для дифференциального диагноза).
- Определение альфа-амилазы в моче (в том числе панкреатической) – этот фермент позволяет выявить воспаление органов брюшной полости.
- Посев экссудата брюшной полости на чувствительность к антибиотикам.
- Гистологическое исследование аппендикса.
Материал для последних двух исследований берут в ходе операции.
Лечение аппендицита
В подавляющем большинстве случаев при остром аппендиците необходима операция. Лишь при аппендикулярном инфильтрате и иногда при беременности начинают с консервативной терапии, то есть внутривенного введения антибиотиков (амоксиклав или цефотаксим с метронидазолом, тигециклин, эртапенем) в течение 2-х суток.
Перед операцией проводят медикаментозную подготовку (устраняют водно-электролитные нарушения, проводят антибиотикотерапию, снимают интоксикацию и боль, проводят профилактику тромбоза).
Удаление аппендицита – аппендэктомия – выполняется как полостная или лапароскопическая операция.
Риск образования тромбов повышается при:
- большом весе;
- возрасте старше 50 лет;
- онкологических заболеваниях;
- инфаркте и инсульте в анамнезе;
- варикозной болезни;
- СКВ и эритремии;
- послеродовом периоде;
- травмах;
- приеме гормональных контрацептивов.
Операция проводится под общим наркозом или проводниковой анестезией.
При осложненном течении антибиотики назначают и в послеоперационном периоде, при катаральном аппендиците этого не требуется. В первые сутки дают лишь жидкую протертую пищу. Пациент выписывается из стационара на 3-4-е сутки, на 5-8-е сутки снимаются швы.
Восстановление после удаления аппендицита
При неосложненном аппендиците восстановление происходит быстро, осложнения предполагают больший срок госпитализации и более длительный период послеоперационной реабилитации.
Факторы, способствующие раннему восстановлению: ранняя диагностика и своевременная операция, отсутствие сопутствующих заболеваний, молодой возраст, отсутствие осложнений.
Факторы риска: поздняя госпитализация, ожирение, пожилой и старческий возраст, перитонит, сепсис, множественные сопутствующие заболевания.
В течение месяца после удаления аппендицита следует:
- ограничить физическую активность, в особенности – нагрузку на мышцы живота;
- соблюдать диету, исключающую овощи, фрукты, эфирные масла, копчености, животные жиры, жареное, острое, продукты, богатые пуринами и холестерином (красное мясо, сало, студень, крепкие бульоны, супы из пакета, копчености, жирная рыба, бобовые, консервы), малину, инжир, виноград, яйца, творог, сливочное масло, маргарин, жирные молочные продукты.
При современном уровне развития медицины аппендицит поддается лечению, но многое зависит от своевременного обращения к врачу и правильного поведения после операции.
Список литературы
- Барсукова, И.М. Острый аппендицит: история и современная организация медицинской помощи// И.М. Барсукова, M.В. Гавщук, А.П Кривов.- текст: непосредственный// Ученые записки СПбГМУ им. И. П. Павлова, 2018.- №3 –С.43-49, DOI: 10.24884/1607-4181-2018-25-3-43-49.
- Клинические рекомендации «Острый аппендицит у взрослых», 2020, Разработчики: Общероссийская общественная ассоциация «Российское общество хирургов», Общероссийская общественная организация «Российское общество эндоскопических хирургов».- Текст: электронный.- URL:
http://общество-хирургов.рф/stranica-pravlenija/klinicheskie-rekomendaci/urgentnaja-abdominalnaja-hirurgija/-ostryi-apendicit-u-vzroslyh-2020.html (дата обращения: 29.09.2021). - Проект клинических рекомендаций «Острый аппендицит у детей», 2016. Разработчик: Российская ассоциация детских хирургов,-Текст: электронный.- URL:
http://www.radh.ru/appendicite_guidelines_new.pdf (дата обращения: 29.09.2021).
Аппендицит: симптомы, где находится, операция
Причины
Классификация
Симптомы
Диагностика
Лечение
Осложнения
Прогноз
Аппендицит – воспаление аппендикса, который представляет собой червеобразный отросток слепой кишки. Он имеет длину от 4 до 10 см, а диаметр от 5 до 7 мм. Аппендикс находится обычно в нижней части правой стороны живота. Его строение аналогично строению остального кишечника: он также имеет стенку из 4-х слоев и толщину, как у любой другой кишки.
Аппендикс не участвует в пищеварении и долгое время считался бесполезным органом. Но было установлено, что его профилактическое удаление в раннем возрасте приводит к развитию хронических кишечных заболеваний и различным инфекциям. В самом отростке есть много лимфоидной ткани, поэтому сейчас считается, что он входит в иммунную систему, и его удаление выполняется лишь при воспалении, представляющем угрозу для жизни.
Острый аппендицит – одно из наиболее распространенных заболеваний в хирургии, однако диагностировать его не так просто. Проблема в том, что симптомы в каждом случае могут несколько отличаться, и приходится дифференцировать эту патологию с множеством других, имеющих похожие проявления.
Аппендицит у детей чаще всего встречается в возрасте от 6 до 12 лет, у взрослых – от 18 до 42 лет, причем у женщин вдвое чаще, чем у мужчин. Общая заболеваемость составляет до 6 человек на 1000 человек населения, что и делает эту патологию самой распространенной в хирургии после панкреатита и холецистита.
Причины и провоцирующие факторы
Несмотря на широкую распространенность заболевания, точные причины аппендицита до сих пор не установлены. Дело в том, что воспаление отростка может вызываться различными причинами, и в каждом случае они индивидуальны. Обычно оно вызывается закупоркой просвета аппендикса и начавшимся в нем воспалительным процессом.
Первопричиной же чаще всего становится невозможность эвакуации из отростка любой попадающей в него пищи, так как перистальтика в нем недостаточна, и он представляет собой узкий глухой карман. Поэтому в него могут попадать любая непереваренная пища, а также любые тяжелые проглоченные предметы, например, зубные пломбы. По статистике, частое употребление мяса тоже повышает процент заболеваемости аппендицитом среди населения.
В аппендиксе быстро начинаются гнилостные процессы, что и вызывает воспаление – острый аппендицит. Процесс начинается со слизистой и распространяется на более глубокие слои, но если причиной стал тромбоз одного из сосудов в аппендиксе, то развивается гангрена, которая исходит из глубоких слоев и быстро охватывает весь орган.
Возбудителями воспалительного процесса обычно становятся анаэробные бактерии, для жизнедеятельности которых не требуется кислород. Они проникают в отросток извне вместе с пищей и вызывают приступ аппендицита в 90% случаев. У людей со слабым иммунитетом возможен другой путь инфицирования – путем переноса бактерий через кровь или лимфу, но такие случаи сравнительно редки.
Также патология может развиться при закупорке отростка гельминтами, каловыми массами или при отеке кишечника, если развилось другое воспалительное кишечное заболевание.
Классификация
Аппендицит бывает разных форм:
- катаральный или простой, он поражает лишь слизистую отростка;
- флегмонозный – задевает все слои, как поверхностные, так и более глубокие;
- гангренозный – с развитием гангрены, то есть омертвения тканей во всех слоях;
- перфоративный – с образованием отверстия в стенке отростка;
- эмпиема – разновидность флегмонозной формы, но отличается тем, что в закупоренном отростке появляется полость с гноем.
Данная система классификации повсеместно используется в России.
Симптомы
Основной симптом аппендицита – это боль, чаще появляющаяся ночью или к утру. Сначала она ощущается в области эпигастрия – слева под ребрами, где расположен желудок. Иногда она имеет разлитой характер, когда пациент не может точно сказать, где болит, так как такая боль при аппендиците слабая, и ее расположение сложно установить.
Первые болезненные ощущения обычно несильные, непостоянные, и могут временами затихать, а потом снова появляются. Возможен спастический характер болей.
Однако спустя 2-3 часа боль становится уже определенной, сильной и постоянной – она смещается в правую область живота, ниже пупка. Такое явление называется симптомом Кохера, и это один из важных признаков аппендицита.
Кроме того, возможны другие проявления в различных сочетаниях и степени выраженности:
- Тошнота, рвота бывает в 70% случаев, из-за раздражения нервных окончаний в брюшине. Рвота обычно однократная или двукратная.
- Повышение температуры – первые 12 часов она обычно держится до отметки 37,5 °С, редко выше. Затем поднимается до 38 °С и выше, с появлением сопутствующих симптомов: озноба, потливости, слабости.
- Жидкий стул обычно бывает при близком расположении аппендикса к прямой кишке и раздражении ее нервных окончаний.
- Учащенное мочеиспускание также происходит при раздражении нервных окончаний мочевого пузыря и мочеточника при близком расположении аппендикса. Чаще бывает у женщин.
- Общая слабость – следствие интоксикации организма.
Каждый из перечисленных симптомов имеет общий характер и сам по себе не дает возможности поставить диагноз. Однако их совокупность позволяет заподозрить воспаление аппендикса с большой вероятностью.
Симптомы в любом возрасте как у женщин, так и у мужчин проявляются одинаково, но у детей они более выражены, что позволяет быстрее установить диагноз.
Перечисленные симптомы – классические, они проявляются при типичном положении отростка, что на практике встречается не всегда.
Аппендикс не всегда располагается строго в правой нижней части брюшной полости. У некоторых людей он бывает и в других местах – это индивидуальные особенности организма и строения кишечника.
До 8% случаев встречается с атипичным расположением, которое имеет собственную классификацию:
- ретроцекальное – позади кишечника;
- подпеченочное – под печенью;
- тазовое – в малом тазу;
- левостороннее – слева.
Соответственно, боли также появляются в различных местах – в правом подреберье, с левой стороны живота, и даже в бедре, смотря с какой стороны аппендицит развивается. Поэтому такая боль может вводить в заблуждение, и атипичные формы аппендицита сложно диагностировать на основе только ее локализации, требуются дополнительные исследования.
Диагностика
Так как проверить аппендицит самостоятельно практически невозможно из-за неоднозначности симптомов, при малейшем подозрении на это заболевание пациент должен быть осмотрен врачом-хирургом.
Врач проводит опрос, оценивает имеющиеся проявления, в том числе симптом Кохера, а также другие типичные для этой патологии диагностические симптомы – Ровзинга, Ситковского, Воскресенского, Образцова, Коупа. Они основаны на появлении или усилении боли в определенном положении пациента или при определенном движении.
Также выполняется анализ крови, где врача особенно интересует уровень лейкоцитов: уже в первый день болезни он повышается до 11-15 тыс/мкл, затем еще больше. В крови появляются незрелые лейкоциты, увеличивается количество эозинофилов.
Из инструментальных методов при диагностике аппендицита используется УЗИ, но этот метод не дает гарантий, однако позволяет исключить многие другие заболевания с похожими проявлениями. УЗИ позволяет подтвердить или исключить аппендицит на 90%.
Более надежен метод КТ, его информативность составляет 95%.
При диагностике воспаление аппендикса дифференцируют с другими патологиями брюшной полости: почечной коликой, пиелонефритом, холециститом, панкреатитом, гастроэнтеритом и некоторыми другими. Иногда требуются дополнительная консультация других профильных специалистов и проведение дополнительных исследований для исключения похожих патологий.
Лечение
Обычно лечение аппендицита выполняется одним методом – удалением. Операция проводится разными способами, однако предпочтительнее лапароскопия аппендицита, как более щадящий способ.
Но многое определяется тяжестью состояния пациента, сроками, в которые он попал в больницу, и развившимися осложнениями. Так, на 3-4-е сутки воспаления, если уже возник гнойный перитонит, операция выполняется только с разрезом, так как требуется полная дезинфекция брюшной полости, что невозможно сделать лапароскопическим методом.
При развитии аппендикулярного инфильтрата операцию откладывают, и назначается антибиотикотерапия. Также выполняется дренирование инфильтрата для выведения гнойного содержимого из него. Дренаж в некоторых случаях устанавливается на несколько месяцев. В случае аппендикулярного абсцесса также сначала проводится лечение антибиотиками, а удаление аппендикса выполняется позже – спустя 1-3 месяца.
При катаральном аппендиците отросток удаляется, и курс антибиотиков не требуется, а при флегмонозном или гангренозном они назначаются всегда, сразу после операции. Также в ходе операции берется материал из аппендикса и выполняется посев для изучения микрофлоры и ее чувствительности к антибиотикам – для дальнейшей коррекции лечения.
После удаления аппендицита на период восстановления назначается ограничение тяжелой физической нагрузки на 2-3 месяца. Диета после аппендицита используется щадящая: пища не должна раздражать кишечник, пока не произойдет заживление.
Осложнения
Воспаление аппендикса в первую очередь опасно своими последствиями. Уже спустя 2 суток возможно развитие осложнений:
- перитонита – воспаления брюшины, которое быстро приобретает гнойный характер и приводит к летальному исходу;
- аппендикулярного абсцесса – образования ограниченного гнойника внутри брюшины при разрыве отростка;
- абсцессов брюшной полости – отдельных гнойников;
- флегмоны – обширного воспаления тканей брюшной стенки с образованием гноя;
- пилефлебита – септического тромбофлебита вен;
- сепсиса – общего заражения крови.
Все эти осложнения крайне опасны для жизни и требуют немедленного лечения.
Прогноз
При отсутствии осложнений и быстром обращении в больницу прогноз хороший – пациент проводит в больнице всего несколько дней и быстро возвращается к привычной жизни.
При развитии перитонита и других опасных осложнений прогноз зависит от их тяжести и объемов хирургического вмешательства. Поэтому при первом подозрении на аппендицит следует обращаться в больницу или вызвать «Скорую».
Главный врач «Поликлиника.ру» на Сухаревской, хирург
отзывы оставить отзыв
Клиника
м. Сухаревская
Записаться на прием
Отзывы
МАРИНА
15.02.2022 00:15:55
Уважаемый Юлий Сергеевич! Хочу от всей души выразить Вам огромную благодарность за очень грамотный,профессиональный подбор медицинского персонала. Я лечусь в клинике с января 2019 года. Очень часто писала слова благодарности врачам,которые действительно искренне любят свою работу. Очень внимательно,добродушно относяться к пожилым,больным людям. У меня 35 летний стаж в народном образовании,я также искренне любила свою работу, всех своих студентов без исключения!Вы действительно руководитель С БОЛЬШОЙ БУКВЫ!! (КАКАЯ ГОЛОВА У РЫБЫ,ТАКИЕ И БУДУТ ПЛАВНИКИ (регулирующие движение)! Вы смогли подобрать молодых специалистов,, которых по праву в народе говорят;»ВРАЧ ОТ БОГА»! 1. Грицанчук А. М. кардиолог 2. Гавлия Г. Т. терапевт 3. Шкляр А. А. гинеколог 4. Маркелов Г. В. невролог 5. Демина Е. С. невролог 6. Безвербная И. С. врач физиотерапевт 7. Костродымова О.Б.врач физиотерапевт 8. Савилов И. П. врач уролог 9. Мурашко А. А врач УЗИ 10. Кукушкин В. Н. врач УЗИ 11. Ахмедова Э. Ф. гастроэнтеролог.эндоскопист. Приятно радует слаженная работа персонала, молодых специалистов на ресепшене. Дежурные администраторы, все молодые люди без исключения,очень грамотно,на самом высоком профессиональном уровне,записывают к специалистам по дням,по часам,как по расписанию,как мне удобно.И это Юлий Сергеевич ваш,как руководителя клиники,достигнутый результат такой профессиональной работы молодых администраторов. Так же хочу отметить прекрасную работу медсестёр в процедурном кабинете (особенно медсестру Залину ,к сожаленью не знаю фамилию). Юлий Сергеевич вы смогли подобрать очень сильную, профессиональную команду добрых,отзывчивых профессионалов своего дела!!Желаю процветания моей любимой клинике. Всему составу клиники крепкого, крепкого здоровья,благополучия и удачи во всём. С огромным уважением! Ваша пациентка Румянцева Марина Дмитриевна. 15.02.2022 год.
Татьяна
08.02.2023 17:21:20
Огромная благодарность Юлию Сергеевичу за Огромное спасибо Юлию Сергеевичу за индивидуальный подход к каждому пациенту, человечность и готовность оказать содействие и войти в положение, когда это необходимо! Юлий Сергеевич очень нам помог ускорить получение результата обследования, что для нас очень критично ввиду проведения срочной операции. В целом очень хорошая клиника, лечусь там сама по ДМС и вожу теперь туда маму, отличные врачи! За несколько лет только положительные впечатления!
Услуги
- Название
- Прием (осмотр, консультация) врача-специалиста к.м.н.3300
- Прием, консультация врача хирурга для выдачи заключения перед операцией2300
Статьи о здоровье
Наши врачи
Номер 1. Аппендицит от семечек и жвачки – миф или реальность?
Семена подсолнечника содержат массу полезных для человека компонентов – витамин Е, магний, жирные кислоты. Очищенное семя легко усваивается, а шелуха перевариться не может. Многие люди утверждают, что именно после употребления семечек возник приступ. Мнение врачей таково: у всех людей организм отвечает на это по-своему, поэтому лучше кожуру не проглатывать в качестве перестраховки, а есть только «косточки», то есть сами семена. Так что можно сделать вывод, что отчасти это не легенда, а правда.
Номер 2. Употребление мяса повышает риск
Доля правды в этом утверждении есть, потому что избыток мяса в рационе приводит к усилению процессов гниения и брожения в кишечнике. Однако без него человеку обходиться очень трудно, потому что организму нужны белки, аминокислоты, микроэлементы, содержащиеся в мясе. Поэтому выбирать что-то одно – растительную пищу или мясо – не стоит, все хорошо в меру и во всем нужен баланс.
Номер 3. Болеют только дети и подростки
Воспаление аппендикса находится на верхних строчках «хит-парада» болезней брюшной полости и среди поводов обращения к хирургу. Этому заболеванию подвержены и дети, и старики. Даже в 80 лет может случиться приступ. Однако маленькие дети более уязвимы перед аппендицитом, потому что часто проглатывают жвачки, детали игрушек, косточки, волосы и даже песок.
Номер 4. Симптомы одинаковы у всех
Сначала появляется боль под ложечкой, потом она смещается к правой подвздошной области, затем поднимается температура тела, появляется тошнота, был эпизод рвоты – это типичные симптомы и последовательность развития приступа. Однако далеко не всегда это происходит именно так. Аппендицит даже получил название «обезьяна брюшной полости», ввиду того, что заболевание может «выскочить» где угодно. Чтобы поставить диагноз врач осматривает и опрашивает больного, проводится УЗИ и при необходимости КТ.
Номер 5. Нужно сразу оперировать
При подтверждении диагноза нужна экстренная операция. В некоторых иностранных работах обсуждается возможность применения антибактериальной терапии или временного отказа от хирургического вмешательства в ночное время. Однако принятая в России тактика удерживает цифры летальности очень низкими, поэтому, по нашему мнению, она верна.
Номер 6. Аппендицит бывает хроническим
Хроническим это заболевание не бывает. Исходов может быть два:
- Аппендикс разрывается и развивается перитонит.
- Воспаленный аппендикс отгораживается от брюшной полости тканями тела больного. Так формируется плотный инфильтрат, который либо гноится с последующим абсцессом, что требует экстренной операции, либо на фоне консервативного лечения рассасывается. Во втором случае все равно нужно удалить аппендикс через 4 месяца в плановом порядке.
Номер 7. Полезно раннее удаление
Лучшая операция – это несделанная операция, как сказал один хирург. Поэтому удалять аппендикс заранее сегодня полностью прекратили, чтобы исключить другие осложнения.
Номер 8. Перитонит и аппендицит – это одно и то же
Нет, перитонит – это осложнение аппендицита, то есть воспаления аппендикса, которое вызывает обширное воспаление в брюшной полости.