Что такое деформация грудной клетки и как ее лечить
Деформация грудной клетки — изменение нормальной физиологической формы грудной клетки, которое носит врожденный или приобретенный характер. Патология затрагивает костно-мышечный каркас верхней части туловища. Выделяют следующие виды врожденных деформаций:
- воронкообразную: грудина, передние отделы рёбер и межрёберных хрящей западают, это происходит из-за генетической патологии структуры хрящей и соединительной ткани;
- килевидную: реберные хрящи чрезмерно разрастаются и грудина выступает вперёд, приобретая форму киля, что происходит из-за генетического сбоя.
Приобретенные деформации делятся на следующие виды:
- эмфизематозную грудную клетку, которая развивается при хронической эмфиземе лёгких, и проявляется бочкообразной формой груди;
- паралитическую, при которой переднезадний и боковой размеры груди уменьшаются, а межрёберные промежутки увеличиваются из-за хронических болезней лёгких и плевры;
- ладьевидную, при которой в верхней и средней частях грудины образуется ладьевидное углубление из-за сирингомиелии;
- кифосколиотическая, спровоцированную выраженным изменением формы позвоночника из-за его туберкулёза и ряда других болезней.
Методы лечения деформации грудной клетки
Консервативное лечение
Эффективно только на начальных стадиях патологии, и только для некоторых её видов, например килевидной или воронкообразной деформации. Включает следующие лечебные мероприятия:
- лечебную физкультуру и плавание со специальными упражнениями для тренировки мышечного корсета;
- ношение ортезов, специальных компрессионных систем, которые придают грудной клетке нормальную форму за счет компрессии;
- лечебный массаж, направленный на разработку мышц.
Хирургическое лечение
Врач применяет одну из специальных методик коррекции реберно-мышечных дефектов, расщелины груди. Операции проводятся преимущественно в детском и подростковом возрасте, когда кости и хрящи еще пластичные и относительно легко поддаются коррекции и дальнейшему восстановлению.
Статью проверил
Дата публикации: 16 Марта 2021 года
Дата проверки: 02 Января 2023 года
Содержание статьи
Лечение деформации грудной клетки в клиниках ЦМРТ
Пройти лечение деформаций грудной клетки вы можете в клиниках сети ЦМРТ. Мы принимаем детей, подростков и взрослых пациентов, проводим комплексную диагностику и определяем возможность проведения консервативного лечения и целесообразность операции.
Чтобы записаться на приём к врачу, позвоните или заполните заявку на сайте.
Методы диагностики
Точная диагностика позволяет верно определить заболевание на ранних стадиях и назначить подходящее лечение. Мы описываем современные высокоточные способы, безопасные для организма.
К какому врачу обратиться
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Безоперационная коррекция воронкообразной деформации грудной клетки
при помощи вакуумного колокола Vacuum Bell
Описание
Воронкообразная деформация грудной клетки (синонимы — грудь сапожника, вогнутая грудь, вогнутая деформация, pectus excavatum) — это заднее углубление нижней трети или половины грудины и заднее отклонение реберных хрящей, обычно возмникающее между третьим и восьмым ребрами. Деформация может быть симметричной или асимметричной, что свидетельствует о вращении грудины [1]. Причины воронкообразной деформации грудной клетки неизвестны. Многие механизмы патогенеза были предложены и включают изменение внутриматочного давления, аномалии диафрагмы или агенезию диафрагмы. Скорее всего, большую роль играют биохимические или соединительнотканные свойства реберных хрящей. Деформация может быть связана со сколиозом (до 20% случаев) [2], синдромом Марфана (2%) и врожденными пороками сердца. Существует значительная семейная картина случаев ВДГК у пациентов с воронкообразной деформацией грудной клетки (до 43% пациентов демонстрируют случай в своей семье), хотя выявить прямую наследственность не представляется возможным. Данная патология чаще встречается у мальчиков (мужчин), чем у девочек (женщин): 3:1 [3].
С 2015 г. в практику внедрена система внутриутробного выявления различных вариантов деформации грудной клетки (файл pdf на английском языке).
Ранее основным методом по устранению западения грудной клетки — воронки — была высоко травматичная хирургия в виде операции М. Равича. Долгосрочные последствия этой операции были противоречивы, некоторые операции приводили к ухудшению внешнего вида и снижению пластичности грудной стенки. В результате лечение воронкообразной деформации грудной клетки эволюционировало в малоинвазивную видеоторакоскопическую операцию Насса, а также в коррекцию воронкообразной деформации грудной клетки при помощи вакуумного колокола, проведено значительное количество моно- и многоцентровых исследований, доказавших эффективность обоих методов [4] [5]. В настоящее время операция Насса и вакуумная коррекция воронкообразной деформации являются «золотым стандартом» лечения пациентов и за два десятилетия активных разработок доказали свою эффективность.
Более подробно ознакомится с тем, что из себя представляет воронкообразная деформация грудной клетки, вы можете на этом сайте в разделе Безоперационная коррекция ВДГК — Принципы работы вакуумного колокола, а также на нашем сайте в республике Узбекистан: plastika.uz.
Вы можете написать мне на личный телефон +7 918 990-8888 (WhatsApp , Telegram ), прислать данные компьютерной томографии, фотографии пациента на электронную почту admin@markushin.doctor, записаться на консультацию, чтобы подробнее узнать о возможностях малоинвазивной коррекции воронкообразной деформации грудной клетки, а также особенностях использования вакуумного колокола для коррекции ВДГК.
Что из себя представляет вакуумный колокол Vacuum Bell для безоперационной коррекции воронкообразной деформации грудной клетки
Вакуумный колокол — это собирательное понятие для целой группы внешних устройств, состоящих из толстого оргстекла с угловым коннектором в его (стекла) центральной части, необходимым для подключения шланга, который в свою очередь соединяется с грушей, создающей разряжение в колоколе, а также толстого слоя эластичного пищевого силикона (толщина слоя силикона также варьирует от типа модели и степени деформации грудной клетки).
В принципе работы устройства — действие вакуума внутри колокола достаточно сильное для того, чтобы преодолеть сопротивление со стороны костей, хрящей и связок, которые в совокупности образуют грудную впадину. Однако внутренние мышцы, включая диафрагму и поперечную мышцу груди, стремятся сохранить состояние деформации грудной клетки за счет ее втягивания внутрь. Вакуумный колокол также растягивает данные мышцы для того, чтобы ослабить их натяжение.
Физические и физиологические условия аспекты работы Вакуумного колокола Vacuum Bell
Изгибающие моменты:
- вакуум вытягивает запавшую грудину хрящевые отрезки рёбер из их вогнутого положения в приподнятое естественное положение;
- хрящевые концы ребер и реберные дуги, которые соединены с грудиной, также вытягиваются в приподнятую позицию;
- одновременно и с одинаковой силой оправа вакуумного колокола нажимает на тело человека;
- нагрузка от этих одновременно действующих сил вызывает изгибающий момент, сначала в области грудной кости и по краям грудной впадины (воронки);
- изгибающий момент на краях грудной впадины (воронки) уравновешивается за счет крепления ребер к позвоночнику (позвоночному столбу).
Данные изгибающие моменты трансформируют хрящевые окончания и рёберные изгибы, а также оба подвижных сочленения костей грудины. Коррекция грудной впадины происходит, прежде всего, благодаря данной трансформации.
Поднятие грудной впадины представляет собой трехсоставной процесс, воздействующий на кости, хрящи и связки грудной клетки:
- начальная, обратимая (эластичная) деформация;
- постепенная, постоянная трансформация;
- микроразрывы, большинство из которых проявляется в начале лечения.
До тех пор, пока данные разрывы не заживут, грудная клетка пациента будет испытывать небольшую временную утрату жесткости каркаса грудной клетки.
Показания к вакуумной коррекции воронкообразной деформации грудной клетки
Наличие воронки (углубления) на передней поверхности грудной клетки любой степени вогнутости, ассимметрии и желание пациента (или опекунов/родственников несовершеннолетнего пациента) избавиться от данной деформации.
Показанием к консервативной терапии с использованием вакуумного колокола является легкая степень воронкообразной деформации грудной клетки у пациентов, которые хотят избежать хирургического вмешательства и неохотно переносят болевой синдром. Кроме того, необходимо учитывать озабоченность пациентов по поводу несовершенных результатов после операции.
Противопоказаниями к применению метода являются нарушения скелета, васкулопатии, коагулопатии и нарушения сердечной деятельности. Чтобы исключить эти нарушения, перед началом терапии обычно проводился стандартизированный протокол оценки.
Осложнения и соответствующие побочные эффекты включают подкожную гематому, петехиальное кровотечение, дорсалгию и транзиторную парестезию верхних конечностей во время применения вакуумного колокола.
Галерея коррекции воронкообразной деформации грудной клетки
Загляните в галерею, чтобы увидеть результаты безоперационной вакуумной коррекции воронкообразной деформации грудной клетки. В галерее представлены результаты лечения при помощи Vacuum Bell собственной разработки. По мере поступления контрольных осмотров пациентов, производится добавление результатов лечения.
Под каждой картинкой в Галерее скрыт один уникальный случай лечения колокола. Нажмите на картинку и у вас в новом окне откроется полная информация о каждом конкретном пациенте.
Какие исследования необходимы?
Перед началом коррекции воронкообразной деформации грудной клетки при помощи вакуумного колокола (Vacuum bell) целесообразна консультация торакального (пластического) хирурга с клинической оценкой следующих данных пациента:
- дата рождения
- рост
- вес
- глубина воронки
- расстояние между центрами ареол (сосков)
- окружность грудной клетки на уровне воронки или западения рёбер на вдохе и на выдохе (измерить сантиметровой лентой)
- компьютерная томография органов грудной клетки с записью на CD-диск (не имеет значения количество срезов у томографа, принципиальным является толщина РЕКОНСТРУКТИВНЫХ СРЕЗОВ не менее 1-1,5 мм)
- эхокардиоскопия (УЗИ сердца, для исключения врожденных пороков сердца)
- спирометрия (функция внешнего дыхания — исследование функции легких)
- консультация генетика (в случае наличия генетических заболеваний)
- номер беременности и особенности течения
- наличие деформаций у ближайших родственников
Фотографирование
Для более конкретной оценки ситуации в случае удаленного консультирования необходимы некоторые фотографии (без лица для конфиденциальности) согласно следующей инструкции:
- вид спереди
- вид справа 45 градусов
- вид слева 45 градусов
- вид профиль справа
- вид профиль слева
- вид сверху вниз от яремной вырезки
- вид снизу вверх от пупка и выше
Все фотографии должны быть выполнены на сером или темном монотонном фоне при хорошем освещении.
Почему так важна компьютерная томография органов грудной клетки?
Видео 3D-моделирования по результатам компьютерной томографии органов грудной клетки
Наиболее важным исследованием является компьютерная томография органов грудной клетки, которая позволяет рассчитать индекс Галлера, индекс Коррекции, а также выполнить 3D-моделирование деформации грудной клетки (см. видео) и даёт информацию о том, какого размера и формы должна быть коррегирующая металлическая пластина, которая будет использоваться при операции Насса, либо какого размера будет чаша колокола для вакуумной коррекции ВДГК.
Как мы делаем замеры формы будущего колокола?
Главным этапом в моделировании размера, формы, толщины будущего вакуумного колокола является адекватный и точный замер геометрической формы имеющейся воронкообразной деформации грудной клетки таким образом, чтобы края колокола не закрывали ареолы и было свободное расстояние до них, чтобы исключить вакуумное воздействие на ткани молочных желез, что очень важно прежде всего у девочек и девушек, форма и размеры молочных желез у которых различны и могут изменяться в течение времени коррекции ВДГК при помощи вакуумного колокола, что может в свою очередь потребовать замены колокола на другой типо-размер.
Итак, получив диск компьютерной томографии, мы выполняем 3D-моделирование внешнего вида грудной клетки пациента, получаем точные размеры будущего колокола, моделируем форму колокола: он может быть круглым, овальным, неправильной формы и так далее. Нельзя с точностью сказать, что колокол от одного пациента подойдёт для другого пациента.
На фотографиях ниже можно увидеть особенности использования данного прибора на очных консультациях. Визуальная оценка всех диаметров и учет деталей деформации грудной клетки каждого пациента, позволяют подойти индивидуально с выбором необходимого размера вакуумного колокола, а также определиться с необходимостью защиты ареолы и кожи в зоне воздействия кромки колокола при ассиметричных деформациях, когда часть колокола заходит на зону ареолы пациента.
Что мы предлагаем в итоге?
- Вакуумный колокол 110 мм, круглый
- Вакуумный колокол 125 мм, круглый
- Вакуумный колокол 140 мм, круглый
- Вакуумный колокол 160 мм, круглый
- Вакуумный колокол 150х170 мм, эллиптический
- Вакуумный колокол 175х195 мм, эллиптический
- Вакуумный колокол 190 мм, круглый
- Вакуумный колокол 220 мм, круглый
- Вакуумный колокол для женщин, 200х100мм,
- Вакуумный колокол для мужчин 260х190 мм с выборкой под соски
- Вакуумный колокол для мужчин 260х210 мм с выборкой под соски
- Вакуумный колокол 250 мм, круглый
- Вакуумный колокол 200 мм, для девочек с выборкой под молочные железы
- Вакуумный колокол 230 мм, для девушек с выборкой под молочные железы
- Вакуумный колокол 245 мм, для девушек с выборкой под молочные железы
Итого 15 различных типо-размеров вакуумных колоколов с возможностью индивидуализации в случае такой необходимости.
Какой размер колокола выбрать?
Подбор колокола для вакуумной коррекции воронкообразной деформации у каждого конкретного пациента с ВДГК строго индивидуален, однако существует группа пациентов с симметричной (то есть центрально расположенной) воронкой, которым подойдёт стандартная круглая (но различная по диаметру) форма вакуумного колокола. В тоже время, учитывается возрастная и этническая разнородность всех пациентов с деформациями грудной клетки — то есть пациенты одного и того же возраста, но разных этнических групп будут иметь различные антропометрические данные, и, как следствие, в одной возрастной группе будут разной формы и размера вакуумные колоколы Vacuum Bell.
Например, колокол на ребенка 10 лет с ВДГК в России будет несколько отличаться диаметру и геометрии от такового для ребенка в Средней Азии, где дети как правило несколько ниже и имею меньшую окружность грудной клетки, чем дети того же возраста в России.
Поэтому важно подобрать колокол под конкретного ребёнка с конкретной деформацией, что в итоге будет залогом успешного лечения.
Чего ожидать?
Многолетний опыт коррекции грудной клетки у пациентов с воронкообразной деформацией грудной клетки показал превосходную эффективность данного метода и позволил широко внедрить его в практике.
В зависимости от возраста пациента, типа деформации, наличия сопутствующих искривлений позвоночника, эффект от вакуумной коррекции будет приближен к нормальной грудной клетке пациента такого же возраста, либо будут некоторые особенности, на которые обязательно будет обращено внимание перед началом безоперационного лечения. В любом случае, воронка полностью или практически полностью уйдёт и грудная клетка примет естественный внешний вид.
Важно понимать, что колокол никак не влияет на работу внутренних органов и может быть снят в любое время (особенно в начале лечения)
Консультация торакального хирурга
Итак, вы нашли информацию по корсетной коррекции и записались на консультацию. Отлично.
Обычно на консультацию обращается родитель (или родители) с ребёнком, имеющим воронкообразную деформацию грудной клетки. Главным является полное понимание необходимости строго контроля родителем за ребёнком во время безоперационной коррекции в силу особенностей психологии ребёнка и желания «схалтурить» и ослабить вакуумное воздействие колокола на грудную клетку.
Обычно вакуумная коррекция воронкообразной деформация растянута во времени и связана с необходимостью ребенка привыкнуть к лечебному устройству на его грудной клетке и адаптироваться к причиняемым колоколом неудобствам.
Длительность безоперационной коррекции воронкообразной деформации грудной клетки
Срок коррекции воронкообразной деформации грудной клетки зависит от возраста пациента, типа деформации и степени ее выраженности. Обычно от 6 до 14 месяцев.
Важно понимать, что в начале лечения ребенок будет постепенно привыкать к колоколу и его воздействию на грудную клетку и носить колокол в активированном состоянии с первого дня в течение 2-х часов, добавляя по 20-30 минут ежедневно. Так к 1,5 месяцам после начала лечения постепенно пациент выйдет на 18 часов непрерывного ношения колокола в день, в свою очередь стойкий эффект от работы колокола гарантирован при общем времени ношения 6500-10700 часов.
Кроме контроля за состоянием колокола (как и любая вещь, длительно находящаяся на теле, колокол претерпевает изменения) в виде ухода, необходим строгий контроль со стороны взрослого за степенью вакуумного воздействия колокола на грудную клетку, чтобы исключить фактор неадекватного разряжения.
Что особенного еще?
Известно, что от частого использования колокола в связи с его прямым контактом с кожей, на передней поверхности грудной клетки через время формируются мацерации и раздражение кожи.
Что мы придумали для исключения этого?
Всё очень просто: мы используем специальную инцизную гипоаллергенную плёнку, которая плотно клеется к коже передней поверхности грудной клетки по размеру колокола (нажмите на текст и откроется ссылка в новом окне) и даёт возможность использовать колокол, НЕ повреждая кожу. Да это несколько затратно, так как плёнка требует смены, но отсутствие изменений кожи передней грудной стенки говорит само за себя.
Кроме того, пытливый ум наших пациентов пришёл к ещё одной находке, о которой смело делюсь на этой странице:


Представлен вариант защиты кожи при помощи силиконовой «прокладки», увеличивающий площадь соприкосновения вакуумного колокола с передней поверхностью грудной клетки и, тем самым, резко уменьшающая болевой синдром.
Придумано мамой одного из пациентов на фоне постепенно возрастающего времени использования вакуумного колокола. Это позволило использовать колокол даже в случае грубой деформации грудной клетки, а также позволяет разместить кольцо колокола поверх ткани молочных желез или даже ареол, что в свою очередь позволяет использовать вакуумный колокол с заходом на ткань железы у мальчиков и девочек и исключает болевой синдром.


Теперь, если кратко:
-
Продолжительность лечения: от 6-ти до 14 месяцев -
Период адаптации: 10-15 дней, максимально до 1,5 мес. -
Физическая нагрузка: в течение всего срока ношения корсета -
Встречи с врачом: 1 раз в месяц и далее 1 раз в 3 месяца после завершения лечения -
Кому показана: 6-25 лет -
Осложнения: изменения со стороны кожи, которые пройдут самостоятельно спустя некоторое время после прекращения ношения колокола.
Вакуумная коррекция воронкообразной деформации грудной клетки — часто задаваемые вопросы
Предупреждение: На протяжении всего процесса коррекции воронкообразной грудной клетки с помощью вакуумного колокола следует ожидать временного уменьшения жесткости костей грудной клетки. Из этого следует, что рабочая или спортивная деятельность, связанная с очень высокой нагрузкой на грудную клетку, как, например, бокс или борьба, не должна иметь места на протяжении всего процесса лечения. Кроме того, пациенту следует избегать применения сильного вакуума либо крайних перепадов глубины вакуума, что, с одной стороны, не является необходимым, а с другой – может способствовать уменьшению жесткости костей грудной клетки.
В самом начале сеанса лечения можно избежать головокружений, предпочитая горизонтальную позицию и медленную откачку воздуха. Когда вакуум создан под колоколом, пациент может попробовать осторожно встать и походить, предварительно шланг можно пережать, отсоединить насос и установить в шланг заглушку. С установленном колоколом не рекомендуются физические упражнения, нагрузки.
Вакуумный колокол не должен применяться в ситуации, которые связаны с перенасыщением крови растворенным газом (как, например, после погружения под воду), а также при краткосрочных путешествиях на больших высотах (самолет, высокогорная железная дорога и т.п.).
В связи с тем, что группа пациентов с воронкообразной деформацией грудной клетки различна по возрасту, этнической принадлежности (что немаловажно), полу, имеются принципиальные различия в толщине используемого пищевого силикона, диаметра акрилового окна. Так для детей младшей возрастной группы это будут силикон до 10 мм толщиной, в то время как у юношей с окружностью грудной клетки 90 см и более — до 40 мм. Также имеются вариации в размерах всех частей колокола, что делает каждое изделие неповторимым.
Рисков ношения колокола не описано. Колокол можно снять в любой момент, в его структуре предусмотрен хлястик для быстрой «деактивации» и снятия вакуума.
Если пациент достиг возраста, когда следует принимать во внимание возможность перелома грудины или ребер, следует особенно беречься. Необходимо провести соответствующее обследование и принимать меры предосторожности.
Появление гематом может быть признаком (микро) трещин костей или (микро) разрывов хрящей. Они также могут быть просто следствием присасывания аппарата. В случае появления темных (черных) гематом пациент должен обратиться к врачу. Меры
предупреждения: меньшая длительность процедуры применения аппарата и уменьшенная интенсивность вакуума.
Временные боли в спине или пояснице могут появиться вследствие сопротивления подъему грудной впадины в месте прикрепления ребер к позвоночнику. Меры предупреждения: меньшая длительность процедуры применения аппарата и уменьшенная интенсивность вакуума.
Меры предупреждения: меньшая длительность процедуры применения аппарата и уменьшенная интенсивность вакуума.
Могут появляться в результате контакта со смотровым стеклом, в особенности, если вакуумный колокол применяется в момент физической деятельности пациента. В подобном случае следует приостановить лечение на несколько дней до заживления ран. Если не дать коже времени зажить, это может спровоцировать кровотечения при применении вакуума. Меры предупреждения: меньшая длительность процедуры применения аппарата, уменьшенная интенсивность вакуума, снижение интенсивности деятельности в процессе применения вакуумного колокола
Состояние, напоминающее онемение, в особенности разгибательных мышц плеча (часть руки от локтя до плечевого сустава), и в меньшей степени в мышцах предплечья. Несмотря на явную связь между лечением и «покалыванием», конкретная причина появления данного феномена неясна. Меры предупреждения: меньшая длительность процедуры применения аппарата и уменьшенная интенсивность вакуума.
Может появляться в результате контакта с вакуумным колоколом. Чаще всего проявляется при контакте оправы вакуумного колокола с соском. Меры предупреждения: Применять вакуумный колокол таким образом, чтобы его оправа не касалась сосков. Например, полностью покрыть один сосок вакуумным колоколом и оставить полностью открытым второй сосок.
В редких случаях у подростков и юношей наблюдается увеличение сосков груди или молочных желез, возможно, в результате применения вакуумного колокола. Предполагаемое происхождение: повторяющийся контакт вакуумного колокола с сосками груди может стимулировать процесс роста. Коррекция: Пациенту требуется медицинский контроль. В зависимости от конкретной ситуации врач решает, достаточно ли прекратить применение вакуумного колокола на несколько недель либо необходимо дополнительно принимать лекарственные препараты.
Остались вопросы? Звоните, пишите, приходите!
Свяжитесь любым удобным способом:
Сегодня Национальный медицинский исследовательский центр детской травматологии и ортопедии им. Г.И. Турнера активно ведёт свою научную и клиническую деятельность не только в сторону развития хирургических методов лечения, но и уделяет большое внимание консервативным технологиям.
Виссарионов Сергей Валентинович Виссарионов Сергей Валентинович (Директор НМИЦ детской травматологии и ортопедии им. Г.И. Турнера Минздрава России, доктор медицинских наук, профессор, член-корреспондент РАН, лауреат премии Правительства РФ)
Благодаря внедрению новых технологий, методов и тактик лечения современное оперативное вмешательство стало более щадящим. Многие операции являются малоинвазивными, а восстановительный период проходит для пациентов в разы легче и быстрее.
Наш Центр один из немногих, кто проводит уникальные операции по устранению воронкообразной деформации грудной клетки у детей (ВДГК) путём применения малотравматичных методов хирургической коррекции. А килевидные деформации грудной клетки у детей мы можем в некоторых ситуациях лечить консервативно путём использования специальных, разработанных в нашем Центре, брейсов для коррекции этого патологического состояния.
Лечением деформаций грудной клетки у детей и подростков занимается Клиника общей костной патологии нашего центра.
- Бесплатная консультация для жителей РФ
- Лечение врожденных деформаций грудной клетки
- Приобретенные деформации
- Воронкообразная грудная клетка
- Килевидная грудная клетка
- Операция Насса
Консервативные методы лечения деформации грудной клетки у детей и подростков
Консервативное лечение при деформациях грудной клетки может включать в себя функциональную терапию или ортезирование. Тактику лечения врач определяет на основании ряда факторов, в числе которых: и степень деформации, и тип, и форма, и возраст пациента, и эластичность грудной клетки, и фактор формирования деформации, и наличие-отсутствие кардиореспираторного синдрома, и т. д.
При назначении функциональной терапии или ортезирования, стационарный режим не нужен. Пациент проходит лечение амбулаторно, ведя обычный образ жизни, с этапными консультациями в очном или дистанционном варианте (это также решает врач).
Укрепление тонуса мышц грудной клетки затормаживает развитие деформации. Такой эффект даёт, например, плавание. Данный вид спорта развивает и укрепляет опорно-двигательный аппарат и мышечную массу. После длительной терапии могут наблюдаться заметные улучшения: выпрямление спины, укрепление иммунитета, психологическая стабильность.
В некоторых случаях врач понимает, что оптимальный вариант лечения данного ребёнка – хирургический, но возраст и состояние работы внутренних органов позволяют выждать время, прооперировать позже, снизить риск рецидива или изменения деформации. В таких случаях даются иные рекомендации консервативного ведения.
Консервативные методы лечения и их длительность определяет врач. Самостоятельное назначение лечения запрещено.
Хирургическое лечение деформации грудной клетки
На данный момент в медицине существует более 100 хирургических методов лечения врождённых деформаций грудной клетки. Традиционно практически все формы деформации грудной клетки оперировали, используя радикальные (с широким операционным доступом) методики хирургического вмешательства. Они имели большое количество как ранних, среднесрочных осложнений и поздних осложнений и последствий.
Рыжиков Дмитрий Владимирович Рыжиков Дмитрий Владимирович (руководитель отделения общей костной патологии ФГБУ «НМИЦ детской травматологии и ортопедии им. Г.И. Турнера, кандидат медицинских наук, врач высшей квалификационной категории, врач-травматолог-ортопед)
Уникальные методы хирургического лечения в НМИЦ им. Г. И. Турнера
Благодаря новым технологиям и собственным разработкам, мы в НМИЦ детской травматологии и ортопедии им. Г. И. Турнера стали применять малоинвазивные процедуры, которые подразумевают меньшую травматичность мягких тканей и неизмеримо лучший косметический эффект, чем применяемые для той же цели открытые операции. Благодаря такому методу удаётся сократить время лечения и пребывания в стационаре для пациентов. Лечение занимает в среднем неделю. Бытовые ограничения действуют не более двух месяцев, профессиональный спорт с экстремальными нагрузками требует большего срока реабилитации.
Ещё два не до конца решённых направления в торакопластиках – вопрос адаптации лёгких в изменённых по размеру плевральных полостях и обезболивание в раннем послеоперационном периоде. В НМИЦ идёт работа по совершенствованию в том числе и этих двух задач.
Особое значение имеет внедрение в нашем центре новых трансплевральных торакопластик, которые позволяют снизить количество осложнений в сравнении с традиционными операциями (Например, в сравнении с операцией Г. Абрамсон при килевидной деформации, которая имеет широкое распространение).
Абсолютное большинство наших операций при тяжёлых степенях воронкообразной, килевидной, комбинированной деформации делаются из операционных доступов до 35-40 мм длиной, имеют высокую степень стабильности установленных конструкций, высокий корригирующий момент при исправлении тяжёлых степеней деформаций.
Как проходит операция?
С применением техники минимального разреза мы имплантируем пациентам титановую пластину, которая держит форму грудной клетки.
Малоинвазивные технологии имеют высокий корригирующий (исправляющий) момент, оставляют минимальные послеоперационные рубцы, надежно фиксируют грудинно реберный комплекс в правильном положении, снимают психологический дискомфорт и функциональные трудности таких деформаций. Этот метод оценило уже большое количество мам и детей, и десятки пациентов ждут своей очереди.
Мы будем рады помочь Вам и готовы работать с детьми из любых уголков России.
Восстановление после операции, послеоперационный период
Малоинвазивные операции, применяемые в нашем национальном медицинском исследовательском центре им. Г. И. Турнера, позволяют сократить постельный режим – пациент сидит уже в первые сутки, а поднимается на ноги на вторые сутки. Максимально быстрое восстановление физиологических оправлений, сна, аппетита и бытовых нагрузок. Именно эти факторы выводят наши технологии на лидирующие позиции в России и в мировой практике.
Есть ли противопоказания к таким операциям?
В некоторых случаях операция откладывается при выявлении острых заболеваний или обострении хронических сопутствующих заболеваний. В этом случае сначала пациент восстанавливает здоровье, а потом проводится ортопедическое лечение. Речь идет о плановой хирургии, то есть мы располагаем временем для операции в условиях полного здоровья.
Цены – сколько стоит операция? Где сделать бесплатно операцию по устранению деформации грудной клетки у ребенка?
Выполнение данных операций для граждан РФ любых регионов возможно за счёт средств государственного финансирования в рамках общей очереди, либо в рамках платных услуг.
Цены на подобные операции для иностранных граждан можно найти в Официальном Прейскуранте НМИЦ.
Деформация грудной клетки: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Под деформацией грудной клетки понимают различные по степени выраженности изменения формы ее костных структур, в некоторых случаях проявляющиеся не только косметическим дефектом, но и приводящие к функциональным нарушениям со стороны дыхательной и сердечно-сосудистой систем за счет сдавления и смещения органов грудной полости. Грудная клетка – часть туловища, образованная соединенными между собой с помощью суставов грудиной, ребрами, позвонками, а также мышцами.
Иными словами, грудная клетка представляет собой костно-мышечный каркас, защищающий жизненно важные органы от внешних воздействий.
Грудная клетка меняется по мере роста и развития человека, а у взрослых людей ее форма и величина зависят от пола, развития мускулатуры и органов дыхания, рода деятельности, образа жизни. Форма грудной клетки имеет несколько вариантов нормы: плоская, цилиндрическая и коническая.
Разновидности деформаций грудной клетки
Все деформации грудной клетки делят по происхождению на врожденные и приобретенные. К врожденным дефектам относят воронкообразную, килевидную, комбинированную деформации грудной клетки и более редкие дефекты развития. Воронкообразная грудная клетка характеризуется западением грудины и передней грудной стенки. Это самая частая деформация – она составляет около 80% от всех деформаций (встречается в 3 раза чаще у мальчиков) и в 25% случаев носит наследственный характер.
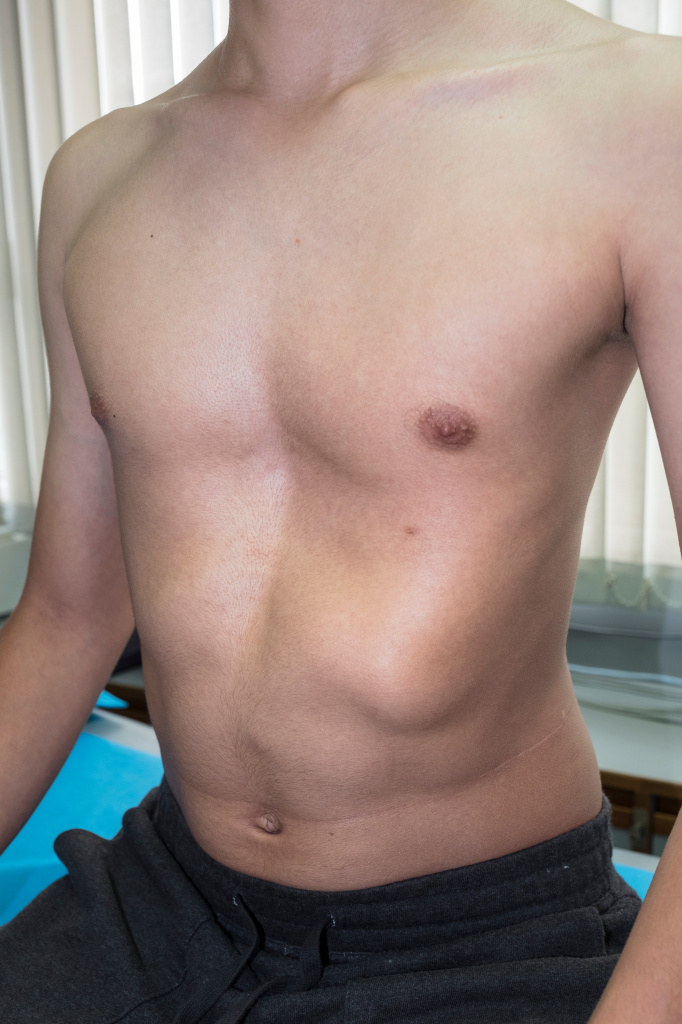
Килевидная грудная клетка увеличена в переднезадней своей части, грудина выступает вперед в виде киля. Встречается с частотой от 6 до 20%, чаще у представителей мужского пола.
Приобретенной деформацией грудной клетки может быть ладьевидная, эмфизематозная, или бочкообразная, паралитическая, кифосколиотическая, а также килевидная грудная клетка (рахитическая).
По форме деформации подразделяют на симметричные и асимметричные.
Для определения степени выраженности деформации проводят рентгенографию грудной клетки или компьютерную томографию (КТ).
На рентгенограмме вычисляют отношение наименьшего размера между грудиной и телом позвонка к наибольшему, что является индексом Гижицкой. В зависимости от полученного значения выделяют четыре степени деформации. При проведении компьютерной томографии определяется индекс Галлера (компьютерно-томографический индекс), который равен отношению горизонтального расстояния между внутренней частью ребер к расстоянию между грудиной и телом позвонка в месте наибольшего западения грудины.
По стадии деформации бывают компенсированными, субкомпенсированными и декомпенсированными. При компенсированной деформации косметический дефект незначителен, одышки и учащенного сердцебиения не наблюдается. При субкомпенсированной деформации косметический дефект выраженный, есть одышка и тахикардия при физической нагрузке. При декомпенсированной деформации косметический дефект обезображивающий, одышка и тахикардия присутствуют в покое.
Возможные причины деформации грудной клетки
Врожденные деформации грудной клетки связаны с генетической аномалией развития хрящевой и костной ткани, а также нередко сочетаются с дефектами соединительной ткани (при наследственных заболеваниях: синдромах Марфана, Элерса–Данло и др.). Одни виды деформаций можно диагностировать в грудном или раннем детском возрасте (реберно-мышечный дефект, расщелина грудины). Другие дебютируют и прогрессируют в периоды ускоренного роста организма, в основном такие скачки происходят в возрасте 5–6, 8–10, 13–15 лет.
Приобретенные деформации грудной клетки возникают в результате внешних воздействий (травм, ожогов, оперативных вмешательств, например, по поводу кардиологической патологии) или перенесенных заболеваний (чаще воспалительного характера или инфекционных, связанных с нарушением обмена кальция).
Заболевания, при которых возникает деформация грудной клетки
К заболеваниям, вызывающим деформацию грудной клетки и связанным с нарушением кальциевого обмена, относят рахит.
Рахит – заболевание детского возраста, при котором вследствие различных причин у интенсивно растущего организма возникает полигиповитаминоз с преимущественным снижением уровня витамина D — кости теряют минеральную плотность и деформируются в процессе роста ребенка, грудная клетка приобретает килевидную форму. В настоящее время деформации встречаются реже, т.к. рахит распознается на ранних стадиях.
Для сирингомиелии характерно наличие полости, заполненной жидкостью, расположенной в спинном мозге. Заболевание может возникнуть из-за нарушения развития эмбриона, в связи с родовой травмой, травмой спинного мозга, препятствием оттока спинномозговой жидкости. Стенки полости оттесняют окружающие ткани, которые состоят из нервных клеток и проводящих путей нервной системы. Вследствие этого нарушается иннервация мышц, в том числе образующих каркас грудной клетки. На поздних стадиях это может привести к искривлению позвоночника и формированию ладьевидного вдавления на передней поверхности грудной клетки.
Остеомиелит – инфекционно-воспалительное гнойно-некротическое поражение костной ткани, возбудителями которого могут быть стафилококки, стрептококки, кишечная палочка и др.
Остеомиелит ребер возникает крайне редко, чаще является посттравматическим, реже – бактериальным, когда бактерии попадают в костную ткань с током крови или распространяются контактно (например, при гнойном поражении оболочки легких).
В остром периоде на первый план выступают такие симптомы, как повышение температуры тела до 39–40°C, боль, покраснение, отек в области пораженного ребра.
Среди инфекционных заболеваний особое значение имеет туберкулез. К деформациям грудной клетки может привести не только туберкулез легких (на поздних стадиях), но и туберкулез костей (грудины, ребер, позвонков). Процесс протекает по типу остеомиелита, но вызывает его специфический возбудитель — палочка Коха. При туберкулезе ребер или грудины внешне определяется припухлость и болезненность в области поражения. При туберкулезе позвоночника поражаются и разрушаются тела позвонков, что проявляется болью, на поздних стадиях деформируется позвоночный столб. Заболевание сопровождается повышением температуры тела до 37,2–37,6°С, общим недомоганием, ночной потливостью, отсутствием аппетита, потерей веса.
Эмфизема легких – заболевание, при котором необратимо разрушаются и теряют эластичность стенки альвеол, структурных элементов легочной ткани, нарушается газообмен и возникает повышенная воздушность легких. Эмфизема может возникнуть самостоятельно или на фоне обструктивных болезней легких.
Из-за повышенной воздушности легочной ткани грудная клетка увеличивается в объеме, как бы застывая на вдохе (становится бочкообразной).
При заболеваниях легких и плевры, приводящих к формированию в них соединительной ткани и уменьшению их размеров, грудная клетка деформируется по типу паралитической — уменьшается, уплощается, на стороне поражения втягиваются межреберные промежутки.
К каким врачам обращаться при деформации грудной клетки
Первичную оценку состояния может провести
терапевт
, врач общей практики,
педиатр
. При наличии показаний пациента направляют к узким специалистам, таким как хирург, травматолог-ортопед, фтизиатр, онколог,
кардиолог
, психолог, генетик,
эндокринолог
, отоларинголог и др.
Диагностика и обследования при деформации грудной клетки
До назначения лечения врачу необходимо оценить вид и форму косметического дефекта, выяснить, когда и при каких обстоятельствах он возник.
Следует обязательно сообщить врачу о других симптомах, если таковые имеются: общей слабости и утомляемости, эпизодах повышения температуры тела, одышке, учащенном сердцебиении.
При необходимости для оценки состояния внутренних органов или уточнения показаний для хирургического лечения специалист назначит дополнительные методы обследования: рентгенографию грудной клетки в двух проекциях с расчетом индексов, общий анализ крови с лейкоцитарной формулой и СОЭ, общий анализ мочи, спирографию, электрокардиографию, эхокардиографию (ЭхоКГ) компьютерную томографию органов грудной клетки и средостения, магнитно-резонансную томографию грудной клетки.
Что делать при деформации грудной клетки?
В случае возникновения видимой деформации грудной клетки и/или наличия сопутствующих симптомов необходимо обратиться к врачу с целью выявления причин, постановки диагноза, определения степени поражения внутренних органов и скорейшего начала лечения.
При отсутствии показаний к хирургическому лечению необходимо наблюдаться у врача и регулярно проходить медицинский осмотр, проводить курсы консервативного лечения, следить за своим состоянием, быть настороженным в отношении появления одышки, эпизодов учащенного сердцебиения и др.
Лечение деформаций грудной клетки
При вторичных деформациях грудной клетки на первый план выходит лечение основного заболевания, затем, при необходимости, выполняют коррекцию деформации.
При первичных деформациях I–II степени, если косметический дефект не доставляет пациенту значительного психологического дискомфорта, проводят консервативное лечение: массаж, физиотерапию, лечебную физкультуру.
Показаниями для хирургического лечения являются деформации III–IV степени, прогрессирование деформации, психологический дискомфорт, нарушение движения грудной клетки при вдохе, сдавление или смещение сердца по данным КТ, ЭхоКГ, сдавление легких по данным КТ, нарушения показателей легких по данным спирографии и др.
Существует несколько методов оперативного вмешательства, которые используются для коррекции деформации грудной клетки: удаление и иссечение ребер, разобщение костей, хрящей и установка металлоконструкций. В настоящее время разработаны методики малоинвазивных операций.
Источники:
- Комолкин И.А., Агранович О.Е. Клинические варианты деформаций грудной клетки (обзор литературы). Журнал клинической и экспериментальной ортопедии им. Г.А. Илизарова. Т. 23(2), 2017. С. 241-247.
- Аксельров М.А., Разин М.П., Сатывалдаев М.Н., Вольский Г.Б., Скобелев В.А., Батуров М.А. Килевидная деформация грудной клетки. Российский вестник детской хирургии, анестезиологии и реаниматологии. 8 (3), 2018. С. 45-52.
- Клинические рекомендации «Туберкулез у взрослых». Разраб.: Российское общество фтизиатров, Ассоциация фтизиатров. – 2022.
- Клинические рекомендации «Туберкулез у детей». Разраб.: Российское общество фтизиатров. – 2020.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Оглавление
- 1Виды и возможные причины
- 1.1Воронкообразная
- 1.2Килевидная
- 1.3Другие виды врожденных деформаций
- 1.4Приобретенные деформации
- 2Диагностика
- 3Лечение
- 3.1Операция при воронкообразной деформации
- 3.2Операции при килевидной деформации
- 3.3Операции при пороках развития
Деформации грудной клетки у детей и подростков встречаются примерно у 4% детей и подростков, причем чаще у мальчиков. Они представляют собой изменения формы груди, разные по степени выраженности и характеру. Это вызывает более или менее выраженный, а иногда и грубый эстетический недостаток. Учитывая особенности детской психики, он практически всегда приводит к появлению комплексов и нарушениям социальной адаптации.

Но помимо психологических проблем подобные патологии способны провоцировать серьезные осложнения со стороны органов грудной полости, в частности легких и сердца. Часть деформаций диагностируется еще в раннем возрасте, другие же обнаруживаются позднее, в частности в пубертатном периоде. Некоторые из них не требуют лечения, но большинство все же является показанием для проведения оперативного вмешательства.
Виды и возможные причины
Деформация грудной клетки у ребенка бывает врожденной или приобретенной. Первые встречаются чаще и представлены:
-
воронкообразной деформацией или ВДГК (90% случаев);
-
килевидной деформацией или КДГК (8% ситуаций).
В их развитии предполагается влияние наследственных факторов, вызывающих изменения в развитии костей и хрящей, патологии соединительной ткани. Это провоцирует деформации в хрящевых фрагментах ребер, что и обуславливает искривление грудной клетки в ту или иную сторону.
Преимущественно подобные нарушения обнаруживаются в период активного роста ребенка, т. е. в 5—6, 8—10, 13—15 лет. Они склонны прогрессировать до окончания периода роста скелета, т. е. до 15—17 лет или дольше. Поэтому чем раньше будут обнаружены первые признаки деформации, тем выше вероятность, что она приведет к грубым изменениям и осложнениям.

В зависимости от расположения дефекта относительно центральной оси все деформации разделяют на симметричные и ассиметричные.
Также причины могут крыться в наличии иных пороков развития или врожденных заболеваний. Причины деформации грудной клетки у подростка при отсутствии нарушений ранее способны заключаться в действии внешних факторов, т. е. они являются приобретенными в течении жизни. Хотя иногда врожденные патологии способны впервые проявляться только в пубертатном периоде.
Воронкообразная
Воронкообразная деформация грудной клетки у детей и подростков – самый распространенный вариант. Она заключается в западении грудины и передних отделов ребер разнообразной конфигурации и на разную глубину. На основании чего выделяют следующие морфологические варианты:
-
чаша – локальное, в основном симметричное западение, преимущественно локализованное в нижней части грудины;
-
блюдце – обширное вдавление вдоль всей передней поверхности грудной клетки, способное быть как симметричным, так и ассиметричным;
-
поперечный тип – впадина в большей степени растянута в горизонтальном направление и локализована ниже грудины;
-
эксцентричный тип – вдавление расположено в стороне от центральной линии и всегда является ассиметричным;
-
Гранд-Каньон – впадина напоминает глубокий канал, гораздо чаще других приводит к осложнениям.
Причины развития еще доподлинно неизвестны, хотя предполагается наследственная природа (у 25% больных близкие родственники страдают от аналогичных проблем). Часто она выявляется у детей с синдромом Морфана, дизрафическим статусом, нейрофиброматозом. Признаки патологии часто обнаруживаются сразу после рождения ребенка, а затем склонны прогрессировать с развитием разной степени тяжести отклонений в функционировании дыхательной и сердечно-сосудистой системы.
На фоне прогрессирования ВДГК наблюдается нарушение анатомических взаимоотношений в грудинно-реберном комплексе, что приводит к кардио-легочным отклонениям разной степени.
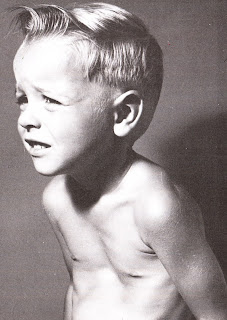
Со стороны сердечно-сосудистой системы частыми спутниками ВДГК становятся:
-
сдвиг и поворот сердца относительно продольной оси;
-
развитие пролапса митрального клапана;
-
расширение корня аорты.
Это вызывает боли в груди и обуславливает снижение уровня физической активности. Поэтому при подобном нарушении обязательно проводится ЭКГ. Но у детей школьного возраста, в том числе у части подростков, не всегда оно позволяет обнаружить зависимость между тяжестью деформации и изменениями на кардиограмме. Но по мере взросления и усугубления тяжести ВДГК они проявляются все отчетливее, а также наблюдается появление и нарастание соответствующей симптоматики.
Со стороны легких ВДГК способна провоцировать:
-
снижение ЖЕЛ;
-
падение МВЛ;
-
увеличение минутного объема вентиляции;
-
рост потребления кислорода в минуту.
Все это сопровождается затруднениями дыхания, отыдшкой. Их интенсивность зависит от степени деформации. Причем в тяжелых случаях одышка может беспокоить больных даже вне физической активности.
Сегодня разработано несколько методик расчета степени деформации. Одной из наиболее удобных и точных считается диагностика на основании грудинно-позвоночного индекса Гижицкой. Он рассчитывается как отношение самого меньшего размера ретростернального пространства от задней поверхности грудины до передней поверхности тел позвонков, межпозвонковых дисков, к максимальному. На основании этого выделяют:
-
1 степень – индекс равен 0,7 или более. Такая воронкообразная деформация грудной клетки у подростков или детей более раннего возраста считается компенсированной. При ней не наблюдается серьезных косметических дефектов и симптомов нарушений сердечной или легочной функции.
-
2 степень – 0,7—0,5. Это более серьезная форма патологии, которую еще называют субкомпенсированной. При ней уже отчетливо прослеживается изменение грудной клетки, а при физических нагрузках появляется одышка, тахикардия.
-
3 степень – менее 0,5. Это наиболее тяжелая, декомпенсированная стадия. При ней у больного наблюдается не только грубое искривление груди, но и выраженная одышка, тахикардия даже в спокойном состоянии.
Килевидная
Килевидная деформация грудной клетки у детей и подростков – искривление в переднем направлении грудины и соединяющихся с ней ребер, в результате чего она приобретает форму выступающего вперед киля. Это в основном сопряжено с формированием эстетического недостатка, но почти никогда не оказывает влияния на работу внутренних органов.
КДГК может быть:
-
нижней или хондрогладиоларной – дефект расположен на уровне нижней или средней трети грудины;
-
верхней или хондроманубриальной – киль находится в верхней трети грудины.
-
латеральной или односторонней – дефект смещен в сторону от срединной линии;
-
реактивной – в основном становится осложнением операции по устранению ВДГК.
Чаще всего встречаются первые два типа КДГК.
Чаще обнаруживается килевидная деформация грудной клетки у подростков, поскольку в раннем возрасте изменения незаметны для невооруженного глаза. Но по ходу взросления ребенка они прогрессируют, особенно в периоды быстрого роста.

Таким образом, обычно выраженные дефекты являются следствием незамеченных или игнорируемых изменений в раннем школьном возрасте. Одной из причин формирования КДГК может выступать рахит. Сегодня это заболевание встречается редко, благодаря ранней диагностике и активной профилактике. Но все же на фоне дефицита витамина D в растущем организме ребенка происходит снижение минеральной плотности костей, что и вызывает искривление грудной клетки с образованием выпирающего киля.
Тем не менее нередко встречаются семейные случаи, что позволяет подозревать наследственную природу и развитие килевидной деформации вследствие сверхроста ребер.
Другие виды врожденных деформаций
Деформация может быть вызвана другими пороками развития и болезнями. Но, к счастью, они встречаются достаточно редко. Поэтому их общая доля в структуре всех деформаций грудной клетки у подростков и детей составляет порядка 2%. В их числе:
-
Синдром Поланда – отсутствие обеих грудных мышц, молочных желез, гипоплазия или отсутствие 1-го или нескольких ребер. Это нарушает анатомию и вызывает вторичное искажение формы груди. Чаще всего нарушения развития наблюдаются справа.
-
Врожденная расщелина грудины – в большинстве случаев наблюдается в верхнем отделе грудины или же в зоне рукоятки. Если присутствует неполная расщелина, то зачастую нижняя треть и мечевидный отросток сохраняются. В любом случае данный порок развития сопряжен с выраженным эстетическим недостатком, но так же измененная грудина не способна в полной мере обеспечить защитную функцию, так как крупные кровеносные сосуды, часть сердца оказываются расположены прямо под подкожно-жировой клетчаткой, весьма тонкой в данной области. Это создает серьезную угрозу жизни ребенка.
-
Синдром Куррарино-Сильвермана – сложные деформации грудины и позвоночника, обусловленные слишком преждевременным закрытием зон роста грудины. Поэтому она останавливается в развитии раньше, чем это должно происходить в норме. По мере взросления ребенка отмечается меньший размер грудины, кифотическая и кифосколиотическая деформация позвоночника. Это сопровождается многоплоскостной углообразная деформация тела грудины и всего грудинно-реберного комплекса. Впоследствии развивается комбинированный килевороночный вариант деформации. Нередко это сопряжено с врожденными пороками сердца.
-
Изолированные деформации ребер –могут быть простыми (при аномалиях развития 1-го или двух ребер в виде удвоения, расщепления, слияния) или же сложными с вовлечением 3 и более ребер.
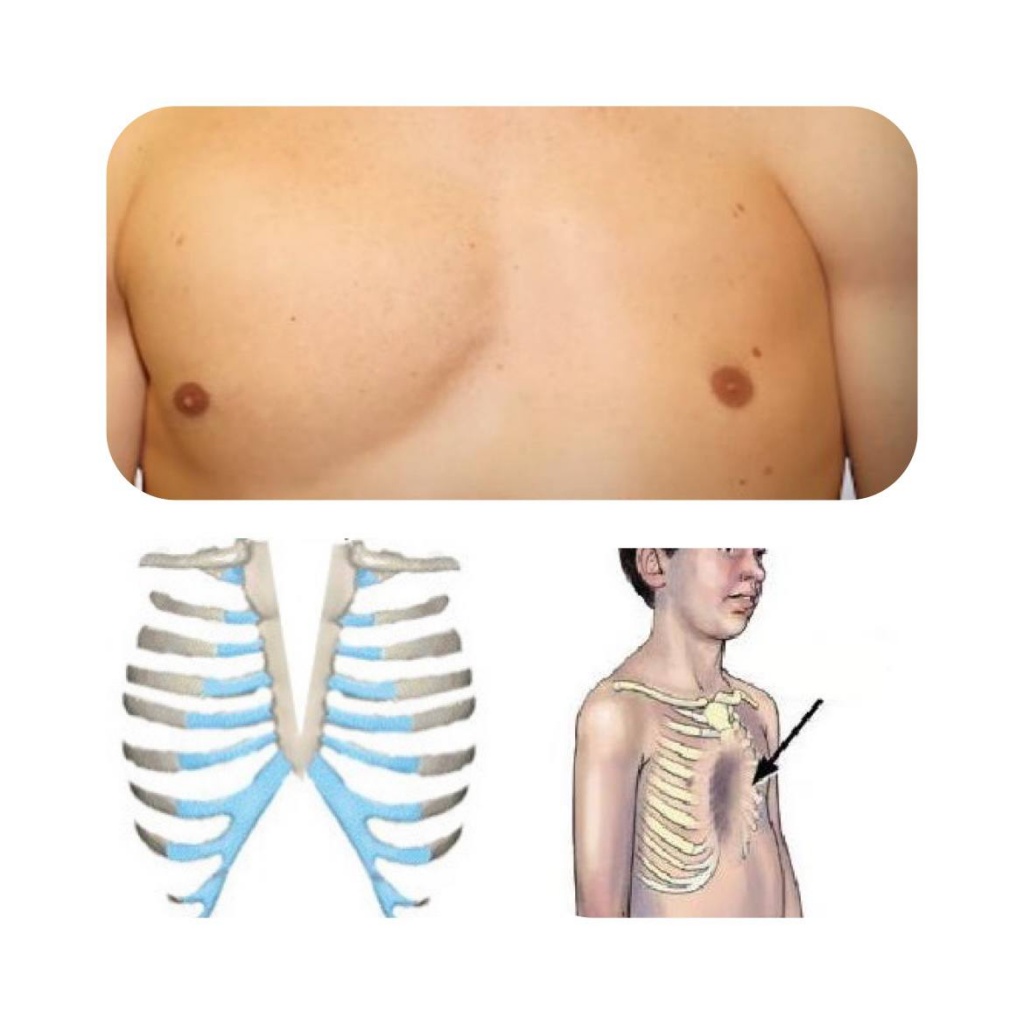
Приобретенные деформации
Причины деформации грудной клетки у ребенка приобретенного типа кроются в воздействии внешних факторов. Самыми распространенными из них являются:
-
нежелательные или неизбежные последствия операций, затрагивающих костно-хрящевой каркас и органы средостения, легкие, диафрагму, сердечную сумку;
-
травмы;
-
системные заболевания, сопровождающиеся метаболическими, эндокринными нарушениями;
-
воспалительные процессы, в числе которых инфекционные заболевания бронхолегочной системы, костной ткани (остеомиелит, туберкулез и пр.);
-
опухоли различной природы, расположенные в грудине, ребрах, органах грудной полости и спинном мозге.
В подобных ситуациях грудная клетка способна приобретать ладьевидную, бочкообразную конфигурацию. Также выделяют кифосколиотическую приобретенную деформацию, обусловленную кифотическим и сколиотическим искривлением позвоночного столба, их сочетанием.

Диагностика
Деформации грудной клетки часто видно невооруженным глазом. Их впервые замечают либо родители, либо врачи различных профилей при проведении обследования по другим поводам. В результате пациентов с признаками подобных нарушений направляют на рентген или КТ грудной клетки.
Эти методы дают точное понимание об особенностях строения всех костных, а КТ и хрящевых структур исследуемой области: грудины, ребер, позвоночника. Также результаты рентгена позволяют определить индекс Гижицкой и, соответственно, вычислить степень деформации. По данным КТ возможно рассчитать индекс Галлера по отношению расстояния между внутренней частью ребер к размеру просвета между грудиной и позвоночника в области ее максимального западения внутрь.
При вогнутых типах деформации, в частности воронкообразной, для оценки состояния дыхательной функции, работы сердечной мышцы проводятся:
-
ЭКГ;
-
УЗИ сердца;
-
спирография.

Лечение
Лечение деформации грудной клетки у ребенка консервативными путями практически безрезультатно, поскольку невозможно эффективно воздействовать на механизм ее развития. Поэтому основным способом коррекции имеющегося нарушения является хирургическое вмешательство. Оно назначается при:
-
серьезных косметических недостатках, смущающих ребенка;
-
наличии признаков изменений в функционировании внутренних органов;
-
тенденции к быстрому прогрессированию изменений;
-
деформациях 2—3 степени.
До момента его проведения пациентам назначаются дыхательная и лечебная гимнастика (ЛФК), рекомендуются спортивные занятия. Но подобные методы способны лишь укрепить мышцы и улучшить осанку, что уменьшает влияние на кардио-легочную систему, но не останавливает дальнейшее усугубление деформации и тем более не корректирует ее.
Но если ранее хирургические вмешательства на грудной клетке требовали широкого операционного доступа, то сегодня в арсенале торакальных хирургов множество малоинвазивных техник. С их помощью удается добиться не менее выраженного результата, но с выполнением всех необходимых манипуляций через разрезы длиной 3—4 см. Это позволяет не только снизить кровопотерю и степень травматизации тканей, но и сократить, а также существенно облегчить реабилитационный период, избежать образования обезображивающих длинных рубцов.

Поэтому в большинстве случаев госпитализация после операций требуется не более чем на неделю. Более того, малоинвазивные операции не требуют существенных ограничений в восстановительном периоде. Уже на 2-е сутки большинству пациентов разрешается ходить. После выписки из стационара показаны ЛФК, дыхательная гимнастика, а в дальнейшем плавание и прочие физические нагрузки, способствующие укреплению мышечного корсета.
Операция при воронкообразной деформации
Сегодня существует более 100 модификаций торакопластических операций, благодаря которым корректируется ВДГК. Они могут подразумевать применение:
-
стабилизирующих наружных конструкций;
-
внутренних металлических фиксаторов;
-
костных трансплантатов.
Также разработаны способы оперативной коррекции ВДКГ без применения специальных фиксаторов.
Все хирургические вмешательства, способные проводиться в подобных случаях, делят на радикальные и паллиативные. Первые позволяют максимально полно устранить дефект передней грудной стенки, вторые же призваны лишь внешне замаскировать его с помощью эндопротезов.
Поэтому как лечить деформацию грудной клетки у ребенка в конкретном случае выбирает торакальный хирург, основываясь на ее степени, характере сопутствующих заболеваний, возрасте больного и других факторах.
Практически все операции такого рода включают 2 этапа:
-
мобилизация грудинно-реберного комплекса;
-
стабилизацию в корригированном положении.
Они не проводятся детям младше 6 лет при отсутствии серьезных показаний к обратному.
Операции при килевидной деформации
Поскольку КДГК не сопряжена с осложнениями со стороны легких или сердца, ее коррекция выполняется преимущественно по эстетическим показаниям. Ранее были предпринятые попытки исправить дефект с помощью давящих корсетов. Но они не дали ожидаемого результата. Поэтому лечение деформации грудной клетки у подростков такого типа так же проводиться исключительно хирургическим путем.
Сегодня для этой цели может выполняться:
-
торакопластика, подразумевающая резекцию деформированных реберных хрящей;
-
корригирующая остеотомия грудины;
-
стабилизация грудинно-реберного комплекса в анатомически правильном положении.
Операции при пороках развития
При деформации грудной клетки на фоне синдрома Поланда в основном используются различные варианты реберных трансплантатов, взятых их других костей пациента. Иногда это дополняют перемещением широчайшей мышцы спины в позицию большой грудной мышцы.
Если нарушение обусловлено врожденной расщелиной грудины, при наличии возможности хирургическое лечение стараются провести как можно раньше. Это важно, так как отсутствие надежной защиты передней поверхности сердца и магистральных сосудов создает угрозу летального исхода при случайном падении или другом незначительном механическом воздействии на грудь. Поэтому чаще всего операция проводится еще на первом году жизни ребенка. В таком случае она заключается в сшивании по средней линии частей грудины. Если же до 1 года выполнить хирургическое вмешательство не удалось, то уже будет показана торакопластика. В ходе нее расщепленные части грудины частично иссекаются, а затем сшиваются. Это дополняется парастернальной косой хондротомией, что позволяет придать грудине больший размер и максимально приближенную к анатомически правильной форму, что минимизирует риск механического сдавливания внутренних органов.
Хирургическое лечение комбинированной деформации грудной клетки проводится редко, поскольку это часто дополняется пороками развития сердца, почек и других внутренних органов. При решении устранять дефект это осуществляется путем резекции деформированных реберных хрящей по обеим сторонам тела с дополнением операции поперечной клиновидной стернотомией. Для фиксации анатомических структур в максимально приближенном к норме положении используются титановые импланты.
Таким образом, в том, как исправить деформацию грудной клетки у подростка нет других вариантов, кроме оперативного пути. Но хирургическое вмешательство требуется не всегда, хотя при недовольстве собственной внешностью оно может быть выполнено даже без серьезных медицинских показаний. Подобное особенно важно для подростков, поскольку малейшие отклонения от нормы во внешнем виде способы вызывать психологические расстройства разной степени тяжести. При этом операция по исправлению деформации позволит избавиться от дефекта и не ощущать собственного отличия от окружающих. Но при выраженных изменениях хирургическое вмешательство обязательно, поскольку помогает устранить давление на внутренние органы и избежать развития нарушений с их стороны или же улучшить их функцию, если отклонения от нормы уже возникли.