Дисплазия шейки матки
Под дисплазией шейки матки понимают атипические изменения эпителия в ее влагалищной части, относящиеся к предраковым процессам. На ранних стадиях своего развития дисплазия шейки матки является обратимым заболеванием, поэтому ее своевременное обнаружение и устранение является надежным способом профилактики онкологического риска. В отличие от эрозии, возникающей при механическом травмировании тканей, при дисплазии нарушения затрагивают клеточные структуры тканей, выстилающих шейку матки. Заболевание дисплазией шейки матки приходится, в основном, на возраст 25-35 лет и составляет 1,5 случая на 1000 женщин. Отсутствие явных клинических симптомов при дисплазии шейки матки на первый план в диагностике ставит инструментальные, клинические и лабораторные методики.
Общие сведения
Под дисплазией шейки матки понимают атипические изменения эпителия в ее влагалищной части, относящиеся к предраковым процессам. На ранних стадиях своего развития дисплазия шейки матки является обратимым заболеванием, поэтому ее своевременное обнаружение и устранение является надежным способом профилактики онкологического риска.
В отличие от эрозии, возникающей при механическом травмировании тканей, при дисплазии нарушения затрагивают клеточные структуры тканей, выстилающих шейку матки. Заболевание дисплазией шейки матки приходится, в основном, на возраст 25-35 лет и составляет 1,5 случая на 1000 женщин. Для понимания, патологических процессов, происходящих при дисплазии шейки матки, необходимо составить представление об особенностях ее анатомо-физиологического строения.
Дисплазия шейки матки
Виды дисплазии шейки матки
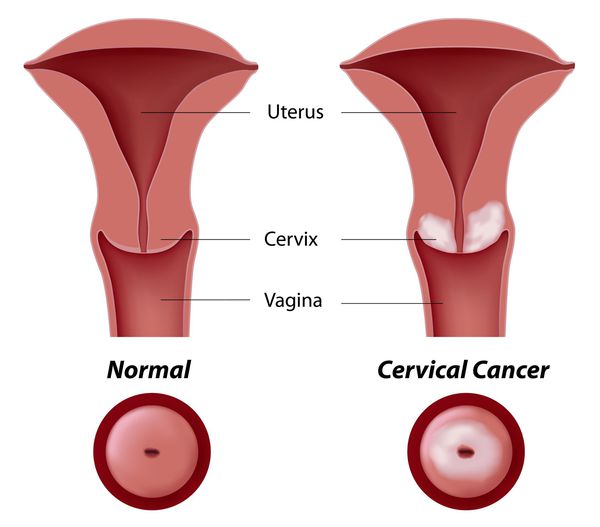
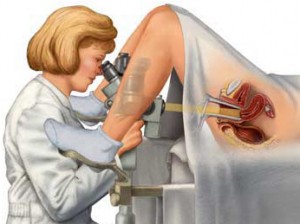
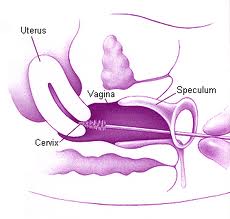
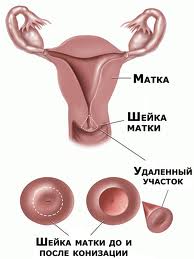
Нижний, узкий, цилиндрический отдел матки, частично расположенный в брюшной полости и частично вдающийся во влагалище (соответственно надвлагалищная и влагалищная часть), представляет собой шейку матки.
Влагалищную часть шейки матки обследуют при помощи влагалищных зеркал во время гинекологического осмотра. Внутри по шейке матки проходит узкий цервикальный (шеечный) канал длиной 1-1,5 см, один конец которого (наружный зев) открывается во влагалище, а другой (внутренний зев) – в полость матки, соединяя их.
Изнутри цервикальный канал выстлан слоем эпителиальных цилиндрических клеток и содержит шеечные железы, продуцирующие слизь. Слизистый секрет шеечного канала препятствует заносу микрофлоры из влагалища в матку. Эпителиальные цилиндрические клетки имеют ярко-красный цвет.
В зоне наружного маточного зева эпителиальные цилиндрические клетки шеечного канала переходят в многослойный плоский эпителий, покрывающий стенки влагалища, влагалищной части шейки матки и не имеющий желез. Плоский эпителий окрашен в бледно-розовый цвет и имеет многослойную структуру, состоящую из:
- базально-парабазального слоя — самого нижнего, глубокого слоя эпителия, образуемого базальными и парабазальными клетками. Базальный слой плоского эпителия граничит с нижерасположенными тканями (мышцами, сосудами, нервными окончаниями) и содержит молодые клетки, способные к размножению путем деления;
- промежуточного слоя;
- функционального (поверхностного) слоя.
В норме клетки базального слоя округлой формы, с одним крупным круглым ядром. Постепенно созревая и перемещаясь в промежуточный и поверхностный слои, форма базальных клеток уплощается, а ядро уменьшается в размере. Достигнув поверхностного слоя, клетки становятся уплощенными с очень маленьким ядром.
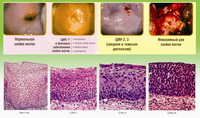
Дисплазия шейки матки характеризуется нарушениями в строении клеток и слоев плоского эпителия. Измененные эпителиальные клетки становятся атипичными – крупными, бесформенными, с множественными ядрами и исчезновением разделения эпителия на слои.
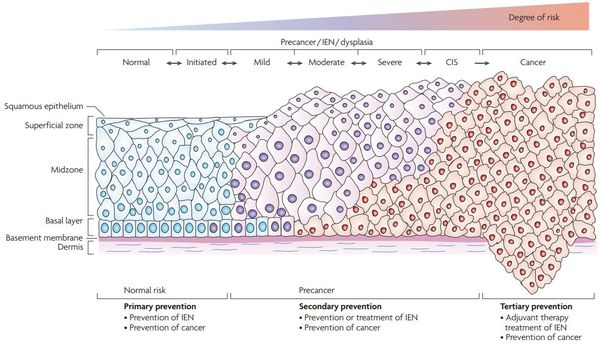
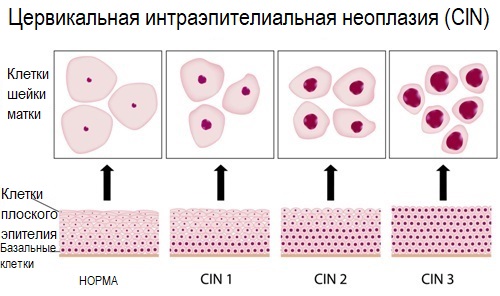
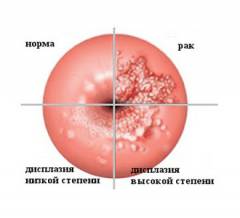
Дисплазия шейки матки может затрагивать различные слои клеток плоского эпителия. Выделяют 3 степени дисплазии шейки матки в зависимости от глубины патологического процесса. Чем больше слоев эпителия поражено, тем тяжелее степень дисплазии шейки матки. По международной классификации выделяют:
- Легкую дисплазию шейки матки (CIN I, дисплазия І) – изменения в строении клеток выражены слабо и затрагивают нижнюю треть многослойного плоского эпителия.
- Умеренную дисплазию шейки матки (CIN II, дисплазия ІІ) – изменения в строении клеток наблюдаются в нижней и средней трети толщи плоского эпителия.
- Тяжелую дисплазию шейки матки или неинвазивный рак (CIN III, дисплазия ІІІ) – патологические изменения встречаются во всей толще эпителиальных клеток, но не распространяются на сосуды, мышцы, нервные окончания, как при инвазивном раке шейки матки, затрагивающем эти структуры.
Причины дисплазии шейки матки
Наиболее часто развитие дисплазии шейки матки вызывают онкогенные типы вируса папилломы человека (ВПЧ-16 и ВПЧ-18). Эта причина выявляется у 95-98% пациенток с дисплазией шейки матки. При длительном нахождении в организме и клетках плоского эпителия (1-1,5 года), папилломавирусная инфекция вызывает изменения в строении клеток, т. е. дисплазию. Этому способствуют некоторые отягощающие фоновые факторы:
- иммунодефицит – подавление иммунной реактивности хроническими заболеваниями, стрессами, лекарственными препаратами, неправильным питанием и т. д.;
- табакокурение активное и пассивное – увеличивает вероятность развития дисплазии шейки матки в 4 раза;
- затяжные хронические воспаления половых органов;
- нарушения гормонального фона, вызванные менопаузой, беременностью, употреблением гормоносодержащих лекарств;
- ранняя половая жизнь и роды;
- травматические повреждения шейки матки.
Симптомы дисплазии шейки матки
Дисплазия шейки матки практически не дает самостоятельной клинической картины. Скрытое течение дисплазии наблюдается у 10% женщин. Гораздо чаще к дисплазии шейки матки присоединяется микробная инфекция, вызывающая патологические симптомы кольпита или цервицита: жжение или зуд, выделения из половых путей необычного цвета, консистенции или запаха, иногда с примесью крови (после использования тампонов, полового акта и т.д.). Болевые ощущения при дисплазии шейки матки практически всегда отсутствуют. Дисплазии шейки матки могут иметь длительное течение и самостоятельно регрессировать после соответствующего лечения воспалительных процессов. Однако, обычно процесс дисплазии шейки матки носит прогрессирующее течение.
Дисплазия шейки матки часто протекает вместе с такими заболеваниями, как остроконечные кондиломы влагалища, вульвы, заднего прохода, хламидиоз, гонорея.
Отсутствие явных клинических симптомов при дисплазии шейки матки на первый план в диагностике ставит инструментальные, клинические и лабораторные методики.
Диагностика дисплазии шейки матки
Схема диагностики дисплазии шейки матки состоит из:
- осмотра шейки матки при помощи влагалищных зеркал – с целью обнаружения видимых глазом, клинически выраженных форм дисплазии (изменение окраски слизистой, блеск вокруг наружного зева, пятна, разрастание эпителия и др.);
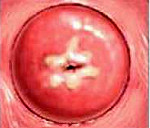
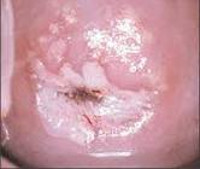
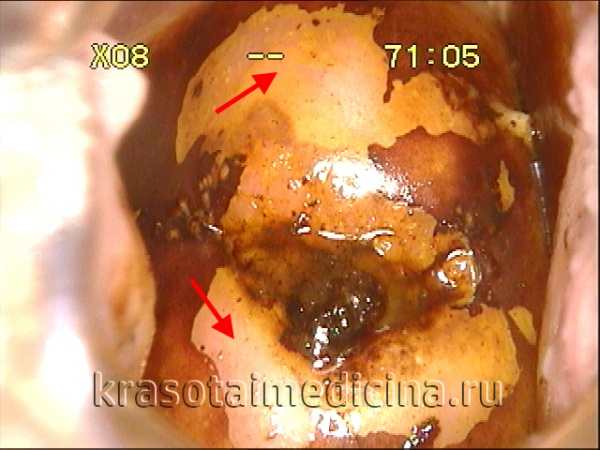
- кольпоскопии – осмотра шейки матки кольпоскопом – оптическим аппаратом, увеличивающим изображение более чем в 10 раз и одновременное проведение диагностических проб — обработки шейки матки раствором Люголя и уксусной кислоты;
- цитологического исследования ПАП-мазка – при дисплазии шейки матки исследование под микроскопом соскоба, полученного с разных участков, позволяет выявить атипичные клетки. Также с помощью ПАП-мазка обнаруживаются клетки-маркеры папилломавирусной инфекции, имеющие сморщенные ядра и ободок, являющиеся местом локализации вируса папилломы человека;
- гистологического исследования биоптата – фрагмента ткани, взятого в ходе биопсии шейки матки из зоны, подозрительной на дисплазию. Является наиболее информативным методом выявления дисплазии шейки матки;
- иммунологических ПЦР-методов – для выявления ВПЧ-инфекции, установления штаммов вируса и вирусной нагрузки (концентрации вируса папилломы в организме). Выявление наличия или отсутствия онкогенных типов ВПЧ позволяет определить выбор метода лечения и тактику ведения пациентки с дисплазией шейки матки.
Кольпоскопия, проба Шиллера. Йоднегативные участки, подозрение на дисплазию шейки матки
Лечение дисплазии шейки матки
Выбор способа лечения дисплазии шейки матки определяется степенью дисплазии, возрастом женщины, размером зоны поражения, сопутствующими заболеваниями, намерениями пациентки сохранить детородную функцию. Ведущее место в лечении дисплазии шейки матки занимают:
- Иммуностимулирующая терапия (иммуномодуляторы, интерфероны и их индукторы) – показаны при обширных поражениях и течении дисплазии шейки матки, склонном к рецидивам.
- Методы хирургического вмешательства:
- деструкция (удаление) атипичного участка с помощью криотерапии (воздействия жидким азотом), электрокоагуляции, радиоволновой терапии, аргонового или углекислого лазера;
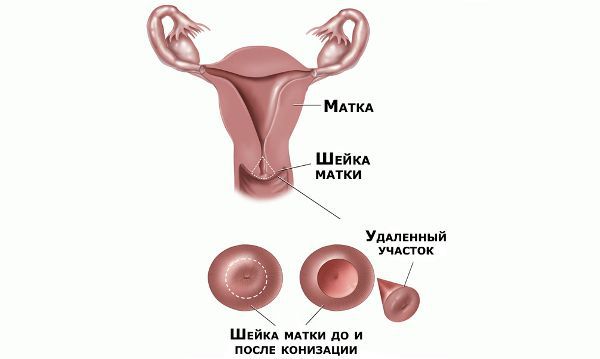
- оперативное удаление зоны дисплазии шейки матки (конизация) или всей шейки матки (ампутация).
При степени дисплазии І и ІІ, небольших размерах измененной зоны, молодом возрасте пациентки часто выбирается выжидательная тактика ввиду высокой вероятности самостоятельного регресса дисплазии шейки матки. Проведение повторных (каждые 3-4 месяца) цитологических исследований и получение двух положительных результатов, подтверждающих наличие дисплазии шейки матки, является показанием к решению вопроса о хирургическом лечении. Лечение дисплазии ІІІ проводят онкогинекологи, с использованием одного из хирургических способов (включая конусовидную ампутацию шейки матки).
Перед проведением любого из способов хирургического лечения дисплазии шейки матки назначается курс противовоспалительной терапии, направленной на санацию инфекционного очага. В результате этого нередко уменьшается степень дисплазии шейки матки или происходит ее полное устранение.
Реабилитация после лечения
После проведения хирургического лечения дисплазии шейки матки период реабилитации длится около 4 недель. В это время могут отмечаться:
- боли ноющего характера внизу живота на протяжении 3-5 дней (длительнее всего – после деструкции лазером);
- выделения из половых путей — обильные, иногда с запахом на протяжении 3-4 недель (длительнее всего — после проведения криодеструкции);
- обильное, длительное кровотечение из половых органов, интенсивные боли внизу живота, подъем температуры тела до 38 °С и выше – служат показаниями для немедленной медицинской консультации.
С целью скорейшего выздоровления, более быстрого заживления и предотвращения осложнений, необходимым является соблюдение полового покоя, исключение спринцеваний, подъема тяжестей, использования гигиенических тампонов и точное выполнение всех рекомендаций и назначений врача.
Наблюдение и профилактика дисплазии шейки матки
Первый контроль излеченности дисплазии шейки матки проводится спустя 3-4 месяца после хирургического лечения. Берутся цитологические мазки с последующими ежеквартальными повторами в течение года. Отрицательные результаты, показывающие отсутствие дисплазии шейки матки, позволяют в дальнейшем проводить обследование планово, при ежегодных диспансерных осмотрах.
Для профилактики дисплазии шейки матки и ее рецидивов рекомендуется:
- включение в рацион питания всех микроэлементов и витаминов, в особенности витаминов А, группы В, селена;
- своевременная санация всех очагов инфекций;
- отказ от табакокурения;
- применение барьерной контрацепции (при случайных половых контактах);
- регулярное наблюдение гинеколога (1-2 раза в год) с исследованием цитологического соскоба с шейки матки.
Перспективы лечения дисплазии шейки матки
Современная гинекология имеет эффективные методы диагностики и лечения дисплазии шейки матки, позволяющие избежать ее перерождения в рак. Раннее выявление дисплазии шейки матки, соответствующая диагностика и лечение, дальнейший регулярный врачебный контроль позволяют излечить практически любую стадию заболевания. После применения хирургических методик частота излеченности дисплазии шейки матки составляет 86-95%. Рецидивное течение дисплазии шейки матки наблюдается у 5-10% пациенток, перенесших хирургическое вмешательство, вследствие носительства папилломавируса человека или неполного иссечения патологического участка. При отсутствии лечения 30-50% дисплазий шейки матки перерождаются в инвазивный рак.
Дисплазия шейки матки — лечение в Москве
Дата публикации 21 декабря 2017Обновлено 30 декабря 2021
Определение болезни. Причины заболевания
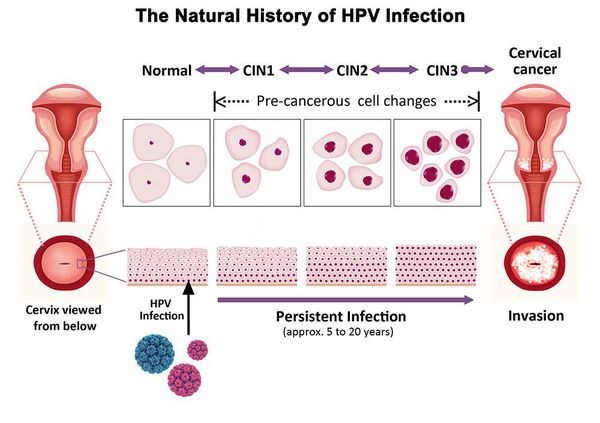
Дисплазия шейки матки, или цервикальная интраэпителиальная неоплазия (ЦИН), или Cervical Intraepithelial neoplasia (CIN) — это патологический процесс, при котором в толще клеток, покрывающих шейку матки, появляются клетки с различной степенью атипии (неправильного строения, размера, формы).
Причины дисплазии шейки матки
Папилломавирусная инфекция (ВПЧ) — основная причина дисплазии и рака шейки матки. К болезни приводит длительное персистирование именно ВПЧ высокого канцерогенного риска. У женщин с риском развития цервикальной неоплазии распространенность онкогенных типов ВПЧ чрезвычайно велика. ВПЧ становится причиной CIN 2-3 и рака шейки матки в 91,8% и 94,5% случаев соответственно.[1]
К факторам риска дисплазии шейки матки относится длительный приём контрацептивов и курение. Выявлена связь между пассивным курением среди некурящих и повышенным риском возникновения CIN 1.[3]
Другие факторы риска — раннее начало половой жизни, большое число и частая смена половых партнеров, употребление алкоголя, сопутствующие половые инфекции, много беременностей и родов. Риск цервикальной CIN 2 особенно высок у женщин, которые до этого имели опыт пересадки органов, у них выявлена ВИЧ-инфекция или они принимают иммунодепрессанты.[2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы дисплазии шейки матки
Дисплазия шейки матки, как правило, имеет бессимптомное течение, поэтому пациентки не предъявляют никаких специфических жалоб.
Патогенез дисплазии шейки матки
Критический фактор развития цервикальной интраэпителиальной неоплазии — инфицирование вирусом папилломы человека. Во многих случаях цервикальная интраэпителиальная неоплазия легкой степени отражает временную реакцию организма на папиломавирусную инфекцию и без лечения исчезает в течение полугода-года наблюдения. При цервикальной интраэпителиальной неоплазии умеренной и тяжелой степени высока вероятность встраивания вируса папилломы человека в клеточный геном. Инфицированные клетки начинают продуцировать вирусные белки E6 и Е7, которые продлевают жизнь клетки, сохраняя ее способность к неограниченному делению. Неизбежно формирующиеся на этом фоне мутации клеток ведут к формированию предрака (дисплазии) и рака шейки матки, влагалища и вульвы.
Онкогенные белки ВПЧ (Е6, Е7) взаимодействуют с регуляторными белками клеток шейки матки, приводя к повышению активности онкомаркера p16INK4A, что свидетельствует о неконтролируемом размножении клеток шейки матки. Таким образом, сверхэкспрессия p16INK4A, определяемая в материале шейки матки, который получают при биопсии, является биомаркером интеграции вируса папилломы человека высокого риска в геном и трансформации эпителиальных клеток под действием вируса, что делает эту информацию полезной при оценке прогноза развития предраковых и злокачественных поражений, связанных с инфицированием генитального тракта вирусом папилломы человека.[5]
Классификация и стадии развития дисплазии шейки матки
Для постановки цитологического диагноза (по результатам цитологического исследования соскобов шейки матки и цервикального канала с окрашиванием по Папаниколау (Рар-тест) или жидкостной цитологии) используется классификация Бетесда (The Bethesda System, 2014), основанная на термине SIL (Squamous Intraepithelial Lesion) – плоскоклеточное интраэпителиальное поражение. [10]
Выделяют три вида результатов соскобов с поверхности шейки матки (экзоцервикса):
- нормальные мазки, без изменений клеток шейки матки (NILM, Negative for intraepithelial lesion or malignancy);
- «непонятные» мазки без определенного значения, по которым нельзя определить характер поражения, однако они при этом не являются нормой (ASC-US, Atypical Squamous Cells of Undetermined Significance) или, что хуже, ASC-H, Atypical squamous cells cannot exclude HSIL, обнаружение атипичных клеток плоского эпителия, не исключающее SIL высокой степени);
- предраки низкой (LSIL, Low Grade Squamous Intraepithelial Lesion) и высокой (HSIL, High Grade Squamous Intraepithelial Lesion) степени.
Классификация Папаниколау
- 1-й класс — нормальная цитологическая картина (отрицательный результат);
- 2-й класс — изменение морфологии клеток, которое обусловлено воспалением во влагалище и (или) шейке матки;
- 3-й класс — единичные клетки с аномалией ядер и цитоплазмы (подозрение на злокачественное новообразование);
- 4-й класс — отдельные клетки с явными признаками озлокачествления;
- 5-й класс — много типично раковых клеток (злокачественное новообразование).
Существуют также гистологические классификации для оценки материала, полученного при биопсии.
По классификации R. M. Richart (1968) в зависимости от глубины поражения поверхностного клеточного слоя выделяют три степени дисплазии шейки матки:
- ЦИН 1 (дисплазия слабой степени) — признаки папилломавирусной инфекции (койлоцитоз и дискератоз). Поражение до 1/3 толщины клеточного пласта;
- ЦИН 2 (дисплазия средней степени) — поражена 1/2 толщины клеточного слоя;
- ЦИН 3 (дисплазия тяжелой степени) — поражение более 2/3 клеточного слоя. [8]
В приведенной ниже таблице даны соотношения классификаций предраковых поражений шейки матки.[9]
| Система Папаниколау |
Описательная система ВОЗ |
CIN | Терминологи- ческая система Бетесда (ТСБ) |
|---|---|---|---|
| Класс 1 (норма) |
Отсутствие злокачественных клеток |
Отсутствие неопластических изменений |
Норма |
| Класс 2 (метаплазия эпителия, воспалительный тип) |
Атипия, связанная с воспалением |
Реактивные изменения клеток ASC: ASC — US, ASC — H |
|
| Класс 3 («дискариоз») |
Слабая дисплазия | CIN 1 койлоцитоз |
LSIL |
| Умеренная дисплазия | CIN 2 | HSIL | |
| Тяжелая дисплазия | CIN 3 | ||
| Класс 4 (клетки, подозрительные на рак или карцинома in situ |
Карцинома in situ | ||
| Класс 5 (рак) |
Инвазивная карцинома | Карцинома | Карцинома |
Осложнения дисплазии шейки матки
Последствия дисплазии шейки матки
Основное и самое опасное осложнение цервикальной интраэпителиальной неоплазии заключается в развитии рака шейки матки, любой случай развития которого — результат упущенных возможностей диагностики и лечения дисплазии шейки матки.[7]
Проводились длительные, систематические исследования риска рака шейки матки у женщин с диагнозом цервикальной интраэпителиальной неоплазии 3 степени (CIN3) по сравнению с женщинами, у которых были нормальные цитологические результаты. Согласно полученным данным, долгосрочный относительный риск развития рака шейки матки зависит от различных гистологических типов CIN3 и выше всего он для аденокарциномы in situ. Даже через 25 и более лет после конизации (хирургического иссечения патологических тканей шейки матки) риск злокачественного перерождения клеток был значительным.[4]
Диагностика дисплазии шейки матки
Для ранней диагностики предраковых поражений шейки матки во многих странах мира существует система цервикального скрининга.
Методы диагностики дисплазии шейки матки
В России система цервикального скрининга включает последовательность действий:
- Цитологическое исследование: РАР-тест;
- ВПЧ-тестирование: в США и странах Евросоюза ВПЧ-тест применяется для первичного скрининга рака шейки матки (РШМ). В России его использование вариативно: при первичном скрининге в сочетании с РАР-тестом, в качестве самостоятельного теста, при ведении пациенток с неясными результатами РАР-теста (ASCUS) и для наблюдения паценток после лечения HSIL;
- Кольпоскопия: показаниями к исследованию являются положительные результаты РАР-теста (класс 2-5). Метод основан на осмотре шейки матки при помощи увеличивающих оптических систем и проведения диагностических проб с растворами уксусной кислоты и йода (Люголя). С помощью кольпоскопии определяют локализацию поражения, его размер, выбирают участок для проведения биопсии, определяют тактику лечения.
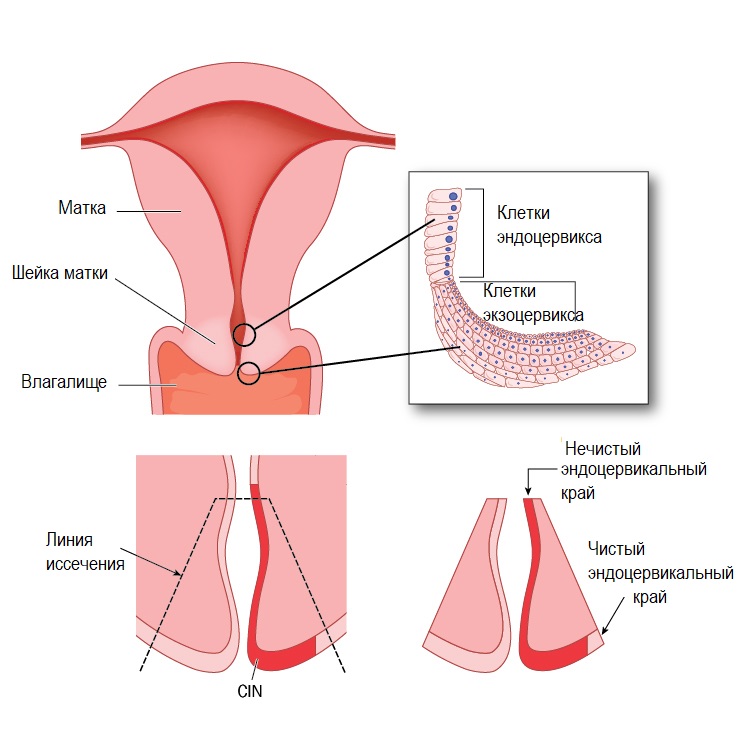
При кольпоскопии должна быть тщательно оценена зона трансформации (переходная зона стыка двух видов покровного эпителия шейки матки).
Влагалищная часть шейки матки (экзоцервикс) покрыта многослойным плоским эпителием. В канале шейки матки (цервикальном канале, эндоцервиксе) — цилиндрический эпителий. Место перехода цилиндрического эпителия цервикального канала в многослойный плоский эпителий поверхности шейки матки носит название зоны трансформации. Эта область имеет большое клиническое значение, поскольку именно в ней возникает более 80% случаев дисплазии и рака шейки матки.
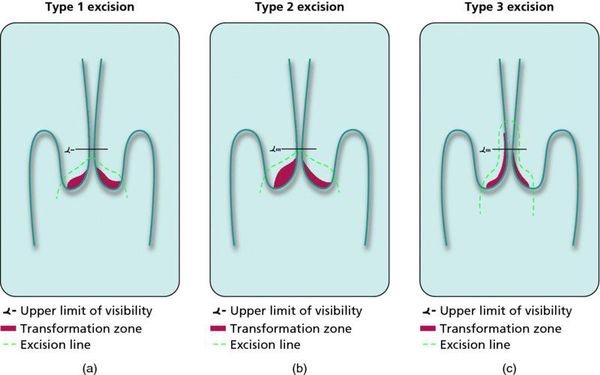
- Зона трансформации 1 типа — переходная зона видна полностью. Это самый оптимальный и прогностически «благоприятный» вариант кольпоскопического заключения.
- Зона трансформации 2 типа — переходная зона частично скрыта в канале шейки матки. Адекватно оценить такую картину сложно, так как наиболее измененные участки могут быть не видны и пропущены.
- Зона трансформации 3 типа — переходная зона находится глубоко в канале шейки матки и оценить её кольпоскопически невозможно. Кольпоскопия в этом случае считается неинформативной, поскольку глубина залегания патологического очага остается неизвестной.
- Биопсия: прицельная или расширенная биопсия (конизация) всегда должна выполняться под контролем кольпоскопии. Выбор метода биопсии зависит от типа поражения, возраста пациентки и зоны трансформации. Важной информацией, которую дает биопсия, является возможность иммуногистохимического определения маркера ранней диагностики дисплазии с высокой степенью риска озлокачествления: p16INK4a.
Лечение дисплазии шейки матки
Динамическому наблюдению подлежат молодые пациентки (до 35 лет) с LSIL (ВПЧ, ЦИН 1, ЦИН 2, если при биопсии не обнаружен белок р16, являющийся признаком проникновения ВПЧ высокого риска в геном и трансформации опухолевых клеток под действием вируса). Наблюдать возможно пациенток только с 1 и 2 кольпоскопическим типом зоны трансформации.
Контрольные осмотры, цитологическое и ВПЧ-тестирование показаны через 6 и 12 месяцев после первичного обнаружения патологии.
Хирургическое лечение дисплазии
При выявлении HSIL (ЦИН 2 c обнаружением белка р16 при биопсии, ЦИН 3) неизбежно хирургическое лечение в виде абляции («прижигания») или эксцизии (удаления) поврежденной ткани. Для абляции используют электро-/радио-, крио- и лазерные воздействия. Эксцизия возможна электро-/радиоволновая или ножевая.
Немаловажно, что при выявлении по кольпоскопии 3 типа зоны трансформации на фоне положительного РАР-теста гинеколог обязан провести выскабливание слизистой канала шейки матки и/или широкую эксцизионную биопсию (конизацию шейки матки) для исключения опухолевого процесса, потенциально располагающегося вне зоны кольпоскопического обзора. Немаловажно наблюдение после операции через 6 и 12 месяцев с выполнением цитологического соскоба и ВПЧ-теста.
Следует отметить, что процедура хирургического иссечения патологических тканей на шейке матки увеличивает риск преждевременных родов. А сама по себе цервикальная интраэпителиальная неоплазия первой степени на течении беременности и родов никак не отражается и зачастую опасности не представляет.[12]
Средний возраст женщин, когда может потребоваться хирургическая коррекция цервикальной внутриэпителиальной неоплазии — около 30 лет. Хирургическое лечение нередко ассоциировано с неблагоприятным течением последующей беременности. Частота и тяжесть неблагоприятных осложнений возрастают с увеличением глубины иссекаемых тканей.[13]
Реабилитация после хирургического лечения
В течение месяца после операции следует воздержаться от спринцеваний, половых контактов и не пользоваться тампонами. На 2–3 недели исключают тяжёлые физические нагрузки и тепловые процедуры. Незначительные сукровичные выделения, усиливающиеся иногда до менструальноподобных, в течение 10–20 дней после операции — это нормальное явление.
При реабилитации после хирургического лечения шейки матки эффективны препараты, содержащие антисептик и стимулятор регенерации эпителия.
После лечения возможен рецидив, поэтому необходимо пожизненное наблюдение: цитологический мазок через 6 и 12 месяцев после операции, затем раз в год в течение 10 лет, далее раз в 3 года.
Планировать беременность после операции на шейке матки можно не ранее, чем через 3–6 месяцев. Эти сроки будут зависеть от глубины эксцизии или конизации и длины шейки матки [9].
Лечение дисплазии при беременности
В большинстве случаев лечение должно быть отложено на послеродовый период. При беременности на фоне дисплазии шейки матки каждые три месяца проводится кольпоскопический и цитологический контроль. При выявлении рака шейки матки пациентку консультирует онкогинеколог. Доктор подбирает тактику лечения, может потребоваться прервать беременность по онкологическим показаниям [9].
Прогноз. Профилактика
При своевременном выявлении и лечении дисплазии шейки матки прогноз благоприятный. Основным фактором развития и прогрессирования дисплазии шейки матки является длительное инфицирование канцерогенными типами ВПЧ. Для предупреждения заражения ВПЧ существуют профилактические вакцины «Церварикс» (защита от 16, 18 типов ВПЧ), «Гардасил» (профилактика инфицирования 6, 11, 16, 18 типами вируса), в декабре 2014 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов одобрило использование вакцины «Гардасил9», защищающей от инфицирования 9 типами ВПЧ (6, 11, 16, 18, 31, 33, 45, 52, 58). Однако на российском рынке данный продукт ещё не доступен. «Церварикс» зарегистрирована для вакцинации женщин от 10 до 25 лет; «Гардасил» показана к применению детям и подросткам в возрасте от 9 до 15 лет и женщинам от 16 до 45 лет.
Дополнительными факторами риска прогрессирования ПВИ с формированием предраковой патологии являются:
- курение;
- длительное использование гормональных контрацептивов;
- многократные травматичные роды;
- ВИЧ-инфекция.
- У пациенток с ЦИН часто обнаруживают вирус простого герпеса 2 типа, цитомегаловирусную инфекцию, хламидийную урогенитальную инфекцию, бактериальный вагиноз, ассоциированный с резким снижением или отсутствием вагинальной лактофлоры, повышенным ростом во влагалище Gardnerella vaginalis и Atopobium vaginae, повышение концентрации в бакпосеве грибов рода Candida, Mycoplasma hominis.
Устранение и профилактика данных факторов способны снизить вероятность развития предраковой патологии шейки матки.
Рак шейки матки поражает преимущественно женщин репродуктивного возраста. Скрининг является важной стратегией вторичной профилактики. Длительный процесс канцерогенной трансформации от появления в организме вируса папилломы человека (ВПЧ) до инвазивного рака дает широкие возможности для выявления заболевания на стадии, когда лечение высокоэффективно. Подходящими скрининговыми тестами в мире признаны цитологическое исследование, визуальный осмотр после применения уксусной кислоты и тесты на выявление ВПЧ. Всемирная организация здравоохранения рекомендует проводить скрининг женщин по крайней мере один раз в жизни в возрасте от 30 до 49 лет.[14]
Согласно приказу Министерства здравоохранения РФ от 03.02.2015. N36ан «Об утверждении порядка проведения диспансеризации определенных групп взрослого населения», осмотр со взятием мазка (соскоба) с поверхности шейки матки и цервикального канала на цитологическое исследование производится 1 раза в 3 года для женщин в возрасте от 21 года до 69 лет включительно.
При этом заболевании на слизистой нижней части матки и влагалища образуются участки измененных клеток плоского эпителия (покрывающего слоя). Обычно дисплазия поражает вагинальную область и шейку матки одновременно, что осложняет ситуацию. Дисплазию эпителия относят к предраковым патологиям.
Прием гинеколога — 1000 руб. Комплексное УЗИ малого таза — 1000 руб. Расширенная кольпоскопия — 1300 руб. Прием по результатам УЗИ или анализов — 500 руб (по желанию)
Что такое дисплазия
В интернете эту болезнь часто описывают, как аномальный рост клеток. На самом деле, патология гораздо серьезнее, чем это примитивное описание. Дисплазию эпителия ВОЗ характеризует как комплекс нарушений, включающий:
- клеточную атипию — видоизменение или замена клеток на несвойственные данной ткани;
- сбой в дифференцировке клеток — генетический код, отвечающий за функции клеток, их размер, форму и обмен веществ;
- сбой в архитектонике ткани — строение, структура и т.д.
Дисплазия — это не только клеточная атипия, это отклонения во всем тканевом комплексе.
Из-за бессимптомности заболевания на первых стадиях, лечение дисплазии влагалища часто начинается поздно, когда патологический процесс охватывает большую часть площади слизистой шейки матки и влагалища. Диагностируется ранняя дисплазия влагалища обычно на плановом приеме у гинеколога или во время осмотра, связанного с другой патологией.
Причины развития дисплазии влагалища
Основные причины перерождения клеток — генетическая предрасположенность и инфицирование онкогенными вирусами папилломы человека (ВПЧ), HSV-2, HPV и HIV.
Развитие дисплазии ускоряют:
- Гормональные проблемы, связанные с климаксом — недостаток эстрогенов (гипоэстрогения), прием противозачаточных без рецепта и др.;
- Заболевания, изменяющие флору влагалища и ослабляющие иммунитет: вагинит, кольпит;
- Состояния, истощающие ткани, например, натирание влагалища гинекологическим кольцом, использование вибраторов, некачественных презервативов и тампонов.
В группе риска женщины с вредными привычками — курящие, употребляющие фастфуд и алкоголь и проживающие в районах с плохим экологическим профилем.
Причины дисплазии шейки матки
Самая частая причина диспластических изменений шейки – инфицирование папилломавирусом. Типы ВПЧ 16 и 18 обнаруживаются в 98 % случаев дисплазии.
Заболевание провоцируют:
- воспалительные процессы во влагалище;
- травматизация шейки при родах и абортах;
- гормональная дисфункция;
- сниженный иммунитет;
- алкоголь и курение;
- слишком ранняя и беспорядочная сексуальная жизнь;
- пренебрежение гигиеной половых органов.
При дисплазии нарушается структура эпителия, а слизистая не выполняет защитные функции. При выраженных диспластических изменениях женщину направляют на консультацию к онкологу.
Стадии развития дисплазии
Диспластический процесс — продолжение гиперплазии — увеличения количества клеток, вызванного хроническим воспалением и перерождением. Часто к гиперплазии и дисплазии присоединяется атрофия (отмирание) тканей, так как эти процессы имеют общие генетические механизмы.
Если быть точными, термин «дисплазия» для характеристики переходных предраковых процессов в медицине не применяется. При патологии во влагалищном секторе шейки матки состояние обозначается CIN (cervical intraepithelial neoplasia), предраковые изменения во влагалище обозначаются — VaIN, вульвы — VIN.
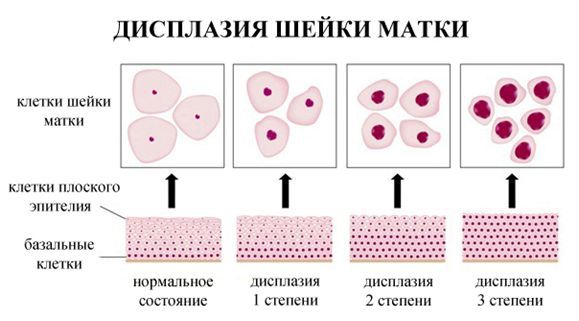
Различают три степени дисплазии:
- Легкая, слабо выраженная (Д I) – затронуто до 1/3 толщины эпителиального слоя;
- Умеренная, средняя (Д II) – измененные клетки прорастают на 2/3 эпителиальной ткани;
- Тяжелая, выраженная (Д III) — весь слой изменен. Эта степень дисплазии — начальная стадия рака шейки и влагалища.
Определяющий критерий степени дисплазии — выраженность клеточной атипии. Чем тяжелее степень, тем больше размер, гиперхромность и полиморфизм клеточных ядер. Дисплазия эпителия может регрессировать (обратный процесс), быть стабильной или прогрессировать. Как быстро пойдет процесс озлокачествления зависит от степени выраженности и длительности заболевания. Чем значительнее дисплазия, тем меньше вероятность регрессии.
Дисплазия тяжелой степени расценивается гинекологами как облигатный предрак, гарантирующий развитие рака. Поэтому больные облигатным предраком ставятся на учет к онкологу.
Симптомы дисплазии влагалища
В начале болезни пациентки ничего не чувствуют. Очаги дисплазии во влагалище обнаруживаются случайно при гинекологическом осмотре. Единственный симптом, указывающий на заражением вирусом ВПЧ (он вызывает патологию в 90% случаев), который больная может увидеть невооруженным глазом, — мелкие бородавки (остроконечные кондиломы) в области половых органов.
По мере развития патологии появляются:
- краснота и сухость слизистой влагалища;
- кровотечения после полового акта или спринцевания;
- выделения с неприятным запахом;
- зуд, жжение и отек вагинальной области.
При тяжелой дисплазии возникают боли в крестце, отеки ног. Во время ходьбы ощущается дискомфорт в области влагалища.
Гинеколог проводя осмотр с помощью кольпоскопа (оптического прибора) видит изменения слизистой оболочки влагалища в виде выступающих красноватых или светлых пятен с неровными очертаниями. Дисплазийные участки бывают большими и затрагивают шейку матки. Для уточнения диагноза, слизистую смазывают растворами уксуса или Люголя (расширенная кольпоскопия). При запущенной дисплазии видны мозаичность слизистой и сосочковые разрастания.
Окончательный диагноз ставится после проведения биопсии подозрительных участков, при которой гинеколог берет часть клеток на анализ.
Симптомы дисплазии шейки матки
При этом состоянии в эпителии шейки появляются клетки, отличные по строению от нормальных. Процесс затрагивает базальную мембрану и верхний слой тканей. Заболевание часто не дает симптомов, поэтому, чтобы вовремя распознать заболевание, необходимо регулярно делать кольпоскопию и сдавать анализы.
При выраженной диспластической патологии женщины жалуются на зуд, боль и жжение в вагине. Выделения становятся желтоватыми или кровянистыми. Возможны контактные кровотечения.
Для подтверждения диагноза проводится кольпоскопия со взятием мазка из шейки и цервикального канала на гистологическое и цитологическое обследование. При дисплазии на шейке виден измененный участок, а в шеечной слизи обнаруживаются диспластичные клетки.
Как вылечить дисплазию влагалища
Из-за термина «предраковое состояние» пациентки, столкнувшись с дисплазией влагалища или шейки матки, погружаются в депрессию. Но на деле все не так страшно!
Лечение зависит от степени дисплазии:
- Легкая степень дисплазии не требует лечения до момента ухудшения состояния. Если доктор замечает изменения, видоизмененные клетки разрушают лазером, химическими веществами или современным радиоволновым методом. Остроконечные кондиломы удаляют этим же методом, так как они могут переродиться в рак.
- При глубокой дисплазии или начавшемся раковом перерождении показана вагинэктомия — удаление дисплазийных участков. Если процесс зашел слишком далеко, то для сохранения органа, трансплантируют кожу с ягодиц или бедер.
Лечение дисплазии шейки матки
Лечение зависит от тяжести дисплазии. При поражении слизистой первой степени применяют выжидательную тактику, особенно у нерожавших. Каждые полгода проводится плановое обследование, и, если заболевание не прогрессирует, рекомендуется профилактическое посещение гинеколога.
В более тяжелых случаях применяется оперативное лечение. Наиболее эффективные методы:
- Иссечение пораженных тканей — электроэксцизия (конизация);
Радиоволновой — самый современный способ лечения дисплазии, рекомендуемый европейскими гинекологами. - Ампутация шейки применяется в редких, особо тяжелых случаях, когда нет возможности помочь другим способом — это делают онкологи.
Для борьбы с вирусом папилломы (ВПЧ) применяют противовирусные препараты и средства для стимуляции иммунитета. Параллельно проводят лечение сопутствующих патологий.
Что нужно знать о лечении дисплазии: 5 шагов к выздоровлению
- Шаг №1 – Идите к гинекологу без паники! Опасения, что дисплазия слизистой влагалища и шейки матки не лечится, неверно. Нельзя вылечить причину дисплазии — вирус папилломы человека, а вот ее очаги и связанные с ней неприятные симптомы при правильном лечении устраняются.
- Шаг №2 – Пройдите полноценную диагностику! Гинеколог возьмет ткани для проведения гистологического анализа, чтобы определить природу дисплазии и исключить рак. Забор пробы в проводится при кольпоскопии с прицельной биопсией, когда врач выбирает для анализа конкретные участки. Параллельно сдается комплекс анализов, определяющих типа вируса папилломы, если он выступает причиной атипичных изменений клеток влагалища. Если же дисплазия шейки матки или влагалища имеет воспалительно-инфекционную природу, определяют возбудителя и его чувствительности к антибиотикам.
- Шаг №3 – Комплексное лечение. Лучший результат лечения дисплазии влагалища дает удаление патологических очагов. Это делается хирургическим или аппаратным методом, но только комплексный подход к терапии дает устойчивый результат.
- Шаг №4 – Выбирайте малотравматичные методы лечения дисплазии. Сейчас классическое хирургическое иссечение тканей при помощи скальпеля используется крайне редко. Предпочтение специалисты отдают малотравматичным и безопасным методикам, таким как лазерная коррекция и радиоволновая методика. Процедуры проводятся под местной анестезией. Операция не оставляет рубцов, имеет четкую направленность действия, обладает антибактериальным эффектом. Запаивание кровеносных сосудов во время процедуры исключает кровотечение.
- Шаг №5 – Если требуется обширное вмешательство — соглашайтесь! Если поражение дисплазией имеет внушительные размеры, может потребоваться иссечение большого участка тканей влагалища. Восстановить женское здоровье и нормальную половую активность женщины в послеоперационном периоде поможет современная методика пластики влагалища.
Лечение дисплазии женских органов, вопреки распространенным заблуждениям, эффективно и безопасно, при этом женщина получает возможность предотвратить онкологию и сохранить нормальную сексуальную активность
Профилактика онкологических заболеваний влагалища и шейки матки
Профилактика болезни заключается в своевременном лечении ИППП (половых инфекций), воспалений и гормональных нарушений. Девочкам рекомендуется вакцинация против вируса папилломы вакциной Гардасил.
Где лечат дисплазию влагалища и шейки матки в СПБ
Лечение дисплазии требует серьезного подхода, так как болезнь считается опасным предраковым состоянием. Гинекологи медицинского центра Диана в Санкт-Петербурге обладают многолетним опытом лечения дисплазии эпителия, что позволило нам разработать эффективный и безопасный подход к лечению этой патологии.
Мы рады помочь каждой пациентке с диагнозом «дисплазия», и применяем только современные подходы к лечению и инновационное аппаратное оборудование — новейший радиоволновой нож «Фотек».
- ИНВИТРО
- Библиотека
- Справочник заболеваний
- Дисплазия шейки матки
Дисплазия шейки матки
Дисплазия шейки матки: причины появления, симптомы, диагностика и способы лечения.
Определение
Дисплазия шейки матки, или цервикальная интраэпителиальная неоплазия (Cervical Intraepithelial Neoplasia – CIN) – это патологический процесс, при котором в толще покровного эпителия шейки матки появляются клетки с различной степенью атипии с последующим изменением слоистости эпителия без вовлечения стромы.
Дисплазия шейки матки характеризуется нарушением созревания и дифференцировки клеток многослойного плоского эпителия и является самой частой морфологической формой предрака шейки матки.
До 90% дисплазий шейки матки локализуются на границе однослойного цилиндрического и многослойного плоского эпителия (в зоне трансформации). Ежегодно в мире регистрируются около 40 млн новых случаев данного заболевания. Дисплазия может существовать долгие годы.
Главным этиологическим фактором развития дисплазии шейки матки является вирус папилломы человека (ВПЧ).
Длительное инфицирование (более двух лет) канцерогенными типами ВПЧ считается основной причиной прогрессирования неоплазий.
При CIN умеренной и тяжелой степени высока вероятность встраивания ВПЧ в клеточный геном. Инфицированные клетки начинают продуцировать вирусные белки, которые «продлевают жизнь» клетке, сохраняя ее способность к неограниченному делению. Неизбежно формирующиеся на этом фоне мутации клеток ведут к формированию предрака (дисплазии) и рака шейки матки, влагалища и вульвы.
- другие вирусные инфекции (вирус герпеса, цитомегаловирус);
- раннее начало половой жизни (до 18 лет);
- большое число и частая смена половых партнеров;
- ранняя беременность;
- большое количество беременностей, абортов и родов;
- сопутствующие заболевания, передающиеся половым путем;
- иммунодефициты;
- длительный прием комбинированных оральных контрацептивов;
- курение.
Кроме того, ученые отмечают значимость генетической предрасположенности.
Классификация заболевания
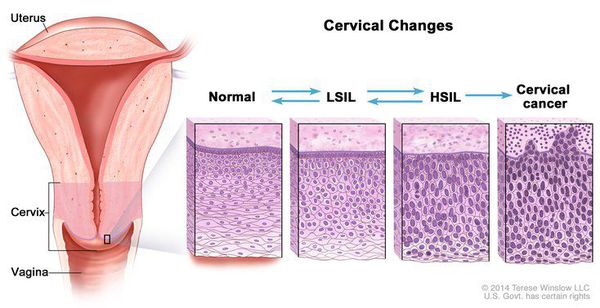
Согласно Международной гистологической классификации Всемирной Организации Здравоохранения (2014 г.), неоплазии из плоского эпителия (плоскоклеточные интраэпителиальные поражения – SIL) подразделяют следующим образом:
- внутриэпителиальное поражение плоского эпителия низкой степени (LSIL – low-grade squamous intraepithelial lesions);
- внутриэпителиальное поражение плоского эпителия высокой степени (HSIL – high grade squamous intraepithelial lesions). HSIL относится к облигатному предраку шейки матки, то есть состоянию эпителия, которое без должного лечения имеет высокий шанс трансформации в злокачественную опухоль.
В настоящее время общепринятой цитологической классификацией заболеваний шейки матки является классификация Бетесда.
Гистологическая градация тяжести поражения зависит от количества и расположения незрелых недифференцированных клеток в эпителиальном пласте.
- CIN I – недифференцированные клетки занимают нижнюю треть эпителиального пласта;
- CIN II – незрелые клетки занимают нижние две трети толщины эпителия;
- CIN III (включают тяжелую дисплазию и преинвазивный рак) – незрелые аномальные клетки занимают более двух третей толщи эпителиального пласта или всю его толщину, но инвазия в подлежащую строму отсутствует.
LSIL включает койлоцитоз (скопление койлоцитов – клеток с разной степенью отклонения от нормального строения), CIN I и кондиломы шейки матки. HSIL включает CIN II (умеренную дисплазию), CIN III (тяжелую дисплазию и преинвазивный рак).
Симптомы дисплазии шейки матки
У большинства пациентов клиническое течение диспластических изменений бессимптомное и специфические жалобы отсутствуют. Изредка могут наблюдаться кровянистые выделения из влагалища после полового акта. При инфекционном процессе во влагалище дисплазия может сопровождаться увеличением количества влагалищных выделений в виде слизи или сукровицы.
СIN может быть обнаружена как при фоновых заболеваниях шейки матки (эрозии, псевдоэрозии, рубцовой деформации шейки матки с эктропионом, лейкоплакии, полипах), так и при отсутствии визуальных патологических изменений шейки матки.
Диагностика дисплазии шейки матки
С целью определения факторов риска развития дисплазии шейки матки у всех пациенток собирают и анализируют данные анамнеза.
Для выявления патологических изменений эпителия шейки матки рекомендованы следующие исследования:
- осмотр влагалища и шейки матки в зеркалах с целью выявления патологии шейки матки;
- первичное цитологическое исследование шейки матки и цервикального канала;
- скрининг 14 типов;
Определение ДНК ВПЧ (Вирус папилломы человека, Human papillomavirus, HPV) высокого онкогенного риска, скрининг 14 типов (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68) + КВМ в соскобе эпителиальных клеток урогенитального тракта
Синонимы: Определение ДНК папилломы в урогенитальном соскобе.
HPV (Human papillomavirus, HPV) DNA, high oncogenic risk, screening of 14 types (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68), epithelial cells scraping of urogenital …
- скрининг 21 типа.
Дифференцированное определение ДНК ВПЧ 21 типа (6, 11, 16, 18, 26, 31, 33, 35, 39, 44, 45, 51, 52, 53, 56, 58, 59, 66, 68, 73, 82) с контролем взятия материала (КВМ) в соскобе эпителиальных клеток урогенитального тракта (Human Papillomavirus, HPV DNA, Scr
Синонимы: Анализ урогенитального соскоба на ВПЧ. HPV DNA, 21 Types, Scrape of Urogenital Epithelial Cells.
Количественное определение ДНК ВПЧ 21 типа (6, 11, 16, 18, 26, 31, 33, 35, 39, 44, 45, 51, 52, …
Кольпоскопия
Исследование, позволяющее оценить состояние слизистой влагалища и шейки матки и диагностировать патологические изменения, включая новообразования на ранних ста�…
При проведении кольпоскопии должна быть тщательно оценена зона трансформации (переходная зона стыка двух видов покровного эпителия шейки матки). Эта область имеет большое клиническое значение, поскольку именно в ней возникает большинство случаев дисплазии и рака шейки матки:
- зона трансформации 1-го типа – переходная зона видна полностью. Это самый оптимальный и прогностически «благоприятный» вариант кольпоскопического заключения;
- зона трансформации 2-го типа 2 переходная зона, которая частично скрыта в канале шейки матки, поэтому наиболее измененные участки могут быть не видны и пропущены;
- зона трансформации 3-го типа – переходная зона, находящаяся глубоко в канале шейки матки, поэтому оценить ее во время проведения кольпоскопии невозможно. Кольпоскопия в этом случае считается неинформативной, поскольку глубина залегания патологического очага остается неизвестной.
- Проведение прицельной (при необходимости мультифокальной точечной) или расширенной биопсии шейки матки под контролем кольпоскопии. Выбор метода биопсии зависит от типа поражения, возраста женщины и зоны трансформации. Важной информацией, которую дает биопсия, является возможность определения маркера ранней диагностики дисплазии с высокой степенью риска озлокачествления.
- Определение индекса пролиферативной активности экспрессии p16/Ki67 в ходе имунноцитохимического или p16 в ходе иммуногистохимического исследований для дифференциальной диагностики степени тяжести поражения шейки матки.
К каким врачам обращаться
Для диагностики заболевания необходимо обратиться на прием к
акушеру-гинекологу
, при необходимости к
онкологу
.
Лечение дисплазии шейки матки
Для определения тактики лечения и ведения женщин с дисплазией необходимо учитывать степень выраженности изменений (гистологические и цитологические результаты), возраст пациентки, репродуктивную функцию. Решение о выборе протокола лечения проводится в каждом случае индивидуально.
- Молодым женщинам (до 35 лет) с LSIL (ВПЧ, CIN I, CIN II, если при биопсии не обнаружен белок р16) рекомендовано динамическое наблюдение. Заметим, что наблюдение целесообразно только у пациенток с 1-м и 2-м типами зоны трансформации по результатам кольпоскопии. Контрольные осмотры, цитологическое исследование, тест на ВПЧ показаны через 6 месяцев и через 1 год после первичного обнаружения патологии.
- При выявлении HSIL (СIN II c обнаружением белка р16 при биопсии, CIN III) показано хирургическое лечение в виде абляции (прижигания) или эксцизии (удаления) поврежденной ткани. Для абляции используют электро-, радио-, крио- и лазерные воздействия. Эксцизия может быть электро- и радиоволновая или ножевая.
- При выявлении по кольпоскопии 3-го типа зоны трансформации на фоне положительного Раp-теста проводят выскабливание слизистой канала шейки матки и/или широкую эксцизионную биопсию для исключения опухолевого процесса, потенциально располагающегося вне зоны кольпоскопического обзора. Обязательно динамическое наблюдение после операции через 6 месяцев и через год с выполнением цитологического соскоба и ВПЧ-теста.
После хирургического лечения в течение 30 дней необходимо воздерживаться от половых контактов, спринцеваний, не пользоваться тампонами и исключить тяжелые физические нагрузки и тепловые процедуры. В течение 20 дней после операции возможны сукровичные выделения.
В качестве послеоперационной реабилитации эффективны препараты, содержащие антисептик и стимулятор регенерации эпителия.
После лечения возможен рецидив, поэтому показано регулярное наблюдение: цитологический мазок через 6 и 12 месяцев после операции, затем 1 раз в год в течение 10 лет, далее 1 раз в 3 года.
Планировать беременность после операции на шейке матки можно не ранее, чем через 3–6 месяцев. Эти сроки зависят от глубины эксцизии или конизации и длины шейки матки.
Осложнения
Тяжелая дисплазия шейки матки в большинстве случаев прогрессирует до рака. Цервикальный рак занимает третье место в мире после рака молочной железы и рака эндометрия. Обследования женщин с дисплазией шейки матки CIN I показывают, что в 25% случаев заболевание ассоциировано с инфицированием низкоонкогенными типами ВПЧ, тогда как тяжелая дисплазия в 70% случаев ассоциирована с ВПЧ высокоонкогенных типов. Время, за которое происходит перерождение дисплазии шейки матки в рак, зависит от степени выраженности изменений в эпителиальных клетках и от типа ВПЧ.
Профилактика заболевания
Основой профилактических мероприятий является вакцинация против вируса папилломы человека, ориентированная на девочек в возрасте 9-13 лет и до начала половой жизни.
Взрослым женщинам фертильного возраста необходимо посещать акушера-гинеколога 1 раз в год, если не рекомендовано чаще, с целью проведения скрининга для раннего выявления дисплазии шейки матки.
При своевременном лечении дисплазии шейки матки прогноз благоприятный.
Источники:
- Клинические рекомендации (протоколы диагностики и ведения больных). Доброкачественные и предраковые заболевания шейки матки с позиции профилактики рака. – 2017.
- Национальное руководство «Гинекология». Под ред. Г.М. Савельевой, Г.Т. Сухих, В.Н. Серова, И.Б. Манухина, В.Е. Радзинского // М.: ГЭОТАР-Медиа. – 2017. – 547-550 с.
- Дисплазия шейки матки – этиопатогенез, диагностика, оптимальная тактика лечения. А.Э. Протасова, Т.И. Дзюбий, Г.А. Раскин, Н.И. Тапильская, И.Е. Зазерская, Э.Д. Хаджиева. Уч. пособие // С-Пб. – 2014. – 22 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
6079
24 Мая
-
6080
24 Мая
-
6073
23 Мая
Похожие статьи
ВИЧ
ВИЧ: причины появления, симптомы, диагностика и способы лечения.
Цервицит
Цервицит: причины появления, симптомы, диагностика и способы лечения.
Перикардит
Перикардит: причины появления, симптомы, диагностика и способы лечения.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Дисплазия шейки матки является предраковым состоянием. То есть эта патология сама по себе не является злокачественным заболеванием, однако неблагоприятная эволюция заболевания в высоком проценте случаев может привести к злокачественной опухоли с плачевными результатами. Именно по этой причине все женщины, у которых выявлена дисплазия шейки матки (в независимости от степени), должны находиться под регулярным контролем лечащего врача гинеколога. Необходимо регулярно проводить диагностику состояния пораженного слизистого эпителия – это позволит проводить адекватное лечение и предотвратить прогрессирование заболевания с развитием злокачественной опухоли.
Что такое дисплазия слизистой шейки матки?
Дисплазией называют нарушение клеточного и тканевого строения определенной ткани. К примеру, слизистые ткани влагалища должны обладать рядом свойств: определенный размер клеточных ядер клеток эпителия, определенное количество слоев в слизистой ткани, постепенно, по мере продвижения созревающих клеток от базального слоя к наружным они уплощаются, изменяется размер ядра и состав внутриклеточных органелл. Клеточные контакты между клетками так же имеют ряд свойств, которые могут изменяться при дисплазии. Потому, диагноз дисплазии выставляется при проведении микроскопии кусочка ткани или мазка взятого с подозрительного участка слизистой матки.
Причины возникновения дисплазии шейки матки
- Герпесная ифнекция, инфицирование герпесом 2 типа. С поражением герпесной инфекцией может быть вызвана тяжелая дисплазия. Потому, герпес слизистых половых органов является одним из факторов риска в развитии дисплазии шейки матки.
- Хламидиоз – длительное воспаление, поддерживаемое в слизистой шейки матки этой инфекцией, может привести к нарушению созревания эпителия шейки матки с последующим развитием дисплазии.
- Трихомониаз – вызывает вялотекущий воспалительный процесс в слизистой матки. Повреждающее токсическое действие на клетки эпителия провоцирует нарушение созревание эпителия, его частичное разрушение. При исследовании мазка при трихомониазе часто выявляются атипичные клетки, с разной степенью атипизма.
- Папилломавирусная инфекция является ведущим фактором в статистике причин дисплазии шейки матки. Все дело в том, что генетический материал вируса папилломы человека встраивается в генетический аппарат клеток слизистой влагалища и изменяет их работу. Наиболее онкогенные из папилломавирусов являются серотипы ВПЧ-16 и ВПЧ-18.
- Дефицит фолиевой кислоты – чаще наблюдается в период беременности. Фолиевая кислота участвует в определенных процессах происходящих при созревании клеток слизистой шейки матки, и дефицит этого витамина может нарушать процессы работы генетического аппарата и работы некоторых структур цитоплазмы.
Диагностика дисплазии шейки матки
Кольпоскопия
Расширенная кольпоскопия – производится с несколько этапов:
- Обработка эпителия слизистой 3% раствором уксусной кислоты.
- Дополнительная обработка раствором Люголя 3%
- Осмотр слизистой шейки матки
Уксусная кислота вызывает отек эпителия, снижение активности кровообращения в слизистой. Это необходимо для повышения проникающей способности раствора Люголя, который окрашивает гранулы гликогена. Нормальный эпителий содержит множество гранул гликогена, участки, которые не окрасились, подозрительны на наличие дисплазии.
При такой последовательности проведения кольпоскопии выявляются даже скрытые участки дисплазии шейки матки, что повышает вероятность определения достоверного диагноза.
Выскабливание канала шейки матки, зачем производится?
Определив очаги подозрительные на дисплазию, можно приниматься за следующий этап — взятие мазка со слизистой для его последующего обследования.
Микроскопия мазка со слизистой шейки матки
При кольпоскопии имеется возможность взятие мазка для дальнейшего исследования клеточных элементов, оставшихся на поверхности тампона. Данное исследование называют мазок Папаниколау (Пап — мазок).
При микроскопии полученных при мазке клеток возможно выявление ряда характерных для дисплазии признаков:
- Ядра неправильной формы, с неравномерным распределением хроматина
- Четкие границы глыбок хроматина и ядра мембраны ядра клетки.
- Увеличение объема ядра по отношению к объему самой клетки.
Биопсия шейки матки, микроскопическое исследование биоптата
Критерии позволяющие выставить диагноз дисплазии при микроскопии биоптата:
- Нарушение слоистости и созревания клеток во всех слоях эпителия
- В наружных слоях нарушение созревания клеток более явное
- Синтез гликогена специфичных для данной ткани снижается
- Количество клеточных контактов (десмосом) снижается
- В клетках увеличивается количество рибосом и митохондрий, что говорит о повышении активности роста клетки
- Появляются аномальные митохондрии, патологические фрагменты ДНК
- В слоях эпителия плоские эпителиальные клетки видоизменяют свою форму – становятся цилиндрическими и округлыми
Стадия дисплазии, как ее определяют?
Определить стадию дисплазии возможно лишь проведя микроскопическое обследования фрагмента ткани слизистой шейки матки.
- При первой степени дисплазии (слабо выраженной) видоизмененные клетки занимаю не более трети наружно расположенных слоев клеток
- При второй степени (умеренной) – атипичные клетки занимаю около половины толщи эпителия.
- При третьей стадии (выраженной) поражение занимает более 2/3 всех слове эпителия. Эта стадия является пограничной между доброкачественным и злокачественным поражением.
Лечение дисплазии шейки матки
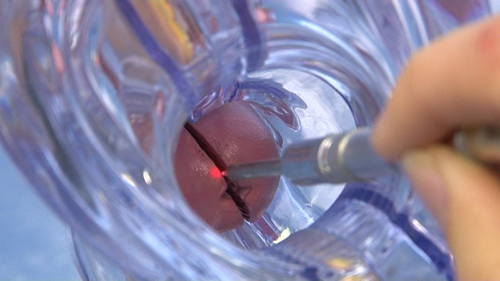
Основным же в лечении дисплазии является механическое или физическое удаление патологической ткани. Для этого используются физические методы:
- Прижигание током (электрокоагуляция)
- Криодеструкция
- Прижигание дисплазии лазером
или хирургическое удаление очага дисплазии – конизация.
Для каждого из перечисленных выше методов есть свои показания и противопоказания. Каждый метод обладает своими достоинствами и недостатками. Подробнее о них:
Прижигание эрозии электрическим током (электрокоагуляция)
Прохождение тока через определенный участок биологической живой ткани вызывает частично омертвение клеток. Этот эффект и используется в разрушении участка дисплазии шейки матки.
Достоинства метода:
- Доступность – это самый дешевый из всех имеющихся методов удаления участка дисплазии
- Аппараты для электрокоагуляции имеются в большинстве медицинских клиник и гинекологических кабинетов, что повышает доступность данной процедуры
Недостатки метода:
- Нет возможности определения глубины разрушения ткани слизистой, что снижает эффективность процедуры
- После процедуры остается достаточно массивный участок мертвой ткани, что удлиняет процесс восстановления.
- Повышение температуры влечет за собой формирование более грубого рубца, что может привести к деформации шейки матки. А это уже является одним из факторов риска женского бесплодия.
- Длительный период восстановления – 8-10 недель связан с тем, что после процедуры в слизистой остается большое количество некротизированной ткани, которая постепенно выводится.
- Высока вероятность неспецифических инфекционных процессов в области прижигания.
- Болезненность – вызвана она не столько самим прижигание, сколько тем, что электрический ток вызывает сокращение мышечной ткани матки, что вызывает спастические боли.
Как вести себя после электрокоагуляции?
После проведения электрокоагуляции необходим длительный период полового покоя – генитальные или анальные контакты запрещены до полного восстановления слизистой шейки матки. Потому в течение 8-10 недель полное половое воздержание.
Криодеструкция шейки матки
При воздействии холода на поверхность слизистой шейки матки происходит промерзание участков близлежащих к области контакта. Клетки замороженного участка слизистой погибают. Так достигается эффект разрушения пораженной ткани.
Преимущества метода:
- При криодеструкции не высока болезненность. Замораживающее действие оказывает и локальное обезболивающий эффект.
- Не вызывает формирования грубого рубца, что является причиной редкой деформации шейки матки после проведенной процедуры.
Недостатки метода:
- Как и электродиструкция, этот метод не позволяет четко регулировать глубину разрушения тканей.
- После процедуры очищение слизистой от некротических тканей происходит достаточно длительно, потому период восстановления достаточно длителен – 7-10 недель.
- Большой объем омертвевшей ткани повышает риск развития нагноительных процессов.
- Длительное время будут иметь место водянистые и гнойные выделения
Как себя вести поле криодеструкции?
В течение длительного времени необходим половой покой – необходимо исключить генитальный или анальный половой контакт на период длительностью в 7-10 недель.
Необходим регулярный контроль за очищением раны и восстановлением эпителия со стороны лечащего врача гинеколога. Потому повторное посещение врача гинеколога в указанные им сроки обязательно.
Лазерное прижигание дисплазии шейки матки
В наше время получает все большее распространение в связи с многими очевидными преимуществами в сравнении с вышеперечисленными методами.
Лазерное воздействие на ткани вызывает локальное нагревание ткани, ее разрушение и выпаривание некротизированной ткани. Легко контролируется глубина разрушения ткани, что повышает эффективность процедуры.
Преимущества метода:
- Не вызывает болезненных ощущений
- Боле короткий период восстановления (около 4-х недель)
- Выше эффективность – есть контроль глубины поражения ткани
- Обеспечивает формирование нежного рубца, что редко приводит к деформации канала шейки матки
Недостатки метода:
- Стоимость в сравнении с другими методами выше
- Не все медицинские заведения обладают аппаратами для лазерной коагуляции
Как себя вести после лазерного лечения дисплазии?
В течение некоторого времени необходим половой покой – необходимо исключить генитальный или анальный половой контакт течение 4-х недель.
Необходим регулярный контроль за восстановлением эпителия со стороны лечащего врача гинеколога, потому повторное посещение доктора для контроля необходимо.
Конизация шейки матки
Операция производится под локальной анестезией.
Как вести себя после конизации?
После этой операции необходимо длительное полове воздержание – не менее 10 недель. Определить произошло ли заживление слизистой, может лишь врач гинеколог при повторной консультации с проведением кольпоскопии. Потому возобновлению половых контактов должно предшествовать повторное посещение лечащего врача.
Дисплазия при беременности
Как правило, наблюдается при снижении уровня фолиевой кислоты. В ряде случаев дисплазия на фоне недостатка фолиевой кислоты может наблюдаться и у небеременных женщин. Однако наличие беременности повышает потребность в этом витамине организма, потому признаки дисплазии становятся явными. Как правило, на фоне применения препаратов фолиевой кислоты структура слизистой шейки матки и клеток слизистой нормализуется.
Дело в том, что фолиевая кислота участвует в процессах реализации генетической информации и созревания клетки, потому ее дефицит вызывает закономерные нарушения.
В случае если причиной дисплазии положила иной фактор, то методика диагностики дисплазии и ее лечения определяется врачом гинекологом индивидуально.
Профилактика дисплазии шейки матки
Профилактика дисплазии шейки матки подразумевает профилактику инфицирования венерическими заболеваниями и профилактику гиповитаминоза по фолиевой кислоте.
В том случае, если исключить данные факторы нет никакой возможности: нерациональное питание, беспорядочные половые связи, раннее начало половой жизни, необходимо регулярное посещение врача гинеколога и проведение всех необходимых обследований.
Рекомендации, которые позволят своевременно выявить дисплазию шейки матки.
В том случае, если Вы не относитесь к группе риска по данному заболеванию, то следуйте следующим рекомендациям:
- С момента начала половой жизни в срок не более 2-х лет необходимо произвести Пап-тест (мазок Папаниколау). При этом первый Пап-тест нужно провести в возрасте не более 21 года.
- С момента начала половой жизни и до 30 лет рекомендуется ежегодно производить Пап-тесты.
- В возрасте более 30 лет при условии 3-х и более отрицательных тестов подряд, можно сократить частоту Пап мазков – по одному раз в 2 — 3 года.
- Женщины в возрасте более 60 лет с отрицательными 10 тестами подряд в прошлом не нуждаются в мазках Папаниколау.
В том случае если Вы относитесь к группе риска: раннее начало половой жизни (ранее 16 лет), нерегулярные половые партнеры или половой партнер, чья верность вызывает у Вас сомнения, наличие в прошлом инфекций передающихся половым путем (трихомониаз, хламидиоз, ВПЧ (вирус папилломы человека), половой герпес).
- С момента начала половой жизни в срок не более 1 года произвести Пап-тест (мазок Папаниколау). В течение первого года половой жизни желательно дважды произвести этот тест.
- Регулярно производить серологические и бактериологические исследования на заболевания передающиеся половым путем.
Вакцина от рака шейки матки
На самом деле данная вакцина не обеспечивает защиту от дисплазии шейки матки, равно как и не обезопасит Вас от рака шейки. Однако вакцина стимулирует иммунитет в отношении вируса папилломы человека серотипов 16 и 18, которые являются наиболее онкогенными среди всех инфекций вызывающих дисплазию.
Потому вакцина лишь снизит вероятность развития дисплазии и ее перерождение в рак шейки матки.
Цитология биоптата шейки матки
Цитология (цитологическое исследование) заключается в изучении клеточного состава и структуры тканей организма. Биоптат – взятый при биопсии материал. Чтобы получить биоптат шейки матки, делают мазок-отпечаток с ее поверхности.
Обычно цитологический материал получают с помощью специальных инструментов (шпателя или щеток). Ими проводят по наружной части шейки матки, а также вводят щеточку на 1-2 см в канал шейки. Далее, полученный материал размещают на обезжиренных предметных стеклах, дают ему слегка подсохнуть и отправляют для изучения в лабораторию.
В лаборатории мазок окрашивают специальными красителями, которые дают возможность увидеть в микроскоп измененные клетки и поставить правильный диагноз.
Показаниями для цитологического исследования являются:
- Профилактика и раннее выявление предраковых заболеваний у всех женщин старше 18 лет;
- Жалобы на нерегулярный менструальный цикл;
- Наличие дисбактериоза влагалища;
- Множественные половые контакты с разными партнерами;
- Желание забеременеть или лечение от бесплодия;
- Длительный прием оральных контрацептивов;
- Эндокринная патология, в частности, ожирение;
- Подозрение на присутствие вируса папилломы человека или вируса герпеса;
- Планируемая контрацепция с помощью спирали.
За несколько дней до биопсии (взятия цитологического материала) женщина должна избегать половой близости, спринцеваний, использования лекарств (вагинальных свеч). Желательно проводить цитологическое исследование после окончания месячных – через 3-5 дней.
Что такое мазок с шейки на онкопатологию?
Мазок из шейки матки получают при обычном гинекологическом исследовании с помощью специальных щеточек и шпателей. Врач может сделать несколько образцов для исследования – на одном стекле будет мазок с неизмененной части шейки, а на втором – материал с места наибольшего поражения.
В дальнейшем мазки высушивают на предметных стеклах; в лаборатории их окрашивают с помощью различных красителей и изучают под микроскопом.
Исследование мазков позволяет выявить предраковые заболевания на самых ранних, поддающихся лечению, стадиях.
Что может увидеть врач-лаборант при исследовании мазка:
- Неизмененные клетки – норма;
- Признаки воспаления с наличием измененных клеток – вариант нормы, но требуется противовоспалительное лечение;
- Клетки с измененными по структуре и форме ядрами – требуется уточняющее исследование;
- Единичные клетки с признаками перерождения (увеличение ядер; изменение окраски или неравномерное распределение красителя внутри клеток) – признак дисплазии, т.е. предракового заболевания;
- Большое количество клеток с атипичной структурой – признак онкозаболевания.
Кроме того, мазок исследуют на наличие признаков вируса папилломы человека – именно он в 95% случаев является причиной предраковых заболеваний шейки матки.
Основным признаком присутствия вируса папилломы является обнаружение клеток с большим светлым промежутком вокруг ядра, а также клеток с сильно увеличенным ядром и измененной структурой самого ядра.
Почему происходит рецидив дисплазии шейки матки после операции?

Для профилактики рецидивов врачи рекомендуют использовать комбинированные методы лечения, например, лазерная деструкция и применение иммуномодулирующих препаратов внутрь и в виде вагинальных мазей или аппликаций.
Большую роль играет и сопутствующая патология мочеполовых органов (такие инфекции как цитомегаловирусная, хламидиоз, уреаплазмоз, микоплазмоз), а также гормональные нарушения. Поэтому для предотвращения рецидивов дисплазии необходимо обязательно вылечить все инфекции половой сферы.
Для того чтобы не происходило перекрестного инфицирования, пройти диагностику и лечение должен и половой партнер женщины.
Как проходит беременность после лечения дисплазии шейки матки прижиганием?

В медицинских учреждениях в основном практикуется лечение дисплазии шейки матки с помощью прижигания (физические или химические методы). После чего могут наблюдаться:
- Трудности с зачатием – рубцовые изменения сужают просвет канала шейки матки;
- Вероятность разрыва канала шейки матки во время родов – после прижигания шейка становится менее эластичной, на ней могут оставаться рубцы.
Именно поэтому, если женщина планирует в ближайшее время забеременеть, лечение деструктивными методами не проводят. А планировать беременность после этой процедуры врачи рекомендуют не ранее, чем через полгода-год.
После прижигания в течение месяца всем женщинам запрещено рекомендуется:
- Заниматься сексом
- Использовать гигиенические тампоны
- Проводить спринцевания и принимать ванну
- Посещать бассейны, бани, сауны
- Заниматься тяжелым физическим трудом, поднимать тяжести, интенсивно заниматься спортом
- Принимать препараты, разжижающие кровь (например, ацетилсалициловую кислоту)
Кроме выполнения этих рекомендаций, необходимо регулярно проходить осмотры гинеколога для раннего выявления признаков рецидивирования дисплазии.
Можно ли вылечить дисплазию шейки матки народными средствами?

В лечении дисплазии шейки матки используются:
- Вагинальные тампоны с алоэ. Один лист алоэ (не младше трехлетнего возраста) необходимо измельчить и оставить в эмалированной посуде на 10 – 20 минут. После этого тампон смачивают в образовавшемся соке и вводят во влагалище на 20 – 30 минут. Процедуру необходимо выполнять 2 раза в день (утром и вечером) в течение 1 месяца. Алоэ улучшает обменные процессы на клеточном уровне, активирует защитные свойства тканей, повышает устойчивость к воздействию повреждающих факторов и ускоряет заживление ран.
- Целебный сбор на основе календулы. Для приготовления сбора необходимо взять 50 грамм цветков календулы, по 40 грамм плодов шиповника, листьев крапивы и тысячелистника. Все указанные ингредиенты нужно измельчить и перемешать, после чего приготовить настой из расчета 1 чайная ложка сбора трав на 1 стакан (200 мл) кипятка. Использовать для спринцевания (промывания) влагалища 3 раза в день. Оказывает противовоспалительное, иммуностимулирующее и ранозаживляющее действие, а также улучшает процессы обмена веществ в тканях.
- Тампоны с облепиховым маслом. Облепиховое масло защищает клетки от повреждения различными агрессивными факторами, оказывает общеукрепляющее действие, а также ускоряет процессы заживления и восстановления слизистых оболочек. Тампон пропитывается облепиховым маслом, слегка выжимается и вводится во влагалище на ночь. Длительность лечения не более 1 месяца.
- Отвар из листьев эвкалипта. Обладает противовоспалительным, противомикробным и противовирусным действием. Данные эффекты обеспечиваются благодаря содержащимся в листьях эвкалипта дубильным веществам, эфирным маслам и ряду других компонентов. Для приготовления отвара 2 столовые ложки измельченных листьев эвкалипта нужно залить 300 мл горячей воды, довести до кипения и кипятить в течение 15 минут. Охладить до комнатной температуры, тщательно процедить и добавить еще 200 мл кипяченой воды. Применять для спринцевания влагалища 2 раза в день (утром и вечером).
- Мазь прополиса. Прополис активирует обменные процессы в тканях, оказывает противовоспалительное и обезболивающее действие. Для приготовления мази 20 грамм прополиса перемешивают с 400 г растопленного сливочного масла и греют на медленном огне в течение 20 минут. Полученной смесью пропитывают тампоны, которые вводят во влагалище на 15 – 20 минут дважды в день. Длительность лечение 1 месяц.
- Зеленый чай. Научно доказано, что зеленый чай обладает выраженным антиоксидантным действием, то есть повышает устойчивость клеток организма к воздействию вредоносных факторов (свободных радикалов и других), тем самым снижая риск развития злокачественных новообразований. При дисплазии шейки матки настой зеленого чая используется для спринцевания влагалища. Для приготовления настоя 2 – 3 чайные ложки листьев чая нужно залить 1 стаканом (200 мл) крутого кипятка и настаивать в течение 1 часа. Применять в подогретом до температуры тела виде 2 раза в сутки.
- Отвар из корней бадана. Корневище бадана обладает вяжущим и противомикробным действием. Для приготовления отвара 100 грамм измельченного корня бадана заливают 500 миллилитрами горячей кипяченой воды. На медленном огне доводят до кипения и кипятят в течение 20 минут, после чего охлаждают и хранят в прохладном, темном месте. Для спринцевания 1 столовую ложку отвара (15 мл) необходимо разбавить в 1 стакане (200 мл) теплой кипяченой воды.
Важно помнить, что все описанные рецепты и методы лечения необходимо согласовать с лечащим врачом.
Отличается ли эрозия шейки матки от дисплазии?
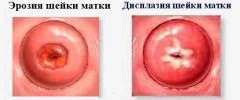
Эрозией называется патологическое состояние, при котором разрушается определенный участок слизистой оболочки шейки матки и обнажается подслизистый слой. Несмотря на всю серьезность данного заболевания, оно довольно редко озлокачествляется (перерождается в злокачественную опухоль).
Дисплазией называется предраковое состояние, характеризующееся нарушением клеточного строения слизистой оболочки шейки матки. Без лечения дисплазия шейки матки часто переходит в рак шейки матки.
Сравнительная характеристика эрозии и дисплазии шейки матки
| Критерий | Эрозия шейки матки | Дисплазия шейки матки |
| Причины возникновения |
|
|
| Механизм возникновения | Разрушение слизистой оболочки в результате воздействия агрессивных факторов либо нарушения питания тканей. | Возникновение мутации и появление в слизистой оболочке матки атипичных (не характерных для данного типа ткани) клеток. |
| Основные клинические проявления | На первый план выступают симптомы основного заболевания. Могут появляться кровянистые выделения вне менструального цикла. | До перерождения в злокачественную опухоль (рак) клинические проявления отсутствуют у большинства женщин. |
| Принципы лечения |
|
|
| Профилактические мероприятия |
|
|
Эффективно ли радиоволновое лечение дисплазии шейки матки?
Принцип метода
Клетки человеческого организма содержит большое количество воды, которая активно поглощает высокочастотное (3,8 – 4 Мегагерц) радиоволновое излучение, превращаясь в пар. Это вызывает коагуляцию (свертывание белков и разрушение клеток) в тканях, располагающихся непосредственно в зоне воздействия, в то время как здоровые ткани не повреждаются.
Преимуществами метода являются:
- Высокая точность. С помощью компьютерных технологий возможно удалить даже самые мелкие очаги дисплазии.
- Минимальное повреждение здоровых тканей. Данный метод позволяет удалить зону дисплазии шейки матки на границе со здоровыми тканями, практически не повреждая их. Термический ожег при радиоволновом лечении в несколько раз меньше, чем при электрокоагуляции или лазерном удалении дисплазии.
- Возможность амбулаторного лечения. Для радиоволнового удаления дисплазии шейки матки госпитализация не требуется. После выполнения процедуры пациентка может отправиться домой, однако необходимы контрольные посещения гинеколога в течение нескольких месяцев.
- Безболезненность. Во время выполнения процедуры разрушаются нервные окончания, ответственные за формирование и передачу болевых импульсов, поэтому болезненность во время и после процедуры весьма незначительная.
- Косметический эффект. После выполнения процедуры происходит быстрое и полное восстановление тканей. Полное выздоровление наблюдается через 3 – 4 недели. Послеоперационные рубцы не образуются.
Высокочастотное радиоволновое лечение абсолютно противопоказано:
- При подозрении на рак. В данном случае необходимо точно подтвердить диагноз, так как использование данного метода для удаления рака может привести к серьезным осложнениям (в частности, к метастазированию – распространению раковых клеток с током крови по всему организму).
- При наличии инфекционных заболеваний наружных половых органов, шейки матки, самой матки.
- Во время лихорадки. Использование данного метода противопоказано при всех заболеваниях, протекающих с повышением температуры, головными болями и болями в мышцах, проливным потом и другими симптомами.
Последствиями радиоволнового лечения дисплазии шейки матки могут быть:
- Выделения из влагалища. Отмечаются в течение 1 недели после выполнения процедуры. Выделения из влагалища могут иметь кровянистый или слизистый характер (сукровица), не сопровождаются болезненностью и обычно проходят в течение 2 – 3 дней.
- Кровотечения. Если в скором времени после выполнения процедуры началось кровотечение – необходимо срочно обратиться к врачу.
- Инфекционные осложнения. Встречаются крайне редко и обычно развиваются вследствие несоблюдения правил личной гигиены.
- Повышение температуры. Может наблюдаться незначительное повышение температуры тела (до 37,5 – 38ºС). К врачу необходимо обращаться при более высоких цифрах, а также если температура не нормализуется в течение 2 суток.
Какими могут быть осложнения и последствия дисплазии шейки матки?
Рак шейки матки
Является самым грозным осложнением дисплазии шейки матки. Обычно процесс злокачественного перерождения дисплазии в опухоль занимает от 2 до 10 лет, однако иногда возможно более быстрое развитие (в течение нескольких месяцев). Как и в случае дисплазии, клинические проявления рака шейки матки на ранних стадиях заболевания слабо выражены. Вначале опухоль поражает только слизистую оболочку, однако по мере прогрессирования распространяется на более глубокие слои органа и на соседние ткани (на тело матки, на влагалище). Основным симптомом при этом являются частые кровянистые выделения из влагалища вне менструального цикла. В результате метастазирования (распространения опухолевых клеток по организму с током лимфы и крови) поражаются лимфатические узлы и отдаленные органы (легкие, кости и другие). На поздних стадиях заболевание проявляется сильными болями в животе, повышением температуры тела, отеками нижних конечностей, общим истощением.
Нежелательными последствиями лечения дисплазии шейки матки могут быть:
- Кровотечение. Наибольший риск возникновения кровотечения отмечается после хирургического удаления дисплазии шейки матки, так как в данном случае раневая поверхность особенно велика. Спровоцировать кровотечение может половой контакт, использование гигиенических тампонов или неосторожная врачебная манипуляция. Другие методы (прижигание, радиоволновое лечение) реже осложняются кровотечением.
- Образование рубцов и сложности при родах. Рубцы различной степени выраженности могут образоваться на слизистой оболочке матки после удаления дисплазии любым из методов. В нормальных условиях во время первого периода родов происходит сокращение мышечных волокон матки, в результате чего наблюдается раскрытие наружного зева шейки матки. Однако рубцовая ткань не обладает такой же растяжимостью, как мышечная. В результате этого образовавшийся просвет канала шейки матки будет более узким, чем в норме, что может создать препятствия в процессе рождения ребенка. Это также может спровоцировать разрыв канала шейки матки (рождающимся плодом) и развитие кровотечения во время родов.
- Рецидив (повторное возникновение заболевания). Возможной причиной рецидива дисплазии шейки матки является вирус папилломы человека. Современные методы лечения заболевания, такие как прижигание (лазером или электричеством), криодеструкция (разрушение с помощью холодового воздействия) или хирургическая операция удаляют лишь непосредственно зону дисплазии, однако не устраняют причину ее возникновения. Если вирус папилломы остался в пределах здоровых тканей, со временем заболевание может развиться вновь. Также не исключена вероятность повторного заражения женщины данным вирусом (во время последующих незащищенных половых связей). Менее частой причиной дисплазии является неполное удаление поврежденных тканей во время лечения.
- Инфекционные осложнения. Процедура удаления дисплазии любым из методов значительно снижает местные защитные свойства слизистой оболочки шейки матки, что может стать причиной инфекционных осложнений. Чтобы это предотвратить рекомендуется соблюдать правила личной гигиены и воздержаться от незащищенных половых контактов в течение 1 месяца после лечения.
Существует ли медикаментозное лечение дисплазии шейки матки?

Медикаментозное лечение дисплазии шейки матки
| Группа препаратов | Представители | Механизм лечебного действия | Способ применения и дозы |
| Иммуностимуляторы | Изопринозин | Стимулирует активность иммунных клеток (лимфоцитов, макрофагов) в отношении патогенных вирусов (в том числе в отношении вируса папилломы человека), а также блокирует размножение самих вирусных частиц. | Внутрь, по 12 – 15 мг на 1 килограмм массы тела 3 раза в день. Длительность лечения 10 – 15 дней. |
| Реаферон (интерферон альфа-2) | Повышает устойчивость здоровых клеток к воздействию вирусных частиц. Также обладает противовоспалительным, иммуностимулирующим и противоопухолевым действием. | Дозировка и режим применения подбирается лечащим врачом в каждом конкретном случае. | |
| Продигиозан | Повышает неспецифические защитные свойства организма посредством активации клеток иммунной системы. | Внутримышечно в дозе 25 – 30 микрограмм 1 раз в неделю. Курс лечения 3 – 6 недель. | |
| Витамины | Фолиевая кислота (витамин В9) | Дефицит фолиевой кислоты может стать причиной нарушения процесса созревания клеток слизистой оболочки шейки матки, что способствует развитию дисплазии. Восполнение запасов фолиевой кислоты (особенно в период беременности) значительно снижает риск возникновения заболевания. | При установленном дефиците фолиевой кислоты в организме препарат назначается внутрь по 5 мг 1 раз в сутки. Длительность лечения 1 месяц, после чего обычно переходят на поддерживающую дозу (150 – 300 микрограмм в сутки). |
| Ретинол (витамин А) | Витамин А принимает непосредственное участие в процессах деления клеток слизистых оболочек. Его дефицит в организме может способствовать развитию дисплазии шейки матки. | Внутрь, в дозе 30 – 35 тысяч МЕ (Международных Единиц) 1 раз в сутки. | |
| Витамин Е | Обладает антиоксидантным действием (замедляет образование свободных радикалов – веществ, повреждающих клеточные мембраны). Предотвращает переход дисплазии в рак шейки матки. | Внутрь, в дозе 10 мг 1 раз в сутки. | |
| Аскорбиновая кислота (витамин С) | Повышает устойчивость организма к действию вирусных и бактериальных инфекций. Улучшает восстановление тканей, принимает непосредственное участие в осуществлении многих иммунных реакций. | Внутрь, после еды, по 25 – 50 мг 2 раза в сутки. | |
| Микроэлементы | Цефасель (селен) | Данный микроэлемент играет важную роль в регенерации (обновлении и восстановлении) слизистых оболочек. Предотвращает развитие злокачественных новообразований, в том числе перерождение дисплазии шейки матки в рак. | Принимать внутрь, после еды. При установленном дефиците селена назначается по 100 мкг препарата 3 раза в стуки в течение 5 дней, после чего переходят на поддерживающую дозу (25 – 50 мкг 1 – 2 раза в сутки). |
Можно ли заниматься сексом при дисплазии шейки матки?

Занятие сексом при дисплазии шейки матки может осложниться:
- Инфицированием партнера. Дисплазия шейки матки может быть вызвана вирусами (вирусом папилломы человека, вирусом герпеса 2 типа) и паразитами (хламидиями, трихомонадами). Если женщина часто меняет половых партнеров, вполне возможна передача инфекции во время незащищенного полового контакта.
- Кровотечением. Данное осложнение обычно наблюдается при третьей степени дисплазии либо при перерождении в злокачественную опухоль (рак). Причиной кровотечения становится повреждение мягких тканей шейки матки и влагалища, прочность которых в зоне дисплазии нарушена. При легкой и умеренной дисплазии патологический процесс затрагивает только поверхностные участки слизистой оболочки шейки матки и вероятность развития кровотечения практически отсутствует.
Занятие сексом в ближайшее время после удаления дисплазии может осложниться:
- Нарушением процесса заживления. Частые половые контакты приводят к механическому раздражению раневой поверхности, оставшейся после удаления дисплазии, в результате чего полное заживление может потребовать больше времени.
- Кровотечением. Независимо от выбранного метода лечения (прижигание электричеством или лазером или хирургическая операция) после удаления зоны дисплазии на слизистой оболочке шейки матки остается раневая поверхность, период заживления которой обычно длится от 1 до 3 месяцев. Если в это время заниматься сексом, высока вероятность механического повреждения нежной эпителиальной ткани (образующейся в месте заживления раны), в результате чего может начаться кровотечение.
- Болями. После удаления дисплазии в области послеоперационной раны развивается воспалительный процесс. Нервные окончания становятся более чувствительными к любому раздражению, в результате чего обычно безболезненные прикосновения во время секса могут вызывать сильную острую боль.
- Рецидивом (повторным возникновением заболевания). Во время незащищенных половых контактов может произойти повторное заражение вирусными и паразитарными инфекциями, способными вызвать дисплазию шейки матки. Вероятность этого в первые месяцы после удаления дисплазии максимально высока, так как в области послеоперационной раны защитные свойства тканей практически отсутствуют.
От занятия сексом следует воздержаться:
- при возникновении сильных болей;
- при повторных кровотечениях;
- при подозрении на рак шейки матки;
- в течение 1 – 2 месяцев после прижигания или хирургического удаления дисплазии.
Может ли дисплазия шейки матки пройти сама?

Дисплазия шейки матки характеризуется появлением в слизистой оболочке органа атипичных клеток, которые обычно в ней не встречаются. Данная патология представляет собой предраковое заболевание, то есть без соответствующего лечения может переродиться в рак. Дисплазия не возникает одномоментно, а развивается в течение длительного времени в результате воздействия различных факторов. Другими словами, появление данного заболевания говорит о длительном и стойком патологическом процессе в организме.
Причиной дисплазии может быть:
- Вирусная инфекция (вирус герпеса, вирус папилломы человека). Вирусы внедряются в генетический аппарат клеток слизистой оболочки шейки матки, вызывая в них определенные мутации.
- Паразитарная инфекция (хламидиоз, трихомониаз). Развиваясь внутри клеток, паразиты могут вызывать определенные изменения в них, в том числе приводить к развитию дисплазии.
- Дефицит фолиевой кислоты в организме. Фолиевая кислота отвечает за нормальное деление и созревание клеток. Научно доказано, что вероятность развития дисплазии и рака шейки матки повышается при дефиците фолиевой кислоты в организме (особенно во время беременности).
В зависимости от выраженности патологического процесса выделяют:
- легкую (первую) степень дисплазии;
- умеренную (вторую) степень дисплазии;
- тяжелую (третью) степень дисплазии.
Легкая степень дисплазии шейки матки
В данном случае атипичные клетки обнаруживаются на небольших участках и только на поверхности слизистой оболочки. Если дисплазия легкой степени обнаружена во время беременности, высока вероятность того, что после родов она может исчезнуть самостоятельно.
Данный факт объясняется тем, что в нормальных условиях вирусная инфекция может иметь скрытый характер, то есть вирусные частицы в клетках организма присутствуют, но благодаря активности иммунной системы они не размножаются и не поражают другие клетки. При беременности наблюдается естественное угнетение иммунной системы женщины. Это происходит для того, чтобы материнский организм не воспринял развивающийся плод как «чужой» и не начал бороться с ним. Отрицательным эффектом данного процесса является активация «спящей» инфекции. Вирусы начинают активно размножаться и поражать новые клетки, вызывая мутации в их генетическом аппарате. Усугубляется данное состояние тем, что во время беременности в женском организме отмечается дефицит фолиевой кислоты, приводящий к нарушению процессов регенерации (восстановления и обновления) слизистых оболочек.
После родов активность иммунной системы и запасы фолиевой кислоты в организме женщины восстанавливаются, в результате чего инфекция может вновь перейти в «спящую» форму, а дисплазия исчезнет. Стоит отметить, что данное явление наблюдается довольно редко. Чаще дисплазия шейки матки прогрессирует и без соответствующего лечения может перейти в рак.
Умеренная степень дисплазии шейки матки
Характеризуется появлением атипичных клеток в более глубоких слоях слизистой оболочки. Процесс перехода дисплазии легкой степени в дисплазию умеренной степени обычно занимает несколько лет, то есть происходит при длительном присутствии вирусной или паразитарной инфекции, с которой иммунная система организма не может справиться. Самостоятельное излечение в данном случае практически невозможно.
Тяжелая степень дисплазии шейки матки
Характеризуется прорастанием атипичных клеток в глубокие слои слизистой оболочки и возможным появлением раковых клеток. Данное состояние требует незамедлительного лечения (удаления дисплазии шейки матки хирургическим путем), так как может перейти в рак.
Можно ли родить при дисплазии шейки матки?
При дисплазии в клетках слизистой оболочки шейки матки происходят мутации, в результате чего они изменяются, становятся непохожими на нормальные клетки данного органа. Причиной таких мутаций обычно является инфекция (вирус герпеса, вирус папилломы человека, хламидийная инфекция и другие). Влияние дисплазии на процесс родов определяется стадией заболевания, а также проводимым ранее лечением.
В зависимости от распространенности патологического процесса различают:
- Легкую степень дисплазии. Характеризуется поражением поверхностного слоя слизистой оболочки. Опасности для беременной женщины и плода практически нет, так как лишь в 10% случаев заболевание прогрессирует в течение ближайших 2 – 3 лет. Таким женщинам необходимо сдать анализ на наличие вируса папилломы человека (являющегося частой причиной данного заболевания) и провести цитологической исследование (то есть исследовать под микроскопом клетки, взятые с поверхности слизистой оболочки). Рекомендуется посещать гинеколога не реже чем 1 раз в месяц и контролировать состояние слизистой оболочки шейки матки. Специфическое лечение не требуется, а роды могут проходить через естественные родовые пути.
- Умеренную степень дисплазии. По мере прогрессирования заболевания патологический процесс распространяется на более глубокие слои слизистой оболочки. Риск злокачественного перерождения в данном случае повышен, в связи с чем женщине рекомендуется выполнение цитологического исследования в каждом триместре беременности. Тем не менее, непосредственной угрозы для здоровья и жизни матери и плода нет, поэтому если по результатам исследования не выявлено признаков перехода дисплазии в рак, беременность может протекать нормально и женщина также может рожать естественным путем.
- Тяжелую степень дисплазии. Характеризуется выраженными мутационными изменениями в клетках слизистой оболочки шейки матки, поражением более глубоких слоев органа и высоким риском развития рака. Обязательно провидится цитологическое исследование в каждом триместре беременности, а при подозрении на рак выполняется биопсия (удаление части ткани в зоне дисплазии и исследование ее структуры).
Стоит отметить, что во время беременности биопсия (как и удаление дисплазии любым из методов) может осложниться выкидышем или преждевременными родами, в связи с чем выполнять все процедуры следует только по строгим показаниям, в условиях операционного отделения (где может быть оказано экстренная помощь как матери, так и ребенку). Рожать через естественные родовые пути не рекомендуется, так как это может привести к ряду осложнений. Если выявляется рак, то в зависимости от срока беременности поднимается вопрос об ее прерывании либо искусственном родоразрешении (кесаревом сечении) с последующим хирургическим удалением пораженного органа.
Если ранее женщина страдала дисплазией шейки матки, и ей проводилось соответствующее лечение (прижигание, хирургическое удаление и так далее), велика вероятность наличия послеоперационного рубца. Если рубец небольшой, он никак не повлияет на течение родов. Однако если он имеет большие размеры, это может нарушить процесс открытия наружного зева шейки матки и прохождение плода по родовым путям, в связи с чем рассматривается вопрос о кесаревом сечении.
Нужно ли соблюдать диету при дисплазии шейки матки?

На сегодняшний день основной причиной дисплазии шейки матки считается вирусная и паразитарная инфекция. Вирус папилломы человека, вирус герпеса, хламидии и другие паразиты, размножаясь в клетках слизистой оболочки шейки матки, приводят к повреждению их генетического аппарата. В результате этого появляются атипичные, ненормальные для данной ткани клетки, которые и представляют собой дисплазию.
Важную роль в развитии данного заболевания играет функциональное состояние иммунной системы. Инфекционные агенты могут долгое время находиться в женском организме, но благодаря крепкому иммунитету они не смогут развиваться. Для нормальной работы иммунной системы необходимо полноценное питание, а также регулярное употребление витаминов и микроэлементов, которые не образуются в человеческом организме и поступают только с пищевыми продуктами. Их недостаток может привести к снижению иммунитета и активации «спящей» инфекции. В то же время, выявление и коррекция дефицита того или иного витамина может способствовать скорейшему выздоровлению пациентки.
Рекомендуемая диета при дисплазии шейки матки
| Витамин/микроэлемент | Роль в организме | Продукты, богатые данным витамином/микроэлементом |
| Фолиевая кислота | Фолиевая кислота играет важную роль в процессе деления клеток организма. Обеспечивает нормальное обновление слизистых оболочек и предотвращает возникновение генетических мутаций в клетках. |
|
| Витамин А |
|
|
| Витамин С |
|
|
| Витамин Е |
|
|
| Бета-каротин |
|
|
| Селен |
|
|
В то же время, женщинам с дисплазией шейки матки стоит ограничить или полностью исключить из рациона ряд продуктов, которые могут усугубить течение заболевания.
При дисплазии шейки матки не рекомендуется употреблять:
- Копченую и жареную пищу – содержит большое количество канцерогенов – веществ, способствующих развитию злокачественных новообразований в организме.
- Алкогольные напитки – снижают защитные свойства организма.
- Острые приправы.
- Генетически модифицированные продукты.
- Сладости в большом количестве.
Эффективна ли фотодинамическая терапия при дисплазии шейки матки?
Дисплазия шейки матки характеризуется поражением клеток слизистой оболочки органа. В результате воздействия различных патологических факторов (вируса папилломы человека, вируса герпеса 2 типа, хламидий и других внутриклеточных паразитов) нарушается процесс реализации генетической программы клеток, то есть они начинают делиться неправильно. Обычно такие «неправильные» клетки выявляются иммунной системой и немедленно уничтожаются, в результате чего клинических проявлений заболевания не возникает. При ослаблении иммунитета либо при воздействии особо опасных видов вирусов измененные клетки не уничтожаются и начинают активно размножаться, в результате чего образуется небольшая зона дисплазии на поверхности слизистой оболочки шейки матки (дисплазия 1 степени).
По мере прогрессирования заболевания количество атипичных клеток увеличивается, они прорастают в более глубокие слои слизистой оболочки, то есть развивается дисплазия 2 степени. Если на данном этапе заболевание не излечить, атипичные клетки могут поразить все слои слизистой оболочки шейки матки (что характерно для дисплазии 3 степени). Кроме того, при 3 степени дисплазии клеточные мутации становятся более выраженными, в результате чего клетки могут переродиться в раковые.
Принцип метода фотодинамической терапии
В начале процедуры на зону дисплазии наносится гель, содержащий особое вещество – фотосенсибилизатор. Одним из свойств данного вещества является способность накапливаться в патологически измененных клетках (в зоне дисплазии), не проникая при этом в здоровые клетки слизистой оболочки. Через 30 – 40 минут на зону дисплазии воздействуют специальным лазером, под действием которого происходит активация молекул фотосенсибилизатора и разрушение тех клеток, в которых он находится.
Так как небольшая часть фотосенсибилизатора может проникнуть в системный кровоток, после выполнения процедуры рекомендуется ограничить пребывание на солнце, просмотр телевизора, работу за компьютером и так далее.
Основными преимуществами метода являются:
- высокая чувствительность (здоровые ткани практически не повреждаются);
- безболезненность;
- отсутствие кровотечения;
- быстрый процесс заживления раны;
- отсутствие послеоперационных рубцов;
- сохранение анатомической целостности слизистой шейки матки.
Фотодинамическая терапия противопоказана:
- При подозрении на рак шейки матки – процедура может способствовать метастазированию (распространению раковых клеток с током крови по всему организму).
- При дисплазии шейки матки 3 степени – в данном случае высока вероятность наличия рака шейки матки, который не был диагностирован.
- При повышенной чувствительности к фотосенсибилизаторам – могут развиться аллергические реакции, вплоть до анафилактического шока и смерти женщины.
- При беременности – препарат может проникать через плацентарный барьер и повреждать плод.
- Во время кормления грудью – препарат может выделяться с материнским молоком.
- При почечной и/или печеночной недостаточности – данными органами осуществляется обезвреживание и выделение фотосенсибилизатора из организма.
Можно ли загорать при дисплазии шейки матки?

Дисплазия шейки матки сама по себе является предраковым состоянием, которое без соответствующего лечения может перейти в рак. Возникновение данной патологии связано с действием вирусов (вируса герпеса 2 типа, вируса папилломы человека), хламидий (внутриклеточных паразитов) и некоторых других микроорганизмов. Проникая в клетки слизистой оболочки шейки матки, вирусы внедряются в их генетический аппарат, нарушая его нормальную работу. В результате этого образуются так называемые атипичные клетки, структура которых нарушена. Они еще не являются раковыми, но, в то же время, не считаются нормальными для данного органа. Если заболевание будет прогрессировать, продолжающиеся мутации в пораженных клетках могут привести к возникновению рака.
Важную роль в развитии дисплазии играет иммунная система, обеспечивающая защиту организма от действия чужеродных инфекций, а также предотвращающая развитие злокачественных опухолей. Научно доказано, что при нормальном функционировании иммунной системы вирус папилломы человека может долгое время находиться в клетках слизистой оболочки шейки матки, никак себя не проявляя. В то же время, при ослаблении иммунитета (во время беременности либо при различных хронических заболеваниях) может произойти активация «спящей» инфекции, в результате чего вирус начнет активно размножаться.
Ультрафиолетовые лучи также оказывают повреждающее действие на генетический аппарат клеток кожи и слизистых оболочек. Чтобы защититься от их агрессивного действия, в коже образуется пигмент меланин, обуславливающий изменение цвета кожных покровов при загаре. Тем не менее, определенная часть ультрафиолетовых лучей все же проникает в более глубокие слои кожи (особенно в первые дни загара, когда меланин еще не успел образоваться в достаточном количестве). Это приводит к возникновению множества генетических мутаций, то есть потенциально образуется большое количество раковых клеток. В норме они сразу же выявляются иммунной системой организма и уничтожаются, однако при частом и длительном воздействии солнечных лучей количество возникающих мутаций настолько велико, что иммунная система может не справляться со своей функцией, в результате чего вероятность развития рака повышается.
Если учесть, что дисплазия шейки матки обычно развивается на фоне уже сниженного иммунитета, становится понятным, почему при данном заболевании следует максимально ограничить воздействие прямых солнечных лучей на организм, а также отказаться от посещения солярия.
Возможно ли ЭКО при дисплазии шейки матки?

Дисплазия характеризуется повреждением генетического аппарата клеток слизистой оболочки шейки матки. В результате происходящих мутаций в указанной области появляются атипичные, ненормальные клетки. Постепенно размножаясь, они поражают все больший участок слизистой оболочки, а при отсутствии соответствующего лечения могут переродиться в раковые клетки.
Причиной дисплазии шейки матки может быть:
- Вирусные инфекции – вирус папилломы человека и вирус герпеса 2 типа считаются основными виновниками данного заболевания. В процессе размножения они повреждают генетический аппарат клеток слизистой шейки матки, что является непосредственной причиной возникновения дисплазии.
- Паразитарные инфекции – хламидиоз, трихомониаз и другие.
- Ослабление иммунитета – в норме иммунная система может долгое время сдерживать распространение инфекции, препятствуя развитию дисплазии.
- Дефицит фолиевой кислоты – витамина, обеспечивающего нормальные процессы деления клеток в слизистых оболочках.
ЭКО характеризуется оплодотворением женских половых клеток (яйцеклеток) мужскими половыми клетками (сперматозоидами) в искусственных условиях (то есть «в пробирке»). Оплодотворенные яйцеклетки помещаются в инкубатор на несколько дней, после чего 1 или 2 из них переносятся в полость матки, прикрепляются к ее стенкам и продолжают развиваться.
Хотя само по себе наличие дисплазии практически не влияет на процедуру ЭКО, наступающая впоследствии беременность может существенно осложнить течение заболевания. Именно поэтому перед ЭКО женщина в обязательном порядке должна пройти целый ряд обследований и вылечить имеющиеся хронические заболевания, в том числе дисплазию шейки матки.
Беременность при дисплазии шейки матки может осложниться:
- Прогрессированием заболевания. Во время беременности происходит физиологическое ослабление иммунитета. Это обеспечивает сохранность плода в течение 9 месяцев, так как, в противном случае, женский организм может счесть его «чужим» и начать бороться с ним. Снижение активности иммунной системы может привести к активации вирусной или паразитарной инфекции и увеличению зоны дисплазии. Также этому способствует дефицит фолиевой кислоты в женском организме (большая часть данного витамина потребляется растущим плодом).
- Развитием рака. В результате активации инфекции, ослабления иммунитета и дефицита фолиевой кислоты увеличивается количество генетических мутаций в клетках слизистой оболочки шейки матки, что может привести к их перерождению в раковые клетки.
- Инфицированием плода. Во время прохождения плода по родовым путям может произойти его заражение вирусной или паразитарной инфекцией.