На вчерашних курсах по оказанию первой помощи, которые проводит Тюменская станция скорой медицинской помощи, было не менее десяти человек. Курсы бесплатные. Все с интересом слушали врача скорой помощи Андрея Роготнева.
Полезные советы на основе практического опыта
Сразу стоит отметить, что в Интернете очень много информации по оказанию первой помощи. Курсы, которые проводят врачи скорой в Тюмени, ценны тем, что обучение проводится на основе практического опыта. Приведем простой пример. Как вы думаете, на какое время можно пережимать артерию на бедре или на плече? Многие ответят, что не более 1,5 часов. На самом деле эта рекомендация уже давно устарела, потому что через полтора часа сдавливания кровь ниже жгута свернется во всех сосудах, и конечность потом придется ампутировать. Мы ведь не на войне, и нам нужно не только спасти человеку жизнь, но еще и постараться сохранить поврежденную руку или ногу. Впрочем, обо всем по порядку.
Выясняем, откуда бежит кровь — из вены или из артерии
Перед тем, как давать полезные советы и рекомендации по остановке кровотечения, Андрей Роготнев напомнил, что кровотечения бывают венозные и артериальные. Обычные порезы мы не рассматривали, так как жизни они не угрожают. При венозном кровотечении кровь идет из вены, при артериальном — из артерии. Это в общем-то просто. Гораздо сложнее далеким от анатомии и медицины людям отличить одно кровотечение от другого. Меж тем это важно понять перед тем, как начать спасать человека. На самом деле и тут все просто: кровь из артерии идет фонтаном, но не сплошным напором, а пульсирует в такт сердцебиению, так как кровь от сердца поступает во все органы именно через артерии. По венам кровь уходит обратно, поэтому при венозном кровотечении нет такого давления, кровь бежит непрерывной струей, как вода из крана.
При артериальном кровотечении у вас в запасе не более 3-8 минут
При артериальном кровотечении вероятность гибели наиболее велика, при венозном – гибель маловероятна, опасно повреждение крупных вен на шее. В случае кровотечения из крупных артерий у окружающих есть в запасе не более 3-8 минут. За такой короткий промежуток времени скорая помощь никак не успеет доехать. Поэтому гоним прочь все страхи, надеваем на руки полиэтиленовые пакеты или резиновые перчатки, если вдруг они окажутся рядом (чтобы в случае чего не подхватить опасные вирусы), и ищем на теле точки для пальцевого прижатия артерий. Таких точек, в которых чувствуется пульсация, на теле более 10 с каждой стороны от вертикальной оси тела. Нам нужно запомнить лишь три основных: сонная, плечевая и паховая артерии.
Как пережать сонную артерию
Сонная артерия на шее — справа и слева от трахеи. В этом месте отчетливо ощущается пульс. Нащупываем и зажимаем пальцами эту артерию ниже раны. Сжимаем артерию до тех пор, пока кровь не перестанет фонтанировать. Если это произошло, вы все сделали правильно. Ни в коем случае не снижайте давление и не убирайте руку, артерию потом будет сложнее найти.
И только после того, как вам удалось остановить кровотечение, Андрей Роготнев советует делать все остальное: кричать, звать на помощь, просить прохожих вызвать скорую. Если не получилось пережать артерию пальцами, можно зафиксировать повязку (жгут, ремень или кусок ткани) через противоположную от раны руку. Таким образом, артерия будет пережата лишь с той стороны, где рана. Самый правильный вариант — сжимать сонную артерию до приезда скорой.
Как пережать плечевую артерию
Точно так же поступаем с плечевой артерией. Плечо — это часть руки от локтя до плечевого сустава. Прижмите большой палец руки к внутренней стороне плеча до кости, и вы ощутите пульсацию. Здесь и нужно зажимать артерию, обхватив руку большим и указательным пальцами, пока не подыскали, чем можно перетянуть. В аптечке у автомобилистов есть жгут, во всех остальных случаях можно воспользоваться любыми подручными средствами – шнурок из ботинок, ремень, провод зарядного устройства и т. д.
Как пережать брюшную артерию
Кровотечение из брюшной артерии (при внутреннем кровотечении) можно остановить, надавливая кулаком на живот в области пупка. Давить нужно в сторону позвоночника до тех пор, пока не остановится кровотечение либо не уменьшится. Признаки внутреннего кровотечения: человек бледный, у него учащенное сердцебиение.
Как пережать бедренную артерию
Чтобы остановить артериальное кровотечение при повреждении нижней конечности, нужно пережать кулаком паховую складку между бедром и низом живота. Здесь находится еще одна точка прижатия артерии.
Точки наложения жгута при повреждении конечностей — середина бедра или плеча
Если повреждена конечность, прижимать артерию жгутом следует выше раны. Точки наложения жгута — середина бедра и плеча. Накладывать жгут на голень или предплечье (от кисти до локтя) нет смысла, так как здесь артерии проходят между двумя костями и остановка кровотечения не гарантирована, нужно будет приложить значительное усилие, при котором можно повредить ткани.
Если вы находитесь где-то вдали от населенного пункта — в лесу или на дороге — пережимать артерию жгутом следует не более чем на 15 минут. Не более, иначе человек рискует потерять руку или ногу. Через 15 минут жгут нужно ослабить, не снимая последних два тура (оборота жгута). Отдыхаем столько же времени, сколько шли, затем снова затягиваем жгут и идем или едем дальше — туда, где нам окажут медицинскую помощь.
Как сильно нужно сжимать жгут
У многих возникает вопрос: с каким усилием нужно зажимать жгутом артерию? Жгут натягиваем до момента остановки кровотечения, затем фиксируем. Лучше попробовать самим. Усилие должно быть минимальным, как при сдавливании манжетой тонометра.
Чем воспользоваться вместо жгута
Вместо жгута можно воспользоваться тканью (шарф, рукав рубашки, штанина) или шнурок, бинт, с помощью которых можно сделать «скрутку». Охватываем бинтом конечность два раза, завязываем узел, но прижимаем не плотно к руке, оставляя расстояние с палец. Затем просовываем ключ, авторучку или любую палочку и начинаем скручивать до остановки кровотечения.
Ну вот собственно и все, что нужно знать об остановке артериального кровотечения. Главное, не упасть в обморок при виде крови. Конечно, к таким ситуациям нужно морально быть готовым заранее.
Кровь из вены при повреждении конечностей остановить гораздо проще
С венозным кровотечением все гораздо проще. Как только мы поняли, что кровь бежит из вены, зажимаем рану с помощью тугой повязки, как перевязывают обычные раны. Кровь должна остановиться.
При слабом натяжении жгута кровоток из вены только усилится
Бывают ситуации, когда люди не могут понять, бежит кровь из вены или из артерии. При этом пытаются оказать помощь. Следует помнить, что при наложении жгута кровотечение должно остановиться. При слабой фиксации жгута кровоток из вены только усилится.
Юрий Шестак, Агентство медицинской информации НЕДУГАМНЕТ
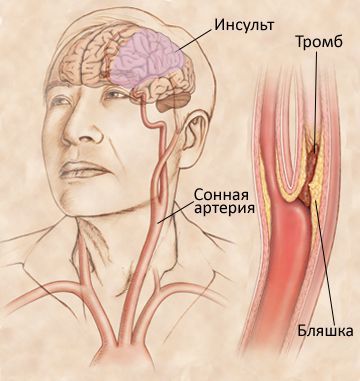
Общая сонная артерия
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 25 июня 2019 года; проверки требуют 9 правок.
У этого термина существуют и другие значения, см. Сонная артерия.
О́бщая со́нная арте́рия (лат. arteria carotis communis) — парная артерия, берёт начало в грудной полости, правая от плечеголовного ствола (лат. truncus brachiocephalicus) и левая — от дуги аорты (лат. arcus aortae), поэтому левая общая сонная артерия на несколько сантиметров длиннее правой. Кровоснабжает мозг, орган зрения и большую часть головы.
| Сонная артерия | |
|---|---|
| лат. arteria carotis communis | |
 Схематическое изображение дуги аорты и её ветвей |
|
 Правые общая сонная, подключичная артерии и их ветви |
|
| Снабжает | голову и шею |
| Берёт начало | правая от плечеголовного ствола, левая — от дуги аорты |
| Делится на | внутреннюю сонную артерию, наружную сонную артерию |
| Вена | внутренняя яремная вена |
| Каталоги | |
|
|
ТопографияПравить
Общая сонная артерия поднимается почти вертикально вверх и выходит через apertura thoracis superior в область шеи. Здесь она располагается на передней поверхности поперечных отростков шейных позвонков и покрывающих их мышц, сбоку от трахеи и пищевода, позади грудино-ключично-сосцевидной мышцы и предтрахеальной пластинки фасции шеи с заложенной в ней лопаточно-подъязычной мышцей, (лат. musculus omohyoideus). Снаружи от общей сонной артерии располагается внутренняя яремная вена (лат. vena jugularis interna), а сзади в желобке между ними — блуждающий нерв (лат. nervus vagus).
ВетвиПравить
Общая сонная артерия по своему ходу ветвей не дает и на уровне верхнего края щитовидного хряща делится на:
- наружную сонную артерию (лат. arteria carotis externa),
- внутреннюю сонную артерию (лат. arteria carotis interna).
У места деления имеется расширенная часть общей сонной артерии — сонный синус (лат. sinus caroticus), к которому прилежит небольшой узелок — сонный клубок (лат. glomus caroticum) представляющие рефлексогенную зону, при внешнем раздражении (механическое воздействие, атеросклеротические изменения) которого происходит падение артериального давления крови, что в свою очередь может вызвать потерю сознания вследствие гипоксии головного мозга[1].
КровотокПравить
Нормальный кровоток для головного мозга составляет 55 мл/100 г ткани, а потребность в кислороде 3,7 мл/мин/100 г. Такой объём кровоснабжения обеспечивается нормальными артериями с нормальной интимой и ненарушенным просветом сосудов. Возможное, вследствие разнообразных причин (атеросклероз, неспецифический аорто-артериит, фиброзно-мышечная дисплазия, коллагеноз, туберкулёз, сифилис и пр.), сужение просвета сонных артерий приводит к уменьшению кровоснабжения головного мозга, нарушению в нём обменных процессов и его ишемии. В более чем 90 % случаев виновником развития данной патологии является атеросклероз — хроническое заболевание сосудов с формированием в их стенках очагов липидных (холестериновых) бляшек с последующим их склерозированием и отложением кальция, приводящих к деформации и сужению просвета сосудов вплоть до их полной окклюзии. Нестабильные атеросклеротические бляшки со временем склонны изъязвляться и разрушаться, что приводит к тромбозу артерии, тромбоэмболии её ветвей или эмболии их атероматозными массами.
ПримечанияПравить
- ↑ Большаков О. П., Семёнов Г. М. Оперативная хирургия и топографическая анатомия // СПб.: Питер, 2004. — 1184 с. ISBN 5-94723-085-2. С. 487.
ЛитератураПравить
- Князев М. Д., Крылова H. В., Селезнев М. H. Сонные артерии // Большая медицинская энциклопедия : в 30 т. / гл. ред. Б. В. Петровский. — 3-е изд. — М. : Советская энциклопедия, 1984. — Т. 23 : Сахароза — Сосудистый тонус. — 544 с. : ил.
Дата публикации 26 февраля 2018Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Стеноз сонной артерии — это заболевание, при котором холестерин или, другими словами, жир, откладывается в толще стенки артерии, приводя к образованию бляшки, вызывающей сужение (стеноз) артерии. Основной причиной, приводящей к развитию стеноза сонной артерии, является атеросклероз.
Кровоснабжение головного мозга
Кровоснабжение головного мозга осуществляется по 4 артериальным сосудам: по двум сонным (правой и левой) и, соответственно, двум позвоночным артериям. Основной объем крови (до 80%) поступает к головному мозгу по сонным артериям, поэтому их сужение (стеноз) значительно повышает риск развития инсульта.
Сонные артерии отходят от аорты в полости грудной клетки, идут в толще мышц шеи и, пройдя через кости основания черепа, подходят к головному мозгу. Если приложить пальцы к передне-боковой поверхности шеи с двух сторон, то можно ощутить их пульсацию. Рядом с гортанью общая сонная артерия делится на наружную и внутреннюю сонную артерию. Наружная сонная артерия кровоснабжает мышцы, мягкие ткани головы и лица, а внутренняя сонная — головной мозг. Наиболее часто атеросклеротическая бляшка образуется в области деления (бифуркации) общей сонной артерии на внутреннюю и наружную.
Наиболее часто, стеноз сонной артерии развивается у пациентов старшей возрастной группы — более 60 лет.
Повреждающее воздействие на внутреннюю выстилку артерии оказывают:
- гипертоническая болезнь — стойкое и длительное повышение артериального давления более 140/90 мм. рт. ст.;
- диабет — риск развития стеноза сонной артерии у больных диабетом в 4 раза выше в сравнении со здоровыми людьми;
- курение — помимо повреждающего воздействия на стенки артерий, приводит к сгущению крови, повышению “плохого” холестерина, провоцирует тромбозы, снижает транспортную способность эритроцитов доставлять кислород в ткани;
- повышенный уровень холестерина в крови (преимущественно его “плохой” фракции — липопротеидов низкой плотности) — способствует образованию холестериновых бляшек в толще артериальной стенки.
Факторами риска, способствующими развитию стеноза сонной артерии являются:
- избыточная масса тела и ожирение;
- ишемическая болезнь сердца;
- отягощенная наследственность по атеросклерозу;
- возраст старше 70 лет;
- недостаточная физическая активность (малоподвижный образ жизни);
- метаболический синдром.
Риск развития стеноза сонной артерии у курильщиков с повышенным содержанием холестерина в крови и высоким артериальным давлением в восемь раз выше, чем у людей, не курящих, с нормальными показателями холестерина и артериального давления.
Под метаболическим синдромом понимается совокупность факторов риска, повышающих риск развития инсульта и других заболеваний, таких как диабет и ишемическая болезнь сердца. Пять составляющих метаболического синдрома: 1. широкая талия (свидетельствует об абдоминальном ожирении — отложении жира в брюшной полости);
2. повышенный уровень триглицеридов (одна из фракций холестерина) в крови;
3. низкий уровень липопротеидов высокой плотности (“хорошая” фракция холестерина) в крови;
4. повышенное артериальное давление;
5. повышенный уровень глюкозы в крови.
Диагноз метаболического синдрома ставится при наличии трех и более вышеуказанных составляющих у пациента.
Кроме того, фиброзно-мышечная дисплазия и аневризматическая болезнь могут стать причиной развития стеноза сонной артерии, однако эти состояния встречаются нечасто.
Атеросклероз — системная болезнь, поэтому бляшки образуются не только в сонных, но и в других артериях. Пациенты со стенозами сонных артерий имеют повышенный риск поражения коронарных и артерий ног, что может проявляться стенокардией и перемежающейся хромотой.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы стеноза сонной артерии
Большинство пациентов со стенозом сонной артерии не испытывают каких-либо жалоб, пока не разовьется выраженное сужение артерии или образуется тромб в ее просвете. Как правило, первичным проявлением стеноза сонной артерии являются обратимые неврологические расстройства, по-научному называемые транзиторной ишемической атакой (ТИА). ТИА развивается на фоне временного прекращения притока крови к головному мозгу, при этом неврологические расстройства сохраняются не более 24 часов. К ТИА нельзя относиться пренебрежительно, поскольку она является предвестником надвигающегося инсульта. Своевременно оказанная медицинская помощь может предупредить развитие инсульта, а проведенное обследование позволяет выявить факторы риска, на которые можно воздействовать хирургическим путем, медикаментозно либо изменением образа жизни.
Проявлениями ТИА и ишемического инсульта могут быть:
- внезапная и интенсивная головная боль;
- головокружение с неустойчивостью и потерей равновесия;
- внезапная слабость или онемение в руке/ноге, обычно развивающиеся с одной стороны;
- “перекашивание” лица;
- расстройство, “смазанность” речи, непонимание обращенной речи;
- внезапная потеря зрения на один либо оба глаза (слепота).
При появлении таких жалоб следует срочно звонить “03” и вызывать “скорую”.
Транзиторная ишемическая атака и инсульт манифестируют схожим образом, но отличаются исходами. Если после ТИА происходит полное восстановление, то после инсульта развиваются необратимые неврологические расстройства, обусловленные гибелью мозговой ткани и проявляющиеся зрительными, речевыми нарушениями, парализацией, а при обширном инсульте нередко заканчивающиеся гибелью пациента. Статистика свидетельствует: у большинства больных, перенесших инсульт, отсутствовали предвестники его развития. Для выздоровления пациента крайне важно своевременно начатое лечение. Максимальные шансы полного восстановления имеют те пациенты, которым удалось восстановить проходимость по закупоренной артерии в течение 4 часов с появления первых симптомов заболевания. То есть чем раньше начато лечение, тем больше шансов на полное выздоровление.
Патогенез стеноза сонной артерии
Сонная артерия у молодых и здоровых людей имеет эластичную структуру. Ее внутренняя выстилка, называемая интимой, представляет из себя гладкую поверхность, что предупреждает образование тромбов в просвете артерии. Старение, повышенное артериальное давление, вызывающие микроразрывы интимы, способствуют отложению холестерина в толще артериальной стенки и образованию бляшки. Атеросклеротическая бляшка представляет из себя субстанцию неоднородной структуры, имеющую консистенцию от творожистой до плотности хряща. Это обусловлено постепенным отложением холестерина, его обызвествления, и, со временем, разрастания в толще бляшки соединительной ткани. Все это приводит к сужению просвета артерии. По мере прогрессирования атеросклероза стенка внутренней сонной артерии из эластичной и податливой становится плотной и ригидной.
Механизм развития инсульта при стенозе сонной артерии может развиваться по нескольким путям:
- по мере увеличения в размерах атеросклеротическая бляшка вызывает сужение артерии до полной закупорки (окклюзии), что нарушает поступление крови к головному мозгу;
- поверхность бляшки, как правило, имеет неровности, нередко изъязвления, где образуются тромбы, которые частично либо полностью закупоривают артерию и приводят к недостаточному кровоснабжению головного мозга;
- в ряде случаев, обычно по причине кровоизлияния из новообразованных патологических сосудов, бляшка трескается или разрывается, при этом, фрагменты холестерина либо тромбы, образовавшиеся на ее поверхности, перемещаются с током крови в артерии головного мозга, вызывая их закупорку.
Осложнения стеноза сонной артерии
Инсультом называется гибель клеток (нейронов) головного мозга. Как причина смерти инсульт занимает второе место после инфаркта миокарда. По данным Всемирной организации здравоохранения, во всем мире, в 2015 году от инсульта умерло 6.24 миллиона человек.[1]
Около 85% инсультов развиваются из-за прекращения кровотока по артериям, кровоснабжающим головной мозг, они называются ишемическими. 15% инсультов являются следствием разрыва сосуда, что приводит к внутричерепному кровоизлиянию, они называются геморрагическими.[2]
Половина всех ишемических инсультов развивается по причине сужения (стеноза) артерий, кровоснабжающих головной мозг, 20% — вследствие образования тромбов в полостях сердца, обычно на фоне нарушения сердечного ритма и перемещения их с током крови в артерии мозга, 25% — так называемые лакунарные инсульты, их основная причина — гипертоническая болезнь, 5% являются следствием расслоения (диссекции) артерий либо врождённого дефекта межпредсердной перегородки.[3]
Показатели смертности от инсульта в России крайне высоки. Из перенесших инсульт каждый третий пациент умирает в течение 30 дней, и этот показатель увеличивается до 50% (каждый второй больной) к концу 1 года.[4]
Головной мозг находится в постоянной зависимости от стабильного и адекватного кровоснабжения в связи с высокой активностью метаболических процессов, происходящих в нём, и отсутствием других источников энергии. Вес головного мозга человека составляет лишь 2% от всей массы тела, но при этом он потребляет 20% кислорода, переносимого эритроцитами, циркулирующими в крови.[5] Поэтому даже при кратковременном снижении поступления крови в головной мозг, развивается его кислородное голодание (ишемия), способное привести к развитию инсульта.
Диагностика стеноза сонной артерии
Для установления диагноза врач должен выяснить жалобы, собрать анамнез (уточнить, не было ли симптомов, характерных для ТИА), провести общий осмотр, оценить неврологический статус. При осмотре врач проведет аускультацию сонных артерий с помощью стетоскопа, ее цель — исключить “систолический” шум. Возникновение “систолического” шума обусловлено турбуленцией (завихрением) кровотока в области стеноза артерии, вызванного атеросклеротической бляшкой.
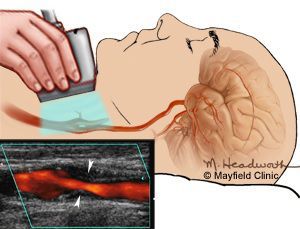
Самым распространенным и доступным методом диагностики, позволяющим выявить стеноз сонной артерии, является ультразвуковое исследование, иначе называемое дуплексным сканированием. Это безопасное, безболезненное, неинвазивное исследование, основанное на регистрации отраженных ультразвуковых волн с помощью датчика, устанавливаемого на передне-боковую поверхность шеи. Дуплексное сканирование позволяет оценить, насколько сужен просвет сонной артерии, определить объем крови, протекающей через сонную артерию. Кроме того, с помощью ультразвука можно определить состояние бляшки, ее внутреннюю структуру, что немаловажно в предсказании ее распада, изъязвления. Ультразвуковое исследование является первичным или, другими словами, скрининговым методом диагностики стенозов сонных артерий, дополняющимся ангиографией (от ангио — сосуд, графия — окрашивать), если принимается решение в пользу оперативного лечения.
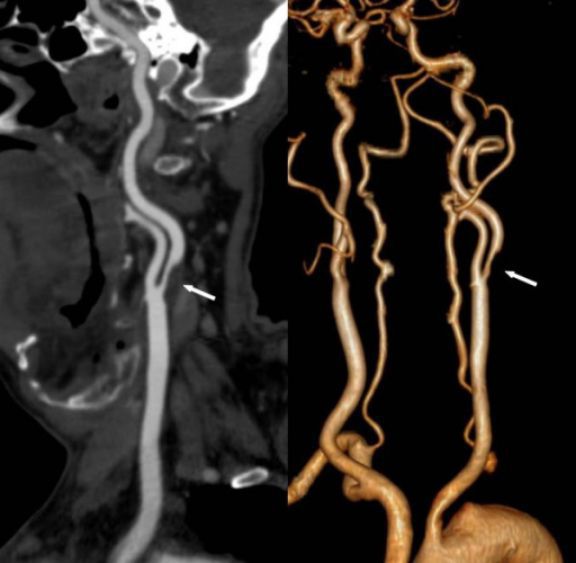
Для более точной оценки степени стеноза сонной артерии, состояния других артерий, кровоснабжающих головной мозг, выполняется компьютерно-томографическая (КТ) ангиография. При этом исследовании после введения рентген-контрастного лекарственного препарата в подкожную вену (обычно на руке), с помощью рентгеновских лучей “просвечивается” голова и шея под разными углами, а компьютерная программа совмещает полученные картинки в двух- и трехмерные изображения.
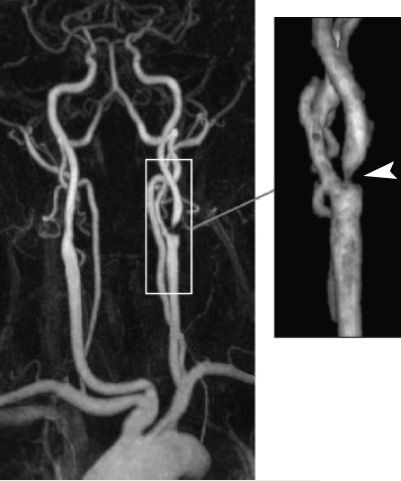
В ряде случаев может быть назначена магнитно-резонансная (МР) ангиография. Ее отличие от КТ заключается в том, что используется оборудование другого типа, в основе которого лежит магнитное поле высокой мощности. Под его воздействием в организме пациента происходит перемещение протонов (ядер атома водорода). Поскольку ткани и органы человеческого организма имеют различную структуру с отличающимся содержанием жидкости (включающую протоны), то и сигнал, полученный от них, регистрируется по-разному. Эта особенность позволяет врачу увидеть отличия полученных изображений при наличии патологии от нормы. Для получения более четкого изображения артерий шеи, как правило, используется дополнительное контрастирование.
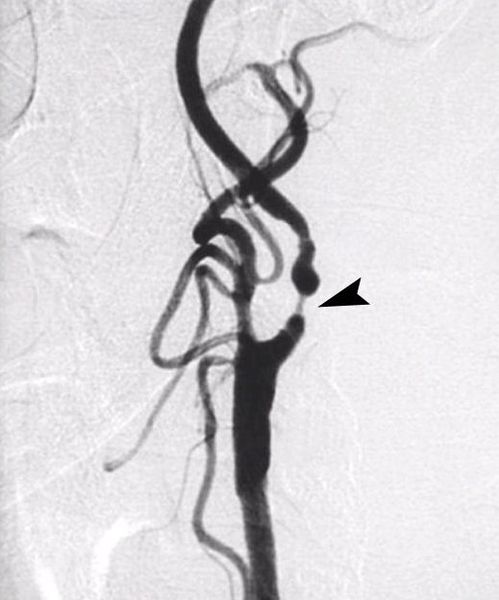
При невозможности выполнения КТ, МР-ангиографии либо сомнительности результатов, полученных при их проведении, применяется прямая ангиография. При этом исследовании специальный катетер подводится через прокол артерии на бедре либо предплечье к артериям, отходящим от дуги аорты и кровоснабжающих головной мозг, к коим относятся и сонные артерии. Положение катетера контролируется с помощью специальной рентгеновской установки — ангиографа. Для оценки выраженности и протяженности сужения сонных артерий в установленный катетер вводится специальное рентгенконтрастное вещество. Данное исследование является наиболее информативным и точным, или, другими словами, “золотым стандартом” в диагностике стеноза сонной артерии.
Лечение стеноза сонной артерии
Целью лечения стеноза сонной артерии является предупреждение прогрессирования атеросклероза и, как следствие, фатальных и необратимых неврологических расстройств — инсульта. Метод лечения, который будет рекомендован врачом, во многом зависит от степени сужения артерии, наличия симптомов транзиторной ишемии либо свершившегося инсульта, возраста и общего состояния пациента.
При подтверждении стеноза сонной артерии врач предложит воздействовать на модифицируемые факторы риска, а именно:
- изменить характер питания — диета с пониженным содержанием животных жиров;
- привести массу тела к нормальным показателям;
- исключить стрессовые воздействия;
- увеличить физическую активность;
- отказаться от курения.
Медикаментозное лечение
При инсульте, развившемся вследствие закупорки тромбом сонной артерии, при поступлении в стационар, возможно, будет начато лечение, направленное на растворение тромба. Использование такого лечения допустимо в течение первых 4 часов от начала заболевания, пока не развились необратимые изменения в головном мозге. То есть чем раньше начато лечение, тем больше шансов на полное выздоровление.
Назначение лекарственных препаратов, препятствующих образованию тромбов (дезагрегантные средства), является основным методом лечения больных со стенозами сонных артерий. Они предупреждают склеивание тромбоцитов в сосудистом русле и образование тромбов в сонных артериях, что может стать причиной развития инсульта. Наиболее часто используются аспирин и клопидогрель.
Для нормализации холестеринового обмена, как правило, бывает недостаточным только лишь изменения образ жизни. С этой целью назначаются лекарственные средства, называемые статинами. Нормализация показателей холестерина в крови снижает риски развития инфаркта и инсульта. Статины обычно назначаются больным с диабетом, страдающим ишемической болезнью сердца, имеющим повышенное содержание “плохого” холестерина в крови — липопротеидов низкой плотности. Назначение статинов и диета позволяют снизить содержание липопротеидов низкой плотности в крови на 25-30%.
Для лечения заболеваний и состояний, оказывающих повреждающее воздействие на сонные артерии, могут быть назначены препараты, нормализующие артериальное давление, поскольку повышенное артериальное давление — основной фактор риска развития инсульта. Установлено, что поддержание нормальных цифр артериального давления снижает риск развития инсульта в 6 раз. При наличии сахарного диабета обязательно поддержание нормальных показателей сахара в крови с помощью приема сахароснижающих средств либо инъекциями инсулина. Соответствующее лечение назначает врач-эндокринолог.
Хирургическое лечение
Хирургическое вмешательство рекомендовано больным, перенесшим транзиторную ишемическую атаку или инсульт, и имеющим стеноз сонной артерии более 50%.[6] Цель операции — предупредить инсульт.
На сегодняшний день используется два вида операций:
1. удаление атеросклеротической бляшки из артерии через разрез;
2. расширение сужения артерии с установкой специального устройства (стента).
Оба вмешательства восстанавливают проходимость сонной артерии и улучшают приток крови к головному мозгу.
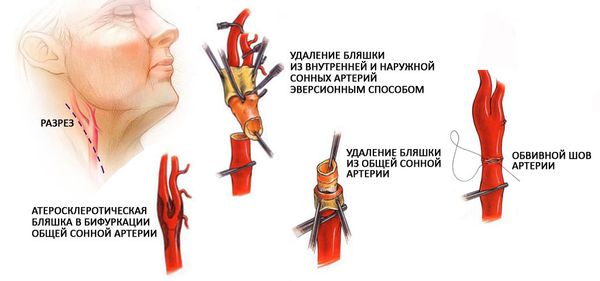
Каротидная эндартерэктомия — хирургическое вмешательство по удалению бляшки. Выполняется линейный разрез по передне-боковой поверхности шеи длиной 8-10 см. Выделяется сонная артерия. Временно накладываются сосудистые зажимы выше и ниже зоны сужения, что требуется для прекращения кровотока по сонной артерии. Во время пережатия артерии кровоснабжение головного мозга осуществляется по противоположной сонной и позвоночным артериям. Сонная артерия пересекается, и из нее удаляется атеросклеротическая бляшка путем выворачивания стенки (эверсионный способ). Далее артерия ушивается с помощью деликатного шва. После чего зажимы снимаются, и поступление крови к головному мозгу возобновляется.
Каротидная эндартерэктомия показана больным, перенесшим ТИА или инсульт и имеющим стеноз сонной артерии более 50%. Она также рекомендована асимптомным пациентам, имеющим стеноз сонной артерии более 60%. У больных с умеренно выраженными стенозами сонных артерий (от 50 до 69%) оперативное лечение снижает риск развития инсульта на 6.5% в течение пятилетнего периода. У пациентов с выраженными стенозами (более 70%) риск инсульта после операции снижается на 80%.[7] Польза эндартерэктомии у больных со стенозами 50% и менее не перевешивает риски самой процедуры.
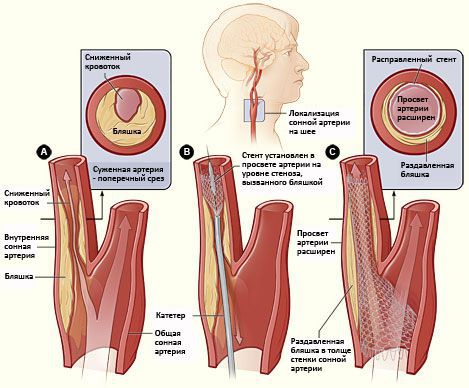
Стентирование сонной артерии — щадящее внутрисосудистое вмешательство, при котором атеросклеротическая бляшка раздавливается, а просвет суженной артерии расширяется. Такие операции выполняются в рентген-операционной с использованием специального оборудования — ангиографической установки. Через прокол иглой артерии на бедре или предплечье к сонной артерии подводится гибкая и тонкая трубочка (катетер). Далее другой тонкий катетер с баллоном на кончике устанавливается в зону стеноза сонной артерии — на уровне бляшки. По мере раздувания баллона артерия расширяется, а бляшка раздавливается в толще ее стенки. По восстановлению просвета артерии баллон сдувается и извлекается. В завершение вмешательства, в зону имевшегося сужения артерии, поверх бляшки, устанавливается самостоятельно расширяющееся устройство — стент, выглядящее как трубочка, выполненная из сетки. Функция стента — поддержание артерии в раскрытом состоянии.
Стентирование сонной артерии показано:
1. симптомным больным с выраженными стенозами сонных артерий более 70%, при наличии у них противопоказаний к выполнению каротидной эндартерэктомии;
2. при повторно сформировавшихся стенозах, после ранее выполненного вмешательства;
3. при стенозах, развившихся на фоне проводимой ранее лучевой терапии по поводу онкологических заболеваний органов шеи.[8][9]
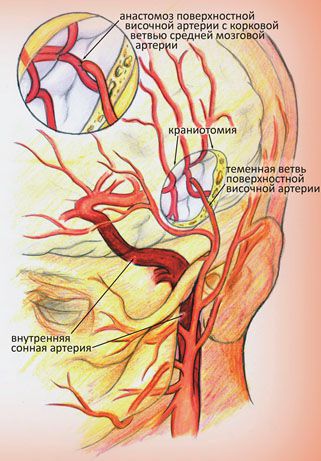
Шутнирование сонной артерии — хирургическая операция, перенаправляющая кровоток в обход закупоренной бляшкой сонной артерии. В научно-медицинской терминологии такая операция называется экстра-интракраниальный микроартериальный анастомоз (ЭИКМА). Ее применение обосновано при 100% стенозе или, другими словами, окклюзии сонной артерии. В качестве шунта обычно используются своя собственная вена или артерия, как правило, большая подкожная вена с ноги или лучевая/локтевая артерия с предплечья. Шунт (сосуд, по которому будет осуществляться кровоток в обход препятствия) подшивается выше окклюзии к сонной артерии на шее, далее проводится через трепанационное отверстие к артерии головного мозга, являющейся продолжением сонной артерии, где также сшивается с нею. Целью операции ЭИКМА является создание обходного пути для дополнительного кровоснабжения головного мозга. Необходимость выполнять краниотомию (трепанацию) и накладывать анастомоз (соединение двух артерий, создаваемое с помощью микрохирургической техники) обусловлено анатомическими особенностями развития окклюзии сонной артерии. При критическом сужении сонной артерии (более 95%) в области бляшки может образоваться тромб, который, в силу сниженного кровотока по артерии, будет увеличиваться в размерах и “дорастет” до полости черепа, вызвав ее полную закупорку (окклюзию). Рост тромба останавливается ниже уровня отходящих сосудов, по которым сонная артерия заполняется кровью в обход окклюзии. Как правило, первой артерией, отходящей от сонной артерии после того места, где обычно образуется бляшка, является глазная артерия.
Прогноз. Профилактика
Пациентам со стенозом сонной артерии требуется наблюдение лечащим врачом. Необходимо регулярное измерение артериального давления, показателей холестерина, сахара (при наличии диабета) в крови. Результаты обследования покажут, требуется ли дополнительное медикаментозное лечение либо ситуация находится под контролем. Кроме того, потребуется проведение ежегодного ультразвукового обследования (дуплексного сканирования), которое продемонстрирует, насколько хорошо течет кровь по суженным сонным артериям. Дуплексное сканирование в динамике покажет, нарастает ли степень стеноза, либо, если была выполнена операция, насколько она оказалась эффективной.
Важно помнить, что стеноз сонной артерии является прогрессирующим заболеванием. При отсутствии соответствующего лечения риск инсульта составляет 13% в год для больных с симптомным стенозом сонной артерии и 2.2% для пациентов с асимптомным стенозом. Не следует пренебрежительно относиться к впервые развившимся проявлениям недостаточности кровоснабжения головного мозга! Следует незамедлительно обращаться к врачу.
После операции каротидной эдартерэктомии стеноз сонной артерии может развиться повторно, обычно в сроки до 2-х лет, как правило, он клинически не проявляется. При вновь сформировавшейся бляшке возможно проведение повторной операции с внутрисосудистым расширением просвета артерии и установкой стента. Однако степень сужения сонной артерии может уменьшиться на фоне проводимого лечения, поэтому не следует торопиться с выполнением внутрисосудистого вмешательства, пока степень стеноза не достигнет 80%. Рестенозы, развившиеся в сроки более 2-х лет, связаны в прогрессированием основного заболевания — атеросклероза. Резюмируя вышесказанное, повторная операция, либо стентирование показаны при симптомных рестенозах либо их выраженности более 80%.
Прежде всего, перед проведением УЗИ сосудов шеи, врач должен хорошо знать анатомию сосудов этой зоны. Дуга аорты начинается в верхней части левого желудочка и состоит из восходящей аорты, дуги и нисходящей аорты. Есть три основных ветви дуги аорты. Первая ветвь — безымянная или брахиоцефальная артерия, которая делится на правую общую сонную и правую подключичную артерию. Вторая ветвь дуги аорты — это левая общая сонная артерия, за которой следует левая подключичная артерия.
Артерии верхних конечностей
Подключичные артерии расположены кзади от подключичной и лестничной мышцы. Правая подключичная артерия ответвляется от безымянной артерии, а левая подключичная артерия отходит непосредственно от дуги аорты. Подключичная артерия образует подмышечную артерию у первого ребра. Подмышечная артерия доходит до нижней границы подмышечной впадины и ограничена спереди грудными мышцами, передним грудным нервом, акромиогрудными и латеральной подкожной веной руки (vena cephalica).
Плечевая артерия опускается от нижней подмышечной впадины до уровня локтя. Затем она разветвляется на лучевую и локтевую артерии. Лучевая артерия проходит вдоль латеральной стороны предплечья (когда пациент находится в анатомическом положении) или лучевой стороны предплечья вниз до запястья. Локтевая артерия проходит по медиальной стороне предплечья по локтевому краю. Это большая из двух конечных ветвей плечевой артерии.
Ладонная дуга образована локтевой артерией кисти и завершается анастомозированием с ветвью radialis indicis. Ладонная дуга проходит над ладонью по кривой к пространству между указательным и большим пальцами. Есть четыре пальцевых ветви, которые лежат поверхностно по отношению к сухожилиям сгибателей и проходят между пальцами, периферические ветви которых обеспечивают кровоснабжение пальцев.
Сонные и позвоночные артерии в области шеи
Общая сонная артерия (ОСА) расположена латеральнее трахеи и щитовидной железы. Правая общая сонная артерия берет начало от безымянной артерии, а левая общая сонная артерия берет начало непосредственно от дуги аорты. Исток левой общей сонной артерии варьирует чаще, чем правой. Он может возникать из безымянной артерии или обе общие сонные артерии могут возникать из одного ствола при отсутствии безымянной артерии. Общая сонная артерия тянется вверх по латеральной стороне шеи до верхней части щитовидной железы, где она разветвляется на внутреннюю и наружнюю сонные артерии.
Внутренняя сонная артерия (ВСА) обеспечивает кровоснабжение передней части мозга, глаза и его придатков с ответвлениями ко лбу и носу. Внутренняя сонная артерия обычно расположена заднебоковой по отношению к наружной сонной артерии. ВСА делится на четыре сегмента: шейный отдел начинается у бифуркации, напротив верхней границы щитовидной железы. Он проходит перед шейными поперечными отростками к сонному каналу. В шейном отделе ВСА ответвлений обычно не наблюдается. Каменистая часть — это место, где сосуд входит в сонный канал. Кавернозная часть — это место, где ВСА расположена между слоями твердой мозговой оболочки, образующими кавернозный синус. Этот сегмент головного мозга находится в части ВСА, проходящей между вторым и третьим черепными нервами на внутренней оконечности сильвиевой щели, где он дает начало ее конечным ветвям.
ВСА обычно не имеет шейных ветвей. Первая крупная ветвь — глазная артерия. Глазная артерия выходит на орбиту через зрительное отверстие и разделяется на концевые ветви, лобную, носовую и надглазничную артерии. Передняя мозговая и средняя мозговая артерии отходят от внутренней сонной артерии. Передняя мозговая артерия соединяется с противоположной артерией передней соединительной артерией. Передняя и средняя мозговые артерии служат концевыми ветвями внутренней сонной артерии.
Наружная сонная артерия (НСА) обеспечивает кровоснабжение лица и кожи головы. Обычно он не обеспечивает кровоснабжение головного мозга, но ветви НСА могут стать коллатеральными путями, если окклюзия происходит в ВСА или позвоночных артериях.
НCA начинается на верхней границе хряща щитовидной железы. В пределах шеи обычно восемь ветвей НСА. Наиболее важными из них являются те, которые связаны с глазными, затылочными и позвоночными артериями. Первая ветвь НСА — это верхняя щитовидная артерия. Язычная артерия — это передняя ветвь, проходящая между верхней щитовидной и лицевой артериями, обеспечивающая кровоснабжение языка.
Лицевая артерия возникает чуть выше язычной артерии. Она проходит по нижней челюсти, через щеку до угла рта и продолжается вдоль боковой стороны носа до внутреннего угла глазной щели. В этом месте ее называют угловой артерией. Лицевая / угловая артерия обеспечивает кровоснабжение языка, губ, носа и слезного мешка. Затылочная артерия отходит от задней части НСА напротив лицевой артерии. Он имеет важное сообщение с мышечными ветвями позвоночной артерии. Задняя ушная артерия берет начало над двубрюшной и шиловидно-подъязычной мышцами напротив вершины шиловидного отростка. Он дает начало трем ветвям, которые снабжают артериальной кровью барабанные перепонки, заднюю часть уха и мышцы в этой зоне.
Восходящая глоточная артерия является самой маленькой ветвью НСА и обычно возникает на уровне бифуркации сонной артерии. Четыре его ответвления обеспечивают кровоснабжение длинной мышцы шеи, лимфатических узлов, нёба, уха и твердой мозговой оболочки.
Поверхностная височная артерия — меньшая из двух конечных ветвей НСА. Возникает между шеей и нижней челюстью и наружным слуховым проходом. Он разделяется на переднюю височную и заднюю височные артерии, обеспечивающие кровоснабжение мышц и надглазничного края. Внутренняя верхнечелюстная артерия является большей из двух конечных ветвей НСА. Возникает на уровне околоушной железы напротив шейки мыщелка нижней челюсти. Он разделен на три сегмента: верхнечелюстной, крыловидный и клиновидно-верхнечелюстной.
Позвоночные артерии возникают от первого сегмента подключичной артерии. Они входят в отверстия поперечных отростков шейных позвонков поднимаясь вверх по задней поверхности шеи. Затем артерии проходят через атлант, делают изгиб и проходят под задней затылочно-атлантной связкой. Позвоночные артерии пронизывают твердую мозговую оболочку и паутинную оболочку, проникая в череп через большое затылочное отверстие. Обе позвоночные артерии соединяются по средней линии на нижней границе Варолиевого моста, образуя базилярную артерию. Позвоночные артерии обеспечивают кровоснабжение задней части мозга. Ветви позвоночных артерий снабжают головной мозг и внутреннюю поверхность мозжечка.
Еще статьи по теме:
Сосуды головы и шеи. Анатомия. Видеоатлас доктора Роберта Акланда. Часть 1, 2.
Сосуды головы и шеи. Часть 1. Автор лекции профессор В. А. Изранов
Сосуды головы и шеи. Часть 2. Автор лекции профессор В. А. Изранов
АРТЕРИИ ГОЛОВЫ И ШЕИ
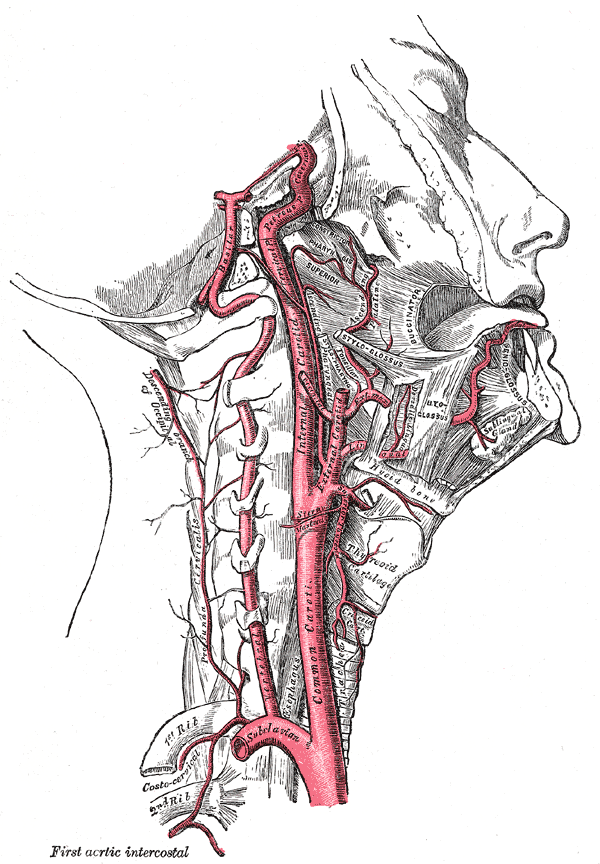
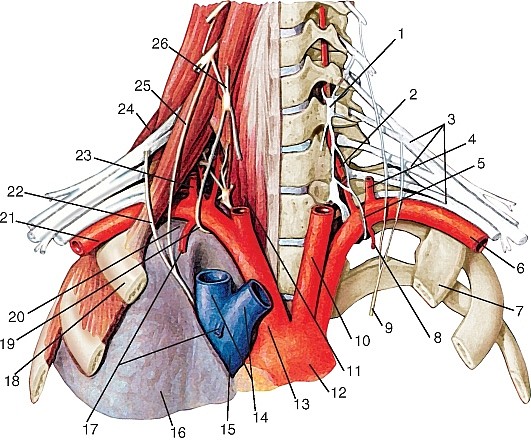
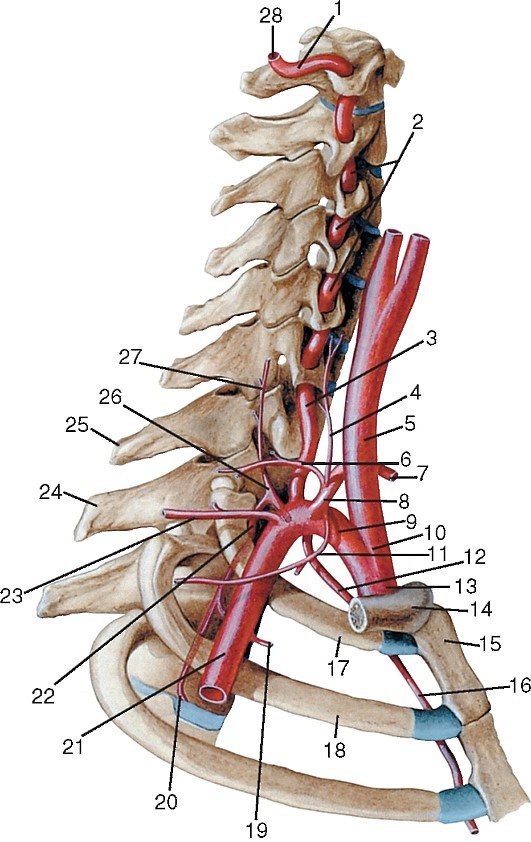
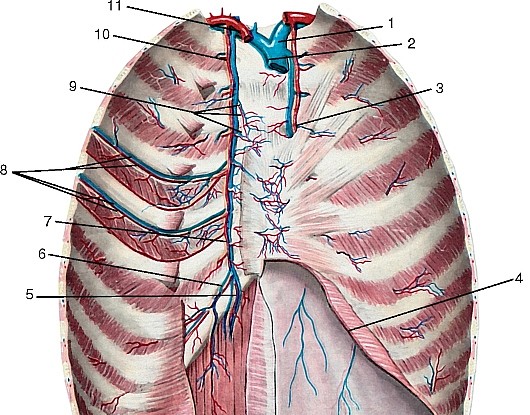
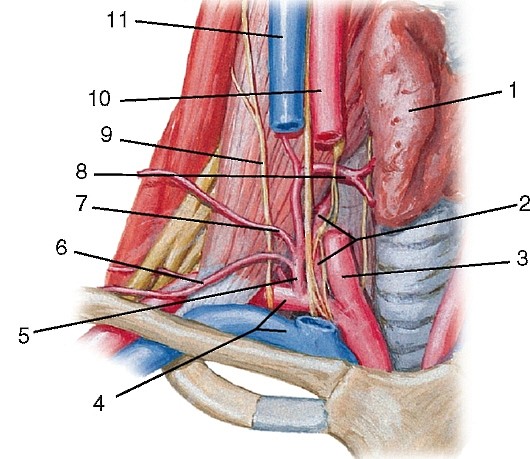
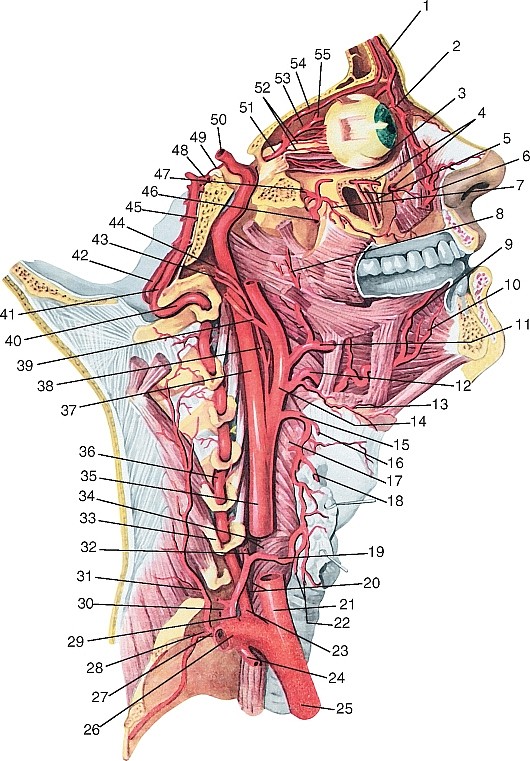
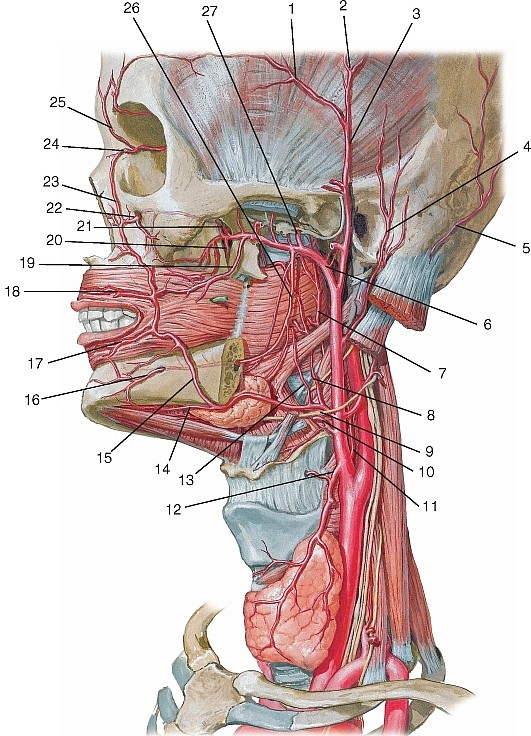
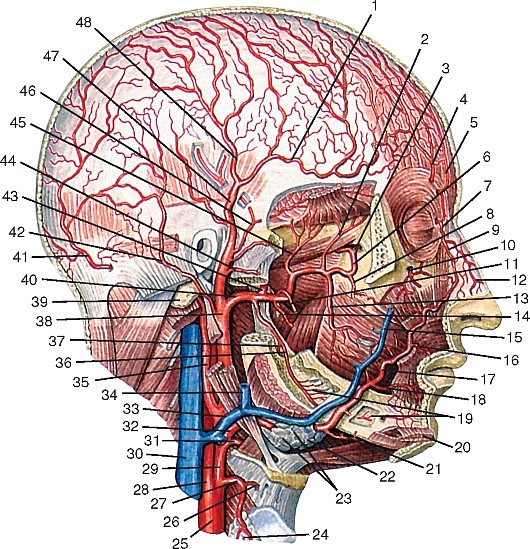
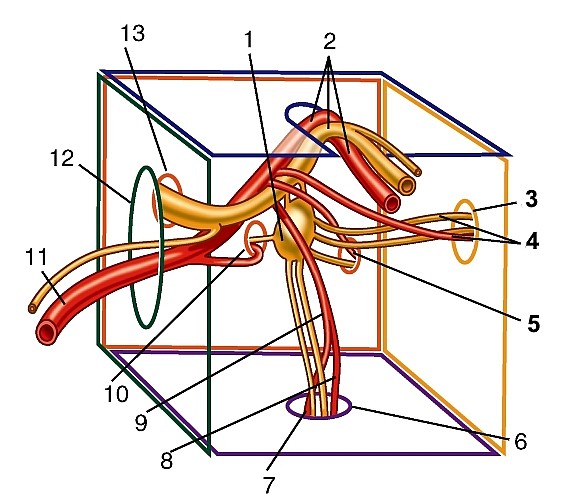
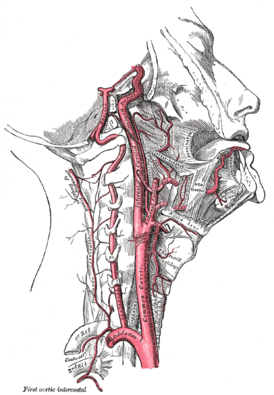
Артерии головы и шеи представлены системами левых и правых общих сонных и подключичных артерий (рис. 177). Правые общая сонная и подключичная артерии обычно отходят от плечеголовного ствола, а левые — самостоятельно от выпуклой части дуги аорты.
Плечеголовной ствол (truncus brahiocephalicus) — непарный, крупный, сравнительно короткий сосуд. Отходит от дуги аорты вверх и вправо, спереди пересекает трахею. Позади рукоятки грудины и начала грудино-подъязычной и грудино-щитовидной мышц, а также левой плечеголовной вены и вилочковой железы он разделяется на правую подключичную и правую общую сонную артерии (рис. 178). Иногда от него ответвляется низшая щитовидная артерия (a. thyroidea ima).
Подключичная артерия (a. subclavia), парная; правая берет начало от плечеголовного ствола, левая — непосредственно от дуги аорты. Отдает артерии к голове, шее, плечевому поясу и верхней конечности. Начальная часть артерии огибает верхушку легкого, далее артерия выходит на шею. На шее различают 3 отдела подключичной артерии: первый — до входа в межлестничное пространство, второй — в межлестничном пространстве и третий — кнаружи от указанного пространства до наружного края I ребра, где подключичная артерия переходит в подмышечную (см. рис. 178). В каждом из них артерия отдает ветви.
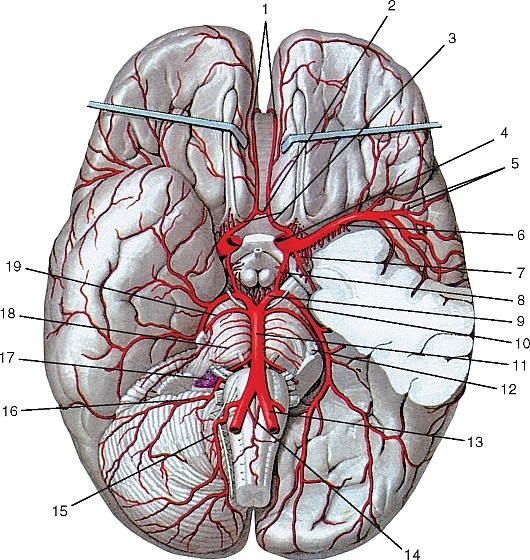
Ветви первого отдела (рис. 179):
1. Позвоночная артерия (a. vertebralis) отходит от верхней полуокружности артерии и следует вверх, позади общей сонной артерии до отверстия поперечного отростка VI шейного позвонка. Далее артерия проходит до II шейного позвонка в костно-фиброзном канале, образованном отверстиями поперечных отростков и связками. По выходе из канала она прободает заднюю атлантозатылочную мембрану, проходит через большое отверстие в полость черепа и на скате затылочной кости соединяется с одноименной артерией другой стороны, образуя непарную базилярную артерию (a. basilaris) (рис. 180). Ветви позвоночных и базилярной артерий кровоснабжают ствол головного мозга, мозжечок и затылочную долю полушарий конечного мозга. В клинической практике они получили название «вертебробазилярная система» (рис. 181). Ветви позвоночной артерии:
1) спинномозговые (rr. spinalies) — к спинному мозгу;
2) мышечные (rr. musculares) — к предпозвоночным мышцам;
3) менингеальные (rr. meningeales) — к твердой оболочке головного мозга;
4) передняя спинномозговая артерия (a. spinalis anterior) — к спинному мозгу;
5) задняя нижняя мозжечковая артерия (a. inferior posterior cerebelli) — к мозжечку.
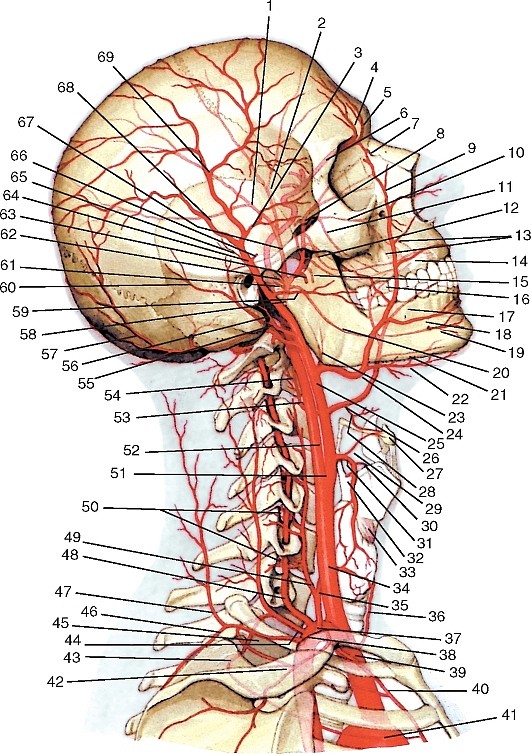
Рис. 177. Общий вид артерий головы и шеи, вид справа (схема):
1 — теменная ветвь средней менингеальной артерии; 2 — лобная ветвь средней менингеальной артерии; 3 — скулоглазничная артерия; 4 — надглазничная артерия; 5 — глазная артерия; 6 — надблоковая артерия; 7 — артерия спинки носа; 8 — клиновидно-нёбная артерия; 9 — угловая артерия; 10 — подглазничная артерия; 11 — задняя верхняя альвеолярная артерия; 12 — щёчная артерия; 13 — передние верхние альвеолярные артерии; 14 — верхняя губная артерия; 15 — крыловидные ветви; 16 — дорсальные ветви язычной артерии; 17 — глубокая артерия языка; 18 — нижняя губная артерия; 19 — подбородочная артерия; 20 — нижняя альвеолярная артерия; 21 — подъязычная артерия; 22 — подподбородочная артерия; 23 — восходящая нёбная артерия; 24 — лицевая артерия; 25 — наружная сонная артерия; 26 — язычная артерия; 27 — подъязычная кость; 28 — надподъязычная ветвь язычной артерии; 29 — подподъязычная ветвь язычной артерии; 30 — верхняя гортанная артерия; 31 — верхняя щитовидная артерия; 32 — грудино-ключично-сосцевидная ветвь верхней щитовидной артерии; 33 — щитоподъязычная мышца; 34 — общая сонная артерия; 35 — нижняя щитовидная артерия; 36 — низшая щитовидная артерия; 37 — щитошейный ствол; 38 — подключичная артерия; 39 — плечеголовной ствол; 40 — внутренняя грудная артерия; 41 — дуга аорты; 42 — реберно-шейный ствол; 43 — надлопаточная артерия; 44 — поперечная артерия шеи; 45 — глубокая шейная артерия; 46 — дорсальная артерия лопатки; 47 — поверхностная шейная артерия; 48 — позвоночная артерия; 49 — восходящая шейная артерия; 50 — спинномозговые ветви позвоночной артерии; 51 — бифуркация сонной артерии; 52 — внутренняя сонная артерия; 53 — восходящая глоточная артерия; 54 — глоточные ветви восходящей глоточной артерии; 55 — сосцевидная ветвь задней ушной артерии; 56 — шилососцевидная артерия; 57 — затылочная артерия; 58 — верхнечелюстная артерия; 59 — поперечная артерия лица; 60 — затылочная ветвь задней ушной артерии; 61 — задняя ушная артерия; 62 — передняя барабанная артерия; 63 — жевательная артерия; 64 — поверхностная височная артерия; 65 — передняя ушная артерия; 66 — средняя височная артерия; 67 — средняя менингеальная артерия; 68 — теменная ветвь поверхностной височной артерии; 69 — лобная ветвь поверхностной височной артерии
Ветви базилярной артерии:
1) передняя нижняя мозжечковая артерия (a. inferior anterior cerebelli) — к мозжечку;
2) верхняя мозжечковая артерия (a. superior cerebelli) — к мозжечку;
3) задняя мозговая артерия (a. cererbriposterior), посылающая артерии затылочной доле конечного мозга.
4) артерии моста (aa. pontis) — к стволовой части мозга.
Рис. 178. Подключичные артерии и их ветви, вид спереди: 1 — средний шейный узел; 2 — позвоночная артерия; 3 — плечевое сплетение; 4 — левый щитошейный ствол; 5 — левая подключичная петля; 6 — левая подключичная артерия; 7 — левое первое ребро; 8 — левая внутренняя грудная артерия; 9 — левый диафрагмальный нерв; 10 — левая общая сонная артерия; 11 — длинная мышца шеи; 12 — дуга аорты; 13 — плечеголовной ствол; 14 — левая и правая плечеголовные вены; 15 — верхняя полая вена; 16 — париетальная плевра; 17 — правая внутренняя грудная артерия; 18 — правое первое ребро; 19 — правая подключичная петля; 20 — купол плевры; 21 — правая подключичная артерия; 22 — правый диафрагмальный нерв; 23 — правый щитошейный ствол; 24 — задняя лестничная мышца; 25 — передняя лестничная мышца; 26 — симпатический ствол
Рис. 179. Позвоночная артерия правая, вид сбоку: 1 — атлантовая часть позвоночной артерии; 2 — поперечно-отростковая (шейная) часть позвоночной артерии; 3 — предпозвоночная часть позвоночной артерии; 4 — восходящая шейная артерия; 5, 10 — общая сонная артерия; 6 — восходящая шейная артерия; 7 — нижняя щитовидная артерия; 8 — щитошейный ствол; 9 — подключичная артерия; 11 — надлопаточная артерия; 12, 16 — внутренняя грудная артерия; 13 -плечеголовной ствол; 14 — ключица; 15 — рукоятка грудины; 17 — I ребро; 18 — II ребро; 19 — первая задняя межрёберная артерия; 20 — вторая задняя межреберная артерия; 21 — подмышечная артерия; 22 — наивысшая межреберная артерия; 23 — нисходящая лопаточная артерия; 24 — первый грудной позвонок; 25 — седьмой шейный позвонок; 26 — реберно-шейный ствол; 27 — глубокая шейная артерия; 28 — внутричерепная часть позвоночной артерии
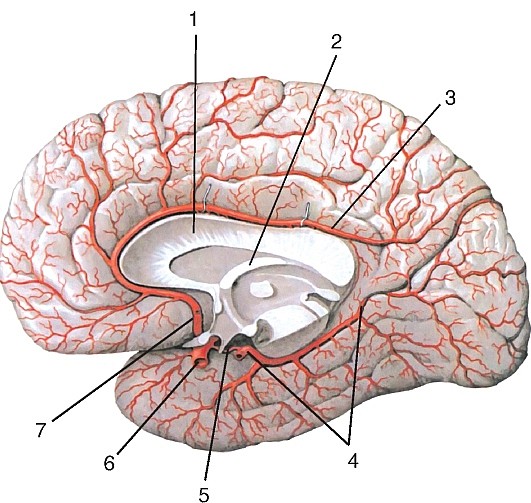
Рис. 180. Ветви базилярной и внутренней сонной артерий в полости черепа, вид со стороны полости черепа:
1 — передняя мозговая артерия; 2 — передняя соединительная артерия; 3 — внутренняя сонная артерия; 4 — правая средняя мозговая артерия; 5 — задняя соединительная артерия; 6 — задняя мозговая артерия; 7 — базилярная артерия; 8 — правая позвоночная артерия; 9 — передняя спинномозговая артерия; 10 — задняя спинномозговая артерия; 11 — левая позвоночная артерия; 12 — задняя нижняя мозжечковая артерия; 13 — передняя нижняя мозжечковая артерия; 14 — верхняя мозжечковая артерия; 15 — передняя ворсинчатая артерия; 16 — левая средняя мозговая артерия
Рис. 181. Артерии на основании мозга (часть височной доли слева удалена): 1 — посткоммуникационная часть передней мозговой артерии; 2 — передняя соединительная артерия; 3 — предкоммуникационная часть передней мозговой артерии; 4 — внутренняя сонная артерия; 5 — островковые артерии; 6 — средняя мозговая артерия; 7 — передняя ворсинчатая артерия; 8 — задняя соединительная артерия; 9 — предкоммуникационная часть средней мозговой артерии; 10 — посткоммуникационная часть средней мозговой артерии; 11 — базилярная артерия; 12 — латеральная затылочная артерия; 13 — левая позвоночная артерия; 14 — передняя спинномозговая артерия; 15 — задняя нижняя мозжечковая артерия; 16 — передняя нижняя мозжечковая артерия; 17 — сосудистое сплетение IV желудочка; 18 — мостовые артерии; 19 — верхняя мозжечковая артерия
2. Внутренняя грудная артерия (a. thoracica interna) отходит от нижней полуокружности подключичной артерии позади ключицы и подключичной вены, спускается по внутреннему краю хряща I ребра; проходит между внутригрудной фасцией и реберными хрящами до шестого межреберья, где разделяется на конечные артерии (рис. 182, см. рис. 179). Она посылает ветви к вилочковой железе, средостению, перикарду, грудине, молочной железе, а также: передние межреберные ветви, соединяющиеся с задними межреберными артериями, перикардо-диафрагмальную (a. pericardiacophrenica), мышечно-диафрагмальную (a. musculophrenica) — к перикарду и диафрагме и верхнюю надчревную
Рис 182. Внутренняя грудная артерия, вид сзади: 1 — правая плечеголовная вена; 2 — верхняя полая вена; 3 — правая внутренняя грудная артерия; 4 — диафрагма; 5 — верхняя надчревная артерия; 6 — мышечнодиафрагмальная артерия; 7 — левая внутренняя грудная артерия; 8 — передние межрёберные ветви внутренней грудной артерии; 9 — грудинные ветви внутренней грудной артерии; 10 — средостенные ветви внутренней грудной артерии; 11 — левая подключичная артерия (a. epigastrica superior) — к прямой мышце живота, в толще которой анастомозирует с нижней надчревной артерией.
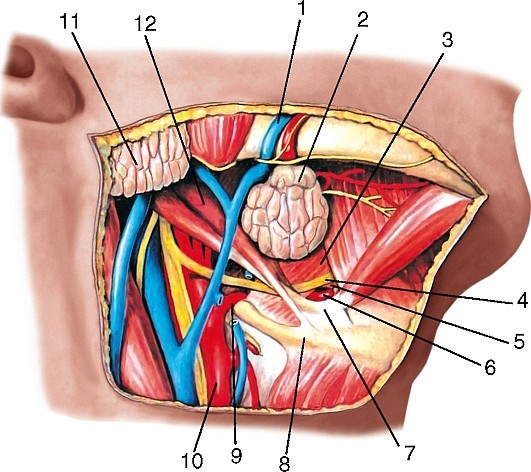
Щитошейный ствол (truncus thyrocervicalis) — короткий сосуд, ответвляющийся у медиального края передней лестничной мышцы (рис. 183) и разделяющийся на 4 артерии:
1) нижнюю щитовидную (а. thyroidea inferior) — отдающую ветви к щитовидной железе, гортани, глотке, пищеводу и трахее;
2) восходящую шейную (a. cervicalis ascendens);
3) надлопаточную артерию (a. suprascapularis) — к мышцам плечевого пояса и лопатки;
4) поперечную артерию шеи (a. trasversa colli (cervicis) — к мышцам шеи и лопатки.
Последняя артерия чаще отходит от третьего отдела подключичной артерии (см. ниже). В этих случаях от щитошейного ствола может ответвляться поверхностная артерия шеи.
Артерии второго отдела (см. рис. 179).
Рис. 183. Щитошейный ствол, правый, вид спереди: 1 — щитовидная железа; 2 — позвоночная артерия; 3, 4 — правые подключичные артерия и вена; 5 — щитошейный ствол; 6 — надлопаточная артерия; 7 — поперечная артерия шеи; 8 — нижняя щитовидная артерия; 9 — диафрагмальный нерв; 10 — правая общая сонная артерия; 11 — внутренняя яремная вена
Реберно-шейный ствол (truncus costocervicalis) отходит позади передней лестничной мышцы и разделяется на глубокую шейную артерию (a. cervicalis profunda) — к глубоким мышцам шеи, и наивысшую межреберную артерию (a.intercostalis suprema) — к первым двум межреберьям.
Артерии третьего отдела (см. рис. 179).
Поперечная артерия шеи (a. transversa colli (cervicis) ответвляется кнаружи от передней лестничной мышцы, проходит между стволами плечевого сплетения к латеральному краю мышцы, поднимающей лопатку, где разделяется на поверхностную ветвь, идущую к мышцам плечевого пояса, и глубокую — к подлопаточной и ромбовидным мышцам. В тех случаях, когда поверхностная артерия шеи отделяется от щитошейного ствола, поперечная артерия шеи, начинаясь от третьего отдела подключичной артерии, продолжается в глубокую ветвь, которая получила название дорсальная артерия лопатки (a. dorsalis scapulae) и проходит вдоль медиального края этой кости.
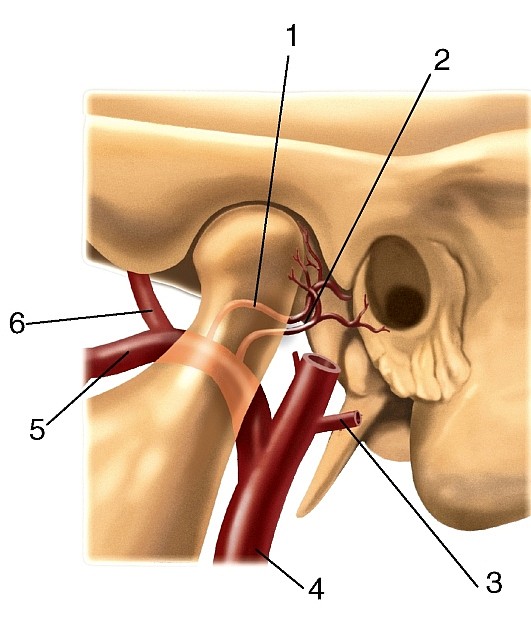
Общая сонная артерия (a. carotis communis) — парная, справа отходит от плечеголовного ствола (рис. 184, 185, см. рис. 177), слева — от дуги аорты, поэтому левая артерия длиннее правой. Через верхнюю апертуру грудной клетки эти артерии восходят на шею, где располагаются по сторонам от ее органов в составе сосудисто-нервных пучков шеи, залегая кнутри и кпереди от внутренней яремной вены. Между ними и позади них лежит блуждающий нерв. Спереди почти на всем протяжении артерия прикрыта грудино-ключично-сосцевидной мышцей. В сонном треугольнике на уровне верхнего края щитовидного хряща (III шейный позвонок) она разделяется на внутреннюю и наружную сонные артерии (см. рис. 185).
Боковых ветвей не образует.
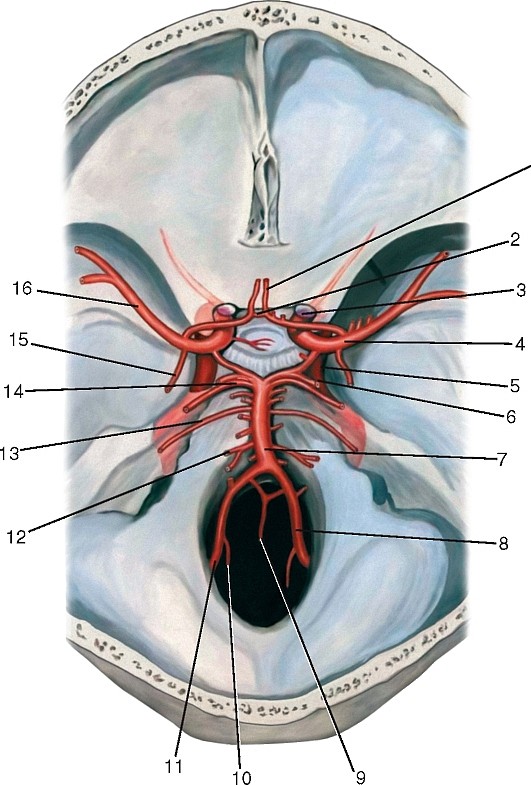
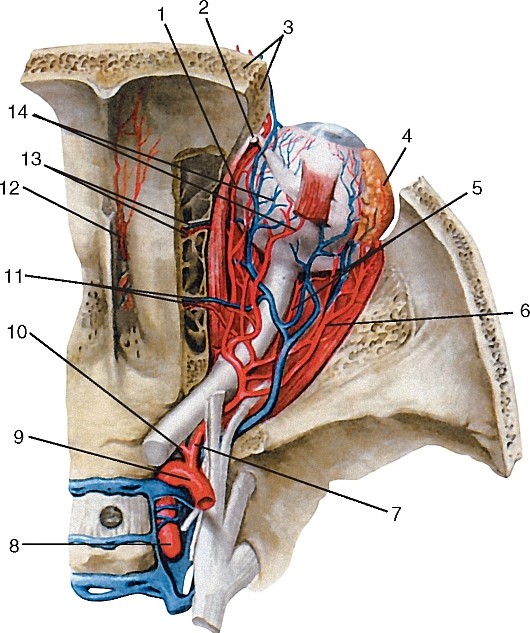
Внутренняя сонная артерия (a. carotis interna) парная, отходит от общей сонной артерии на уровне верхнего края щитовидного хряща; в артерии выделяют 4 части: шейную, каменистую, пещеристую и мозговую (рис. 186, 187, см. рис. 177, 180, 181).
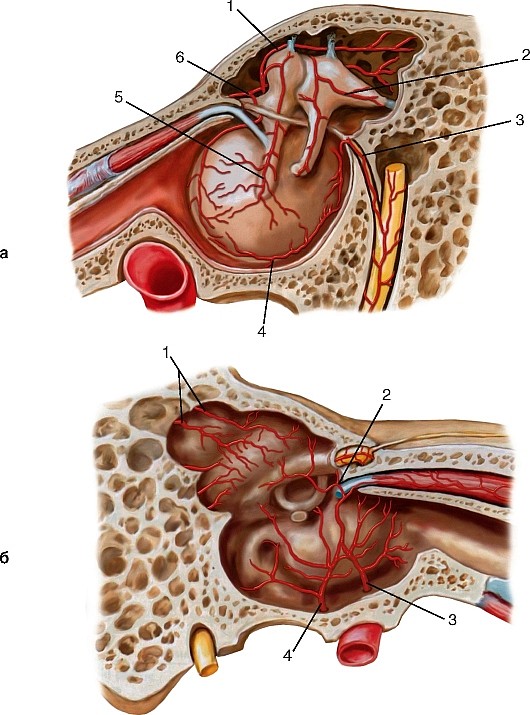
Шейная часть (pars cervicalis) начинается утолщением — сонным синусом (sinus caroticus), стенка которого содержит богатый нервный аппарат с множеством баро- и хеморецепторов. В месте развилки общей сонной артерии находится сонный гломус (glomus caroticus), содержащий гломусные клетки — хромаффиноциты, вырабатывающие медиаторы. Сонные гломус и синус составляют синокаротидную рефлексогенную зону, регулирующую поступление крови к головному мозгу.
На шее внутренняя сонная артерия сначала располагается латеральнее наружной сонной артерии, затем направляется кверху и медиальнее ее, идет между внутренней яремной веной (снаружи) и глоткой (изнутри) и достигает наружной апертуры сонного канала. На шее ветвей не отдает. Каменистая часть (pars pertrosa) расположена в сонном канале пирамиды височной кости и окружена густыми венозным и нервным сплетениями; здесь артерия переходит из вертикального положения в горизонтальное. В пределах канала от нее отходят сонно-барабанные артерии (аа. caroticotimpanicae), проникающие через отверстия в стенке канала в барабанную полость, где они анастомозируют с передней барабанной и шилососцевидной артериями.
Рис 184. Общая, наружная и внутренняя сонные артерии в области шеи, правые: 1 — околоушные ветви поверхностной височной артерии; 2 — надблоковая артерия; 3 — артерия спинки носа; 4 — латеральные артерии носа; 5 — угловая артерия; 6 — верхняя губная артерия; 7 — нижняя губная артерия; 8 — подподбородочная артерия; 9 — лицевая артерия; 10 — надподъязычная ветвь язычной артерии; 11 — язычная артерия; 12 — верхняя гортанная артерия; 13 — верхняя щитовидная артерия; 14 — бифуркация сонной артерии; 15 — каротидный синус; 16 — нижняя щитовидная артерия; 17 — общая сонная артерия; 18 — щитошейный ствол; 19 — подключичная артерия; 20 — поперечная артерия шеи; 21 — поверхностная шейная артерия; 22 — восходящая шейная артерия; 23 — грудино-ключичнососцевидная ветвь наружной сонной артерии; 24, 27 — затылочная артерия; 25 — наружная сонная артерия; 26 — внутренняя сонная артерия; 28 — ушная ветвь затылочной артерии; 29 — задняя ушная артерия; 30 — поперечная артерия лица; 31 — поверхностная височная артерия; 32 — скулоглазничная артерия
Рис. 185. Правые сонные артерии в одноименном треугольнике: 1 — задняя ушная артерия; 2 — околоушная железа; 3 — наружная сонная артерия; 4 — лицевая артерия; 5 — подподбородочная артерия; 6 — поднижнечелюстная железа; 7 — язычная артерия; 8 — надподъязычная ветвь язычной артерии; 9 — верхняя гортанная артерия; 10 — верхняя щитовидная артерия; 11 — поперечная артерия шеи; 12 — поверхностная шейная артерия; 13 — сонный треугольник; 14 — бифуркация сонной артерии; 15 — внутренняя сонная артерия; 16 — затылочная артерия
Пещеристая часть (pars cavernosa) начинается на выходе из сонного канала, когда внутренняя сонная артерия, пройдя через рваное отверстие, вступает в пещеристый венозный синус и располагается в сонной борозде, образуя так называемый сифон в виде буквы S. Изгибам сифона придается важная роль в ослаблении удара пульсовой волны. В пределах пещеристого синуса от внутренней сонной артерии отходят: базальная ветвь к намету (r. basalis tentorii), краевая ветвь к намету (r. marginalis tentorii) и менингеальная ветвь (r. meningeus) — к твердой оболочке головного мозга; ветви к тройничному узлу (rr. ganglinares trigeminales), ветви к нервам (тройничному, блоковому) (rr. nervorum); ветвь к пещеристому синусу (r. sinus cavernosi) и нижняя гипофизарная артерия (а. hypophyisialis inferior) — к гипофизу.
Мозговая часть (pars cerebralis) — самая короткая (рис. 188, 189, см. рис. 180, 181, 187). По выходе из пещеристого синуса артерия отдает верхнюю гипофизарную артерию (а. hypophysialis superior) к гипофизу; ветви к скату (rr. clivales) — к твердой оболочке в области ската; глазную, переднюю ворсинчатую, заднюю соединительную артерии и разделяется на конечные ветви: переднюю и среднюю мозговые артерии.
Глазная артерия (a. ophthalmica) следует через зрительный канал вместе со зрительным нервом в глазницу (см. рис. 187). Располагается между указанным нервом и верхней прямой мышцей; в верхнемедиальном углу глазницы, у блока разделяется на надблоковую артерию (а. supratrochlearis) и дорсальную артерию носа (a. dorsalis nasi). Глазная артерия отдает ряд ветвей к глазу и слезной железе, а также ветви, идущие на лицо: медиальные и латеральные артерии век (aa. palpebrales mediales et laterales), образующие совместными анастомозами дуги верхнего и нижнего век (arcus palpebrales siperior et inferior); надглазничную артерию (a. supraorbitalis) к лобной мышце и коже лба; заднюю и переднюю решётчатые артерии (aa. ethmoidales posterior et anterior) — к ячейкам решётчатого лабиринта и полости носа (от передней отходит передняя менингеальная ветвь (r. meningeus anterior) к твердой оболочке головного мозга).
Передняя ворсинчатая артерия (a. choroidea anterior) — тонкая ветвь, отходит от задней поверхности внутренней сонной артерии, идет вдоль зрительного тракта к нижнему рогу бокового желудочка конечного мозга, отдает ветви к мозгу и входит в сосудистое сплетение бокового желудочка.
Задняя соединительная артерия (a. communicans posterior) соединяет внутреннюю сонную артерию с задней мозговой артерией (см. рис. 180, 181).
Передняя мозговая артерия (a. cerebri anterior) идет на медиальную поверхность лобной доли мозга, прилегая сначала к обонятельному треугольнику, затем в продольной щели большого мозга переходит на верхнюю поверхность мозолистого тела; кровоснабжает конечный мозг. Недалеко от своего начала правая и левая передние мозговые артерии соединяются посредством передней соединительной артерии (a. communicans anterior) (см. рис. 181, 188).
Рис. 186. Внутренняя сонная артерия, вид справа:
1 — надблоковая артерия; 2 — артерия спинки носа; 3 — длинные задние ресничные артерии; 4 — подглазничная артерия; 5 — передние верхние альвеолярные артерии; 6 — угловая артерия; 7 — задняя верхняя альвеолярная артерия; 8 — восходящая нёбная артерия; 9 — глубокая артерия языка; 10 — подъязычная артерия; 11 — лицевая артерия (перерезана); 12 — язычная артерия; 13 — надподъязычная ветвь язычной артерии; 14 — наружная сонная артерия; 15 — верхняя щитовидная артерия; 16 — верхняя гортанная артерия; 17 — грудино-ключично-сосцевидная ветвь (перерезана); 18 — ветви верхней щитовидной артерии; 19 — нижняя щитовидная артерия; 20 — пищеводные ветви; 21, 35 — общая сонная артерия; 22 — трахеальные ветви нижней щитовидной артерии; 23, 36 — позвоночная артерия; 24 — внутренняя грудная артерия; 25 — плечеголовной ствол; 26 — подключичная артерия; 27 — реберно-шейный ствол; 28 — наивысшая межрёберная артерия; 29 — щитошейный ствол; 30 — надлопаточная артерия; 31 — глубокая шейная артерия; 32 — восходящая шейная артерия; 33 — поперечный отросток VI шейного позвонка; 34 — глоточные ветви; 37, 50 — внутренняя сонная артерия; 38 — восходящая глоточная артерия; 39 — затылочная артерия; 40 — атлантовая часть позвоночной артерии; 41 — внутричерепная часть правой позвоночной артерии; 42 — левая позвоночная артерия; 43 — нижняя барабанная артерия; задняя артерия твердой мозговой оболочки; 44 — задняя менингеальная артерия; 45 — базилярная артерия; 46 — верхнечелюстная артерия; 47 — крыловидно-нёбная артерия; 48 — задняя мозговая артерия; 49 — задняя соединительная артерия; 51 — глазная артерия; 52 — задние короткие ресничные артерии; 53 — задняя решётчатая артерия; 54 — надглазничная артерия; 55 — передняя решётчатая артерия
Рис. 187. Пещеристая и мозговая части внутренней сонной артерии (глазная артерия, верхняя стенка глазницы удалена): 1 — надглазничная артерия; 2 — блок; 3 — чешуя лобной кости; 4 — слёзная железа; 5 — задние короткие ресничные артерии; 6 — слезная артерия; 7 — глазная артерия; 8, 9 — внутренняя сонная артерия; 10 — центральная артерия сетчатки; 11 — задние решётчатые артерия и вена; 12 — передняя менингеальная артерия; 13 — передние решётчатые артерия и вена; 14 — задние длинные решётчатые артерии и вены
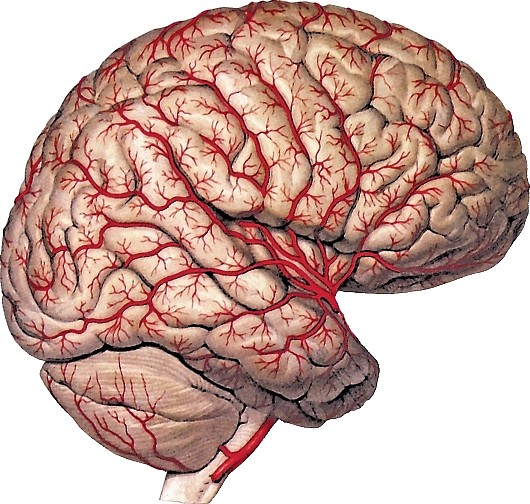
Средняя мозговая артерия (a. cerebri media) более крупная, располагается в латеральной борозде, по которой восходит вверх и латерально; отдает ветви к конечному мозгу (см. рис. 181, 189).
В результате соединения всех мозговых артерий: передних мозговых посредством передней соединительной, средних и задних мозговых — задней соединительной — на основании мозга формируется артериальный круг большого мозга (circulus arteriosus cerebri), имеющий важное значение для коллатерального кровообращения в бассейнах мозговых артерий (см. рис. 181).
Рис. 188. Артерии на медиальной и нижней поверхностях полушария головного мозга:
1 — мозолистое тело; 2 — свод; 3, 7 — передняя мозговая артерия; 4 — задняя мозговая артерия; 5 — задняя соединительная артерия; 6 — внутренняя сонная артерия
Рис. 189. Ветви средней мозговой артерии на дорсолатеральной поверхности полушария головного мозга
Рис. 190. Наружная сонная артерия, вид слева (ветвь нижней челюсти удалена): 1 — лобная ветвь поверхностной височной артерии; 2 — теменная ветвь поверхностной артерии; 3 — поверхностная височная артерия; 4 — задняя ушная артерия; 5 — затылочная артерия; 6 — верхнечелюстная артерия; 7, 11 — восходящая глоточная артерия; 8 — восходящая нёбная артерия; 9, 15 — лицевая артерия; 10 — язычная артерия; 12 — верхняя щитовидная артерия; 13 — миндаликовая ветвь лицевой артерии; 14 — подподбородочная артерия; 16 — подбородочная артерия; 17 — нижняя губная артерия; 18 — верхняя губная артерия; 19 — щечная артерия; 20 — нисходящая нёбная артерия; 21 — клиновидно-нёбная артерия; 22 — подглазничная артерия; 23 — угловая артерия; 24 — артерия спинки носа; 25 — надблоковая артерия; 26 — нижняя альвеолярная артерия; 27 — средняя менингеальная артерия
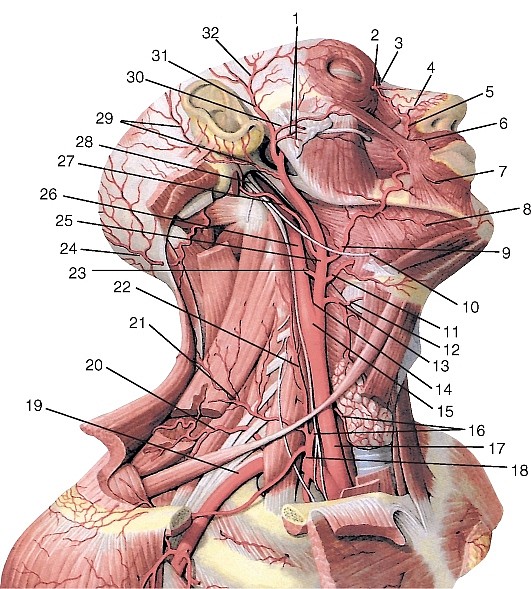
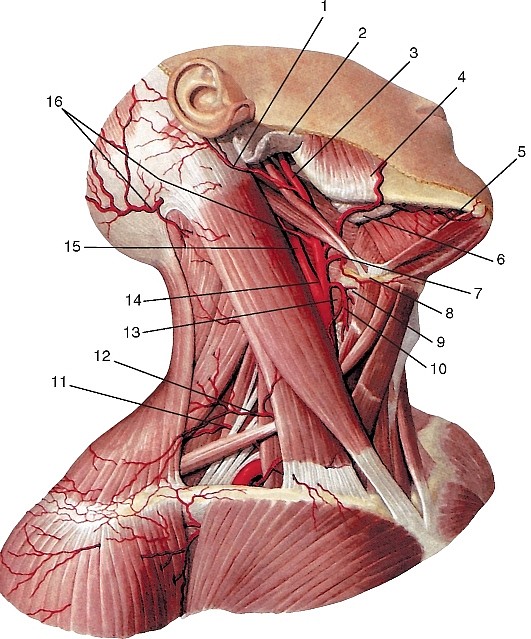
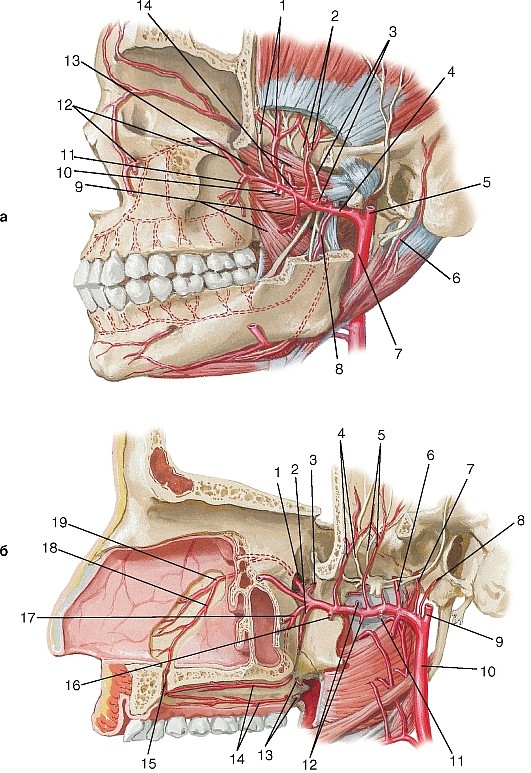
Наружная сонная артерия (a. carotis externa) парная, пролегает в пределах от бифуркации общей сонной артерии до уровня шейки нижней челюсти, где в толще околоушной слюнной железы разделяется на концевые ветви — верхнечелюстную и поверхностную височные артерии (рис. 190, см. рис. 177, 184, 185). От нее отходят ветви к стенкам ротовой и носовой полостей, своду черепа, к твердой оболочке головного мозга.
На шее, в пределах сонного треугольника, наружная сонная артерия прикрыта лицевой, язычной и верхней щитовидной венами, лежит поверхностнее внутренней сонной артерии. Здесь от нее отходят ветви кпереди, медиально и кзади.
Передние ветви:
Верхняя щитовидная артерия (a. thyroidea superior) отходит вблизи бифуркации общей сонной артерии ниже большого рога подъязычной кости, идет дугообразно вперед и вниз к верхнему полюсу щитовидной железы (рис. 191, см. рис. 177, 184, 186). Анастомозирует с нижней щитовидной артерией и верхней щитовидной артерией противоположной стороны. Отдает подподъязычную ветвь (r. infrahyoideus), грудино-ключично-сосцевидную ветвь (r. sternocleidomastoideus) и верхнюю гортанную артерию (а. laringea superior), сопровождающую верхний гортанный нерв и кровоснабжающую мышцы и слизистую оболочку гортани выше голосовой щели.
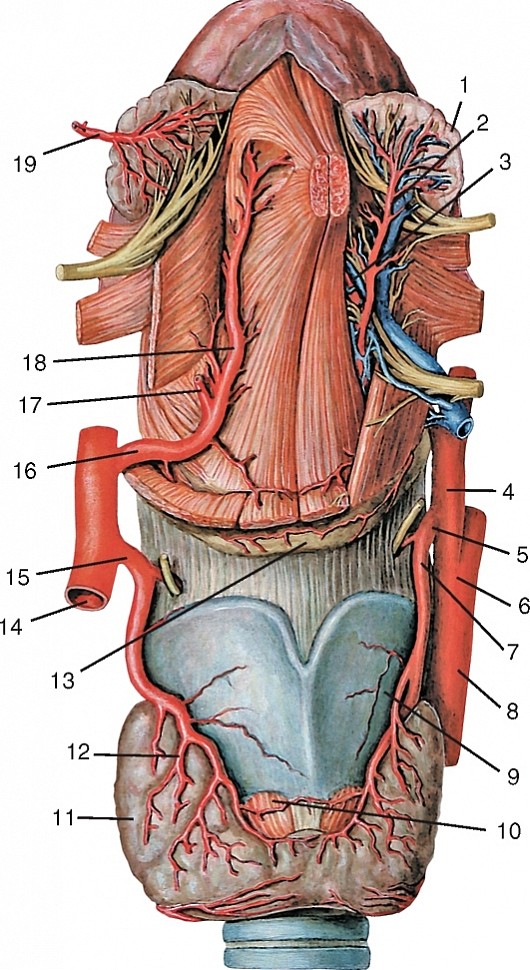
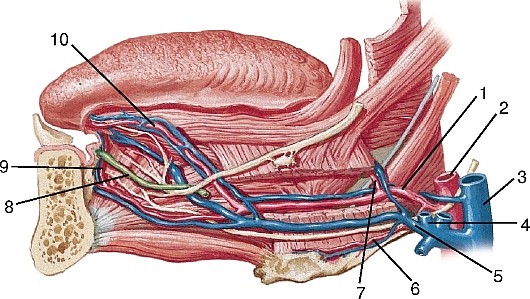
Язычная артерия (а. lingualis) начинается от наружной сонной артерии, идет вверх и кпереди по среднему констриктору глотки к верхушке большого рога подъязычной кости, где пересекается подъязычным нервом (рис. 192, 193, см. рис. 177, 184-186, 191). Далее располагается медиальнее подъязычно-язычной мышцы соответственно треугольнику Пирогова (некоторые авторы называют его язычным треугольником; он ограничен спереди краем челюстно-подъязычной мышцы, снизу — сухожилием двубрюшной мышцы, сверху —
Рис. 191. Верхняя щитовидная и язычная артерии, вид спереди: 1 — подъязычная железа; 2 — левые подъязычные артерия и вена; 3 — левая глубокая артерия языка; 4, 14 — наружная сонная артерия; 5 — левая верхняя щитовидная артерия; 6 — бифуркация общей сонной артерии; 7 — верхняя гортанная артерия; 8 — общая сонная артерия; 9 — щитовидный хрящ; 10 — левая доля щитовидной железы; 11 — правая доля щитовидной железы; 12 — железистые ветви правой верхней щитовидной артерии; 13 — подъязычная кость; 15 — правая верхняя щитовидная артерия; 16 — правая язычная артерия; 17, 19 — правая подъязычная артерия (разрезана); 18 — правая глубокая артерия языка
Рис 192. Язычная артерия, вид слева:
1 — язычная артерия; 2 — наружная сонная артерия; 3 — внутренняя яремная вена; 4 — лицевая вена; 5 — язычная вена; 6 — надподъязычная артерия; 7 — дорсальная артерия языка; 8 — поднижнечелюстной проток; 9 — артерия в уздечке языка; 10 — глубокая артерия языка и сопровождающие вены
Рис. 193. Язычная артерия в язычном треугольнике, вид сбоку: 1 — лицевая артерия и вена; 2 — поднижнечелюстная железа; 3 — подъязычно-язычная мышца; 4 — подъязычный нерв; 5 — язычный треугольник; 6, 9 — язычная артерия; 7 — сухожилие двубрюшной мышцы; 8 — подъязычная кость; 10 — наружная сонная артерия; 11 — околоушная железа; 12 — шилоподъязычная мышца подъязычным нервом). Продолжается в языке как глубокая артерия языка (а. profunda linguae) и идет к верхушке языка. Отдает надподъязычную ветвь (r. suprahyoideus) к надподъязычным мышцам; подъязычную артерию (а. sublingualis), проходящую вперед и латерально и кровоснабжающую подъязычную слюнную железу и слизистую оболочку дна ротовой полости; дорсальные ветви языка (rr. dorsales linguae) — 1- 3 ветви, восходящие к спинке языка и кровоснабжающие мягкое нёбо, надгортанник, нёбную миндалину.
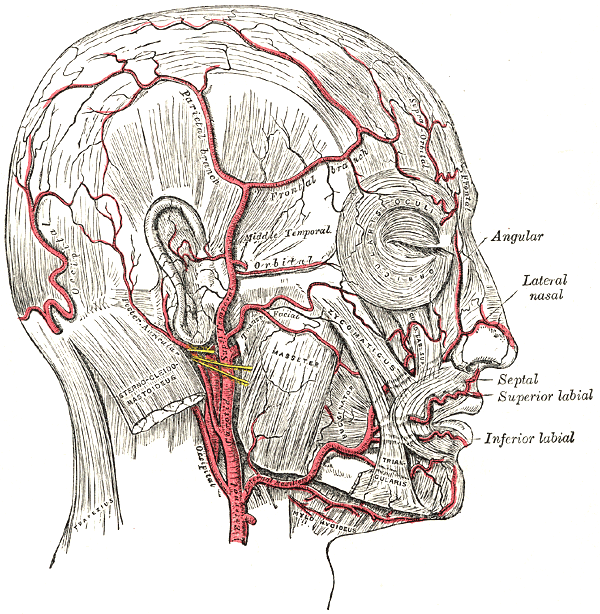
Лицевая артерия (a. facialis) отходит вблизи угла нижней челюсти, нередко общим стволом с язычной артерией (язычно-лицевой ствол, truncus linguofacialis), направляется вперед и вверх по верхнему констриктору глотки медиальнее заднего брюшка двубрюшной мышцы и шилоподъязычной мышцы (см. рис. 177, 184).
Далее идет по глубокой поверхности поднижнечелюстной слюнной железы, перегибается через основание нижней челюсти впереди жевательной мышцы и восходит извилисто к медиальному углу глазной щели, где кончается угловой артерией (а. angularis). Последняя анастомозирует с дорсальной артерией носа.
От лицевой артерии отходят артерии к соседним органам:
1) восходящая нёбная артерия (а. palatina ascendens) идет кверху между шилоглоточной и шилоязычной мышцами, проникает через глоточно-базилярную фасцию и снабжает кровью мышцы глотки, нёбную миндалину, мягкое нёбо;
2) миндаликовая ветвь (r. tonsillaris) прободает верхний констриктор глотки и разветвляется в глоточной миндалине и корне языка (см. рис. 186);
3) железистые ветви (rr. glandulares) идут к поднижнечелюстной слюнной железе;
4) подподбородочная артерия (а. submentalis) отходит от лицевой артерии у места ее перегиба через основание нижней челюсти и идет кпереди под челюстно- подъязычной мышцей, отдавая ветви к ней и к двубрюшной мышце, затем подходит к подбородку, где разделяется на поверхностную ветвь к подбородку и глубокую ветвь, перфорирующую челюстно-подъязычную мышцу и кровоснабжающую дно полости рта и подъязычную слюнную железу;
5) нижняя губная артерия (а. labialis inferior) ответвляется ниже угла рта, извилисто продолжается между слизистой оболочкой нижней губы и круговой мышцей рта, соединяясь с одноименной артерией другой стороны; дает ветви к нижней губе;
6) верхняя губная артерия (а. labialis superior) отходит на уровне угла рта и проходит в подслизистом слое верхней губы; анастомозирует с одноименной артерией противоположной стороны, составляя околоротовой артериальный круг.
Отдает ветви к верхней губе.
Медиальная ветвь:
Восходящая глоточная артерия (а. pharyngea ascendens) — самая тонкая из шейных ветвей; парная, ответвляется вблизи бифуркации общей сонной артерии, проходит вверх, глубже внутренней сонной артерии, к глотке и основанию черепа (см. рис. 186). Кровоснабжает глотку, мягкое нёбо и отдает заднюю менингеальную артерию (а. meningea posterior) к твердой мозговой оболочке и нижнюю барабанную артерию (а. tympanica inferior) к медиальной стенке барабанной полости.
Задние ветви:
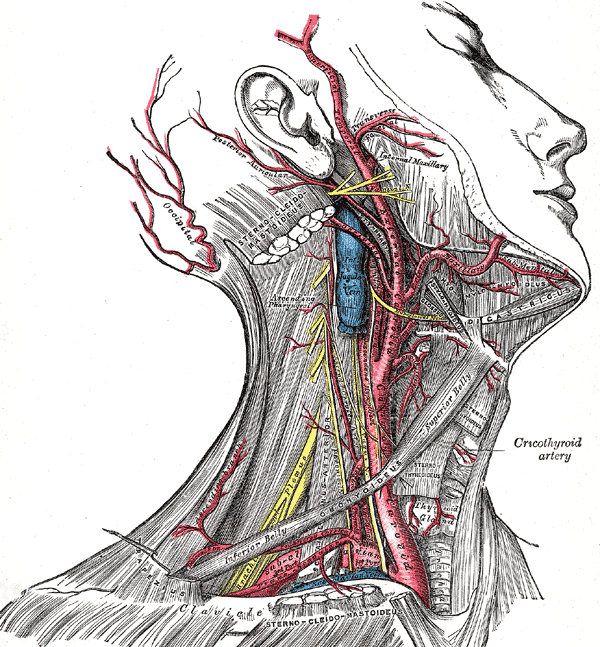
Затылочная артерия (а. occipitalis) начинается от задней поверхности наружной сонной артерии, напротив начала лицевой артерии, идет вверх и назад между грудино-ключично-сосцевидной и двубрюшной мышцами к сосцевидному отростку, где ложится в сосцевидную вырезку и в подкожной клетчатке затылка разветвляется вплоть до темени (рис. 194, см. рис. 177, 184, 185). Отдает грудино- ключичнососцевидные ветви (rr. sternocleidomastoidei) к одноименной мышце; ушную ветвь (r. auricularis) — к ушной раковине; затылочные ветви (rr. occipitals) — к мышцам и коже затылка; менингеальную ветвь (r. meningeus) — к твердой оболочке головного мозга и нисходящую ветвь (r. descendens) — к задней группе мышц шеи.
Задняя ушная артерия (а. auricilaris posterior) отходит иногда общим стволом с затылочной артерией от задней полуокружности наружной сонной артерии, на уровне верхушки шиловидного отростка, восходит косо кзади и кверху между хрящевым наружным слуховым проходом и сосцевидным отростком в заушную зону (см. рис. 177, 184, 185, 194). Посылает ветвь к околоушной железе (r. parotideus), кровоснабжает мышцы и кожу затылка (r. occipitalis) и ушную раковину (r. auricularis). Одна из ее ветвей — шилососцевидная артерия (а. stylomastoidea) проникает в барабанную полость через шилососцевидное отверстие и канал лицевого нерва, отдает ветви к лицевому нерву, а также заднюю барабанную артерию (а. tympanica posterior), которая сосцевидными ветвями (rr. mastoidei) кровоснабжает слизистую оболочку барабанной полости и ячеек сосцевидного отростка (рис. 195). Задняя ушная артерия анастомозирует с ветвями передней ушной и затылочной артерий и с теменными ветвями поверхностной височной артерии.
Рис. 194. Наружная сонная артерия и ее ветви, вид сбоку: 1 — лобная ветвь поверхностной височной артерии; 2 — передняя глубокая височная артерия; 3 — подглазничная артерия; 4 — надглазничная артерия; 5 — надблоковая артерия; 6 — верхнечелюстная артерия; 7 — артерия спинки носа; 8 — задняя верхняя альвеолярная артерия; 9 — угловая артерия; 10 — подглазничная артерия; 11 — жевательная артерия; 12 — боковая носовая ветвь лицевой артерии; 13 — щечная артерия; 14 — крыловидная ветвь верхнечелюстной артерии; 15, 33 — лицевая вена; 16 — верхняя губная артерия; 17, 32 — лицевая артерия; 18 — нижняя губная артерия; 19 — зубные ветви нижней альвеолярной артерии; 20 — подбородочная ветвь нижней альвеолярной артерии; 21 — подподбородочная артерия; 22 — поднижнечелюстная слюнная железа; 23 — железистые ветви лицевой артерии; 24 — щитовидная железа; 25 — общая сонная артерия; 26 — верхняя гортанная артерия; 27 — верхняя щитовидная артерия; 28 — внутренняя сонная артерия; 29, 38 — наружная сонная артерия; 30 — внутренняя яремная вена; 31 — язычная артерия; 34 — занижнечелюстная вена; 35, 41 — затылочная артерия; 36 — нижняя альвеолярная артерия; 37 — челюстно-подъязычная ветвь нижней альвеолярной артерии; 39 — сосцевидный отросток; 40 — верхнечелюстная артерия; 42 — задняя ушная артерия; 43 — средняя менингеальная артерия; 44 — поперечная артерия лица; 45 — задняя глубокая височная артерия; 46 — средняя височная артерия; 47 — поверхностная височная артерия; 48 — теменная ветвь поверхностной височной артерии.
На лице наружная сонная артерия располагается в занижнечелюстной ямке, в паренхиме околоушной слюнной железы или глубже нее, кпереди и латеральнее внутренней сонной артерии. На уровне шейки нижней челюсти она разделяется на конечные ветви: верхнечелюстную и поверхностную височную артерии.
Поверхностная височная артерия (а. temporalis superficialis) — тонкая конечная ветвь наружной сонной артерии (см. рис. 177, 184, 194). Лежит сначала в околоушной слюнной железе впереди ушной раковины, далее — над корнем скулового отростка идет под кожу и располагается позади ушно-височного нерва в височной области. Несколько выше ушной раковины разделяется на конечные ветви: переднюю, лобную (r. frontalis), и заднюю, теменную (r. parietalis), кровоснабжающие кожу одноименных областей свода черепа. От поверхностной височной артерии отходят ветви к околоушной железе (rr. parotidei), передние ушные ветви (rr. auriculares anteriores) к ушной раковине. Кроме того, от нее отходят более крупные ветви к образованиям лица:
1) поперечная артерия лица (a. transversa faciei) ответвляется в толще околоушной слюнной железы ниже наружного слухового прохода, выходит из-под переднего края железы вместе со щечными ветвями лицевого нерва и разветвляется над протоком железы; кровоснабжает железу и мышцы лица. Анастомозирует с лицевой и подглазничной артериями;
2) скулоглазничная артерия (а. zygomaticifacialis) отходит выше наружного слухового прохода, идет вдоль скуловой дуги между пластинками височной фасции к латеральному углу глазной щели; кровоснабжает кожу и подкожные образования в области скуловой кости и глазницы;
3) средняя височная артерия (a. temporalis media) отходит над скуловой дугой, перфорирует височную фасцию; кровоснабжает височную мышцу; анастомозирует с глубокими височными артериями.
Рис. 195. Артерии среднего уха:
а — вид изнутри на барабанную стенку: 1 — верхняя ветвь передней барабанной артерии; 2 — ветви передней барабанной артерии к наковальне; 3 — задняя барабанная артерия; 4 — глубокая ушная артерия; 5 — нижняя ветвь глубокой барабанной артерии; 6 — передняя барабанная артерия;
б — вид изнутри на лабиринтную стенку: 1 — верхняя ветвь передней барабанной артерии; 2 — верхняя барабанная артерия; 3 — сонно-барабанная артерия; 4 — нижняя барабанная артерия Верхнечелюстная артерия (а. maxillaris) — конечная ветвь наружной сонной артерии, но более крупная, чем поверхностная височная артерия (рис. 196, см. рис. 177, 194). Отходит в околоушной слюнной железе позади и ниже височно- нижнечелюстного сустава, идёт кпереди между ветвью нижней челюсти и крыловидно-нижнечелюстной связкой параллельно и ниже начальной части ушно- височного нерва. Располагается на медиальной крыловидной мышце и ветвях нижнечелюстного нерва (язычном и нижнем альвеолярном), затем идёт вперед по латеральной (иногда по медиальной) поверхности нижней головки латеральной крыловидной мышцы, входит между головками этой мышцы в крыловидно-нёбную ямку, где отдает конечные ветви.
Топографически выделяют 3 части верхнечелюстной артерии: нижнечелюстную (pars mandibularis); крыловидную (pars pterygoidea) и крыловидно-нёбную (pars pterygopalatina).
Ветви нижнечелюстной части (рис. 197, см. рис. 194, 196):
Глубокая ушная артерия (a. auricularis profunda) проходит назад и кверху к наружному слуховому проходу, отдаёт ветви к барабанной перепонке.
Передняя барабанная артерия (a. tympanica anterior) проникает по барабанно- чешуйчатой щели в барабанную полость, снабжает кровью её стенки и барабанную перепонку. Нередко отходит общим стволом с глубокой ушной артерией.
Анастомозирует с артерией крыловидного канала, шилососцевидной и задней барабанной артериями.
Средняя менингеальная артерия (a. meningea media) поднимается между крыловидно-нижнечелюстной связкой и головкой нижней челюсти по медиальной поверхности латеральной крыловидной мышцы, между корешками ушно- височного нерва к остистому отверстию и через него входит в твёрдую оболочку головного мозга. Обычно залегает в борозде чешуи височной кости и борозде теменной кости. Разделяется на ветви: теменную (r. parietalis), лобную (r. frontalis) и глазничную (r. orbitalis). Анастомозирует с внутренней сонной артерией через анастомотическую ветвь со слезной артерией (r. anastomoticum cum a. lacrimalis). Отдаёт также каменистую ветвь (r. petrosus) к тройничному узлу, верхнюю барабанную артерию (a. tympanica superior) к барабанной полости.
Нижняя альвеолярная артерия (a. alveolaris inferior) спускается между медиальной крыловидной мышцей и ветвью нижней челюсти вместе с нижним альвеолярным нервом к отверстию нижней челюсти. До входа в канал нижней челюсти отдает челюстно-подъязычную ветвь (r. mylohyoideus), которая располагается в одноименной борозде и кровоснабжает челюстно-подъязычную и медиальную крыловидную мышцы. В канале нижняя альвеолярная артерия отдает к зубам зубные ветви (rr. dentales), которые через отверстия на верхушке корня зуба попадают в корневые каналы, а также к стенкам зубных альвеол и к деснам — околозубные ветви (rr. peridentales). На уровне 1-го (или 2-го) малого коренного зуба из канала нижней челюсти от нижней альвеолярной артерии, через подбородочное отверстие ответвляется подбородочная артерия (a. mentalis) к подбородку. Ветви крыловидной части (рис. 197, см. рис. 194, 196): Жевательная артерия (а. masseterica) идет вниз и кнаружи через вырезку нижней челюсти к глубокому слою жевательной мышцы; отдает ветвь к височно-нижнечелюстному суставу.
Глубокие височные артерии, передняя и задняя (aa. temporales profundae anterior et posterior) идут в височную ямку, располагаясь между височной мышцей и костью. Кровоснабжают височную мышцу. Анастомозируют с поверхностной и средней височными и слезной артериями.
Крыловидные ветви (rr. pterygoidei) снабжают кровью крыловидные мышцы.
Щечная артерия (a. buccalis) проходит вместе со щечным нервом вперед между медиальной крыловидной мышцей и ветвью нижней челюсти к щечной мышце, в которой разделяется; анастомозирует с лицевой артерией.
Ветви крыловидно-нёбной части (рис. 198, см. рис. 186):
Рис. 196. Верхнечелюстная артерия: а — вид снаружи (ветвь челюсти удалена): 1 — передняя глубокая височная артерия и нерв; 2 — задняя глубокая височная артерия и нерв; 3 — жевательная артерия и нерв; 4 — верхнечелюстная артерия; 5 — поверхностная височная артерия; 6 — задняя ушная артерия; 7 — наружная сонная артерия; 8 — нижняя альвеолярная артерия; 9 — медиальная крыловидная артерия и мышца; 10 — щечная артерия и нерв; 11 — задняя верхняя альвеолярная артерия; 12 — подглазничная артерия; 13 — клиновидно- нёбная артерия; 14 — латеральные крыловидные артерия и мышца;
б — вид снаружи на перегородку полости носа: 1 — клиновидно-нёбная артерия; 2 — нисходящая нёбная артерия; 3 — артерия крыловидного канала; 4 — передняя глубокая височная артерия и нерв; 5 — задняя глубокая височная артерия и нерв; 6 — средняя менингеальная артерия; 7 — глубокая ушная артерия; 8 — передняя барабанная артерия; 9 — поверхностная височная артерия; 10 — наружная сонная артерия; 11 — жевательная артерия; 12 — крыловидные артерии; 13 — малые нёбные артерии; 14 — большие нёбные артерии; 15 — резцовая артерия; 16 — щечная артерия; 17 — задняя верхняя альвеолярная артерия; 18 — носонёбная артерия; 19 — задняя перегородочная артерия
Рис. 197. Ветви нижнечелюстной части верхнечелюстной артерии: 1 — передняя барабанная артерия; 2 — глубокая ушная артерия; 3 — задняя ушная артерия; 4 — наружная сонная артерия; 5 — верхнечелюстная артерия; 6 — средняя менингеальная артерия
Рис. 198. Верхнечелюстная артерия в крыловидно-нёбной ямке (схема): 1 — крылонёбный узел; 2 — подглазничные артерия и нерв в нижней глазничной щели; 3 — клиновидно-нёбное отверстие; 4 — клиновидно-нёбная артерия задние верхние носовые нервы; 5 — глоточная ветвь верхнечелюстной артерии; 6 — большой нёбный канал; 7 — большая нёбная артерия; 8 — малая нёбная артерии; 9 — нисходящая нёбная артерия; 10 — артерия и нерв крыловидного канала; 11 — верхнечелюстная артерия; 12 — крыловидно-верхнечелюстная щель; 13 — круглое отверстие
Задняя верхняя альвеолярная артерия (a. alveolaris superior posterior) отходит в месте перехода верхнечелюстной артерии в крыловидно- нёбную ямку позади бугра верхней челюсти. Через задние верхние альвеолярные отверстия проникает в кость; разделяется на зубные ветви (rr. dentales), проходящие вместе с задними верхними альвеолярными нервами в альвеолярные каналы в заднелатеральной стенке верхней челюсти к корням верхних больших коренных зубов. От зубных ветвей отходят околозубные ветви (rr. peridentales) к тканям, окружающим корни зубов.
Подглазничная артерия (a. infraorbitalis) ответвляется в крыловидно- нёбной ямке, являясь продолжением ствола верхнечелюстной артерии, сопровождает подглазничный нерв. Вместе с подглазничным нервом через нижнюю глазничную щель входит в глазницу, где располагается в одноименной борозде и в канале.
Выходит через подглазничное отверстие в клыковую ямку. Конечные ветви снабжают кровью прилежащие лицевые образования. Анастомозируют с глазной,щечной и лицевой артериями. В глазнице посылает ветви к глазным мышцам, слёзной железе. Через одноименные каналы верхней челюсти отдает передние верхние альвеолярные артерии (aa. alveolares superiors anterior et posterior), от которых к корням зубов и околозубным образованиям (rr. peridentales) направляются зубные ветви (rr. dentales).
Артерия крыловидного канала (a. canalis pterygoidei) нередко отходит от нисходящей нёбной артерии, направляется в одноименном канале вместе с одноименным нервом к верхнему отделу глотки; кровоснабжает слуховую трубу, слизистую оболочку барабанной полости и носовую часть глотки.
Нисходящая нёбная артерия (a. palatine descendens) проходит в большом небном канале, где разделяется на большую нёбную артерию (a. palatine major) и малые нёбные артерии (aa. palatinae minores), выходящие, соответственно, через большое и малые нёбные отверстия на нёбо. Малые нёбные артерии идут к мягкому нёбу, а большая распространяется кпереди, кровоснабжает твердое нёбо и оральные поверхности десен. Анастомозирует с восходящей нёбной артерией.
Клиновидно-нёбная артерия (a. sphenopalatina) идет через одноименное отверстие в носовую полость и разделяется на задние носовые латеральные артерии (aa. nasalis posteriors laterales) и задние перегородочные ветви (rr. septales posteriors). Кровоснабжает задние ячейки решетчатого лабиринта, слизистую оболочку боковой стенки носовой полости и перегородки носа; анастомозирует с большой нёбной артерией (табл. 13).
Таблица 13. Межсистемные анастомозы артерий головы и шеи
Вопросы для самоконтроля
1. Какие ветви отходят от подключичной артерии в каждом из отделов?
2. Какие ветви позвоночной артерии вы знаете? С какими артериями она анастомозирует?
3. Где располагается щитошейный ствол? Какие ветви он дает?
4. Какие части топографически различают во внутренней сонной артерии?
5. Какие ветви отходят от каждой части внутренней сонной артерии?
6. Какие артерии кровоснабжают содержимое глазницы?
7. Какими артериями образуется артериальный круг большого мозга?
8. Как можно представить себе топографию наружной сонной артерии?
9. Какие передние ветви наружной сонной артерии вам известны?
10. Какое положение занимает ствол лицевой артерии?
11. Какие артерии отходят от лицевой артерии? Какие анастомозы имеет лицевая артерия?
12. Какие артерии отходят от верхнечелюстной артерии в каждой ее части?
13. Какие вы знаете анастомозы верхнечелюстной артерии?