Дата публикации 18 июля 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
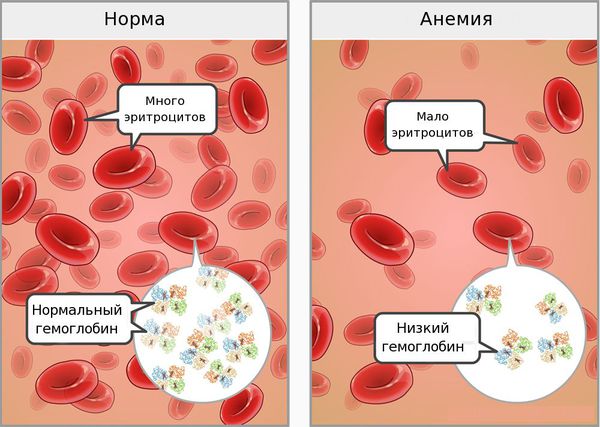
Железодефицитная анемия (ЖДА) — состояние, при котором недостаток железа в организме приводит к снижению количества эритроцитов. При анемии возникают нарушения со стороны кожи и слизистых оболочек, быстрая утомляемость, головокружения и обмороки. Дефицит железа связан с нарушением его поступления, усвоения или повышенными потерями крови [1].
По данным Всемирной организации здравоохранения, в мире более двух миллиардов людей страдают ЖДА, в основном это женщины и дети [5]. Из всех анемий ЖДА составляют 80 % [2]. Эта проблема актуальна и для России, с ней сталкиваются врачи почти всех специальностей.
Основные причины развития ЖДА:
- Несбалансированное питание с нехваткой железа и преобладанием мучных и молочных продуктов (дефицит красного мяса и белка в пище, голодание, недоедание, однообразная пища, вегетарианство, искусственное вскармливание у детей, нервная анорексия) [1].
- Повышенная потребность в железе (беременность, лактация, период интенсивного роста и полового созревания, тяжёлая физическая работа, интенсивные занятия спортом, паразитарные инвазии кишечника) [1].
- Повышенные хронические потери железа (наружные или внутренние):
- частые кровотечения из дёсен;
- носовые кровотечения;
- эрозивный эзофагит;
- желудочные кровопотери — эрозии и язвы желудка, грыжи пищеводного отверстия диафрагмы, опухоли желудка;
- кишечные кровопотери — эрозии и язвы двенадцатиперстной кишки, язвенный колит, опухоли кишечника, полипы и дивертикулы кишечника (выпячивание кишечной стенки), геморроидальные кровотечения;
- маточные кровопотери — обильные и/или длительные менструации, аномальные маточные кровотечения, миома матки, эндометриоз, рак матки;
- почечные кровопотери — гематурическая форма хронического гломерулонефрита, рак мочевого пузыря, почек и мочевыводящих путей;
- геморрагические диатезы — коагулопатии (нарушение свёртываемости крови), тромбоцитопении (снижение количества тромбоцитов), тромбоцитопатии (дефект тромбоцитов), васкулиты (воспаление кровеносных сосудов) и коллагенозы (поражение соединительной ткани);
- донорство при регулярной сдаче крови пять и более раз в год [2][8].
- Нарушение ионизации железа в желудке — атрофический гастрит, гиповитаминоз С, резекция желудка (операция по удалению значительной части желудка).
- Нарушение всасывания железа в кишечнике — дуоденит (воспаление двенадцатиперстной кишки), хронические энтериты (воспаление тонкого кишечника), целиакия, резекция кишечника [2][8].
- Нарушение транспорта железа вследствие уменьшения количества трансферрина — белка, связывающегося с железом для переноса его в молекулу гемоглобина (при циррозах, инфекционных заболеваниях, уремии, туберкулёзе).
- Недостаточный исходный уровень железа в организме у детей, рождённых от матерей с низким уровнем гемоглобина крови.
Группы риска по ЖДА:
- дети (недоношенные, дети от 6 месяцев до 3 лет, подростки старше 12 лет);
- менструирующие женщины;
- женщины в период беременности и лактации;
- доноры;
- люди старше 60 лет.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы железодефицитной анемии
Недостаток железа в организме проявляется двумя синдромами — сидеропеническим и анемическим [2][8].
Сидеропенический синдром связан с недостатком железа в тканях и проявляется нарушениями со стороны кожи и слизистых оболочек:
- сухость, дряблость, шелушение и трещины на коже;
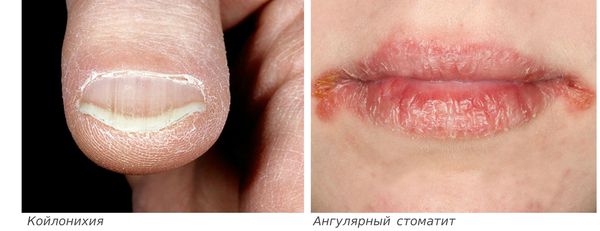
- ломкость и слоистость ногтей, их поперечная исчерченность, койлонихия (ногти становятся плоскими, иногда принимают вогнутую «ложкообразную» форму);
- ангулярный стоматит (изъязвления и трещины в уголках рта);
- ломкость и выпадение волос (волосы теряют блеск, истончаются, секутся, редеют и рано седеют);
- извращение вкуса и пристрастие к непищевым продуктам — к мелу, извести, глине, углю, краскам, земле и т. д.; причина этого симптома неизвестна, но он часто встречается при ЖДА;
- изменение обоняния и тяга к токсическим веществами — к бензину, керосину, мазуту, ацетону, лакам, краскам, гуталину, выхлопным газам, т. е. токсикомания; данный симптом необъясним, но тоже достаточно специфичен для ЖДА и полностью проходит на фоне приёма препаратов железа;
- дистрофические процессы в желудочно-кишечном тракте — глоссит (болезненность и жжение языка), гингивит, кариес, склонность к пародонтозу, атрофический гастрит и энтерит, сидеропеническая дисфагия или синдром Пламмера — Винсона (затруднённое глотание сухой и твёрдой пищи и даже слюны) [8];
- недостаточность мышечных сфинктеров (недержание мочи при кашле, смехе, непреодолимые позывы к мочеиспусканию, возможно ночное недержание мочи).
При осмотре обращает на себя внимание бледность кожных покровов, часто с зеленоватым оттенком («хлороз») и симптом голубых склер — дистрофические изменения роговицы глаза, через которые просвечивают сосудистые сплетения, создающие «синеву» [2][8].
Анемический синдром проявляется слабостью, быстрой утомляемостью, сонливостью днём и плохим засыпанием ночью, головокружениями, обмороками, частыми головными болями, шумом в ушах, мельканием «мушек» перед глазами, одышкой при физической нагрузке, увеличением частоты сердечных сокращений, неприятными ощущениями в области сердца, пониженным артериальным давлением.
При ЖДА может наблюдаться умеренное повышение температуры тела (до 37,5 °С), которое исчезает после лечения железосодержащими препаратами.
Зачастую снижение содержания гемоглобина происходит постепенно, при этом многие органы адаптируются к анемии. В связи с этим жалобы больных не всегда соответствуют показателям содержания гемоглобина. Многие пациенты, особенно женщины, свыкаются с неважным самочувствием, приписывая его переутомлению, психическим и физическим перегрузкам.
Патогенез железодефицитной анемии
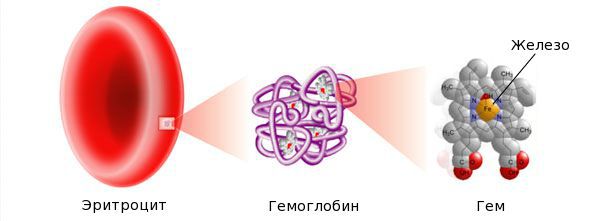
Железо — жизненно важный для человека микроэлемент, который входит в состав гемоглобина крови, миоглобина мышц, отвечает за транспорт кислорода в организме и протекание многих биохимических реакций.
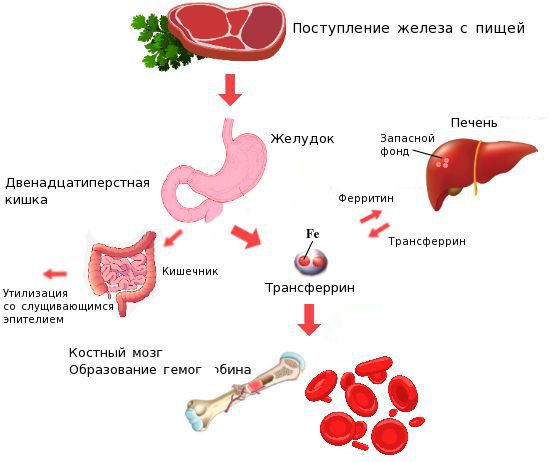
Железо поступает в организм в виде двухвалентного (мясная пища) и трёхвалентного (растительная пища) ионов. Первый всасывается легко, второй под действием соляной кислоты в желудке должен превратиться в двухвалентный. Далее он поступает в двенадцатиперстную кишку и начальные отделы тощей кишки, затем двухвалентное железо вновь переводится в трёхвалентное. В дальнейшем часть этого железа поступает в депо слизистой оболочки тонкой кишки, а другая всасывается в кровь, где соединяется с трансферрином (белком-переносчиком железа, синтезируемым в печени). Если содержание железа в организме избыточно, то оно задерживается в клетках кишечника и в дальнейшем удаляется из организма вместе со слущивающимся эпителием.
При недостатке железо поступает в кровоток и соединяется, как уже упоминалось, с трансферрином. Далее через систему воротной вены железо направляется в печень, где запасается в составе белка ферритина. Другая часть железа в составе трансферрина транспортируется к клеткам красного костного мозга и используется для образования гемоглобина, а также участвует в тканевых окислительно-восстановительных реакциях [5][9].
При снижении кислотности в желудке (атрофический гастрит, резекция желудка, приём препаратов, снижающих кислотность, гиповитаминоз С) нарушается ионизация железа в желудке, что ведёт к дальнейшему нарушению всасывания железа и развитию ЖДА. При резекции и хронических заболеваниях кишечника (дуоденит, хронический энтерит, целиакия) нарушается всасывание железа, что опять же приводит к развитию ЖДА.
Если нарушается включение железа в трансферрин, то оно не доходит до органов депо и клеток красного костного мозга. При этом нарушается образование гемоглобина, а также белков, содержащих железо (миоглобин, железосодержащие тканевые ферменты), что также ведёт к развитию анемии [9].
Ферменты, содержащие железо, принимают участие в синтезе гормонов щитовидной железы и поддержании иммунитета, поэтому при дефиците железа нарушаются защитные и адаптационные силы организма и весь обмен веществ.
Классификация и стадии развития железодефицитной анемии
Выделяют три стадии железодефицитных состояний: прелатентный дефицит железа, латентный дефицит и железодефицитную анемию (ЖДА).
Для прелатентного дефицита железа характерно снижение запасов железа в костном мозге:
- снижение железа в депо (снижение ферритина);
- нормальный уровень сывороточного железа;
- нормальный уровень гемоглобина и эритроцитов;
- отсутствие тканевых проявлений (нет сидеропенического синдрома) [4][6].
На этой стадии симптомов может не быть.
Латентный (скрытый) дефицит железа влияет на тканевой обмен. На этой стадии запасы железа начинают истощаться, но организм ещё не успел отреагировать снижением гемоглобина. Возникают первые проявления заболевания — человека может беспокоить повышенная утомляемость, слабость, одышка при физической нагрузке, ломкость ногтей, сухость кожи, выпадение волос. Но эти симптомы пока выражены незначительно.
Латентный дефицит железа характеризуется:
- снижением железа в депо (снижение ферритина);
- снижением уровня сывороточного железа;
- нормальным уровнем гемоглобина и эритроцитов;
- повышением общей железосвязывающей способности сыворотки (ОЖСС);
- отсутствием гемосидерина (пигмента, состоящего из оксида железа, он образуется при распаде гемоглобина) в макрофагах костного мозга;
- наличием тканевых проявлений (сидеропенический синдром) [4][6].
На третьей стадии (собственно ЖДА) снижается уровень гемоглобина и эритроцитов.
Для железодефицитной анемии характерно:
- снижение железа в депо (снижение ферритина);
- снижение уровня сывороточного железа;
- снижение уровня гемоглобина и эритроцитов;
- повышение общей железосвязывающей способности сыворотки (ОЖСС);
- отсутствие гемосидерина в макрофагах костного мозга;
- наличие тканевых проявлений (сидеропенический синдром);
- повышение растворимых трансферриновых рецепторов (рТФР);
- снижение коэффициента насыщения трансферрина железом (НТЖ);
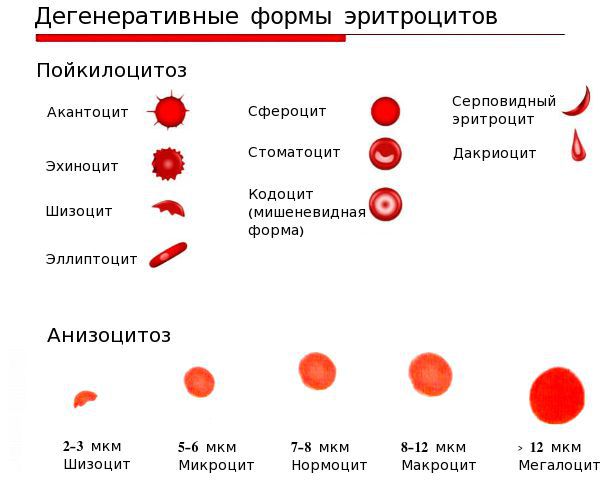
- анизоцитоз — изменение размеров эритроцитов;
- пойкилоцитоз — изменение формы эритроцитов [4][6].
Для этой стадии характерна ярко выраженная клиническая симптоматика, хотя зачастую люди списывают эти проявления на переутомление.
В норме уровень гемоглобина в крови: у женщин — 120-140 г/л, у мужчин — 130-160 г/л.
Степени тяжести ЖДА (на основании снижения уровня гемоглобина Hb):
- I — лёгкая степень: Hb от 90 до 120 г/л;
- II — средняя степень: Hb от 70 до 89 г/л;
- III — тяжёлая степень: Hb менее 70 г/л.
Осложнения железодефицитной анемии
Осложнения возникают при анемии, нелеченной более 5 лет. Тяжёлая ЖДА может привести к развитию миокардиодистрофии — поражению мышечного слоя сердца, снижению его сократительной функции и развитию сердечной недостаточности.
При ЖДА возникают сбои в работе иммунной системы, а это приводит к частым бактериальным и вирусным инфекциям (ОРВИ, гриппу, обострениям тонзиллита, бронхита, гайморита) [2][8].
У беременных с ЖДА повышается риск преждевременных родов и задержки роста плода. У детей недостаток железа приводит к задержке роста и интеллектуального развития.
Также при длительном и тяжёлом течении ЖДА нарушаются функции печени и происходят изменения со стороны репродуктивной сферы (нарушается менструальный цикл) [2][8].
Нередко встречаются проблемы и со стороны нервной системы — повышенная раздражительность, нервозность, плаксивость, снижение памяти, внимания, мышления и др. С длительным дефицитом железа связывают развитие болезней Паркинсона и Альцгеймера, так как железо участвует в процессах миелинизации нервных волокон центральной нервной системы [6]. Конечно, сама по себе ЖДА не может привести к развитию этих заболеваний, но в пожилом возрасте в совокупности с хроническим воспалением в ЖКТ, повышенным уровнем холестерина в крови и сахарным диабетом анемия ускоряет развитие болезней Альцгеймера и Паркинсона.
Редким и тяжёлым осложнением ЖДА является гипоксическая кома. Ей предшествует резкое побледнение кожных покровов и видимых слизистых, судороги, а затем потеря сознания. Гипоксия из-за недостатка железа осложняет течение уже имеющихся сердечно-лёгочных заболеваний, таких как ишемическая болезнь сердца, бронхиальная астма, хроническая ишемия головного мозга и способствует развитию неотложных состояний — острому или повторному инфаркту миокарда и острому нарушению мозгового кровообращения (инсульту).
Диагностика железодефицитной анемии
Минимальный объём исследований:
- клинический анализ крови с лейкоцитарной формулой;
- биохимический анализ крови (ферритин, сывороточное железо, общая железосвязывающая способность сыворотки, коэффициент насыщения трансферрина железом, растворимые трансферриновые рецепторы).
Клинический анализ крови с лейкоцитарной формулой показывает снижение уровня гемоглобина и эритроцитов, цветового показателя крови, среднего объём эритроцита (MCV), среднего содержания гемоглобина в эритроците (МСН), средней концентрации гемоглобина в эритроците (MCHC), повышение степени анизоцитоза эритроцитов (RDW), иногда может быть увеличена скорость оседания эритроцитов (СОЭ) [1].
Биохимический анализ крови покажет снижение уровня сывороточного железа и ферритина, увеличение общей железосвязывающей способности сыворотки и растворимых трансферриновых рецепторов, снижение коэффициента насыщения трансферрина железом (НТЖ).
Лечение железодефицитной анемии
Лечение проводится железосодержащими препаратами, в основном для приёма внутрь и значительно реже для внутримышечного или внутривенного введения. Препараты нельзя принимать без назначения врача, так как переизбыток железа опасен своими последствиями — поражением зубов, развитием гепатита, цирроза печени, сахарного диабета и сердечно-сосудистых заболеваний. Также возможны тяжёлые аллергические реакции.
При анемии следует изменить рацион питания и включить в него продукты, содержащие железо в наиболее усвояемой форме — телятину, говядину, баранину, мясо кролика, печень, язык. Важно помнить, что из мяса усваивается до 30 % железа, из рыбы — 10 %, а из растительной пищи — всего лишь 3-5 %.
При анемии коррекция дефицита железа не может быть достигнута только изменением питания. Причина этого в том, что усвоение железа из пищи ограничено, а в препаратах оно содержится в большей концентрации.
При лечение больных с ЖДА необходимо учитывать характер основного заболевания и наличие сопутствующей патологии, возраст больных (дети, старики), степень выраженности анемического синдрома и дефицита железа, переносимость препаратов железа и т. д [3].
При анемии лёгкой и средней степени тяжести препараты железа лучше принимать внутрь вместе с аскорбиновой или фолиевой кислотой, так как они улучшают всасываемость железа.
В течение двух часов до или после приёма препаратов железа не рекомендуется употреблять кофе и кофеин-содержащие напитки (какао, шоколад, чай), крупы (рожь, ячмень, овес, пшеница), орехи, бобовые, молоко, яйца и молочные продукты, жирные и мучные продукты, а также некоторые лекарственные препараты и витамины, содержащие кальций, магний, цинк, селен, йод, хром. Это поможет избежать ухудшения усвоения железа. Все препараты железа назначаются врачом индивидуально. Курс лечения составляет не менее 1,5-2 месяцев, возможно, и дольше. Кроме восстановления уровня железа в крови, нужно создать его запас в организме, то есть повысить уровень ферритина. Об успехе лечения говорит нормализация уровня гемоглобина через 1-2 месяца [9][10].
Если препараты железа невозможно применять внутрь (например, при непереносимости или нарушении всасывания железа в кишечнике), то их вводят внутримышечно или внутривенно. Инъекционные препараты железа используют только в стационаре, так как они могут вызывать шоковые реакции. Их нельзя применять во время беременности и лактации.
При тяжёлой анемии (гемоглобин менее 70 г/л) и по жизненным показаниям в условиях стационара проводят переливание эритроцитарной массы.
В качестве лечебно-профилактического средства пациентам, у которых нет сахарного диабета, можно использовать гематоген. В его состав входят железо, связывающее белки, получаемые из крови крупного рогатого скота, а также аскорбиновая кислота и необходимый комплекс белков. Однако это достаточно калорийный продукт — в 100 г гематогена содержится 350–500 килокалорий, об этом следует помнить, включая его в рацион.
Прогноз. Профилактика
Прогноз при ЖДА благоприятный. В большинстве случаев заболевание успешно лечится амбулаторно. Но если не анемию не лечить, то она может прогрессировать, ухудшая общее самочувствие. ЖДА сложно скорректировать в следующих случаях:
- при сопутствующих проблемах с ЖКТ (обострение хронического гастрита, язвенной болезни желудка и двенадцатиперстной кишки, воспалительных заболеваниях кишечника, синдроме мальабсорбции — нарушенного всасывания в кишечнике, резекции желудка и/или кишечника);
- одновременном приёме препаратов, снижающих всасывание железа;
- хронических кровопотерях;
- нелеченных системных и онкологических заболеваниях;
- нерегулярном приёме препаратов железа, несоблюдении дозировки, кратности и продолжительности приёма препарата или самостоятельной его замене.
Для профилактики ЖДА следует:
- ежегодно сдавать клинический анализ крови и контролировать его параметры;
- полноценно питаться, получая с пищей достаточное количество белка и железа;
- своевременно устранять источники кровопотери в организме;
- лицам из групп риска (донорам, детям, из спортивных школ, беременным и кормящим, а также женщинам, страдающим обильными и длительными менструациями) принимать небольшие дозы препаратов железа.
Все больные ЖДА, а также люди, у которых высока вероятность развития этой патологии, должны наблюдаться у терапевта [5][7].
Латентный дефицит железа (Скрытый железодефицит)
Латентный дефицит железа – это снижение количества микроэлемента в депо организма без признаков железодефицитной анемии. Состояние возникает при малом потреблении вещества с пищей, нарушениях его абсорбции в ЖКТ, увеличенных потерях в результате хронических геморрагий. Латентный железодефицит не имеет клинических симптомов и ограничивается характерными изменениями в анализах крови. Для диагностики проводят комплексное лабораторное исследование показателей метаболизма железа (ферритин, трансферрин, ОЖСС и др.). Лечение включает пероральные железосодержащие препараты, дозировки и длительность приема которых определяются индивидуально.
Общие сведения
Латентный (скрытый) дефицит железа – один из самых частых вариантов метаболических нарушений, который присутствует как минимум у 30% населения. В группе женщин репродуктивного возраста частота патологии достигает 50%, что обусловлено хроническими кровопотерями при менструациях. Латентный железодефицит представляет серьезную проблему в практической медицине, поскольку выступает предшественником железодефицитной анемии (ЖДА) — опасного заболевания, которое нарушает процессы кроветворения, вызывает кислородное голодание всех органов и тканей.
Латентный дефицит железа
Причины
В организме взрослого человека содержится до 4 г железа, из которого 60% входит в состав гемоглобина эритроцитов, около 30% запасается в виде ферритина в тканях. Баланс микроэлемента поддерживается за счет реутилизации гемового железа при разрушении красных кровяных клеток. Второй путь восполнения запаса – поступление с пищей. При нарушении этих процессов депо нутриента уменьшается, формируется латентный дефицит железа. Его главные причины:
- Алиментарная недостаточность. Железодефицитным состояниям подвержены веганы и вегетарианцы, поскольку гемовые соединения животного происхождения выступают главным источником микроэлемента. Ситуация усугубляется при наличии в рационе факторов, затрудняющих всасывание Fe: полифенолов кофе и чая, соевых протеинов, избытка кальция.
- Хроническая кровопотеря. Такое состояние возникает даже у женщин с физиологичным менструальным циклом, в группе высокого риска находятся пациентки с гиперполименореей, эндометриозом. Хронические потери крови наблюдаются при носовых, легочных, желудочно-кишечных геморрагиях различной этиологии.
- Нарушения всасывания микроэлемента. За превращение и абсорбцию «пищевого» железа отвечает желудок и начальный отдел тонкого кишечника. Дефицитное состояние могут спровоцировать любые патологии этого участка ЖКТ: гипоацидный гастрит, целиакия, хронические воспалительные патологии кишечника (дуоденит, еюнит, болезнь Крона).
- Повышенная физиологическая потребность. Такая ситуация характерна для детей и подростков, которые проходят стремительные скачки роста и увеличения мышечной массы. Беременные женщины также повсеместно сталкиваются с латентным дефицитом железа, поскольку плод использует микроэлемент из материнской крови для внутриутробного развития.
- Чрезмерные физические нагрузки. У профессиональных спортсменов повышается суточная потребность в Fe и одновременно усиливаются его потери с мочой, вызванные микрогематурией на фоне постоянных нагрузок в положении стоя. Средний показатель дефицита составляет 1-1,5 мг в сутки, в период соревнований достигает 6-10 мг/день.
Патогенез
Латентный дефицит железа вызывает серьезные нарушения работы организма, поскольку этот микроэлемент участвует в множестве биохимических реакций. Основная функция вещества – образование гемоглобина и участие в процессах эритропоэза, чтобы обеспечить адекватную циркуляцию крови и снабжение кислородом всех органов. Железо также входит в структуру миоглобина, необходимого для сокращения мышечных волокон.
Около 1% запасов микроэлемента находится в виде энзимов, которые регулируют обмен нейромедиаторов в центральной нервной системе. Правильная работа ферментов помогает в регуляции поведения, циркадных ритмов, эмоционального фона. Железо также необходимо для переноса электронов в окислительно-восстановительных реакциях. Еще одна незаменимая функция микроэлемента – участие в железозависимых реакциях иммунитета (продукция интерлейкинов, работа Т-лимфоцитов).
При скрытом дефиците уменьшаются объемы сывороточного железа и его запасы в форме ферритина. Большое практическое значение имеет исчезновение гранул гемосидерина из костного мозга – предиктор гипохромной анемии. Параллельно с этим повышается общая железосвязывающая способность сыворотки (ОЖСС), которая отражает выраженный дефицит микроэлемента. Уровень гемоглобина, миоглобина, Fe-содержащих ферментов не изменяется.
Обильные менструации — фактор риска латентного железодефицита
Осложнения латентного дефицита железа
На латентной стадии нарушения обмена Fe не вызывают клинических признаков. В 13% случаев недостаточность ликвидируется самостоятельно после исчезновения провоцирующих факторов и нормализации метаболических реакций. У 60% людей скрытый железодефицит наблюдается длительное время, но никак себя не проявляет. У остальных 27% пациентов состояние переходит в манифестную стадию – железодефицитную анемию, при которой возникают классические симптомы.
Диагностика
Поскольку клинические симптомы латентного дефицита отсутствуют, пациенты не обращаются к врачу. Патология определяется случайно при сдаче расширенного комплекса анализов (во время беременности, перед плановой госпитализацией, в рамках профосмотра). Направление на диагностику также получают пациенты с хронической кровопотерей и другими заболеваниями, сопряженными с высоким риском развития ЖДА. Для определения скрытого железодефицита используются:
- Биохимические анализы крови. К патогномоничным признакам заболевания относят снижение концентрации сывороточного железа (менее 11 мкмоль/л у мужчин, менее 8 мкмоль/л у женщин), низкий уровень ферритина (менее 20 мкг/л у мужчин, менее 10 мкг/л у женщин), увеличение показателя ОЖСС более 69 мкмоль/л. При этом коэффициент насыщения трансферрина железом составляет менее 17%.
- Клинический анализ крови. При латентном дефиците железа количество гемоглобина и эритроцитов в пределах нормы (с учетом половых различий в референсных значениях). Среднее содержание гемоглобина в эритроцитах (МСН) составляет 24-33 пг, средний объем красных клеток крови (MCV) равен 80-100 мкм3.
- Инструментальная диагностика. Дополнительные исследования назначают для определения причины железодефицита. Чтобы исключить гастроэнтерологические заболевания, проводят рентгенографию ЖКТ и УЗИ органов брюшной полости. Женщинам потребуется гинекологический осмотр с кольпоскопией и УЗИ органов малого таза.
Дифференциальная диагностика
Скрытый недостаток железа необходимо отличать от других видов железодефицитных состояний. Критерием дифференциальной диагностики с ЖДА выступает отсутствие изменений в количестве гемоглобина, размерах и форме эритроцитов. От предлатентного железодефицита патология отличается резким повышением ОЖСС и пониженным насыщением трансферрина – признаками, которые отражают более глубокие нарушения обмена Fe в организме.
Исследование обмена железа
Лечение латентного дефицита железа
Медикаментозная терапия
Основной способ коррекции дефицитных состояний – применение железосодержащих препаратов для восполнения запасов этого микроэлемента и профилактики анемии. Их выбор представляет сложную задачу для современной терапии, поскольку медикаменты назначаются на длительное время. Они должны быть эффективными, безопасными и иметь хорошую переносимость, что значительно повышает комплаенс пациентов. Средства для коррекции сидеропении подразделяются на 2 группы:
- Препараты двухвалентного Fe. Солевые (ионные) железосодержащие медикаменты имеют высокий показатель растворимости и усвояемости, поскольку их активность не зависит от уровня рН в желудке. Они быстро восполняют запасы микроэлемента в тканях, однако чаще вызывают побочные реакции, особенно в педиатрической практике.
- Препараты трехвалентного Fe. Лекарства на основе гидроксид-полимальтозного комплекса максимально приближены к структуре соединений Fe с ферритином. Их всасывание происходит с участием белков-транспортеров и регулируется степенью железодефицита. Препараты хорошо переносятся, но их усвоение зависит от состояния ЖКТ, особенностей питания и других факторов.
Продолжительность ферротерапии латентного дефицита железа составляет 2-3 месяца. За этот период удается ликвидировать тканевую сидеропению и улучшить показатели биохимических анализов. Главный критерий эффективности лечения – нормализация уровня сывороточного ферритина. В группе пациентов с высоким риском железодефицита и повышенной потребностью в микроэлементе терапия может быть продолжена на несколько месяцев с профилактическими целями.
Диетотерапия
Добавление в рацион продуктов, богатых железом, применяется для восполнения физиологической потребности, но не устраняет дефицит. Это объясняется особенностью метаболизма микроэлемента: максимальное количество железа, которое может всасываться и из пищи при сбалансированном рационе и отсутствии заболеваний ЖКТ, составляет 2,5 мг за сутки. Коэффициент абсорбции железа из мясных продуктов составляет около 20%, из фруктов и овощей – не более 3%.
В ежедневном рационе рекомендуют сократить потребление крепкого чая, кофе и других напитков с кофеином, препятствующих абсорбции железа. Одновременно с этим стоит повысить количество природных источников витамина С – аскорбиновая кислота улучшает всасывание микроэлемента из ЖКТ. К таким продуктам относят капусту, листовую зелень, цитрусовые, ягоды черной смородины и облепихи.
Прогноз и профилактика
Латентный дефицит железа не нарушает самочувствия пациентов и хорошо поддается медикаментозной коррекции, поэтому исход болезни благоприятный. При своевременном начале лечения удается избежать развития ЖДА. Для профилактики железодефицитных состояний необходимо сбалансированное питание с высоким количеством животных белков, своевременное выявление и лечение заболеваний ЖКТ, ликвидация причин гиперполименореи у женщин детородного возраста.
|
Литература 1. Латентный дефицит железа у детей и подростков: диагностика и коррекция/ И.Н. Захарова и соавт.// Педиатрия. – 2017. – №4. 2. Железодефицитная анемия и латентный дефицит железа в практике терапевта: диагностика и лечение/ Н.О. Ховасова, Е.Д. Ларюшкина// Амбулаторный прием. – 2015. – №1. 3. Дефицит железа. Группы риска в общей клинической практике/ Е.В. Надей, Г.И. Нечаева// Лечащий врач. – 2014. – №7. 4. Железодефицитные состояния в практике терапевта/ Е.Н. Гороховская, В.Л. Юн// Медицинский совет. – 2014. – №1. |
Код МКБ-10 Е61.1 |
Латентный дефицит железа — лечение в Москве
К чему приводит недостаток железа в организме? Эксперты Роскачества расскажут, почему возникает дефицит железа, как это определить, а также что нужно пить для восполнения витамина.
Роль железа в организме
Железо – важный элемент почти для всех живых организмов, поскольку оно участвует в широком спектре метаболических процессов: это транспортировка кислорода, синтез дезоксирибонуклеиновой кислоты (ДНК), перенос электронов и др. Дефицит или чрезмерное количество каких-либо микроэлементов и витаминов оказывает серьезное влияние на здоровье человека, которое определяется степенью поглощения, метаболизмом и влиянием на физиологические процессы.
Основные функции железа
- Транспорт кислорода. Красные кровяные тельца содержат гемоглобин, сложный белок, который переносит кислород из легких к другим органам и тканям.
- Накопление кислорода в мышцах. Белок миоглобин помогает создать резерв кислорода в мышцах. Миоглобин содержит железо и отвечает за красный цвет мышц.
- Производство энергии. Многие ферменты по всему организму содержат железо, в том числе те, которые участвуют в производстве энергии. Ферменты являются катализаторами (увеличивают скорость химических реакций) и управляют функциями клеток.
- Функционирование иммунной системы. Частично зависит от достаточного количества железа. Этот микроэлемент участвует в дифференцировке и созревании Т-клеток. Иммунная система помогает нам бороться с вирусами и патогенными бактериями.

Вера Афанасьева
врач-терапевт, заведующая терапевтическим отделением ООО «Институт здоровья»
– В организме железо в основном присутствует в сложных формах, связанных с белком (гемопротеином), в виде гем-соединений (гемоглобин или миоглобин), гем-ферментов или негемовых соединений (флавин-железные ферменты и ферритин).
Почти две трети железа в организме содержатся в гемоглобине (присутствует в циркулирующих эритроцитах, 25% содержится в легко мобилизуемом запасе железа, а остальные 15% связаны с миоглобином в мышечной ткани и в различных ферментах, участвующих в окислительном метаболизме и многих других функциях клеток).
При диагностике уровня железа в организме мы должны обращать внимание на следующие показатели: ферритин и сывороточное железо.
- Анализ на Fe – показывает запас железа в белке ферритине, который не был израсходован эритроцитами.
- Анализ на уровень сывороточного железа – показывает количество железа в кровотоке и тканях организма.
Мало железа в организме становится из-за того, что оно выводится с потом, выделением клеток кишечника и потерей крови.
Рекомендуемые дозы железа
|
Возраст* |
Мужчины, мг |
Женщины, мг |
Беременные, мг |
Кормящие, мг |
|
0–6 месяцев |
0,27 |
0,27 |
||
|
7–12 месяцев |
11 |
11 |
||
|
1–3 года |
7 |
7 |
||
|
4–8 лет |
10 |
10 |
||
|
9–13 лет |
8 |
8 |
||
|
14–18 лет |
11 |
15 |
27 |
10 |
|
19–50 лет |
8 |
18 |
27 |
9 |
|
51 год и старше |
8 |
8 |
* National Heart, Lung and Blood Institute.
Здоровый организм поглощает около 18% доступного железа из рациона, который включает продукты животного происхождения, и около 10% из вегетарианской диеты.
Наиболее существенное влияние на усвоение этого микроэлемента оказывает количество железа, уже накопленное в организме. Если запасы высоки, то из употребляемых в пищу продуктов усваивается меньше железа. И наоборот: низкие запасы железа увеличивают способность усваивать его.
Причины дефицита железа
Разберемся, почему в организме мало железа. Около трети населения земного шара страдает дефицитом железа. Каждый восьмой человек в возрасте от 2 лет и старше не потребляет его в достаточном количестве. Причин нехватки железа в организме несколько:
- Недостаточное поступление железа с продуктами питания. Происходит из-за плохо сбалансированного вегетарианского рациона, хронического пристрастия к диете или ограниченного доступа к широкому ассортименту продуктов.
- Кровопотеря. Дефицит железа возникает при хронических (продолжающихся) кровопотерях: обильные менструации, регулярная сдача крови, частые кровотечения из носа, другие хронические заболевания, сопровождающиеся кровотечениями (такие как язвенная болезнь, полипы или рак толстой кишки).
- Заболевания почек. У людей, страдающих заболеваниями почек, не вырабатывается достаточное количество эритропоэтина, а этот гормон необходим для производства красных кровяных телец.
- Сердечная недостаточность. Может создать сложности с регулированием уровня железа в организме и его использованием.
- Повышенная потребность в железе. Во время беременности или лактации требуется больше железа. Если повышенная потребность не удовлетворена, то может быстро возникнуть дефицит этого микроэлемента.
- Физические упражнения. Регулярная физическая активность увеличивает потребность организма в железе. Интенсивные тренировки способствуют выработке красных кровяных телец, для которых требуется железо, но в это время оно теряется через потоотделение.
- Плохая усвояемость железа. Здоровые взрослые получают от 10 до 15% железа из пищи, но организм некоторых людей не способен усваивать или использовать его (например, страдающих от целиакии, болезни Крона).
У младенцев может возникнуть дефицит железа, если они на искусственном вскармливании. Также у малышей может развиться железодефицитная анемия, если они не получают достаточного количества железа из своего рациона. Обычно это происходит в возрасте от 9 месяцев до 1 года, когда ребенок переходит на цельное питание.
Спровоцировать дефицит железа в организме может длительный прием аспирина или нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен и напроксен, которые могут привести к кровотечению в желудочно-кишечном тракте.
Стадии, симптомы и последствия дефицита железа
Большая часть железа в вашем организме содержится в гемоглобине, он доставляет кислород в клетки. Дополнительное железо накапливается в печени и используется организмом, когда вы недополучаете этот минерал с пищей. Если в вашем рационе недостаточно железа, его запасы в организме со временем уменьшаются. Разберемся, к чему приводит нехватка железа в организме.
- Истощение запасов железа. Уровень гемоглобина в норме, но в организме накоплено лишь небольшое количество железа, которое скоро закончится. Эта стадия обычно не имеет явных симптомов. На этой легкой стадии дефицита железа Hb – 90–120 г/л.
- Дефицит железа. Уровень накопленного и транспортируемого с кровью железа низкий, уровень гемоглобина ниже нормы. Вы можете испытывать при этом апатию, раздражительность, усталость, наблюдается потеря аппетита. При средней степени дефицита железа Hb – 70–89 г/л.
- Железодефицитная анемия. Уровень гемоглобина настолько низок, что кровь не может доставлять достаточное количество кислорода к клеткам. При тяжелой форме дефицита железа Hb менее 70 г/л.
Симптомы нехватки железа в организме человека при тяжелой железодефицитной анемии: очень бледный вид, холодные руки и ноги, одышка, головокружение, выпадение волос, повышенное потоотделение и быстрая утомляемость. Такая железодефицитная анемия может привести к сердечной недостаточности, снижению иммунитета и усугубить существующие хронические заболевания.
Последствия нехватки железа в организме женщины – это различные осложнения во время беременности и нарушение менструального цикла.
Признаки нехватки железа в организме ребенка: поведенческие проблемы, частые инфекции, потеря аппетита, вялость, одышка, повышенное потоотделение, странная «пищевая» тяга к несъедобному, задержка в развитии.
Основными факторами риска развития дефицита железа у детей являются:
- недоношенность и низкий вес при рождении;
- исключительно грудное вскармливание после 6 месяцев (без введения твердой пищи);
- высокое потребление коровьего молока у маленьких детей в возрасте до 2 лет;
- низкое потребление мяса или его отсутствие;
- вегетарианское и веганское питание;
- неправильное питание на втором году жизни;
- возможные желудочно-кишечные заболевания.
Младенцы, дети и подростки подвергаются резким скачкам роста, которые увеличивают их потребность в железе.
Лечение железодефицитной анемии зависит от степени ее тяжести. При легкой форме помогут биодобавки с железом. Если дефицит железа явно выражен, то врач назначает медикаментозные препараты и определяет продолжительность их приема. В особо тяжелых случаях может потребоваться переливание крови.
Чем опасен высокий уровень железа
Железо может образовывать свободные радикалы, поэтому его концентрация в тканях организма должна строго регулироваться. В чрезмерных количествах оно приводит к повреждению тканей.
Нарушение метаболизма железа – одна из наиболее распространенных проблем, которая охватывает широкий спектр заболеваний с разнообразными клиническими проявлениями – от анемии до нейродегенеративных заболеваний.
У некоторых людей есть наследственное заболевание, называемое гемохроматозом. Это приводит к накоплению в организме слишком большого количества железа.
Как восполнить дефицит железа
Влияние недостатка железа на организм человека очень значимо. Для хорошего самочувствия человеку ежедневно необходимо небольшое количество этого микроэлемента. Однако для достижения нужного уровня мы должны потреблять в несколько раз больше железа, так как организм усваивает из продуктов питания лишь малую его часть. Разберемся, как восполнить недостаток железа в организме человека.
Рацион питания, включающий бобовые, сухофрукты, яйца, нежирное красное мясо, обогащенный железом хлеб и крупы, горох и темно-зеленые листовые овощи, обеспечит необходимый вашему организму уровень железа.
Из пищи мы получаем два типа железа:
- Гемовое – содержится в тканях животных (говядина, баранина, курица и рыба). Субпродукты, такие как печень и почки, особенно богаты гемовым железом. Эта форма железа наиболее легко усваивается организмом. Однако беременным женщинам следует избегать употребления слишком большого количества субпродуктов, поскольку они содержат много витамина А, который может спровоцировать врожденные дефекты плода.
- Негемовое – содержится в растительной пище. Хорошими вегетарианскими источниками негемового железа являются обогащенные железом сухие завтраки, цельные злаки и бобовые (фасоль и чечевица). Если и в вашем рационе отсутствует пища животного происхождения, то вам нужно употреблять почти в два раза больше железа каждый день, чем невегетарианцам.
Что необходимо для повышения усвояемости железа?
- Витамин С – содержится в цитрусовых, землянике, сладком перце, квашеной капусте.
- Витамин А – содержится в оранжевых и желтых овощах и фруктах: моркови, тыкве, кураге. Помните, что витамин А жирорастворимый. Он хорошо усваивается с маслами.
- Медь – в большом количестве содержится в морепродуктах и рыбе.
- Фолиевая кислота (В9) – яйца, куриная печень, зеленые листовые овощи, помидоры, баклажаны.
Сочетайте животные белки с растительными источниками железа, то есть мясо с бобами (говядина и фасоль).
Растительные источники железа, например овощи, лучше употреблять в пищу термически обработанными – это увеличит количество доступного негемового железа в них.
Продукты, богатые железом
|
Продукт |
Количество железа (мг/100 г)** |
|
Свиная печень |
20,2 |
|
Зерно гречихи продовольственное |
8,3 |
|
Говяжья печень |
6,9 |
|
Горох |
6,8 |
|
Яичный желток |
6,7 |
|
Фасоль, зерно |
5,9 |
|
Зерно овса продовольственное |
5,5 |
|
Зерно мягкой пшеницы |
5,4 |
|
Зерно твердой пшеницы |
5,3 |
|
Хлеб соловецкий (мука 1- и 2-го сортов) |
4,3 |
|
Говяжий язык |
4,1 |
|
Шпинат |
3,5 |
|
Хлеб зерновой (мука в/с и зерно дробленое) |
3,2 |
|
Курага |
3,2 |
|
Чернослив |
3 |
|
Фундук |
3 |
|
Персик сушеный |
3 |
|
Говядина |
2,7 |
|
Яблоки |
2,2 |
|
Баранина |
2 |
|
Свинина беконная |
1,9 |
|
Петрушка |
1,9 |
|
Скумбрия дальневосточная |
1,7 |
|
Скумбрия в масле (консервы) |
1,6 |
|
Курица |
1,6 |
|
Укроп |
1,6 |
|
Индейка |
1,4 |
|
Сельдь тихоокеанская среднесоленая |
1,4 |
|
Цветная капуста |
1,4 |
** База данных «Химический состав пищевых продуктов, используемых в Российской Федерации».
Существует распространенный миф о том, что в яблоках очень много железа. Но, как мы видим из таблицы, это не так. Более того, железо из сырых фруктов и овощей плохо усваивается, в том числе и из яблок.
Продукты и напитки, которые ухудшают усвояемость железа:
- Соевые белки снижают усвояемость железа из растительных источников.
- Чай, кофе и вино содержат дубильные вещества, которые снижают всасывание железа, связываясь с ним и выводя из организма.
- Фитаты и волокна, содержащиеся в цельнозерновых продуктах, таких как отруби, могут снизить усвоение этого микроэлемента.
- Недостаточное количество витамина А в рационе может привести к дефициту железа, так как витамин А помогает высвобождать накопленное железо.
- Кальций и фосфор снижают усвоение железа растительного происхождения.
Очень важно следить за своим рационом питания и в случае появления симптомов дефицита железа сразу проходить диагностику и принимать меры.
- ИНВИТРО
- Библиотека
- Справочник заболеваний
- Железодефицитная анемия
Железодефицитная анемия
Дефицит железа в организме: причины появления, симптомы, диагностика и способы лечения.
Определение
Дефицит железа в организме, или железодефицитная анемия – это патологическое состояние, для которого характерно снижении уровня железа в организме, приводящее к уменьшению концентрации эритроцитов и гемоглобина в крови. По данным ВОЗ, более 2 миллиардов людей в мире имеют недостаток железа в организме.
Причины появления железодефицитной анемии
Наиболее частой причиной возникновения дефицита железа с последующим развитием анемии является неправильное или несбалансированное питание.
Основную группу риска составляют вегетарианцы, люди, придерживающиеся жестких диет с ограниченным набором продуктов в рационе питания, а также пожилые люди — из-за снижения способности кишечника к усвоению железа. Кроме того, нарушение всасывания железа в желудочно-кишечном тракте может наблюдаться после резекции желудка или тонкого кишечника, в результате атрофии слизистой желудка, снижения секреции соляной кислоты, а также в результате целиакии (врожденного заболевания, связанного с непереносимостью глютена), ожирения. Колонизация желудка Helicobacter pylori приводит к увеличению потери железа и снижает его всасывание. Негативное влияние на процессы пищеварения оказывают гельминты, затрудняя, в том числе, всасывание железа.
Железодефицитная анемия нередко диагностируется у детей, подростков и беременных женщин, поскольку у них ежедневная потребность в железе выше, чем в среднем в популяции.
На втором месте среди причин железодефицитной анемии стоит кровопотеря — как острая, так и хроническая. После тяжелых травм, обильных носовых и маточных кровотечений, кровохарканья развивается дефицит железа в связи с потерей большого количества эритроцитов, содержащих железо, и некоторых белков плазмы крови, которые связывают железо в крови.
К менее очевидным причинам потери железа вследствие кровопотери относятся:
- нарушение правил донорства;
- частые необоснованные заборы крови для обследования;
- обильные менструации;
- кровопотери при язвенной болезни желудка и двенадцатиперстной кишки, воспалительных заболеваниях кишечника (болезни Крона и неспецифическом язвенном колите);
- кровотечение из расширенных геморроидальных вен.
У детей первого года жизни возможной причиной хронической кровопотери может стать использование для искусственного вскармливания цельного молока (коровьего, козьего и др.) и неадаптированных молочных смесей в виде разведенного молока и кефира.
Доказано, что при длительном применении такого питания у младенцев развиваются диапедезные кровотечения кишечника (повышенная проницаемость мелких сосудов) с потерей железа.
Классификация железодефицитной анемии
Клиническая классификация железодефицитной анемии:
- Постгеморрагическая анемия – развивается на фоне регулярных (возможно и небольших) кровопотерь (носовых кровотечений, кровянистых выделений из мочевого пузыря и т.д.) или как следствие значительной кровопотери.
- Анемия, связанная с патологиями ЖКТ, — развивается после резекции кишечника, гастроэктомии и связана с нарушением функции всасывания железа.
- Анемия у беременных и кормящих женщин – развивается в результате недостаточного поступления железа, необходимого для развития эмбриона.
- Ювенильная анемия – развивается, как правило, у подростков женского пола и связана с гормональной перестройкой организма.
- Вторичные анемии – развиваются на фоне воспалительных, инфекционных и онкологических процессов вследствие большой потери железа при распаде опухолевых тканей или повышения потребности в железе в очагах воспаления.
- Эссенциальная (идиопатическая) анемия – диагностируется в тех случаях, когда точно установить причину нехватки железа не удается.
- Алиментарная анемия — к факторам алиментарного порядка относят вегетарианство, диеты с ограниченным потреблением мяса, снижение абсорбции или транспорта железа.
Любая анемия подразделяется по степени тяжести в зависимости от уровня снижения гемоглобина крови. Для детей старше 6 лет и взрослых действует следующая классификация:
- анемия легкой степени тяжести, когда уровень гемоглобина составляет от 90 до 120 г/л;
- анемия средней степени тяжести, когда уровень гемоглобина составляет от 70 до 89 г/л;
- тяжелая анемия, когда уровень гемоглобина опускается ниже 70 г/л.
Для детей младше 6 лет нормальный уровень гемоглобина составляет выше 110 г/л.
Железодефицитную анемию классифицируют по стадиям протекания:
1-я стадия. Потеря железа больше, чем его поступление, в результате чего его запасы в организме снижаются, а всасывание в кишечнике увеличивается.
2-я стадия. Истощение запасов железа, количество эритроцитов начинает снижаться.
3-я стадия. Развивается легкая степень анемии.
4-я стадия. Развивается выраженная анемия с явным снижением насыщения эритроцитов гемоглобином.
5-я стадия. Тяжелая анемия с циркуляторными нарушениями и тканевой гипоксией.
Симптомы железодефицитной анемии
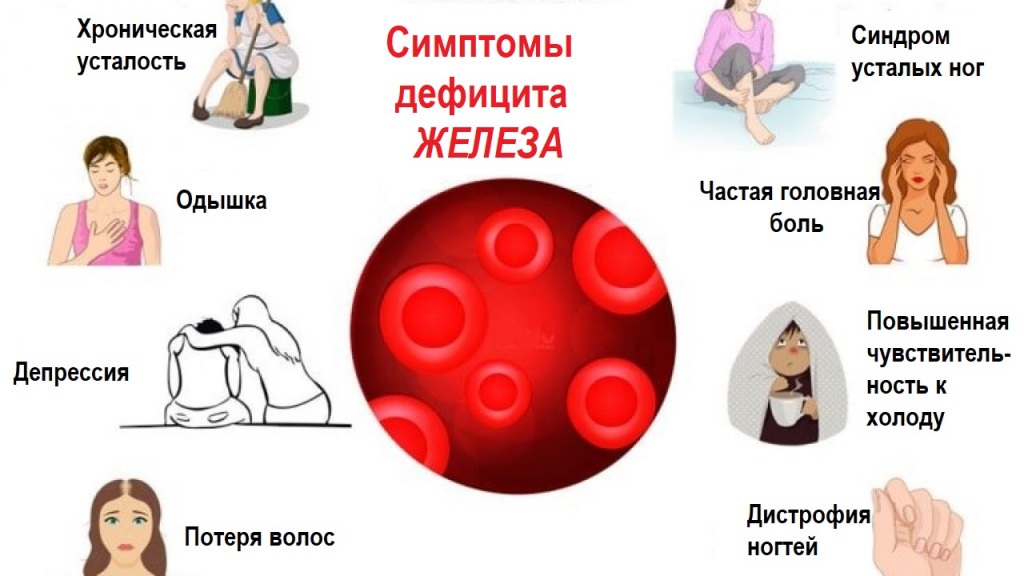
Железодефицитная анемия является заболеванием крови и проявляется многочисленными симптомами, которые объединены в два основных синдрома: анемический и сидеропенический.
Анемический синдром характеризуется падением уровня гемоглобина и проявляется общей слабостью, повышенной утомляемостью, головокружением, повышенной чувствительностью к холоду, шумом в ушах. При тяжелой анемии появляется одышка, чувство нехватки воздуха, учащенное сердцебиения, мелькание «мушек» перед глазами. В редких случаях возможны обморочные состояния и нарушение сознания.
При длительном течении и медленном развитии железодефицитной анемии возможна компенсация и отсутствие субъективных неприятных симптомов.
Внешне человек, страдающий железодефицитной анемией, бледен, губы и слизистые полости рта бледно-розовые, артериальное давление может быть снижено, при исследовании пульса наблюдается его учащение.
Сидеропенический синдром заключается в дефиците железа во многих тканях организма. Это проявляется сухостью кожных покровов, шелушением кожи и трещинами в уголках рта (заедами, или ангулярным стоматитом). Иногда возникают жалобы на сухость во рту, боль или жжение языка. Ногти теряют прочность и начинают слоиться. Ногтевая пластина принимает вогнутый, ложкообразный внешний вид (койлонихия).
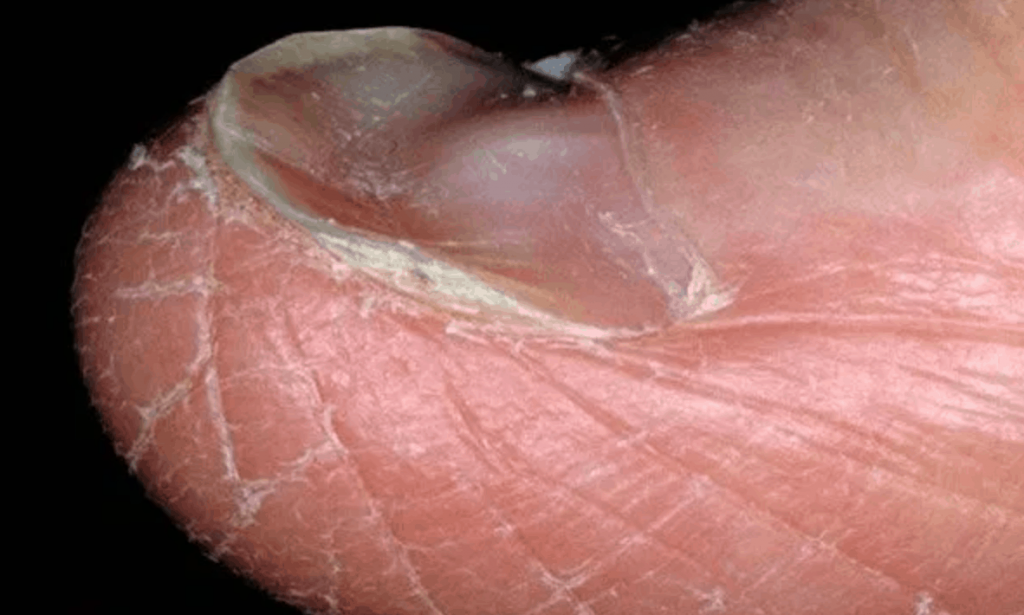
Младенцы часто срыгивают пищу, у детей постарше наблюдается необъяснимая рвота, расстройства стула, плохая прибавка веса.
Диагностика железодефицитной анемии
Для диагностики железодефицитной анемии могут быть назначены следующие лабораторные и инструментальные обследования:
- клинический анализ крови (определение уровня гемоглобина, количества эритроцитов, их размера, насыщения гемоглобином, формы, уровня гематокрита, скорости оседания эритроцитов, количества тромбоцитов и подсчет лейкоцитарной формулы);
С-реактивный белок (СРБ, CRP)
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме.
Синонимы: Анализ крови на СРБ; С-реактивный …
Железо сыворотки (Iron, serum; Fe)
Определение концентрации железа в сыворотке крови в комплексе с другими тестами (см. белки, участвующие в обмене железа) используют в диагностике железодефицитных…
Ферритин (Ferritin)
Синонимы: Анализ крови на ферритин; Депонированное железо; Индикатор запасов железа. Serum ferritin.
Краткая характеристика определяемого вещества Ферритин
Ферритин –…
Трансферрин (Сидерофилин, Transferrin)
Синонимы: Переносчик железа; Сидерофилин. Siderophilin, Transferrin; Tf.
Краткая характеристика определяемого вещества Транферрин
Транферрин – плазменный бел�…
Гастроскопия
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологич…
Колоноскопия
Эндоскопическое исследование толстого кишечника для поиска участков патологии, проведения биопсии и удаления небольших полипов и опухолей.
Колоноскопия с седацией (во сне)
Лечебно-диагностический метод исследования толстого кишечника, во время которого при необходимости может быть проведено малое хирургическое вмешательство (биоп�…
ЭКГ за 5 минут
Исследование функциональных возможностей сердца – быстро, безболезненно и информативно.
Расшифровка ЭКГ
Расшифровка ЭКГ с заключением, выполненная квалифицированным кардиологом ИНВИТРО.
ЭКГ без расшифровки
ЭКГ представляет собой исследование, в основе которого — регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
К каким врачам обращаться
При появлении слабости, сонливости, повышенной чувствительности к низким температурам и других симптомах, характерных для недостатка железа в организме, необходимо обратиться к
врачу-педиатру
или к
терапевту
.
Врач составит индивидуальный план диагностики и лечения, а также при необходимости назначит консультации узких специалистов.
Лечение железодефицитной анемии
Лечение железодефицитной анемии назначается врачом после обследования и включает сбалансированную диету и терапию заболевания или состояния, которое привело к развитию дефицита железа, а также восполнение запасов железа в организме.
Препараты двухвалентного и трехвалентного железа назначаются курсом не менее 1,5-2 месяцев, затем, если удалось нормализовать уровень гемоглобина, их дозировку уменьшают в два раза, но продолжают принимать еще минимум 4-6 недель.
При тяжелых состояниях прибегают к гемотрансфузионной терапии.
Осложнения железодефицитной анемии
Легкая степень железодефицитной анемии обычно не вызывает серьезных осложнений, однако длительный дефицит железа может негативно влиять на умственное и физическое развитие ребенка.
Тяжелые степени железодефицитной анемии способны привести к нарушениям работы сердца: аритмиям, снижению сократительной способности сердца и даже к инфаркту миокарда и сердечной недостаточности.
Для беременных железодефицитная анемия опасна изменением тонуса мускулатуры матки, а также задержкой развития плода.
Профилактика железодефицитной анемии
Профилактика железодефицитной анемии заключается в решении основной проблемы развития дефицита железа – недостаточного поступления железа в организм. Важно придерживаться адекватного и сбалансированного питания. Ежедневная потребность взрослого человека в железе составляет около 1–2 мг, ребенка от 0,5 до 1,2 мг в сутки. Полноценное питание при отсутствии заболеваний способно восполнять естественные потери железа, причем важно не количество железа в продукте, а его доступность для всасывания в кишечнике.
Лучше всего всасывается гемовое железо, или иначе – железо животного происхождения. Основными источниками гемового железа являются говядина, баранина, печень, в меньшей степени – рыба и творог.
Железо, содержащееся в продуктах растительного происхождения, имеет сниженную биодоступность (хуже усваивается организмом) и поэтому может рассматриваться лишь как дополнение к мясным продуктам.

Для профилактики дефицита железа у детей разработаны рекомендации по дополнительному введению железа с 4-месячного возраста и до введения прикорма – каш, обогащенных железом. На искусственном вскармливании все дети до 12 месяцев должны получать адаптированные молочные смеси, обогащенные железом.
В рамках профилактики важно вовремя проходить обследование и лечить заболевания, приводящие к хронической кровопотере.
Источники:
- И.Н. Бокарев, Л.В. Попова. Внутренние болезни. Дифференциальная диагностика и лечение: Учебник. – М.: Издательство «Медицинское информационное агентство», 2015. – 776 с.
- Клинические рекомендации «Железодефицитная анемия». Разраб.: Национальное гематологическое общество, Национальное общество детских гематологов, онкологов. – 2021
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
6078
24 Мая
-
6077
24 Мая
-
6070
23 Мая
Похожие статьи
Энтерит
Энтерит — воспалительное поражение слизистой оболочки тонкого кишечника, в результате которого происходят его дистрофические изменения, приводящие к нарушениям барьерной, пищеварительной и транспортной функции.
Гельминтоз
Гельминтоз (глистная инвазия): причины появления, симптомы, диагностика и способы лечения.
- 1 Железо в организме
- 2 Что такое ЖДА
- 3 Причины развития
- 3.1 Недостаточное поступление железа в организм
- 3.2 Увеличение потребности организма в железе
- 3.3 Нарушение всасывания железа
- 3.4 Нарушение транспортировки
- 4 Симптомы
- 5 Виды и стадии железодефицитной анемии
- 6 Диагностика
- 7 Лечение железодефицитной анемии
- 7.1 Препараты железа
- 7.2 Диета
- 7.3 Переливание эритроцитарной массы
- 8 Осложнения ЖДА
- 9 Профилактика
Железодефицитная анемия или ЖДА – самое распространенное заболевание крови, которое встречается у людей разных возрастных групп и социальных слоев. Но особенно часто она диагностируется у беременных женщин и детей. Для железодефицитной анемии характерно возникновение в организме дефицита железа и снижение числа эритроцитов. Подобное может быть следствием действия различных причин, но, независимо от их природы, ЖДА чревата развитием нарушений процессов кроветворения, патологий сердечно-сосудистой системы, снижением иммунитета, отклонениями от нормы в работе органов репродуктивной системы и т. д.
Железо в организме
В организме человека железо главным образом представлено в виде гемоглобина, в состав которого оно входит. Гемоглобин является белком с четвертичной структурой, отвечающим за связывание кислорода, поступающего в момент вдоха в кровь, и его транспортировку до каждой клетки организма. Отдав им кислород, он забирает углекислый газ и, с током крови попадая в легкие, отдает его, снова насыщаясь кислородом. В результате во время выдоха человек выдыхает продукты обмена.
При этом связывание кислорода и его транспортировка обеспечивается именно небелковой частью гемоглобина, а точнее непосредственно входящим в ее состав атомом железа. Поэтому поддержание его количества в организме на должном уровне крайне важно.
Гемоглобин переносится эритроцитами, при этом на него приходится порядка 95% от всего внутриклеточного пространства каждого красного кровяного тельца. Эритроциты представляют собой самую многочисленную группу клеток крови и имеют характерную форму двояковогнутого диска. Именно такая форма эритроцита обеспечивает наиболее эффективное выполнение функции газообмена в организме. Поэтому когда в силу наследственности или действия других факторов эритроциты человека приобретают другую форму, например серпа (серповидноклеточная анемия), они уже не способны поддерживать газообмен на должном уровне.
Но кроме обеспечения транспортировки кислорода и углекислого газа в организме железом в составе гемоглобина, т. е. выполнения функции газообмена, оно также необходимо для:
- синтеза гормонов щитовидной железы;
- поддержания иммунитета;
- протекания ряда обменных процессов, клеточного деления;
- миелинизации нервных волокон (образования защитной оболочки вокруг нерва);
- продукции ДНК;
- правильного дыхания, поддержания мышечного тонуса;
- правильной работы головного мозга.
В организме взрослого человека содержится в среднем 4 г железа, что зависит от пола и возраста. Более половины сосредоточено в гемоглобине, 27% содержится в мышцах в виде миоглобина, а 7—8% депонировано в печени.
Запасается или депонируется железо специфическим белком, который называют ферритином. Каждая молекула ферритина способна удержать 3000 атомов железа. При недостаточном его поступлении извне организм начинает использовать ферритин для обеспечения своих потребностей. Но при длительном дефиците железа запасы ферритина истощаются, что приводит к нарушению течения обменных процессов и ЖДА.
Что такое ЖДА
ЖДА называют состояние, при котором в организме наблюдается дефицит железа, что провоцирует уменьшение количества эритроцитов. В результате развиваются различные нарушения в работе организма, в первую очередь связанные с неполноценным протеканием газообмена. Поэтому для железодефицитной анемии характерна слабость, головокружения и даже потеря сознания, а также ряд других изменений в состоянии. Подобное может быть следствием как недостаточного поступления железа с пищей, так и нарушением его усвоения в организме или чрезмерного расходования.
Поэтому железодефицитная анемия не может быть первичным заболеванием. Она всегда является следствием возникновения тех или иных нарушений. При этом на нее приходится порядка 80% всех анемий, что требует внимательного отношения к этой проблеме и ее детального рассмотрения.
Статистика ВОЗ показывает, что более 2 млрд. людей во всем мире страдают от железодефицитной анемии. Но это только по официальным данным. В действительности их количество существенно выше.
В норме железо поступает в организм вместе с растительной и животной пищей. В растительных источниках оно содержится в форме трехвалентного железа, а в животных – двухвалентного. Эти формы железа отличаются разной скоростью и степенью всасывания. Железо из животных источников пищи или гемовое всасывается легко. А вот полученное из растительной еды трехвалентное или негемовое железо должно сначала трансформироваться под действием соляной кислоты желудка в двухвалентное, а после поступления с пищевым комком в начальные отделы тонкого кишечника снова перейти в трехвалентную форму.
Часть железа накапливается в слизистой оболочке тонкого кишечника, а остальное всасывается в кровь. Причем в сутки может всосаться не более 2,5 мг железа. В крови его связывает белок трансферрин, за продукцию которого отвечает печень. Количество всасываемого и депонированного в кишечнике железа регулируется в зависимости от его уровня в организме. Если с пищей поступает избыток железа, оно в большем объеме задерживается в клетках слизистой оболочки тонкого кишечника, которые впоследствии естественным образом слущиваются и выводятся вместе с каловыми массами.
Всосавшееся в кровоток железо переносится трансферрином по двум основным направлениям:
- через воротную вену оно попадает в печень, где откладывается в виде белка ферритина;
- доставляется до клеток красного костного мозга, где задействуется для синтеза гемоглобина и принимает участие в тканевых окислительно-восстановительных реакциях.
Если на любом из этих этапов возникают нарушения, в организме развивается недостаток железа. Так, при снижении кислотности желудочного сока, что может быть следствием атрофического гастрита, использования антацидов, резекции желудка, способность организма превращать двухвалентное железо в трехвалентное снижается. Это значит, что оно не может полноценно всасываться и в дальнейшем участвовать в биохимических превращениях.
При развитии хронических патологий, затрагивающих слизистые оболочки кишечника, их способность всасывать железо также уменьшается. Поэтому оно не может в достаточных количествах поступать в кровь.
Если нарушается процесс связывания железа трансферрином, оно не может эффективно транспортироваться по организму. Поэтому оно не поступает в нужных количествах в клетки красного мозга.
В любом из этих случаев следствием становится снижение способности образования гемоглобина и других железосодержащих белков, т. е. развитие железодефицитной анемии и других обменных нарушений. В результате снижения продукции гемоглобина образующиеся молодые эритроциты имеют меньшие размеры, а их общее количество уменьшается.
Причины развития
Таким образом, можно выделить 4 основные причины развития ЖДА:
- недостаточное поступление железа в организм с пищей;
- увеличение потребности организма в железе;
- нарушение его всасывания;
- нарушение транспортировки железа по организму.
Недостаточное поступление железа в организм
Пища является основным источником железа для человеческого организма. А несбалансированное питание выступает одной из наиболее частых причин развития железодефицитной анемии и у детей, и у взрослых.
В большинстве случаев это обусловлено:
- продолжительным голоданием;
- вегетарианской или веганской диетой;
- употреблением однообразных продуктов с недостаточным количеством гемового и негемового железа;
- анорексией.
Для грудных детей, особенно в течение первого полугодия жизни, единственным источником железа является молоко матери. При условии отсутствия у кормящей женщины ЖДА ребенок получает его в необходимом объеме. При этом перевод малыш на искусственное вскармливание или раннее введение прикорма нередко становится причиной развития у него железодефицитной анемии.Nan-O-Fer (Швейцария)Nan-O-Fer (Швейцария) – капсулы для перорального употребления, созданные с учетом особенностей усвоения железа в организме. Именно Нанофер сегодня является одним из приоритетных средств для лечения ЖДА, так как он содержит липосомальное железо в форме пирофосфата, а чтобы повысить качество его всасывания в состав препарата введены витамины В12, В6 и фолиевая кислота.
ЕслотинУзнать о наличии
Если же у кормящей матери наблюдается тяжелая форма железодефицитной анемии, это может приводить к врожденному недостатку железа у ребенка. Также подобное может наблюдаться у недоношенных детей, а также рожденных от многоплодной беременности. В подобных ситуациях говорят о врожденном дефиците железе, а его симптомы проявляются уже с первых недель жизни ребенка.
Увеличение потребности организма в железе
Повышенная потребность в железе, как правило, характерна для женщин в период беременности и грудного вскармливания. Это обусловлено:
- увеличением объема крови и числа эритроцитов, что требует порядка 500 мг железа;
- необходимостью формирования плаценты (200 мг);
- обеспечением правильного развития тканей и органов плода (300 мг);
- потерей крови во время родов и после них (50—150 мг);
- покрытием потребностей новорожденного в этом макроэлементе (400—500 мг).
На период беременности и лактации потребности женщины в железе увеличиваются практически в 2 раза, а при многоплодной беременности еще больше.
В целом за время беременности и грудного вскармливания 1 ребенка женский организм теряет около 1 г железа. Учитывая тот факт, что в сутки может всасываться максимум 2,5 мг железа, железодефицитная анемия беременных является практически неизбежным состоянием. Но в силах женщины добиться протекания ее в наиболее легкой степени за счет правильной подготовки к беременности, коррекции рациона и использования препаратов железа при необходимости.
Также увеличение потребности организма в железе возникает при кровопотери, что также наиболее характерно для женщин. Ежемесячно во время менструального кровотечения женский организм теряет железо. Но подобные потери физиологичны и при правильном питании не приводят к развитию ЖДА. К сожалению, образ жизни и рацион большинства женщин не способен обеспечить создания достаточных количеств запасов железа в организме и покрыть ежемесячные его потери.
Но кроме менструальных кровотечений, приводить к железодефицитной анемии у людей любого пола и возраста могут другие ситуации, сопровождающиеся повышенной кровопотерей. Но однократные потери даже большого объема крови, например, при тяжелых травмах или операциях с нарушением целостности мягких тканей, обычно не провоцируют ЖДА, так как запасов железа в организме достаточно для их возмещения.
Железодефицитная анемия обычно развивается на фоне хронических и продолжительных кровотечений, типичных для:
- язвенной болезни желудка и двенадцатиперстной кишки;
- геморроя;
- дивертикулов кишечника;
- болезни Крона;
- эндометриоза;
- миомы матки;
- гематурической формы хронического гломерулонефрита;
- частых носовых кровотечений;
- системного васкулита, системной красной волчанки;
- полипоза кишечника;
- злокачественных опухолей в терминальной стадии.
Также ЖДА может возникать у доноров, сдающих большие объемы крови чаще 4-х раз в год.
Другими причинами повышения потребности в этом макроэлементе выступает:
- тяжелый физический труд, активные занятия спортом;
- период полового созревания и активного роста;
- паразитарные инвазии.
Нарушение всасывания железа
Всасывание железа происходит через слизистую оболочку двенадцатиперстной кишки и начальных отделов тонкого кишечника. Это возможно только при нормальном состоянии их слизистой оболочки. Но существует множество заболеваний, которые могут приводить к возникновению изменений в ней, а значит, и нарушениям всасывания железа из пищи. К их числу относятся:
- энтерит – заболевание, сопровождающееся воспалением слизистой оболочки кишечника;
- целиакия – наследственная патология, при которой организм не способен усваивать глютен, что приводит к нарушениям всасывания всех питательных веществ в кишечнике при его присутствии;
- атрофический и аутоиммунный гастрит – патологии ЖКТ, при которых наблюдается разрушение клеток слизистой оболочки желудка;
- резекция желудка и/или тонкого кишечника – хирургические вмешательства, проводимые при наличии веских показаний, но способные нарушать продукцию соляной кислоты, которая необходима для трансформации двухвалентного железа в трехвалентное;
- болезнь Крона – аутоиммунное заболевание желудочно-кишечного тракта, сопровождающееся воспаление слизистых оболочек кишечника, а иногда и желудка;
- инфекция Helicobacter pylori – является основной причиной развития гастрита и язвенной болезни желудка и двенадцатиперстной кишки с нарушением образования соляной кислоты;
- муковисцидоз – наследственная патология, при которой нарушается работа большинства желез организма;
- онкологические заболевания желудка и двенадцатиперстной кишки.
Алкоголизм также способствует повреждению слизистых оболочек ЖКТ, что приводит к нарушению всасывания железа. Кроме того, алкоголь угнетает деятельность красного костного мозга, что может усугублять течение железодефицитной анемии.
Также употребление ряда лекарственных средств способно провоцировать нарушения всасывания железа в кишечнике. Подобное характерно для употребления антацидов, снижающих кислотность желудочного сока, железосвязывающих препаратов, а также часто использующихся людьми без назначения и контроля врача НПВС (Парацетамол, Ибупрофен, Нурофен, Найз, Диклофенак, Аспирин пр.). Последние средства обладают противовоспалительными и обезболивающими свойствами, но при этом отрицательно сказываются на состоянии слизистых оболочек ЖКТ и разжижают кровь.
В таких ситуациях ЖДА будет возникать даже при условии достаточного употребления гемового и негемового железа с едой.
Нарушение транспортировки
Основным переносчиком железа по организму является белок трансферрин. Но в ряде ситуаций наблюдается нарушение его синтеза в организме. Подобное характерно для:
- врожденных нарушений продукции трансферрина, в таком случае признаки железодефицитной анемии будут наблюдаться с первых месяцев жизни ребенка;
- патологий печени, в частности цирроза и гепатита;
- туберкулеза;
- тяжелых инфекционных заболеваний.
Симптомы
ЖДА у разных людей может проявляться по-разному. В целом для этого заболевания характерно развитие 2-х синдромов: сидеропенического и анемического.
Сидеропенический синдром обусловлен возникновением на фоне нехватки в организме железа нарушений в состоянии кожи и слизистых оболочек, т. е. нарушением течения метаболических процессов. Поэтому при ЖДА могут возникать:
- сухость, снижение тонуса кожи, шелушение и образование трещин;
- ломкость и расслоение ногтей, образование на них поперечных полос, развитие ониходистрофии с уплощением или приобретением ногтем вогнутой формы;
- трещины и язвы в уголках рта (хейлит);
- развитие стоматита (изъязвлений слизистой оболочки ротовой полости);
- ухудшение состояния волос, включая потерю блеска, выпадение, повышение их ломкости, что приводит к секущимся кончикам;
- расстройства вкусовых предпочтений с появлением склонности есть мел, известь, уголь, землю, краску и т. д.;
- патологическое желание вдыхать неприятные и даже откровенно токсичные запахи растворителя, лакокрасочных средств, бензина, мазута, выхлопных газов и пр.;
- заболевания ЖКТ, включая поражение языка (глоссит, образование трещин), десен (гингивит, пародонтоз), зубов (кариес), желудка и кишечника (энтерит, гастрит);
- непродуктивный кашель, ощущение инородного тела в горле, сложности при глотании;
- дискомфорт во время полового акта, повышение частоты развития инфекционных урологических заболеваний;
- нарушение работы сфинктеров (кольцевых мышц, замыкающих кишечник, уретру и т. д.), что приводит к стрессовому недержанию мочи, например, при кашле, ночному энурезу и пр.
Наиболее характерным симптомом, который встречается у большинства больных железодефицитной анемией, является бледность кожи. Нередко она даже приобретает зеленоватый оттенок. При этом склеры (белки) глаз могут становиться голубоватыми.
Анемический синдром развивается в результате нарушения газообмена на фоне падения уровня гемоглобина. Основными его проявлениями являются:
- слабость;
- быстрая утомляемость;
- появление сонливости днем;
- приступы головокружения;
- потеря сознания;
- частые головные боли;
- шум в ушах;
- мелькание пятен перед глазами;
- приступы одышки при физических нагрузках;
- увеличение частоты сердечных сокращений (тахикардия);
- дискомфорт в области сердца;
- понижение уровня артериального давления.
Иногда при железодефицитной анемии наблюдается стойкое повышение температуры тела до субфебрильных значений, причем это может выступать единственным симптомом патологии. На фоне приема железосодержащих препаратов температура нормализуется.
Достаточно часто снижение уровня железа в организме, а значит и продуцируемого гемоглобина, протекает плавно. Поэтому многим органам и системам удается адаптироваться к изменившимся условиям существования. В течение этого времени самочувствие больных постепенно ухудшается, но поскольку это происходит медленно, они не замечают выраженных изменений в своем состоянии и списывают проявляющиеся симптомы на переутомление. Поэтому часто в том момент, когда они проходят обследование или обращаются к врачу, уже наблюдается тяжелая форма ЖДА.
Виды и стадии железодефицитной анемии
В течение заболевания выделяют 3 стадии:
- Прелатентный дефицит железа. На этом этапе происходит уменьшение количества железа, поступающего в красный костный мозг, и снижение объема депонирована в виде ферритина железа. При этом в крови еще сохраняется нормальный уровень сывороточного железа, как и гемоглобина, и эритроцитов. На стадии прелатентного дефицита чаще всего отсутствуют любые симптомы нехватки железа.
- Латентный дефицит железа. На данном этапе запасы железа в организме уже истощаются. Организм направляет основную его массу для синтеза гемоглобина, поэтому его количество в крови сохраняется в пределах нормальных показателей. Но при этом нехватка железа уже начинает сказываться на тканевом обмене, что приводит к возникновению первых, но пока еще слабовыраженных признаков анемического и сидеропенического синдромов.
- Собственно железодефицитная анемия. На этой стадии уровень железа падает до низких значений, его запасы истощаются, в результате снижается уровень сывороточного железа, гемоглобина и количество эритроцитов. Это сопровождается нарастанием клинической картины.
Сама железодефицитная анемия может быть разной степени тяжести, что зависит от уровня гемоглобина в крови. В норме у женщин в каждом литре крови должно присутствовать 120—140 г гемоглобина. Для мужчин нормальными показателями считаются 130—160 г/л. На основании концентрации гемоглобина в крови выделяют 3 степени ЖДА:
- легкая – 90—120 г/л;
- средняя – 70—89 г/л;
- тяжелая – менее 70 г/л.
Диагностика
Для диагностики железодефицитной анемии следует обратиться к терапевту или педиатру, а в сложных случаях – к гематологу. В первую очередь врач опросит пациента, выяснит характер жалоб, особенности питания, наличие хронических заболеваний и т. д. Затем обязательно проводится клинический анализ крови с составлением лейкоцитарной формулы. С его помощью удается обнаружить не только снижение концентрации гемоглобина и эритроцитов, но и другие важные изменения крови, в частности:
- цветового показателя крови – менее 0,8;
- среднего объема эритроцита – менее 70 мкм3;
- среднее содержание гемоглобина в эритроците – менее 24 пг;
- гематокрит – менее 40% для мужчин и менее 35% для женщин;
- СОЭ.
При обнаружении изменений в результатах ОАК назначается биохимический анализ крови. Как правило, исследуют:
- уровень сывороточного железа;
- уровень ферритина;
- общую железосвязывающую способность сыворотки крови;
- концентрацию эритропоэтина;
- коэффициент насыщения трансферрина железом.
При диагностировании железодефицитной анемии обязательно проводится поиск причин, спровоцировавших ее развитие. С этой целью могут назначаться:
- анализ кала на присутствие скрытой крови;
- рентгенологическое исследование, которое чаще проводят с использованием контраста (органов ЖКТ, грудной клетки);
- КТ;
- эндоскопическое исследование (эзофагогастродуоденоскопия, фиброколоноскопия);
- УЗИ органов брюшной полости, почек, щитовидной железы.
В редких случаях проводится исследование пунктата костного мозга.
Нередко в подобных ситуациях требуются консультации узких специалистов, занимающихся диагностикой и лечением заболеваний, провоцирующих развитие ЖДА. Это могут быть акушер-гинеколог, уролог, гастроэнтеролог и т. д.
Лечение железодефицитной анемии
При диагностировании железодефицитной анемии необходимо принять комплекс мер для восполнения дефицита железа, что приведет к улучшению самочувствия. В таких ситуациях пациентам назначаются препараты железа и диета. Но при тяжелой форме анемии может потребоваться переливание эритроцитарной массы.
Обязательно назначается лечение заболеваний, спровоцировавших развитие ЖДА.
Препараты железа
Курс приема препаратов железа – основа лечения железодефицитной анемии, так как восполнить недостаток этого макроэлемента только за счет коррекции питания крайне сложно. В подавляющем большинстве случаев препараты железа назначаются для приема внутрь, но при нарушениях всасывания из-за поражения кишечника или перенесения операция они вводиться внутримышечно или внутривенно. Инъекции осуществляются исключительно в условиях стационара под постоянным контролем медицинского персонала, так как в подобных случаях существует риск наступления шокового состояния.
Для каждого пациента индивидуально подбирают препарат в соответствии с его возрастом, тяжестью течения ЖДА, наличием сопутствующих патологий. Сегодня существует достаточно много лекарственных средств такого рода, причем регулярно на фармацевтический рынок выходят новые препараты, которые являются более совершенными. За счет развития технологий и углубления понимания течения биохимических реакций новые препараты железа отличаются большей эффективностью и безопасностью, чем те, что были синтезированы ранее. При этом повышается и удобство их применения.
Сегодня чаще всего для лечения железодефицитной анемии рекомендуются:
- Nan-O-Fer (Швейцария) – капсулы для перорального употребления, созданные с учетом особенностей усвоения железа в организме. Именно Нанофер сегодня является одним из приоритетных средств для лечения ЖДА, так как он содержит липосомальное железо в форме пирофосфата, а чтобы повысить качество его всасывания в состав препарата введены витамины В12, В6 и фолиевая кислота. Это обеспечивает быстрое восполнение дефицита железа при дозе всего 1 капсула в сутки. Благодаря особой технологии производства Нанофер лишен характерных для других средств побочных эффектов в виде запора, изменения цвета зубов и пр., что делает его препаратом выбора первой линии.
- Тотема – раствор для перорального употребления. Он выпускается в ампулах из темного стекла и содержит глюконат железа, медь и марганец. Раствор употребляют, растворив содержание ампулы в воде. Суточная доза для взрослого человека составляет 2—4 ампулы. При этом готовый напиток не отличается приятным вкусом, что в сочетании с нередким развитием запора, дискомфортом в животе и появлением металлического вкуса во рту становится причиной того, что пациенты нередко самовольно отказываются от лечения.
- Сорбифер Дурулес – таблетки для приема внутрь, содержащие сульфат железа и аскорбиновую кислоту. Принимают за полчаса до еды по 2 таблетки дважды в сутки. Препарат также может провоцировать нарушения пищеварения и появление металлического привкуса во рту.
- Мальтофер – линейка препаратов железа в форме капель для перорального употребления, сиропа и жевательных таблеток. Суточная доза для взрослых составляет 1—3 таблетки. Недостатком средств является их высокая стоимость и возможность развития побочных эффектов.
- Ферум Лек – препарат для внутривенного введения, хотя существуют и пероральные формы под этим торговым названием.
Все препараты железа назначаются курсом 1—5 месяцев, длительность которого определяет врач на основании результатов контрольных анализов крови.
Таким образом, преимущества препарата Nan-O-Fer делают его одним из лучших из существующих на сегодня средств для лечения железодефицитной анемии. Огромным его достоинством является введение в состав железа именно в форме пирофосфата, как это советует МОЗ. Рекомендация базируется на проведенных исследованиях, показавших, что пирофосфат железа усваивается именно в том количестве, которое требуется организму. Поэтому его прием не приводит к развитию побочных эффектов, но при этом обеспечивает полноценное восполнение не только легкого дефицита железа, но и выраженного. При этом препарат Нанофер отличается доступной стоимостью, особенно в пересчете на суточную дозу.
Важно не принимать препараты железа без назначения врача, так как переизбыток железа может спровоцировать развитие негативных последствий, в частности:
- поражение зубов;
- поражение печени вплоть до развития цирроза;
- сахарный диабет;
- сердечно-сосудистые патологии;
- тяжелые аллергические реакции.
Диета
При обнаружении железодефицитной анемии важно скорректировать рацион и ввести в него продукты, в которых железо содержится в наиболее усвояемой форме. Это:
- телятина и говядина, в особенности печень;
- баранина;
- мясо кролика;
- язык;
- яичный желток;
- плоды шиповника;
- морская капуста;
- чернослив;
- бобовые;
- гречка и пр.
Также рекомендуется употреблять во время основных приемов пищи и перекусов продукты, являющиеся источником витамина С. Это:
- плоды шиповника;
- черная смородина;
- болгарский перец;
- петрушка;
- брокколи;
- цитрусовые.
Фосфаты, фитины и щавелевая кислота, которых много в зерновых и ряде овощей, отрицательно сказываются на усвоении железа из пищи и лекарственных средств. Аналогично влияют на его всасывание танин, присутствующий в чае, кофе и какао.
Переливание эритроцитарной массы
Этот метод используются в наиболее тяжелых случаях, когда:
- содержание гемоглобина составляет менее 70 г/л;
- наблюдается массивная кровопотеря;
- присутствует стойкая гипотензия;
- существует высокий риск развития осложнений.
Осложнения ЖДА
При длительно существующей железодефицитной анемии существует высокий риск развития осложнений. Чаще всего они возникают через 5 лет при отсутствии лечения ЖДА. К этому моменту дефицит железа в организме может быть настолько острым, что могут развиваться:
- поражения сердечной мышцы, что приводит к снижению ее сократительной способности и возникновению сердечной недостаточности;
- нарушения работы иммунной системы, что становится причиной учащения случаев возникновения бактериальных и вирусных инфекций, обострения хронических заболеваний, в частности гайморита, тонзиллита;
- нарушения функционирования печени;
- нарушения в репродуктивной системе, что у женщин часто изначально проявляется сбоями в менструальном цикле;
- нарушения работы нервной системы, заключающиеся в раздражительности, плаксивости, ухудшении памяти, внимания (при длительном отсутствии лечения ЖДА, особенно сочетающаяся с атеросклерозом, сахарным диабетом, резко увеличивает вероятность развития болезни Паркинсона, Альцгеймера);
- гипоксическая кома (случается в исключительных случаях);
- инсульт;
- инфаркт миокарда.
ЖДА представляет особую опасность для детей, поскольку может приводить к нарушениям интеллектуального развития. Так как железо участвует в производстве важных для головного мозга веществ, их дефицит приводит к снижению память, концентрации внимания и нарушению интеллектуального развития в целом. В дальнейшем ситуация ухудшается на фоне гипоксии, т. е. кислородного голодания головного мозга, на фоне недостатка гемоглобина.
Железодефицитная анемия у беременных женщин повышает вероятность преждевременных родов и нарушений в развитии плода.
При этом дефицит железа в организме способствует ухудшению течения:
- ИБС;
- бронхиальной астмы;
- ишемии головного мозга.
Профилактика
Предотвратить развитие железодефицитной анемии значительно проще, чем затем бороться с выраженным дефицитом железа. Для этого рекомендуется:
- каждый год в профилактических целях сдавать общий анализ крови;
- обеспечить достаточное ежедневное поступление железа с пищей за счет введения в рацион красного мяса, печени, бобовых и других продуктов, богатых этим макроэлементом;
- проходить профилактические обследования и своевременно лечить нарушения в работе ЖКТ;
- принимать препараты железа при беременности.
Таким образом, сегодня с железодефицитной анемией и ее признаками может столкнуться каждый. Тем не менее при внимательном отношении к своему здоровью можно вовремя обратить внимание на изменения в самочувствии и обратиться к врачу или в профилактических целях использовать препараты железы на только после получения консультации доктора. В целом при своевременном диагностировании ЖДА прогноз весьма благоприятный, и пациентам удается справиться с заболеванием, восстановив нормальный уровень жизни.
Автор статьи

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Моя авторская методика коррекции сегментарной иннервации помогает восстановить нормальную работу внутренних органов с центральной нервной системой. Более 23 лет я успешно применяю ее в лечении своих пациентов.
Записаться к врачу