Дата публикации 9 апреля 2018Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
В скелетно-мышечном аппарате есть суставы, которые от природы являются неподвижными, то есть стабильными. Это свойство может быть утеряно, тогда суставы и сочленения становятся «нестабильными». Например, лонное сочленение или крестцово-подвздошные суставы могут утратить свою неподвижность после родов или ввиду травм данной анатомической области. Сегменты позвоночника также относятся к образованиям, которые могут утратить свою неподвижность, что и называется в медицинской практике термином «нестабильность».[1] Стоит отметить, что у детей до 10-ти лет нестабильность считается нормой, так как структуры, отвечающие за стабильность позвоночника, в их возрасте находятся в фазе активного роста.
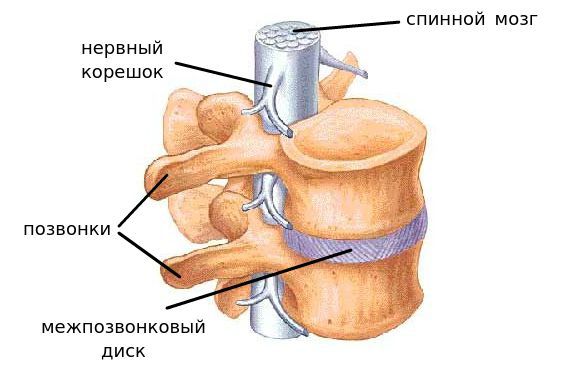
Позвоночник взрослого человека состоит из 33-х или 34-х позвонков (встречается вариант нормы с шестью поясничными позвонками), что составляет 25 или 26 двигательных сегментов.[1]
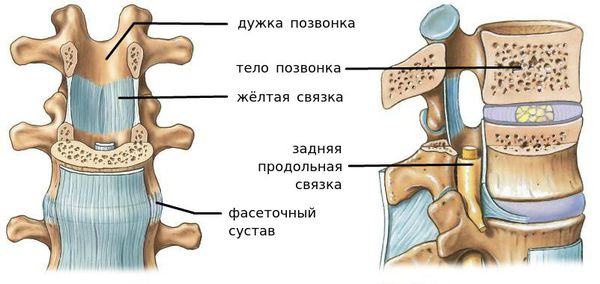
Сегмент позвоночника — это анатомическая и функциональная единица позвоночника. Анатомически сегмент состоит из межпозвонкового диска, нижней половины вышележащего позвонка, верхней половины нижележащего позвонка, передней и задней продольной связки, жёлтой связки, межпозвонковых суставов, а также всех мягких и нервных тканей, находящихся на этом уровне.[1]
За стабильность сегмента отвечают следующие структуры (перечислены в порядке убывания): межпозвонковый диск, связки и фасеточные суставы, тела позвонков.
Соответственно, и причины развития нестабильности воздействуют именно на перечисленные структуры.
Причинами являются:
- травмы родовые, спортивные, автодорожные и др. (связки, диски и тела позвонков);
- дегенерация дисков (протрузии и грыжи);
- оперативные вмешательства на позвоночнике (диски, связки и фасетки);
- аномалии развития позвоночника и его структур (любая структура).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы нестабильности шейного отдела позвоночника
Смещение диска как проявление нестабильности сегмента не всегда может порождать какие-то симптомы и жалобы. Вызывающую определенную симптоматику нестабильность называют «клинически значимой».
1. Боль. Сюда же относится и головная боль. Является самым частым симптомом, возникает периодически. Часто появляется после физической нагрузки, нередко уже во время нагрузки. Также возникает после сна в неудобном положении, длительном сидении при наклонённой вперёд и вниз голове, также при сгибании и разгибании головы. При повороте головы в стороны и наличии нестабильности может появиться онемение конечностей и головокружение. Также часто появляется при выполнении неверно подобранных упражнений, не подходящих для пациента, или при неправильном их выполнении.[2]
2. Мышечная симптоматика. Постоянное ощущение напряжения мышц шеи, усталости. Повседневная нагрузка вызывает напряжение, боль и требует отдыха.[2]
3. Очаговая неврологическая симптоматика. По своим проявлениям напоминает корешковую симптоматику — простреливающие боли, онемение и слабость верхних конечностей. При пальпации паравертебральных точек определяется боль.
4. Гипертензионный синдром. Проявляется повышением внутричерепного давления, что, в свою очередь, усиливает головную боль, головокружение. Также проявляется повышением артериального давления. Многие авторы считают, что оба эти проявления чреваты развитием панических атак.[1][3]
5. Вестибуло-кохлеарные и окуло-кохлеарные нарушения. К ним относятся шум в ушах и головокружение, нарушение зрения. Пациенты часто обращаются к врачам-офтальмологам или врачам-отоларингологам, но при обследовании органов зрения и слуха не обнаруживается сколь значимых нарушений. Симптомы вызываются сдавлением позвоночной артерии, что возможно при изменении высоты межпозвонковых дисков и спондилоартроза, или артроза межпозвонковых суставов.[5]
6. Деформация позвоночника. Боль уменьшается при фиксированной шее, часто при наклоне на бок. Длительное пребывание в таком положении изменяет форму шеи, вызывает формирование или усиление кифоза (искривление позвоночника в форме горба). Кстати, тот самый нарост, который многие именуют «скоплением жира», может быть симптомом нестабильности.[5]
7. Нарушение сна. Развивается при хронизации боли. Постоянное ощущение дискомфорта, невозможность найти удобную позу для сна, вынужденная поза при выполнении повседневной нагрузки — всё это способствует невротизации, и, как следствие, развивается нарушение сна.[2][3][4]
Патогенез нестабильности шейного отдела позвоночника
Вопросом изучения патогенеза нестабильности сегментов шейного отдела позвоночника занимался Krismer и его ученики.[1] Опытным путём они доказали, что волокна фиброзного кольца межпозвонкового диска ограничивают ротацию позвонков даже сильнее, чем межпозвонковые и фасеточные суставы. Они также перечислили различные определения нестабильности, описали её, как состоящую из следующих механических аномалий:
- избыточное поступательное движение в дорсолатеральном направлении, что является результатом разрушения диска и нарушения его структуры;
- патологические синкинезии (или сдвоенное движение), которые развиваются как следующий этап при невозможности выполнения диском своей стабилизирующей функции и переноса центра тяжести на соседние позвонки + диски + связки;
- увеличение нейтральной зоны, что является результатом предыдущего этапа. Любое движение патологично и затрагивает многие позвонки.
- патологический центр ротации (движения вокруг продольной оси). В ситуации постепенного разрушения диска, что наблюдается при протрузиях и грыжах дисков, межпозвонковые суставы берут на себя функцию ограничения ротации. Для этих суставов такая функция является чрезмерной, и в них развивается артроз. Именно таким путём прогрессирует дегенеративная (или дискогенная) нестабильность. Итогом становится развитие спондилоартроза (дегенеративного заболевания межпозвоночных суставов).
Вопросы развития других видов нестабильности в настоящий момент являются дискутабельными. Хотя, рассматривая патогенез послеоперационной нестабильности, многие авторы сходятся во мнении, что сама операция является фактором, усиливающим нестабильность. Ведь сложно представить ситуацию, когда потребовалось удалить здоровый диск.
Классификация и стадии развития нестабильности шейного отдела позвоночника
- Посттравматическая нестабильность. Самый часто встречающийся вид, диагностируется в любой возрастной категории. Бывает следствием родов, когда оказывается акушерское пособие (например, выдавливание ребёнка при слабости родовой деятельности или нарушении расхождения лонного сочленения и/или крестцово-подвздошных сочленений). В такой ситуации нестабильность может сформироваться у матери и у ребёнка, но в разных отделах: у ребенка — в шейном, у матери — в пояснично-крестцовом. Также посттравматическая нестабильность является следствием переломов и вывихов шейных позвонков, например после ДТП или при занятиях спортом, в основном профессиональным.[3][4][5]
- Дегенеративная (или дискогенная) нестабильность. О ней подробно мы говорили в разделе «патогенез». Следует также отметить, что первым признаком такого вида является боль. Она вызвана давлением диска на заднюю продольную связку. Давление диска, в свою очередь, является результатом разрушения и нарушения питания диска ввиду постоянной его перегрузки.[1][5]
- Послеоперационная нестабильность. При выполнении оперативного вмешательства на позвоночнике часто приходится резецировать или удалять фасетки. Это требуется технически. Впоследствии нагрузка на позвонки и межпозвонковые суставы увеличивается в разы, что может потребовать дополнительной операции.[1][3][5]
- Диспластическая нестабильность. Развивается ввиду нарушения внутриутробного развития позвоночника и его структур, например врождённая асимметрия межпозвонковых суставов, конкресценция позвонков (т.е. сращение), недоразвитие хряща и др. Клинически и рентгенологически эти аномалии будут проявляться в виде выраженной нестабильности.[5]
- Сочетанный вид нестабильности, характеризующийся сочетанием различных видов.[1][3][5]
Различают три стадии нестабильности:[1]
- Первая стадия. Развивается в возрасте 2-20 лет. На этой стадии может беспокоить острая боль, локализующаяся около позвоночника, или корешковая боль. Рентгенологически часто не выявляется.
- Вторая стадия. Развивается в возрасте 20-60 лет. На этой стадии беспокоит частая рецидивирующая боль, возникающая в межпозвонковых суставах и/или связках. Рентгенологически, наряду с признаками нестабильности, определяются спондилоартроз различной степени и уменьшение высоты дисков.
- Третья стадия. Развивается после 60-ти лет. На этой стадии подвижность межпозвонковых суставов значительно уменьшается, что способствует стабилизации позвоночника. Это вызывает уменьшение частоты и интенсивности болевого синдрома. Следует помнить, что болевой синдром может быть достаточно интенсивным при развитии реактивных системных заболеваний.
Осложнения нестабильности шейного отдела позвоночника
Самыми частыми осложнениями являются сдавление позвоночной артерии (или синдром позвоночной артерии) и интенсивный болевой синдром.
Синдром позвоночной артерии развивается в двух ситуациях:
- когда артерия сдавливается в межпозвонковых пространствах остеофитами при развитии спондилоартроза;
- на экстравертебральном уровне нижней косой мышцей.
Сдавление артерии чревато развитием общемозговой и вестибулярной симптоматики в виде головной боли, головокружения и шумовых эффектов. При остром сдавлении, как правило, развивается острый приступ в виде выраженного головокружения с тошнотой и рвотой, нарушение вестибулярной функции. При длительном сдавлении развивается хроническое нарушение мозгового и спинального кровообращения.[4]
Интенсивный болевой синдром встречается достаточно часто (либо в ситуации отсутствия лечения, либо невыполнения рекомендаций доктора по ограничению физических нагрузок). Нарастание мышечного тонуса, постоянный недостаток питательных веществе в силу нарушения кровообращения способствуют также хронизации боли.[1][2][5]
Расстройство двигательной функции и чувствительности развивается при сдавлении мышц и нервов, залегающих в межмышечных пространствах. Характеризуется ограничением функции мышц и онемением в зоне иннервации нервов.[1][3][4][5]
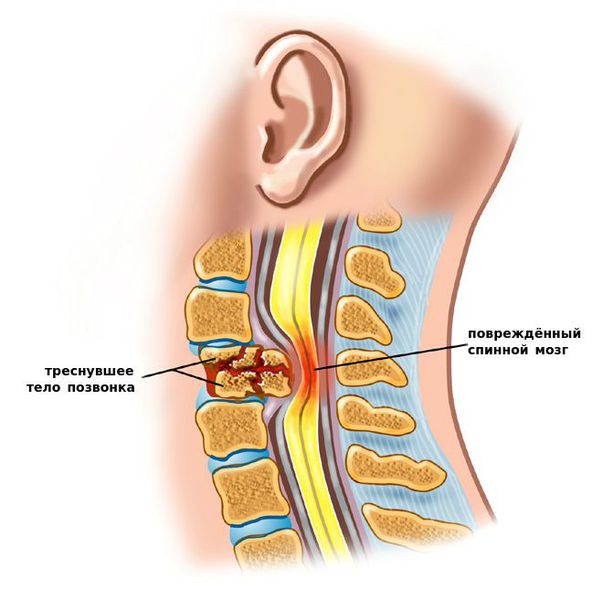
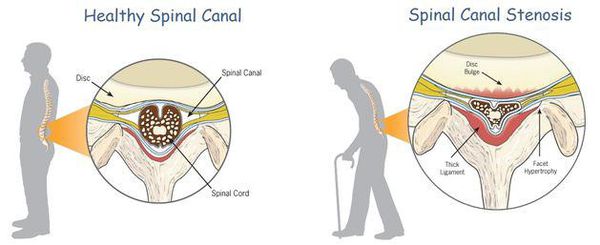
К самым серьезным осложнениям нестабильности относят стеноз позвоночного канала и компрессию спинного мозга.[1][4][5]
Оба расстройства опасны нарушением кровообращения, признаком которого является поражение проводящих нервных волокон, что клинически проявляется парезом (параличом) верхних и нижних конечностей, нарушением функции органов малого таза и кожной чувствительности.
Справедливости ради стоит отметить, что подобные осложнения при современном уровне диагностики и лечения возникают крайне редко.
Диагностика нестабильности шейного отдела позвоночника
Сбор жалоб и анамнеза заболевания является неотъемлемым этапом обследования пациента. При этом врач обращает внимание на характеристики и описания болевого синдрома, его локализацию, сопутствующие симптомы, такие как головная боль, головокружение, шаткость при ходьбе и др.
Неврологический осмотр. При осмотре врач-невролог определяет болезненность паравертебральных точек в шейном отделе позвоночника, напряжение и болезненность мышц, зоны отражённой и иррадиирующей боли, нарушения чувствительности, объём движений мышц и суставов, объём движений в шейном отделе позвоночника.
Рентгенографическое исследование. В стандартных проекциях признаки нестабильности обнаруживаются редко. Обязательным является выполнение функциональных рентгенологических исследований. Это самая важная методика, которой в последнее время, к сожалению, пренебрегают. При выполнении определяется переднезаднее смещение тела одного позвонка относительно другого позвонка. Общепринятой толщиной этого размера является 4 мм. Одной из возможных причин, по которой методику всё чаще игнорируют, является тот факт, что не обнаруживается корреляции между выраженностью симптомов и размерами смещения.
Компьютерная томография применяется для исследования всего шейного отдела или одного позвонка. На КТ шейного отдела можно определить ширину позвоночного канала, степень спондилоартроза.
Магнитно-резонансная томография применяется для исследования всего шейного отдела, особенно тщательно позволяет рассмотреть межпозвонковые диски.
Лечение нестабильности шейного отдела позвоночника
При наличии нестабильности лечение должно быть комплексным. Огромную роль играет профилактика.
Лечение строится из нескольких этапов.
Медикаментозное лечение:
- нестероидные противовоспалительные препараты имеют своей целью купировать воспаление, уменьшить и излечить боль;
- миорелаксанты позволяют уменьшить мышечный спазм и тонус, способствуют уменьшению сдавления нервных корешков;
- витамины группы В питают нервную ткань, восстанавливая и защищая её;
- витамины группы Д и препараты кальция назначаются пациентам с остеопорозом.
Физиотерапевтическое лечение.[1][2][5]
Является эффективным средством лечения боли, купирования воспаления, восстановления нервной и мышечной ткани. Также физиотерапевтическое лечение позволяет доставить в очаг лекарственное вещество посредством электрического тока. При физиотерапевтическом лечении применяют:
- методики, купирующие воспаление: электрофорез, магнитотерапия, УВЧ-терапия;
- методики, способствующие регенерации тканей: лазеротерапия, грязелечение.
Новокаиновая блокада[1][2]
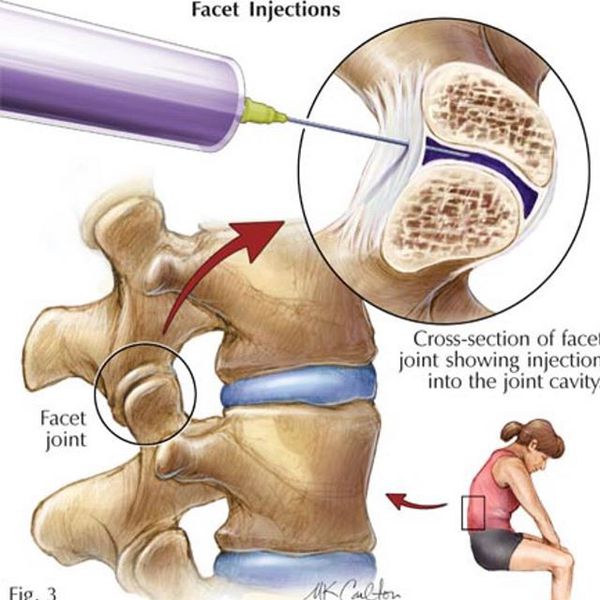
Является способом купирования острой боли за счёт доставки лекарственного вещества непосредственно к её очагу. Проводится врачом-неврологом в медицинском учреждении (не на дому!) после специального курса обучения. Лекарственным веществом может выступать раствор Новокаина 0,5% или раствора Лидокаина 2%. Также можно добавить растворы витаминов или гормонов. Состав вводимого вещества подбирает доктор в соответствии с клиническими показаниями в отсутствии противопоказаний к вводимым препаратам. Следует учесть, что врач-невролог не должен вводить вещество в межпозвонковые суставы, эту процедуру могут проводить только врачи-нейрохирурги.
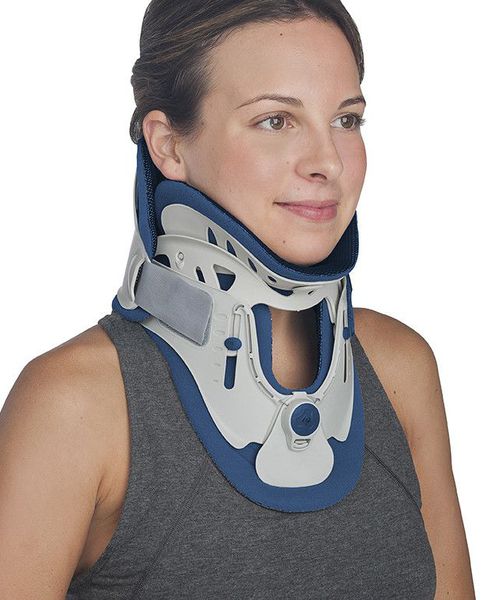
Иммобилизация позвоночника.[2][3][5]
Является одним из первых средств помощи при обострении. Осуществляется специальным воротником, ограничивающим подвижность. Назначается только врачом, подбирается строго индивидуально по размерам шеи. Рекомендовано подбор проводить в специализированных ортопедических салонах. Режим ношения воротника также рекомендуется в зависимости от причины, вызвавшей обострение.
Мануальная терапия.[3][5]
Является средством мобилизации позвонков. Запрещено выполнять в острый период травмы. Выполняется мануальным терапевтом по рекомендации невролога после осмотра.
Лечебная гимнастика.[3]
Является одним из самых эффективных средств профилактики и лечения. Курс разрабатывается для пациента в зависимости от причины, вызвавшей нестабильность, а также состояния позвоночника. Цель гимнастики — это укрепления мышечной ткани (связок и мышц). Если гимнастика проводится после травмы или оперативного вмешательства, то проводится только под контролем врача-невролога или инструктора-методиста в кабинете ЛФК. После обучения курс проводится дома самостоятельно.
Рефлексотерапия, в частности акупунктура.
Является средством купирования боли, восстановления мышечной и нервной ткани, лечения сопутствующих симптомов: улучшение кровообращения, улучшение сна. Выполняется только врачом-рефлексотерапевтом при помощи специальных игл.
Хирургическое лечение.[1][5]
Является редкой практикой. Выполняется в детском возрасте в случае доказанных аномалий строения. Во взрослой практике чаще выполняется операция «спондилодез». Она заключается в имплантации конструкции из металлических пластин и фиксирующих элементов. Её задача — препятствовать избыточной подвижности позвоночника. Операция применяется после травм, дискотомий и ламинэктомий. Последние две проводятся при грыжах позвоночника.
Прогноз. Профилактика
- Здоровый рацион. Включает в себя приём адекватного количества чистой воды, из расчета 40 мл на 1 кг массы тела. Также получение необходимых микроэлементов и витаминов. В настоящее время существует множество анализов для выявления патологий обмена веществ.
- Регулярная тренировка мышц. Большинство людей не имеют возможности заниматься в спортзале или дома каждый день, но этого и не требуется. Для укрепления мышц и связок достаточно заниматься 2 раза в неделю по 15-20 минут.
- Наблюдение врача при занятиях спортом. Перед тем, как идти в спортзал и заниматься под руководством тренера, необходимо пройти минимум обследований для минимизации возможных рисков. В спортзале Вас никто обследовать не станет, а тренер — не врач!
- Своевременное обращение к доктору. При жалобах на боль в шее необходимо обратиться к врачу-неврологу, который после осмотра назначит дообследование и распишет курс лечения и профилактики.
- Производственная гимнастика и удобное рабочее место. Следует правильно подбирать стол и стул, расставлять мебель в кабинете, чтобы максимально снизить риски травмы и перенагрузки шейного отдела позвоночника.[2][3]
- Подбор правильного матраса и подушки для сна. Матрас должен быть жёстким или средней жесткости. Кровать для сна — с приподнятым головным краем на 4-5 см. Подушка — мягкой и невысокой, чтобы концы можно было уложить на плечи и таким образом зафиксировать голову. Спать следует на спине.[2]
- Избегание ситуаций, где возможны травмы шеи. Бережно относитесь к своему организму. Лучше избежать чего-то, ведь адреналин можно получить и другим способом.
Нестабильность позвонков – состояние, связанное с патологической подвижностью позвонков, результат недостаточности или нарушения функций связочного аппарата, дистрофически-дегенеративных заболеваний тел позвонков и межпозвоночных дисков.
Другими словами, это повышенная подвижность одного или нескольких отделов позвоночника или его отдельных сегментов. Лечение нестабильности позвонков может быть консервативным и оперативным.
Содержание
- 1 Виды и причины болезни позвонков
- 2 Симптомы травм позвонков
- 3 Диагностика на нестабильность позвонков в СПБ
- 4 Лечение нестабильности позвонков
- 5 Профилактика, прогнозы и методы
Виды и причины болезни позвонков
Разделяют нестабильность шейного, грудного и поясничного отделов позвоночника. Наиболее подвержены данной патологии шейный и поясничный отделы.
По причинам повышенной подвижности выделяют следующие формы патологии:
- Дегенеративная — связана с дистрофически-дегенеративными изменениями позвонков и межпозвоночных дисков. Нарушение трофики диска приводит к разрушению фиброзного кольца и снижению способности диска к фиксации. К этому могут приводить спондилез, спондилоартроз, остеохондроз, протрузии и грыжи межпозвоночных дисков.
- Посттравматическая – возникает как результат травм костно-связочного аппарата позвоночника. Травмы могут быть компрессионного (направление силы травматизации вдоль оси позвонка), разгибательного и сгибательного (резкий рывок головой при автомобильной аварии) характера.
- Послеоперационная – как результат повреждения позвонков во время хирургического вмешательства. Перераспределение нагрузки ведет к увеличению давления на межпозвоночный диск и тела позвонков.
- Диспластическая — связана с аномалиями развития костно-связочного аппарата позвоночника. Диспластические изменения могут проявляться во всех структурах позвоночника. Данный вид нестабильности часто развивается параллельно с другими типами аномалий: нарушение прикуса, готическое небо, асимметричность костей лицевого черепа, плеч, лопаток, нестабильность больших и малых суставов конечностей, плоскостопие.
Симптомы травм позвонков
Основной симптом — боль, которая возникает в месте смещения позвонков и может усиливаться при физической нагрузке, наклонах и поворотах туловища. Также больные жалуются на дискомфорт, тяжесть в области поражения, напряжение мышц (мышечно-тонический синдром возникает рефлекторно как результат раздражения нервных корешков), щелчки или хруст позвоночника при движении.
При поражении шейных позвонков возможны головокружения, мигрени, тошнота, нарушения зрения, онемение и слабость верхних конечностей, чувство ползания мурашек.
При поражении грудного отдела возникают межреберные невралгии, чувство нехватки воздуха. Если задействован поясничный отдел беспокоит боль в ягодицах, нижних конечностях, чувство онемения и слабости мышц нижних конечностей.
Диагностика на нестабильность позвонков в СПБ
Первым шагом к постановке диагноза является сбор жалоб и анамнеза заболевания. Необходимо осмотр врача и проведение рентгенографии пораженного участка с функциональными пробами (выполняется боковая рентгенография в положении максимального сгибания и разгибания).
Для уточнения нарушений, которые привели к нестабильности позвонка, проводится магнитно-резонансная и мультиспиральная компьютерная томографии.
Лечение нестабильности позвонков
Непосредственные причины и симптомы нестабильности позвонков напрямую влияют на методы лечения. Патологию возможно устранить консервативными и оперативными методами.
К консервативной терапии относят следующие варианты:
- Противовоспалительные препараты (нестероидные противовоспалительные).
- Противоотечные препараты (венотоники, мочегонные).
- ЛФК.
- Остеопатия.
- Лечебные массажи.
- Электрофорез с карипаином.
- Паравертебральные медикаментозные блокады .
- Ношение фиксирующих корсетов и воротников.
К оперативному лечению прибегают в случаях отсутствия эффекта от консервативной терапии, при выраженных изменений позвоночника и компрессии нервных окончаний. Также к хирургическому вмешательству прибегают при послеоперационной нестабильности.
Профилактика, прогнозы и методы
К первичным методам профилактики относится изменение образа жизни, коррекция питания, внедрение физкультуры в ежедневный образ жизни. Важно регулярное посещение врачей для профилактических осмотров, а также визиты к специалистам при появлении незначительных жалоб.
Прогноз заболевания благоприятный. При своевременном обращении патология поддается лечению, восстанавливается уровень жизни и общего самочувствия.
При небрежном отношении к самому себе и своему здоровью и обращении к врачу на поздних стадиях болезни нужно помнить, что излишняя подвижность позвоночника может привести к травматизации спинного мозга, что чревато развитием параличей или нарушениями функций внутренних органов.
Группа заболеваний:
Заболевания позвоночника
Нестабильность шейного отдела позвоночника: симптомы и лечение шейных позвонков
Нестабильность шейных позвонков — это излишняя подвижность между двумя или несколькими позвонками. Заболевание вызывает боль в шее, напряжение мышц и сильные головные боли.
Что такое нестабильность шейного отдела позвоночника
Шейный отдел позвоночника состоит из 7 позвонков. Позвоночник сочетает две функции: мобильность и стабильность. Благодаря мобильности мы свободно сгибаем и разгибаем шею, поворачиваем головой. Стабильность позвоночника позволяет сохранять соотношение между позвонками.
Из-за травм или остеохондроза может увеличиться подвижность позвонков в шейном отделе. При этом нарушается соотношение между соседними позвонками, увеличивается амплитуда движений, возникает нестабильность шейного отдела позвоночника. Она часто сопровождается смещением позвонков. Смещение позвонков на 3-4 мм вперёд или назад считается признаком болезни.
Симптомы
Нестабильность шейного отдела позвоночника вызывает боль в шее, которая усиливается при физической нагрузке. Появляется дискомфорт даже при небольшом движении шеей. Тонус мышц в шейном отделе повышается, они быстрее перенапрягаются и утомляются. Со временем мышцы шеи ослабевают, болят при прощупывании.
При сдавливании спинномозговых нервов возникают головные боли, головокружение, скачки артериального давления. В тяжёлых случаях нарушается чувствительность, появляется слабость в руках и ногах, возникает частичный или полный паралич.
Чем опасна нестабильность позвонков
Нестабильность шейного отдела позвоночника ускоряет развитие остеохондроза и приводит к артрозу межпозвонковых суставов. Возникает боль в спине, которая усиливается при наклонах, поднятии тяжести.
Без лечения болезни головные боли усиливаются, у человека нарушается сон, он становится раздражительным. Ухудшается зрение и слух, появляются сонливость и вялость, нарушается координация.
В очень редких случаях с годами нестабильность позвонков восстанавливается за счёт разрастания тканей кости — остеофитов. При этом боль утихает, но теряется подвижность позвоночника.
Отзывы о лечении
Огромные слова благодарности Пронькину Сергею Ивановичу за отличные результаты лечения, внимательное и доброжелательное отношение, просветительские беседы во время лечения и объяснение причин возникновения болей в суставах. Профессионал высокого уровня! Отдельное спасибо дружной команде администраторов за четкую работу и внимание!
Диагностика
Чтобы избежать осложнений, при боли в шее обратитесь к специалисту. Симптомы нестабильности позвоночника похожи на признаки остеохондроза. Врач «Мастерской Здоровья» с помощью комплексного обследования поставит правильный диагноз. Он расспросит вас о симптомах, проведёт осмотр, определит деформацию позвоночника и ограниченность движений. Врачи наших клиник в Санкт-Петербурге используют следующие методы диагностики:
Лечение нестабильности позвоночника
Курс лечения нестабильности шейных позвонков в «Мастерской Здоровья» в Санкт-Петербурге снимает боли в шее и спине, укрепляет мышцы. Кинезиология помогает безболезненно вернуть смещённый позвонок на место. Благодаря вытяжению позвоночника по время сеансов кинезиотерапии позвонки сами по себе принимают нормальное положение. Иглорефлексотерапия снимает мышечные спазмы и боли. Гирудотерапия разгоняет кровь и способствует притоку кислорода в очаг боли.
При усиленной подвижности позвонков пациенту нужно носить мягкий или жёсткий шейный корсет. Он поддерживает голову и удерживает позвонки в естественном положении. Врач нашей клиники определит, какой корсет подойдёт пациенту, и сколько времени его нужно носить.
После окончания курса врач выдаёт пациенту методичку с упражнениями для укрепления мышц шеи и оздоровления позвоночника. Пациент бесплатно приходит на консультацию врача в течение года после окончания лечения.
Причины
- травмы после аварии, падение с высоты, подъём тяжестей;
- осложнения после операции на позвоночнике;
- аномалии развития межпозвоночных дисков;
- остеохондроз;
- возрастные изменения;
- слабый суставно-связочный аппарат.
Профилактика
Для профилактики болезни занимайтесь плаванием, фитнесом, пилатесом, йогой, укрепляйте мышцы рук и плеч. Больше ходите пешком, гуляйте на свежем воздухе. Избегайте резких движений головой. Принимайте контрастный душ — он повышает тонус мышц. При работе за компьютером держите спину прямо, опирайтесь на спинку кресла.
В процессе лечения для пациента разрабатывается индивидуальная программа упражнений для восстановления и укрепления опорно-двигательного аппарата, в т.ч. позвоночника и суставов.
Выполняемые пациентом упражнения фиксируются на видеокамеру. То есть пациент получает методическое пособие с полноценной системой физических упражнений для занятий дома.
Запишитесь на прием сегодня
Нестабильность шейного отдела
причины, симптомы, методы лечения и профилактики
Нестабильность шейного отдела — патологическая подвижность, которая развивается между двумя или больше позвонками в шейном отделе позвоночника. Причины проблемы связаны с заболеваниями, травмами и патологиями межпозвоночных дисков, тел позвонков, связок и фасеточных суставов. Лечением патологии на ранних стадиях занимаются ортопед, специалисты по лечебной физкультуре и массажу, а в запущенных случаях — хирург.
Причины нестабильности шейного отдела
- врождённая дисплазия — неправильное формирование позвоночника в период внутриутробного развития;
- перенесённая родовая травма, например, при неправильном предлежании плода, узком тазе у роженицы, осложнённых родах;
- полученные во взрослом возрасте травмы шеи, особенно опасные для пациентов со слабым мышечным корсетом шеи;
- дегенеративно-дистрофические заболевания позвоночника, например, остеохондроз;
- нарушения метаболизма, проблемы со статикой позвоночника, которые приводят к дегенерации межпозвонковых дисков;
- искривления позвоночника, затрагивающие шейный отдел;
- осложнения перенесённых операций, которые не проходят длительное время.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 26 Января 2023 года
Содержание статьи
Симптомы нестабильности шейного отдела
- Боль. В эту группу симптомов входят болевые ощущения в шее и головная боль. Как правило, они усиливаются после нагрузок, длительного нахождения в неудобном положении, сгибании и поворотах шеи.
- Мышечное напряжение. Ощущение напряжения возникает постоянно, сопровождается чувством усталости и многократно усиливается после привычных ежедневных нагрузок.
- Неврологические симптомы. Схожи с проявлениями корешковой боли и заключаются в простреливающих болях, ощущении онемения и слабости рук.
- Деформация позвоночника. Чтобы облегчить боль, пациент вынужден искать и занимать неестественное положение, поворачивать шею. Длительное пребывание в таком положении чревато изменением формы шеи, развитием и усилением кифоза.
Как диагностировать
При подозрении на мышечную нестабильность врач ЦМРТ собирает жалобы, проводит осмотр и тестирование на подвижность, рекомендует пациенту пройти аппаратную диагностику — рентгенографию, компьютерную или магнитно-резонансную томографию:
К какому врачу обратиться
При боли и дискомфорте в шее запишитесь на приём к терапевту или неврологу. При подтверждении нестабильности врач привлечёт к дальнейшему лечению специалистов по лечебному массажу и физкультуре, физиотерапевта, мануального терапевта, а при необходимости — хирурга.
Как лечить нестабильность шейного отдела
В ЦМРТ подбирают стратегию лечения с учетом степени нестабильности и выраженности симптоматики. Врач может назначить консервативное лечение или рекомендовать хирургическую стабилизацию позвонков:
Последствия
Наиболее распространенное осложнение шейной нестабильности — синдром позвоночной артерии, который чреват регулярными головными болями, частыми головокружением и шумом в ушах.
Профилактика
- Избегайте нагрузок на шею, не находитесь долго в неудобном положении;
- не допускайте переохлаждения, нахождения на сквозняках;
- подберите удобную подушку и матрас, рабочий стол и стул;
- своевременно лечите болезни позвоночника.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Информация на сайте является ознакомительной, проконсультируйтесь с лечащим врачом
Диагностику врач начинает с опроса, во время которого уточняет жалобы, информацию о хронических заболеваниях, перенесённых травмах, операциях, принимаемых препаратах. Затем специалист осматривает область шеи на предмет видимых деформаций и повреждений, пальпирует, чтобы выявить зону наибольшей болезненности. Обязательно оценивает неврологический статус. Признаки нестабильности шейного отдела позвоночника C3-C4, C1-C2 и C5-C7 достаточно специфичные, что позволяет врачу уже после первичного приёма предположить диагноз. В диагностике врачу помогают специальные тесты и инструментальные методы.
Тест Sharp-Purser
Тест помогает оценить целостность атланто-аксиального сустава и поперечной связки. Должен выполняться с крайней осторожностью. Если связка разорвана, то произойдет смещение вперёд первого позвонка относительно второго при сгибании шеи и боль уменьшится.
Техника выполнения: Пациент сидит, наклонив голову вперёд, врач кладёт ладонь одной руки на его лоб, а указательным и большим пальцами другой руки фиксирует остистый отросток второго шейного позвонка. При этом врач надавливает пациенту на лоб, отклоняя его голову кзади. Боль уменьшается — значит, тест положительный.
Вокруг этого теста разворачивается достаточно много споров среди специалистов: одни считают его высоко чувствительным, а другие говорят о его недостоверности. Согласно последним исследованиям, чувствительность этого теста оказалась недостаточной.
Тест поперечной связки на гипермобильность атланто-аксиального сочленения
При выполнении теста пациент лежит на спине, согнув шею, врач при этом давит сзади на первый шейный позвонок. О положительном тесте говорят, если у пациента появляется ощущение кома в горле, также могут появиться признаки сдавления позвоночной артерии: тошнота, головокружение, слабость в мышцах или даже потеря сознания.
Тест на сгибание верхней части шеи
Используется, чтобы оценить состояние поперечной связки. Тест считается положительным, если у пациента при сгибании шеи есть признаки разлитой боли в верхней части спины и головы.
Стресс-тест крыловидной связки с боковым сгибанием шеи и ротацией головы
Крыловидная связка участвует в сгибании и вращениях головы. Недостаточность крыловидных связок создает чрезмерную подвижность шеи.
Инструментальные методы включают: магнитно- резонансную томографию (МРТ), компьютерную томографию (КТ) или рентгенографию:
- Рентгенографию проводят с функциональными пробами, во время которых пациент располагается сначала с выпрямленной шеей, затем максимально её сгибает и разгибает. Метод достаточно хорош для визуализации костных структур, однако, имеет и свои недостатки: сложно получить снимки хорошего качества, на них не визуализируются изменения мягких тканей — связок и мышц, нередко не видны минимальные повреждения костных структур
- Компьютерная томография более надёжно исключает повреждение позвонков, позволяет провести оценку состояния костной ткани
- МРТ позволяет визуализировать не только позвонки, но и мягкие структуры шеи. На снимках можно увидеть признаки нестабильности. Но метод далеко не всегда показан пациентам, так как может приводить к гипердиагностике — выявлению случайных находок, которые порой не являются причиной появившихся жалоб
К сожалению, даже качественные изображения КТ и МРТ не всегда дают точное и достоверное представление о тяжести нарушенной биомеханики движений в шейном отделе позвоночника. Именно поэтому диагноз нестабильности шейного отдела позвоночника должен ставиться комплексно с учётом жалоб пациента, его хронических заболеваний, данных проведённых тестов. Заключения инструментальных методов являются только дополнением. В Клинике Temed врачи работают в команде, тщательно собирают анамнез и назначают только необходимые исследования.