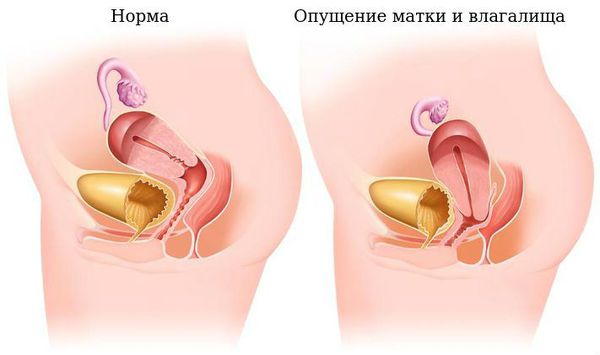
Опущение органов малого таза — патология, развивающаяся при ослаблении естественной поддержки внутренних органов. У женщин это приводит к смещению матки, мочевого пузыря, прямой кишки в полость влагалища или за его пределы. Альтернативное название патологии — пролапс органов малого таза.
По статистике, опущение органов малого таза чаще беспокоит женщин в период постменопаузы, но не исключены случаи возникновения патологии у молодых девушек. Риски увеличиваются после родов. Незначительное смещение внутренних органов диагностируется почти у 50% женщин после беременности. Из них только 10-20% обращаются к врачу с жалобами на симптомы генитального пролапса.
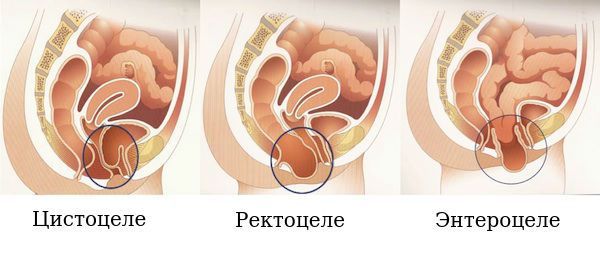
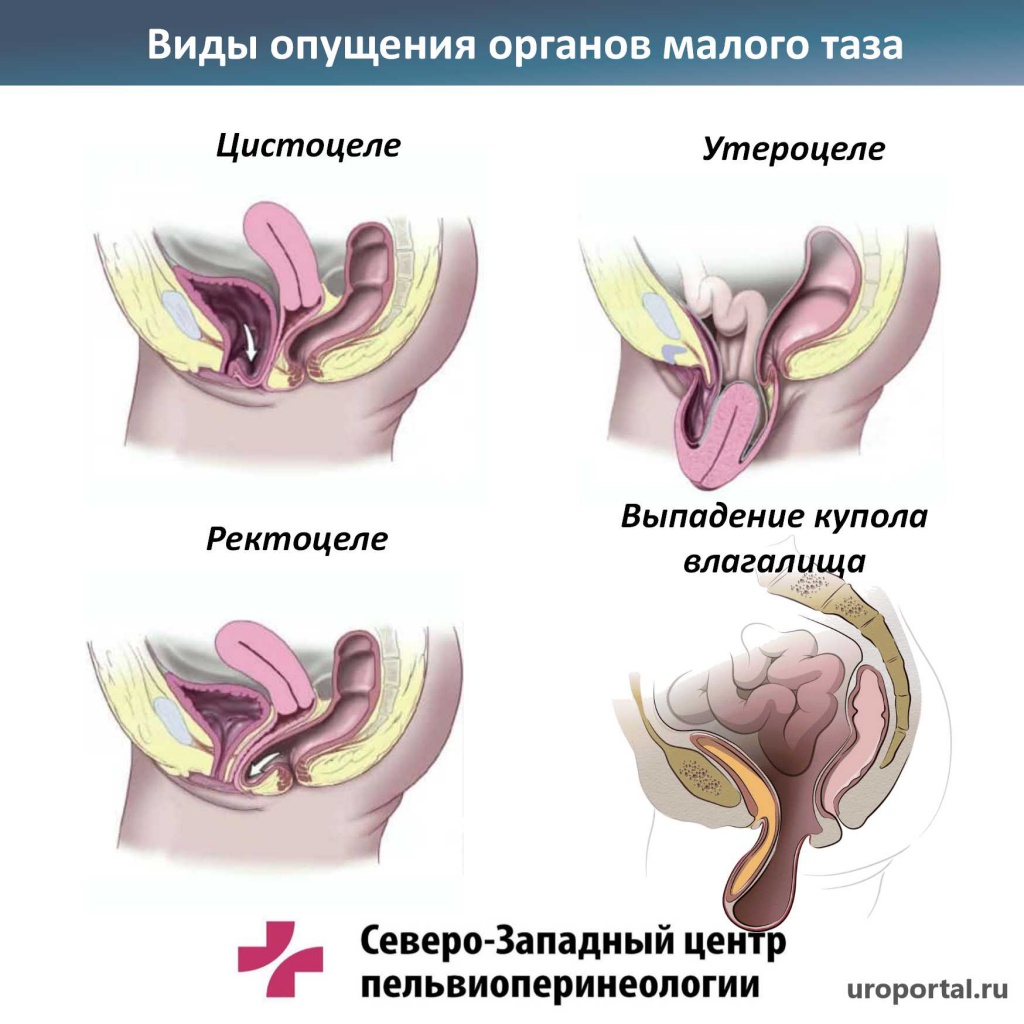
Специалисты делят опущение органов малого таза на три большие группы в зависимости от выпадающей структуры:
- Опущение матки. Смещение шейки вниз по влагалищному каналу.
- Ректоцеле. Вдавливание участков кишечника в стенку влагалища. Как правило, вовлечены прямая и ободочная кишка.
- Цистоцеле. Опущение в полость влагалища фрагмента мочевого пузыря.
У каждой формы патологии свои специфические признаки. Их интенсивность зависит от степени смещения или выпадения органов малого таза.
Симптомы опущения органов малого таза
Симптомы опущения органов малого таза зависят от органа, вовлеченного в патологический процесс. Как правило, патология диагностируется не по одному признаку, а по их комплексу.
При смещении матки у женщин наблюдаются:
- тянущие боли в нижней части живота;
- дискомфорт во время полового акта.
На ректоцеле указывают такие симптомы как:
- хронические запоры;
- необходимость сильного натуживания;
- болезненность при дефекации;
- дискомфорт в нижней части живота.
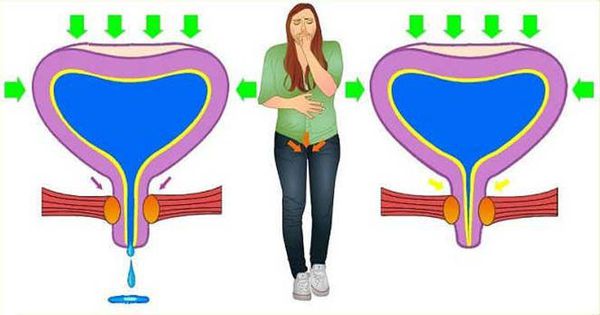
Наиболее широкий спектр признаков вызывает опущение органов малого таза, затрагивающее мочевой пузырь.
У женщин диагностируются следующие симптомы:
- частые и внезапные позывы к мочеиспусканию;
- затрудненный отток мочи;
- ощущение неполного опорожнения;
- отделение урины небольшими порциями;
- недержание при физических нагрузках, чихании, кашле.
Общий симптом для любого типа пролапса у женщин — чувство инородного предмета в зоне промежности. Именно этот признак чаще остальных становится поводом для обращения к врачу.
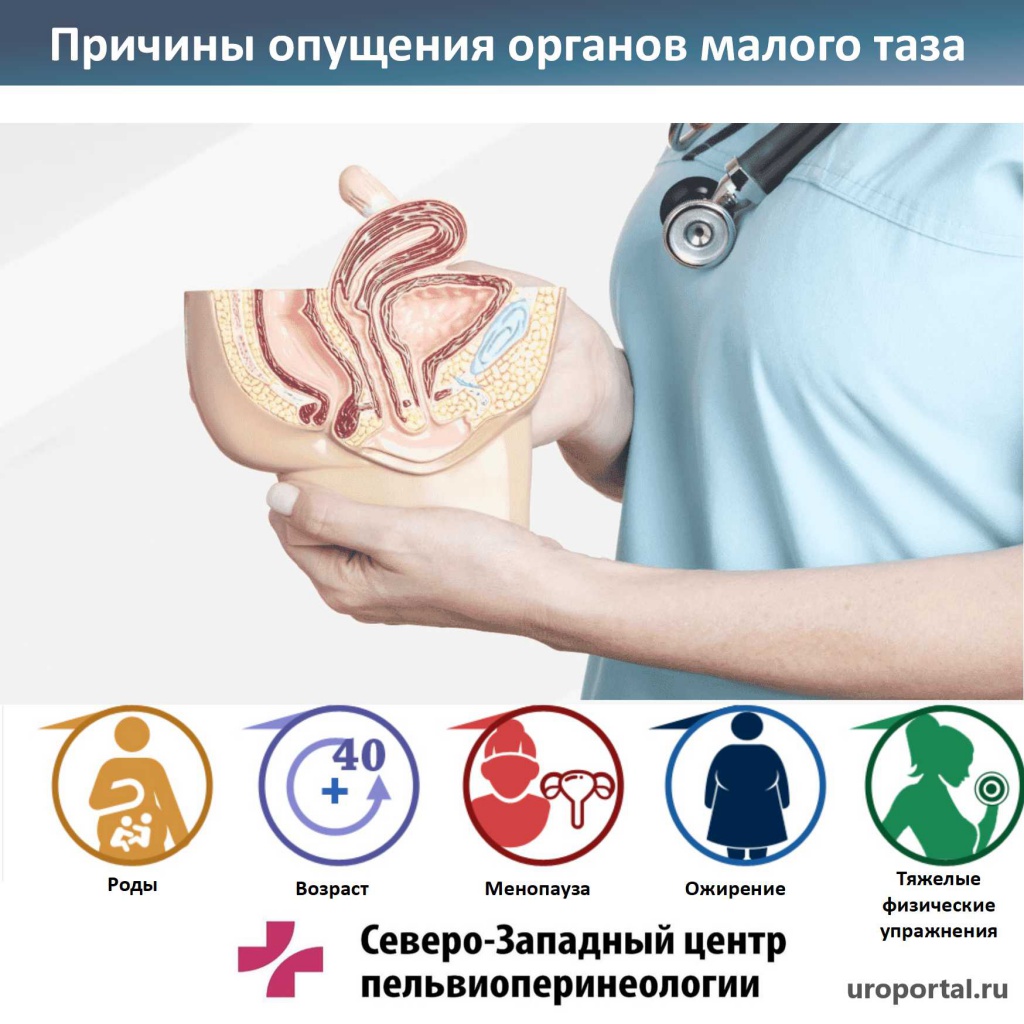
Причины пролапса у женщин
Опущение органов малого таза развивается у женщин на фоне повреждения фасций и связок. Поддерживающий аппарат не может полноценно выполнять свою функцию, из-за чего происходит смещение внутренних структур. В норме мышечные волокна окружают мочевой пузырь, матку, нижние отделы кишечника, предотвращая их деформацию и выпадение, но по ряду причин мускулатура может ослабевать.
Единую причину пролапса женских половых органов назвать сложно. Врачи предполагают, что ослабление связок и опущение органов малого таза связано с влиянием целого комплекса факторов, которые могут сочетаться друг с другом.
- Беременность. После родов состояние тазового дна и женских половых органов меняется. Все перемены связаны с прохождением ребенка по родовым путям. Связки растягиваются, но восстанавливаются не сразу. У некоторых женщин эластичность соединительной ткани не приходит в норму, поэтому развивается опущение органов малого таза. Риск пролапса после родов повышается при стремительных родах, рождении крупного ребенка, применении акушерских родовспомогательных приемов.
- Наследственный фактор. Не исключена врожденная слабость соединительных тканей. В этой ситуации опущение органов малого таза диагностируется не после родов или в период менопаузы, а до 30-40 лет.
- Сопутствующие заболевания. Вероятность пролапса женских половых органов выше, если у женщины диагностирован геморрой, патологии опорно-двигательного аппарата, варикоз. При таком сочетанном факторе необходимо комплексное лечение всех беспокоящих заболеваний. Только после окончания терапии опущение органов малого таза будет поддаваться коррекции без рецидивов.
- Физические нагрузки. Активные тренировки, подъем тяжестей, труд на ногах — все это негативно влияет на состояние мышц и связок тазового дна. Фасции ослабевают, теряют эластичность, повреждаются. Результат — выпадение или опущение органов малого таза.
- Ожирение. Пролапс может беспокоить из-за повышенного давления на связочный аппарат. Это неизбежно при наборе лишнего веса.
- Возрастные изменения. К 45-50 годам в организме женщины замедляется выработка эстрогенов. Это гормоны отвечают за эластичность и прочность связок. На фоне гормональных перестроек в период менопаузы развивается физиологическое опущение органов малого таза.
Опущение органов малого таза, сопровождающееся выраженной симптоматикой, — состояние, требующее диагностики и лечения. Все процедуры в комфортных условиях проводятся в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина.
Диагностика опущения органов малого таза
Диагностировать опущение органов малого таза в домашних условиях сложно, так как признаки могут указывать на другие заболевания, в частности, хронический запор, непроходимость кишечника, обострение цистита. Для выбора верной тактики лечения нужно обратиться к специалисту.
Чтобы выявить пролапс женских половых органов достаточно гинекологического осмотра. Для уточнения диагноза «опущение органов малого таза» врач проведет ряд дополнительных проб — попросит пациентку покашлять или потужиться. В ходе обследования выявляется степень пролапса, вовлеченные структуры тазовой области, пострадавший участок влагалища — передняя или задняя стенка.
На основании полученных данных специалист выбирает метод лечения. На принятие решения также повлияет причина патологии. К примеру, если опущение органов малого таза возникло сразу после родов и не причиняет неудобств, то допускается выжидательная тактика. Если же признаки смещения выражены ярко, необходимо лечение.
Тактика терапии
Опущение органов малого таза протекает индивидуально у каждой женщины, поэтому при выборе метода лечения важен индивидуальный подход. Такого принципа придерживаются врачи в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина, где прием ведут специалисты с высшей категорией.
Опущение органов малого таза корректируется двумя способами — консервативным и хирургическим. Первый вариант предполагает лечение без операции. Он применяется в нескольких случаях:
- если опущение органов малого таза не причиняет дискомфорта;
- при 1-2 стадиях пролапса без признаков выпадения;
- в молодом возрасте;
- при наличии противопоказаний к хирургическому лечению — тяжелом состоянии, патологиях сердца, нарушениях кровообращения.
Консервативная терапия подразумевает установку урогинекологического пессария — силиконового изделия, фиксирующего связки, мочевой пузырь, матку в анатомически правильном положении. Пессарий поддерживает стенки влагалища и шейку матки, предотвращает самопроизвольное мочеиспускание при чихании и кашле, устраняет дискомфорт, который вызывает опущение органов малого таза.
Дополнительно при пролапсе 1-2 степени врач может порекомендовать гимнастику для укрепления мускулатуры тазового дна. Хороших результатов позволяют добиться БОС-терапия и упражнения Кегеля, но важно понимать, что консервативное лечение не устраняет проблему полностью, а лишь предотвращает ее быстрое прогрессирование и избавляет от неприятных симптомов. Чтобы полностью вылечить опущение органов малого таза требуется хирургическое вмешательство.
Консервативный подход к лечению предполагает коррекцию образа жизни. Опущение органов малого таза не будет беспокоить, если устранить провоцирующие патологию факторы. В первую очередь необходимо отказаться от непосильного физического труда и интенсивных тренировок. Потребуется контроль массы тела, чтобы не допустить ожирения.
При пролапсе 3-4 стадии с выпадением и ярко выраженными симптомами показано оперативное лечение. Опущение органов малого таза корректируется при помощи методик реконструкции тазового дна. Это минимально инвазивная органосохраняющая операция с доступом через влагалище. Плюс лечения — надежная фиксация структур малого таза, кишечника, мочевого пузыря в анатомически правильном положении.
В НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина проводятся операции методом лапароскопической сакрокольпопексии, а также коррекция при помощи установки сетчатых имплантов, заменяющих естественные соединительные ткани. Если у женщины диагностировано опущение органов малого таза, методика выбирается консилиумом врачей. При своевременном обращении специалисты дают благоприятный прогноз.
Симптомы

- Связанные с опущением мочевого пузыря: Затруднённое мочеиспускание, чувство неполного опорожнения мочевого пузыря, учащённое мочеиспускание, мочеиспускание небольшими порциями, резкие (императивные) позывы на мочеиспускание, потерю мочи на фоне физической нагрузки или при императивных позывах
- Связанные с опущением прямой кишки: затруднённая дефекация, необходимость помогать рукой (надавливать на опустившиеся стенки влагалища) при дефекации.
- Связанные с опущением матки: тянущие боли внизу живота, дискомфорт при половом контакте.
Вместе с тем основным симптомом характерным для всех больных и приводящим их к врачу, является чувство инородного тела во влагалище. Более того у большинства пациенток имеется нарушение поддержки сразу нескольких органов, в связи с чем клиническая картина может быть более многогранной, чем описано выше.
|
|
Задать вопрос |
Причины
Главной причиной опущения тазовых органов является повреждение поддерживающего аппарата тазового дна. Основными элементами последнего являются связки и фасции, которые оплетают органы малого таза и фиксируют (подвешивают) их к стенкам таза. Это можно сравнить со стропами парашюта. В качестве опоры для связок и фасций выступают мышцы таза и промежность.
- Беременность и роды. В этот период происходит изменение качественного состава тканей тазового дна – они становятся более эластичными и растяжимыми. У части пациентов, к сожалению, восстановления прежних свойств связок и фасций не происходит. С другой стороны, во время родов часть фасций, связок и мышц повреждается. Это особенно актуально в случае осложнённых родов (крупный плод, стремительные роды, эпизиотомия (разрез промежности), использование во время родов акушерских щипцов, вакуума и т.д.).
- Тяжёлая физическая работа. Здесь развивается процесс аналогичный родам – поддерживающие структуры таза просто не выдерживают нагрузок и рвутся.
- Хронические запоры, болезни органов дыхания (сопровождающиеся постоянным кашлем). Сюда же можно отнести ожирение, что также сопровождается повышенными нагрузками на связочный аппарат тазового дна.
- Конечно, свой вклад вносит и наследственная слабость соединительной ткани. Часто у таких женщин есть такие сопутствующие заболевания как геморрой, варикозная болезнь нижних конечностей, патология опорно-двигательного аппарата.
|
Большая часть пациенток получает помощь бесплатно (без скрытых доплат за «сеточки» и пр.) в рамках обязательного медицинского страхования (по полису ОМС). |
Заявка на лечение по ОМС |
Диагностика
Также определяется степень опущения: в случае, если опустившиеся органы не выходят за пределы влагалища, то это 1 или 2 степень; если же это случилось, то 3 или 4 степень (при полном выпадении стенок влагалища). К сожалению, врачи, не занимающиеся лечением данных больных, часто некорректно оценивают степень заболевания и неверно определяют те отделы тазового дна, которые в него вовлечены. В большинстве своем именно с ошибками на этапе диагностики связаны проблемы в лечении данной категории больных.
Лечение
Лечение пролапса тазовых органов, пожалуй, самый сложный вопрос. Первое, лечить заболевание необходимо только при наличии жалоб. Второе, и самое главное ведение каждой больной должно быть строго индивидуальным. Все виды лечения пролапса тазовых органов можно разделить на консервативные и хирургические.
Первый вариант лечения может быть полезен при начальных стадиях (1-2) пролапса, для молодых пациенток или когда оперативное лечение по каким-либо причинам (тяжёлое состояние больной или нежелание пациентки оперироваться) выполнить невозможно. Среди нехирургических методов наиболее актуальные следующие: тренировка мышц тазового дна (упражнения Кегеля или БОС – терапия) и пессарии. К сожалению, данные методы чаще всего позволяют лишь затормозить прогрессирование заболевания.
Операция
Конечно, они не заменят повреждённые связки и фасции. Хирургическое лечение при выраженных формах пролапса являются единственным действенным методом лечения. Наиболее популярными, изученными и естественными выглядят операции, выполняемые через влагалище. В этом случае есть возможность восстановить все отделы тазового дна и добиться прекрасного косметического результата с минимальными рисками для пациента.
На современном этапе развития медицины широкое распространение получили так называемые гибридные методики, которые позволяют восстановить естественную анатомию тазового дна за счёт сочетания органосохраняющих методик, максимального использования собственных тканей больной и точечном/целевом применении синтетических материалов в наиболее загруженных зонах.
Давление, боли внизу живота и области спины, частые воспаления и рецидивирующие инфекции мочевыводящих путей – это симптомы пролапса репродуктивных органов. Опущение половых органов вызвано растяжением мышц, поддерживающих влагалище, прямую кишку и мочевой пузырь, что чаще всего происходит после родов.
Как лечится опущение матки? Является ли операция единственным выходом? Консультация онлайн ведущего хирурга по интимной пластике Иванова А.В. бесплатно!
Методы лечения пролапса тазовых органов
При неприятных симптомах обратитесь к гинекологу. Это важно, ведь до того, как болезнь разовьется, ее можно лечить без хирургического вмешательства, используя гормоны, специальные упражнения или пессарий. Если симптомы протекают тяжело и опущение органов малого таза сопровождается недержанием мочи, образовались дивертикулы – необходимо хирургическое лечение. Способ проведения процедуры зависит от серьезности состояния.
Операция и консультация за один день для не проживающих в Санкт-Петербурге!
Таблица 1. Ключевые моменты лечения ПТО
| Консервативное лечение | Хирургическое лечение |
|
Хирургическое вмешательство следует проводить только больным с симптомами и пациентам, кого беспокоит пролапс.
Разновидность вмешательств: Верхний вагинальный пролапс:
Пролапс передней стенки:
Пролапс задней стенки:
|
Консервативная терапия при пролапсе тазовых органов
Консервативные варианты лечения включают:
- реабилитацию тазового дна;
- установку пессария;
- клиническое наблюдение;
- уменьшение известных факторов риска – ожирение, курение и хронические запоры;
- пальцевую поддержку во время дефекации (давление на заднюю стенку влагалища или промежность).
Консультация врача по безоперационной интимной пластике — 2000 рублей. Стоимость процедуры — от 4500 рублей.
Таблица 2. Характеристика рекомендаций по лечению
| Убедительность рекомендации | Описание степени рекомендации | Формулировка |
| А | Настоятельная рекомендация, обязательная | должен/не должен |
| В | Рекомендация, относительно обязательная | следует/не следует |
| С | Открытая рекомендация, не обязывающая | может/не может |
Наблюдение
| Рекомендация, основанная на фактических данных | |
| Уровень доказательности 3 | Уровень рекомендации С |
| Поскольку есть данные о регрессии пролапса без терапии, в качестве варианта должно быть рассмотрено наблюдение. |
Гормональная терапия
Гормональная терапия бывает системная (прием внутрь, парентерально) и местная. ЗГТ специально для лечения любого типа выпадения органов таза не назначается. Применяется по другим показаниям (истощение яичников, климакс, остеопороз после менопаузы).
| Рекомендация, основанная на фактических данных | |
| Уровень доказательности 2 | Уровень рекомендации В |
| Системная заместительная гормональная терапия не оказывает благотворного влияния на функцию тазового дна и не должна назначаться специально для лечения пролапса или недержания мочи. |
Эстрогены в основном применяют местно, предпочтение отдается кремам.
| Рекомендация, основанная на фактических данных | |
| Уровень доказательности 2 | Уровень рекомендации В |
| Применение местных эстрогенов интравагинально – признанный метод лечения сухости и раздражения влагалища (например, для лечения симптомов атрофического вагинита) и имеет важное значение в терапии пессариями для предотвращения местных поражений, кровотечения и некроза. |
Тренировка мышц тазового дна
Исследования показали, что целенаправленная тренировка мышц тазового дна может уменьшить симптомы, снизить степень пролапса и предотвратить прогрессирование.
Исследования также продемонстрировали улучшение сопутствующего стрессового недержания мочи после тренировки мышц тазового дна. Однако следует отметить, что в этих исследованиях правильное сокращение тазового дна определялось физиотерапевтом посредством пальпации. Затем назначалась индивидуальная и целенаправленная тренировка мускулатуры тазового дна. Ее не следует приравнивать к неспецифическим упражнениям для тазового дна, часто выполняемым самостоятельно.
| Рекомендация, основанная на фактических данных | |
| Уровень доказательности 1 | Уровень рекомендации В |
| Целенаправленная тренировка мышц тазового дна (примечание: не гимнастические упражнения) должна быть обязательно предложена пациентам с более низкими стадиями пролапса (стадии I и II) для уменьшения симптомов и сопутствующего стрессового недержания мочи. |
| Рекомендация, основанная на фактических данных | |
| Уровень доказательности 3 | Уровень рекомендации С |
| Можно рассмотреть сопутствующую до и послеоперационную реабилитацию тазового дна, однако результаты, представленные в исследованиях, значительно различаются. |
Применение пессариев
Пессарии – специальные приспособления, вводятся во влагалище для восстановления нормальной анатомии таза и уменьшения симптомов пролапса. В основном изготовлены из медицинского силикона. Две трети пациентов с пролапсом тазовых органов изначально выбирают лечение с помощью пессария, до 77% продолжают использование пессария через год.
Достоинства. Пессарии подходят для всех стадий пролапса, они могут предотвратить прогрессирование пролапса и предотвратить или отсрочить необходимость хирургического вмешательства. Кроме того, есть пессарии для лечения недержания мочи, они имеют выступ для закрытия уретры для устранения подтекания при напряжении.
| Рекомендация, основанная на фактических данных | |
| Уровень доказательности 2 | Уровень рекомендации В |
| Пессариотерапия – хороший консервативный вариант, следует предлагать пациентам. Правда, до сих пор нет точных рекомендаций, какой именно пессарий наиболее подходит для каждого типа пролапса. |
Недостатки. Использование пессария ограничено у пациентов с деменцией или тазовой болью. Женщинам часто требуется введение устройства гинекологом.
Пессарии не следует назначать пациенткам, не соблюдающим инструкции по уходу или последующему наблюдению, потому что в результате пренебрежения правил могут возникнуть серьезные осложнения – эрозия в мочевом пузыре или прямой кишке.
Выбор урогинекологического пессария. Пессарии бывают поддерживающими и заполняющими, занимающими пространство. Поддерживающие не мешают интимной жизни и вызывают меньше выделений и раздражения по сравнению с объемными.
При ПТО наиболее часто используется кольцевой, за ним следуют чашечные, объемные пессарии Gellhorn и кубические. Последние применяют при более запущенной стадии. Однако, по результатам опроса пациенток, различий между кольцевыми и пессариями Геллхорна не установлено (данные единственного рандомизированного контролируемое исследование PESSRI). Самое главное – правильный подбор гинекологом с помощью адаптационных колец.
Установка пессария. Самостоятельно, успешно меняют пессарий более 85% пациенток. Факторы риска неудачи установки: короткая длина влагалища, широкое входное отверстие во влагалище (более четырех пальцев) и гистерэктомия в анамнезе.
Выбор наилучшего варианта осуществляется методом проб. Большинство специалистов сначала пробуют пессарий-кольцо. Кольцевой пессарий для введения складывается пополам, он должен помещаться между лобковым симфизом и задним сводом влагалища, при этом оставаться выше входа при натуживании. Во время подбора нужно походить, посидеть, чтобы оценить комфорт и удержание.
После выбора подходящей модели, женщине нужно предоставить инструкции по введению, удалению и очистке. На прием необходимо прийти через 1-2 недели после установки пессария, чтобы оценить удовлетворенность устройством, улучшение симптомов. Кратность последующих консультаций устанавливается индивидуально. Часто рекомендуется приходить каждые 3 месяца для удаления пессария, очистки и осмотра. Иногда разрешается посещения раз в год.
Осложнения. Наиболее частые осложнения – выделения из влагалища, раздражение, изъязвление, кровотечение, боль и неприятный запах. Бактериальный вагиноз встречается у 30%, чаще встречается при редком удалении пессария. Изъязвление влагалища и кровотечение чаще возникают у женщин в постменопаузе.
Для лечения и профилактики язв, раздражения влагалища обычно назначаются эстрогены интравагинально.
В случаях с вагинальным кровотечением и интактной маткой без явных изъязвлений требуется дальнейшее обследование на предмет патологии эндометрия.
Полная стоимость комплексной пластики влагалища (вагинопластика, кольпорафия, кольпоперинеолеваторопластика, мышцы, вход, стенки) — 84000 рублей. Дополнительная передняя пластика собственными тканями (при необходимости) — 20000 рублей. Включены все расходы!
Продолжение статьи
- Пролапс матки — причины и симптомы.
- Диагностика пролапса матки.
- Лечение пролапса тазовых органов.
- Рекомендации по консервативному лечению ПТО.
- Рекомендации по хирургическому лечению ПТО.
Дата публикации 19 марта 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Опущение влагалища (пролапс) — это патологическое изменение положения отдельных половых органов у женщины из-за нарушения функции связочного аппарата и поддерживающих структур.
Клинически это проявляется нарушением нормального анатомического взаимоотношения мочевого пузыря и матки, влагалища и прямой кишки, иногда даже кишечника, а также смещением этих органов вниз и за пределы входа во влагалище.
Частота встречаемости пролапса половых органов среди всех гинекологических заболеваний, по данным различных авторов, варьирует от 15 до 30 % [1]. Причем половина женщин, имеющих подобные проблемы, пожилого и старческого возраста. Это связано с возрастными изменениями в половых органах. И очень часто женщину ничего не беспокоит, эти изменения замечает только врач на приёме.
Причины заболевания
Опущение влагалища — многофакторная проблема. По мнению некоторых авторов [10], все факторы риска делятся на четыре группы: предрасполагающие, инициирующие (т. е. пусковые), способствующие и декомпенсирующие (окончательно нарушающие функцию органов).
Предрасполагающие факторы:
- Слабость соединительной ткани — врождённый наследственный дефект соединительной ткани, при котором нарушен синтез коллагена, необходимого для её прочности и эластичности. В этом случае наблюдается очень быстрое опущение и выпадение половых органов в молодом возрасте уже после первых родов.
Провоцирующие факторы:
- Тяжёлые роды: плод с большой массой, быстрые роды (длительность родовой деятельности у первородящих менее 6 часов, у повторнородящих — менее 4 часов), многократные роды, акушерские пособия в родах (ручные манипуляции, которые проводятся акушером для защиты промежности, профилактики травм плода и ускорения окончания родов) [4][11][12]. Стоит учитывать, что у беременных нарушается обмен веществ в соединительной ткани за счёт увеличения синтеза релаксина и простагландинов, которые расслабляют мышцы тазового дня [5].
- Операции на органах малого таза. Например, если не зафиксировать купол влагалища при гистерэктомии (удалении матки), нарушается расположение связочного аппарата, что приводит к повреждению тканей во время операции.
Способствующие факторы:
- Все состояния, связанные с повышенным внутрибрюшным давлением: запоры, повышенное газообразование, тяжёлая физическая работа, поднятие и ношение тяжестей, длительная работа в положении стоя, частые простудные заболевания с надсадным кашлем, новообразования в брюшной полости или в органах половой системы, которые своим объёмом давят на нижележащие отделы и ткани.
Декомпенсирующие факторы:
- Возрастные изменения тканей (в том числе и связок): истончение мышц влагалища, рыхлые компоненты соединительной ткани, снижение уровня женских половых гормонов — эстрогенов.
- Истощение (снижение массы тела ниже нормы вследствие диет, усиленных физических нагрузок, длительных или тяжёлых заболеваний других органов) в репродуктивном, пременопаузальном, менопаузальном или постменопаузальном возрасте.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы опущении влагалища
Основываясь на данных некоторых авторов, от 2,9 % до 53 % женщин отмечают различные жалобы, связанные с опущением влагалища [9][10]. Однако в большинстве случаев опущение половых органов не сопровождается какими-либо симптомами. Жалобы, как правило, возникают с возрастом и проявляются в виде ощущения выпадающих стенок влагалища либо недержания мочи [8].
Жалобы могут быть со стороны половой, мочевой и пищеварительной систем, также возможны нарушения сексуальной сферы. Поэтому пациентки с симптомами могут обращаться к разным специалистам: урологам, проктологам и даже сексологам.
Симптомы подразделяются на несколько групп:
- Жалобы со стороны влагалища: женщина ощущает тяжесть или выпячивание во влагалище.
- Жалобы со стороны мочевой системы:
- неконтролируемые подтекания мочи при внезапном позыве к мочеиспусканию;
- необходимость просыпаться ночью от желания помочиться (более одного раза);
- потребность в многократном мочеиспускании в течение дня: более восьми раз днём (может доходить до 10-15 раз за час);
- отдельный симптом — стрессовое недержание мочи (неспособность удержать мочеиспускание при смехе и кашле, занятии спортом, натуживании).
- Жалобы со стороны желудочно-кишечного тракта:
- запоры;
- невозможность удержать газы;
- ощущение женщиной неполного опорожнения кишечника, необходимость в ручной помощи для опорожнения прямой кишки.
- Нарушение сексуальной функции:
- ощущение «хлюпающих звуков»;
- сухость или жжение при половом контакте;
- снижение или исчезновение желания жить половой жизнью.
Кроме того, наблюдаются дополнительные жалобы на тяжести и боль внизу живота, поясничной и крестцовой областях.
Патогенез опущении влагалища
В основе развития пролапса лежит частичная или полная утрата мочеполовыми органами полноценных связей с костными и фасциальными структурами таза, а также неполноценность мышц тазового дна в результате вторичных дефектов связочного аппарата (посттравматические, менопаузальные изменения соединительной ткани) [5].
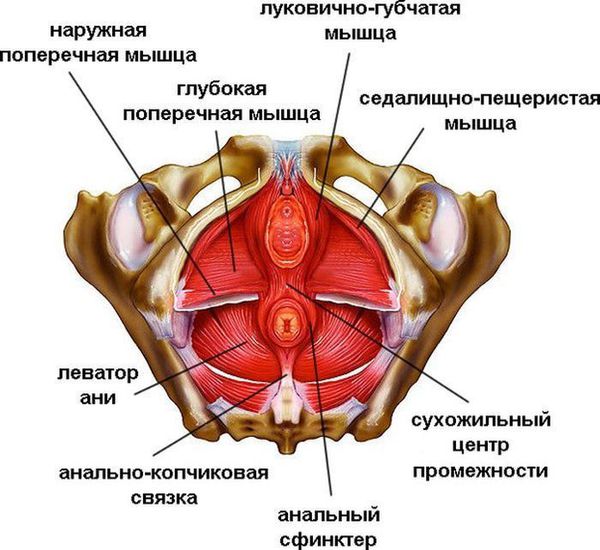
Тазовое дно у женщин состоит из мышц и связок, их функция — поддерживать в подвешенном положении органы половой системы, мочевой пузырь и самый дальний отдел толстой кишки. Под действием вышеизложенных факторов происходит повышение внутрибрюшного давления и выдавливание органов таза вниз, где органы попадают в так называемый грыжевой мешок. Таким образом нарушается их нормальное расположение относительно друг друга.
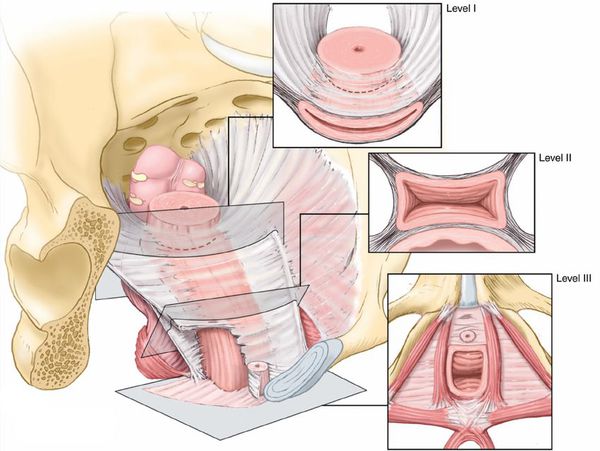
Подвешивающий и поддерживающий комплекс тазового дна, по данным американского доктора Джона Оливера ДеЛэнси и соавторов, состоит из трёх уровней [3].
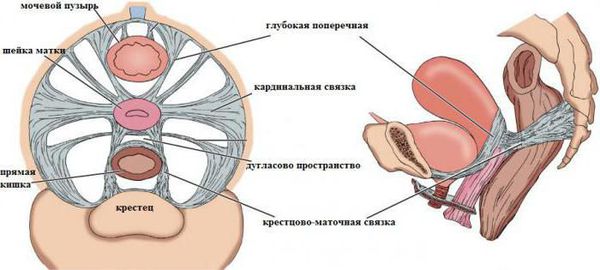
- Первый уровень (самый верхний) — это кардинальная связка матки и пубоцервикальная фасция, которые прикрепляют шейку матки и своды влагалища к крестцу и боковым стенкам таза. Если нарушается их поддерживающая функция, опускается как матка, так и верхняя треть влагалища, и его купол. Такое состояние может наблюдаться после удаления матки в связи с некоторыми патологическими состояниями: множественная миома матки, миома с большим узлом, миома в сочетании с эндометриозом матки (аденомиозом), злокачественные заболевания шейки или тела матки.
- Второй уровень (средний) поддерживает среднюю часть влагалища. Это комплекс из пубоуретральных и уретротазовых связок, фасции сухожильной дуги таза, периуретральной, перивезикальной, ректовагинальной фасции, покрывающей мышцу, которая поднимает задний проход. В результате нарушения поддержки на этом уровне развиваются цистоцеле (выпадение части мочевого пузыря), уретроцеле (опущение и выбухание стенки уретры), ректоцеле (опущение и выпадение передней стенки прямой кишки), энтероцеле (опущение заднего свода влагалища), а также недержание мочи при напряжении.
- Третий уровень — самая нижняя поддержка, состоящая из наружной уретральной связки, мочеполовой диафрагмы, которые подвешивают нижнюю часть влагалища. При проблеме на этом уровне возникает опущение и выпадение передней стенки прямой кишки в её нижнем отделе и недержание мочи при напряжении.
Влагалищные мышцы участвуют в зачатии, вынашивании ребёнка, в процессе родов. От их состояния сильно зависит прохождение плода по родовому каналу. При беременности отмечается утолщение мышечного слоя, усиление растяжимости и эластичности мышц [1][4][5][11].
Классификация и стадии развития опущении влагалища
Существует несколько классификаций пролапса тазовых органов.
По анатомическим областям иногда применяется данная классификация:
- опущение передней стенки влагалища и/или части мочевого пузыря — цистоцеле;
- опущение задней стенки влагалища и/или передней стенки прямой кишки — ректоцеле;
- опущение заднего свода влагалища — энтероцеле;
- неполное выпадение матки: шейка матки доходит до половой щели или выходит наружу, при этом тело матки полностью находится во влагалище;
- полное выпадение матки: вся матка находится за пределами половой щели. Может быть вправляемым или невправляемым [2].
Классификация по Baden и Walker (1992) основана на определении расстояния между опущенным органом и девственной плевой во время натуживания (проба Вальсальвы). В ней различают 4 степени опущения.
- 1 степень — органы опущены на половину расстояния до девственной плевы;
- 2 степень — опущение до девственной плевы;
- 3 степень — органы опущены ниже девственной плевы на половину расстояния до девственной плевы;
- 4 степень — полное выпадение.
В настоящее время преимущество имеет Международная классификация по системе POP-Q (Pelvic Organ Prolapse Quantification) [13][14]. В зависимости от расположения самой первой срединной точки, выступающей во влагалище, различают 4 стадии.
- 1 стадия — опущение дистального компонента более чем на 1 см выше уровня девственной плевы;
- 2 стадия — опущение на расстояние менее 1 см выше и не более 1 см ниже девственной плевы;
- 3 стадия — опущение на расстояние ниже 1 см от уровня девственной плевы, но менее 2 см от общей длины влагалища;
- 4 стадия — полный выворот влагалища, ведущая точка пролапса на расстоянии ≥ всей длины влагалища.
Для практических целей врачи применяют МКБ-10 (международную классификацию болезней), где заболевания органов и систем обозначаются алфавитно-цифровым значением в диагнозе пациента. В ней опущение влагалища и его осложнения находятся в рубрике N 81. Например, без осложнений опущение влагалища классифицируется как N 81.2 — неполное выпадение матки и влагалища. А одно из осложнений — полное выпадение матки и влагалища — имеет код N 81.3.
Осложнения опущении влагалища
Недержание мочи и кала. В зависимости от степени опущения стенок влагалища они могут быть как симптомами, так и осложнениями.
Полное выпадение матки – состояние, когда матка с шейкой выходит за пределы половой щели. Женщина при этом ощущает выбухание или даже наличие инородного тела ниже половой щели, мешающего ходить, сидеть и мочиться. Иногда возможно вправить выпавшую матку обратно, но в последующем произойдёт повторное выпадение, а иногда вправить матку невозможно.
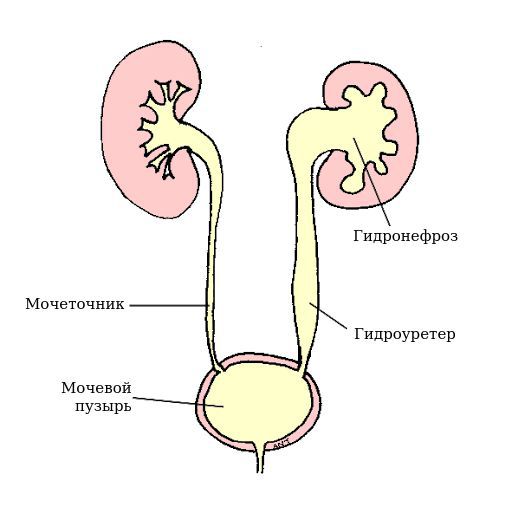
Длительный застой мочи в мочевыводящих путях и затем присоединение микробного воспаления в результате провоцирующих факторов (переохлаждение, инфекции, передающиеся половым путём, очаги инфекции в верхних дыхательных путях) могут привести к более серьёзным проблемам мочевой системы — гидронефрозу и гидроуретеру.
Гидронефроз — прогрессирующее расширение почечной лоханки и чашечек в пиелоуретральном сегменте. У женщины при этом могут появиться боли в пояснице и животе ноющего или приступообразного характера, кровь в моче, отёки, затруднённое мочеиспускание (потребность тужиться при мочеиспускании, необходимость в ручной помощи для опорожнения мочевого пузыря). Может повышаться артериальное давление.
Гидроуретер — аномальное расширение мочеточника, препятствующее его опорожнению. При этом возникают боли различной локализации: в поясничной и паховой области, в области половых губ, рези при мочеиспускании, слабая струя мочи, отёки, может повышаться артериальное давление.
Декубитальная язва — глубокий воспалительный дефект эпителия слизистой различного размера, приводящий к воспалительным заболеваниям мочевых путей и почек (при длительном существовании) [1][11].
Диагностика опущении влагалища
Диагноз «опущение влагалища» устанавливается на основании опроса пациентки, осмотра, а также ряда обследований.
Опрос пациентки проводится с целью изучения начала заболевания, определения факторов риска. В ходе опроса и осмотра в дальнейшем доктор выясняет необходимость направления женщины к другим специалистам. Это зависит от конкретных жалоб.
Существует несколько опросников для пациентов, помогающих поставить правильный диагноз и определить врачебную тактику [2]:
- Реестр расстройств со стороны тазового дна (The Pelvic Floor Distress Inventory) состоит из 46 (полная форма) или 20 вопросов (короткая форма) и имеет 3 раздела:
- Реестр расстройств, вызванных пролапсом стенок влагалища — для субъективной оценки тяжести симптомов.
- Реестр расстройств со стороны крайних отделов толстого кишечника и прямой кишки — для субъективной оценки тяжести симптомов нарушения их функции.
- Реестр расстройств мочеиспускания — для субъективной оценки тяжести симптомов расстройства мочеиспускания. Пациентка сама отвечает на вопросы письменно, ставит баллы от 0 до 4 в зависимости от степени выраженности симптомов. Например, в одном из вопросов нужно отметить, есть ли выпячивание или ощущение инородного тела во влагалище, или есть ли частое мочеиспускание (более 8 раз днем и 1 раза ночью).
- Вопросник по оценке влияния симптомов со стороны тазового дна — Pelvic Floor Impact Questionnaire-7 (PFIQ-7). Этот опросник состоит из 7 вопросов, он определяет влияние различных нарушений тазового дна на психологическое состояние человека и на социальную сторону его жизни. Например, женщине нужно оценить способность выполнять домашнюю работу (готовить пищу, убирать дом, стирать). При этом у пациентки есть 4 варианта ответов: никогда, редко, часто, очень часто.
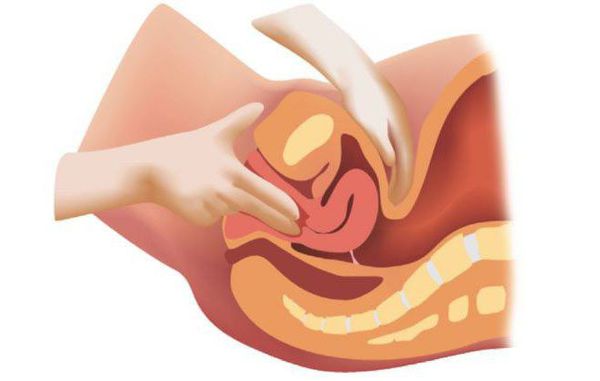
Осмотр пациентки проводится как лёжа в кресле гинеколога, так и стоя, как в положении покоя, так и при натуживании (проба Вальсальвы). Для осмотра слизистой влагалища и шейки матки врач использует влагалищные зеркала. В зеркалах оцениваются рельеф слизистой оболочки влагалища, цвет и увлажнённость слизистой, выделения, наличие рубцовых или возрастных изменений, состояние шейки матки, её форма и целостность.
Затем проводят двуручное обследование, при котором врач-гинеколог одной рукой (правой) через влагалище, а второй (левой) через нижний отдел живота определяет состояние матки, маточных труб и яичников: величину и подвижность шейки матки; размер, форму, расположение, консистенцию, подвижность матки; наличие болезненности в этих областях. Также специалист ощупывает своды влагалища, оценивают тонус стенок влагалища в покое и при натуживании, используя кашлевой тест и пробу Вальсальвы, оценивает состояние мышц тазового дна и их сухожильного центра. Визуально обращают внимание на особенности наружного отверстия уретры, (полип уретры, выбухание слизистой оболочки), ширину входа во влагалище и целостность промежности (наличие разрывов мягких тканей).
Особенностью проведения кашлевой пробы, как и пробы с натуживанием, является наличие у пациентки явного позыва к мочеиспусканию, т. е. мочевой пузырь должен быть достаточно наполнен. Пациентку просят несколько раз покашлять. Этот тест позволяет врачу понять, способна ли женщина удерживать мочу, т. к. недержание — это один из симптомов опущения стенок влагалища.
Если доктор видит опущение, пробу проводят как без устранения пролапса, так и с репозицией его с руки или с помощью пессария — полимерного изделия для удерживания пролапса.
Дополнительное исследование
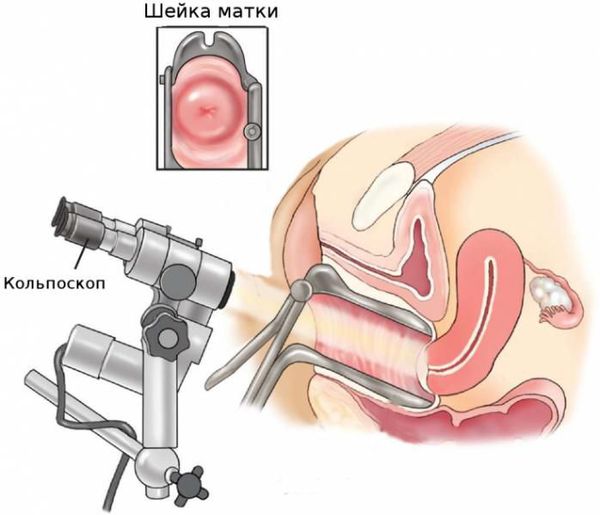
Расширенная кольпоскопия проводится для детального осмотра слизистой влагалища и видимой части шейки матки, а также для исключения рака шейки матки в случае наличия декубитальной язвы. С этой же целью проводится цитологическое исследование мазка из участков изъязвлений с возможной прицельной биопсией (забором кусочка ткани с поверхности шейки для гистологического исследования).
Ультразвуковое исследование органов малого таза (УЗИ ОМТ). В основе метода лежит регистрация ультразвуковых волн, отражённых от внутренних структур (суть аналогична обычному отражению волн звукового диапазона). УЗИ ОМТ позволяет определить положение, форму и размеры матки, расположение тазовых органов относительно друг друга. Иногда помогает отличить опущение влагалища от миомы.
МРТ малого таза. Применяют для оценки состояния как внутренних половых органов, так и других, смежных с ними (мочевой пузырь, прямая кишка). С помощью этого метода определяют степень опущения по отношению к крестцовому отделу позвоночника и копчику. Чаще МРТ назначают женщинам с сочетанными формами опущения влагалища (ректоцеле, цистоцеле) при повторном возникновении проблемы после проведённой ранее хирургической коррекции опущения.
Диагностика должна быть комплексной. Для выбора метода лечения женщин с пролапсом необходима консультация и дообследование со стороны и других врачей.
Врач-уролог может порекомендовать выполнение комплексного уродинамического исследования (КУДИ)[15]. Этот метод даёт дополнительную информацию о функциональном состоянии сфинктеров мочевыводящих путей при проблеме стрессового недержания мочи (при смехе, кашле) в случае наличия данных жалоб. В зависимости от физического состояния пациентки в комплексное уродинамическое исследование могут входить следующие процедуры:
- урофлоуметрия — процедура, позволяющая оценить скорость мочеиспускания;
- цистометрия — определение давления в мочевом пузыре при его наполнении и опорожнении;
- профилометрия уретры — измерение давления в уретре;
- определение остаточной мочи. Для этого после мочеиспускания в мочевой пузырь пациентки вводится катетер и измеряется объём оставшейся мочи. Иногда объём остаточной мочи определяется с помощью УЗИ.
Врач-проктолог при наличии запоров и/или недержания кала может назначить анальную манометрию (измерение давления мышц сфинктеров ануса, управляющих актом дефекациии), дефекографию (рентгенографическое исследование процесса дефекации)
Лечение опущении влагалища
Консервативное лечение
Консервативное лечение направлено на поддержание и укрепление мышц тазового дна, а также на профилактику ухудшения. Оно рекомендуется:
- при опущении стенок влагалища без жалоб пациентки, когда опущение видит только врач;
- при наличии противопоказаний: тяжёлых заболеваний сердечно-сосудистой системы с нарушением сердечного ритма и периодами повышения артериального давления; старческого возраста; заболеваний свёртывающей системы из-за риска кровотечения или осложнения наркоза;
- при отказе пациента от оперативного лечения.
Упражнения на мышцы тазового дна
Существует много вариантов упражнений Кегеля. Они выполняются самой женщиной в положении стоя, сидя или лёжа [21][23]. Чтобы найти «правильные» мышцы женщине нужно попробовать остановить поток мочи при опорожнении мочевого пузыря. При этом напрягаются именно те мышцы тазового дня, которые нужно тренировать.
Чтобы достичь наилучшего результата, важно тренироваться поэтапно. Первый этап — для пациентов с ослабленными мышцами тазового дна. Один из вариантов выполнения упражнения:
- Лечь на спину, слегка расставить ноги, согнув их в коленях. Ягодицы во время всего упражнения должны прочно лежать на полу.
- Подтянуть мышцы тазового дна (движение такое же, как при остановке мочеиспускания или удержании газов в кишечнике). Дыхание не задерживать, следить, чтобы при напряжении мышц тазового дна мышцы живота, спины и ног оставались расслабленными.
- Удерживать мышцы напряжёнными в течение 2-3 секунд, затем полностью расслабиться.
Убедиться в том, что мышцы тазового дна действительно работают, можно с помощью зеркала: сухожилия в этой области должны быть натянуты. Сначала рекомендуется выполнять 5 повторений упражнения 3 раза в день. В дальнейшем комплекс упражнений при опущении стенок влагалища подбирает лечащий врач.
Упражнения можно выполнять с помощью различных приспособлений, например разных по весу конусов из безопасного силикона. Введение их во влагалище помогает женщине понять и ощутить те самые мышцы тазового дна. Когда конус находится во влагалище, мышцы тазового дна сокращаются рефлекторно.
Электостимуляторы и вибростимуляторы. Данные приспособления используются для развития силы мышц тазового дна и стенок влагалища, которые не поддаются управляемому сокращению. Фиксировать результаты тренировок и отслеживать изменения можно по нескольким параметрам с помощью приложения на смартфоне. Успеха можно достичь только при регулярных занятиях.
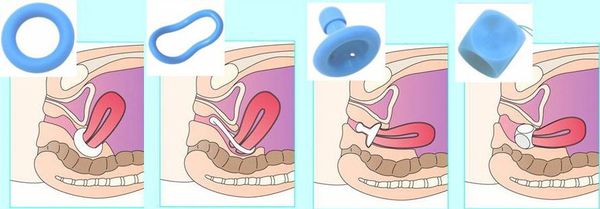
Гинекологический пессарий. Это полимерное медицинское изделие, устанавливаемое во влагалище как самой женщиной, так и врачом-гинекологом с целью поддержки стенок влагалища, матки от опущения, бывает различной формы и размера [24]. Пессарий устраняет пролапс только на то время, пока женщина его использует. Некоторые пессарии для длительного непрерывного ношения (2 недели), кубический и грибовидный пессарии (Arabin) используются днем, а на ночь женщина их снимает.
Прежде всего в ходе осмотра и/или с помощью адаптационных колец (Arabin) подбирается форма и размер изделия. Правильно подобранный по размеру пессарий не должен вызывать дискомфорт. Кроме того, врач должен объяснить женщине, как пользоваться и хранить пессарий. Важно знать, что изделие нельзя кипятить. При наличии сухости часто назначаются эстрогенсодержащие кремы.
Назначение гормональной терапии
Гормональная терапия назначается с учётом возраста, сопутствующих заболеваний, наличия менструации, наличия/отсутствия противопоказаний в анамнезе (тромбозы — закупорка сосудов; заболевания свёртывающей системы; тяжёлые декомпенсированные заболевания печени, почек, сердечно-сосудистой системы). В зависимости от этих данных могут быть рекомендованы как комбинированные эстроген-гестагенные препараты или заместительная комбинированная менопаузальная терапия, так и местные влагалищные гормональные препараты [11].
Бельё-бандаж
Используется как временный этап лечения (подготовка перед операцией или перед подбором пессария). Представляет собой специальные эластичные плавки с завышенной талией. Приспособление гигиенично, удобно в использовании, предупреждает выпадение стенок влагалища. Бандаж можно приобрести в аптеке.
Диета
Правильное питание при пролапсе влагалища — профилактика запоров и повышенного газообразования. Принципы диеты:
- приём пищи небольшими порциями 5 раз в день;
- исключение переедания;
- обогащение рациона продуктами с растительными волокнами, овощами, фруктами, супами, кашами;
- отказ от употребления бобовых, жирных и жареных блюд.
Хирургическое лечение
При неэффективности консервативного лечения или прямых показаниях применяется хирургическое лечение. Показания к операции: 3-4 степень патологии, нарушение работы соседних органов, полное выпадение матки или быстрое прогрессирование болезни.
Цели хирургического лечения — при помощи малоинвазивной методики получить наилучший результат:
- устранить жалобы;
- восстановить целостность и соотношение всех органов, вовлечённых в опущение, восстановить их функции.
Выбирая метод хирургического лечения, врач оценивает несколько моментов: степень и вид опущения стенок влагалища, общее состояние и возраст женщины, желание выносить и родить в будущем ребёнка, характер половой жизни, состояние шейки матки, наличие других заболеваний органов малого таза.
Перед хирургическим лечением врач обсуждает с женщиной объём операции, риски возможных осложнений и правила поведения после операции.
Операции проводятся под общим наркозом, эпидуральной или внутривенной анестезией. Предварительно женщина проходит полное предоперационное обследование: сдаёт анализы крови и мочи, делает ЭКГ, флюорографию органов грудной клетки, посещает терапевта, анестезиолога и других специалистов с целью исключить противопоказания к операции при наличии сопутствующих заболеваний.
В хирургии для укрепления связочного аппарата и мышц используются как собственные ткани больной, так и синтетические материалы.
Основные виды операций
1. Укрепление стенок влагалища и тазового дна с использованием тканей из области половых органов самой женщины (передняя кольпорафия, кольпоперинеолеваторопластика).
Передняя кольпорафия показана при опущении передней стенки влагалища и/или цистоцеле (выбухании части мочевого пузыря). Проводится в стационаре под общим наркозом. Методика: выкраивание и иссечение лоскута из излишков ткани передней стенки влагалища. Размер удаляемого фрагмента должен соответствовать излишку растянутой или опущенной влагалищной стенки. После удаления очерченного лоскута края разрезов сшиваются [1][2][12].
Кольпоперинеолеваторопластика показана при опущении задней стенки влагалища и ректоцеле (опущении и выпадении передней стенки прямой кишки). Методика: удаление из задней стенки влагалища выбухающего излишка ткани путём выкраивания и наложения мышечно-фасциальных швов. Данный метод помогает восстановить целостность мышц тазового дна.
В ходе этих операций могут устраняться рубцы во влагалище и тканях промежности, полученные в ходе предыдущих родов.
2. Коррекция опущения путём подшивания шейки матки или купола влагалища к крестцово-маточным связкам.
Показана при опущении стенок влагалища и энтероцеле (опущении заднего свода влагалища). Доступ — влагалищный. Проводится в стационаре под общим наркозом. Условие — влагалище должно быть достаточной длины (не менее 7 см), что определяется при двуручном обследовании путём приближения влагалища к седалищной кости. Методика: фиксация шейки матки или купола влагалища (при отсутствии матки) к крестцово-остистым связкам, при этом тело матки или купол подтягиваются вверх [26].
3. Манчестерская операция — сочетание укрепления связочного аппарата и хирургии на слизисто-мышечных слоях стенок влагалища.
Показана при опущении стенок влагалища и матки, при наличии длинной шейки (более 4 см) и выбухании части мочевого пузыря во влагалище. Доступ — влагалищный. Методика состоит из нескольких этапов:
- укорочение длинной шейки матки и сшивание кардинальных связок между собой (функция данных связок — удержание матки от боковых смещений);
- передняя кольпорафия — выкраивание и иссечение лоскута из излишков ткани передней стенки влагалища;
- кольпоперинеолеваторопластика — удаление из задней стенки влагалища выбухающего излишка ткани путём выкраивания и наложения мышечно-фасциальных швов.
После вышеперечисленных операций (пункты 1, 2 и 3) беременность в дальнейшем не противопоказана, но исключаются роды через естественные родовые пути.
4. Влагалищная экстирпация (удаление) матки в сочетании с передней кольпорафией и кольпоперинеолеваторопластикой.
Проводится пациенткам пожилого возраста, выполнившим свою репродуктивную функцию, при всех вариантах опущения влагалища и матки. После этой операции менструации прекращаются и беременность в дальнейшем невозможна.
Доступ — влагалищный. Методика: удаление тела матки и шейки матки с тщательным формированием купола влагалища, что подразумевает:
- выкраивание и иссечение лоскута из излишков ткани передней стенки влагалища;
- удаление из задней стенки влагалища выбухающего излишка ткани путём выкраивания и наложения мышечно-фасциальных швов.
Пациентку предупреждают, что в ходе влагалищных операций возможны осложнения:
- образование гематом и абсцессов, которые устраняются в ходе последующей реабилитации;
- возникновение периодической боли в промежности в результате захватывания полового нерва при операции;
- ишалгии (боли по ходу седалищного нерва);
- боли при половом контакте.
Важно иметь в виду, что после всех описанных выше операций (пункты 1, 2, 3 и 4) возможно возвращение жалоб, если пациентка не будет соблюдать рекомендации доктора.
5. Операции, направленные на частичную облитерацию (склеивание) влагалища.
Эти операции предлагают очень редко, так как после них невозможно жить половой жизнью. Их выполняют только в старческом возрасте при полном выпадении матки (при отсутствии проблем со стороны шейки матки и эндометрия), если нет других альтернатив.
6. Операции с использованием синтетических материалов для укрепления связочного аппарата матки и её фиксации.
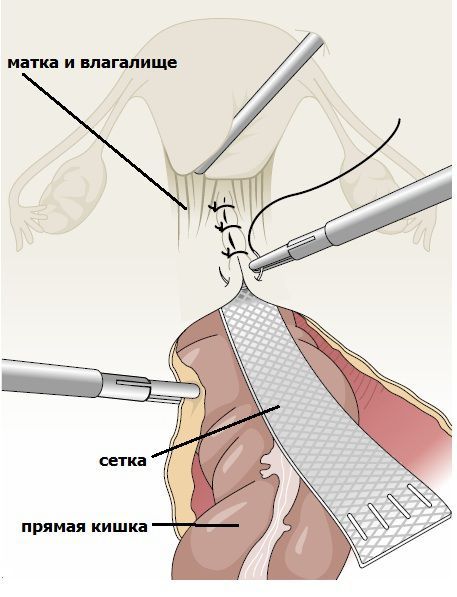
Влагалищная экстраперитонеальная кольпопексия (операция TVM — transvaginal mesh). В ходе этой операции используются нерассасывающиеся синтетические сетчатые протезы. Показания: повторные опущения и выпадения у ранее оперированных больных, наличие патологий органов других систем. Доступ — вагинальный. Методика:
- Один сетчатый имплант устанавливается под мочевой пузырь в качестве каркаса передней стенки влагалища.
- Другой имплант фиксируется над стенкой прямой кишки для укрепления задней стенки влагалища.
- Путём проведения лоскута протеза через запирательное отверстие костей таза в области паховых складок в области ягодиц выполняется полная реконструкция тазового дна [2].
Таким образом, находясь под мышечной оболочкой влагалища, сетчатый протез дублирует и укрепляет контур влагалищной трубки. Данная методика может сочетаться с удалением длинной части шейки матки и с удалением матки с сохранной шейкой. Плюсы операции — матка может сохраняться, практически нет рецидивов опущения, не мешает половой жизни. Минусы — высокая стоимость операции.
Сакрокольпопексия. На сегодняшний день самая эффективная методика, превосходящая операции путём влагалищного доступа [27]. Показания: при наличии опущения верхней части влагалища (переднего и/или заднего свода влагалища). Доступ — лапароскопический или лапаротомический При лапаротомии на брюшной стенке по надлобковой кожной складке послойно выполняется разрез скальпелем протяжённостью 15 см, пока доктор визуально не сможет увидеть органы малого таза. При лапароскопии делается надрез скальпелем длиной всего 1 см. Вводится специальный инструмент — троакар, через него в брюшную полость поступает углекислый газ, который раздувает живот. После этого в тело пациентки вводится лапароскоп. К лапароскопу подключается видеокамера и источник света, что позволяет передавать изображение с видеокамеры на монитор, где доктор видит состояние органов малого таза.
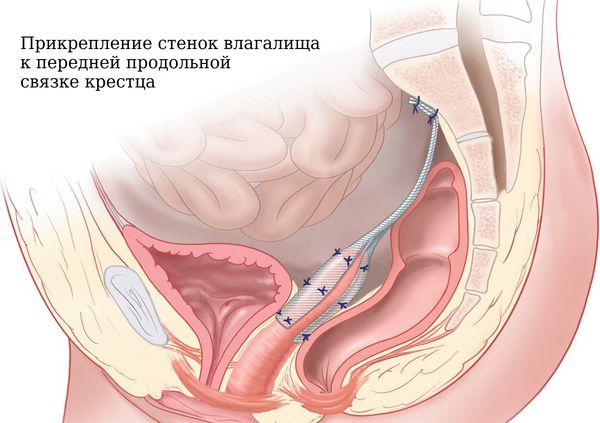
Методика: прикрепление верхней 2/3 задней стенки влагалища (если матка отсутствует) или тела матки (если матка сохранена) к передней продольной связке крестца с помощью синтетического нерассасывающегося сетчатого имплантата. Далее сетка фиксируется к передней стенке влагалища. Часто параллельно к сетке фиксируются с двух сторон крестцово-маточные связки. Плюсы — практически нет рецидивов, матка как репродуктивный орган сохранена. Минусы — более длительное время операции (2,5-3 часа), высокая стоимость и продолжительное время реабилитации.
Опущение стенок влагалища очень часто сопровождается таким симптомом, как стрессовое недержание мочи, на сегодняшний день есть варианты решения данной проблемы:
- Введение препарата гиалуроновой кислоты в подслизистый слой уретры передней стенки влагалища. В результате наполнения клеток ткани их объём увеличивается, возникает давление на просвет мочеиспускательного канала, что сужает его и предотвращает недержание. Проводится под местной анестезией по определённой методике в амбулаторных условиях. Эффект может продолжаться до 1,5 лет. Данная методика имеет большую популярность, так как проста в исполнении, малоинвазивна и гипоаллергенна. После введения реабилитация не требуется, но в ряде случаев для более длительного и полноценного эффекта может быть рекомендовано местное введение эстрогенсодержащих препаратов.
- Хирургически метод стрессового недержания мочи — слинговые (петлевые) операции. Доступ — влагалищный. Методика: наложение синтетической нерассасывающейся петли вокруг шейки мочевого пузыря. Вариантов несколько, в настоящее время распространена методика проведения петли из разреза передней стенки влагалища в зоне средней части уретры через запирательное отверстие костей таза, выводя концы петли на сгиб бедра и промежности (операцияTVT-О) [23]. Анестезия — внутривенная/эпидуральная или общий наркоз. Может выполняться как хирургическая операция в рамках одного дня или в гинекологическом стационаре под общим наркозом. Продолжительность операции — 15-20 мин. Пациентка способна сидеть и вставать уже в первый день. Данная операция предусматривает коррекцию степени натяжения петли и после операции.
Реабилитация после хирургического лечения опущения влагалища
Рекомендации по восстановлению после хирургического лечения могут отличаться в зависимости от вида вмешательства. После всех операций:
- в течение двух месяцев исключается половая жизнь, поднятие тяжестей более 7 кг, бег, упражнения на пресс, прыжки, посещение парной, бассейна. Важна профилактика запоров. Всё это может привести к расхождению швов на «нежных» стенках влагалища и быть причиной кровотечения. За два месяца швы рассасываются.
- в течение трёх недель запрещено сидеть под прямым углом.
- исключаются физиотерапевтические процедуры.
После укрепления тазового дна с использованием тканей из области половых органов самой женщины (передняя кольпорафия или кольпоперинеолеваторопластика) рекомендован строгий постельный режим в течение трёх дней.
После операции влагалищным доступом назначаются антисептические или антибактериальные свечи во влагалище с целью предотвратить воспаление и расхождение (расплавление гноем) нитей после ушивания.
После операций лапароскопическим или лапаротомическим методом назначается антибиотикотерапия с целью профилактики воспалительных процессов в органах малого таза и более быстрого восстановления после операции.
Отдалённые рекомендации для профилактики рецидивов: исключение ношения тяжестей более 7 кг, профилактика запоров, контроль за массой тела.
Если после операции женщина планирует беременность, её необходимо предупредить, что роды через естественные родовые пути могут представлять риск разрыва стенок влагалища и промежности в будущем. Поэтому план ведения родов должен быть согласован с акушером-гинекологом, наблюдающим беременную. В каждом случае решается всё индивидуально. Таким образом, реабилитация сильно зависит от дисциплинированности самой женщины, её возраста и особенностей её организма.
Прогноз. Профилактика
По прогнозу некоторых авторов, каждая пятая женщина имеет риск быть прооперированной к пожилому или старческому возрасту [7]. Это связано с тем, что в большинстве случаев опущение влагалища не сопровождается симптоматикой и со временем при воздействии факторов риска может только прогрессировать [5][6].
Важно отметить, что некоторые факторы развития опущения можно устранить коррекцией образа жизни, своевременным обращением к специалисту и выполнением его рекомендаций. К таким факторам можно отнести: частые запоры, метеоризм, тяжёлый физический труд, привычное поднятие тяжестей, длительная работа в положении стоя или сидя, частые простудные заболевания с надсадным кашлем. Рекомендации врача в данном случае могут включать: здоровое сбалансированное питание, умеренную физическую нагрузку, исключение ношения тяжестей, смену работы, борьбу с лишним весом.
Однако есть факторы, устранить которые невозможно:
- слабость соединительной ткани — группа патологических состояний, обусловленных наследственными или врождёнными дефектами синтеза коллагена. Патология сопровождается нарушением функции внутренних органов и опорно-двигательного аппарата. Также причиной может быть нарушение обменных процессов в соединительной ткани во время беременности в связи с увеличением синтеза релаксина и простагландинов [5];
- возраст и атрофия тканей.
В этих случаях важной задачей пациентки также является своевременное обращение к врачу для получения рекомендаций и выбора оптимальной методики лечения.
Вроцкая Виктория Сергеевна – опытный акушер-гинеколог, кандидат медицинских наук. Занимается диагностикой и лечением различных гинекологических патологий. Выполняет все виды оперативных вмешательств: лапароскопия, лапаротомия, оперативная и офисная гистероскопия, влагалищные операции и другие.
Владеет современными методами лечения бесплодия, невынашивания беременности, патологии эндометрия, миомы матки, различных форм эндометриоза, кист яичников, недержания мочи, пролапса тазовых органов и других заболеваний.
Оказывает помощь в рамках консервативной и оперативной эстетической гинекологии. Осуществляет родоразрешение женщин при беременности высокого риска с тяжелыми сопутствующими заболеваниями.
В 2012 г. окончила Рязанский государственный медицинский университет имени им. И.П. Павлова по специальности «Лечебное дело». С 2012 по 2014 гг. обучалась в ординатуре по акушерству и гинекологии в МОНИИАГ (Московский областной НИИ акушерства и гинекологии), в 2017 г. здесь же завершила аспирантуру на базе эндоскопического отделения.
В 2017 г. проходила курсы повышения квалификации по диагностической и оперативной гистероскопии и лапароскопии. В 2018 г. защитила диссертацию и получила степень кандидата медицинских наук. В 2021 г. совершенствовалась по программе «Миниинвазивный методы коррекции дисфункции тазового дна у женщин».
С 2018 г. доктор Вроцкая работает в отделении оперативной гинекологии клиники репродуктивной медицины.
Активно ведет научную деятельность, опубликовала более 35 печатных работ, в том числе 3 в журналах, рецензируемых ВАК. Является активным участником российских и международных конференций, имеет 2 патента на изобретение.
Виктория Сергеевна – приверженец доказательной медицины и современных подходов к решению проблем.