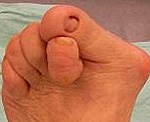
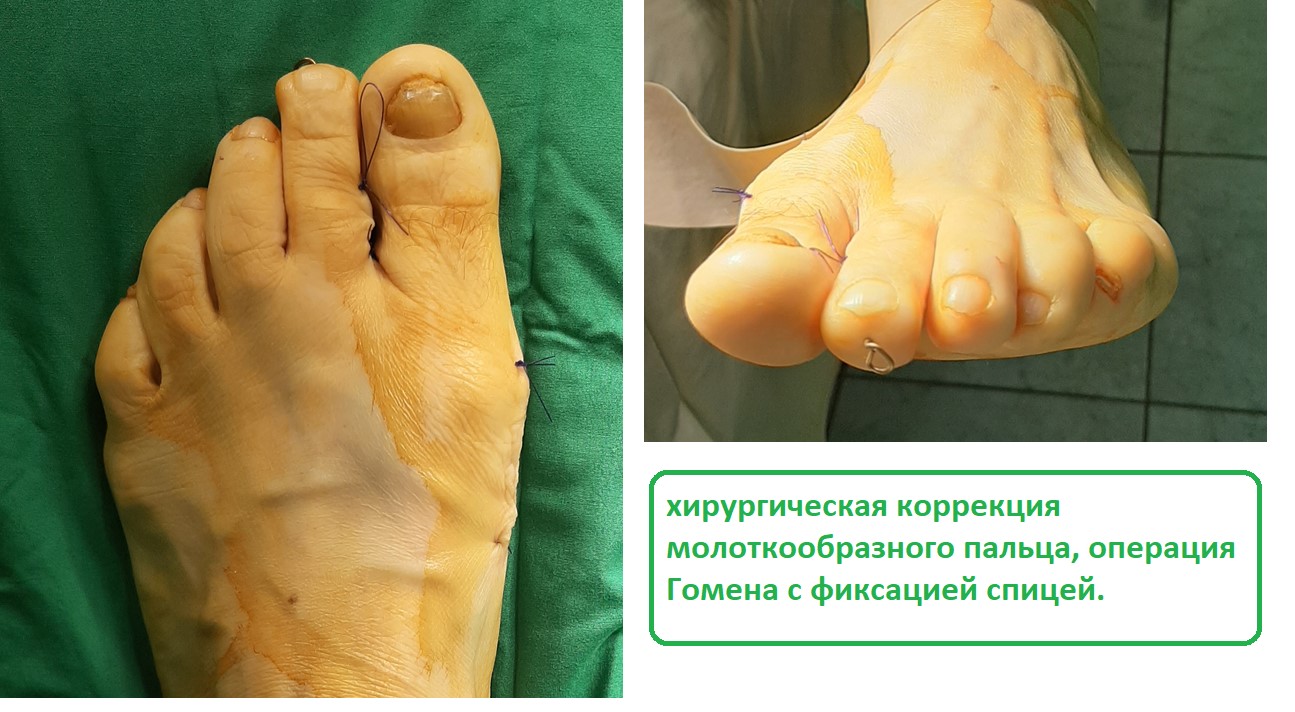
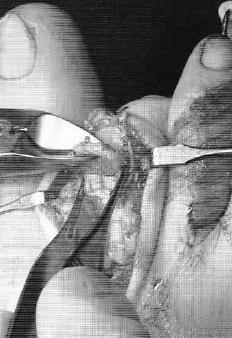
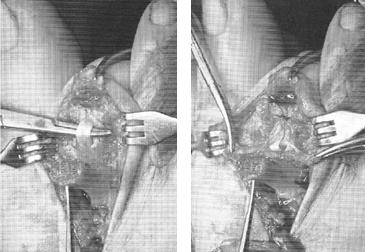
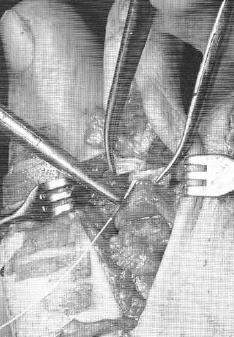
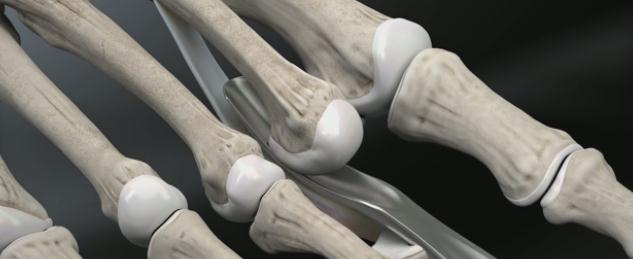
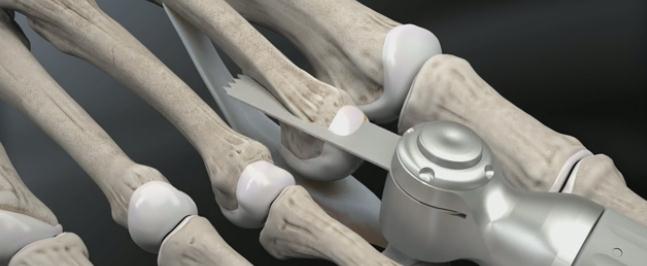
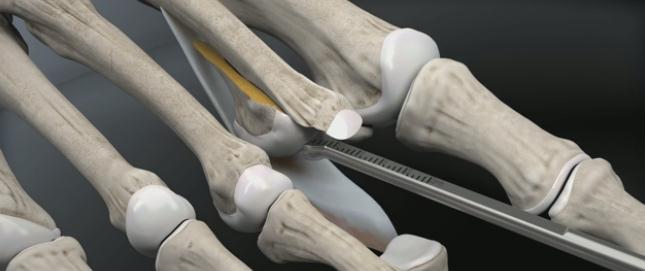
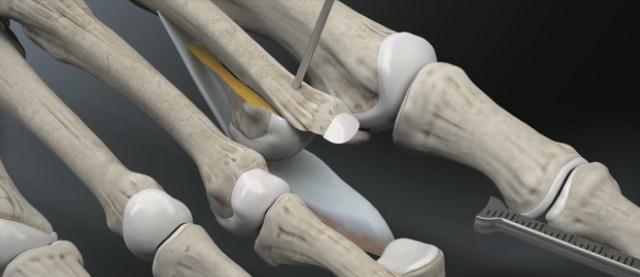
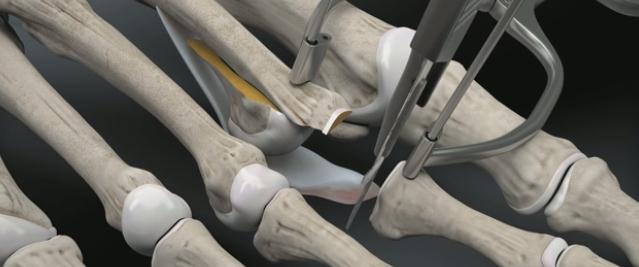
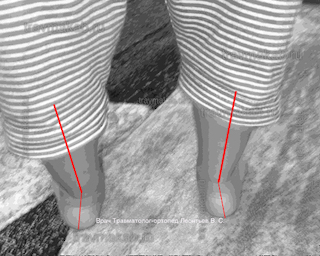
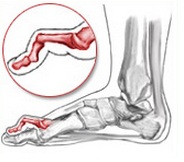
Молоткообразные пальцы стопы
Молоткообразные пальцы стопы – деформация, при которой пальцы стопы (обычно II и III) приобретают вид молотков. Патология редко бывает изолированной, и, как правило, является частью сложной деформации стопы вследствие плоскостопия в сочетании с артрозом мелких суставов стопы. Реже молоткообразные пальцы стопы развиваются в результате травм. Молоткообразная деформация развивается постепенно, со временем приводя к образованию натоптышей, мозолей, а иногда и язв. Пациенты жалуются на боли во время ходьбы и при попытках встать на носочки. Диагноз уточняется по данным рентгенографии.
Общие сведения
Деформации пальцев стопы (в том числе молоткообразные) – широко распространенная патология. Данное патологическое состояние наблюдается у 2-20% взрослых людей, женщины страдают в 5 раз чаще мужчин. Вероятность развития и выраженность нарушения увеличивается с возрастом. Молоткообразные пальцы часто являются следствием сложной деформации стопы, сочетаются с поперечным плоскостопием и вальгусным искривлением в области I плюснефалангового сустава.
Причины
Непосредственной причиной развития молоткообразных пальцев стопы обычно становится дисбаланс между тягой сухожилий сгибателей и разгибателей, обусловленный плоскостопием. Отмечается наследственная предрасположенность, связанная с врожденной слабостью соединительной ткани. Дополнительными провоцирующими факторами являются:
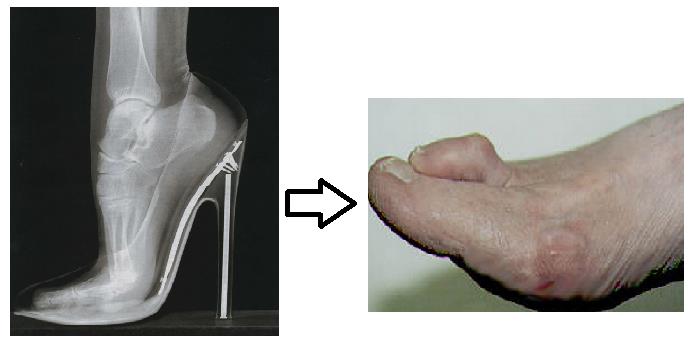
- Нерациональный подбор обуви. Тесная и узкая обувь, а также обувь на высоком каблуке, при ношении которой происходит перераспределение нагрузки на участвующие в ходьбе отделы стопы.
- Воспалительные заболевания: псориаз, ревматоидный артрит.
- Эндокринные патологии: сахарный диабет.
Кроме того, молоткообразная деформация нередко встречается при детском церебральном параличе, милодиспластической полой стопе, полиомиелите и некоторых других заболеваниях, нервно-мышечного аппарата.
Патогенез
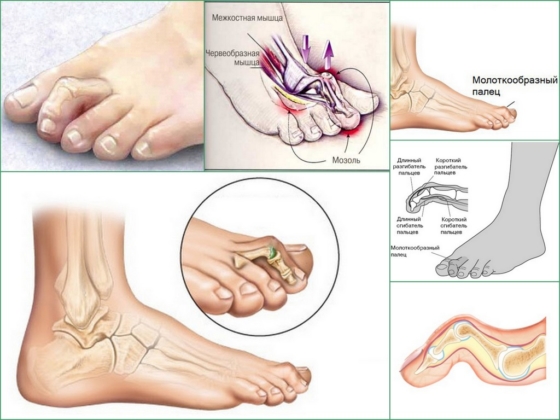
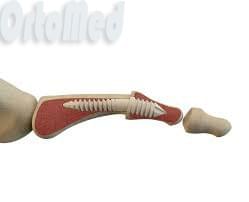
Движениями пальцев стопы управляют две группы мышц: сгибатели и разгибатели. Сухожилия мышц прикрепляются к фалангам пальцев. В норме сухожилия обеих групп мышц «тянут» пальцы с одинаковой силой. При плоскостопии стопа удлиняется, тяга мышц-сгибателей начинает преобладать над тягой мышц-разгибателей, и пальцы (обычно – II, несколько реже – III редко – I) постепенно деформируются. В результате возникает типичное порочное положение разных фаланг.
При поражении II и III пальцев основная фаланга находится в положении разгибания, средняя – сгибания, ногтевая – сгибания или разгибания. При молоткообразном искривлении I пальца основная фаланга разогнута, дистальная – согнута. Вначале движения в суставах сохраняются в полном объеме, пальцы выводятся в правильное положение. В последующем порочная установка пальцев становится фиксированной, движения существенно ограничиваются.
В области межфаланговых и плюснефаланговых суставов при молоткообразной деформации возникают прогрессирующие дегенеративно-дистрофические изменения. Образуются спайки между сухожилиями и суставной капсулой. Развиваются артрозы. Из-за перераспределения нагрузки на стопу и перечисленных патологических процессов меняются соотношения между различными анатомическими структурами, что усугубляет течение заболевания.
Симптомы
Молоткообразная деформация развивается постепенно. Пальцы сгибаются, происходит перераспределение опоры с пальцев на головки плюсневых костей, под которыми со временем образуются натоптыши. При выраженной деформации в местах наибольшего давления и трения могут образовываться язвы. На тыле пальцев из-за постоянной травматизации обувью появляются мозоли.
Вначале пациенты жалуются на повышенную утомляемость и дискомфорт при ходьбе. В последующем неприятные ощущения усиливаются, отмечаются боли, усиливающиеся после длительной ходьбы или пребывания в положении стоя, особенно – в обуви на высоком каблуке. При формировании мозолей, натоптышей и язв болевой синдром резко усиливается, отмечается ограничение трудоспособности.
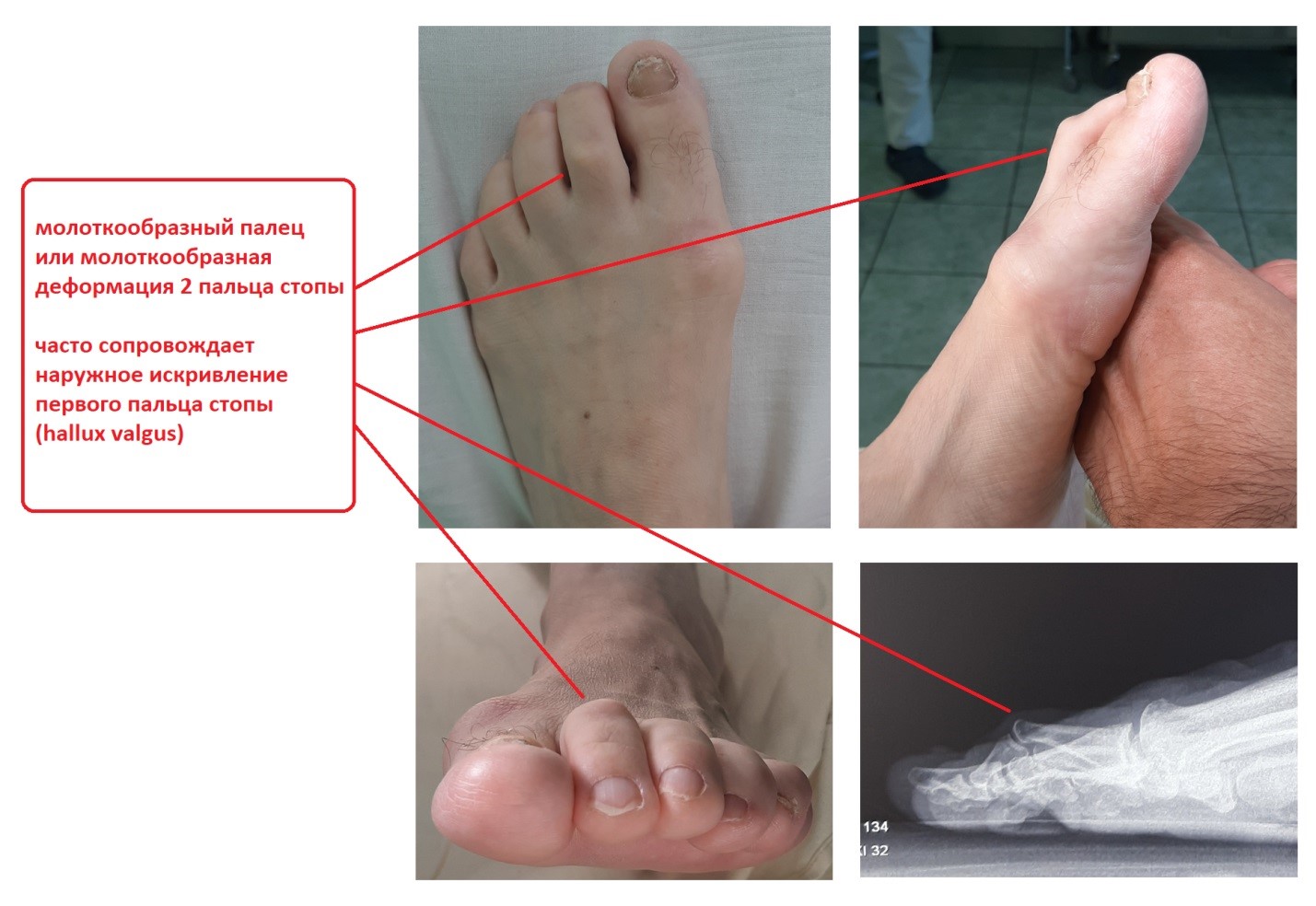
При внешнем осмотре пальцы деформированы, находятся в характерном положении. На начальных стадиях возможно пассивное выпрямление пальцев. При прогрессировании патологии образуются контрактуры, выпрямить палец стопы руками становится невозможно. Попытка приподняться на носочки затруднена или невозможна из-за боли и ограничения движений.
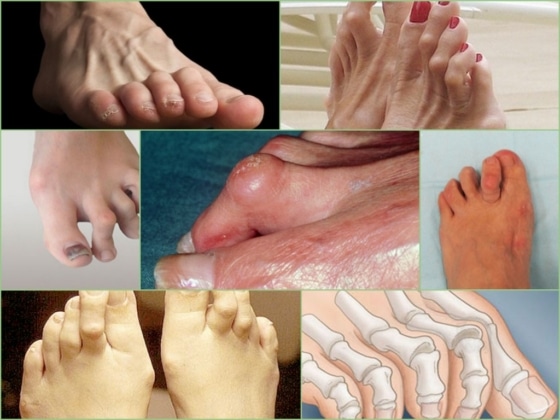
Одновременно нередко прогрессирует Hallux Valgus (деформация I плюснефалангового сустава, которую обычно называют «косточкой» или «шишкой» на стопе). В результате сочетанной деформации II палец стопы иногда ложится на изогнутый кнаружи I палец, что негативно влияет на функции стопы и существенно затрудняет подбор обуви.
Осложнения
Формирование молоткообразных пальцев стопы сопровождается подвивихом проксимальных (расположенных ближе к центру тела) фаланг пальцев и развитием остеоартроза плюснефаланговых суставов. Из-за болей, ограничения движений и развития вторичных поражений мягких тканей ограничивается трудоспособность, ухудшается качество жизни.
Диагностика
Диагноз выставляется врачом-ортопедом, не вызывает затруднений из-за типичного внешнего вида пальцев. Поскольку молоткообразные пальцы являются частью комплекса патологических изменений стопы, в процессе уточнения диагноза проводится обследование, направленное на выявление всех имеющихся нарушений. Назначаются следующие диагностические процедуры:
- Внешний осмотр. Стопа распластана, деформирована, первый палец обычно отклонен кнаружи на 30 или более градусов. Пораженные пальцы согнуты, в ряде случаев второй палец располагается над ногтевой фалангой первого. Суставы пальцев утолщены, кожа над ними огрубевшая, иногда гиперемированная, могут выявляться очаги гиперкератоза и повреждения мягких тканей.
- Рентгенография. На рентгенограммах пальцев стопы просматривается порочное положение фаланг и деформация первого плюснефалангового сустава, нередко выявляются признаки деформирующего артроза. На снимках стопы определяется уменьшение высоты продольного свода.
Перечисленные манипуляции могут дополняться рентгенографией стопы с нагрузкой, плантографией, подометрией и подографией для точного определения выраженности плоскостопия и выбора оптимальной тактики лечения.
Лечение молоткообразных пальцев стопы
Чем раньше начато лечение, тем больше шансы исправить патологию без операции. Залогом успешной консервативной терапии являются комплексность, систематичность и продолжительность лечебных мероприятий. При длительном течении деформация становится фиксированной, сопровождается изменением костей, суставов и мягких тканей стопы, На этой стадии выправить положение пальцев без хирургического вмешательства практически невозможно.
Консервативная терапия
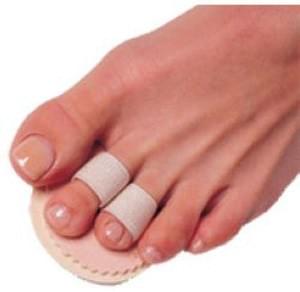
На начальных стадиях развития молоткообразных пальцев стопы проводится комплексное консервативное лечение плоскостопия. Пациенту рекомендуют носить ортопедическую обувь, назначают лечебную гимнастику для укрепления свода стопы. Применяют разнообразные корректоры: защитные губки, вкладыши, разделители пальцев, бандажи и другие специальные приспособления.
Важным условием эффективного лечения молоткообразных пальцев является отказ от неудобной и нерациональной обуви (тесной, короткой, со слишком высоким каблуком или тонкой и мягкой сплошной подошвой). Оптимальным вариантом считается устойчивая обувь с высотой каблука 3-4 см. Следует избегать статической перегрузки стоп, выбирать режим умеренной физической активности.
Хирургическое лечение
При длительном существовании заболевания и выраженной деформации пальцев стопы показана операция. Специалисты в сфере травматологии и ортопедии владеют несколькими десятками оперативных методик для исправления молоткообразных пальцев стопы. В зависимости от особенностей патологии могут производиться:
- резекция – удаление части основной фаланги;
- артропластика – обработка суставных поверхностей;
- артродез – иссечение суставных поверхностей с фиксацией костей в определенном положении.
При молоткообразном I пальце предпочтение обычно отдают артродезу. При деформациях других пальцев фиксация сустава нежелательна из-за ограничения функции стопы, поэтому в подобных случаях чаще производят резекцию, а затем накладывают вытяжение для коррекции порочной установки пальца. При тяжелом течении патологии резекцию дополняют артропластикой. Иссечение натоптышей без устранения основной патологии проводить не рекомендуется из-за сохраняющегося давления на мягкие ткани подошвы.
Прогноз
Прогноз определяется выраженностью и давностью существования молоткообразных пальцев, характером и тяжестью сопутствующих изменений стопы. При нерезко выраженных деформациях, соблюдении рекомендаций врача исход благоприятный – пальцы возвращаются в свое естественное положение, другие нарушения не прогрессируют. В запущенных случаях операция обеспечивает хорошие эстетические и функциональные результаты, однако при сохранении провоцирующих факторов возможен рецидив заболевания.
Профилактика
Профилактические мероприятия включают в себя раннее выявление и лечение поперечного плоскостопия, подбор удобной обуви, исключение чрезмерных нагрузок на стопу, особенно при наличии предрасположенности к развитию статических деформаций. При выявлении молоткообразных пальцев важно своевременно обратиться к врачу и по возможности устранить факторы, усугубляющие течение болезни.
|
Литература 1. Травматология и ортопедия/ Котельников Г.П., Миронов С.П., Мирошниченко В.Ф. — 2006 2. Травматология и ортопедия/ под ред. Корнилова Н.В. — 2011 3. Травматология и ортопедия/ Шапошников Ю.Г.- 1997 4. Хирургия стопы/ Черкес-Заде Д.И., Каменев Ю.Ф. — 2002 |
Код МКБ-10 M20.4 |
Молоткообразные пальцы стопы — лечение в Москве
При молоткообразной деформации пальцев ног происходит искривление первой фаланги. В результате палец постоянно находится в согнутом положении. Такое заболевание характерно для людей среднего возраста. На начальных стадиях возможна коррекция патологии консервативными методами, на поздних требуется операция.
Суть патологии
Молоткообразная деформация пальцев стопы характеризуется постоянным сгибанием пальца в первом суставе, в этом случае он практически опирается на ноготь.
Интересно!
Патология может возникать в любом пальце стопы, за исключением первого. Это обусловлено отличием их строения.
Молоткообразные пальцы ног
Если болезнь началась со второго пальца стопы, постепенно произойдет искривление и других фаланг, что приведет к деформации всей ступни.
Формирование молоткообразных пальцев стопы происходит из-за ослабления связочного аппарата и появления мышечного спазма. В большинстве случаев пальцы возможно вернуть в нормальное положение при надавливании на них, но иногда деформация уже необратима.
Чаще болезнь наблюдается у женщин – в пять раз больше случаев, чем у мужчин.
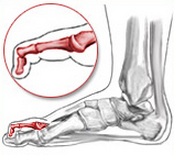
Причины
Молоткообразные пальцы на ногах – это следствие уже имеющихся деформаций. В большинстве случаев причинами являются поперечное плоскостопие и вальгусная деформация большого пальца.
Усугублять течение этих заболеваний и ускорять развитие молоточкообразной деформации пальцев стоп могут:
- Атеросклероз;
- Кожные патологии (псориаз);
- Ожирение;
- Сахарный диабет;
- Травмы;
- Некоторые инфекционные заболевания – полиомиелит, туберкулез;
- Артрит мелких суставов.
Важно!
Ношение неправильно подобранной обуви ускоряет процесс деформации пальцев на ногах.
Причины появления молоткообразных пальцев
Симптомы
При молоткообразном искривлении пальцев ног происходит постоянное давление на ногтевую фалангу. При движениях из-за повышенного трения на коже фаланг образуются мозоли и раневые поверхности. Ходьба сопровождается интенсивными болевыми ощущениями.
Для заболевания характерны следующие симптомы:
- Изменение формы пальца, ноготь упирается в землю;
- Сухожилия натянуты, мышцы спазмированы;
- Боли в деформированных частях стопы;
- Изменение походки, прихрамывание;
- Повреждение кожи.
Раньше всего развивается молоткообразная деформация второго пальца на стопе. Постепенно происходит изменение и остальных фаланг. В области сустава, где происходит искривление, образуется припухлость, кожа в этом месте натянутая и блестящая.
Без лечения молоткообразная деформация приводит к развитию ряда осложнений:
- Нагноение раневой поверхности;
- Кровотечения;
- Повреждение нервов и развитие соответствующих патологий.
Важно!
Снизить риск развития осложнений поможет отказ от вредных привычек, правильное питание и своевременное лечение.
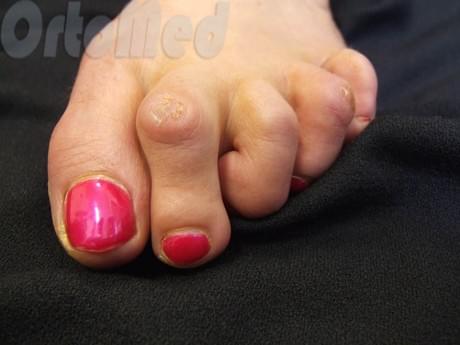
Ниже представлены фото молоткообразных пальцев на ногах.
Внешний вид молоткообразных пальцев
Диагностика
Для постановки диагноза не требуется проведения каких-то специальных исследований. Достаточно осмотра, при необходимости врач назначает рентгенологическое исследование стопы.
Лечение
На ранней стадии заболевания лечение молоткообразных пальцев ног может осуществляться консервативными методами. В тяжелых случаях требуется оперативное вмешательство.
Консервативное
Лечение без операции проводится в тех случаях, когда деформация является обратимой, то есть возможно вручную вернуть фаланги в физиологичное положение. Консервативное лечение заключается в ношении ортопедической обуви, лечебной гимнастике и массаже. При наличии выраженных болевых ощущений применяются лекарственные препараты.
Для удержания фаланг в физиологичном положении применяются различные приспособления:
- Ортопедические лонгеты;
- Межпальцевые фиксаторы;
- Колпачки на палец;
- Гребешки.
Такие приспособления носят в течение длительного времени, чтобы исправить образовавшуюся деформацию и уменьшить давление на фаланги.
Вторым обязательным условием является ношение ортопедической обуви. Правильно подобранные туфли не сдавливают пальцы и позволяют им находиться в естественном положении. Ортопедическую обувь приобретают в специальных салонах. Лучше всего, если она будет изготовлена на заказ по индивидуальным меркам. Рекомендуется выбирать обувь из натуральных материалов.
Способы исправления молоткообразных пальцев
Основными методами консервативной терапии являются лечебная гимнастика и массаж. Цель гимнастических упражнений – устранить мышечный спазм, тренировать мышечно-связочный аппарат и способствовать возвращению фаланг стопы в естественное положение. Наибольший эффект от гимнастики наблюдается при условии ежедневного её выполнения. Примерный комплекс упражнений для коррекции молоткообразной деформации:
- Стоя на полу, с максимальной силой прижимать пальцы, чтобы они выпрямлялись;
- Перекатываться с пятки на носок и обратно;
- Сидя на стуле, сжимать и разжимать переднюю часть стопы;
- Сидя на стуле и держа ноги вытянутыми, рисовать стопами в воздухе различные фигуры;
- Сидя на полу с вытянутыми ногами, тянуть стопы к себе с помощью рук.
Каждое упражнение выполняется по 10-15 подходов.
После занятий гимнастикой полезно выполнять массаж. Его можно делать как вручную, так и с помощью различных приспособлений. Цель массажа при молоткообразной деформации – устранить спазм мышц и повысить эластичность тканей. Начинают массаж с интенсивного поглаживания деформированных фаланг с обеих сторон. После этого проводят тщательное разминание и растирание. Заканчивается массаж более осторожным поглаживанием.
Важно!
При появлении болевых ощущений во время гимнастики или массажа процедуры следует прекратить.
После гимнастики и массажа полезно применять тёплые ванночки для стоп с растительными отварами. Расслабить мышцы и уменьшить болевые ощущения помогают отвар ромашки, шалфея, зверобоя. Обладают эти растения и антисептическими свойствами, что полезно при мозолях и натоптышах, сопровождающих молоткообразную деформацию стопы.
Специальной диеты при заболевании не требуется, однако, если у человека имеется лишний вес, рекомендуется его снижать. Для этого из рациона исключают жирную и жареную пищу, сладости, газированные напитки. Рекомендуется дробное питание – часто и небольшими порциями.
Оперативное
Операция на молоткообразных пальцах стопы проводится в том случае, если развивается контрактура. Это такое состояние, когда палец остается неподвижным в неправильном положении, и разогнуть его не получается ни активным, ни пассивным способом.
Хирургическое лечение проводится несколькими способами. Выбор лечебной тактики зависит от распространенности поражения, давности заболевания, индивидуальных особенностей пациента:
- Резекция межфалангового сустава. Костную ткань в области молоткообразного сустава иссекают таким образом, чтобы вернуть палец в правильное положение. Затем его фиксируют металлической спицей сроком на 4 недели;
- Остеотомия плюсневой кости. Это разрушение кости в области деформации. Проводится в тех случаях, когда имеется подвывих пальцевых фаланг. После остеотомии кости фиксируют титановым винтом. Устанавливают его на постоянной основе;
- Артродез. Это полное иссечение плюснефаланогового сустава. Применяется операция в том случае, когда деформация достигает максимальной выраженности. После иссечения сустава кости сопоставляют и фиксируют спицей до полного сращения между собой. Недостатком такого вида операции является потеря движений в фаланге стопы.
При необходимости производят пластику мышц и сухожилий. После оперативного вмешательства человеку требуется носить специальную ортопедическую обувь в течение нескольких месяцев.
Для профилактики рецидивирования молоткообразной деформации необходимо:
- Ношение корректирующей обуви;
- Ограничение нагрузок на стопы;
- Адекватная коррекция плоскостопия или вальгусной деформации;
- Лечебная гимнастика и массаж.
Молоткообразная деформация пальцев – патологическое состояние, развивающееся у многих людей с выраженным плоскостопием. Лечение патологии сложное. Наибольший эффект отмечается при своевременном выявлении заболевания и ранней терапии.
Что такое молоткообразный палец?
Состояние, при котором палец деформируется, напоминая форму молотка. Любой палец кроме большого может деформироваться в классический молоткообразный.
Существует истинная молоткообразная деформация пальца на ноге, а есть деформация вызванная постоянным давлением в обуви. Рассмотрим истинную деформацию на примере 2-го пальца стопы.
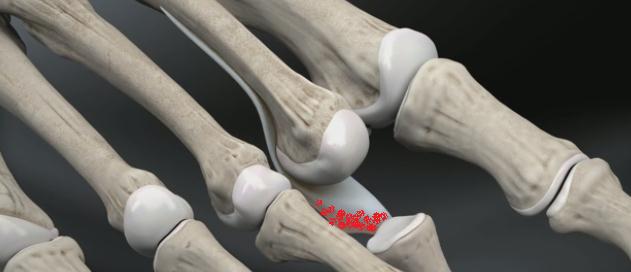
- Когда прогрессирует поперечное плоскостопие, 2 плюсневаяе кость опускаются вниз, то проксимальная фаланга за счет тяги связок и сухожилий вынуждена приподняться (Рис. 1). При этом область проксимального межфалангового сустава натирается в обуви и образуется характерная мозоль.
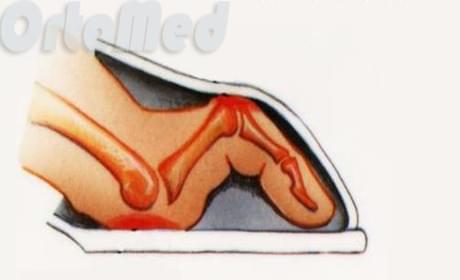
- Если второй палец длиннее первого то в обуви он начинает упираться в носок и происходит вынужденное его сгибание (Рис. 2). Сначала мы этого не ощущаем, до того момента пока не образуется болезненная стержневая мозоль, которую можно удалить только скальтпелем или хирургическим лазером. Данная деформация эластична и при смене обуви в течение 6-ти месяцев уменьшается. Но есть пациенты которые прибегают к укорочению 2-го пальца стопы, чтобы была возможность носить модельную обувь.
Симптомы молоткообразной деформации пальца
У пациентов с молоткообразной деформацией пальца может появиться боль в переднем отделе стопы, тыльной поверхности пальца в области проксимального межфалангового сустава. Избыточное давление от обуви на деформированный палец или пальцы может привести к образованию стержневой мозоли. Некоторые люди не могут признать, что у них есть молоток палец ноги, думая, что всему виной тесная обувь. Боль часто усугубляется в тесной модельной обуви, особенно в обуви с высоким каблуком, которые так любят носить наши женщины.
Причины молоткообразного пальца на ноге
- Наследственность и деформация халлюкс вальгус (косточка на стопе);
- Ношение тесной узкой обуви, наиболее вероятные причины, развития молоткообразной деформации пальцев стопы;
- Высокие каблуки могут также вызвать деформацию.
Хотелось бы уточнить, чтосмолоткообразная деформация формируется в течение длительного времени, от года и более. У некоторых пациентов с греческим типом стопы может развиться молоткообразная деформация стопы ввиду превалирования длины 2–го пальца над остальными.
Когда обращаться к врачу?
Наиболее распространенные причины молоткообразной деформации, при которых пациенты обращаются за лечением являются:
- Болезненные стержневые мозоли пальцев
- Хромота при ходьбе
- Сложность в подборе обуви
- Эстетически неприглядный вид пальца
Молоткообразные деформации пальцев ног бывают различной степени тяжести — от легких до тяжелых. Может присутствовать в сочетании с косточкой большого пальца стопы, и почти всегда имеется при тяжелой деформации стопы.
В зависимости от общего состояния здоровья, симптомов и тяжести деформации, лечение может быть консервативное или с хирургическим вмешательством.
Консервативное лечение молоткообразного пальца
Безоперационные методы лечения молоткообразных пальцев ног направлены на снижение симптомов (например, боль и / или уменьшение мозолей) и / или ограничение прогрессирования в более серьёзную деформацию.
- Носите поддерживающие обувь
- Используйте стельки супинаторы
- Надевайте обувь с широким носком
- Силиконовые корректоры и напалечники: защищают пальцы от трения в обуви и образования стержневых мозолей.
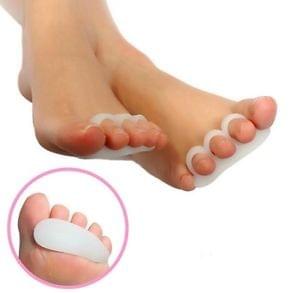
Также устранить болевые симптомы можно лекарственными препаратами и мазями:
- Противовоспалительные средства: нимесил, ибупрофен, кетонал, чтобы уменьшить боль и воспаление.
- Лечебная физкультура: Укрепить мышцы стопы для сохранения продольного и поперечного свода, минимизируя риск деформации.
- Инъекции кортикостероидов: Инъекции гормональных противовоспалительных препаратов сильные для уменьшения боли, воспаления и отека непосредственно в области деформированного сустава.
Операция при молоткообразной деформации пальцев
Молоткообразная деформация пальцев может быть устранена с помощью операции. Более того, тяжелые и деформации средней тяжести можно устранить только с помощью операции. По большому счету устранить деформацию не представляет большого труда.
Операция выполняется под проводниковой или местной анестезией. Это означает, что стопа не будет чувствовать боль, но пациент может быть в сознании. Если оперируемый беспокоится или боится операции, то анестезиолог обеспечивает седативный эффект, чтобы пациент расслабился.
Мы в своей практике используем методы коррекции деформации пальцев: открытые и чрескожные (миниинвазивные) методики операций.
Открытые методики через небольшие разрезы и миниинвазивные через проколы кожи 2 мм. В зависимости от тяжести и продолжительности деформации, существует несколько методов.
- Если деформация и мозоль образовались ввиду более длинного 2-го пальца стопы, то одновременно с устранением деформации выполняется его укорочение.
- Если проксимальный межфаланговый сустав значительно деформирован, то движения в нем практически отсутствуют. В таком случае выполняется удаление части сустава и его артродез (фиксация в прямом положении для сращения кости). Тем самым устраняется деформация пальца. При этом в некоторых случаях выполняется фиксация пальца спицами или специальными металлоконструкциями.
_big.jpg)
Установка спиц, винтов из титанового сплава или биодеградируемых имплантатов наиболее часто используется для фиксации кости до того момента пока они срастаются. Спицы удаляются примерно через 1 месяц недель после операции. Ее удаление не вызывает боли, скорее просто неприятное чувство. Винты удаляют, как правило через 6-12 месяцев после операции. Существуют титановые внутрикостные имплантаты, разработанные специально для таких операций, но есть один минус, что они остаются в кости навсегда.
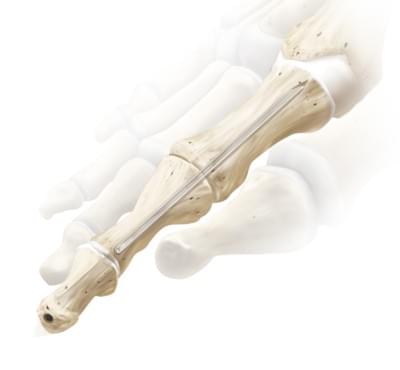
Учитывая нецелесообразность удаления внутикостных титановых имплантатов, были разработаны материалы, которые рассасываеются в течение 2-х лет в кости. Так называемые биодеградируемые винты, пины. С помощью их выполняется все больше и больше операций. Паиценту очень удобно, что фиксатор не нужно удалять, по сути, выполняя вторую операцию.
Чрескожный метод лечения
Через маленькие проколы кожи 2мм. Вводится специальная фреза с боковой заточкой и происходит остеотомия определенного участка кости для устранения деформации. Как правило, в данной методике не используются металлоконструкции, фиксаторы, будь то спицы или винты. Пальцы фиксируются эластичной повязкой в заданном положении. Это очень удобно для пациента и не требует повторной операции для удаления фиксатора. В следующем видео представлен пример подобной операции.
В большинстве случаев после операции пациент уезжает домой в тот же день, но иногда остается на сутки. На следующий день происходит первая перевязка с врачом, далее пациент может перевязываться самостоятельно. Через 12-14 дней снятие швов.
Лазерное удаление мозоли пальца. Лазерная хирургия является популярным методом, однако, лазер используется в основном для мягких тканей (а не кости). Поэтому данный метод используется в дополнении к хирургическим инструментам.
Реабилитация после операции на молоткообразном пальце
Восстановление после операции по устранению молоткообразной деформации пальцев стопы, как правило, зависит от метода выполненной операции. Во всех случаях, лечение занимает около 4-6 недель, у здоровых людей, и нет каких либо способов, чтобы ускорить этот процесс до 1-2-х недель, как бы этого не хотелось. Пациенты часто возвращаются к нормальной деятельности и обуви с 3-ей недели после операции, при небольшой степени деформации. После простой операции восстановление может быть очень быстрым. Факторы, которые могут продлить восстановление, являются возраст, курение, несоблюдение рекомендаций по ограничению нагрузок в раннем послеоперационном периоде.
Молотообразная деформация пальцев стопы характеризуется сгибанием в проксимальном межфаланговом суставе, разгибанием в дистальном межфаланговом суставе, и лёгким разгибанием в плюсне-фаланговом суставе. Является наиболее часто встречаемой из деформаций 2,3,4 пальцев стопы. Частота встречаемости значительно выше среди пожилых женщин, чаще всего страдает второй палец стопы.
Патофизиология молоткообразной деформации пальцев стопы.
Существует несколько основных теорий формирования молоткообразной деформации пальцев стопы. Основные теории связывают возникновение деформации либо с мышечным дисбалансом либо с дисфункцией капсульно-связочного аппарата плюсне-фаланговых суставов.
Молотообразная деформация пальцев формируется за счёт избыточной тяги длинного разгибателя пальцев стопы и нарушения мышечного баланса собственных мышц стопы. Пальцам придаёт положение натяжение прикреплённых к ним сухожилий, нарушение нормального положения пальца за счёт обуви с узким мысом, малоразмерной обуви, обуви на высоком каблуке, в конечном счёте, приводит к стойкой деформации за счёт стойкого перерастяжения одних и ослабления натяжения противоположных им сухожилий. Помимо чисто механических причин, к молотообразной деформации пальцев может приводить нарушение мышечного баланса за счёт нарушения иннервации мышц при алкоголизме, диабете, нейродегенеративных заболеваниях.
|
Когтевидная деформация |
Молотообразная деформация |
Молоточкообразная деформация |
|
 |
 |
 |
|
|
Дистальный межфаланговый сустав |
сгибание |
разгибание |
сгибание |
|
Проксимальный межфаланговый сустав |
сгибание |
сгибание |
норма |
|
Плюсне-фаланговый сустав |
переразгибание |
Лёгкое переразгибание |
норма |
Классификация деформаций малых пальцев стопы.
Диагностика молоткообразной деформации пальцев стопы.
Для диагностики достаточно данных осмотра, рентгенография не требуется. Для определения степени деформации используется простой тест — надавливание на головку вовлечённой плюсневой кости. Если деформация гибкая, то за счёт снижения тяги собственных мышц стопы палец выпрямляется. Если деформация ригидная, выпрямления не происходит.
Лечение молоткообразной деформации пальцев стопы.
Консервативное лечение складывается из ношения специальной обуви с высокой, свободной, мягкой передней частью, использование силиконовых подушечек, которые позволяют избежать возникновения мозолей.
Очень часто бывает так что деформация 2 пальца беспокоит пациента даже больше чем косточка на большом пальце ноги. Это связано с тем, что деформация происходит в тыльном направлении, где обувь менее податлива, и моткообразный палец постоянно травмируется, с образованием мозолей и даже трудно-заживающих язв.
На начальных стадиях заболевания может применяться тейпирование и ношение специальных бандажей, но это связано с определёнными неудобствами, необходимостью ежедневной траты времени на наложение этих повязок и не всегда удаётся полностью скорректировать положение пальца.
При неэффективности консервативных мер показано оперативное лечение.
Хирургическое лечение молоткообразной деформации пальцев.
Можно разделить вмешательства при молоткообразной деформации на мягкотканные — при которых осуществляется воздействие на сухожилия, капсулу суставов, и костно-пластические.
При гибкой деформации показана изолированная транспозиция сухожилия сгибателя пальца на его тыльную поверхность. При ригидной деформации показана резекционная артропластика проксимального межфалангового сустава, удлинняющая Z-пластика сухожилия разгибателя, транспозиция сухожилия сгибателя, релиз капсулы плюсне-фалангового сустава.
Наиболее простое вмешательство – чрескожная тенотомия сухожилия глубокого сгибателя пальца на уровне дистального межфалангового сустава, и чрескожное рассечение капсулы проксимального межфалангового сустава по подошвенной поверхности. В последующем желательно фиксировать палец спицей, или производить тейпирование. Плюсом методики является её малоинвазивность. Операцию можно выполнить в условиях перевязочной при помощи иглы от шприца под местной анестезией. Из минусов – крайне высокий шанс рецидива – так как длина фаланг пальца не изменяется и распределение механических сил тоже.
Следующая по инвазивности операция при молоткообразном пальце — миниинвазивная остеотомия при помощи бура. Методика применяется также чрескожно, через небольшой прокол кожи 3-4 мм к кости подводится бур, при помощи которого выпиливается клин, за счёт чего осуществляется коррекция деформации. После операции также требуется фиксация, либо при помощи тейпов, либо спицей. Из плюсов – сохраняется проксимальный межфаланговый сустав и нормальная биомеханика. В случае выраженных артрозных изменений межфалангового сустава более оправдано использование методики Гомена.
Техника операции при ригидной молоткообразной деформации пальцев стопы.
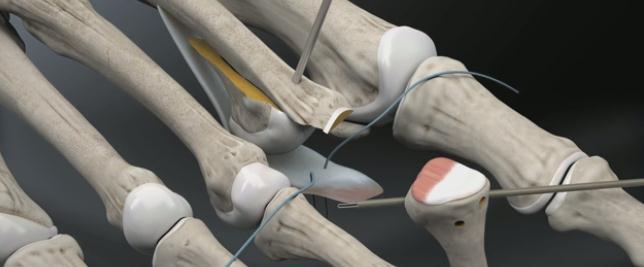
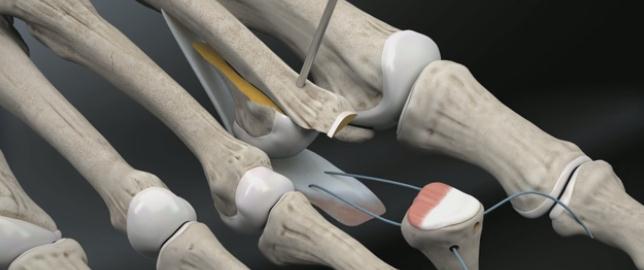
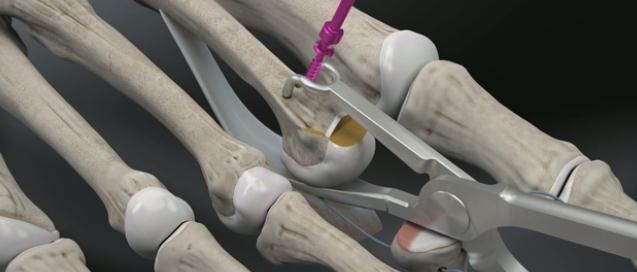
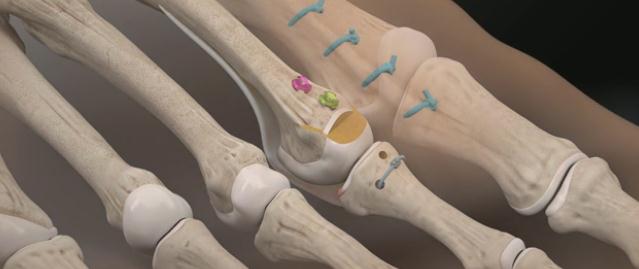
Третья из возможных операций при молоткообразном пальце – артропластическая резекция головки основной фаланги, или операция Гомена. Является самым популярным типом вмешательства, так как обладает крайне большой силой коррекции, выполняется быстро, и крайне редко сопровождается шансом рецидива, так как основная фаланга значительно укорачивается. Фиксация спицей на срок от 3 до 6 недель.
Клинический пример:
Пациентка Л.56 лет, на протяжении 3 лет стала отмечать появление и прогрессирование деформации 2 пальца, рост косточки в области внутреннего края стопы.
Выполнена артропластическая резекция головки основной фаланги 2 пальца с фиксацией спицей, L-образная остеотомия первой плюсневой кости с фиксацией винтом.
При хирургической коррекции молотообразной деформации крайне важно устранить патологию на всех уровнях: восстановить нормальные костные взаимоотношения, восстановить правильный сухожильный баланс, удалить гипертрофированные воспалительно изменённые ткани в области вовлечённых суставов.
Исторически предлагались и более сложные с хирургической точки зрения методики коррекции деформации, но при своей трудоёмкости, они не давали настолько стабильного и хорошего результата, чтобы конкурировать с операцией гомена.
Транспозиция сухожилий сгибателей пальца на место разгибателей впервые было описано Trethowan в 1925 году для лечения когтевидной деформации. В 1951 году она описана для лечения молотообразной деформации Taylor, но так как годами ранее она уже активно использовалась Girdlestone то сейчас она известна как операция Girdlestone- Taylor.
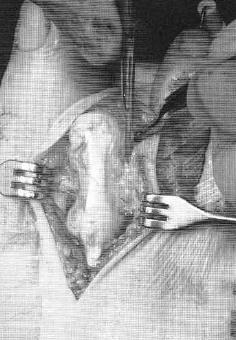
В качестве хирургического доступа используется продольный разрез по тыльной поверхности стопы в проекции плюсне-фалангового сустава, основной фаланги и проксимального межфалангового сустава.
После бережной диссекции мягких тканей и тщательного гемостаза, производится капсулотомия проксимального межфалангового сустава, сухожилие длинного разгибателей пальца отсепаровывается от сухожилия короткого разгибателя и пересекается дистально, коллатеральные связки также рассекаются в положении сгибания средней фаланги. В последующем сухожилие длинного разгибателя большого пальца будет садаптировано к сухожилию короткого разгибателя с укорочением так, чтобы избежать избыточного натяжения сухожильного комплекса.
Следующим этапом выполняется релиз плюсне-фалангового сустава. При этом иссекается суставная капсула по тыльной и боковым поверхностям сустава. Выполнять релиз удобнее всего при тракции за дистальный отдел пальца.
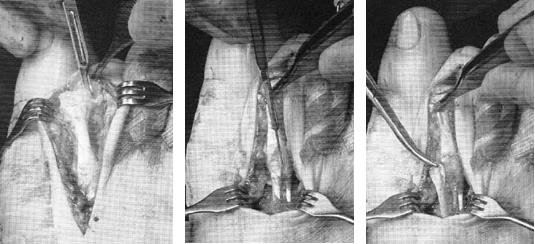
После выполнения релиза производится резекционная артропластика проксимального межфалангового сустава. Для этого может использоваться осцилляторная пила на малых оборотах с орошением физиологическом раствором или ручные инструменты, такие как долото и кусачки Листона, что позволяет снизить риск термального некроза кости. Необходимо максимально экономить костную ткань, так чтобы не укоротить палец слишком сильно.
Далее выполняется выделение комплекса сгибателей пальца. После его продольного рассечения на уровне проксимального межфалангового сустава и идентификации сухожилия длинного сгибателя, оно рассекается в продольном направлении и отсекается дистально.
После разделения сухожилия длинного сгибателя пальца на два листка, к его дистальному фрагменту подшивается оставшееся сухожилие короткого сгибателя.
Перед выполнением транспозиции завершается артродез проксимального межфалангового сустава. Также важно выполнить артродез под углом в 10° физиологического сгибания, свойственного здоровым пальцам в состоянии покоя. Для артродеза могут использоваться тонкие спицы Киршнера или винты.
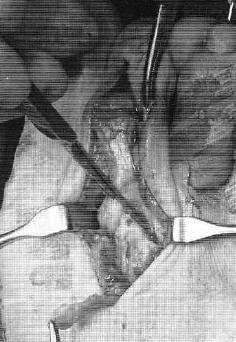
Следующим этапом листки сухожилия длинного сгибателя пальца сшиваются на тыльной поверхности основной фаланги так, чтобы скорректировать его избыточное разгибание, и предотвратить в дальнейшем рецидив заболевания за счёт устранения его основного патогенетического механизма.
В тех случаях когда все вышеперечисленные этапы недостаточны для полной коррекции молотообразной деформации её можно дополнить остеотомией по Weil.
Частыми осложнениями хирургического лечения молотообразной деформации пальцев стопы при помощи этого метода являются «плавающие» пальцы, что вызвано смещением места прикрепления собственных мышц стопы к тыльной поверхности, что приводит к нарушению сухожильного баланса.
Если молоткообразная деформация существует длительно и формируется на фоне грубого поперечного плоскостопия может потребоваться вмешательство и на плюсневой кости. Перегрузка 2-3 плюсневых костей приводит к формированию грубого натоптыша под ними. Суставная капсула и так называемая «плантарная пластинка» при этом могут полностью перетираться, что приводит к полному вывиху в плюсне-фаланговом суставе.
В такой ситуации необходимо укорачивать плюсневую кость и поднимать её головку, иначе молоткообразная деформация не будет устранена. В ряде случаев также может потребоваться восстановление плантарной пластинки. В такой ситуации операция становится намного более травматичной, так как выполняется из 2 доступов – дорсального – для выполнения остеотомии, и подошвенного, для выполнения шва плантарной пластинки.
Мы перечислили только 5 основных операций, которые могут потребоваться при молоткообразном пальце. Решение о том какую именно операцию выбрать принимает хирург в каждом конкретном случае на стадии предоперационного планирования или интраоперационно.
Новые веяния в хирургическом лечении молоткообразной деформации пальцев.
Современная теория развития когтевидной и молоткообразной деформации пальцев стопы базируется на дисфункции плантарной пластинки. Плантарной пластинкой называется плоская толстая соединительно тканная пластинка состоящая из коллагена 3 типа и фиброзного хряща. Её основной функцией является адсорбция стрессовых нагрузок на головки плюсневых костей во время ходьбы и бега, а также возвращает палец в исходное положение в состоянии покоя. При её дисфункции в плюсне-фаланговых суставах развивается нестабильность, приводящая к подвывиху основания основной фаланги в тыльную сторону. Изменения сухожилий носят вторичный характер и связаны с нарушением взаимоотношений плюсневой кости и основной фаланги.
По этой причине и возникла идея о восстановлении плантарной пластинки в комплексе с укорачивающей остеотомией по Weil и при необходимости тенопластики. Компания Arthrex разработала для этой цели специальный инструмент, позволяющий работать в условиях крайне ограниченного пространства и плохой визуализации, что позволяет выполнять восстановление плантарной пластинки относительно малоинвазивно. Ниже описана методика хирургического вмешательства детально описанная на сайте arthrex.com
После продольного рассечения кожных покровов и суставной капсулы плюсне-фалангового сустава визуализируется истончённый и удлинённый участок повреждённой плантарной пластинки.
Производится тупое отслаивание плантарной пластинки в проксимальном направлении.
Выполняется остеотомия Weil при помощи осцилляторной пилы.
Головка плюсневой кости смещается максимально проксимально с целью обеспечения лучшей визуализации.
Производится прелиминарная фиксация остеотомированного фрагмента спицей Киршнера.
Производится установка ещё одной спицы Киршнера в основание основной фаланги, при помощи специального дистрактора плюсне-фаланговый сустав растягивается для лучшей визуализации, производится отсечение плантарной пластинки максимально дистально.
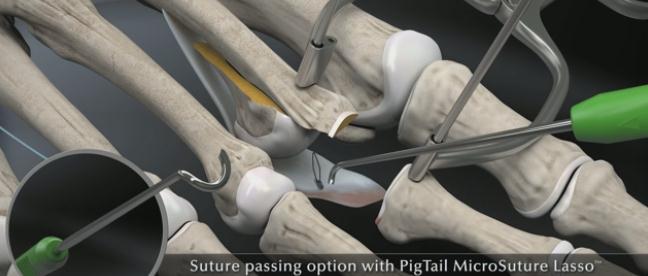
Далее выполняется прошивание плантарной пластинки в области её неповреждённой части при помощи «мини-скорпиона»
Или при помощи «лассо свиной хвостик».
Выполнение прошивания возможно и при помощи обыкновенной хирургической иглы но оно более трудоёмко.
Выполнение прошивания возможно и при помощи обыкновенной хирургической иглы но оно более трудоёмко.
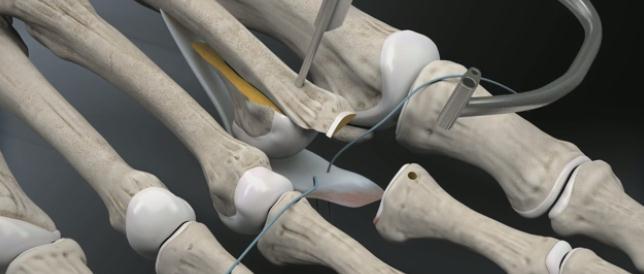
Через полученные туннели при помощи проводника проводятся нити, прошивающие плантарную пластинку.
Прелиминарная спица Киршнера удаляется. Остеотомированный фрагмент устанавливается в желаемое положение (обычно это 2-5 мм укорочения).
Производится фиксация Weil остеотомии винтами.
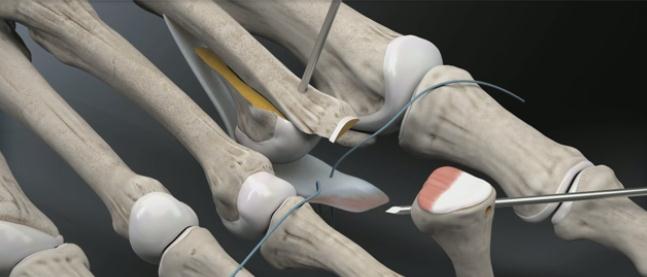
После фиксации остеотомии производится затягивание нитей прошивающих плантарную пластинку. Оценка полученного результата. Послойное ушивание раны.
Данная методика ещё не получила широкого распространения в нашей стране, однако она широко используется за рубежом и отлично себя зарекомендовала. По крайней мере так говорят представители компании, так ли это, покажет время. В конечном счёте в арсенале хирурга остаются восновном реально рабочие методики, такие как операция Гомена, Вейля, Хелал, Клейтана-Хофмана, возможно шов плантарной пластинки займёт своё место среди них.
 Молоткообразная деформация пальцев стопы: почему, что делать, как лечить?
Молоткообразная деформация пальцев стопы: почему, что делать, как лечить?
20-04-23; просмотров + 2756
Код МКБ-10: M20.4 — Другие молоткообразные деформации пальцев стопы (приобретенные)
Код МКБ-11: FA30.2
Процесс деформации пальцев можно разделить на две стадии.
В первой стадии появляется мышечная дисфункция, затем к процессу подключаются контрактура и деформации плюснефалангового и межфаланговых суставов.
Вначале возникает проблема с координацией длинных и коротких разгибателей и сгибателей пальцев.
Молоткообразная деформация пальца чаще всего возникает при ослаблении длинного разгибателя (или усилении длинного сгибателя) и усилении короткого разгибателя (или ослаблении короткого сгибателя).
Немаловажную роль в регуляции положения пальцев стопы играют червеобразные мышцы. Они тесно связаны анатомически и вплетаются в сухожилия сгибателей и разгибателей пальцев. При их парезе или слабости происходит разгибание в плюснефаланговом суставе и сгибание в проксимальном межфаланговом суставе.
Причины патологических изменений в суставах:
- Системные заболевания (ревматоидный артрит, атеросклероз, псориаз).
- Избыточная масса тела.
- Ношение тесной обуви, обуви с узким носком или на высоком каблуке.
- Поперечное плоскостопие и различные биомеханические нарушения стоп и походки.
Клиническая картина. Симптомы молоткообразной деформации пальцев стопы:
- Второй палец стопы согнут.
- Пальцы находятся в согнутом положении.
- Ногтевая фаланга смотрит вниз.
- Натяжение сухожилий.
- Вальгусная деформация большого пальца стопы.
- Раздражающая боль при ношении обуви.
- Разрастание огрубевшей кожи в зоне постоянного трения.
- Воспаление или опухоль пораженной области.
- Покраснение.
- Чувство жжения.
- Контрактура в дистальном отделе стопы.
Диагностика
Для диагностики молоткообразной деформации пальцев врач проводит медицинское обследование, прежде всего осматривает стопы на наличие признаков мозолей,язв или других трофических изменений.
Необходимо определить зоны болезненности или боли, которая появляется во время движений, наряду со степенью тугоподвижности или выраженности контрактуры суставов, если таковая имеется. Наряду с физикальным обследованием применяются дополнительные методы обследования.
Рентгенография, как правило, проводится с осевой нагрузкой на конечность, чтобы оценить степень деформации суставов. Снимок позволит определить наличие у пациента костных разрастаний, таких как экзостозы или костная шпора, что тоже может причинять боль и усугублять деформацию.
При необходимости делают КТ-исследование. Надо установить причину развития патологической установки и начать лечение сопутствующей деформации стопы в целом. При подозрении на патологии мягкотканных структур проводят МРТ.
Консервативное лечение
Применяется при начальной стадии патологии, когда деформация еще нефиксированная, мягкая. Применяются ортопедические стельки, разные другие ортопедические приспособления, мази и таблетки НПВС, назначается лечебная гимнастика.
Все эти методы не выпрямляют пальцы, только приостанавливают прогресс патологии. Когда деформация ригидная, консервативные методы неэффективны и возникает необходимость применения хирургических методов лечения.
Пациенту подбирают правильную лечебную обувь, ортопедические стельки и другие ортопедические приспособления.
Затем назначают лечебный массаж стоп и специально подобранные гимнастические упражнения, подходящие конкретно под деформацию пальцев каждого пациента.
На поздних стадиях деформации пальцев консервативное лечение считается малоэффективным.
Когда молоткообразная деформация пальцев становится фиксированной, происходят значительные изменения в мышцах, связках, суставах и костях, образовываются спайки между сухожилиями и капсулами суставов. В этом случае врачи нашего центра ортопедии назначают хирургическое лечение.
Хирургическое лечение
Хирургическое лечение включает операции на мягких тканях и костных структурах.
Когда деформация пассивно вручную устраняется, тенотомия или удлинение сухожилия могут быть достаточными для коррекции деформации.
Их можно сочетать с релизом капсулы и связочного аппарата на уровне плюснефалангового сустава.
При ригидной деформации возникает необходимость костных операций:
- резекция головки фаланги и/или пересадка сухожилия длинного сгибателя на тыльную поверхность.
- резекция основания проксимальной фаланги с пересадкой сухожилия короткого разгибателя на подошвенную поверхность ПФС.
- артродез проксимального или дистального межфаланговых суставов пальца. остеотомия плюсневых костей.
- эндопротезирование проксимального межфалангового сустава.
- сочетание разных методов.
Hallux Valgus https://travmakab.ru/news/317
- Hallux malleus — M20.4
- Hallux malleus приобретенный — M20.4
- Молоткообразное искривление пальца ноги — M20.4
- Молоткообразное искривление пальца ноги приобретенное — M20.4
Заболевания на основании алфавитного указателя МКБ по коду M20.4:
- ДРУГИЕ ПОРАЖЕНИЯ СУСТАВОВ (M20-M25) — код МКБ-10:
- Приобретенные деформации пальцев рук и ног — код МКБ-10: M20
- Деформация пальца(цев) — код МКБ-10: M20.0
- Наружное искривление большого пальца [hallus valguss] (приобретенное) — код МКБ-10: M20.1
- Ригидный большой палец стопы — код МКБ-10: M20.2
- Другие деформации большого пальца стопы (приобретенные) — код МКБ-10: M20.3
- Другие молоткообразные деформации пальцев стопы (приобретенные) — код МКБ-10: M20.4
- Другие деформации пальца(цев) стопы (приобретенные) — код МКБ-10: M20.5
- Приобретенные деформации пальца(цев) стопы неуточненные — код МКБ-10: M20.6
Заболевания в разделе МКБ-10:
Материалы проверил врач травматолог-ортопед: Леонтьев В.С.
Ребёнок ходит на носочках: почему, что это, стоит ли беспокоиться, что делать?
Ребёнок 2 года, с момента как начал ходить, ходит на носочках. Ходили к остеопату, после сеанса три дня ходила отлично, потом всё вернулось.
R26.8 | 29-11-22
Стопы заваливаются у ребёнка: что это, почему стопы внутрь, это влияет на походку?
Подскажите пожалуйста, дочке практически 1.8. Ходить стал в 1.1. Сейчас ходит вроде бы нормально, но иногда спотыкается на ровном месте, бежит и просто упадёт. Стопы у ребенка вовнутрь, это влияет на походку?
Q66.6 | 29-11-22
«Прорыв» боли: что это, почему на фоне лечения боль усиливается, что делать?
У пациентов, которые постоянно принимают анальгетики пролонгированного деиствия, может возникать внезапная боль, интенсивность которой превышает обычный уровень.
| 29-11-22
Metatarsus adductus (приведение переднего отдела стопы): что это, почему ребенок коколапит, что делать?
Ребенку 3 года. При ходьбе сильно заворачивает стопы внутрь, (особенно левую). Стоять может ровно, но и стоя тоже иногда поворачивает. Так ей наверно удобнее
Q66.2 | 29-11-22
Ревматоидный артрит: патогенез, почему происходит разрушение сустава
В основе патогенеза РА лежат сложные нарушения иммунного ответа, следствием которых является развитие хронического аутоиммунного воспаления (Насонов Е.Л., 2004; Мазуров В.И., ЛилаА.М„ 2000; Muller-LadnerU., Pap Т., 2005)
M06.9 | 29-11-22
Перелом 5й плюсневой кости не срастается: что делать?
Почему так плохо срастается и срастется ли вообще без вмешательства? Что делать?
S92.2 | 29-11-22
Косолапость: как лечить, как быть, какие методы лечения существуют
В роддоме неонатологи сообщили что у ребёнка средняя степень косолапости. Я задала вопрос почему именно средняя, сказали, что ступня выгибается.
Q66.0 | 29-11-22
Почему когда перелом срастается все еще видна линия перелома?
Сначала между отломками формируется мягкая костная мозоль, она из соединительной ткани и не содержит кальция, мягкая мозоль формируется около 21 сут.
| 29-11-22
Перелом пястной кости: почему онемела и отекает кисть и что делать, рекомендации травматолога
Отечность кисти возникает из-за наличия гематомы, которая сопровождает перелом костной ткани. При этом кровяной сгусток сдавливает нервные окончания и этим объясняется нарушение чувствительности пальцев.
S62.3 | 29-11-22
Боль в шее и синдром трапециевидной мышцы: почему долго болит шея, рассказывает врач
Подскажите пожалуйста, уже продолжительное время есть переодически боль в мышце спины (трапециевидной?) слева.
M54.2 | 29-11-22
Сильные боли после перелома ребер: почему стало болеть сильнее?
Упала на спину, перелом 6-9 ребер слева. Назначили дилакса (целекоксиб) 200 мг 2 р/д, налгезин форте 550мг 2 р/д, кальцимин адванс, вигантол. Далее с 7 ноября проходила лечение физио: амплипульс, магниты 10 дней, плюс доназначили нейродикловит 2 р/д на месяц.
S22.3 | 29-11-22
Ушиб ребер: почему так долго болит?
2 недели назад упала спиной с лестницы, сейчас нахожусь на больничном,при обращении был сделан рентген, перелома нет, но болело очень с правой стороны груди, было очень больно делать глубокий вдох, сегодня сделала КТ т.к болеть продолжает. Пожалуйста посмотрите что там у меня в заключении.
S20.2 | 11-12-22
Тянет и болит в области перелома: почему, что это, что нужно делать?
Перелом 2 плюсневой кости без смещения. Наложили лангету, правда она расшаталась, пробовала подтянуть эластичным бинтом очень больно. Сегодня 6-ой день, в месте перелома начало тянуть косточку, это нормально?
S92.3 | 15-12-22
Гипотонус у ребенка: что это, почему мышцы слабые?
Гипотонус мышц у ребенка проявляется ослаблением мускулатуры и снижением либо полным отсутствием мышечной реакции на раздражающий фактор.
P94.2 | 08-02-23
Краснеет нога после остеосинтеза: почему и что это, нужно ли лечение?
Спустя 5 недель после операции по остеосинтезу большеберцовой кости (поставили пластину у колена). В положении стоя голень краснеет и на ней напрягаются вены.
R22.4 | 17-02-23
Реабилитация после перелома шейки бедра и операции металоостеосинтеза: что нужно делать дома?
Проведена оперативное лечения в обьеме закрытой репозиции левой бедренной кости остеосинтезлевой бедренной кости интрамедулярным шрифтом PFN-гамма. После операции все прошло спокойно.. Швы удалены…
17-04-23
Проведена оперативное лечения в обьеме закрытой репозиции левой бедренной кости остеосинтезлевой бедренной кости интрамедулярным шрифтом PFN-гамма. После операции все прошло спокойно.. Швы удалены… Через месяц сделан рентген но сдвигов нет… Получаеться бабушки 70 лет…
Активно ходит на правой ноге…
Дайте пожалуйста полное рекомендации чтоб мы следовали им и пошло дело на улучшение…
Нужно ли ортез в этом случае …
Рекомендации врача травматолога-ортопеда
Учитывая что прошло 1.5 мес после операции, сейчас промежуточный послеоперационный период (от 1,5 до 3,5 мес. после операции) основные задачи физической реабилитации направлены на:
— регенерацию костной ткани (продолжить прием препаратов кальция — рекомендую Кальцемин Адванс по 1 тпб 2 р/д 60 дн),
— тренировку мышечного аппарата поврежденной конечности, выполнять ЛФК, сначала в постели, и сначала суставами неповрежденных конечностей.
— Уже на данном этапе рекомендуется использовать упражнения для всех суставов ног с преодолением веса собственной конечности.
— Большинство упражнений проводится в разгрузке: лежа на спине, животе, на здоровом боку.
— Большое внимание следует уделять восстановлению силы и выносливости мышц оперированной конечности и, особенно, четырехглавой мышце бедра, нужно делать постоянно изометрические напряжения мышц.
Нужно делать упражнения для укрепления дыхания диафрагмальные упражнения, упражнения в активном и пассивном растягивании мышц, а также в кратковременном статическом напряжении.
Сейчас можно оперированную ногу только прикладывать к полу.
Ориентировочно, с 12-ой недели после операции рекомендуется начинать приступать на оперированную конечность.
Главный критерий отсутсвие боли, при нагрузке, значит все делается правильно.
Что принимать?
- Супер кальций с Вит D(Япония)
- Омега (Япония)
- Пиаскледин-300
- Фороза (после операции две недели)
— проколоть хондропротекторы или Инъектран или Мукосат по 2,0 мл в/м 1 раз в день через день на курс 20-25 уколов. — они на 30% ускоряют сращения (есть исследования).
— Сосудистые препараты или Кардиомагнил — 1 т после ужина или Пентоксифиллин по 1 таб 2 р/д 30 дн.
Если есть возможность, пригласите домой массажиста, желателен общий массаж, но оперированную конечность только разрешается делать поверхностный массаж (в виде погладивания, губок е методики в виде разминания пока нельзя).
Можно пропить остеотропные БАДы:
* Капс. ЛонгаДНК по 1 капс. — 2 раза в день 3 нед.
* Капс. Эхиностронг по 1 капс. — 2 раза в день 3 нед.
Комплекс упражнений которые можно делать сейчас (1-1,5 мес после операции):
Исходное положение лежа.
! Важно, не провоцировать боль, и не преодаливать боль. Если почувствует боль, то сделать паузу и восстановиться.
И дальше продолжать. Если усилиться отек то перерыв на пару дней.
Реабилитация после операции около полугода.
1мес 15д 15ч 29мин
4239
Частичный разрыв икроножной мышцы, гематома: что делать, как лечить?
14-04-23
1мес 15д 20ч 18мин
2690
Мигрень без ауры: что делать, как нужно лечить?
14-04-23
1мес 15д 22ч 26мин
7671
Обезболивающее при травме, переломе: что лучше и как использовать, какие правила?
14-04-23
1мес 16д 15ч 19мин
5024
Дипроспан (Бетаметазон, Betamethasone) для блокад: что происходит после инъекции?
13-04-23
1мес 16д 18ч 58мин
4910
Лечение невропатической боли в области грудной клетки
13-04-23
1мес 16д 19ч 19мин
2906
Боль в грудной клетке, типы нейропатии: причины тораколгии
13-04-23
1мес 17д 9ч 18мин
2658
Не заживает рана на ноге (есть варикоз): почему, что нужно делать?
12-04-23
1мес 17д 11ч 29мин
2758
Грыжа межпозвонкового диска поясничного отдела позвоночника: что делать если лечение не помогает?
12-04-23