Дата публикации 14 октября 2022Обновлено 27 октября 2022
Определение болезни. Причины заболевания
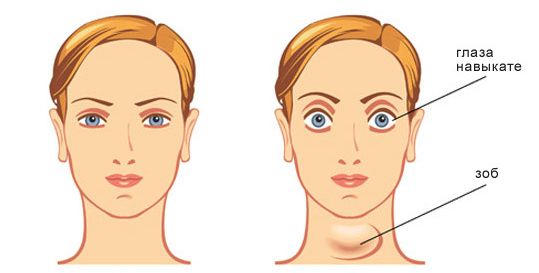
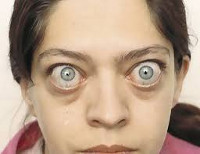
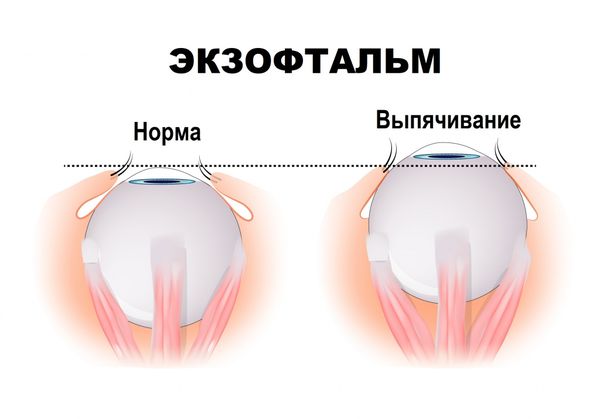
Экзофтальм, или пучеглазие (Exophthalmos), — это патология, при которой увеличенный объём тканей позади глаз смещает их вперёд. При описании экзофтальма также используют термины «проптоз» и «протрузия», что подразумевает смещение органа вперёд [1].
Экзофтальм не развивается самостоятельно, это симптом другой болезни. Он может быть односторонним и двусторонним. Двусторонний экзофтальм чаще всего асимметричный.
При экзофтальме нарушается работа глазодвигательных мышц: пациенту тяжело вращать глазами, смотреть в стороны, вверх и вниз, у него двоится в глазах. Сами глаза краснеют и болят. Иногда выраженный экзофтальм сопровождается неполным смыканием век при моргании, что влечёт за собой раздражение и сухость глаз. Если воспалённые ткани сдавливают зрительный нерв, снижается острота зрения.
Причины развития экзофтальма
У взрослых протрузия глаз часто развивается на фоне нарушений работы щитовидной железы. В таких случаях экзофтальм — это один из симптомов аутоиммунного состояния, которое получило название эндокринная офтальмопатия Грейвса (аутоиммунная, тиреоидная). Однако у детей с аутоимунными нарушениями экзофтальм развивается значительно реже.
Курение также является установленным фактором риска развития экзофтальма при болезни Грейвса [2][4].
Возможные причины одностороннего экзофтальма:
- флегмона орбиты (инфекционное воспаление);
- аномалии развития глазного яблока или костей глазницы;
- сосудистые аномалии (гемангиома);
- варикозное расширение вен глазницы;
- новообразования головного мозга;
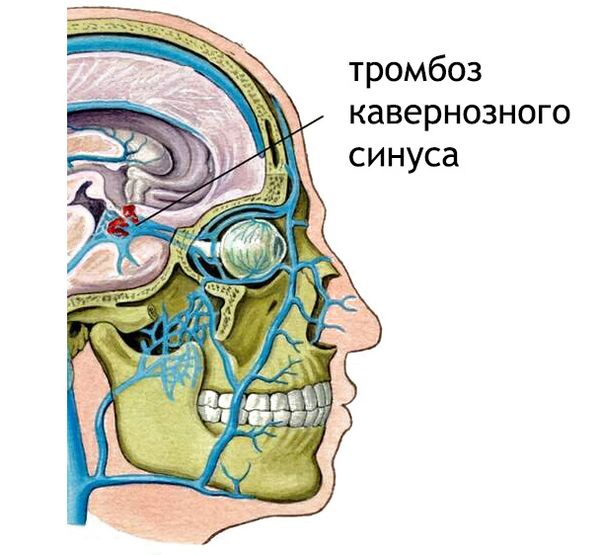
- тромбоз кавернозного синуса.
Двусторонний экзофтальм имеет следующие причины:
- эндокринная офтальмопатия (ЭОП);
- тромбоз кавернозного синуса;
- врождённая глаукома;
- метастазы новообразования головного мозга [3].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы экзофтальма
У экзофтальма нет единой причины и одного механизма развития, поэтому состояние может сопровождаться разными комбинациями симптомов:
- смещение глазных яблок вперёд с одной или двух сторон — при одностороннем экзофтальме верхние веки опущены несимметрично, количество белой оболочки между нижним веком и радужкой в обоих глазах отличается; при двустороннем экзофтальме иногда наблюдается разная выраженность смещения глаз кнаружи;
- ретракция век — сдвиг верхнего века вверх и/или нижнего вниз;
- лагофтальм — неполное смыкание глаз при моргании;
- раздражение и сухость глаз;
- слезотечение;
- ограниченная подвижность глазных яблок;
- двоение (из-за ограниченной подвижности мышц);
- боль — может быть как при движении глаз, так и в покое, с одной стороны или в обоих глазах;
- признаки интоксикации — повышение температуры, озноб;
- покраснение глаз;
- ощущение пульсации в глазу;
- отёк конъюнктивы;
- снижение остроты зрения [5].
Патогенез экзофтальма
Глазница имеет форму пирамиды и состоит из костей:
- верхняя стенка сформирована лобной костью — она отделяет глазницу от лобной пазухи;
- верхняя стенка задней стороны орбиты представлена малым крылом клиновидной кости;
- внутренняя стенка состоит из решетчатой кости и лобного отростка верхней челюсти;
- нижняя стенка является одновременно верхней стенкой верхнечелюстной пазухи, она образована глазничной поверхностью верхней челюсти, скуловой и нёбными костями.
Основанием глазницы служит глазная перегородка — тонкая эластичная фиброзная структура, которая совместно с хрящами век формирует переднюю стенку глазницы. Когда веки закрыты, она полностью изолирует полость глазницы [9].
Полость глазницы заполнена жировым телом, через которое проходят глазные мышцы: верхняя и нижняя прямые, верхняя и нижняя косые, внутренняя и наружная прямые. Пластичность жирового тела позволяет мышцам свободно менять положение при движении глаз.
Мышцы каждой пары работают сообща, уравновешивая друг друга. Все они постепенно сходятся к вершине глазницы и крепятся к стенкам глазного яблока.
Если содержимое орбиты увеличивается, там становится мало места, так как орбита ограничена костями. Увеличенные структуры выталкивают глаз вперёд. Так возникает экзофтальм.
Почему увеличивается содержимое орбиты
Рост объёма содержимого орбиты зависит от основной болезни.
При эндокринной офтальмопатии вырабатываются аутоантитела, которые стимулируют деление фибробластов (клеток соединительной ткани) и адипоцитов (клеток жировой ткани), а также активируют медиаторы воспаления. Это приводит к увеличению мышц глаза, увеличению жировой ткани и отёку внутри глазницы.
Флегмона орбиты (орбитальный целлюлит) — это инфекционное воспаление тканей позади орбитальной перегородки. Наиболее частыми возбудителями инфекции становятся стафилококки, стрептококки и гемофильные палочки. Они проникают за орбитальную перегородку из расположенных рядом очагов инфекции (например, гайморовой пазухи) или при травме, после которой развивается воспаление — отёк тканей, боль и нарушение подвижности глаза.
Также могут воспалиться ткани, которые находятся перед перегородкой, но для этого состояния экзофтальм не характерен.
Классификация и стадии развития экзофтальма
Так как экзофтальм не является самостоятельной болезнью, его классифицируют с позиции других патологий. В международной классификации болезней 10-го пересмотра (МКБ-10) экзофтальм упомянут в описании эндокринной офтальмопатии (код H06.2). Протрузия глаз — основной симптомом этой болезни, но не единственный.
По степени выраженности экзофтальма оценивают тяжесть эндокринной офтальмопатии (по классификации В. Г. Баранова):
- I степень — экзофтальм от 15,0 ± 0,2 мм, отёк век;
- II степень — экзофтальм от 17,9 ± 0,2 мм, отёк век, конъюнктивит, поражение мышц глаз;
- III степень — выраженный экзофтальм до 22,8 ± 1,1 мм, наличие угрожающих зрению симптомов, таких как неполное смыкание век, изъязвление роговицы, стойкое двоение, ограниченная подвижность глазного яблока [6].
В мм указана величина выдвижения глазного яблока при норме 14–19 мм, между глазами также может быть асимметрия, начиная от 2 мм и более, это даёт понять, что один глаз смещён сильнее другого.
Виды экзофтальма:
- мнимый экзофтальм — глазное яблоко увеличивается в размерах, что провоцирует прогрессирование близорукости, вплоть до высокой степени, а также повышает внутриглазное давление (может привести к глаукоме);
- истинный экзофтальм — развивается на фоне сбоев в работе эндокринной системы, болезней щитовидной железы и онкологических заболеваний глазницы;
- перемежающийся экзофтальм — самая редкая форма экзофтальма, которая развивается при варикозе сосудов глазницы, визуально проявляется, когда пациент наклоняет голову;
- пульсирующий экзофтальм — развивается при травмах глаза и тромбозах глазницы [16].
Осложнения экзофтальма
Одним из самых распространённых осложнений является лагофтальм — неполное смыкание глазной щели при моргании, из-за чего развивается синдром сухого глаза, слезотечение, сухость, кератопатия и кератит (помутнение и воспаление роговицы) [5][15].
Единичные очаги кератопатии могут протекать без других проявлений или сопровождаться теми же симптомами, что и синдром сухого глаза: ощущением сухости и песка в глазах, частым морганием, нечёткостью зрения и слезотечением. Особенно ярко симптомы выражены по утрам из-за неполного смыкания глаз во время сна и пересыхания роговицы [11].
При инфицировании повреждённой роговицы развивается кератит. В таком случае появляется боль, покраснение глаз, светобоязнь и слезотечение. Если не лечить патологию, начинают повреждаться более глубокие слои роговицы, появляются язвы.
Помимо инфицированных язв роговицы для лагофтальма также характерны стерильные, или асептические язвы: причиной становится не инфекция, а неполное смыкание глазной щели и нестабильность слёзной плёнки. В этом случае глаз постоянно повреждается, а механизмы восстановления нарушены [14].
Из-за фиброза глазодвигательных мышц развивается ограничение подвижности глазного яблока, в результате чего возникает двоение, вызывающее дискомфорт. Если экзофтальм вызвал отклонение глаза, двоение может быть как при прямом взгляде, так и во время движений глаз.
Отёчные ткани обриты могут сдавливать зрительный нерв. Тогда развивается оптическая нейропатия и острота зрения снижается. Возникает нечёткость изображения, которую невозможно исправить очками, нарушается восприятие цвета, поля зрения в центре и на периферии меняются (появляются слепые участки) [6].
Диагностика экзофтальма
Диагностика включает в себя сбор анамнеза (историю), физикальный осмотр, инструментальные и лабораторные исследования.
Сбор анамнеза
Чтобы определить причины экзофтальма, врач собирает максимально полную историю как болезни, так и жизни. Его интересует, проходил ли пациент операции, получал ли недавно травмы, имеет ли хронические заболевания, в частности связанные с щитовидной железой, онкологией и сосудистыми аномалиями. Документы с информацией о таких состояниях можно показать врачу напрямую или открыть доступ к своей электронной медкарте.
Чтобы отследить историю болезни, необходимо определить давность процесса. Она может косвенно говорить о причинах экзофтальма, например остро возникнувшие жалобы (в течение нескольких часов или дней) характерны для инфекционного процесса.
Во время беседы врач уточняет, есть ли у пациента боль и двоение. При наличии боли важно определить её характер, провоцирующий фактор (например, движение глаз) и местонахождение. Боль говорит о вовлечении в процесс чувствительных ветвей тройничного нерва [3].
Осмотр
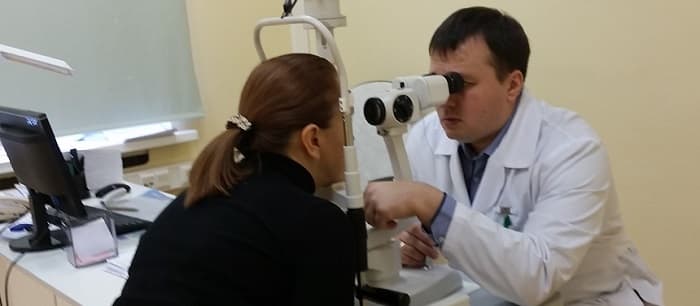
Обычно экзофтальм диагностируют на основе экзофтальмометрии. Её проводят с помощью экзофтальмометра Гертеля. В ходе такого обследования врач определяет степень выдвижения глаз в миллиметрах. Нормальным показателем экзофтальмометрии считается 14–19 мм, а асимметрия в 2 мм (т. е. если один глаз на 2 мм выступает больше другого) считается аномальной [3][5][9].
Размер глазной щели измеряют линейкой: расстояние краёв верхнего и нижнего века в среднем составляет 8–11 мм. Если этот показатель больше, можно заподозрить экзофтальм.
Кроме асимметрии глазных щелей, у пациентов с экзофтальмом обращает на себя внимание отёк и изменение цвета кожи век. Отёк вместе с расширенными сосудами конъюнктивы могут свидетельствовать о нарушениях венозного оттока. Врач также проверяет смыкание глазных щелей при моргании и движения глаз во всех отведениях (ограничены или нет).
Визометрия и периметрия — обязательные части осмотра офтальмолога. Так врач оценивает снижение остроты зрения, наличие слепых участков или сужение полей зрения, что говорит о вовлечении в патологический процесс зрительного нерва.
Офтальмоскопия — осмотр глазного дна — позволяет визуально оценить задний отрезок глаза, состояние сосудов и диска зрительного нерва.
Инструментальная диагностика
При подозрении на экзофтальм пациенту назначают:
- УЗИ-диагностику глазного яблока в орбитальном режиме — выявляет сосудистые аномалии, новообразования, патологические изменения глазодвигательных мышц и абсцесс [10];
- компьютерную томографию (КТ) глазницы — оценивает состояние костей и прилежащих мягких тканей, проводят при подозрении на эндокринную офтальмопатию и травмах;
- магнитную резонансную томографию (МРТ) — позволяет лучше различить мягкие ткани, показана для дополнительной визуализации глазодвигательных мышц, при ЭОП в том числе;
- позитронно-эмиссионную томографию (ПЭТ) — выявляет метастатический процесс, включая лейкоз и лимфому, проводят при подозрении на онкологическую причину экзофтальма [2].
Лабораторная диагностика
Чтобы подтвердить воспаление, проводят общий анализ крови.
Пациентам с нарушениями работы щитовидной железы необходимо определить уровень тиреоидных гормонов и сделать УЗИ щитовидной железы.
При подозрении на метастазирование может потребоваться биопсия тканей, чтобы уточнить причину экзофтальма [12].
Дифференциальная диагностика с ложным экзофтальмом
Экзофтальм при диффузном токсическом зобе может быть ложным. Тиреоидные гормоны воздействуют на нервную систему, из-за чего происходят сбои в работе мышцы, поднимающей верхнее веко, которое смещается вверх. Это смещение создаёт впечатление, будто глаза выдвинуты вперёд, но на самом деле расширена только глазная щель, а глазное яблоко расположено как и прежде [7].
При истинном экзофтальме глазное яблоко действительно смещается кнаружи, так как увеличиваются глазодвигательные мышцы и жировая ткань глазницы.
Картину ложного (мнимого) экзофтальма, или псевдоэкзофтальма, также могут вызывать следующие состояния:
- чрезмерное увеличение глазного яблока (при миопии высокой степени и буфтальме — симптоме врождённой глаукомы у младенцев);
- более глубокое положение глаза в глазнице (энофтальм) парного глаза;
- несимметричное строение орбит (врождённое, послеоперационное, после лучевого воздействия);
- ретракция век (смещение верхнего века вверх и/или нижнего вниз) вследствие рубцовых изменений кожи или паралича лицевого нерва;
- сужение глазной щели парного глаза (птоз века) [8].
Лечение экзофтальма
Тактика лечения зависит как от основной болезни, так и от симптомов.
При несмыкании глазной щели и сухости глаз пациенту назначают препараты искусственной слезы (например, Гиалуронат натрия), причём иногда их необходимо принимать всю жизнь. Вязкие гели создают ощущение нечёткого зрения, но это проходит через несколько минут.
Чтобы нарушить отток слезы и увлажнить глаза, в нижнюю слёзную точку могут установить силиконовый окклюдер (глазной пластырь). В некоторых случаях назначают контактные линзы, защищающие роговицу от пересыхания.
Важно беречь глаза от пыли и загрязнений с помощью очков. При выраженной реакции на свет рекомендовано использовать солнцезащитные очки.
Очки с призмами также могут помочь при двоении.
Флегмону орбиты лечат незамедлительно, чтобы инфекция не распространилась через кровоток по всему организму. Применяют антибиотики широкого спектра, иногда дренируют гнойник (выводят скопившийся гной) [3][15].
Лечение эндокринного экзофтальма
В первую очередь терапия направлена на компенсацию основной болезни. Чтобы контролировать отёк тканей орбиты, обычно используют системные кортикостероиды в виде таблеток или внутривенных инъекций [5][15]. Также необходимо каждые полгода проходить осмотры у врача и следить за уровнем гормонов [7].
В 2020 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило первый препарат для лечения эндокринной офтальмопатии, уменьшающий экзофтальм, — Тепротумумаб (Tepezza). Лекарство подавляет патологические сигналы, уменьшет воспаление и объём тканей, однако в России этот препарат не зарегистрирован и аналогов пока не имеет [13].
Среди других методов лечения выделяют:
- Пульс-терапию глюкокортикоидами (ГКС) — эффективность до 80 % [17]. Перпараты вводят внутривенно в течение 3–4 месяцев. Зрение улучшается через 1–2 недели после пульс-терапии [7].
- Рентгенотерапия орбит — лучевую терапию (конформную дистанционную лучевую терапию или дистанционную гамма-терапию) на область орбит применяют в случаях активной ЭОП, не реагирующей на другое лечение. Обычно пациенту назначают 10 сеансов по 20 Гр на орбиту в течение 2–3 недель. При резко выраженном отёчном экзофтальме используют дистанционное облучение орбит с прямых и боковых полей с защитой переднего отрезка глаза. Рентгенотерапия оказывает противовоспалительное влияние, снижает выработку цитокинов и не даёт клеткам так активно делиться. Малые дозы лучевой терапии (16 или 20 Гр на курс) доказали свою эффективность и безопасность, при этом наилучший терапевтический результат отмечается при сочетании лучевой терапии с приёмом глюкокортикоидов. Эффективность рентгенотерапии необходимо оценивать в течение двух месяцев после окончания лечения.
Оперативное лечение
Среди хирургических вмешательств при экзофтальме применяют следующие:
- тарзорафия — частичное ушивание края век для уменьшения глазной щели;
- трансконъюнктивальная миоэктомия мышцы Мюллера и транскутанная рецессия леватора — через воздействие на мышцу хирург опускает верхнее веко;
- орбитальная декомпрессия — удаление части кости и клетчатки из глазницы при выраженном экзофтальме и риске высокого давления на зрительный нерв [11][15].
Первые два метода могут проводить при I степени или ложном экзофтальме. В ходе таких операций хирург воздействует на веко, а глазное яблоко остаётся на месте.
Экзофтальм может быть вызван сосудистым или другим крупным образованием внутри орбиты. Если новообразование операбельно, его удаляют хирургическим путём. В этом случае также может потребоваться лучевая и химиотерапия [15].
Прогноз. Профилактика
Прогноз зависит от причины. Например, на фоне ЭОП и опухолей головного мозга экзофтальм может прогрессировать. При развитии стойкого выраженного экзофтальма, влекущего осложнения, возможно рубцевание роговицы, неоваскуляризация (разрастание сосудов), снижение зрения, центральное повреждение роговицы и эндофтальмит (внутриглазная инфекция).
При компенсированной офтальмопатии прогноз благоприятный. Если не лечить офтальмопатию, состояние будет ухудшаться, вплоть до потери зрения.
Лечение экзофтальма, связанного с заболеванием щитовидной железы, может занять больше времени, чем при других причинах, из-за аутоиммунного процесса [2]. Иногда требуется несколько курсов терапии. При этом пациент должен находиться под наблюдением офтальмолога и эндокринолога.
Неблагоприятный прогноз также при экзофтальме вследствие неоперабельных опухолей и метастазов. В этом случае пациенту назначают симптоматическое лечение.
При возникновении двоения и снижении остроты зрения необходимо отказаться от вождения автомобиля, так как это повышает риск дорожной аварии.
Профилактика развития экзофтальма
Отказ от курения играет первостепенную роль в предотвращении развития и прогрессирования экзофтальма при эндокринной патологии [2].
Контроль уровня гормонов щитовидной железы позволяет выявить заболевание как можно раньше и вылечить его.
Первичной профилактики экзофтальма не существует.
Орбитопатия, вызванная патологией щитовидной железы, также известная как офтальмопатия / орбитопатия Грейвса (OG), является выражением аутоиммунного процесса, нацеленного на ткани вокруг глазного яблока.
Важные факты о пучеглазии. Почему при этом состоянии нужно срочно идти к эндокринологу
Наиболее распространенное название этой патологии — офтальмопатия — неточно, потому что сам орган зрения (Ophthalmos — глаз) не повреждается напрямую. OG — пучеглазие — наиболее частая причина окулярного проптоза (экзофтальмологии). Это состояние встречается примерно у каждого второго пациента с нарушением работы щитовидной железы.
Пациенты с болезнью Грейвса, пациенты, обращающиеся за медицинской помощью по поводу увеличения глаз (особенно реципрокного), должны быть сначала обследованы у эндокринолога на предмет патологии щитовидной железы. Являясь следствием заболеваний щитовидной железы болезнь Грейвса обычно приводит к поражению глаз (отсюда и название офтальмопатия / орбитопатия Грейвса).
Но также следует учитывать, что офтальмопатия может возникать как при отсутствии в анамнезе гипертиреоза (глазная или эутиреоидная болезнь Грейвса), так и у пациентов с хроническим аутоиммунным заболеванием при гипотиреозе.
Лечение пациентов с ОГ является комплексным не только для лечения орбитопатии, но и для контроля функции щитовидной железы (поддержание эутиреоза). Назначаются йод для профилактического применения, пероральные глюкокортикоиды и различные варианты терапии для облегчения симптомов — искусственное слезотечение или мазь, призматические очки для слепоты, сон с высоко поднятой головой, инъекции ботулотоксина в верхнее веко.
Патогенез орбитопатии
Патогенез пучеглазия не совсем ясен. Глаза считаются уязвимыми, потому что глазные мышцы и фибробласты в ретробульбарном пространстве имеют на поверхности человеческие лейкоцитарные антигены класса II, точно такие же, как у пациентов с аутоиммунным заболеванием щитовидной железы. Из-за этих антигенов клетки могут быть антигенпрезентирующими и инициировать аутоиммунный процесс активации Т-лимфоцитов, местных дендритных клеток. Основным антигеном, с помощью которого клетки инициируют дальнейший аутоиммунный процесс, является рецептор тиреотропного гормона (ТТГ).
Активированные Т- лимфоциты проникают в мышцы, управляющие глазами, и соединительную ткань за глазом и секретируют цитокины (фактор некроза опухоли альфа, интерферон гамма), которые стимулируют фибробласты производить больше гликозаминогликанов.
Гликозаминогликаны гидрофильны, что приводит к накоплению жидкости в тканях, увеличению объема мышц, которые двигают глаза, и увеличению соединительной и жировой ткани за глазным яблоком. Повышенное внутриглазное давление толкает глазное яблоко вперед, сдавливает зрительный нерв и ухудшает функцию глаза и венозный кровоток из структур глаза. Воспаление длится до 1–2 лет, затем сменяясь соединительной тканью.
Диагностика пациентов с пучеглазием
Орбитопатия — наиболее частая причина проптоза (экзофтальма) у взрослых пациентов. Клинически заболевание обычно легко заподозрить, особенно если оно начинается с тиреотоксикоза (или тиреотоксикоза в анамнезе), двустороннего экзофтала и острого или подострого отека структур вокруг глазного яблока.
- У 40% пациентов глазные симптомы возникают в сочетании с клиникой тиреотоксикоза.
- У 20% больных глазные симптомы впервые появляются до начала тиреотоксикоза.
- У 10% пациентов глазные симптомы развиваются в течение 6 месяцев от начала тиреотоксикоза.
Глазные симптомы у пациентов возникают и после лечения тиреотоксикоза (обычно после лечения радиоактивным йодом). У 10%. у пациентов с ГО может развиться дисфункция щитовидной железы.
Таким образом, больного нужно обследовать, назначая целую группу анализов:
- тироксин;
- LT3 (свободный трийодтиронин);
- тесты на антитела: anti-TTHR (антитела к рецептору TTH);
- анализы на ATPO (антитела к тироидпероксидазе).
В зависимости от стадии и степени воспаления пациент может иметь различные глазные симптомы.
В случае объективного осмотра необходимо исследовать конъюнктиву — оценивается:
- отечность тканей глаза — хемоз;
- наличие видимых мелких кровеносных сосудов конъюнктивы;
- отека тканей вокруг глаза — наличие промежутка между краями верхнего и нижнего века (ретракция века).
Также проводится исследование движений глазного яблока — обычно нарушение конвергенции, дисфункция глазных мышц, зрение часто становится двойным.
Экзофтальмометром измеряется степень проптоза — расстояние от латерального края костного мозга до воображаемой перпендикулярной линии, проведенной в наиболее выступающей точке роговицы.
Также необходимо оценить остроту зрения, способность различать цвета. Если есть подозрение на повреждение диска зрительного нерва (необъяснимое внезапное ухудшение зрения, нарушение способности различать цвета, внезапное «выпадение» глазного яблока с орбиты или повреждение роговицы (пространство между веками, пациент жалуется на сильную слезотечение, сильный страх перед светом и т. спазм век) пациента необходимо немедленно направить в специализированный центр лечения глаз.
В случае односторонней офтальмопатии без нарушения функции щитовидной железы в первую очередь целесообразно провести инструментальные исследования, чтобы исключить объемный процесс на орбите. Содержимое глазниц лучше всего визуализируется с помощью магнитно-резонансной томографии (МРТ) глазницы — можно оценить отек движущихся мышц глаза, увеличение ретробульбарной жировой и соединительной ткани, визуализировать зрительный нерв, применяя режим подавления жира, оценить воспалительную активность в глазных лунках.
Когда МРТ невозможна, может быть выполнена компьютерная томография (лучшая визуализация структур костного мозга) или ультразвуковое исследование глаза.
Общие рекомендации по ведению пациентов с пучеглазием
В дополнение к специальному лечению орбитопатии, все пациенты, независимо от тяжести заболевания, должны лечиться от дисфункции щитовидной железы, если таковая имеется. Рекомендуется избегать отягчающих факторов и, при необходимости, оказывать симптоматическое облегчение.
Течение ОГ более тяжелое, если функция щитовидной железы не корректируется, поэтому важно как можно скорее достичь и поддерживать эутиреоз — необходимо лечить как гипотиреоз, так и гипертиреоз.
Есть несколько способов исправить гипертиреоз:
- назначить высокие дозы тиреостатиков и постепенно снижать их до достижения эутиреоза;
- назначить высокие дозы тиреостатиков, влияющих на гипотиреоз, с добавлением левотироксина;
- выполнить частичную или полную тиреоидэктомию или лучевую терапию.
Однако данных клинических испытаний, подтверждающих, что один метод превосходит другие, недостаточно. В настоящее время считается, что все методы приемлемы. Возможно даже лечение радиоактивным йодом в сочетании с пероральными глюкокортикоидами.
Известно, что у курящих пациентов заболевание протекает более тяжело, и эффективность конкретного лечения у таких больных хуже, чем у некурящих. Влияние курения на степень тяжести орбитопатии также напрямую коррелирует с количеством выкуриваемых сигарет в день. Таким образом, всех пациентов следует проинформировать о влиянии курения на офтальмопатию и побудить их бросить курить.
Средства, облегчающие симптомы орбитопатии Грейвса, включают капли, заменяющие слезотечение или мазь (больше подходит для ночного увлажнения), призматические очки для коррекции бликов, инъекции ботулотоксина в верхнее веко (подходящий выбор для ретракции сетчатки, эти процедуры должны выполняться только специалистом, который есть опыт в этом). Больной должен спать на высокой подушке, носить темные очки.
Специфическое лечение пучеглазия
Тактика лечения орбитопатии определяется 3-мя основными критериями:
- тяжестью заболевания;
- степенью активности заболевания;
- качеством жизни пациента.
Для определения степени тяжести заболевания оцениваются следующие признаки:
- разрыв между краями верхнего и нижнего века;
- отек век;
- покраснение век;
- покраснение вокруг глаз;
- припухлость вокруг глаз;
- наличие воспаления;
- экзофтальмологические факторы;
- субъективное ощущение слепоты у пациента и его степень;
- повреждение мышц, двигающих глаза;
- повреждение роговицы;
- повреждение зрительного нерва.
Лечение, которое будет назначено пациенту, определяется путем оценки степени тяжести заболевания.
При очень сложном пучеглазии (эта форма заболевания описывается как угрожающая зрению) необходимо срочное лечение.
Если обнаружено повреждение зрительного нерва, рекомендуется лечение высокими дозами глюкокортикоидов внутривенно. При отсутствии терапевтического эффекта или неудовлетворительном эффекте в течение 1-2 недель, или когда требуется более быстрый эффект, или когда необходимо избежать побочных реакций на глюкокортикоиды, рекомендуется операция по декомпрессии глаза. Как лечение высокими дозами внутривенных пульсовых глюкокортикоидов, так и декомпрессионная операция должны проводиться в специализированных центрах с таким опытом лечения.
В случае повреждения роговицы следует немедленно начать лечение:
- постоянное увлажнение поверхности роговицы;
- если нужно, может быть проведена временная (до поражения роговицы) блефарорафия (ушивание век) или тарсафафия (ушивание бровей и век);
- если описанные меры не помогают, можно рассмотреть возможность лечения системными глюкокортикоидами или декомпрессионной хирургии глаза;
- при перфорации роговицы или очень глубоком поражении назначается лечение антибиотиками.
Может потребоваться имплантация амниотической мембраны или трансплантация роговицы.
После заживления повреждения роговицы важно принять профилактические меры для предотвращения рецидива. Может потребоваться имплантация амниотической мембраны или трансплантация роговицы.
При средней / тяжелой форме орбитопатии выбор метода лечения зависит от активности заболевания. Расчет индекса активности заболевания основан на том факте, что иммуносупрессивная терапия будет эффективной только при наличии активного заболевания (острое воспаление, классически характеризующееся покраснением, отеком, болью). И неэффективной, если воспаление уже разрешено.
Лечение иммунодепрессантами (если заболевание активно) или хирургическое вмешательство (если заболевание неактивно) также рекомендуется после оценки того, что риски лечения оправдывают неблагоприятное воздействие пучеглазия на повседневную жизнь пациента.
Таким образом, лечение первой линии умеренного / тяжелого активного ГО — это внутривенные глюкокортикоиды. Чтобы избежать побочных реакций на такое лечение, рекомендуется не превышать кумулятивную дозу метилпреднизолона в 8 г на курс лечения.
Другим подходящим лечением для активного ГО средней / тяжелой степени является лучевая терапия. Она разрушает Т- лимфоциты, скопившиеся в ретробульбарной ткани. Этот метод особенно подходит для пациентов, которые испытывают головокружение или ограниченные движения глазного яблока. Не рекомендуется превышать кумулятивную лечебную дозу.
Отмечено, что лучевая терапия может привести к временному ухудшению глазных симптомов. Состояние можно облегчить с помощью глюкокортикоидов. В результате клинических испытаний появляется все больше доказательств того, что лучший эффект активного лечения ОГ средней / тяжелой степени достигается при сочетании лечения пероральными глюкокортикоидами с лучевой терапией.
Если процесс орбитопатии неактивен в умеренной / тяжелой степени, рекомендуется хирургическое лечение. Его можно применять при отсутствии активности заболевания не менее 6 месяцев. Последовательность операций следует тщательно спланировать, их рекомендуется выполнять в следующем порядке: декомпрессия глазниц для коррекции экзофтальма, коррекция бликов, пластика век (возможно, бровей).
При легкой форме пучеглазия специальное лечение не показано, поскольку риски лечения не считаются оправданием потенциальных преимуществ. Специальное лечение может быть назначено, если в результате заболевания значительно ухудшается качество жизни. В этой ситуации очень полезен вопросник о качестве жизни, связанный с заболеванием. Имеются данные о том, что может уменьшить повреждение мягких тканей вокруг глаза и улучшить качество жизни, селен, вводимый при легкой форме пучеглазия (100 мкг 2 м.т. / день, 6 месяцев).
Курс лечения пучеглазия индивидуален и не следует забывать об оценке эффективности лечения. Со временем состояние у некоторых пациентов изменяется незначительно, у некоторых симптоматика неуклонно улучшается или ухудшается, а иногда наблюдается волнообразное течение болезни, когда улучшения и обострения повторяются.
Другие методы лечения OG
Притормозить прогрессирование заболевания у некоторых пациентов с ГО средней / тяжелой степени может Ритуксимаб. Это лекарство для биологической терапии, моноклональное антитело, направленное против антигена CD20 на В-лимфоцитах. Ритуксимаб вызывает гибель В-лимфоцитов, в случае орбитопатии — снижает количество антител к рецепторам ТТГ и количество В-лимфоцитов, накопленных в ретробульбарных тканях.
Однако одной из наиболее важных побочных реакций при лечении ритуксимабом является иммуносупрессия, что ограничивает применение препарата. Более того, пока нет надежных данных клинических испытаний, подтверждающих эффективность такого лечения. Поэтому лечение ритуксимабом считается целесообразным только у отдельных пациентов с умеренным / тяжелым и недавним началом пучеглазия.
Как возможная альтернатива лечению орбитопатии предлагаются аналоги соматостатина, учитывая, что фибробласты в ретробульбарных тканях имеют рецепторы соматостатина и активность патологии коррелирует с результирующей интенсивностью люминесценции в сцинтиграммах октреотида. Но клиническая эффективность аналогов соматостатина не показала значительного отличия от плацебо в клинических испытаниях и, следовательно, не показана для лечения пучеглазия.
Выводы
Орбитопатия Грейвса — это выражение аутоиммунного процесса, нацеленного на ткани вокруг глазного яблока. Заболевание обычно легко заподозрить клинически, особенно если оно начинается с тиреотоксикоза или тиреотоксикоза в анамнезе, двустороннего экзофтальма и острого или подострого отека структур вокруг глазного яблока.
Специфическое лечение ОГ назначается в зависимости от тяжести и активности заболевания. Очень тяжелое пучеглазие лечится с помощью внутривенных глюкокортикоидов, выполняется декомпрессионная операция, и при обнаружении повреждения роговицы проводится постоянная гидратация поверхности роговицы с соответствующей терапией антибиотиками. Может потребоваться хирургическое вмешательство.
Внутривенное введение глюкокортикоидов является лечением первой линии при умеренном / тяжелом активном заболевании, а декомпрессия или корректирующая операция могут быть выполнены при умеренно / тяжелой неактивной форме.
При легкой форме заболевания специфическое лечение не рекомендуется. Глазные симптомы можно облегчить с помощью общих мер, рекомендуемых при более тяжелых формах заболевания. Необходимо: лечить основное заболевание, отказаться от курения, провести инъекции токсина в верхнее веко, практиковать сон с поднятой головой, носить темные очки.
[dcb id=9583]
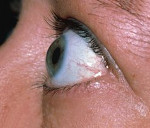
Отличительная особенность пучеглазия — белый просвет, который заметен при взгляде вниз, между верхним веком и радужной оболочкой. Кроме того, при пучеглазии изменяется цвет кожи век. Она становится несколько темнее, приобретает синюшный оттенок.
Многие считают, что решить проблему пучеглазия должен офтальмолог, но это не всегда так. Обычно, лечением пучеглазия занимаются иные специалисты: эндокринолог, травматолог, невропатолог, отоларинголог или онколог. При этом, выбор методов лечения напрямую связан с причиной, вызвавшей данное состояние.
Виды пучеглазия
Большинство пациентов очень удивляются, когда слышат, что пучеглазие (экзофтальм), болезнью не является. Это только симптом, которые может сопровождать достаточно многие заболевания. Экзофтальм проявляется по-разному, но в медицине выделять всего три его вида:
- Односторонний, когда лишь один глаз выступает из орбиты.
- Двусторонний, когда выступают из орбиты оба глаза.
- Ложное пучеглазие, при котором, выступание глазного яблока является особенностью физиологии и не превышает 2 мм от нормы (пациенты с ложным пучеглазием должны наблюдаться у врача, так как входят в группу риска).
Небольшое выпячивание глаз (15-18 мм) принято считать физиологической нормой. При этом, пучеглазие становится тревожным симптомом, когда данный показатель превышен на 2-8 мм.
Причина пучеглазия — патологические процессы, происходящие в организме. Поэтому, при выявлении экзофтальма, обязательно полное медицинское обследование, которое и уточнит диагноз. Ведь его излечение, возможно лишь при излечении заболевания, его вызвавшего.
Патологии, вызывающие пучеглазие
Экзофтальм могут вызывать три группы заболеваний:
- Эндокринные патологии. Самая распространенная эндокринная причина пучеглазия — Базедова болезнь (зоб). При зобе, щитовидная железа синтезирует слишком много гормона, что становится причиной усиления образования клеток иммунной системой. Иммунные клетки перегружают ткани глаз, провоцируют отек, вызывают серьезное утолщение глазодвигательных мышц.
- Системные патологии. К ним относят опухоли мозга, придаточных пазух носа, заболевания крови, а также воспалительные процессы в пазухах носа, аневризмы и тромбоз сосудов мозга, трихинеллез, переломы костей орбиты, с кровоизлиянием.
- Патологии глаз. Здесь «виновниками» наступившего пучеглазия могут стать: высокая степень миопии, тромбоз орбитальной вены, глаукома, опухоли орбиты.
Лечением пучеглазия в этом случае занимается врач соответствующей специализации.
Признаки пучеглазия
Пучеглазие является не только проблемой эстетического характера. Сам по себе, экзофтальм весьма отрицательно влияет на функцию зрения, что может окончиться полной слепотой. Вероятно, пучеглазие, один из немногих симптомов, имеющих ряд собственных признаков симптоматики. Ведь люди с экзофтальмом имеют не только внешние проявления патологии.
Так наблюдается нарушение подвижности глаз, двоение видимых предметов, косоглазие, светобоязнь, ощущение внутреннего давления на глаза, постоянное слезотечение. Плотный контакт глазного яблока и века отсутствует, поэтому роговица не увлажняется в полной мере, что может вызвать ее дистрофию, с потенциально возможным разрушением либо воспалением. Нередки отеки век, конъюнктивы, сетчатки, ДЗН обоих глаз.
Подобное состояние грозит наступлением слепоты, по причине сдавливания зрительного нерва из-за повышенного давления в глазной полости. В этом случае, глаз просто атрофируется и отомрет.
Диагностика
Точная своевременная диагностика экзофтальма очень важна для ускорения начала лечения основного заболевания. Конечно, пучеглазие может быть и ложным, но, любое подозрение на наличие подобного отклонения, все равно должно заставить обратиться за медицинской помощью к офтальмологу либо терапевту. И врач на основе собранного анамнеза, порекомендует нужного специалиста.
С помощью современных методов диагностики, достаточно быстро устанавливают наличие экзофтальма либо его отсутствие. Для этого выполняют:
- Офтальмологический осмотр;
- Магнитно-резонансную или компьютерную томографию.
- Лабораторные исследования.
Лечение пучеглазия
Пучеглазие на фоне базедовой болезни, требует коррекции функции щитовидной железы. При этом, как правило, назначают курс глюкокортикостероидных средств.
Для лечения воспалительных процессов применяют антибактериальную терапию либо хирургическое вмешательство.
Операция не исключена и при онкологическом диагнозе. Для раковых болезней, также назначают химиотерапию и облучение, как правило, в комплексе.
Чтобы устранить сдавливание зрительного нерва проводят хирургическую операцию, при которой частично удаляют жировую ткань. При повреждении роговицы, выполняют полное либо частичное сшивание век.
Но чтобы облегчить симптомы течения самого пучеглазия, специалисты рекомендуют придерживаться пяти основных правил:
- Поддерживать постоянную влажность глазных яблок, для чего применять имеющиеся в продаже специальные мази, которые необходимо закладывать в глаз на ночь.
- Носить темные очки. Очки с качественными стеклянными линзами, способны надежно защищать глаза от солнечного света и ветра, а также маскировать их косметический недостаток.
- Отказаться от соли. При снижении потребления соли, в организме происходит сокращение образования жидкости, что снизит и ее давление на глазное яблоко.
- Сделать более возвышенным положение головы во время сна. Даже возвышение не более 15 см к привычному положению головы поможет избежать отека век, который усугубляет проявления пучеглазия.
- Применять глазные капли с противовоспалительным действием. Правда необходимо помнить, что их закапывание для борьбы с гиперемией конъюнктивы, эффективно лишь первые трое суток. При злоупотреблении этой процедурой происходит еще большее расширение сосудов и покраснение глаз.
Лечение пучеглазия, является процессом длительным, нередко затягивающимся на несколько лет. Как правило, прогноз лечения благоприятный, однако пациенту для его достижения необходимо вовремя обратиться за медицинской помощью и скрупулезно следовать рекомендациям специалиста.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника консультирует детей от 4 лет. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
Экзофтальм (Проптоз, Протрузия глаза, Пучеглазие)
Экзофтальм – это моно или бинокулярное смещение глазного яблока вперед. Общими симптомами для большинства форм являются затрудненные движения глазами, диплопия, ощущение жжения и рези в связи с повышенной сухостью конъюнктивы. Диагностика экзофтальма базируется на сборе анамнеза, проведении наружного осмотра, экзофтальмометрии, офтальмоскопии, визометрии, тонометрии, биомикроскопии, УЗД, ОКТ. Тактика лечения зависит от этиологии заболевания. При травматическом генезе рекомендована кантотомия, дренирование ретробульбарного пространства. Эндокринный экзофтальм является показанием к приему тиреостатиков и гормонов, при низкой эффективности проводится тиреоидэктомия.
Общие сведения
Экзофтальм представляет собой патологическое выпячивание глазного яблока из полости орбиты, не сопровождающееся увеличением его продольного размера. Впервые патология была описана в качестве симптома эндокринной офтальмопатии в 1776 году ирландским хирургом Р. Дж. Грейвсом. В 1960 году советскими нейрохирургами И. М. Иргером и Л. А. Корейшем были представлены сведения о том, что смещение глазных яблок кпереди может возникать при патологических новообразованиях мозжечка. Экзофтальм эндокринной природы в 6-8 раз чаще встречается среди лиц женского пола, посттравматический генез заболевания более характерен для мужчин. Клинические проявления экзофтальма широко распространены во всех возрастных группах.
Экзофтальм
Причины экзофтальма
Строго говоря, экзофтальм не является самостоятельным заболеванием, а обычно выступает симптомом другой первичной патологии. К протрузии глазного яблока могут приводить как системные (аутоиммунные, эндокринные), так и местные (глазные) патологии:
- Эндокринная офтальмопатия. В основе механизма развития патологии лежит дисфункция иммунной системы, при которой возникает отек подкожно-жировой клетчатки орбиты и наружных мышц глазного яблока (отечная форма). На этом этапе проявления экзофтальма могут подвергаться обратному развитию. Прогрессирование заболевания приводит к образованию рубцовых дефектов в области глазодвигательных мышц, что провоцирует необратимые изменения. Аутоиммунное поражение ретробульбарной клетчатки при болезни Грейвса обусловлено механизмом перекрестного реагирования антител организма на антигены щитовидной железы и ткани глазницы. Подтверждением тиреотоксической теории патогенеза является повышенный титр антител к рТТГ.
- Местные аутоиммунные процессы. Реже развитие экзофтальма обусловлено изолированным аутоиммунным поражением ретробульбарной ткани. При этом патологические антитела синтезируются к мышцам глазодвигательного аппарата, фибробластам и клетчатке глазницы. Специфическим маркером заболевания являются антитела к периорбитальной клетчатке, т. к. иммуноглобулины к миоцитам определяются только у части пациентов. Воздействие таких факторов, как стресс, вирусы, токсические вещества и радиация у генетически скомпрометированных лиц стимулирует продукцию антигенов.
- Механические факторы. При воспалении жировой клетчатки или васкулите сосудов глазницы возникает механическая причина выпирания глазного яблока. Реже этиологическим фактором экзофтальма становится дакриоаденит, доброкачественные или злокачественные новообразования. Варикозное расширение вен, ангиопатия или травматические повреждения могут приводить к смещению костных обломков или кровоизлиянию в полость орбиты, что провоцирует развитие клинической картины патологии.
Классификация
Согласно клинической классификации, различают постоянный, пульсирующий и перемежающийся экзофтальм. Патология чаще протекает бинокулярно, однако на начальных стадиях возможно монокулярное поражение. По динамике развития выделяют непрогрессирующее, медленно и быстро прогрессирующее, регрессирующее смещение глазного яблока кпереди:
- о медленном нарастании клинической картины свидетельствует увеличение размера глазного яблока на 1-2 мм на протяжении 1 месяца;
- при быстром прогрессировании размер глаза увеличивается более чем на 2 мм менее чем за 30 дней.
Симптомы экзофтальма
Экзофтальм может являться симптомом множества заболеваний. Клиническая картина определяется степенью смещения глазного яблока кпереди. Диаметр глазного яблока 21-23 мм соответствует I степени, 24-26 – ІІ степени, 27 и более – III степени экзофтальма.
При I степени заболевание может протекать бессимптомно. Выявить патологические изменения органа зрения можно только при специальном обследовании. При экзофтальме ІІ степени пациенты предъявляют жалобы на затруднённые движения глазными яблоками, двоение перед глазами. При одностороннем поражении развивается клиническая картина страбизма. Специфический симптом перемежающейся формы заболевания – нарастание проявлений экзофтальма при задержке дыхания, наклонах головы, компрессии яремной вены.
III степень патологического процесса значительно осложняет процесс смыкания век. Вследствие этого нарушается продукция секрета мейбомиевыми железами, что в совокупности с невозможностью моргания и закрытия глаз приводит к повышенной сухости орбитальной конъюнктивы. При этом пациенты предъявляют жалобы на ощущение жжения и рези в глазах. Прогрессирование экзофтальма осложняется вторичной кератопатией с последующим образованием участков изъязвления. Клиническими проявлениями являются гиперемия, болезненность, фотофобия. Также возможно повышенное слезотечение, что усиливает травматизацию роговицы.
При ІІІ степени поражения происходит компрессия диска зрительного нерва, поэтому распространенными симптомами выраженного экзофтальма являются прогрессирующее снижение остроты зрения вплоть до полной слепоты, болевой синдром с иррадиацией в лобные доли и надбровные дуги.
Диагностика
Диагностика экзофтальма основывается на анамнестических данных, результатах наружного осмотра, экзофтальмометрии, офтальмоскопии, визометрии, тонометрии, биомикроскопии, ультразвуковой диагностики (УЗД) в В-режиме, оптической когерентной томографии (ОКТ). Анамнестические сведения зачастую указывают на этиологию заболевания (травматические повреждения, аллергические реакции, патологические новообразования). При наружном осмотре определяется выпирание глазных яблок из глазницы, монокулярное поражение сопровождается страбизмом. Инструментальное обследование:
- Экзофтальмометрия. Проводится при помощи экзофтальмометра Гертеля. Данный способ позволяет установить степень выраженности экзофтальма.
- Офтальмоскопия. При III степени патологии офтальмоскопическая картина соответствует компрессии диска зрительного нерва (ДЗН). При этом визуализируется бледный или отечный ДЗН, реже наблюдаются небольшие участки кровоизлияния.
- Биомикроскопия. С помощью данного метода можно выявить поверхностные кератопатии, зоны изъязвления роговой оболочки.
- Тонометрия. При проведении тонометрии определяется уровень повышения внутриглазного давления, которое, как правило, отклоняется от референтных значений при ІІ-ІІІ степени заболевания. При развитии вторичных осложнений экзофтальма (компрессия ДЗН) происходит прогрессивное снижение остроты зрения.
- ОКТ. По данным оптической когерентной томографии визуализируются отечность периорбитальной клетчатки, патологические новообразования внутри глазницы, участки кровоизлияния.
- УЗД глаза. Эхография в В-режиме позволяет определить степень экзофтальма, оценить состояние окружающих тканей. Метод ультразвукового исследования рекомендован в офтальмологии для наблюдения за прогрессией или регрессией заболевания в динамике.
Если экзофтальм является одним из симптомов патологии щитовидной железы, рекомендовано определить уровень тироксина, трийодтиронина, тиреотропного гормона, а также провести ультразвуковое исследование железы.
Лечение экзофтальма
Тактика лечения экзофтальма определяется этиологией и степенью выраженности заболевания. При травматическом происхождении в случае отсутствия движений глазного яблока рекомендовано проведение кантотомии в зоне наружной спайки век для достижения декомпрессии. В качестве региональной анестезии используется 0,5 мл 2% раствора новокаина. Перед рассечением связки ее фиксируют специальным кровоостанавливающим зажимом. Линию разреза продлевают до костного края орбиты. Если подвижность глазного яблока сохранена, но вследствие массивного кровоизлияния быстро нарастает внутриглазное давление, требуется выполнить дренирование ретробульбарного пространства.
При развитии экзофтальма у пациентов с эндокринной офтальмопатией целью терапии является достижение эутиреоидного состояния. Для этого осуществляется коррекция гормонального баланса при помощи тиреостатиков и гормонов. В период лечения необходимо своевременно увлажнять конъюнктиву при помощи препаратов искусственной слезы, проводить ежедневный контроль и при необходимости коррекцию внутриглазного давления.
В случае аутоиммунной природы экзофтальма в комплекс лечебных мероприятий входит прием глюкокортикоидов. Если медикаментозная терапия не оказывает должного эффекта, рекомендовано удаление щитовидной железы с последующей заместительной гормональной терапией.
Прогноз и профилактика
Прогноз при экзофтальме зависит от этиологии. При эндокринной природе течение заболевания после коррекции гормонального фона благоприятное. Смещение глазного яблока при злокачественных внутриорбитальных новообразованиях, опухолях мозжечка ассоциировано с неблагоприятным прогнозом.
Специфических мер по профилактике экзофтальма в офтальмологии не разработано. Неспецифические превентивные меры сводятся к коррекции гормонального дисбаланса, соблюдению техники безопасности на производстве. Всем пациентам с подозрением на экзофтальм необходимо пройти обследование у офтальмолога. Нарушение зрительных функций при данной патологии определяется степенью компрессии диска зрительного нерва.
Экзофтальм — лечение в Москве
Экзофтальм является одной из немногих офтальмологических патологий, которые заметны невооруженным глазом. Медицина называет экзофтальмом выпирание глазного яблока – пучеглазие (протрузия глаза, проптоз). Данное состояние встречается довольно часто как у мужчин, так и у женщин.
Экзофтальм случается, когда по каким-то причинам у человека начинается непроизвольное выпячивание глазного яблока. Проптоз может быть проявлением различных патологий внутренних органов, которые, на первый взгляд, никак не связаны со зрительной системой.
Типы пучеглазия:
- Мнимое. Когда у человека имеется врожденная асимметрия глазниц (вследствие аномального развития черепа), можно говорить о мнимом экзофтальме. Подобное явление наблюдается также при увеличении глазных яблок (стафилома склеры, близорукость, буфтальм) и при расширении глазных щелей.
- Истинное. Пучеглазие становится результатом острых и хронических воспалений, развития опухоли и других патологий.
- Гипоталамо-гипофизарное. Пучеглазие этого типа развивается при раздражении гипоталамических центров в процессе чрезмерной секреции гипофизом тиреотропного гормона.
Содержание
- 1 Причины пучеглазия
- 2 Симптоматика экзофтальма
- 3 Виды экзофтальма
- 4 Диагностика пучеглазия
- 5 Лечение разных видов экзофтальма
- 5.1 Пучеглазие и гормоны
- 5.2 Препараты от воспаления
- 5.3 Как лечат отечный экзофтальм
- 5.4 Терапия пульсирующего экзофтальма
- 5.5 Лечение выраженной патологии и повреждений роговицы
- 6 Прогноз и осложнения
- 7 Профилактика пучеглазия
Причины пучеглазия
Зачастую экзофтальм развивается при объемном увеличении тканей глазной орбиты в ретробульбарном пространстве. Само разрастание становится результатом травмы, воспаления или нейродистрофического процесса.
Читайте также: Заболевание лагофтальм («заячий глаз») связано с невозможностью полного смыкания век.
Пучеглазие бывает симптомом локального нарушения и общего заболевания. Вызвать выпячивание глазного яблока может воспаление в глазнице и прилегающих зонах, травмы этой области с повреждением глазничных вен и прочее. Среди общих патологий, которые провоцируют экзофтальм, можно выделить диффузный токсический зоб, гидроцефалию, лимфаденоз, гипоталамический синдром, воспаление пазух носа и другое.
Симптоматика экзофтальма
Повреждение зрительной функции зависит от степени и характера патологии. Пучеглазие может быть едва заметным, без симптомов нарушения структуры глазной орбиты. При сильном выпячивании глазного яблока могут наблюдаться отечность и покраснение.
Читайте также: Существует конкретно неврит зрительного нерва, когда воспаление затрагивает диск нерва, и ретробульбарный неврит – патологические процессы распространяются вне глазного яблока.
Нередко экзофтальм провоцирует боковое смещение глазного яблока, что сильно ограничивает его подвижность. Ограничение или отсутствие подвижности является признаком интенсивного воспаления в глазнице. Иногда смещение глазных яблок или ограничение подвижности являются симптомами диплопии (дисфункция глазодвигательных мышц, вследствие чего возникает двоение в глазах).
Виды экзофтальма
К основным факторам экзофтальма относят воспаления гипоталамуса, которые провоцируют гормональный сбой. Изначально появляется отечность век, которая перерастает в хемоз конъюнктивы (выраженный отек слизистой). Следующая фаза – парез глазодвигательных нервов (частичный паралич).
Перечисленные симптомы дополняются высокими показателями внутриглазного давления. Болевой дискомфорт, как правило, не наблюдается. Подвижность глазных яблок сохраняется, двоения или осложнений на роговицу нет.
Если экзофтальм является проявлением диффузного токсического зоба, симптомы будут таковыми:
- расстройство подвижности верхнего века при взгляде вниз;
- при взгляде вниз видна белая полоска склеры над роговицей;
- снижение частоты моргания;
- при разглядывании ближних предметов ослаблено или отсутствует конвергенция глаз.
Отечный экзофтальм нередко возникает после удаления щитовидной железы. Положение глазных яблок может измениться при повышении уровня тиреотропного гормона (ТТГ), который вырабатывается передней долей гипофиза и регулирует гормоны щитовидной железы. Человек отмечает орбитальные боли и симптомы повышенного внутриглазного давления. При отечном экзофтальме зрение существенно снижается, так как развиваются патологии роговицы (язвы, гипопион).
Пульсирующий экзофтальм (истинный и ложный) характеризуется выпячиванием глазных яблок и пульсацией, которая синхронна пульсу (пульсовые колебания век раскачивают глазные яблоки). Нередко такое явление диагностируют после травмы.
Пульсирующий экзофтальм сопровождается головными болями, шумом в ушах. Если надавить на сонную артерию, пульсация и шум могут исчезнуть, но станут набухать вены на лбу, висках и шее. При выслушивании области над глазом и внутри него различимо журчание систолических шумов.
Интермиттирующим экзофтальмом называют состояние, при котором выпячивание происходит во время наклонов головы или напряжения. Нередко сопровождается варикозным расширением глазничных вен. При этой форме пучеглазия может отмечаться пульсация глазных яблок, которая не влечет за собой характерные симптомы пульсирующего экзофтальма.
Диагностика пучеглазия
Диагностировать симптомы экзофтальма можно путем изучения общей тонической картины. В процессе выявления экзофтальма офтальмологи используют экзофтальмометр (проптозометр). При помощи этого инструмента можно измерить выстояние глазных яблок из глазниц. Нормой считается выстояние от 13 до 18 мм. Прибор прикладывают к костным кромкам глазниц, сравнивая выступы роговицы. Параметры отражаются в зеркальцах инструмента. Измерения делают при взгляде вниз и вверх.
Если полученное значение превышает 20 мм, ставится диагноз «экзофтальм». Также учитывается разница выстояния между глазами (свыше 2 мм может указывать на патологию). При экзофтальме одного глаза причину следует искать в зрительной системе.
Формы пучеглазия:
- Легкая (21-23 мм).
- Средняя (24-27 мм).
- Выраженная (от 28 мм).
Вид экзофтальма определяют после детального изучения анамнеза и симптомов. Следует учитывать не только выраженные, но также скрытые признаки. Дополнительно проводят лабораторные и рентгенологические тесты, УЗД и изотропную диагностику.
Методы диагностики причин экзофтальма:
- анализ крови на гормоны;
- компьютерная томография (послойное изучение организма при помощи рентгеновского излучения);
- магнитно-резонансная томография (исследование внутренних органов при помощи ядерного магнитного резонанса);
- УЗИ щитовидной железы;
- рентгенология диэнцефальной области и орбиты.
Лечение разных видов экзофтальма
Способы лечения экзофтальма зависят от причин патологии. Врач должен учитывать степень выраженности и характер пучеглазия. Нередко терапию экзофтальма назначает не офтальмолог, поскольку требуется лечить причины основной патологии. Для этих целей привлекают эндокринолога, отоларинголога, невропатолога и нейрохирурга.
Пучеглазие и гормоны
Дефект, вызванный переизбытком гормонов гипофиза, лечат глюкокортикостероидами для коррекции функции щитовидной железы. При экзофтальме на фоне диффузного токсического зоба назначают Мерказолил, Дийодтирозин, Метилтиоурацил и радиоактивный йод. Выбор препарата будет зависеть от гормонального фона конкретного пациента. Иногда при экзофтальме, вызванном расстройствами щитовидной железы, назначают пульс-терапию с Преднизолоном. Отечный экзофтальм лечат по аналогичной схеме, с добавлением рентгенотерапии.
Препараты от воспаления
Если причиной дефекта стало воспаление, следует применять мощную противовоспалительную и антибактериальную терапию. Это поможет снизить токсичность воспаления. Когда воспаление затрагивает диэнцефальную область, назначают антибиотики широкого спектра действия (зачастую это сульфат стрептомицина или бензилпенициллина натриевая соль), раствор глюкозы 40% внутривенно, сульфаниламиды и седативные препараты. Иногда проводят рентгенотерапию диэнцефальной зоны и глазницы. Для общего укрепления организма следует принимать витаминные добавки.
Как лечат отечный экзофтальм
Терапия отечного экзофтальма всегда индивидуальная и комплексная. При необходимости пациент дополнительно посещает терапевта, невролога и эндокринолога. Сначала назначают восстановление функциональности щитовидной железы. Медикаментозная терапия проводится с целью уменьшения симптоматики, поэтому может иметь разные направления.
При отечном экзофтальме назначают противовоспалительные, антибактериальные, противовирусные, противоотечные и сосудистые препараты, а также средства для ускоренной регенерации глазных тканей. Отечный экзофтальм требует коррекции метаболизма и восстановления естественной защиты организма.
Терапия пульсирующего экзофтальма
От пульсирующего экзофтальма помогает рентгенотерапия глазницы с накладыванием давящей повязки для того, чтобы спровоцировать тромбирование глазничной вены. В запущенном случае практикуют перевязывание сонной артерии.
При пульсирующем и интермиттирующем экзофтальме рекомендовано хирургическое вмешательство. Перед операцией практикуют систематические упражнения: сдавливание сонной артерии специальными аппаратами. Операция заключается в перевязке сонной артерии (внутренней или общей). Иногда накладывают клипсу на дистальный конец внутренней сонной артерии непосредственно внутри черепа.
Хорошего результата можно добиться при оперировании верхней орбитальной вены. Путем многократного вращения вокруг оси вену обескровливают для последующего тромбирования.
Лечение выраженной патологии и повреждений роговицы
В случае выраженного экзофтальма может быть рекомендовано хирургическое вмешательство. Когда пучеглазие вызвано онкологическим заболеванием, требуется операция, лучевая и химиотерапия, а также другие различные комбинации лечения.
Когда выраженный экзофтальм сдавливает зрительный нерв, хирургическая операция помогает снизить давление в глазнице. В этом случае врач удаляет части жировой ткани для освобождения места.
Если при экзофтальме повреждается роговица, иногда на время сшивают веки, чтобы укрепить слой. Дополнительно прописывают специальные мази и гели, которые восстанавливают ткань роговицы. Когда в результате экзофтальма образовались язвы на роговице, следует дополнительно назначить лечение этого осложнения.
Прогноз и осложнения
Прогноз при лечении экзофтальма напрямую зависит от формы патологии и его причин. В каждом конкретном случае исход терапии определяется такими факторами:
- время постановки диагноза;
- степень выраженности патологии;
- индивидуальные особенности пациента;
- правильность назначенной терапии.
Даже при легком и умеренном пучеглазии прогноз зависит от того, насколько своевременно выяснили причину дефекта. Также немаловажна квалификация врача, поэтому нужно обращаться за помощью к опытному специалисту.
Возможные осложнения экзофтальма:
- кератит (воспаление роговицы, вызванное неполным смыканием век);
- неврит (воспаление зрительного нерва);
- застойные явления глазного дна;
- атрофия зрительного нерва;
- отечность, кровоизлияние в сетчатке.
Выраженное пучеглазие может закончиться полным ограничением подвижности глаза и зрительными расстройствами. При любой форме патологии врачи могут порекомендовать хирургическое вмешательство, с дополнительной терапией основной причины экзофтальма.
Профилактика пучеглазия
Во избежание экзофтальма следует выполнять основные профилактические мероприятия. Человек должен беречь голову и глаза от травмирования. Гигиена глаз обязательна, как и своевременное лечение любых патологий зрительной системы. Также следует осуществлять терапию эндокринных нарушений и болезней носовой полости.
Здоровый образ жизни в профилактике экзофтальма играет важную роль. Чтобы избежать пучеглазия, следует минимизировать количество продуктов и напитков, содержащих спирт, отказаться от сигарет и вредной пищи. Правильное питание и повышение стрессоустойчивости помогают избежать не только экзофтальма, но и других заболеваний зрительной системы.
Большинство заболеваний – результат невнимательного отношения к своему здоровью. Экзофтальм относится именно к таким патологиям, поэтому следует постоянно осуществлять профилактику и регулярно посещать врачебные консультации.
При подозрении на экзофтальм следует посетить нескольких врачей, чтобы узнать разные мнения и поставить точный диагноз. Только своевременная диагностика и правильное лечение гарантируют полное избавление от дефекта.
Используемые источники:
- Гундорова, Р. А. Проникающие ранения и контузии глаза / Р.А. Гундорова, Г.А. Петропавловская. — М.: Медицина, 1975.
- Травмы глаза / Р.А. Гундорова. — М.: ГЭОТАР-Медиа, 2014.
- Офтальмология. Признаки, причины, дифференциальная диагностика / Джек Кански. — М.: Логосфера, 2012.
- Статья на Википедии

![Экзофтальмометрия [18] Экзофтальмометрия [18]](https://probolezny.ru/media/bolezny/ekzoftalm/ekzoftalmometriya-18_s.jpeg)