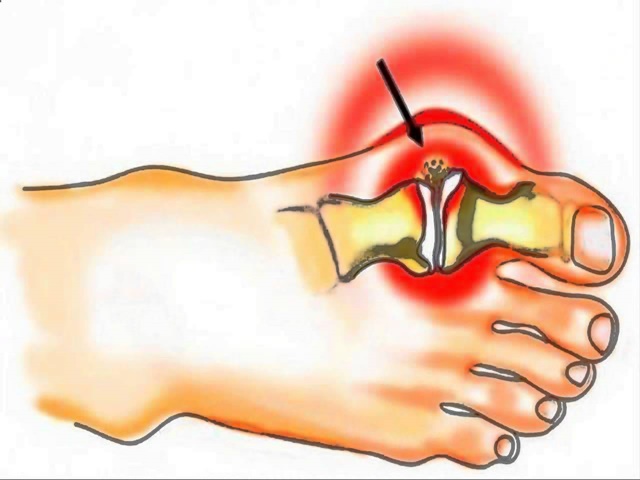
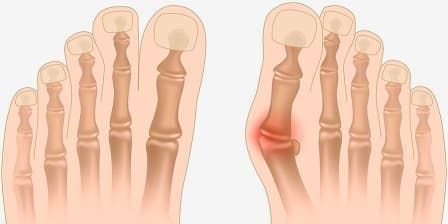
Вальгусная деформация первого пальца стопы (Hallux valgus, «косточка» на ноге, «шишка» на стопе) — наиболее частое заболевание стопы, возникающее в области первого пальца, представляет собой отклонение большого пальца по направлению к мизинцу. Второй палец стопы при этом также деформируется.
Кто подвержен заболеванию?
Заболевание, как правило, носит наследственный характер, но неудобная и тесная обувь также может способствовать появлению деформации. Чрезмерная нагрузка на стопу ведет к нарастанию деформации, при этом происходит захождение второго пальца на первый. Возникают, так называемые, «косточки».
В нашу Клинику с данной проблемой чаще всего обращаются женщины старше 30 лет. Основные причины:
- наследственность
- ношение неудобной обуви
- чрезмерная физическая нагрузка
- избыточный вес
- изменения гормонального фона (в том числе после беременности)
- воспалительные процессы в суставах
- последствия травм или неудачных оперативных вмешательств.
Сначала выпирающие косточки кажутся косметическим дефектом, со временем появляется боль, нарушается двигательная способность стопы, как вытекающие последствия развивается артроз коленного и тазобедренного сустава, остеохондроз и прочие патологии связанные с опорно-двигательным аппаратом. В зависимости от тяжести деформации, для лечения используют различные методики хирургических вмешательств. На начальных этапах деформации лечение необходимо начинать с консервативных методов.
Постановка диагноза
Прежде чем назначить лечение наши специалисты проводят тщательную диагностику пациента, в ходе этой диагностики выявляется этиология (происхождение болезни) и степень тяжести. Существуют международные стандарты по которым все ортопеды-травматологи классифицируют патологию по одним и тем же принципам, а именно:
- Статическая. Деформация произошла из-за нарушений осанки
- Врождённая. Нарушение связано с генетической особенностью положения одной из косточек стопы
- Компенсаторная. В данном случае, деформация является ответом на анатомическую особенность сухожилия, в результате которого большеберцовая кость меняет положение и деформирует голеностопный сустав;
- Паралитическая деформация. Возникает после перенесенного полиомиелита или других воспалительных процессов в центральной нервной системе;
- Спастическая. Является осложнением мышечных спазмов;
- Гиперкоррекционная. При неправильном лечении патологий стоп;
- Травматическая. Является осложнением переломов и травм связок.
Значение данной классификации заключается в том, что лечение патологии невозможно без воздействия на причину. Операция избавит пациента от деформации и приведет к нормальному образу жизни. А воздействие на этиологию заболевания поможет избежать нового появления деформации.
В зависимости от степени тяжести, вальгусная деформация может быть:
- Легкой
- Средней
- Тяжелой
От степени тяжести заболевания зависит метод лечения пациента.
Когда стоит обратиться к врачу?
Главный симптом — боль в стопе после статической нагрузки или длительной ходьбы. Она может сочетаться с дискомфортом в икроножных мышцах. В тяжёлой степени тяжести боль становится постоянной.
Стоит обратиться на консультацию, если вы обнаружили следующие проявления:
- увеличение “косточки”,
- болезненность и покраснение;
- деформация пальцев ноги;
- боль в суставах стопы;
- ощущение усталости после небольших нагрузок;
- сложности с подбором обуви.
Как проводится диагностика вальгусной деформации стопы
Врачи-травматологи отделения травматологии и ортопедии № 2 могут уже на первом приёме определить комплекс типичных нарушений, поставить клинический диагноз и назначить дополнительные обследования для его подтверждения. Дополнительные методы, которые позволяют провести дифференциальную диагностику и уточнить диагноз:
- плантография;
- рентгенография;
- подометрия.
Можно ли вылечить данную патологию?
Да, можно. Всё зависит от тяжести заболевания. На начальных этапах деформации лечение необходимо начинать с консервативных методов.
Консервативная терапия включает в себя:
- ношение удобной обуви,
- ортопедические стельки,
- использование корригирующих бандажей на большой палец,
- физиотерапия,
- массаж.
Оперативное вмешательство необходимо, если консервативные меры оказались неэффективными, а также присутствует выраженный болевой синдром. Целью операции является устранение боли и создания функциональной стопы. «Красивые ножки» при этом становятся лишь приятным дополнением. Решать вопрос об оперативном лечении следует лишь в том случае, если все проводимые консервативные мероприятия окажутся неэффективными, особенно если речь идет о пациентах пожилого возраста.
Оперативное лечение вальгусной деформации
Рекомендовано в том случае, если консервативные меры оказываются неэффективными, а также присутствует выраженный болевой синдром. Наличие только косметического дефекта не является показанием к хирургическому вмешательству. Целью операции является устранение боли и создания функциональной стопы. «Красивые ножки» при этом становятся лишь приятным дополнением. Лечение hallux valgus (вальгусной деформации первого пальца стопы, «косточки» на ноге). При незначительной деформации движения в плюсне-фаланговом суставе в полном объеме, безболезненны. На этой стадии заболевания улучшению способствует смена обуви на более удобную, использование ортопедических стелек. Хирургическое лечение показано лишь при наличии болевого синдрома.
Простое удаление «косточки» при оперативном лечении, как правило, не достаточно. Необходимо выполнение корригирующей остеотомии плюсневой кости как при средней и тяжелой степени выраженности деформации.
Коррекция деформации осуществляется за счет резекции выступающей костной ткани, а также коррекции угла между плюсневыми костями путем позиционирования первой плюсневой кости. Результат операции заключается в восстановлении функции сустава. Для лечения «косточки» стопы в Клинике высоких медицинских технологий им. Н. И. Пирогова используется малотравматичный метод. Хирургическая манипуляция затрагивает, в основном, мягкие ткани и выполняется на сухожилиях. Это сокращает период восстановления после операции. Для коррекции хирургическим путем достаточно двух разрезов: один на внутренней поверхности стопы, а другой — в промежутке между пальцами. Для обезболивания применяется анестезия, тип которой определяет анестезиолог, учитывая общее состояние пациента и сопутствующие заболевания.
Подготовка к операции
Пациент проходит общую подготовку: проходит консультацию различных специалистов, санацию и устранение возможных противопоказаний.
Противопоказаниями к операции являются:
- воспалительные и инфекционные процессы кожи и мягких тканей стопы;
- патология сосудистой системы нижних конечностей;
- нарушения системы свертываемости крови;
- декомпенсация систем организма и выраженное нарушение их функций.
Врач контролирует общие анализы и показатели жизнедеятельности, которые определяют готовность пациента к оперативному лечению.
После операции пациенту накладывается эластичная тугая повязка, которая ограничивает движения. Постепенно разрабатывается программа реабилитации, во время которой восполняется объем движения и пациент возвращается к привычной активности. Лечащий врач рекомендует, в какой период можно вновь выполнять нагрузки на ногу. Также, рекомендуется ношение специальной обуви и супинаторов.
После операции
Дозированная нагрузка на ногу возможна уже со следующего дня после операции. Несмотря на это, в первые две недели послеоперационного периода рекомендуется использовать дополнительную опору для передвижения (трость) для лучшего и скорейшего заживления послеоперационной раны. Полное восстановление опорной функции нижней конечности происходит к 4-6 недели после операции.
Рекомендации по профилактике Hallux Valgus от наших докторов
Существуют определённые профилактические меры, принимая которые можно избежать или остановить прогрессирование возникновения «шишки на стопе».
- 1. Питайтесь правильно. Исключите из меню острые и солёные блюда, ограничьте употребление углеводов и сахара. Добавьте в рацион овощи и фрукты. Следите за весом, ведь как мы уже писали ранее, лишние килограммы усиливают нагрузку на стопы и провоцируют деформацию.
- 2. Делайте гимнастику для стоп. Выделите 5-10 минут на выполнение простейших упражнений. Основным условием гимнастики является ее регулярность. При ежедневных упражнениях укрепляются мышцы и связки стопы:
- — разбросайте по полу мелкие предметы и собирайте их пальцами (ручки, карандаши, ластик, лист бумаги);
- — ходите на носочках и пятках;
- — рисуйте пальцами в воздухе или на песке (полу) всё что душа пожелает;
- — раздвигайте пальцы, таким образом, чтобы они не соприкасались. Держите в таком положении не менее минуты;
- — перекатывайте ступней бутылку с водой.
- 3. Массаж стоп. Массаж стопы возможно делать самостоятельно в домашних условиях. Выполняйте основные правила:
- — Руки должны быть тёплыми и сухими.
- — Массаж проводить 2 раза в день: утром и вечером.
- — Выполните растирание ступни и пальцев. Используйте постукивающие и поглаживающие движения, делая акцент на внутреннюю поверхность подошвы.
- — Пальцы следует массировать от кончиков по направлению к стопе.
- — Закончите массаж сгибанием и разгибанием пальцев ног.
- 4. Ванночки для стоп. После тяжёлого дня тёплые ванны для ног прекрасно расслабляют и успокаивают. Добавьте травы, соль или соду. После окончания процедуры промойте ступни прохладной водой и аккуратно разотрите подошвы мягким полотенцем.
- 5.Носите правильную обувь. Модницам необходимо минимизировать носку туфель на высоком каблуке с узким носом. Повседневная обувь должна быть с устойчивым каблуком – не выше 4 -5 см, с округлым мысом, с мягкой и гнущейся подошвой.
- 6. Подберите ортопедические стельки. Ортопедические стельки показаны всем людям и носить их можно в любом возрасте. Стельки разгружают пальцы, перераспределяя давление по стопе. Правильно подобранные стельки — это стельки которые сделаны на специальном аппарате по вашей стопе.
- 7. Используйте ортезы. Ортезы — это специальные межпальцевые вставки-разделители, которые располагаются между большим и вторым пальцами. Так же существуют вкладыши-подушечки разных видов, защищающие стопы от натоптышей. Вы можете приобрести их и получить консультацию в любом ортопедическом салоне в Санкт-Петербурге.
- 8. Давайте ногам отдохнуть. Если работа требует постоянного нахождения в положении «стоя», необходимо через определенные промежутки времени устраивать ногам разминку (опускать и поднимать пальцы ног, «распускать пальцы веером» и т.д.).
Наша Клиника предоставляет лечение по федеральным квотам, а это значит, что у граждан Российской Федерации есть возможность получить помощь на бесплатной основе. Запись на приём к травматологу-ортопеду: +7 (812) 676-25-25 или на сайте.
Обратившись за помощью Вы получите:
- помощь врачей регулярно обучающихся за границей,
- передовое, а главное доступное диагностическое оборудование МРТ и КТ,
- оперативный прием,
- материалы и импланты, качество которых доказано 3-мя миллионами врачей,
- внимательный уход после операций.
Наш опыт — 30 000 здоровых пациентов. Наша гордость — легкое протекание реабилитации и полное восстановление работоспособности в кратчайшие сроки.
Безоперационные методы лечения деформаций стопы
Из этой статьи вы узнаете:
-
Причины возникновения вальгусной деформации
-
Диагностика стадии заболевания
-
Безоперационные методы лечения деформаций стопы
-
ЛФК и специальные приспособления для безоперационного лечения деформаций стопы
Безоперационные методы лечения деформаций стопы, (проще говоря, косточки на ноге), наиболее эффективны на начальной стадии заболевания. Подобную деформацию называют вальгусной, и выражается она в искривлении плюснефалангового сустава большого пальца. Выпирающая шишка – это не только эстетический дискомфорт, она может препятствовать ходьбе, вызывать повреждение кожи в виде мозолей и ссадин и даже стать причиной артроза, варикоза или плоскостопия.
В сложных случаях с вальгусной деформацией способно справиться только операционное вмешательство, которое сопровождается длительным восстановлением. Чтобы не допустить развития болезни и не ограничивать свое передвижение в период послеоперационной реабилитации, нужно своевременно диагностировать деформацию и прибегнуть к безоперационным методам лечения.
Причины возникновения вальгусной деформации
С проблемой сталкиваются чаще всего женщины (97–99 %), возраст которых 30 лет и больше. Это распространенная патология стопы, она находится на втором месте после плоскостопия. Из-за прогрессирующей деформации человек лишается полноты движений. Кроме того, при наличии этого заболевания выбор обуви ограничен, носить ее неудобно или больно.
Главные причины появления дефекта:
-
Некомфортная обувь (слишком узкий носок или высокий каблук).
-
Наличие плоскостопия. У нормальной стопы есть поперечный и продольный свод, их образует и поддерживает мышечно-сухожильный корсет. Благодаря сводам стопа во время ходьбы амортизируется, предупреждая деформацию костно-суставных структур. Если мышечная мускулатура ослаблена, происходит уплощение стопы. В результате костно-суставный аппарат начинает испытывать большие нагрузки, что приводит к деформации.
-
Наследственность. Деформация возникает из-за генетической предрасположенности к заболеваниям опорно-двигательного аппарата, нехватки кальция (приводит к остеопорозу), недостатка витамина Д (причина развития рахита), мочевой кислоты (способствует появлению подагры). Имеет место и наследственная специфика строения стоп, когда длина первой кости плюсны больше других, ее наклон изменен или сустав очень подвижный.
-
Работа, связанная с балетом, танцами. Пуанты балерины имеют меньший размер, чем ее обычная обувь. Поэтому ступня вынуждена изгибаться, чтобы была возможность опоры на пальцы. На носках, площадь которых всего 2 см2, держится вес тела целиком. В результате танцевальной деятельности у балерин неминуемо деформируется стопа.
-
Пожилой возраст, в котором происходит сокращение выработки эстрогена, отвечающего за замедление разрушения костных тканей. Без эстрогена кости начинают интенсивно терять кальций, что приводит к остеопорозу.
-
Лишняя масса тела. Из-за нее возрастает нагрузка на стопы.
-
Травмированная стопа, у которой нарушена конфигурация и повреждены фиксирующие структуры.
-
Воспаление суставов (артрит), приводящее к изменению их структуры (усугубляется процесс вальгусной деформации ступни).

Диагностика стадии заболевания
Существует 3 степени заболевания, которые можно различить по проявлениям симптомов и внешнему виду стопы.
-
Начальная (умеренная). Пациент жалуется на неудобство при носке обуви, что проявляется в трении кожи, образовании мозолей на наружном крае первого плюснефалангового сустава. Появляется шишка с покраснением и отечностью близлежащих тканей. Часто в зоне стопы наблюдаются регулярные боли ноющего характера. Рентгенограмма показывает угол вальгусного отклонения меньше 20о.
-
Средняя. Наблюдается артрит (воспаление сустава) с характерным покраснением кожных покровов. Болевые ощущения усиливаются. Внешний осмотр показывает смещение второго пальца первым. Образуются натоптыши на участках под вторым и третьим пальцами. Угол вальгусного отклонения возрастает до 20–40°. На рентгеновском снимке виден подвывих 1-го плюснефалангового сустава.
-
Запущенная. Во всей стопе ощущается болезненность, движения во время ношения обуви становятся скованными. Во многих случаях пациенты теряют трудоспособность. Стопа существенно деформирована. Происходит сильное смещение первого пальца, который оказывается над или под вторым. В основании первого пальца происходит образование большого костного выступа. Кожные ткани под вторым и третьим пальцами грубеют, формируются натоптыши, мозоли. Рентгенограмма показывает, что угол вальгусного отклонения превышает 40 ͦ. Отчетливо виден подвывих или вывих 1-го плюснефалангового сустава.
Необходима консультация специалиста при следующих изменениях:
-
в районе основания большого пальца появилась припухлость;
-
выпирающая косточка покраснела и болит;
-
палец отклоняется кнаружи;
-
ноги сильно устают при ходьбе;
-
наблюдаются отеки;
-
на подошвах образуются болезненные мозоли и натоптыши.
С проблемами деформации стопы нужно обращаться к врачу-ортопеду. При первичном осмотре он выяснит, какова величина отклонения большого пальца, в каком состоянии находятся сосуды, есть ли мозоли, натоптыши, ощущается ли боль в суставе. Кроме того, врач оценит степень подвижности ступни. Чтобы поставить диагноз, одного осмотра недостаточно, необходимо дополнительное обследование: рентген в 3-х проекциях, МРТ, компьютерная плантография.
Заболевание поддается безоперационному лечению лишь на начальных стадиях (1–2) при величине угла отклонения не больше 20 ͦ. Хорошо помогают разнообразные фиксаторы, ортопедическая обувь, занятия лечебной физкультурой, медикаменты. Хирургический способ показан, если угол отклонения пальцев превышает 20 ͦ, боль носит постоянный характер, наблюдается нарушение походки, выпирающий сустав неподвижен.
Консервативное лечение вальгусной деформации противопоказано в следующих случаях:
-
Наличие варикозного расширения вен, тромбофлебита.
-
Открытые незажившие раны на ступнях.
-
Пациент испытывает непереносимость фиксирующих материалов.
-
Выявлены аллергические реакции на медикаменты.
Следует соблюдать осторожность при назначении лечения пациентам с сахарным диабетом, облитерирующим эндартериитом (стопы являются уязвимыми и нуждаются в особом уходе).
Осложнения проявляются в усилении болезненных ощущений, уменьшении подвижности стоп, деформации пальцев, патологии коленного и тазобедренного суставов, нарушении походки.

Если пациент не будет придерживаться рекомендаций ортопеда, это может спровоцировать прогрессирование заболевания. Тогда хирургическое вмешательство неизбежно.
Безоперационные методы лечения деформаций стопы
Консервативный способ направлен на:
-
Устранение причин, по которым стопа искривлена.
-
Исправление деформации конечностей.
-
Снятие симптомов, сопровождающих заболевание (болей, воспалений, отеков).
По прошествии определенного времени, если наблюдается положительная динамика, кость прекращает свой рост, ее размеры уменьшаются, что приводит к нормализации состояния ступни в целом. При условии соблюдения всех предписаний специалиста можно добиться правильного распределения нагрузки на стопу.
Если больной обратился к доктору впервые, его полностью обследуют. Это необходимо для назначения наиболее эффективного курса лечебных процедур.
Самые распространенные диагностические методы, применяемые для изучения патологии:
-
визуальный осмотр деформированной конечности;
-
рентгенографическое исследование с целью выявления всех костных изменений;
-
КТ, МРТ;
-
компьютерная плантография, определяющая степень нагрузки на определенные области стопы.
Подробно изучив и проанализировав полученные результаты, врач-ортопед назначает пациенту оптимальное консервативное лечение. Важными факторами, влияющими на выбор тех или иных методов, являются:
-
возраст пациента (как правило, 50 лет и старше);
-
угол вальгусной деформации (не должен быть больше 30°);
-
отсутствие других патологий стопы.
Сегодня разработан ряд достаточно эффективных безоперационных методов лечения деформаций. Нередко для того, чтобы достичь положительных результатов, применяют сразу несколько медицинских подходов и лечебных препаратов.
Хороший результат в борьбе с вальгусной деформацией стопы показали следующие консервативные методы:
-
Медикаментозная терапия.
-
Применение специальных приборов и приспособлений.
-
Разнообразные лечебные мероприятия.
-
Использование препаратов народной медицины.
Для получения длительного положительного эффекта важен комплексный подход, при котором гармонично сочетаются все известные методы терапии.
С целью устранения негативных симптомов, сопровождающих деформацию ступней, успешно применяется медикаментозное лечение. Чтобы купировать воспалительный процесс, в суставную полость вводятся препараты, содержащие гормоны («Дипроспан», «Гидрокортизон»). Помимо гормональных средств, с этой же целью используются противовоспалительные средства наружного применения. С болевым синдромом хорошо справляются обезболивающие лекарства, такие как ибупрофен, парацетамол.
Существуют негативные факторы, усугубляющие болезнь, которые рекомендуется исключить. К ним относятся:
-
лишний вес;
-
ношение неудобной обуви на высоком каблуке;
-
профессиональная деятельность, связанная с длительной нагрузкой на ноги (учитель, продавец, парикмахер).
Поэтому для быстрого выздоровления важно подбирать удобную обувь, больше ходить босиком, снизить по возможности нагрузку на ноги и четко следовать рекомендациям врача.
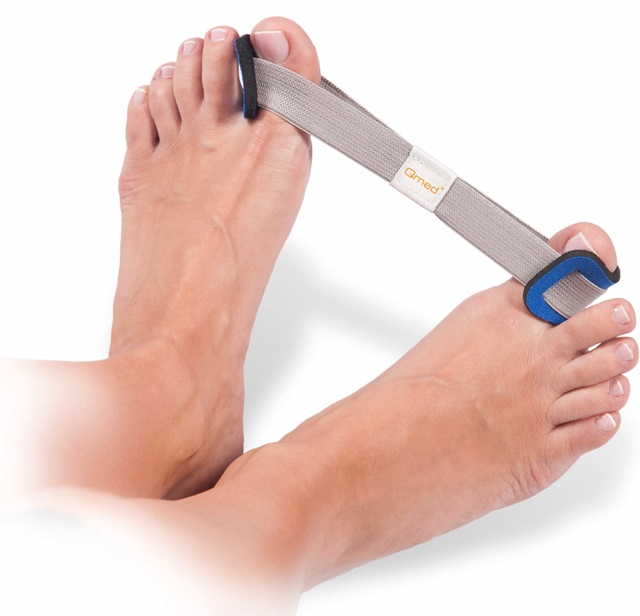
- Бандажи и вальгусные шины
Данные приспособления носят и постоянно, и только в ночное время. Бандажи и вальгусные шины бывают силиконовые, пластиковые, изготовленные из эластичных тканей. Принцип действия шины: специальная накладка фиксирует большой палец в нужном положении и давит на выпирающую косточку.
Функция бандажа заключается в снижении нагрузки на ступни, купировании боли, облегчении ходьбы, предохранении костей от последующего искривления.
- Синусоидально-моделированные токи (СМТ)
Физиотерапевтический метод. Принцип действия: к ногам крепятся электроды, через которые поступает электрический разряд к мышцам и связкам. Процедура является безопасной и не вызывает болезненных ощущений. Благодаря воздействию СМТ происходит стимуляция нервных окончаний, повышается тонус тканей, улучшается кровообращение, устраняется отечность.
- Медикаменты
Назначение лекарственных препаратов требуется для купирования боли, воспаления, отеков. Медикаментозная терапия проводится с применением таблеток, уколов, мазей, гелей. При лечении используются «Ибупрофен», «Кетанов», «Диклофенак», «Индометацин» и другие нестероидные противовоспалительные препараты. Если боли сильные, врач назначает введение гормональных средств внутрь полости сустава.
- Тутор и ортезы
Данные приспособления применяют, если необходимо жестко зафиксировать ногу. С помощью изготовленного из прочного пластика тутора сустав становится неподвижным.
Ортезы бывают 2 видов: безнагрузочные (их используют в ночное время, так как они не допускают движения) и функциональные (в них можно активно двигаться). Для каждого конкретного пациента делается индивидуальный слепок, по которому изготавливается приспособление.
Хорошим домашним средством для ног являются ванночки. Вода в них должна быть теплой (37–38 оС). Процедуру выполняют не более 15 минут. В разнообразные составы ванночек входят, как правило, соль, йод, хвойный или травяной настои. Курс длится 1–2 недели.
Чтобы уменьшить косточку, применяют средства народной медицины. Эффективны различные примочки, компрессы, содержащие прополис, скипидар или глину, йодистая сетка, ванночки с отваром кожуры картофеля или хозяйственным мылом.
Тепловые методы лечения включают парафиновые или озокеритовые обертывания ступней. Это позволяет улучшить микроциркуляцию крови, восстановить поступление питания к мышечным тканям, снять усталость.
ЛФК и специальные приспособления для безоперационного лечения деформаций стопы
Лечебная гимнастика и массаж ног — эффективные мероприятия, направленные на снятие напряжения мышц, укрепления связок. Массаж необходимо проводить курсами по 10–20 сеансов с промежутком в один месяц.
Чтобы вернуть пальцам подвижность, нужно выполнять следующие упражнения:
-
Ходить на носочках.
-
Ходить с упором на наружную сторону ступни.
-
Перекатывать небольшой мяч стопой.
-
Захватывать мелкие вещи пальцами ног.
Кроме того, пользу приносят занятия плаванием, велопрогулки, хождение босиком.
Консервативные методы исправления деформации стопы включают использование специальных ортопедических приспособлений: стелек, стяжек, шин, ночных корректоров и т. д.
-
Стельки, которые изготавливаются для каждого пациента индивидуально, имеют специальное основание. Они способствуют устранению нагрузки на сустав и помогают вернуть ступне ее амортизирующие функции.
-
Супинаторы и межпальцевые перегородки служат для выравнивания фаланг пальцев и уменьшения деформации.
-
Благодаря ночному бандажу-корректору большой палец ноги находится в правильном положении.
-
Накладка ортопедической шины обеспечивает надежную фиксацию пальцев, тем самым способствуя постепенному выравниванию стопы.
Эти приспособления допускается носить постоянно. В некоторых случаях используются специальные стяжки, поддерживающие поперечный свод стопы.
Чтобы лечение было эффективным, важно устранить главную причину заболевания – отказаться от узкой обуви на высоком каблуке. Следует выбирать комфортную натуральную обувь, которая выполнена из мягких материалов, имеет широкий носок и каблук не более 5 см. Только в этом случае нагрузка на стопу будет распределяться равномерно.
Почему клиенты выбирают Клинику эстетической медицины и Салон красоты Veronika Herba:
-
Это Клиника эстетической медицины и Салон красоты, где вы сможете ухаживать за собой по умеренной стоимости, при этом вашим лицом и/или телом будет заниматься не рядовой косметолог, а один из лучших дерматологов в Москве. Это совершенно другой, более высокий уровень сервиса!
-
Получить квалифицированную помощь вы можете в любое удобное для себя время. Клиника эстетической медицины и Салон красоты работает с 9:00 до 21:00 без выходных. Главное — заранее согласовать с врачом дату и час приема.
Запишитесь на консультацию специалиста по телефону +7 (495) 085-15-13, и вы сами в этом убедитесь!
Что такое Hallux Valgus
Если ноет косточка на большом пальце ноги, то причина, скорее всего в вальгусной деформации переднего отдела стопы. Патология характеризуется искривлением первого пальца по направлению ко второму и сопровождается образованием костной «шишки». При этом также наблюдаются:
-
нарушения мышечно-связочного баланса;
-
поперечное и продольное плоскостопие;
-
покраснения и отечность близлежащих тканей;
-
воспаления сустава.
Из-за неправильной нагрузки на связки и мышцы стопы изменяются точки опоры. Вместо трех опорных точек давление оказывается на все плюснефаланговые суставы, это укоряет деформационные процессы и усиливает воспаление косточки на ноге возле большого пальца.
Медицинское название патологии Hallux Valgus. В переводе с латыни: hallux — большой палец стопы, valgus — искривленный. В обиходе заболевание именуют: искривление пальца, галюкс, халюкс, косточка на стопе, шишка или нарост на пальце.
Причины вальгусной деформации большого пальца стопы

- наследственность — врожденная слабость связочного и мышечного аппаратов;
- ожирение — увеличенная масса тела провоцирует избыточные нагрузки на стопы и последующие деформации тканей;
- дистрофические изменения суставов — характерны для пациентов пожилого возраста;
- эндокринные заболевания — сахарный диабет, болезни щитовидной железы;
- травмы — переломы костей стопы, разрывы и надрывы связок;
- плоскостопие — отсутствие правильной опоры на стопу усиливает риск костно-суставных деформаций стопы;
- стоячая работа — патология характерна для продавцов, учителей, парикмахеров, официантов;
- профессиональные риски — избыточную нагрузку на стопы испытывают также спортсмены, балерины, танцоры;
- быстрый рост стопы — наблюдается в подростковом возрасте;
- пожилой возраст — сокращение выработки эстрогена ведет к снижению объема кальция в костях, приводит к остеопорозу, подагре и вальгусной деформации.
Частота воспалений и необходимость лечения косточки на большом пальце ноги тесно связаны с возрастом и полом пациентов. Самые частые обращения с Hallux Valgus от женщин старше 50 лет.
Симптомы и стадии Халиус Вальгус
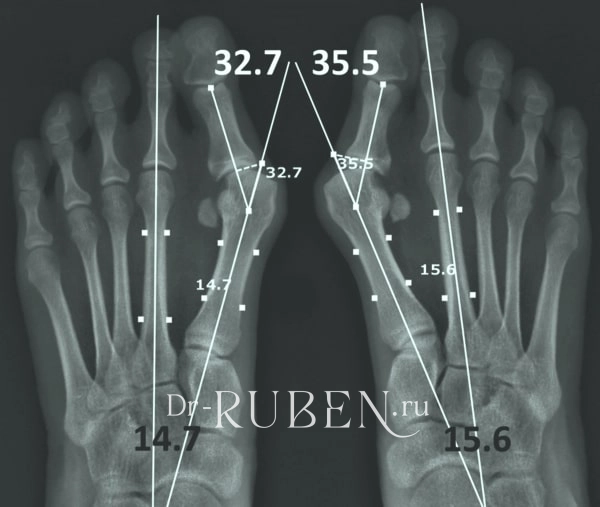
- Легкая (I степени) — угол вальгуса <25°, межплюсневый угол <12°. В области стопы пациентом отмечается умеренный дискомфорт. Также могут наблюдаться небольшие отеки и покраснения в месте деформации.
- Средняя (II степени) — угол вальгуса 26-35°, межплюсневый угол <18°. Уже требуется лечение — косточки на пальцах ног воспалились, выпирают. Ходьба начинает причинять пациенту боль, возникают сложности с подбором обуви.
- Тяжелая (III степени) — углы вальгуса и межплюсневый соответственно 35-70° и менее 18°. Болевые ощущения в суставах становятся постоянными. Пальцы стопы приобретают молоткообразную деформацию, задний отдел стопы искривляется. Из-за патологии у пациента меняется походка, что в свою очередь негативно сказывается на стабильности позвоночника, провоцирует боли в спине и формирование патологий опорно-двигательного аппарата.
Осложнения при вальгусной деформации стопы

- воспалениям в суставах — гиперемии, отекам, болезненности;
- артрозу плюснефалангового сустава — разрушениям хрящевой ткани, резкому увеличению косточки по причине экзостоза;
- нарушениям работы других суставов — коленных, тазобедренных и их последующее поражение артрозом;
- формированию «пяточной шпоры» — сильным болям в пятке при ходьбе;
- ахиллобурситу — воспалению синовиальной сумки около ахиллова сухожилия.
Вывод: опухоль косточки на ноге возле большого пальца лучше не запускать. Современная ортопедия предлагает разные варианты консервативной терапии, техники малоинвазивного оперативного вмешательства. Метод подбирается исходя из стадии болезни — с учетом противопоказаний и возраста пациента.
Как лечить воспаление вальгусной шишки на ноге
Первая стадия заболевания, когда косточка еще не сильно выражена, позволяет исправить патологию консервативными методами. Лечение базируется на трех правилах: устранить причину искривления стопы, исправить текущие деформации пальца, снять болевые и иные симптомы.

Основные средства консервативного лечения:
- Медикаментозная терапия. Пациенту назначают гормональные препараты, которые вводят внутрь суставной полости; рассказывают, чем мазать вальгусную шишку на ноге при воспалении; прописывают обезболивающие лекарства.
- Применение бандажей и вальгусных шин. Приспособления принудительно фиксируют большой палец в правильном положении, исключая дальнейшие деформации ступни. Некоторые шины обладают направленным действием и давят на выпирающую косточку, заставляя костные ткани вернуться в правильное положение.
- Ношение туторов и ортезов. Ортопедические изделия изготавливают индивидуально для каждого пациента. Задача приспособления — жесткая фиксация сустава стопы.
- Изготовление ортопедических стелек для коррекции положения большого пальца и профилактики вальгусной деформации. Подходят только при незначительно выраженной патологии. Обычно рекомендованы пожилым пациентам для предотвращения развития Hallux Valgus из-за возрастного ослабления сухожильно-связочного аппарата.
- Физиотерапия. Методики воздействия подбираются для достижения следующих результатов — повышение тонуса тканей, устранение отеков, улучшение кровообращения, стимулирование нервных окончаний.
Также некоторые пациенты пробуют народные методы для устранения шишки на пальце ноги, но подобные средства совершенно неэффективны.
Удаление «косточки» большого пальца: хирургические методы

Операции по устранению Халиус Вальгус проводят под местным обезболиванием. В зависимости от оснащения клиники возможны варианты: спинальная или — более современная и безопасная — местно-проводниковая анестезия.
Существует более 400 видов хирургических операций для лечения вальгусных деформаций. Наиболее перспективный сегодня метод — корригирующая остеотомия. Это малотравматичные операции, позволяющие корректировать положение плюсневой кости, достигать большей конгруэнтности сустава. В процессе операции врач перепиливает кость для выставления правильного угла, после чего фиксирует соединение винтами или спицами. Одновременно пациенту удаляют саму «шишку», образовавшийся на суставе экзостоз, восстанавливая эталонную эстетику стопы.
Корригирующая остеотомия стопы Халюс Вальгус — это операции:
- шевронная остеотомия;
- Scarf-остеотомия;
- проксимальная остеотомия;
- остеотомия E. Juvara.
Остеотомия дает отличные результаты при патологиях II или III степени, так как позволяет выправить угол между плюсневыми костями и зафиксировать результат во избежание рецидива. Важно понимать: чем раньше проведено лечение, тем меньше объем вмешательства и тем быстрее восстановление.
На начальной стадии обходятся малоинвазивным хирургическим лечением — изменением точки прикрепления сухожилия приводящей мышцы первого пальца.
В некоторых случаях врач проводит эндопротезирование или артродез. Операции показаны при разрушениях сустава артрозом или иных серьезных патологиях. Также хирург-ортопед может комбинировать методики — устранять осложнения, деформации стопы, вызванные Hallux Valgus.
Восстановление после операции
После операции наступает реабилитационный период, который проходит под внимательным и постоянным контролем врача. Хороший ортопед остается на связи с пациентом до полного восстановления функций и эстетики стопы — следит за динамикой, корректирует рекомендации, контролирует темпы возврата к нормальной активной жизни.
При выборе малотравматичного протокола операции реабилитационный период проходит следующие этапы:
- после операции — разрешается опираться на стопы;
- спустя сутки — выписка из стационара;
- 10-14 дней — ношение специально изготовленной ортопедической обуви для снятия нагрузки с переднего отдела стопы;
- через 2 недели — ношение обычной обуви, но с ортопедическими стельками;
- спустя 1,5 месяца — контрольные рентгеновские снимки;
- через 3 месяца — возврат к полноценной активной жизни, занятиям спортом.
Косточка на большом пальце: иные причины появления
Если опухла косточка большого пальца на ноге, то причиной может быть не только вальгусная деформация. Также среди диагнозов фигурируют:
- Подагра. Вызывается отложением в суставах солей мочевой кислоты и проявляется сильными резкими неожиданными приступообразными болями. Приступ может длиться до 5 дней, и это один из основных признаков, как отличить подагру от халиус вальгус.
- Ревматоидный артрит. Поражает все суставы и отделы ног. Симптомы — подошвенные мозоли, когтевидная деформация пальцев. Типичная для халиус вальгус «косточка» — редкое явление.
- Артроз плюснефаланговых суставов, Hallux Rigidus. Среди симптомов — боль в основании фаланг пальцев, отек большого пальца ноги, подкожные выпячивания, бугристость.
Несмотря на разницу заболеваний, пациентам сложно различить, чем отличается вальгус от подагры, а артрит от артроза. Все вопросы разрешит консультация опытного ортопеда. Врач проведет диагностику, изучит рентгеновские снимки, поставит диагноз, предложит лечение.
Профилактика: можно ли предотвратить появление косточки на ногах
Простые профилактические методы снизят риск образования шишек, галюксной деформации. Пациентам рекомендовано:
- правильно питаться — исключить появление избыточного веса, недостатка витаминов и минералов;
- носить удобную обувь и ортопедические стельки — следить за тем, чтобы суставы были всегда в правильном положении;
- заниматься спортом — укреплять мышцы и связки на ногах.
При первых симптомах или подозрении на патологию необходимо сразу обратиться к врачу — пройти обследование, начать лечение.
Автор статьи: Рубен Степанян
Операция по удалению косточки на ноге в Москве
- →
- →
Удаление косточки на большом пальце ноги – это бытовое название операции при халюс вальгус. Хирургическое вмешательство проводится не только для удаления шишки, но прежде всего для возвращения большого пальца в нормальное положение и исправления поперечного плоскостопия. На ранних стадиях hallux valgus костный нарост можно удалить, но чаще всего корректируют угол между плюсневыми костями. В запущенных случаях часто требуется дополнительная операция на 2,3 и 4 пальцах стопы.
Современные методы хирургии позволяют добиться высоких эстетических результатов и вернуть полную функцию стопы с малым травматизмом и коротким сроком восстановления.
Никифоров Дмитрий Александрович
Врач ортопед-травматолог. Стаж работы 12 лет
-
Удаление косточки на ноге
-
Когда назначают операцию по удалению косточки на ноге
-
Противопоказания к операции на косточке
-
Виды операции на косточке
-
Подготовка к операции
-
Как проходит операция на косточке
-
Особенности послеоперационного периода
-
Результаты операции по удалению косточки на пальце
-
Цена операции по удалению шишки на ноге в Москве
-
Отзывы, фото и видео после операции при hallux valgus
-
Удаление шишки на пальце лазером
-
Возможные осложнения
-
Есть ли альтернативы хирургическому лечению косточки на большом пальце
-
Профилактика рецидива после удаления косточки на большом пальце ноги
-
Видео о халюс вальгус
Когда назначают операцию по удалению косточки на ноге
Вальгусная деформация первого пальца стопы – это дистрофическое заболевание прогрессирующего характера. Проявляется смещением большого пальца из правильного положения в наружную сторону. В результате происходит отклонение первой плюсневой кости. Ее головка выступает под кожей в виде шишки, со временем появляется экзостоз (костный нарост).
Часто сопровождается плосковальгусной деформацией ступни. Постепенно развивается артроз плюснефалангового сустава, после чего пациент начинает испытывать боль. Болевой синдром является следствием дистрофических и воспалительных процессов, которые происходят в деформированном суставе.
Со временем нарушается двигательная функция стопы, а после всей нижней конечности. От неправильного распределения нагрузки страдают коленные, тазобедренные суставы и позвоночник.
Операцию при халюс вальгус рекомендуют:
-
При выраженных болях в переднем отделе стопы.
-
Затруднениях при сгибании и разгибании большого пальца на ноге.
-
При признаках воспаления (область над шишкой отекает, краснеет), которые не купируются лекарственными препаратами.
-
При сложностях с подбором повседневной обуви.
Немалую роль играет неэстетичный внешний вид стопы. Пациенты стесняются ходить босиком на пляже, не могут позволить себе носить красивую открытую обувь.
Операция полностью убирает деформацию. После восстановления можно ходить без боли, надевать не только широкие тканевые тапочки, но и модельные туфли.
Противопоказания к операции на косточке
Операцию на стопах не делают:
-
Пожилым людям, если есть неоправданный риск хирургического лечения.
-
При тяжелых заболеваниях сердца и сосудистой системы.
-
При патологиях нервной системы.
-
Если у пациента сахарный диабет и его осложнение – диабетическая стопа.
-
При нарушении иннервации и кровоснабжения стопы.
-
При гнойных инфекциях местного характера.
Виды операции на косточке
По степени травмирования оперативные вмешательства при халюс вальгус можно разделить на малоинвазивные и открытые. Первые отличаются минимальной травматичностью, выполняются через 2-3 небольших прокола. Назначаются в основном при начальных формах искривления пальца.
По характеру воздействия операции на косточке стопы бывают:
-
Операции на мягких тканях: мышцах, сухожилиях, а также суставной сумке. Показаны при халюс вальгус 1 степени, когда в головке плюсневой кости еще нет дегенеративно-дистрофических изменений. Очень редко выполняются изолированно, в основном используются в качестве дополнения к другим видам операций.
-
Коррекция на костной ткани с резекцией экзостоза. Эффективна при 2-3 степени деформации. В большинстве случаев такое вмешательство назначают в комбинации с другими операциями.
-
Комбинированная операция заключается в удалении нароста на кости, корригирующей остеотомии и пластики связок. Рекомендуется в большинстве случаев.
Если вальгусная деформация незначительная, подойдет дистальная остеотомия первой плюсневой кости. Выраженные изменения требуют удаления мягких тканей в области шишки, а также остеотомии первой плюсневой кости, только проксмальной. На стадии, которая сопровождается разрушением сустава, для пожилых пациентов необходимо резекционное эндопротезирование, активным больным назначают артродез.
В травматологии существует несколько видов хирургического лечения hallux valgus:
Остеотомия Акин (клиновидная)
При данной процедуре изменение направления первого пальца достигается за счет клиновидной смещающей остеотомии. При этом первый плюснефаланговый сустав не задействуется.
Остеотомия Акин полностью не исправляет деформацию. Поэтому чаще всего ее проводят в комбинации с другими методиками при различных степенях патологии.
Обычно хирургическое лечение шевронной остеотомией проводят пацентам со средней степенью деформации, осложненной артрозом плюснефалангового сустава.
На уровне головки плюсневой кости удаляют небольшой фрагмент. При этом головку плюсневой фаланги отодвигают наружу и фиксируют. Чтобы вернуть палец в правильное анатомическое положение, суставную сумку уменьшают.
Z-образная остеотомия первой плюсневой кости при средней и тяжелой вальгусной деформации.
Сначала ортопед делает небольшой разрез, чтобы получить доступ к первой плюсневой кости. Затем проводит продольная Z-образная остеотомия так, чтобы фрагменты первой плюсневой кости могли смещаться относительно друг друга в боковой плоскости. После смещает и фиксирует кость в правильном положении. Дополнительно проводит коррекцию мягких тканей на суставе. Это необходимо для восстановления нормального мышечного баланса, чтобы не было рецидива деформации.
Показанием для данного вида операции при вальгусной деформации большого пальца стопы является тяжелая степень искривления в сочетании с артрозом.
Операция заключается в слиянии кости предплюсны и первой плюсневой.
Подготовка к операции
Первый этап подготовки – это консультация хирурга, который будет проводить операцию. Врач проводит осмотр и назначает комплексную диагностику. Во время обследования доктор определяет степень искривления первого пальца и сопутствующие состояния:
Проводит рентген стопы под нагрузкой, во время исследования пациент находится в положении стоя
Измеряет угол между первой и второй плюсневой костью
По результатам выбирает и обсуждает с пациентом оптимальную методику. Чтобы операция прошла без осложнений – назначает комплексную диагностику:
-
консультацию терапевта, анестезиолога перед наркозом.
После оценки состояния врач еще раз обсудит с пациентом нюансы операции удаления шишки на стопе. Расскажет, как будет проходить реабилитация, даст рекомендации для быстрого восстановления и предупреждения рецидива.
Чтобы восстановительный период проходил комфортно, важно учесть удобство передвижения по дому, квартире. Возможно, необходимо переставить мебель, или заранее закупить достаточное количество еды, чтобы не нагружать оперированную ногу.
Накануне операции разрешается легкий ужин. Последний прием пищи должен быть не позднее чем за 6 часов до вмешательства.
Как проходит операция на косточке
В большинстве случаев оперативное вмешательство длится не более часа. Продолжительность будет зависеть от объема операции. Выпрямление искривленного большого пальца стопы проводят как под общей, так и под местной анестезией. Оптимальный вид наркоза для конкретного пациента подбирает анестезиолог.
При выполнении операции врач делает искусственный перелом (остеотомию). После чего при помощи специальных манипуляций восстанавливает нормальное положение костей стопы. При открытом вмешательстве необходим разрез 5-7 см. Это дает возможность хорошего обзора для корректирующих манипуляций. При миниинвазивной операции остеотомия выполняется через небольшие разрезы и проколы кожи.
При достаточном опыте хирург удаляет шишку на стопе с помощью специального инструмента – бура. Все необходимые манипуляции проводит через микроразрез 5 мм. Для контроля действий во время операции использует рентген.
Длительность госпитализации после операции обычно не более 2 суток.
Особенности послеоперационного периода
После операции пациент остается в клинике под присмотром медицинского персонала. Длительность пребывания зависит от сложности и объема выполненной операции. В большинстве случаев – 1 сутки.
На время первых суток назначают постельный режим. На следующий день разрешено осторожно становиться на оперированную стопу. В течение первых 2-х недель необходимо проводить перевязки. Первую делают в больнице до выписки, остальные можно сделать в амбулаторных условиях. Швы снимают на 10-14 день.
Костыли после хирургической коррекции не нужны, даже если было удаление косточек на обеих ногах. В первые 6 недель ходить можно только в терапевтической обуви Барука. Специальная конструкция снимает нагрузку с передней части стопы, благодаря чему послеоперационные швы и фрагменты кости срастаются быстрее. Через 1,5 месяца можно перейти на обычную обувь с ортопедическими стельками.
Для успешной реабилитации рекомендуется придерживаться следующих рекомендаций:
-
чтобы не было отеков – в положении лежа держать ноги в приподнятом положении: подкладывать валики, подушки;
-
не мочить послеоперационные раны до того пока хирург не снимет швы;
-
в первую неделю разрабатывать движения в оперированных пальцах – делать специальную гимнастику;
-
в течение 1-1,5 месяца не наступать полностью на стопу, опираться на пятку – для этого носить послеоперационную обувь;
-
принимать лекарства, если их назначил врач.
Полная реабилитация длится 4-6 месяцев. В этот период необходимо исключить тяжелые физические нагрузки и занятия активными видами спорта.
Результаты операции по удалению косточки на пальце
Современные методы оперативного лечения hallux valgus позволяют выполнить коррекцию любой сложности. Эффективность зависит от сложности коррекции и соблюдении рекомендаций во время восстановления.
По отзывам пациентов:
-
болевые ощущения уменьшаются, а со временем исчезают полностью;
-
ножки становятся красивыми, можно носить открытую обувь;
-
улучшается опорная функция стопы.
Чтобы не было рецидивов, важно выбрать опытного врача. Операция должна быть проведена качественно. Положительный результат лечения также зависит от правильности выполнения упражнений в период реабилитации, от подбора обуви. Одной из главных причин развития вальгусной деформации большого пальца считают тесную обувь на высоком каблуке, поэтому важно выбирать правильные модели.
По статистике более 88% пациентов через 15 лет после операции удовлетворены результатом. Вероятность рецидива существует, но редко. Чаще всего шишка повторно появляется, если у человека есть проблемы в заднем или переднем отделе стопы.
Цена операции по удалению шишки на ноге в Москве
Сколько стоит удалить косточку на ноге:
Обращаем ваше внимание, что в таблице указана цена операции в Москве. Стоимость предоперационного обследования, анестезии, расходный материал и пребывание оплачивается отдельно. Сколько стоит операция в вашем случае, скажет врач на консультации после осмотра.
Отзывы, фото и видео после операции при hallux valgus
Я делала операцию по удалению косточки на большом пальце. Операция прошла успешно. Хочу обратить внимание на Дмитрия Александровича, сразу чувствуешь как любит он свою работу. Операция проходила в спокойной, просто в профессиональной до мельчайшей точностью движений и времени. Никакого страха не было в исходе операции. Прошло уже два с половиной месяца реабилитационного периода, никаких осложнений не было, всё по времени заживало и восстанавливалось. Спасибо Вам, Дмитрий Александрович. С уважением, Людмила.
Так получилось, что в октябре и ноябре месяце 2021 года я сделала две операции на ступнях по удалению «косточки». И обе эти операции провел Дмитрий Александрович Никифоров. Доктор очень внимательно и заботливо готовил меня к обоим операциям. После операции следил за моим состоянием и помогал мне преодолеть психологические трудности, которые у меня возникли на этом фоне, потому что я — «недотрога» и две операции подряд стали для меня большим испытанием. Я благодарна ему за его профессионализм, такт и поддержку.
Удаление шишки на пальце лазером
В некоторых клиниках предлагают лазерную коррекцию нароста на большом пальце стопы – шлифовку шишки лазерными лучами. На практике лечение лазером не дает положительного результата – деформация сохраняется. Единственный действенный метод устранения искривления пальцев – операция. Только хирургическое лечение возвращает палец в правильное положение без рецидивов и осложнений в будущем.
Возможные осложнения
Чрескожные операции относятся к малотравматичным, поэтому после них осложнений практически не бывает. Отсутствие неприятных последствий гарантирует соблюдение рекомендаций врача и исключение факторов, предрасполагающих к развитию рецидива.
После операции возможно:
-
присоединение вторичной инфекции – для профилактики врач может назначить антибактериальную терапию;
-
если нарушено кровообращение, может развиться асептический некроз головки плюсневой кости;
-
рецидив – повторное искривление возникает при несоблюдении правил реабилитации после операции;
-
несращение или неправильное сращение костных фрагментов после остеотомии;
-
смещение винтов при нагрузке стопы в раннем послеоперационном периоде.
Избежать осложнений просто. Гарантией успешного лечения является опыт и мастерство ортопеда, и строгое соблюдение пациентом рекомендаций врача.
Есть ли альтернативы хирургическому лечению косточки на большом пальце
Сегодня современная ортопедия предлагает безоперационные методы лечения вальгусного искривления большого пальца:
-
консервативную терапию в виде обезболивающих препаратов для уменьшения боли;
-
силиконовые вкладыши, протекторы для предупреждения натирания и удобства во время ходьбы;
-
ночные вальгусные шины для фиксации большого пальца стопы в правильном положении;
-
ортопедические стельки и обувь.
С помощью перечисленных методик можно уменьшить болевой синдром и улучшить качество жизни, но со временем искривление будет только прогрессировать. Исправить вальгусную деформацию можно только при помощи операции.
Профилактика рецидива после удаления косточки на большом пальце ноги
Чтобы косточка на большом пальце ноги не появилась снова:
-
нужно строго соблюдать рекомендации во время послеоперационного периода периода;
-
правильно выполнять упражнения для восстановления стоп после операции;
-
если есть лишний вес – похудеть;
-
не носить узкую обувь на высоком каблуке;
-
грамотно подбирать обувь для повседневного ношения.
Не менее важен грамотный выбор хирургической методики и качество выполненной операции.
Если у вас появилась шишка на большом пальце ноги и вам нужно ее удалить – запишитесь на консультацию. Позвоните по телефону или воспользуйтесь формой обратной связи на сайте.
Видео о халюс вальгус
Экзостоз или косточка на большом пальце ноги, возникающая в области первого плюсне-фалангового сустава, является довольно распространенной проблемой в современном мире. Данная патология представляет собой не только эстетический дефект, но в некоторых случаях снижает качество жизни человека, нарушая функцию сустава и инициируя возникновение болевых ощущений.

В подавляющем большинстве случаев патология не поддается консервативным методам коррекции и нуждается в хирургическом вмешательстве.
Косточка на ноге большого пальца
Многие женщины, а зачастую и мужчины сталкиваются с таким явлением, как шишка на большом пальце ноги. Однако у данной патологии есть медицинский термин — вальгусная деформация стопы (на латыни «Hallus valgus»).
Сустав от чрезмерных нагрузок искривляется и отклоняется в сторону, что приводит, в свою очередь, к деформации костей и потере стопой возможности полноценно выполнять свои функции.

Вальгусная деформация сустава большого пальца ноги
Лечение косточки без операции
Консервативное лечение имеет место при деформации первого плюсне – фалангового сустава первой степени (угол отклонения большого пальца менее 25).
Пациентам рекомендуют:
- снизить вес для уменьшения статической нагрузки на нижние конечности;
- лечебную физкультуру (специальные упражнения на заднюю группу мышц голеней и мышцы и связки стопы);
- ношение ортопедической обуви для исключения статической нагрузки на суставы;
- использование вкладышей между первым и вторым пальцами для исключения дальнейшего отклонения первого пальца.

Специальные ортопедические приспособления для коррекции
Далеко не всегда удается вылечить выльгусную деформацию послностью. В случае неэффективности консервативных методов лечения следует склониться в сторону оперативного вмешательства. Исправление и выпрямление стопы полностью возможно только с помощью хирургического вмешательства.
Показания к проведению операции
Операция показана, если присутствуют данные признаки:
- выраженный болевой синдром (возникает не только при движении,но даже в состоянии покоя);
- угол отклонения большого пальца 350 и более;
- нарушение функции сустава (трудности при ходьбе);
- развитие воспалительного процесса (определяется зона гиперемии и отека кожи в области проекции сустава);
- имеется стадия деформации соседних пальцев стопы (молоткообразная второго пальца стопы).

Углы отклонения костей при вальгусной деформации
Противопоказания
Существует и ряд противопоказаний к оперативному лечению, как правило связанных с наследственными или тяжелыми приобретенными заболеваниями:
- наличие сахарного диабета;
- нарушения жирового обмена 3 степени;
- коагулопатии, тромбофилии (наследственные и приобретенные);
- тяжелая соматическая патология;
- тромбофлебит;
- трофические изменения в области проекции сустава, нарушение иннервации и кровоснабжения стопы.
Как подготовиться к операции?
Перед оперативным вмешательством пациенту предстоит следующий спектр обследования:
- общеклинический минимум (наличие общего анализа крови, мочи, биохимия крови, кровь на RW,ВИЧ, вирусные гепатиты, определение группы крови и резус-фактора);
- флюорография;
- ЭКГ;
- рентгенография стоп в двух проекциях (для уточнения степени тяжести заболевания и определения дополнительных деформаций);
- МРТ, КТ (в качестве дополнительных методов обследования в случае неинформативности вышеописанных).

Рентген в двух проекциях для уточнения степени тяжести болезни
Методы и виды оперативных вмешательств при «Hallus valgus»
Оперативные вмешательства при данной патологии разделяются на малоинвазивные (не требующие иссечения большого объема тканей) и реконструктивные (достаточные по объему и более травматичные методики).
Малоинвазивные методики
Данные методики имеют ряд преимуществ по сравнению с традиционными. Период заживления сокращается, риск осложнений после операции также уменьшается.
Коррекция деформации сустава лазером («шлифовка»)
Специальный лазер позволяет удалить экзостоз тонкими слоями, сохраняя подвижность сустава без предварительного рассечения кожи и мягких тканей. В отличие от традиционных методик лазерный способ удаления куда менее травматичен и не требует длительной реабилитации.
Данная методика используется при небольших деформациях первого пальца стопы и отсутствии других осложнений.
Перкутанная малоинвазивная остеотомия
Перкутанная остеотомия – одна из новых методик, недавно применяемая в хирургии стопы (около 10 последних лет).
К достоинствам данного метода можно отнести малую травматичность, отличный косметический эффект (послеоперационные рубцы маловыраженны), практически отсутствует болевой синдром и значительно короче период восстановления.
Методом обезболивания является эпидуральная анестезия, куда реже проводят обезболивание раствором лидокаина.
Операция проводится таким образом:
- Предварительно совершается прокол кожи и иссекаются послойно мягкие ткани.
- Используя специальный бур, хирург создаёт отверстие в кости плюсны стопы диаметром 3 мм, далее в отверстие вводится спица.
- С противоположной стороны устанавливается спица с винтом размером 2 мм.
- В результате их сочетанного воздействия меняется положение кости вдоль оси.
В восстановительном периоде рекомендуется ношение повязки в течение двух дней. Рентген-контроль необходим после удаления спиц.
Реконструктивные методики
Данные методики также применяются в случаях, когда имеются показания для их применения.
Резекция экзостоза
Резекция экостоза производится так:
- Операция производится под инфильтрационной анестезией раствором новокаина после предварительной обработки кожи в месте инъекции йодопироном.
- Производится размер длиной 4-5 см с рассечением кожи и мягких тканей до костной.
- Костная деформация разбивается специальным инструментом — долотом, поверхности полируются.
- Ткани затем послойно восстанавливаются.
- Между первым и вторым пальцами стопы в конце фиксируется жёсткий валик.
- Стопа фиксируется шиной в определённом положении.
Остеотомия первой кости плюсны (по Хохману)
Операция по Хохману проходит так:
- Под инфильтрационной анестезией новокаином хирург делает разрез в области проекции сустава, затем убирает суставную сумку в области костного выроста.
- Далее надсекает сухожилие, закрепляющееся к первой фаланге.
- В плюсневой кости с помощью долота резецируется клиновидный участок, что позволяет выравнивать ось сустава.
- После этого участки кости плотно закрепляются между собой пластинкой для лучшей фиксации кости вдоль оси.
- Ткани послойно восстанавливаются, стопа фиксируется гипсовой повязкой (приблизительно на 3 недели).
ВАЖНО! Данная методика имеет наиболее благоприятный прогноз, так как процент рецидивов крайне небольшой.
Усечение мышцы (операция по Мак-Брайду)
- Под обезболиванием раствором лидокаина осуществляется разрез кожи с подошвенной стороны стопы.
- Затем отделяется приводящая мышца первого пальца, которая прикрепляется своим сухожилием к фаланге первого пальца.
- Её надсекают, укорачивают и подшивают к первой кости плюсны (под действием натяжения деформированный сустав впоследствии выпрямляется).
- Ткани послойно восстанавливаются, стопа фиксируется гипсовой лонгетой в течение 3 недель.

Схема операции по Мак Брайду с иссечением мышц
Остеотомия первой кости плюсны (по Вредену-Мейо)
- Под обезболиванием раствором лидокаина производится дугообразный разрез, иссекаются мягкие ткани.
- При помощи специальной костной ложечки хирург «вывихивает» кость, которая нуждается в укорочении, в рану.
- Резекцию кости производят с помощью пилы, кость полируется.
- Целостность тканей восстанавливается, накладывается шина.
Данное вмешательство наиболее эффективно за счет резекции большего участка кости нежели при операции Хохмана (меньшее число рецидивов), но и наиболее травматична (возможно в дальнейшем нарушение функции стопы).
Реконструктивная операция по методу ЦИТО
Данная методика является модификацией остеотомии. Также производится иссечение клиновидного участка первой кости плюсны, затем полость замещается аутотрансплантатом (субстратом служит сухожилие).
Производится фиксация кости двумя спицами, которые впоследствии удаляются, также производится укорочение одного из сухожилий, которое зафиксирует кость вдоль оси. Стопа в таком положении находится в течение месяца.

Результат операции на ноге
Эндопротезирование
Смысл методики заключается в замене пораженного сустава имплантатом, что способствует в дальнейшем полному восстановлению функции сустава, устранению болевого синдрома.
Минусы заключаются в возможности реэндопротезирования (повторная замена сустава через 10-15 лет), ограничении двигательной активности, возможности возникновения вторичного инфицирования, смещения протеза.
Операция на втором пальце стопы при молоткообразной деформации
При симптоматической коррекции хирург удаляет часть костного выступа, возвращая палец в физиологическое положение. После данной операции человек быстро реабилитируется, однако не исключены рецидивы.
При радикальных операциях производится коррекция всей проблемной зоны стопы, а не конкретно кости или сустава. По ходу операции к первой плюсневой кости подшивается сухожилие приводящей мышцы большого пальца. Таким образом, мышца не удерживает палец в отклоненном положении, угол между костями меняется в меньшую сторону, а свод принимает постепенно свою прежнюю форму.

Молоткообразная деформация суставов стопы
Рецидивы при таком вмешательстве сводятся к минимуму, но период реабилитации длительный и болезненный.
Восстановление и реабилитация
Объем и длительность реабилитационных мероприятий напрямую зависит от разновидности хирургических вмешательств. При вмешательствах исключительно на костях плюсны необходима фиксация сустава сроком до 4 недель (миниинвазивные методы являются исключением), если операция захватывает смежные пространства – иммобилизация до 12 недель.
Заживать кости и суставы будут в среднем 1-2 месяца. Ношение специальных фиксирующих средств и соблюдение рекомендаций врача поможет ускорить этот процесс.
Общие рекомендации для послеоперационного периода, чтобы избавиться от риска осложнений:
- минимальные статические нагрузки, исключение нагрузок на нижние конечности, в первые дни после операции рекомендовано использовать костыли;
- ношение специальной ортопедической обуви для уменьшения давления на первый палец, улучшения кровообращения по всей поверхности стопы;
- разработка стопы, гимнастика для пальцев (на 20-й день после операции): катание по полу предметов (мячики, карандаши, ручки), подъем предметов, хождение по неровным поверхностям, поочередное стояние на одной и другой ноге;
- медикаментозная терапия: антибактериальная (цефотаксим 1,0 в/м 2 р/д), противовоспалительная терапия («Найз» по 100 мг 2 р/д внутрь), адекватное обезболивание (Кеторолак 3% 2,0 в/м при выраженном болевом синдроме);
- физиолечение (амплипульстерапия, УВЧ-терапия, лазеротерапия, массаж).

Специальная обувь в полеоперационный период
Осложнения после вмешательства
К сожалению, в процессе оперативного вмешательства не всегда удается избежать технических погрешностей, что приводит к некоторым типичным осложнениям в раннем послеоперационном периоде.
К ним относятся такие последствия:
- вторичное инфицирование — возникает при нарушениях правил асептики и антисептики, наличии у больного сопутствующей патологии, очагов хронической инфекции (сцельюпрофилактикиназначаетсякурсантибиотиков, противовоспалительная терапия);
- рецидив (при неправильно выбранном методе лечения в конкретной клинической ситуации, при несвоевременной реабилитации);
- болевой синдром при двигательной активности (сустав может болеть из-за некорректного положения винта);
- контрактура плюсне-фалангового сустава (значительное ограничение подвижности) – при несвоевременной реабилитации, некорректном выполнении физических упражнений в восстановительном периоде или же их отсутствия (необходимо делать легкие физические упражнения с 4-5 дня во избежание подобного осложнения);
- нарушение кожной и тактильной чувствительности (может быть вариантом нормы, так как во время операции пересекаются некоторые поверхностные веточки чувствительных нервов, полное восстановление происходит около девяти месяцев) – необходим своевременный курс ЛФК, физиолечение, прием нейропротекторов.
Боль, онемение и отеки после оперативного лечения
Болевой синдром, отечность и легкое онемение в пальцах нижних конечностей могут проявиться в течение нескольких дней после операции, как ответ на травматизацию тканей. Данное состояние является вариантом нормы, по прошествии времени нога постепенно станет меньше неметь и опухать.
Через 5-7 дней боли чувство онемения и отеки становятся значительно меньше, что связано с процессами заживления в поврежденных тканях.
Снять боль и отеки помогут следующие процедуры:
- В первую неделю необходима симптоматическая терапия данных состояний: Кеторолак 3% 2,0 в/м или Трамадол 2% 2,0 в/м при болях первые 2 суток.
- В качестве противовоспалительной терапии – Найз 100 мг 2 р/д внутрь, местно – гель Диклофенак 5% 2 р/д.
- Физиолечение (амплипульстерапия, лазеротерапия, УВЧ-терапия, лечебный массаж).
- Необходимо разрабатывать ногу, делать легкие физические упражнения сразу после операции (шевеление пальцами, сгибание и разгибание в суставах, поочередное поднимание ног).

Трамадол в инъекциях

Диклофенак в форме геля

Найз — нестероидный противовоспалительный препарат

Кетанов в ампулах и таблетках
Иногда чувство онемения после оперативного лечения можно расценивать как нарушение кожной чувствительности, связанной с техническими погрешностями во время операции, тогда необходимо более тщательное наблюдение за пациентом, так как его восстановительный период потребует большее количество времени и лечебных мероприятий.
Как сделать операцию бесплатно?
Оперативное лечение по показаниям реализуется бесплатно по квоте. Направление в лечебное учреждение, имеющее лицензию на данный вид деятельности, дает врач-травматолог поликлиники по месту жительства больного.
Чтобы сделать операцию, пациенту необходимо будет пройти ряд медицинских исследований, по результатам которых доктор принимает решение о направлении документов больного на рассмотрение комиссией органа управления здравоохранения субъекта РФ.

Операцию можно сделать по квоте
Перечень документов в больницу должен включать:
- результаты проведённого лечения;
- согласие пациента;
- копию паспортных данных;
- СНИЛС;
- копию полиса ОМС и ИНН.
После принятия решения в пользу больного комиссия направит всю необходимую документацию в профильное лечебное учреждение и соответствующие специалисты по данному профилю уже назначат окончательную дату операции.
Если же пациенту отказано в бесплатной медицинской помощи, то альтернативным вариантом являются платные услуги.При получении платных медицинских услуг работающий гражданин РФ может претендовать на возврат 13% от оплаты в качестве налогового вычета.
Где делают операции по коррекции косточки лазером в Москве и Санкт-Петербурге?
Платное медицинское обслуживание предлагают следующие клиники:
- «Ortomed» — коррекция Hallus valgus от 28 до 56 тыс. рублей с использованием мини инвазивных методик (лазер), г. Москва.
- «Клиника Века» — средняя стоимость от
55 до 75 тыс. рублей в зависимости от степени сложности (1 нога) – в стоимость включена анестезия, 3 койко-дня, рентгенография стоп, г. Москва. - «МедикаМенте» — 42 тыс. рублей (в стоимость включено стационарное размещение, консультация врача, анестезия, шовный материал), г. Москва.«Пропорция» — от 15 до 22 тыс. рублей в зависимости от степени сложности, г. Москва.
- Клиники «Абиа» — 28750 рублей, г. Санкт-Петербург.
- «Долголетие» — 17800 рублей, г. Санкт-Петербург.
- РНИИ травматологии и ортопедии им. Р.Р. Вредена – 20900 рублей, г. Санкт-Петербург.
Средняя стоимость операции в Москве и регионах России
Усреднённая стоимость оперативного вмешательства по коррекции «Hallus valgus» составляет от 10 до 25 тыс. рублей по региону и 45 тыс.рублей в городе Москва. Если используются малоинвазивные методики, то стоимость операции возрастает еще на 6-10 тыс. рублей.
В стоимость лечения входит обезболивание, перевязки, консультации врачей и непосредственно само вмешательство.
| Вид хирургической коррекции стопы | Средняя стоимость в г. Москва (руб.) | Средняя стоимость в регионах России (руб.) |
| Вальгусная деформация 1 пальца стопы 1 степени сложности | 28 000 | 20 000 |
| Вальгусная деформация 1 пальца стопы 2 степени сложности | 48 000 | 25 000 |
| Вальгусная деформация 1 пальца стопы 3 степени сложности | 56 000 | 30 000 |
| Устранение молоткообразной деформации 2 пальца стопы | 25 000 | 20 000 |
Отзывы пациентов об операции на косточке



Плюсы и минусы операции
В целом, исходя из отзывов пациентов, можно смело заверить, что операция по коррекции Hallus Valgus является отличным способом нивелирования косметического дефекта стопы и позволяет пациентам значительно улучшить качество жизни (устранить болевой синдром, получить возможность свободно передвигаться).
Отрицательными моментами после оперативного вмешательства являются:
- длительный восстановительный период;
- болевые ощущения и отек после операции;
- потеря трудоспособности на 1-2 месяца.
Принимать решение об операции необходимо исходя из рекомендаций лечащего врача, для уверенности можно проконсультироваться с несколькими специалистами.