Почему почти у каждого из нас есть искривление позвоночника? Что такое функциональный сколиоз, а что — настоящая сколиотическая болезнь? Как лечить сколиоз, что поддается коррекции, а что – нет? Почему развивается сколиотическая осанка, и как сохранить здоровье? Об этом мы поговорили с врачом-остеопатом, мануальным терапевтом и неврологом Владимиром Германовичем Косьминым.

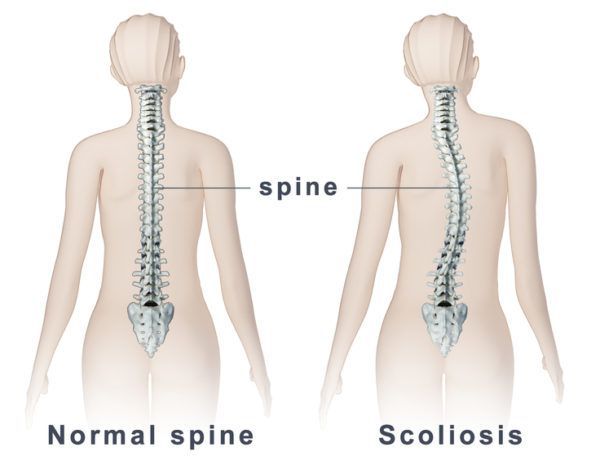
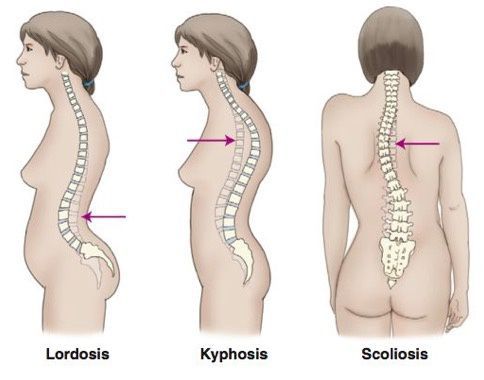
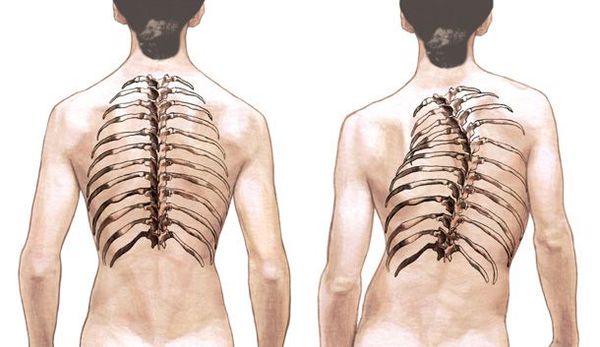
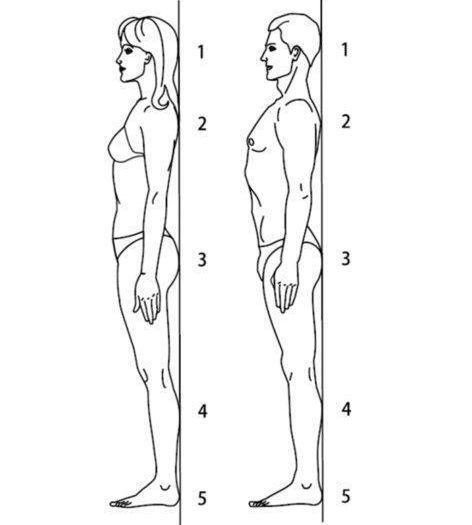
Если смотреть со стороны спины, то здоровый позвоночник будет прямым, как на левой половине картинки. Позвоночник со сколиозом будет с изгибами, как на правой половине картинки.
— Давайте дадим определение, что такое сколиоз?
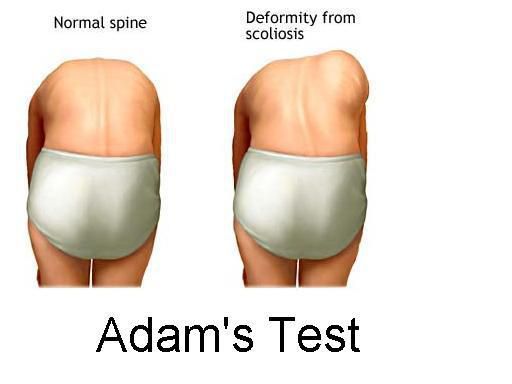
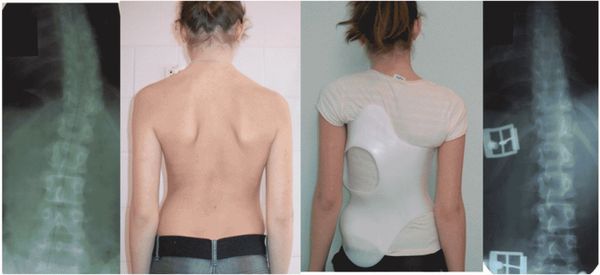
Сколиоз – это стойкое боковое искривление позвоночника. Часто сопровождается ротацией, то есть поворотом остистых отростков в сторону искривления. Когда отростки смещаются в сторону, ребра со стороны дуги немного проваливаются внутрь. А с противоположной стороны — ребра начинают выпирать наружу. Если поставить человека спиной к себе и попросить наклониться вперед, становится хорошо видно, что с одной стороны от позвоночника ребра как бы утоплены, а с другой стороны — образуется реберный холмик.

Дуга сколиоза, как правило, бывает компенсированная. Это значит, что позвоночник сначала делает изгиб в одну сторону, а потом – компенсирующий изгиб в другую сторону. Это нужно, чтобы в целом тело сохраняло вертикальное положение. Не может же человек ходить с корпусом, согнутым под углом.
В зависимости от количества изгибов позвоночника, сколиоз бывает C-образным, S-образным и даже Z-образным. Если изгиб образуется в левую сторону, сколиоз считается левосторонним, если в правую — правосторонним. А бывают разные степени сколиоза: от первой до четвертой. Наименьшее искривление — это первая степень, а наиболее сильное, с большим углом, — четвертая.
Сколиоз бывает очень разным. Иногда человек уже рождается с измененными позвонками. К примеру, один из позвонков может иметь клиновидную форму: с одной стороны он выше, а с другой — ниже. И если в позвоночнике есть хоть один такой клиновидный позвонок, то все позвонки, находящиеся выше него, уже будут расположены под углом. Такой сколиоз не лечится. Если врач вам говорит, что может полностью вылечить такой сколиоз, он вас обманывает. Но корректировать его нужно обязательно, чтобы он не перерос из первой-второй степени в третью-четвертую. К примеру, у детей сколиоз может за полтора месяца перейти из первой степени в четвертую. А четвертая степень – это уже инвалидизация. При сколиозе 4 степени уже даже противопоказана мануальная терапия.
Клиновидный позвонок и полупозвонок — врожденные причины искривления позвоночника. Но чаще всего сколиоз развивается все-таки после рождения: все позвонки имеют нормальную форму, но образ жизни и особенности развития ребенка провоцируют развитие изменений.
— Назовите причины развития сколиоза
— Причин может быть много. Большую роль играет наследственность и то, как прошли роды — визуально ребенок может выглядеть здоровым, но хороший специалист обязательно заметит нарушения. Также очень важны паттерны движения — то, как человек двигается, и то, какие позы становятся “любимыми”. Плохая осанка нередко — результат наших привычек. Еще провоцирует развитие сколиоза быстрый рост ребенка и слабое развитие мышечной системы.
— Как часто развивается сколиоз у детей?
— Надо сказать, что изменения есть практически у всех детей. Когда я писал научную работу по сколиозу, я смотрел детей в школе. По-моему, это был юго-западный район. Осмотрел около тысячи детей. И мне работу эту приостановили, потому что без сколиоза был выявлен только один ребенок. Кажется, это была девочка из 6 класса. Я хочу подчеркнуть очень важный момент: да, сколиоз есть у многих детей. Но это не значит, что на него нужно махнуть рукой. Его обязательно нужно вовремя выявлять и лечить. Задача родителей и врачей — не дать ему развиться. Всех детей нужно хотя бы раз в год приводить на осмотр к хорошему специалисту. Это должен быть не педиатр, а ортопед с хорошей репутацией, остеопат. Обязательно дотошно изучайте отзывы о враче, потому что сколиоз – это опасное заболевание. Его нельзя проморгать.

— Как проводится диагностика сколиоза?
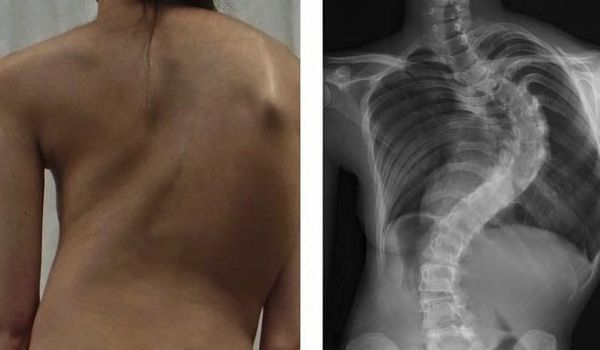
— Врач начинает с визуального осмотра. Очень часто дугу сколиоза видно, если смотреть на спину. Но для точной диагностики этого недостаточно. Остистые отростки позвонков, которые мы видим на спине, анатомически у каждого из нас могут быть разной длины. Или могут быть от природы немного повернуты в сторону. Поэтому после осмотра и диагностических тестов врач может только предположить сколиоз и его форму. А для точной диагностики понадобится рентгеновский снимок или МРТ. Рентген обычно делают в двух проекциях — прямой и боковой.
— Как исправить сколиоз, в чем заключается лечение?
— При сколиозе первая задача врача – выпрямить положение таза, потому что таз очень часто бывает скошенный. Это значит, что одна сторона таза, допустим, правая, выше, чем левая. Врач ищет причину. Это может быть функциональный блок, когда по каким-то причинам заблокирован поясничный отдел позвоночника. В этом случае напряжение мышц поднимает таз с одной стороны. Также у человека может быть разная длина ног. Часто бывает разница в 1,5 или 2 см. Я встречал в своей практике разницу в 6 см. Решается этот вопрос ношением специальной обуви или подпяточника. С обеими причинами нужно работать, нельзя оставлять все, как есть. Затем, когда таз стабилизирован, можно уже работать с позвоночником, с мышцами, назначать специальные упражнения.
— Можно ли вылечить сколиоз?
— Если нет клиновидного позвонка, есть положительная динамика во время проведения лечения, то такой сколиоз мы можем уменьшить. В каждом конкретном случае это будет успех разной степени, потому что многое зависит от возраста и сопутствующих заболеваний. Лечение – это комплексный подход, включающий мануальную терапию, остеопатию, гимнастику для укрепления определенных мышц.

Полностью вылечить сколиоз позвоночника невозможно. Можно затормозить его развитие, уменьшить дугу. Это я говорю и про детей, и про взрослых. У взрослых чаще всего бывают уже какие-то анатомические изменения в позвоночнике, потому что сколиоз провоцирует развитие остеохондроза — если по-простому, это разрушение межпозвоночных дисков. Отсюда возникают боли в грудном отделе позвоночника. Часто возникают боли в суставах, в плечах, онемение пальцев.
Почти каждый день я рассказываю пациентам, почему происходит онемение пальцев рук. Дуга сколиоза в грудном отделе позвоночника вызывает компенсаторную дугу в шейном отделе. И диски в шейном отделе подвергаются неравномерной нагрузке. Возникает компрессия, сдавление нервного корешка, который тянется от спинного мозга до самых кончиков пальцев. Если человек мне сообщает, что есть онемение в пальцах, или ему больно заводить руку за спину, или больно поднимать руку вверх через сторону, я сразу понимаю — пострадали шейные позвонки.
Часто бывают проблемы в области атланто-окципитального сочленения. Это сустав, соединяющий череп с первым шейным позвонком. Если у человека сколиоз, то из-за компенсаторной дуги в шейном отделе сустав наклоняется вбок. Мы называем это движение боковой кив. Зуб атланта — первого шейного позвонка — может смещаться в сторону. В результате у человека появляются головные боли, головокружения, повышенная утомляемость.
— Какие еще нарушения может спровоцировать сколиоз?
— Стойкий сколиоз всегда вызывает дополнительную неврологическую симптоматику. Это изменения, которые провоцируют развитие многих других заболеваний позвоночника. Как я уже говорил, при сколиозе нагрузка на межпозвоночные диски распределяется неравномерно. С одной стороны больше, с другой – меньше. Мы, врачи, называем это статическими нарушениями. Со временем межпозвоночные диски разрушается, образуются грыжи и протрузии.
Еще при сколиозе могут быть боли в грудной клетке. Часто люди думают, что это болит сердце. Они идут к терапевтам, кардиологам, но те не обнаруживают никаких изменений в сердце. При этом были научные работы, которые подтверждают, что сколиоз может провоцировать загрудинные боли, которые похожи на сердечные.
Ну и при тяжелых формах сколиоза, когда человек буквально перекошен, нарушается работа очень многих внутренних органов. Это может быть давление на сам орган, пережатие нервов, нарушение притока и оттока крови и лимфы.
— Что вы можете сказать о ношении корсета от сколиоза и поясов, помогающих держать осанку?
— Сейчас врачи часто выписывают рецепты на корсеты, которые нужно носить либо на поясе, либо на груди. Неприятная новость состоит в том, что многие доктора имеют определенный процент с продаж. При этом у корсетов есть три очень серьезных недостатка:

- Когда мы надеваем корсет, а надевается он туго, мы сжимаем мягкие ткани. И внутри тканей нарушается микроциркуляция сосудов.
- Корсет делает позвоночник малоподвижным за счет ограничения движения позвонков. На сеансе остеопат стремится расширить ваши возможности движения, сделать суставы более мобильными, улучшить трофику. Позвоночник снабжается микроэлементами только во время движения. Корсет, наоборот, усиливает блоки в позвоночнике, что приводит к усилению остеохондроза.
- Те мышцы, которые должны включаться в работу при движении, не могут этого сделать из-за корсета. В итоге мышцы слабеют и атрофируются.
Поэтому я считаю, что корсет не лечит позвоночник, а калечит его. Есть смысл назначать его при сильном смещении позвонков — больше, чем наполовину. Еще — при переломах позвонков из-за травмы или остеопороза.
Вы можете мне возразить, что есть рекомендация: после двухчасового ношения корсета нужно снять его и сделать гимнастику, которая спасет от застоев и мышечной атрофии. Но покажите мне хотя бы одного человека, который каждый раз после корсета будет делать гимнастику? А если и будет, то насколько правильно он будет ее делать? Корсет носить нежелательно, и это не только мое мнение, это мнение многих передовых экспертов. Гораздо эффективнее получать правильное лечение у остеопата и делать гимнастику.
— Расскажите подробнее о гимнастике, и можно ли самому составить для себя комплекс упражнений?

— К сожалению, и пациенты, и даже многие врачи относятся к лечебной гимнастике безответственно. Простой пример. Если во время лечения позвоночника всего с одной только грыжей мне нужно сделать какую-то манипуляцию, я должен знать пространственное расположение этой грыжи, ее размер. В зависимости от того, где находится грыжа – правосторонняя она или левосторонняя, передняя или задняя, — нужно подобрать одну правильную манипуляцию. Задача — не навредить. А в случае со сколиозом мы имеем целую дугу. Она может быть и правая, и левая, иметь несколько изгибов. Дуги сколиоза могут быть разными по высоте и включать в себя разные позвонки. В этом случае идет речь о разных мышцах, на которые нужно давать нагрузку. Просто задумайтесь, насколько точно должны быть подобраны упражнения при сколиозе, чтобы дугу уменьшить, а не увеличить. Возьмем боковые наклоны – они должны выполняться с правильным дыханием, с усилением на вдохе, на выдохе или на паузе. Это подбирается строго индивидуально. При сколиозе также могут подбираться определенные движения только в одну сторону. Важно помнить, что при выполнении неправильных упражнений мы можем усилить сколиоз.
— Как понять, что пора к врачу? Можно ли провести какую-то предварительную самодиагностику?

— Я уже говорил, что к хорошему врачу-остеопату надо ходить регулярно, хотя бы раз в год. И детей своих водить. Тогда многих проблем получится избежать. А что касается самодиагностики, есть несколько индикаторов, которые помогают заметить проблемы. Расскажу на примере детей. Поставьте ребенка спиной к себе. Посмотрите на плечи — они должны быть строго на одном уровне. Также на одном уровне должны быть нижние уголки лопаток, талия должна быть симметричной. Поставьте свои руки на уровне тазовых костей ребенка, прижав мягкие ткани и хорошенько нащупав кости. Так вы сможете заметить, есть ли наклон таза.
Если ваш ребенок делает уроки, сгорбившись или скрючившись, на замечания реагирует плохо и говорит, что ему так удобнее, знайте, ему и правда так удобнее. Но это не значит, что так и надо оставлять. Это значит, что начались изменения в работе мышечно-фасциальных цепей. И пока это не отразилось на состоянии позвоночника, нужно заняться осанкой ребенка. Причина может быть как в мышечном напряжении, так и в слабости определенных мышц.
Вот сидит ребенок и делает уроки, подойдите к нему сзади и погладьте по спине. Если выпирают лопатки, это знак — что-то не так. Особенно если есть разница – с одной стороны выпирает больше, чем с другой. В такой ситуации хорошо бы сделать рентген грудного отдела позвоночника в двух проекциях и прийти к специалисту.
В моей практике встречались родители, которые не замечали у ребенка очень кривую спину. Помню как-то раз я поставил ребенка перед собой, подвел родителей и показал третью степень сколиоза, на грани четвертой, с изменением ребер и реберным горбом. Родители очень удивились и спрашивают – откуда это у него, у него же нормально все было. И у ребенка тоже спрашивают – откуда это у тебя, еще вчера же нормально все было. Этот пример еще раз напоминает нам — регулярно водите ребенка к врачу. Родители не обязаны знать, как выглядит сколиоз, но они обязаны отвести ребенка к врачу, который знает.
Сколиоз у взрослых имеет примерно такие же индикаторы.
— В чем еще заключается профилактика сколиоза, кроме регулярного посещения врача?
— Нужно правильно сидеть и обращать внимание на положение таза, использовать правильный стул, соблюдать соотношение по высоте между столом и стулом. И нужно регулярно и правильно делать упражнения, которые вам будут рекомендовать специалисты.
Еще хочу рассказать о тех рекомендациях, которые устарели. Раньше для лечения и профилактики сколиоза рекомендовалось висеть на турнике, чтобы выпрямлять дугу сколиоза. Были проведены исследования, которые показали, что это неправда, и дуга сколиоза от этого только усиливается.
Позвонки между собой соединяются межпозвонковыми мышцами, которые расположены с двух сторон позвоночника, как скобки. Эти мышцы включаются в работу с помощью другого механизма. Они не управляются нами осознанно. Когда человек висит на турнике, он склонен расслаблять крупную мускулатуру. Но межпозвонковые мышцы в этот момент получают еще большую нагрузку и еще больше спазмируются. Они напрягаются, сокращаясь, и от этого дуга сколиоза только усиливается.
Поэтому на турнике может висеть только подготовленный человек, которому разрешил врач. И висеть нужно, не расслабляя мышцы спины, а держать, например, уголок – то есть поднять вперед ноги. Либо делать небольшие скручивания, когда таз идет в одну сторону, а плечи в другую.
Еще раньше рекомендовали спать на жестком, чуть ли не на мебельном щите. Сейчас хороший врач вам такое не посоветует. Сколиоз так не лечится, зато провоцируется развитие остеохондроза. При сколиозе нужно спать на матрасе средней жесткости. А при заболеваниях дисков — пролапс, протрузии, грыжи — только на мягком.
Будьте внимательны к пружинным матрасам. Пружина может деформироваться или развернуться. И если эта пружина будет давить в остистый отросток позвонка, она может остеопатически воздействовать на него и даже развернуть. Поэтому, выбирая пружинные матрасы, будьте внимательны, чтобы пружины были хорошо изолированы и не воздействовали напрямую на тело. Это не я придумал, эта информация была в одном из докладов на заседании Всемирной лиги профессиональных вертебрологов, которое проходило в Москве.
Еще до сих пор считалось, что при сколиозе хорошо помогает массаж и плавание. Массаж в целом полезен для самочувствия, а плавание хорошо подходит для общего укрепления организма. Но сколиоз они не лечат. У меня был опыт — лечил сборную команду России по плаванию, и у многих из них был сколиоз. Вряд ли можно упрекнуть этих ребят, что они мало плавали.
Своевременное лечение сколиоза необходимо для полноценной жизни ребенка и взрослого. Чтобы определить, есть у вас повод для беспокойства, приходите в клинику “Остеопатия+” на бесплатную консультацию. Она длится около 30 минут. Врач проведет визуальную диагностику и функциональные тесты. Он может посоветовать сделать рентген или МРТ позвоночника. Вы можете сделать эти снимки в любой клинике, в которой будет удобно.
Практически каждый слышал о таком заболевании, как сколиоз — искривлении позвоночника вправо или влево относительно своей оси. Это одна из наиболее распространенных болезней в мире, которая поражает, в основном, детей и подростков. По статистике, примерно у 80% школьников диагностируют врожденный или приобретенный недуг. Заболевание вызывает асимметрию тела, а при отсутствии своевременного лечения может стать причиной нарушения работы внутренних органов и систем. При диагностике сколиоза первой степени применяется консервативная терапия, которая в большинстве случаев возвращает полноценное здоровье.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.
Симптомы заболевания
В зависимости от прогрессирования, болезнь делят на 1-4 стадии, где первая является легкой, а четвертая — наиболее тяжелой. Начальный сколиоз очень трудно заметить, поскольку он выражен в небольшой сутулости и еле заметной асимметрии. Угол искривления составляет менее 10 градусов. Определить недуг на данном этапе можно лишь при посещении специалиста, который и будет заниматься исправлением сколиоза. Чаще всего диагностируется вторая стадия заболевания, симптомами которой являются:
- заметный перекос плеч и таза;
- выпуклый и вогнутый мышечный валик;
- лопатки на разном уровне;
- изменение походки;
- визуальная кривизна позвоночника;
- спинная боль;
- быстрая утомляемость.
Такую фазу заболевания нужно обязательно лечить, поскольку оно может привести к нарушению работы жизненно важных органов: сердца, легких, печени, спинного мозга. Следующая, третья, стадия характеризуется заметной деформацией тела: кривизной таза и плеч, наличием горба, неровной осанкой.

Причины развития
Сколиоз бывает врожденным и приобретенным. В первом случае его причиной становится неправильная закладка и формирование позвоночного столба, аномальное развитие бедер и позвонков, реберное сращивание. Такая патология встречается у 25% больных сколиозом. Чаще же недуг возникает вследствие внешних факторов, при этом анатомические изменения позвонков отсутствуют. Исправление сколиоза в таком случае не представляет никаких трудностей. Спровоцировать болезнь могут:
- продолжительное сидение в неправильной позе;
- систематическое нарушение осанки;
- укорочение одной из нижних конечностей;
- травмы таза или ног;
- воспаление мышц.
Также недуг может быть следствием таких болезней, как остеохондроз, грыжа межпозвоночных дисков, радикулит, рахит, детский церебральный паралич. По статистике, сколиоз чаще диагностируют у девочек из-за более слабого мышечного корсета. В целом же болезнь поражает детей в возрасте от 5 до 15 лет, когда происходит активный рост и формирование опорно-двигательной системы.
К какому врачу обратиться?
Чтобы диагностировать заболевание, нужно обратиться за помощью к одному из следующих специалистов:
Наши специалисты

98%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

94%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения
Указанные на сайте цены не являются публичной офертой. Для уточнения стоимости услуг и записи на прием к врачу обращайтесь по телефону 8 (495) 255-37-37.
Цены на услуги
Первый имеет более глубокие профильные знания относительно заболеваний спины. Именно ортопед знает, как исправить сколиоз. Если признаки недуга явные, предварительный диагноз может быть поставлен по результатам осмотра. Дополнительное исследование в виде рентгенографии проводится в большинстве случаев. Кроме того, для полноты анамнеза врач может задать несколько вопросов пациенту:
- Когда вы начали испытывать боль в спине?
- Появляется ли она в состоянии покоя?
- Каким родом деятельности вы занимаетесь?
- Приходится ли вам долгое время пребывать в одной позе?
- Беспокоят ли вас головные боли?
Таим образом, специалист сможет предположить причину, которая вызвала недуг, и устранить ее. Прежде, чем начинать лечение, он направит еще на несколько обследований, которые исключат наличие осложнений, например, ультразвуковую диагностику, компьютерную томографию, электрокардиограмму, лабораторные исследования.
Как исправить сколиоз?
Лечение заболевания зависит от степени его развития, причины, возраста пациента и иных факторов. Так, для устранения сколиоза первой степени уделяется внимание мышечному укреплению. Если болен ребенок, врачи советуют отдать его в спортивную секцию. Основными лечебными мероприятиями являются:
- утренняя зарядка;
- ЛФК;
- массаж;
- плавание;
- активный образ жизни.
Вторая стадия болезни характеризуется более развитой деформацией позвоночника. Чтобы исправить состояние больного, кроме вышеперечисленных способов, применяется специальный корсет. Время его ношения зависит от того, насколько сильно выражены симптомы. Для лечения сколиоза третьей степени применяются:
- лечебная гимнастика;
- массажи;
- физиотерапевтические процедуры;
- ношение корсета;
- оперативное вмешательство.
Третья и четвертая стадии характеризуются большим углом искривления позвоночника, поэтому нередко пациенту требуется корректирующая операция. Применение лекарственных препаратов является лишь вспомогательной мерой, направленной на снижение болевого синдрома, снятия воспаления или отечности.
Как убрать в домашних условиях?
Основной задачей при лечении заболевания является устранение причины и симптомов. Главную роль в этом занимает лечебная физкультура — комплекс физических упражнений различной направленности. При сколиозе важно укреплять мышцы и устранять асимметрию. В этом поможет физкультурный комплекс, который будет полезен даже человеку, не имеющему проблем со спиной. Итак, бороться со сколиозом помогут следующие упражнения:
- Лечь на живот, руки вытянуть вперед. Одновременно тянуть верхние и нижние конечности вверх, затем вернуться в первоначальное положение. Так повторить 20 раз.
- Стоя, отвести ногу со стороны искривления в сторону, а руки завести за голову. Одновременно разводить локти в стороны и прогибать туловище на вдохе. Количество повторений — 15 раз.
- Лежа на животе, по одной сгибать ноги в коленях 10 раз. Затем сгибать одновременно две ноги, повторить упражнение еще 10 раз.
Дата публикации 16 мая 2019Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
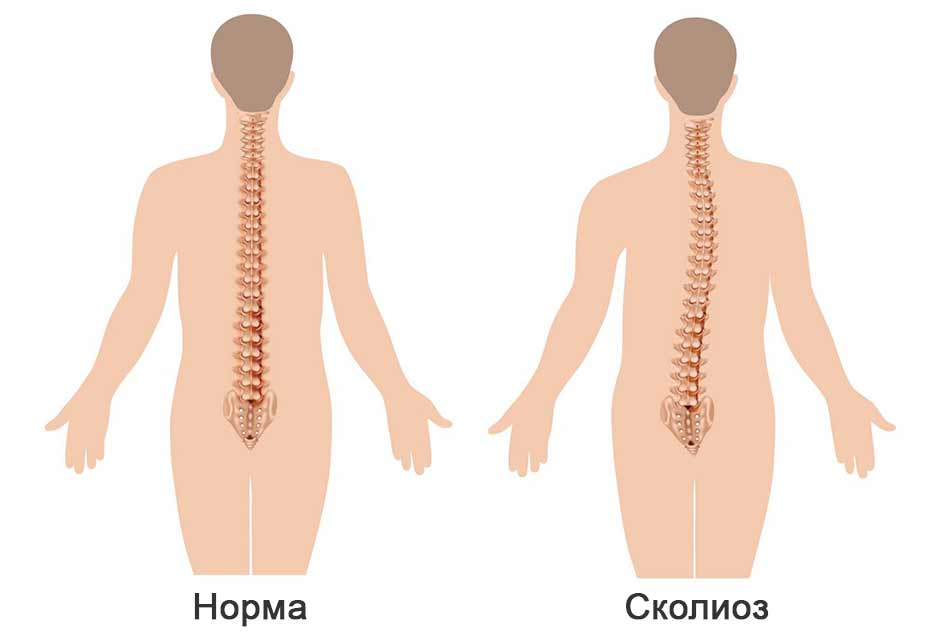
Сколиоз — это сложная деформация позвоночника во фронтальной и сагиттальной плоскостях, сопровождающаяся скручиванием позвонков.
На ранних этапах болезни возникает только боковое искривление, но по мере увеличения степени деформации присоединяется искривление позвоночника в сагиттальной плоскости и нарастает скручивание позвоночника вокруг вертикальной оси (в горизонтальной плоскости).
Все авторы отмечают, что среди девочек частота развития сколиотической болезни значительно больше и по отношению к мальчикам составляет 1:3—1:6. Распространённость сколиоза среди девочек объясняется рядом причин: слабостью мускулатуры в связи с меньшей активностью и подвижностью девочек по сравнению с мальчиками, особенностью гормонального фона, менее совершенным физическим развитием.[9]
Причины возникновения сколиоза:
- врождённые — аномалии развития позвоночника в виде комплектных и добавочных врождённых клиновидных позвонков, асимметричный синостоз (сращение) тел позвонков и поперечных отростков, врождённый синостоз рёбер и т.п.;
- нервно-мышечные — недостаточность и слабость мышечно-связочного аппарата позвоночника, врождённая гипотония (сниженный тонус) мышц на фоне сирингомиелии (хронического заболевания центральной нервной системы), миопатий (хронических прогрессирующих нервно-мышечных заболеваний), детского церебрального паралича (ДЦП), рассеянного склероза и др.;
- синдром-связанные — развиваются на фоне дисплазии соединительной ткани при синдроме Марфана, Эллерса — Данло;
- идиопатические — причины развития не установлены;
- вторичные — развиваются после переломов, операций, рубцовых контрактур (ограничений движений в суставах), хирургических вмешательств на грудной клетке.[12]
Согласно трудам И.А. Мовшовича (1964, 1965, 1969), развитие и прогрессирование сколиотической болезни происходит при реализации трёх факторов:
- наличие диспластических изменений в спинном мозге, позвонках, дисках, которые нарушают нормальный рост позвоночника;
- обменно-гормональные нарушения, которые создают общий патологический фон организма и способствуют проявлению первого фактора;
- статико-динамические нарушения в виде возрастающей асимметричной нагрузки на позвоночник в период роста скелета, что приводит к клиновидному росту позвонков.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы сколиоза
Признаки сколиоза можно обнаружить при осмотре тела в трёх положениях: спереди, сбоку и сзади стоя; при наклонённом вперед корпусе; лежа.
При осмотре спереди обращается внимание на наличие асимметрии лица, контуров шеи и надплечий, треугольников талии, асимметричного расположения сосков. Также отмечают деформацию грудной клетки и наклон туловища в сторону.
При осмотре сбоку определяется искривлённая осанка и сагиттальный профиль позвоночного столба, наличие кифотического (искривления кзади) или лордотического (искривления кпереди) компонентов деформации позвоночника.
При осмотре сзади выявляется боковое отклонение линии остистых отростков позвоночника, наличие рёберного горба, поясничного валика. Рёберный горб (гиббус) образуется при деформации грудной клетки вследствие искривления и ротационного смещения позвоночника вокруг продольной оси в грудном отделе. Задний (дорсальный) рёберный горб всегда расположен на выпуклой стороне искривления, бывает пологим и остроконечным.
Поясничный мышечный валик на выпуклой стороне искривления возникает в результате того, что поперечные отростки в процессе скручивания и вращения позвонков приподнимают длинные мышцы спины. Именно они образуют под кожей выпячивание, которое представляет собой чётко очерченный и хорошо контурирующийся под кожей округлый валик, расположенный паравертебрально (вдоль позвоночника). Появление такого симптома свидетельствует об искривлении позвоночника вдоль вертикальной продольной оси и является проявлением торсии (поворота) тел позвонков. По мнению Мовшовича, в этом понятии следует различать два элемента: деформацию позвонка вследствие асимметричного роста отдельных его частей и поворот-скольжение одного позвонка относительного соседнего в сочетании с поворотом всей сколиотической дуги в сторону выпуклости деформации. Наличие торсии позвонков появляется после развития искривления во фронтальной и сагиттальной плоскости и свидетельствует о прогрессировании сколиотической болезни. Гиббус и мышечный валик лучше всего определяются в позе Адамса — при наклоне тела вперед.
Также оценивается подвижность позвоночного столба, паравертебральная болезненность при пальпации, длина нижних конечностей, перекос крыльев таза. Последний симптом определяется в положении стоя по уровню расположения гребней подвздошных костей и часто связан с длиной нижних конечностей — при укорочении одной из них отмечается разный уровень стояния крыльев таза.
Длина нижних конечностей, то есть расстояние от передневерхней ости (костного выступа) подвздошной кости до наружной лодыжки, в норме должна быть одинаковой. Измерение длины конечностей проводят лежа на спине, ноги вместе. Оценивается длина ног по сопоставлению лодыжек при условии, что кончик носа, пупок и место соединения стоп находятся на одной прямой линии.[6][9]
Патогенез сколиоза
В настоящее время выяснение этиологии и патогенеза сколиоза происходит вокруг структурных элементов позвоночного столба, спинальной мускулатуры, коллагеновых структур, эндокринной системы, вестибулярного аппарата и генетической предрасположенности.
Актуальны несколько теорий этиологии идиопатического (неясного происхождения) сколиоза, а именно генетическая теория, эндокринная, нейромышечная.
Однако, несмотря на большое количество исследований и выдвигаемых теорий, до настоящего времени нет окончательных механизмов наследования идиопатического сколиоза и ясности о влиянии гормонального профиля на развитие заболевания.
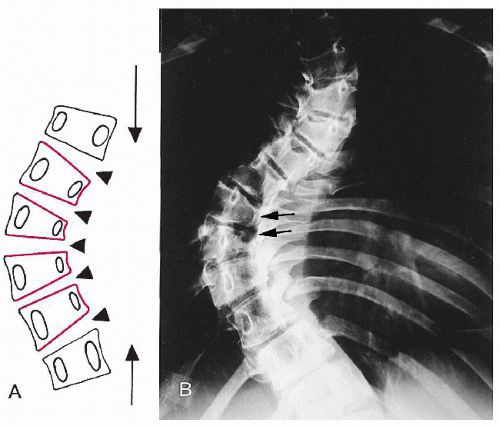
В грудном отделе по мере формирования грудной кривизны и торсии происходит смещение тела грудного позвонка в выпуклую сторону дуги искривления. Вследствие этого передняя поверхность грудных позвонков обращена в сторону выпуклости дуги, корень дужки на выпуклой стороне удлиняется, позвоночное отверстие расширяется на выпуклой стороне и выглядит более узким на вогнутой. Позвонки становятся клиновидно деформированными. Клиновидная деформация происходит и с межпозвонковыми дисками, на вогнутой стороне они значительно сужены и подвергаются глубоким дистрофическим изменениям.
При сколиозе позвоночник меняет положение и форму: поперечные отростки на выпуклой стороне отклоняются кзади и становятся более массивными. Суставные отростки на вогнутой стороне принимают более горизонтальное положение, их суставные фасетки (дугоотростчатые сочленения, соединяющие между собой позвонки в заднем сегменте) расширяются. На прилежащих участках дужек формируются новые сочленяющиеся поверхности. Остистые отростки грудных позвонков также отклоняются в выпуклую сторону, полудужка выпуклой стороны укорочена по сравнению с полудужкой вогнутой стороны.
Серьезные изменения претерпевает и связочный аппарат: передняя продольная связка по мере развития искривления смещается в выпуклую сторону, где она разволокняется и истончается. На вогнутой стороне часть передней продольной связки уплотняется, становясь более прочной и напряжённой, что способствует дополнительной фиксации деформации.
Позвоночный канал при сколиозе становится неравномерным и сужается на вогнутой стороне кривизны, а на выпуклой расширяется. Дуральный мешок (защитная оболочка спинного мозга) и его содержимое вдавливается в передне-боковую стенку вогнутой части позвоночного канала, отделяясь значительной прослойкой эпидуральной клетчатки от выпуклой поверхности кривизны стенки позвоночного канала. Дуральный мешок может быть фиксирован к вогнутой костной стенке позвоночного канала фиброзными сращениями и имитировать утолщение твёрдой мозговой оболочки по вогнутой поверхности кривизны.
Значительные изменения происходят с рёбрами и грудной клеткой в целом на выпуклой стороне кривизны во фронтальной, сагиттальной и горизонтальной плоскостях. Рёбра расположены более вертикально и могут накладываться друг на друга, расширяются межрёберные промежутки, ребро в области своего угла деформируется, и так формируется горб. По вогнутой стороне кривизны рёбра сближаются, между ними могут произойти фиброзные сращения, межрёберные мышцы претерпевают крайнюю степень дегенерации.[2][4][8][9]
Классификация и стадии развития сколиоза
В этиологической классификации выделяют следующие группы сколиозов:
- Группа врождённых сколиозов — деформация развивается из-за грубых аномалий развития позвоночника в виде клиновидных позвонков, полупозвонков, синостоза рёбер, поперечных отростков и др.
- Группа нейромышечных сколиозов — развиваются на почве миопатий, ДЦП, сирингомиелии, рассеянного склероза, травмы спинного мозга и др.
- Группа сколиозов на почве дисплазии соединительной ткани — синдром Марфана, синдром Эллерса — Данло.
- Группа сколиозов посттравматического происхождения — развиваются после переломов, операций, на фоне рубцовых контрактур (ограничений движений в суставах) после ожогов, гнойных осложнений и хирургических вмешательств на органах грудной клетки.
- Группа сколиозов на почве контрактур внепозвоночной локализации.
- Группа сколиозов на фоне редко встречающейся патологии — сколиозы вследствие остеомиелита, метаболических заболеваний (гомоцистинурия, несовершенный остеогенез), опухолей.
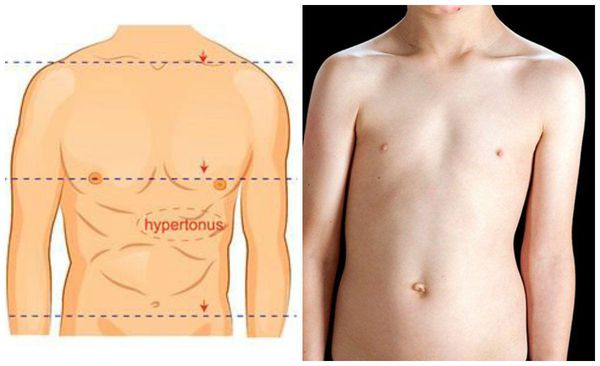
- Группа неструктурных сколиозов — постуральные (осаночные), истерические (напоминают осаночный сколиоз, но могут спонтанно исчезнуть и рецидивировать), анталгические (рефлекторное искривление позвоночника во фронтальной плоскости с гипертонусом мышц поясницы и грудной части спины), воспалительные и др.
Отдельной группой стоят идиопатические сколиозы, причина развития которых не установлена и диспластические виды сколиозов, в основе которых лежат врождённые особенности строения пояснично-крестцового отдела позвоночника, например:
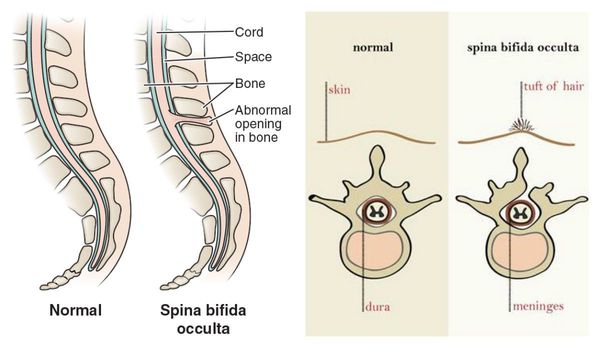
- spina bifida posterior — незаращение дужки позвонка;
- люмбализация — первый крестцовый позвонок частично или полностью отделяется от крестца, формируя дополнительный поясничный позвонок;
- сакрализация — пятый поясничный позвонок полностью или частично срастается с крестцом и др.
В 80 % случаев врачи сталкиваются в повседневной практике именно с этой формой болезни.[2][6][7][9]
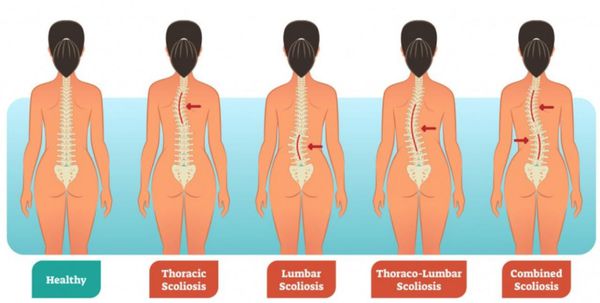
Виды сколиозов по локализации первичной кривизны:
- шейно-грудной (или верхнегрудной);
- грудной;
- грудо-поясничный;
- поясничный;
- комбинированный, или S-образный, когда возникают две первичные дуги искривления.
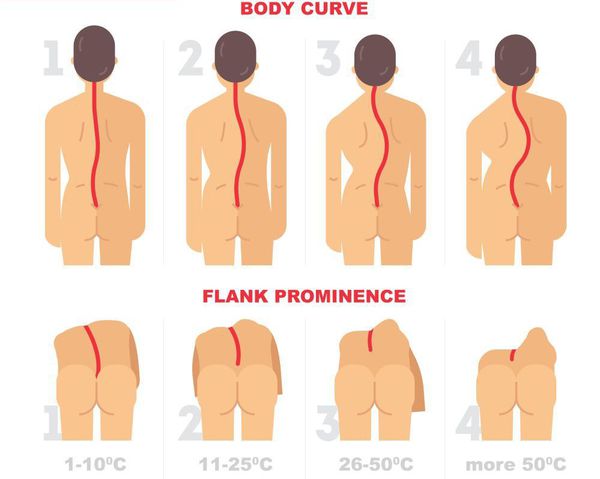
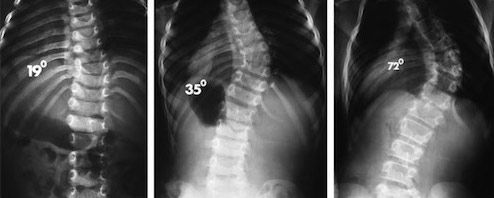
Рентгенологическая классификация по В.Д. Чаклину:
- 1 степень. Угол сколиоза 1°-10°;
- 2 степень. Угол сколиоза 11°-25°;
- 3 степень. Угол сколиоза 26°-50°;
- 4 степень. Угол сколиоза > 50°.
Классификации сколиоза по форме искривления:
- С-образный сколиоз (с одной дугой искривления);
- S-образный сколиоз (с двумя дугами искривления);
- Z- образный сколиоз (с тремя и более дугами искривления).
Формы сколиоза по изменениям статической функции позвоночника:
- компенсированная (уравновешенная) — когда при грудном сколиозе развивается компенсаторное противоискривление в поясничном отделе;
- некомпенсированная (неуравновешенная) — когда сколиотическое искривление присутствует только в грудном или только в поясничном отделах позвоночника.
Осложнения сколиоза
Формирование и прогрессирование такой сложной патологии позвоночного столба неизбежно влечет за собой деформацию грудной клетки, нарушение правильного взаиморасположения органов грудной и брюшной полости и приводит к функциональным нарушениям многих систем организма. Помимо этого сопровождается выраженным косметическим недостатком.
Прогрессирующее искривление позвоночника наиболее часто вызывает:
- Изменения анатомии и функции органов грудной клетки. Это выражается в уменьшении лёгочной функции и выраженной вентиляционной недостаточности, что приводит к хронической гипоксии.
- Развитие правожелудочковой недостаточности вследствие гипертензии малого круга кровообращения и формирования симптомокомплекса «сколиотическое сердце» (одышка, боль в груди, затруднённое дыхание, обмороки, плохая переносимость любой физической нагрузки, учащённое сердцебиение, боль в области грудной клетки и ощущение давления, боли в спине, онемение конечностей, потливость в ночное время, отёки нижних конечностей, цианоз или посинение губ, холодные ноги и руки).
- Опущение печени и почек в полость малого таза, нарушение функций этих органов и моторно-эвакуаторной функции кишечника вследствие серьёзных нарушений топографии внутренних органов. При выраженных формах сколиотической болезни изменяется форма и положение почек, мочеточники утрачивают свои физиологические изгибы и повторяют дугу искривлённого позвоночника. Все это ослабляет функциональную способность почек, приводит к снижению клубочковой фильтрации и повышению уровня эндогенного креатинина. Может произойти нарушение нормальной уродинамики и развитие воспалительных заболеваний мочевыделительной системы.
- Дистрофические изменения в межпозвонковых дисках и синовиальных суставах позвоночника. Они развиваются относительно рано и проявляются в виде болевого синдрома, свойственного остеохондрозу с корешковым синдромом или целым рядом других вегетативных симптомов. Всё это значительно снижает остаточную трудоспособность взрослого человека и ухудшает качество жизни
- Тяжёлые спинальные расстройства вплоть до спастических и даже вялых нижних парезов (снижения мышечной силы) и параличей. Происходит это в ряде случаев при расстройствах крово-, лимфо- и ликворообращения, когда возникают застойные явления. Развивается симптомокомплекс функциональной несостоятельности позвоночника в виде нарушения болевой чувствительности корешкового характера, анизорефлексии (неравномерности) сухожильных и периостальных рефлексов, болевой неврологической симптоматики вплоть до нарастающей ишемической миелопатии.
Вследствие всех этих факторов развивается астенизация (истощение) организма и человек может стать инвалидом из-за выраженных функциональных и органических нарушений.[7][8]
Диагностика сколиоза
Для уточнения степени и локализации искривления позвоночника обязательным завершающим методом обследования является спондилография.
Она объективизирует визуальную клиническую картину патологии, показывает состояние росткового костного потенциала и структуральных морфологических изменений искривлённого позвоночника. Рентгенографию обычно проводят стоя в двух проекциях: прямой с захватом крыльев подвздошных костей и боковой. В ряде случаев требуется дополнительное обследование позвоночного столба в прямой проекции лежа и функциональные спондилограммы с боковым наклоном тела.
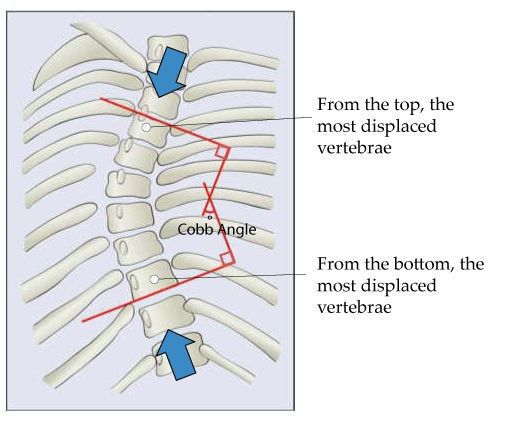
Сначала спондилограммы анализируются визуально, после этого проводится ряд простых геометрических построений для определения величины угла сколиотической дуги. Наиболее распространен способ Кобба (Cobb), при котором определяются крайние позвонки образовавшейся дуги, по краниальной (верхней) замыкательной пластинке верхнего позвонка и каудальной (нижней) замыкательной пластинке нижнего позвонка проводятся две прямые линии. Из них по перпендикуляру восстанавливаются и опускаются прямые, пересечение которых и образует угол, равный величине сколиотической деформации.
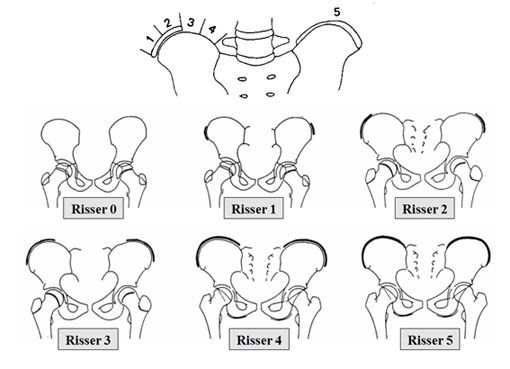
Кроме этого, крайне важно определить наличие поворота позвонков вокруг вертикальной оси позвоночника и оценить степень их ротации (вращения). Также необходимо выявить наличие активной ростковой костной пластичности позвоночника, которая определяется по рентгенологическим тестам Садофьевой от S-0 до S-IV. Локальный возраст при этом оценивается по характеру развития апофизарных зон (зон роста) тел позвонков и зачастую отстает от паспортного возраста у детей при тяжёлых и прогрессирующих формах сколиотической болезни. Помимо этого оценивается тест Риссера по состоянию апофизов крыльев подвздошных костей и процесса их слияния между собой от R-0 до R-V.
По результатам проведенных обследований определяют следующие характеристики:
- вид сколиотической деформации;
- анатомический тип сколиоза;
- параметры деформации, характеризующие степень искривления позвоночника во фронтальной плоскости;
- состояние ростковой костной зрелости позвоночника как одного из важнейших фоновых факторов прогнозирования естественного развития болезни.
При неправильной осанке во фронтальной плоскости рентгенограмма, сделанная в положении стоя, покажет искривление позвоночного столба, однако без признаков патологической ротации тел позвонков, а на рентгенограмме, выполненной в положении лѐжа, искривление будет отсутствовать.[1][3][8]
Лечение сколиоза
Для лечения сколиоза применят консервативные и оперативные методы. Консервативное лечение направлено на коррекцию и стабилизацию искривлённого позвоночника, создание оптимальных условий для роста и развития ребёнка, предотвращение вторичной патологии внутренних органов и профилактику ранних дегенеративных изменений позвоночного столба. В группу консервативных мероприятий входят специальная лечебная физкультура (ЛФК), корсетотерапия и вспомогательные методы.[6][5][8]
Медикаментозное лечение
Если пациент со сколиозом страдает от сильных хронических болей, назначают симптоматическую терапию. Для этого применяют:
- Нестероидные противовоспалительные средства (НПВС). Применяют для устранения выраженного болевого синдрома, вызванного обострением воспалительного процесса.
- Кортикостероиды. Это гормональные препараты с выраженным противовоспалительным эффектом. Обычно их назначают в том случае, если сколиоз беспокоит на фоне обострившегося ревматоидного состояния.
- Хондропротекторы. Это группа вспомогательных препаратов, применяемая в составе комплексной терапии патологий опорно-двигательного аппарата. Однако их эффективность вызывает множество споров и до конца не доказана.
- Препараты кальция. Кальций – это важный строительный материал для костей. При его дефиците в рационе, вещество вымывается из костной ткани, делая её более хрупкой.
- Миорелаксанты. Эти препараты расслабляют напряженные мышцы и позволяет расслабить перегруженную спину.
- Разогревающие мази и гели, улучшающие кровоток.
Хирургическое лечение
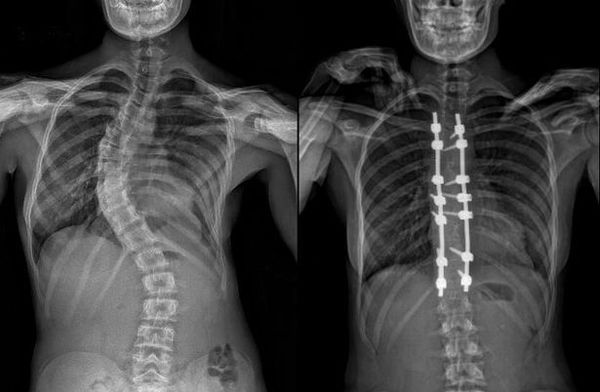
В случае продолжающегося прогрессирования сколиоза и отсутствия эффекта от проводимого адекватного консервативного лечения показано проведение оперативной коррекции сколиотической дуги. Подход к оперативному лечению детей с идиопатическим сколиозом должен быть строго индивидуальным. Выбор способа хирургического вмешательства зависит от возраста пациента, степени костной пластичности, тяжести и мобильности деформации позвоночника.[6][10] В последние годы в подходах к выбору хирургической тактики прослеживается тенденция к использованию металлоконструкций с транспедикулярными опорными элементами. Данный вид спинальных систем позволяет добиться большей коррекции искривления при лечении сколиоза у взрослых пациентов, стабильной фиксации в послеоперационном периоде, уменьшить протяженность зоны металлофиксации и способствует истинной деротации тел позвонков на вершине искривления.[1][7][11] Послеоперационный период лечения обязательно включает дыхательную гимнастику, массаж нижних и верхних конечностей, ЛФК, физиолечение. Проводится оперативное лечение в специализированных вертебрологических центрах или больших многопрофильных больницах.
Ортезирование
Лечение детей с тяжёлой и прогрессирующей формой сколиоза на фоне продолжающегося роста является сложной медицинской задачей. Оно направлено на сдерживание прогрессирования искривления, стабилизацию деформации и уменьшение исходной дуги сколиоза. В настоящее время корсетотерапия является главным и общепризнанным методом в лечении больных идиопатическим сколиозом 2-4 степени.[4][5][6]
Одним из современных перспективных направлений этого метода является использование специального ортеза — асимметричного активно корригирующего корсета Шено (данная конструкция была разработана Жаком Шено во Франции в 70-х годах 20 века). В основе воздействия корсета лежит давление пелотов на вершину дуги искривления. С вогнутой стороны искривления в корсете имеются пространства (зоны расширения) для движения рёбер при дыхании и смещения тканей и органов, что создает условия для деротации и исправления сколиотической дуги.
Корсетотерапия является показанной и проводится при сочетании определённых клинико-рентгенологических и организационных критериев:
- Сколиотическая деформация с углом основной дуги 20° и более, с вершиной деформации не выше, чем Th6-Th8. На этой стадии болезни утрачены возможности полного исправления имеющейся деформации, нарушены физиологические параметры постурального баланса тела, что повышает риск прогрессирования сколиоза.
- Наличие активной ростковой костной пластичности позвоночника.
- Дисциплинированное соблюдение пациентом лечебного режима ношения корсета до 18-23 часов в течение суток с обязательным контрольным рентгенологическим обследованием и осмотром курирующего ортопеда один раз в 4 месяца.
Лечение корсетом Шено продолжается до 18-20 лет, далее по рентгенограммам оценивается костная зрелость позвоночника и результаты тестов отмены корсета. В случае относительной стабильности деформации позвоночного столба проводят постепенную отмену корсета с сохранением ночного режима ношения до 20-22 лет.[4][5][7]
Тейпирование
Тейпированием называют наложение эластичного пластыря или тейпа на поражённые участки тела. Согласно данным современных исследований, эта методика не оказывает существенного влияния на состояние пациентов со сколизом.
ЛФК
ЛФК является ведущим методом лечения, показана при деформациях до 20°-25° по Коббу. Пациент обучается индивидуальному комплексу ЛФК в условиях специализированного кабинета в поликлинике под руководством методиста или врача ЛФК и ежедневно занимается дома. В этот период очень важна вовлечённость в лечебный процесс всех членов семьи. Двигательная активность детей при начальных степенях сколиоза не ограничивается. Активные игры на свежем воздухе, плавание, ходьба на лыжах способны стабилизировать деформацию.[8][1]
Массаж и физиотерапия
Лечить сколиоз можно такими методами как — физиотерапевтические процедуры, приёмы ручного массажа, точечный массаж и другие мануальные техники. Эффективны такие методики, как электрофорез с сосудорасширяющими препаратами, парафино-озокеритовые аппликации, грязелечение, гидромассаж, магнитотерапия, лазеротерапия, ультразвук, амплипульс, электростимуляция паравертебральных мышц. Эти процедуры помогают нормализовать нейротрофические процессы в позвонках и окружающих тканях, улучшить местное кровообращение позвоночника и спинного мозга на вершине искривления. Электрофорез с препаратами кальция способствует минерализации позвонков.[1][2][3][4][5][6][8]
Особенности лечения у детей и подростков
В детском и подростковом возрасте, когда болезнь чаще всего дебютирует и активно прогрессирует, лечение сколиоза может вызвать трудности. Это связано с психологическими проблемами, такими как отсутствие самокритичности ребёнка, отсутствие болевых ощущений, низкая мотивация к лечению и к сохранению определённого образа жизни. Вся ответственность за создание лечебно-охранительного режима лежит на родителях, ближайшем окружении ребёнка, медицинских и школьных работниках. Для успешности лечения сколиоза очень важна правильная мотивация ребёнка, его активное участие в процессе лечения.
Независимо от этиологии сколиоза начальные степени болезни лечатся только консервативно, активное лечение длится до окончания роста скелета, который в норме у мужчин заканчивается к 22-24 годам, а у женщин — на 1-2 года раньше [7].
Прогноз. Профилактика
Прогноз для жизни благоприятный. Тяжёлые прогрессирующие формы болезни приводят к оформлению инвалидности, ограничению трудоспособности пациентов, сужают возможности выбора профессии, затрудняют адаптацию человека в обществе.
Прогноз заболевания зависит от течения болезни. При непрогрессирующих или медленно прогрессирующих формах сколиотической болезни будет эффективно консервативное лечение и не разовьются тяжёлые осложнения со стороны дыхательной и сердечно-сосудистой систем организма. Прогрессирующие злокачественные формы сколиотической болезни, независимо от локализации дуги искривления, плохо поддаются консервативным лечебным мероприятиям и зачастую требуют агрессивной корсетотерапии или хирургического лечения.
Считается, что сколиозы 1 степени могут быть полностью излечимы при соблюдении ряда условий (неотягощённая наследственность, возраст дебюта болезни, физическое развитие ребёнка, возможности и высокая мотивация к лечению и пр.). Чаще всего сколиотическое искривление позвоночника сопровождает человека в течение его жизни, тяжёлые деформации неуклонно медленно прогрессируют (по 0,5°-1° в 1-2 года) в течение всей жизни.
Профилактика сколиоза основана на раннем выявлении заболевания при массовых профилактических осмотрах в дошкольных и школьных учреждениях, пропагандировании здорового образа жизни, соблюдении детьми правильного режима дня, рационального питания и профилактике дефицитных состояний растущего позвоночника.[6][8]
Профилактика сколиотической болезни заключается в рациональном двигательном режиме дня с соблюдением статодинамических нагрузок на растущий позвоночник. Дети должны уметь быстро и качественно выполнять домашние задания, а не сидеть часами над уроками. Необходимы физкультминутки и динамические паузы в процессе выполнения домашних заданий и уроков в школе через каждые 20-25 минут. Крайне важны ежедневные прогулки на свежем воздухе и подвижные игры.[5][8]
Также важна правильная организация рабочего места ребёнка и достаточно яркое освещение. Спать следует на полужёсткой постели и ортопедической подушке с «памятью формы» для полноценной разгрузки шейно-грудного отдела позвоночника во время ночного сна. Питание должно быть полноценным, разнообразным и витаминизированным, обязательно проводится профилактика недостаточности витамина Д в виде ежедневного утреннего приема раствора «Колекальциферола» в дозе 1500 МЕ (до 18 лет).
Осанка ребёнка является фоном, на котором развивается деформация позвоночника. Очень важно формировать стереотип правильной осанки с помощью регулярного проведения теста. Он выполняется стоя у стены и заключается в сохранении одной позы тела в течение 1-2 минут при условии пяти точек контакта тела со стеной на уровне затылка, лопаток, ягодиц, икроножных мышц и пяток.
При частом повторении этого теста формируется «мышечная память» околопозвоночных мышц, способствующая принятию и поддержанию правильной осанки в течение дня.
Сколиоз позвоночника у взрослых
На вопрос отвечает:

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Записаться к врачу
- 1 Что такое сколиоз
- 2 Причины и виды сколиоза
- 2.1 Приобретенные формы сколиоза
- 2.2 Врожденный сколиоз
- 3 Степени и формы сколиоза
- 4 Симптомы
- 5 Диагностика
- 6 Лечение сколиоза у взрослых без операции
- 6.1 Мануальная терапия
- 6.2 Медикаментозная терапия
- 6.3 Ортопедические приспособления
- 6.4 ЛФК и плавание
- 6.5 Физиотерапия
С течением лет диагноз сколиоз ставится все чаще, причем основной процент обнаруженных новых случаев приходится на детей. Ни правильные парты, ни ортопедические матрасы не способствуют существенному улучшению положения дел. Поэтому все чаще во время профилактических осмотров или при обращении пациентов с жалобами на боли в спине диагностируется сколиотическая деформация позвоночника.
Около 30% заболеваний позвоночника у детей приходится на сколиоз.
Чаще всего впервые он обнаруживается в детском или подростковом возрасте, а затем может сопровождать человека в течение всей жизни, если своевременно не были приняты соответствующие меры. Сегодня со сколиозом, особенно на начальных стадиях развития, можно успешно бороться силами консервативной терапии и добиться полного восстановления нормального положения позвоночного столба.
Что такое сколиоз
Позвоночник человека условно поделен на 4 отдела: шейный, грудной, поясничный и крестцовый. Каждый из них имеет физиологические изгибы: лордоз (прогиб внутрь) в поясничном и шейном отделах, а также кифоз (выступание наружу) в грудном и крестцовом отделе.
Сколиозом называют стойкую деформацию позвоночника, при которой он искривляется вбок по отношению к центральной оси. При этом деформация затрагивает не отдельный отдел позвоночного столба, а чаще всего каждый из них. Для сколиоза характерно усиление естественного лордоза и кифоза. Также наблюдается поворот тел позвонков, что провоцирует изменение осанки разной степени выраженности, изменение линии плеч, тазовых костей.
В большинстве случаев основное искривление возникает в области поясницы. При этом компенсаторной деформации подвергается и остальная часть хребта. Сколиоз в любой форме приводит к возникновению нарушений в работе практически всех систем организма, так как органы смещаются с естественных положений, что, безусловно, отражается на качестве их функционирования.
Чаще всего сколиоз обнаруживается у детей или уже в подростковом возрасте, т. е. в периоды наиболее активного роста ребенка. Пик скачков роста приходится на 4–6 лет, а также на 10–14 лет. Именно эти периоды считаются наиболее ответственными, поэтому родителям следует не пренебрегать профилактическими медицинскими осмотрами детей в эти важные для правильного формирования позвоночника временные отрезки.
Не стоит путать нарушение осанки со сколиозом. Если в первом случае речь идет о «плохой привычке», то во втором – о заболевании, требующем квалифицированного комплексного лечения.
Деформация позвоночника может развиться и уже во взрослом возрасте, а также прогрессировать. Но чаще она является следствием отсутствия своевременного вмешательства в момент начального формирования, т. е. в детском или подростковом возрасте.
Экспертное Мнение Врача
Чем раньше найдено сколиотическое искривление — тем легче его исправить с помощью комплексов ЛФК, которыми зачастую пренебрегают родители.
Причины и виды сколиоза
Провоцировать деформацию позвоночника может целый ряд факторов. Основное деление на виды обусловлено наличием скручивания позвонков по оси, что становится причиной возникновения других тяжелых деформаций скелета. В таких случаях диагностируют структурную форму сколиоза. Если же подобные изменения отсутствуют, а у больного обнаруживается только боковой изгиб позвоночника в том или ином отделе, говорят о неструктурной форме заболевания, для которой характерно более мягкое течение.
Также различают врожденный и приобретенный сколиоз. Наиболее распространена приобретенная с течением жизни форма, которая может возникать в ответ на действие разных причин.
Приобретенные формы сколиоза
Самым известным и хорошо изученным является так называемый школьный сколиоз. Он возникает в результате:
- продолжительного сидения в неправильной позе;
- дефицита ряда минеральных веществ в организме, необходимых для правильного формирования костей (является следствием несбалансированности питания);
- наличия лишнего веса;
- слабости мышц спины;
- ударов в область позвоночника;
- неравномерного распределения нагрузки на спину, например, ношение рюкзака на одном плече.
Отдельно выделяют неврогенный сколиоз, который возникает в ответ на отклонения в работе нервной системы. Он часто становится следствием:
- ДЦП;
- нейрофиброматоза;
- полиомиелита;
- миопатий разных видов;
- спастического паралича;
- сирингомиелии.
Сколиоз может быть следствием рахита, наиболее характерного для детей раннего возраста. Заболевание обусловлено дефицитом витамина Д в организме, что приводит к снижению тонуса мышц и деформации костей.
Также выделяют статический и функциональный тип сколиоза. Они являются результатом нарушений опорно-двигательного аппарата и воспалительных процессов во внутренних органах соответственно.
Врожденный сколиоз
Иногда патология обусловлена наследственными нарушениями. Это:
- врожденное сращение позвонков между собой или формирование лишних, недоразвитых позвонков;
- сращение ребер;
- нарушения формирования дужек и отростков позвонков.
В таких ситуациях диагностируют врожденный сколиоз. Его обычно обнаруживают еще в течение первого года жизни ребенка. Заболевание прогрессирует медленно.
Рождение детей с патологиями развития может быть спровоцировано перенесением женщиной во время беременности вирусных заболеваний, сильных стрессов или приемом определенных лекарственных средств.
Отдельно выделяют диспластический сколиоз, диагностируемый у детей 3–6 лет. Для него типично присутствие аномалий развития в области крестцового и поясничных отделов позвоночника, что приводит к нарушению протекания обменных процессов, как в самих позвонках, так и в их межпозвоночных дисках. Поэтому заболевание характеризуется быстрым прогрессированием и тяжелым течением. Подобное наблюдается при:
- сакрализации – наследственная особенность, заключающаяся в увеличении числа крестцовых позвонков и уменьшении количества поясничных позвонков);
- люмбализация – так же врожденная патология, при которой, в отличие от сакрализации, наблюдается увеличение количества поясничных позвонков и уменьшение числа крестцовых;
- недоразвитие последнего поясничного или первого крестцового позвонка (L5 или S1);
- незаращение дуг позвоночника.
Сегодня истинные причины развития сколиоза примерно в 80% случаев остаются невыясненными. В таких ситуациях говорят об идиопатическом сколиозе. Он чаще встречается у девочек.
Степени и формы сколиоза
В течение заболевания выделяют 4 степени, описывающие тяжесть искривления хребта:
- 1 степень – позвоночный столб отклоняется от нормальной оси не более чем на 10°. Подобное можно рассматривать в качестве варианта нормы, поскольку сегодня такая деформация присутствует практически у каждого человека. Искривление обнаруживается исключительно с помощью рентгена. Серьезного медицинского вмешательство оно не требует, но все же нуждается в постоянном контроле, чтобы не упустить момент прогрессирования деформации.
- 2 степень – угол отклонения позвоночника составляет 10–25°. Подобные изменения квалифицированный ортопед или вертебролог может заметить уже визуально и рекомендовать пациенту пройти комплексное консервативное лечение для их устранения.
- 3 степень – позвоночник «уходит» в сторону более чем на 25°, но еще менее чем на 40°. При этом уже начинает формироваться сколиотический горб, меняться форма грудной клетки, серьезно нарушаться работа внутренних органов.
- 4 степень – градус деформации превышает 41°. Пациенты испытывают выраженные боли, не могут длительно стоять, сидеть, ходить. Все внутренние органы сильно страдают, формируется крупный горб. Помочь больным в таких ситуациях можно только посредством операции.
Кстати, при 2 и большей степени сколиоза дается освобождение от призыва в ВС РФ.
У 80% больных наблюдается угол искривления позвоночника менее 20°. В таких ситуациях рекомендовано обратить внимание на проблему и принимать меры для ее решения, поскольку с течением лет под действием физических нагрузок и ряда других факторов деформация может усугубляться вплоть до 4 степени. А это сопряжено с мощными болями, необходимостью постоянно носить жесткий ортопедический корсет и острой потребностью в проведении хирургического вмешательства.
В зависимости от того, какие отделы позвоночника вовлечены в патологический процесс и направления искривления, различают 4 формы сколиоза:
- С-образный – позвоночник деформируется дугообразно в одном из отделов, что является зачастую следствием работы компенсаторных механизмов, включающихся, например, при большой разнице между длиной ног. Может быть лево- и правосторонним, но в любом случае принадлежит к числу неструктурных сколиозов, т. е. не сопровождается ротацией позвонков.
- S-образный – проявляется наличием одновременно 2-х дуг, одна из которых присутствует в грудном отделе, а вторая в поясничном. Наиболее типичен для девочек-подростков.
- Z-образный – самая тяжелая форма заболевания, при которой искривление позвоночника наблюдается одновременно в трех его отделах.
- Кифосколиотический – позвоночник деформируется как в боковой проекции, так и во фронтальной. Поэтому искривление в сторону присутствует зачастую в области поясничных позвонков, а искривление вперед или назад – в груди, что приводит к серьезным деформациям грудной клетки и заметной сутулости.
Симптомы
Характер проявлений заболевания определяется его видом, формой и степенью. При сколиозе могут присутствовать:
- головные боли;
- несимметричное положение плеч, лопаток;
- искривление грудной клетки;
- нарушения дыхания, одышка;
- боли в пояснице;
- односторонняя напряженность мышц спины;
- формирование горба;
- изменение осанки, сутулость;
- быстрая утомляемость;
- нарушения работы пищеварительной системы и другие нарушения.
Нередко даже при незначительных изменениях в положении позвоночника возникают острые боли в спине, способные отдавать в конечности и другие части тела. Их причина нередко кроется в ущемлении нервов костными структурами или видоизмененными межпозвоночными дисками. Это приводит к снижению качества проведения биоэлектрических импульсов по нервам от спинного мозга к соответствующим органам.
В результате их работа не может полноценно контролироваться нервной системой, следствием чего становиться возникновение нарушений в их функционировании, а со временем и развитие органических нарушений. Это в комплексе с отрицательным влиянием сколиотической деформации хребта быстро приводит к возникновению заболеваний органов дыхания, сердца, почек, печени, желудка и других органов брюшной полости.
Причем то, какие органы страдают в большей мере, напрямую зависит от того, в каком отделе позвоночника наблюдается искривление и его степени. Так, при деформации грудного отдела позвоночника и ущемлении отходящих на этом участке от спинного мозга нервов могут присутствовать нарушения в работе бронхов, легких, печени, поджелудочной железы, половых органов и пр. Это проявляется:
- одышкой, обструкцией дыхательных путей, регулярными приступами кашля, развитием бронхиальной астмы;
- желтушностью кожи и/или склер;
- аритмией;
- болями в правом подреберье или области желудка;
- повышением уровня сахара в крови;
- нарушением пищеварения, запором или диареей;
- повышенной утомляемостью;
- болями внизу живота;
- нарушением потенции;
- учащением мочеиспускания и т. д.
Диагностика
При возникновении подобных изменений следует обратиться к ортопеду или вертебрологу. Врач проведет полноценный осмотр больного, в ходе которого он обращает особое внимание на:
- длину конечностей и подвижность суставов;
- выраженность кифоза;
- симметричность положения лопаток, треугольников талии, а также плеч;
- состояние грудной клетки и мышц спины;
- подвижность поясницы и выраженность лордоза;
- положение тазовых костей;
- характер расположения внутренних органов.
Полученных в ходе визуального осмотра данных достаточно, чтобы предположить наличие сколиотической деформации. Далее пациенту назначаются для определения формы и степени искривления позвоночника рентгенологическое исследование, КТ и МРТ. Благодаря этим инструментальным методам диагностики удается обнаружить ротацию позвонков, точно высчитать угол искривления по Коббу или Чаклину. В результате специалист получает исчерпывающие данные о характере деформации и может подобрать оптимальную в данном случае тактику лечения.
Лечение сколиоза у взрослых без операции
Бороться с заболеванием консервативными, т. е. безоперационными, методами возможно, только если угол искривления позвоночного столба не превышает 25°(1 и 2 степень сколиоза). В остальных случаях изменения настолько серьезны, что устранить патологию полностью даже хирургическим путем не всегда представляется возможным. Операция способна значительно уменьшить степень искривления и восстановить близкую к вертикальной ось позвоночника, что существенно повышает качество жизни больного.
Таким образом, начинать лечение сколиоза нужно как можно раньше, пока с ним можно справиться без вмешательства нейрохирургов. Итак, если у пациента обнаружен сколиоз 1 или 2 степени, ему показан комплекс индивидуально подобранных мер, которые взаимно дополняют друг друга. Поэтому самовольно исключать любой элемент терапии нельзя. Это приведет к резкому снижению ее эффективности.
Для лечения сколиоза 1 и 2 степени назначаются:
- мануальная терапия;
- медикаментозная терапия;
- использование ортопедических бандажей;
- ЛФК и плавание;
- физиотерапия.
Крайне важно обратить внимание на проблему и начать борьбу с ней до завершения этапа формирования позвоночника, т. е. до достижения 20 лет. В более позднем возрасте все попытки исправить деформацию отличаются значительно меньшей эффективностью.
Мануальная терапия
Мануальная терапия, в отличие от лечебного массажа, подразумевает непосредственное воздействие на позвоночник руками врача. Особенно эффективной в борьбе со сколиозом признана авторская методика академика Анатолия Гриценко. Она подразумевает не только целенаправленное, предельно точное воздействие на искривленные позвонки, но и комплексную работу с позвоночником.
Благодаря авторскому методу Гриценко удается безоперационным путем в достаточно сжатые сроки добиться устранения сколиотической деформации 1 или 2 степени, вернуть позвонки и смещенные органы на их естественные места, а также устранить компрессию нервов и нормализовать тонус мышц спины. Это не только дает хорошие эстетические результаты, но и позволяет избежать развития многих потенциально опасных заболеваний или устранить причину их возникновения. Поэтому проводимая терапия болезней внутренних органов будет значительно результативнее и позволит добиться не только временного улучшения, но и стабильного сохранения полученного положительного результата.
Но сегодня в России только незначительное количество мануальных терапевтов способны проводить действительно эффективные сеансы и правильно воздействовать на позвоночник, а не только на мягкие ткани. При этом методом Гриценко, имеющим более 90 патентов, владеет еще меньшее их число. Поэтому доверять здоровье своего позвоночника или ребенка можно только квалифицированному специалисту. Это позволит получить прекрасный результат, а главное устранить риск развития осложнений сколиоза.
Экспертное Мнение Врача
Статья подробно рассматривает не только патогенез идиопатического сколиоза, но и способы предотвращения этой часто встречающейся патологии (первых трех степеней). Метод Академика А.Г. Гриценко — это уникальный по своей сути способ, который позволяет ускорить процесс восстановления физиологически приемлемой функции позвоночника.
Экспертное Мнение Врача
Чтобы избавиться от сколиоза в зрелом возрасте, необходимо вооружиться терпением, и под наблюдением контролирующего динамику заболевания лечащего врача пройти все ступени лечения, от противовоспалительной терапии (фонофорез, электрофорез) до курса массажа, мануальной терапии и ЛФК.
К тому же, раз в две недели после окончания основного курса проходить корректировочный сеанс массажа и мануальной терапии. Пускать процесс со сколиозом на самотек просто нельзя, потому что нарушение динамического и статического стереотипа может привести к патологическим изменениям органов и систем.
Медикаментозная терапия
Целью медикаментозной терапии является уменьшение болевого синдрома и возникших на фоне сколиоза изменений во внутренних органах. Поэтому для каждого пациента характер лечения подбирается отдельно, нередко с привлечением смежных специалистов (кардиологов, пульмонологов, гастроэнтерологов, урологов и т. д.).
Одними из основных компонентов медикаментозной терапии являются:
- НПВС, обладающие обезболивающими и противовоспалительными свойствами;
- витамины группы В и D, способствующие нормализации нервной проводимости и улучшению состояния костной ткани;
- минеральные добавки, витамин Д, помогающие укреплять костную ткань.
Ортопедические приспособления
Специальные корсеты разной степени жесткости используются для снижения нагрузки на позвоночник и коррекции осанки. Они помогают корректировать положение позвоночника и создавать благоприятные условия для его правильного формирования.
ЛФК и плавание
Лечебная физкультура – неотъемлемый компонент консервативной терапии сколиоза 1–2 степени, особенно у детей. Индивидуально подобранный комплекс упражнений помогает укрепить мышцы спины, которые создают надежную поддержку позвоночнику и препятствуют усугублению деформации.
Часто рекомендуется, как минимум дважды в неделю, ходить в бассейн, поскольку плавание не создает нагрузки на хребет, но эффективно укрепляет мышечный корсет. В результате повышается эффективность сеансов мануальной терапии, и создаются благоприятные условия для выравнивания позвоночного столба.
Физиотерапия
Для повышения эффективности проводимой терапии используются методы физиотерапии. Они способствуют улучшению кровообращения, нормализации тонуса мышц спины и уменьшению болевого синдрома.
Пациентам назначаются курсы:
- ультразвуковой терапии;
- магнитотерапии;
- электрофореза;
- электромиостимуляции;
- гидромассажа;
- тепловые процедуры.
Таким образом, сколиоз 1 и 2 степени успешно можно устранить посредством консервативного лечения. При этом важен комплексный подход, поскольку каждый метод оказывает собственное положительное влияние на состояние позвоночника и внутренних органов, что в сумме позволяет добиться устранения патологии. Но важно как можно раньше заметить отклонения от нормы и тут же начать действовать.
Автор статьи

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Моя авторская методика коррекции сегментарной иннервации помогает восстановить нормальную работу внутренних органов с центральной нервной системой. Более 23 лет я успешно применяю ее в лечении своих пациентов.
Записаться к врачу
При своевременном начале лечения, со сколиозом помогают успешно справиться мягкие мануальные техники и другие методы, которые применяются в Клинике Бобыря. Наши врачи составят оптимальную, комплексную программу лечения.
При своевременном начале лечения, со сколиозом помогают успешно справиться мягкие мануальные техники и другие методы, которые применяются в Клинике Бобыря. Наши врачи составят оптимальную, комплексную программу лечения.
- Уникальный метод лечения: дефанотерапия
- Опытные врачи снимут боль за 1-2 сеанса
- Клиника Бобыря специализируется на лечение сколиоза
Сколиозом называют искривление позвоночника в трех плоскостях, когда он изгибается в сторону и скручивается вокруг вертикальной оси. В большинстве случаев причина заболевания неизвестна. На ранних стадиях деформацию можно исправить без операции, в запущенных случаях хирургическое лечение становится единственным выходом.
Сколиоз представляет собой специфическое искривление позвоночника, когда он изгибается вбок и скручивается.
Некоторые цифры и факты:
- В большинстве случаев причины возникновения сколиоза неизвестны. В таких случаях его называют идиопатическим.
- Распространено ошибочное мнение о том, что сколиоз возникает из-за ношения тяжелых сумок на одном плече и постоянного сна на одной стороне. На самом деле это не так.
- Согласно статистике, идиопатическим сколиозом страдает 3% населения земли. Другие формы заболевания встречаются намного реже.
- Женщины страдают сколиозом чаще, чем мужчины.
- Обычно заболевание начинается в возрасте 10–12 лет.
- Зачастую сколиоз можно лечить консервативно. Но некоторым пациентам требуется хирургическое лечение. Чем сильнее деформация, тем выше вероятность того, что потребуется операция.
Как устроен позвоночный столб? Почему и как в нем возникают искривления?
Позвоночный столб человека состоит из позвонков, среднее количество которых составляет 33. В нем выделяют семь шейных позвонков, двенадцать грудных, пять поясничных, пять крестцовых и копчиковые – их может быть разное количество. Крестцовые позвонки сливаются в одну массивную кость, так как крестец входит в состав тазового пояса, он соединен с тазовыми костями, и на него приходятся высокие нагрузки. Грудной отдел состоит из отдельных позвонков, но они соединены с ребрами и формируют грудную клетку, поэтому подвижность между ними минимальна.
Наиболее подвижные отделы позвоночника – шейный и поясничный. Пояснице к тому же приходится испытывать повышенные нагрузки, поэтому здесь часто возникают различные патологии.
В отличие от четвероногих животных, для человека свойственно прямохождение. Поэтому очень важная функция человеческого позвоночника – амортизация вертикальных нагрузок. Для того чтобы позвоночный столб мог пружинить во время ходьбы, бега, прыжков, в нем имеется три физиологических изгиба:
- Шейный лордоз – дуга, вершина которой направлена вперед.
- Грудной кифоз – дуга, вершина которой направлена назад.
- Поясничный лордоз – дуга, вершина которой направлена вперед.
Что понимают под словом «сколиоз»?
Традиционно в России и странах постсоветского пространства под словом «сколиоз» понимают одно из двух состояний, между которыми есть определенная разница:
- Любое искривление позвоночника в сторону. По сути это даже не болезнь, а просто нарушение осанки. Обычно оно возникает у детей и подростков, является издержкой роста. Такая патология относительно легко исправляется, если лечение начато на ранних стадиях.
- Сколиотическая болезнь – серьезная патология, при которой позвоночный столб искривляется в сторону и поворачивается вокруг вертикальной оси. Если не заниматься лечением, болезнь со временем прогрессирует и приводит к серьезным осложнениям.
Только врач, после того как проведено обследование, может установить точный диагноз и назначить правильное лечение. Запишитесь на прием к доктору в Клинике Бобыря.
Разновидности и причины сколиоза
Две основные причины сколиоза – нарушение нормального роста и развития позвоночного столба в детском и подростковом возрасте, и дегенеративные процессы в позвоночнике у пожилых людей. Реже встречаются сколиотические деформации, вызванные другими причинами.
В зависимости от причин и характера патологии, выделяют две разновидности сколиоза:
- Структурный. Наиболее распространенный тип. Это, собственно, тот самый тип патологии, когда происходит боковое искривление и поворот позвоночного столба. Поначалу данное состояние является обратимым, но со временем оно приводит к нарушению структуры позвоночного столба и стойким изменениям в нем.
- Неструктурный. Его еще называют функциональным. При этом отмечается только боковое искривление. Такой сколиоз вызван временными причинами. Обычно он не особо прогрессирует со временем и не приводит к структурным изменениям в позвоночном столбе. Если человек с неструктурным сколиозом наклоняется вперед или ложится, зачастую искривление позвоночного столба исчезает.
Структурный сколиоз является более тяжелой, опасной патологией и требует более серьезного лечения. Собственно, это и есть сколиотическая болезнь, о которой шла речь выше.
Разновидности и причины структурного сколиоза
Наиболее распространенная разновидность структурного сколиоза – идиопатический сколиоз. Он встречается в 80% случаев, то есть в 8 случаев из 10. Чаще всего начало заболевания приходится на подростковый возраст, но иногда оно может начинаться в детстве или даже в младенчестве. В настоящее время врачи и ученые не знают, какие причины вызывают идиопатический сколиоз – собственно, за это он и получил свое название. Многие исследователи склоняются к мнению о том, что ведущая роль принадлежит генетическим нарушениям. Но, несомненно, свою лепту вносят и другие факторы.
Дегенеративный сколиоз – вторая по распространенности форма после идиопатического. Между позвонками находятся межпозвоночные диски и фасеточные суставы. Постепенно в них происходят дегенеративные процессы, иными словами, естественный износ, старение. В межпозвоночных суставах постепенно истончается и разрушается хрящ, нарушается подвижность. Межпозвоночные диски теряют жидкость, изменяется их внутренняя химическая структура, уменьшается высота, они становятся менее эластичными. С возрастом эти изменения неизбежны, но у некоторых людей они происходят раньше времени и сопровождаются некоторыми симптомами, в частности, болями в спине. Если дегенеративные процессы сильнее происходят с одной стороны, позвоночник отклоняется вбок. Возникает сколиоз. Деформация позвоночного столба при этом чаще всего происходит в поясничном отделе, имеет форму буквы «С».
Нейромышечный, или миопатический, сколиоз возникает из-за нарушений в мышцах. Дело в том, что в норме позвоночный столб в норме окружен достаточно мощным мышечным каркасом. Мышцы шеи, спины, поясницы удерживают позвоночник в правильном положении, помогают поддерживать позу, когда человек сидит, стоит. Для того чтобы мышцы могли успешно выполнять свои функции, они должны иметь нормальную силу и находиться в определенном тонусе. Сколиоз возникает при таких заболеваниях, как мышечная дистрофия, детский церебральный паралич.
Редкое состояние – врожденный сколиоз, который возникает еще до рождения и проявляется у новорожденного ребенка. Такая патология возникает у одного из 100000 детей. Чаще всего это происходит из-за пороков развития позвонков, но могут иметь место и другие причины. Как правило, такое расстройство не лечится консервативно, его надо исправлять с помощью хирургического вмешательства.
Очень редко структурный сколиоз бывает вызван повреждением или опухолью спинного мозга. При этом беспокоят боли, нарушение движений и чувствительности в определенных частях тела, имеется видимая деформация позвоночника. Когда врачи выявляют такое сочетание симптомов (особенно у детей 8–11 лет – моложе возраста, в котором обычно проявляет себя сколиоз), врач зачастую назначает МРТ, чтобы сразу исключить самые серьезные причины.
Разновидности и причины неструктурного сколиоза
Основные причины неструктурного сколиоза:
- Хронический спазм мышц спины и поясницы. Если мышцы с одной стороны постоянно находятся в спазмированном состоянии, они тянут позвоночный столб в свою сторону и приводят к деформации.
- Разная высота ног. Иногда такое состояние встречается с рождения. Если одна нога длиннее, а другая – короче, то, когда человек стоит, то его позвоночный столб находится в неправильном положении.
- Воспаление. Причем, в самых неожиданных, не связанных с позвоночником местах. Из-за воспаления и боли возникает рефлекторный («защитный») спазм мышц, человек принимает определенную позу, в итоге его позвоночный столб находится в неправильном положении. Например, такая картина отмечается при пневмонии (воспалении легких), аппендиците.
Особенность всех этих состояний в том, что, как только устранена первопричина, исчезает и сколиоз. Изменения в позвоночном столбе не являются стойкими, не меняется структура позвонков, межпозвоночных дисков и суставов.
Симптомы сколиоза
Обычно симптомы сколиоза нарастают постепенно. Даже искривление позвоночника, пока оно выражено не сильно, долгое время может оставаться незамеченным. Первые проявления заболевания обычно возникают время от времени (например, спина начинает «ныть» после длительного пребывания в однообразной позе, интенсивной физической работы) и не причиняют особых проблем. Но постепенно они становятся более сильными, мучительными, начинают мешать работе, повседневной жизни. В тяжелых, запущенных случаях, если не проводить адекватного лечения, человек становится инвалидом.
Проявления сколиоза на начальных стадиях
Пока человек не испытывает боли и других симптомов, он не знает о том, что болен, и ему нужно посетить врача. Обычно все начинается с того, что окружающие обращают внимание на некоторые моменты:
- Одежда как-то перестает «сидеть» на человеке, в одних местах обтягивает, а в других – висит, как мешок. Поначалу это может показаться не очень значительным. Человек купил «неправильную» рубашку или просто сегодня сутулится. Но со временем нарушение становится все более явным. Иногда эти признаки замечает сам больной, когда смотрится в зеркало.
- Искривление позвоночника, которое заметно внешне, когда человек стоит. Классический случай: родители замечают, что у ребенка «неровная» спина, когда он купается на пляже или в бассейне.
Заметили асимметрию позвоночника у себя, у близкого человека, ребенка, подростка? Какой бы незначительной ни казалась деформация, стоит обратиться к врачу. Если у человека сколиоз, лучше начинать его лечить как можно раньше.
Проявления сколиоза в умеренной и запущенной стадии
Согласно статистике, только 10% людей с идиопатическим сколиозом имеют настолько выраженную деформацию, что нуждаются в серьезном лечении. Но коррекция нужна в любом случае: ведь даже незначительная деформация позвоночника может начать прогрессировать. Проще и быстрее всего с проблемой можно справиться на ранних стадиях.
В первую очередь при осмотре человека, страдающего сколиозом, в глаза бросаются признаки, связанные с деформацией позвоночного столба:
- Одно плечо выше другого.
- Лопатки находятся на разных уровнях. Одна из них может быть сильнее прижата к туловищу, а другая отстоит.
- Неровная талия.
- Несимметричные бедра: одно находится выше другого.
- При сильно скрученном позвоночнике ребра на одной половине тела выступают сильнее, чем на другой.
При выраженном сколиозе изменяется походка. Это заметно внешне со стороны. Когда человек ходит, одна его рука сильнее прижата к туловищу, другая отстоит. Из-за того, что бедра двигаются неравномерно, неправильно, и человек меняет позу, пытаясь восстановить равновесие, мышцы ног и спины быстрее устают.
Нарушается подвижность и в позвоночном столбе. Движения становятся затрудненными непосредственно из-за деформации и из-за рефлекторного напряжения мышц спины, поясницы.
При выраженной сколиотической деформации происходят процессы, которые способствуют возникновению болевого синдрома:
- В мышцах, окружающих позвоночник, появляются участки спазма. Они становятся триггерными зонами, в которых возникают болевые ощущения.
- Из-за искривления позвоночного столба неправильно перераспределяются нагрузки на межпозвоночные диски и суставы. В итоге в них быстрее происходят дегенеративные процессы.
Является ли сколиоз причиной болей в спине?
Казалось бы, ответ на этот вопрос очевиден. Возникновение болей при сильном искривлении позвоночника – явление, вроде бы, логичное и само собой разумеющееся. Но на самом деле не все так однозначно. Результаты научных исследований на этот счет расходятся. В соответствии с современными рекомендациями западных врачей, если ребенка или подростка, страдающего сколиозом, беспокоят боли в спине, обычно нужно искать другую причину.
На боли в спине и пояснице жалуются многие взрослые люди, у которых сколиоз приводит к выраженной деформации. В целом, видимо, между заболеванием и болевым синдромом есть связь, но и в этом направлении пока еще есть что изучать.
Какие осложнения могут возникать, если не лечить сколиоз?
Сколиоз – не настолько опасное заболевание, чтобы привести к гибели человека. Но он вполне может стать причиной серьезных проблем со здоровьем и даже инвалидности. Основные осложнения заболевания:
- Затруднение дыхания. При искривлениях и поворотах грудных позвонков вслед за ними смещаются ребра и деформируется вся грудная клетка, нарушается ее подвижность. В итоге ее стенки могут сдавливать легкие, не давать им полноценно расправиться. В итоге дыхание становится затрудненным. Человек хуже справляется с физическими нагрузками, быстрее начинает «задыхаться».
- Нарушения со стороны сердца. К ним приводит все та же проблема – деформация грудной клетки. В итоге нарушается насосная функция сердца.
- Хронические боли. Исследования показывают, что люди, которые страдали в детстве сколиозом, чаще страдают от хронических болей в спине и пояснице.
- id=»scrollspyHeading11″Изменение внешности и снижение самооценки. Идиопатический сколиоз склонен к прогрессированию, поэтому со временем деформация позвоночника, как правило, нарастает. Изменяется внешности, движения становятся все более неловкими. Из-за этого у человека возникают психологические комплексы, он часто переживает из-за своего внешнего вида, испытывает стрессы, может впасть в состояние депрессии. Иногда психологические проблемы бывают выражены очень сильно и нуждаются в специальной коррекции.
Диагностика сколиоза
Обычно деформацию позвоночника у детей и подростков обнаруживают педиатры и ортопеды во время плановых осмотров, ибо родители самостоятельно. Для того чтобы установить правильный диагноз, мало констатировать видимое искривление позвоночника: нужно подтвердить изменения с помощью рентгенографии и исключить все другие возможные заболевания, которые проявляются похожими симптомами.
Для того чтобы проверить, действительно ли имеется деформация, врач обычно проводит тест с наклоном. Когда пациент наклоняется вперед со свободно спущенными руками и прямыми коленями, отклонение позвоночного столба становится хорошо заметным. Все признаки ярко проявляются:
- Одно плечо/лопатка выше, чем другое.
- Ребра на одной стороне приподнимаются сильнее, чем на другой (так называемый «реберный горб»).
- Одно бедро сильнее выступает и кажется более высоким, чем второе.
- Становится заметна неровная талия.
- Туловище отклоняется в одну сторону.
- Одна нога кажется короче второй.
Тест с наклоном (его еще называют тестом Адамса) наиболее эффективен для диагностики сколиоза в верхней или средней части спины, где позвонки связаны с ребрами. При искривлениях в нижней части спины (пояснице) изменения не так заметны, потому что отсутствует деформация грудной клетки.
Иногда для изменения степени кривизны позвоночного столба применяют специальный инструмент – сколиометр (инклинометр). Он представляет собой нечто среднее между линейкой и строительным уровнем. На одной стороне этой линейки есть вырез, чтобы ее можно было приложить к позвоночнику, а на другой – дугообразная прорезь, внутри которой свободно катается шарик. Он указывает на вертикальную ось. Когда врач прикладывает инклинометр к позвоночному столбу, шарик перекатывается и останавливается напротив определенного деления. Оно показывает угол, на который отклоняется позвоночник (определяется так называемый угол поворота позвоночного столба).
Сколиометр – крайне простой и в то же время очень эффективный и точный инструмент. Для того чтобы получить достоверный результат, его нужно приложить к позвоночнику в том месте, где деформация наиболее сильная. Значимым считается угол поворота позвоночного столба 5 градусов и более. В таких случаях назначают дополнительное обследование. Установить окончательный диагноз помогает рентгенография.
Степени сколиоза
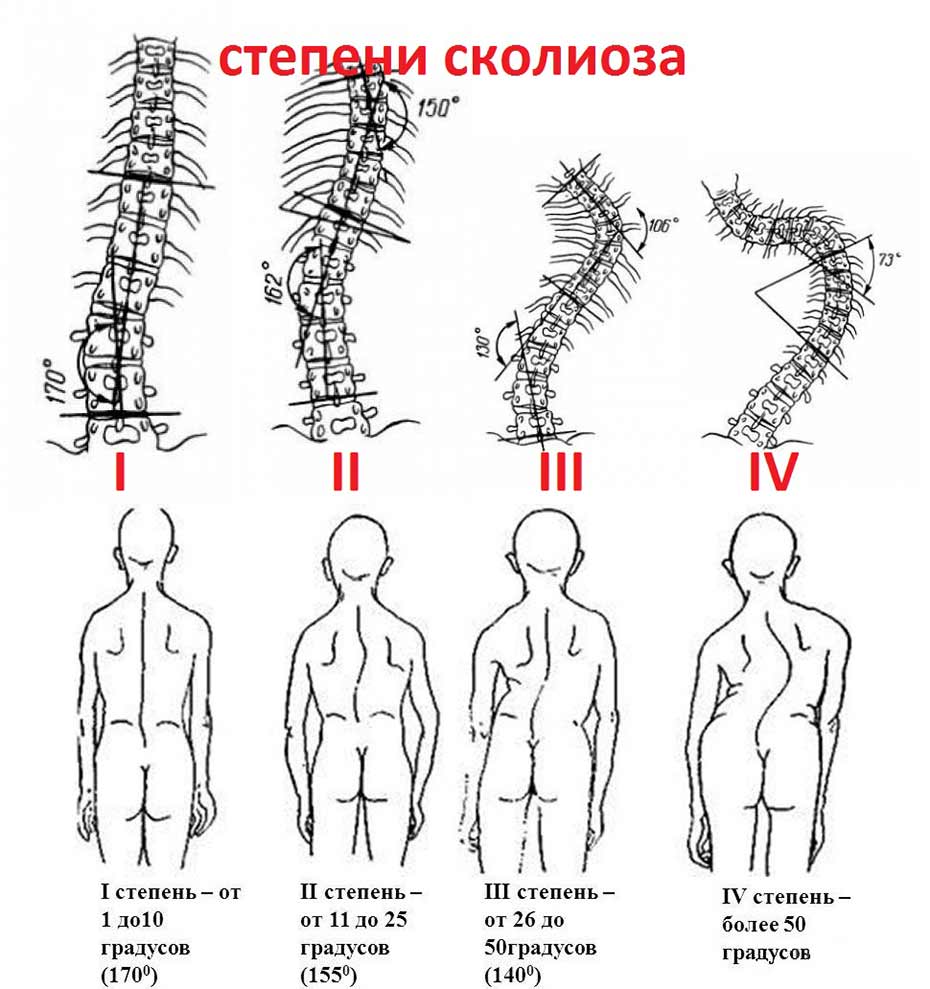
По данным осмотра условно выделяют четыре степени сколиоза:
- Стадия I (начальная). Выявляется асимметрия плеч и лопаток. При осмотре обнаруживается деформация позвоночника в грудном отделе в виде буквы C. С одной стороны находится спазмированный участок мышцы – так называемый «мышечный валик». Врач выявляет слабость мышц спины и живота.
- Стадия II (умеренная). Деформация приобретает S-образный характер. Плечи и лопатки становятся еще более асимметричными. При наклоне вперед отчетливо виден реберный горб. Еще сильнее становится выражен мышечный валик.
- Стадия III (стадия выраженных изменений). Хорошо видна деформация позвоночника, которая имеет сильно выраженную S-образную форму. Сильно перекошено туловище, таз. Еще сильнее заметен реберный горб.
- Стадия IV (запущенная). Туловище резко перекошено, все симптомы, которые присутствовали на предыдущих стадиях, выражены намного сильнее. Нарушена работа легких, сердечно-сосудистой системы. Многие больные на этой стадии становятся инвалидами. Резко снижается качество жизни.
Для того чтобы лучше увидеть и оценить деформацию позвоночного столба, врач во время осмотра может нанести на остистые отростки позвонков метки специальным маркером.
Рентгенография при сколиозе
Рентгенографию при сколиозе проводят в положении стоя, как минимум, в двух проекциях: переднезадней и боковой. Чаще всего врач назначает дополнительные снимки, на которых позвоночный столб повернут под определенным углом.
По рентгеновским снимкам определяют следующие показатели:
- Боковое искривление позвонков оценивают путем измерения особого показателя – угла Кобба (см. ниже).
- Вращение позвонков относительно вертикальной оси. При этом также важно оценивать степень деформации грудной клетки.
- Степень зрелости скелета. Оценивается по плотности бедренной кости. Это помогает определиться с методами лечения, так как прогноз при продолжающемся росте и созревании позвоночника менее благоприятен.
Один из важнейших показателей, который необходимо оценивать, чтобы определить угол боковой деформации позвоночника – угол Кобба. Для того чтобы его посчитать, нужно найти пересечение перпендикуляров от наиболее сильно отклоненных позвонков, находящихся над и под вершиной дуги.
По углу Кобба определяют степень сколиоза:
- 5–10 градусов – I степень (западные врачи не считают сколиозом отклонения менее 10 градусов).
- 11–30 градусов – II степень.
- 31–60 градусов – III степень.
- Более 61 градуса – IV степень.
Как отличить сколиоз от других заболеваний и разобраться какая его форма привела к искривлению позвоночника?
Идиопатический сколиоз – это диагноз, который устанавливают методом исключения. В первую очередь нужно убедиться, что у пациента нет других заболеваний позвоночника.
Одна из наиболее распространенных причин болей в спине у молодых людей – болезнь Шейерманна (другие названия: кифоз Шейерманна, дорзальный юношеский кифоз). При этой патологии тела позвонков растут неправильно и вместо цилиндрической имеют клиновидную форму. Чаще всего заболевание поражает грудной отдел позвоночника, в итоге усиливается грудной кифоз, нарушается биомеханика позвоночного столба, возникают боли.
К болям в пояснице у людей младше 30 лет могут привести ювенильные патологии межпозвоночных дисков. Обычно дегенеративные процессы в межпозвоночных дисках считают уделом людей пожилого возраста, и это правильно. Но иногда данные патологии встречаются и у молодых людей. Ученые считают, что это связано с генетическими нарушениями, из-за которых в диске слишком рано начинаются дегенеративные процессы.
Еще одно заболевание, которое может маскироваться под сколиоз – анкилозирующий спондилоартрит или болезнь Бехтерева. При этой патологии развивается воспаление в межпозвоночных (а также других – например, коленных, плечевых) суставах. В результате воспалительного процесса в суставах утрачивается подвижность. Беспокоят боли, нарушение движений в позвоночном столбе. Осанка больного приобретает характерный внешний вид.
Некоторые признаки позволяют отличить идиопатический сколиоз от других форм:
- При врожденном сколиозе деформация возникает из-за нарушения формирования позвоночного столба, поэтому она заметна с самого рождения.
- При нервно-мышечном сколиозе на первый план выступают нарушения со стороны движений и тонуса мышц.
- Дегенеративный сколиоз начинается в позднем возрасте, нередко сочетается с другими изменениями в позвоночном столбе, вызванными дегенеративными процессами.
- При функциональном сколиозе никогда не происходит поворота позвоночника вокруг вертикальной оси. Зачастую симптомы быстро проходят, стоит устранить их причину, и осанка снова становится правильной.
Лечение сколиоза
При выборе тактики лечения сколиоза врач учитывает некоторые факторы:
- Пол. Женщины не только болеют сколиозом чаще, чем мужчины, у них заболевание более склонно к прогрессированию.
- Степень и характер искривления позвоночника. Наименее благоприятны S-образные изгибы, так как при них деформация нарастает быстрее и сильнее, чем при C-образных изгибах.
- Место локализации патологии. Искривление, которое находится в средней части позвоночника, обычно прогрессирует быстрее и в большей степени, чем искривления, которые располагаются в верхней и нижней части позвоночного столба.
- Возраст пациента. Если человек уже взрослый, и его кости перестали расти, прогноз у него будет лучше. У детей и подростков прогноз хуже, так как с ростом позвоночника деформация может нарастать. В детском и подростковом возрасте более эффективно хирургическое лечение скобами.
В каких случаях идиопатический сколиоз нуждается в лечении?
В зависимости от клинической картины, степени и тяжести искривления позвоночного столба, а также прогноза, врач может выбрать один из трех вариантов лечения:
- Наблюдение. Если степень искривления позвоночника составляет менее 25 градусов, пациент не нуждается в лечении. Врач назначит периодические осмотры, раз в 4–6 месяцев – рентгенографию позвоночного столба. С профилактической целью врач может назначить массаж, лечебную физкультуру, мануальные техники, физиотерапию. В Клинике Бобыря применяется уникальная авторская методика лечения – дефанотерапия.
- Консервативное лечение. Обычно, если диагностируется искривление в диапазоне 20–25 градусов, можно обойтись консервативной терапией. Пациенту назначают лечение по индивидуальной программе. В подростковом возрасте для предотвращения прогрессирования патологии применяют различные фиксирующие устройства – ортезы.
- Хирургическое лечение. К операции приходится прибегать в тех случаях, когда искривление очень сильное, либо если оно прогрессирует, несмотря на консервативные меры. Деформацию устраняют с помощью металлических стержней, позвоночник фиксируют. Хирургическое лечение можно проводить, начиная с 13–15 лет, когда ребенок перестает активно расти. В противном случае вмешательство может приводить к некоторым осложнениям.
Консервативное лечение сколиоза
При умеренном сколиозе консервативная терапия помогает уменьшить симптомы, улучшить самочувствие и предотвратить прогрессирование. Для того чтобы понять, как проводить лечение, и на какой эффект от него можно рассчитывать, важно установить правильный диагноз, точно определить тип сколиоза и степень деформации.
В Клинике Бобыря работают опытные врачи, для каждого пациента они составляют индивидуальную программу лечения, которая может включать следующие методы:
- Массаж. Обычно, если имеется боковая деформация позвоночного столба, то с одной стороны от нее мышцы растянуты, а с другой – напряжены, спазмированы, в этом месте при ощупывании определяется так называемый мышечный валик. Задача массажиста – привести мышечный тонус в равновесие, повысить его с одной стороны и снизить с другой. Это достигается приемами классического лечебного массажа.
- Лечебная гимнастика. Комплекс упражнений всегда подбирается индивидуально, нужно учитывать степень искривления позвоночника, наличие и выраженность симптомов, степень нарушения работы сердца, легких, внутренних органов, функциональные возможности организма.
- Мануальная терапия. Во время сеансов специалист расслабляет мышечный корсет, а затем применяет некоторые приемы, благодаря которым позвонки принимают правильное положение. Зачастую даже при выраженных деформациях мануальная терапия помогает существенно уменьшить угол искривления всего за несколько недель.
- Мягкие мануальные техники. Как и мануальная терапия, предполагают ручное воздействие, но более мягкое, деликатное, целенаправленное. В первую очередь к мягким мануальным техникам относится остеопатия. Руки специально обученного врача-остеопата обладают повышенной чувствительностью, благодаря чему они могут обнаруживать и исправлять многие нарушения в организме, причем, не только со стороны опорно-двигательной системы, но и внутренних органов. Мягкие мануальные техники помогают нормализовать кровоток и отток лимфы, нормализовать мышечный тонус, снять спазм, восстановить естественную способность тела к самообновлению и самоисцелению. Цель остеопатии – не столько вылечить болезнь, сколько восстановить здоровье человека. В организме все взаимосвязано, зачастую причины того или иного расстройства обнаруживаются в самых неожиданных, неочевидных местах. Мягкие мануальные техники помогают это исправить. Остеопатия совершенно безопасна, практически не имеет побочных эффектов и противопоказаний, поэтому ее можно применять даже у беременных женщин, новорожденных детей.
Лечение с помощью фиксирующий устройств – ортезов
Существуют разные модели ортопедических корсетов для коррекции осанки. Иногда они полезны для профилактики и лечения сколиоза. Для того чтобы получить от такого ортеза положительный эффект, нужно понимать, как он работает, и правильно его использовать.
Все ортопедические корсеты можно разделить на две основные разновидности: поддерживающие корректоры осанки и корригирующие устройства.
Поддерживающие корректоры применяются в основном для профилактики и на самой ранней, первой, стадии сколиоза. Они могут исправлять лишь незначительные искривления позвоночного столба. Основные разновидности таких корсетов:
- Реклинаторы. По сути представляют собой эластичные ремни, переплетенные в виде «восьмерки». Их надевают и носят на плечах. Такая «восьмерка» тянет плечи назад, расправляет из и тем самым выравнивает осанку. Обычно врачи рекомендуют носить реклинаторы не менее 3 часов в сутки.
- Корректоры осанки грудного типа. Как и реклинаторы, они изготовлены из эластичного материала, но охватывают большую поверхностью туловища и обеспечивают еще более сильную коррекцию.
- Грудопоясничные корректоры осанки – «тяжелая артиллерия» среди ортезов для профилактики сколиоза и других серьезных искривлений позвоночника. Когда человек надевает такой корректор, его плечи сильно отводятся назад и расправляются. Поначалу ношение грудопоясничного корректора причиняет некоторый дискомфорт, поэтому его носят примерно по 40 минут в день. Постепенно это время увеличивают до 4 часов.
Корригирующие устройства изготавливают из более плотных материалов. Их применяют для исправления уже существующего сколиоза или другого искривления позвоночника. В настоящее время наибольшей популярностью пользуется корсет Шено. Эта модель изготовлена из специального термопластичного пластика. Такие корсеты делают на заказ для каждого человека индивидуально. Внутренняя поверхность ортеза неровная: на ней в определенных местах находятся специальные выпуклости, которые, надавливая на определенные точки, постепенно возвращают позвонки в правильное положение.
Когда достигается определенная степень коррекции (обычно это происходит через 2–3 месяца), для пациента изготавливают новый корсет Шено – ведь, по мере распрямления позвоночника, точки, на которые нужно оказывать давление, смещаются.
При использовании корсетов для коррекции осанки при сколиозе нужно соблюдать некоторые правила:
- Носить корригирующие устройства нужно только по назначению врача. Корсет может помочь не всегда, а при неправильном применении способен даже навредить.
- Строго соблюдайте время ношения корсета в течение суток. Если носить его слишком мало, не будет достигнут нужный эффект. Если слишком подолгу – это может привести к ослаблению мышц спины и усугублению проблемы в будущем.
- Не нужно рассчитывать на корсет, как на панацею. Соблюдайте другие рекомендации врача. Не забывайте о других методах лечения.
- Покупайте корсет только в специализированном ортопедическом салоне. Обязательно спросите у врача, какая модель нужна в вашем случае, какого производителя лучше выбрать.
Дефанотерапия: уникальный запатентованный метод лечения сколиоза, разработанный доктором Бобырем
Многие годы практики, уникальные наработки, наблюдения за большим количеством пациентов привели к тому, что доктором Бобырем была создана и запатентована собственная уникальная методика лечения патологий позвоночника и суставов. Называется она дефанотерапией. Если коротко говорить о том, что это такое, то дефанотерапию можно отнести к мягким мануальным техникам. При этом она имеет ряд преимуществ перед классической мануальной терапией и другими похожими методиками:
- Дефанотерапия зачастую приводит к более выраженному эффекту, вплоть до того, что некоторым пациентам удается избежать хирургического лечения.
- Эффект обычно более стойкий, потому что дефанотерапия – это не только коррекция искривлений позвоночного столба, но и комплекс мер, направленный на формирование правильной осанки, походки. Пациент получает лечебные установки на длительное время.
- Дефанотерапия, включенная в комплексное лечение, позволяет существенно сократить его сроки. Положительного эффекта удается добиться намного быстрее. Многие пациенты отмечают, что стали чувствовать себя лучше, уже после первого сеанса.
- Метод доктора Бобыря направлен в первую очередь не на борьбу с симптомами, а на поиск и устранение первопричины заболевания.
- При этом дефанотерапия совершенно безопасна, к ее применению практически нет противопоказаний. Коррекция достигается естественным путем, максимально физиологично и щадяще. Во время сеансов врач не оказывает на тело пациента грубого воздействия.
В Клинике Бобыря дефанотерапия практикуется уже достаточно давно, и в настоящее время метод заслужил доверие со стороны тысяч пациентов, его высоко оценивают наши коллеги. Многие доктора приезжают в Клинику Бобыря, чтобы обучиться дефанотерапии. Мы предлагаем вам пройти лечение у опытных докторов, учеников создателя методики.
Запишитесь на прием к врачу-специалисту в Клинике Бобыря. Доктор осмотрит вас, разберется в причинах искривления позвоночника и расскажет, какие методы лечения оптимальны в вашем случае.
Народные и альтернативные методы лечения
Некоторые пациенты утверждают, что их состояние помогли улучшить некоторые альтернативные методы лечения, такие как акупунктура (иглоукалывание), фитотерапия, биологически активные добавки (БАД), гомеопатия, йога, ци-гун. Действительно, эти методики иногда могут облегчить состояние, уменьшить боль и другие симптомы, восстановить душевное равновесие. Они могут дополнять лечение, назначенное врачом, но ни в коем случае не должны становиться ему заменой.
Не занимайтесь самолечением. Иногда это может быть опасно. При отсутствии квалифицированной медицинской помощи искривление позвоночника может усилиться, и потребуются более серьезные виды лечения. Приходите на прием к доктору в Клинике Бобыря.
Хирургическое лечение сколиоза
Хирургическое лечение сколиоза преследует три цели:
- Прекратить прогрессирование деформации позвоночника. Зачастую к операции прибегают из-за того, что искривление продолжает быстро усиливаться, несмотря на консервативное лечение.
- Уменьшить уже существующую деформацию. При этом человек может стоять более прямо, повышается качество жизни, работоспособность, улучшается состояние сердца и легких.
Устраняя патологическую деформацию, хирург старается максимально сохранить естественные, физиологические изгибы позвоночника – грудной кифоз, шейный и поясничный лордоз. В позвоночном канале находится спинной мозг, через межпозвоночные отверстия выходят спинномозговые нервы – эти обстоятельства обязательно учитываются при планировании и проведении операции.
Наиболее распространены хирургические вмешательства, направленные на фиксацию позвонков стержнями, винтами, крючками, проволокой. Такие вмешательства проверены временем, они помогают эффективно решать проблему, но обладают одним недостатком: подвижность между фиксированными позвонками утрачивается, вследствие чего нарушаются движения в позвоночном столбе.
Другой вариант операции применяется у детей и предусматривает использование специальных металлических стержней. По мере роста стержни заменяют на более длинные, это помогает замедлить прогрессирование патологии и уменьшить деформацию. По достижении определенного возраста проводят фиксацию позвонков.
Наиболее современные методы предполагают использование специальных винтов: с помощью них хирург создает давление на позвонки в определенных местах, тем самым изменяя их рост.
Прогноз при сколиозе
В большинстве случаев (при идиопатическом сколиозе – в 80–90%) удается обойтись без хирургического вмешательства. Если заболевание, несмотря на лечение, прогрессирует, прибегают к хирургической коррекции. Во многом прогноз зависит от формы заболевания, причин деформации позвоночного столба.
Сколиоз во время беременности
В ходе исследований было обнаружено, что искривление позвоночника может усугубиться у женщин младше 23 лет, у которых было несколько беременностей. В более старшем возрасте будущей маме не стоит бояться того, что состояние ее позвоночника ухудшится. Сколиоз обычно не влияет на течение родов.
Некоторые способы лечения сколиоза, например, остеопатию, вполне можно применять во время беременности.
Профилактика сколиоза
Так как причины наиболее распространенной формы заболевания – идиопатического сколиоза – неизвестна, то нет и эффективных мер профилактики. Нужно обращать внимание на симптомы, и как только они появились, обращаться за помощью к врачу. Это поможет вовремя установить диагноз и принять меры.
Автор: К.М.Н., академик РАМТН М.А. Бобырь