Общие сведения
Синдром сухого глаза относится к патологиям роговицы и является одним из самых распространённых заболеваний. «Официальное» название у этого глазного заболевания — сухой кератоконъюнктивит (лат. keratoconjunctivitis sicca, KCS, что означает «сухость (воспаление) роговой оболочки и конъюнктивы»). Код по МКБ-10 — H04.1 (Другие болезни слёзной железы)
Классифицируют 2 типа синдрома сухого глаза:
- вызывается снижением выработки слезной жидкости
- вызывается повышением испаряемости слезы с поверхности роговицы
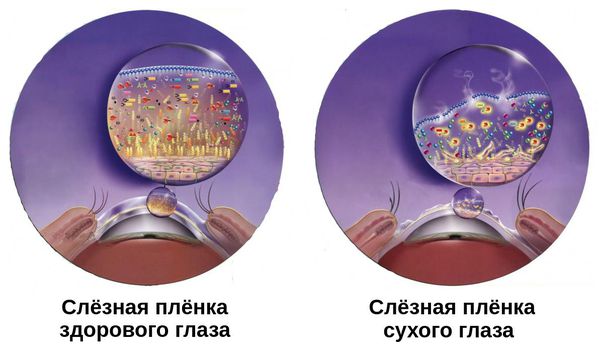
Оба типа сопровождаются нарушением слезной пленки (или собственно слезы) — тонкого слоя слезной жидкости на передней поверхности роговицы. Слезная (прекорнеальная) пленка служит для защиты поверхности роговицы от высыхания
Причины
-
Возраст
Основной причиной 1 типа (снижение выработки достаточного количества слёзной жидкости) являются возрастные физиологические изменения.
С возрастом слёзные железы вырабатывают все меньше и меньше слезы, слёзная плёнка меняет свой состав и все хуже выполняет свои увлажняющие функции. Обычно заметные признаки синдрома «сухого глаза» появляются в возрасте старше 50 лет.
-
Функция моргания
Причина 2 типа (повышенная испаряемость слёзной жидкости) чаще зависит от внешних факторов, например, от скорости моргания»..
При редком моргании слёзная жидкость не успевает восполняться. В данном случае возраст не имеет определяющего значения, в первую очередь влияют функции центральной нервной системы, образ жизни и окружающая среда.
Отмечается устойчивый рост заболеваемости, сейчас его диагностируют у каждого 2-го пациента офтальмолога.
Почему образ жизни современных людей повышает риск возникновения синдрома сухого глаза?
Использование гаджетов
Экраны гаджетов, компьютеров, ноутбуков, любые дисплеи, которые являются частью нашего привычного образа жизни, меняют наши рефлексы.
Моргание — это безусловный рефлекс. При высокой концентрации внимания мы перестаём часто моргать, чтобы не «проморгать» какую-то важную информацию.
Яркий свет экрана гаджета заставляет нас вглядываться внимательнее, а красивые фото соцсетей, обработанные в специальных приложениях, визуальные эффекты киноблокбастеров или рекламных роликов — все это буквально приковывает взгляд, замедляя частоту моргания, повышая тем самым испаряемость слезы и способствуя развитию синдрома «сухого глаза».
Сухой воздух, климатические и бытовые условия
Для большей части территории России не характерен мягкий климат. Кондиционеры и отопительные батареи, погодные условия и перепады температур влияют на здоровье глаз круглый год.
Кроме механической защиты от внешних воздействий, слёзная жидкость насыщает роговицу кислородом. Под воздействием сухого воздуха слеза испаряется, и роговица начинает воспаляться. Сухой воздух и слишком высокие или слишком низкие температуры способствуют повышенной испаряемости слезы.
Хлорированная вода также может вызывать раздражение глаз.
Контактные линзы
Это изобретение середины прошлого века помогло улучшить качество жизни многим людям. Статистика 15-летней давности показывает, что контактные линзы носит примерно 2% населения земного шара (125 млн человек)1, 40% из которых — молодые люди до 25 лет2. По некоторым оценкам, в настоящее время в мире контактные линзы носят уже около 130 миллионов человек.
Современные контактные линзы обладают высокими кислородопроницаемостью, биосовместимостью с тканями глазной поверхности и характеристиками по содержанию влаги. Но ношение линз в любом случае затрудняет доступ кислорода к роговице, возрастает вероятность механического травмирования поверхности глаза, возрастает риск инфицирования при несоблюдении правил ношения и обработки линз, а также меняется состав и структура слезы, способствуя развитию синдрома «сухого глаза».
Материал по теме Синдром сухого глаза у пользователей контактных линз
Лазерная коррекция зрения
Безболезненная и эффективная операция помогает сохранить хорошее зрение на долгие годы. В процессе подготовки к хирургическому вмешательству пациент, кроме необходимых анализов, проходит также тест Ширмера для определения уровня выработки слезы. В случае дефицита слезы, перед операцией обязательно проводится коррекция.
Тем не менее, одним из часто встречаемых побочных эффектов после лазерной коррекции зрения специалисты отмечают появление «сухости» глаз и дискомфорт, продолжающийся до полугода и более.
Приём медикаментов
Некоторые препараты, особенно влияющие на гормональный фон, могут провоцировать появление проблемы «сухого глаза».
К таким препаратам относятся, например, препараты гормонозаместительной терапии, некоторые оральные контрацептивы и антидепрессанты.
Гормоны воздействуют на процессы жирового обмена, из-за чего состав слёзной жидкости меняется: нарушается так называемый липидный поверхностный слой слезы, водный слой слезы, расположенный под липидным, испаряется намного быстрее.
Ещё одной причиной ССГ
являются врождённые аномалии слёзной железы и патологии в работе ЦНС, а также хронические заболевания:
- Сахарный диабет. Нарушения работы эндокринной системы и препараты для лечения диабета
- Заболевания глаз, сопровождающиеся воспалениями век (блефарит) и воспалениями слизистой оболочки глаза (конъюнктивит) трудно поддаются лечению. В рамках терапии назначают антибиотики, которые снижают функции слёзных желез. В свою очередь воспалённая слизистая меняет состав и структуру слезы.
- Синдром Шегрена
Симптомы
Типичные субъективные признаки синдрома «сухого глаза»:
- Сухость и покраснение глаз, жжение, зуд, раздражение век с ощущением песка или инородного тела и дискомфорт глаз. Появляется ощущения усталости глаз, стянутости, давления за глазом, чувствительность к свету, ветру и температурам.
- Может появится слезотечение, проявляющееся компенсаторно. Но вырабатываемая слеза имеет нарушенный состав и структуру и поэтому не может обеспечить достаточное увлажнение.
Порочный круг синдрома «сухого глаза»
Кто в группе риска
Из-за распространённости и устойчивого роста заболеваемости, синдром «сухого глаза» уже называют болезнью цивилизации и профессиональным заболеванием офисных работников, программистов и геймеров.
В группе риска: программисты, веб-разработчики, СЕО-специалисты, редакторы, дизайнеры, а также геймеры и поклонники социальных сетей, чатов и форумов. Также к категории людей, имеющих шанс приобрести синдром «сухого глаза» относятся автолюбители и заядлые путешественники. У людей старше 50 лет и носителей контактных линз риск возникновения ССГ намного выше.
Геймеры и программисты
Эти люди несут не виртуальные, а реальные риски. Среди самых частых факторов, провоцирующих сухость глаз — длительная работа за компьютером.Да, устаревшая технически и морально оргтехника, мониторы которой в прямом смысле губили глаза своим вредным излучением и мерцанием — давно в прошлом. Но это не значит, что длительная работа даже за современным компьютером стала совершенно безопасна для глаз.
Так уж устроены глаза, что во время внимательного просмотра текста, работы с программным кодом и даже компьютерных игр человек реже моргает. А ведь именно во время мигательных движений по поверхности глаза распределяется слёзная плёнка, и при редком моргании она обновляется реже, а испаряется интенсивнее. В результате чего появляется сухость и дискомфорт глаз.
Офисные работники
Работа в условиях офиса также практически всегда связана с компьютером — соответственно, «белые воротнички» нередко страдают от сухости глаз по той же причине, что и другие активные пользователи современных гаджетов. Однако к редкому морганию в комфортных современных офисных кабинетах добавляется ещё и исключительная сухость воздуха.
Причина — в климатической технике: кондиционерах, сплит-системах. Проходя сквозь них, воздух не только успевает охладиться или подогреться до комфортной температуры, но также стать сухим. Чрезмерно сухой воздух также способствует быстрому испарению влаги с поверхности глаза и является одним из провокаторов синдрома «сухого глаза».
Из-за систематического воздействия кондиционированного воздуха, электромагнитных излучений от офисной аппаратуры у людей любого возраста возникают «офисный», или «мониторный», синдромы. Усиливает эффект от агрессивного внешнего воздействия необходимость концентрации внимания на мониторах, что сокращает частоту моргания.
Люди с неидеальным зрением
Если есть проблемы со зрением (близорукость, дальнозоркость или астигматизм), для улучшения качества жизни современные люди часто прибегают к использованию контактных линз или операции (лазерная коррекция зрения). При этом, синдром «сухого глаза» — естественное следствие процедуры лазерной коррекции зрения. Также большинство носителей контактных линз жалуются на дискомфорт, рези и сухость глаз, особенно если речь идёт о длительном ношении.
Те, кто решился на радикальные меры
Лазерная коррекция с каждым годом становится все популярнее: возможность раз и навсегда восстановить остроту зрения откровенно подкупает. Но, решаясь на лазерное вмешательство, нужно помнить: лазер в ходе операции как-бы «обжигает» ткани глаза, меняет, испаряет слёзную плёнку. Сухость глаз может стать естественным следствием такой манипуляции и беспокоить на протяжении нескольких месяцев.
Те, кто носит контактные линзы
С одной стороны, причинами развития синдрома «сухого глаза» может стать неправильно подобранные контактные линзы, нарушение правил ношения и ухода за ними.
С другой, от синдрома «сухого глаза» не застрахованы даже пользователи высококачественных и правильно подобранных линз. Проблема в самой сути контактной коррекции зрения. Линза располагается непосредственно на поверхности глаза, и «разрезает» слёзную плёнку на две части. Части, которая оказывается под линзой, бывает недостаточно, чтобы в достаточной мере питать и увлажнять глазную поверхность. Та часть слезы, которая оказывается над линзой, быстрее испаряется, что в совокупности приводит к развитию синдрома «сухого глаза».
Линзы могут ощущаться на глазу, значительно раздражать его, способствовать развитию синдрома «сухого глаза» или инфекционных заболеваний, кроме того, многие виды линз затрудняют доступ кислорода к роговице.
Все эти факторы могут способствовать развитию осложнений, которые в дальнейшем требуют серьёзного лечения. К счастью, практически все проблемы контактной коррекции зрения можно решить, но для этого нужно вовремя обратиться к офтальмологу. Давайте рассмотрим эти проблемы подробнее.
Дискомфорт, раздражение при ношении контактных линз могут быть связаны как с неправильным подбором самих линз, так и с нарушением правил их ношения, режима ношения и замены линз.
Подбирать контактные линзы должен только врач-офтальмолог после соответствующего обследования. Оптики предлагают широчайший ассортимент самых разнообразных контактных линз, отличающихся как по материалу, силе преломления и кривизне, так и по режиму ношения, и пытаться разобраться в этом многообразии самостоятельно не стоит — это чревато неправильным выбором и, помимо недостаточно эффективной коррекции зрения, тем самым дискомфортом, «ощущением линзы» на глазу и развитием осложнений.
Люди старше 50 лет
Те, кому за…
Если вести экологичный для своего здоровья образ жизни, то можно избежать появления синдрома «сухого глаза» в молодом возрасте. Но у ССГ есть физиологические причины: старение и замедление клеточных процессов. С годами (обычно после 50 лет) гормональный фон изменяется, активность слёзных желез снижается, что приводит к уменьшению выработки слезы, изменению её состава. Все это также может приводить к хроническому ощущению сухости, раздражения глаз.
Почему в пожилом возрасте такое явление встречается чаще? Одна из причин — в изменении состава слёзной жидкости.
Человеческая слеза кажется нам водой, в которой растворены какие-либо соли, которые и придают слёзной жидкости специфический, солоновато-горький вкус. Однако на самом деле компонентов слезы намного больше, к тому же слеза имеет сложную упорядоченную структуру — 3 слоя.
Средний, так называемый водный слой, это действительно вода, в которой растворены микроэлементы, а также содержится определённое количество белка, ферментов. Слезу для увлажнения глазной поверхности продуцируют добавочные железы — они непрерывно производят маленькие порции слезы, которая, когда человек совершает движения глазным яблоком или веками распределяется по глазу. В том случае если человек, испытывая интенсивные эмоции, плачет, в работу «включаются» основные слёзные железы — они вырабатывают большие объёмы слёзной жидкости.
Наружный слой слёзной плёнки является слоем липидов, жироподобных веществ, которые вырабатываются мейбомиевыми железами. Основное его предназначение — замедлять испарение водного слоя слезы. Кроме того, тончайшая плёнка липидов обеспечивает дополнительную защиту глаза от мелких пылевых частиц и участвует в процессе преломления света.
Внутренний слой слезы (муциновый) вырабатывается самой слизистой оболочкой глазного яблока и век. Муцин делает поверхность глаза ровной и способствует равномерному распределению по нему слезы, удерживает водный и липидный слои на глазной поверхности. Кроме того, в муцине содержатся активные вещества, обеспечивающие быструю регенерацию конъюнктивы и заживление микроскопических повреждений на ней.
В пожилом возрасте иссушаются кожа и слизистые оболочки, также снижается интенсивность выработки слезы.
Особенно часто с такой проблемой сталкиваются женщины, у которых, вследствие естественных эндокринных перемен, сопровождающих период климакса, снижается уровень эстрогенов в организме, результатом чего становится сухость слизистых оболочек организма, и, в том числе, и глазной поверхности (роговицы и конъюнктивы). В целом, сухость слизистых (роговицы и конъюнктивы в том числе) считается одним из проявлений климакса. Усугубляет ситуацию приём гормональных препаратов, так называемая гормонзаместительная терапия.
Особенно часто с такой проблемой сталкиваются женщины, у которых, вследствие естественных эндокринных перемен, сопровождающих период климакса, снижается уровень эстрогенов в организме, результатом чего становится сухость слизистых оболочек организма, и, в том числе, и глазной поверхности (роговицы и конъюнктивы). В целом, сухость слизистых (роговицы и конъюнктивы в том числе) считается одним из проявлений климакса. Усугубляет ситуацию приём гормональных препаратов, так называемая гормонзаместительная терапия.
К таким препаратам, например, относятся мочегонные средства, которые часто входят в состав препаратов для лечения гипертонии, а также бета-блокаторы и антидепрессанты. Также с годами могут развиваться те или иные эндокринные патологии, например, диабет, ревматоидный артрит или болезни щитовидной железы — их следствием также нередко становится сухость слизистых глаза.
Глазные капли с консервантами, которые применяются при многих хронических заболеваниях глаз, например, при глаукоме, также способствуют изменению состава слёзной плёнки, вызывая развитие ССГ и оказывая токсическое влияние на глазную поверхность.
Если у вас появились симптомы сухости глаз, дискомфорт, ощущение песка в глазах, усталость или покраснение, то для правильной постановки диагноза и выбора терапии Вам необходимо обратиться к офтальмологу. Для получения более полной информации о некоторых имеющихся увлажняющих каплях, Вы можете пройти тест
«Узнай, что подходит именно тебе»
Те, кто постоянно в движении: путешественники, автолюбители
По результатам опросов, многие считают важной составляющей счастья — возможность путешествовать, увидеть мир. И это становится все доступнее для современного человека. И увеличивает вероятность возникновения синдрома «сухого глаза».
Почему «сушит глаза» за рулём и в самолёте?
Здесь все очень просто. Провоцирующими факторами для развития синдрома «сухого глаза» являются все вышеперечисленное: в случае с самолётом — это сверхинтенсивное кондиционирование воздуха, от которого сохнет не только кожа, но и глаза за счёт быстрой испаряемости слезы с глазной поверхности.
В случае с автолюбителями — это повышенная зрительная нагрузка, ассоциированная с редким морганием, и кондиционер в салоне автомобиля. А если вы вдобавок к этому работаете в офисе и/или носите контактные линзы, то риск развития синдрома «сухого глаза» многократно увеличивается.
Люди с неидеальным здоровьем
Плохое зрение — косвенная причина синдрома «сухого глаза». ССГ может быть вызван инфекционными заболеваниями глаз. А чаще всего развитие инфекционного воспаления тканей глаза бывает спровоцировано нарушением правил использования и ухода за контактными линзами — контакт линз с грязными руками (при надевании или обработке), нерегулярная замена раствора по уходу за линзами, недостаточный уход за самими линзами и за контейнерами для них.
Инфекционные заболевания, в том числе не связанные непосредственно с глазами, могут способствовать развитию инфекций глаз. Ношение линз в период, когда человек болеет ОРВИ или другими общими инфекционными заболеваниями провоцируют ССГ. Поэтому до тех пор, пока инфекция не будет окончательно излечена, от контактной коррекции зрения следует отказаться. На развитие ССГ также влияют хронические инфекционные патологии тканей глаза.
«Сухость глаз» может быть следствием эндокринных патологий (сахарный диабет, заболевания щитовидной железы), перенесённого недавно конъюнктивита, врождённых заболеваний или травм слёзных желез и слёзного канала, по которому жидкость оттекает в полость носа.
Блефарит — воспалительное заболевание век, которое пагубно сказывается на деятельности мейбомиевых желез, участвующих в выработке липидного слоя слезы, что в свою очередь влияет на повышенную испаряемость слезы и развитие ССГ.
Лечение
Лечение Синдрома «сухого глаза» в большинстве случаев медикаментозное и заключается в использовании так называемых слезозаменителей, или «заменителей слезы» («искусственной слезы») — глазных капель или других препаратов (эмульсий или гелей). Основная задача слезозаменителей — восполнить дефицит недостающей слезы и обеспечить достаточное увлажнение глаз.
В некоторых случаях (редко) для лечения требуется хирургическое вмешательство: окклюзия или пунктопластика слёзных точек.
Народные средства для устранения сухости и рези в глазах могут облегчить симптомы, но не дают устойчивого результата, кроме того, часто сопровождаются побочными эффектами и аллергическими реакциями.
Медикаментозное лечение
Выбор терапии во многом зависит от стадии ССГ, течения заболевания, индивидуальных особенностей организма пациента. Универсального препарата для лечения синдрома «сухого глаза» не существует.
Для подбора подходящего слезозаменителя необходимо посетить врача-офтальмолога, который определит выраженность жалоб, проведёт диагностику, протестирует степень выработки, испаряемости слезы, определит наличие повреждение глазной поверхности у конкретного человека, и на основе этого всего назначит необходимое лечение.
Катионорм
РУ № РЗН 2013/783 от 04.07.2013
Так например, при выраженных жалобах на сухость глаз даже с утра могут быть рекомендованы глазные капли Катионорм, без консервантов, восстанавливающие все 3 слоя слёзной плёнки, увлажняющие и защищающие глазную поверхность.
Также Катионорм подойдёт тем людям, кто носит контактные линзы длительно, людям с блефаритами или факторами риска, способствующими повреждению не только водного, но и липидного слоёв (возраст старше 50 лет, хронические заболевания глаз — глаукома, аллергический конъюнктивит, гормонзаместительная терапия, капли с консервантами).
Окутиарз®
РУ № РЗН 2015/2737 от 19.06.2015
Глазные капли с гиалуроновой кислотой сверхвысокой молекулярной массы Окутиарз® без консервантов могут подойти людям с эпизодическими жалобами на сухость глаз, возникающими ближе к вечеру, после напряжённой зрительной нагрузки; людям, кто носит контактные линзы недавно, а также тем, кто перенёс эксимерлазерную операцию (ЛАСИК, ФРК, экстракция катаракты) и испытывает дискомфорт, сухость глаз.
Офтагель®
РУ П № 12493/01 от 28.09.2011
Людям с эпизодическими жалобами на сухость, дискомфорт глаз, не имеющим возможности/желания закапывать слезозаменители чаще 1 раза в день, а также страдающим от слезотечения может подойти глазной гель Офтагель®, разрешённый к закапыванию от 1 раза в день.
В перечень назначений при синдроме «сухого глаза» в зависимости от стадии заболевания могут входить:
- гормональные и негормональные противовоспалительные средства;
- противоаллергические препараты;
- антибиотики и противовирусные препараты.
Диагностика
Диагноз синдрома «сухого глаза» устанавливается клинически, с учётом субъективных и объективных признаков заболевания. Как правило, применяются различные методики тестирования на выявление достаточности выработки слезы, оценки состояния глазной поверхности, наличие повреждений.
Профилактика
- Следите за качеством своего рациона. Необходимо, чтобы с пищей поступало достаточно жиров, необходимых для продуцирования слезы правильной структуры и состава.
- Не забывайте моргать! Сидя за компьютером, во время просмотра фильмов, особенно в 3D-кинотеатрах, и ленты в соцсетях.
- Делайте перерыв каждый час, если работаете за компьютером.
- Освойте простую гимнастику для глаз и делайте её каждый час во время работы:
Контактные линзы
Все контактные линзы можно разделить на две большие группы:
однодневные линзы и линзы плановой замены
Первые упакованы в индивидуальные блистеры и являются одноразовыми: после истечения срока ношения (он у разных линз, в зависимости от материала, из которого они сделаны, может быть разным: от нескольких часов до суток) их выбрасывают.
Линзы плановой замены более «долговечные», после снятия их обрабатывают и помещают в специальные контейнеры с очищающим раствором на ночь.
Т.о. все виды мягких контактных линз можно классифицировать следующим образом:
Нарушать режим замены линз недопустимо! Его специально рассчитывают исходя из параметров материала линзы, в первую очередь кислородопроницаемости. Роговица лишена кровеносных сосудов и получает кислород из воздуха внешней среды. Если линза не пропускает достаточное количество кислорода, со временем может развиться гипоксия роговицы, которая может стать источником серьёзных осложнений. Именно поэтому нельзя нарушать режим замены линз, указанный в инструкции.
Синдром «сухого глаза» при ношении контактных линз
Частый спутник контактной коррекции зрения — синдром «сухого глаза» (ССГ). Обусловлен он самой сутью контактной коррекции зрения — тем, что линза непосредственно контактирует с роговицей глаза. При этом слёзная плёнка как-бы «разрубается» на две части — надлинзовую и подлинзовую.
Надлинзовая часть слёзной плёнки быстрее испаряется. Слезы, оказавшейся под линзой, также недостаточно, чтобы обеспечить питание и увлажнение роговицы. Кроме того, со временем состав слезы также может менятся, что также неблагоприятно влияет на качество увлажнения глазной поверхности.
Результатом становится ощущение дискомфорта, попавшего в глаза «песка», жжение и покраснение глаз. Безусловно, организм «старается» скомпенсировать дефицит слезы, но не всегда удачно, поэтому ССГ считается одним из частых заболеваний, сопровождающих контактную коррекцию зрения.
Если у вас появились симптомы «сухости глаз», дискомфорт, ощущение песка в глазах, усталость глаз или покраснение, то для правильной постановки диагноза и выбора терапии вам необходимо обратиться к офтальмологу.
Для получения более полной информации об некоторых имеющихся увлажняющих каплях, вы можете пройти тест «Сухость глаз?
Пройдите тест и узнайте, что могло бы подойти именно вам»*.
Терпеть дискомфорт не нужно, более того, это чревато осложнениями. Если контактная коррекция зрения спровоцировала возникновение ССГ, нужно в обязательном порядке обратиться к офтальмологу, который назначит соответствующее лечение, включающее увлажняющие капли для глаз для устранения/облегчания сухости и дискомфорта глаз.
*Данный тест несёт исключительно информационный характер и не должен использоваться для самостоятельной постановки диагноза и выбора лечения.
Для постановки диагноза и выбора соответствующей терапии необходимо обратиться к офтальмологу
Содержание
- Синдром сухого глаза: что это такое
- Как происходит развитие синдрома сухого глаза
- Классификация и стадии развития синдрома сухого глаза
- Степени синдрома сухого глаза
- Последствия и осложнения
- Причины возникновения
- Диагностика
- Оценка осмолярной слезной жидкости
- Биомикроскопия роговицы, конъюнктивы и век
- Тиаскопия
- Как лечить синдром сухого глаза
- Лекарственные средства
- Хирургическое вмешательство
- Лечение народными средствами
- Профилактика
- Видео о болезни
Синдром сухого глаза (ССГ, ксерофтальмия) — это воспалительное заболевание, которое вызывается патологиями в работе слезных желез. Чтобы вылечить синдром сухого глаза, необходимо применить комплекс терапевтических средств.
В клинике Элит Плюс предлагаются современные методы лечения, терапия с помощью последних достижений ортокератологии и зарубежных медикаментов. Клиника находится в Москве, принимает взрослых пациентов и детей.
Синдром сухого глаза: что это такое

Синдром сухого глаза в справочнике МКБ находится под номером Н-04.1. Слезы необходимы человеческому глазу для нормальной работы. Почти половина офтальмологических проблем в мире связана именно с синдромом сухого глаза. Болезнь становится частым спутником офисных работников, людей старше 40 лет. С развитием цифровых технологий и распространением смартфонов, компьютеров, ксерофтальмией начинают страдать люди все более молодого возраста.
Согласно общей статистике, болезнь диагностируется почти у 18% людей. Постепенно количество заболевших увеличивается.
Заболевание синдрома сухого глаза проявляется из-за негативного влияния:
- Планшетов, компьютеров, смартфонов, телевизоров;
- Контактных линз из мягких материалов;
- Кондиционеров и сухого воздуха;
- Медицинских препаратов с мочегонным, снотворным, противоаллергенным действием, а также противозачаточных и антидепрессантов.
Ксерофтальмия развивается постепенно. На начальных этапах заболевания ухудшается качество слез из-за изменения в химическом составе. В будущем возникают проблемы с работой желез и слезоотведения.
Как происходит развитие синдрома сухого глаза

- Наружный слой липидный. Он необходим для защиты глазного яблока от обезвоживания, потери тепла поверхности роговицы и конъюнктивы. Нарушение липидного состава ведет к высушиванию белка глаза, изменению температуры.
- Внутренний слой состоит из жидкости. Ее синтезируют слезные железы (главные, добавочные). Водянистый слой постоянно обновляется и является основой слезной пленки. Он обеспечивает основные защитные и метаболические функции защитного слоя белка глаза.
Если снижается синтез желез или меняется химический состав пленки, естественные процессы увлажнения и теплообмена нарушаются. Это и приводит к развитию заболевания. Водянистый слой перестает правильно выполнять свои функции. Также нарушения могут быть вызваны проблемами в синтезе слез, проблемами с липидами и муцинами, увеличением скорости испарения пленки и т.д.
У развития ксерофтальмии могут быть разные причины. Сбой в одной из систем вырабатывания слез, изменение химического состава пленки и т.д. Чтобы избавиться от синдрома сухого глаза, необходимо выявить и устранить первопричину. Также в лечение входит облегчение симптомов.
Классификация и стадии развития синдрома сухого глаза

- Синдромальный. Возникает при нарушении секреции слезных желез и работы бокаловидных клеток конъюнктивы. Синдромальный тип появляется при эндокринных заболеваниях и изменениях, коллагенозах, климактерическом и синдроме Стивенса-Джонсона.
- Симптоматический. Проявляется из-за анатомических особенностей строения глаза и желез, после приема некоторых видов лекарств, воспалительных процессов на роговице и конъюнктиве.
- Артифициальный. Нарушения этого типа вызваны внешними факторами и окружающей средой. К таким факторам относятся загрязненный воздух, ультрафиолет. Также артифициальный проявляется из-за неправильно подобранной косметики, контактных линз и т.д.
Ксерофтальмию диагностирует врач -офтальмолог. По первопричинам также определяется, как придется вылечивать заболевание.
Степени синдрома сухого глаза
Выделяют 3 степени прогрессирования синдрома сухости глаз:
- Легкая степень. Непосредственно сухость еще не проявляется, возникает повышенная слезоточивость, имеющая компенсаторную природу.
- Средняя степень.Проявляются яркие признаки недостатка жидкости в пленке. Глазные яблоки краснеют, появляется слизистое отделяемое в конъюнктивальной полости.
- Тяжелая степень. Слезные железы функционируют заметно хуже нормы, пациент постоянно ощущает сухость в глазах.
Обычно синдром проявляется сильным покраснением, ощущением зуда и жжения, «песка» в глазах. Многие люди списывают эти симптомы на усталость. На самом деле, лучше обратиться к офтальмологу при появлении первого дискомфорта. Запущенный синдром сухого глаза сложнее и дольше лечить.
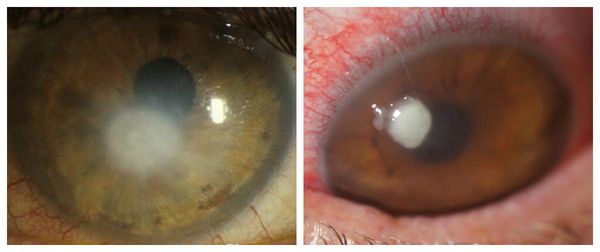
Последствия и осложнения

- Острые боли;
- Отечность;
- Образование язв;
- Светобоязнь;
- Спазмы;
- Слизистые, гнойные выделения;
- Образование мутных пятен на роговице.
Если пациент не обращается за медицинской помощью и затягивает заболевание до перфорации роговицы, лечение может быть радикальным. Понадобится пересадка тканей роговицы.
Один из распространенных симптомов на последних стадиях — временное ухудшение зрения. При моргании четкость зрения восстанавливается.
Причины возникновения

- Возрастная группа риска. Люди после 40 чаще подвержены развитию болезни.
- Прием лекарственных препаратов. Гормональные, мочегонные антигистаминные, противозачаточные средства могут вызывать подобные побочные эффекты.
- Женский пол. Из-за гормональных перепадов в периоды менструаций, беременностей, климакса женщины чаще страдают от заболевания.
- Сопутствующие заболевания. Болезнь может развиваться при ревматоидных артритах, диабетах, гормональных болезнях, нарушениях в работе щитовидной железы.
- Мягкие контактные линзы.Частое ношение линз нарушает структуру слезной пленки. Особенно, если линзы неправильно подобраны, редко заменяются и очищаются.
- Сидение за мониторами. Телефоны, компьютеры провоцируют нарушения органов зрения. Проблема в увлеченности человека процессом просмотра информации на экране. Пользователь редко моргает, из-за чего глаза быстрее устают, работа слезных желез постепенно нарушается.
- Хирургические вмешательства. Часто появляется после лазерной коррекции зрения или операции.
Незначительное влияние также оказывают климатические условия, наследственность, неправильное питание и дефицит витаминов. Офтальмолог обязательно порекомендует тщательнее следить за питанием, режимом сна и снижением негативного влияния окружающей среды.
Диагностика

Оценка осмолярной слезной жидкости
У пациента берется проба слезной жидкости, по которой определяется состав и качество глазной пленки. Для забора анализа используется специальный прибор. Процедура безболезненная, длится не больше 30 секунд.
Биомикроскопия роговицы, конъюнктивы и век
Исследование проводится при помощи визуального осмотра. Врач изучает мягкие ткани на предмет патологий, скопления гнойных и слизистых выделений.
Тиаскопия
Применяется для исследования липидного слоя пленки. Тиаскопию делают с помощью специального прибора. Он помогает выявить толщину и состав внешнего слоя пленки, определить, есть ли нарушения. Тиаскопия позволяет выявить болезнь даже на ранней стадии, когда классические симптомы не проявились.
Как лечить синдром сухого глаза
Лечение начинают со сбора анамнеза и выявления причины развития синдрома сухого глаза. Избавляться от ССГ необходимо комплексным подходом. Так, если синдром вызван внешними факторами, врач порекомендует исключить их. Помимо снижения рисков ухудшения состояния пациента, применяются медикаменты и хирургические вмешательства.
Лекарственные средства
В большинстве случаев используются капли, которые нужно наносить на поверхность глазного яблока. Дополнительно применяются мази, если пострадали ткани век.
|
Тип лекарства |
Воздействие |
Препараты |
|
Капли общего действия |
Снимают раздражение и воспаление. Сужают сосуды глазного яблока, благодаря чему белки перестают иметь красный оттенок. Нормализуют выработку глазной жидкости, восстанавливают химический состав и толщину защитной слезной пленки. |
Seeway Comfort |
|
Капли с гиалуроновой кислотой |
Одновременно убирают дискомфортные ощущения и восстанавливают работу слезных желез. Плюс капель — сохранение остроты зрения и устранение симптомов. |
Окуртиаз, Хилозар-Комод, Артелак Всплеск |
|
Капли с гипромеллозой |
Восстанавливают слезоотделение, снижают раздражение и воспаление. Применяются в качестве самостоятельного средства, при реабилитации после операций и т.д. |
Гипромеллоза-П, Искусственные слезы |
|
Средства с карбомером |
Делают состав глазной жидкости более вязким, но ухудшают остроту зрения на период терапии. Могут вызывать чувство жжения, зуда. |
Видисик, Офтагель |
|
Средства с циклоспорином |
Нормализуют состояние глаз, облегчают симптомы, сужают сосуды. |
Restasis |
|
Капли с повидоном |
Подходят пациентам, которые много работают за монитором. Снимают раздражающие эффекты, если постоянно нужно напрягать глаза. |
Вид-Комод |
|
Мази с тетрациклином, эритромицином |
Нужны для увлажнения и дезинфекции век, глаз. Помогают бороться с инфекциями и воспалениями. |
Тетрациклиновая мазь 1% |
|
Вне классификации |
Капли и мази со смешанным составом. Оказывают комплексное действие, помогают снизить неприятные ощущения, покраснения. В зависимости от состава, восстанавливают деятельность слезных желез |
Визин, Катионорм, Систейн |
Препараты для глаз используются на ранних стадиях и облегчения симптомов. В запущенных случаях капли не помогут, необходимо хирургическое вмешательство.
Хирургическое вмешательство
При ксерофтальмии 3-й степени медикаменты мало помогают. Пациенту назначают пересадку слезных каналов или обтурацию выводящих путей. Рекомендуется заранее обращаться к врачу заранее, до перехода заболевания на последние стадии.
Лечение народными средствами
Народные средства — устаревший вариант помощи при заболеваниях с низкой эффективностью. Врачи офтальмологи клиники ЭлитПлюс категорически не советуют самолечение и использование сомнительных средств без рекомендаций специалиста.
Профилактика
Оплата качественного лечения и препаратов обходятся дорого для бюджета и здоровья. Профилактика поможет снизить риск развития заболевания:
- Чаще моргать при работе с компьютером и смартфоном;
- Умываться теплой водой без агрессивной химии;
- Повышать влажность окружающей среды;
- Защищать глаза очками от солнца и ветра;
- Пить не менее 2 л воды в день;
- Не курить.
При проявлении первых симптомов синдрома сухого глаза обратитесь к врачу. Лечение ранних стадий проходит проще и обойдется дешевле.
Видео о болезни
Часто задаваемые вопросы
❓ Почему возникает синдром сухого глаза
✅ Заболевание проявляется из-за комплекса факторов, включая наследственность и внешнюю среду.
❓ Код МКБ 10 болезни глазного аппарата
✅ Синдром зарегистрирован под номером Н-04.1.
❓ Что делать при синдроме сухого глаза
✅ Снизить нагрузку на глаза, записаться на прием к офтальмологу.
❓ Лечится ли синдром сухого глаза
✅ Да. В зависимости от стадии и этиологии болезни, применяются лекарственные препараты и хирургические операции.
❓ Может ли синдром «сухого глаза» пройти самостоятельно, без лечения?
✅ Нет. Болезнь будет постепенно прогрессировать.
❓ Кто находится в группе риска
✅ Офисные работники, люди пожилого возраста, с гормональными заболеваниями, женщины после нескольких беременностей, в климактерическом состоянии.
Источник: https://elitplus-clinic.ru/stati/sindrom-suxogo-glaza.html
Дата публикации 11 ноября 2019Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Синдром сухого глаза (сухой кератоконъюнктивит) — это воспалительное состояние глаза, при котором слёзная плёнка изменяется по своему химическому и количественному составу. Проявляется комплексом симптомов, таких как жжение, чувство рези и инородного тела в глазу.
По данным различных авторов, сухость глаза встречается примерно у 15-17 % взрослых, проживающих в развитых странах. Этот показатель каждый год увеличивается. За последние 30 лет синдром сухого глаза стал встречаться в 4,5 раза чаще [1].
Одна из причин такого увеличения распространённости синдрома связана с развитием рефракционных хирургических вмешательств — лазерного кератомилёза, фоторефракционной кератэктомии, передней радиальной кератотомии и других. Во время этих операций нарушается иннервация роговицы.
На рост данной патологии также оказывают влияние:
- повсеместное использование смартфонов, планшетов, компьютеров, другого офисного оборудования, а также кондиционеров, так как они высушивают воздух;
- ношение мягких контактных линз;
- регулярный приём лекарств — мочегонных, противоаллергических препаратов, антидепрессантов, средств для снижения холестерина, бета-блокаторов, противозачаточных таблеток [1].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы синдрома сухого глаза
Часто встречаемые симптомы [11]:
- раздражение (покраснение) глаз;
- ощущение инородного тела в глазах;
- чувство жжения;
- слизистое отделяемое в виде нитей;
- периодические «затуманивание».
Реже наблюдается зуд в глазу, светобоязнь, утомление или чувство тяжести в глазах. При этом чувства стянутости и давления за глазами не возникают.
Как правило, все перечисленные симптомы проявляются на обоих глазах, но иногда они возникают только в одном глазном яблоке.
Любопытно, что пациенты с синдромом сухого глаза редко жалуются на сухость глаз, хотя иногда они отмечают нехватку эмоциональных слёз или отсутствие слезотечения в ответ на раздражитель, например, лук. В некоторых случаях пациентов беспокоит слезотечение, особенно на улице, так как там много раздражающих факторов — яркое солнце, ветер, холод. От возникающего слезотечения они испытывают дискомфорт.
Признаки сухого кератоконъюнктивита часто усиливаются из-за воздействия внешних факторов, связанных с повышенным испарением слезы от ветра, кондиционера, отопления или при длительном чтении, так как человек начинает реже моргать. При закрытых веках симптомы уменьшаются [5].
Патогенез синдрома сухого глаза
Патогенез сухого кератоконъюнктивита связан с нарушением стабильности слёзной плёнки. Она покрывает переднюю поверхность глаза. В норме её толщина составляет около 10 мкм. При развитии синдрома она становится тоньше.
Распределение слёзной плёнки поверхности глаза происходит благодаря рефлекторному морганию. Для её эффективного распределения должны сочетаться несколько факторов:
- нормальный моргательный рефлекс;
- контакт век и глазной поверхности;
- нормальный эпителий (внешний слой) роговицы.
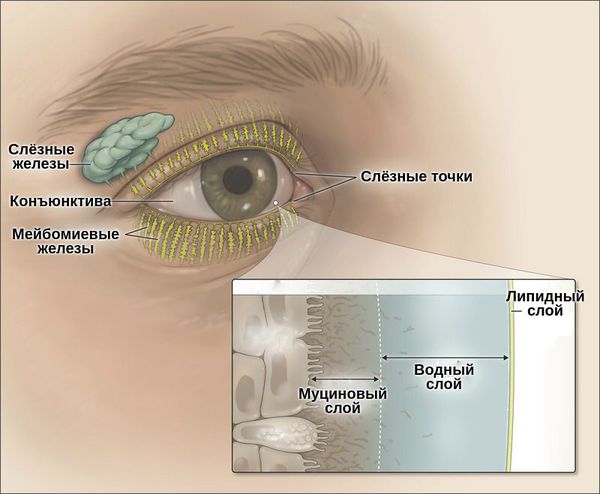
Слёзная плёнка неоднородна. Она имеет три слоя:
- первый (внешний) слой — липидный — вырабатывается мейбомиевыми железами;
- второй слой — водный — вырабатывается слёзными железами;
- третий слой — муциновый — вырабатывается бокаловидными клетками роговицы.
Липидный слой — самый тонкий. Его основная задача — задерживать испарения водного слоя и поддерживать слёзную плёнку. При его нехватке увеличивается испаряемость слезы, что приводит к «сухому глазу».
Водный слой является основой слёзной плёнки. Он состоит из воды, электролитов и белков. За счёт непрерывного обновления он выполняет своё предназначение — доставляет кислород к эпителию роговицы, защищает от бактерий, вымывает инородные тела, обеспечивает гладкость и ровность оптической поверхности.
Муциновый слой состоит из муцинов, которые помогают слёзной плёнке удерживаться на роговице. Он увлажняет и смазывает роговичный эпителий. Его дефицит может быть вызван как нехваткой водного слоя, так и высокой испаряемостью слёзной жидкости. Другой причиной нарушения муцинового слоя может стать повреждение бокаловидных клеток, которые его продуцируют. Это происходит при рубцующемся конъюнктивите, нехватке витамина А, химических ожогах, токсическом воздействии медикаментов [3].
Исходя из особенностей строения слёзной плёнки, патогенез сухого кератоконъюнктивита затрагивает несколько звеньев образования и функционирования слёзной плёнки [1]:
- выработка слезы, муцинов и липидов;
- скорость испарения слёзной плёнки;
- образование слёзной плёнки на поверхности эпителия роговицы.
Классификация и стадии развития синдрома сухого глаза
Единой классификации данного синдрома пока нет, но существует несколько авторских классификаций. Вот некоторые из них.
Национальный глазной институт Америки выделяет две основные категории синдрома:
- Снижение выработки слезы:
- синдром Шегрена — нарушение работы слюнных и слёзных желёз, которое приводит к развитию синдрома сухого глаза;
- снижение выработки слезы, не связанное с синдромом Шегрена.
- Увеличение испарения слезы:
- воспалительное заболевание мейбомиевой железы;
- атрофия мейбомиевых желёз.
Доктор B. Dohlman классифицирует синдром в зависимости от причин снижения слезопродукции слёзным железами:
- Дефицит слезопродукции — обычно связан со скоплением лимфоцитов в ткани слёзной железы:
- синдром Шегрена;
- коллагеноз (синдром Райли — Дея) — редкое наследственное заболевание, которое поражает периферическую нервную систему.
- Дефицит муцина:
- синдром Стивенса Джонсона — тяжёлая системная аллергия, которая снижает защитные свойства муцина;
- глазной пемфигоид — хроническое заболевание глаз аутоиммунного генеза, приводит к недостатку муцина;
- авитаминоз витамина А, который входит в состав муцина.
- Изменённая поверхность роговицы — наблюдается при трахоме (хроническом конъюнктивите, вызванном хламидиями), простом герпесе, роговичных дистрофиях. Повреждённые места уязвимы для инфекций и появления язв.
- Недостаточность увлажнения. Связана с нейропаралитическим кератитом — воспалительно-дистрофическим изменением роговицы на фоне поражения тройничного нерва. Проявляется снижением или отсутствием чувствительности роговицы, невралгическими болями, помутнением и язвой роговицы.
Азиатское общества сухих глаз (ADES) также классифицирует синдром по причинам его возникновения [2]:
- дефицит воды;
- снижение смачиваемости;
- увеличение испарения.
По клиническим проявлениям — жжению, зуду, рези, ощущению тяжести и инородного тела в глазах, слезотечению, светобоязни, уменьшению симптомов после закрытия глаз — синдром сухого глаза бывает:
- слабым — 1-2 симптома;
- умеренным — 3-5 симптомов;
- тяжёлым — более 5 симптомов.
Осложнения синдрома сухого глаза
В зависимости от стадии синдрома у человека может временно ухудшаться зрение, которое восстанавливается при моргании.
Сухость глаза повышает вероятность возникновения бактериального кератита и частого изъязвления, которые могут стать причиной появления перфорации роговицы [5]. Клинически бактериальный кератит проявляется:
- острой болью в глазу;
- отёком;
- корнеальным синдромом — светобоязнью, слезотечением, непроизвольным «зажмуриванием»;
- выраженной воспалительной инъекцией глазного яблока;
- слизисто-гнойными выделениями;
- помутнениями роговицы;
- поверхностными или глубокими изъязвлениями роговицы.
Перфорация роговицы опасна серьёзным снижением зрения, которое может потребовать пересадку роговицы.
Диагностика синдрома сухого глаза
При проведении биомикроскопии врач-офтальмолог может разглядеть признаки нарушения слёзной плёнки и роговицы.
Нарушения слёзной плёнки:
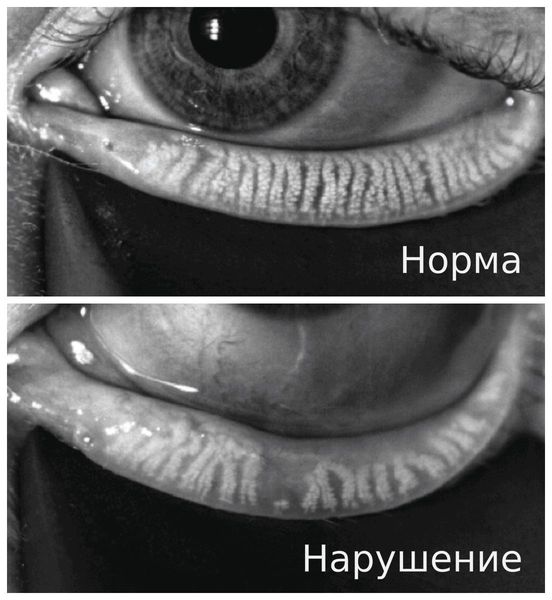
- Появление нитей муцина — признак раннего сухого кератоконъюнктивита. В здоровом глазу после разрыва слёзной плёнки муциновый и липидный слои смешиваются и быстро смываются. При синдроме сухого глаза муцин также смешивается с липидным слоем, но не вымывается, а скапливается в слёзной плёнке и смещается при мигании.
- Уменьшение слёзного мениска — объёма водного слоя слёзной плёнки. В норме он представляет собой выпуклую полосу с правильным верхним краем. При сухом кератоконъюнктивите слёзный мениск становится вогнутым, неравномерным, тонким, а иногда вовсе исчезает.
- Отделяемое в виде пены — возникает в слёзной плёнке или по краю века при нарушении работы мейбомиевых желёз.
Нарушения роговицы:
- Точечная эрозия роговицы — возникает в нижней половине роговицы.
- Появление роговичных нитей. Они состоят из небольших комочков слизи в форме запятой. Одни концы нитей прикрепляются к поверхности роговицы, другие свободно двигаются при мигании.
- Наличие нитчатых инфильтратов — полупрозрачные бело-серые немного выпуклые образования. Как правило, их обнаруживают одновременно с нитями слизи во время окрашивания бенгальским розовым красителем [5].
Для подтверждения и постановки диагноза сухости глаз также проводят различные тесты. Чем выраженнее синдром, тем они надёжнее. Во время тестов измеряют следующие параметры [3]:
- стабильность слёзной плёнки и время её разрыва;
- выработка слезы — тест ширмера, осмолярность слезы;
- заболевание глазной поверхности — окрашивание поверхности глаза.
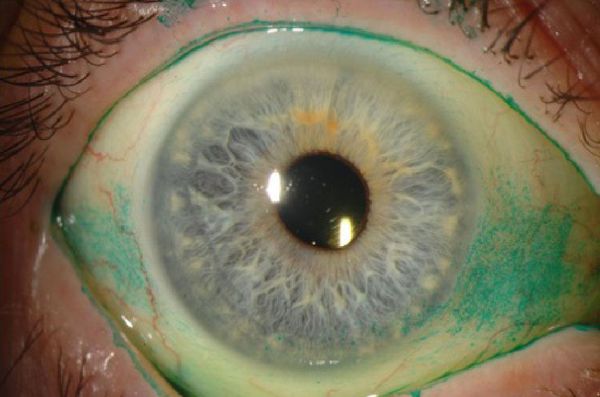
Тест на время разрыва слёзной плёнки
Время разрыва слёзной пленки — показатель её стабильности. Его измеряют следующим образом:
- в нижний свод конъюнктивы закапывают флуоресцеин;
- просят пациента мигнуть несколько раз, а затем не моргать;
- через щелевую лампу с кобальтовым синим фильтром исследуют срез слёзной плёнки.
Через некоторое время в окрашенной плёнке возникают чёрные линии или пятна, которые указывают на появление сухих участков. Важно зафиксировать время между последним миганием и появлением первых сухих участков. Если данный промежуток длится менее 10 секунд, то это отклонение от нормы.
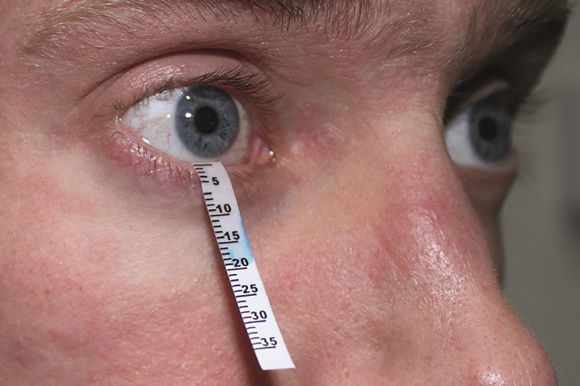
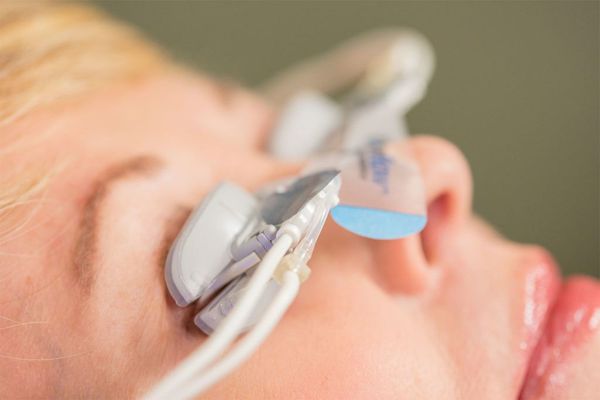
Тест Ширмера
Данный тест проводят для оценки слезопродукции. С его помощью измеряют увлажнённую часть специальными бумажными фильтрами. Тест проводят следующим образом:
- осторожно убирают имеющуюся слезу;
- согнутый бумажный фильтр помещают в полость конъюнктивы, не касаясь роговицы;
- просят пациента не закрывать глаз и моргать как обычно;
- через пять минут фильтры убирают и оценивают уровень увлажнения: 6-10 мм — это норма, диапазон менее 6 мм указывает на снижение выработки слезы.
Тест с окрашиванием глазной поверхности
Специальные красители используют для окрашивания нежизнеспособных клеток муцина. Бенгальский розовый краситель прокрашивает изменённую поверхность роговицы в виде двух треугольников. Роговичные нити и инфильтраты также окрашиваются, но ещё интенсивнее. Минусом бенгальского розового в том, что он может вызвать гиперемию (покраснение) глаз, особенно при выраженном синдроме [5]. Тест с лиссаминовым зелёным вызывает меньше раздражения.
Другие способы диагностики
Помимо основных перечисленных методов диагностики иногда используют следующие тесты [3]:
- осмолярность слёзной плёнки;
- измерение состава слезы;
- слёзная менискометрия;
- импрессионная цитология;
- тест на лактоферрин;
- тест красной нити фенола;
- клиренс-флюоресцииновый тест.
Также применяется мейбография — бесконтактная визуальная оценка структуры мейбомиевых желёз. Она проводится независимо от возраста и пола пациента [9]. Данный метод диагностики используется редко, так как он достаточно новый и не везде есть нужное оборудование.
Лечение синдрома сухого глаза
Главная задача при лечении «сухого глаза» — уменьшить неприятные ощущения, сохранить оптическую поверхность роговицы и не допустить повреждения её структур. Одновременно можно применять сразу несколько способов лечения [5].
Сохранение вырабатываемой слезы:
- Уменьшение комнатной температуры — позволяет минимизировать испарения слёзной плёнки.
- В помещении можно использовать увлажнители воздуха, но чаще всего это не даёт результатов. Аппарат не способен значительно увеличить относительную влажность воздуха. Местно повысить влажность можно при помощи специальных очков. У них есть съёмная прокладка, которая защищает глаза от ветра и других раздражающих факторов.
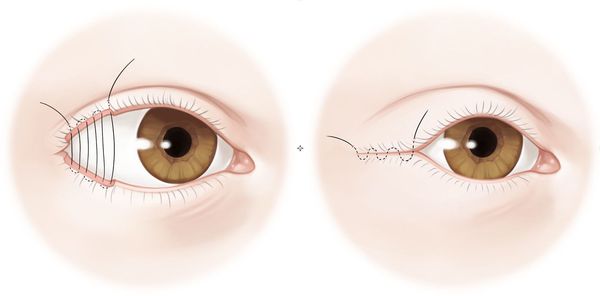
- Частичная боковая тарзорафия — операция, которая заключается в полном или частичном ушивании краёв век. Она уменьшает расстояние между веками глаза, чем может благотворно повлиять на состояние пациента.
Заместители слезы:
- Капли используются довольно часто. Их главный недостаток — короткий период действия и развитие чувствительности к консерванту.
- Гели состоят из карбомеров — заместителей слезы. Их приходится наносить не так часто, как капли, поэтому использование гелей предпочтительней.
- Также используют мази, которые содержат вазелин и минеральные липиды.
- Спреи для век обычно содержат средство на основе липосома. Они позволяют уменьшить испарение и стабилизировать слёзную плёнку.
Муколитические препараты
Ацетилцистеин 5 % в форме капель можно использовать для лечения пациентов с нитчатым кератитом и инфильтратами. Капли применяют четыре раза в день. Они могут вызвать покраснение после закапывания.
Уменьшение оттока слезы
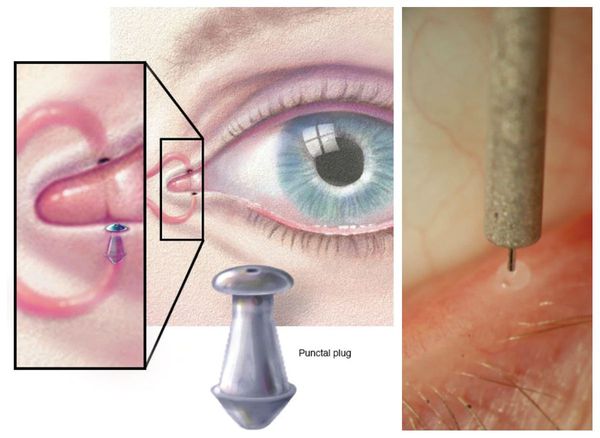
Окклюзия (закупорка) слёзной точки сохраняет отток слезы и продлевает эффект воздействия искусственных слёз. Это процедура показана пациентам с выраженным синдромом, особенно из-за токсичности консервантов.
Временная закупорка слёзной точки происходит при помещении коллагеновой заглушки в слёзные канальцы. Самая важная задача временной окклюзии — убедиться в том, что после неё не возникнет обильное слезотечение. Для временной окклюзии на несколько месяцев используются силиконовые заглушки. Постоянная окклюзия проводится пациентам с выраженным сухим кератоконъюнктивитом.
Другие варианты лечения:
- Местное использование циклоспорина 0,05 % или 0,1 % — безопасный, хорошо переносимый и эффективный препарат. Он позволяет уменьшить воспаление слёзной плёнки на уровне клеток.
- Системный приём холинергических препаратов типа пилокарпина — весьма эффективен в лечении ксеростомии — сухости во рту. У 40 % пациентов с сухим кератоконъюнктивитом наблюдается положительный эффект.
Лечение мейбомиевых желёз
Нарушение работы данных желёз является основной причиной появления синдрома сухого глаза. Существует множество вариантов его лечения. Консервативные меры включают тёплые компрессы и гигиену век — наложение тёплых ватных дисков на пять минут, использование специальных гелей для век. Потенциальные медицинские методы лечения включают в себя антибиотики, нестероидные и стероидные противовоспалительные средства, добавки незаменимых жирных кислот, гормональную терапию и контроль инвазии демодекса — распространения клеща Demodex. Процедуры включают внутрипротоковое исследование мейбомиевых желёз, использование электронных нагревательных приборов, интенсивную импульсную световую терапию и интраназальную нейростимуляцию — электростимуляция нервных окончаний увеличивают производство слезы [7].
Прогноз. Профилактика
Причинные процессы, вызывающие сухость глаза, как правило, необратимы, поэтому лечение строится вокруг контроля симптомов и предотвращения повреждения поверхности.
Пациенту необходимо пересмотреть свой образа жизни:
- не носить контактные линзы дольше, чем рекомендует производитель;
- прекратить использование препаратов с потенциально токсическим воздействием (капли с консервантами);
- следить, чтобы уровень влажности в помещении был достаточным;
- чаще моргать во время чтения, просмотра телевизора или работы за компьютером;
- располагать экран так, чтобы он был ниже уровня глаз.
Интересно, что при ношении гарнитуры виртуальной реальности толщина липидного слоя и стабильность слёзной плёнки становится лучше, чем при использовании обычного настольного компьютера [8].
Выраженная сухость глаза у курильщиков электронных сигарет и вейперов указывают на потенциальный вред паров электронных сигарет и вейпов по отношению к глазам. Они ухудшают качество слёзной плёнки, из-за чего синдром сухого глаза становится умеренным или тяжёлым. Помимо пара на слёзную плёнку воздействуют опасные побочные продукты вейпа [4].
На качество слёз также влияет индекс массы тела. Как показало недавнее исследование, качество слезы у людей с высоким индексом массы тела было ниже, чем у людей с нормальным весом [10]. Поэтому правильно питание может снизить риск развития нарушений обмена веществ в организме, а следовательно и синдрома сухого глаза.
Хирургическое вмешательство является наиболее эффективным средством для повышения остроты зрения при катаракте. И хотя современные способы лечения катаракты безопасны и эффективны, после операции может развиться несколько осложнений, таких как кистозный макулярный отёк, а также сухость глаза. Причины послеоперационного «сухого глаза» пока не установлены. Поэтому если пациент планирует лазерную рефракционную операцию, то врач должен предупредить его, что эта процедура может привести к синдрому сухого глаза или усугубить его [3].
Препаратов, предназначенных для профилактики послеоперационного сухого глаза, пока не разработано. И хотя использование нестероидных противовоспалительных средств эффективно снижает частоту и степень послеоперационного кистозного макулярного отёка, они могут вызывать побочные эффекты, включая аномалии поверхности и сухость глаз. В связи с этим послеоперационные лекарства должны тщательно отбираться, чтобы улучшить результаты лечения и не допустить развитие сухого кератоконъюнктивита [6].
Сухость глаз — часто встречающееся в наше техногенное время состояние. Мы так привыкли к ощущению усталости, сухости, покраснению глазных яблок, что даже не обращаем на это внимание. А между тем это симптомы сухого кератоконъюктивита, который еще называют «синдромом сухого глаза»1. Причинами этого заболевания может быть недостаточная выработка слезы или повышенная ее испаряемость.
Пониженное образование слезы чаще встречается у людей старше 60 лет и связано с возрастными изменениями, при которых снижается эффективность работы слезных желез. «Виновниками» этой проблемы могут быть различные офтальмологические заболевания1 и травмы глаза.
Повышенная испаряемость слезы наиболее часто связана с низкой частотой моргания. При моргании глаз дополнительно омывается слезой, необходимой для его увлажнения. Частота моргания снижается при продолжительном напряжении глаз. Такое состояние возникает, например, при длительном чтении, работой за компьютером, просмотре телевизора или вождении автомобиля2.
Проявления синдрома «сухого глаза» всем хорошо знакомы:
- боль в глазах и их покраснение, ощущение давления;
- чувство «песка» в глазах;
- зуд, царапание, ощущение стянутости;
- усиленное слезотечение и ощущение чужеродного тела в глазу;
- снижение остроты зрения;
- повышенная чувствительность к яркому свету2.
Симптомы часто усиливаются при сильном ветре, в сухих и пыльных помещениях. Перечисленные проявления могут появляться при длительном ношении контактных линз.
У большинства людей данные симптомы обычно бесследно проходят при применении специальных увлажняющих капель. Их выбор в аптечной сети достаточно разнообразен.
Список топ-9 недорогих капель при сухости глаз для взрослых по версии КП
Предлагаем вам обзор недорогих капель при сухости глаз. Эти капли помогают справиться с синдромом «сухого глаза» легкой и средней степени:
• тем, кто много времени проводит за компьютером;
• новичкам, которым трудно привыкнуть к контактным линзам;
• женщинам, принимающим гормональные препараты.
Но следует отметить, что перед покупкой капель нужно обязательно проконсультироваться с офтальмологом.
Артелак Всплеск
Увлажняющий офтальмологический раствор Артелак Всплеск содержит в составе гиалуроновую кислоту (в концентрации 0,24%), которая является природным полимером, входящим в состав естественной слезной пленки.
Гиалуроновая кислота притягивает влагу, поддерживает и восстанавливает водный слой в слезной пленке, защищая глаза от высыхания и способствуя заживлению поврежденных участков роговицы. Благодаря этому Артелак Всплеск помогает снимать ощущение усталости, сухости, жжения и покраснения, характерные для синдрома «сухого глаза».
Благодаря системе фильтров и серебряной пружине в составе дозатора увлажняющий офтальмологический раствор Артелак Всплеск не содержат в составе консервантов. Среди противопоказаний – только повышенная чувствительность к компонентам препарата.
подходит для лечения ССГ легкой и средней степени; снимает ощущение сухости, жжения и покраснения; содержит в составе гиалуроновую кислоту – естественный полимер, входящий в состав слезной пленки; не содержит консервантов.
не подходит людям с гиперчувствительностью к компонентам препарата.
Медицинское изделие Раствор увлажняющий офтальмологический Артелак Всплеск, варианты исполнения: Артелак Всплеск — 10 мл. Рег. уд. №РЗН 2013/1204 от 19.02.2021.
Реклама. ООО «Бауш Хелс». Erid id: LjN8JttrT
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПРОКОНСУЛЬТИРУЙТЕСЬ СО СПЕЦИАЛИСТОМ
Артелак Всплеск
Увлажняющий раствор для глаз
В состав Артелак Всплеск входит гиалуроновая кислота, которая является компонентом естественной слезной пленки. Благодаря этому Артелак Всплеск помогает бороться с ощущениями сухости и жжения
Дефислез
Дефислез — недорогое средство при сухости глаз. В состав капель входит гипромеллоза — полимерное вещество, придающее раствору вязкость. Оно обеспечивает создание на поверхности глаза защитной пленки, препятствующей преждевременному высыханию слизистой.
Дефислез обладает не только увлажняющим, но и защитным свойством для роговицы глаза, поскольку воспроизводит естественные показатели слезной пленки.
недорогой препарат, помогает смягчать и увлажнять роговицу глаза.
высокая вязкость раствора может вызывать чувство склеивания век.
Искусственная слеза
Еще один препарат с гипромеллозой, который помогает снимать раздражение глаз, вызванное пылью, дымом, другими глазными препаратами.
Капли помогают восстанавливать естественную слезную пленку, улучшать действие других офтальмологических лекарств. Искусственная слеза может снимать напряжение глаз при длительной работе за компьютером или долгом вождении автомобиля.
борется с сухостью роговицы, доступная цена.
создает эффект склеивания век, управление автомобилем возможно через 15-20 минут после закапывания
Синдром «сухого глаза» часто сопровождает женщин в период менопаузы. Дело в том, что при климаксе сокращается работа мейбомиевых желез век и снижается выработка липидного компонента, из-за чего и возникает ощущение сухости глаз. Здесь на выручку приходят увлажняющие капли.
Артелак Ночной
А вы знали, что состав слезы далеко не так прост, как кажется? Слезная жидкость состоит из 3 слоев, которые обеспечивают поверхность глаза питательными веществами, формируют защитный смазывающий барьер между веком и роговицей и отвечают за четкое зрение.
Увлажняющий офтальмологический раствор Артелак Ночной содержит в составе три важных компонента, каждый из которых направлен на комплексное поддержание и восстановление всех слоев естественной слезной пленки.
Так, триглицериды обладают защитным эффектом, уменьшая испарение защитного липидного слоя. Гиалуроновая кислота и глицерин поддерживают и восстанавливают водный слой слезной пленки. А карбомер, связывая молекулы воды, восстанавливает муциновый слой и увлажняет поверхность глаза.
Увлажняющий офтальмологический раствор Артелак Ночной подходит для снятия сухости и раздражения глаз при средней и тяжелой степени синдрома «сухого глаза», в том числе для женщин в менопаузе.
Артелак Ночной не содержит в составе консервантов.
подходит для лечения ССГ средней и тяжелой степени; снимает ощущение сухости, жжения и покраснения, слезотечения; содержит в составе гиалуроновую кислоту – естественный полимер, входящий в состав слезной пленки; не содержит консервантов.
не подходит людям с гиперчувствительностью к компонентам препарата.
Медицинское изделие Раствор офтальмологический Артелак® Ночной, варианты исполнения: Артелак® Ночной, во флаконах по 10 мл № 1. Рег.уд. № РЗН 2020/9820 от 17.06.2021
Реклама. ООО «Бауш Хелс». Erid id: LjN8JuZpK
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПРОКОНСУЛЬТИРУЙТЕСЬ СО СПЕЦИАЛИСТОМ
Артелак Ночной
Комплексная поддержка всех слоев слезной пленки
Увлажняющий раствор Артелак Ночной рекомендован при сухости и раздражении глаз. Его можно применять так часто, как это необходимо, в том числе закапывать на ночь.
Вид-комод
Глазные увлажняющие капли на основе повидона. Благодаря действующему веществу, препарат обладает более низкой вязкостью по сравнению с вышеперечисленными средствами. Капли образуют равномерную и стойкую пленку на поверхности глаза, которая не разрушается при моргании и не снижает остроты зрения.
Флакон-капельница устроен таким образом, что не пропускает внутрь воздух (за счет чего соблюдается стерильность) и всегда равномерно дозирует капли.
Из противопоказаний только индивидуальная непереносимость к компонентам препарата. Капли совместимы с любыми видами контактных линз.
стерильный раствор, удобная капельница, возможно закапывание без снятия контактных линз.
при совместном использовании с другими офтальмологическими препаратами необходимо делать паузу между ними не менее 30 минут.
Офтолик
Глазные капли индийского производства содержат повидон и поливиниловый спирт. Средство обладает кератопротекторным действием: помогает защищать роговицу глаз, уменьшать раздражение. Действие капель очень похоже на действие муцина — естественной составляющей слезы.
сходство состава с естественной слезой.
короткий срок хранения после вскрытия флакона, может вызывать аллергические реакции.
Хиломакс-комод
Капли Хиломакс-комод — увлажняющий раствор для глаз. Производится также на основе гиалуроновой кислоты и не содержит консервантов. Капли помогают увлажнять глаза и создавать на их поверхности пленку, которая долгое время не смывается при моргании.
Средство не имеет побочных эффектов и противопоказаний за исключением индивидуальной повышенной чувствительности к компонентам.
не имеет противопоказаний, удобный дозатор, длительный срок хранения открытого флакона.
при совместном применении с другими каплями требуется перерыв между ними в 15 минут
Систейн ультра
Еще одни увлажняющие глазные капли на основе полиэтиленгликоля. Средство практически полностью идентично натуральной слезе: помогает увлажнять глаза, снимать усталость и раздражение. Капли можно закапывать, не снимая контактные линзы.
Противопоказаний у препарата практически нет. Единственное, что не рекомендуется использовать капли детям до 18 лет, так как исследования на безопасность у этой возрастной группы не проводились. Аллергическая реакция на капли может быть вызвана индивидуальной непереносимостью компонентов препарата.
не нарушает остроту зрения, можно капать на линзы.
высокая стоимость, может вызвать аллергическую реакцию на компоненты препарата.
Теалоз
В состав капель Теалоз входит трегалоза – вещество природного происхождения, обладающее не только увлажняющими, но и антиоксидантными и защитными свойствами. Препарат помимо увлажнения может предотвращать потерю клетками жидкости, снижать вредное воздействие ультрафиолетовых лучей на роговицу глаза, позволяет снимать сухость и усталость глаз, обусловленную воздействием внешних факторов.
помогают бороться с воспалением и раздражением роговицы.
Как выбрать капли при сухости глаз
Прежде чем выбрать капли при сухости глаз, нужно определить причину, вызывающую это состояние3. Если признаки сухости возникают только при длительной работе за компьютером, чтении и не беспокоят в других ситуациях, попробуйте самые простые и недорогие капли, например, Дефислез или Искусственная слеза и оцените результат. Если эффект от этих капель недостаточен, попробуйте более дорогие капли или капли с другим действующим веществом.
При длительно продолжающихся и выраженных симптомах «сухого глаза» следует обратиться к офтальмологу2. Врач поможет выявить причину недуга и назначит капли, подходящие именно вам3.
Даже если вы приобрели капли самостоятельно, тщательно изучите инструкцию, соблюдайте дозировку и кратность применения капель, не забывайте о сроках годности открытого флакона и гигиене при закапывании3.
Отзывы врачей о каплях при сухости глаз
Сегодня большинство капель для глаз можно купить в аптеке без рецепта. Именно поэтому большинство людей пренебрегают посещением врача при появлении признаков сухости и дискомфорта в глазах. Врачи-офтальмологи не рекомендуют поступать так опрометчиво.
Для начала нужно выяснить причину сухости глаз. Если это проявление перенапряжения, нужно попробовать расслабить мышцы глаз с помощью упражнений. Часто этого вполне достаточно.
Кроме того, многие капли для глаз содержат антибиотики или сосудосуживающие средства. Применение таких препаратов может усугубить состояние, причиной которого является серьезное заболевание глаз.
Если вы все же решили приобрести капли самостоятельно, внимательно читайте инструкцию к препарату. Выбирайте «нейтральные» средства, не содержащие лекарственных компонентов.
Популярные вопросы и ответы
Чем опасен синдром «сухого глаза» и на другие популярные вопросы отвечает врач-офтальмолог, доцент кафедры офтальмологии Медицинской академии имени С. И. Георгиевского Светлана Чистякова.
Почему сохнут глаза?
— Существует две основные причины сухости глаз. Первая из них — недостаточная выработка слезы слезными железами. Как правило, причина кроется в заболевании глаз или организма в целом. В этом случае решить проблему поможет только врач-офтальмолог.
Вторая причина — повышенная испаряемость слезы с поверхности глаза. Обусловлено это многими факторами: повышенное напряжение глаз, ношение контактных линз, сухая и ветреная погода, высокая температура воздуха, экологическая составляющая, раздражающие химические факторы и многое другое. В этом случае вполне можно решить проблемы с помощью глазных капель. Однако нужно помнить, что правильно, подобрать капли сможет только врач-офтальмолог. Не пренебрегайте визитом к врачу.
Чем опасен синдром «сухого глаза»?
— При своевременном лечении и на ранних этапах симптом «сухого глаза» опасен лишь дискомфортом. Однако, если пренебрегать лечением, последствия могут быть более серьезными.
Основные осложнения связаны с повреждением слизистой роговицы и попаданием инфекции. Другими осложнениями «сухого глаза» являются кератит и язва роговицы.
Как увлажнить глаза, если нет капель?
— Прежде всего при синдроме сухого глаза постарайтесь избежать провоцирующих факторов: избегайте помещений с кондиционерами, сквозняков, пыльных и загрязненных мест. Находясь на улице, надевайте очки для защиты от солнца, пыли и ветра.
Если вы длительно находитесь в помещении, увлажняйте воздух. При работе за компьютером или чтении не забывайте о гигиене зрения, упражнениях для глаз и своевременном отдыхе.
Пейте больше воды — это поможет избежать обезвоживания и улучшить выработку слезы.
Если под рукой нет капель, помогут народные средства. Теплые компрессы на глаза помогут стимулировать увлажнение глаз. Это могут быть компрессы из использованных пакетиков чая, настоя мяты или ромашки, раствора меда. Достаточно экстремальным является вдыхание паров нарезанного репчатого лука — он также вызывает слезотечение. Но помните, что лучшее средство от сухости глаз — назначенные офтальмологом капли или гель.
Источники:
- Синдром «сухого глаза». Бржеский В.В., Сомов Е.Е. //СПб.: Аполлон. — 1998. — 96 с. http://www.medbooks.org/index.files/book/Oftal%60mologija/011509/Sindrom_suhogo_glaza_-_Brzheskij_Somov_1998.pdf
- Синдром «сухого глаза» в офтальмологической практике. Е.В. Полунина, О.А. Румянцева, А.А. Кожухов. Медицинский научно-практический портал Lvrach.ru. https://www.lvrach.ru/2004/07/4531533
- Современные подходы к профилактике и лечению вторичного синдрома «сухого глаза». Егоров Е.А., Романова Т.Б., Рыбакова Е.Г., Оганезова Ж.Г. РМЖ. Клиническая офтальмология, 2017. https://cyberleninka.ru/article/n/sovremennye-podhody-k-profilaktike-i-lecheniyu-vtorichnogo-sindroma-suhogo-glaza
Оглавление
- Правильные слезы
- Кто виноват?
- Маленькая соринка и большая проблема
- Диагностика
- Капли, гель или пробка?
- Просто, но эффективно
Синдром сухого глаза (ССГ) – проблема распространенная, особенно среди тех, кто много времени проводит за компьютером. По данным российских исследователей, ССГ страдают более 10% пациентов в возрасте до 40 лет и почти 70% пациентов старше 50 лет. Его причины могут быть разными: климат, компьютер, кондиционер и даже сигаретный дым…
Правильные слезы
Чтобы глаз человека полноценно функционировал, его поверхность должна постоянно увлажняться. Для этого слезные железы вырабатывают слезную пленку. Она защищает глазное яблоко от высыхания и проникновения патогенных микробов, питает его, а при моргании смазывает веко. Когда человек моргает – пленка равномерно распределяется по поверхности глаза.
Если по какой-либо причине железы перестают вырабатывать необходимое количество слезной жидкости или нарушается ее качество, пленка начинает высыхать. Либо влага может ускоренно испаряться с поверхности глаза из-за особенностей окружающей среды. Как результат – синдром сухого глаза.
Кто виноват?
В большинстве случаев человек не задумывается ни о каком ССГ. Ощутив дискомфорт в глазах, он находит этому массу объяснений: не выспался, устал… Между тем процесс развивается.
Причиной синдрома сухого глаза могут стать самые разные факторы. В первую очередь это:
- Климатические условия (сухость, жара, сильный ветер, высокогорье)
- Дым (в том числе табачный), смог, загрязненная атмосфера
- Сухой воздух в помещении, где работают компьютеры, включены кондиционеры или калориферы
- Работа за компьютером, просмотр телевизора
- Ношение контактных линз
- Длительное употребление некоторых лекарственных препаратов (антидепрессантов, транквилизаторов, гормональных контрацептивов и препаратов, понижающих давление)
- Дефицит витаминов (особенно после ограничивающих диет)
- Общие заболевания организма (болезни паркинсона и шегрена, диабет, проблемы с щитовидной железой, гормональные изменения, ревматические процессы, аллергические заболевания)
Маленькая соринка и большая проблема
Одно из первых проявлений ССГ – ощущение соринки в глазу. Затем появляются жжение, зуд, повышенная чувствительность к дыму, ветру. Возникает чувство, будто «в глаза песок насыпали». Веки краснеют и отекают. Добавляется светобоязнь.
В некоторых случаях ССГ может сопровождаться слезотечением. Вырабатывая большее количество слез, организм пытается бороться с проблемой. Однако смазочные свойства таких «слез» недостаточны. Они не устраняют сухость и раздражение.
У человека постоянно возникает желание потереть глаз, но это только ухудшает состояние. Небольшое облегчение наступает, если часто поморгать или зажмуриться.
После длительного сидения перед компьютером или телевизором, при чтении, в помещении с работающим кондиционером или калорифером неприятные ощущения усиливаются.
Диагностика
Простой, но верный способ диагностики синдрома сухого глаза – проба Ширмера. Проводится он следующим образом. За нижнее веко вставляют тонкую полоску фильтровальной бумаги. Она постепенно пропитывается слезной жидкостью. По скорости намокания бумаги судят о степени выраженности ССГ.
Еще один метод диагностики – осмотр глаза на щелевой лампе (биомикроскопия) с применением специального окрашивающего вещества (флюоресцеина). При патологической сухости глаза становятся видны разрывы в толще слезной пленки. Это свидетельствует об ухудшении качества слезной жидкости и подтверждает диагноз.
Капли, гель или пробка?
Лечение синдрома сухого глаза – процесс длительный и сугубо индивидуальный. Прежде всего нужно выяснить, почему возникла сухость в глазу. Если ССГ – следствие какого-либо заболевания, лечение должно проводиться параллельно.
Если собственной слезы недостаточно для увлажнения, или ее качество ухудшилось, и она не может защитить глаз от неблагоприятных воздействий, проводится заместительная терапия. Врач прописывает капли от сухости глаза, по составу напоминающие слезную жидкость.
При лечении ССГ широко используются препараты в виде искусственной слезы, которые создают на поверхности глаза защитную пленку. Некоторые из них – жидкие и действуют непродолжительно. Другие – погуще, в виде гелей, поэтому остаются на поверхности глаза дольше. Частота закапывания определяется индивидуально.
Лучше всего использовать искусственную слезу без консервантов, поскольку она лучше успокаивает глаза и содержит меньше дополнительных компонентов.
Не используются капли, снимающие покраснение глаз. Они сужают конъюнктивальные сосуды, не обладают достаточными смачивающими свойствами и лишь усугубляют проблему.
Существует и другой способ лечения. Отверстие слезного канальца закрывают специальной пластиковой пробкой. Таким образом уменьшается потеря слезной жидкости за счет сокращения естественного оттока. Пробку ставят на время (если она сделана из рассасывающегося коллагена) или для постоянного ношения (если она выполнена из силикона).
Просто, но эффективно
Есть простые советы, которые помогут вам справиться с синдромом сухого глаза:
- Употребляйте 8-10 стаканов жидкости в день. Это обеспечит организм необходимым количеством влаги и ускорит выведение шлаков
- Чаще моргайте, особенно когда читаете или смотрите телевизор
- Не трите глаза – это усиливает раздражение
- Содержите рабочее место, будь то офис или домашний кабинет, в чистоте
- Каждые 40-45 минут делайте перерыв в работе. Не забывайте про гимнастику для глаз и шеи
- Можно промывать глаза настоем ромашки, календулы и чая, если у вас нет аллергии на эти компоненты
- Включите в свой рацион растительные масла, а также облепиху
- Защищайте глаза от солнца с помощью солнцезащитных очков, широкополых шляп и бейсболок
Синдром сухого глаза может привести к серьезным проблемам со зрением. Поэтому его необходимо вовремя выявить и вылечить. А лучше всего – вовсе не допустить появления ССГ.