Застой желчи — состояние, которое называют холестазом. Оно сопровождается накоплением в крови веществ, при нормальных условиях выводимых с желчью. Холестаз не является самостоятельным заболеванием: это синдром, возникающий при нарушении функций печени и желчевыводящих путей.
- Что происходит при холестазе?
- Причины застоя желчи
- Формы и виды холестаза
- Проявления
- Осложнения
- Диагностика
- Лечение
Что происходит при холестазе?
При холестазе существенно замедляется или полностью прекращается процесс оттока желчи из внутрипеченочных или внепеченочных протоков. Такой синдром может возникать в любом возрасте, но чаще его выявляют у мужчин старше 40 лет, которые не придерживаются принципов здорового образа жизни. У детей застой желчи возникает очень редко.
Отдельно рассматривают такую форму нарушения, как холестаз беременных. Этот синдром не слишком распространен и характеризуется полным восстановлением системы желчевыводящих путей после родов.
При застое желчи ее компоненты (липиды, билирубин) попадают в кровоток и накапливаются в гепатоцитах и желчевыводящих путях. Они оказывают токсическое действие на клетки печени, вызывая нарушение их функций.
При длительно существующем холестазе есть риск развития билиарного фиброза и билиарного цирроза.
Причины застоя желчи
Застой желчи связан с такими причинами, как:
- Инфекционное поражение печени (вирусный гепатит, инфекционный мононуклеоз).
- Врожденные метаболические нарушения (муковисцидоз, галактоземия).
- Глистные инвазии в желчных протоках. Здесь часто паразитируют лямблии и черви описторхисы.
- Присутствие камней в желчном пузыре или протоках, нарушающих проходимость.
- Сдавливание желчного пузыря или желчевыводящих путей опухолью либо кистой.
- Анатомические особенности желчного пузыря или протоков (перегиб, врожденное или приобретенное заращение).
- Злоупотребление жирной и острой пищей.
- Повреждение печени токсическими веществами (отравление ядами, тяжелыми металлами).
- Злоупотребление алкоголем.
Нарушение оттока желчи чревато нарушением пищеварения и развитием вторичного воспаления в печени и желчных путях, нарушением функций поджелудочной железы.
Формы и виды холестаза
Холестаз проявляется в двух формах: внутрипеченочной и внепеченочной. В первом случае нарушение оттока желчи обусловлено снижением ее выработки и выделения в желчные капилляры, во втором — непроходимостью желчных путей из-за их закупорки камнями или сдавливания опухолями.
Внутрипеченочный холестаз, в зависимости от степени поражения, подразделяют на внутридольковый (печеночно-канальцевый) и междольковый (протоковый).
В зависимости от механизма развития, различают такие виды холестаза:
- Парциальный. Для него характерно уменьшение количества вырабатываемой желчи.
- Тотальный. Желчь не поступает в двенадцатиперстную кишку.
- Диссоциативный. В организме уменьшается количество веществ, необходимых для полноценной выработки желчи.
По характеру течения различают острый и хронический холестаз.
Отдельно рассматривают застой желчи при беременности. Этот синдром возникает обычно в третьем триместре. Кожный зуд при этом не слишком выражен. Безжелтушные формы протекают легко, а последствия холестаза проходят самостоятельно через 2 недели после родов. В более редких случаях, когда застой желчи имеет раннее начало (до 25-27 недели беременности) и сопровождается выраженной желтухой, возможны осложнения при родах.
Проявления
Застой желчи сопровождается такими симптомами:
- сильный кожный зуд, который беспокоит преимущественно в ночное время, а также после контакта с теплой водой;
- раздражительность и бессонница, вызванные зудом;
- боль и чувство распирания в правом подреберье;
- вздутие живота;
- тошнота и рвота;
- появление на коже спины и груди ксантом — утолщенных огрубевших участков коричневого или желтого цвета;
- изменение цвета кожи и видимых слизистых оболочек на темно-желтый (при избытке в крови прямого билирубина);
- потемнение мочи;
- обесцвечивание кала;
- ощущение горечи во рту;
- учащение стула, который становится жидким и приобретает особенно неприятный запах;
- повышенная кровоточивость, обусловленная нарушением усвоения жирорастворимых витаминов (в частности, витамина К).
Так как нарушение выведения желчи нарушает процесс всасывания витаминов, возникают симптомы гиповитаминоза: повышенная утомляемость, снижение работоспособности, сухость кожных покровов, мышечная слабость.
Осложнения
Если не начать лечение при застое желчи своевременно, холестаз может перейти в хроническую форму. На это указывает наличие синдрома в течение 6 месяцев и более.
К последствиям холестаза относят:
- нарушения в работе пищеварительной системы;
- печеночную энцефалопатию;
- печеночную недостаточность;
- массивные внутренние кровотечения;
- цирроз;
- сепсис.
Прогноз при нарушении оттока желчи во многом зависит от первичного заболевания, которое вызвало его. Например, прогноз более благоприятен при наличии камней в протоках и менее благоприятен, если причина холестаза заключается в наличии опухоли, которая сдавливает органы билиарной системы.
Диагностика
При подозрении на застой желчи у пациента специалист вначале проводит визуальный осмотр. После этого он назначает такие диагностические процедуры:
- общий и биохимический анализ крови;
- общий анализ мочи;
- анализ желчи;
- копрограмма;
- эндоскопическая холангиопанкреатография с введением контрастного вещества;
- УЗИ органов брюшной полости;
- КТ или МРТ органов брюшной полости.
Иногда перечисленных процедур недостаточно для постановки диагноза. В таких случаях проводят биопсию печени.
Лечение
Первое, что делает врач при определении схемы лечения холестаза, – выбор адекватного способа борьбы с заболеванием или состоянием, которое стало причиной нарушения оттока желчи. Например, если синдром связан с наличием камней, выполняют их дробление или извлечение.
Для лечения холестаза назначают препараты из следующих групп:
- гепатопротекторы для защиты клеток печени от повреждений (эссенциальные фосфолипиды, ингибиторы перекисного окисления липидов, аминокислоты);
- спазмолитики для устранения спазма желчных протоков;
- желчегонные средства (если у пациента не обнаружены камни в желчном пузыре или в протоках);
- антигистаминные средства для подавления кожного зуда.
На протяжении всего курса лечения нужно соблюдать диету. При проблемах с выведением желчи показан стол №5. Из рациона нужно полностью исключить жареное, острое, копченое, консервированное.
В некоторых случаях требуется хирургическое вмешательство. Пациентам с нарушением оттока желчи проводят:
- наружное дренирование желчных протоков;
- вскрытие желчного пузыря;
- удаление желчного пузыря.
При наличии крупных камней в желчных протоках их удаляют оперативным способом.
Опубликовано: 19.05.2021 11:00:00 Обновлено: 27.05.2021 Просмотров: 380360

Холестаз – клинико-лабораторный синдром, при котором нарушена выработка желчи или полностью либо частично блокирован ее отток в двенадцатиперстную кишку.
Состояние может быть вызвано различными заболеваниями. Оно характеризуется накоплением в крови выводимых с желчью веществ, что сопровождается кожным зудом, слабостью, желтухой и другими проявлениями.
Диагностика патологии основана преимущественно на данных анализов, а также инструментальных методов исследования.
Лечение холестатического синдрома включает прием медикаментов, диету и в ряде случаев хирургическое вмешательство на органах печени и желчевыводящих путей.
Распространенность и особенности холестаза
По данным статистики, этой патологией страдает 1 человек на 10 тысяч населения планеты в год. При этом около 50-70% людей с заболеваниями печени и желчных путей (даже пролеченных ранее) может столкнуться в той или иной степени с холестазом в разные периоды жизни.
Большая часть заболевших мужского пола, в возрасте старше 40 лет. Среди беременных женщин состояние выявляется от 0,2 до 27% среди обследованных, в зависимости от региона и дополнительных заболеваний и состояний.
Проявления синдрома холестаза имеют следующие механизмы:
- попадание компонентов желчи в кровоток;
- отсутствие или недостаточное количество секрета в кишечнике, что нарушает пищеварение (желчь участвует в переваривании пищи);
- застой и обратный ток жидкости по желчевыводящим путям.
Причины и виды холестатического синдрома
Существует две основные формы патологии – внепеченочная и внутрипеченочная. Первая развивается в случае полной или частичной закупорки желчных протоков, чаще всего камнями при желчнокаменной болезни и холедохолитиазе, а также при опухоли органов гепатобилиарной системы, дисфункции сфинктера Одди, описторхоза, врожденных аномалий желчевыводящих путей.
Внутрипеченочный холестаз – следствие заболеваний гепатоцеллюлярной системы, таких как гепатиты вирусного, алкогольного и медикаментозного происхождения, жировая болезнь печени (довольно частая патология современного человека, поражающая до 20% людей и более, в зависимости от возраста и массы тела) и ее аутоиммунные поражения, дефекты внутрипеченочных протоков.
Среди частых причин патологии также врожденные метаболические нарушения (галактоземия, муковисцидоз и другие), саркоидоз, изменения гормонального фона, например, при беременности.
Клинически холестатический синдром может проявляться в безжелтушной и желтушной формах, а также иметь острое или хроническое течение. Существуют три типа нарушений:
- Парциальный холестаз – уменьшена секреция желчи.
- Диссоцианный холестаз – задержка отдельных компонентов желчи.
- Тотальный холестаз – характерны выраженные нарушения поступления желчи в кишечник.
Проявления застоя желчи
Симптомы холестаза могут отличаться при разных формах заболевания, а в некоторых случаях практически полностью отсутствовать. Заподозрить патологию помогают следующие ее проявления:
- Кожный зуд. Симптом усиливается вечером и после соприкосновения кожи с теплой водой. Это провоцирует появление на коже расчесов, гнойничковой сыпи. Пациент становится тревожным, раздражительным, страдает бессонницей.
- Чувство распирания и боль в подреберье с правой стороны. Последняя может «отдавать» в правую лопатку, руку, ключицу, поясничную область.
- Изменение цвета кожи и слизистых. Обычно это проявляется в виде желтизны склер глаз, затем желтушность распространяется и на другие части тела. Также может наблюдаться гиперпигментация – потемнение кожных покровов.
- Нарушение стула. Для холестаза характерен обесцвеченный желтый, серый или белый кал. Из-за обилия жиров он становится жидким, имеет зловонный запах. Позже присоединяются нарушение пищеварения и запоры.
- Образования на коже. На груди, спине, локтях можно увидеть ксантомы (утолщенные участки огрубевшей кожи на теле коричневого или желтого цвета). Симметричные образования на веках желтого цвета называются ксантелазмами. Они появляются при росте количества холестерина в крови в течение трех и более месяцев и могут исчезать после его нормализации.
- Диспепсические расстройства. Во рту присутствует горький привкус, отмечаются тошнота и рвота. Аппетит часто снижен или отсутствует, из-за чего пациент теряет вес.
- Потемнение мочи. Выделяемая жидкость из соломенно-желтой становится цвета «темного пива».
- Признаки гиповитаминоза (из-за нарушения усвоения жиров нарушается усвоение жирорастворимых витаминов — А, Д, Е, К). Витамин К при затяжном холестазе недостаточно всасывается из кишечника, и появляется повышенная кровоточивость. Дефицит витамина D сопровождается хрупкостью костей и болевыми ощущениями в конечностях и спине. При плохом всасывании витамина А ухудшается зрение вдаль, и человек хуже видит в темноте. Дефицит витамина Е снижает либидо.
Холестаз у беременных женщин и детей
Отдельного внимания заслуживают такие формы патологии, как холестаз во время вынашивания плода и в детском возрасте. В этих случаях механизм развития нарушений и симптомы имеют свои особенности.
Проявления холестаза у беременных наблюдаются в третьем триместре. Кожный зуд может быть ярко выраженным или практически не доставлять дискомфорта. Расчесы чаще отмечаются на руках, голенях, предплечьях. Желтуха встречается лишь у одной из десяти женщин и, как правило, проходит самостоятельно через две недели после родов. Однако при выраженной желтухе и раннем начале (до 25-27-й недели беременности) может повышать риск осложнений в родах.
Детский холестаз может наблюдаться как с первых месяцев жизни, так и появиться в более старшем возрасте. В младенчестве чаще встречаются внутрипеченочный холестатический синдром, вызванный врожденными метаболическими нарушениями, идиопатический неонатальный гепатит и пороки развития желчных протоков. Причинами холестаза могут быть также инфекции, токсические поражения органов, цирроз печени, сердечно-сосудистая недостаточность, опухоли поджелудочной железы, паразитарные поражения, склерозирующий холангит.
Опасность холестаза в том, что он развивается у детей в скрытой форме. Симптоматика зависит от возраста, в котором проявилось заболевание, и особенностей организма.
Диагностика патологии
Диагностику и лечение синдрома холестаза проводит врач-гастроэнтеролог. Некоторые пациенты ошибочно консультируются с дерматологом, акцентируя внимание только на кожном зуде и не принимая во внимание прочие симптомы.
Заподозрить патологию врачу позволяют беседа с больным, внешний осмотр кожи и слизистых пациента. Пальпация и перкуссия часто позволяют выявить увеличение печени в размерах, болезненные области. Нередко холестатический синдром протекает почти бессимптомно, и на его наличие указывают только лабораторные анализы. Они заключаются в определении уровня билирубина, холестерина, щелочной фосфатазы, ферментов и желчных кислот в крови, желчных пигментов в моче.
Для общего анализа крови при холестазе характерны анемия, лейкоцитоз, завышенные значения СОЭ. В биохимическом анализе крови выявляются гипербилирубинемия (за счет прямого (конъюгированного) билирубина), гиперлипидемия, повышение активности ферментов, таких как аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), щелочная фосфатаза (ЩФ), гаммаглутамилтранспептидаза (ГГТП). Обнаружение антимитохондриальных, антинуклеарных антител и антител к гладкомышечным клеткам позволяет заподозрить аутоиммунное поражение печени как возможную причину холестаза.
Инструментальная диагностика холестаза предполагает ультразвуковое и рентгеновское исследования органов брюшной полости, гастро- и дуоденоскопию, магнитно-резонансную или эндоскопическую ретроградную холангиопанкреатографию, чрескожную чреспеченочную холангиографию. Диагноз может быть установлен на любом этапе, даже просто после выполнения лабораторных анализов и УЗИ, не все вышеперечисленные исследования обязательно потребуются для диагностики.
Если результаты проведенных обследований сомнительны, то прибегают к биопсии печени (которая также может быть назначена на любом этапе диагностического поиска).
Лечение холестаза
Первая мера при выявлении холестаза или подозрении на него – коррекция питания. Особенностью такой диеты является замена животных жиров на растительные. Рекомендуется употреблять больше овощей и фруктов, выбирать нежирные сорта мяса и виды молочных продуктов. Полезны также каши на основе злаковых культур. Нужно ограничить жареные, копченые и острые продукты. Следует полностью отказаться от спиртного, крепкого кофе и чая.
Для лечения холестаза могут быть назначены лекарственные препараты разных групп:
- гепатопротекторы;
- антибиотики;
- цитостатики;
- препараты урсодезоксихолевой кислоты.
При признаках гиповитаминоза рекомендованы также поливитаминные комплексы. В борьбе с кожным зудом препаратами первой линии являются производные желчных кислот, связывающие в просвете желчные кислоты из желчи и препятствующие их транспорту в кровтоток. Доказана эффективность блокаторов опиатных рецепторов ЦНС. В реабилитационном периоде применяют немедикаментозные методы для повышения защитных сил организма – физиопроцедуры, массаж, лечебная физкультура.
Лечение беременных осложняется рисками для плода при применении лекарств, потому для уменьшения симптоматики прибегают в первую очередь к простым и безопасным средствам – маски из овсяных хлопьев, отвар ромашки, использованию детского крема.
Холодная вода и сон в прохладном помещении облегчают кожный зуд. Однако при его усилении врачом могут быть назначены препараты желчных кислот, разрешенные к применению у беременных (в частности – урсодезоксихолевая кислота). Эти препараты определены американской Food and Drug Administration (FDA) на основании проведенных клинических исследований. Препараты, по которым накоплено достаточно данных о применении их у беременных, отнесены данной организацией к соответствующей группе (категории действия на плод).
Для успешного лечения холестаза у детей важно своевременно установить причину данного синдрома. Часто одними лекарствами патологию у этой группы больных не вылечить, тогда проводят хирургическую операцию.
У взрослых также нередко требуется оперативное вмешательство, купирующее причины развития холестаза. Возможно несколько способов хирургического лечения:
- пластика желчевыводящих путей и наложение анастомозов;
- внешнее дренирование желчных протоков;
- удаление камней из полости желчного пузыря или самого органа.
Осложнения и прогноз
Часто прогноз для жизни пациента благоприятный – при холестазе печень довольно долго сохраняет свою функцию. Однако длительная желтуха и некомпенсированное течение синдрома приводят к печеночной недостаточности и печеночной энцефалопатии. У малой части пациентов при отсутствии лечения не исключено развитие сепсиса.
Холестаз или застой желчи — это процесс характеризующийся нарушением желчевыделения, вследствие воспаления или закупорки желчных ходов. Что можно есть при застое желчи в желчном пузыре для нормализации состояния, а также недопущения возникновения последствий? Рекомендуемые продукты и блюда при застое желчи в желчном пузыре:
любой хлеб вчерашней выпечки; супы (овощные, крупяные, молочные, вегетарианские); молочные продукты невысокой жирности; крупы (гречневая, овсяная, манная, рисовая); различные овощи фрукты и ягоды (кроме кислых); нежирное мясо (курица, говядина, кролик, телятина).
Что нельзя есть и пить при застое желчи?
Рекомендуется исключить из рациона: Мясо: Жирные сорта мяса (свинина, баранина) и птицы (гусь, утка). Овощи и фрукты: Шпинат, лук, редис, редька, клюква. Жиры: Животные жиры. Закуски, консервированные продукты: Острые закуски, жареное, копчености.
Что можно есть при застое желчи?
Рекомендуемые продукты и блюда: Хлеб и хлебобулочные изделия: Пшеничный и ржаной хлеб (вчерашний). Супы: Супы крупяные, фруктовые, молочные, бульоны некрепкие (мясные и рыбные), борщи, щи вегетарианские. Крупяные и макаронные изделия:Каши любые, особенно овсяная и гречневая, макароны, вермишель.
Какие сладости можно при застое желчи?
В диете при воспалении желчного пузыря должно быть много витаминов и антиоксидантов, поэтому необходимо употреблять фрукты и ягоды, но только сладкие, такие как бананы, арбуз, дыня, клубника, виноград, сладкие сорта яблок и груш, а также сухофрукты.
Что лучше всего гонит желчь?
Знакомо ли Вам ощущение, когда после приёма пищи Вы испытываете тяжесть в правом боку, Вам становится тяжело дышать, а по ощущениям Вы становитесь похожи на большой шар? Такие симптомы могут сигнализировать о застое желчи в организме. На начальных этапах застой желчи легко поддаётся корректировке, однако, если случай запущенный, может потребоваться экстренная операция. 1. Масла Растительные масла способствуют оттоку желчи в организме и способствуют налаживанию работы пищеварительной системы. Наиболее полезными для ЖКТ являются: масло семян подсолнечника, оливковое, кукурузное и льняное. Применять такие масла рекомендуется в чистом виде за полчаса до еды. Они стимулируют выброс желчи, а также их употребление подарит Вам хорошее самочувствие на весь день. 2. Свежие фрукты и овощи То, что овощи и фрукты несут огромную пользу и дарят нам заряд витаминов на весь день, ни для кого не секрет. Однако, какие из них будут полезны для ЖКТ? Выясним прямо сейчас! Какие овощи купить ? Процесс желчеобразования в организме запускают следующие овощи: томаты, свёкла, оливки и маслины, а также морковь, зелень, ревень и шпинат. А что насчёт фруктов? Какие фрукты купить ? Конечно же, цитрусовые. Они полны витаминов и способствуют выведению желчи из организма. Также без внимания не стоит оставлять и курагу. Помимо перечисленных фруктов, так же эффективно выводят желчь из организма бананы, клубника, яблоки и сливы. 3. Желчегонные напитки Тот компонент Вашего рациона, который нельзя оставить без внимания. К желчегонным напиткам относят: овощные и фруктовые соки, о которых мы уже говорили выше, а также компоты и кисель; отвары из календулы, шиповника, женьшеня и одуванчика. Такие отвары не только помогут Вашему организму очиститься, но и наладят Ваше пищеварение и решат проблему с выводом желчи из организма.
Что такое желчегонный завтрак?
Эта диагностическая процедура позволяет определить функциональное состояние желчного пузыря и внепеченочных желчевыводящих путей с помощью УЗИ. В ходе исследования выполняется УЗИ желчного пузыря натощак и повторное исследование его после легкого завтрака, что дает возможность оценить в динамике функцию этого органа.
Можно ли есть творог при застое желчи?
Питание при деформации желчного пузыря — Диета оказывает большую помощь в лечении заболеваний желчного пузыря. В рационе должны присутствовать отварная мясо и рыба, паровые котлеты, супы, каши, тушеные овощи, молоко, творог. Питаться нужно небольшими порциями в одно и то же время, не переедать и не голодать. Нужно исключить из рациона:
жирные и жареные блюдапряностисоленьясладостикопченостигрибы.
Можно ли есть бананы при застое желчи?
Что можно кушать при воспалении желчного пузыря — При холецистите (воспаление желчного пузыря) диета соответствует столу №5 по Певзнеру. В нем детально расписано при воспалении желчного пузыря что можно кушать, а от чего следует категорически отказаться. Итак, при холецистите (воспаление желчного пузыря) диета накладывает ограничения на такие продукты, как:
жиры и рафинированные углеводы, жирные сорта мяса, рыбы, копчености, маринады, острое, бобовые, грибы, шпинат, лук, чеснок, редис, кондитерские изделия, полуфабрикаты и фастфуд.
Газированные напитки, кофе, алкоголь также должны быть исключены при воспалении желчного пузыря. Что можно кушать и какие фрукты можно есть при воспалении желчного пузыря? При холецистите рекомендованы следующие продукты:
Хлебобулочные, макаронные изделия из цельнозерновой, или ржаной муки. Гречка, овсянка, рис и другие цельнозерновые крупы. Нежирные сорта мяса, рыбы, птицы. Предпочтение следует отдавать говядине, кролику, курице, индейке. Молочные продукты с низким процентом жирности. Яйца, но в день разрешается не больше 1 желтка. Овощи в любом виде кроме тех, которые запрещены.
Какие фрукты можно есть при воспалении желчного пузыря? При холецистите рацион должен быть как можно больше витаминизирован и обязательно должен включать фрукты! Но, разрешаются только некислые сорта фруктов и ягод. Например, бананы, сладкие яблока, виноград, арбуз, дыня, клубника, груша. Рекомендованы также сухофрукты.
Что гонит желчь?
Растительные масла — Жиры растительного происхождения (масло семян подсолнечника, льна, оливковое, кукурузное масло и др.) должны присутствовать в ежедневном рационе человека. Они благоприятно воздействуют на работу всего пищеварительного тракта и стимулируют отток желчи в ДПК.
Можно ли при холецистите есть гречневую кашу?
ГБУ РО «ОКБ им.Н.А.Семашко» врач-диетолог высшей категории Мешихина Н.В. Достаточно эффективная терапия холециститов, как острых, так и хронических, достигается при использовании комплексных методов лечения, включающих лечебное питание, антибактериальную терапию (по показаниям), средства, влияющие на моторную функцию и тонус желчного пузыря.
В разные периоды болезни к лечебному питанию предъявляются различные требования. С помощью диеты можно создать покой поврежденному органу или, наоборот, усилить его деятельность, усилить сократительную и двигательную функцию желчного пузыря, процессы желчеотделения. Лечебное питание при остром холецистите.
Пищевой режим в острый период болезни (острый холецистит или обострение хронического холецистита) строится с расчетом максимального щажения всей пищеварительной системы. С этой целью в первые дни болезни рекомендуется введение только жидкости. Назначают теплое питье (некрепкий чай, минеральная вода пополам скипяченой водой, сладкие соки из фруктов и ягод, разведенные водой, отвар шиповника) небольшими порциями.
Через 1-2 дня (в зависимости от уменьшения остроты болевого синдрома) назначают в ограниченном количестве протертую пищу: слизистые и протертые супы (рисовый, манный, овсяный), протертую кашу (рисовая, овсяная, манная), кисели, желе, мусс из сладких фруктов и ягод. Далее в диету включают нежирный творог, нежирное мясо в протертом виде, приготовленное на пару, нежирную отварную рыбу.
Разрешают белые сухари. Пищу дают небольшими порциями (5-6 раз в день). Через 5-10 дней после начала болезни назначают диету №5а (лечебное питание при остром гепатите). При исчезновении всех острых явлений через 3-4 недели допускается перевод больного на диету №5.
Лечебное питание сочетается с назначением антибактериальной терапии, спазмолитических средств и соблюдением постельного режима. Лечебное питание при хроническом холецистите. Значение лечебного питания в терапии больных с поражением печени и желчного пузыря особенно возрастает при хронических холециститах.
Нарушение пищевого режима, качественные и количественные его отклонения могут вызвать обострение болезни, поэтому больным необходимо знать правила и принципы диетического питания при данной патологии. При хроническом воспалении желчного пузыря важно питаться дробно и регулярно,
- В сутки должно быть 5-6 приемов пищи.
- Есть надо в одно и то же время небольшими порциями, что способствует лучшему оттоку желчи.
- Обильное количество пищи нарушает ритм отделения желчи и вызывает спазм желчных путей.
- Отсюда частое возникновение болей и различных видов диспепсии после обильной еды.
- Слишком холодное и горячее может вызвать спазм желчевыводящих путей, поэтому пищу следует употреблять в теплом виде.
Из рациона необходимо исключить следующие продукты и напитки : любые консервы и маринады; крепкий кофе и чай; алкоголь; газированные напитки, включая минеральную воду с газом; шоколад; острое, соленое, копченое; овощи, богатые эфирными маслами (редис, редька, репа, лук, чеснок) и щавелевой кислотой (щавель, шпинат), т.к.
Можно ли при холецистите есть яйца?
Исключается грубая, острая, жареная еда, а при калькулезном холецистите — яичные желтки; ограничивается растительное масло, так как оно обладает желчегонным действием, может спровоцировать движение конкрементов, развитие приступа печеночной колики.
Можно ли пить кефир при холецистите?
Значение здорового питания переоценить сложно, особенно когда речь идет о воспалении желчного пузыря, В целом диета при холецистите соответствует принципам рационального питания. Но есть в ней значительные ограничения. Свежие фрукты и овощи, бобовые Эта группа продуктов является прекрасным источником клетчатки, которая необходима при холецистите.
Старайтесь в каждый приём пищи включать больше овощей и бобовых. Это позволит быстрее насытиться и оставит меньше места для десертов. Цельнозерновые В этих продуктах так же содержится значительное количество клетчатки. Старайтесь отдавать предпочтение коричневому рису, овсяным хлопьям, цельнозерновым макаронам, хлебу с отрубями и злаками.
Постное мясо и рыба Выбирайте говядину и свинину без жира, и обязательно снимайте кожу с мяса птицы. Молочные продукты с низким процентом жирности В отделе с молочной продукцией ищите обезжиренные или низкожировые продукты. Пейте кефир, соевое молоко, ешьте йогурт, творог и сыры с низким содержанием жира. Можно ли есть орехи при холецистите? Орехи и вправду содержат большое количество жира. Особенно это касается грецких, кедровых, бразильских, лесных орехов и фундука. Немного меньше жира содержится в фисташках, кешью, миндале и арахисе. В целом орехи не запрещаются, однако их количество в рационе следует строго контролировать.
На каком боку лучше спать при застое желчи?
Злоупотребление жирной, жареной, острой пищей противопоказано желчному пузырю. Фото Интерпресс/PhotoXPress.ru Желчная колика – распространенный диагноз, с которым пациенты попадают в хирургическое отделение стационара. Чаще всего среди них встречаются представительницы прекрасного пола.
Так, по статистике примерно четверть всех женщин хотя бы однажды испытала на себе это мучительное состояние. Желчная колика – это болевой симптом, сигнализирующий об острых неполадках в работе желчного пузыря. Возникающие при этом резкие схваткообразные боли в правом подреберье с характерной отдачей в правую лопатку обычно свидетельствуют о наличии у человека желчнокаменной болезни, которая до поры до времени не заявляла о себе.
Приступ ее (собственно желчная колика) может быть спровоцирован перемещением камня (мелких камней) или песка и, как следствие, закупоркой протока, связывающего пузырь с двенадцатиперстной кишкой. В результате желчь не может покинуть пузырь, растяжение которого сопровождается болью.
Кстати, желчнокаменная болезнь не единственная причина возникновения колики. Иногда она развивается на фоне холецистита (воспаления желчного пузыря) или холангита (воспаления желчных протоков), сопровождающихся нарушением оттока желчи. Важно знать, что желчная колика не возникает сама по себе. Ее появлению, как правило, предшествует употребление жирной, жареной, острой пищи, а также алкоголя.
Помимо обильной трапезы приступ может быть спровоцирован сильным стрессом или чрезмерными физическими нагрузками, особенно в наклонном положении тела. Следует отметить, что желчная колика характеризуется не только резкой болью. В некоторых случаях она сопровождается тошнотой, рвотой, повышенной температурой, желтушным окрашиванием кожи.
Как помочь больному во время приступа? Лучше всего лечь на правый бок, так как двигательная активность усиливает спазм желчных протоков, и постараться расслабиться. Бывает, что покой помогает снять боль. Не рекомендуется класть на живот теплую грелку, так как это может ухудшить состояние. А вот приложить к проблемному месту холод, например, пакет со льдом или замороженные продукты, завернутые в ткань, можно.
Приступ желчной колики может длиться от нескольких минут до 1–2 часов и более. В случае если рекомендации по оказанию первой медицинской помощи окажутся неэффективными, надо вызвать скорую. Осмотрев больного, врач с целью устранения боли сделает ему инъекцию спазмолитического и обезболивающего препарата.
- А в тяжелых случаях потребуется госпитализация больного в хирургическое отделение.
- Впрочем, даже если в этот раз все закончится благополучно и боль отступит, без дальнейшей консультации у гастроэнтеролога не обойтись, ведь желчная колика может повториться.
- Прежде всего врач должен выявить конкретную причину, вызвавшую у данного пациента приступ.
Дело в том, что похожие болевые ощущения наблюдаются не только при заболеваниях желчного пузыря, но и, например, при панкреатите (воспалении поджелудочной железы) или правосторонней почечной колике.
Что не любит желчный пузырь?
Вредны: алкоголь, крепкий кофе и чай, крепкие мясные бульоны, черный хлеб, пшено, жареные, жирные и острые, рафинированные продукты и блюда. Нельзя употреблять слишком холодные кушанья. Они могут вызвать спазм.

Это состояние нарушает привычный ритм жизни.
Найди ответ
Мучает какая-то проблема? Введите в форму «Симптом» или «Название болезни» нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
Что такое холестаз, симптомы и лечение
Холестазом врачи называют медленное поступление в тонкий отдел кишечника желчи. Процесс происходит не по естественным причинам и приводит к нарушению функционирования многих органов.
Холестаз, или застой желчи может образовываться на любом участке тонкой кишки.
Наиболее частым застоем считается отдел двенадцатиперстной кишки.
По исследованиям медиков, среди пациентов, у которых встречается холестаз, находятся мужчины с возрастным барьером от сорока лет и старше. Небольшой процент попавших в группу риска составляют беременные женщины.
Выявленные симптомы патологии у человека
Выявить симптомы холестаза сложно. Холестаз обнаружить легче, если у больного имеются сопутствующие заболевания. К таким относят печеночную недостаточность. Во время избыточного образования желчи в клетках печени и начинает свой путь холестаз.
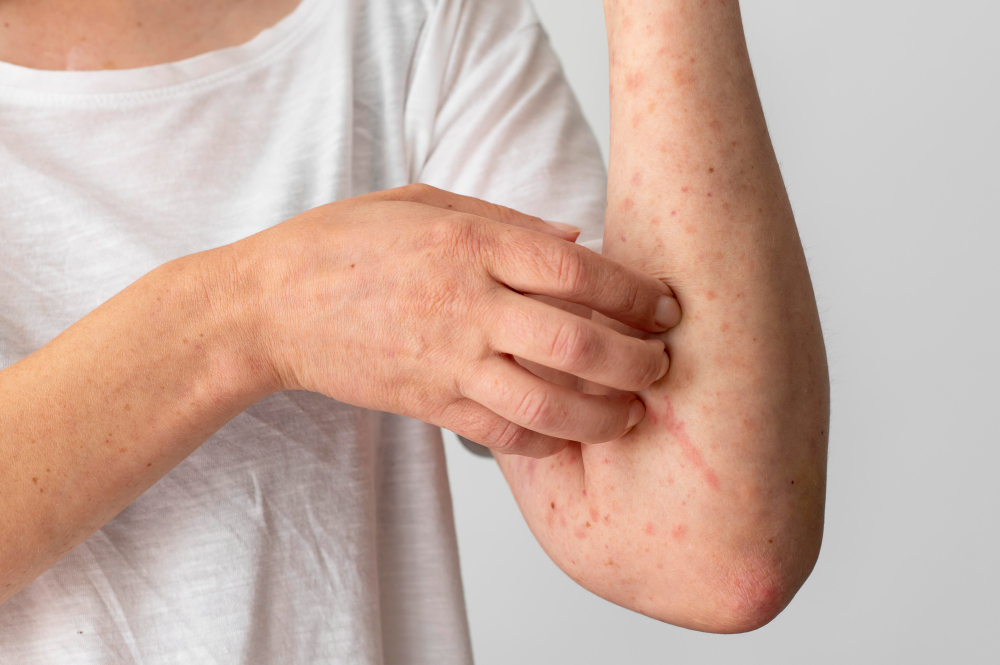
Первым и одним из самых главных признаков холестаза будут кожные проявления. Больной может испытывать сильный кожный зуд, который может проявляться в ночное время.
В дневной промежуток времени это неудобство утихает. Во время контакта с теплой водой кожный зуд активизируется.
Холестаз провоцирует неправильное переваривание и всасывание всех питательных веществ, поступаемых в пищу человека. Такое состояние приводит к витаминной недостаточности в организме.
По лабораторным исследованиям нехватка витаминов Д и Е указывает на наличие холестаза. Дефицит витаминов приводит к развитию остеопороза.
Увеличение размеров печени и признаки усталости или снижения уровня работоспособности человека напрямую указывают на наличие холестаза. Может наблюдаться головокружение и ощущение общего недомогания.
Желтые пятна на теле или ксантомы, появляющиеся вследствие повышенного уровня билирубина в крови, стабильно говорят о наличии отклонения. У пациента может наблюдаться окрашивание мочи в более темный цвет.
Назначение курса лечения пациенту
Все лечение пациента во время проявления холестаза должно всегда отталкиваться от исходной основной причины, на фоне которой произошло это отклонение.
Пациенту в качестве лечения потребуется снятие симптомов дискомфорта кожи. Для этого может быть назначен курс препаратов, направленных на такое действие. То есть препараты, снимающие зуд.
Пациенту в качестве лечения может быть назначен курс витаминных или поливитаминных препаратов, который нормализует показатели витаминного отклонения в теле человека.
Препараты, защищающие клетки печени, удаляют токсины. Гепатопротекторы помогут наладить активную работу печени и будут следить за отсутствием вредных веществ в этом органе.
При холестазе возможно и хирургическое вмешательство. Наличие желчной недостаточности может приводить к эндоскопии или любому другому оперативному вмешательству.
Почему развивается внутрипеченочный и внепеченочный вид холестаза
Болезнь может возникать по ряду причин. В зависимости от специфики заболеваний, на фоне которых может развиться желчная недостаточность, холестаз бывает внепеченочный и внутрипеченочный.
Причинами внепеченочного холестаза станут образования в виде камней. Камни, образовавшиеся в желчной системе, неукоснительным образом отражаются на состоянии печени в виде неправильного оттока желчи, неправильным или медленным выделением этой жидкости во внутреннюю среду.
Алкоголь становится самым частым врагом среди больных. Злоупотребление алкоголя может приводить к поражению печени и такому нарушению выделения желчи, как холестаз. 
- Заражение кровеносной системы;
- Побочные действия лекарств;
- Рак печени;
- Реакция отторжения после трансплантации;
- Попадание в организм червей-паразитов;
- Отравление печени (интоксикация);
- Туберкулез.
Течение холестаза может быть как острым, так и хроническим. При остром течении все симптомы возникают неожиданно. Хронический же холестаз проявляется постепенно, шаг за шагом.
В ходе течения холестаза нельзя с уверенностью сказать о том, что проявление желтушности будет стопроцентным. Желтого цвета кожи может и не быть вовсе. Все зависит от причин возникновения болезни.
Холестаз в основном возникает вследствие описанных причин, не стоит исключать нарушение метаболизма во время беременности, сердечную недостаточность.
Необходимая лечебная диета
Соблюдение правильного режима питания поможет больному очистить желчный пузырь, и наладить нормальную выработку желчи.
Диета помогает избежать накапливания желчи и сопутствует правильному распределению ее во все важные органы человека.
- Весь принцип диеты основан на употреблении полезных и правильных продуктов питания, способствующих нормализации и правильной выработке желчи.
- Рацион питания для людей, страдающих холестазом, нужно строить на ингредиентах пищи, на том, в какое время и сколько больной будет употреблять еду в своем рационе.
Главным правилом в диете станет употребление пищи дробными порциями. Вся пища, потребляемая пациентом, должна быть разделена на равные части.
Весь пищевой рацион состоит из пяти или шести частей. Вся пища в равных частях потребляется больным человеком и не вызывает дискомфорта со стороны желудочно-кишечной системы.
Из рациона больному нужно исключить жирные блюда. Среди большинства продуктов на столе у пациентов должны быть богатые клетчаткой, витаминами и солями магния.
Соль магния послужит лучшей стимуляции желчи, клетчатка будет способствовать скорейшему оттоку желчи по всему организму.
Список разрешенных продуктов включает:
- Овощи и фрукты;
- Кисломолочные и молочные продукты;
- Нежирное мясо или рыба;
- Каши;
- Разрешенными сладостями будут только натуральные продукты (мед и прочие);
- Хлеб (в пределах нормы);
- Напитки на основе натуральных ингредиентов и составляющих (соки, компоты).
В качестве пояснения нужно добавить, что весь разрешенный рацион для своего питания пациент должен оговаривать с лечащим врачом или диетологом. 
- Жирная пища (рыба или мясо);
- Острые овощи или кислые фрукты;
- Сдобная выпечка и прочие сладости, в состав которых входят животные жиры;
- Маринады и соленья;
- Жареные продукты питания;
- Острые блюда и копченая пища;
- Алкоголь;
- Кофе;
- Газированные напитки.
Список рекомендуемых и запрещенных продуктов будет полезен пациентам с холестазом, здоровым людям, следящим за здоровьем.
Как развивается холелитиаз у взрослых
Холелитиазом называют болезненное состояние печени, которое приводит к образованию камней. По-другому холелитиаз называется желчнокаменная болезнь. Она распространена и имеет ряд признаков, по которым ее легко выявить.
Желчнокаменной болезнью могут болеть как женщины, так и мужчины. Основной возраст заболевания — лица старшего возраста (после 50 и старше).
История развития этой болезни насчитывает в себе уже много веков подряд. Еще издавна, во время вскрытия умерших, доктора могли наблюдать образования камней в желчном пузыре или печени.
Вся суть образования желчных камней лежит на поверхности желчных кислот. Они, образовавшись из желчи, могут начать развитие камней в печени или пузыре.
Во время потребления пищи человек не подозревает о том, что смешиваясь с жирной пищей, желчь вместе с ферментами поджелудочной железы может начать расщепляться на структурные элементы, впоследствии становящиеся камнями.
Усугубляет болезнь то, что все камни могут иметь разную структуру и величину. Вывод камней из организма осложняется их количеством: от одного до десятков или тысяч экземпляров.
Видео
Виды камней
Все камни, образованные на фоне холелитиаза, должны быть подвержены тщательному изучению. Только на основании количества и общего вида камней доктор может понять дальнейшую специфику лечения пациента.
Все желчные камни бывают разными по структуре, цвету, весу и даже составу.
Количество камней в конкретном случае предугадать почти невозможно без проведения исследований.
По составу все камни бывают:
- Пигментные бурые;
- Пигментные черные;
- Холестериновые;
- Камни смешанного типа.
У пациентов с подтвержденным диагнозом холелитиаз (около 80-90%) обнаруживаются холестериновый вид камней. Камни имеют основную долю составной части в виде холестерина.
Холестериновые камни желтоватого, коричневатого или беловатого оттенка со слоистой структурой в большинстве своем имеют мягкую структуру.
В смешанных камнях присутствует холестерин, занимает половину части одного камня.
Камни, как смешанные почти всегда присутствуют в теле человека в больших количествах. Хорошей новостью для пациента становится то, что такие камни в основном маленького размера.
Пигментные камни не содержат компонентов холестерина, в их составе встречаются темные пигменты вещества, имеющего название билирубин.
Кроме билирубина в таких камнях можно найти полимероподобные соединения (кальций, медь). Редко встречающийся тип образования, небольшая доля вероятности из зарождения всегда присутствует.
Камни в основном не твердые, небольшого размера, темного оттенка (от коричневого до черного), количество определяется состоянием протекания заболевания и возрастом пациента. Основная масса носителей таких камней — женщины зрелого возраста.
Проявления холелитиаза у человека
Часто это заболевание на ранних стадиях протекает бессимптомно. Что нежелательно для заболевшего. Показатель не означает, что все пациенты не будут ни на что жаловаться.
Одним из самых явных признаков наличия болезни будет желтизна кожных покровов и внутренней части глазниц. Пациенты могут почувствовать колики, их еще называют желчными коликами.
Проявление колик отражается в правой верхней части живота. Локализация болей может быть различна и определяется в зависимости от возраста пациента и стадии прогрессирования болезни.
Желудочные симптомы, которые скрыть невозможно, будут признаками прогрессирования холелитиаза: отрыжка, изжога, тошнота, вздутие живота.
Общее недомогание, повышение температуры тела, осветление стула и потеря аппетита играют не одну их последних ролей в симптоматике заболевания.
Реакция организма на удаление желчного пузыря
Удаление желчного пузыря — одна из распространенных процедур среди хирургов. Вне зависимости от проведения этой процедуры реакцию организма сложно спрогнозировать.
После удачно проведенной процедуры удаления пациенты, сталкивающиеся с застоем, неправильным оттоком желчи или образованием камней в основном чувствуют себя хорошо и не подвержены ранним, проходящим во время болезни, симптомам.
Другая же часть больных склонна к различным патологиям, возникающим после удаления пузыря.
Одной из таких патологий будет образование новых камней. Некоторые камни могут вызывать дискомфорт по причине не обнаружения их во время операции.
Лица, страдающие желчной непроходимостью, могут наблюдать у себя наличие неприятных симптомов.
Симптомами внутрипеченочного холестаза будут: боли в животе, отрыжка, тошнота, неустойчивое поведение стула.
Основной рекомендацией после операции холецистэктомии станет дробное питание и соблюдение строгой диеты. При наличии у пациента сопутствующих заболеваний потребуется дополнительное исследование и забор анализов.
Необходимые лечебные мероприятия
- Одним из основополагающих мероприятий в лечении болезни станет правильное питание и налаживание активности во время привычного образа жизни.
- Лечащий врач может порекомендовать больному, страдающему холелитиазом, почаще бывать на свежем воздухе, стараться вести более подвижный образ жизни и возможно записаться на курс упражнений.
- Физические упражнения, разработанные медиками, призваны улучшать состояние пациента методом более быстрого оттока желчи.
- Более быстрый ритм жизни позволит больному улучшить общее состояние здоровья, направить всю физическую энергию на удаление и разжижение камней с помощью более быстрого движения желчи по стенкам сосудов.
В качестве медикаментозного лечения больному будет предложен курс препаратов, влияющих на сокращение мускулатуры желчного пузыря. При болевых синдромах у больного назначается прием обезболивающих препаратов. 
В первом случае медикаменты направляются на растворение камней. Во втором — препараты действуют на желчные проходы иначе: с помощью сокращения камни начинают активно продвигаться по сосудам и выходить наружу самостоятельно.
Последствия и осложнения заболевания
Одним из самых тяжелых последствий холестаза станет плохое выведения веществ меди из организма. У здорового человека процесс выведения происходит естественным образом вместе с калом.
Не выводясь из организма во время холестаза, медь может повлиять на процесс пигментации роговицы глаза, что опасно.
- Риск заражения крови, артериальной гипотензии и других сердечно-сосудистых отклонений может вызвать холестаз, оставленный без внимания пациентом.
- Несвоевременное лечение холестаза может спровоцировать начало куриной слепоты, остеопороза, печеночной недостаточности или цирроза печени.
При отказе от лечения холелитиаза можно спровоцировать воспалительный процесс желчного пузыря или желчевыводящих потоков. А с помощью закупорки желчевыводящих путей у больного может образоваться острый панкреатит.
От развития желтухи, разрыва пузыря и непроходимости кишечника не застрахованы пациенты в случае игнорирования болезни холелитиаза.
Всем пациентам, имеющим хоть какие-то начальные симптомы образования холестаза или холелитиаза, рекомендовано немедленное обращение к доктору.
Врач: Шишкина О.А. ✓ Статья проверена доктором
Как вылечить застой желчи
Застой желчи или холестаз – опасное патологическое состояние, которое представляет собой блокировку тока желчи в 12-перстную кишку. Среди неприятных симптомов – горечь во рту, снижение аппетита, дискомфорт в области правого подреберья. Как избавиться от таких проявлений и какими методами лечить застой желчи – подробнее в статье.
Особенности лечения
В первую очередь назначают консервативное лечение, которое в большинстве случаев помогает избавиться от застойного процесса. Показана диета, предполагающая ограничение употребления нейтральных жиров и включение в рацион жиров, имеющих растительное происхождение. Последние всасываются организмом без использования желчной кислоты.
Требуется и медикаментозное лечение. Для больных холестазом назначают препараты с урсодезоксихолевой кислотой, гепатопротекторы, цитостатики. Среди симптоматических средств используют средства с антигистаминным действием, витаминные комплексы, антиоксиданты.
При неэффективности консервативного лечение назначают оперативное вмешательство. Хирургическое лечение требуется для устранения причины застойного процесса. Это может быть наружный дренаж желчного протока, наложение холецистодигестивных и холедоходигестивных анастомозов, вскрытие желчного пузыря, холецистэктомия.
Если застой желчи произошел вследствие формирования в протоках камней или иных конкрементов, проводят оперативное вмешательство по их удалению, что позволит расширить проток и восстановить нормальный отток желчной жидкости.
Важно! В реабилитационный период назначают физиотерапевтические процедуры, ЛФК, курсы массажа. Такие методики помогают стимулировать естественные защитные силы организма.
Добиться стойкой ремиссии после излечения холестаза можно, соблюдая правильное питание с исключением острого, жареного, животных жиров, алкогольной продукции. Кроме того, необходимо вовремя лечить заболевания, провоцирующие застойные процессы.
Питание
Лечение питанием занимает первое место в терапии холестаза. Для коррекции застойного процесса используют диету по Певзнеру – №5. Основной целью такого питания выступает уменьшение нагрузки на желчевыводящие пути, в частности – на желчный пузырь и печень.
Принципами диеты №5 являются:
Еще советуем прочитать:
- дробное питание – до 7 раз в день маленькими порциями и в одно и то же время;
- длительный голод и переедание – под запретом;
- исключение жареных и жирных продуктов;
- ограничение приема горячей и холодной пищи (температура блюд должна быть не более 60 градусов и не ниже 45 градусов);
- приготовление пищи – только на пару и в духовке, методом тушения и варки;
- при образовании корочки после запекания продукта ее удаляют и не употребляют;
- исключение из рациона спиртного и газированных напитков;
- кисломолочную продукцию разрешается употреблять только ту, которая имеет низкий процент жирности.
Рацион должен быть полноценным и сбалансированным. Перекус на ходу, злоупотребление вредной пищей (фаст-фудом) – те факторы, которые могут вызвать обострение заболевания. Для контроля течения холестаза можно завести дневник, в котором рекомендуется записывать вводимые в рацион продукты и реакцию организма на их употребление.
Запрещенная пища
Если пренебрегать принципами здорового питания при застое желчи, медикаментозное лечение не принесет желаемого выздоровления. Из рациона рекомендуется полностью исключить следующие продукты:
- свежий хлеб, хлебобулочную продукцию, кондитерские изделия;
- шоколад и изделия, приготовленные с его добавлением, мороженое;
- кулинарный жир;
- щавель, чеснок, лук;
- кисломолочные продукты, имеющие высокий процент жирности;
- наваристый бульон из мяса, рыбы, грибов;
- грибы в чистом виде (жареные, пареные, тушеные), бобовые;
- твердый и острый сыр;
- копчености, рыбные консервы;
- жирное мясо, рыбу;
- редис и редьку;
- овощи и фрукты с кислым вкусом;
- пряности, острый соус;
- кофе и чай высокой крепости;
- капусту;
- колбасу, сосиски.
Несмотря на столь большой перечень запрещенных продуктов, существует много и полезных, которые оказывают положительное воздействие на организм и течение заболевания.
Разрешенная пища
Рацион больного холестазом составляют в индивидуальном порядке. Во внимание принимают не только особенности развития основного заболевания, но и сопутствующие патологические состояния в организме, связанные с желчевыводящими путями.

Мясо разрешается только нежирное
В рационе должны преобладать такие продукты:
- натуральный сок, компот, кофе с добавлением молока, некрепленый чай, кисель;
- суп на овощном бульоне с макаронами и крупами;
- нежирное мясо (птица и др.);
- фрукты и овощи (кроме запрещенных);
- мед, варенье;
- нежирного сорта сыр, нежирный творог, сметана в небольшом количестве;
- хлеб из ржаной или пшеничной муки (несдобное тесто).
Если придерживаться правильного питания, в комплексе принимать назначенные врачом медикаменты, можно за короткий срок избавиться от застойного процесса в желчевыводящих путях.
Медикаменты
Лекарственная терапия разделяется на этиотропную и симптоматическую. Первая заключается в приеме препаратов, которые воздействуют на причину застойных процессов в желчевыводящих путях. Симптоматические лекарства помогают избавиться от клинических проявлений холестаза.
Этиотропные
Воздействуют на патогенез заболевания такие препараты, как Урсодеоксихолевая кислота, Гептрал, Силимар. Первое лекарственное средство уменьшает гидрофобные желчные кислоты в своей продукции и циркуляции, что способствует предупреждению токсического воздействия на гепатоциты и желчные протоки.
Препарат Гептрал при застое желчи и других диффузных заболеваниях печени (циррозе, гепатите) участвует в снижении выраженности внешних проявлений патологии (зуда на коже и др.). Обладает холеретическим и гепатопротективным эффектом, который сохраняется на протяжении 2-3 месяцев после окончания терапии.
Гепатопротектор Силимар имеет растительное происхождение. В состав включена вытяжка из такого растения, как расторопша пятнистая. Лекарство обладает торможением индикаторных ферментов, усилением активности цитохромов, восстановлением проницаемости клеточных мембран.
Иным эффективным гепатопротектором, который в комплексе оказывает и желчегонное действие, выступает Хофитол, который так же основан на растительном компоненте – листьях полевого артишока. Кроме того, наступает диуретическое действие, снижается объем мочевой кислоты в крови.
Назначают при холестазе средства, которые обеспечивают стимуляцию выработки желчной жидкости. Это – Холацид, Урсосан, Урсофальк. В комплексе такие препараты способствуют разжижению плотных сгустков и стимуляции процесса растворения присутствующих конкрементов. К препаратам, улучшающим выведение из организма желчи, относят Хофитол, Аллохол, Гепатосан.
Симптоматические
Симптоматическая терапия застойного процесса в желчевыводящих путях предполагает ускорение выведения из организма большого объема билирубина, уменьшение интенсивности клинических проявлений заболевания (зуда и др.).
Учитывая выраженность симптомов, назначают пероральные препараты или средства с местным воздействием (гели, мази, крема с ланолином, ментолом, анестетиками). Часто назначают антигистамины из группы 1 поколения, оказывающие противозудное и седативное действие.
На заметку! Для восполнения недостающего объема витаминов требуется прием специальных комплексов с включением элементов К, кальций, Е или др.
Показаны симптоматические препараты со спазмолитическим действием (Дротаверин, Мебеверин и др.), которые нейтрализуют спастические сужения желчевыводящего пути. В некоторых случаях используют прокинетики (Метоклопрамид и др.), оказывающие противоположное действие – стимулируют сокращение желчевыводящего пути, повышая тонус, необходимый для нормализации вывода желчной жидкости.
Избавляются от нарушения деятельности пищеварительного тракта ферментативными средствами. Если присоединилась вторичная инфекция, для предотвращения такого процесса используют антибиотики.
Операция
Оперативное вмешательство проводят при неэффективности консервативной терапии и тяжелых патологиях, ставших причиной застойного процесса в мочевыводящих путях. Учитывают и общее состояние больного.
Если холестаз возник по причине мочекаменной болезни, когда конкременты образовались не только в желчном пузыре, но и в желчных протоках, назначают эндоскопическую папиллосфинктеротомию и удаление камней.
Если обструкция желчного пути возникла на фоне присутствия злокачественной опухоли, проводят иссечение патологического новообразования. При неоперабельности такового на определенный момент производят дренирование желчного пути эндопротезом. Как альтернатива – билиодигестивные анастомозы.
Перед любым оперативным вмешательством требуется подготовка больного, правильное выполнение которой позволяет снизить риск послеоперационных осложнений.
Если у человека нарушена свертываемость крови, парентерально вводят витамин К. Чтобы предупредить дегидратацию и артериальную гипотензию, назначают внутривенное введение натрия хлорида.
Для снижения риска возникновения послеоперационного сепсиса предварительно вводят антибактериальный препарат.
Народные средства
По назначению лечащего врача в домашних условиях можно проводить народное лечение. Одна из таких процедур – слепой тюбаж или зондирование, которое оказывает мягкое промывание желчного пузыря, его протоков, печени, способствуя выведению желчной жидкости. На голодный желудок (после пробуждения с утра) необходимо выпить 300 мл дегазированной минеральной воды.
После принятия жидкости человек ложится на правый бок, подложив грелку на печень. Такое положение занимают на 1 час. Лечебное мероприятие помогает усилить сокращения желчного пузыря, вывести из организма не только измененную желчь, но и холестериновые соли, микробы.
Проводить такое лечение рекомендуется 1 раз в 4 дня. Со временем периодичность сокращается. В любом случае назначать продолжительность лечения и его необходимость должен врач. Процедура запрещена в некоторых случаях (при сопутствующем развитии желчнокаменной болезни и др.).

Настой из листьев березы – отличное мочегонное средство
Отлично справляются с застойными процессами в мочевыводящих путях следующие народные средства:
- березовые листья: 2 ст. л. высушенных и порезанных листьев заливают 200 мл горячей воды, оставляют настаиваться на 1 час, процеживают, принимают внутрь по 100 мл дважды в день;
- зверобой, бессмертник, кукурузные рыльца: ингредиенты в равном объеме смешивают, заливают горячей водой в соотношении 1 ст. л. на 200 мл жидкости, настаивают в течение часа, процеживают, принимают внутрь по 100 мл перед едой;
- мед, масло мяты: 1 ст. л. продукта пчеловодства смешать с маслом в объеме 3 капель, принимать за раз трижды в день;
- сок свеклы: принимают внутрь с утра натощак по 200 мл.
Можно приготовить массажный крем, который используют для растирания кожного покрова в области печени: 100 мл оливкового масла смешать с розмариновым в объеме 10 капель, мятным в объеме 7 капель, розы в объеме 5 капель, лимонным и кипарисовым — в объеме по 5 капель. Массаж проводить каждый день на протяжении 2 недель.
Лечение осложнений
Холестаз в хронической форме часто сопровождается такими осложнениями, как остеопороз и дефицит жирорастворимых витаминов. Лечение первого негативного последствия в первую очередь предполагает коррекцию образа жизни с исключением вредных привычек (например, курения), нормализацией физической активности. Для женщин может понадобиться гормонозаместительная терапия.
Медикаментозное лечение остеопороза заключается в постоянном приеме лекарств с кальцием и витамином D. Если наблюдается выраженная костная боль, назначают глюконат кальция парентеральным введением. При выраженном остеопорозе требуется применение бифосфонатов (Алендронат и др.).
Важно! Если в крови понижена концентрация витаминов А, Е, К, назначают пероральные лекарства с их содержанием. Парентеральное введение элемента К требуется для снижения риска кровотечений.
Заключение
Застой желчи, или холестаз, – опасное состояние, которое при несвоевременном устранении может привести к опасным последствиям (почечной недостаточности, циррозу печени, кровотечениям и др.).
Не стоит пренебрегать походом к врачу при первых настораживающих симптомах, ведь современная медицина располагает множеством методик, которые позволяют за максимально короткий срок избавиться от патологии.
Холестаз

Холестаз – клинико-лабораторный синдром, характеризующийся повышением в крови содержания экскретируемых с желчью веществ вследствие нарушения выработки желчи либо ее оттока. Симптомы включают кожный зуд, желтушность, запоры, привкус горечи во рту, болезненность в правом подреберье, темный цвет мочи и обесцвечивание кала. Диагностика холестаза заключается в определении уровня билирубина, ЩФ, холестерина, желчных кислот. Из инструментальных методов используют УЗИ, рентгенографию, гастроскопию, дуоденоскопию, холеграфию, КТ и другие. Лечение комплексное, назначаются гепатопротекторы, антибактериальные лекарственные средства, цитостатики и препараты урсодезоксихолевой кислоты.
Холестаз — замедление или прекращение выделения желчи, вызванное нарушением ее синтеза печеночными клетками, или прерывание транспорта желчи по желчным протокам. Распространенность синдрома имеет средние показатели — около 10 случаев на 100 тысяч населения в год. Данная патология чаще выявляется у лиц мужского пола после 40 лет.
Отдельная форма синдрома – холестаз беременных, частота которого среди общего числа зарегистрированных случаев составляет около 2%. Актуальность проблемы обусловлена сложностями диагностики данного патологического синдрома, выявления первичного звена патогенеза и подбора дальнейшей рациональной схемы терапии.
Консервативным лечением синдрома холестаза занимаются гастроэнтерологи, а при необходимости проведения оперативного вмешательства — хирурги.
Холестаз
Этиология и патогенез холестаза определяются множеством факторов. В зависимости от причин выделяют две основные формы: внепеченочный и внутрипеченочный холестаз.
Внепеченочный холестаз формируется при механической обструкции протоков, наиболее распространенным этиологическим фактором выступают камни желчевыводящих путей.
Внутрипеченочный холестаз развивается при заболеваниях гепатоцеллюлярной системы, в результате повреждения внутрипеченочных протоков или сочетает оба звена. При данной форме отсутствуют обструкция и механические повреждения билиарного тракта.
Вследствие этого внутрипеченочную форму дополнительно подразделяют на следующие подвиды: гепатоцеллюлярный холестаз, при котором возникает поражение гепатоцитов; каналикулярный, протекающий с поражением транспортных систем мембран; экстралобулярный, связанный с нарушением структуры эпителия протоков; смешанный холестаз.
В основе проявлений синдрома холестаза лежит один или несколько механизмов: поступление составляющих желчи в кровеносное русло в избыточном объеме, уменьшение или отсутствие ее в кишечнике, действие элементов желчи на канальцы и клетки печени. В результате желчь проникает в кровь, обусловливая возникновение симптомов и поражение других органов и систем.
В зависимости от характера течения холестаз делят на острый и хронический. Также данный синдром может протекать в безжелтушной и желтушной форме.
Дополнительно выделяют несколько типов: парциальный холестаз – сопровождается снижением секреции желчи, диссоцианный холестаз – характеризуется задержкой отдельных компонентов желчи, тотальный холестаз – протекает с нарушением поступления желчи в двенадцатиперстную кишку.
По данным современной гастроэнтерологии, в возникновении холестаза ведущее значение имеет повреждение печени вирусного, токсического, алкогольного и лекарственного характера.
Также в формировании патологических изменений существенная роль отводится сердечной недостаточности, нарушениям метаболизма (холестаз беременных, муковисцидоз и другие) и повреждению междольковых внутрипеченочных желчных протоков (первичный билиарный цирроз печени и первичный склерозирующий холангит).
При данном патологическом синдроме проявления и патологические изменения обусловлены избыточным количеством желчи в гепатоцитах и канальцах. Степень выраженности симптомов зависит от причины, которая вызвала холестаз, тяжести токсического поражения клеток печени и канальцев, обусловленного нарушением транспорта желчи.
Для любой формы холестаза характерен ряд общих симптомов: увеличение размеров печени, боли и ощущение дискомфорта в зоне правого подреберья, кожный зуд, ахоличный (обесцвеченный) кал, темный цвет мочи, нарушения процессов пищеварения.
Характерной чертой зуда является его усиление в вечернее время и после контакта с теплой водой. Данный симптом влияет на психологический комфорт пациентов, вызывая раздражительность и бессонницу.
При усилении выраженности патологического процесса и уровня обструкции кал теряет окраску до полного обесцвечивания. Стул при этом учащается, становясь жидким и зловонным.
Вследствие дефицита в кишечнике желчных кислот, которые используются для всасывания жирорастворимых витаминов (А, Е, К, D), в кале повышается уровень жирных кислот и нейтрального жира.
За счет нарушения всасывания витамина К при затяжном течении заболевания у пациентов увеличивается время свертывания крови, что проявляется повышенной кровоточивостью. Недостаток витамина D провоцирует снижение плотности костной ткани, в результате чего больных беспокоят боли в конечностях, позвоночнике, спонтанные переломы.
При длительном недостаточном всасывании витамина А снижается острота зрения и возникает гемералопия, проявляющаяся ухудшением адаптации глаз в темноте.
При хроническом течении процесса происходит нарушение обмена меди, которая накапливается в желчи. Это может провоцировать образование фиброзной ткани в органах, в том числе в печени.
За счет увеличения уровня липидов начинается формирование ксантом и ксантелазм, вызванное отложением холестерина под кожей. Ксантомы имеют характерное расположение на коже век, под молочными железами, в области шеи и спины, на ладонной поверхности кистей.
Эти образования возникают при стойком повышении уровня холестерина в течение трех и более месяцев, при нормализации его уровня возможно их самостоятельное исчезновение.
В некоторых случаях симптомы выражены незначительно, что затрудняет диагностику синдрома холестаза и способствует длительному течению патологического состояния – от нескольких месяцев до нескольких лет. Определенная часть пациентов обращается за лечением кожного зуда к дерматологу, игнорируя остальные симптомы.
Холестаз способен вызывать серьезные осложнения. При продолжительности желтухи более трех лет в подавляющем большинстве случаев формируется печеночная недостаточность. При длительном и некомпенсированном течении возникает печеночная энцефалопатия. У небольшого количества пациентов при отсутствии своевременной рациональной терапии возможно развитие сепсиса.
Консультация гастроэнтеролога позволяет выявить характерные признаки холестаза. При сборе анамнеза важно определение давности возникновения симптомов, а также степени их выраженности и связи с другими факторами.
При осмотре пациента определяется наличие желтушности кожи, слизистых и склер различной степени выраженности. Также проводится оценка состояния кожи – наличие расчесов, ксантом и ксантелазм.
Посредством пальпации и перкуссии специалист часто обнаруживает увеличение печени в размерах, ее болезненность.
В результатах общего анализа крови могут отмечаться анемия, лейкоцитоз, повышенная скорость оседания эритроцитов. В биохимическом анализе крови выявляется гипербилирубинемия, гиперлипидемия, превышение уровня активности ферментов (АлАТ, АсАТ и щелочной фосфатазы).
Анализ мочи позволяет оценить наличие в ней желчных пигментов.
Важным моментом является определение аутоиммунного характера заболевания путем обнаружения маркеров аутоиммунных поражений печени: антимитохондриальных, антинуклеарных антител и антител к гладкомышечным клеткам.
Инструментальные методы направлены на уточнение состояния и размеров печени, желчного пузыря, визуализацию протоков и определение их размеров, выявление обтурации или сужения. Ультразвуковое исследование печени позволяет подтвердить увеличение ее размеров, изменение структуры желчного пузыря и поражение протоков.
Эндоскопическая ретроградная холангиопанкреатография эффективна для обнаружения камней и первичного склерозирующего холангита.
Чрескожную чреспеченочную холангиографию используют при невозможности заполнения желчных путей контрастом ретроградно; эти методы дополнительно позволяют провести дренирование протоков при закупорке.
Высокой чувствительностью (96%) и специфичностью (94%) обладает магнитно-резонансная холангиопанкреатография (МРПХГ); она является современной неинвазивной заменой ЭРХПГ.
В сложных для диагностики ситуациях применяется позитронно-эмиссионная томография.
При неоднозначности результатов возможно проведение биопсии печени, но и гистологический метод не всегда дает возможность дифференцировать вне- и внутрипеченочный холестаз.
При дифференциальной диагностике следует помнить, что синдром холестаза может встречаться при любых патологических изменениях печени. К таким процессам относятся вирусный и лекарственный гепатиты, холедохолитиаз, холангит и перихолангит.
Отдельно стоит выделить холангиокарциному и опухоли поджелудочной железы, внутрипеченочные опухоли и их метастазы.
Реже возникает необходимость дифференциальной диагностики с паразитарными заболеваниями, атрезией желчных протоков, первичным склерозирующим холангитом.
Консервативная терапия начинается с диеты с ограничением нейтральных жиров и добавлением в рацион жиров растительного происхождения. Это объясняется тем, что всасывание таких жиров происходит без использования желчных кислот.
Лекарственная терапия включает назначение препаратов урсодезоксихолевой кислоты, гепатопротекторов (адеметионина), цитостатиков (метотрексата).
Дополнительно применяется симптоматическая терапия: антигистаминные препараты, витаминотерапия, антиоксиданты.
В качестве этиотропного лечения в большинстве случаев используются хирургические методы. К ним относятся операции наложения холецистодигестивных и холедоходигестивных анастомозов, наружное дренирование желчных протоков, вскрытие желчного пузыря и холецистэктомия.
Отдельной категорией являются оперативные вмешательства при сужениях и камнях желчных протоков, направленные на удаление конкрементов.
В реабилитационном периоде применяются физиотерапия и лечебная физкультура, массаж и другие методы стимуляции естественных защитных механизмов организма.
Своевременная диагностика, адекватные лечебные мероприятия и поддерживающая терапия позволяют добиться у большей части пациентов выздоровления или стойкой ремиссии.
При соблюдении профилактических мероприятий прогноз благоприятный.
Профилактика заключается в соблюдении диеты, исключающей употребление острой, жареной пищи, животных жиров, алкоголя, а также в своевременном лечении патологии, вызывающей застой желчи и повреждение печени.
Холестаз: симптомы, диагностика, классификация, лечение и причины возникновения болезни
Патологический процесс, при котором нарушается экскреция, синтез и поступление желчи в двенадцатиперстную кишку, характеризуется в медицине как холестаз печени (греч. — cholestasis). При холестазе возможно как частичное замедление тока желчи, так и полная его остановка.
Риску возникновения заболевания подвержена широкая категория людей, в том числе беременные и новорожденные.
Несмотря на то, что этот синдром встречается не так уж часто, выявить его на ранней стадии бывает довольно сложно. Тем не менее, несвоевременная диагностика и лечение холестаза способны вызвать ряд необратимых изменений в организме, основное из которых — острая печеночная недостаточность. Это говорит о высокой степени опасности данного заболевания.
Причины возникновения холестаза
Ввиду обширной классификации известных форм синдрома холестаза причины возникновения его очень разнообразны. Важнейшую роль в патогенезе при этом играют желчные кислоты. Именно из-за их токсичных свойств (а именно — гидрофобности и лиофильности) происходит повреждение тканей печени и, как следствие, дальнейшее развитие заболевания.
Две группы причин развития болезни
- Нарушение выделения и тока желчи:
- Нарушение образования желчи:
- интоксикация организма ядами или солями тяжелых металлов;
- прием медикаментов, негативно влияющих на работу печени;
- доброкачественный рецидив холестатического синдрома;
- сердечная недостаточность;
- алкоголизм;
- нарушение микрофлоры кишечника;
- холестаз при беременности;
- цирроз печени;
- гепатиты;
- сепсис.
Классификация
В зависимости от локализации, разделяют холестаз следующих типов:
- внутрипеченочный;
- внепеченочный.
Внутрипеченочная форма развивается на уровне внутренних желчных протоков и гепацитарном уровне и связана с нарушением синтеза желчи, а также ее поступлением в желчные капилляры.
Виды внутрипеченочного холестаза
- Функциональный (снижение желчного канальцевого тока и уровня выделяемой печеночной жидкости).
- Морфологический (накопление желчи в протоках и гепатоцитах).
- Клинический (задержка желчеобразующих компонентов, содержащихся в крови).
Внепеченочный холестаз связан с проходимостью желчных протоков, что обусловливается функциональными и структурными нарушениями желчевыводящей системы.
Подразделения холестаза
- Острый и хронический (в зависимости от характера заболевания).
- Желтушный и безжелтушный (исходя из наличия желтухи как симптома).
- Парциальный и диссоциальный.
Чем опасен холестаз печени?
При отсутствии надлежащего лечения холестаз способен вызвать серьезные осложнения. Уже через несколько дней заболевания происходит ряд структурных изменений, обратимых на раннем этапе.
При развернутой форме:
- расширяются желчные капилляры;
- повышается проницаемость клеточных мембран;
- формируются желчные тромбы.
На этом этапе возможны появления:
- микроабсцессов;
- воспалений;
- печеночных розеток;
- желчных инфарктов.
Самая опасная форма — персистирующая. Возникает на более поздних сроках, спустя месяцы и годы болезни. При этом патологические изменения становятся необратимыми, развиваются:
- билиарная форма фиброза;
- билиарный цирроз.
Запущенные формы холестатического синдрома могут вызывать серьезные осложнения, такие как:
- Внутреннее кровотечение.
- «Куриная слепота».
- Остеопороз.
- Желчекаменная болезнь.
- Цирроз печени.
- Печеночная недостаточность.
Признаки и симптомы холестаза
Избыток желчи, вызванный холестазом, провоцирует появление в организме функциональной патологии печени и внутренних органов, что выражается в лабораторных и клинических проявлениях этого синдрома.
В лабораторных условиях при холестазе выявляются следующие маркеры, связанные, как правило, с изменением кровяной структуры:
- Рост уровня холестерина.
- Рост уровня билирубина.
- Увеличение активности щелочной фосфатазы.
- Повышение уровня желчных кислот.
- Повышение уровня меди.
- Обилие уробилиногена в моче.
Стандартные биохимические методы исследования позволяют выявить признаки лишь на поздних этапах развития заболевания, когда уровень поступающей желчи снижается более чем на 20%. При этом выявленные изменения важно рассматривать в совокупности, поскольку изолированная их интерпретация может послужить причиной ошибочного диагноза.
Клиническая симптоматика, в зависимости от формы заболевания, может варьироваться от латентной до ярко выраженной. Степень выраженности тех или иных симптомов определяется тремя факторами:
- Избыток желчи в крови и тканях.
- Дефицит желчи в кишечнике.
- Токсичное воздействие желчной массы на каналы и клетки печени.
Вне зависимости от формы холестаза, симптомы и признаки заболевания имеют общий клинический характер:
- Возникновение кожного зуда.
- Изменение цвета мочи и кала (светлый кал, моча «пивного» цвета).
- Увеличение размера печени.
- Холестаз желчного пузыря (холецистит).
- Желчные колики.
- Запоры.
- Горечь во рту.
- Желтуха.
Хронический холестаз способен вызвать органическое поражение костных тканей (печеночная остеодистрофия), что приводит к ломкости костей даже при незначительных травмах.
Методы диагностики холестаза
Признаки холестатического синдрома выявляются на основании данных:
- анамнеза;
- пальпации;
- характерных симптомов заболевания, обнаруженных в результате сдачи анализов.
При холестазе указать на симптомы заболевания позволят:
- щелочная фосфатаза;
- ГГТ;
- ЛАП.
Пальпация проводится путем ощупывания области печени для установления ее:
- объема;
- плотности;
- болезненности.
Установить застой желчи в каналах позволяет ультразвуковое исследование, а расширение желчных протоков выявляет холангинография. Локализация поражения тканей определяется холесцинтиграфией, где применяется меченая технецием иминодиуксусная кислота.
Холестаз
Холестаз – заболевание, характеризуемое уменьшением поступления желчи в двенадцатиперстную кишку по причине нарушения ее экскреции, образования или выведения.
Холестаз, симптомы которого проявляются, прежде всего, в кожном зуде, темной моче и светлом кале, в зависимости от особенностей этиологии может быть внепеченочным или внутрипеченочным, в зависимости от характера течения – острым либо хроническим, с желтухой либо без нее.
Онлайн консультация по заболеванию «Холестаз».
Задайте бесплатно вопрос специалистам: Хирург.
Общее описание
Холестаз также принято определять как «синдром холестаза».
Морфологами названием данного заболевания определяется наличие в гепатоцитах и в гипертрофированных клетках Купера желчи (клеточный билирубиностаз), что в частности проявляется в виде небольших капель желчи, сосредоточенных в области расширенных каналикулов (каналикулярный билирубиностаз).
В случае с внепеченочным холестазом расположение желчи сосредоточено в области междольковых расширенных желчных протоков (что определяет дуктулярный холестаз), а также в паренхиме печени, где желчь имеет вид так называемых «желчных озер».
Существующий на протяжении нескольких дней холестаз провоцирует возникновение потенциально обратимых ультраструктурных изменений.
Развернутая фаза заболевания характеризуется рядом гистологических изменений в виде расширения желчных капилляров, образования желчных тромбов, исчезновения с каналикулярной мембраны ворсинок, и повреждения клеточных мембран, провоцирующего, в свою очередь, их проницаемость.
Помимо этого среди изменений расширенной фазы выделяют нарушение целостности в плотных контактах и билирубиностаз, формирование печеночных розеток и перидуктальный отек, склероз и желчные инфаркты. При этом также формируются микроабсцессы, мезенхимальное и перипортальное воспаления и т.д.
При персистирующей форме холестаза с соответствующей формой воспаления и реакцией в соединительной ткани заболевание приобретает необратимый характер. По прошествии определенного времени (в некоторых случаях исчисляемого месяцами, в некоторых – годами) подобное течение заболевания приводит к развитию билиарной формы фиброза и к первичному/вторичному билиарному циррозу.
Следует заметить, что любая патология, связанная с печенью, может проходить в комплексе с холестазом.
В некоторых случаях причины, провоцирующие поражение печени, определены (алкоголь, вирусы, лекарственные препараты), в некоторых – не определены (первичный биллиарный цирроз, склерозирующий первичный холангит).
Ряд заболеваний (гистиоцитоз Х, склерозирующий холангит) приводит к поражению одновременно и внутрипеченочных протоков, и протоков внепеченочных.
Основные формы заболевания
Холестаз может проявляться в виде внутрипеченочной или внепеченочной формы. Внутрипеченочный холестаз, симптомы которого возникают в зависимости от собственных форм разделения, определяет следующие их разновидности:
- Функциональный холестаз. Для него характерно снижение уровня желчного канальцевого тока, а также снижение органических анионов (в виде желчных кислот и билирубина) и печеночной экскреции воды.
- Морфологический холестаз. Характеризуется накоплением в желчных протоках и гепатоцитах компонентов желчи.
- Клинический холестаз. Определяет задержку в составе крови компонентов, которые в норме экскретируются в желчь.
Что касается внепеченочного холестаза, то он развивается в ходе внепеченочной обструкции в желчных протоках.
Возвращаясь к внутрипеченочному холестазу, отметим, что возникает он в результате отсутствия в магистральных желчных протоках обструкции, при этом развитие его может производиться как на уровне желчных внутрипеченочных протоков, так и на уровне гепатоцитов. На основании этого выделяют холестаз, который обуславливается за счет поражения гепатоцитов, дуктул и каналикул, а также холестаз смешанный. Помимо этого определяется также острый холестаз и холестаз хронический, в желтушной или безжелтушной его форме.
Причины холестаза
Причины появления рассматриваемого нами заболевания крайне многообразны.
Важная роль при рассмотрении развития холестаза определена для желчных кислот, для которых свойственны поверхностно-активные особенности в крайней степени выраженности их проявлений.
Именно желчные кислоты провоцируют клеточные повреждения печени при одновременном усилении холестаза. Токсичность желчных кислот определяется исходя из степени их липофильности и гидрофобности.
В целом синдром холестаза может встречаться в самых различных состояниях, каждое из которых можно определить в одну из двух групп нарушений:
- Нарушения, связанные с образованием желчи:
- Алкогольное поражение печени;
- Вирусное поражение печени;
- Токсическое поражение печени;
- Медикаментозное поражение печени;
- Доброкачественная форма рецидивирующего холестаза;
- Нарушения в кишечной микроэкологии;
- Цирроз печени;
- Холестаз беременных;
- Бактериальные инфекции;
- Эндотоксемия.
- Нарушения, связанные с током желчи:
Каналикулярный и гепатоцеллюлярный холестаз могут быть спровоцированы алкогольным, медикаментозным, вирусным или токсическим поражением печени, а также нарушениями эндогенного масштаба (холестаз у беременных) и сердечной недостаточностью. Дуктулярный (или экстралобулярный) холестаз возникает в случае заболеваний типа цирроза печени.
Перечисленные каналикулярный и гепатоцеллюлярный холестаз приводят, в основном, к поражениям транспортных мембранных систем, экстралобулярный холестаз возникает при поражении эпителия желчных протоков.
Внутрипеченочный холестаз характеризуется поступлением в кровь, а соответственно, также и в ткани различного типа компонентов желчи (в преимущественной степени желчных кислот). Помимо этого отмечается их отсутствие либо дефицит в области просвета двенадцатиперстной кишки, а также в других кишечных отделах.
Холестаз: симптомы
Холестаз за счет избыточной концентрации желчных компонентов в печени, а также в тканях организма провоцирует возникновение печеночных и системных патологических процессов, которые, в свою очередь, обуславливают соответствующие лабораторные и клинические проявления этого заболевания.
Основа формирования клинической симптоматики базируется на следующих трех факторах:
- Избыточность поступления в кровь и в ткани желчи;
- Снижение объема желчи или ее полное отсутствие в кишечнике;
- Степень воздействия желчных компонентов, а также токсических метаболитов желчи непосредственно на канальцы и клетки печени.
Общая выраженность симптоматики, свойственная холестазу, определяется основным заболеванием, а также печеночно-клеточной недостаточностью и нарушением экскреторных функций гепацитов.
В числе ведущих проявлений заболевания, как нами уже отмечено выше, вне зависимости от формы холестаза (острой или хронической) определяется кожный зуд, а также нарушения в переваривании и всасывании.
Для хронической формы холестаза свойственными проявлениями выступают поражения костей (в виде печеночной остеодистрофии), холестериновые отложения (в виде ксантом и ксантелазм), а также пигментация кожи, возникающая по причине накопления меланина.
Быстрая утомляемость и слабость не являются характерными для рассматриваемого заболевания симптомами, в отличие от их актуальности при гепатоцеллюлярном поражении.
Печень в размерах увеличивается, ее край гладкий, отмечается ее уплотнение и безболезненность.
При отсутствии портальной гипертензии и билиарного цирроза спленомегалия (увеличение селезенки), как сопутствующий патологическому процессу симптом, встречаются крайне редко.
Помимо этого в числе симптомов отмечается обесцвеченность кала. Стеаторея (избыточное выделение с каловыми массами жира из-за нарушения кишечного всасывания) обуславливается недостатком содержания в просвете кишечника солей желчных кислот, которые требуются для обеспечения всасывания жирорастворимых витаминов и жиров. Это, в свою очередь, соответствует выраженным проявлениям желтухи.
Стул приобретает зловонность, становится жидким и объемным. Цвет кала позволяет определить динамику в процессе обструкции желчных путей, которая может быть, соответственно, полной, интермиттирующей или разрешающейся.
Непродолжительный холестаз приводит к дефициту в организме витамина К. Длительное же течение этого заболевания провоцирует понижение уровня в организме витамина А, что проявляется в «куриной слепоте», то есть, в нарушении адаптации к темноте зрения. Помимо этого отмечается также дефицит витаминов Е и D.
Последний, в свою очередь, выступает в качестве одного из основных звеньев в печеночной остеодистрофии (в виде остеопороза или остеомаляции), проявляясь в достаточно тяжелом болевом синдроме, возникающем в области поясничного или грудного отдела.
На этом фоне отмечается также спонтанность переломов, которые возникают даже при незначительных травмах.
Изменения на уровне костной ткани усложняются также и актуальным нарушением, образующимся в процессе всасывания кальция. Кроме дефицита витамина D возникновение остеопороза при холестазе определяют кальцитонин, гормон роста, паратгормон, половые гормоны, а также ряд факторов внешнего воздействия (неполноценное питание, обездвиженность, снижение уровня мышечной массы).
Таким образом, за счет характерного для заболевания дефицита желчи нарушается пищеварение, как, собственно, и абсорбция пищевых жиров. Диарея, являющаяся спутницей стеатореи, провоцирует потерю жидкости, жирорастворимых витаминов и электролитов. По этой причине развивается мальабсорбция, вслед за которой – снижение веса.
В качестве маркеров холестаза (в частности хронической его формы) выступают ксантомы (желтые опухолевидные пятна на коже, появляющиеся вследствие нарушений в липидном обмене организма). Преимущественно область сосредоточения этих пятен локализована в области вокруг глаз, на груди, спине, шее, а также в области ладонных складок и под молочными железами.
Предшествует появлению ксантом гиперхолестеринемия, которая может длиться на протяжении трех и более месяцев. Примечательно, что ксантомы являются образованием, подверженным обратному своему развитию, что в частности происходит в случае снижения показателей уровня холестерина.
Другой разновидностью ксантом являются такие образования как ксантелазмы (желтоватые бляшки, сосредоточенные в области вокруг глаз и непосредственно на веках).
Свойственным проявлением холестаза также является нарушение в обмене меди, которое способствует развитию процессов коллагеногенеза.
Порядка 80% общего объема всасываемой меди в норме у здорового человека экскретизируется в кишечнике с желчью, после чего удаляется вместе с калом.
В случае же с заболеванием холестазом накопление меди в организме происходит в значительных концентрациях (по аналогии с болезнью Вильсона-Коновалова). Ряд случаев указывает на обнаружение пигментного роговичного кольца.
Накопление меди в тканях печени происходит в холангиоцитах, гепатоцитах и в системных клетках мононуклеарных фагоцитов. Локализация избыточного содержания в клетках меди обуславливается этиологическими факторами.
Имеет место среди больных холестазом в хронической его форме и такое проявление, как дегидратация, изменениям подвергается деятельность сердечно-сосудистой системы. Нарушение сосудистых реакций происходит ввиду артериальной гипотензии, помимо этого наблюдается нарушение в регенерации тканей, повышенная кровоточивость. Повышается риск развития сепсиса.
Длительное течение холестаза нередко осложняется формированием в желчевыводящей системе пигментных конкрементов, которые, в свою очередь, осложняются бактериальным холангитом. Формирование билиарного цирроза определяет актуальность признаков печеночно-клеточной недостаточности и портальной гипертензии.
Анорексия, лихорадка, рвота и боль в животе могут являться симптомами заболевания, спровоцировавшего холестаз, однако симптомами самого холестаза они не являются.
Диагностирование холестаза
Определяется холестаз на основании данных анамнеза пациента и наличия характерной симптоматики наряду с пальпацией соответствующих областей.
В качестве алгоритма диагностического исследования предусмотрено ультразвуковое исследование, с помощью которого становится возможным определение механической блокады, образовавшейся в желчных путях.
При выявлении расширения в протоках применяется холангиография.
В случае подозрения на актуальность внутрипеченочного холестаза может быть произведена биопсия печени, для которой, однако, необходимо полностью исключить возможность наличия внепеченочной формы холестаза у пациента. В противном случае игнорирование этого фактора может привести к развитию желчного перитонита.
Локализация уровня поражения (внепеченочный или внутрипеченочный холестаз) может быть произведена с использованием холесцентиграфии, в которой применяется меченая технецием иминодиуксусная кислота.
Лечение холестаза
Внутрипеченочная форма заболевания указывает на эффективность этиотропной терапии. То есть, это подразумевает специфическое лечение, ориентированное на устранение тех причин, которые вызвали конкретно рассматриваемое заболевание.
Это может подразумевать удаление камня, дегельминтизацию, резекцию опухоли и т.д.
На основании ряда исследований определена высокая степень эффективности использования в лечении урсодезоксихолевой кислоты в случае с холестазом при актуальном биллиарном циррозе, а также склерозирующем первичном холангите, алкогольном заболевании печени и т.д.
Для лечения возникающего кожного зуда используется плазмаферез, колестипол, холестирамин, антагонисты опиоидов и т.д.
Помимо этого рекомендуется диета с исключением употребления в пищу нейтрального жира при снижении его объема до показателей суточной нормы менее 40г.
Дополнительно назначаются жирорастворимые витамины, направленные на восполнение их дефицита (К, А, Е, D), а также кальций. В случае возникновения механического препятствия в оттоке желчи производится эндоскопическое или хирургическое лечение.
При подозрении на холестаз с актуальной для него симптоматикой следует обратиться к гастроэнтерологу. Дополнительно может понадобиться консультация хирурга.
Холестаз – это патология, при которой нарушается выработка или отток желчи в двенадцатиперстную кишку. Желчь – фермент, который участвует в процессе переваривания жиров, поступающих в желудочно-кишечный тракт с пищей. Ее секреция происходит в клетках печени – гепатоцитах путем фильтрации крови, поступающей из желудка, поджелудочной железы, кишечника. Желчь помогает органам пищеварения переваривать пищу, усваивать жирорастворимые витамины, выводить из организма токсические вещества. Длительный застой желчи приводит к плохому самочувствию, дефициту витаминов, развитию осложнений в виде печеночной недостаточности, энцефалопатии и других заболеваний.
По расположению патологического процесса холестаз делят на два типа:
- Внепеченочный – застой желчи локализуется вне печени. Развивается в связи с наличием механического препятствия оттоку желчи, который нередко наблюдается при желчнокаменной болезни, раке головки поджелудочной железы и желчных путей, стенозирующем панкреатите, врожденном пороке развития желчных протоков, склерозирующем папиллите, язвенной болезни с постбульбарной локализацией язвы, полипозе двенадцатиперстной кишки, раке большого сосочка двенадцатиперстной кишки.
- Внутрипеченочный – застой локализуется внутри печени.
Причины внутрипеченочного холестаза (ВПХ):
- вирусные заболевания;
- патологии печени – гепатит, цирроз, желчнокаменная болезнь, тромбоз печеночных вен;
- токсическое воздействие алкоголя или лекарственных средств;
- метаболические нарушения;
- злокачественные новообразования;
- ожирение высокой степени;
- неправильное питание, злоупотребление копченостями, жирными, острыми продуктами;
- аутоиммунные заболевания;
- неблагоприятная наследственность.
ВПХ может протекать в острой или хронической форме. Чаще всего синдрому подвержены мужчины старше 40 лет.
Отдельно стоит выделить холестаз беременных. Он возникает вследствие гормональных изменений, которые происходят в организме женщины во время беременности и самостоятельно проходит спустя несколько недель после родов.
Внутрипеченочный холестаз: симптомы
Комплекс симптомов зависит от степени нарушения работы печени и всасывания в организм жиров и жирорастворимых витаминов. Заподозрить нарушение оттока желчи можно по этим признакам:
- кожный зуд – один из первых симптомов. Как правило, усиливается к вечеру и в ночное время;
- болевые ощущения, дискомфорт в правом подреберье;
- тошнота, вздутие живота;
- привкус горечи во рту;
- снижение аппетита;
- частый стул с неприятным запахом;
- кал светлого цвета;
- темно-коричневая моча;
- повышенная утомляемость, нарушение работоспособности;
- для внутрипеченочного холестаза характерна мышечная слабость, возникающая вследствие нарушения всасывания полезных веществ и витаминов;
- при хроническом течении на коже образуются ксантомы – доброкачественные образования на коже, вызванные длительным повышением уровня холестерина.
Выраженность признаков зависит от тяжести поражения печени, причины, которая вызвала нарушение оттока желчи. При слабо выраженных симптомах диагностика заболевания затруднена. Как правило, пациент обращается к дерматологу по поводу кожного зуда, не акцентируя внимания на других признаках синдрома. Чтобы не ухудшать патологическое состояние, прислушивайтесь к собственному организму и вовремя обращайтесь к специалисту с терапевту или гастроэнтерологу.
Диагностика внутрипеченочного холестаза
Выявить заболевание довольно сложно, так как из явных симптомов пациента первое время беспокоит только зуд. Если у человека уже имеются сопутствующие патологии печени, врач быстрее заподозрит и диагностирует ВПХ. Чтобы поставить точный диагноз, доктор собирает анамнез, осматривает пациента, назначает лабораторные анализы. Врач оценивает состояние кожи – наличие желтушности, ксантом. Проводит пальпацию печени, чтобы определить ее размер и болезненность. Для внутрипеченочного холестаза характерно увеличение этого органа.
Лабораторная диагностика ВПХ включает:
- Общий анализ крови – может показать снижение гемоглобина, большое количество лейкоцитов, высокий показатель СОЭ.
- Биохимический анализ крови – определяет показатели холестерина, билирубина, при холестазе в крови будет повышен уровень печеночных ферментов.
- Общий анализ мочи. Показатель внутрипеченочного холестаза – наличие желчных пигментов.
В качестве инструментальной диагностики для определения ВПХ используют:
- Ультразвуковое исследование печени – помогает определить точные размеры органа, визуализировать структуру желчного пузыря, отследить пораженные протоки.
- Эндоскопия желудочно-кишечного тракта – позволяет осмотреть разные участки органов пищеварительного тракта, оценить проходимость желчевыводящих путей.
- КТ и МРТ – высокочувствительные методы, благодаря которым можно визуализировать печень и желчный пузырь, определить степень, форму, локализацию патологии.
При сомнительных результатах вышеуказанных методов врач может предложить провести биопсию печени и проведение гистологического исследования.
Внутрипеченочный холестаз: лечение
Терапевтическая тактика направлена в первую очередь на ликвидацию причины, вызвавшей нарушение оттока желчи. Лекарственная терапия включает:
- Гепатопротекторы на основе аминокислот, улучшающие метаболические процессы в печени. К таким препаратам относится ГепталНАН. Его принимают для поднятия уровня печеночного глутатиона у пациентов с поражением печени.
- Препараты на основе урсодезоксихолевой кислоты – для восстановления оттока желчи и предупреждения формирования камней в желчном пузыре.
- Желчегонные средства – их назначают только при отсутствии конкрементов в желчном пузыре.
- Антигистаминные препараты для устранения кожного зуда.
- Поливитаминные комплексы – компенсируют недостаток витаминов.
Для устранения заболевания нужно придерживаться особой системы питания. Чтобы уменьшить застой желчи и снять нагрузку с желчных путей, врачи рекомендуют использовать лечебную диету №5.
Принципы диетотерапии при синдроме внутрипеченочного холестаза:
- Частое питание небольшими порциями. Дневной рацион делится на пять-шесть равных частей, пищу следует тщательно пережевывать.
- Еда отваривается, готовится на пару или запекается без образования корочки.
- Исключение алкоголя, трансжиров, острых приправ, тонизирующих напитков, жареных, острых, соленых, копченых, консервированных блюд.
- Ограничение сладостей, сдобной выпечки, полуфабрикатов.
- Включение в рацион продуктов, богатых витаминами А, D, Е, К: вареные яйца, жирная рыба, морковь, облепиха, брокколи, красный перец, шпинат, бананы, каши из круп, растительные масла.
- Пища должна быть теплой, но не горячей.
- При ВПХ рекомендуется пища, содержащая большое количество белка. Жиры необходимо ограничить до 40 г в сутки. Это связано нарушением с недостаточным поступлением желчи и ухудшением всасывания жиров.
- Обильное питье, не менее двух литров в день. Пить можно соки, ягодные морсы, травяные чаи, воду.
Диеты нужно придерживаться длительное время. В сочетании с медикаментозной терапией она облегчает состояние и ускоряет выздоровление. При сильных физических нагрузках, злоупотреблении спиртными напитками, нарушении диеты могут возникать рецидивы заболевания. В случае возобновления неприятных симптомов нужно обратиться к врачу.
Хирургические методы лечения ВПХ
В некоторых случаях для устранения внутрипеченочного холестаза может потребоваться оперативное вмешательство. В качестве хирургического лечения применяют:
- наружное дренирование желчных протоков – операцию проводят при сдавливании желчных протоков опухолями.
- удаление желчного пузыря – проводится при рецидивирующих воспалениях желчного пузыря, наличии камней, невозможности устранить проблемы консервативными способами. Операция может быть полостной или лапароскопической. Второй метод предпочтительнее, так как он менее травматичен, предполагает меньший риск осложнений и более быстрое восстановление.
Последствия и возможные осложнения внутрипеченочного холестаза
При недостаточном внимании к синдрому ВПХ со стороны пациента и игнорировании назначенного лечения могут развиться осложнения:
- Дерматит – возникает при интенсивном расчесывании зудящей кожи. Раздраженные участки могут воспалиться и образовать очаги бактериальной или грибковой инфекции.
- Остеопороз – при длительной нехватке жирорастворимых витаминов у человека, страдающего ВПХ, возникнет заболевание, при котором разрушается структура костей. Они становятся хрупкими, возрастает риск переломов.
- Желчнокаменная болезнь – внутрипеченочный холестаз характеризуется изменением свойств желчи. Выпадая в осадок, ее кислоты постепенно образуют конкременты в желчном пузыре и протоках. Болезнь проявляется горечью во рту, болями и тяжестью в правом боку. Даже при бессимптомном течении есть опасность развития острого воспалительного процесса.
- Нарушение процессов переваривания и усвоения питательных веществ. Для такого состояния характерны жидкий пенистый стул в ночное время, снижение массы тела, несмотря на калорийное питание. Если не заниматься лечением проблемы, нарушение всасывания витаминов и полезных веществ приведет к ослаблению зрения, неврологическим расстройствам, ухудшению функций крови.
- Воспалительные процессы желчного пузыря и желчевыводящих протоков. Закупорка протоков может спровоцировать острый панкреатит.
Лечению подлежит также ВПХ беременных, несмотря на то, что он проходит самостоятельно вскоре после родов. Если не лечить холестаз при беременности, это может привести к кровотечению, преждевременным родам, угрозе гибели плода.
При своевременном лечении внутрипеченочного холестаза прогноз для пациента будет благоприятным. Отсутствие терапии приводит к развитию осложнений. Профилактика заболевания состоит в соблюдении принципов лечебного питании, снижении уровня холестерина, нормализации веса, своевременном лечении болезней, вызывающих нарушение оттока желчи.