Варикозное изменение вен — это утончение стенок, расширение их просвета, образование узлов. Варикозными могут стать любые вены, но чаще болезнь поражает ноги. Причина связана с положением тела в вертикальном состоянии, что приводит к увеличению давления на вены в нижней половине тела. У некоторых людей появляется дискомфорт ноющие боли в венах. Без лечения это приводит к довольно сложным проблемам.
Самым распространенным методом лечения этого заболевания считается венэктомия. Эта операция включает механическое вытягивание вен, которые расширены через разрезы кожи. В Юсуповской больнице, специалисты предлагают и альтернативные методы безоперационного лечения варикоза позволяющие убрать патологические изменения в венах на ногах.
Причины варикозного расширения вен
Варикозное расширение вен довольно распространенное заболевание и его лечение практикуется уже очень долго. В течении этого времени удалось достоверно установить причины, которые вызывают эту патологию:
- чрезмерные физические нагрузки;
- малоподвижный образ жизни;
- злоупотребление вредными привычками (курение, алкоголь);
- травмы, которые повлекли за собой повреждение сосудов;
- нарушения в работе эндокринной системы и органов ЖКТ;
- несбалансированное питание;
- недостаток витаминов и микроэлементов;
- избыточный вес;
- индивидуальные особенности в строении сосудистой системы;
- период вынашивания ребенка;
- генетическая предрасположенность.
В основном, причины развития варикоза у женщин и мужчин одни и те же. Проявление болезни возможно и на ногах, и на руках. Как вылечить варикоз без операции расскажут специалисты Юсуповской больницы на консультации.
Диагностика варикоза
Понять, что болезнь развивается, можно самостоятельно, так как варикоз обладает распознаваемыми симптомами:
- при движении ощущается тяжесть в области ног;
- болезненные ощущения в ногах, которые также могут сопровождаться жжением;
- могут возникать судороги в нижних конечностях во время отдыха;
- образовываются отёки после трудового дня;
- визуально видно расширение вен;
- появление узлов на венах;
- потемнение кожного покрова;
- при пальпации вены имеют извитую структуру;
- может добавиться вялость и повышение температуры, что свидетельствует об осложнении заболевания.
Наличие хотя бы одного из перечисленных симптомов свидетельствует о развитии тяжелой патологии. Точную и квалифицированную диагностику варикозного расширения вен можно пройти в Юсуповской больнице на современном оборудовании. Специалисты проводят комплексное обследование, что позволяет не только диагностировать варикозное расширение вен и его стадию, а также определить общее состояние организма. Начинается диагностика с осмотра врача и проведения опроса. После консультации он, как правило, назначает следующие обследования:
- ОАК;
- Допплерография;
- УЗИ сосудов;
- Биохимический скрининг.
Данные этих исследований позволяют врачу оценить общее повреждение сосудов, в случае его наличия. Также специалистами Юсуповской больницы применяется комплексная биорезонансная диагностика. Она позволяет получить самую полную картину состояния больного и назначить наиболее эффективное безоперационное лечение варикоза нижних конечностей.
Методы лечения варикоза нижних конечностей без операции
Только комплексный подход в лечение варикоза без операции поможет избавиться от патологии. Лечение вен без операции должно включать полную коррекцию образа жизни:
- Физические упражнения,
- Рацион питания;
- Компрессионное воздействие на поражённые участки;
- Медикаментозная терапия;
- Народные средства;
- Малоинвазивные методы.
Врачи Юсуповской больницы советуют начинать лечение с корректировки образа жизни, стараться больше двигаться, внедрить пешие прогулки, заняться фитнесом или выполнять упражнения дома. Очень эффективным считается бег и плаванье при вздутых венах. Также необходимо пересмотреть привычный рацион питания. Из него следует убрать жирные и жаренные блюда, острые приправы, газированные напитки, алкоголь, сдобу, сладости. Наполнить рацион овощами, фруктами, морсами, злаками, пить чистую воду. Рекомендуется употреблять морепродукты: морская капуста, креветки, кальмары, мидии. Они богаты медью, а она положительно действует на состояние сосудов, укрепляет их и возвращает им эластичность. Необходимо выстроить режим питания, чтобы ужин состоялся не позднее 4 часов до отхода ко сну. Принимать пищу следует небольшими порциями. Диетолог в Юсуповской больницы рассчитает необходимый рацион учитывая все индивидуальные особенности пациента.
Частично, как убрать вены на ногах без операции решает компрессионное бельё. Оно оказывает давление на ноги и тем самым восстанавливает нормальный кровоток в сосудах. Разновидности компрессионного белья используют в зависимости от локализации процесса, это могут быть колготки, чулки, гольфы. Также для лечения варикоза без операции используется ортопедическая одежда. Она представлена разными классами и моделями, которые отличаются по силе давления. Специалист Юсуповской больницы определит, какая именно сила давления необходима, после установления степени заболевания. Такие изделия рекомендуют использовать и для профилактики развития болезни. Необходимость ношения компрессионного трикотажа также определяет специалист. Как правило, одевают его с утра, не вставая с кровати, и снимают только перед сном.
Как вылечить варикоз на ногах без операции
Специалисты Юсуповской больницы при лечении вен на ногах без операции применяют медицинские препараты из группы венотоников. К ним относятся, такие препараты как Троксевазин, Детралекс, Антистакс, Венорутон, Венитан, Лиотон, Флебодиа. Как правило, они используются в виде кремов, но могут быть и в виде таблеток или мазей. Также назначаются противовоспалительные средства и препараты для разжижения крови, если отмечается боль, местное повышение температуры, гиперемия. Все вышеперечисленные лекарства используется исключительно по назначению врача, потому как выбор лекарственного средства и дозировка зависит от особенностей конкретного пациента и степени запущенности болезни.
Удаление вен без операции предполагает рассечение кожи и дает хороший результат в борьбе с патологией вен на ногах. К таким методам лечения варикоза нижних конечностей без операции относятся:
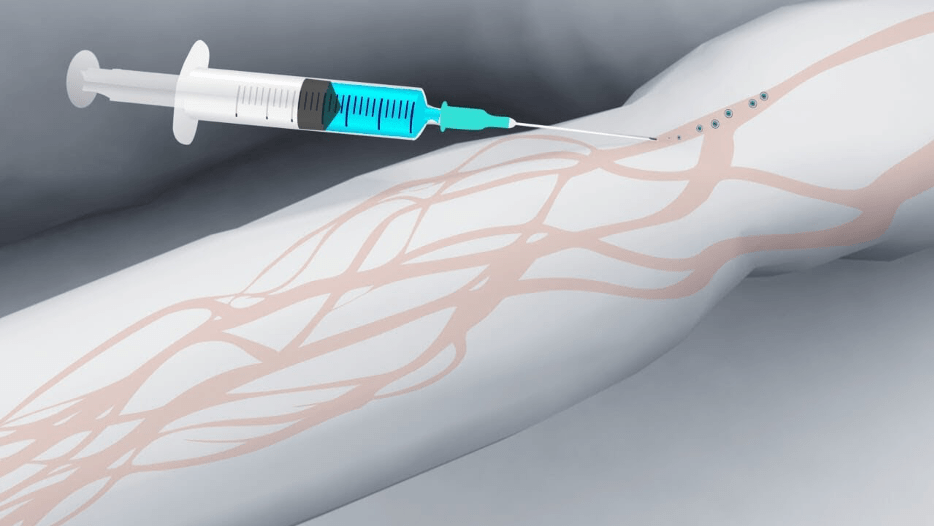
- Склеротерапия. При этом методе в просвет вены вводится специальный раствор, который называется склерозантом. Он вызывает склеивание и воспаление сосуда изнутри. Кровь направляется к здоровым венам, а сосуды склерозированные исчезают со временем. Варикоз без операции этой методикой можно лечить для небольших вен пострадавших от варикоза и расположенных прямо под кожей. Этот способ существенно улучшает вид и состояние ноги. Для крупных вен используют пенную склеротерапию. Перед тем как вводить препарат в вену, его сначала превращают в пену. Она покрывает большую площадь и является безопасным для просвета кровеносного сосуда. Такую манипуляцию можно повторять несколько раз при необходимости.
- Эндовазальная лазерная облитерация. Подразумевает воздействие на стенки сосудов очень мощными лазерными импульсами, под их воздействием происходит коагуляция вены. Этот метод используется для удаления сосудистых сеточек и мелких вен. Прибор посылает сильнейшие импульсы света через кожу, они закрывают просвет подкожных сосудов, а в результате приводят к их исчезновению. Процедура не подразумевает инъекций или разрезов кожи. Методика рассчитана на лечение пациентов с начальными проявлениями варикоза. Как правило, необходимо несколько сессий.
- Радиочастотная абляция. Этот метод заключается в воздействии на участок расширения вены радиочастотным излучением. В просвет сосуда вводится под контролем ультразвука проволочный катетер, который позволяет осуществить на стенку вены воздействие радиочастотной энергии. Катетер работает от паховой области до колена. Стенка вены утолщается, нагревается и перекрывает просвет, а в результате и исчезает. Результаты этой процедуры наблюдают на протяжении нескольких недель.
- Внутривенная лазерная абляция. Данный метод похож с предыдущим, только вместо радиочастотной энергии, здесь используется лазерное излучение. В просвет расширенного сосуда вводится лазерное волокно и закрывает его просвет.
В Юсуповской больнице лазерное и радиочастотное лечение часто используются при лечении глубоких вен пораженных варикозом. Рекомендовать, как избавиться от варикоза без операции, можно в таких случаях:
- Заболевание проявляется судорогами и болью в ногах;
- Все предыдущие меры не принесли результат;
- Воспаление вен;
- Образование тромб;
- Образование варикозных язв;
- Твердеет жировая ткань под кожей.
В Юсуповской больнице лечение выполняется в кабинете врача под местной анестезией. Пациент находится в сознании. Врач использует ультразвук для визуализации вены. Врач обрабатывает ногу дезинфицирующим раствором. При введении катетера пациент может почувствовать незначительное покалывание или легкое давление при введении склерозанта. Если врач использует лазерное излучение, то необходимо надеть защитные очки. Лазерная или радиочастотная абляция, как правило, не болезненны. На ноги одеваются эластические бинты. Они предназначены для предупреждения возможных осложнений, таких как кровотечение или отёк ног. Их рекомендуется носить до нескольких дней. Специалисты Юсуповской больницы рекомендуют избегать физических нагрузок около 10 дней. Ацетаминофен назначается для обезболивания. Некоторые препараты запрещаются к применению, такие как Аспирин, так как он нарушает процесс свертывания крови. Пациенту следует ограничить прием горячих ванн и заменить их на прохладный душ.
Эти процедуры относительно безопасны и позволяют ответить на вопрос, можно ли вылечить варикоз без операции. Но есть и определенные риски в этих процедурах.
Лечение варикоза без операции является очень эффективным методом в избавлении от этого недуга. Риск осложнений крайне низок. После лечения возвращается нормальный внешний вид и состояние кожи. Практически не наблюдается признаков отрицательных эффектов. Существует риск рецидива, но ношение компрессионного трикотажа существенно уменьшает вероятность появления этого заболевания вновь. Необходимо безукоризненно следовать рекомендациям лечащего врача, чтобы предотвратить риск рецидива.
Иногда все же остаются участки расширенных вен на ногах после проведенного лечения, которые убрать без операции невозможно. Лечится ли варикоз без операции в таком случае, отвечают специалисты Юсуповской больницы, которые могут предложить такие вмешательства, которые мало травматичны и очень похожи на лечение без операции. Такое лечение также выполняются под местной анестезией и амбулаторно. А квалифицированные сотрудники Юсуповской больницы обеспечат пациента всем необходимым и создадут максимально комфортные условия для лечения. Отзывы о варикозе без операции свидетельствует об отличных результатах пациентов после прохождения лечения в Юсуповской больнице. Записаться на приём к специалисту в Юсуповской больнице можно по телефону круглосуточной горячей линии.
Как поставить капельницу на дому пациенту с «плохими» венами?
5 способов найти вену при постановке капельницы
Капельница считается несложной медицинской процедурой, но требует определенных знаний и опыта. Проводить процедуру внутривенных вливаний самостоятельно категорически не рекомендуется из-за высокого риска осложнений.
Чтобы поставить капельницу на дому с помощью медсестры, необязательно много денег: специалист сделает все профессионально, с соблюдением правил. Правда, избежать сложностей при проведении инфузии удается далеко не всегда, особенно, если у пациента незаметные, тонкие и хрупкие вены, в которые нелегко попасть.
Содержание
- Почему капельницы ставят в вены на руках?
- Что такое плохой венозный доступ?
- Причины «плохих» вен на руках
- 5 проверенных способов найти вену
- Физическая нагрузка
- Сдавливание
- Согревание
- Гравитация
- Восполнение жидкости
- Как правильно поставить капельницу: алгоритм процедуры
- Инструменты и аксессуары
- Подготовка к процедуре
- Постановка капельницы
- Осложнения при неправильном выполнении инфузии
- Что делать при развитии осложнений?
- Как понять, что лекарство идет мимо вен?
- Куда ставят капельницу, если вены на руках плохие?
- Список литературы
Почему капельницы ставят в вены на руках?
Вены на руках выбирают для проведения медицинских манипуляций неслучайно, так как они имеют наиболее подходящее для этого строение. На верхних конечностях расположены глубокие и поверхностные сосуды. Последние пролегают близко к поверхности кожи, благодаря чему из них легко брать кровь.
Давление в них составляет всего 5-10 мм ртутного столбика (в артериях на руках оно может составлять 139 мм), венозная стенка содержит небольшое количество мышечных клеток, податлива и хорошо растягивается. К тому же кожа на руках гораздо тоньше, чем на ногах, поэтому проколоть ее можно, не доставляя человеку сильной боли.
После прокола на стенке вены появляется небольшой рубец — такой же, как после повреждения кожи в любом другом месте. Он может сохраняться длительное время — месяцы и даже годы. Полностью целостность поврежденных венозных стенок не восстанавливается никогда, но изменения (если их не слишком много) не оказывают существенного влияния на работу организма.
Что такое плохой венозный доступ?
Ситуация, когда медсестра не может попасть в вену, знакома примерно трети пациентов, которым хоть раз в жизни делали внутривенные инъекции, ставили капельницу на дому или в условиях стационара. Причина далеко не всегда заключается в неопытности медицинского работника. Иногда даже специалисты с большим стажем попадают в нужное место далеко не с первого раза — чаще всего это происходит при затрудненном венозном доступе.
В норме вены должны слегка выступать над кожей между мышцами, иметь голубоватый или синий оттенок. Но у некоторых людей они слишком тонкие или практически незаметные, что усложняет введение иглы. В практике медсестер бывают случаи, когда вену трудно не только увидеть, но и пропальпировать. Тогда опытные специалисты используют проверенные способы найти вену и ставят капельницу в место, где это сделать легче всего.
Причины «плохих» вен на руках
Незаметные, тонкие или хрупкие вены — серьезная проблема для тех, кто проводит медицинские манипуляции. Причин подобного явления может быть несколько, начиная естественными причинами, заканчивая приемом лекарственных препаратов и частыми инъекциями:
- Особенности организма. Рисунок и особенности расположения вен у каждого человека индивидуальны, поэтому являются такой же уникальной биометрической характеристикой, как и отпечаток пальца или узор радужки. Соответственно, «спрятанные» сосуды могут быть особенностью организма.
- Генетическая предрасположенность. Прочность венозных клапанов заложена генетически. Согласно статистике, если оба родителя страдают варикозом, вероятность получить его по наследству у детей составляет около 80%. То же самое касается и хрупких или тонких вен — часто они представляют собой семейную проблему.
- Старение. Венозный доступ ухудшается с возрастом — это связано с уменьшением содержания эластина и коллагена, а также истончением подкожно-жировой клетчатки. Кожа становится тонкой, «бумажной», а вены — тонкими и хрупкими, из-за чего возрастает риск травм и кровотечений.
- Лишний вес. У людей с высоким ИМТ (индекс массы тела) вены скрываются под жировой прослойкой. При ожирении сложно выполнять не только внутривенные инъекции и капельницы, но и некоторые диагностические процедуры — УЗИ, МРТ.
- Частые инъекции. Любой укол представляет собой травму, а если их было слишком много, на месте здоровых тканей образуются рубцы. Вены «прячутся» и твердеют, поэтому поставить капельницу или сделать инъекцию становится сложнее.
- Регулярное введение наркотиков. Помимо частых травм, венозный доступ у наркоманов ухудшается из-за введения едких, агрессивных препаратов. Они буквально сжигают венозные стенки, поэтому наркозависимым людям с большим стажем крайне сложно проводить медицинские манипуляции.
- Воздействие ультрафиолета. Ультрафиолетовые лучи также способны разрушать эластин и коллаген, из-за чего у людей, которые часто находятся на солнце, венозный доступ часто затруднен.
- Прием лекарств. Некоторые препараты ухудшают состояние вен и повышают риск осложнений при катетеризации. Кортикостероиды вызывают атрофию эпидермиса, а антикоагулянты повышают риск кровотечений.
Плохой венозный доступ бывает проходящим явлением. Если человек испытывает стресс (например, боится уколов) или замерз, найти вену для постановки капельницы бывает сложно.
5 проверенных способов найти вену
Существует несколько способов, которые помогают сделать вены более заметными — опытные медсестры обычно используют их в комплексе. Они эффективны, когда человеку нужно поставить 1-2 капельницы.
Если пациент должен пройти курс лечения внутривенными инфузиями, рекомендуется катетеризация (установка катетера). Процедура позволяет избежать частых уколов и сложностей с венозным доступом. При длительном лечении (более месяца) врач может порекомендовать имплантацию порт-системы.
Физическая нагрузка
Слова «поработать кулаком» знакомы всем, кто сдавал кровь или получал внутривенную терапию. Любая физическая нагрузка усиливает кровообращение: вены наполняются и становятся более заметными. Если серьезных проблем с венозным доступом нет, можно несколько раз сжать и разжать кулак. Для пациентов с «трудными» венами лучше приобрести резиновый мячик, который перед капельницей нужно интенсивно сжимать в руке.
Сдавливание
Еще один способ улучшить наполнение вен — ненадолго ухудшить кровообращение. Для этого используется жгут, который накладывают на 10-15 см выше интересующего участка. Его затягивают, но не слишком туго, чтобы вена проступила под кожей. Можно использовать манжетку тонометра — наложить как обычно и накачать до 40-60 мм ртутного столбика.
Даже если вена не будет заметна, ее можно пальпировать. Она должна быть упругой, но не слишком твердой, гладкой и слегка пульсировать. Вену необходимо помассировать 20 секунд, после чего можно проводить манипуляции. Вопреки распространенному мнению, хлопать по вене не стоит. Она может «спрятаться», а после капельницы на руке останется синяк.
Согревание
На холоде вены сжимаются и становятся менее заметными, а в тепле, наоборот, расширяются и увеличиваются. Если человек сильно замерз, с капельницей лучше повременить, пока он не согреется.
Процесс можно ускорить — дать выпить теплый чай или кофе, принять горячий душ или ванну. Не запрещено использовать для согревания любые подручные средства — грелку, емкость с теплой водой, нагретое полотенце. Главное — не перестараться и не обжечь пациента. Прикладывать тепло к руке следует до дезинфекции: после того, как кожа будет обработана спиртом или антисептиком, к ней не должны прикасаться посторонние предметы.
Гравитация
При выполнении инъекции или капельницы можно использовать принцип гравитации. Человеку достаточно постоять несколько минут, расслабив руки. Можно вытянуть конечность вперед и сделать несколько круговых движений или лечь на диван и опустить ее вниз.
Механизм действия этого способа прост: кровь приливает к венам, благодаря чему они становятся более темными, более заметными и выраженными.
Восполнение жидкости
Если организм обезвожен, найти вену становится сложно даже профессионалу. Кровь при недостатке жидкости становится густой и медленно течет по сосудам, что ухудшает венозный доступ.
Незадолго до капельницы рекомендуется выпить около 250 мл воды, благодаря чему процедура пройдет проще. Кроме того, это поможет успокоиться и снизить уровень стресса, который также влияет на успех проведения процедуры.
Как правильно поставить капельницу: алгоритм процедуры
Для того, чтобы сделать внутривенную инфузию, необходимы соответствующие знания, опыт и строгое соблюдение техники. Правильная постановка капельницы — это не только введение иглы без последствий для пациента, но и выбор системы, скорости вливания и т. д.
Инструменты и аксессуары
Для проведения инфузии необходимо подготовить предписанные врачом препараты (проверить срок годности, объем и другие важные показатели), а также инструменты и расходные материалы:
- Штатив для капельницы. Представляет собой переносную стойку с крючками, на которые вещают емкости с растворами. Ее высота составляет 1,5-2 м, что обеспечивает достаточный напор для введения.
- Система для инфузии. Капельницы отличаются диаметром игл, трубок и скоростью вливания препаратов. Очень важно определиться с размером иглы, который обратно пропорционален номеру: двадцать вторая — самая тонкая, четырнадцатая — самая толстая. Он зависит от анатомических особенностей пациента и характеристик препарата.
- Сопутствующие аксессуары. Помимо штатива и системы для постановки капельницы понадобится жгут (он помогает найти вену), пластырь для фиксации иглы и вата.
Кроме назначенных лекарственных препаратов нужно подготовить антисептическую жидкость. Чаще всего используют спирт, если у человека имеется аллергия, берут безспиртовые растворы (например, Хлоргексидин).
Подготовка к процедуре
Перед манипуляциями следует обязательно помыть руки и протереть их антисептиком. Несоблюдение правил гигиены может привести к инфицированию и сепсису даже в том случае, если медработник идеально владеет техникой выполнения инфузий.
- Подключить систему к емкости или пакету с препаратом. Для этого иглу необходимо протереть спиртом и проткнуть пробку — это несложно, так как изготавливаются они из мягкой резины или других материалов.
- Повесить емкости на стойки, хорошо зафиксировать их. Обязательно проверить отсутствие воздуха в системе — примерно на треть заполнить жидкостью трубки и капельную камеру. Мелкие пузырьки обычно не представляют опасности — они прилипнут к стенкам емкости и не попадут в кровоток.
Если стерильность нарушена на одном из этапов, проводить вливание категорически запрещено. Это может привести к заражению крови и другим опасным последствиям.
Постановка капельницы
Перед процедурой необходимо ознакомить пациента с особенностями ее выполнения. Каждый препарат имеет особое воздействие на организм, и некоторые ощущения могут напугать человека. При этом важно отличать побочные воздействия лекарств от тревожных симптомов, развивающихся при неправильном выполнении вливаний. О боли, головокружении, тошноте, слабости и другом дискомфорте необходимо сразу же сообщить медработнику. Алгоритм проведения процедуры выглядит следующим образом:
- пациент занимает удобное положение — лучше всего делать капельницу лежа, но можно и в положении полусидя или сидя;
- руку в районе бицепса перетягивают жгутом, место введения иглы тщательно дезинфицируют;
- иглу вводят в самую темную, хорошо наполненную вену параллельно поверхности руки под углом 35-45 градусов;
- после того, как в катетере появится кровь, его располагают максимально параллельно конечности и фиксируют с помощью лейкопластыря;
- трубку системы подключают к катетеру, убеждаются в герметичности соединения, дополнительно фиксируют его пластырем;
- скорость подачи раствора регулируется с помощью регулятора с колесиком — иногда на него нанесено количество капель, чтобы упростить подсчет.
В ходе проведения процедуры необходимо следить за пациентом и местом введения иглы. Если жидкость течет слишком быстро, у человека может начаться головокружение. В подобной ситуации лучше просто уменьшить скорость инфузии, покрутив колёсико в нужную сторону.
После завершения процедуры необходимо перекрыть систему, аккуратно извлечь, приложить к месту укола вату, пропитанную спиртом, и хорошо прижать. Держать ее необходимо не менее 10-15 минут, а лучше 20-25 минут. За это время сформируется сгусток крови, который закупорит ранку. Если убрать вату слишком быстро, капли крови попадут под кожу, вследствие чего образуется синяк или кровоподтек. Нельзя растирать место укола или прикасаться к нему, так как это тоже может привести к скоплению сгустков крови.
Осложнения при неправильном выполнении инфузии
При проведении процедуры необходимо строго соблюдать все правила — технику постановки и асептику. Неправильно поставленная капельница влечет за собой риск осложнений, в число которых входят:
- синяк или гематома в месте укола;
- повреждение сосуда;
- шишки под кожей из-за скопления препарата;
- непреднамеренное введение небольшого (инфильтрация) или значительного (экстравазация) количества раствора в окружающие ткани;
- спазм вены;
- воспаление вены с образованием тромба;
- инфицирование тканей;
- воздушная эмболия.
В число осложнений входят также аллергические реакции на препарат. Они могут быть незначительными (зуд и сыпь в области введения раствора) или выраженными — отеки Квинке и анафилактический шок. В любом случае больного следует оставить под наблюдением врача — иногда небольшие аллергические реакции приводят к тяжелым последствиям.
Что делать при развитии осложнений?
Самое опасное осложнение неправильно поставленной капельницы — воздушная эмболия, или попадание пузырьков воздуха в кровоток. Она редко вызывает летальный исход — по мнению специалистов, для того, чтобы вызвать смерть, в вену нужно ввести не менее 200 мл воздуха. Небольшой пузырек просто растворяется в клетках, но иногда он может ухудшить работу жизненно важных органов, поэтому лучше не рисковать.
Симптомы воздушной эмболии зависят от размера пораженного сосуда и количества попавшего воздуха. Пораженный участок отекает, становится болезненным, кожа синеет или краснеет, после чего образуются трофические язвы и некротические зоны. Возможна тахикардия, а также проявления со стороны пораженных органов. При эмболии легочных артерий наблюдается кровохаркание и отек легких, если затронуты коронарные или мозговые артерии, возможны инфаркты и инсульты со всеми вытекающими последствиями. При появлении признаков эмболии пациента следует немедленно госпитализировать.
К опасным осложнениям при нарушении техники внутривенных инфузий относятся инфильтрация и экстравазия, которые способны привести к неприятным последствиям. Введение большого количества лекарства мимо вен может привести к тяжелому поражению тканей и некрозу. Лечение проводится в стационаре под медицинским контролем.
Появление гематом и синяков далеко не всегда зависит от опыта или квалификации медсестры. У некоторых пациентов сосуды настолько ломкие, что лопаются при введении иглы, вследствие чего появляется синяк. Подобные осложнения неопасны для здоровья, но иногда могут привести к неприятным последствиям, требующих медицинского вмешательства. Обратиться к врачу необходимо при следующих симптомах:
- болезненные ощущения, которые нарастают и не исчезают на протяжении 2-3 дней;
- увеличение синяка в размерах;
- мышечные спазмы;
- затруднение при движениях рукой;
- ухудшение общего самочувствия (слабость, лихорадка, головная боль);
- повышение температуры в месте кровоподтека.
Подобные признаки свидетельствуют о том, что в организм попала инфекция, а иногда о начале некротических процессов. В норме синяки сходят за 2-3 недели, постепенно меняя цвет от синевато-багрового до зеленоватого и желтого. Кровоподтек, который не сходит на протяжении длительного времени, также является поводом обращения к врачу, даже если не сопровождается болезненными ощущениями или недомоганием.
Флебит, или воспаление венозных стенок обычно развивается после продолжительного лечения внутривенными инфузиями, но при попадании инфекции или введении едких, раздражающих препаратов может развиться после нескольких процедур. Участок вены становится плотным и болезненным, температура тела повышается до 38-39 градусов. Флебит лечат консервативно (антикоагулянты, противовоспалительные препараты) в сочетании с физиотерапией.
Как безопасно поставить капельницу при «трудных» венах?
При введении иглы человеку с тонкими, хрупкими или плохо заметными венами необходимо соблюдать дополнительные правила предосторожности. Они позволяют избежать неприятных последствий в виде травм, гематом и синяков, а также делают процедуру максимально безболезненной:
- Не растягивать кожу чрезмерно. Если вены выражены достаточно, чтобы попасть в нужное место, можно обойтись без жгута. В ином случае лучше взять мягкий жгут и не затягивать его слишком сильно — особенно это касается пожилых людей, а также пациентов с тонкой кожей и хрупкими венами.
- Уменьшить количество процедур. По возможности необходимо уменьшить количество проколов вен — вводить несколько препаратов в одной капельнице или один за другим. Не стоит забывать, что самостоятельное смешивание лекарств может привести к нежелательным последствиям — этот вопрос следует обсудить с врачом.
- Использовать иглу с небольшим диаметром. Для введения большинства растворов достаточно иглы с минимальным диаметром. Исключения составляют вязкие, густые препараты — при их введении следует проявлять повышенную осторожность.
- Не давить на иглу слишком сильно. Если игла достаточно острая, давить на нее слишком сильно нет необходимости. Для введения достаточно плавного, мягкого движения с небольшим давлением.
- Вводить иглу параллельно коже. Это делается для того, чтобы снизить риск сквозного прокола вены. Кожу над сосудом следует слегка натянуть и зафиксировать, чтобы он не скользил.
- Не торопиться. При постановке капельницы спешка может привести к неприятным последствиям — действовать нужно медленно и аккуратно.
При правильном введении иглы пациент чувствует легкий дискомфорт при наложении жгута и выполнении прокола. Неприятные ощущения в ходе вливания раствора, включая головокружение, тошноту, слабость и потемнение в глазах, свидетельствуют о том, что инфузия идёт неправильно.
Как понять, что лекарство идёт мимо вен?
Чтобы предотвратить инфильтрацию и экстравазию, необходимо внимательно наблюдать за состоянием пациента во время процедуры. Перечень тревожных признаков:
- неестественно блестящая, плотная, натянутая кожа в месте введения иглы;
- напряжение и появление отека (особенно опасна быстро нарастающая отечность);
- изменение оттенка и температуры руки — покраснение, посинение, слишком холодная кожа;
- самостоятельное замедление или прекращение поступления лекарства;
- продолжение инфузии после наложения жгута на вену;
- утечка раствора вокруг места введения;
- жжение или дискомфорт на участке, где находится игла.
При появлении подобных симптомов следует немедленно прекратить инфузию и вынуть иглу. Место введения необходимо внимательно осмотреть, а при вливании большого количества раствора мимо вены (особенно, если он вязкий или едкий) необходимо немедленно обратиться к врачу. Для устранения последствий в таких случаях требуется введение антидота.
Если количество препарата, попавшее в ткани, небольшое, нужно наблюдать за пораженным местом на протяжении 2-3 дней. При первых проявлениях некроза немедленно обратиться в медицинское учреждение.
При повреждении вены необходимо придавить ее на несколько минут, а потом наложить сухую стерильную повязку, при появлении гематомы — сделать компресс. Если состояние больного не ухудшилось, можно поставить капельницу повторно в другую вену.
Куда ставят капельницу, если вены на руках плохие?
Если возможность поставить капельницу в вену на сгибе локтя нет, медсестра выбирает другое место. Вводить иглу в мелкие сосуды категорически не рекомендуется. Попасть в них крайне сложно, а проблемы впоследствии возникают гораздо чаще — возможны гематомы и флебиты. Осмотр начинают с тыльной стороны кисти, где сосуды также достаточно крупные и хорошо выражены. Туда обычно ставят катетер — локтевой сгиб плохо подходит для этих целей, так как устройство можно легко повредить при сгибании руки.
Далее осматривают вены предплечья, причем выбирают место так низко, как это возможно. Сосуды, проходящие по внешней стороне предплечья около запястья, используют редко — они проходят близко к нервам, поэтому существует высокий риск повреждения. В вены внутренней части руки ниже локтя (так называемой антекубитальной ямки) капельницы также практически не ставят. При попадании раствора в близлежащие ткани происходит сдавливание важных анатомических структур, что грозит повреждением вен и некрозом.
В вены ног капельницы ставят крайне редко — только при невозможности введения препарата другим способом. Сосуды более склонны к воспалениям и флебитам, а процедура крайне болезненная — кожа на нижних конечностях грубая, поэтому проколоть ее гораздо сложнее. Крупных вен, помимо центральных бедренных, там нет, а подколенные неудобны из-за расположения.
При отсутствии других вариантов врачи выбирают для инфузий «вены последней надежды», то есть центральные. В их число входят:
- подключичные (под правой или левой ключицей);
- внутренние яремные по бокам шеи;
- бедренные, которые расположены в паху — используются крайне редко из-за высокого риска осложнений.
Такие внутривенные вливания представляют собой малую хирургическую операцию — сначала выполняют катетеризацию, после чего вводят лекарственные растворы. Катетеризация проводится под анестезией и контролем УЗИ — некоторые сосуды незаметны глазу, поэтому определить без соответствующих ориентиров невозможно.
Особенно сложно ставить капельницы новорожденным или младенцам. Вены на руках у них очень тонкие, поэтому попасть в них сможет далеко не каждая опытная медсестра. Кроме того, маленькие дети не способны длительное время лежать абсолютно неподвижно, что повышает риск травм. Таким пациентам капельницы часто ставят в ноги или вены на голове — подобная процедура часто шокирует родителей, но значительно уменьшает риск осложнений.
Самостоятельное проведение процедуры может привести к серьезным осложнениям, поэтому лучше обратиться к опытному медработнику. Чтобы поставить капельницу в Москве по ценам ниже, чем в коммерческих клиниках, нужно вызвать квалифицированную медсестру, позвонив по телефону на нашем сайте. Опытный специалист проведет процедуру быстро, безболезненно и абсолютно безопасно!
Список литературы
- Мухина С. А., Тарновская И. И. Практическое руководство к предмету «Основы сестринского дела»: учебник. — М.: Родник, 2005 г.
- www.who.int Публикации Всемирной организации здравоохранения ВОЗ ВОЗ/ГСБИ: Комплект методических материалов по безопасности инъекций и сопутствующим процедурам.
- Савельев Н.«Уколы, капельницы, перевязки и другие медицинские процедуры и манипуляци»: — М.: АСТ, 2017 г.
- Биккулова Д.Ш. Протоколы венозного доступа — комплексное решение проблем ЦВК. //Журнал Поликлиника 1(2)/2014 г.
- Брико Н.И., Биккулова Д.Ш., Брусина Е.Б., и др., Профилактика катетерассоциированных инфекций кровотока и уход за центральным венозным катетером (ЦВК). //Клинические рекомендации. — М.: «Ремедиум Приволжье», 2017 г.
Как помочь слабым венам?
Статьи
Опубликовано в журнале:
Consilium- provisorum 04/N 4/2005
Консультация специалиста.
Хроническая венозная недостаточность (ХВН) — заболевание, которое проявляется нарушением оттока в венозном русле нижних конечностей — самая распространенная патология периферических сосудов. Рассказать о причинах возникновения и правилах местного лечения ХВН мы попросили профессора, доктора медицинских наук, флеболога Вадима Юрьевича Богачева.
—Вадим Юрьевич, скажите, пожалуйста, какие причины приводят к возникновению ХВН?
-В первую очередь,это наследственные факторы. Известно, что вены в процессе дневной активности человека меняют свой диаметр: когда человек лежит — они сужаются, когда человек встает или сидит — они расширяются. При нормальных структурных волокнах венозной стенки это происходит без каких-либо необратимых последствий, а при наследовании дефекта развивается так называемая остаточная деформация вен. Здесь, для большей наглядности процесса можно провести аналогию с резинкой, длина которой при частом и длительном растяжении увеличивается. Остаточная деформация способствует истончению стенки вены, и в дальнейшем скорость этой деформации начинает скачкообразно нарастать. Женский пол — варикозная болезнь, как говорят генетики, сцеплена с полом, а эпидемиологи называют ХВН заболеванием с женским лицом.
Дело в том, что венозная система находится под контролем разнообразных гормонов, прежде всего половых, в частности эстрогенов и прогестерона. И даже циклические колебания гормонального фона, например, во время менструации, снижают тонус венозной стенки, поэтому в первые дни цикла многие женщины отмечают распирающие боли, тяжесть в ногах, отеки и даже судороги. Это есть ни что иное, как проявление временной венозной недостаточности. Также в жизни женщины есть такой период, как беременность и роды. В этот период нагрузка и гормонами (во время первой половины беременности), и дополнительным объемом крови, и возросшим объемом матки вызывает в венозной системе изменения, которые после беременности полностью и бесследно не проходят. Считается, что каждая беременность увеличивает риск появления ХВН на 15-20%.
Избыточный вес и/или высокий рост — венозная система человека имеет ограниченный запас прочности. Чем выше рост, тем выше вероятность того, что разовьется венозная недостаточность потому, что перегрузка венозной системы у высокого человека гораздо больше, чем у человека маленького. Избыточный вес влечет за собой, как правило, низкую физическую активность, а известно, что вены любят движение. Имеется прямая зависимость: чем выше рост, тем выше риск развития ХВН, чем больше вес, тем выше риск развития ХВН и чем старше человек, тем выше у него риск развития ХВН.
Особенность профессиональной деятельности — для здоровья вен нежелательно выполнять работу, связанную с длительной статической нагрузкой.
Риск развития ХВН особенно высок у парикмахеров, топ-моделей, летчиков, шоферов, продавцов, врачей, профессиональных спортсменов, офисных работников.
Сейчас легче перечислить те профессии, в которых нет риска развития ХВН. В индустриально развитых странах от 50 до 65% населения страдают различными формами заболеваний венозной системы. Причем сейчас есть тенденция к омоложению заболевания.
—Как проявляется это заболевание?
-Не следует ассоциировать венозную недостаточность с варикозным расширением вен. Совсем не обязательно отсутствие ХВН, если не расширены вены на ногах. Внешние изменения наступают гораздо позже. Первые признаки ХВН все характеризуют как уменьшение переносимости статических нагрузок: при длительном сидении ноги затекают, болят, «гудят», отекают. Причем при ходьбе, при движении эти ощущения проходят. Также характерно отекание ног к вечеру, чувство тяжести в ногах, болевые ощущения распирающего характера, чувство жара. Затем постепенно проступает и усиливается венозный рисунок кожи. Ноги приобретают синеватый оттенок. Симптомы обычно усиливаются после горячего душа. Потом вены начинают расширяться, и диагноз становится очевидным. Поэтому гораздо лучше идти к врачу при появлении первых признаков: отеков, усталости и тяжести в ногах.
—Расскажите, пожалуйста, какие способы лечения ХВН известны на сегодняшний день?
-Существует масса различных методов лечения ХВН. Хирургические методы применяются тогда, когда надежды на консервативное лечение не остается, когда нужно ликвидировать какие-либо сильные косметические недостатки, когда кроме венозной недостаточности присутствуют какие-либо другие нарушения: тромбофлебиты и т.д. Общая черта современных хирургических методов — это минимальные косметические и функциональные потери для пациента. Существуют также методы так называемой офисной хирургии. К ним относятся склеротерапия, термокоагуляция и лазерная коагуляция. Они позволяют пациенту избежать временной нетрудоспособности и в тот же день вернуться к своим повседневным делам.
К нехирургическим методам относят компрессионный трикотаж, мази, таблетки, разгрузочную гимнастику. Их цель — создание условий для того, чтобы деформация и кровенаполнение вен уменьшились. Как правило, эти методы эффективны на ранних стадиях ХВН: когда беспокоит тяжесть, когда вены еще не деформировались, когда есть еще резервы для восстановления нормального венозного оттока. Среди препаратов для лечения ХВН особенно широко на рынке представлены различные мази, кремы и гели.
—Что нужно знать о правилах местного лечения ХВН?
-Первое правило — подбирать препарат от конкретной патологии, так как универсальных препаратов не существует. Необходимо напомнить, что большое количество ингредиентов в кремах и мазях часто не приносит желаемых эффектов, а даже наоборот. Кожа у больных ХВН обычно проблемная, склонная к аллергическим реакциям. Соответственно, чем больше компонентов входит в состав мази, тем выше вероятность развития перекрестной аллергии. Ведь если в составе крема 2 десятка ингредиентов, то кожа может отреагировать на любой из них, может на два, а может и на сочетание. Поэтому больным с ХВН для местного лечения лучше использовать монопрепараты.
Местное лечение не должно быть длительным. Обычно местные препараты применяют в течение 7-14 дней, так как эффект от правильно подобранных препаратов наступает сразу, а если эффекта нет, то длительным применением мы только повысим вероятность развития контактной аллергии.
Препараты не используют в виде компрессов. Однако можно наносить наружные препараты под эластичный бинт, а некоторые — под компрессионный трикотаж. Местные препараты с большой осторожностью можно применять у пациентов, чья кожа расчесана или имеет какие-либо другие дефекты, так как большинство наружных средств содержит спирт и ксероформ. При нанесении правильно подобранной мази, геля или крема человек должен ощущать облегчение. Не должно быть неприятных ощущений жжения, боли и раздражения.
—Какие показания для местного лечения ХВН?
-Средства для местного лечения ХВН применяются практически на всех стадиях заболевания. В самом начале местные препараты позволяют достаточно быстро снять симптомы венозного застоя. Практически все наружные средства содержат в себе ксероформ и спирт, которые обладают повышенным охлаждающим действием. Создается эффект охлаждения, который способствует сокращению венозной стенки. Кстати, такая простая процедура как контрастный душ также эффективно убирает симптомы ХВН на ранних стадиях болезни.
Лечение может быть и на более глубоком уровне, когда происходят уже трофические нарушения кожи. Тогда показаны местные препараты, которые способствуют более быстрому восстановлению нормального кожного покрова, которые снимают зуд, боли, воспаление. Также местные препараты показаны после оперативных вмешательств: они снимают отеки, гематомы, боль и синяки. Одним из местных препаратов, который успешно применяется не только на начальных стадиях ХВН, но и эффективно препятствует развитию поздних осложнений, в частности тромбофлебита, является Лиотон 1000® гель.
—Как бы Вы определили место препарата Лиотон® в топическом лечении ХВН?
-Препарат Лиотон® занимает важное место в лечении ХВН. Лиотон® — это высококонцентрированный гепарин для местного применения. На сегодняшний день другого препарата с таким количеством гепарина в 1 грамме нет. Лиотон® удобен в использовании: гель не липнет, а быстро впитывается и не пачкает одежды. Кстати, это один из немногих лечебных гелей, который можно наносить под обычные или компрессионные колготки. Действие препарата развивается очень быстро.
Сфера применения препарата Лиотон®:
В заключение следует отметить, что рациональное использование местных лекарственных форм является важной составляющей комплексного лечения заболеваний венозной системы. В частности, при применении геля Лиотон® больные отмечают снижение выраженности таких симптомов венозной недостаточности, как отеки, утомляемость, тяжесть и судороги в икроножных мышцах. Применение геля Лиотон® существенно ускоряет рассасывание гематом и воспалительных инфильтратов после различных хирургических вмешательств. На фоне проводимой гелем Лиотон® терапии обычно не отмечается каких-либо побочных реакций.
—Спасибо Вам, Вадим Юрьевич, за интересные сведения о такой актуальной проблеме как местное лечение хронической венозной недостаточности.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)

Лучшие результаты достигаются посредством прямого восстановления клапанного аппарата с помощью микрохирургической вальвулопластики. Вальвулопластика позволяет добиться хорошей компенсации венозного оттока, что приводит к уменьшению отеков и заживлению трофических язв. Вальвулопластика глубоких вен должна проводится опытными сосудистыми хирургами, владеющими микрохирургической техникой и разбирающимися в патологии венозного оттока.
Подготовка к операции и анестезия
Подготовка к вмешательству на клапанах глубоких вен включает в себя очищение кишечника, бритье волос в области хирургического доступа. В ночь перед операцией пациенту вводится легкий седативный препарат. Непосредственно перед подачей в операционную проводится премедикация легким снотворным и анальгетиком.
В операционной устанавливается катетер в мочевой пузырь и подключичный внутривенный катетер для инфузии растворов во время операции. С целью анестезии мы обычно применяем эпидуральный катетер — укол в область позвоночника и продленное введение обезболивающих препаратов.
Для контроля за показателями артериального давления и ЭКГ к пациенту подключается специальный монитор.
Ход вмешательства
Доступ к венам
Чаще всего проводится вмешательство на клапанах бедренных вен. В этом случае разрез длиной около 10 см проводится в паховой области. После отделения клетчатки и выделения бедренной артерии открывается доступ к бедренным венам.
Для доступа к подколенной вене может использоваться подход с положением больного на животе, либо применяется доступ по внутренней поверхности нижней трети бедра и верхней трети голени.
 Вальвулопластика
Вальвулопластика
Оптимальным методом лечения рефлюкса по глубоким венам является прямое восстановление клапана — вальвулопластика. Целью вальвулопластики является восстановление функции клапана, устраняя существующий анатомический дефект. В зависимости от подхода вальвулопластики разделяются на несколько видов:
Прямая вальвулопластика
Подразумевает рассечение венозной стенки над клапаном и прямое устранение анатомического и функционального дефекта. Преимуществом метода является четкое выявление дефекта, идеальные возможности для восстановления створок венозных клапанов под контролем зрения.
Недостатками являются риски повреждения клапанного аппарата во время рассечения вены, которые могут быть устранены предварительной поперечной венотомией с последующим рассечением вены над клапаном под контролем зрения. Прямая вальвулопластика является сложным ювелирным вмешательством, что препятствует ее широкому распространению и должна выполняться под микроскопом.
Наружная вальвулопластика
Подразумевает собой сужение вены вокруг клапана с целью добиться смыкания створок. Эта операция имеет только два преимущества, это отсутствие необходимости рассекать вену и легкость в выполнении. По эффективности она значительно уступает прямому вмешательству.
Техника подобной операции может быть различной:
- Использование наружного кольца или спирали на вену (метод Введенского)
- Обвивной шов вены над клапаном без вскрытия просвета (экстравазальная коррекция клапана)
- Окутывание вены бычьим перикардом или лоскутом из сосудистого протеза
Основным недостатком такой методики является неконтролируемый эффект, и возможность стойкого сужения вены.
 Транспозиция бедренной вены
Транспозиция бедренной вены
Смысл этой операции заключается в переводе потока крови из бедренной вены в вену с сохраненными клапанами. Это может быть сохраненная большая подкожная вена или глубокая вена бедра. Тогда обратный ток крови из подвздошной вены упирается в эти сохраненные клапаны, а отток из конечности не страдает.
Подобная операция является очень эффективной в лечении патологического венозного сброса, однако нечасто встречаются условия для ее выполнения. Чаще всего клапанные аппараты большой подкожной или глубокой вены бывают поражены, что делает их малопригодными для использования.
Создание нового венозного клапана
Принцип заключается в построении нового клапана с помощью венозной ткани пациента. Техника создания клапана зависит от ситуации с венозной стенкой. Если она утолщена, то можно ее расслоить, затем полученный лоскут фиксируется в виде паруса направленного выпуклой стороной в дистальном направлении. Можно сделать двустворчатый клапан, что является наиболее физиологичным и эффективным. Если в просвете вены имеются фиброзные тяжи после перенесенного тромбоза, то можно использовать их в качестве створок создаваемого клапана. При отсутствии таких условий можно создать клапан с помощью собственной венозной стенки, погруженной в просвет.
 Трансплантация (пересадка) нормального венозного сегмента
Трансплантация (пересадка) нормального венозного сегмента
С целью восстановления клапанного аппарата в венах, не подходящих для прямой вальвулопластики может быть использована замена венозного сегмента участком подмышечной или плечевой вены с клапанами. С помощью разреза на плече забирается участок здоровой вены с клапанами, который вшивается в бедренную вену. Таким образом, восстанавливается полноценный клапанный аппарат.
Недостатком данной технологии является возможность развития вторичного расширения или наоборот рубцевания пересаженного сегмента, так как вены несколько отличаются по своей структуре.
Возможные осложнения после вальвулопластики
Как после любой большой хирургической операции после вальвулопластики встречаются осложнения связанные с самим вмешательством:
- Кровотечение
- Повреждение лимфатических протоков (лимфоррея)
- Повреждения кожных и глубоких нервов
- Нагноение послеоперационной раны
В нашей клинике подобные осложнения являются исключительной редкостью.
Специфическими осложнениями данного вмешательства являются:
- Тромбоз реконструированного сегмента
- Восходящий венозный тромбоз
- Легочная тромбоэмболия
К счастью эти осложнения являются редкими, их частота не превышает 1% от всех выполненных операций.
Прогноз после вальвулопластики
Основной целью вмешательства является улучшение венозной гемодинамики в конечности, что в конечном итоге должно привести к заживлению трофических язв, уменьшению отеков и затвердения тканей.
Результат лечения зависит прежде всего от правильного определения показаний к операции. Такое сложное вмешательство, как вальвулопластика, должно выполняться только после исчерпания всех менее сложных методов коррекции венозного оттока — устранения рефлюкса по подкожным венам и перфорантам, неэффективности компрессионного трикотажа и венотонических препаратов.
Наблюдение после операции
Проходимость восстановленного венозного сегмента обязательно контролируется после операции перед выпиской из стационара с помощью УЗИ вен.
В последующем, осмотры сосудистого хирурга с выполнением УЗИ должны проводится не реже чем один раз в 6 месяцев. По истечении года желательно выполнить МРТ флебографию.
Пациенту будут назначены препараты снижающие вероятность образования тромбов. Чаще всего это будет варфарин (под контролем анализа МНО), иногда мы назначаем продаксу. Самому, без согласования с врачом, отменять эти препараты недопустимо.
Преимущества Инновационного сосудистого центра
Инновационный сосудистый центр является одним из немногих медицинских учреждений в России в котором с успехом практикуются реконструктивные операции на глубокой венозной системе. Мы обладаем технологиями и опытом микрохирургических операций на клапанах вен нижних конечностей при посттромботической болезни, методами эндоваскулярной коррекции венозного оттока (ангиопластика и стентирование подвздошных вен), шунтирующих операций на глубоких венах.
В клинике детально отработана диагностика при нарушениях венозного оттока и показания к реконструктивным операциям на глубоких венах.
Содержание
- 1 Классификация типов венозной недостаточности
- 2 Каковы причины венозной недостаточности?
- 3 Как проявляется венозная недостаточность?
- 4 Стадии
- 5 Методы лечения венозной недостаточности
- 6 8 рекомендаций для профилактики венозной недостаточности
- 6.1 Компрессионная помощь венам
- 6.2 Не оставайтесь без движения надолго
- 6.3 Практикуйте занятия спортом, полезные для вен
- 6.4 Не перегревайте ноги
- 6.5 Следите за питанием, весом и не допускайте запоров
- 6.6 Выбирайте просторную одежду и удобную обувь
- 6.7 Совершайте ежедневные прогулки
- 6.8 Делайте массаж ног
- 6.9 Подберите безопасные контрацептивы
Венозная недостаточность (ВН) — патологическое состояние кровеносной системы, характеризующееся замедлением оттока крови. В обычном состоянии по здоровым венам кровь перемещается снизу вверх, в направлении сердца, преодолевая гравитацию. Когда жидкость застаивается, стенки сосудов растягиваются, а их просвет сужается. У женщин такое состояние наблюдется чаще мужчин: 40 % и 17 % случаев соответственно. К тому же, женщин этот недуг поражает раньше; у многих его симптомы заметны уже в 40 лет, тогда как у мужчин он проявляется в 70.
Классификация типов венозной недостаточности
Для оценки разновидности патологического процесса и характера состояния пациента с ВН, врачи-флеболги диагностируют одну из четырех форм заболевания:
- симптоматическую;
- этиологическую;
- патофизиологическую;
- комбинированную.
Согласно медицинской классификации венозной недостаточности, предложенной российскими специалистами в 2000 году, также различают 4 типа этого заболевания.
- Внутрикожный сегментарный.
- Сегментарный с рефлюксом.
- Распространенный с рефлюксом.
- Расширение венозных сосудов.
Следствием перенесённой ВН нередко являются тромбофлебит и тромбоэмболия.
Каковы причины венозной недостаточности?
Флебологи указывают на множество причин венозной недостаточности. В статистике лидируют наследственность и гормональный дисбаланс, а именно избыточная выработка эстрогена.
Появлению патологии также способствуют:
- малоподвижный образ жизни;
- длительные статичные позы (в транспорте, на рабочем месте);
- ожирение, избыточный вес, вынашивание плода;
- повышенное кровяное давление внутри брюшной полости
(в частности, от подъема тяжестей, тесной одежды, запоров);
- чрезмерное напряжение при спортивных нагрузках;
- перегрев ног;
- гормональная контрацепция;
- варикоз, ранее перенесенные травмы сосудов.
Специалисты называют также косвенные причины венозной недостаточности. У некоторых пациентов она проявляется на фоне других болезней, перечисленных ниже.
- Варикозное расширение вен: характеризуется слабостью клапанов и замедлением кровотока
- Тромбофлебит: с воспалением сосудистых стенок, появлением сгустков, или тромбов
- Флеботромбоз: патология глубоких вен с частичной или полной непроходимостью сосудов.
- Посттромботический синдром: наблюдаются гемодинамические нарушения; частая патология — тромбоз глубинных вен.
- Болезни крови: вызывающие ускорение или замедление ее свертываемости.
- Нарушение метаболизма: и протекание в теле онкологических процессов.
Как проявляется венозная недостаточность?
Первичный симптом венозной недостаточности — ощущение тяжести, отёки голеней и стоп. Позже к нему присоединяются «распирающие» боли и судороги икроножных мышц, которые беспокоят не только днём, но и по ночам. Иногда в ногах ощущается жар.
Второй характерный признак – появление сосудистых «звездочек», когда сплетения вен видны через кожу в виде синих или красных нитей. Визуально и тактильно венозная недостаточность конечностей даёт о себе знать также появлением бугорков или выпирающих вен.
Вследствие нарушения кровообращения нередко отмечается повышенная сухость дермы. Появляются коричневые, либо напротив, белёсые пятна; их площадь по мере прогрессирования болезни увеличивается, а в центре со временем открывается язва.
При подозрении на заболевание вен стоит посетить флеболога. Периодические визиты 2 раза в год обеспечат контроль за состоянием вен, течением заболевания, квалифицированную и своевременную помощь. Современной медицине известны способы лечения венозной недостаточности без боли и прямого оперативного вмешательства.
Стадии
На первых порах неполный отток крови из вен не имеет выраженных проявлений и не представляет особой опасности. Однако развитие венозной недостаточности ног может обрести хронический характер и/или спровоцировать острую фазу, которая без оказания своевременной медпомощи чревата очень тяжелыми последствиями.
Специалисты-флебологи различают следующие степени венозной недостаточности:
- изменение венозных стенок;
- дисфункция венозных клапанов;
- неестественный ток крови, провоцирующий венозную гипертензию;
- фрагментарное расширение диаметра вен;
- проявление пятен отличного от кожи цвета; чаще это локальная гиперпигментация;
- варикозная экзема и тромбоз глубинных вен.
Методы лечения венозной недостаточности
Вялотекущая хроническая венозная недостаточность успешно лечится в амбулаторном формате; острая стадия (ОВН) – повод к срочной госпитализации. Если нет противопоказаний, практикуется консервативное терапевтическое лечение.
Решаются следующие задачи:
- уменьшение воспалительного процесса;
- нормализация кровооттока;
- восстановление тургора сосудистых стенок;
- улучшение тканевого метаболизма.
При медикаментозном лечении острой венозной недостаточности назначаются лекарства нескольких групп. Это венотонические препараты, ангиопротекторы, антиагреганты, антикоагулянты.
Непременным слагаемым консервативного лечения ВН является механическое компрессионное воздействие. Иными словами, наложение эластичных бинтов или ношение уплотнённого медицинского трикотажа. В аптеках он продаётся в виде белья, чулок, колготок, гольфов. Умеренный нажим обеспечивает дополнительный каркас, предотвращающий дальнейшее растяжение ослабленных сосудов. Помимо этого, он приводит кровообращение в норму, предотвращая образование застоя и тромбов.
Вслед за купированием острой стадии ВН, для стимулирования регенерации пострадавших тканей, могут быть назначены физиотерапевтические процедуры. Хорошие результаты дают: лекарственный электрофорез, лазеро- и магнитотерапия, дарсонвализация и прочие методы воздействия. Разгрузке венозной системы, улучшению обмена веществ, ускорению крово- и лимфотока содействует и мануальный массаж. От массажиста он требует специального обучения и подготовки.
Если перечисленные методы не дают нужного результата, заболевание прогрессирует, обсуждаются методы хирургического лечения.
В их числе:
- склеротерапия: в больные вены инъекционно вводится лекарственный препарат, запечатывающий сосуды; в дальнейшем они не участвуют в системе кровообращения.
- лазерная коагуляция: при узконаправленном действии пучка лазера проблемный участок вены прижигается. Это ведет к тромботической окклюзии; проще говоря, к свёртыванию и постепенному растворению сосудистой ткани.
- радиочастотная абляция: под действием радиоволнового сигнала необходимой частоты непомерно растянувшиеся сосудистые стенки нагреваются и сжимаются. Затем происходит облитерация, позже — естественное исчезновение вены.
- флебэктомия: через микропроколы в коже хирург выполняет иссечение пострадавших участков.
Рекомендуем проходить лечение у компетентных докторов. Для получения качественной медицинской помощи можно обратиться в нашу клинику. Используя современное оборудование и методы диагностики, наши флебологи выявляют причину болезни. Затем устанавливают локализацию патологического кровотока, после чего подбирают оптимальный для пациента вариант лечения либо дают советы по профилактике.
8 рекомендаций для профилактики венозной недостаточности
При разумном отношении к здоровью и контролю за своим телом венозная недостаточность конечностей может протекать, не доставляя неудобств, не создавая рисков и не приводя к осложнениям. Основополагающим условием этого является корректировка режима жизни, в частности, работы, сна и отдыха.
Общие рекомендации врачей выглядят следующим образом.
Компрессионная помощь венам
Это основа профилактики и лечения любой патологии вен на ногах. Следует использовать специальные эластичные бинты, либо готовые изделия — гольфы, колготы, чулки. Для подбора разновидности и степени (класса) компрессии необходима консультация специалиста-флеболога.
Не оставайтесь без движения надолго
Лежачее, сидячее, или положение стоя на ногах замедляет отток венозной крови. Поэтому ежечасно или каждые полтора часа человеку необходима 3-5 минутная мышечная активность. В условиях, когда это невозможно (например, при перелёте), рекомендуется совершать несколько движений в голеностопе. Это могут быть круговые движения ступнями, а также сгибание и разгибание сустава.
Практикуйте занятия спортом, полезные для вен
Плавание, ходьба со скандинавскими палками и на лыжах, бег трусцой, спортивная ходьба, танцы разгоняют в ногах венозное кровообращение.
Даже обычные пешие и велосипедные прогулки, с плавными и ритмичными сокращениями икроножных мышц, являются хорошей профилактикой застоя. Полезны йога, пилатес, степ-аэробика, калланетика, шейпинг.
Бег, тяжелая атлетика, силовые упражнения противопоказаны, поскольку связанное с ними неизбежное напряжение значительно повышает давление в венах.
Не перегревайте ноги
Тепло расширяет сосуды и способствует застою крови. Тем, у кого диагностирована хроническая венозная недостаточность, не стоит загорать, париться в бане, принимать горячие ванны, проводить депиляцию горячим воском. Умеренный холод, напротив, полезен ввиду сужения просвета вен. Принимая душ, заканчивайте его прохладным обливанием конечностей в направлении снизу вверх.
Следите за питанием, весом и не допускайте запоров
Избыточная масса тела — один из факторов риска развития ХВЗ. При запорах напрягаются мышцы брюшного пресса, что резко повышает давление крови на стенки вен. Для исключения этой причины венозной недостаточности необходимо регулярное сбалансированное питание. Употребление большого количества растительной клетчатки и достаточный объем жидкости — залог здоровья вен. Чрезвычайно полезен витамин Е, повышающий упругость и эластичность сосудов. Витамины С и Р (рутин) необходимы для их прочности.
Выбирайте просторную одежду и удобную обувь
Чрезмерно узкие джинсы, корсеты и утягивающее бельё сдавливают близкорасположенные вены, чем затрудняют кровоток. Туго затянутый ремень препятствует естественному дыханию, тем самым повышая внутрибрюшное давление. Обувь на среднем и высоком каблуке, как и модели без него вынуждают мышцы стоп и голеней перенапрягаться; работа венозной помпы нарушается. Оптимальная высота каблука — 3-4 см. Очень полезно ходить босиком; используйте для этого любую возможность!
Совершайте ежедневные прогулки
Спокойная прогулка на небольшое расстояние – лучший отдых для ваших ног. Это значительно лучше сидения у компьютера или просмотра телевизора в положении лёжа. Привычка к ежевечерним прогулкам в течение 20-30 минут — лучшая профилактика варикоза!
Делайте массаж ног
Отличной профилактикой венозной недостаточности конечностей является легкий самомассаж. Несильно нажимая на голень поверхностью ладони, двигайте ею снизу вверх и обратно в течение 10 минут. Врачи рекомендуют делать это несколько раз в день, в том числе после занятий спортом. Эффективен и аппаратный пневмолимфомассаж, проводимый амбулаторно. Безболезненный и безопасный, он быстро и надолго устраняет отеки и тяжесть в ногах.
Подберите безопасные контрацептивы
В ракурсе здоровья вен гормональные противозачаточные таблетки нежелательны. Их бесконтрольный прием может спровоцировать развитие или прогресс варикоза, а также тромбозы. Женские половые гормоны, как естественные, так и фармакологические, снижают эластичность сосудистых стенок. Если без приёма гормоносодержащих препаратов не обойтись, согласуйте их назначение с флебологом. Также обратитесь к гинекологу по поводу индивидуального подбора препарата.
Пусть ваши вены и ноги будут здоровы!









 Вальвулопластика
Вальвулопластика Транспозиция бедренной вены
Транспозиция бедренной вены Трансплантация (пересадка) нормального венозного сегмента
Трансплантация (пересадка) нормального венозного сегмента