Что такое аппендицит
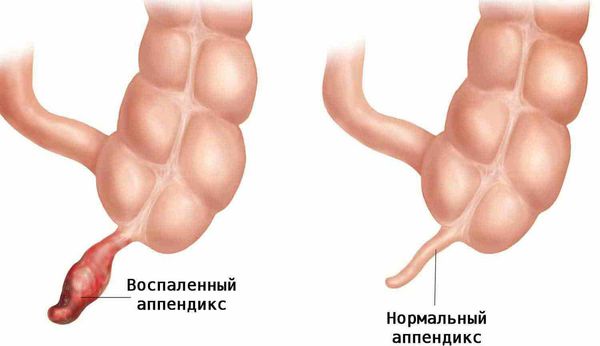
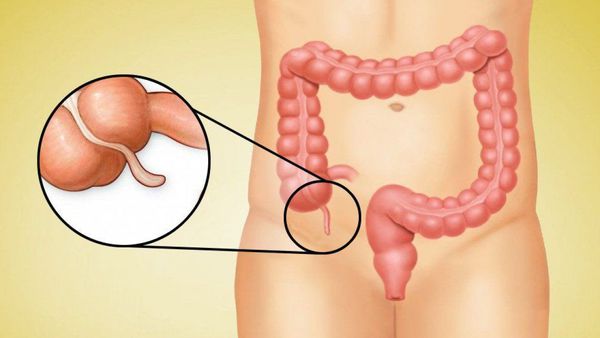
Аппендицит — это воспаление аппендикса, небольшого отростка на стыке толстой и тонкой кишки. Аппендикс расположен в нижней части живота справа, его длина около 10 см.
Учёные до сих пор не пришли к согласию, какую функцию выполняет аппендикс: одни считают, что в нём хранится запас полезных бактерий, которые помогают кишечнику восстанавливаться после расстройства; другие — что аппендикс производит антитела; третьи — что эта часть тела выродилась в процессе эволюции и уже не несёт значимых функций. Удаление аппендикса не вызывает видимых изменений в работе организма.
Виды аппендицита
Аппендицит классифицируют по форме течения, а также по наличию и по типу осложнений.
По форме течения:
- катаральный (простой, поверхностный);
- флегмонозный (гнойный);
- сопровождающийся эмпиемой (значительным скоплением гноя);
- гангренозный (с отмиранием тканей);
- вторичный (возникающий на фоне другого заболевания, например воспаления в брюшной полости).
По наличию осложнений:
- Острый неосложнённый аппендицит. Это самый благоприятный вариант течения заболевания. Удаление аппендикса в таком случае считается рутинной операцией, после которой пациент относительно быстро восстанавливается и возвращается к обычному образу жизни.
- Острый осложнённый аппендицит. Эта форма, как правило, развивается, если не удалось вовремя поставить диагноз и начать лечение. В этом случае процесс удаления становится более сложным, а прогноз — менее благоприятным.
По характеру осложнений:
- перфорация червеобразного отростка (нарушение целостности его стенки с распространением воспаления в брюшную полость);
- аппендикулярный инфильтрат (выявленный до или во время операции);
- периаппендикулярный абсцесс (отграничение гнойного образования);
- перитонит (воспаление брюшины);
- пилефлебит (тромбоз вены, по которой кровь течёт от желудка и кишечника к печени);
- забрюшинная флегмона (нагноение и отмирание тканей в забрюшинном пространстве).
Причины аппендицита
Воспаление возникает, если просвет аппендикса перекрыт. Такое состояние могут вызвать:
- порция затвердевшего кала,
- инородное тело,
- воспалённые ткани или лимфоузлы,
- опухоль,
- паразиты.
Иногда причины воспаления аппендикса остаются неуточнёнными.
Скопившиеся в замкнутом пространстве бактерии быстро размножаются, в результате чего аппендикс воспаляется и наполняется гноем.
Если аппендицит не начать лечить как можно скорее, это может привести к опасным для жизни состояниям.
Кто в группе риска
С аппендицитом сталкивается от 7 до 12% населения России. Воспаление может развиться в любом возрасте, но у детей до 2 лет встречается крайне редко. Наиболее часто аппендицит развивается в возрасте от 10 до 30 лет.
Симптомы аппендицита
Главный признак аппендицита — боль в животе. Чаще всего она возникает в районе пупка, а затем смещается ниже и нарастает с развитием воспаления. Боль при аппендиците усиливается при кашле или чихании, резких движениях или смене положения во сне.
Несмотря на то что аппендикс у большинства людей находится в нижней правой части живота, он также может иметь атипичное расположение: в левой половине брюшной полости, правой поясничной области или в малом тазу. Это значит, что болевые ощущения могут также локализоваться в других частях живота.
Сильная боль в животе — это повод немедленно обратиться к врачу. Своевременная диагностика аппендицита снижает вероятность опасных осложнений.
Распространённые симптомы и признаки аппендицита:
- боль в животе;
- отсутствие аппетита;
- тошнота или рвота, следующая за резкой болью в животе;
- вздутие живота;
- постепенное повышение температуры тела.
Более редкие симптомы аппендицита:
- острая или тупая боль в спине,
- боль при мочеиспускании,
- сильные спазмы в животе,
- запор или диарея.
При подозрении на аппендицит нельзя пить и есть, принимать препараты от изжоги или слабительное. Нельзя использовать местное тепло (прикладывать к животу грелку). Нельзя принимать обезболивающие препараты без разрешения врача.
Диагностика аппендицита
Диагностировать аппендицит бывает непросто. Его симптомы могут напоминать обострение жёлчнокаменной или мочекаменной болезни, воспаление мочевыводящей системы или болезнь Крона, кишечную инфекцию, гастрит, воспаление яичников.
Для диагностики аппендицита врач проводит полный осмотр пациента, обращая внимание на следующие признаки:
- температура тела (37–38 °C при неосложнённом аппендиците, озноб при гнойном воспалении);
- учащение сердцебиения;
- состояние живота.
Во время осмотра врач обращает внимание на особые признаки, которые указывают на аппендицит.
Специфические признаки аппендицита:
Положение пациента. Обычно человек с аппендицитом принимает позу эмбриона (лёжа на правом боку с согнутыми и подтянутыми к животу ногами). При этом форма живота, как правило, не изменена. Если заболевание только началось, передняя брюшная стенка участвует в дыхании. Но чем сильнее развивается воспаление, тем больше при дыхании отстаёт правая половина передней брюшной стенки.
Симптом Мак-Берни. При пальпации живота пациента врач надавливает на точку, расположенную посередине между пупком и передним верхним костным выступом на конце крыла подвздошной кости справа. Болезненность при нажатии на эту точку называется симптомом Мак-Берни.
Перитонеальные симптомы
Для диагностики аппендицита врач оценивает перитонеальные симптомы — болезненность при пальпации живота. Она указывает на перитонит (воспаление брюшины), которым может сопровождаться аппендицит.
Симптом Щёткина — Блюмберга — острая боль при резком отведении руки от передней брюшной стенки;
Симптом Воскресенского — боль при быстром проведении ладонью по передней брюшной стенке поверх одежды;
Симптом Ровзинга — боль в правой подвздошной области при толчкообразном движении во время глубокой пальпации левой подвздошной области;
Псоас-синдром: если поднять разогнутую правую ногу лёжа на левом боку, возникает боль внизу живота справа;
Ослабление перистальтических шумов в правой половине живота по сравнению с левой.
Результаты лабораторных и инструментальных исследований
Для подтверждения диагноза используют лабораторные и инструментальные исследования:
- общий анализ крови, а также исследование на С-реактивный белок (чтобы понять, есть ли в организме воспаление),
- анализ мочи (позволяет исключить инфекции мочевыделительной системы),
- компьютерную томографию брюшной полости,
- ультразвуковое исследование брюшной полости.
3.9.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

1.50. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

9.1. 
1 день

В некоторых случаях, когда невозможно определить природу боли в животе, врач может назначить диагностическую лапароскопию, даже если не уверен, что причина в воспалённом аппендиксе.
Осложнения аппендицита
Аппендицит может вызвать осложнения — чаще всего они встречаются, если человек обратился за помощью слишком поздно или если врач поставил неверный диагноз.
Разрыв аппендикса
В некоторых случаях аппендикс разрывается от нарастающего давления и гной поступает в брюшную полость.
Симптомы разрыва аппендикса:
- боль перестаёт локализоваться в правой части живота и распространяется по всей брюшной полости;
- температура тела резко повышается (может доходить до 40 °C).
Это состояние опасно для жизни, нужно немедленно обратиться к врачу.
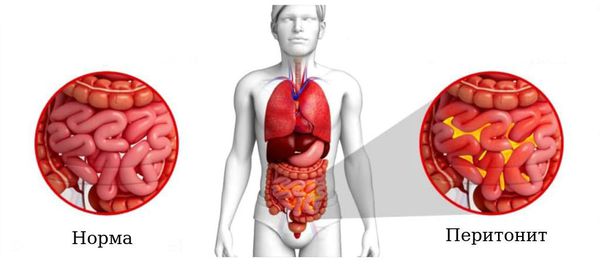
Перитонит
Это редкое осложнение является одним из самых опасных.
Выход гноя в брюшную полость после разрыва аппендикса в некоторых случаях вызывает воспаление оболочки, выстилающей брюшную полость (брюшины). Это состояние может привести к угрожающим жизни последствиям.
Лечение аппендицита
Подавляющее большинство случаев аппендицита требуют срочного оперативного вмешательства. Если осложнения не позволяют провести операцию сразу, назначают антибактериальную терапию и отвод гноя через дренаж.
Удаление аппендикса
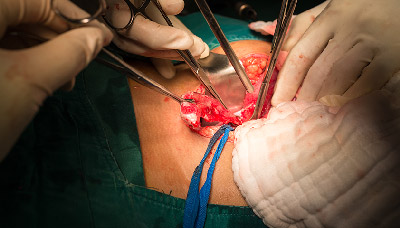
Удаление аппендикса нужно произвести как можно скорее: откладывать опасно для жизни. Одновременно с операцией назначают курс антибактериальной терапии, чтобы снять воспаление. Удаление проводят под общим наркозом.
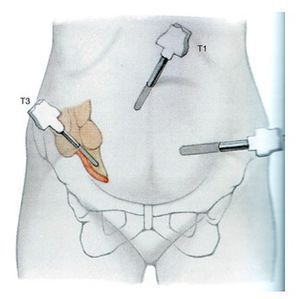
Предпочтительный метод операции — лапароскопический. Это значит, что для удаления аппендикса хирургические инструменты вводятся через три небольших прокола в брюшной полости. Но в некоторых случаях требуется полостная операция.
Аппендикс удаляют открытым способом (полостная операция) или через несколько проколов в брюшной стенке (лапароскопическая операция)
Осложнения после операции и их симптомы
Если после операции по удалению аппендикса возник один из следующих симптомов, нужно срочно обратиться к врачу:
- неконтролируемая рвота;
- нарастающая боль в животе;
- головокружение, предобморочное состояние;
- кровь в рвоте или моче;
- усиливающаяся боль и покраснение в области операционного шрама;
- повышение температуры;
- нагноение в ране.
Диета после операции
Главная цель диеты после удаления аппендикса — избежать образования запоров и боли в кишечнике и помочь организму скорее восстановиться. В течение месяца после завершения лечения рекомендуется:
- ограничить потребление овощей и фруктов;
- исключить из рациона продукты, богатые эфирными маслами, тугоплавкие жиры, жареные блюда, продукты, богатые холестерином и пуринами;
- чтобы исключить проблемы со стулом, рекомендуется пить много жидкости и отдавать предпочтение мягкой, обработанной пище.
Прогноз и профилактика аппендицита
Предотвратить аппендицит невозможно, но, так как успешность лечения зависит от своевременной диагностики, важно знать о симптомах воспаления и вовремя обращаться за помощью.
Чем быстрее провести операцию по удалению аппендикса, тем меньше вероятность осложнений. Осложнения вероятны, если с момента возникновения острого воспаления прошло более двух суток.
Аппендицит встречается реже у людей, в рационе которых содержится много клетчатки. Источники клетчатки — это фрукты, овощи и цельнозерновые продукты.
Аппендицит при беременности
Острый аппендицит во время беременности требует экстренного хирургического вмешательства. Своевременное удаление воспалённого участка позволяет спасти жизнь матери и плода.
Симптомы аппендицита у беременных
У беременных женщин боль при аппендиците может ощущаться в верхней части живота, так как расположение аппендикса по мере роста плода меняется.
Диагностика аппендицита у беременных
Чтобы избежать ошибки, диагностика аппендицита у беременных проводится совместно с акушером-гинекологом. Применяется физический осмотр, лабораторные и инструментальные исследования.
Аппендицит у детей
Как правило, аппендицит возникает у детей и подростков в возрасте 5–20 лет. У малышей это состояние встречается гораздо реже.
У детей и взрослых симптомы, диагностика и методы лечения аппендицита похожи.
Послеоперационное восстановление у детей
Восстановление после операции при неосложнённом аппендиците проходит достаточно быстро. Боль в области раны может доставлять сильный дискомфорт, в этом случае предлагают обезболивающие на основе парацетамола или ибупрофена.
После удаления аппендикса ребёнок может нормально есть, пить и принимать душ. К занятиям в школе возвращаются в среднем через неделю после выписки.
Послеоперационные осложнения у детей
После лечения аппендицита есть риск развития воспаления или непроходимости кишечника и нагноения раны. Нужно обратиться к врачу, если появились такие симптомы:
- повышение температуры тела выше 38,5 °C;
- покраснение, нагноение или боль в области послеоперационного шва;
- нарастающая боль, при которой не помогают обезболивающие средства.
Дата публикации 20 ноября 2017Обновлено 12 декабря 2021
Определение болезни. Причины заболевания
Острый аппендицит (Appendicitis) — это быстро развивающееся воспаление червеобразного отростка слепой кишки (аппендикса).
В хирургии нет более известного заболевания, чем острый аппендицит, но эта «известность» не делает его простым в выявлении и лечении. Любой хирург, часто сталкивающийся в своей профессиональной деятельности с этим заболеванием, скажет, что установка диагноза острого аппендицита в каждом конкретном случае — задача нелёгкая, вариативная и основана прежде всего на опыте и интуиции врача.
С какой стороны находится аппендикс
Червеобразный отросток, или аппендикс (лат. appendix), представляет собой трубчатую структуру длиной 4-10 см, диаметром 0,5-0,7 см, которая отходит от стенки слепой кишки и слепо заканчивается. Аппендикс расположен внизу живота, в правой части.
Стенка аппендикса состоит из тех же четырёх слоёв, что и другие отделы кишечника, и толщина её примерно такая же. Но хотя червеобразный отросток является частью кишечника, в функциях переваривания пищи он практически не участвует [1].
Роль аппендикса в организме
Менее столетия назад в научных кругах аппендикс считался бесполезной частью организма, к тому же весьма опасной и непредсказуемой, так как воспаление аппендикса может произойти с любым человеком в любой момент. Развитие болезни возможно даже на фоне полного здоровья, что может разрушить все планы человека.
Возникает логичный и оправданный вопрос: если этот отросток не нужен, не лучше ли его удалять всем заранее в определённом возрасте, например в детстве. Нет, не лучше. Опыт профилактической плановой аппендэктомии (удаления аппендикса) военнослужащим нацистской Германии в 30-х годах XX века показал, что после этой операции люди чаще остальных страдали от хронических заболеваний кишечника и инфекционных заболеваний в целом.
Как выяснилось при дальнейших исследованиях, в аппендиксе имеется повышенное содержание лимфоидных тканей [2]. С учётом его расположения на границе тонкого и толстого кишечника, вероятнее всего, он является органом иммунной системы — «стражем» тонкокишечной микрофлоры. Ненужных органов в организме человека нет, и червеобразный отросток не исключение.
Эпидемиология
Заболеваемость острым аппендицитом составляет 4-6 человек на 1000 населения в год. Ранее он считался самым частым острым хирургическим заболеванием, но в последние годы уступает по частоте острому панкреатиту и острому холециститу. Чаще развивается в возрасте 18-42 лет. Почти в два раза чаще им заболевают женщины. Может развиваться в детском возрасте, чаще в 6-12 лет [1].
Причины аппендицита
Одной явной и безусловной причины развития острого аппендицита нет. Определённую роль может играть алиментарный фактор, то есть характер питания. Замечено, что в странах с более высоким потреблением мяса частота заболеваемости острым аппендицитом выше [9]. Объяснением служит тот факт, что мясная пища в большей степени служит причиной возникновения гнилостных процессов в кишечнике и нарушения эвакуации.
Существует мнение, что частое употребление жареных подсолнечных семечек может вызвать аппендицит, однако нет данных, которые могут это подтвердить.
В редких случаях причиной аппендицита могут стать инородные тела в аппендиксе, например случайно проглоченная зубная пломба, семена фруктов и овощей или непереваренные остатки растительной пищи. 95% веществ, которые не перевариваются желудочно-кишечным трактом, без проблем проходят через пищеварительную систему. Однако более тяжёлые вещества из нижней части слепой кишки могут легко попасть в просвет аппендикса. Перистальтическая активность аппендикса не может вывести содержимое обратно в слепую кишку, поэтому накопление инородных тел может привести к закупорке просвета и, следовательно, к воспалению [10].
В детском возрасте причиной заболевания может стать наличие гельминтов в толстой кишке с проникновением их в аппендикс и нарушением эвакуации из последнего.[2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы аппендицита
Характерные признаки аппендицита:
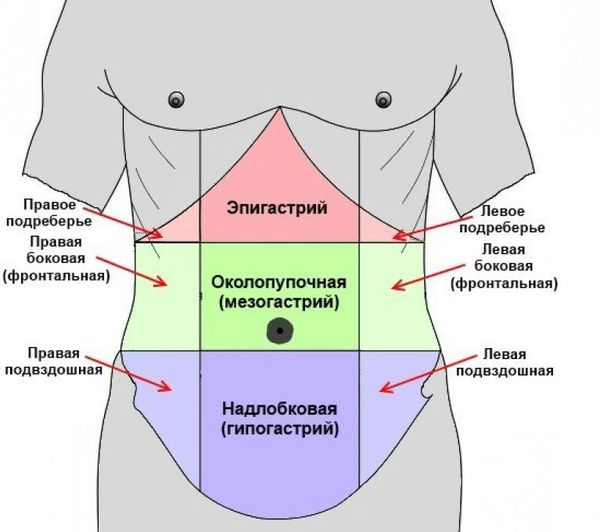
1. Боль. Самый главный, частый и важный симптом острого аппендицита. Чаще всего возникает в ночное время или ранним утром. В первые часы заболевания локализуется в эпигастральной области, то есть в верхней центральной части живота, под грудиной. Также могут быть нечётко выраженные боли по всему животу.
Сначала болезненные ощущения редко бывают интенсивными, могут носить спастический характер, на некоторое время стихать. Через 2-3 часа развивается так называемый симптом Кохера — смещение болей и локализация их в правой подвздошной области (правой нижней части живота, примерно на середине расстояния между паховой складкой и пупком).
Вышеописанный характер боли возникает при типичном анатомическом расположении аппендикса.
Атипичные формы и симптомы
Возможны и другие варианты расположения аппендикса: под печенью, в малом тазу, позади слепой кишки, забрюшинно, а также в редких случаях — в левой нижней части брюшной полости при situs viscerum inversus (зеркальном расположении внутренних органов). В этих случаях боль может отмечаться соответственно в правом подреберье, правой поясничной области, над лобком, в правом бедре, в области заднего прохода или в левой половине живота. Атипичные формы составляют 5-8 % от всех случаев острого аппендицита.
Существует ряд симптомов, которые связаны с болью при аппендиците и названы в честь открывших их врачей:
- симптом Ровзинга — появление или усиление болей в правой подвздошной области, когда врач совершает толчковые движения в зоне нисходящей кишки в левой подвздошной области;
- симптом Ситковского — появление или усиление болей в правой нижней части живота, если пациент лежит на левом боку;
- симптом Воскресенского (симптом «рубашки» или «скольжения») — врач через рубашку кончиками пальцев делает быстрое и лёгкое скользящее движение сверху вниз по направлению к правой подвздошной области, при этом боль усиливается в конечной точке движения;
- симптом Образцова — появление боли в правой подвздошной области, когда пациент поднимает выпрямленную правую ногу;
- симптом Коупа — появление боли в глубине таза справа и над лоном, когда больной в положении лежа на спине сгибает правую ногу в коленном суставе и поворачивает кнаружи.
Когда пациент попадает в больницу, дежурный хирург приёмного покоя обязательно выполняет некоторые из этих манипуляций, чтобы проверить наличие характерных для аппендицита болевых симптомов.
2.Тошнота и рвота. Возникают не всегда, примерно в 2/3 случаев. Обычно вскоре после появления первоначальных болей появляется тошнота, а затем и однократная или двухкратная рвота, которая редко бывает обильной. Рвота носит рефлекторный характер, она является результатом раздражения нервных окончаний брюшины в области развивающегося воспаления. Если не обратиться за помощью, через двое суток от момента начала заболевания рвота может возобновиться, но уже на фоне развивающегося перитонита и общей интоксикации организма.
3. Повышение температуры тела. В первые 12 часов при начальной стадии воспалительного процесса температура тела обычно составляет 37,2-37,5 °C. В 3-7 % случаев в первые часы температура может достигать 38 °C и больше. В дальнейшем после 12 часов и до двух суток температура обычно достигает фебрильных цифр — 38 °C и выше, появляется чувство жара или озноба.
4. Нарушение стула. Нечасто, но может наблюдаться жидкий стул, 1-3 раза. Происходит при тазовом расположении аппендикса и прилежании его к прямой кишке или раздражении нервных окончаний тазовой брюшины.
5. Частое мочеиспускание. Этот симптом аппендицита чаще наблюдается у женщин, что связано или с вышеописанным раздражением тазовой брюшины, или с воздействием воспалённого аппендикса на мочевой пузырь или правый мочеточник при их близком расположении.
6. Общая слабость и недомогание. Связаны с развивающейся интоксикацией организма [2].
Почему может болеть с другой стороны
При остром аппендиците боль часто возникает и в других частях живота, что связано с распространением воспаления по брюшине. В начальных фазах развития острого аппендицита боль может «отдавать» в область над лобком и в промежность, иногда — в правое бедро. При атипичном забрюшинном расположении аппендикса боль может локализоваться в правой поясничной области. При развитии острого воспалительного процесса боль будет распространяться по всё большему числу областей.
Признаки аппендицита у женщин
Аппендицит у мужчин и женщин протекает практически одинаково.
Острый аппендицит у беременных
При беременности изменяется расположение органов брюшной полости — они оттесняются увеличивающейся маткой в стороны и кверху. Слепая кишка с аппендиксом также оттесняются кверху. Частота острого аппендицита у беременных и небеременных женщин одного возраста одинакова.
Но в случае возникновения острого аппендицита при беременности клиническая картина может быть нехарактерной — боль локализуется тем выше, чем больше срок беременности. Кроме того, многие беременные часто сталкиваются с тянущими неприятными ощущениями внизу живота, в поясничной области, с тошнотой и рвотой. Всё это может привести к тому, что острый аппендицит у них будет выявлен в более поздней фазе заболевания.
Оперативное лечение в первом и втором триместрах при неосложнённых формах — лапароскопическое. В третьем триместре чаще применяются открытые вмешательства, так как большая матка препятствует безопасному проведению лапароскопии. Очень важно не допустить развития перитонита, так как в этом случае повышается вероятность неблагоприятных последствий для матери и плода.
Острый аппендицит у ребёнка
Острый аппендицит чаще встречается у детей в возрасте 6-12 лет. Возможно, это связано с особенностями быстрого роста и физиологической перестройкой детского организма в данный период. Анатомической особенностью детей является то, что большой сальник у них менее развит и выполняет свою защитную функцию хуже, чем у взрослых. Поэтому распространение воспалительного процесса по брюшной полости происходит быстрее.
У детей симптомы острого аппендицита, как правило, ярко выражены и диагноз устанавливается при первом обращении к специалисту.
Патогенез аппендицита
Как развивается аппендицит
Воспаление в аппендиксе почти всегда начинается изнутри — со слизистой. В последующем оно распространяется на наружные слои. Порядок может быть нарушен в случае закупорки (тромбоза) аппендикулярного питающего кровеносного сосуда, в этом случае наступает гангрена (омертвление) всех слоёв органа.
Основной путь развития острого воспаления — энтерогенный, что подразумевает инфицирование определёнными видами бактерий со стороны просвета слепой кишки. В 90 % случаев источником острого воспаления служит анаэробная флора, для развития которой не требуется кислород, в остальных — аэробные микроорганизмы, которые нуждаются в кислороде, в том числе широко известная всем кишечная палочка.
Существует также теория гематогенного (через кровеносное русло) и лимфогенного (через лимфатические протоки и узлы) путей инфицирования стенки аппендикса из других очагов воспаления. Но вероятность этих событий низкая, такое возможно только у ослабленных пациентов и лиц с иммунодефицитом. Важным фактором в патогенезе и развитии острого аппендицита служит нарушение эвакуации из него: при закупорке устья калом, гельминтами или отёчных явлениях при воспалительных заболеваниях кишечника.
Классификация и стадии развития аппендицита
В нашей стране принята классификация профессора В. С. Савельева. Она отражает стадии течения острого аппендицита, которые следуют одна за другой по ходу прогрессирования воспалительного процесса [3].
Формы острого типичного аппендицита:
- катаральный аппендицит (простой, поверхностный) — затрагивает только слизистую оболочку аппендикса;
- флегмонозный аппендицит — затрагивает все слои, на серозной оболочке появляется белок фибрин;
- гангренозный аппендицит — омертвение всех слоёв аппендикса;
- перфоративный аппендицит — прорыв стенки аппендикса;
- эмпиема червеобразного отростка — разновидность флегмонозного воспаления, при котором в результате рубцового процесса или закупорки каловым камнем в просвете отростка образуется замкнутая полость, заполненная гноем.
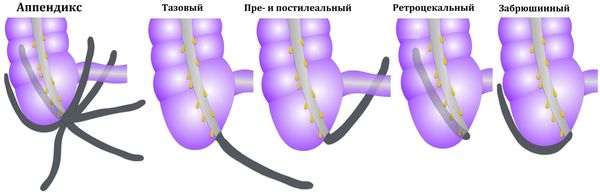
К атипичным формам острого аппендицита относят варианты его расположения:
- ретроцекальный аппендикс — расположен вдоль задней поверхности стенки кишечника;
- подпечёночный — расположен под печенью;
- тазовый — расположен в малом тазу;
- левосторонний — расположен слева.
Осложнения аппендицита
При несвоевременном обращении за медицинской помощью или неправильном её оказании через 2-3 суток после начала заболевания могут развиваться жизнеугрожающие осложнения [2][4]:
- Перитонит — острое воспаление брюшины. Местный перитонит в зоне первичного воспалительного очага (аппендикса) начинает развиваться с флегмонозной формы. В дальнейшем, если не происходит отграничения процесса, он прогрессирует, распространяется на остальные отделы брюшной полости и через 3-4 суток приобретает гнойный характер. При отсутствии лечения наступает летальный исход.
- Периаппендикулярный инфильтрат. Биологическим смыслом образования инфильтрата является отграничение острого воспалительного очага от остальных органов брюшной полости и попытка организма уберечься от перитонита. Инфильтрат представляет собой спаянные вокруг аппендикса петли тонкого кишечника и толстую кишку с их брыжейками, жировую ткань брюшной полости и прилежащую брюшную стенку.
- Аппендикулярный абсцесс — внутрибрюшной отграниченный гнойник, возникающий вследствие разрыва аппендикса. Часто является следующей фазой процесса после образования инфильтрата.
- Абсцессы брюшной полости — отграниченные внутрибрюшные гнойники на фоне перитонита.
- Флегмона брюшной стенки — разлитое гнойное воспаление тканей, которое развивается в случае близкого расположения аппендикса или абсцесса к брюшной стенке. Забрюшинная флегмона — распространение воспалительного процесса по забрюшинной клетчатке при соответствующем расположении червеобразного отростка.
- Пилефлебит. Редкое, но крайне тяжёлое осложнение, которое представляет собой септический тромбофлебит крупных висцеральных вен брюшной полости — верхнебрыжеечной и воротной вен. Путь распространения гнойного воспаления — сосудистый, от аппендикулярных сосудов [4].
- Сепсис — заражение крови инфекционными агентами и их токсинами.
Диагностика аппендицита
Попытка самодиагностики и дальнейшего самолечения при остром аппендиците может быть опасной. При сохраняющихся более 1,5-2 часов болях в животе и наличии прочих перечисленных симптомов аппендицита лучшим решением будет обращение в приёмный покой клиники, имеющей лицензию на оказание соответствующей помощи. Как правило, это крупные государственные муниципальные клиники, в составе которых есть хирургические отделения (центральные районные, городские и краевые больницы). Большинство частных клиник помощь при аппендиците не оказывает и перенаправляет пациентов в соответствующие учреждения.
Диагностика при остром аппендиците основана на результатах проведения осмотра, общего анализа крови, УЗИ органов брюшной полости и КТ брюшной полости.
Осмотр и сбор анамнеза
Осмотр дежурного врача, сбор анамнеза у пациента подразумевают выяснение характерных особенностей и симптомов аппендицита, проведение термометрии, пальпации живота с выявлением зоны болезненности, выявление симптомов раздражения брюшины, проверку так называемых «аппендикулярных симптомов». Имеются клинические шкалы, которые по совокупности симптомов показывают вероятность наличия острого аппендицита. Например, в западных странах распространена шкала Alvarado.
Интерпретация:
- 0-4 балла — низкая вероятность аппендицита;
- 5-6 баллов — неопределённая вероятность аппендицита;
- 7-8 баллов — средняя вероятность аппендицита;
- 9-10 баллов — высокая вероятность аппендицита.
Что может спросить врач:
- где болит;
- как болит;
- как давно болит и с какого места началась боль;
- обстоятельства появления боли (связь с приёмом пищи, физической нагрузкой, стрессом);
- не было ли тошноты, рвоты, повышения температуры;
- не нарушен ли стул и мочеиспускание;
- проводились ли ранее хирургические операции (в том числе аппендэктомия);
- у женщин — фаза менструального цикла и вероятность беременности;
- наличие сопутствующих заболеваний.
Лабораторные анализы при апендиците
Общий анализ крови может выявить: повышение уровня лейкоцитов (в первые сутки до 11-15 тысмкл, в дальнейшем уровень может быть ещё выше); сдвиг лейкоцитарной формулы влево — феномен появления незрелых форм лейкоцитов; также может наблюдаться эозинофилия (повышение числа эозинофилов).
Инструментальная диагностика
УЗИ органов брюшной полости. Не обладает 100 % чувствительностью и специфичностью в диагностике острого аппендицита, но должно выполняться всегда при абдоминальном болевом синдроме неясного происхождения, чтобы отличить аппендицит от других заболеваний. Если УЗИ выполняет опытный специалист на аппаратуре высокого разрешения, информативность ультразвуковой диагностики острого аппендицита может достигать 90 %.
КТ брюшной полости. Применяется в сложных для диагностики случаях, в том числе при атипичных формах заболевания. Информативность достигает 95 %.
Можно ли сразу точно поставить диагноз
Даже при проведении всех обследований сомнения в правильном диагнозе могут остаться и у опытного врача. В таком случае показана госпитализация в хирургический стационар и выполнение диагностической лапароскопии под общим наркозом.
Как отличить аппендицит от других заболеваний
Ряд заболеваний имеет сходную с острым аппендицитом картину, например почечная колика, острый пиелонефрит, острый холецистит, острый панкреатит, язвенная болезнь, болезнь Крона, острый гастроэнтерит, апоплексия яичника, сальпингит и прочие. Чтобы отличить аппендицит от других заболеваний, проводят дифференциальную диагностику, в ходе которой сопоставляют характерные признаки. Для этого могут потребоваться дополнительные обследования: биохимический анализ крови, ЭГДС, УЗИ органов малого таза и почек, обзорная и экскреторная урография, осмотр гинеколога и уролога и др. [4][5]
Лечение аппендицита
Первая помощь при развитии аппендицита
Специфическая первая помощь при аппендиците не требуется. При подозрении на аппендицит следует обратиться к врачу.
К какому врачу обращаться
Лечением аппендицита занимается хирург.
Показания для операции
Острый аппендицит без лечения чреват тяжелейшими последствиями, поэтому диагностированное воспаление аппендикса — достаточное показание для операции.
При установке диагноза «острый аппендицит» показано экстренное хирургическое вмешательство: удаление аппендикса, или аппендэктомия. Первые 24-48 часов от начала заболевания протекают, как правило, без развития осложнений, поэтому операция ограничивается только объёмом удаления аппендикса. Операция может быть выполнена путём разреза брюшной стенки в правой подвздошной области длиной 5-7 см (доступ по МакБурнею — Волковичу — Дьяконову).
Лапароскопия при аппендиците
Более современна и предпочтительна лапароскопическая операция. Лапароскопия — более универсальная методика, которая позволяет провести вначале диагностический этап — осмотр органов брюшной полости, червеобразного отростка. При подтверждении диагноза острого аппендицита возможно выполнение аппендэктомии лапароскопическим путём. Если диагноз не подтверждается, лапароскопия позволяет избежать ненужного разреза брюшной стенки. В любом случае этот метод более щадящий и косметически выгодный, чем разрез [5].
В случае выявления распространённого гнойного перитонита, который развивается с 3-4 суток заболевания, операция производится уже в объёме большого разреза брюшной стенки — срединной лапаротомии. Это необходимо не только для удаления аппендикса, но и для полноценной санации брюшной полости.
При катаральной форме аппендицита назначение антибиотиков не обязательно. При флегмонозной и гангренозной форме и перитоните — обязательно назначение антибактериальных препаратов, начиная с момента проведения операции. Также из зоны вмешательства производится бактериологический посев для возможной дальнейшей коррекции терапии.
При выявлении аппендикулярного инфильтрата немедленная аппендэктомия не показана, так как она связана с повышенной травматичностью из-за риска повреждения вовлечённых в инфильтрат органов. Как правило, назначается антибактериальная терапия до уменьшения воспалительных явлений.
При выявлении аппендикулярного абсцесса производится малоинвазивное дренирование гнойника — установка трубки в просвет гнойника с целью его опорожнения и устранения очага воспаления. Дренаж может быть оставлен в полости абсцесса на срок до 2-3 месяцев.
При аппендикулярном абсцессе, как и при аппендикулярном инфильтрате, показана отсроченная операция (через 1-3 месяца после первичного лечения) в объёме аппендэктомии. Это время требуется для уменьшения воспалительных явлений и выполнения вмешательства в относительно благоприятном «холодном» периоде.
Диагноз «хронический аппендицит» вызывает сомнения своей правомочностью у многих исследователей. Обычно это состояние после ранее перенесённого острого аппендицита, пролеченного не оперативным путём, а посредством антибактериальной терапии. Хронический аппендицит требует оперативного лечения в плановом порядке.
Противопоказания к операции при остром аппендиците
- аппендикулярный инфильтрат (выявляется при пальпации живота, а также по данным УЗИ и КТ брюшной полости) — при такой форме острого аппендицита процесс отграничен и требует применения антибактериальных препаратов;
- тяжёлые сопутствующие заболевания, которые значительно увеличивают риск послеоперационных осложнений и летальности — в таких случаях также допустимо начинать лечение с приёма антибиотиков.
Восстановление после удаления аппендицита
Первые 5-7 дней после операции следует придерживаться щадящей диеты. Физическую активность как после лапароскопии, так и после «разреза» рекомендуется ограничить на один месяц. Тяжёлые физические нагрузки и спортивные тренировки следует отменить на 2-3 месяца.
Никаких особенных пунктов реабилитации (к примеру, лечения минеральными водами Кисловодска или грязевыми ваннами) не требуется. При восстановлении после обширной полостной операции при перитоните необходим строго индивидуальный подход.
Можно ли вылечить аппендицит народными средствами
При аппендиците показана экстренная операция, лечение народными средствами может привести к смерти пациента.
Прогноз. Профилактика
При неосложнённом течении острого аппендицита и выполнении операции в течение первых суток прогноз благоприятный, пациент обычно проводит в клинике 2-3 суток. При проведении операции в течение двух суток заболевания прогноз в целом также благоприятный, однако вероятность осложнений чуть выше и длительность пребывания в стационаре увеличивается за счёт проведения курса антибактериальной терапии — до 5-7 дней. При перитоните и других осложнённых формах острого аппендицита успех и продолжительность лечения будут зависеть от многих факторов: объёма операции, наличия и степени распространённости перитонита, возраста пациента и наличия сопутствующих заболеваний. Поэтому при появлении симптомов необходимо сразу обратиться к врачу.
Проверенного способа предотвратить аппендицит не существует. В качестве первичной профилактики можно рекомендовать питание с высоким содержанием клетчатки: фрукты, овощи, бобовые, овсянка, коричневый рис, цельная пшеница и другие цельнозерновые продукты. Однако нет достоверных данных, что такое питание предупреждает развитие воспаления аппендикса.
Согласно исследованиям, в редких случаях причиной аппендицита может стать накопление инородных тел в аппендиксе. В связи с этим рекомендуется, не употреблять семена фруктов и овощей, а также тщательно пережёвывать растительную пищу [10].
Опубликовано: 05.10.2021 13:40:00 Обновлено: 05.10.2021 Просмотров: 529093

Аппендицит – острое воспаление слепой кишки, поражающее ее червеобразный отросток (аппендикс). Этот анатомический орган не является рудиментом, как считалось раньше. Он несет иммунную функцию и участвует в формировании кишечной микробиоты, поэтому недавняя «мода» на профилактическую аппендэктомию не имела под собой реальной клинической почвы. Тем не менее при воспалении аппендикса с ним необходимо расставаться хирургическим путем.
Заболевание имеет инфекционное происхождение, развивается быстро и требует неотложной хирургической помощи. Острый аппендицит находится в группе 7 нозологических форм, объединенных в симптомокомплекс «Острый живот», занимая в его структуре долю в 27,7% [1]. Частота встречаемости острого аппендицита в Европе составляет 12 случаев на 100 человек, ежегодно в России проводится более 220000 операций, а летальность составляет 0,13% [2].
Аппендицит может случиться с человеком любого возраста и пола, ранее преимущественно у лиц от 10 до 19 лет, но в последние годы заболеваемость аппендицитом увеличилась в возрастной группе от 30 до 69 лет [1].
Острый аппендицит может быть катаральным (простым, без осложнений), гангренозным, флегмонозным, с эмпиемой аппендикса, первичным или вторичным.
Причины аппендицита
Воспалительный процесс обычно связан с наличием инфекции, преимущественно бактериального происхождения.
Факторы, способствующие воспалению:
- каловые камни;
- снижение пассажа по кишечнику с застоем кала;
- глисты;
- новообразования;
- тромбоз аппендикулярной артерии.
В результате повышается давление в просвете кишки, что способствует росту патогенных микроорганизмов.
Симптомы аппендицита
Классические признаки острого аппендицита:
- рвота и тошнота, в основном, в первые часы болезни;
- боли в животе;
- сухость во рту, обложенный язык;
- отсутствие аппетита;
- принятие позы эмбриона (свернувшись «калачиком» на больном боку);
- отставание правой стороны живота при дыхании;
- боль в правой нижней части живота при поднимании прямой ноги вверх из положения на левом боку;
- боль при нажатии между пупком и подвздошной костью;
- боль при отпускании ладони после надавливания на живот.
Основным симптомом аппендицита является боль в правой нижней части живота, внезапно появившаяся, ноющая, постоянная, сначала неопределенной локализации, но затем сконцентрировавшаяся около пупка справа.
С какой именно стороны аппендицит дает боли, зависит от анатомических особенностей расположения червеобразного отростка. Это может быть следующая локализация:
- справа вниз от пупка;
- правое подреберье;
- ближе к срединной линии справа от пупка;
- в правой нижней части живота, ближе к мочевому пузырю;
- иногда боль отдает в правый тазобедренный сустав и правое бедро;
- изредка при аппендиците болит слева от пупка или в области желудка.
При аппендиците беременных на поздних сроках боли локализованы в правом боку или правом подреберье, так как беременная матка смещает все органы.
Наибольшую проблему представляют атипичные формы аппендицита. Около трети случаев протекают без традиционных признаков аппендицита, маскирующегося под иные заболевания, что особенно актуально для женщин фертильного возраста. Могут присоединяться расстройства мочеиспускания, заболевания желчного пузыря, понос, очень высокая температура тела, гинекологические заболевания.
Осложнения острого аппендицита:
- разрыв червеобразного отростка;
- аппендикулярный инфильтрат или абсцесс (нагноение червеобразного отростка);
- забрюшинная флегмона (нагноение в забрюшинном пространстве);
- перитонит (воспаление брюшины);
- пилефлебит (воспаление вен слепой кишки);
- сепсис (заражение крови).
Погибают от аппендицита дети и лица пожилого, старческого возраста, имеющие хронические заболевания сердечно-сосудистой системы, сахарный диабет, новообразования.
Отсутствие лечения также приводит к летальному исходу, сам по себе аппендицит пройти не может. Увеличивает риск смерти и позднее обращение. В Санкт-Петербурге, например, в первые сутки обращаются к врачу лишь 67% больных с аппендицитом [1].
Аппендицит у детей
Наибольшая заболеваемость приходится на возраст от 9 до 12 лет, а в целом острый аппендицит случается у 3-6 из 1000 детей [3]. Аппендицит у детей старше 3 лет протекает практически так же, как и у взрослых.
Для пациентов младшего возраста характерны:
- длительная локализация боли в эпигастрии, затем – по всем отделам живота;
- запор или многократный понос;
- многократная рвота;
- беспокойство, плач, отсутствие аппетита;
- лихорадка до 39 °С;
- небольшое вздутие живота, постоянное напряжение мышц брюшной стенки.
У детей, особенно первых трех лет жизни, воспаление формируется быстрее, а осложнения – чаще.
Диагностика аппендицита
- В первую очередь требуется консультация хирурга в первый час госпитализации. Используют специальные диагностические шкалы (AAS, Альварадо, RIPASA).
- При аппендиците у женщин нужна консультация гинеколога.
- При дизурии – консультация уролога.
- УЗИ брюшной полости.
- КТ брюшной полости (беременным при аппендиците вместо КТ делают УЗИ или МРТ).
- Диагностическая лапароскопия – малоинвазивное вмешательство, при котором через небольшой надрез лапароскопом осматривается брюшная полость. Обнаружив признаки аппендицита, переходят к лапароскопической аппендэктомии.
Анализы при аппендиците
- Общий клинический анализ крови (показывает признаки воспаления в виде увеличения СОЭ, С-реактивного белка, лейкоцитоза, нейтрофилеза).
- Общий анализ мочи (для дифференциального диагноза).
- Определение альфа-амилазы в моче (в том числе панкреатической) – этот фермент позволяет выявить воспаление органов брюшной полости.
- Посев экссудата брюшной полости на чувствительность к антибиотикам.
- Гистологическое исследование аппендикса.
Материал для последних двух исследований берут в ходе операции.
Лечение аппендицита
В подавляющем большинстве случаев при остром аппендиците необходима операция. Лишь при аппендикулярном инфильтрате и иногда при беременности начинают с консервативной терапии, то есть внутривенного введения антибиотиков (амоксиклав или цефотаксим с метронидазолом, тигециклин, эртапенем) в течение 2-х суток.
Перед операцией проводят медикаментозную подготовку (устраняют водно-электролитные нарушения, проводят антибиотикотерапию, снимают интоксикацию и боль, проводят профилактику тромбоза).
Удаление аппендицита – аппендэктомия – выполняется как полостная или лапароскопическая операция.
Риск образования тромбов повышается при:
- большом весе;
- возрасте старше 50 лет;
- онкологических заболеваниях;
- инфаркте и инсульте в анамнезе;
- варикозной болезни;
- СКВ и эритремии;
- послеродовом периоде;
- травмах;
- приеме гормональных контрацептивов.
Операция проводится под общим наркозом или проводниковой анестезией.
При осложненном течении антибиотики назначают и в послеоперационном периоде, при катаральном аппендиците этого не требуется. В первые сутки дают лишь жидкую протертую пищу. Пациент выписывается из стационара на 3-4-е сутки, на 5-8-е сутки снимаются швы.
Восстановление после удаления аппендицита
При неосложненном аппендиците восстановление происходит быстро, осложнения предполагают больший срок госпитализации и более длительный период послеоперационной реабилитации.
Факторы, способствующие раннему восстановлению: ранняя диагностика и своевременная операция, отсутствие сопутствующих заболеваний, молодой возраст, отсутствие осложнений.
Факторы риска: поздняя госпитализация, ожирение, пожилой и старческий возраст, перитонит, сепсис, множественные сопутствующие заболевания.
В течение месяца после удаления аппендицита следует:
- ограничить физическую активность, в особенности – нагрузку на мышцы живота;
- соблюдать диету, исключающую овощи, фрукты, эфирные масла, копчености, животные жиры, жареное, острое, продукты, богатые пуринами и холестерином (красное мясо, сало, студень, крепкие бульоны, супы из пакета, копчености, жирная рыба, бобовые, консервы), малину, инжир, виноград, яйца, творог, сливочное масло, маргарин, жирные молочные продукты.
При современном уровне развития медицины аппендицит поддается лечению, но многое зависит от своевременного обращения к врачу и правильного поведения после операции.
Список литературы
- Барсукова, И.М. Острый аппендицит: история и современная организация медицинской помощи// И.М. Барсукова, M.В. Гавщук, А.П Кривов.- текст: непосредственный// Ученые записки СПбГМУ им. И. П. Павлова, 2018.- №3 –С.43-49, DOI: 10.24884/1607-4181-2018-25-3-43-49.
- Клинические рекомендации «Острый аппендицит у взрослых», 2020, Разработчики: Общероссийская общественная ассоциация «Российское общество хирургов», Общероссийская общественная организация «Российское общество эндоскопических хирургов».- Текст: электронный.- URL:
http://общество-хирургов.рф/stranica-pravlenija/klinicheskie-rekomendaci/urgentnaja-abdominalnaja-hirurgija/-ostryi-apendicit-u-vzroslyh-2020.html (дата обращения: 29.09.2021). - Проект клинических рекомендаций «Острый аппендицит у детей», 2016. Разработчик: Российская ассоциация детских хирургов,-Текст: электронный.- URL:
http://www.radh.ru/appendicite_guidelines_new.pdf (дата обращения: 29.09.2021).
Выпускник медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
При подозрении на острый аппендицит целесообразно проводить УЗИ и брать анализ на С-реактивный белок.
Острый аппендицит – не такое простое заболевание, как считают многие. Его симптомы часто схожи с другими патологиями, что увеличивает риск неверной диагностики. Особенно тяжело ставится диагноз у детей, которые не могут подробно рассказать об имеющихся жалобах.
При подозрении на аппендицит поможет правильно поставить диагноз проведение УЗИ брюшной полости и сдача анализа на С-реактивный белок.
Признаки острого аппендицита
Аппендицитом называется воспаление аппендикса — отростка слепой кишки. Роль этого отдела кишечника до конца неизвестна.
Существует гипотеза, что эта часть кишечника служит для сохранения микробной флоры на случай дисбактериоза. То есть орган осуществляет своеобразную «перезагрузку» микрофлоры кишечника. Ученые предполагают, что эта часть слепой кишки усиливает иммунитет, поэтому из-за большого скопления лимфоидной ткани её называют кишечной миндалиной. Аппендикс часто воспаляется, что приводит к его воспалению – аппендициту.
На заболевание указывает острая боль в животе, распространяющаяся от пупка в правую нижнюю часть живота и усиливающаяся во время движения. Часто наблюдаются тошнота, рвота, повышение температуры.
Однако поставить диагноз при этом заболевании не всегда легко. Такие же симптомы могут наблюдаться при кишечной непроходимости, воспалении придатков, дивертикулите – воспалении дивертикула – мешкообразного выпячивания на кишечнике.
Боль при аппендиците также не всегда наблюдается именно справа. При нетипичном расположении отростка болеть может в центре живота и даже с левой его стороны. Поэтому дифференциальная диагностика болезни может быть затруднена, особенно у детей, которые не могут точно указать на имеющиеся симптомы.
Как точно определить аппендицит
Испанская исследовательская группа проверила надежность различных диагностических методов и выяснила, какие их них наиболее информативны при остром аппендиците. В исследование были включены 85 пациентов, имевших классические признаки заболевания.
Однако не у всех больных этой группы аппендицит подтвердился. Правильный диагноз удалось поставить только в 55 случаях. Для этого было проведено УЗИ брюшной полости и взят анализ на С-реактивный белок – маркер воспаления. В этом случае диагноз удалось подтвердить практически в 100% случаев.
У пациентов на УЗИ брюшной полости был обнаружен воспалённый увеличенный отросток, а показатели С- реактивного белка превышали 34 мг/л. В ходе операции во всех этих случаях подтвердился диагноз острого аппендицита.
Исследование имеет большое клиническое значение. У пациента с подозрением на аппендицит достаточно взять кровь на реактивный белок и провести УЗИ брюшной полости. В этом случае диагноз можно будет поставить гораздо точнее, что позволит избежать ненужных операций. Кроме того, во время УЗИ можно выявить другие болезни, которые могли привести к болям в животе.
Особенно важно такое исследование, если симптомы болезни неясны, неоднозначны и наблюдаются более 12 часов. Это позволит избежать разрыва аппендикса и других тяжелых осложнений.
Аппендицит: симптомы, где находится, операция
Причины
Классификация
Симптомы
Диагностика
Лечение
Осложнения
Прогноз
Аппендицит – воспаление аппендикса, который представляет собой червеобразный отросток слепой кишки. Он имеет длину от 4 до 10 см, а диаметр от 5 до 7 мм. Аппендикс находится обычно в нижней части правой стороны живота. Его строение аналогично строению остального кишечника: он также имеет стенку из 4-х слоев и толщину, как у любой другой кишки.
Аппендикс не участвует в пищеварении и долгое время считался бесполезным органом. Но было установлено, что его профилактическое удаление в раннем возрасте приводит к развитию хронических кишечных заболеваний и различным инфекциям. В самом отростке есть много лимфоидной ткани, поэтому сейчас считается, что он входит в иммунную систему, и его удаление выполняется лишь при воспалении, представляющем угрозу для жизни.
Острый аппендицит – одно из наиболее распространенных заболеваний в хирургии, однако диагностировать его не так просто. Проблема в том, что симптомы в каждом случае могут несколько отличаться, и приходится дифференцировать эту патологию с множеством других, имеющих похожие проявления.
Аппендицит у детей чаще всего встречается в возрасте от 6 до 12 лет, у взрослых – от 18 до 42 лет, причем у женщин вдвое чаще, чем у мужчин. Общая заболеваемость составляет до 6 человек на 1000 человек населения, что и делает эту патологию самой распространенной в хирургии после панкреатита и холецистита.
Причины и провоцирующие факторы
Несмотря на широкую распространенность заболевания, точные причины аппендицита до сих пор не установлены. Дело в том, что воспаление отростка может вызываться различными причинами, и в каждом случае они индивидуальны. Обычно оно вызывается закупоркой просвета аппендикса и начавшимся в нем воспалительным процессом.
Первопричиной же чаще всего становится невозможность эвакуации из отростка любой попадающей в него пищи, так как перистальтика в нем недостаточна, и он представляет собой узкий глухой карман. Поэтому в него могут попадать любая непереваренная пища, а также любые тяжелые проглоченные предметы, например, зубные пломбы. По статистике, частое употребление мяса тоже повышает процент заболеваемости аппендицитом среди населения.
В аппендиксе быстро начинаются гнилостные процессы, что и вызывает воспаление – острый аппендицит. Процесс начинается со слизистой и распространяется на более глубокие слои, но если причиной стал тромбоз одного из сосудов в аппендиксе, то развивается гангрена, которая исходит из глубоких слоев и быстро охватывает весь орган.
Возбудителями воспалительного процесса обычно становятся анаэробные бактерии, для жизнедеятельности которых не требуется кислород. Они проникают в отросток извне вместе с пищей и вызывают приступ аппендицита в 90% случаев. У людей со слабым иммунитетом возможен другой путь инфицирования – путем переноса бактерий через кровь или лимфу, но такие случаи сравнительно редки.
Также патология может развиться при закупорке отростка гельминтами, каловыми массами или при отеке кишечника, если развилось другое воспалительное кишечное заболевание.
Классификация
Аппендицит бывает разных форм:
- катаральный или простой, он поражает лишь слизистую отростка;
- флегмонозный – задевает все слои, как поверхностные, так и более глубокие;
- гангренозный – с развитием гангрены, то есть омертвения тканей во всех слоях;
- перфоративный – с образованием отверстия в стенке отростка;
- эмпиема – разновидность флегмонозной формы, но отличается тем, что в закупоренном отростке появляется полость с гноем.
Данная система классификации повсеместно используется в России.
Симптомы
Основной симптом аппендицита – это боль, чаще появляющаяся ночью или к утру. Сначала она ощущается в области эпигастрия – слева под ребрами, где расположен желудок. Иногда она имеет разлитой характер, когда пациент не может точно сказать, где болит, так как такая боль при аппендиците слабая, и ее расположение сложно установить.
Первые болезненные ощущения обычно несильные, непостоянные, и могут временами затихать, а потом снова появляются. Возможен спастический характер болей.
Однако спустя 2-3 часа боль становится уже определенной, сильной и постоянной – она смещается в правую область живота, ниже пупка. Такое явление называется симптомом Кохера, и это один из важных признаков аппендицита.
Кроме того, возможны другие проявления в различных сочетаниях и степени выраженности:
- Тошнота, рвота бывает в 70% случаев, из-за раздражения нервных окончаний в брюшине. Рвота обычно однократная или двукратная.
- Повышение температуры – первые 12 часов она обычно держится до отметки 37,5 °С, редко выше. Затем поднимается до 38 °С и выше, с появлением сопутствующих симптомов: озноба, потливости, слабости.
- Жидкий стул обычно бывает при близком расположении аппендикса к прямой кишке и раздражении ее нервных окончаний.
- Учащенное мочеиспускание также происходит при раздражении нервных окончаний мочевого пузыря и мочеточника при близком расположении аппендикса. Чаще бывает у женщин.
- Общая слабость – следствие интоксикации организма.
Каждый из перечисленных симптомов имеет общий характер и сам по себе не дает возможности поставить диагноз. Однако их совокупность позволяет заподозрить воспаление аппендикса с большой вероятностью.
Симптомы в любом возрасте как у женщин, так и у мужчин проявляются одинаково, но у детей они более выражены, что позволяет быстрее установить диагноз.
Перечисленные симптомы – классические, они проявляются при типичном положении отростка, что на практике встречается не всегда.
Аппендикс не всегда располагается строго в правой нижней части брюшной полости. У некоторых людей он бывает и в других местах – это индивидуальные особенности организма и строения кишечника.
До 8% случаев встречается с атипичным расположением, которое имеет собственную классификацию:
- ретроцекальное – позади кишечника;
- подпеченочное – под печенью;
- тазовое – в малом тазу;
- левостороннее – слева.
Соответственно, боли также появляются в различных местах – в правом подреберье, с левой стороны живота, и даже в бедре, смотря с какой стороны аппендицит развивается. Поэтому такая боль может вводить в заблуждение, и атипичные формы аппендицита сложно диагностировать на основе только ее локализации, требуются дополнительные исследования.
Диагностика
Так как проверить аппендицит самостоятельно практически невозможно из-за неоднозначности симптомов, при малейшем подозрении на это заболевание пациент должен быть осмотрен врачом-хирургом.
Врач проводит опрос, оценивает имеющиеся проявления, в том числе симптом Кохера, а также другие типичные для этой патологии диагностические симптомы – Ровзинга, Ситковского, Воскресенского, Образцова, Коупа. Они основаны на появлении или усилении боли в определенном положении пациента или при определенном движении.
Также выполняется анализ крови, где врача особенно интересует уровень лейкоцитов: уже в первый день болезни он повышается до 11-15 тыс/мкл, затем еще больше. В крови появляются незрелые лейкоциты, увеличивается количество эозинофилов.
Из инструментальных методов при диагностике аппендицита используется УЗИ, но этот метод не дает гарантий, однако позволяет исключить многие другие заболевания с похожими проявлениями. УЗИ позволяет подтвердить или исключить аппендицит на 90%.
Более надежен метод КТ, его информативность составляет 95%.
При диагностике воспаление аппендикса дифференцируют с другими патологиями брюшной полости: почечной коликой, пиелонефритом, холециститом, панкреатитом, гастроэнтеритом и некоторыми другими. Иногда требуются дополнительная консультация других профильных специалистов и проведение дополнительных исследований для исключения похожих патологий.
Лечение
Обычно лечение аппендицита выполняется одним методом – удалением. Операция проводится разными способами, однако предпочтительнее лапароскопия аппендицита, как более щадящий способ.
Но многое определяется тяжестью состояния пациента, сроками, в которые он попал в больницу, и развившимися осложнениями. Так, на 3-4-е сутки воспаления, если уже возник гнойный перитонит, операция выполняется только с разрезом, так как требуется полная дезинфекция брюшной полости, что невозможно сделать лапароскопическим методом.
При развитии аппендикулярного инфильтрата операцию откладывают, и назначается антибиотикотерапия. Также выполняется дренирование инфильтрата для выведения гнойного содержимого из него. Дренаж в некоторых случаях устанавливается на несколько месяцев. В случае аппендикулярного абсцесса также сначала проводится лечение антибиотиками, а удаление аппендикса выполняется позже – спустя 1-3 месяца.
При катаральном аппендиците отросток удаляется, и курс антибиотиков не требуется, а при флегмонозном или гангренозном они назначаются всегда, сразу после операции. Также в ходе операции берется материал из аппендикса и выполняется посев для изучения микрофлоры и ее чувствительности к антибиотикам – для дальнейшей коррекции лечения.
После удаления аппендицита на период восстановления назначается ограничение тяжелой физической нагрузки на 2-3 месяца. Диета после аппендицита используется щадящая: пища не должна раздражать кишечник, пока не произойдет заживление.
Осложнения
Воспаление аппендикса в первую очередь опасно своими последствиями. Уже спустя 2 суток возможно развитие осложнений:
- перитонита – воспаления брюшины, которое быстро приобретает гнойный характер и приводит к летальному исходу;
- аппендикулярного абсцесса – образования ограниченного гнойника внутри брюшины при разрыве отростка;
- абсцессов брюшной полости – отдельных гнойников;
- флегмоны – обширного воспаления тканей брюшной стенки с образованием гноя;
- пилефлебита – септического тромбофлебита вен;
- сепсиса – общего заражения крови.
Все эти осложнения крайне опасны для жизни и требуют немедленного лечения.
Прогноз
При отсутствии осложнений и быстром обращении в больницу прогноз хороший – пациент проводит в больнице всего несколько дней и быстро возвращается к привычной жизни.
При развитии перитонита и других опасных осложнений прогноз зависит от их тяжести и объемов хирургического вмешательства. Поэтому при первом подозрении на аппендицит следует обращаться в больницу или вызвать «Скорую».
Главный врач «Поликлиника.ру» на Сухаревской, хирург
отзывы оставить отзыв
Клиника
м. Сухаревская
Записаться на прием
Отзывы
МАРИНА
15.02.2022 00:15:55
Уважаемый Юлий Сергеевич! Хочу от всей души выразить Вам огромную благодарность за очень грамотный,профессиональный подбор медицинского персонала. Я лечусь в клинике с января 2019 года. Очень часто писала слова благодарности врачам,которые действительно искренне любят свою работу. Очень внимательно,добродушно относяться к пожилым,больным людям. У меня 35 летний стаж в народном образовании,я также искренне любила свою работу, всех своих студентов без исключения!Вы действительно руководитель С БОЛЬШОЙ БУКВЫ!! (КАКАЯ ГОЛОВА У РЫБЫ,ТАКИЕ И БУДУТ ПЛАВНИКИ (регулирующие движение)! Вы смогли подобрать молодых специалистов,, которых по праву в народе говорят;»ВРАЧ ОТ БОГА»! 1. Грицанчук А. М. кардиолог 2. Гавлия Г. Т. терапевт 3. Шкляр А. А. гинеколог 4. Маркелов Г. В. невролог 5. Демина Е. С. невролог 6. Безвербная И. С. врач физиотерапевт 7. Костродымова О.Б.врач физиотерапевт 8. Савилов И. П. врач уролог 9. Мурашко А. А врач УЗИ 10. Кукушкин В. Н. врач УЗИ 11. Ахмедова Э. Ф. гастроэнтеролог.эндоскопист. Приятно радует слаженная работа персонала, молодых специалистов на ресепшене. Дежурные администраторы, все молодые люди без исключения,очень грамотно,на самом высоком профессиональном уровне,записывают к специалистам по дням,по часам,как по расписанию,как мне удобно.И это Юлий Сергеевич ваш,как руководителя клиники,достигнутый результат такой профессиональной работы молодых администраторов. Так же хочу отметить прекрасную работу медсестёр в процедурном кабинете (особенно медсестру Залину ,к сожаленью не знаю фамилию). Юлий Сергеевич вы смогли подобрать очень сильную, профессиональную команду добрых,отзывчивых профессионалов своего дела!!Желаю процветания моей любимой клинике. Всему составу клиники крепкого, крепкого здоровья,благополучия и удачи во всём. С огромным уважением! Ваша пациентка Румянцева Марина Дмитриевна. 15.02.2022 год.
Татьяна
08.02.2023 17:21:20
Огромная благодарность Юлию Сергеевичу за Огромное спасибо Юлию Сергеевичу за индивидуальный подход к каждому пациенту, человечность и готовность оказать содействие и войти в положение, когда это необходимо! Юлий Сергеевич очень нам помог ускорить получение результата обследования, что для нас очень критично ввиду проведения срочной операции. В целом очень хорошая клиника, лечусь там сама по ДМС и вожу теперь туда маму, отличные врачи! За несколько лет только положительные впечатления!
Услуги
- Название
- Прием (осмотр, консультация) врача-специалиста к.м.н.3300
- Прием, консультация врача хирурга для выдачи заключения перед операцией2300