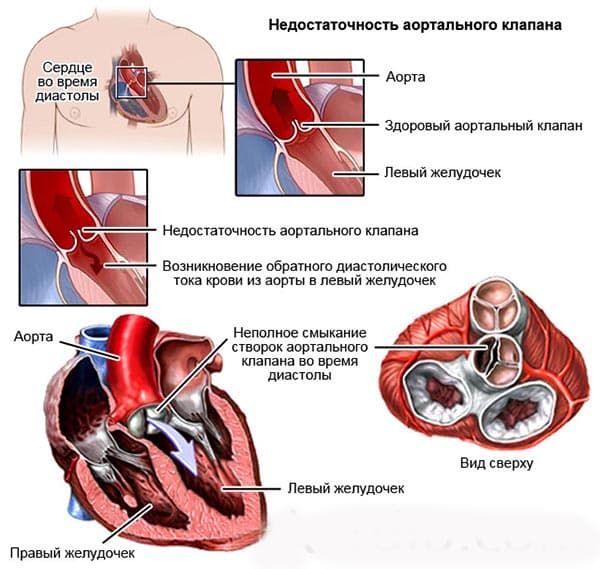
Деформация и дилатация восходящего отдела аорты с развитием аортальной регургитации может быть следствием артериальной гипертонии, проксимальной диссекции аорты, ИЭ, сифилиса, медионекроза, синдрома Марфана, анкилозирующего спондилита и синдрома незавершенного остеогенеза.
Этиология
- Воспалительные поражения: ревматизм.
- Врожденная патология: двустворчатый аортальный клапан.
- Болезни соединительной ткани.
- Инфекция: инфекционный эндокардит.
- Травма.
По течению аортальную недостаточность разделяют на хроническую и острую.
- При острой недостаточности аортального клапана обычно вызванной острой диссекцией восходяшей аорты, диагноз должен быть поставлен незамедлительно. Внезапное возникновение острой аортальной недостаточности может привести к отеку легких и/или кардиогенному шоку и смерти. Поэтому при подозрении на острую аортальную недостаточность, в экстренном порядке следует провести ЭХОКГ (включая чреспищеводную ЭХОКГ), магнитно спиральную компьютерную томографию для решения вопрос об экстренности операции.
- При хронической аортальной недостаточности симптомы возникают постепенно, большинство пациентов длительное время остаются асимптомными за счет компенсаторной функции миокарда левого желудочка вплоть до развития его дисфункции. Дисфункция ЛЖ не гарантирует появление симптомов заболевания, поэтому полное восстановление функции ЛЖ и улучшение выживаемости после протезирования аортального клапана не может быть достигнуто. Поэтому асимптомные и малосимптомные больные должны быть прооперированы прежде, чем разовьются симптомы заболевания или выраженная дисфункция ЛЖ.
После появления симптомов средняя продолжительность жизни 2 – 5 лет.
Диагностика недостаточности аортального клапана
Стандартная диагностика недостаточности аортального клапана включает: ЭКГ, ЭХОКГ, Rg-графия органов грудной клетки.
Основным методом диагностики является трансторакальная и чреспищеводная ЭХОКГ. Определение ФВ и КСР ЛЖ являются основными критериями выживаемости после оперативного лечения. КСР более 5,5 см, и ФВ менее 50% указывают на тяжесть аортальной недостаточности, неблагоприятный прогноз при естественном течении заболевания, повышенный риск оперативного вмешательства и необходимость оперативного лечения в ближайшие сроки.
ЭХОКГ позволяет оценить:
- особенности строения аортального клапана (двустворчатый аортальный клапан, миксоматозная дегенерация, кальциноз, вегетации);
- размеры и анатомические особенности корня аорты позволяют диагностировать первичные и вторичные поражения аорты (аортоаннулярная эктазия, расслаивающая аневризма синуса Вальсалвы, надгребневый дефект межжелудочковой перегородки);
- конечный диастолический объем ЛЖ зависит от тяжести аортальной недостаточности;
- конечный систолический объем ЛЖ зависит от функции ЛЖ и постнагрузки;
- ФВ позволяет судить о функции ЛЖ и давности аортальной недостаточности;
- гипертрофия ЛЖ — нормальная компенсаторная реакция при аортальной недостаточности;
- увеличение левого предсердия указывает на диастолическую дисфункцию ЛЖ или поражение митрального клапана;
- допплеровское исследование позволяет выявить аортальную недостаточность и полуколичественно оценить ее тяжесть (по ширине регургитирующей струи и глубине ее проникновения в ЛЖ, по времени полу-спада градиента давления между аортой и ЛЖ, по наличию обратного кровотока в грудной аорте и подключичных артериях). Можно также сравнить кровоток через аортальный клапан и клапан легочной артерии и рассчитать фракцию регургитации.
ЭХОКГ критерии значимости недостаточности аортального клапана определяются по времени полуспада диастолического градиента потока аортальной регургитациии:
- 1 степень более 400 мс
- 2 степень 250-400 мс
- 3 степень менее 250 мс
Коронароангиография проводится перед операцией протезирования аортального клапана пациентам с риском ИБС (с целью дифференциальной диагностики между относительной коронарной недостаточностью и стенозирующими поражениями коронарных артерий атеросклеротического генеза.
Показания к пластике или протезированию аортального клапана
(Американская Ассоциация Сердца, Американская Коллегия Кардиологов)
Классификация рекомендаций и уровни достоверности в формате АКК/ААС:
- Класс I: Состояния, при которых есть доказательства и/или общее согласие, что процедура или метод лечения является благоприятным, полезным и эффективным.
- Класс II: Состояния, при которых есть противоречивые доказательства и/или расхождение во мнениях о полезности/эффективности процедуры или метода лечения.
- Класс IIА: Вес достоверность/мнение в пользу полезности/эффективности.
- Класс IIБ: Польза/эффективность менее хорошо установлены достоверностью/мнением.
- Класс III: Состояния, при которых есть доказательства и/или общее мнение, что процедура/метод лечения не полезны, не эффективны, а в некоторых случаях могут быть вредны.
Кроме того, уровни достоверности в поддержку рекомендаций изложены следующим образом:
- Уровень достоверности А: Данные получены из многочисленных рандомизированных клинических испытаний.
- Уровень достоверности В: Данные получены из единичных рандомизированных исследований или нерандомизированных испытаний.
- Уровень достоверности С: Только единодушное согласие экспертов, отдельные исследования случаев и стандарты лечения.
Хирургическое лечение недостаточности аортального клапана
КЛАСС I
-
1. Протезирование аортального клапана показано симптомным пациентам с тяжелой аортальной недостаточностью независимо от систолической функции ЛЖ. (Уровень достоверности: B)
-
2. Протезирование аортального клапана показано асимптомным пациентам с хронической тяжелой аортальной недостаточностью и систолической дисфункцией ЛЖ в покое (фракция выброса 50% и менее). (Уровень достоверности: B)
-
3. Протезирование аортального клапана показано пациентам с хронической тяжелой аортальной недостаточностью при операции АКШ, операции на аорте или других клапанах сердца. (Уровень достоверности: С)
КЛАСС IIA
- Протезирование аортального клапана показано асимптомным пациентам с тяжелой аортальной недостаточностью и нормальной систолической функцией ЛЖ (фракция выброса более 50%), но с тяжелой дилатацией ЛЖ (КДР более 75 мм или КСР более 55 мм). (Уровень достоверности: B)
КЛАСС IIБ
-
1. Протезирование аортального клапана показано пациентам с умеренной аортальной недостаточностью при операции на восходящей аорте. (Уровень достоверности: C)
-
2. Протезирование аортального клапана может быть рассмотрено у пациентов с умеренной аортальной недостаточностью при операции АКШ. (Уровень достоверности: C)
-
3. Протезирование аортального клапана показано асимптомным пациентам с тяжелой аортальной недостаточностью и нормальной систолической функцией ЛЖ в покое (фракция выброса более 50%), при выраженной дилатации ЛЖ (КДР более 70 мм или КСР более 50 мм, а также когда есть признаки прогрессирования дилатации ЛЖ, снижение толерантности к физической нагрузке или патологические гемодинамические ответы на нагрузку.(Уровень достоверности: С)
КЛАСС III
- Протезирование аортального клапана не показано асимптомным пациентам с легкой, умеренной или тяжелой аортальной недостаточностью и нормальной систолической функцией ЛЖ в покое (фракция выброса более 50%), когда степень дилатации и не умеренная, и не тяжелая (КДР менее 70 мм, КСР менее 50 мм). (Уровень достоверности: B).
Экстренное протезирование аортального клапана
Показания:
- острая аортальная недостаточность вследствие расслоения аорты или травмы;
- невозможность стабилизировать состояние с помощью медикаментозного лечения.
Выводной тракт левого желудочка (ВТЛЖ) состоит из трех частей: подклапанного, клапанного и надклапанного компонентов. Обструкция кровотока на ЭхоКГ может возникать на любом уровне, но чаще всего вызвана поражением аортального клапана. В долгосрочной перспективе турбулентный поток через ВТЛЖ может привести к повреждению аортального клапана. Кроме того, увеличение постнагрузки может привести к прогрессирующему развитию гипертрофии левого желудочка, дилатации и, возможно, недостаточности, что является причиной значительной заболеваемости и смертности в этой группе пациентов. В настоящее время, после установления диагноза на ЭхоКГ кардиохирургия и транскатетерные процедуры являются основой терапии этих аномалий.
Анатомические особенности аортального клапана. Аортальный клапан — это пассивный клапан, состоящий на эхокардиографии из трех створок, принимающих форму полумесяца (полулунный). В противоположность митральному клапану нет настоящего фиброзного кольца аорты, но имеется сложный корень, состоящий из синусов стенки аорты, миокарда левого желудочка и фиброзных треугольников между створками. Устья коронарных артерий расположены в синусах аорты. Синотубулярное соединение является важным анатомическим ориентиром при хирургических вмешательствах. Возможно, створки аортального клапана не пассивны, так как они богаты различными типами нервных окончаний. Функция и роль этих «нервов» остаются неясными.
Подклапанный стеноз аорты на ЭхоКГ
Обструкция оттока левого желудочка чаще всего вызывается наличием фиброзно-мышечной перегородки, фиброзной мембраны, отклонением инфундибулярной перегородки кзади или у пациентов с гипертрофической кардиомиопатией с систолическим движением вперед передней створки митрального клапана. Менее частые причины включают опухоли сердца или аномальное присоединение митрального клапана к выходной зоне перегородки. Подклапанная область на ЭхоКГ лучше всего визуализируется с помощью парастернального доступа по длинной оси, откуда можно определить этиологию обструкции. Хирургическое или интервенционное лечение часто требует больших усилий, а в некоторых случаях, особенно в субаортальной оболочке, поражения имеют тенденцию повторяться, несмотря на успешное начальное лечение.
Заболевание аортального клапана
Заболевание аортального клапана вызывает на ЭхоКГ регургитацию или стеноз, а в некоторых случаях и то и другое. У детей стеноз аорты имеет широкий спектр проявлений. В крайнем случае это связано с серьезным недоразвитием левых сердечных структур, что наблюдается, например, при синдроме гипоплазии левых отделов сердца. У этих пациентов снижение антеградного потока через аортальный клапан приведет к ретроградному заполнению восходящей аорты и дуги аорты от открытого артериального протока и зависимости кровообращения от протока. Сопутствующая сердечная дисфункция присутствует почти всегда.
Характерные эхокардиографические признаки клапанного стеноза аорты включают утолщение створок, ограниченное движение створок и сращение комиссур, создавая «куполообразный» вид клапана в систоле. Число створок может быть различным, от однокомиссуральных до квадрикомиссуральных клапанов. У детей старшего возраста стеноз клапанного клапана аорты чаще всего наблюдается в сочетании с бикомиссуральными (двустворчатыми) аортальными клапанами. Тяжелый стеноз аорты определяется средним трансклапанным градиентом> 40 мм рт. Однако градиент не имеет значения для пациентов с протоковозависимым кровообращением, дисфункцией левого желудочка или связанными с ним поражениями, такими как коарктация аорты или дефект межжелудочковой перегородки с шунтом слева направо. Регургитация на аортальном клапане при проведении ЭхоКГ обычно приобретенная, в частности, из-за предыдущих кардиологических процедур, реже врожденная. Терапия заболевания аортального клапана включает хирургическое или транскатетерное лечение.
Надклапанный стеноз устья аорты на эхокардиографии
Стеноз надклапанного отдела аорты обычно вызывается локальным ее сужением на уровне синотубулярного соединения. Однако вместо дискретного стенотического поражения у меньшинства детей наблюдается гипоплазия длинного сегмента восходящей аорты и дуги аорты. Эта редкая врожденная аномалия включает фиброзное сужение проксимального сегмента восходящей аорты дистальнее коронарных синусов. Его следует диагностировать на ранних этапах жизни по стандартным ЭхоКГ с 2D-изображениям с цветным допплером, показывающим локализованное наложение спектров в месте сужения, что подтверждает диагноз. Непрерывно-волновой допплер определяет скорости кровотока и позволяет оценить степень стеноза. Эта аномалия встречается почти исключительно у пациентов с синдромом Вильямса, у которых заболевание наблюдается более чем в 50% случаев. Единственное лечение — хирургическое вмешательство.
Врожденные пороки развития клапана. Двустворчатый аортальный клапан
Это наиболее частая врожденная аномалия сердца (1-2% населения). На ЭхоКГ ее можно увидеть по его особенностям на эхо-сигнале в М-режиме (линия эксцентрического замыкания) и на 2-мерной эхокардиографии, особенно в парастернальной позиции по короткой оси на уровне аортального клапана. Эту патологию можно диагностировать на эхокардиографии изолированно или в сочетании с другими врожденными состояниями (например, коарктация аорты).
Причины патологии аортального клапана на ЭхоКГ
Врожденный порок развития створок. Если у младенца и ребенка младшего возраста на ЭхоКГ наблюдается спайка, тогда нужно заподозрить одностворчатый, двустворчатый или четырехстворчатый клапан, который обычно обнаруживаются случайно у молодых людей. Последние два обычно не вызывают каких-либо значительных гемодинамических нарушений до достижения зрелости, если перепад давления на клапане незначителен. Возникающая в результате турбулентность на уровне створок увеличивает предрасположенность этих клапанов к дальнейшей деформации, фиброзу, кальцификации и инфекционному эндокардиту. В двустворчатом аортальном клапане комиссура обычно имеет поперечное положение и редко — вертикальное. Легкая аортальная регургитация и дилатация восходящей аорты часто сосуществуют с двустворчатым клапаном на эхокардиографии. Когда диагноз подтвержден, важно провести визуализацию над грудиной, чтобы исключить коарктацию аорты, которая также является часто встречающейся ассоциацией. При врожденном стенозе аорты движение створок ограничено на концах, а не у основания, и поэтому эхокардиография в M-режиме может вводить в заблуждение.
Двустворчатые аортальные клапаны по своей природе не являются стенотическими, кроме случаев дисплазии створок или других наложенных патологических изменений. Клапаны могут стенозироваться из-за склероза или одна из створок может выпадать в желудочек с последующей недостаточностью. Такие клапаны очень подвержены инфекционному эндокардиту. Морфология створок также различна. Две створки могут быть одинакового размера или, чаще, неравными. Более крупная створка почти всегда имеет в средней части неглубокий шов. Наиболее крупные створки расположены впереди, и обе коронарные артерии выходят из пазухи над ней.
Врожденный тубулярный стеноз аорты. Это редкое врожденное заболевание, которое проявляется равномерно суженным корнем аорты и проксимальным отделом восходящей аорты по типу «песочных часов». Лечение этого состояния заключается в полной резекции и замене корня аорты и проксимального (пораженного сегмента) восходящего отдела аорты. Сама по себе замена аортального клапана в этом состоянии не снимает симптомов, поскольку у пациентов сохраняется остаточное повышенное сопротивление изгнанию крови.
Субаортальный аортальный стеноз. Он может иметь форму фиброзной мембраны (гребня) ниже створок аорты или гипертрофированной верхней части межжелудочковой перегородки, которая выпирает в выводной тракт на ЭхоКГ. Первый тип — это заболевание молодых людей, которое обычно имеет форму дискретного фиброзного тяжа или мембраны в форме полумесяца, окружающих выводной тракт левого желудочка. Это приводит к появлению признаков гипертрофии желудочков и значительного градиента в ВТЛЖ в первые 3 десятилетия жизни. Фиксированное сужение субаортального отдела обычно связано с некоторой степенью аортальной регургитации, вероятно, вызванной нарушенными тубулентным кровотоком в выводном тракте ЛЖ и проксимальном отделе восходящей аорты. При проведении эхокардиографии всегда следует исключать другие врожденные сердечные заболевания, например, дефект межпредсердной перегородки и коарктацию аорты. Когда подтверждается, что это причина симптомов, хирургическое удаление является лучшим методом лечения, хотя оно имеет тенденцию к непредсказуемым рецидивам. Динамический субаортальный стеноз, возникающий в раннем возрасте, представляет собой компонент гипертрофической кардиомиопатии. Мышечный субаортальный стеноз чаще встречается у пожилых людей с небольшой полостью левого желудочка, независимо от причины гипертрофии. Когда наблюдается значительное сужение тракта оттока, это приводит к среднесистолическому закрытию аортального клапана. Если падение давления в покое (градиент) через ВТЛЖ незначительно у пациентов, ограниченных симптомами напряжения, стресс-эхокардиография является идеальным диагностическим инструментом для установления взаимосвязи между потенциальной обструкцией выводного тракта симптомами. Более подробно это условие обсуждается далее.
Приобретенные стеноз аортального клапана на ЭхоКГ
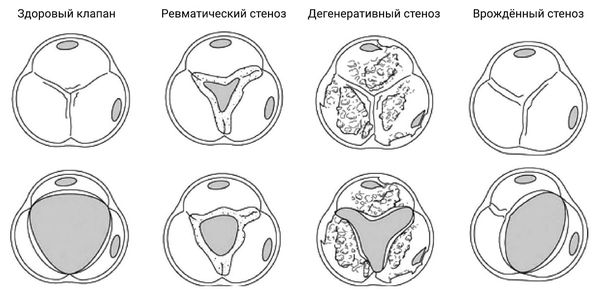
Ревматический стеноз аортального клапана. Как и болезнь митрального клапана, ревматическое поражение створок аорты связано со спаечным слиянием, что лучше всего видно на ЭхоКГ по короткой оси. По мере прогрессирования болезни створки становятся фиброзными и кальцифицируются, что приводит к стенозу клапана. Ревматическое заболевание аортального клапана почти всегда связано с ревматическим заболеванием митрального клапана. Степень стеноза аорты обычно недооценивается клинически, когда она связана со значительным митральным стенозом, который становится этапом ограничения объема перед выходным трактом и аортальным клапаном. Изолированный ревматический стеноз аорты встречается очень редко.
Дегенеративный или сенильный стеноз аортального клапана. Это результат отложения кальция на аортальной поверхности клапана. Как и в случае с митральным клапаном, кальциноз у пожилых людей поражает основание и медленно затрагивает тело створок, тогда как при ревматическом заболевании происходит обратное, и спайки сливаются с кальцификацией. Кальций откладывается в виде больших комков внутри каждой створки. Точная этиология кальцифицированного стеноза аорты не ясна. Хотя атеросклероз с его известными факторами риска считался важным механизмом, недавние результаты и метаанализы опровергают эту теорию. Кроме того, почти у 50% пациентов с кальцифицированным стенозом аортального клапана нет сопутствующей атеросклеротической коронарной болезни, что свидетельствует об однородной патологии. Кальцифицирующий стеноз аорты, выявляемый на ЭхоКГ становится все более серьезной проблемой, приводящей к инвалидности среди стареющего населения, от которой страдают 2% людей в возрасте> 65 лет.
Дата публикации 5 сентября 2022Обновлено 12 декабря 2022
Определение болезни. Причины заболевания
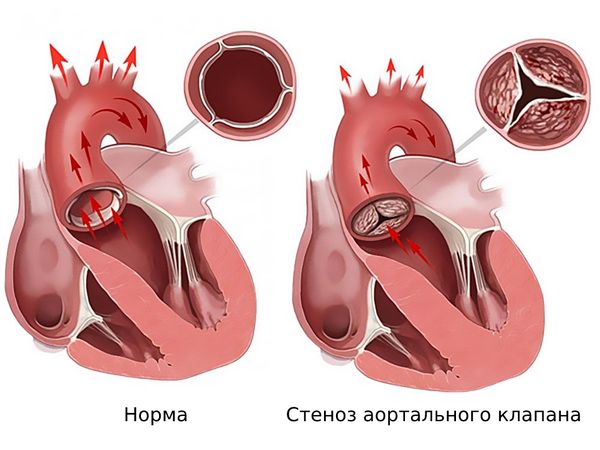
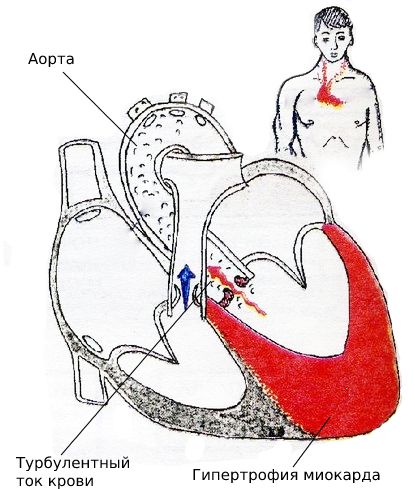
Аортальный стеноз (Аortic stenosis) — это порок сердца, при котором сужен начальный отдел аорты. При заболевании затруднён отток крови из левого желудочка, из-за чего его масса и толщина стенки увеличиваются.
Аортальный стеноз относится к самым распространённым порокам сердца и составляет более 80 % от всех случаев. В 2020 году в мире его выявили примерно у 40 млн человек старше 65 лет. Предполагается, что в 2030 году заболевание может развиться у 72 млн человек [18].
Причины аортального стеноза
Чаще всего аортальный стеноз возникает из-за дегенеративных изменений аортального клапана и отложения на нём кальция. Вторая по распространённости причина — поражение аортального клапана при ревматизме, но это заболевание редко встречается в развитых странах. Также аортальный стеноз может возникать при двустворчатом аортальном клапане — врождённой патологии, при которой створки клапана быстрее изнашиваются, что приводит к стенозу [1].
Эти и другие причины стеноза, согласно европейскому исследованию 2003 года, распределяются таким образом:
- дегенеративные — 82 %;
- ревматические — 11% ;
- врождённые — 5 %;
- инфекционный эндокардит (воспаление клапанов) — 1 %;
- другие (терминальная почечная недостаточность, повышенная работа паращитовидной железы, лучевая терапия и т. д.) – 1% [21].
Длительное время считалось, что аортальный стеноз развивается с возрастом и связан с тем, что створки клапана постепенно изнашиваются и на них откладывается кальций.
И хотя распространённость стеноза увеличивается с возрастом, многочисленные исследования показали, что болезнь развивается не из-за старения организма, а в результате сложных патофизиологических процессов [2].
В развитии аортального стеноза важную роль играют факторы риска атеросклероза: мужской пол, курение, повышенный уровень холестерина, гипертония, ожирение и сахарный диабет [3]. Под влиянием этих факторов створки аортального клапана воспаляются и в них накапливается «плохой холестерин». Постепенно формируется склероз (уплотнение), а в дальнейшем — кальциноз клапана [4].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы стеноза аортального клапана
Заболевание прогрессирует постепенно и долгое время никак себя не проявляет. Симптомы ревматического стеноза обычно возникают в 20–40 лет, врождённого — в 50–60 лет, дегенеративного — после 60 лет.
Пока не появились симптомы, пациенты хорошо переносят физические нагрузки, могут вести активный образ жизни и заниматься спортом. С развитием симптомов чаще возникают опасные для жизни аритмии, и пациент может внезапно погибнуть из-за неправильной работы сердца.
Основные симптомы аортального стеноза:
- Одышка — чаще всего первый симптом заболевания. Возникает из-за диастолической сердечной недостаточности, к которой приводит сужение аорты и утолщение стенки левого желудочка. Вначале ощущение нехватки воздуха возникает при физической нагрузке, а потом и в покое.
- Стенокардия — чувство дискомфорта или давящая, сжимающая боль за грудиной, которая может отдавать в левую руку, нижнюю челюсть, лопатку или шею. Примерно у половины пациентов с аортальным стенозом и приступами загрудинных болей есть атеросклеротические бляшки в коронарных артериях. У остальных больных к стенокардии приводит несоответствие между кровью, которая поступает в коронарные артерии, и потребностью миокарда в кислороде при увеличенном левом желудочке [5][6]. Приступ стенокардии может развиться, например, при подъёме по лестнице.
- Обморок или предобморочные состояния — у пациентов с аортальным стенозом при физической нагрузке в мозг поступает недостаточно крови, так как сердце не может увеличить её выброс. При этом появляется общая слабость, перед глазами мелькают мушки, слабеют ноги.
Патогенез стеноза аортального клапана
Аорта — это самый большой артериальный сосуд. Кровь в неё поступает от левого желудочка сердца, а затем по артериям доставляется всем органам и тканям.
Аортальный клапан находится между аортой и левым желудочком и препятствует обратному току крови. В норме у него три створки, которые прикреплены к фиброзному кольцу. Площадь отверстия клапана составляет 2–4 см2.
Развитие аортального стеноза начинается с повреждения эндотелия створок клапана из-за того, что усиливается механическое напряжение и снижается активность местных защитных факторов [7]. Сильнее всего повреждается место крепления створок к корню аорты, поэтому половина изменений возникает именно в этой области [22]. Повреждение эпителия приводит к тому, что в области воспаления накапливаются липопротеиды низкой плотности и липопротеин (а). В результате створки утолщаются и становятся менее подвижными, из-за чего устье аорты сужается.
У больных дегенеративным стенозом просвет сужается в среднем со скоростью около 0,12 см2 в год, симптомы долго не возникают. При врождённом или ревматическом пороке стеноз прогрессирует медленнее, но проявляется раньше. Это связано с тем, что ревматизмом заболевают дети или молодые люди, а дегенеративный стеноз развивается в пожилом возрасте, прогрессирует быстрее, но всё равно проявляется позже, чем ревматический порок.
При развитии стеноза повышается нагрузка на левый желудочек сердца. В результате он утолщается, в нём накапливается коллаген, из-за чего миокард желудочка недостаточно расслабляется и растягивается. Такую патологию называют диастолической дисфункцией, она определяется по ЭхоКГ. При этом кровоток по сосудам, питающим увеличенный миокард, остаётся прежним, что приводит к относительной коронарной недостаточности.
Также в левом желудочке и в левом предсердии повышается давление, что передаётся на лёгочную артерию и приводит к появлению одышки. Через суженное отверстие аорты проходит меньше крови, что вызывает обмороки при нагрузке и приступы стенокардии. На этой стадии может возникнуть фатальная аритмия и внезапная сердечная смерть [1].
Классификация и стадии развития стеноза аортального клапана
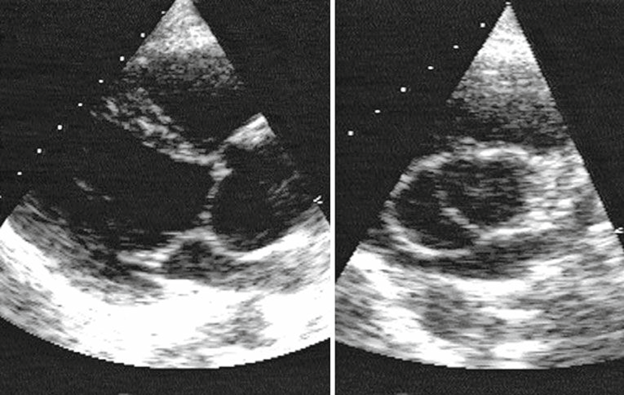
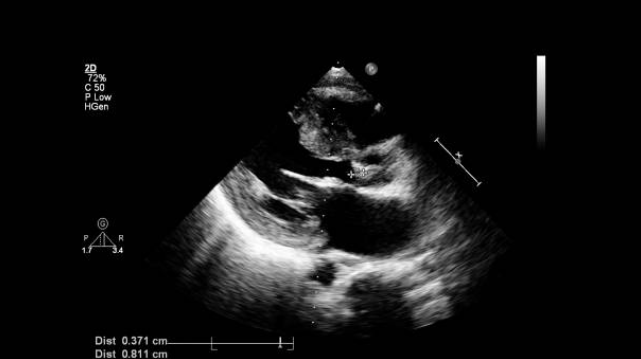
Степень тяжести аортального стеноза оценивается по площади аортального клапана. Для лечения и прогноза важно измерить следующие показатели УЗИ-сердца: максимальной скорости на аортальном клапане, среднего градиента давления между левым желудочком и аортой, расчётной площади аортального отверстия и фракции выброса левого желудочка.
| Степень стеноза | Площадь отверстия, см2 | Пиковая скорость, м/с | Средний градиент, мм рт. ст. |
|---|---|---|---|
| Незначительный | 1,5–2,0 | 2,6–2,9 | до 20 |
| Умеренный | 1,0–1,5 | 3,0–4,0 | 20–40 |
| Тяжёлый | менее 1,0 | более 4,0 | более 40 |
В зависимости от причины заболевания выделяют:
- Врождённый аортальный стеноз:
- Одностворчатый клапан — уже в грудном возрасте приводит к значительной обструкции выходного отдела левого желудочка. Без лечения дети погибают в возрасте до года. К первым признакам болезни относятся бледность и сильный систолический шум при выслушивании аортального клапана. Эти симптомы педиатры замечают ещё в роддоме.
- Двустворчатый клапан — сопровождается завихрением крови, которое травмирует створки клапана. В дальнейшем он уплотняется, на нём откладываются соли кальция, из-за чего с возрастом аортальное отверстие сужается.
- Трёхстворчатый клапан с врождёнными изменениями или наличием дополнительной мембраны.
- Приобретённый аортальный стеноз:
- Дегенеративный стеноз — кальцинированные узелки образуются вокруг аортального кольца, в основании и пластине створок, но не затрагивает свободный край створок.
- Ревматический стеноз — дистрофические изменения особенно выражены в области комиссур и приводят к утолщению створок и кальцинозу свободного края. При этом почти всегда поражён и митральный клапан, что вызывает комбинированную аортальную недостаточность.
Аортальный стеноз, связанный с инфекционным эндокардитом или другими причинами, не входит в эту классификацию. По эхокардиографическим и кардиологическим проявлениям такой стеноз протекает по дегенеративному (после лучевой терапии или при хронической почечной недостаточности) или ревматического типу (после эндокардита другой этиологии).
В самых тяжёлых случаях выяснить причину поражения клапана не удаётся [8]. Такой стеноз называют идиопатическим.
Осложнения стеноза аортального клапана
- Эндокардит аортального клапана — тяжёлое инфекционно-воспалительное заболевание, при котором патогенный микроб напрямую повреждает клапан. Проявляется острым или подострым заражением крови (сепсисом) с развитием тромбоэмболических и других осложнений. Из-за сужения аортального отверстия кровь быстрее течёт и сильнее повреждает клапан при сокращении левого желудочка.
- Эмболия крошащимися кальцинатами — обызвествлённые частички аортального клапана распространяются по крови и закупоривают сосуды головного мозга, почек, рук и ног с развитием инфарктов в этих органах. При инсульте развиваются парезы и параличи, нарушается речь и сознание, при эмболии в артерии ног развивается гангрена, а при эмболии в артерии почек — острая почечная недостаточность.
- Обмороки — это одновременно и симптом, и осложнение аортального стеноза. Возникают в результате слабого выброса крови из сердца, особенно при физической нагрузке. Могут привести к травмам, в том числе со смертельным исходом.
- Нарушения ритма — развиваются при утолщении миокарда левого желудочка, из-за чего расширяется левое предсердие и развивается мерцательная аритмия. Это состояние опасно тромбоэмболическими осложнениями с инсультом и другими эмболиями.
- Внезапная смерть — возникает при опасных для жизни желудочковых аритмиях (желудочковой тахикардии и фибрилляции желудочков) из-за утолщения миокарда и относительной коронарной недостаточности. При перебоях в работе сердца или приступах стенокардии необходимо поскорее обратиться к врачу-кардиологу.
- Хроническая сердечная недостаточность — в начале болезни развивается диастолическая форма с сохранной фракцией выброса, которая проявляется одышкой при нагрузке. По мере прогрессирования заболевания утолщённый миокард левого желудочка начинает расширяться, развивается систолическая сердечная недостаточность и левый желудочек начинает хуже сокращаться. На этой стадии, как правило, к одышке присоединяются отёки ног и увеличение объёма живота (асцит). Это осложнение неизбежно приводит к лёгочной гипертензии, правожелудочковой недостаточности и смерти [1].
Диагностика стеноза аортального клапана
При сборе анамнеза врач обращает внимание на первые симптомы заболевания: одышку и обмороки при физической нагрузке. Доктор уточнит, есть ли у пациента врождённый порок сердца и другие заболевания, не болел ли он ревматизмом [20]. Если есть документы о диагностированных заболеваниях и других результатах обследований, можно показать их врачу напрямую или открыть доступ к своей электронной медкарте.
Основными признаками стеноза аортального клапана при физикальном осмотре является ослабление II тона в проекции аортального клапана, что вызвано ограниченной подвижностью уплотнённых створок. Также на аортальном клапане выслушивается грубый систолический шум, который передаётся на сосуды шеи и другие точки аускультации.
Пульс при аортальном стенозе медленно нарастающий (pulsus tardus et parvus). У пожилых пациентов, а также при длительной гипертонии повышается жёсткость аортальной стенки, и пульс может изменяться [5].
На ЭКГ при аортальном стенозе видны признаки утолщения миокарда левого желудочка, вызванные повышенной постнагрузкой. Однако у многих пациентов с тяжёлым стенозом аортального клапана может быть абсолютно нормальная ЭКГ. Это связано с тем, что ЭКГ обладает низкой чувствительностью в диагностике гипертрофии миокарда левого желудочка [10].
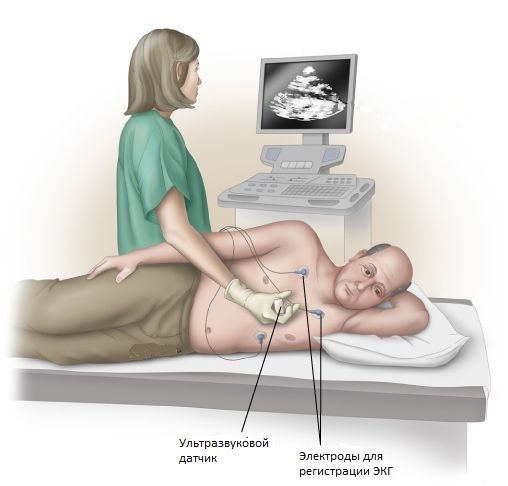
Эхокардиография (УЗИ сердца) — это основной метод диагностики аортального стеноза. С его помощью не только подтверждают наличие стеноза, но и оценивают кальцификацию клапана и работу миокарда левого желудочка, выявляют его утолщение и степень нарушения сердечного ритма. Также могут выявить сопутствующие заболевания других клапанов и патологию аорты. Чтобы оценить степень тяжести стеноза аортального клапана, предпочтительна ультразвуковая допплерография [11].
Дополнительные методы диагностики
Стресс-ЭхоКГ — это УЗИ сердца на фоне физической нагрузки или приёма препарата. Во время диагностики врач обратит внимание на повышение среднего градиента давления и работу левого желудочка при нагрузке. Метод позволяет обнаружить скрытые симптомы порока у физически активных пациентов, а также определить риск развития осложнений и выявить показания к операции у бессимптомных пациентов с тяжёлым аортальным стенозом [12].
Чреспищеводная ЭхоКГ позволяет выявить сопутствующий стеноз или недостаточность митрального клапана, исключить тромбоз левого предсердия, точнее оценить состояние аортального клапана и близлежащих структур перед операцией, а также исключить послеоперационные осложнения: абсцесс, вегетации и недостаточность клапана.
КТ и МРТ сердца позволяют оценить размеры, форму и расположение корня аорты, а также выраженность кальцификации клапана. Кроме того, МРТ показывает степень фиброза миокарда, который является основным фактором ухудшения состояния при аортальном стенозе, независимо от наличия ишемической болезни сердца [13].
Дифференциальная диагностика стеноза аортального клапана проводится с врождёнными или приобретёнными пороками сердца, гипертрофической кардиомиопатией и гипертонией.
Лечение стеноза аортального клапана
Медикаментозного лечения стеноза аортального клапана, способного улучшить исход заболевания, не существует. Многочисленные исследования показали, что статины также не влияют на прогрессирование заболевания [14]. Однако при развитии гипертонии или хронической сердечной недостаточности пациенты должны принимать лекарства, назначенные кардиологом.
Наличие симптомов при стенозе аортального клапана — это показание для хирургического лечения. Операция улучшает качество и повышает продолжительность жизни пациентов с сердечной недостаточностью. Но если снижен градиент давления, то решение о замене клапана принимается по результатам фармакологического стресс-ЭхоКГ. При этой процедуре пациенту одновременно проводят УЗИ сердца и вводят препараты, ускоряющие ритм и силу сокращения сердца. Если градиент давления и фракция выброса не увеличиваются на фоне пробы, то имплантация клапана противопоказана [1].
Способ лечения подбирает кардиохирургическая бригада индивидуально для каждого пациента. При этом учитывается возраст больного, предполагаемая продолжительность жизни, сопутствующие заболевания, анатомические характеристики клапана и аорты, относительные риски операции и их долгосрочные результаты. Эти факторы врач обсуждает с пациентом и его семьёй, чтобы обосновано выбрать вариант хирургического лечения [15].
Существуют два основных типа хирургического вмешательства при стенозе аортального клапана: протезирование и имплантация.
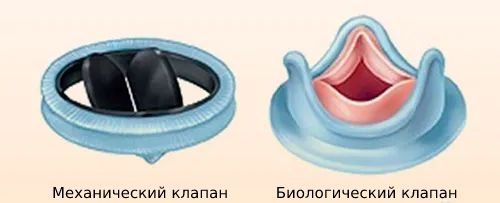
Протезирование аортального клапана — это операция на «открытом сердце», которая проводится с помощью аппарата искусственного кровообращения. При этом старый клапан удаляют, а на его место вживляют искусственный протез, который может быть механическим или биологическим.
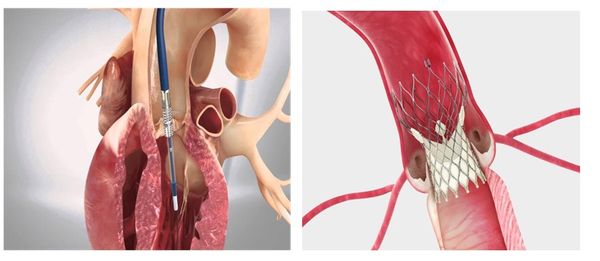
Транскатетерная имплантация аортального клапана (TAVI) — это малоинвазивная операция, при которой биологический протез доставляют по сосудам. Доступ осуществляется через пункцию бедренной артерии под контролем аортографии и чреспищеводной ЭхоКГ. Клапан проводится через аорту, а затем расправляется баллоном.
После протезирования аортального клапана необходимо принимать непрямые антикоагулянты — разжижащющие кровь препараты. Их назначают пожизненно пациентам с механическими протезами и на 3–6 месяцев при биологических протезах. Особенно важно принимать антикоагулянты пациенткам с механическим клапаном при беременности, чтобы избежать возможных осложнений [20].
Пациенты после TAVI должны принимать антиагреганты, или противотромботические препараты: Клопидогрел от 3 до 6 месяцев, а затем Аспирин пожизненно. После большой операции назначают сильные препараты, разжижающие кровь, а после малоинвазивной TAVI — более слабые.
Осложнения после протезирования любыми видами клапанных протезов:
- нарушение работы протеза;
- тромбоз клапана и тромбоэмболия в сосуды большого круга кровообращения;
- кровотечение;
- протезный эндокардит (воспаление клапана и тканей вокруг протеза).
Самое частое осложнение после операции — это тромбоз клапана. Так, при проведении мультиспиральной компьютерной томографии грудной клетки тромбоз обнаруживают в 5–10 % случаев [23]. Тромбоэмболия в сосуды головного мозга с развитием ишемического инсульта возникают намного реже: примерно в 2,5 % случаев в течение первого месяца после операции [9]. Развитие этих осложнений зависит от многих факторов, например индивидуальных особенностей организма, опыта хирургической команды и приверженности пациента к лечению.
Прогноз. Профилактика
При появлении симптомов заболевания прогноз крайне неблагоприятный. Без лечения средняя продолжительность жизни после возникновения приступов загрудинных болей составляет 3,5 года, после появления обмороков — 2 года, после развития сердечной недостаточности — 1,5 года. Внезапную смерть регистрируют у 15–20 % больных с клиническими проявлениями. Таким образом, без хирургического лечения 2-летняя выживаемость в среднем составляет около 30–50 %. Поэтому очень важно при появлении симптомов как можно раньше обратиться за помощью, а также уже в среднем возрасте проходить ежегодные осмотры у врача-кардиолога.
При хирургическом лечении в больнице после операции погибает 3–8 % пациентов, но 9-летняя выживаемость превышает 85 % при сохранённой функции левого желудочка и 10–25 % при сердечной недостаточности [16].
Профилактика стеноза аортального клапана
Специфической профилактики не существует. К главным факторам, ускоряющим прогрессирование стеноза, относится пожилой возраст, курение, сопутствующая ИБС, артериальная гипертензия и гиперлипидемия.
Поэтому первичная профилактика направлена на снижение риска развития этих заболеваний. Для этого следует отказаться от курения, есть меньше соли и животных жиров, больше двигаться [18].
Вторичная профилактика осложнений и прогрессирования аортального стеноза включает меры профилактики эндокардита (воспаления клапана или протеза) и внезапной смерти.
Для профилактики инфекционного эндокардита после установки протеза клапана и пациентам, ранее перенёсшим инфекционный эндокардит, назначают антибиотики [17].
Для профилактики внезапной смерти рекомендуется избегать большого физического напряжения, например подъёма тяжестей и резких нагрузок без предшествующей разминки. У пожилых пациентов со стенокардией при наличии показаний проводится одновременное аортокоронарное шунтирование. Пациентам, выжившим после остановки сердца, показана имплантация кардиовертера-дефибриллятора.