Диабет 2 типа поражает людей, независимо от возраста. При этом ранние симптомы при диагнозе сахарный диабет 2 типа могут быть довольно легкими, поэтому больные часто даже не предполагают о его наличии. По оценкам эндокринологов, каждый третий человек на ранних стадиях диабета 2 типа не знает о том, что болен.
Первые признаки сахарного диабета
Один из признаков, характерных для этого состояния – увеличение потребности в воде. На первых стадиях диабета симптом может не ощущаться, поэтому пациенты списывают состояние на жару или физические нагрузки.
При ухудшении состояния повышенная жажда часто сопровождается другими симптомами диабета: учащенным мочеиспусканием, чувством необычного голода, сухостью во рту и увеличением или снижением веса, усталостью, помутнением зрения, ночными кошмарами и головными болями.
Часто диабет выявляется только после того, как его негативные последствия для здоровья становятся очевидными. Например, диабетиков беспокоят постоянные воспалительные поражения кожи и язвы, которые долго заживают, рецидивирующие грибковые инфекции влагалища и мочевыводящих путей, полости рта (кандидозы), кожный зуд и высыпания (микозы). Все это признаки развития гипергликемии.
У диабетиков обоих полов развивается сексуальная дисфункция. Гипергликемия приводит к повреждению мелких и крупных кровеносных сосудов и нервов половых органов, чувствительность снижается, что приводит к отсутствию естественного удовлетворения от полового акта (оргазма).
Также частые осложнения диабета – сухость влагалища у женщин и импотенция у мужчин. Статистика показывает, что от 35-70% мужчин с диабетом в конечном итоге будут страдать от импотенции, а у 30% женщин развивается сексуальная дисфункция. Для женщин, страдающих диабетом, характерны отсутствие сексуального влечения, возбуждения и диспареуния – болевые ощущения во время полового акта.
Кто в зоне риска?
Увеличивают риск развития диабета 2 типа определенные факторы риска, связанные как с выбором образа жизни, так и с заболеваниями.
Общие факторы риска для обоих полов:
- Уровень триглицеридов более 250 мг/дл.
- Низкий уровень «полезного» холестерина ЛПВП (ниже 35 мг/дл).
- Радиация (проживание в радиоактивно загрязненных местах).
- Гипотиреоз. При сочетании гипотиреоза (низкая функция щитовидной железы, приводящая к недостаточному уровню циркулирующего гормона щитовидной железы) и состояния преддиабета, риск развития СД2 более чем удваивается по сравнению с людьми с нормальной функцией щитовидной железы.
- Безглютеновая диета при отсутствии медицинских показаний (она назначается людям, страдающим целиакией). Согласно данным Американской Ассоциации Сердца, ежедневное употребление повышенного количества глютена, растительного белка, содержащегося в злаковых (рожь, ячмень, овес, пшеница) снижает риск развития диабета у обычных людей, по сравнению со сторонниками безглютеновой диеты.
- Употребление никотина.
- Избыточный вес или ожирение, особенно вокруг талии.
- Недостаток физических упражнений.
- Нарушение питания (избыточное потребление блюд с высоким содержанием обработанного мяса, жиров, сладостей и любого алкоголя).
- Наследственность.
- Возраст (люди старше 45 лет более подвержены развитию диабета 2 типа, чем молодые).
Факторы риска, характерные только для женщин:
- Гестационный (в период беременности) диабет.
- Рождение крупного плода.
- Синдром СПКЯ (поликистоз яичников), поскольку при этом заболевании развивается резистентность к инсулину.
Диагностика при диагнозе сахарный диабет
При подозрении на диабет, эндокринолог, прежде всего, проверяет уровень глюкозы в крови. Поводом для этого становится избыточный вес (индекс массы тела/ИМТ – более 25) и факторы риска, перечисленные выше.
Тестирование уровня глюкозы в крови должно проводиться каждые три года, начиная с 45 лет, всем пациентам, даже с нормальным весом и при отсутствии факторов риска. Это разумно, поскольку риск развития диабета увеличивается с возрастом.
Тесты для определения гипергликемии:
- Тест на глюкозу в плазме натощак (FPG). До тестирования нельзя ничего есть в течение восьми часов, поэтому анализ проводится утром. Для образца используется кровь из пальца. Диагноз диабет ставится, если уровень глюкозы в крови превышает 126 мг/дл.
- Пероральный тест на толерантность к глюкозе (OGTT). Следующий тест, используемый для диагностики диабета проводится в два этапа. В день обследования, которое также проводится строго на голодный желудок утром, вначале определяется глюкоза натощак. Затем пациент выпивает 75 г очень сладкой смеси, после чего, через два часа у него измеряется уровень сахара в крови. Диабет ставится, если при проведении орального теста на толерантность к глюкозе показатель превышает 200 мг/дл.
Самостоятельное тестирование уровня сахара в крови
Помимо сдачи анализов, люди с диабетом должны самостоятельно проверять у себя уровень глюкозы в крови. Самостоятельное тестирование дает хорошее представление о том, в какой степени диабет находится под контролем и как необходимо изменить план лечения заболевания.
Когда нужно проверить уровень сахара в крови:
- в первую очередь утром, по возможности сразу, как только проснулись;
- до и после еды;
- до и после тренировки;
- перед сном.
Осложнения диабета: чем опасен диагноз диабет
Сахарный диабет – это стойкое нарушение обмена веществ в результате хронической гипергликемии, приводящий к поражению всех кровеносных сосудов, почек, глаз, суставов, периферических и центральных нервов.
Пациентам, не занимающимся лечением диабета, грозят следующие осложнения:
- Сердечные приступы. Приблизительно два из трех диабетиков умирают от болезней сердца. Это связано с тем, что при постоянно высоком уровне сахара в крови повреждаются стенки кровеносных сосудов, что приводит к образованию тромбов, увеличивает риск сердечного приступа и инсульта.
- Диабетическое поражение почек. При прогрессировании диабета увеличивается риск развития хронического заболевания почек – нефропатии. Это комплексное поражение всех артерий и артериол, канальцев и клубочкового аппарата почек. Диабетическая нефропатия приводит к склерозу тканей почек и развитию почечной недостаточности (44% всех случаев почечной недостаточности вызваны диабетом). Снижает риск почечной недостаточности контроль диабета при помощи препаратов и диеты.
- Повреждение глаз. Диабетическая ретинопатия развивается при длительной неконтролируемой гипергликемии в результате повреждения крошечных кровеносных сосудов в сетчатке глаза. Со временем диабетическая ретинопатия приводит к прогрессирующей и постоянной потере зрения. Диабетическая ретинопатия – наиболее частая причина возникновения приобретенной слепоты у людей в возрасте от 20 до 74 лет.
- Диабет 2 типа и нервная боль. Покалывание, онемение и ощущение «игл и булавок» – все это симптомы диабетической невропатии или повреждения нервов, связанные с гипергликемией. Это неприятное чувство наиболее часто диагностируется в руках, ногах, пальцах рук или ног. Предотвратить это осложнение может только жесткий контроль диабета.
- Повреждение стоп. Снижение чувствительности в результате травмы нервных волокон, затрудняет самодиагностику состояния ног. Но это не значит, что патологическое состояние не ухудшается. Поражение кровеносных сосудов, которое развивается при диабете, снижает кровообращение не только в мелких, но и в крупных сосудах ног. Сочетание нейропатии и ангиопатии приводит к тяжелому синдрому – диабетическая стопа. Вначале возникают труднозаживающие язвы, потом глубокие поражения, в конечном этапе развивается гангрена (гнойный некроз тканей) – одно из очень тяжелых осложнений диабета. Спасти жизнь диабетика в тяжелых запущенных случаях гангрены может только ампутация ноги.
Лечение при диагнозе сахарный диабет
- Диетотерапия. Наиболее простой и эффективный метод поддержания нормального уровня сахара в крови. Больным рекомендуется: употребление в пищу цельных (минимально или необработанных) продуктов и натуральных, правильно приготовленных овощей. Такая диета поможет решить проблему избыточного веса, что обязательно для диабетиков. Всем людям с диабетом 2 типа необходимо следить за потреблением углеводов и снижать калории, а также контролировать общее потребление жира и белка.
- Физкультура для терапии диабета. Помогают диабетикам снизить уровень глюкозы в крови регулярные физические упражнения, включающие ходьбу, плавание, езду на велосипеде. Физическая активность уменьшает жировые отложения, снижает артериальное давление и помогает предотвратить заболевания сердца и сосудов. Диабетикам 2 типа рекомендуется 30 минут умеренных физических упражнений минимум 5 дней в неделю.
- Снижение стрессовой нагрузки на организм и борьба со стрессом. Стрессовое состояние особенно опасно для людей с диабетом, так как стресс повышает кровяное давление и уровень глюкозы в крови. Многим людям, страдающим диабетом, помогают справиться с тяжелым состоянием методы релаксации, медитация, дыхательные упражнения.
Снизить риск осложнений от диабета можно, только контролируя уровень сахара в крови.
Лечение диабета фармакологическими препаратами
- Таблетки. Пероральные препараты рекомендуются людям с диабетом 2 типа, которые не могут адекватно контролировать уровень сахара в крови с помощью диеты и физических упражнений. В распоряжении эндокринологов широкий выбор гипогликемических препаратов с разным механизмом действия, которые могут использоваться отдельно или в комбинации. Некоторые лекарства увеличивают выработку инсулина, другие улучшают использование инсулина в организме, а третьи частично блокируют переваривание углеводов.
- Инсулин. Некоторым диабетикам 2 типа также, как и первого, назначается инсулин, иногда в сочетании с пероральными препаратами. Он необходим для лечения «бета-клеточной недостаточности», когда в поджелудочной железе не вырабатывается собственный эндогенный гормон, несмотря на высокое содержание сахара в крови.
- Неинсулиновые инъекционные препараты. Существуют препараты, вводимые в форме инъекций, стимулирующие выработку инсулина. Их используют для лечения диабета 2 типа, когда секреция поджелудочных клеток сохранена. К ним относятся: прамлинтид (Симлин, Symlin), эксенатид (Баета, Byetta) и лираглутид (Виктоза, Victoza).
Профилактика диабета 2 типа
Диабет 2 типа и его осложнения можно предотвратить у многих пациентов. Реально снизить частоту осложнений диабета, соблюдая здоровую диету, занимаясь умеренными физическими упражнениями и поддерживая здоровый вес. Всем, кто находится в группе риска, необходимо регулярно обследоваться на наличие диабета и преддиабета, чтобы начать лечение на ранних стадиях заболевания и предупредить развитие долговременных серьезных осложнений.
Сахарный диабет: симптомы, типы, лечение
Что такое диабет
Диагностика
Типы диабета
Группа риска
Осложнения диабета
Излечим ли диабет
Нужно ли его лечить
Проверка уровня глюкозы
Профилактика диабета
Диабет… Многие слышали это слово и знают, что «это заболевание как-то связано с сахаром». Кто-то боится заболеть, кому-то все равно.
Что же такое диабет, как с этим жить и можно ли с ним бороться, рассказала главный врач медицинского центра «Поликлиника.ру» Светлана Шишкина.
Что такое диабет?
Сахарный диабет — это группа эндокринных заболеваний, развивающихся вследствие недостаточности гормона инсулина, в результате чего развивается гипергликемия — стойкое увеличение содержания глюкозы в крови.
Заболевание характеризуется хроническим течением и нарушением всех видов обмена веществ: углеводного, жирового, белкового, минерального и водно-солевого. Бывает 2-х типов, каждый из которых требует отдельного подхода.
Как узнать, есть ли у меня диабет?
Естественно, самыми точными способами диагностики являются различные анализы крови и мочи. Одноразово измерить уровень сахара недостаточно, поэтому при наличии подозрений врач обязательно предпишет пациенту серию исследований, которые необходимо пройти.
Что может вызвать такие подозрения? Основными симптомами являются:
-
Усиленное выделение мочи, вызванное повышением давления мочи за счет растворенной в ней глюкозы (в норме глюкоза в моче отсутствует). Проявляется учащенным обильным мочеиспусканием, в том числе и в ночное время.
-
Постоянная неутолимая жажда — обусловлена значительными потерями воды с мочой и повышением осмотического давления крови.
-
Постоянный неутолимый голод. Этот симптом вызван нарушением обмена веществ при диабете, а именно неспособностью клеток поглощать и перерабатывать глюкозу в отсутствие инсулина (голод среди изобилия).
-
Похудание (особенно характерно для диабета первого типа) — частый симптом диабета, который развивается, несмотря на повышенный аппетит больных.
Поэтому при обнаружении данных симптомов незамедлительно обращайтесь к врачу!
Что такое типы диабета?
Существует ряд классификаций сахарного диабета по различным признакам. К основным типам диабета относят диабет 1-го и 2-го типов.
Сахарный диабет 1-го типа — это заболевание, при котором поджелудочная железа не способна вырабатывать инсулин, который отвечает за усвоение сахара организмом, так называемый инсулинозависимый тип. Как правило, диагностируется у людей моложе 30 лет. Такие пациенты вынуждены получать инсулин искусственно (путем постоянных инъекций).
Диабет 2-го типа составляет 85-90% всех случаев сахарного диабета у взрослого населения и наиболее часто встречается среди лиц старше 40 лет; как правило, сопровождается ожирением. Таким пациентам, как и людям, у которых кто-то из родных болен диабетом, особенно важно контролировать уровень сахара в крови.
Ситуация осложняется тем, что, в отличие от диабета 1-го типа, диабет 2-го типа проявляется постепенно. Можно долго болеть и даже не догадываться об этом. Нередко человек узнает о своей болезни случайно, при обследовании совершенно по другому поводу.
Существует ли группа риска?
Да, конечно, она есть. Диабет 1-го типа передается чаще всего по наследству. Так же риск увеличивается при воспалении тканей поджелудочной железы, после травм и инфекций.
В группе риска заболеть сахарным диабетом 2-го типа находятся те люди, у которых кто-то из родителей страдал ожирением и/или сахарным диабетом 2-го типа.
Как рассчитать, есть ли у вас риск заболеть диабетом? Необходимо измерить обхват талии и обхват бедер, разделить первый показатель на второй. Если полученное значение больше 0,95 для мужчин и 0,85 для женщин, то вы попадаете в группу риска.
Какие осложнения вызывает диабет?
Основная причина хронических осложнений при диабете это поражение мелких кровеносных сосудов и периферической нервной системы. От избытка сахара в крови страдают стенки сосудов и нервов; проникая в них, глюкоза превращается в вещества, которые являются токсичными для этих тканей. В результате происходят изменения, нарушающие нормальную работу органа, в котором имеется много мелких сосудов и нервных окончаний. Если же больной удерживает сахар крови в пределах допустимых величин (6,7-8,0 ммоль/л), то поздние диабетические осложнения не возникают.
Негативное влияние диабета сильно сказывается на одних органах и меньше затрагивает другие, например:
- Глаза — поражается сетчатка, диабет может служить причиной катаракты (помутнение хрусталика) и слепоты (изменения сетчатки).
- Зубы — все заболевания в полости рта развиваются усиленными темпами из-за дефицита кровоснабжения. Нередки случаи, когда диабет выявляется именно в зубоврачебном кабинете, куда пациент приходит с жалобами на опухшие десны и шатающиеся зубы.
- Сердце — поражается диабетом; изменяется сердечная мышца, изменения в сосудах за счет высокого холестерина приводят к ишемической болезни.
- Печень — при плохой компенсации диабета нарушается ее нормальное функционирование, печень увеличивается.
- Почки — напрямую поражаются диабетом, следствием чего является диабетическая нефропатия.
- Половая система. Диабет у мужчин приводит к импотенции, у женщин возможны выкидыши, преждевременные роды, внутриутробная гибель плода.
- Процесс беременности и родов у женщин-диабетиков сильно осложнен. Беременные, страдающие сахарным диабетом, нуждаются в обязательном наблюдении двух специалистов — эндокринолога и акушера.
- Ноги и ступни — страдают при диабете из-за поражения сосудов и нервов. Возможный результат — трофические язвы, гангрена, потеря конечностей. Кроме того, ступни и ногти подвержены грибковым заболеваниям.
- Суставы в большей степени, чем у здорового человека, подвержены таким процессам, как отложение солей; кроме того, возможны диабетические изменения суставов.
- Кровеносная система — поражается диабетом напрямую, что в свою очередь инициирует все указанные выше заболевания. Кровяное давление у диабетиков обычно повышенное. Отметим, что дополнительным фактором, стимулирующим при диабете поражение кровеносных сосудов, является курение.
Поэтому важно понимать, что, только взяв диабет под контроль, успешно компенсировав его, можно жить полной жизнью. В России, как и во всем мире, многие люди не только живут с диабетом, но и добиваются выдающихся успехов: покоряют горные вершины, руководят большими организациями.
И не нужно отчаиваться, если вы услышите такой диагноз – все в ваших руках!
Излечим ли диабет?
К сожалению, ученые еще не изобрели средство, способное полностью излечить больного диабетом. В настоящее время его лечение в большинстве случаев является симптоматическим и направлено на устранение симптомов без устранения причины заболевания.
Очень важную роль в компенсации сахарного диабета играет обучение пациента. Больной должен представлять, что такое сахарный диабет, чем он опасен, что ему следует предпринять в случаях резкого изменения уровня сахара в крови, как их избегать, уметь самостоятельно контролировать уровень глюкозы в крови и иметь четкое представление о правильном питании.
Нужно ли лечить диабет?
Безусловно! Важно понимать, что это заболевание само собой не пройдет. Самая главная цель в лечении диабета – постоянный контроль уровня сахара в крови и поддержание его на рекомендованном врачом уровне.
Если человек с диабетом ответственно подходит к этому вопросу, его самочувствие будет таким же, как у здорового. Более того, дальнейший прогноз в отношении осложнений, продолжительности и качества жизни будет благоприятным.
Сложно ли контролировать уровень глюкозы в крови?
В современном мире это уже не является проблемой. Если раньше сахар крови можно было измерить только в лаборатории, то теперь это очень легко делать в домашних условиях. Для измерения глюкозы существуют высокоточные приборы – глюкометры. Они компактны, очень просты в использовании и созданы специально для самостоятельного измерения уровня глюкозы. В случае необходимости можно узнать уровень сахара дома, на работе, в путешествии и т.д.
Весь процесс занимает буквально несколько секунд и требует всего одну каплю крови. Тест-полоска втягивает каплю, и результат появляется на экране.
Профилактика диабета
Нужно помнить, что самый лучший способ уберечь себя — это постоянная профилактика, которую вы можете проводить самостоятельно:
- Активный образ жизни и контроль веса. Диабет напрямую связан с ожирением. Физическая активность способствует снижению содержания сахара в крови и уменьшает необходимость инсулина.
- Правильное питание. Употребление продуктов с большим содержанием пищевых волокон, которые нормализуют работу кишечника и понижают уровень холестерина. К таким продуктам относятся все фрукты и овощи, бобовые, молочные продукты, орехи и другие.
- Отказ от чрезмерного употребления мучных изделий, сладостей, макарон и выпечки. Употребляйте хлеб, приготовленный только из цельных злаков.
- Избегайте стрессов и не курите. Одной из причин проявления сахарного диабета являются стрессы и переживания. Стрессы и курение снижают сопротивляемость организма к сахарному диабету.
- Постоянно контролируйте уровень глюкозы в крови, если вы старше 40 лет. Также сдать анализ на сахар необходимо тем, кто имеет склонность к ожирению, ведет малоподвижный образ жизни.
Услуги
- Название
- Прием (осмотр, консультация) врача-эндокринолога первичный2300
- Прием (осмотр, консультация) врача-эндокринолога повторный1900
Статьи о здоровье
Наши врачи
Опубликовано: 26.10.2018 Обновлено: 20.05.2021 Просмотров: 277765

Как распознать сахарный диабет? Этот вопрос волнует многих, кто подозревает, что со здоровьем что-то не так. Типичными проявлениями недуга являются постоянное чувство жажды и частые позывы к мочеиспусканию, раздражение и зуд кожи, слабость, в том числе мышечная, дневная сонливость, стремительное похудение на фоне повышенного аппетита.
Типы и симптомы сахарного диабета
При диабете первого (I) типа возникает недостаток инсулина. Этот гормон образуется в особых участках поджелудочной железы — в островках Лангерганса. Продуцируют его бета-клетки. Если возникает болезнь, клетки погибают, разрушаются, поэтому гормон не поступает в кровь. Диабет первого типа бывает иммуноопосредованный или возникает спонтанно, без видимых на то причин (идиопатический).
Начало диабета 1 типа (дебют) может быть острым и опасным для жизни. Спровоцировать его может недавно перенесенная инфекция, чаще всего болезнь начинается осенью или зимой.
При этом появляются типичные клинические симптомы заболевания, которые обязательно фиксируются врачом: сухая кожа, снижение ее упругости, румянец на щеках, одышка, шумное дыхание. Как правило, у 15-20% людей в начале заболевания при выдохе ощущается запах ацетона.
В момент обращения врач обязательно назначает комплексное лабораторное обследование. В него входит анализ на определение уровня глюкозы. Концентрация выше нормы — это гипергликемия. Ряд других анализов может подтвердить диагноз СД 1 типа. В этом случае назначается пожизненная терапия инсулином.
Сахарный диабет второго (II) типа относится к социально значимым заболеваниям, профилактике которых уделяется достаточно много внимания. Нарушение выработки секреции инсулина на фоне снижения чувствительности к нему возникает по ряду причин. Часто это метаболические нарушения, обусловленные наследственными факторами. Важно понимать, что второй по распространённости причиной болезни является ожирение.
При диабете второго типа развивается нечувствительность к глюкозе, она может быть различной по степени и сопровождаться также различными по степени нарушениями выработки инсулина.
При развитии сахарного диабета II типа часто наблюдаются общая усталость, апатия, увеличение количества мочи, жажда, судороги в ногах (преимущественно ночью). Чаще всего болезнь может «проявиться» после 40 лет на фоне сопутствующих заболеваний (артериальная гипертензия, ожирение).
Причины развития сахарного диабета
-
Наследственная предрасположенность, метаболические нарушения, вызванные ожирением, малоподвижный образ жизни (гиподинамия), который в определенной степени также связан и с ожирением.
-
Заболевания поджелудочной железы.
-
Инфекционные болезни, которые провоцируют вирусы, например, краснухи, оспы, гриппа.
Хроническому течению диабета, как правило, сопутствуют тяжелые осложнения и дисфункция некоторых органов и систем. Так, при ретинопатии возможно нарушение функции зрения, вплоть до катаракты и слепоты. Нефропатии приводят к поражению почек, ангиопатии — чреваты язвами нижних конечностей («стопа диабетика»). Нередко это приводит к некрозу тканей, гангрене и ампутации ноги. От повышенного уровня глюкозы в крови «страдают» урогенитальная система, сердце и сосуды, зубы (пародонтоз). Именно поэтому при подозрении на диабет важно своевременно диагностировать болезнь, если необходимо начать лечение, и соблюдать меры профилактики.
Лабораторная диагностика сахарного диабета
Чтобы диагностировать сахарный диабет, врач обязательно назначает лабораторные исследования гормонов, биохимическое исследование крови и мочи. Так, для диагностики диабета нужно сдать кровь на глюкозу, гликозилированный гемоглобин и фруктозамин. Чтобы дифференцировать первый тип от второго, применяют глюкозотолерантный тест. В него входят глюкоза, инсулин, С-пептид. Взятие крови проводится строго натощак (не менее 8 часов после последнего приема пищи), повторно его проводят через 2 часа, когда пациенту дают выпить воду с растворенной в ней глюкозой (75 г).
Для диагностики нечувствительности к глюкозе проводят оценку инсулинорезистентности, рассчитывая также индекс HOMA-IR. Он вычисляется на основе данных о содержании глюкозы и инсулина. Во время болезни рекомендуется сдавать анализы, чтобы контролировать ее течение и вносить коррективы в терапевтический курс.
Глюкоза крови. Главный показатель уровня сахара в крови. Если человек не болен диабетом и нет предпосылок для его развития, концентрация почти не опускаются ниже установленной нормы и редко увеличиваются.
Инсулин — гормон, регулирующий уровень глюкозы в крови, а также обмен углеводов и жиров. Если он выделяется недостаточно, глюкоза растет. Увеличение свидетельствует о возможном СД II. Анализ крови на этот гормон назначается для решения вопроса о назначении препаратов инсулина, а также в комплексе исследований метаболических нарушений. Проинсулин — молекула, состоящая из инсулина; характеризует функциональность бета-клеток поджелудочной железы.
С-пептид — фрагмент проинсулина, циркулирующий в крови и позволяющий оценить работу клеток поджелудочной железы.
Гликозилированный гемоглобин (гликированный, HBA1с) — это соединение гемоглобина с глюкозой. Наличие этого соединения в крови свидетельствует о повышении уровня сахара за период предыдущих 2-3 месяцев, так как срок жизни эритроцита 90 дней. Поэтому он может быть лабораторным маркером гипергликемии задолго до появления других клинических симптомов СД. Анализ рекомендован Всемирной организацией здравоохранения, в том числе как ключевой параметр в наблюдении за течением сахарного диабета.
Фруктозамин. Показатели фруктозамина также отражают изменение уровня глюкозы за период двух-трех предыдущих месяцев.
Лечение и профилактика сахарного диабета
Главное, что нужно понять — жизнь при сахарном диабете возможна. Но ее качество напрямую зависит от соблюдения комплекса лечебных и профилактических мер, назначенных врачом.
Важно контролировать уровень глюкозы. Поэтому обязательно следует приобрести глюкометр с тест-полосками к нему. Питаться необходимо сбалансированно. Нельзя допускать переизбытка одних питательных элементов и дефицита других, например, следить за объемом углеводистой пищи в рационе и не превышать рекомендуемой нормы.
Физическая активность существенно влияет на поддержание качества жизни человека, страдающего от диабета. Многие ошибочно полагают, что занятия спортом помогают контролировать сахар в крови. Это не совсем так — не стоит тренироваться слишком усердно и интенсивно. Также важно исключить занятия экстремальными видами спорта (горные лыжи, дайвинг, серфинг).
Помните, самоназначение препаратов и использование непроверенных народных методов не только неэффективно, но и жизненно опасно.
Диагностика сахарного диабета: стоимость анализов
Диагностика, лечение и профилактика сахарного диабета всегда начинается с лабораторных анализов. На данный момент это наиболее информативный способ. Перечень необходимых исследований в таблице. Стоимость анализов варьируется для Москвы и регионов.
|
Код исследования |
Название |
|
Диагностика сахарного диабета |
|
|
23-12-001 |
Глюкоза (кровь на сахар) |
|
23-10-002 |
Гликированный (гликозилированный) гемоглобин |
|
23-20-003 |
Фруктозамин |
|
Дифференциальная диагностика 1 или 2 типа |
|
|
33-20-009 |
Инсулин |
|
33-20-010 |
С-пептид |
|
Диагностика инсулинорезистентности |
|
|
99-00-860 |
Профиль Индекс HOMA-IR (Оценка инсулинорезистентности: глюкоза (натощак), инсулин (натощак), расчет индекса HOMA-IR ) |
|
33-20-011 |
Проинсулин |
|
Исследования общего характера |
|
|
11-10-001 |
Общий анализ крови |
|
85-85-001 |
Общий анализ мочи |
|
A04.28.002.001 |
УЗИ почек |
Будьте здоровы!
Список литературы
- Дедов И.И, Мельниченко Г.А. Эндокринология. Национальное руководство. М.:Гэотар-Медиа, 2013.
- Дедов И. И., Шестакова М.В. Клинические рекомендации «Алгоритмы специализированной медицинской помощи больным сахарным диабетом». 7-й выпуск. М.: МЗ РФ Российская ассоциация эндокринологов ФГБУ Эндокринологический научный центр, 2015.
- Холодова Е.А. Клиническая эндокринология. Руководство для врачей. М.: Медицинское информационное агентство, 2011.
Сахарный диабет 1 типа — это вторая по
частоте форма диабета (после сахарного диабета 2 типа), но ее можно назвать
самой драматичной. Заболевание также называют «юношеский диабет», «диабет
худых», а раньше использовали термин «инсулинозависимый диабет».
Сахарный диабет
1 типа обычно возникает в детском
или подростковом возрасте. Иногда начало заболевания приходится на возраст
30-50 лет, и в этом случае оно протекает мягче, потеря функции поджелудочной
железы происходит медленнее. Такую форму называют «медленно прогрессирующий
сахарный диабет 1 типа» или LADA (Late-onset Autoimmune Diabetes of Adults).
- Механизм развития сахарного диабета 1 типа
Сахарный
диабет 1 типа относится к большой группе аутоиммунных болезней. Причина всех
этих заболеваний в том, что иммунная система принимает белки собственных тканей
за белок чужого организма. Обычно провоцирующим фактором является вирусная
инфекция, при которой белки вируса кажутся иммунной системе «похожими» на белки
собственного организма. В случае сахарного диабета 1 типа иммунная система
атакует бета-клетки поджелудочной железы (производящие инсулин), пока полностью
их не уничтожит. Развивается дефицит инсулина — белка, который необходим для
поступления питательных веществ в клетки.
- Лечение сахарного диабета 1 типа
Лечение
заболевания основано на постоянном введении инсулина. Поскольку инсулин
разрушается при приеме внутрь, его необходимо вводить в виде инъекций. В начале
XXI века несколькими американскими компаниями были разработаны препараты
ингаляционного инсулина (для вдыхания). Однако их выпуск вскоре был прекращен
из-за недостаточно высокого спроса. Видимо, сам по себе факт инъекции – не
основная сложность в проведении терапии инсулином.
Обсудим
вопросы, часто возникающие у пациентов, которым поставлен диагноз «Сахарный
диабет 1 типа».
- Излечим ли сахарный диабет 1 типа?
На
сегодняшний день медицина не может обратить вспять аутоиммунные процессы,
которые разрушили бета-клетки поджелудочной железы. К тому же, при появлении
симптомов заболевания обычно остается не более 10% функционирующих бета-клеток.
Активно разрабатываются новые методы, позволяющие избавить пациентов от
необходимости постоянно вводить инсулин перед едой. На сегодняшний день в этом
направлении достигнуты значительные успехи.
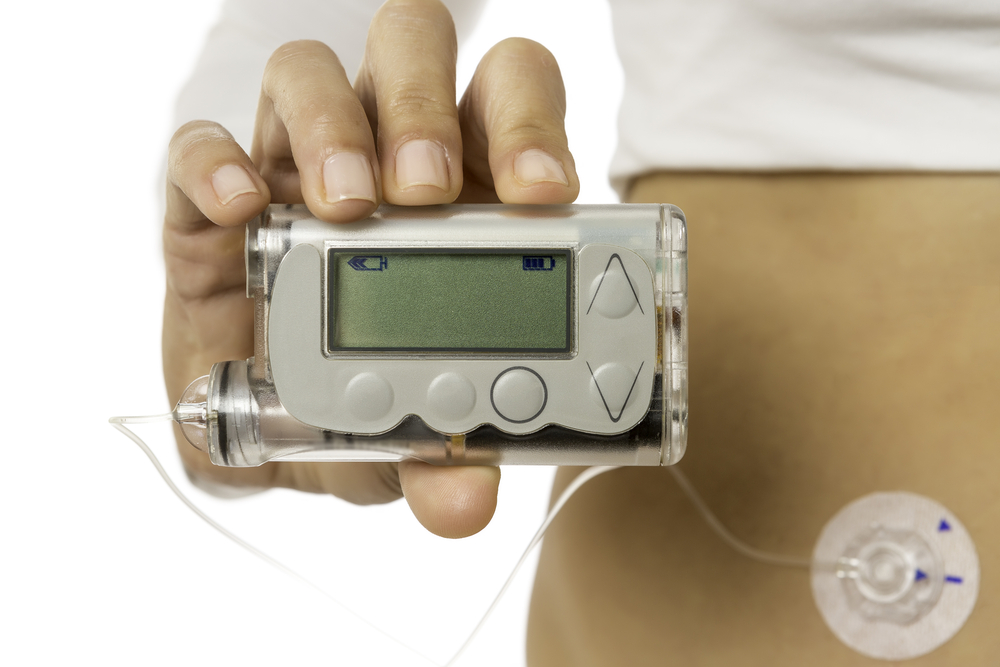
Инсулиновые помпы. Начиная с 1990-х годов в практику вошли
инсулиновые помпы — носимые на теле дозаторы, подающие инсулин через подкожный
катетер. Сначала помпы не были автоматическими, все команды на подачу инсулина
должен был давать пациент нажатием кнопок на помпе. Начиная с 2010-х, на рынке появляются
модели помп с «частичной обратной связью»: они объединены с сенсором, постоянно
измеряющим уровень сахара в подкожной клетчатке, и способны корректировать скорость
введения инсулина на основании этих данных. Но пациент еще не совсем избавлен
от необходимости подавать помпе команды. Перспективные модели инсулиновых помп
способны управлять сахаром крови без участия человека. Вероятно, они появятся
на рынке в ближайшее время.
Инсулиновая помпа
Источник изображения: shutterstock.com / Click and Photo
Пересадка бета-клеток или поджелудочной
железы. Донорский материал может быть только человеческим. Основное условие
успеха при трансплантации – постоянный прием препаратов, подавляющих иммунную
систему и препятствующих отторжению. В последние годы появились лекарства, избирательно
влияющие на иммунную систему — подавляющие отторжение, но не иммунитет в целом.
Во многом решены технические проблемы выделения и сохранения бета-клеток. Это
позволяет проводить операции по трансплантации более активно. Например,
проведение такой операции возможно одновременно с пересадкой почки (которая
зачастую требуется пациенту с диабетическим поражением почек – нефропатией).
- Сахар крови был высоким, мне поставили
диагноз «сахарный диабет» и назначили инсулин. Но через 2 месяца сахар
нормализовался, и не поднимается, даже если инсулин не вводить. Я вылечился,
или диагноз поставлен неправильно?
К
сожалению, ни то, ни другое. Этот феномен называется «медовый месяц диабета».
Дело в том, что симптомы сахарного диабета 1 типа появляются при гибели
примерно 90% бета-клеток, но некоторое количество бета-клеток в этот момент еще
живо. При нормализации сахара крови (инсулином) их функция на время улучшается,
и выделяемого ими инсулина может хватать для удержания сахара крови в норме. Аутоиммунный
процесс (который привел к развитию диабета) при этом не останавливается,
практически все бета-клетки погибают в течение 1 года. После этого удерживать
сахар в норме удается лишь с помощью вводимого извне инсулина. «Медовый месяц»
имеет место не у 100% пациентов с поставленным диагнозом «сахарный диабет 1
типа», но это – частое явление. Если оно наблюдается, врач-эндокринолог должен на
время снизить дозы вводимого инсулина.
В
некоторых случаях пациент с поставленным диагнозом обращается за помощью к
народным целителям и за другими альтернативными видами лечения. Если прием
«народных средств» приходится на время развития «медового месяца», это создает
у пациента (и у целителя, что также плохо) ощущение того, что эти средства
помогают. Но, к сожалению, это не так.
- Если диабет неизлечим, и я заболел в 15 лет
– смогу ли я дожить хотя бы до 50?
До 50 и до 70 – несомненно! Американский Фонд Джослина довольно давно
учредил медаль для людей проживших 50 лет (а затем – и 75 лет) после
установления диагноза сахарного диабета 1 типа. По всему
миру сотни людей получили эти медали, в том числе в России. Таких медалистов
было бы больше, если бы не техническая проблема: далеко не у всех сохранились
медицинские документы 50-летней давности, подтверждающие факт установления диагноза
именно в то время.
Но для того,
чтобы получить медаль Фонда Джослина, необходимо научиться хорошо управлять
собственным уровнем сахара. Сложность в том, что у человека без диабета каждый
день выделяется разное количество инсулина – в зависимости от питания,
физической активности и многих других факторов. У здорового человека есть природный
«автомат», который постоянно регулирует уровень сахара — это бета-клетки поджелудочной
железы и ряд других клеток и гормонов, которые участвуют в этом процессе. При сахарном
диабете 1 типа этот автомат сломан, и его приходится заменять «ручным
управлением» – контролировать сахар крови перед каждым приемом пищи, учитывать
все съедаемые углеводы по системе «хлебных единиц» и рассчитывать необходимое количество
инсулина перед едой по не очень сложному алгоритму. Важно не доверять своему
самочувствию, которое может быть обманчивым: высокий или низкий уровень сахара
организм чувствует отнюдь не всегда.
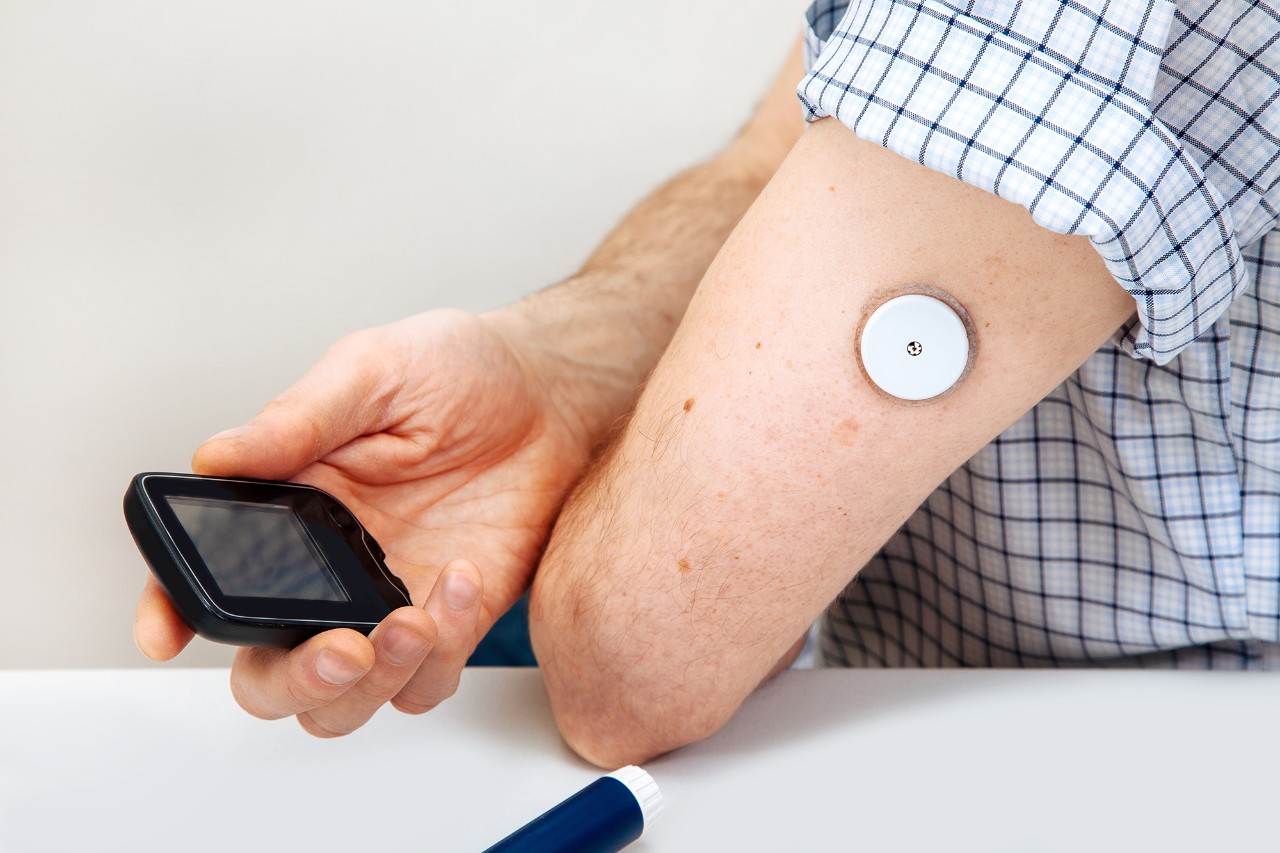
Изначально
средством измерения сахара крови был глюкометр – портативный прибор, который
определяет уровень сахара в капле крови из пальца. В дальнейшем были
разработаны специальные сенсоры, которые измеряют уровень сахара в межклеточной
жидкости (в подкожной клетчатке). В последние несколько лет на рынок вышли
такие устройства, позволяющие оперативно получать информацию о текущем уровне
сахара. Примеры – приборы DexCom и FreeStyle Libre.
Cистема непрерывного мониторирования глюкозы крови
Источник изображения: shutterstock.com / Nata Photo
Но,
несмотря на все современные технологии, чтобы освоить «ручное управление»
уровнем сахара, необходимо обучение по специальной структурированной программе,
которое называется «Школа диабета». Как
правило обучение проводится в группе и занимает не менее 20 часов. Знания – это
не единственное условие успешного управления. Очень многое зависит от
воплощения этих знаний на практике: от частоты измерения сахара крови и введения
верных доз инсулина. Поэтому очень важно, чтобы врач-эндокринолог регулярно
оценивал состояние пациента и его колебания сахара крови (на основе «дневника
самоконтроля», который ведет пациент), определял правильность расчета инсулина
и своевременно корректировал лечение. К сожалению, в России очень многие
пациенты встречаются с врачом лишь для того, чтобы получить бесплатный инсулин,
а на все остальное у врача поликлиники просто не хватает времени… Каждому
человеку с диабетом стоит найти эндокринолога, который правильно проведет
обучение, и далее будет заниматься именно оперативным контролем состояния
здоровья пациента и своевременной коррекцией лечения. Не всегда такой
эндокринолог работает в системе обязательного медицинского страхования, и не
обязательно это тот же врач, который выписывает бесплатный инсулин.
- У меня сахарный диабет 1 типа. Если у меня
будут дети – у них тоже будет диабет? Передается ли сахарный диабет по наследству?
Как ни
странно, при сахарном диабете 2 типа наследственная предрасположенность намного
выше, чем при диабете типа 1. Хотя сахарный диабет 2 типа обычно возникает в
старшем возрасте, генетическая предрасположенность к нему имеется с рождения. При
сахарном диабете 1 типа наследственная предрасположенность невелика: при
наличии диабета 1 типа у одного из родителей вероятность этого заболевания у
ребенка составляет от 2 до 6% (при наличии СД 1 типа у отца ребенка вероятность
наследования выше, чем при диабете у матери). Если в семье болеет диабетом 1
типа один ребенок, то вероятность заболевания у любого его брата или сестры
составляет 10%.
Людям с
диабетом вполне доступно счастливое материнство и отцовство. Но для безопасного
протекания беременности у женщины с сахарным диабетом 1 типа очень важен
стабильный уровень сахара до зачатия и наблюдение эндокринолога по специальной
программе во время всей беременности.
Диабет
– коварное заболевание, способное «скрытно вредить». Постоянное наблюдение
высококвалифицированных врачей, регулярный лабораторный контроль, применение
самых современных препаратов и средств лечения – все это позволяет удержать
диабет под контролем и избежать его опасных последствий.
Есть
хорошая фраза: «Сахарный диабет – не болезнь, а образ жизни». Если вы научитесь
управлять своим диабетом, с ним можно прожить долгую и счастливую жизнь.
Специалисты по этой проблеме
Врач-эндокринолог Валентина Шутова о том, что такое сахарный диабет, чем отличаются между собой два типа болезни и по каким признакам можно понять, что начинаются проблемы?
Валентина Шутова,
врач-эндокринолог высшей категории
Сахарный диабет — синдром, при котором в организме человека наблюдается хроническое повышение сахара в крови. Болезнь связана с абсолютным или относительным дефицитом инсулина. Приводить к этому состоянию могут разные факторы: наследственные и внешние (неконтролируемый лишний вес, гипертония). Вот почему есть множество видов сахарного диабета и болезнь может протекать у каждого по-разному.
Наиболее распространены два вида диабета: 1 и 2 типы.
Диабет второго типа: «возрастной»
Этот вариант встречается чаще, как правило, у людей после 40 лет. Заболевание 2 типа связано с абсолютным или с относительным дефицитом инсулина (инсулинорезистентностью). Это означает, что в организме вырабатывается достаточное количество инсулина или даже его избыток, но он не работает.
Диабет 2 типа, по словам врача, более сложный для выявления. Он долго может протекать бессимптомно.
Со временем больного могут начать беспокоить:
- сильная жажда и частые мочеиспускания;
- бессонница ночью;
- усталость, разбитость и сонливость днем.
Также первые признаки сахарного диабета включают:
- медленное заживление ран;
- ухудшение зрения;
- эпизодические или постоянные головокружения;
- онемение конечностей или покалывание в них;
- дерматиты.
При высокой глюкозе крови сладкая среда в организме распространяется повсеместно. В потоотделении, выделении секрета — повсюду больше глюкозы. Соответственно, микробы «гнездятся» легче. При этом любой воспалительный процесс не локализуется самостоятельно (как в здоровом организме), а усугубляется. Вот почему фурункулы, порезы, комариные укусы — все заживает медленнее. Со временем нарушается питание кожи, происходит выпадение волос на голенях, утончение кожи, наблюдаются шелушения и высыпания…
Возникнет болезнь или нет, зависит от наследственной предрасположенности к метаболическим нарушениям и образа жизни человека (его активности и питания). Если есть предрасположенность к болезни, а также ожирение или гипертония, но человек не контролирует давление и не борется с лишним весом, то диабет обязательно возникнет. Причем в тяжелой форме.
— Около 80-85% моих пациентов с диабетом 2 типа страдают ожирением.
Риск развития заболевания 2 типа есть также у женщин, которые рожают ребенка весом более 4-4,5 килограмма. Если малыш был рожден с весом меньше 2 килограммов 800 граммов, то после 40 лет человек тоже имеет риск заболеть диабетом 2 типа.
А вообще болезнь не зависит от пола. Болеют и мужчины, и женщины. Просто представительницы прекрасного пола чаще обращаются к врачу, а мужчины тянут, усугубляя состояние.
Имеет значение и количество вирусных инфекций, которые ослабляют иммунитет, и число стрессов.
Профилактикой может быть:
- Ходьба — минут 30-40 в день.
- Домашняя гимнастика
- Водные процедуры
В качестве профилактики болезни нужно обращать внимание на питание. Оно должно быть здоровым и включать в себя растительную клетчатку. Клетчатка содержится в отрубях, свежих овощах, хлебе грубого помола. Такое питание поможет значительно снизить инсулинорезистентность.
Кроме того, важно снижать потребление простых углеводов (фрукты, булочки, конфеты), которые дают быстрое повышение сахара в крови. Нежелательно во второй половине дня есть ягоды (вишню, клубнику). Лучше потреблять такую пищу с утра.
Диабет первого типа: «молодежный»
Болезнь 1 типа, или «диабет молодых» (и детей), отличается тем, что характеризуется абсолютным дефицитом инсулина. Инсулярный аппарат у заболевшего работает плохо или не работает вовсе. Это аутоиммунное заболевание, которое не зависит от образа жизни. Скорее, от состояния иммунной системы и от количества вирусных инфекций. Такой тип диабета имеет сезонность. Вспышки чаще всего происходят в осенне-зимний период, когда иммунитет ослаблен.
Болезнь, как правило, развивается резко. Меняется кислотно-щелочной состав крови. Люди часто даже теряют вес.
На фоне полного здоровья могут появиться такие признаки:
- жажда, потребление большого количества воды. Соответственно, увеличивается и объем выделяемой мочи (полиурия);
- снижение веса;
- постепенное снижение аппетита;
- сильная усталость и слабость;
- зуд кожи;
- постоянные головные боли;
- повышение артериального давления;
- нарушения зрения.
— Что касается питания при 1 типе диабета, обязателен расчет количества съеденных углеводов. Это необходимо для грамотного расчета инсулина, который вводится в организм больного. Подобные манипуляции производит врач, объясняя все каждому конкретному пациенту.
С другой стороны, подобные явления нередко развиваются и при других патологиях, поэтому постановкой диагноза и определением разновидности СД должен заниматься врач, а не сам пациент.