ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТАЖаропонижающее взросломуЖаропонижающие для детейЖаропонижающие свечиЖаропонижающие сиропыЖаропонижающие таблетки
Содержание статьи
- Почему рекомендации постоянно обновляются?
- Как изменился протокол лечения?
- Признаки и лечение коронавируса
- Препараты, рекомендованные для лечения
- Лечение коронавируса, какие препараты приниать?
- Профилактические меры
- Задайте вопрос эксперту по теме статьи
Вспышка пандемии COVID-2019 в прошлом году поставила перед медицинскими работниками непростые задачи, связанные с диагностикой и лечением больных с новой инфекцией. Не исключение и Минздрав, который регулярно создает, редактирует и перевыпускает рекомендации направленные на борьбу с COVID-19.
Рекомендации разрабатываются на основе материалов, предоставленных зарубежными и отечественными экспертами. Предназначены они для врачей, как главное руководство по разработке тактики лечения больных с COVID-19. Но с его основными тезисами будет полезно ознакомиться и людям, не связанным с медициной.
Недавно появилась новая версия методических рекомендаций, в которой даны ответы на самые острые вопросы. В этой статье мы разберем эти рекомендации.
Почему рекомендации постоянно обновляются?
Когда врачи столкнулись с инфекцией впервые, у них было недостаточно знаний о коронавирусе и мало опыта в лечении пациентов, заразившихся COVID-19. Симптомы болезни сходны с ОРВИ, что затрудняло в первое время диагностику. Также было мало информации о протекании заболевания у детей и беременных женщин.
Благодаря многочисленным исследованиям, сегодня объем этих знаний значительно увеличился. Новые данные позволяют улучшать качество диагностики и лечения, разрабатывать более эффективные профилактические меры. Постоянное обновление информации и заставляет вносить в рекомендации изменения и дополнения.
Рекомендации помогают медработникам в решении таких важных вопросов, как:
- необходимость госпитализации пациента
- целесообразность проведения КТ
- выбор лечебной тактики
Обновленная версия содержит ряд новых рекомендаций, в том числе и по лечению пациентов с коронавирусной инфекцией.
Как изменился протокол лечения?
В обновленном документе прописаны новые схемы лечения коронавируса, которые позволяют лечить больных в амбулаторных условиях при наличии необходимых условий. Лечение коронавируса на дому разрешается взрослым пациентам, находящимся в состоянии средней тяжести.
Согласно измененному протоколу лечения коронавируса, таким больным обеспечиваются ежедневное медицинское наблюдение и дистанционные консультации. Во время лечения соблюдается режим самоизоляции. Но при сохранении в течение 3-х и более дней температуры выше 38,5 °C, пациент должен быть госпитализирован.
Также изменился порядок выписки из стационара. Теперь больного могут перевести на амбулаторное лечение до получения отрицательного результата теста на COVID.
Перевод возможен, если:
- наблюдается стойкое улучшение состояния
- отсутствует лихорадка
- нет признаков дыхательной недостаточности
- показатели С-реактивного белка не превышают 10 мг/л
- отсутствует лейкоцитоз
Рентгенография или КТ не являются обязательными процедурами перед выпиской.
Признаки и лечение коронавируса
Препараты, рекомендованные для лечения
Единой методики лечения COVID сегодня не существует. В первую очередь терапия направлена на предупреждение развития таких грозных осложнений, как пневмония, сепсис, ОРДС.
В зависимости от тяжести состояния и выраженности симптомов, назначают препараты:
- Жаропонижающие – нормализуют температуру.
- Противомалярийные – препятствуют проникновению вируса в клетки (сейчас от этих препаратов все чаще отказываются).
- Антикоагулянты – предупреждают осложнения, связанные с механизмом свертывания крови.
- Антибиотики – для лечения бактериальных форм пневмонии.
Основу терапии составляют противовирусные средства. За время пандемии врачи использовали разные препараты этой группы, но нет оснований говорить о том, что какой-то из этих препаратов действительно эффективен.
Лечение коронавируса, какие препараты приниать?
В последней версии рекомендаций опубликован список, состоящий из шести лекарственных средств. К ним относятся:
- Фавипиравир – препарат, активный в отношении РНК-содержащих вирусов. Во время исследования улучшение состояния при его использовании наблюдалось в 91,4% случаев.
- Ремдесивир – обладает противовирусной активностью в отношении SARS-CoV-2. Исследования показали, что у пациентов, принимавших этот препарат, выздоровление наступало на 4 дня быстрее, по сравнению с контрольной группой. Но его использование возможно только в условиях стационара.
- Умифеновир – подавляет коронавирус, вирусы гриппа А и В. Снижает выраженность общей интоксикации, сокращает продолжительность болезни, снижает риск осложнений.
- Гидроксихлорохин – относится к противомалярийным средствам. Ученые не пришли к единому мнению по поводу целесообразности его применения. Но многие эксперты считают, что препарат эффективен при лечении пациентов с легкой и среднетяжелой формой при назначении в течение 3-5 первых дней болезни.
- Азитромицин – антибактериальный препарат. При лечении коронавируса назначается в сочетании с гидроксихлорохином, усиливая эффект последнего.
- Интерферон-альфа – вводится интраназально. Обладает противовоспалительным и противовирусным действием.
Несмотря на многочисленные исследования, сделать однозначный вывод об эффективности этих препаратов нельзя. Решение о необходимости их применения принимает только врач.
Профилактические меры
В своих рекомендациях Минздрав еще раз напоминает о соблюдении режима самоизоляции и гигиенических правил. Среди специфических мер профилактики отмечена новая вакцина «ЭпиВакКорона», зарегистрированная в октябре этого года.
За время существования человечество победило немало эпидемий. Учитывая современный уровень медицины, нет никаких сомнений, что справимся мы и с коронавирусом. А добросовестное выполнение предписанных правил ускорит наступление этого времени.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Выпускающий редактор
Эксперт-провизор
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Коронавирус: симптомы, лечение, реабилитация, профилактика
Инкубационный период
Симптомы и признаки
Диагностика
Лечение
Реабилитация
Профилактика
Коронавирус – острое инфекционное заболевание, вызываемое РНК-вирусом SARS-CoV-2. Может протекать в трех вариантах – бессимптомном, легком и тяжелом. Среди осложнений чаще всего диагностируется вирусная пневмония, переходящая в острую дыхательную недостаточность.
На сегодняшний день известно примерно 40 видов коронавируса, но не все они опасны для человека. Первый из них был выявлен в 1965 году. Обычно заражение вызывает симптомы, похожие на ОРВИ. Тяжелые формы заболевания отмечаются у пожилых пациентов, а также у людей с ослабленным иммунитетом, при наличии патологий внутренних органов либо сахарного диабета. Сегодня можно найти немало материалов в официальных источниках, которые раскрывают суть коронавируса и дают полную статистику по заболеванию.
Первые признаки заболевания начинаются не сразу после попадания вируса в организм, а по окончании инкубационного периода, а при коронавирусе он может длиться от 2 до 27 дней. Однако в среднем это время составляет не более 14 дней. Именно поэтому контактирующие с уже зараженными пациентами должны соблюдать двухнедельный карантин.
Несмотря на то, что во время инкубационного периода нет никаких признаков заболевания, человек уже является источником заражения для окружающих. Длительность инкубационного периода зависит от двух факторов. Первый – это уровень иммунной защиты организма. Второй – полученная доза вирусов.
Симптомы и признаки коронавируса
Первые симптомы коронавируса начинают тревожить человека после окончания инкубационного периода. Это значит, что иммунная система не победила вирус, и начинает развиваться болезнь.
Основные признаки коронавируса при легкой форме течения:
- насморк;
- ноющая мышечная боль;
- слабость и общее недомогание;
- першение в горле;
- мигрень;
- тошнота, иногда рвота, полная потеря аппетита;
- нарушения работы ЖКТ, что выражается в появившемся поносе.
При среднетяжелой и тяжелой формах течения болезни будут жалобы на:
- повышение температуры;
- ноющие мышечные боли;
- сильный насморк;
- боль в горле;
- полное исчезновение вкуса, обоняния;
- недомогание и полную потерю сил;
- сильный кашель, который проявляется приступами.
Выделить проявления коронавируса по дням довольно сложно. Дело в том, что у каждого человека заболевание протекает по своему сценарию. Поэтому двух похожих случаев просто не может быть. Большую роль здесь играют возраст, наличие хронических заболеваний, правильность лечения и скорость обращения к врачу.
Более подробно стоит остановиться на основных симптомах COVID-19. Сколько именно длится коронавирус, сказать сложно. У некоторых он проходит за неделю без развития каких-либо осложнений. У других людей симптомы могут сохраняться до месяца, а пациенты реанимации могут находиться на лечении и того дольше.
Насморк
Коронавирус у взрослых и детей обычно начинается с насморка. Заложенность носа часто называют первым проявлением болезни. Однако на третий-четвертый день в большинстве случаев этот симптом полностью проходит.
Слабость и общее недомогание
Пациенты жалуются не просто на слабость, которая бывает при ОРВИ, а невозможность выполнять привычные действия даже в быту. Передвижение по дому, привычные занятия даются с огромным трудом. Единственное, что хочется в это время человеку, – постоянно находиться в постели.
Даже после продолжительного отдыха и сна эти симптомы не проходят и могут сохраняться до конца заболевания, пока не наступит выздоровление. Также подобные проявления могут присутствовать и после окончания болезни на протяжении нескольких месяцев. Такое состояние получило название постковидный синдром.
Головная боль
Этот симптом часто проявляется вместе с отсутствием вкуса и обоняния. Головная боль может оставаться на протяжении всего периода заболевания, а в дальнейшем к этому симптому может добавиться еще и головокружение. Это указывает на то, что заболевший пьет слишком мало жидкости и у него началось обезвоживание.
Боль в горле
Коронавирус у детей обычно протекает либо без симптомов, либо с неяркими проявлениями ОРВИ. Одно из них – боль в горле и покраснение. Этот симптом легко спутать с обычной ангиной, однако, по данным исследований, оказалось, что максимальная концентрация вируса на слизистой оболочке приходится как раз на первый день этого симптома. Поэтому риск заразить окружающих в первые несколько дней особенно высок.
Миалгия
Заражение коронавирусом часто проявляется таким симптомом, как боль в мышцах. По последним данным, это проявление заболевания было выражено у 55% всех пациентов, переболевших COVID-19. В основном мышечная боль затрагивает конечности, а также область спины и шеи. Причем симптом характерен как для легкой, так и для тяжелой степени тяжести.
Поражение ЖКТ
У 5% всех пациентов первичным признаком поражения выступает расстройство пищеварения с ярко выраженной диареей. Причем такое проявление встречается и у детей, и у взрослых. Если в течение нескольких дней диарея не проходит самостоятельно, необходимо обратиться к врачу и следить за общим состоянием, что поможет предотвратить опасное для человека обезвоживание.
Также при легком течении ковида могут быть жалобы на тошноту, а иногда и рвоту, ощущение дискомфорта в животе. Это приводит к потере аппетита и похуданию.
Потеря обоняния и вкуса
Аносмия (потеря обоняния) – один из самых частых признаков коронавируса. Начинается она внезапно и может случиться без признаков насморка или заложенности носа. Нарушение восприятия вкуса также происходит внезапно. При этом привычная пища начинает приобретать неприятный вкус. Оба симптома проходят на протяжении месяца у 40% пациентов и полностью исчезают через 2-3 месяца с момента выздоровления. Даже при наличии только этих симптомов и отсутствии других рекомендуется придерживаться правил самоизоляции, чтобы не заразить окружающих.
Температура тела
Не всегда температура при коронавирусе достигает критических значений. В большинстве случаев она редко повышается до 38 градусов. В среднем такие цифры сохраняются до трех дней, после чего на фоне общего улучшения состояния начинают снижаться. Если температура не спадает на протяжении 5 дней и плохо сбивается жаропонижающими средствами, необходимо обязательно обратиться к врачу.
Сухой кашель
При ковиде проблемы с дыханием всегда начинаются с сухого кашля и незначительного количества мокроты. Постепенно без лечения кашель может усилиться, что говорит о развитии бронхита, бронхопневмонии или же вирусной пневмонии. На фоне поражения легких наступает дыхательная недостаточность, которая может быть купирована только в условиях реанимации.
Диагностика коронавируса
Сегодня известно несколько штаммов коронавируса, но они дают одинаковые симптомы, поэтому определить, какой именно развился у человека, можно только с помощью правильной диагностики. Чаще всего пациенту назначаются:
- клинический анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- реакция иммунофлюоресценции на антигены;
- иммуноферментный анализ;
- ПЦР-диагностика;
- выращивание вируса на культурах;
- рентгенологическое исследование;
- компьютерная томография.
Диагностика коронавируса проводится не только людям с имеющимися проявлениями болезни, но и тем, кто был с ними в контакте. Анализ на коронавирус обычно сдается в ближайшей поликлинике, а результат можно получить уже через несколько часов.
Лечение коронавирусной инфекции
Сегодня никакого специфического лечения коронавируса не существует. Нет ни одного препарата, который бы воздействовал непосредственно на вирус и приводил к его уничтожению. Попытки использовать любые противовирусные средства нанесут организму больше вреда, чем пользы. Не показали никакой эффективности и препараты, которыми лечатся ВИЧ-инфицированные.
В большинстве случаев никаких лекарств от коронавируса пациенту принимать нет никакой необходимости. Пациентам с ковидом легкой или средней тяжести нужен домашний режим, полный покой, длительный отдых, сбалансированное питание, обильное теплое питье.
Для профилактики пересушивания слизистой оболочки респираторного тракта воздух в помещении следует охлаждать и увлажнять.
При необходимости можно использовать симптоматическую терапию: принимать препараты от повышенной температуры, использовать капли в нос, средства, снижающие тошноту и устраняющие диарею.
При тяжелой форме болезни показана обязательная госпитализация в реанимационное отделение или инфекционный стационар. Из-за повышенного риска образования тромбов некоторым пациентам из группы риска следует начать принимать антитромботические средства, но только по назначению врача.
Прививка от коронавируса помогает предотвратить заражение, а при его осуществлении заболевание будет протекать в легкой форме. После вакцинации антитела к коронавирусу вырабатываются через 3-4 недели. Хорошая переносимость, доступность, отсутствие тяжелых побочных эффектов делают этот вид профилактики одним из самых востребованных.
Лечение осложнений коронавируса проводится по специальной схеме. Чаще всего у пациента на фоне ковида появляется вирусная пневмония, но могут быть и другие осложнения в виде острого респираторного дистресс-синдрома, мультисистемного воспалительного синдрома, постковидного синдрома. Также повышается риск развития осложнений сахарного диабета, инсульта и инфаркта.
Постковидная реабилитация
После перенесенного коронавируса многим пациентам требуется реабилитация. Первый этап реабилитации начинается в реанимации после улучшения состояния. Второй этап проводится в палате после перевода из реанимации, а третий – в амбулаторных условиях или же в санаториях.
Важно для полного восстановления организма правильно питаться, выполнять каждый день посильные физические упражнения, ежедневно совершать пешие прогулки, постепенно наращивая активность. Улучшить психическое состояние помогают электросон, лечебная физкультура, сеансы у психотерапевта, массаж. Для каждого человека, переболевшего ковидом, составляется индивидуальный план реабилитации, который позволит буквально за несколько недель вернуться к привычному образу жизни.
Профилактика ковида
Неспецифические меры профилактики во время пандемии коронавируса включают в себя следующие мероприятия:
- регулярное мытье рук с мылом;
- ежедневную дезинфекцию предметов общественного пользования;
- соблюдение режима самоизоляции;
- соблюдение дистанции в очередях;
- мытье овощей и фруктов перед употреблением в пищу;
- ношение маски в помещениях, где есть большие скопления людей;
- частое проветривание помещений.
Пожилым людям с хроническими болезнями рекомендуется оставаться дома, а также меньше контактировать с другими. Во время эпидемии не стоит ходить в общественные места, клубы, бары, рестораны, на все мероприятия, которые предполагают участие большого количества людей.
Услуги
- Название
- Прием (осмотр, консультация) врача-инфекциониста первичный2300
- Прием (осмотр, консультация) врача-инфекциониста повторный1900
- Прием (осмотр, консультация) врача-терапевта первичный2300
- Прием (осмотр, консультация) врача-терапевта повторный1900
Статьи о здоровье
Наши врачи
Как сообщил РБК Виктор Малеев, советник НИИ эпидемиологии Роспотребнадзора, пока в мире не созданы эффективные средства и для лечения коронавируса врачи применяют комбинации существующих. Каких именно, Минздрав уточнил в списке рекомендованных препаратов. В их число вошли гидроксихлорохин, интерферон, лопинавир и ритонавир.
В начале сентября Минздрав выпустил обновленную, восьмую версию рекомендаций по профилактике, диагностике и лечению новой коронавирусной инфекции COVID-19. Доступная инфографика опубликована на сайте министерства.
Как отмечают эксперты, для профилактики коронавируса можно использовать препараты умифеновир, рекомбинантный интерферон альфа (ИФН-α). После контакта с зараженным SARS-CoV-2 нужно принимать гидроксихлорохин.
Материал прокомментировала и проверила Поленова Наталья Валерьевна, кандидат медицинских наук, семейный врач, кардиолог, детский кардиолог, диетолог GMS Clinic.
Что известно о COVID-19
COVID-19 — инфекционное заболевание, которое вызывает коронавирус SARS-CoV-2. Обнаруженный в Китае в конце 2019 года, к 15 мая он поразил 4,4 млн человек во всем мире. Большинство тех, у кого выявлены симптомы, жалуются на высокую температуру, кашель и затрудненное дыхание. Специальные лекарства и вакцины против COVID-19 пока не разработаны. Однако вирусолог, руководитель лаборатории геномной инженерии МФТИ Павел Волчков сообщил, что первое эффективное средство от коронавирусной инфекции может появиться осенью.
В целом для лечения коронавируса Минздрав рекомендует использовать шесть лекарств. это фавипиравир, ремдесивир, умифеновир, гидроксихлорохин, азитромицин и интерферон альфа.
Гидроксихлорохин и мефлохин
Препаратами на основе хлорохина врачи уже больше 70 лет лечат малярию и аутоиммунные заболевания (например системную красную волчанку). Ученые обнаружили, что активное вещество эффективно и против вируса SARS-CoV-2. В марте китайский холдинг Shanghai Pharmaceuticals предоставил России для лечения COVID-19 препарат гидроксихлорохин (производное хлорохина). Минздрав не выявил противопоказаний и разрешил применение, передав в больницы более 68 тыс. упаковок, несмотря на то что в России гидроксихлорохин не зарегистрирован.
Ученые до сих пор спорят, насколько обосновано применение гидроксихлорохина. Исследования французского инфекциониста Дидье Рауля показали положительные результаты. Но Associated Press опубликовало данные американских исследований. Анализ историй болезни пациентов, которых лечили при помощи препарата, показал, что гидроксихлорохин помогает хуже, чем стандартные средства.
Федеральное медико-биологическое агентство РФ в апреле провело клинические испытания мефлохина (утвержденный в России аналог гидроксихлорохина). Ученые выясняли, насколько этот противомалярийный препарат эффективнее и безопаснее. По предварительным данным исследования с участием 347 пациентов, после применения мефлохина в 78% случаев отмечена положительная динамика. Окончательные выводы ФМБА предоставит в конце мая.
Лопинавир и ритонавир
Комбинация противовирусных средств под названием калетра используется для лечения ВИЧ. По данным ВОЗ, применение средства в сочетании с другими лекарствами эффективно при борьбе с коронавирусом. В конце января Минздрав включил лопинавир с ритовинаром в список препаратов, рекомендуемых при COVID-19 в качестве противовирусной терапии. В результате спрос и продажа калетры выросли в десятки раз. Эксперты предупреждают, что бесконтрольный прием средства без назначения врача может причинить вред здоровью, в том числе вызвать диарею и поражения печени.
Китайские ученые обнаружили, что лопинавир и ритонавир не эффективны при лечении легкой или средней стадии COVID-19. Прием препаратов не улучшает клиническую картину, более того, может вызывать побочные эффекты. В эксперименте участвовали 86 пациентов, из них 34 человека принимали комбинацию лопинавира и ритонавира, а 17 больных не получали никаких препаратов. Спустя две недели обе группы показали аналогичные результаты, но те, кто принимал лекарства, испытывали побочные эффекты.
Ремдесивир
Ремдесивир применяют для лечения лихорадки Эбола. Канадские ученые из Университета Альберты выяснили, что препарат блокирует размножение коронавируса. Исследования доказали эффективность противовирусного средства при лечении респираторного синдрома MERS и атипичной пневмонии SARS-CoV, структура РНК которых аналогична коронавирусу. Вирусологи получили идентичные результаты в случае с SARS-CoV-2, вызывающим COVID-19, и пришли к выводу, что ремдесивир можно использовать для лечения. New England Journal of Medicine также опубликовал результаты исследования, в ходе которого применение препарата улучшило состояние 68% пациентов. Премьер-министр Японии Синдзо Абэ 28 апреля заявил в парламенте, что планирует разрешить использование ремдесевира для лечения COVID-19. В США препарат прошел успешные испытания, и 2 мая Управление по санитарному надзору экстренно выдало разрешение на его применение.
APN01
Австрийская биотехнологическая компания APEIRON Biologics AGН начала клинические испытания препарата APN01, который был разработан в начале 2000-х годов. Ученые обнаружили, что белок ACE2, входящий в его состав, подавляет инфекции, вызванные вирусами группы SARS. А также помогает защитить легкие при дыхательной недостаточности.
Власти Австрии, Германии и Дании согласились провести клинические испытания препарата. В ходе исследований 200 пациентов с COVID-19 получат APN01. Затем вирусологи оценят действие средства, а также проанализируют его эффективность и безопасность для больных, которым необходима искусственная вентиляция легких.
Фавилавир (фавипиравир)
Китайские врачи одобрили для лечения COVID-19 противовирусный препарат фавилавир (фавипиравир). Это средство применяют при воспалениях органов дыхательной системы. Результаты исследований, проведенных среди 70 человек, пока не опубликованы, но препарат, как утверждают вирусологи, доказал эффективность.
В феврале фармацевтическая компания Zhejiang Hisun Pharmaceutical получила разрешение на продажу фавипиравира как потенциального лекарства от коронавируса.
Рибавирин
Оценить эффективность и безопасность рибавирина достаточно сложно. С одной стороны, это средство угнетает размножение подавляющего большинства вирусов, с другой — механизм действия рибавирина до конца не изучен. В конце января Минздрав рекомендовал использовать это противовирусное средство для лечения коронавируса. Детям его назначают при респираторно-синцитиальной инфекции (редкая разновидность ОРВИ), которая вызывает тяжелое поражение легких. Препарат применяют при тяжелом гриппе, у детей с иммунодефицитом — при кори, а в сочетании с интерфероном рибавирином лечат вирусный гепатит С.
Однако академик РАН Александр Чучалин раскритиковал рекомендации Минздрава. При назначении препарата взрослым необходимо учитывать его тератогенность (угрозу нарушения эмбрионального развития), поэтому рибавирин категорически противопоказан при беременности. Несмотря на то что средство угнетает размножение многих вирусов, оно очень токсично и вызывает множество побочных эффектов.
В конце марта Минздрав исключил рибавирин из списка рекомендованных лекарств для лечения COVID-19.
Ивермектин
Австралийские ученые из университета Монаша и Королевского госпиталя в Мельбурне обнаружили антипаразитарное средство, которое в течение 48 часов практически уничтожает вирус SARS-CoV-2, уменьшая его присутствие на 99%. По мнению исследователей, применение ивермектина поможет избежать тяжелых осложнений COVID-19, а также предотвратить распространение вируса. В ходе опытов в зараженные SARS-CoV-2 клетки добавляли ивермектин. Через 24 часа доля вирусных РНК снижалась на 93%, а спустя 48 часов присутствие вируса уменьшалось на 99%.
Однократная обработка ивермектином способна за 48 часов вызывать уменьшение вируса в 5 тыс. раз, утверждают ученые. Препарат одобрен ВОЗ.
Нелфинавир
В комбинации с другими противовирусными препаратами нелфинавир используют для лечения ВИЧ. Исследование проводили японские ученые. Согласно полученным данным, препарат способен блокировать размножение SARS-CoV-2. Вирусологи исследовали девять аналогичных средств и обнаружили, что нелфинавир эффективен даже в небольших дозах. Поэтому его рекомендуют включить в перечень потенциально эффективных препаратов для лечения COVID-19.
Что делать, пока нет вакцины
- надевать медицинские маски при посещении общественных мест;
- на улице и в людных местах соблюдать дистанцию от других минимум в 1,5 м;
- избегать контактов с людьми, которые были подвержены воздействию вируса;
- по возможности оставаться дома;
- тщательно мыть руки с мылом;
- использовать дезинфицирующее средство с содержанием спирта не менее 60%;
- не прикасаться к лицу;
- следить за гигиеной в доме.
Комментарий эксперта
Какие лекарства, кроме противовирусных препаратов и антибиотиков, рекомендованы для лечения COVID-19 Минздравом РФ?
Согласно восьмой версии постановления «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19) Минздрава РФ, пациенты, инфицированные вирусом SARS-CoV-2, должны получать при необходимости патогенетическую и поддерживающую симптоматическую терапию. К первой группе препаратов относятся, в первую очередь: глюкокортикостероиды (ГКС), ингибиторы интерлейкинов (тоцилизумаб, канакинумаб), антикоагулянты (эноксапарин, фраксипарин).
Глюкокортикостероиды способны предупреждать высвобождения цитокинов, веществ, отвечающих за развитие бурной воспалительной реакции, которая может привести очень опасному осложнению «цитокиновому шторму». ГКС могут быть полезны в лечении тяжелых форм COVID-19 для предотвращения необратимого повреждения тканей и неконтролируемой полиорганной недостаточности.
Следует отметить, что при легкой и средней степени тяжести течения заболевания, то есть пациентам, не получающих кислород, ГКс не показаны. Так что скупать гормоны из аптек для применения дома нет ни малейшей необходимости.
Препараты из группы ингибиторов цитокинов применяются при поражении паренхимы легких более чем на 50%, то есть стадия КТ-3, КТ-4 в сочетании с признаками нарастания интоксикации: длительно существующая лихорадка, очень высокие уровни воспалительных маркеров в крови.
В группах пациентов высокого риска тромбообразования для профилактики, так называемых, коагулопатий, целесообразно назначение антикоагулянтов, применяемых подкожно. Доказательств эффективности пероральных антикоагулянтов при COVID-19 пока недостаточно, однако, если пациент принимал их до заболевания, до прием препарата необходимо продолжить. К группам высокого риска относятся пациенты с сердечно-сосудистой патологией, сахарным диабетом, ожирением.
Как проводится симптоматическая терапия коронавируса?
К препаратам симптоматической терапии COVID-19 относят жаропонижающие лекарства, противокашлевые препараты, улучшающие отхождение мокроты. Наиболее безопасным жаропонижающим препаратом признан парацетамол.
Нет необходимости дожидаться определенного уровня лихорадки для применения жаропонижающего средства. При наличии головной и мышечной боли, плохой переносимости симптомов интоксикации и лихорадки, возможно применение препаратов и при относительно невысокой температуре тела.
Что можно принимать для профилактики коронавируса?
Важнейшими характеристиками рациона, способствующего укреплению иммунитета являются: адекватная суточная калорийность, достаточное потребление белка и ряда микронутриентов, в особенности, витамина С, Д, А, железа и цинка, повышение потребление пищевых волокон и, при необходимости, пробиотиков, соблюдение водного баланса. Согласно клиническим рекомендациями Российской Ассоциации эндокринологов, для профилектики дефицита витамина D у взрослых в возрасте 18-50 лет рекомендуется получать не менее 600-800 МЕ витамина в сутки. Людям старше 50 лет — не менее 800-1000 МЕ витамина D в сутки.
Существуют некоторые косвенные признаки потенциального противовирусного эффекта цинка против COVID-19, хотя их биомедицинские актуальность еще предстоит изучить. С учетом последних данных о клиническом течение болезни, кажется, что цинк может обладать защитным действием против COVID-19 за счет уменьшения частоты пневмонии, предотвращения повреждения легких, вызванного аппаратами ИВЛ, улучшения антибактериального и противовирусного иммунитета, особенно у пожилых людей.
Аскорбиновая кислота (витамин C, АК) принимает участие в таких жизненно важных физиологических процессах, как продукция гормонов, синтез коллагена, стимуляция иммунной системы и пр. Последний эффект может быть обусловлен как прямым противовирусным действием АК, так и ее противовоспалительными и антиоксидантными свойствами.
Специального противовирусного лечения, рекомендованного для COVID-19, нет. Есть ряд противовирусных препаратов, которые могут применяться и помогают на разных стадиях болезни.
Лечение ковида симптоматическое, и первый шаг к решению проблемы дыхательной недостаточности – кислородная терапия. Неинвазивная (NIV) и инвазивная механическая вентиляция (IMV) легких требуется в случаях дыхательной недостаточности, резистентной к кислородной терапии. Опять же, для лечения сложных форм болезни нужна интенсивная терапия.
Что касается лечения ОРДС (острый респирато́рный дистре́сс-синдро́м), накопление знаний о патофизиологии поражения легких постепенно побудило врачей пересмотреть стратегии борьбы с дыхательной недостаточностью. Как отмечает ученый Gattinoni, предполагается, что ОРДС, вызванное COVID-19 (CARDS), не является «типичным» состоянием. Этот аспект болезни имеет фундаментальное значение и, вероятно, отрицательно повлиял на терапевтический подход на ранних стадиях пандемии.
Действительно, несмотря на то, что в начале пандемии ранняя IMV была постулирована как лучшая стратегия для решения проблемы CARDS, при пневмонии COVID-19 типичная респираторная механика ARDS с пониженной эластичностью легких (то есть способностью растягивать и расширять легкие) не может быть обнаружена. Напротив, в CARDS может быть продемонстрирована хорошая податливость легких.
Как следствие, и в отличие от того, что изначально предполагалось, НИВ могут играть ключевую роль в терапии CARDS.
O2 – быстрый отклик
Пациентам с SpO2 <93–94% (<88–90% при ХОБЛ), частотой дыхания> 28–30 / мин или одышкой необходимо подавать кислород через 40% маску Вентури. После 5-10 минут повторной оценки, если клиническая и инструментальная картина улучшилась, пациент продолжает лечение и подвергается повторной оценке в течение 6 часов.
В случае неудачного улучшения или нового ухудшения пациенту назначают неинвазивное лечение, если оно не противопоказано.
HFNO (оксигенация с подогревом и увлажнением) и неинвазивная вентиляция
Что касается HFNO или NIV, группа экспертов отмечает, что эти подходы, выполняемые системами с хорошей подгонкой интерфейса, не создают широкого рассеивания выдыхаемого воздуха, и их использование можно рассматривать как вариант с низким риском передачи по воздуху.
Но поскольку процедура HFNO сопряжена с повышенным риском образования аэрозолей, ее следует использовать в помещениях с отрицательным давлением.
Предлагаемые способы управления HFNO:
- Показания: когда трудно поддерживать SpO2> 92% и / или одышка не улучшилась с помощью стандартного кислорода.
- Настройка: 30-40 л / мин и FiO2 50-60%; скорректировать в соответствии с клиническим ответом.
- Переключитесь на НИВЛ, если симптоматика не улучшится через 1 час при потоке> 50 л / мин и FiO2> 70%.
- HFNO также может использоваться для перерывов в CPAP (между циклами CPAP) и для вспомогательной фиброоптической интубации трахеи у тяжелобольных пациентов.
- Противопоказание к HFNO: больной с гиперкапнией.
Неинвазивная вентиляция и постоянное положительное давление в дыхательных путях
NIV / CPAP играет ключевую роль в лечении дыхательной недостаточности, связанной с COVID-19.
Предлагаемые способы выполнения NIV / CPAP:
- Интерфейс: шлем предпочтительнее для минимизации риска аэрозолизации. В случае НИВ с лицевой маской (полнолицевой или ороназальной) рекомендуется использование встроенного клапана выдоха и не трубок с портом выдоха, а также установка антимикробного фильтра на клапан выдоха.
- Настройка: Постоянное положительное давление в дыхательных путях (CPAP) – начните с 8-10 смH2O и FiO2 60%. НИВЛ (например, вентиляция с поддержкой давлением, PSV): начните с PEEP 5 смH2O, проверяя переносимость пациента, и доведите до 8-10 смH2O, FiO2 60%, PS 8-10 смH2O.
- Управление: не вносить никаких изменений в первые 24 часа. Не менее чем через 4-6 часов, если состояние стабилизируется, отсоедините максимум на 1 час. В ночное время НИВ осуществляется непрерывно.
Интубация и механическая вентиляция
При интубации необходимы особые меры предосторожности. Процедура должна выполняться опытным оператором, который использует средства индивидуальной защиты (СИЗ):
- маску FFP3 или N95;
- защитные очки;
- одноразовый плащ с длинными рукавами;
- одноразовые двойные носки и перчатки.
Если возможно, следует выполнить интубацию с быстрой последовательностью (RSI). Преоксигенацию (100% O2 в течение 5 минут) следует проводить методом постоянного положительного давления в дыхательных путях (CPAP). Тепловлагообменник (HME) должен располагаться между маской и контуром вентилятора или между маской и вентиляционным баллоном.
Неинвазивная вентиляция легких
На ИВЛ должны быть более низкие дыхательные объемы (от 4 до 6 мл / кг расчетной массы тела, PBW) и более низкое давление на вдохе, достигающее давления плато (Pplat) <28–30 см H2O. ПДКВ должно быть как можно более высоким, чтобы поддерживать рабочее давление (Pплат-ПДКВ) на как можно более низком уровне (<14 см вод. ст.).
Кроме того, следует избегать отключений от аппарата ИВЛ для предотвращения потери ПДКВ и ателектаза. Наконец, использование паралитических средств не рекомендуется, если PaO2 / FiO2 не <150 мм рт.
Особое внимание уделяется вентиляции в положении лежа >12 часов в день и использованию консервативной стратегии инфузии у пациентов с ОРДС без гипоперфузии тканей (настоятельная рекомендация). Защитная вентиляция легких также может снизить риск нового или обострения ОПП, предотвращая гемодинамические эффекты, вызванные вентилятором.
Медикаментозные методы лечения: кортикостероиды
Хотя системные кортикостероиды для лечения вирусной пневмонии или острого респираторного дистресс-синдрома (ОРДС) не рекомендуются, при тяжелых КАРДС эти препараты обычно используются. Например, применяется метилпреднизолон 1 мг / кг / день.
Следует отметить, что недавнее крупномасштабное РКИ (исследование RECOVERY) продемонстрировало, что дексаметазон снижает смертность на одну треть среди тяжелобольных пациентов с COVID-19.
Противовирусные средства против COVID-19
Хотя противовирусные препараты не были на 100% одобрены для всех случаев и стадий COVID-19, было предложено несколько подходов. Например, лопинавир / ритонавир по 400/100 мг перорально каждые 12 часов. Тем не менее, недавнее рандомизированное контролируемое открытое исследование не продемонстрировало никаких преимуществ лечения лопинавиром / ритонавиром по сравнению со стандартным лечением.
Доклинические исследования показали, что может быть эффективным как для профилактики, так и для лечения инфекций HCoV – ремдесивир (GS5734) – ингибитор РНК-полимеразы с активностью in vitro против нескольких РНК-вирусов, включая Эбола. Этот препарат был положительно протестирован на модели макак-резус с инфекцией БВРС-КоВ, а недавно – на макаках, инфицированных SARS-CoV-2. Также использовался альфа-интерферон (например, 5 миллионов единиц аэрозольной ингаляцией дважды в день). Но доказать эффективность такого лечения на людях ещё предстоит.
Для лечения пациентов с COVID-19 использовались некоторые противогриппозные препараты, такие как осельтамивир. Определенную эффективность против SARS-CoV-2 продемонстрировало in vitro другое лекарство от гриппа – фавипиравир (в России – авифавир). Опять же, ретроспективное исследование показало, что может улучшить скорость выделения и снизить уровень смертности пациентов с COVID-19 противовирусный арбидол широкого спектра действия.
Важно понимать, что фавипиравир и его российский аналог имеют много побочных эффектов, кроме этого они эффективны на ранних легких стадиях. А в Японии – стране, где был изобретен препарат, его применяют только против гриппа, не считая эффективным от коронавируса.
Что касается арбидола, то его ценность в лечении ковида также спорная. Он действует как иммуномодулятор, но эффективен не во всех случаях.
В России для лечения COVID-19 рекомендован Рибавирин, применяемый для лечения тяжелых вирусных инфекций, например, гепатита С. Насколько он эффективен при ковиде покажет время.
При первых симптомах простуды и гриппа врачи рекомендуют принимать противовирусный препарат Нобазит Форте (энисамия йодид), разработанный российской фармацевтической компанией ОАО «Авексима». Он предназначается для лечения.
Нобазит Форте оказывает комплексное воздействие на источник инфекции. Он не позволяет возбудителям проникать внутрь клеток и облегчает симптомы ОРВИ: озноб, головные боли, гипертермию. Препарат сокращает продолжительность болезни и ускоряет выздоровление. У пациентов, которые принимают Нобазит Форте, реже развиваются осложнения ОРВИ и гриппа.
Эксперты ВОЗ включили препарат в список лекарственных средств с прямым противовирусным действием (J05A – Direct Acting Antivirals). Российские специалисты внесли Нобазит Форте в методические рекомендации МЗ РФ по лечению инфекционных заболеваний в период пандемии SARS-CoV-2. В 2018 году препарат стал победителем международной фармацевтической премии «Зеленый крест».
Прием противовирусного средства Нобазит Форте повышает устойчивость организма к вирусным инфекциям, включая грипп и COVID-19.
Противовирусные / иммуномодулирующие препараты
В качестве иммуномодулирующей терапии были предложены Хлорохин (500 мг каждые 12 часов) и гидроксихлорохин (200 мг каждые 12 часов). Следует отметить, что в нерандомизированном исследовании Gautret было показано, что гидроксихлорохин в значительной степени ассоциировался со снижением вирусной нагрузки до исчезновения вируса, и этот эффект усиливался макролидами азитромицином.
Исследования in vitro и in vivo действительно показали, что макролиды могут уменьшать воспаление и модулировать иммунную систему. В частности, эти препараты могут вызывать подавление молекул адгезии на поверхности клетки, снижая продукцию провоспалительных цитокинов, стимулируя фагоцитоз альвеолярными макрофагами и подавляя активацию и мобилизацию нейтрофилов.
Тем не менее, чтобы рекомендовать использование азитромицина, отдельно или в сочетании с другими лекарствами, такими как гидроксихлорохин, вне зависимости от бактериального дублирования, необходимы дальнейшие исследования. Опять же, следует обратить внимание на одновременный прием гидроксихлорохина с азитромицином, поскольку эта связь может привести к более высокому риску удлинения интервала QT и сердечных аритмий. Хлорохин также может вызывать удлинение интервала QT.
Серотерапия
Антитела, взятые из крови излеченных людей, представляют собой терапевтический вариант, который в настоящее время ещё изучается. Подсчитано, что доза антител, необходимая для лечения одного пациента с SARS-CoV-2, требует удаления антител, проводимого как минимум тремя пациентами, вылечившимися от инфекции SARS-CoV-2.
В июне начато клиническое испытание по изучению коктейля антител для профилактики и лечения COVID-19.
Антикоагулянты
Поскольку пациенты с COVID-19 имеют более высокую частоту венозной тромбоэмболии, а антикоагулянтная терапия связана со снижением смертности в отделениях интенсивной терапии, предлагается, чтобы пациенты получали тромбопрофилактику. Более того, в случае известной тромбофилии или тромбоза показана антикоагулянтная терапия полной терапевтической интенсивности (например, эноксапарин 1 мг / кг два раза в день).
Ингибиторы воспаления
В Италии большое исследование, проведенное Istituto Nazionale Tumori, Fondazione Pascale di Napoli, было сосредоточено на использовании тоцилизумаба в дополнение к стандартным методам лечения. Это моноклональное антитело IgG1, направленное против рецептора IL-6 и обычно используемое при лечении ревматоидного артрита, ювенильного артрита, гигантоклеточного артрита, синдрома Кастлмана и для контроля токсичности, вызванной ингибиторами иммунных контрольных точек.
Также в США продолжается фаза 2/3 рандомизированного двойного слепого плацебо-контролируемого исследования сарилумаба, который является еще одним антителом против рецептора IL-6.
Были протестированы и другие аналогичные стратегии. Например, Анакинра представляет собой рекомбинантный антагонист рецептора IL-1, используемый для лечения аутовоспалительных заболеваний, таких как болезнь Стилла у взрослых, системный ювенильный идиопатический артрит и семейная средиземноморская лихорадка. Авторы ретроспективного анализа показали, что у пациентов с ОРДС средней и тяжелой степени и гипервоспалением (С-реактивный белок ≥100 мг / л, ферритин ≥900 нг / мл или и то, и другое) применение анакинры вызывало клиническое улучшение у 72% пациентов.
Нацеливание на чрезмерное воспаление у пациента также можно решить другим способом, например, применяя Акалабрутиниб – селективный ингибитор тирозинкиназы Bruton, регулирующий передачу сигналов и активацию макрофагов. Ученый Roschewski протестировал этот агент на 19 пациентах, госпитализированных с тяжелой формой COVID-19, в проспективном клиническом исследовании. Было доказано, что лечение улучшило оксигенацию у большинства пациентов, уменьшив показатели воспаления, такие как С-реактивный белок и IL-6.
Другие методы лечения
Когда болезнь проявляется в сложных клинических картинах MOD, в дополнение к респираторной поддержке обязательно требуется поддержка функций органов. У пациентов с рефрактерной гипоксемией заслуживает рассмотрения после индивидуального анализа экстракорпоральная мембранная оксигенация (ЭКМО). Людям с плохими результатами лечения можно предложить вентиляцию в положении лежа.
Следует избегать неселективного или несоответствующего приема антибиотиков, хотя некоторые центры такое лечение рекомендуют.
Из антибиотиков в России рекомендованы:
- Азитромицин, Сумамед – полусинтетический антибиотик, применяемый при тяжелой бактериальной пневмонии;
- Амоксициллин – перепарат выбора при любой пневмонии (вирусной, бактериальной, вируснобактериальной) до определения источника инфекции;
- Левофлоксацин – фторхинолон ІІІ поколения, рекомендованный при ухудшении состояния пациента;
- Ампициллин – опробованный антибиотик, может назначаться детям;
- Цефотаксим – препарат выбора при устойчивости к пеницилинам. Назначается при бронхите, пневмонии, абсцессе.
Важно понимать, что антибиотики не лечат вирусные инфекции, они показаны для лечения осложнений коронавируса. Многие препараты обладают высокой токсичностью, поэтому должны назначаться с осторожностью.
Продолжение статьи
- Часть 1. Коронавирус: особенности инфекции, диагностика и лечение.
- Часть 2. Коронавирус: патофизиология, механизмы пневмонии, вызванной SARS-CoV-2.
- Часть 3. Коронавирус: гистопатология, типы пневмонии, синдром острого респираторного дистресса, сепсис.
- Часть 4. Коронавирус: диагностика.
- Часть 5. Лечение коронавируса.
- Часть 6. Коронавирус: профилактика, вакцинация, прогноз.
Дата публикации 1 апреля 2020Обновлено 4 апреля 2023
Определение болезни. Причины заболевания
Коронавирусная инфекция — это группа острых инфекционных заболеваний, вызываемых различными серотипами коронавирусов. Характеризуется синдромом общей инфекционной интоксикации и синдромом поражения респираторного тракта, в основном верхних и средних его отделов — носа, глотки, гортани, трахеи и бронхов. При некоторых вариантах вируса, таких как MERS-CoV, SARS-CoV, SARS-CoV-2, в 20 % случаев развивается тяжёлый острый респираторный синдром с высокой летальностью [3][4].
Краткое содержание статьи — в видео:
Этиология
Штаммы, патогенные для человека, относятся к роду Betacoronavirus. Их можно разделить на две группы:
- Штаммы, круглогодично приводящие к заболеваниям по типу нетяжёлого ОРВИ: HCoV-229E, HCoV-OC43, HCoV-NL63, HCoV-HKU1. Они различаются на генетическом уровне по размеру генома и свойствам антигенов. Такие разновидности коронавируса вызывают недомогание, насморк, першение в горле, небольшое повышение температуры и редкий кашель.
- Штаммы, приводящие к тяжёлым поражениям нижних дыхательных путей:
- MERS-CoV (природный источник вируса — одногорбые верблюды);
- SARS-CoV (природный источник вируса — летучие мыши; промежуточный носитель вируса — верблюды, циветы гималайские);
- SARS-CoV-2 — новый вид коронавируса, вызвавший пандемию в 2019-2020 гг. (природный источник неизвестен).
Вирус COVID-19 подвержен мутациям и постоянно изменяется, вследствие чего регулярно появляются и исчезают его новые варианты. Сейчас выделяют не менее пяти основных:
- B.1.1.7 (впервые выявлен в Великобритании);
- B.1.351 (США);
- P.1 (Бразилия);
- B.1.427 и B.1.429 (США, Калифорния).
- B.1.617, или «Дельта» (Индия);
- B.1.1.529, или «Омикрон» (ЮАР, Ботсвана);
- XE — мутация подвидов омикрон-штамма BA.1 и BA.2 (Великобритания).
Гипотетически какие-то из этих вариантов могут ускользать из-под действия вакцинных антител, но общепризнанных сведений об этом пока нет, исследования продолжаются. Известно, что некоторые из этих штаммов могут быть более заразными и распространяться быстрее, что увеличивает число новых случаев заболевания.
Индийский штамм коронавируса («Дельта») — это лишь один из сотен разновидностей нового коронавируса. Кардинально он не отличается от китайского и сохраняет всё основные свойства коронавирусов, но, по недостаточно понятным пока причинам, является более заразным, поражает больше молодых людей, чаще приводит к госпитализации и развитию пневмонии. Существующие вакцины оказывают на него тормозящее влияние, но, возможно, чуть меньшей силы.
Новый штамм коронавируса «Омикрон» впервые обнаружили в ЮАР и Ботсване в ноябре 2021 года. Он стремительно распространяется по всему миру. В омикрон-штамме присутствует более 30 мутаций в S-белке — шипе на оболочке вируса, с помощью которого он проникает в клетку. Благодаря этим мутациям снижается эффективность нейтрализующих антител, т. е. повышается риск заразиться для вакцинированных и переболевших [25].
Коронавирусы — это спирально-симметричные РНК-содержащие вирусы с одной цепью РНК. Они представляют собой сферические образования размером 80-220 нм. Внешне напоминают солнечную корону благодаря своей суперкапсид-липидной оболочке, окружённой белковыми шипами. Отсюда и происходит название этих вирусов.
Коронавирусы вырабатывают ряд ферментов (протеазу, хеликазу, репликазу) и неструктурные белки, которые расщепляют белковые связи в человеческих клетках. Также они подавляют выработку интерферона, который помогает бороться с вирусами, провоцируют воспаление и запускают апоптоз — запрограммированную гибель клеток.
Коронавирусная инфекция имеет достаточно изощрённый метод проникновения в клетки организма. Поверхностные белковые «шипики» на границе вирусной частицы имитируют полезные для клетки вещества. Их ошибочно распознают трансмембранные рецепторы клетки и дают «разрешение» на вход. Иммунная система при этом не реагирует на проникновение вируса, так как она не видит оснований атаковать неопасный для организма материал.
SARS-CoV-2 в этом отношении имеет более выгодные условия для входа в клетку. Хотя он более заразный, но зачастую не приводит к катастрофе на уровне клеток и органов — тяжёлое течение, как правило, связано с обострением и ухудшением имеющихся хронических заболеваний на фоне болезни.
После прикрепления к клетке вирус «продавливает» клеточную оболочку и вводит в её цитоплазму свой РНК. Далее запускается сборка белков и готовых вирусных образований. После формирования вирусного нуклеокапсида готовые вирусы покидают клетку, сливаясь с внешней мембраной, а сама клетка погибает.
Во внешней среде стандартные штаммы коронавирусов не отличаются устойчивостью: их большая часть погибает в течение нескольких часов. При благоприятных условиях эти вирусы могут прожить до 2 суток. Они высоко чувствительны к бытовым дезинфектантам (гибнут за 2 минуты), высушиванию, солнечной радиации, нагреванию свыше 56°С (инактивируются за 10-15 минут).
Более патогенными и жизнестойкими вирусами являются MERS-CoV, SARS-CoV, SARS-CoV-2:
- при комнатной температуре они могут сохраняться до 7 дней в жидкой мокроте, до 3 суток на пластике и нержавеющей стали, до суток на картоне, до 4 часов на меди;
- при оптимальных условиях они могут сохраняться до 3 часов в форме аэрозоля, до 4 суток в моче и фекалиях;
- при замораживании вирусы сохраняются до 3 недель;
- небольшое нагревание (свыше 56°С) уничтожает их не более чем за полчаса, 70 % спирт и 0,5 % раствор перекиси — за минуту;
- солнечное ультрафиолетовое излучение сокращает жизненный цикл таких вирусов, но не приводит к их быстрой инактивации. Кварцевание уничтожат вирусы эффективнее естественного ультрафиолета, но его можно использовать при отсутствии людей в помещении, так как они рискуют получить ожоги. Кварцевые лампы применяются только в медицинских учреждениях, операционных, лабораториях. В домашних условиях для профилактики коронавируса и других вирусных респираторных болезней они малоэффективны, а при большой мощности могут быть опасны. Для профилактики рекомендована обработка поверхности антисептиком с содержанием спирта от 70 % и дезинфицирующими средствами [3][5].
- в лабораторных условиях при заморозке до -70°С и лиофилизации при 4°С (мягком высушивании, замораживании и помещении в вакуум) вирусы сохраняются довольно долго [1][3][7][9].
Эпидемиология
Всего известно около 40 видов коронавирусов (как патогенных, так и непатогенных для человека). Большинство патогенных форм коронавируса постоянно курсируют среди людей по всему миру и вызывают нетяжёлые ОРВИ — фарингит, трахеит, бронхит и др. Они возникают в зимне-весенний период из-за ослабления защитных сил организма и обострения хронической ЛОР-патологии.
Впервые коронавирусы были обнаружены в 1965 году учёными Д. Тиреллом и М. Бино у пациента с ОРВИ. До 2002 года считалось, что коронавирусы могут вызвать у людей только нетяжёлые респираторные инфекции. Однако с этого времени в мире накопился опыт изучения тяжёлых острых респираторных синдромов, причиной которых стали коронавирусы. Ими были спровоцированы такие заболевания, как:
- атипичная пневмония (вызвана штаммом SARS-CoV);
- ближневосточный респираторный синдром — ОРЗ, плавно переходящее в тяжёлую вирусную пневмонию с дыхательной и иногда почечной недостаточностью (вызван штаммом MERS-CoV);
- потенциально тяжёлое ОРЗ COVID-19 (вызвано штаммом SARS-CoV-2).
Коронавирус SARS-CoV-2 возник недавно: первые сообщения о болезни появились 8 декабря 2019 года. Предположительно данный штамм является рекомбинантом, т. е. вирусом, в котором генетический материал частично дополнен чужеродным геномом коронавируса летучей мыши и неизвестного коронавируса (возможно, змеи или панголина). Местом рождения вируса и появления заболевания является город Ухань, расположенный в провинция Хубэй Китайской Народной Республики. Первичный источник инфекции неизвестен. Предположительно заражение могло произойти на рынке морепродуктов и экзотической пищи (летучие мыши, змеи).
За короткий промежуток времени (около 2 месяцев) вирус достаточно быстро распространился и вызвал пандемию — об этом 11 марта 2020 года заявила Всемирная организация здравоохранения. Особенно пострадали жители Италии, Ирана, Южной Кореи и США.
Коронавирус: статистика в России и в мире
На 7 апреля 2022 года количество заболевших составило более 495 млн человек (лидеры — США: более 80 млн, Индия: более 43 млн, Бразилия: более 30 млн, Франция: более 25 млн, Россия: более 17 млн), из которых скончались более 6 млн человек (США: более 982 тыс., Бразилия: более 661 тыс., Индия: более 522 тыс., Россия: более 363 тыс.). Тяжело болеют преимущественно пожилые люди, для которых вирус особо опасен (до 80 % всех летальных случаев).
Коронавирус в Москве
По данным на 7 апреля 2022 года, в Москве выявлено 2 746 033 случая, 2 551 635 выздоровели, 42 837 скончались.
Причины коронавирусной инфекции
Источник инфекции — больные люди (с конца инкубационного периода, включая лёгкие и бессимптомные формы болезни) и собаки, однако риск передачи вируса от животных человеку очень низкий. Штамм SARS-CoV-2 потенциально может передаваться от человека домашним животным, после чего, мутировав, возвращаться к обратно к человеку. Сейчас подтверждена лишь возможность передачи вируса от человека к кошкам, собакам и хорькам [12]. Исследователи из Великобритании описали случаи заражения домашних кошек и собак штаммом B.1.1.7. За несколько недель до болезни COVID-19 был выявлен у их владельцев. У некоторых заражённых питомцев появились респираторные симптомы и развился миокардит [24].
Механизмы передачи:
- Аэрозольный:
- воздушно-капельный путь — при разговоре, чихании и кашле на расстоянии менее 2 м;
- воздушно-пылевой путь — при попадании пылевых частиц с частицами вируса;
- Контактный — при переносе частиц вируса с заражённых участков тела или предметов в глаза, рот или нос после рукопожатий, прикосновений к дверным ручкам и пр.
- Фекально-оральный — при анально-оральных контактах, приготовлении пищи, несоблюдении правил гигиены после уборных.
Факторы передачи — воздух, пыль, предметы быта, пищевые продукты, загрязнённые вирусом. Чем ближе и теснее контакт здорового и больного, тем выше вероятность передачи инфекции. Повышенный риск заражения имеют медицинские работники, люди, связанные с тесным прямым общением с людьми, а также организованные коллективы.
В виду своей нестойкости во внешней среде любой коронавирус не может передаться через посылки из Китая ни при каких условиях. Они идут гораздо дольше возможного периода сохранения жизни вируса на любых материалах.
Пока у людей нет врождённого или приобретенного иммунитета к новому типу коронавируса SARS-CoV-2, поэтому восприимчивы к заболеванию все люди на планете. После перенесённого заболевания формируется стойкий гуморальный иммунитет, но только к тому серотипу, которым переболел человек. Поэтому возможны повторные заболевания, вызванные другими типами коронавирусов. Ребёнок после рождения унаследует от матери непродолжительный пассивный иммунитет примерно на полтора месяца (иногда немного дольше при грудном вскармливании).
Как и при любом ОРВИ возможны редкие повторные случаи заражения тем же типом вируса (у ослабленных больных или при дефектном варианте антителообразования, однако это бывает редко).
Сегодня средний уровень смертности от COVID-19 составляет примерно 5 %. Спрогнозировать динамику этого заболевания пока довольно сложно. Тот факт, что часть вирусных изолятов уже стала менее патогенной, не говорит о спаде заболеваемости, так как масштабное тестирование на новый штамм коронавируса доступно не во всех странах. По приблизительным оценкам, COVID-19 будет активно распространяться примерно 1,5-2 года до того момента, пока у подавляющего числа людей не появятся защитные антитела [1][2][6][8].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы коронавирусной инфекции
При стандартных типах вируса инкубационный период длится 1-10 дней, при инфекции COVID-19 — до 14 дней (в среднем 5-7 дней).
Чаще всего типичная коронавирусная инфекция протекает бессимптомно или приводит к развитию малозаметных симптомов по типу ОРЗ с поражением носовой полости и глотки. Наблюдается слезотечение, щекотание в носу, насморк с необильным слизистым отделяемым, нарушение обоняния, першение или лёгкие боли в горле, сухой кашель (спустя время — с небольшим количеством мокроты). Больной чувствует недомогание, слабость, познабливание, возможны умеренные головные боли, повышение температура тела не более чем на 38°С. У детей ко всем перечисленным симптомам могут присоединиться признаки поражения пищеварительного тракта в виде дискомфорта в животе, неустойчивого стула и тошноты. В течение недели выраженность симптоматики снижается и наступает выздоровление. Иногда заболевание проявляется лишь небольшой слабостью даже при поражении около 25 % лёгких, которое визуализируется только на КТ органов грудной клетки.
В отличие от круглогодичных форм коронавирусной инфекции высокопатогенные формы болезни проявляются гораздо тяжелее, их прогноз в 20 % очень серьёзен.
Наиболее распространённые симптомы COVID‑19:
- увеличение температуры тела до 38°С;
- повышенная утомляемость;
- потливость;
- сухой кашель;
- потеря вкуса и обоняния;
- тошнота;
- диарея.
У части больных могут отмечаться боли в мышцах и суставах, насморк, заложенность носа, снижение или исчезновение обоняния, першение в горле, умеренная диарея. Обычно эти симптомы развиваются постепенно и выражены неярко.
У большинства инфицированных не возникают какие-либо серьёзные симптомы или плохое самочувствие, как и при остальных формах коронавирусной инфекции. В 80 % болезнь заканчивается полным выздоровлением.
Примерно в одном из шести случаев COVID-19 (преимущественно у пожилых и ослабленных сопутствующими заболеваниями людей) возникает тяжёлая симптоматика с развитием дыхательной недостаточности:
- усиливается лихорадка и кашель;
- появляется одышка, атипичный тип дыхания;
- нарастает слабость;
- возможны боли в груди при дыхании и кашле, боли в животе и тахикардия;
- губы и нос приобретают синюшный оттенок;
- возможно нарушение и спутанность сознания.
Все эти признаки могут указывать на развивающуюся пневмонию или респираторный дистресс-синдром лёгких. В этих случаях требуется срочная госпитализация в отделение реанимации и интенсивной терапии. Время от появления симптомов COVID-19 (при подтверждении возбудителя) до смерти в тяжёлых случаях составляет от 6 до 41 дня (в среднем 14 дней).
Коронавирусная инфекция у беременных. Пока нет исчерпывающих данных о специфическом негативном влиянии коронавирусной инфекции и инфекции COVID-19 в частности на исход и течение беременности, состояние плода и ребёнка, развитие внутриутробной патологии. Однако течение болезни при новой коронавирусной инфекции достаточно тяжёлое.
Коронавирусная инфекция у детей. Дети, как правило, переносят заболевание легче, чем взрослые. В некоторых случаях возможно развитие пневмонии. Обычно она возникает у детей с отягощённым фоном по простудным заболеваниям или лёгочной патологии.
Также заболевание может развиться у новорождённых. В основном вирус передаётся от матери к ребёнку после родов через дыхательные пути. Тяжёлое течение болезни в таких случаях наблюдается редко [1][4][5][6].
Патогенез коронавирусной инфекции
Входные ворота — эпителий верхних дыхательных путей, эпителиальные клетки желудка и кишечника. Коронавирус проникает в клетки, имеющие рецепторы ангиотензинпревращающего фермента II типа (ACE2), там он накапливается и размножается. Из носоглотки вирус распространяется по кровеносным сосудам, поражая клетки нижних дыхательных путей, желудка, кишечника, проникая глубже в ткань. В большинстве случаев данный процесс самостоятельно ограничивается, что приводит к полному выздоровлению по мере формирования запаса защитных антител в организме.
При инфекции COVID-19 вирусы могут продолжать выделяться даже спустя некоторое время после их исчезновения из дыхательных путей. Это указывает на вероятность более позднего фекально-орального механизма передачи заболевания.
При одновременном отсутствии иммунитета к инфекции и наличии иммунодефицита на фоне сопутствующих заболеваний вирус может прорвать иммунную защиту и массивно распространиться по тканям организма. Так, например, происходит при заражении новым штаммом SARS-CoV-2. Распространение инфекции ведёт к каскаду патологических реакций, в ходе которых прогрессирует поражение альвеол, возникает тяжёлая дыхательная недостаточность и наступает смерть. Схематично это можно представить следующим образом:
- в ответ на воспалительный процесс образуются провоспалительные факторы, которые активируют альвеолярные нейтрофилы и макрофаги — клетки, пожирающие чужеродные и ненужные субстанции;
- нейтрофилы прикрепляются к внутренней поверхности лёгочных капилляров и вызывают цитокиновый шторм: они высвобождают цитотоксические факторы (в том числе агрессивные соединения кислорода), которые повреждают стенки мелких альвеолярных сосудов [11].
- из-за повреждения сосудов воспалительная жидкость (экссудат) проникает в само воздушное лёгочное пространство, что ведёт к гипоксии — кислородному голоданию;
- также из-за повреждения клеток нарушается выработка сурфактанта — вещества, препятствующего спаданию альвеол.
- на фоне спадения альвеол усиливается гипоксия, снижается жизненная ёмкость лёгких. В результате в лёгочной артерии образуются тромбы, развивается лёгочная гипертензия — повышение давления в малом круге кровообращения. Тяжёлая лёгочная гипертензия может привести к сердечной недостаточности и летальному исходу [2][3][5][6].
Вирус одинаково влияет на организм человека независимо от возраста. Опасность для пожилых и ослабленных людей заключается лишь в разбалансировке работы организма и ухудшении уже имеющихся хронических заболеваний. Подобное происходит и при других возбудителях респираторных инфекций, например при гриппе. Однако опасность нового коронавируса заключается в более частом развитии осложнений из-за полной неспособности иммунитета противостоять неизвестному для него патогену.
Классификация и стадии развития коронавирусной инфекции
Выделяют четыре степени тяжести коронавирусной инфекции:
- лёгкая — длится до 7 дней. Сопровождается нормальной или незначительно высокой температурой тела, слабостью, насморком, першением в горле, редким кашлем;
- среднетяжёлая — длится до 10-12 дней. Сопровождается умеренно повышенной температурой тела до 38°С, выраженной слабостью, головной болью, насморком, першением и болью в горле, сухим кашлем, иногда с умеренным отделением мокроты;
- тяжёлая — длится более 2 недель. Сопровождается высокой температурой тела, резкой слабостью, тошнотой, головокружением, сильным кашлем (сухим и с мокротой), болью в груди, одышкой;
- крайне тяжёлая — чаще всего развивается на фоне тяжёлого заболевания, отличается неблагоприятным прогнозом. Сопровождается прогрессирующей одышкой, тахикардией, снижением артериального давления, посинением губ и носа;
Заболевания, вызванные потенциально опасными видами коронавируса, разделяют по клинической форме на три группы:
- нетяжёлое ОРЗ, сопровождающееся поражением верхних дыхательных путей (носа и глотки);
- ОРЗ, сопровождающееся пневмонией без угрозы жизни;
- ОРЗ, сопровождающееся тяжёлой пневмонией с присоединением острого респираторного дистресс-синдрома [1][5][7][9].
Осложнения коронавирусной инфекции
Пневмония. Температура тела резко увеличивается, кашель усиливается, выделяется мокрота (при присоединении вторичной бактериальной крови она приобретает зеленовато-жёлтый оттенок, иногда можно заметить буроватые прожилки), возникают боли в груди во время кашля на стороне поражения и одышка, нарастает слабость и головная боль, возможно появление нейтрофильного лейкоцитоза в периферической крови (увеличение количества нейтрофилов).
Острый респираторный дистресс-синдром. Развивается в течение 2-6 дней от начала болезни. Характеризуется нарастанием сухого кашля, одышки, появлением учащённого поверхностного дыхания, участием вспомогательной мускулатуры во время дыхания, тахикардией, посинением губ и носа, прогрессирующим снижением уровня кислорода в крови ниже 90 %, нарушением кислотно-основного равновесия в организме. При выслушивании лёгких возможны хрипы, при рентгенографии — инфильтраты в лёгких, плевральный выпот. Прогноз часто неблагоприятный.
Мультисистемный воспалительный синдром. Развивается у детей и людей до 21 года. Проявляется длительной лихорадкой с температурой более 38°C, воспалительными изменениями большинства систем организма и повышением уровня воспалительных маркеров (С-реактивного белка, СОЭ, прокальцитонина, фибриногена и др.) [2][3][7][9].
«Длительный COVID» (лонг-ковид), или постковидный синдром, — симптомы, продолжающиеся несколько месяцев: повышенная утомляемость, головные боли, головокружение, потеря вкуса и запаха, депрессия, непроходящий кашель, боли в груди, мышцах и суставах. В Международной классификации болезней (МКБ-10) это осложнение кодируется как U09.9 «Состояние после COVID-19 неуточнённое.
Спустя шесть месяцев после перенесённой коронавирусной инфекции у пациентов сохранялись тревожность (22,82 % больных), проблемы с дыханием (18,7 %), усталость (12,82 %), боли в груди и горле (12,6 %), головная боль (8,67 %) и когнитивные нарушения (7,88 %). Симптомы чаще встречались у госпитализированных больных. Среди мужчин и пожилых пациентов более распространены проблемы с дыханием и когнитивные нарушения, среди женщин — головные боли, тревожность и депрессия [21].
Повреждения мозга при коронавирусе зачастую обусловлены декомпенсацией хронической патологии или остро возникающими нарушениями мозгового кровообращения (чаще у пожилых пациентов). Повреждает ли сам коронавирус головной мозг, пока неизвестно, исследования продолжаются.
Ещё одним осложнением коронавирусной инфекции может быть синдром Гийена — Барре. Это острое воспалительное заболевание, при котором иммунная система атакует собственные нервные клетки, вызывая мышечную слабость и иногда паралич. Пока связь этого заболевания с инфекцией не доказана: выявлены лишь единичные случаи [20].
Сахарный диабет.COVID-19 повышает риск развития диабета 2-го типа на 28 %. Это происходит из-за усиления работы иммунной системы после выздоровления, что может вызвать дисфункцию бета-клеток поджелудочной железы и резистентность к инсулину. Также риск диабета растёт из-за стресса, вызванного болезнью. Пациентам, переболевшим коронавирусом, рекомендуется следить за своим состоянием и обратиться за медицинской помощью при появлении симптомов диабета (учащённого мочеиспускания, повышенной жажды и усталости) [28].
Диагностика коронавирусной инфекции
Клинический анализ крови выявляет реакции иммунитета. При коронавирусной инфекции наблюдаются признаки стандартного вирусного заболевания: снижение уровня лейкоцитов (вплоть до абсолютной лейкопении) или нормальный размер эритроцитов, снижение уровня нейтрофилов, эозинофилов и тромбоцитов, увеличение числа лимфоцитов и моноцитов.
Общий анализ мочи, как правило, без изменений. При развитии тяжёлых форм заболевания наблюдается протеинурия и цилиндрурия (появление в моче белка и цилиндров).
Биохимический анализ крови оценивает функциональную активность органов. Возможно повышение АЛТ, АСТ, С-реактивного белка, креатинина, провоспалительных цитокинов, молочной кислоты и прокальцитонина — маркера сепсиса (прогностически указывает на неблагоприятное течение заболевания).
РИФ — реакция иммунофлюоресценции на выявление антигена. Материалом для исследования служат мазки-отпечатки слизистой носа или отделяемого носоглотки, которые берутся с помощью специального стерильного тампона.
ИФА — иммуноферментный анализ на выявление специфических антител (IgM и IgG). Для исследования кровь из вены берётся дважды с интервалом в 10-14 дней.
Интерпретация результатов теста:
- отрицательны оба класса антител — вероятнее всего, человек пока не болел коронавирусной инфекцией, но может заболеть (нужны повторные тесты);
- положительны только IgM — в настоящий момент пациент переносит острую инфекцию;
- положительны оба класса антител — человек болеет уже длительное время;
- положительны только IgG — обследуемый переболел давно и имеет иммунитет.
Ставить утвердительный диагноз только на основании результатов ИФА не стоит.
ПЦР диагностика позволяет определить тип вируса с помощью выявления РНК. В случае с SARS-CoV-2 материал для диагностики (мазок) берётся из полости носа и ротоглотки, реже используется кровь, моча и фекалии. Результаты теста будут известны через 3-4 часа [11].
Оценивать результаты ПЦР следует совместно с ИФА:
- если ПЦР положительна, то с высокой вероятностью в настоящий момент человек переносит заболевание (нужен карантин);
- если ПЦР отрицательна и при этом выявлены антитела IgM и IgG (или только IgG), то можно говорить о перенесённом ранее заболевании и отсутствии эпидемиологической опасности (не нужен карантин).
Иногда контрольная ПЦР после получения отрицательного результата ПЦР в подтверждённом ранее случае коронавирусной инфекции показывает положительный результат. Это возможно в небольшом количестве случаев: когда в организме действительно присутствуют вирусные частицы, причём их концентрация будет намного меньше предыдущей (когда человек был в разгаре болезни), либо когда тест-система реагирует на нежизнеспособный вирус. Такие люди, вероятнее всего, не представляют явной опасности для окружающих, но для однозначных выводов пока недостаточно данных.
Культивирование вируса на культуре клеток мышей — выделение вируса в специализированных лабораториях.
Рентгенологическое исследование позволяет обнаружить инфильтраты в лёгочной ткани при пневмонии, например по типу «матового стекла».
Компьютерная томография также может выявить пневмонические изменения, в т. ч. на начальных этапах [1][2][6][9].
Медицинское обследование на новый коронавирус SARS-CoV-2 обязательно должны пройти люди, которые прибыли из неблагополучных по заболеванию районов, контактировали с больными или имеют симптомы ОРЗ. Это можно сделать в аккредитованной поликлинике по месту жительства.
Дифференциальная диагностика
Никаких специфичных симптомов, отличающих коронавирусную инфекцию от других ОРЗ, не существует. Значение имеет лишь совокупность симптомов с эпидемиологической ситуации по коронавирусной инфекции в регионе, фактом контакта с больными людьми и посещением страны, неблагополучной по данному заболеванию.
Лечение коронавирусной инфекции
Доказанного специфического лечения коронавирусной инфекции пока нет, но оно разрабатывается: проводятся различные клинические испытания. На данный момент ВОЗ одобрено два препарата прямого противовирусного действия: «Ремдесивир» и «Молнупиравир» [29].
«Ремдесивир» применяют в определённых ситуациях у госпитализированных пациентов, которые нуждаются в дополнительном кислороде (но без искусственной вентиляции лёгких). Он противопоказан людям с нарушением работы печени.
«Молнупиравир» рекомендуется использовать при нетяжёлом течении COVID-19, чтобы снизить риск госпитализации и поскорее избавиться от симптомов болезни. Но этот препарат экспериментальный, его возможные побочные эффекты ещё исследуются. Есть риск, что препарат может повлиять на устойчивость инфекции к лечению и появление новых штаммов коронавируса. Также препарат может стать причиной мутации клеток организма, но этот факт пока не получилось подтвердить или опровергнуть. Поэтому «Молнупиравир» нужно принимать с осторожностью и только по назначению врача [29].
Лопинавир, ритонавир и другие ингибиторы ВИЧ, которые используются для антиретровирусной терапии при ВИЧ-инфекции, показали некоторое действие в борьбе с коронавирусом в пробирке, но при испытании на людях оказались неэффективны и опасны (обладают серьёзными побочными эффектами в тех дозах, которые необходимы для минимального влияния на вирусные частицы). В стандартных случаях они не используются — их применение возможно только в условиях испытаний и строго под контролем врача. Также проходят тестирования использования моноклональных антител.
Согласно данным осени 2022 года, противовирусный препарат «Паксловид» (нирматрелвир + ритонавир) помогает пожилым пациентам при COVID-19. У людей старше 65 лет и у пациентов из групп риска смертность снизилась на 79 %, госпитализаций стало меньше на 73 %. Среди пациентов 40-64 лет эти изменения были незначительными [30]. В России сам препарат не зарегистрирован, но доступны его копии.
На данный момент препараты для лечения ВИЧ-инфекции, а также хлорохин и гидроксихлорохин, ивермектин в мировой практике при лечении коронавируса, в т. ч. тяжёлых форм заболевания, признаны неэффективными и не рекомендуются [14].
Большинство случаев течения коронавирусной инфекции не нуждается в какой-либо медикаментозной терапии. Больным лёгкими и среднетяжёлыми формами болезни (в т. ч. и новой COVID-19) требуется лишь в покой (домашний режим без выхода на улицу минимум на 7 дней), отдых, рациональное питание (не переедать, не заставлять себя есть через силу) и обильное тёплое питьё (вода, морс, компоты). Воздух в помещении спальни, где находится больной, должен быть умеренно прохладным (18-20°С) и влажным (40-60 %). Это позволяет не пересушивать слизистую респираторного тракта, сохраняя её иммунологическую и очищающую функции. При наличии кашля применяются отхаркивающие и разжижающие мокроту средства, при першении в горле — полоскания и орошения растворами антисептиков.
При тяжёлых формах болезни (в основном COVID-19) и потенциально высоком риске осложнений (у пожилых людей с сопутствующими заболеваниями, иммунодефицитных больных и людей с сахарным диабетом, онкологией, сердечно-сосудистой и бронхолёгочной патологией) показана госпитализация в инфекционный стационар, оснащённый аппаратами искусственной вентиляции лёгких и средствами неотложной терапии. При развитии сопутствующей бактериальной пневмонии или других осложнений показано назначение антибиотиков (при коронавирусной инфекции без бактериальных осложнений применение антибиотиков бессмысленно — они никак не воздействуют на вирус). В безвыходной ситуации при угрозе неблагоприятного исхода в условиях реанимации возможно назначение средств, не имеющих достаточную доказательную базу, например некоторых препаратов для лечения малярии и перспективных противовирусных средств общевирусного спектра [2][3][4][9].
В виду повышенного риска тромбообразования при новой коронавирусной инфекции госпитализированным пациентам (у которых проводились исследования гемостаза) и больным коронавирусной инфекцией с хроническими заболеваниями сердечно-сосудистой системы показано назначение антитромботической терапии (или продолжение её приёма). У негоспитализированных лиц, у больных нетяжёлыми формами новой коронавирусной инфекции и у лиц без сопутствующей патологии (у которых не проводилось исследование гемостаза) назначение такой терапии не рекомендуется и может быть опасно. Предупреждение и лечение тромбооборазования и кровотечений имеет очень тонкую грань и в порыве помочь можно только навредить [15].
Применение ингибиторов ангиотензинпревращающего фермента, блокаторов рецепторов ангиотензина, статинов показано лишь тем людям, которые принимали их до болезни COVID-19, для лечения коронавирусной инфекции они не рекомендованы.
НПВС назначаются согласно общим основаниям их применения, приём кортикостероидов ограничивается лишь тяжёлыми случаями в реанимации или при сопутствующих показаниях [16]. В настоящее время проводятся исследования эффективности и целесообразности применения плазмы выздоравливающих. По последним данным ВОЗ, использовать плазму не рекомендуется, так как она не влияет на течение болезни и риск смерти.
Реабилитация после коронавируса
Иногда тяжесть последствий не всегда коррелирует с тяжестью течения острого периода болезни. Пациент может легко перенести сам вирус, имея при этом долгосрочные последствия, связанные с заболеваниями сердечно-сосудистой, эндокринной систем, неврологическими, желудочно-кишечными, аутоиммунными процессами. Также часто регистрируются психические изменения: нарушения памяти, концентрации, эпизоды депрессивных и психотических реакций.
Всемирная организация здравоохранения разработала рекомендации для самостоятельной реабилитации после коронавирусной инфекции. Из брошюры можно узнать, как уменьшить одышку, восстановить физическую форму, улучшить память, мышление и преодолеть стресс. Все упражнения подробно описаны, есть пошаговые инструкции в картинках [19]. К основным рекомендациям относятся практики, направленные на реабилитацию дыхательной, сердечно-сосудистой и нервной системы: лечебная физкультура, дыхательная гимнастика, диетотерапия, физиотерапия. Важно также не забывать про сон, режим работы и отдыха — это одни из самых существенных факторов в поддержании и восстановлении иммунной функции.
Предположительно, восстановить обоняние после коронавируса помогает вдыхание эфирных масел. В небольшом исследовании, проведённом в американской клинике Мэйо, участники вдыхали четыре эфирных масла, которые они выбрали сами из 24 вариантов. Каждый запах нужно было вдыхать 15 секунд и делать перерыв между запахами в течение 30 секунд. За три месяца обоняние восстановилось примерно у половины пациентов, тогда как в контрольной группе только у каждого четвёртого [32].
Прогноз. Профилактика
При круглогодичных формах заболевания, а также при лёгкой и среднетяжёлой форме COVID-19 прогноз благоприятный. При тяжёлой форме COVID-19 (особенно у пожилых людей, лиц с иммунодефицитом, хроническими сердечно-сосудистыми и бронхолёгочными заболеваниями) прогноз серьёзный — у этой категории людей вероятность летального исхода достигает 80 %.
Было выявлено, что физически активные люди реже умирают от COVID-19. Американские исследователи проанализировали данные примерно 200 000 пациентов. У всех коронавирус диагностировали с января 2020 года по май 2021 года, до начала повсеместной вакцинации. Исследование показало, что у активных людей были ниже риски госпитализации и смерти в течение 90 дней после заражения COVID-19. Связь между физической активностью и более низкими рисками госпитализации и смерти сохранялась также для людей с такими хроническими состояниями, как повышенное давление, сердечно-сосудистые заболевания и ожирение [31].
Вакцина (прививка) от коронавируса
В настоящее время применяются несколько различных типов потенциальных вакцин против COVID-19, в том числе:
- Инактивированные или ослабленные вирусные вакцины с использованием вируса, который был инактивирован или ослаблен и не вызывает болезни, но при этом генерирует иммунный ответ (вакцина от компании Sinopharm).
- Вакцины на основе белка с использованием безвредных фрагментов белка или содержащей белок скорлупы, имитирующих вирус COVID-19, для безопасного иммунного ответа. «ЭпиВакКорона» — пример такой вакцины.
- Вирусные векторные вакцины с использованием генетически модифицированного вируса, который не может вызывать болезни, но производит белки коронавируса, способные безопасно генерировать иммунный ответ. К таким вакцинам относится «Спутник V» (Гам-Ковид-Вак).
- РНК-вакцины и ДНК-вакцины — передовой подход, использующий генетически модифицированные РНК или ДНК для создания белка, который безопасно вызывает иммунный ответ (вакцины от компаний Pfizer и Moderna, пока не зарегистрированы в России).
После вакцинации эффект наступает примерно через три недели. Вакцина «ЭпиВакКорона» переносится незначительно легче, чем «Спутник V», но принципиальных отличий нет. Преимущества вакцин от COVID-19: в целом хорошая переносимость, отсутствие тяжёлых побочных эффектов и хороший иммунный ответ у большинства привитых. Недостатком можно назвать лишь неопределённый период действия появившегося иммунитета после вакцинации.
Вакцина «Спутник лайт» является обычным «Спутником», только с одной дозой вакцины, эффективность её значительно ниже. Она позволяет получить иммунитет немного быстрее, возможно будет применяться для ревакцинации.
Побочные эффекты вакцины от коронавируса
Все потенциально возможные и используемые вакцины против COVID-19 проходят тщательные исследования, чтобы гарантировать их максимальную безопасность перед широким применением. На сегодняшний день использование доступных вакцин показало достаточную их безопасность и возможность применения исходя из соотношения риск-польза для популяции. Как и у любой вакцины имеются определённые противопоказания, возможны аллергические реакции, однако они случаются редко [18].
Никаких серьёзных побочных эффектов от вакцины «Спутник V» и других зарегистрированных в России вакцин не выявлено. В них нет живого коронавируса — только его компоненты на разных носителях, поэтому никакого риска привитые для окружающих людей не предоставляют.
Увеличивает ли вакцина риск развития тромбозов
Нет никаких доказательств, что вакцины от коронавируса значимо увеличивают риск развития тромбоза, сейчас это относится к редким побочным явлениям, не превышающим таковые при любых медицинских манипуляциях. Специально следить за за уровнем D-димера (маркера тромбообразования) после вакцинации на требуется.
Независимо от штаммов (вариантов), все коронавирусные агенты, вызывающие COVID-19, имеют в своём составе одинаковые участки, которые и содержатся в вакцинах, поэтому вероятность, что вакцины будут неэффективны против нового, например британского штамма, минимальна.
Какая вакцина от коронавируса подходит пожилым людям
Пожилым людям подходит любая из зарегистрированных в РФ вакцин, начинать лучше всего со «Спутник V».
Вакцина от коронавируса для детей
В Европе проводится вакцинация детей 5–11 лет против COVID-19 вакцинами Pfizer и BioNTech. В США детскую вакцину Pfizer начали применять в начале ноября, в Канаде — в середине ноября. В России проходят клинические испытания вакцины для подростков «Спутник М» — это обычная двухкомпонентная вакцина «Спутник V», но в меньшей дозировке.
Вакцинация беременных
Вакцины от коронавируса пока противопоказаны беременным, хотя многочисленные наблюдения не выявили каких-либо проблем с течением беременности и развитием ребёнка, но долгосрочных наблюдений ещё нет. Каких-то новых особенностей течения болезни у беременных пока также не выявлено.
Вакцинация от коронавируса при ВИЧ и онкологии
Людям с ВИЧ-инфекцией и раком можно и нужно прививаться от коронавируса, поскольку их иммунитет наиболее уязвим перед вирусом и болезнь протекает тяжелее. Никаких рисков, связанных с вакцинацией у этой группы людей, на данный момент не установлено.
Повторное заражение коронавирусом
Повторное заражение коронавирусной инфекцией возможно. Однако это единичные случаи, и пока неясно, с чем они связаны. Вероятно, повторно могут заболеть люди с иммунодефицитом, имеющие серьёзные хронические заболевания.
После болезни иммунитет сохраняется как минимум три месяца, в это время повторные заболевания крайне редки, данных о максимальной иммунной памяти пока нет. Уровень антител класса G, необходимый для защиты организма от повторного заболевания, отличается у разных людей, его точное значение, гарантирующее длительную защиту, пока не определено. Повторные заражения у пациентов с иммунодефицитом могут возникнуть через 4-6 месяцев после перенесённой инфекции. Результаты исследований показывают, что иммунитет после вакцинации ни в чём не уступает иммунитету, приобретённому после болезни.
Через какое время нужна повторная прививка от коронавируса
Иммунитет у всех людей разный, точных данных о том, когда нужно проходить повторную вакцинацию, нет. Есть смысл сделать анализ на антитела класса G через месяц и через 6 месяцев после окончания вакцинации, чтобы оценить динамику и дальше действовать осознанно.
Согласно данным Центров США по контролю и профилактике заболеваний (CDC), вакцинация защищает лучше, чем предыдущее заражение коронавирусом. В исследовании участвовали более 7000 человек, которые были госпитализированы с COVID-19. Оказалось, что у тех, кто недавно перенёс инфекцию и не был вакцинирован, вероятность заболеть коронавирусом в пять раз выше, чем у тех, кто вакцинировался в течение полугода [27].
Профилактика коронавируса
Неспецифическая профилактика во время пандемии предполагает следующие меры:
- регулярно мойте руки с мылом (не меньше 20 секунд) и обрабатывайте их спиртосодержащим средством. Это позволит механически удалить вирус;
- ежедневно дезинфицируйте антисептиками дверные ручки, выключатели, телефоны, клавиатуры, туалеты, смесители и раковины. Если вы сначала дотронетесь до заражённых предметов, а потом прикоснётесь к глазам, носу или рту, то можете заболеть;
- соблюдайте режим изоляции от окружающих до 14 дней в обязательном порядке после посещения стран с высокой вероятностью заражения (даже при отсутствии симптомов болезни). Так вы убережёте близких и других людей от заражения и распространения инфекции;
- держитесь на расстоянии минимум 1 метра от людей, особенно если у них кашель, насморк и повышенная температура. Соблюдайте дистанцию в общественных местах (вирус не передаётся на больших расстояниях).
- старайтесь не прикасаться руками к глазам, носу и рту, иначе вирус может попасть с грязных рук на слизистые и вызвать заражение;
- при кашле и чихании не забывайте прикрывать рот и нос салфеткой или сгибом локтя. После этого обязательно выбрасывайте салфетку в контейнер для мусора с крышкой, обрабатывайте руки спиртосодержащим антисептиком или мойте их водой с мылом. Это снизит вероятность заражения других людей;
- тщательно мойте овощи и фрукты без упаковки под проточной водой;
- как можно быстрее обращайтесь за медицинской помощью при повышении температуры, появлении кашля и затруднении дыхания, посинении губ или носа. Это поможет вовремя распознать болезнь и принять срочные меры при возникновении осложнений;
- носите маску, независимо от того больны вы или здоровы. Маска предназначена для того, чтобы снизить риск заражения окружающих от больного и не заразиться здоровым людям в тех ситуациях, когда невозможно избежать близкого контакта (в метро, в магазине, в аптеке и др.). Важно помнить, что коронавирусная инфекция может протекать без симптомов, и определить, болен человек или здоров без лабораторной диагностики невозможно;
- чаще проветривайте помещение.
Центры США по контролю и профилактике заболеваний (CDC) обновили рекомендации по маскам. В них сообщается, что хуже всего от COVID-19 защищают тканевые маски, особенно состоящие из одного слоя тонкого материала. Лучше справляются одноразовые трёхслойные хирургические маски, а наибольший уровень защиты обеспечивают респираторы N95 и KN95 [26].
Кому нужно обязательно оставаться дома: людям с симптомами коронавирусной инфекции, пожилым, лицам с заболеваниями лёгких, сердца и другими ослабляющими организм патологиями. В период эпидемии всем остальным предпочтительнее не посещать общественные места и магазины за исключением случаев крайней необходимости — это позволит избежать заражения и дальнейшего распространения вируса [1][3][7][10][11].
В подготовке и обновлении материала также участвовала Вера Васина, литературный редактор портала «ПроБолезни».


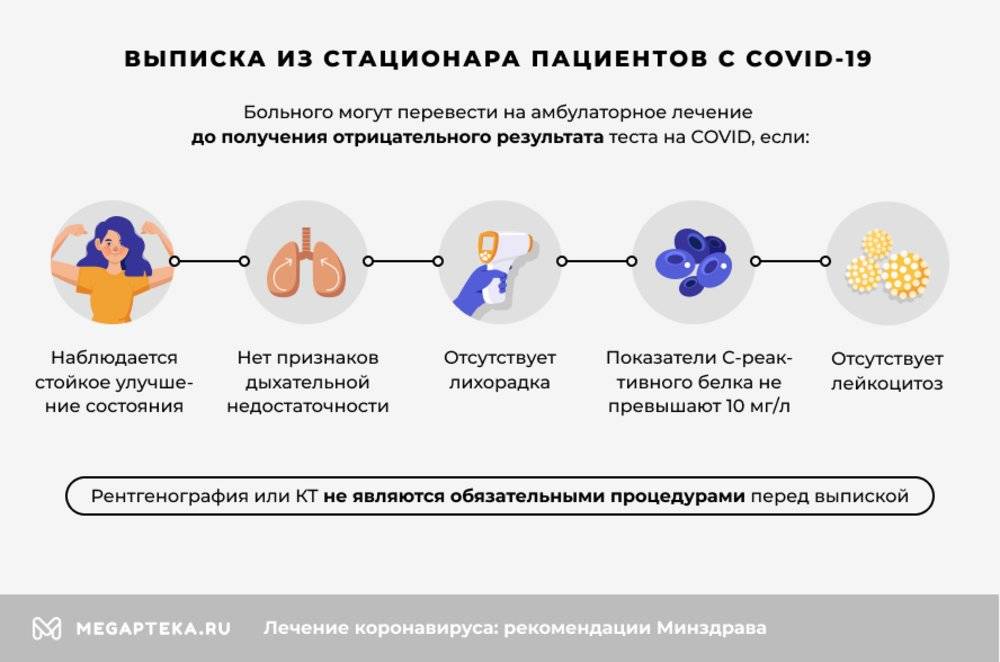
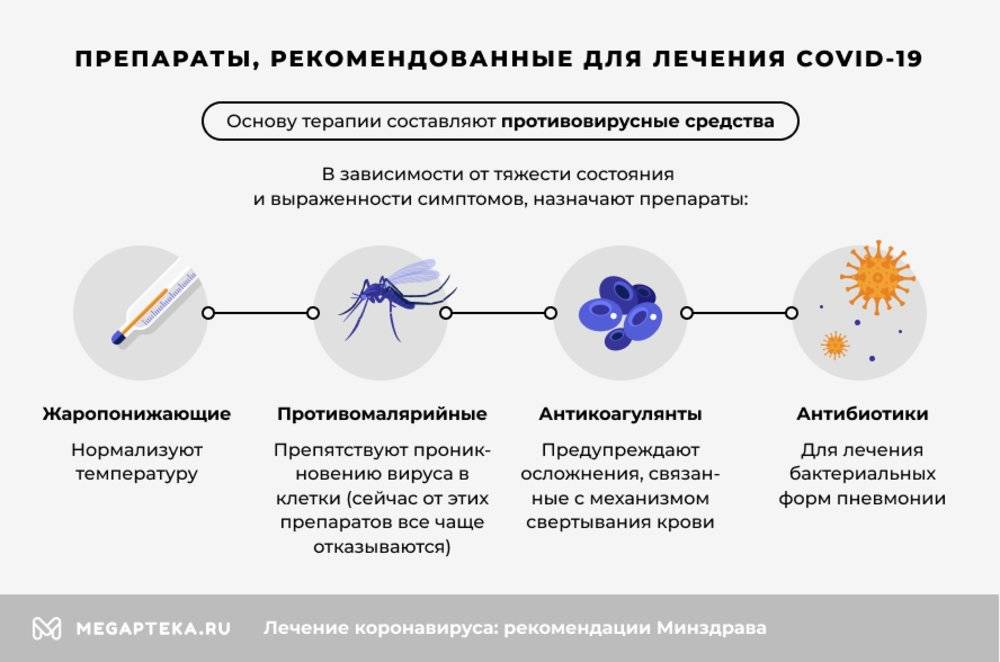






![Распространённость коронавируса (от 02.12.2020) [23] Распространённость коронавируса (от 02.12.2020) [23]](https://probolezny.ru/media/bolezny/koronavirusnaya-infekciya/rasprostranyonnost-koronavirusa-ot-02-12-2020-23_s.jpeg)




![Изменения в лёгких при коронавирусной инфекции COVID-19 (снимок КТ) [22] Изменения в лёгких при коронавирусной инфекции COVID-19 (снимок КТ) [22]](https://probolezny.ru/media/bolezny/koronavirusnaya-infekciya/izmeneniya-v-lyogkih-pri-koronavirusnoy-infekcii-covid-19-snimok-kt-22_s.jpeg)


