Дата публикации 28 августа 2019Обновлено 20 мая 2022
Определение болезни. Причины заболевания
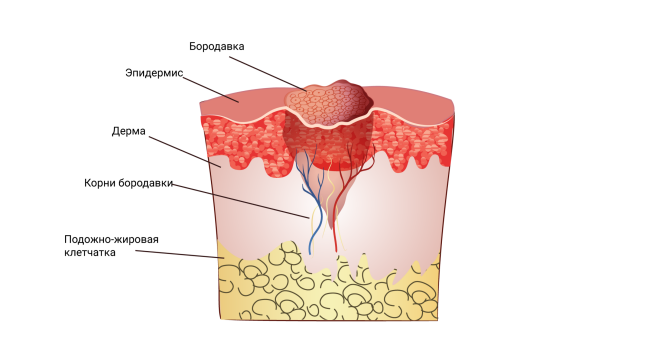
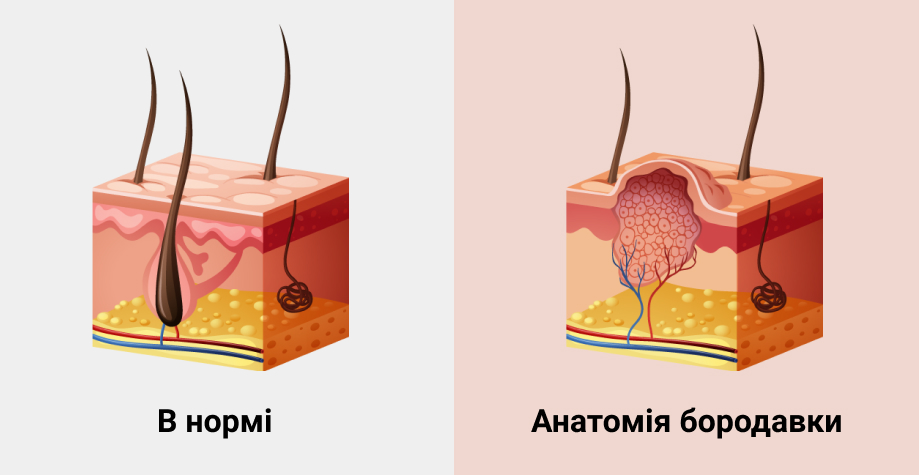
Бородавки — это неровные светло-телесные доброкачественные новообразования кожи в виде локализованного разрастания верхнего слоя кожи (эпидермиса) с папулами (узелками) или бляшками.
Краткое содержание статьи — в видео:
Бородавки у взрослых и детей
Бородавки могут развиться в любом возрасте, хотя более распространены у детей, чем у взрослых. Частота появления бородавок у взрослых составляет 7-12 %, у детей школьного возраста — до 10-20 % [1].
Бородавки очень похожи на другие новообразования кожи. Обычно человек не может самостоятельно точно определить заболевание, поэтому для постановки диагноза необходимо обращаться к дерматологу.
Размер бородавок может быть от нескольких миллиметров до 1-2 см, в редких случаях больше [11]. Относительно быстрый их рост характерен для людей с ослабленным иммунитетом, например при ВИЧ и сахарном диабете.
Почему появляются бородавки
Причиной появления бородавок является вирус папилломы человека. От типа вируса зависит разновидность бородавок, которые могут развиться. Так, каждый тип вируса папилломы человека поражает ткань на той локализации, которая ему наиболее свойственна [2].
| Тип ВПЧ | Преимущесвтенная локализация |
Типы бородавок |
|---|---|---|
| 1 | Стопы ног, колени, ладони, кисти, пальцы рук |
Подошвенные и ладонные бородавки, изредка — простые бородавки |
| 2, 4 | Кисти рук, пальцы, колени, реже — стопы ног |
Простые бородавки, изредка — подошвенные, ладонные и мозаичные бородавки |
| 3, 10 | Голени, кисти рук, лицо | Плоские бородавки |
| 7 | Кисти, пальцы рук | Бородавки мясников |
| 5, 8, 9, 12, 14, 15, 17, 19-24 |
Лицо, руки, передняя часть туловища |
Верруциформная эпидермодисплазия |
Заражение вирусом обычно происходит контактным путём — при прямом соприкосновении инфицированной и здоровой кожи (например, при рукопожатии) или косвенном (через поручни, игрушки и др.). Поэтому заразиться вирусом папилломы человека, вызывающим бородавки, можно в самых различных местах — в общественном транспорте, в школе, на работе, дома, в местах с высокой контактностью и влажной средой (бассейнах, саунах, спортзалах). Способствуют заражению небольшие травмы эпидермиса, через которые попадают вирусы, а также воспаления кожного покрова.
Факторы риска
Появлению бородавок способствуют:
- иммунодефициты (в том числе ВИЧ-инфекция);
- тёплая и влажная среда;
- необходимость профессионального контакта с мясом и рыбой («бородавки мясников»).
Некоторые типы вируса папилломы человека передаются от родителей.
А вот жабы и лягушки, несмотря на страшилки, которыми нас так часто пугают в детстве к появлению бородавок не приводят.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы бородавки
В зависимости от вида бородавки будут различаться и симптомы [2].
Как распознать бородавку
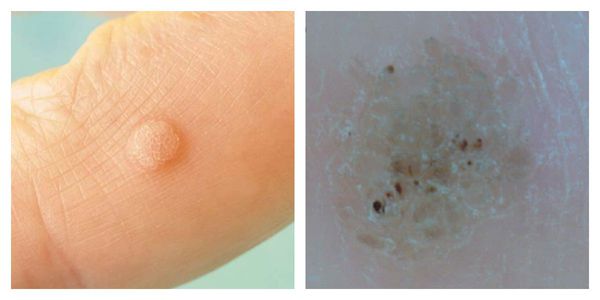
Обыкновенные (простые, вульгарные) бородавки:
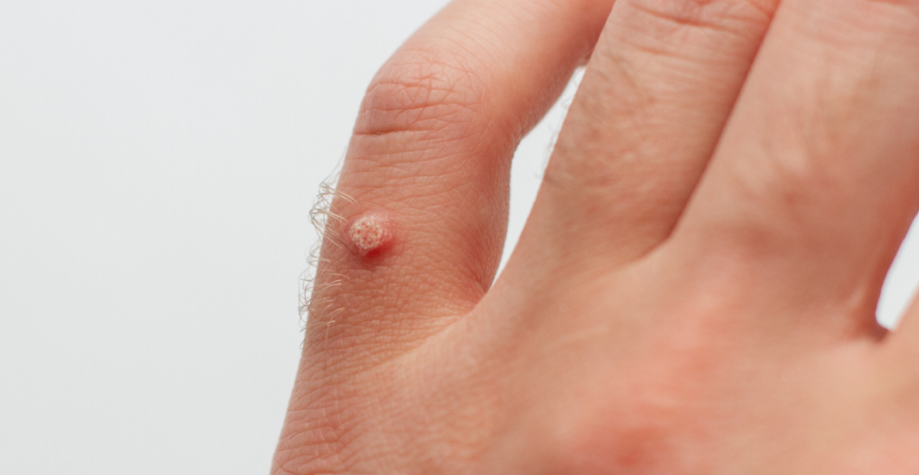
- Круглая плотная папула обычного цвета величиной 1-10 мм и больше.
- Поверхность папулы покрыта трещинами, наслоениями.
- Если папула находится на пальце, то пропадает и искажается отпечаток. То же самое касается и рисунка ладони.
- Простые бородавки располагаются как одиночно, так и по несколько штук — обычно они появляются в местах наибольшего травмирования (кисти рук, пальцы, колени).
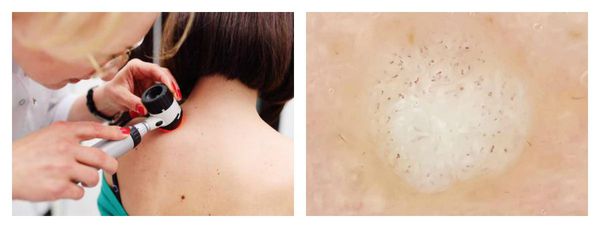
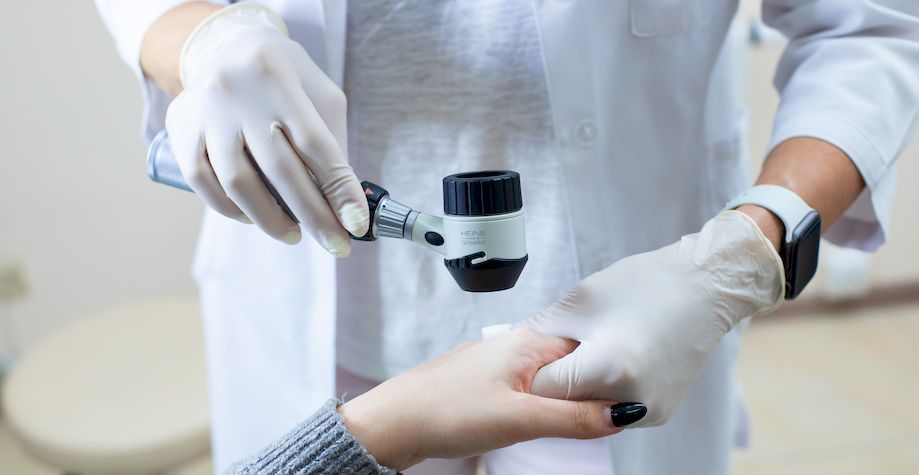
- При осмотре с помощью дерматоскопа врач может увидеть небольшие коричневые точки — тромбированные (закупоренные) капилляры. Пациенты часто называют такие точки «корешками». Это основной признак для врача: по нему дерматолог может отличить бородавку от других схожих заболеваний (например, контагиозного моллюска и кератомы).
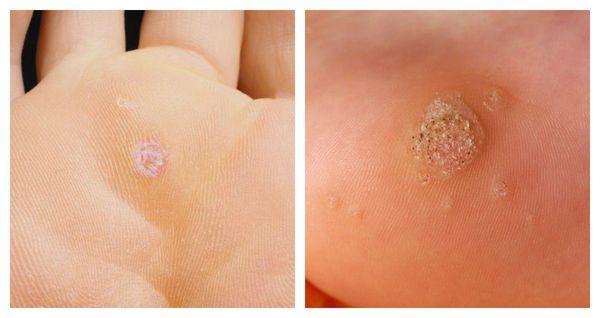
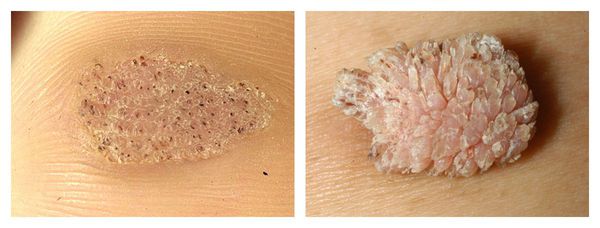
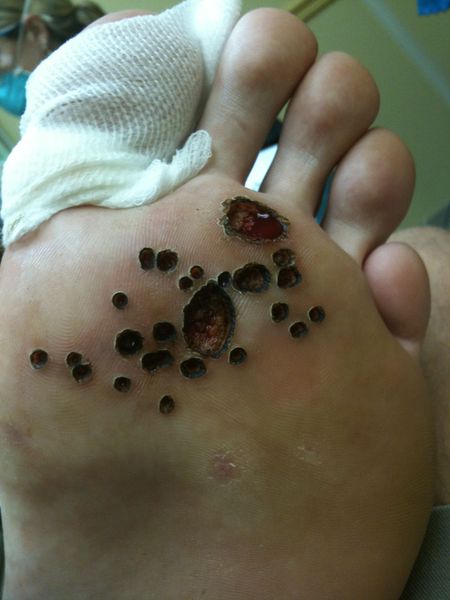
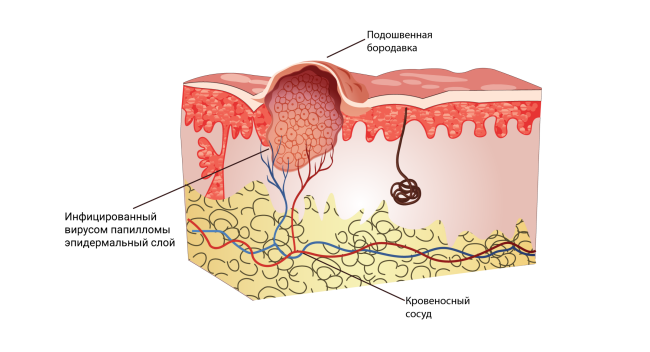
Подошвенные (роговые) бородавки, или шипицы:
- Главный симптом, из-за которого пациент обычно обращается к врачу, — боль при надавливании и ходьбе.
- Локализуются такие бородавки обычно на стопах ног.
- При обращении к врачу, как правило, виднеется ороговевшая неровная бляшка обычного цвета, хотя на первой стадии можно увидеть ровную гладкую папулу. При ороговении затромбированные капилляры можно разглядеть, только если убрать ороговевший слой кожи.
- Кожный рисунок подошвы искажён.
- Обычно подошвенные бородавки бывают одиночными, но встречаются и по 2-6 штук;
- нередко эти бородавки путают с мозолью (особенно с сухой) — именно с таким описанием возникшей проблемы пациенты обычно приходят на приём.
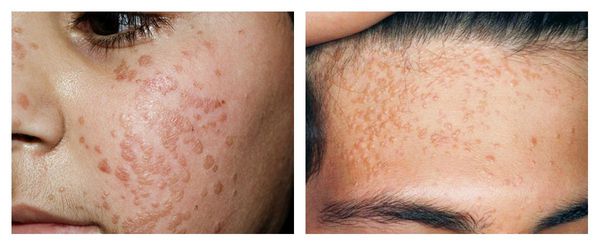
Плоские (юношеские) бородавки:
- На вид это круглая, чёткая, гладкая папула нормального, розового или коричневатого цвета размером 1-5 мм.
- Появляется на кистях, голени, очень часто — на лице.
- Таких бородавок всегда несколько — располагаются они группами.
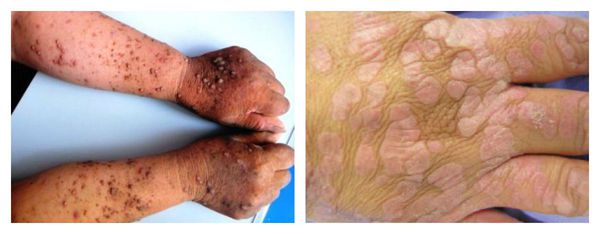
Эпидермодисплазия верруциформная (старческие бородавки, возрастные кератомы, себорейные кератоз):
- Крупные круглые многочисленные сливающиеся новообразования нормального, розового или коричневого цвета.
- Чаще всего появляются на лице, руках, передней стороне туловища.
- Можно спутать с кератомой, лишаем и раком кожи.
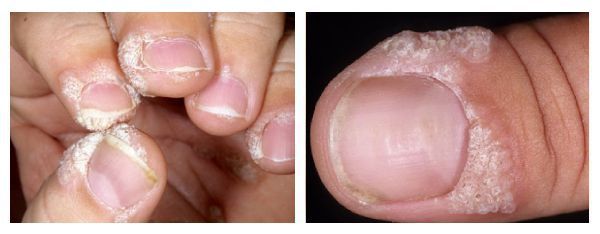
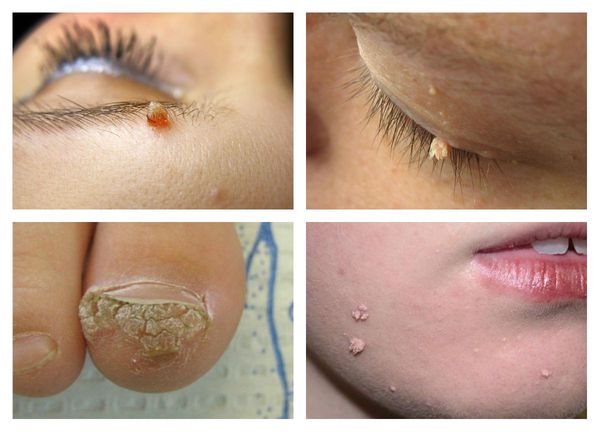
Околоногтевые бородавки:
- Вокруг ногтевой пластины на поверхности кожи появляются утолщения с трещинами, напоминающие цветную капусту.
- Обычно бессимптомны, но при росте могут трескаться и вызывать боль.
- Чаще развиваются у людей с привычкой грызть ногти или работающих руками в воде.
Кровоточащие и зудящие бородавки. Зуд и кровоточивость не являются характерными признаками бородавки, но могут возникать при её травме. В этом случае может присоединиться вторичная инфекция.
Патогенез бородавки
Причина бородавок — вирус папилломы человека (ВПЧ). При попадании в организм он может находиться в латентном состоянии длительное время — человек обычно даже не догадывается о его существовании. При появлении факторов, благоприятных для вируса, он начинает «размножаться» в эпителии, приводя к изменению тканей.
В отличие от других вирусов, вирус папилломы человека не разрушает клетки самого эпителия — они погибают самостоятельно, естественно — в процессе ороговения и отслаивания.
На распространение инфекции влияют местные факторы и состояние иммунной системы. Так, люди с ВИЧ-инфекцией или пересаженной почкой больше подвержены развитию бородавок. Притом у них эти новообразования часто тяжело поддаются лечению [10].
Насколько глубоко прорастают бородавки
Бородавки — это поверхностные новообразования, которые растут в эпидермисе. При нормальном иммунитете вирус не затрагивает глубокие слои кожи, поэтому у многих людей бородавки проходят самостоятельно за несколько месяцев.
Главный этап в появлении бородавок — ускорение скорости деления и роста клеток с помощью вируса. Такой быстрый метаболизм и приводит к утолщению слоёв кожи. Так как ткани разрастаются на определённом, небольшом участке, возникает бугорок, который и называют бородавкой.
Классификация и стадии развития бородавки
Общепризнанной классификации бородавок не существует. Однако можно выделить несколько часто встречающихся разновидностей:
- Обыкновенная бородавка — самый распространённый тип (70 % бородавок — это именно они). Такие новообразования не ощущаются и причиняют человеку только эстетический дискомфорт.
- Подошвенная бородавка — появляется на ступнях ног, болезненна, поэтому требует лечения. Возникновению такой бородавки способствуют травмы кожи из-за неудобной, тесной, натирающей обуви.
- Плоские бородавки — чаще появляются у молодых людей, подростков. Это связано с неустойчивым гормональным фоном молодых людей, который сказывается на всём организме. Обычно плоские бородавки почти незаметны.
- Старческие бородавки — свойственны для людей пожилого возраста. Часто появляются на части тела, которая покрыта одеждой, но могут встречаться на лице и руках. Если нет дискомфорта, лечить такие бородавки не стоит — заживление у пожилых людей может проходить гораздо медленнее, чему у молодых, из-за замедленного метаболизма.
Другие авторы выделяют из этих видов бородавок ещё несколько [3]:
- Мозаичные бородавки (ВПЧ 2, 4) — новообразования на ладонях и подошвах. Выглядят как очаги гиперкератоза, т. е. утолщения рогового слоя кожи (обычно в переднем отделе стопы), покрытые глубокими трещинами.
- Кистозные бородавки (ВПЧ 60) — очень редкий тип новообразования на стопе. Представляет собой мягкий узел с трещинами. При вскрытии появляются бело-жёлтые выделения, похожие на творог.
- Нитевидные бородавки (акрохорды) — тонкие роговые выросты около рта, носа или глаз.
- Бородавки «мясников» (ВПЧ 7) — появляются на кистях и пальцах у людей, которые постоянно контактируют с мясом и рыбой. Представлены в виде гипертрофированных новообразований, похожих на цветную капусту, но нормального цвета.
Аногенитальные бородавки
Так, часто встречающимся заболеванием являются аногенитальные бородавки — опухолевидные новообразования, появляющиеся на половых органах (особенно в местах перехода кожи в слизистую). Обычно они вызваны ВПЧ 6 и 11 типов.
Ещё одним признаком классификации бородавок является их локализация.
Бородавки, папилломы и кандиломы
Причина появления папиллом, бородавок и кандилом одна и та же — вирус папилломы человека. Разделение связано с их локализацией: бородавки чаще возникают на гладкой коже, папиллимы на складках, а кандиломы на слизистых оболочках. Наросты папиллом часто похожи на ворсинки.
Осложнения бородавки
Основная причина, по которой пациенты с бородавками обращаются к врачу, — это эстетический дефект, который может повлиять на качество жизни пациента, его уверенность в себе и развить массу комплексов. К осложнениям также можно отнести растрескивание поверхности бородавки и присоединение инфекции, а при некоторых видах бородавок — болезненность во время ходьбы.
Связь бородавок с опухолями
В злокачественные новообразования бородавки кожи обычно не перерождаются, они вполне безобидные, однако в очень редких случаях такое осложнение всё же может возникнуть у людей с угнетённым иммунитетом [10].
Когда бородавки опасны
Осложнения возникают при попытке самостоятельно удалить новообразования. В связи с этим может возникнуть воспаление и эстетические дефекты в виде рубцов, а также дальнейшее распространение вируса по коже, из-за чего на утро после самостоятельного удаления одной бородавки человек может проснуться с несколькими новыми.
Помните, что под видом бородавки может скрываться совсем другое заболевание, которое невозможно определить без консультации опытного доктора.
Диагностика бородавки
Обычно для постановки диагноза достаточно осмотра (клинической картины) и собранного анамнеза (истории болезни).
Чтобы подтвердить поставленный диагноз, доктор может провести гистологическое исследование — изучение клеток новообразования.
Очень важно провести дифференциальную диагностику — отличить бородавки от других заболеваний [2]. Например, обыкновенные бородавки нужно отличать от следующих заболеваний:
- Контагиозный моллюск — чаще появляется на теле и половых органах, реже — на кистях и стопах. Представляет собой полушарие с вдавлением на поверхности, при надавливании с боков выделяется беловатая «кашица».
- Эпидермальный бородавчатый невус — чаще одиночный, есть у человека с рождения. Возвышается над поверхностью кожи, нередко покрыт волосами.
- Базалиома — опухоль в виде валика из узелков, в центре покрыта корочкой. Свойственна для пожилых людей.
Ладонно-подошвенные бородавки нужно отличать от следующих заболеваний:
- Кератодермия — большие участки ороговения и воспаления кожи. Нет затромбированных капилляров.
- Ладонно-подошвенные сифилиды — множественные безболезненные новообразования, по периферии кожа слоится. Реакция на сифилис положительная.
- Мозоль — обычно безболезненная, может вызывать боль только при вертикальном нажатии.
Остальные типы бородавок доктор также должен дифференцировать от целого ряда заболеваний. При подозрении на другую патологию, он может назначить дополнительную диагностику (например, выявление антител к вирусам, КТ или МРТ).
Лечение бородавки
Когда следует обратиться к врачу
Пациенты с бородавками обращаются к доктору зачастую, чтобы устранить эстетический дефект. Некоторые виды бородавок причиняют болезненность при ходьбе или растрескиваются — в таком случае их лучше удалить.
Есть несколько способов лечения бородавок. Все они обычно проводятся под контролем врача, а некоторые из них — только в условиях процедурного кабинета клиники.
Химические методы лечения
Для избавления от бородавок применяют аппликации молочно-салицилового коллодия и салициловые пластыри. Процентное соотношение препаратов и способ их применения (длительное ношение пластырей, аппликации и др.) зависят от распространённости и локализации новообразования.
Также могут применяться растворы цинка и 2-хлорпропионовой кислоты. В этом случае на предварительно обработанную поверхность наносится химический состав, который оставляют на бородавке до смены цвета (в зависимости от типа бородавки). Процедуру повторяют несколько раз через 7, 14 и 21 день. Перед каждой процедурой ткани удаляют механически.
Ещё один химический метод — сочетание азотной, уксусной, щавелевой, молочной кислот и тригидрата нитрата меди. Таким способом обрабатывают только сравнительно небольшие новообразования — до 5 мм. Раствор также оставляют до изменения цвета бородавки. Через 3-5 дней пациент приходит на контрольный приём, при необходимости ему назначают повторную процедуру через 1-4 недели [5].
Криодеструкция
Этот способ заключается в замораживании бородавки при помощи жидкого азота: смоченный тампон прижимают к повреждённой коже (с захватом окружающих тканей в несколько мм) на 1-5 минут. Для деструкции некоторых новообразований требуется несколько процедур с промежутком в четыре недели.
Главные недостатки криодеструкции — её болезненность и отложенный эффект по сравнению с другими способами, в которых для удаления часто достаточно всего одной процедуры.
Электрокоагуляция
Под воздействием электрического тока бородавку удаляют по слоям. Проводится такая операция под местным обезболивающим [6].
Этот метод более эффективный, чем криодеструкция, однако у него есть существенный минус: электрокоагуляция часто оставляет после себя рубцы на месте удаления бородавки. Для тех пациентов, которые обращаются для устранения косметического дефекта, этот метод будет не самым подходящим.
Лазерная деструкция
С помощью лазера бородавки также удаляются слоями. Световод контактирует с кожей от нескольких секунд до трёх минут в зависимости от размера. Потом появившийся струп иссекают, а дно раны ещё раз обрабатывают лазером. Затем пациента инструктируют о способах обработки раны. Сама операция проводится под действием местной анестезии.
Радиоволновая хирургия
Радиоволновая хирургия является одним из самых современных и щадящих методов удаления некоторых доброкачественных новообразований, в том числе и бородавок. При таком лечении используются аппараты Сургитрон (США), РВХ-осциллятор (Россия), Vesalius (Италия) и др.
В основе метода лежит генерация электромагнитных волн с разной частотой: от 100 кГц до 105 мГц [7]. Когда волна проходит через ткани,Во время процедуры ткани сопротивляются проходящим волнам, из-за чего в клетках выделяется молекулярная энергия, которая нагревает кожу. Под воздействием тепла клетки фактически испаряются — получается аккуратный разрез. При этом на поражённую ткань не оказывается никаких механических усилий.
Плюсы такого метода:
- безопасность;
- быстрое заживление ранки;
- хороший косметический эффект — исключены шрамы и рубцы;
- относительная безболезненность — перед мини-операцией применяется местное обезболивающее;
- исключение вторичного инфицирования из-за автоматического обеззараживания электрода при включении аппарата.
Эффективность такого метода признана во всём мире, однако найти клинику, в которой используют именно метод радиоволновой хирургии, довольно сложно.
Препараты для лечения бородавок
Противовирусных средств для лечения ВПЧ пока не существует, поэтому избавиться от бородавки с помощью таблеток нельзя. Удалить их можно только химическим и физическим методами.
Какой способ лечения выбрать
У всех перечисленных способов есть несколько минусов:
- В первые пару недель оперируемая область имеет непривлекательный вид — корочки, потемнение тканей. Это нужно учитывать, если бородавки находятся на видимых частях тела (например, на лице).
- Неприятный запах и некоторая степень болезненности во время операции.
Кроме того, у каждого из этих способов есть противопоказания, о которых нужно узнать на предварительной консультации дерматолога.
Но основной минус — это высокая вероятность рецидивов, особенно если бородавки были распространёнными, обширными. При каждом из этих методов врачи борются не с первопричиной заболевания, а с её последствиями, так как на сегодняшний день вирус папилломы человека не поддаётся вылечиванию.
Поэтому терапия направлена:
- либо на разрушение новообразований, возникающих на месте внедрения вируса;
- либо на стимуляцию противовирусного иммунного ответа;
- либо на сочетание этих подходов [8].
Чаще всего применяются деструктивные способы лечения. Их эффективность достигает 50-80 % [4].
Для хирургических методов лечения детский возраст обычно не является противопоказанием. Поэтому многие из них способов (в том числе и радиоволновая хирургия) применяются и для лечения бородавок у детей. Исключением является химическое удаление бородавок из-за возможности возникновения побочных реакций на вещество.
Что делать после операции
После любой из этих операций обязательно следуйте рекомендациям лечащего врача.
После удаления новообразования любым из представленных методов доктор обычно назначает обработку места удаления. Запрещается самостоятельно удалять «корочки», мочить ранку и подвергать её воздействию прямых солнечных лучей.
Если у пациента постоянно появляются новые бородавки, то ему стоит обратиться к врачу-иммунологу — возможно, потребуется принимать лекарства, которые повысят устойчивость организма к вирусу папилломы человека.
Мифы и опасные заблуждения в лечении бородавок
Бородавки, как правило, безвредны и со временем часто исчезают самостоятельно. Это их свойство объясняет многочисленные мифы об излечении с помощью заговоров и прочих нетрадиционных методов.
Лечение бородавок домашними средствами недопустимо, так как пациент не сможет без нужного оборудования безошибочно отличить бородавку от других заболеваний, а осложнения после такого «лечения» наступают куда чаще, чем выздоровление.
Подобрать метод лечения может только врач после обследования и точно поставленного диагноза.
Прогноз. Профилактика
Если у пациента не наблюдается иммунодефицитов, то бородавки могут пройти самостоятельно, но для этого понадобится много времени — от нескольких месяцев до нескольких лет. Так, в 65 % случаев бородавки самостоятельно регрессируют в течение двух лет. Если спустя два года бородавка всё ещё на месте, то её рекомендуется удалять. Множественные новообразования рекомендуется удалять сразу же [9].
При нормальном иммунитете и правильно выбранном методе удаления (зависит от размера и вида бородавки) удаётся удалить патогенную ткань и добиться хорошего косметического эффекта. При пониженном иммунитете и других предрасполагающих факторах оставшийся в организме вирус папилломы человека вызывает рецидивы.
Специфической профилактики заболевания не существует. Но так ли неизбежно заражение?
Снизить вероятность появления вируса можно, если соблюдать несколько правил:
- Не ходите босиком в общественных местах, где есть возможность травмировать кожу и заразиться вирусом (бассейны, общественные душевые, спортзалы).
- Выбирайте качественную обувь, чаще меняйте её. Старайтесь, чтобы ноги были сухими. Тепло и влага — прекрасная среда для размножения вируса папилломы человека.
- Чтобы избежать околоногтевых бородавок, ходите на маникюр только к сертифицированным мастерам и следите, чтобы они использовали стерильные инструменты.
Для профилактики аногенитальных бородавок, по мнению ВОЗ (Всемирной организации здравоохранения), также высокоэффективна четырехвалентная вакцина от вируса папилломы человека [10]. Для профилактики других типов бородавок вакцин на данный момент не существует.
Если вы обнаружили одну бородавку, то не пытайтесь её самостоятельно прижечь, срезать или сковырнуть — так вы можете поспособствовать воспалению и дальнейшему расселению вируса по коже. После такого «удаления» вместо одной бородавки на утро можно проснуться с десятью.
Вирус папилломы человека (ВПЧ) воспроизводит свою ДНК в клетках поверхностного слоя кожи, чем и объясняются изменения кожного покрова. ВПЧ бывает неонкогенный и онкогенный (способный вызвать рак).
Виды бородавок
Обычные (вульгарные) бородавки
Обычные (вульгарные) бородавки бывают на пальцах кистей и стоп, вокруг ногтевого валика и под ногтями, на тыльной части кистей и ладонной поверхности2. Чаще возникают в детском и подростковом возрасте. Заражение вирусом происходит через микротравмы кожи контактным путём.
Такие бородавки выглядят как шероховатые плотные узелки с утолщенной нормального или розового цвета кожей, размером обычно не более 1 см. Длительно существующая («материнская») бородавка со временем может отсеять дочерние бородавки.
Постановка диагноза в типичных случаях не вызывает проблем у специалиста и основывается на визуальных характеристиках элементов и их локализации. Дерматоскопия (изучение участка кожи с помощью прибора дерматоскопа) позволяет увидеть дольчатую структуру и аномальное утолщение верхнего слоя кожи. При нетипичной клинической картине, например, из-за неправильного самолечения, может потребоваться проведение биопсии кожи с гистологическим исследованием элемента.
Подошвенные бородавки
Подошвенные бородавки, возникающие на подошве или пальцах ног, являются достаточно распространенной проблемой, наблюдаемой дерматологами, могут появляться в любом возрасте.
Представлены единичными или множественными полушаровидными элементами различных размеров, покрытыми роговыми массами, под которыми имеется кратерообразное углубление. Учитывая локализацию подошвенных бородавок, кроме эстетической проблемы они доставляют болезненные ощущения при ходьбе.
При диагностике подошвенные бородавки необходимо отличать от мозолей, кератодермии (избыточного рогового слоя), плоскоклеточного рака и других заболеваний. Врач поставит диагноз «подошвенные бородавки» при наличии вышеописанных симптомов и при необходимости проведёт дерматоскопию.
Плоские бородавки
Плоские бородавки могут появляться на коже лица, тела, тыльной части кистей, реже на наружных половых органах. Чаще встречаются в детстве и юности.
Как правило, плоские бородавки множественные, округлые с гладкой поверхностью, размером не более 1 см в диаметре. Цвет варьируется от телесного до желто-коричневого. Со временем могут самостоятельно разрешаться даже без лечения. Однако при расчесах можно распространить плоские бородавки на рядом расположенные участки кожи. Тогда элементы будут располагаться линейно.
Плоские бородавки необходимо отличать от коричневых родинок (меланоцитарных невусов) и папиллом. Только врач может верно установить диагноз. Для уточнения типа образования на коже может потребоваться биопсия кожи с гистологическим исследованием.
Аногенитальные бородавки
Остроконечные кондиломы
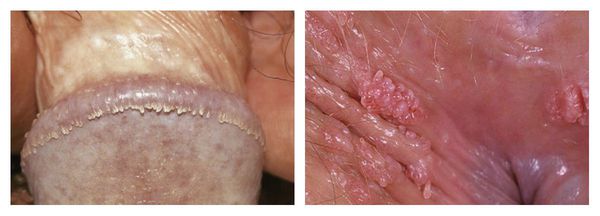
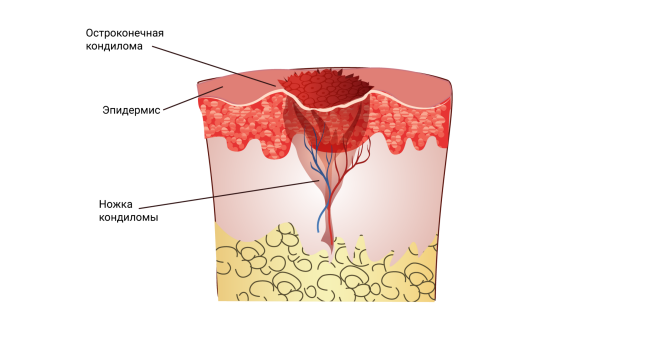
Остроконечные кондиломы обычно появляются на стыке слизистой оболочки и кожи. Это зона наружных половых органов, перианальная область, слизистая мочеиспускательного канала, прямой кишки, конъюнктива глаз, слизистая рта. Заражение происходит при половом контакте.
Остроконечные бородавки бывают единичными образованиями на тонкой ножке, так и выростами, состоящими из сливающихся узелков, внешне напоминают цветную капусту или петушиный гребень. Цвет остроконечных кондилом варьируется от бледно-розового до ярко-красного. Иногда присутствует зуд.
Диагностика основывается на внешнем осмотре элементов сыпи, выявлении ДНК вируса методом полимеразной цепной реакции (ПЦР), гистологическом исследовании удаленных элементов. При наличии остроконечных кондилом рекомендовано пройти обследование на инфекции, передающиеся половым путем, поскольку мацерация (сморщивание) кожи выделениями из половых путей при ИППП – предрасполагающий фактор к появлению кондилом. При обширных высыпаниях необходимо исключить приобретенный иммунодефицит, пройти обследование на ВИЧ-инфекцию.
Гигантская кондилома Бушке-Левенштейна
Гигантская кондилома Бушке-Левенштейна чаще встречается у молодых и людей среднего возраста. Вызывается вирусом папилломы человека 6 и 11 типов.
Поражает кожу наружных половых органов, перианальную область, кожу паха. Представляет крупный (до 10 см) объемный элемент на широком основании, выступающем над кожей. На поверхности присутствуют сосочковидные выросты и липкое отделяемое. Визуально напоминает цветную капусту. Отличительной чертой гигантской кондиломы Бушке-Левенштейна является быстрый рост, рецидивы даже после хирургического удаления, может трансформироваться в плоскоклеточный рак кожи.
Для выявления заболевания важны данные истории заболевания (быстрый рост), характерная клиническая картина, данные ПЦР на выявление ДНК вируса ВПЧ 6 и 11 типов, результаты гистологического исследования. Гистологическое исследование позволит исключить другой диагноз — плоскоклеточный рак.
Бовеноидный папулез и болезнь Боуэна
Элементы слизистых оболочек представлены пятнами, узелками красно-оранжевого или коричневатого цвета. Поверхность элементов гладкая, но может быть и бархатистой. При локализации процесса на коже высыпания серые или коричневые3.
При этом рост очагов неравномерный, размеры элементов от нескольких миллиметров до 8-12 см, в некоторых местах образования могут появляться корки. До 80% случаев трансформируются в плоскоклеточный рак2. Для диагностики необходимо гистологическое исследование.
Повидон йод
Характеристики и свойства повидон-йода. Для чего применяется повидон-йод? Инструкция по применению раствора, мази, свечей Бетадин® с повидон-йодом.
Подробнее
Бородавки себорейные (себорейный кератоз)
Себорейный кератоз – это доброкачественная опухоль кожи из эпителиальных клеток (клеток поверхностных слоёв кожи) невирусной природы. Обычно возникает в пожилом возрасте на любых участках тела. Характеризуется медленным развитием от пятна жёлтого или коричневого цвета до бляшки толщиной до 1-2 см с бугристой поверхностью и выраженным гиперкератозом, массивными корками темно-коричневого или чёрного цвета. Врач-дерматолог проводит диагностическую дерматоскопию для того, чтобы отличить себорейный кератоз от базалиомы, меланомы, актинического кератоза и других заболеваний. В сомнительных случаях может потребоваться биопсия кожи с гистологическим исследованием удалённого элемента. Так как это образование не имеет никакого отношения к вирусным бородавкам, то для лечения не используют противовирусные препараты. Показано удаление жидким азотом, лазером, радиоволновая деструкция, хирургическое иссечение.
Методы лечения бородавок
Перед началом лечения и выбором метода удаления рекомендуется пройти обследование на сифилис, гепатиты В и С4.
При наличии большого количества вирусных бородавок (более 5 элементов) рекомендуется проконсультироваться у иммунолога4. Для лечения аногенитальных бородавок показана консультация уролога, гинеколога, врача-проктолога (при распространенном процессе в перианальной зоне), врача-онколога (при подозрении на гигантскую кондилому Бушке-Левенштейна)3.
Как удаляют вирусные бородавки
Электрокоагуляцией4
Криодеструкцией с жидким азотом4
Послойное удаление лазером<4
Радиоволновой метод4
Нанесением 1,5% раствора цинка хлорпропионата в 50% 2-хлорпропионовой кислоте4
Комбинацией кислот и тригидрата нитрата меди. Средства используют точечно на элемент специальным шпателем на обработанную спиртом кожу4
Местные средства для удаления бородавок
- Крем на основе имихимода – иммуномодулятор местного действия. Показан для лечения остроконечных кондилом наружных половых органов и перианальной области. Средство используют через день, тонким слоем 1 раз в день (на ночь) наносят на аногенитальные бородавки. Курс не более 16 недель3. Средство не назначают беременным и кормящим женщинам5.
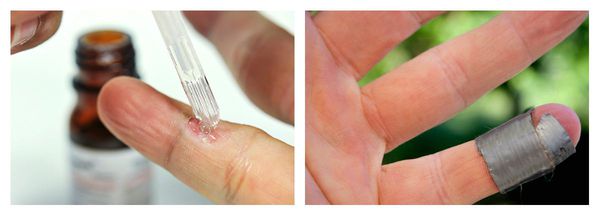
- Комбинация салициловой, молочной кислот и полидоканола6 — относится к группе кератолитиков. Используют на вирусные бородавки, мозоли, на остроконечные кондиломы. Наносят локально 1 каплю препарата на бородавку 1-2 раза в день, длительность лечения подбирается индивидуально. Препарат размягчает элементы, что улучшает процесс удаления физическими методами.
- Комбинация фенола, метакрезола7 — относится к группе местных некротизирующих средств. Прижигает бородавки, остроконечные кондиломы, сухие мозоли, кератомы. Используют точечно, повторную обработку проводят через 6-8 дней, на курс разрешено до 5 сеансов.
Уход после удаления бородавок и лечение возможных осложнений
При физических или химических методах удаления бородавок остается риск рецидива (повторного возникновения) вирусной бородавки/кондиломы и присоединения вторичной инфекции.
При разрушении (деструкции) бородавки/кондиломы в течение нескольких дней на месте удаления формируется корочка, которую нельзя удалять. Пока ранка не покрыта корочкой необходимо проводить ежедневную обеззараживающую обработку.
При удалении бородавок криодеструкцией (жидким азотом) в первые сутки на месте удаления может сформироваться пузырь с прозрачным содержимым или с примесью крови. Пузырь покалывают чистой стерильной иглой от шприца и жидкость спускают, после чего участок обрабатывают антисептиком, закрывают медицинским пластырем.
Препараты Бетадин® для обработки кожи и слизистой после удаления бородавок
В исследовании Маринкина И.О. было показано, что использование антисептика Бетадин®, обладающего широким спектром действия и противовирусной активностью, после удаления кондилом повышало эффект от лечения: снижалась вероятность инфицирования и рецидива папилломовирусной инфекции слизистой оболочки влагалища и шейки матки. Препараты Бетадин® используются в форме раствора, мази или вагинальных свечей9, что свидетельствует о высоком профиле безопасности препарата Бетадин®.
Раствор Бетадин® — это современный антисептик без содержания спирта. Действующее вещество повидон-йод оказывает антибактериальное, противовирусное, противогрибковое действие, уничтожает простейшие одноклеточные микроорганизмы. Повидон-йод практически не всасывается в кровоток9, что свидетельствует о высоком профиле безопасности препарата Бетадин®.
Сразу и в течение нескольких дней после удаления бородавок/кондилом для антисептической обработки подойдет 10% неразбавленный раствор Бетадин®. В отличие от спиртосодержащих антисептиков старого поколения, средство обеззараживает без неприятного ощущения жжения и стойко не окрашивает кожу.
Инструкция
Где купить Бетадин® раствор?
Мазь Бетадин®:
- Обеззараживает, так как повидон-йод воздействует на бактерии, вирусы, возбудителей грибковой инфекции, простейшие одноклеточные микроорганизмы.
- Макрогол, входящий в состав мази, помогает «вытягивать» гной, если инфицирование уже произошло, появилось воспаление и гнойное отделяемое10. Благодаря такому действию препарат снижает воспалительный процесс11.
Мазь Бетадин® распределяют по поверхности ранки, затем бинтуют. Перевязки можно проводить 2-3 раза в день9. Курс подбирается индивидуально.
Свечи вагинальные Бетадин® можно назначать с профилактической целью дважды в день в течение недели перед удалением элементов во влагалище9.
Профилактика появления бородавок
Возникновению вульгарных, подошвенных бородавок способствуют микротравмы и потертости кожи, хождение босиком в местах общего пользования (бассейн, сауна, спортзал и др.), повышенная потливость кожи стоп, сниженный иммунитет.
Для предотвращения возникновения венерических бородавок используют барьерную контрацепцию, исключают случайные половые контакты. Необходимо обследовать и лечить не только пациента, но и его полового партнёра. Для профилактики заболеваний, вызванных онкогенными типами ВПЧ и для уменьшения риска рака шейки матки, наружных половых органов, аногенитального рака, проводят вакцинопрофилактику мужчинам и женщинам в возрасте до 45 лет.
Часто задаваемые вопросы
Заразны ли бородавки?
Бородавки — это заболевание, которое вызывают вирусы, поэтому ими можно заразиться.
Нужно ли удалять бородавки?
Эффективность различных методов удаления достигает 50-94%, в части случаев бородавки способны исчезать самостоятельно1. Однако бородавки можно «разнести» по телу, например, при расчесах. Подошвенные бородавки часто дают отсевы (дочерние бородавки). Поэтому врачи рекомендуют удалять их.
Можно удалить бородавки в домашних условиях?
Да, это возможно. Необходимо записаться к специалисту на прием. Врач-дерматолог после осмотра, может порекомендовать средство для удаления бородавок в домашних условиях.
Мошкова Елена Михайловна
Врач-дерматовенеролог, заведующая КДО по оказанию платных услуг СПб ГБУЗ «Городской кожно-венерологический диспансер» г.Санкт-Петербург

Читать по теме
Мазь на основе йода
Мазь на основе йода: механизм действия, область применения. Мазь Бетадин® на основе повидон-йода для лечения различных кожных заболеваний.
Подробнее
Повидон йод
Характеристики и свойства повидон-йода. Для чего применяется повидон-йод? Инструкция по применению раствора, мази, свечей Бетадин® с повидон-йодом.
Подробнее

Пиодермия: лечение, мази, кремы, средства
Причины появления пиодермии, симптомы, виды и способы лечения. Профилактика гнойничковых заболеваний.
Подробнее
Список литературы
- Иванов О. Л. «Кожные и венерические болезни» // Шико; 2006, Москва.
- Бутов Ю.С., Скрипкин Ю. К., Иванова О. Л., «Дерматовенерология» Национальное руководство // ГЭОТАР Медиа 2017, Москва.
- Клинические рекомендации «Аногенитальные (венерические) бородавки»// «Российское общество дерматовенерологов и косметологов» Российская ассоциация колопроктологов 2020г.
- Клинические рекомендации «Вирусные бородавки»// Российское общество дерматовенерологов и косметологов 2017 г.
- Инструкция по медицинскому применению Имихимод, РЛС.
- Инструкция по медицинскому применению Колломак®, РЛС.
- Инструкция по медицинскому применению Веррукацид®, РЛС.
- Шинелева Е. Н. Возможности применения Бетадина® в комплексном лечении кондилом гениталий, вызываемых папилломовирусной инфекцией //РМЖ №1 от 09.01.2003.
- Инструкция по медицинскому применению Бетадин® (ратсвор, мазь, суппозиторий вагинальный) РУ П N015282/03, РУ П N015282/02, РУ П N015282/01.
- Яремчук Ан. А. и соавт. Обоснование состава многокомпонентной мази для лечения гнойных ран в первой фазе раневого процесса. Вестник фармации №3 (57) 2012.
- Борисов И. В. Повидон-йод – новые возможности знакомого препарата (обзор литературы). Раны и раневые инфекции. Журнал им. проф. Б. М. Костючёнка. 2021, 8 (3): 12-18.
Цветаева Ю.С.
Первый московский государственный медицинский университет им. И.М. Сеченова
Папилломавирусная инфекция (бородавки): аспекты клиники и лечения
Авторы:
Беляев В.В., Цветаева Ю.С.
Как цитировать:
Беляев В.В., Цветаева Ю.С. Папилломавирусная инфекция (бородавки): аспекты клиники и лечения. Клиническая дерматология и венерология.
2011;9(5):97‑101.
Beliaev VV, Tsvetaeva IuS. Papillomavirus infection (warts): clinical and therapeutic aspects. Klinicheskaya Dermatologiya i Venerologiya. 2011;9(5):97‑101. (In Russ.)

Папилломавирусная инфекция кожи (папилломатоз, или бородавки) вызывают вирусы папилломы человека (ВПЧ). Группа ВПЧ — это ДНК-содержащие паповавирусы (Papovaviridae) размером 40—50 нм.
Известно более 100 видов ВПЧ, из них более 40 могут вызвать поражение аногенитального тракта (половые органы и анальное отверстие) и появление остроконечных кондилом.
Бородавки являются одним из наиболее характерных клинических проявлений ВПЧ-инфекции. Гистологическая картина характеризуется разрастанием эпидермиса с нарушением ороговения, вакуолизацией клеток и гипертрофией сосочкового слоя дермы [1].
Различают вульгарные, плоские, подошвенные, нитевидные и остроконечные бородавки.
Типы бородавок
Вульгарные (простые) бородавки составляют до 70% всех кожных бородавок и встречаются преимущественно у детей школьного возраста. Это округлые папулы величиной от булавочной головки до горошины, с неровной, ороговевшей поверхностью, сероватого, желтовато-бурого или телесного цвета, которые могут сливаться друг с другом. Излюбленная локализация — кисти, но могут появляться на лице, красной кайме губ и крайне редко — на слизистой оболочке рта. Обычно среди бородавок имеется наиболее крупная — «материнская». При удалении материнской бородавки нередко исчезают и все остальные.
Плоские (юношеские) бородавки встречаются реже (4%) и наблюдаются преимущественно у детей и молодых людей. Они небольшого размера, имеют гладкую поверхность, цвет нормальной кожи или бывают слегка желтоватыми, возвышаются над уровнем кожи. Форма может быть округлая, многоугольная. Для плоских бородавок характерно множественное высыпание элементов, преимущественно на тыльной стороне кистей и стоп, лице, слизистой оболочке полости рта. Плоские бородавки могут локализоваться на коже полового члена, шейке матки, в прямой кишке.
Ладонно-подошвенные бородавки распространены среди взрослых и молодых людей и встречаются в 34% случаев кожных бородавок. Проявляются в виде плотных образований с роговыми наслоениями. Подошвенные бородавки представляют наибольшую сложность для диагностики: их необходимо отличать от мозолей, омозолелости, роговых сифилитических папул подошв.
Ладонно-подошвенные бородавки чаще наблюдаются на участках давления неудобной обуви и могут причинять боль при ходьбе. У пациентов с повышенной потливостью кистей и стоп бородавки быстро распространяются и плохо поддаются лечению.
Нитевидные бородавки представляют собой мягкие папулы, цвета от телесного до темно-коричневого, нередко с ножкой. Они часто располагаются на шее, коже век, в подмышечной впадине, паховой области, под молочными железами. Величина их, как правило, 1—4 мм, но иногда достигает 3 см и более в диаметре.
Выраженная склонность к аутоинокуляции (самозаражению) доказывает вирусное происхождение нитевидных бородавок, а частое сочетание с сахарным диабетом, ожирением, беременностью, наступлением менопаузы свидетельствует о том, что они гормонально обусловлены.
Остроконечные бородавки (остроконечные кондиломы) локализуются обычно в межъягодичных складках, на коже промежности, наружных половых органов. Появлению остроконечных бородавок способствуют выделения, возникающие при воспалительных заболеваниях половых органов. Возможен также половой путь передачи. Вначале остроконечные бородавки представляют собой мягкие папулоподобные остроконечные узелки, которые имеют тенденцию к слиянию в опухолеподобные конгломераты с поверхностью, напоминающей петушиный гребень или цветную капусту (гигантские остроконечные бородавки). В остроконечных кондиломах гиперплазированный эпидермис сохраняет типичное строение, хотя ороговение нарушается (паракератоз). Обычно кондиломы вызывает ВПЧ 6—11-го типа, их злокачественное перерождение происходит редко.
Причины возникновения бородавок
ВПЧ передается контактным путем от людей или животных, страдающих заболеваниями, вызванными ВПЧ, а также при контакте с вирусоносителем, не имеющим клинических проявлений болезни. Интенсивное размножение ВПЧ происходит в поверхностных слоях кожи. Другой вид распространения инфекции — аутоинокуляция (самозаражение). Например, бородавки околоногтевой области отмечаются в основном у людей, имеющих привычку кусать ногти, а появление плоских бородавок на щеках, подбородке и голенях может быть вызвано бритьем, эпиляцией, косметическим пиллингом.
«Воротами» для проникновения вируса служат микротравмы кожи (ссадины, трещины). Инфицирование может происходить в бассейнах, банях, спортивных залах. Люди, занятые разделкой мяса, рыбы и птицы, часто страдают бородавками в области кисти и предплечья («бородавки мясников»).
Заболеваемость бородавками не изучена, но, по разным данным [2, 3], они встречаются у 10% детей и подростков, наиболее часто в возрастной группе 12—16 лет.
Методы лечения
Терапия ВПЧ-инфекции сводится к лечению, направленному на удаление участков измененного эпителия вместе с вирусами. Для этого наряду с хирургическими методами применяют подофиллин, подофиллотоксин, жидкий азот, лазер, электрокоагуляцию, кислоты и смеси кислот.
Хирургические методы
Лечение холодом (криодеструкция). Достоинством метода является возможность лечения обширных поражений. Побочные эффекты — боль во время обработки, образования эрозий и язв, возникновение гиперпигментации (потемнения) кожи.
Коагуляция с использованием электрохирургических инструментов или лазера. В последние годы от этого метода все больше отказываются, так как дым может быть потенциально опасен и больше для врача, чем для пациента. Доказан высокий риск заражения ВПЧ хирурга через дым, возникающий при испарении тканей. Маска любой плотности при этом не эффективна. К сожалению, неприятной локализацией бородавок при заражении через дым являются глотка, гортань, дыхательные пути, рот и нос.
Хирургическое иссечение эффективно, однако имеет некоторую частоту рецидивов. Излечиваются 63—91% пациентов.
Местное медикаментозное лечение
Наиболее предпочтительно в современных условиях местное медикаментозное лечение.
Подофиллин (podophyllin). Смола, полученная из растений и оказывающая цитотоксическое действие. Обычно применяют 10—25% раствор в амбулаторных условиях 1—2 раза в неделю на протяжении не более 5 нед.
Подофиллотоксин (podophyllotoxin) — наиболее активное вещество в составе подофиллина. Является действующим веществом нескольких известных старых препаратов, в том числе приготовляемых в аптеках.
Мазь оксолиновая 3% (unguentum oxolini 3%). Обладает вируцидной активностью. Для удаления остроконечных кондилом на них наносят 3% мазь 2—3 раза в день в течение от 2 нед до 2 мес. Сверху накладывают вощеную бумагу. В целом этот метод лечения сложный и недостаточно эффективный.
Ферезол представляет собой смесь фенола (60%) и трикрезола (40%). Обработку кондилом производят с перерывом в 1 нед. Механизм действия этого препарата — химический ожог, поэтому его применение возможно только в лечебных учреждениях и не у всех больных. При этом эффективность балансирует с безопасностью, так как всегда существует риск недолечивания или излишне глубокого или обширного воздействия вплоть до образования рубцов.
Трихлоруксусная кислота в концентрации 80—90% является слабым деструктивным химическим препаратом, который вызывает образование локального некроза. Рекомендуется при слабовыраженном процессе и беременности. К сожалению, частота рецидивов при этом способе лечения достаточно высока.
Различные смеси органических и неорганических кислот, выпускаемых аптеками (сейчас уже редко). Оказывают коагулирующий эффект на измененные ткани. Обработка кондилом такими препаратами производится с помощью специального аппликатора, позволяющего наносить препарат локально на образование, не допуская его распространения на окружающие ткани. Процедура безболезненна. Перерыв между сеансами может составить 1—4 нед, струп отпадает на 3—5-е сутки.
По-видимому, наилучшим из известных способов борьбы с ВПЧ-инфекцией как по простоте, так и по эффективности является модификация метода лечения кислотами — в виде готовых препаратов, содержащих одновременно салициловую и молочную кислоты.
Салициловая кислота оказывает кератолитическое действие и обладает противомикробной активностью. Молочная кислота вызывает химическую деструкцию бородавок.
На практике салициловая кислота применялась многие годы в разных концентрациях – от 15 до 60% (наиболее часто 15—26%; без молочной кислоты). По многочисленным данным [4], результативность такого лечения достигает примерно 60—75%.
Для лечения бородавок в современных условиях используют специальные лаки в виде эластического коллодия, в который вводят комбинацию салициловой и молочной кислот. Такой лак применяют для удаления омозолелостей, бородавок и др. При нанесении на кожу лак застывает в виде тонкой пленки, которая достаточно прочная и пролонгирует лекарственное воздействие.
При необходимости пленка с кожи может быть удалена интенсивным механическим воздействием или легко – бензином. Лак обладает свойством глубоко проникать в кожу, что положительно отражается на эффективности лечения.
Такой лак можно изготовить ex tempore, по рецепту врача. Но в настоящее время имеется и готовая лекарственная форма в виде лака Колломак.
Колломак – это современный многокомпонентный препарат, в состав которого входят активные ингредиенты: кератолитики — салициловая (20%) и молочная (5%) кислоты, эмульгатор полидоканол 600 (2%), а также специальные наполнители, составляющие основу лаковой лекарственной формы, пленкообразующее вещество (этилцеллюлоза 5,5%), пластификатор (дибутилфталат 1%), растворители (ацетон 6,65%). Полидоканол, компонент Колломака, играет и другую важную роль: он вызывает склерозирование и облитерацию мелких вен и артерий в основании папилломы.
Колломак наносят на бородавку или мозоль, после чего роговые наслоения легко снимаются. При необходимости такое лечение повторяют несколько раз. Во избежание повреждения окружающей кожи при нанесении Колломака ее защищают индифферентной цинковой пастой. Можно защитить окружающую кожу лейкопластырем, вырезав посредине отверстие. Длительность лечения устанавливается в зависимости от эффективности препарата. Для взрослых максимальная доза Колломака составляет 10 мл/сут, что соответствует 2 г салициловой кислоты; для детей — 1 мл, что соответствует 0,2 г салициловой кислоты. Не рекомендуется допускать превышения этой дозы и обрабатывать несколько участков кожи и слизистых оболочек одновременно. При беременности применение Колломака допустимо только при нанесении его на ограниченную поверхность (не более 5 см). При использовании препарата в максимальной суточной дозе у взрослых и детей длительность лечения не должна превышать 1 нед. Положительный опыт применения Колломака позволяет рекомендовать этот препарат для широкого использования в гинекологической и дерматологической практике при лечении бородавок, в том числе и остроконечных кондилом [5].
Современные местные препараты для лечения ВПЧ, несомненно, позволили сделали большой шаг вперед по сравнению со средствами, использовавшимися ранее. Этот прогресс является следствием доведения до совершенства готовых лекарственных форм из ингредиентов, известных ранее. В комбинированных препаратах сохранены и усилены эффективные свойства их предшественников – монопрепаратов и устранены недостатки, прежде всего излишняя резорбция и достаточно обширное местное раздражение.
Именно так видится появление современных комбинированных средств для лечения ВПЧ, которые в настоящее время, несомненно, являются препаратами выбора.
Сегодня редко встретишь человека с идеальной кожей без единого новообразования. По статистике, 70% населения в различной степени заражено вирусом папилломы человека (ВПЧ). Любые наросты на коже являются причиной неприятных эмоций, болезненных ощущений или просто дискомфорта, как психологического, так и физического, мешающего вести полноценный образ жизни. [dcb id=9523] Бородавки и папилломы представляют собой наиболее распространённые проявления вируса папилломы человека. Из-за общей природы они имеют множество сходных черт, однако и отличий между ними немало. Изначально бородавки и папилломы появляются на теле как доброкачественные образования, но некоторые из них при определённых условиях могут перерождаться в злокачественную форму. Это обуславливает необходимость их удаления не только из-за эстетических побуждений.
Что такое бородавки
Бородавки – это округлые возвышения кожи в виде сосочка или узелка с чёткими контурами и плотной структурой, возникающие за счёт активного разрастания верхних слоев эпителия. Они могут появляться абсолютно у каждого человека, в любом возрасте и на любом участке кожи, начиная от головы и заканчивая подошвами ног. Наиболее часто «мишенью» становятся открытые участки тела, часто подвергающиеся травмированию: руки, локти, колени, голова. Бородавки могут достигать размеров от 1 мм до 15 мм: это напрямую зависит от её вида и места образования. Они размещаются на теле поодиночно или небольшими группами, а их распространение зависит от работы иммунитета. Также отмечается быстрое увеличение количества наростов при повреждении целостности бородавки. Иногда несколько бородавок сливаются, образуя крупную опухоль с широким основанием в виде конуса или полусферы. При появлении наросты имеют телесный цвет, а со временем могут приобрести бурый или даже чёрный оттенок, иногда – серый или желтоватый. Их поверхность может быть гладкой, слегка шероховатой или пупырчатой. Внешне они напоминают угри или мозоли, поэтому их достаточно легко перепутать. Особенностью бородавок является высокая вероятность самостоятельной ремиссии, особенно если они возникли в детском возрасте.
Что такое папилломы
Папилломы также являются доброкачественными образованиями. Они бывают разнообразных форм – листовидной, шарообразной, нитевидной или дольчатой, часто внешне напоминая цветную капусту. Наросты имеют мягкую рыхлую структуру и располагаются на тоненькой ножке. Изначально их размер составляет около 2 мм, но постепенно они способны вырастать до 1-2 см. Цвет папиллом также варьируется от белого до тёмно-коричневого. Излюбленным местом локализации является участки тела с тонкой и нежной кожей, складки и слизистые оболочки, т.е. это шея, веки, носогубная складка, подмышечные впадины, область под молочными железами, половые органы, паховая область, перианальная складка, вокруг ануса, в прямой кишке, уретре, мочевом пузыре и т.д. Достаточно редко папилломы могут образоваться в ротовой полости и на голосовых связках. Нарост может быть как одиночным, так и множественным. В основном на одном участке располагается 5-20 папиллом. Их распространённость в значительной мере зависит от иммунитета и его способности противостоять вирусу. Главной особенностью этого вида новообразований является повышенная угроза перехода в злокачественную форму. Особенно это касается папиллом, формирующихся на слизистых оболочках женских половых органов. При отсутствии лечения они провоцируют раковые заболевания.
Причины появления бородавок и папиллом
Возникновение бородавок и папиллом является следствием попадания в организм вируса папилломы человека (ВПЧ). А известная теория о том, что бородавки появляются от прикосновения к лягушке, – всего лишь заблуждение. Заразиться папилломавирусом можно несколькими способами:
- половым путём;
- при родах;
- контактно-бытовым.
- Говоря подробнее о контактно-бытовом способе, можно выделить следующие пути попадания инфекции в организм:
- непосредственный контакт кожных покровов (рукопожатие, поцелуй);
- через предметы общего пользования (в тренажерном зале, в транспорте);
- при использовании предметов личного пользования (бритва, зубная щётка);
- ношение чужой обуви, хождение босиком в общественных местах (банях, бассейнах и т.д.);
- при проведении косметологических процедур инструментами, не прошедшими дезинфекцию (эпиляция, маникюр).
Проникает вирус через микротрещины, порезы или ссадины на кожных покровах. После проникновения возбудитель переходит в режим ожидания и активируется при определённых условиях. Именно поэтому нет точного определения инкубационного периода ВПЧ. У людей с сильной иммунной системой новообразования не формируются, возбудитель уничтожается и в течение года выводится из организма. «Активировать» вирус и, тем самым, вызвать рост бородавок и папиллом могут следующие факторы:
- инфекционные заболевания, ослабляющие иммунитет;
- стрессовые ситуации и нервные перенапряжения;
- беременность;
- ожирение;
- снижение иммунитета;
- прохождение химиотерапии;
- авитаминоз;
- сахарный диабет;
- гормональный дисбаланс;
- тяжёлые и длительные физические нагрузки;
- несоблюдение гигиены;
- вредные привычки;
- болезни желудочно-кишечного тракта;
- длительный приём антибиотиков, угнетающих иммунную систему.
Наиболее склонны к заражению вирусом пожилые люди и дети. Это обусловлено состоянием кожных покровов в данный возрастных категориях. Также на восприимчивость ВПЧ в некоторой степени влияет генетическая предрасположенность.
Отличия и сходства бородавок и папиллом
Зачастую отличить бородавку от папилломы непросто, поскольку они очень похожи между собой. В некоторых случаях при визуальном осмотре это сложно сделать даже дерматологу. Бородавки и папилломы имеют следующие общие черты:
- образование на поверхности эпителия;
- природа новообразований – вирусная: они развиваются из-за попадания в организм вируса папилломы человека;
- изначальный характер – доброкачественный;
- при определённых условиях могут перейти в злокачественную форму;
- могут вызывать зуд, раздражение, отёчность близлежащих тканей;
- имеют кровеносные сосуды, поэтому при травматизации кровоточат;
- на образование и развитие влияет состояние иммунной системы;
- после удаления существует риск рецидива.
Несмотря на множество сходств, новообразования имеют внушительный список отличий
| Показатель | Бородавки | Папилломы |
| Форма | Преимущественно округлая с чёткими контурами | Преимущественно листовидная или дольчатая с нечёткими, рваными контурами, внешне напоминает цветную капусту |
| Цвет | От телесного до светло-коричневого, иногда розового, могут приобрести даже чёрный оттенок из-за скопления загрязнений | От белого до тёмно-коричневого |
| Локализация | На открытых участках тела: руки, ноги, волосистая часть головы и т.д. | В складках и на слизистых оболочках: подмышечные впадины, половые органы, шея, лицо и т.д. |
| Структура | Плотная | Мягкая |
| Крепление | Широкое основание | «Ножка» |
| Размер | Способны уменьшаться и увеличиваться | Только увеличиваются |
| Особенность | Способны самоликвидироваться без лечения | Не исчезают самостоятельно, необходимо удаление |
| Лечение | Удаление, возможно медикаментозное лечение | Только удаление |
| Склонность к озлокачествлению | Практически никогда не перерождаются | Высокая вероятность перехода |
Виды бородавок
Сегодня существует свыше 100 типов ВПЧ, каждый из которых порождает определённый вид бородавок и папиллом. Инкубационный период составляет около 2-6 месяцев, однако в значительной степени он зависит от иммунной системы человека: крепкий и здоровый организм легко борется с возникновением и размножением наростов. Выделяют следующие виды бородавок:
- обыкновенные (простые, вульгарные);
- подошвенные (шипицы);
- плоские (ювенильные);
- старческие (возрастные кератомы).
Обыкновенные (простые, вульгарные) – бородавки в виде небольших плотных сухих узелков, имеющих неравномерную и шероховатую поверхность, переменные размеры и округлую форму. Они не вызывают зуда, болевых ощущений и дискомфорта. Простые бородавки достигают от 3 до 10 мм в диаметре. Обычно они телесного цвета, иногда – розового, желтоватого, светло-коричневого. Из-за накопления загрязнений в пористой поверхности могут становиться грязно-серыми. Излюбленной локализацией простых бородавок является тыльная сторона кистей и пальцы. Иногда они наблюдаются на коленях и локтях, редко – на лице и стопах. Через некоторое время (у каждого по-разному) новообразование увеличивается в размерах, а кожа на его месте начинает шелушиться. Прогрессирование патологии проявляется образованием крупной «материнской» бородавки с россыпью мелких вокруг. При её удалении мелкие со временем обычно самоликвидируются. Подошвенные (шипицы) – бородавки в виде нескольких сросшихся узелков с валиком ороговевшей кожи вокруг них. Внутри наростов видны множество мелких чёрных точек – тромбированных капилляров. Подошвенные бородавки имеют округлую форму, возвышаются над кожей на 1-2 мм и могут достигать до 2 см в диаметре. Однако 75% новообразования находится в глубоких слоях эпителия, поэтому их главная особенность – рост внутрь. Внешне эти бородавки напоминают мозоли, из-за чего их часто путают между собой. Важно помнить, что, в отличие от мозоли, вокруг бородавки образовывается кольцо омертвевшей кожи. Шипицы локализуются на стопах, редко – на ладонях. Обычно окрашены в жёлтый или тёмно-коричневый цвет. Такой вид бородавок вызывает значительный дискомфорт, зуд и болезненность, усиливающиеся при ходьбе, может даже кровоточить. В 50% случаев самоликвидируется без лечения, но на это может понадобиться от 8 до 18 месяцев. При прогрессировании патологии количество и размеры бородавок будут увеличиваться, что может привести к невозможности ходить из-за нестерпимой боли. Плоские (ювенильные) – бородавки в виде небольших плоских папул с гладкой (иногда – чешуйчатой) поверхностью, слегка возвышающихся над поверхностью кожи. Традиционно поражают людей в возрасте от 10 до 25 лет. Образуются множественными скоплениями либо поодиночке, что довольно редко. Обычно наросты телесного цвета, иногда – белого, коричневого, желтоватого или розового. Они появляются лице, шее, коленях, локтях, спине, ногах и руках (особенно на пальцах и тыльной стороне кистей), иногда – на головке полового члена. Как правило, безболезненны и не вызывают дискомфорта, если не подвергаются механическому давлению или повреждениям. Плоские бородавки могут так же самостоятельно внезапно исчезнуть, как и появились, особенно в детском возрасте. Но иногда они достаточно сложно поддаются терапии. Старческие (себорейные кератозы) – бородавки в виде тёмных плоских бляшек круглой или овальной формы, возникающие в преклонном возрасте. Достигают в диаметре 0,2-3 см, иногда 4-6 см. Патогенез не ясен, однако их появление точно не ассоциируется с ВПЧ. Старческие бородавки могут поражать любой участок тела, кроме ладоней, подошв стоп и слизистых оболочек. Как правило, они появляются множественными скоплениями (около 20 очагов). Изначально они представляют собой небольшие светло-коричневые пятна или папулы с чёткими контурами. Со временем кератозы могут сохранить свой вид и напоминать веснушки, а могут огрубеть, формируя бородавчатую поверхность, покрытую легко снимающимися тонкими корочками. В большинстве случаев старческие бородавки принимают грибовидную форму и окрашиваются в тёмно-коричневый или чёрный цвет. Они развиваются очень медленно, на протяжении десятилетий, никогда не перерождаясь в злокачественную форму. Обычно себорейные кератозы подлежат удалению из эстетических побуждений или потому, что становятся зудящими и раздражающими. Если наросты, особенно большие и бородавчатые, травмируются (трутся об одежду, задеваются чем-либо), они могут кровоточить или воспаляться.
Виды папиллом
- Различают следующие виды папиллом:
- нитевидные (акрохорды);
- аногенитальные.
Аногенитальные (остроконечные кондиломы) – папилломы в виде телесных или бледно-розовых наростов острой формы, склонных к слиянию. При трении они становятся пунцовыми и начинают кровоточить. Такие наросты достигают 1-1,5 см и внешне они напоминают цветную капусту или петушиный гребень из-за своего дольчатого строения. Обычно передаются половым путём и имеют специфическую локализацию: на половых органах, в промежности, на стенках влагалища, на крайней плоти, мошонке и вокруг ануса. Хотя и с меньшей частотой, даже при отсутствии анального полового контакта могут расти даже в анус и в уретру, вызывая кровотечения и дискомфорт при опорожнении. Если же вирус проник в организм посредством орального секса, то бородавки возникают на слизистой оболочке ротовой полости, в глотке, на голосовых связках или трахее. Иногда они могут образоваться в подмышечных впадинах, под молочными железами, а у детей – в носогубных складках. Аногенитальные папилломы достаточно опасны для человека по многим причинам, главной из которых является высокая вероятность перерождения в злокачественную форму. Находясь внутри влагалища женщины, они вызывают зуд и жжение, боль внизу живота, боль и дискомфорт во время полового акта, а после него – кровянистые выделения. Поэтому независимо от положения, формы и размера остроконечные кондиломы всегда подлежат удалению. Нитевидные – новообразования в виде тонких, длинных, кистевидных ростков. Их также называют лицевыми, поскольку обычно локализуются на лице, особенно веках и носогубных складках, и шее. Редко могут встречаться на ногах, в паховых складках, под молочными железами и в подмышках. Т.е. они появляются на участках нежной и тонкой кожи, в складках, характеризующихся повышенной влажностью. Преимущественно поражают людей пожилого возраста. Процесс образования нароста начинается с появления небольшого узелка, со временем образование приобретает вытянутую овальную форму или остаётся круглым на тонкой ножке. Традиционно нитевидные наросты телесного цвета, из-за чего часто долго остаются незамеченными, но иногда становятся жёлтого, коричневого или розового цвета. Вырастают они около 0,5-1 см, свыше – крайне редко. Риск перерождения акрохорд в злокачественную форму минимальный, однако если травмировать их, то возможно развитие воспалительного процесса. Такой вид новообразований не самоликвидируется, склонен к распространению на другие участки тела, увеличению в размерах и количестве. Для большинства людей это становится причиной психологического дискомфорта, эмоционального стресса и снижения самооценки. Поэтому косметический дефект является главным основанием удаления нитевидных наростов.
Чем опасны новообразования
Главная опасность, которую несут в себя бородавки и папилломы, заключается в угрозе перерождения в злокачественную форму. Степень их опасности зависит от типа папилломавируса:
-
- высокая (онкогенные) – 16, 18, 31, 33, 35, 39, 45, 52, 58, 59, 68;
- низкая (неонкогенные) – 6, 11, 26, 41, 42, 50, 61, 73, 82 и т.д.;
- отсутствует – 1, 2, 3, 4, 5.
Существует высокая вероятность озлокачествления, если бородавки и папилломы постоянно травмируются (трутся об одежду, задеваются о что-либо и т.д.). В этом случае возможно заражение вредными бактериями. Для предупреждения перерождения доброкачественного образования в злокачественное необходимо регулярно посещать дерматолога и не медлить при обнаружении подозрительных симптомов. Особо опасны остроконечные кондиломы, поражающие внутренние половые органы женщины, поскольку способны вызвать серьёзные заболевания: псевдоэрозию шейки матки, эктопию эпителия цилиндрического типа, рак шейки матки. Помимо этого, их наличие проявляется рядом неприятных симптомов: жжением и зудом во влагалище, неприятным запахом, болями внизу живота, болью и выделением сукровицы во время полового акта. У мужчин отсутствие лечения папиллом приводит к снижению либидо, эректильной дисфункции, бесплодию. Также может спровоцировать опасные заболевания: аденокарциному, рак заднего прохода, заболевания полового члена, ротовой полости или гортани.
Многие разновидности не несут опасности, однако игнорирование лечения бородавок и папиллом спровоцирует увеличение их количества. А постоянная атака организма вирусами в конечном итоге приведёт к ухудшению общего состояния здоровья человека.
Диагностика
Крайне важно правильно определить тип новообразования, учитывая онкогенность и внешнее сходство. Изначально врач проводит клинический осмотр нароста, при расположении на половых органах – гинекологический у женщин, проктологический и урологический у мужчин. Для постановки точного диагноза этого недостаточно. Для установления достоверной клинической картины рекомендуется провести исследование на клеточном уровне с помощью специальных методов диагностики, а именно:
- цитологического исследования морфологии клеток – для выявления мутации ДНК;
- кольпоскопии – исследования вульвы, влагалища и шейки матки с помощью специального микроскопа – кольпоскопа;
- биопсии – забора клеток и тканей с целью диагностики возбудителя;
- гистологии – разновидности биопсии – для определения предракового состояния;
- методики полимеразной цепной реакции (РПЦ) – для идентификации всех типов вируса;
- теста Digene. Является наиболее достоверным и информативным методом диагностики: точно определяет наличие и тип ВПЧ, уровень онкогенности, степень концентрации возбудителя в организме.
Чаще всего диагноз ставится на основании результатов применения нескольких методов, поскольку в отдельности каждый из них в определённой степени ошибается. [dcb id=9644]
Методы удаления новообразований
Лечение бородавок и папиллом должно выполняться исключительно под руководством квалифицированного специалиста. Никакого самолечения не должно быть, поскольку патология не только не устранится, но и в значительной степени усугубится, могут возникнуть серьёзные осложнения. Ни в коем случае нельзя прибегать к бабушкиным методам, перевязывая нарост нитью или заклеивая скотчем с целью лишения его кровотока. Этим можно только травмировать новообразование, что неизбежно приведёт к появлению новых наростов и увеличит риск озлокачествления. Лечение бородавок может проводиться медикаментозно с помощью следующих препаратов:
- Виферон;
- Салициловая и Оксолиновая мази;
- Клареол;
- Антипапиллом;
- Криофарма;
- Панавир;
- Изопринозин.
Основной целью терапии является повышение иммунитета пациента, поэтому врач может назначить приём Эхинацеи, Иммунала, экстракта Элеутерококка и Алоэ, Рибомунила, Ликопида, Имудона, Анаферона, Актовегина, ФиБСА, поливитаминов и прочего.
Однако, высокая инфекционность и аутоакуляция бородавок являются аргументами в пользу их удаления. Папилломы подлежат только удалению. На сегодняшний день наиболее распространёнными методами удаления бородавок и папиллом являются:
-
- криодеструкция – заморозка жидким азотом, после чего спустя время нарост отпадает. Характеризуется отсутствием болевых ощущений, малым количеством осложнений. Практически неэффективна в борьбе с остроконечными кондиломами;
- удаление радионожом – отсечение не только самого нароста, но и эпителия под ним. Прибор не контактирует с новообразованием, а воздействует на него на расстоянии. Процедура проводится под местной анестезией и длится не более 30 минут;
- лазерное удаление – иссечение нароста лазерным лучом. При проведении процедуры не затрагиваются здоровые ткани, кровеносные сосуды запаиваются, что исключает кровотечения, воспаления и образование рубцов. Удаление происходит безболезненно и быстро;
- электрокоагуляция – удаление новообразований переменным током. После данной процедуры наблюдаются редкие рецидивы;
- хирургический способ – показан в случае крупного и глубокого новообразования. Процедура проводится под местной анестезией. Имеет значительные недостатки: вызывает рецидивы, оставляет шрамы и рубцы.
Удаление радионожом является одной из наиболее востребованных процедур. Она представляет собой отсечение нароста с помощью высокочастотных радиоволн. Процедура обладает множеством преимуществ:
- не требует специальной подготовки;
- проводится быстро и безболезненно;
- гарантирует отсутствие побочных явлений в дальнейшем при соблюдении всех рекомендаций врача (рецидивов, рубцов и т.д.);
- отличается особой точностью и эффективностью;
- не повреждает здоровые ткани;
- бескровное и безопасное удаление: радионож выполняет разрез, прижигает кровеносные сосуды и дезинфицирует;
- быстрое заживление;
- доступная стоимость процедуры.
Как правило, медицинские процедуры дополняют применением мер по укреплению иммунитета и уничтожению вируса папилломы человека.
Противопоказания для удаления бородавок и папиллом
Как и любая другая медицинская процедура, удаление бородавок и папиллом имеет ряд противопоказаний. Среди них:
- высокая температура тела;
- сахарный диабет;
- беременность;
- иммунодефицит;
- бактериальное, грибковое или вирусное поражение кожи;
- хроническое заболевание в стадии обострения.
В любом случае перед удалением новообразований необходима консультация специалиста.
Выводы
Бородавки и папилломы, в зависимости от локализации, требуют наблюдения у врача: дерматолога, гинеколога, уролога или онколога, так как могут воспаляться, перерождаться в злокачественные опухоли и просто портят внешний вид. Опасные новообразования нужно удалить лазером или радионожом.
[dcb id=9583]
Отчего появляются бородавки?
Бородавка — это доброкачественное новообразование, причиной которого становится инфицирование вирусом папилломы человека. Патология проявляется в виде выступающих над поверхностью кожи узелков или уплотнений. В большинстве случаев бородавки имеют округлую форму, склонны к распространению, могут увеличиваться и менять форму, при механическом повреждении становятся болезненными и кровоточат. Если новообразования неправильно лечить, они могут оставлять рубцы на коже или перерождаться в злокачественные опухоли. Бородавки могут появиться в любом возрасте, но чаще — у детей.
Відкрити
Згорнути
Классификация бородавок
Внешний вид и зона расположения бородавок обычно зависит от типа ВПЧ, который привел к появлению кожных новообразований. Исходя из этого выделяют такие виды бородавок:
Обыкновенные (простые, вульгарные).
Выявляются примерно в 70 % случаев. Они чаще локализуются на тыльной стороне кистей, пальцах и ладонях, но могут возникать на любых участках тела, особенно подверженных частой травматизации. Иногда появляются на слизистых оболочках. В большинстве случаев вызываются инфицированием 27 типом ВПЧ.
Плоские (или юношеские).
Обнаруживаются у 4 % пациентов с этой патологией. Обычно появляются на коже и чаще — на лице, руках или вдоль царапин. Могут поражать слизистые (в том числе прямой кишки), головку полового члена, шейку матки. Чаще возникают в возрасте 10–25 лет. Их появление обычно вызывается 10, 28 или 49 типом ВПЧ, но иногда провоцируется и другими его штаммами (26–29 или 41 типом).
Ладонно-подошвенные.
Выявляются в 34 % случаев. Возникают на поверхности ладоней или подошв при инфицировании 1–4 типами папилломавируса. Чаще — у людей молодого или старшего возраста. При слиянии сразу нескольких элементов образуют мозаичные бородавки.
Околоногтевые.
Относятся к разновидности обыкновенных, но всегда располагаются возле ногтевых пластин. В большинстве случаев возникают от привычки грызть ногти или кожу вокруг них.
Нитевидные бородавки.
Засполагаются на коже шеи, век, подмышек, паховых складок. Чаще появляются у людей старшего возраста.
Остроконечные (генитальные кондиломы).
Выявляются чаще у ведущих половую жизнь людей, у детей возникают при заражении от матери. Локализуются на половых органах, в паху, перианальной зоне, иногда — в мочеиспускательном канале. У детей могут быть на носогубных складках. Вызываются типами ВПЧ (6 и 11, иногда 13, 16, 18, 31, 33, 35), которые особенно опасны в плане развития рака женских и мужских половых органов.
Все виды бородавок могут быть единичными или множественными. Чаще они присутствуют в множественном варианте.
Відкрити
Згорнути
Чем отличается бородавка от папилломы?
Эти новообразования вызываются ВПЧ, но имеют некоторые отличия. Бородавки чаще не имеют ножки, у них более четкие края и, в большинстве случаев, шероховатая поверхность. У папиллом всегда присутствует ножка, поверхность бугристая, края рваные. В некоторых случаях отличить эти два новообразования помогает только ПЦР анализ для определения ДНК вируса или биопсия.
Этиология бородавок и пути заражения
Причины появления бородавок всегда связаны с инфицированием кожи или слизистых оболочек вирусом папилломы человека. Известно более 100 типов этого вируса, и некоторые их них являются онкогенными. Именно поэтому для выявления причин бородавок иногда необходимо проводить типирование ДНК ВПЧ.
Понять, отчего появляются бородавки, поможет описание путей инфицирования ВПЧ. Заражение вызывается контактом с больным человеком или животным. Патология может провоцироваться прямым контактом или через предметы общего использования: игрушки, одежду, обувь и пр. Некоторые виды ВПЧ передаются половым путем, во время родов от больной матери к ребенку или вертикальным путем от беременной к плоду. После инфицирования может также происходить самозаражение (аутоинокуляция), возникающее при расчесах, привычке грызть ногти, бритье, пилинге или других процедурах, связанных с микроповреждением кожи.
Відкрити
Згорнути
Поступление ВПЧ в организм происходит через повреждения кожи и слизистых оболочек. Способствовать инфицированию могут различные факторы:
- частая травматизация кожи;
- посещение саун, бассейнов и спортзалов;
- иммуносупрессия: в особенности при ВИЧ или после трансплантации органов;
- дерматологические патологии: атопический дерматит, экзема и пр.;
- работа на производствах по разделке мяса и рыбы;
- ношение неудобной и не пропускающей воздух обуви.
Відкрити
Згорнути
Инкубационный период после инфицирования ВПЧ составляет 1,5–5 месяцев. В некоторых случаях появление бородавок может произойти позже. Обычно пусковым механизмом к их возникновению становятся стрессы, снижение иммунитета на фоне гормонального дисбаланса, острых или хронических заболеваний.
Клинические проявления бородавок
Понять, что такое бородавка, поможет описание ее внешних проявлений. Симптомы бородавок разнообразны и зависят от их разновидности.
Обыкновенные (простые, вульгарные) бородавки
Признаки бородавок и место их локализации могут быть различными. Обычно они множественные и выглядят как округлые плотные узелки с четкими границами. Их размер может варьировать от 2 до 10 мм. В некоторых случаях они сливаются. Поверхность простых бородавок обычно шероховатая. Окраска может совпадать с естественным тоном кожи или иметь желтоватый, светло-серый, коричневатый и розоватый оттенок.
Среди нескольких простых бородавок одна обычно выделяется более крупным размером. Ее часто называют «материнской», поскольку после его удаления остальные могут исчезнуть самостоятельно.
Простые бородавки не вызывают болезненных ощущений. Однако при расположении в местах, которые склонны к травматизации, они могут вызывать умеренную боль или дискомфортные ощущения.
Плоские (или юношеские) бородавки
Эта разновидность бородавок выглядит как небольшие пятна, которые слегка приподнимаются над поверхностью кожных покровов. Образования имеют телесную или коричневатую окраску.
Плоские бородавки обычно появляются на определенном участке кожи. В месте скопления может насчитываться от нескольких до 200 образований. Они не доставляют болезных ощущений и обычно воспринимаются как косметический дефект.
Ладонно-подошвенные бородавки
Внешний вид этих бородавок очень напоминает плотные мозоли. Они выглядят как участок ороговевшей кожи на стопах или ладонях. В центре обычно присутствует темная точка.
Особенно плотные бородавки могут вызывать боль во время ходьбы, стояния на одном месте или плотном захвате предмета рукой. Иногда больные сравнивают ее с «гвоздем в сапоге». Болевые ощущения возникают потому, что бородавка растет внутрь и во время нажатия давит на нервные окончания.
Вначале у больного может присутствовать только одно уплотнение. Со временем возле него появляются дочерние бородавки, которые сливаются и формируют очаги мозаичного гиперкератоза.
Околоногтевые бородавки
Эта разновидность обычных бородавок, которая отличается своим расположением и менее крупными размерами. Образования чаще располагаются вблизи ногтевых пластин, но в некоторых случаях локализуются под ногтем. По мере роста они вызывают появление дискомфортных и болезненных ощущений. Могут провоцировать деформацию ногтевой пластины.
Нитевидные бородавки
Эти бородавки могут возникать на любом участке тела и склонны к распространению (особенно при травмировании). Они имеют вытянутую форму и напоминают разрастания папоротника. Иногда наросты чешутся. Размер одного образования редко превышает 5 мм. Цвет нитевидных бородавок может варьировать от телесного до коричневого.
Остроконечные бородавки (генитальные кондиломы)
Эти образования выглядят как бугорок или группа бугорков в области половых органов. Генитальные бородавки могут быть большими или маленькими, с гладкой или напоминающей цветную капусту или петушиный гребень поверхностью.
Цвет остроконечных кондилом телесный или розовый. Они склонны к сливанию. При механическом повреждении они краснеют и кровоточат. Обычно генитальные бородавки не вызывают дискомфортных ощущений, но у некоторых больных их присутствие сопровождается зудом и жжением.
У женщин остроконечные кондиломы чаще располагаются на коже промежности, вульве, влагалищных стенках или шейке матки. У мужчин – под крайней плотью, на корональной борозде или стержне пениса, в зоне мочеиспускательного канала. Практика анального секса повышает вероятность появления генитальных бородавок вокруг анального отверстия и в прямой кишке. При оральном сексе или во время прохождения ребенка по родовым путям инфицированной матери может поражаться носоглотка.
Разновидностью генитальных бородавок является гигантская кондилома Бушке-Левенштейна. Она выглядит как большой конгломерат из остроконечных кондилом, который быстро растет, покрывается ороговевшими клетками и мацерируется. В ее бороздках скапливается отделяемое с неприятным запахом. В некоторых случаях бурный рост кондиломы вызывает разрушение тканей половых органов и формирование изъязвлений и свищей. Эта разновидность кондилом склонна к частым рецидивам. При озлокачествлении, которое происходит через 2–12 лет, развивается плоскоклеточный рак кожи или наружных половых органов.
Відкрити
Згорнути
Особенности бородавок у детей
По данным статистики бородавки обнаруживаются примерно у 10 % детей. Истинные показатели выявить сложно, поскольку в некоторых случаях эти образования самопроизвольно регрессируют или устраняются путем самолечения. Пик заболеваемости приходится на возрастную группу 12–17 лет. У детей чаще выявляются обыкновеннее, плоские, околоногтевые или ладонно-подошвенные бородавки, реже — генитальные.
Остроконечные разновидности бородавок могут обнаруживаться у 30 % рожденных от инфицированных определенными типами ВПЧ матерей новорожденных. Также риск заражения генитальными формами бородавок возрастает при начале половой жизни в подростковом возрасте.
Відкрити
Згорнути
Осложнения бородавок
Все разновидности бородавок воспринимаются как косметический дефект и могут вызывать сильные психоэмоциональные переживания. Особенно тяжело воспринимаются новообразования на лице или других не скрытых под одеждой частях тела.
Механическое повреждение и инфицирование бородавок может приводить к болевым ощущениям, кровоточивости и нагноениям. При неправильном удалении бородавок могут формироваться заметные рубцы.
Самым опасным последствиями бородавок, которые вызываются ВПЧ, является риск их трансформации в злокачественную опухоль. Самыми онкогенными считаются 31, 33, 35, 45, 16, 18, 11 и 6 штаммы папилломавируса. Заражение ними происходит при вагинальном, оральном или анальном сексе. При неблагоприятном течении инфекция приводит к развитию рака шейки матки, влагалища, наружных половых органов у женщин и мужчин, прямой кишки и ротоглотки.
Відкрити
Згорнути
Диагностика бородавок
При появлении бородавок необходимо обратиться к дерматологу. Для постановки диагноза обычно достаточно проведения осмотра и дерматоскопии. В некоторых сложных случаях пациенту рекомендуется проведение анализа ПЦР для определения типа ВПЧ по ДНК, в том числе Digene-тест — соскоб со слизистой влагалища или уретры.
Для исключения злокачественности новообразования может назначаться биопсия с последующим гистологическим анализом и консультацией онколога. При остроконечных кондиломах назначается консультация гинеколога, уролога или проктолога. Объем обследования всегда зависит от клинического случая.
Для исключения ошибок проводится дифференциальная диагностика бородавок с папилломами, фибромами, кожным рогом, бородавчатым туберкулезом, себорейным кератозом, красным плоским лишаем, плоскоклеточным раком кожи.
Відкрити
Згорнути
Лечение бородавок
Анализ всех особенностей клинического случая помогает врачу понять, как избавиться от бородавок максимально эффективно. Всем пациентам до завершения лечения рекомендуется ношение удобной одежды (или обуви) и предупреждение травматизации пораженных участков кожи.
Лечение бородавок может проводиться при помощи консервативных, хирургических и комбинированных методов. Для местного устранения новообразований используются наружные раздражающие вещества, которые наносятся по определенным схемам и оказывают эффект прижигания. В качестве дополнения к ним применяются противовирусные мази. Также для повышения иммунитета и увеличения эффективности лечения бородавок пациенту могут назначаться поливитаминные комплексы, иммуномодуляторы и адаптогены.
Методики народной медицины при бородавках крайне редко бывают эффективными. Кроме этого, они часто небезопасны и приводят к еще большему распространению проявлений ВПЧ или появлению шрамов и рубцов.
При неэффективности или нецелесообразности местной терапии пациенту рекомендуется консультация хирурга для выбора методики операции, позволяющей устранить бородавки.
Відкрити
Згорнути
Способы удаления бородавок
Для удаления бородавок могут применяться различные малоинвазивные и классические хирургические методы:
- криодеструкция;
- электрокоагуляция;
- иссечение скальпелем;
- лазерное удаление;
- радиоволновая хирургия.
Відкрити
Згорнути
Выбор методики всегда индивидуален. Например, для лица чаще применяются те способы, которые минимально опасны в плане появления рубцов и пигментаций.
Хирургическое лечение дополняется местной терапией. Для предупреждения рецидивов пациенту могут назначаться иммуномодуляторы и противовирусные средства.
Профилактика бородавок
Для предотвращения появления бородавок необходимо:
- предупреждать травматизацию кожи;
- даже при мелких травмах пользоваться антисептиком и закрывать раневую поверхность повязкой или пластырем;
- соблюдать правила личной гигиены;
- при посещении бань, саун или бассейнов надевать индивидуальную резиновую обувь;
- для проведения маникюра и педикюра применять только стерильные или индивидуальные инструменты;
- укреплять иммунитет.
Вакцинация
Для профилактики опасных последствий папилломавирусной инфекции, проявлениями которой являются и бородавки, ВОЗ рекомендует проводить обязательную вакцинацию от ВПЧ всем девочкам от 9 до 14 лет. Целесообразность их применения для мальчиков и мужчин, людей 14–25, 25–45 лет и старше обсуждается с врачом.
Для предупреждения заражения онкогенными типами ВПЧ используются вакцины, выбор которых определяется клиническим случаем.
Советы и рекомендации
Остерегайтесь опасных мифов и заблуждений:
- Бородавки проходят сами и больше не появляются: даже если бородавка самоустранилась, то нет гарантии того, что она не появится вновь.
- Бородавку можно устранить народными средствами: устранить некрасивый нарост удается далеко не всегда и такие методы не избавляют от ВПЧ и шрамов.
- После удаления бородавок всегда остаются рубцы: применение современных методик помогает устранять бородавки без шрамов и пигментаций.
Відкрити
Згорнути
Вопрос-Ответ
Можно ли оторвать бородавку?
Бородавка имеет сложное строение. В ней выделяют не только наружную, возвышающуюся над кожей часть, но и корень, который часто уходит в глубокие слои кожи. Если оторвалась бородавка, то в коже остается ее корень, который впоследствии может дать начало новым бородавкам, возможно попадание инфекции, развитие воспаления и более серьезного инфекционного процесса. На консультации у дерматолога можно узнать каковы причины появления бородавок и как от них навсегда избавиться.
Чем лучше удалить бородавку у ребенка?
Бородавки у детей чаще всего имеют вид овального или круглого нароста на коже. Не стоит пытаться самому избавиться от этого образования, неквалифицированные действия могут привести к воспалению и неожиданным осложнениям. На консультации у детского дерматолога можно узнать, как удалить бородавку приемлемым и комфортным методом для ребенка. Наиболее распространенные способы удаления бородавок у детей: местное применение лекарственных средств, оказывающих разрушающее действие на ткани бородавки; малоинвазивные оперативное вмешательства (лазерное удаление, электрокоагуляция, криодеструкция), хирургические иссечения.
Чем можно вылечить бородавки в домашних условиях?
Лечения бородавок в домашних условиях чаще всего подразумевает местное воздействие на новообразование. Для этого применяют:
- примочки из сока свежеперетертого лука и чеснока;
- смеси из уксуса, муки и чеснока;
- небольшие кусочки лимона, предварительно вымоченного в уксусе;
- древесную золу, разведенную водой до состояния густой кашицы;
- йод;
- салициловую кислоту;
- концентрированную уксусную эссенцию;
- сок чистотела или молочая.
Большие бородавки перетягивают нитью и крепко перевязывают. Любой из перечисленных методов имеет свои противопоказания. Часто бородавки путают с другими заболеваниями кожи, поэтому самолечение опасно и может принести больше вреда, чем пользы. Дерматоскопия позволяет идентифицировать новообразование, а на консультации у дерматолога можно узнать о наиболее эффективным методах лечения бородавок.
Как определить мозоль или бородавка?
Стержневая мозоль и подошвенная бородавка имеют определенные сходства — это плотные образования на коже, причиняющие неудобства и обладающие схожим внешним видом. Однако новообразования имеют некоторые отличия: бородавки могут вызывать болезненные ощущения, пронизаны кровеносными сосудами, поэтому при незначительном повреждении начинают кровоточить; в мозолях кровеносных сосудов нет, если на них надавить, боль не возникает, а при распаривании в центре появляется черная точка. Различить, какое именно образование появилось на подошве, поможет дерматолог.
Можно ли удалять бородавки при грудном вскармливании?
Удаление бородавки при грудном вскармливании возможно. Современная медицина предлагает безболезненные и малоинвазивные способы удаления бородавок: лазерное лечение, криодеструкция, электрокоагуляция, радиоволновая терапия. На консультации хирург определит, какое именно новообразование появилось на коже и подберет наиболее оптимальный способ лечения в каждом конкретном случае.
Какие бородавки опасны?
Многие даже не подозревают, чем опасны бородавки и к каким осложнениям могут привести. Последствия бородавок, которые вызывает вирус папилломы человека, являются наиболее опасными. ВПЧ может вызвать развитие следующих видов бородавок: папилломы, остроконечные кондиломы, бородавки ротовой полости, нитевидные, плоские, мозаичные, подошвенные бородавки. Все они способны переродиться в рак. Вакцинация от ВПЧ позволяет защитить от вируса и развития бородавок.
Відкрити
Згорнути
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Відкрити
Згорнути
Автор статьи:
Врач-дерматолог, дерматовенеролог, трихолог первой категории, к.м.н.
Эксперт по направлению:
Врач-дерматовенеролог, детский дерматовенеролог, дерматолог, трихолог
Какой врач лечит бородавки?
Узнать, какой врач лечит бородавки в клинике МЕДИКОМ в подразделениях на Оболони и Печерске, помогут операторы колл-центра. Лечение бородавок в Киеве можно провести при помощи профессионалов. В нашей клинике созданы все условия для эффективной диагностики и лечения папилломавируса, прием детей ведет детский дерматолог. Обращайтесь к нам и мы поможем устранить бородавки.
Приймак Артем Валентинович
Врач-дерматолог, дерматовенеролог, трихолог первой категории, к.м.н.
Делятин Оксана Вячеславовна
Врач дерматовенеролог, дерматоонколог первой категории, к.м.н.
Емец Владислава Анатолиевна
Врач-дерматовенеролог, детский дерматовенеролог
Ефимова Виктория Олеговна
Врач-дерматовенеролог, детский дерматовенеролог, дерматолог, трихолог
Шматков Алексей Валерьевич
Врач-дерматолог, детский врач-дерматолог высшей категории
Сертификаты
Отзывы
01.08.2021 22:00
Кузьмич
Спосибо, било очень интересно узнать
09.03.2021 08:09
Лера Рыбалко
Благодарю, интересно было узнать, периодически появляются, спасаюсь чистотелом.
01.03.2021 10:02
Кира Андреевна
А я всегда думала, что это просто неправильный обмен веществ.
15.02.2021 12:05
Ірина Іванівна
Хороша стаття, автор молодець.
11.01.2021 19:44
Єлизавета Акчурина
Дякую за інформацію.
13.12.2020 18:07
Софія
У дитини обсипані бородавками руки, терапевт прописав кальцій, ну нічого не допомагає.
23.10.2020 13:55
Олександра
Видаляла лазером, 4 рази, рецидив ще більше, здала аналізи, загальний аналіз крові, зішкріб новоутворення.
10.09.2020 15:05
Карина
Спасибо, будем знать.
06.07.2020 17:46
Юлия Викторовна
У меня тоже в детстве в лет 10 были бородавки, потом у сына в том же возрасте в том же месте ничем не лечили сами прошли.
Показать еще 3
Всего 9 отзывов
оставить отзыв