В матке женщины зарождается новая жизнь, на протяжении всех 9 месяцев она служит местом вынашивания плода. Безусловно, существует ряд заболеваний и патологий, которые могут привести к бесплодию, невынашиванию плода, замерзшей и внематочной беременности.
Матка у женщин представляет собой мышечный орган, внешне напоминающий перевернутую грушу.
Что важно знать о матке
| Строение | шейка, тело, дно |
| Размер | длина тела — 75-100 мм, ширина — 40-50 мм, толщина — 20-30 мм |
| Вес | у нерожавших женщин колеблется от 40 до 60 г, а у рожавших достигает 80 г |
| Функции | развитие эмбриона и вынашивание плода, менструальная и эндокринная функции |
| Длина менструального цикла | в среднем, 21-35 дней |
| Сколько крови теряет за один менструальный цикл | от 5 до 80 мл |
Где находится матка у женщин
Матка расположена в малом тазу, позади лобка. Перед маткой находится мочевой пузырь, а за маткой – кишечник.
Стоит добавить, что матка – довольно подвижный орган. В зависимости от расположения соседних органов она может занимать различное положение.
Как выглядит и работает матка у женщин
В норме матка имеет грушевидную форму, в ней различают шейку, тело и дно. Внутренняя полость детородного органа имеет 3 слоя. Основным из них является эндометрий – внутренняя оболочка.
Во время родов происходит сокращение матки – так орган помогает вытолкнуть плод. Примерно то же самое наблюдается во время менструации: такие сокращения очищают полость органа от отделившегося во время менструации внутреннего слоя матки.
Во время овуляции происходит наоборот – матка в этом случае сопровождает сперматозоиды вверх ко дну матки. Яйцеклетка также двигается по трубам в полость матки.
Во второй половине менструального цикла матка «отдыхает». Если яйцеклетка не была оплодотворена, то во время менструации матка вновь очищается.
Почему может болеть матка у женщин
Дискомфорт и боль в области матки могут наблюдаться при различных гинекологических заболеваниях. Рассмотрим самые распространенные из них.
Миома матки
Это наиболее часто встречающаяся доброкачественная опухоль женской репродуктивной системы. Опухоль развивается из гладкомышечной ткани матки и образует так называемый «узел» или несколько узлов1. Точные причины развития миомы до сих пор неизвестны, но установлено, что факторами риска являются гормональные нарушения и повреждения самой ткани матки: при аборте, выскабливании полости матки, длительном ношении внутриматочного контрацептива, воспалительном процессе.
Часто заболевание протекает бессимптомно, и диагностировать миому можно только после обследования органов малого таза. Клинические проявления зависят от размеров, количества, а также локализации узлов. Пациентки могут жаловаться на обильные, длительные, болезненные менструации, со сгустками, выделения между менструациями, ощущение тяжести внизу живота.
Выбор лечения подбирает врач. Это может быть консервативная терапия с применением гормональных препаратов или оперативное вмешательство.
Эндометриоз
Это заболевание, характеризующееся разрастанием ткани эндометрия (внутренней слизистой оболочки тела матки) за пределы полости матки. Эндометриоз формируется на фоне иммунных, молекулярно-генетических и гормональных нарушений в женском организме2.
О развитии эндометриоза могут предупреждать следующие симптомы: сильная боль внизу живота во время менструаций, тазовая боль, дискомфорт и болезненные ощущения во время полового акта, нерегулярные месячные, обильные и длительные менструации.
Оптимальный подход к лечению больных эндометриозом состоит в сочетании хирургического метода и гормональной терапии.
Эндометрит
Заболевание представляет собой воспаление слизистой оболочки матки, или эндометрия. Эндометрит развивается на фоне общего снижения иммунитета и попадания в матку различных инфекционных возбудителей: грибков, вирусов, бактерий3.
При острой форме заболевания у пациенток наблюдаются яркие симптомы – резкое повышение температуры, тянущие боли внизу живота, слабость, озноб, потеря аппетита, гнойные вагинальные выделения. Хроническая форма эндометрита обычно протекает бессимптомно и часто возникает при отсутствии адекватного лечения острого воспаления.
Тактику лечения при эндометрите подбирает врач. Это может быть антибактериальная, гормональная, метаболическая терапия, физиотерапия или комплекс средств.
Цервицит
Цервицит — это воспаление шейки матки. Заболевание может быть связано с неинфекционными и инфекционными факторами, а также носить острый и хронический характер.
Острый цервицит обычно возникает на фоне инфекционной патологии (хламидиоз, гонорея). Реже причиной становятся неинфекционные факторы: травмирование шейки матки, аллергическая реакция на лекарства и гигиенические средства. При отсутствии лечения либо неправильно подобранной терапии острый цервицит переходит в хроническую стадию. У многих пациенток заболевание протекает бессимптомно и выявляется только после гинекологического осмотра. Самые характерные симптомы цервицита – серозно-гнойные выделения из влагалища, кровотечения между менструациями, боль в нижней части живота, дискомфорт при мочеиспускании и половом акте4.
Терапия цервицита зависит от вида возбудителя. В качестве консервативного лечения используют антибиотики, противогрибковые или противовирусные препараты. Для терапии хронического цервицита могут применяться физиотерапевтические методы, гормональные средства, иммуно- и фитотерапия.
Полип матки
Это доброкачественное образование грушевидной формы, которое образуется в результате разрастания ткани эндометрия. Основной причиной, вызывающей образование полипов, считаются гормональные нарушения (дефицит прогестерона и избыток эстрогенов).
О патологии сигнализируют следующие симптомы:
- обильные менструации;
- кровотечения между месячными;
- нарушение менструального цикла;
- схваткообразные боли в нижней части живота;
- дискомфорт во время или после полового акта;
- белые выделения из влагалища;
- проблемы с зачатием и невынашивание беременности.
Чаще всего полипы в матке выявляют при УЗИ органов малого таза. Полипы могут перерасти в злокачественное образование, поэтому основной метод лечения – хирургическое удаление.
Другие причины
Болевые ощущения в матке могут появится перед или во время менструаций, а также во время беременности. Последнее может грозить самопроизвольным выкидышем.
— Часто болевые ощущения внизу, середине или верхней части живота женщины воспринимают за боли в матке. Однако причин может быть гораздо больше: аппендицит, кишечные инфекции, отравления, повышенное газообразование в кишечнике, заболевания мочевыводящих путей (циститы, уретриты, мочекаменная болезнь), варикозное расширение вен малого таза, воспалительные заболевания придатков (сальпингиты, сальпингоофориты), перекрут и разрывы кист яичников, внематочная беременность. Точную причину болевых ощущений может определить только доктор, – отмечает врач акушер-гинеколог, хирург Анна Добычина.
Как лечат матку у женщин
Каждое заболевание требует отдельного подхода к лечению. Важно помнить, что самолечение при заболеваниях матки недопустимо – это может привести к серьезным, опасным для жизни осложнениям.
Медикаментозная терапия
В зависимости от болезни и возбудителя заболевания врач может рекомендовать антибактериальные, противовирусные, гормональные и метаболические препараты.
— Методика лечения зависит от патологии. Если болезненные менструации вызваны анатомическими нарушениями и пороками развития матки, гинеколог назначает гормональные препараты или хирургическое вмешательство. К гормональным препаратам относятся таблетки, пластыри, уколы, влагалищные кольца, гормональные спирали. При наличии воспалительных процессов проводится лечение инфекций, предающихся половым путем, или дисбактериоза. Также назначают антибактериальную комплексную терапию и физиотерапевтическое лечение, – говорит Анна Добычина.
Физиотерапия
Физиотерапевтические методики – магниты, лазеры, и ультразвуки – способствуют улучшению кровотока органов малого таза, помогают восстановить поврежденный эндометрий и повысить иммунную защиту. Физиотерапию в гинекологии рекомендуется применять при наличии хронических воспалений в женских половых органах, нарушении репродуктивных функций, сбое менструального цикла, после операций на органах малого таза.
Хирургическое лечение
Некоторые гинекологические заболевания требуют хирургического вмешательства. Операции могут потребоваться при лечении миомы матки, эндометриоза, удалении полипов.
— Оперативное вмешательство требуется при миоме матки (большой узел, нарушение питания, узел на ножке, множественная миома и миома, которая мешает забеременеть или вынашивать беременность). На этапе планирования беременности обязательно нужно удалять субмукозные узлы, деформирующие полость матки, – добавляет эксперт.
Как сохранить здоровье матки домашних условиях
Если вы хотите сохранить матку здоровой, важно регулярно посещать гинеколога, ежегодно проходить обследование (осмотр в гинекологическом кресле, УЗИ матки, мазок на цитологию шейки матки). В зависимости от результатов обследования доктор может назначить дополнительные осмотры, контрольные УЗИ и мазки.
— К гинекологу нужно обращаться при появлении любых жалоб (болях внизу живота, неприятных ощущениях, дискомфорте, проблемах с менструациями и выделениями, болевых ощущениях при половом акте). Для сохранения здоровья матки также важно прислушиваться к советам врача о контрацепции и профилактике абортов, – говорит наш эксперт Анна Добычина.
Популярные вопросы и ответы
На популярные вопросы, касающиеся женской матки и ее здоровья, отвечает врач акушер-гинеколог, хирург Анна Добычина.
Какой должна быть форма матки?
— В норме матка имеет грушевидную форму и состоит из тела, перешейка и шейки. Однако встречаются аномалии развития – например, седловидная матка, полное раздвоение матки, двурогая матка, комбинация одной полноценной матки и неполноценного рога.
Какие первые признаки проблем с маткой?
— Женщина не всегда понимает, что у нее существуют проблемы с маткой. Болезненные месячные, сложности с наступлением беременности, боли внизу живота и патологические выделения могут быть признаками заболеваний, не связанных с нарушениями в матке. Поэтому так важно регулярно наблюдаться у гинеколога – врач сам устанавливает наличие определенных проблем.
Как понять, что в матке воспалительный процесс?
— Тянущие или острые боли, неприятные ощущения внизу живота, температурные реакции и выделения говорят о том, что необходимо показаться гинекологу. При выраженных воспалительных изменениях в матке выделения имеют гнойный характер и запах. Тем не менее, обращаться к врачу нужно при обнаружении любых выделений.
Что будет, если удалить матку?
— Матка удаляется по показаниям в случаях, когда заболевания невозможно вылечить консервативными методами: при выраженном эндометриозе, пороках матки, множественной миоме больших размеров, которая вызывает кровотечение, выраженную анемию и болевые ощущения. Удаляют либо только тело, либо полностью матку вместе с шейкой. Изменения в шейке матки говорят о предонкологических или онкологических процессах.
Две основные функции матки – менструальная и детородная. Удалив матку, женщина не сможет сама выносить ребенка. У нее не будет менструаций. Однако, если пациентка находится в репродуктивном возрасте, можно сделать забор яйцеклеток и выносить ребенка с помощью суррогатной матери. У женщин в пременопаузальном периоде или с менопаузой удаление матки ни на что не влияет, поскольку менструальная и репродуктивная функции отсутствуют.
Многие опасаются, что удаление матки повышает риск опущения и выпадения. Если хирург-гинеколог правильно ушивает связочный аппарат, этого можно избежать. Само удаление матки не влияет на качество жизни женщины. Половая функция от этого не пострадает — она зависит только от наличия влагалища, которое после удаления матки остается полноценным.
Источники:
- Стрижаков А.Н. и др. Доброкачественные заболевания матки //М.: Гэотар-Медиа. – 2011. – Т. 288. https://medknigaservis.ru/wp-content/uploads/2018/12/Q0116263.pdf
- Ищенко А.И., Кудрина Е.А. Эндометриоз: диагностика и лечение //М.: Гэотар-Мед. – 2002. – Т. 104. https://biologo.ru/31915/index.html
- Серебренникова К.Г., Бабиченко И.И., Арутюнян Н.А. и др. Новое в диагностике и терапии хронического эндометрита при бесплодии. Гинекология. 2019; 21 (1): 14-18. https://cyberleninka.ru/article/n/novoe-v-diagnostike-i-terapii-hronicheskogo-endometrita-pri-besplodii
- Доброхотова Ю.Э., Боровкова Е.И., Залесская С.А. Цервицит у беременных: комплексный подход к диагностике и терапии //Consilium Medicum. – 2018. – Т. 20. – №. 6. – С. 31-36. https://cyberleninka.ru/article/n/tservitsit-u-beremennyh-kompleksnyy-podhod-k-diagnostike-i-terapii/
Анатомическое строение женских половых органов
КАЖДАЯ ЖЕНЩИНА ДОЛЖНА ИМЕТЬ ПРЕДСТАВЛЕНИЕ О СТРОЕНИИ СВОИХ ПОЛОВЫХ ОРГАНОВ!
Женская половая система является удивительным механизмом, который наделяет ее возможностью сотворить новую жизнь и испытать радость материнства. Знание принципов ее устройства дают понимание наставлений родителей и докторов.
К содержанию
Анатомия — наука о строении. Половые органы это лишь часть половой системы, их строение мы рассмотрим чуть ниже. Чтобы ясно понимать, почему в этих органах происходят те или иные процессы необходимо иметь представление об устройстве половой системы в целом. Многие из вас слышали выражение: «Все болезни от нервов…»
На сколько выражение является истиной, можно судить по тому, что некоторые неврологические и психические расстройства и заболевания сопровождаются нарушением менструального цикла. Работа всех органов регулируется нервной системой. Именно она осуществляет нашу связь с окружающей средой и позволяет организму адаптироваться (или не адаптироваться) к ее изменениям.
Но на одних нервах далеко не уедешь. На пляже вы с первого взгляда на человека можете сказать, является он мужчиной или женщиной. Почему так? Все из-за уникальных веществ нашего организма – половых гормонов.
Гормоны играют огромную роль, как в развитии, так и в работе половых органов. Половые железы — яичники, являются частью гормональной системы организма, а половые гормоны отвечают не только за развитие половых признаков. Они оказывают влияние на все виды обмена веществ в организме, на работу других органов и систем.
Половая система одновременно является частью эндокринной системы и связана с нервной системой. У такого оркестра должен быть дирижер-диспетчер. Это нейроэндокринная железа – гипофиз. Она расположена в головном мозге и осуществляет связь между нервной и эндокринной системами.
Нервные импульсы вызывают выработку гормонов в гипофизе, гипофизарные гормоны через кровь, попадают в половые железы (яичники) и там влияют на выработку гормонов яичника (прогестерона и эстрадиола). Изменяя обмен веществ в тканях, гормоны эндокринных желез влияют на работу органов и систем, в том числе и нервной. На рисунке схематически показано, как связаны половые органы, нервная и эндокринная системы человеческого организма.
Таким образом, женская репродуктивная (половая) система включает в себя непосредственно половые органы, молочные железы, отделы головного мозга и эндокринные железы, регулирующие работу половых органов.
Половые органы разделяют на наружные и внутренние.
К содержанию
Наружные половые органы
1 – лобок; 2 – крайняя плоть клитора; 3 – головка клитора; 4 — малые половые губы; 5 — наружное отверстие мочеиспускательного канала; 6 — девственная плева (является границей между внешними и внутренними половыми органами); 7 — бартолинова железа; 8 — задний проход; 9 — вход во влагалище; 10 — большие половые губы.
Лобок
Лобок представляет собой возвышение, расположенное впереди и немного выше лобкового сочленения, покрытое волосами, верхняя граница роста которых идет горизонтально (у мужчин, рост волос распространяется кверху по средней линии).
Клитор
Клитор, это небольшой (до 1-1,5 см.), но очень чувствительный и важный орган, состоящий в основном из пещеристого тела. Подобную структуру имеет мужской половой член. Пещеристое тело имеет в себе пустоты, наполненные циркулирующей кровью. При половом возбуждении эти пустоты усиленно наполняется кровью, происходит увеличение и уплотнение клитора — эрекция. Пещеристое тело не способно сокращаться, как сосуды, поэтому травматическое повреждение клитора опасно обильным кровотечением.
Малые половые губы
Малые половые губы (МПГ) представляют собой две кожных складки, между большими половыми губами и входом во влагалище. Спереди, соединяясь, они образуют крайнюю плоть клитора. В норме малые губы слегка выступают за границы больших, их окраска варьирует от бледно розовой до темно-коричневой в задних отделах. МПГ имеют большое количество сосудов и нервных окончаний и являются эргенной зоной, при сексуальном возбуждении увеличиваются в размере за счет притока крови.
МПГ вариабельны по форме и размеру, и нередко бывают асимметричными. Если фоорма и размеры малых половых губ вызывают физический или психический дискомфорт проводится хирургическая коррекция их размеров и формы пластика малых половых губ.
Половая щель
Половая щель, это пространство между большими и малыми половыми губами.
Большие половые губы
Большие половые губы (БПГ) представляют собой две выраженные продольные складки кожи, расположенные по сторонам от половой щели. Впереди БПГ сходятся в переднюю спайку, расположенную над клитором. Позади, сужаясь и сходясь одна к другой, БПГ переходят в заднюю спайку. Кожа внешней поверхности БПГ имеет волосяной покров, в ней расположенные потовые и сальные железы. В толще больших половых губ проходят сосуды, нервы и размещаются бартолиновые железы. С внутренней стороны они покрыты тонкой кожей розового цвета похожей на слизистую оболочку.
Под большими и малыми половыми губами находятся два отверстия. Одно из них, диаметром 3 — 4 мм, расположенное чуть ниже клитора, называется наружным отверстием мочеиспускательного канала (уретры), через которое из мочевого пузыря выводится моча. Непосредственно под ним находится второе отверстие диаметром 2 — 3 см — это вход во влагалище, который прикрывает (или когда-то прикрывала) девственная плева.
Наружное отверстие мочеиспускательного канала
Наружное отверстие мочеиспускательного канала имеет круглую, полу лунную или звездчатую форму, расположено оно на 2-3 см ниже клитора. Мочеиспускательный канал имеет длину 3-4 см, просвет его растягивается до 1 см и больше. На всем протяжении он соединён с передней стенкой влагалища. По обе стороны от наружного отверстия мочеиспускательного канала находятся выводные протоки парауретральных желез. В этих образованиях вырабатывается секрет, который увлажняет слизистую наружного отверстия мочеиспускательного канала.
Бартолиновые железы
Бартолиновые железы (железы преддверия влагалища) — парные, продолговато-округлой формы образования, величиной с боб. Расположены они на границе задней и средней трети больших половых губ и вырабатывают секрет беловатого цвета со специфическим запахом. Секрет увлажняет слизистую и обладает антибактериальными свойствами.
Преддверие влагалища
Преддверие влагалища — анатомическое образование. «Дном» преддверия влагалища является девственная плева или ее остатки. Впереди преддверие ограничено клитором, сзади — задней спайкой, по бокам — малыми половыми губами.
Девственная плева
Девственная плева (гимен) — представляет собой тончайшую перепонку кольцевидной или полу лунной формы, толщиной 0,5 — 2 мм. С началом половой жизни девственная плева разрывается. Девственная плева является границей между наружными и внутренними половыми органами.
Промежность
Промежность в анатомическом смысле область между лобком и верхушкой копчика, по бокам ограниченна седалищными буграми тазовых костей, по сути это выход из малого таза. В клиническом (акушерском) смысле промежностью считают область между задней спайкой больших половых губ и заднепроходным отверстием (рис.1). На коже промежности есть пигментная линия, идущая от задней спайки к заднему проходу — шов промежности. Расстояние от задней спайки до ануса называют высотой промежности, равняется 3-4 см.
Рис. 1. Анатомические ориентиры женской промежности: 1 – передняя спайка больших половых губ, 2 – задняя спайка больших половых губ, 3 – заднепроходное отверстие (анус), 4 – верхушка копчика, 5 — седалищный бугор (слева).
Толщину промежности составляют кожные покровы, мышцы, их сухожилия и фасции. Совокупность мягких тканей, занимающих пространство выхода из малого таза, образуют тазовое дно или диафрагму таза. Через тазовую диафрагму у женщины проходят мочеиспускательный канал, влагалище и прямая кишка.
Мышцы и связки тазового дна поддерживают тазовые органы (мочевой пузырь, влагалище и прямую кишку) в анатомическом положении и обеспечивают ряд очень важных физиологических функций: произвольное мочеиспускание и удержание мочи, дефекация, удержание кала и кишечных газов, закрытие входа во влагалище, являются частью родовых путей (рис.2).
Повреждение этих структур в родах приводит к недостаточности мышц промежности и нарушению работы тазовых органов — дисфункции тазового дна, сексуальной дисфункции. Об этом подробно написано в этой статье.
Рис. 2. Сагиттальный разрез тазового дна
К содержанию
Внутренние половые органы
Внутренние половые органы расположены в полости малого таза и фиксируются в нем посредством мышц, связок и фасций соединительной ткани.
1- влагалище. 2- шейка матки. 3- матка.
Придатки матки: 4- маточные трубы. 5- яичники.
Влагалище
Влагалище — легко растяжимый мышечный орган, представляющий собой трубку длиной 7 — 8 см. В верхней части стенки влагалища прикрепляются к шейке матки. Влагалище имеет переднюю и заднюю стенки, которые граничат с мочевым пузырём уретрой и прямой кишкой.
Матка
Матка — полый мышечный орган грушевидной формы, состоящий из двух частей: тела и шейки матки. Тело матки «подвешено» в центре малого таза. Спереди от неё располагается мочевой пузырь, сзади прямая кишка. На рисунке видно, что в сечении полость матки представляет собой треугольник, повернутый вершиной вниз. В верхних углах имеется два отверстия — левое и правое. Это устья маточных труб. Через устья полость матки соединяется с маточными трубами, а через них с брюшной полостью.
Стенки полости выстланы слоем слизистой ткани – эндометрием. На протяжении первой половины менструального цикла, под действием половых гормонов, эндометрий подготавливается к приему оплодотворённой яйцеклетки, но если оплодотворения не происходит слизистая матки отторгается. Этот процесс сопровождается кровотечением – менструацией. Матка по своей сути является плодовместилищем. Именно здесь из оплодотворённой яйцеклетки развивается плод.
Патологические образования полости матки (полипы, миомы, спайки и др.) нарушают физиологические процессы имплантации зародыша, приводят к бесплодию и невынашиванию беременности. Патологические образования полости матки удаляются на гистероскопии.
Шейка матки
Шейка матки (ш.м.) — имеет цилиндрическую форму (у не рожавших — коническую) и частично вдаётся во влагалище (влагалищная часть ш.м.). По центру в шейке имеется веретенообразной формы канал – канал шейки матки (цервикальный канал). Верхний конец этого канала открывается в полость матки — внутренний зев. Нижнее отверстие открывается во влагалище — наружный зев. Цервикальный канал соединяет влагалище и полость матки.
Слизистая цервикального канала имеет железы, выделяющие вязкую слизь, которая является слизистой «пробкой». Шеечная слизь является барьером на пути «биологического мусора» (тел погибших клеток, бактерий и т.п.) в полость матки. Влагалище вместе с каналом шейки матки во время родов образуют родовой путь, по которому происходит движение плода наружу.
Шейка матки фиксируется в полости таза за счет связочного аппарата: крестцово-маточных и кардинальных связкок. К ней крепятся лобково-шеечная и ректовагинальная фасции — опорные структуры для стенок и сводов влагалища, мочевого пузыря и прямой кишки. Повреждение связочного аппарата приводит к опущению органов малого таза — пролапсу тазовых органов.
Маточные трубы
Маточные трубы (м.т.) — парные, полые мышечные образования, длиной около 13 см. Конец труб, прилегающий к яичнику, расширяется в виде воронки с бахромчатыми краями. Внутренняя поверхность труб покрыта слизистой тканью имеющей реснички. Реснички находятся в постоянном движении и вместе с перистальтическими сокращениями самой трубы, помогают яйцеклетке продвигаться от яичника к матке. Таким образом основная функция м.т. – транспортная.
Яичники
Яичники (их два: левый и правый) — являются половыми железами. Располагаются яичники по бокам от матки и контактируют с фимбриями маточных труб. Основная функция этой железы – производство яйцеклеток и половых гормонов. С рождения они содержат в себе огромное количество фолликулов — микроскопических пузырьков с яйцеклетками.
В начале менструального цикла, в одном из яичников (редко в двух), одновременно 25-40 фолликулов начинают увеличиваться в размерах и наполняться жидкостью – «созревать». Созреет только один из них, редко два.
Под давлением увеличивающегося фолликула, истончённая стенка яичника рвется, фолликул лопается, и яйцеклетка выходит к маточной трубе. При благоприятном стечении обстоятельств здесь её ожидают сперматозоиды. Происходит слияние яйцеклетки со сперматозоидом – оплодотворение, а далее по трубе она транспортируется в полость матки. Подробнее об этом написано здесь.
В отличие от мужчин, у которых брюшная полость изолирована от внешней среды, у женщин в брюшную полость можно попасть через половые органы, сперматозоиды так и делают.
К сожалению, таким же образом туда проникают патогенные микробы, вызывая воспалительные процессы не только в половых органах, но и в самой брюшной полости. В результате могут развиться осложнения, от бесплодия до потери органа.
Наилучшей профилактикой подобных ситуаций является использование презерватива (барьерный метод контрацепции), постоянный половой партнёр и профилактическое обследование семейной пары на заболевания передаваемые половым путем (ЗППП).
Молочные железы
Молочные железы (м.ж.), парные кожные образования на передней поверхности грудной клетки. В центре железы размещён сосок вокруг которого есть кружочек пигментированной кожи – ореола. Железа состоит из долек железистой ткани с молочными ходами (каналами) и жировой ткани. Каналы, соединяясь друг с другом, образуют выводные протоки, открывающиеся на соске молочной железы. Рост молочных желез, их секреторная функция активизируются гормонами яичника и гипофиза.
Окончательное развитие м.ж. наступает только после вскармливания новорождённого. Кормление грудью — является мощнейшей профилактикой рака м.ж., а период грудного вскармливания должен продолжаться не менее 8 месяцев. В этом возрасте, ребёнку начинают давать первый прикорм.
К содержанию
Записаться на прием
Лекция для врачей «Ультразвуковая анатомия органов малого таза у женщин». Лекцию для врачей проводит профессор В. А. Изранов
На лекции рассмотрены следующие вопросы:
- Внутренние женские половые органы (вид сзади)
Внутренние женские половые органы: а — внешний вид сзади: 1 — маточно-прямокишечное углубление брюшины; 2 — мочеточник; 3 — широкая связка матки; 4 — тело матки; 5 — яичник; 6 — желтое тело в яичнике; 7 — связка, подвешивающая яичник; 8 — околояичник; 9 — собственная связка яичника; 10 — дно матки; 11 — перешеек маточной трубы; 12 — ампула маточной трубы; 13 — воронка; 14 — брыжейка яичника; б — срез во фронтальной плоскости: 1 — отверстие матки; 2 — полость влагалища; 3 — шейка матки; 4 — полость матки; 5 — наружная оболочка матки (периметрий); 6 — средняя оболочка (миометрий); 7 — внутренняя оболочка (эндометрий); 8 — полость маточной трубы; 9 — придаток яичника; 10 — везикулярный яичниковый фолликул; 11 — беловатое тело; 12 — желтое тело
- Строение яичников. Понятие об овариально-менструальном цикле
- Фолликулярный резерв яичников
- Фолликулярный аппарат яичников
- Примордиальные фолликулы
- Закладываются на 2-м месяце внутриутробной жизни
- Подвергаются спонтанной гибели в течение всей жизни
- Не содержат жидкостного компонента -> не визуализируются на УЗИ, не вырабатывают гормонов
- Первичные (антральные) фолликулы
- Развиваются из примордиальных под действием гонадотропных гормонов в период полового созревания
- Содержат жидкостной компонент -> визуализируются на УЗИ (диаметр до 5 мм), вырабатывают минимальный уровень эстрогенов
- Вторичные фолликулы
- Развиваются из первичных фолликулов под действием гонадотропных гормонов в период полового созревания и в репродуктивном периоде
- Диаметр 6-8 мм, в репродуктивном периоде нормальное количество -до 10 шт в продольном скане, располагаются по периферии
- Вырабатывают определенный уровень эстрогенов
- Доминантный фолликул
- Развивается из вторичных под действием гонадотропных гормонов в 1 фазу ОМЦ
- В норме — 1 доминантный в 1 из 2 яичников (сторона образования чередуется через месяц)
- Диаметр более 10 мм
- Активно вырабатывает эстрогены
- Преовуляторный фолликул
- Развивается из доминантного к середине менструального цикла
- В норме — 1 преовуляторный в 1 из 2 яичников
- Диаметр от 18 до 30 (!) мм
- Активно вырабатывает эстрогены и незначительный уровень прогестерона
- №4 — cumulus oophorus
- Желтое тело
- Овариально-менструальный цикл
- Фазы менструального цикла
- Фазы овариального цикла
- Гормональная регуляция овариально-менструального цикла
- Продольное сечение органов малого таза женщины в репродуктивном периоде (ТАИ)
- ТАИ — трансабдоминальное исследование
- Адекватное наполнение мочевого пузыря: выше уровня дна матки
- Длина матки — расстояние от дна до внутреннего зева (< 70 мм)
- Толщина матки — расстояние от передней поверхности тела матки до задней строго перпендикулярно длиннику (< 42 мм)
- Ширина матки — расстояние от правой боковой стенки до левой (< 60 мм)
- ТВИ — трансвагинальное исследование
- Обязательное предварительное опорожнение мочевого пузыря
- Выведение матки строго срединной плоскости сечения с максимальным передне-задним размером эндометрия
- Принципы интерпретации УЗ симптомов
- Размеры матки (репродуктивный период)
- Гипоплазия матки (генитальный инфантилизм)
- I ст. — размеры матки не превышают
32*56 мм - II ст. — размеры матки не превышают 26*40 мм
- III ст.- размеры матки не превышают 21*30 мм
- I ст. — размеры матки не превышают
- Гипоплазия матки. Форма матки и соотношения размеров между телом и шейкой соответствуют нормальной взрослой матке (2:1), однако она пропорционально уменьшена в размерах Размеры тела матки не превышают 21x 30 мм. Причиной гипоплазии могут быть нарушения регулирующей функции гипоталамуса или снижение гормональной функция яичников
- Инфантилизм матки. Форма матки цилиндрическая Соотношения размеров между телом и шейкой соответствуют препубертатному периоду развития органа (1:2). Угол между шейкой и телом не сформирован. Размеры тела матки не превышают 32 x 56 мм при I степени. 26 x 40 мм при II степени и 21 x 30 мм при III степени инфантилизма органа.
- Сканограмма инфантильной матки
- М-эхо (срединный комплекс, отражение от срединных структур) = Эндометрий
- Репродуктивный период < 15 мм
- Менопауза < 5 мм
- Яичники
- Типичное положение яичников
- 1. Вертикальное (фиксация за счет lig.infundibulo-pelvica s. lig. suspensorium ovarii в области входа в малый таз)
- 2. Прилежит к внутренней подвздошной вене
- Атипичное положение яичников:
- 1. Несостоятельность связочного аппарата яичника (lig.infundibulo-pelvica s. lig. suspensorium ovarii)
- 2. Один из симптомов периоофорита
- Нормативные эхографические параметры яичников
- Объем — до 8 см.куб. (норма), (линейные размеры имеют второстепенное значение)
- Отношение Длина яичника Ширина матки < 1 3
- Объем — до 8 см.куб. (норма), (линейные размеры имеют второстепенное значение)
- Фолликулы:
- по периферии органа
- не более 10 в срезе
- Диаметр преовуляторного фолликула — до 30 мм
- Размеры яичников у женщин репродуктивного возраста:
- Длина — 20-40 мм
- Передне-задний размер — 10-25 мм
- Ширина — 15-30 мм
- Объем яичников в различные сроки постменопаузы
- При менопаузе более 20 лет яичниковая ткань идентифицируется не чаще, чем в 3-5% случаев. Разница в объему правого и левого яичников не должна превышать 1 : 1,5
- Причины отсутствия изображения яичников
- Существуют клинические ситуации, когда получить изображение яичников не представляется возможным:
- постменопауза более 10 лет
- агенезия половых желез
- дисгенезия гонад — могут определяться недифференцированные фиброзные тяжи длиной 20-30 мм шириной 5 мм
- синдром тестикулярной феминизации -“пустой малый таз”
- недостаточный опыт врача ультразвуковой диагностики
- оперативное удаление
- Существуют клинические ситуации, когда получить изображение яичников не представляется возможным:
- Индекс резистентности в артериях яичников
- Изменение индекса сосудистого сопротивления в яичнике в зависимости от фазы менструального цикла и наличия или отсутствия овуляции
Дополнительный материал
Клиническая анатомия матки и придатков
Матка на фронтальном разрезе
Размеры матки нерожавшей женщины. Общая длина матки — 7-9 см Длина шейки матки — 2,5-3 см Ширина тела матки — 4-5 см Толщина тела матки — 2-3 см Толщина стенки матки —1-2 см Диаметр канала шейки 2 мм Масса матки — 50-70 г (рожавшей женщины — 100 г)
Матка — важнейший орган женской половой системы, обеспечивающий развитие и вынашивание плода. Топографо-анатомически матка является, если можно так выразиться, ключевым органом женского таза, так как она занимает срединное центральное положение среди органов и других анатомических структур малого таза.
Макроанатомическое строение матки достаточно простое.
На верхнем слайде представлен фронтальный разрез матки.
Прежде всего, в ней различают тело матки и шейку. В теле выделяют дно — самую верхнюю часть тела, расположенную выше углов матки, где в нее проходят маточные трубы.
Полость тела матки уплощена в переднезаднем направлении. Во фронтальной плоскости она имеет треугольную форму с вершиной, обращенной вниз к шейке матки.
Несколько суженное место перехода тела в шейку описывают как перешеек.
В шейке выделяют надвлагалищную и влагалищную части. В канале шейки различают внутренний зев (отверстие на уровне перешейка между телом и шейкой) и наружный зев (отверстие, открывающееся во влагалище).
Стенка матки состоит из трех слоев: эндометрия — слизистой оболочки матки, миометрия — основного мышечного слоя матки, и периметрия — серозной оболочки матки. Вот, собственно, все элементарные базовые сведения по анатомии матки, которые следует дополнить анатомометрическими сведениями, представленными на нижнем слайде.
Эти цифры тоже базовые, так как характеризуют матку нерожавшей женщины.
Каждый параметр представлен двумя цифрами от и до, то есть минимальными и максимальными значениями. Что имеется в виду?
Имеются в виду пределы индивидуальных различий соответствующего размера матки.
Так, общая длина матки индивидуально может изменяться в пределах от 7 до 9 см. При этом на длину шейки матки нерожавшей женщины приходится 2,5-3 см, то есть примерно одна треть.
Ширина тела матки в 4-5 см и толщина тела матки в 2-3 см указывают на двукратное превышение поперечного размера матки над переднезадним. Различия в толщине стенки матки от 1 до 2 см связаны с индивидуальными различиями в выраженности, то есть толщине миометрия.
Общая масса матки нерожавшей женщины находится в пределах 50-70 г, тогда как масса матки рожавшей женщины превышает этот параметр в два раза и более, равняясь в среднем 100 г.
Представленную выше анатомическую характеристику матки следует дополнить теми макроанатомическими изменениями, которые происходят с маткой на протяжении второй половины постнатального онтогенеза после завершения юношеского возраста. Такие изменения представлены на рисунках верхнего слайда.
Левый рисунок соответствует тому описанию матки нерожавшей женщины, которое уже было дано выше. Видно хорошее развитие миометрия и тела, и шейки матки, некоторое преобладание толщины миометрия стенок тела матки над миометрием его дна, вытянутая вертикально полость матки.
У рожавшей матки, как видно на среднем рисунке, существенно увеличивается объем тела матки. Возрастает его поперечный размер, расширена полость матки, утолщен миометрий дна матки. По толщине он становится одинаковым с миометрием боковых стенок тела матки. А вот шейка матки макроскопически не претерпевает каких-либо существенных изменений.
Явные макроскопические изменения матки происходят в пожилом возрасте, как обозначено на правом рисунке, в постменопаузе.
Резко уменьшается тело матки за счет уменьшения толщины его стенки и сужения полости матки. Толщина стенки тела матки уменьшается, прежде всего, за счет частичной возрастной атрофии миометрия.
Наименьшие макроанатомические изменения происходят с шейкой матки. Она сохраняет прежние параметры, за исключением некоторого сужения шеечного канала.
Есть еще одно внешнее различие между маткой нерожавшей и рожавшей женщины. Оно представлено на нижнем слайде и касается формы наружного отверстия шейки матки (наружного маточного зева).
У матки нерожавшей женщины наружный зев имеет круглую форму и минимальные размеры (левый рисунок).
У матки рожавшей женщины он приобретает вытянутую в поперечном направлении щелевидную форму (правый рисунок).
Матка по своему строению — прежде всего мышечный орган, основным слоем стенки которого является миометрий.
Мышечный слой миометрия неоднороден.
В теле матки выделяют внутренний, сосудистый, надсосудистый и подсерозный слои. Если названия трех слоев определяются их расположением в стенке матки, то название сосудистого слоя принято потому, что именно в этом слое располагается основная масса внутристенных кровеносных сосудов матки.
Толщина слоев различна и находится в определенных соотношениях друг с другом. Такие соотношения отражает диаграмма верхнего слайда.
На диаграмме видно, что из четырех слоев миометрия самым толстым в теле матки является сосудистый слой. При этом в стенках тела матки он наиболее толстый в сравнении с толщиной миометрия дна матки и перешейка.
Значительно тоньше сосудистого слоя внутренний, следующий сразу за слизистой оболочкой, и надсосудистый слои. И в этих слоях наблюдается некоторое преобладание толщины слоев стенок тела матки в сравнении с толщиной слоев дна и перешейка. Самый тонкий — наружный, подсерозный слой.
Важный раздел строения миометрия — архитектоника его мышечных волокон. На нижнем слайде представлены две схемы, демонстрирующие основные направления мышечных волокон в миометрии. Схемы взяты из разных руководств, но они сходным образом отражают закономерности архитектоники миометрия.
Мышечные волокна дна матки имеют вертикальное направление, спускаясь по передней и задней стенкам тела матки, они все больше приобретают косое, вертикально-поперечное направление. При этом чем ниже, ближе к шейке матки, тем их расположение становится преимущественно косопоперечным.
В шейке матки мышечные волокна располагаются поперечно, образуя кольцевые структуры.
Так строение миометрия выглядит на диаграмме, а его архитектоника в обобщенном, схематизированном виде.
Я имею возможность представить вам строение миометрия не только на схемах и рисунках, но и на фотографиях с препаратов миометрия.
Эти препараты получены в результате исследований по строению миометрия, проведенных на нашей кафедре. Фотографии с таких препаратов содержатся на верхнем и нижнем слайдах. Это гистотопограммы, окрашенные по способу Ван-Гизона, по которому соединительная ткань окрашивается в малиново-красный, а мышечная ткань — в желтовато-коричневатый цвет. Фотографии выполнены через стереоскопический микроскоп при 8-кратных и 16-кратных увеличениях.
На верхнем слайде представлен горизонтальный срез правой половины тела матки. Хорошо видны слои стенки тела матки: серозная оболочка (1), подсерозный слой миометрия (2), надсосудистый (3), сосудистый (4), внутренний (5) слои миометрия, слизистая оболочка (6).
Нижний слайд содержит четыре фотографии гистотопограмм матки.
На верхнем левом снимке представлена сагиттальная гистотопограмма дна матки. Мышечные волокна располагаются сагиттально, а переходя на переднюю и заднюю стенки тела матки, приобретают вертикальное направление.
На латеральном нижнем снимке также сагиттальная гистотопограмма, но тела матки, ее передней и задней стенок. Видно, что мышечные волокна имеют вертикально-косое направление, так как они прослеживаются не на всем протяжении гистотопограммы, а на небольших отрезках.
На правых фотографиях — поперечные гистотопограммы шейки матки. Правая верхняя фотография демонстрирует слои миометрия, имеющие, как и в теле матки, те же цифровые обозначения. Видно циркулярное расположение мышечных волокон.
На правой нижней фотографии, сделанной при большем увеличении, видно, что в шейке матки мышечные волокна располагаются более рыхло, так как в шейке более развиты соединительнотканные прослойки между пучками мышечных волокон и отдельными мышечными волокнами.
В акушерской клинике большое значение имеют аномалии и пороки развития матки. Их рассмотрение и правильная оценка возможны только на основе анализа развития матки в эмбриогенезе, прежде всего, учета главного принципа — развития единого непарного органа из парных эмбриональных зачатков. Для развития матки таким источником являются парные мюллеровы протоки, представленные на рисунке верхнего слайда.
Из большей части мюллеровых протоков развиваются маточные трубы.
Нижние части мюллеровых протоков сливаются вместе, и в результате дальнейших преобразований из них формируются матка и верхняя часть влагалища.
Если в эмбриональный период в процессе этих преобразований возникают какие-либо отклонения или нарушения, то результатом эмбрионального развития матки являются различные аномалии и пороки развития. Их можно расположить в виде своеобразного вариационного ряда в зависимости от глубины эмбриональных нарушений.
Такой ряд представлен на нижнем слайде. Он позволяет представить все аномалии и пороки развития матки в более последовательном, систематизированном виде.
Схематические рисунки верхнего ряда и левый нижнего демонстрируют диапазон пороков и аномалий в зависимости от глубины нарушения слияния протоков и ликвидации перегородки между ними. Крайним является вариант «а», когда вообще не происходит объединения мюллеровых протоков и образуются две матки и два влагалища. Рядом с ним вариант «б», где между двумя матками имеется соединительнотканная мембрана. Рядом с ним вариант «в», в котором две матки при одном влагалище сращены внутренними стенками. Кстати, двойная или двурогая матка для некоторых животных, особенно рождающих по несколько плодов, является их видовой нормой.
Следующая группа рисунков от варианта «г» до варианта «ж» демонстрирует степени нарушений в ликвидации внутренней продольной перегородки в полости матки. Может быть полное сохранение перегородки в варианте «е» или сохранение ее остатков в большей или меньшей степени.
Варианты «з» и «и» представляют случаи врожденного отсутствия матки как мышечного полого органа в результате глубокого нарушения, а по сути — прекращения эмбриогенеза матки.
Последняя группа вариантов «к», «л», «м» демонстрирует варианты развития матки из одного мюллерова протока с редукцией другого. В результате таких нарушений формируется так называемая однорогая матка.
Проведенное выше рассмотрение нарушений в развитии матки определяет терминологию пороков развития матки и их номенклатуру. Перечень основных пороков развития матки в акушерстве представлен в следующем виде.
Перечень пороков развития матки.
• Удвоение матки.
• Двурогая матка.
• Дугообразная матка.
• Полная внутриматочная перегородка.
• Частичная внутриматочная перегородка.
• Однорогая матка.
• Рудиментарная матка.
Мы специально не стали в тексте приводить латинские наименования пороков развития матки, чтобы не усложнять изложение материала.
Такой перечень с латинскими наименованиями пороков развития матки продублирован на верхнем слайде.
Чтобы завершить рассмотрение раздела темы о пороках развития матки, полезно рассмотреть если не фотографии с препаратов, то рисунки с препаратов, которые представлены на нижнем слайде.
Эти рисунки сделаны американским анатомом и художником, профессором Фрэнком Неттером. На них представлены некоторые пороки, в том числе и некоторые варианты, не отраженные в приведенной классификации.
На левой половине слайда пять рисунков.
На нижнем рисунке полное удвоение матки. На крайних верхних рисунках варианты удвоения матки с недоразвитием одной из двух, справа с двумя влагалищами, слева — с недоразвитием одного из влагалищ. На среднем рисунке вариант с одной маткой и влагалищем, разделенным продольной перегородкой.
На правой половине слайда пять рисунков фронтальных разрезов матки. Можно видеть вариант двурогой матки, варианты полного или частичного разделения перегородкой полости матки и вариант однорогой матки.
Один из ключевых вопросов при рассмотрении клинической анатомии матки — это ее расположение в полости малого таза и топографо-анатомические взаимоотношения с основными органами таза.
Частично топография матки уже рассматривалась на предыдущей лекции. Вы уже знакомы с сагиттальным разрезом малого таза, представленным на верхнем слайде.
Кстати, при изложении или изучении таких дисциплин, как клиническая анатомия, очень важно не только сообщать необходимые сведения устно или письменно, но и предъявлять иллюстрации. При этом среди них есть базовые, которые должны оставаться в нашей зрительной памяти и, следовательно, предъявляться не один раз.
Вот к числу таких иллюстраций относится рисунок верхнего слайда. Показывая его, мы уже писали, что тело матки и немного надвлагалищной части шейки располагаются в брюшинном этаже малого таза, а основная часть шейки — в подбрюшинном этаже, что матка занимает срединное положение в полости малого таза между мочевым пузырем и прямой кишкой. При этом ее шейка тесно соприкасается с мочевым пузырем спереди и со средним отделом прямой кишки сзади.
Рассматривался ход брюшины на матке, при котором брюшиной покрыта передняя поверхность тела матки до перешейка, а сзади брюшина покрывает не только заднюю поверхность тела матки, но и надвлагалищную часть шейки и задний свод влагалища. В результате впереди и позади матки образуются брюшинные углубления: мочепузырноматочное и прямокишечноматочное, более глубокое, имеющее большое клиническое значение, так как является самым низким местом брюшинной полости и доступно чрезвлагалищной пункции заднего свода.
В стороны от краев матки отходят парные широкие связки матки, являющиеся дупликатурой брюшины.
На нижнем слайде представлен еще один важный рисунок с видом на органы женского таза сверху, со стороны брюшной полости. Он подобен тому виду, который открывается при лапароскопии таза.
На рисунке хорошо видны три расположенных друг за другом органа: мочевой пузырь, матка и прямая кишка. По бокам матки видны маточные трубы и яичники.
Важно отметить, что маточные трубы, как и все широкие связки матки, не располагаются строго во фронтальной плоскости, а ближе к боковой стенке таза поворачивают кзади, где ампулярная часть маточной трубы окутывает яичник.
Обычно в учебниках и руководствах указывается, что матка хорошо фиксирована в полости малого таза.
К числу фиксирующих матку факторов относят, прежде всего, ее тесную связь с влагалищем и плотную фиксацию последнего при прохождении через мышечно-фасциальное дно малого таза, в основном мочеполовую диафрагму и частично тазовую диафрагму.
Кроме того, описывается ряд соединительнотканных связок, стабилизирующих положение тела и шейки матки, изображенные на рисунке верхнего слайда. К их числу относят: лобково-маточные (1 и 2) и крестцово-маточные связки (4), стабилизирующие положение шейки матки в переднезаднем направлении, кардинальные связки (3), расположенные в основании широких связок матки (6) и обеспечивающие срединное положение матки. Сами широкие связки матки никакого механического значения в стабилизации матки не имеют. Среди лобково-маточных связок выделяют лобково-пузырные и пузырно-маточные связки, а в крестцово-маточных связках выделяют маточно-прямокишечные связки.
Круглые связки матки (8), отходящие от ее углов вперед, как бы удерживают наклон и изгиб матки вперед.
Таким образом, фиксирующий аппарат матки можно представить в виде следующего перечня.
Фиксирующий и поддерживающий аппарат матки.
• Лобково-маточные связки.
— Лобково-пузырные связки.
— Пузырно-маточные связки.
• Крестцово-маточные связки.
— Маточно-прямокишечные связки.
• Широкие связки матки.
— Кардинальные связки.
• Круглые связки.
• Мышечно-фасциальное дно таза.
— Мочеполовая диафрагма.
— Частично тазовая диафрагма.
Парные широкие связки матки представляют собой дупликатуру брюшины, отходящую от краев тела матки к боковой стенке малого таза (нижний слайд). По верхнему краю широкой связки располагается маточная труба, к задней стенке прикрепляется яичник, соединенный собственной связкой яичника с углом тела матки. В сторону и вперед, приподнимая над собой передний листок широкой связки, проходит круглая связка матки.
С учетом такого строения в широкой связке матки выделяют следующие четыре части: брыжейку маточной трубы, mesosalpinx (верхняя часть связки), брыжейку яичника, mesovarium, часть заднего листка связки, к которому прикреплен яичник, брыжейку матки, mesometrium (основную часть широкой связки) и часть широкой связки, окружающую круглую связку, mesodesma.
Типичное, или нормальное, положение матки описывают двумя терминами: «антефлексия», anteflexio, и «антеверзия», anteversio.
Антефлексия — это изгиб вперед тела матки по отношению к шейке, антеверзия — наклон всей матки вперед.
Наряду с этим в клинике встречаются случаи измененного, иногда говорят, патологического, положения матки. К таким измененным положениям относятся: тяжелая антефлексия, ретрофлексия, ретроверзия и ретропозиция.
Под тяжелой антефлексией следует понимать резкий изгиб тела матки по отношению к шейке примерно под углом 90°. Ретрофлексия retroflexio, — это изгиб тела матки назад по отношению к шейке, ретроверзия, retroversio — наклон всей матки кзади, ретропозиция, retropositio — устойчивое смещение матки назад в полости малого таза.
Варианты измененного положения матки, названные анормальными, представлены на верхнем слайде. На верхнем рисунке слайда видны разные степени ретроверзии матки. Три нижних рисунка демонстрируют на фоне обозначенной пунктирной линией нормального положения матки: тяжелую антефлексию (левый рисунок), ретропозицию (средний рисунок) и ретрофлексию (правый рисунок).
Таким образом, все варианты нормального и измененного положения матки могут быть представлены в следующей классификации.
Положение матки и его изменения.
. Нормальное:
— антефлексия;
— антеверзия.
• Измененное:
— тяжелая антефлексия;
— ретрофлексия;
— ретроверзия;
— ретропозиция.
Измененные положения матки имеют большое значение в акушерской практике. При таких измененных положениях может нарушаться развитие плода в матке. В крайних формах может вообще быть невозможным развитие и вынашивание плода или нормальное течение родов.
Полностью признавая и не умаляя клинического значения измененных положений матки, следует учитывать в оценке таких изменений, по крайней мере, два момента: во-первых, индивидуальные различия в положении матки у разных женщин, во-вторых, возможные изменения в положении матки в зависимости от наполнения мочевого пузыря и прямой кишки.
Современные возможности прижизненной магнитно-резонансной томографии позволяют это учитывать.
Присмотритесь к магнитно-резонансным томограммам нижнего слайда. На них видны и индивидуальные различия в выраженности антефлексии, и изменения в положении матки при наполненном мочевом пузыре.
Очень важно исследование изменения положения матки в зависимости от наполнения и положения окружающих органов.
Еще гениальный Н.И. Пирогов в своем «Атласе распилов через замороженное человеческое тело» приводит рисунки, иллюстрирующие различия в положении матки при пустом и наполненном мочевом пузыре.
В настоящее время, с применением прижизненной магнитно-резонансной томографии, возможно систематическое топографо-анатомическое и анатомометрическое изучение изменчивости в положении матки.
Такие исследования по магнитно-резонансно-томографической анатомии мужского и женского таза, наряду с выполненными и выполняемыми исследованиями по прижизненной компьютерно-томографической и магнитно-резонансно-томографической анатомии головного мозга, средостения, органов брюшной полости, забрюшинного пространства, проводятся на нашей кафедре.
На верхнем слайде представлено одно наблюдение из подобного исследования.
На слайде две сагиттальные магнитно-резонансные томограммы малого таза одной и той же женщины: левая — при пустом мочевом пузыре, правая — при наполненном. На левом снимке при пустом мочевом пузыре матка находится в типичном положении антефлексии и антеверзии.
На правом снимке той же женщины, но при наполненном мочевом пузыре, передний изгиб тела матки по отношению к шейке и передний наклон матки практически исчезли, матка занимает вертикальное положение, смещена кзади, то есть занимает ретропозицию.
Величина таких изменений положения и смещения матки может быть измерена и оценена статистически. Результаты анатомометрических измерений одного наблюдения приведены в таблице нижнего слайда.
Из таблицы видно, что размеры матки при изменении наполнения мочевого пузыря не изменяются.
Расстояние матки от лобка увеличивается с 3,3 до 6,3 см, то есть почти в два раза, а расстояние до крестца уменьшается с 5,8 до 4,0 см.
Несколько увеличивается протяженность прилегания шейки матки к прямой кишке — с 4,3 до 5,0 см. Значительно возрастает выстояние дна матки над симфизом с 0,5 до 2,0 см.
При наполненном мочевом пузыре возможны и боковые отклонения матки от срединной плоскости.
Эти снимки и таблица — пример результата лишь одного наблюдения. Значительное количество имеющихся наблюдений позволит при завершении исследования провести вариационно-статистическую оценку всего диапазона индивидуальных топографо-анатомических изменений в положении матки и дать им клиническую оценку.
Приведенный пример — иллюстрация исследовательских возможностей современных методов прижизненной визуализации.
Представленное описание клинической анатомии матки позволяет выделить, по крайней мере, три важных клинико-анатомических признака в топографии матки: возможность индивидуальных и функциональных различий в положении матки, тесную непосредственную связь шейки матки впереди с мочевым пузырем, а сзади — с прямой кишкой и решающее значение мышечно-фасциального дна малого таза в фиксации матки.
Первый признак был только что продемонстрирован на магнитно-резонансных томограммах малого таза.
Клиническое значение анатомической взаимосвязи шейки матки с мочевым пузырем и прямой кишкой я хотел бы проиллюстрировать верхним слайдом.
На слайде помещен рисунок с патологоанатомического препарата, на котором раковая опухоль шейки матки прорастает вперед в стенку мочевого пузыря, а назад — в стенку прямой кишки.
Такое распространение злокачественной опухоли путем непосредственного прорастания характерно для органов, тесно соприкасающихся друг с другом, и должно учитываться в клинической практике.
Что касается клинического значения состояния мышечно-фасциального комплекса дна малого таза, то убедительным примером может служить такая патология, как выпадение матки.
На нижнем слайде представлены изображения разных степеней и стадий выпадения матки, связанных со слабостью или нарушениями анатомической структуры мышечно-фасциальной основы дна малого таза.
На рисунках представлены разные виды выпадений от небольшого пролапса во влагалище до полного выпадения матки за пределы наружных половых органов.
Если связывать эту патологию с конкретными анатомическими структурами, то из всех мышц дна малого таза необходимо выделить глубокую поперечную мышцу промежности, составляющую главную основу мочеполовой диафрагмы.
Детальнее мочеполовую и тазовую диафрагмы дна малого таза мы будем рассматривать на последней лекции, посвященной топографической анатомии дна малого таза и области промежности.
Клиническая анатомия маточных труб и яичников
Левая и правая маточные трубы, левый и правый яичники носят обобщенное название «придатки матки», хотя это самостоятельные органы, выполняющие свои специфические функции.
Главная функция яичников — выработка яйцеклеток, функция маточной трубы — проведение яйцеклеток в полость матки. Все это общеизвестные истины, но все-таки на всякий случай не будет лишним их напомнить.
Маточные трубы располагаются в широких связках матки по их верхнему краю.
В маточной трубе различают: маточную часть, pars uterina, перешеек, istmus и ампулу, ampula. Ампула заканчивается воронкой, infundibulum.
У маточной трубы имеется два отверстия: маточное и брюшное. Брюшное отверстие обрамляют бахромки, fimbriae. Одна из них, самая длинная, проходящая по краю яичника, называется яичниковой. Именно по этой бахромке большая часть яйцеклеток по выходе из яичника попадает в просвет маточной трубы.
Стенка маточной трубы состоит из слизистой оболочки, подслизистой основы, мышечной оболочки и серозной оболочки.
Соотношения этих слоев и их микротопография различны в разных отделах маточной трубы, что видно на нижнем слайде.
На слайде показаны поперечные срезы маточной части (левый срез), перешейка (средний срез) и ампулы (правый срез).
Маточная часть длиной примерно 1 см находится в стенке матки в области ее угла. Она окружена мышечными волокнами миометрия, а также гнездными скоплениями кровеносных сосудов в ее стенке.
Среди слоев ее стенки по толщине преобладает мышечная оболочка. Слизистая оболочка тонкая, малоскладчатая, подслизистая основа слабо выражена. Серозная оболочка отсутствует, так как эта часть трубы целиком располагается в стенке матки.
В стенке перешейка маточной трубы слизистая оболочка, подслизистая основа и мышечная оболочка подобны таким же слоям маточной части трубы.
В отличие от маточной части трубы перешеек имеет серозную оболочку. Это брюшина широкой связки матки, окружающая маточную трубу. Больше того, в пределах перешейка может быть хорошо выражен подсерозный слой, содержащий большое количество кровеносных сосудов, особенно вен (средний срез нижнего слайда).
Значительно отличается по своему строению ампула трубы. Во-первых, она крупнее по размерам других отделов маточной трубы, во-вторых, среди слоев ее стенки преобладает слизистая оболочка, тогда как мышечная оболочка значительно тоньше.
Как только что было отмечено, ампула маточной трубы характеризуется значительной выраженностью и сложным рельефом слизистой оболочки.
Она образует многочисленные и разнообразные по строению складки, первичные и вторичные.
При этом рельеф и выраженность складок слизистой оболочки индивидуально различны, что хорошо видно на трех снимках поперечных гистологических срезов ампулы, представленных на верхнем слайде.
Просвет ампулы может представлять собой сложную систему щелей и ходов, как это видно на левом снимке, иметь более свободную часть просвета, представленную на среднем снимке, или быть почти свободным при выраженной субатрофии слизистой и ее складок (правый снимок), что может наблюдаться в периоде менопаузы.
Небольшой просвет определенной сложности имеют и перешеек, и маточная часть.
Все это создает некоторые сложности при прохождении яйцеклетки по маточной трубе. А если к этому присоединяются какие-либо воспалительные процессы в слизистой оболочке маточной трубы, то эти сложности могут превратиться в непреодолимые препятствия движению яйцеклетки по трубе и, если это оплодотворенная яйцеклетка, привести к развитию трубной беременности.
Здесь следует иметь в виду, что оплодотворение яйцеклетки может происходить как в полости матки, так и в маточной трубе, что наблюдается чаще. Крайне редко оплодотворение яйцеклетки происходит до попадания ее в маточную трубу. Имплантация оплодотворенной яйцеклетки может произойти в слизистую оболочку любого отдела внутреннего полового тракта.
В результате кроме обычной маточной беременности могут возникнуть разные виды внематочной беременности.
Различные локализации внематочной беременности представлены на нижнем слайде.
На верхнем рисунке нижнего слайда показаны: крайне редкие яичниковая и внутрибрюшинная беременность, основной вид внематочной беременности — трубная беременность и, наконец, тоже очень редкая шеечная беременность, когда оплодотворенная яйцеклетка имплантируется в слизистую оболочку шейки матки.
Трубная беременность может развиться в любом отделе маточной трубы: маточной части, перешейке или ампуле. Но среди этих вариантов она развивается чаще в ампулярном отделе или в прилегающей части перешейка.
На среднем и нижнем рисунках нижнего слайда показан пример трубной беременности в зоне перехода ампулы трубы в перешеек.
Теперь мы можем перейти к рассмотрению яичника.
Яичник — женская половая железа размерами в среднем 1,5×1,5×1,0 см.
Яичник, как уже было показано на предшествующих слайдах, фиксирован к задней поверхности широкой связки матки посредством брыжейки яичника, мезовариум.
В полости малого таза он располагается на боковой стенке, в яичниковой ямке, выстланной париетальной брюшиной. Кстати, здесь под брюшиной спускается мочеточник, что может создать опасность при операциях на придатках матки.
Яичник занимает почти вертикальное положение. В нем различают: трубный конец (полюс) яичника, маточный конец (полюс), медиальную и латеральную боковые поверхности, брыжеечный и свободный края.
Уже отмечалось, что по свободному краю спускается яичниковая бахромка воронки ампулы маточной трубы.
Трубный конец яичника фиксирован подвешивающей связкой яичника, маточный конец связан с маткой собственной связкой яичника, проходящей к углу матки между листками широкой связки матки.
Такое типовое положение и анатомическое строение яичника уже показывалось на одном из предыдущих слайдов.
Но дело в том, что прижизненно положение яичника может индивидуально варьировать у разных женщин и даже у одной и той же в разных ситуациях. Поэтому мы хотели бы проиллюстрировать это положение шестью снимками ультразвуковых исследований яичников, представленными на верхнем слайде.
На снимках видно, что оба яичника могут располагаться симметрично или асимметрично по отношению к матке, на ее уровне или позади, на разном расстоянии от краев матки. Такие различия должны учитываться при анализе результатов ультразвуковых исследований.
Яичник покрыт зародышевым эпителием, под которым располагается белочная оболочка. В строме яичника выделяют корковое вещество, содержащее везикулярные яичниковые фолликулы, находящиеся на разных стадиях созревания, и мозговое вещество, в котором располагается основная масса внутриорганных кровеносных сосудов. В строме яичника рожавших женщин находятся желтые тела.
На нижнем слайде показаны гистотопограммы двух яичников, окрашенных двумя окрасками: гематоксилином-эозином и по Ван-Гизону пикрофуксином.
Гистотопограммы представляют собой плоскостные срезы через весь яичник от одного конца до другого. Фотографии выполнены через стереоскопический микроскоп под 8-кратным увеличением.
Такие условия позволяют представить макромикроскопическую картину строения яичника.
На гистотопограммах видны различия в выраженности коркового и мозгового вещества, в расположении желтых тел, небольших внутриорганных кист.
Внутренние женские половые органы локализуются в полости таза и включают влагалище, шейку и тело матки, маточные (фаллопиевы) трубы, или яйцеводы, яичники и окружающие их поддерживающие тазовые структуры.
- Влагалище
- Шейка матки
- Иннервация шейки матки
- Матка
- Яичник
- Эмбриональные остатки
Влагалище
Влагалище — трубчатая, мышечно-соединительнотканная структура между вульвой и маткой, которая размещается между мочеиспускательным и мочевым пузырем спереди и прямой кишкой сзади. Длина влагалища составляет 6-8 см вдоль передней стенки и 7-10 см вдоль задней. Влагалище имеет много функций: она является экскреторным каналом матки (выделение маточного секрета и менструальной крови); женским копулятивным органом и частью родового канала.
Верхняя часть влагалища происходит из мюллеровых протоков, нижняя из урогенитального синуса. Спереди влагалище отделяется от мочевого пузыря и мочеиспускательного канала с помощью соединительной ткани — пузырно-влагалищной (везиковагинальной), а сзади от прямой кишки — прямокишечно-влагалищной (ректовагинальной) перегородкой. Обычно верхняя четверть влагалища отделена от прямой кишки куполообразной карманом брюшины — прямокишечно-маточным (дугласовым) углублением. Обычно передняя и задняя стенки влагалища соприкасаются с оставлением лишь небольшого пространства между ее латеральными краями таким образом, что на поперечном разрезе влагалище имеет Н-образную форму. Во время родов влагалище значительно растягивается.
Верхний конец влагалища охватывает шейку матки и образует переднее, заднее и два боковых свода влагалища. Задний свод является большим, чем передний, боковые занимают промежуточное положение по размерам. Клиническое значение сводов влагалища заключается в возможности пальпации органов таза через их тонкие стенки. Задний свод имеет важное хирургическое значение как возможный доступ к органам брюшной полости.
Стенки влагалища имеют толщину около 3 мм и состоят из трех слоев: слизистой оболочки, соединительной ткани (перивагинальная внутритазовая фасция) и мышечных волокон (внутренний циркулярный и внешний продольный слои). Слизистая оболочка влагалища взрослой женщины имеет бледно-розовый цвет, выстлана неороговевающим многослойным плоским эпителием, не имеет желез и на передней и задней стенках образует продольные складки. Во время беременности слизистая оболочка влагалища приобретает цианотичного цвета. У женщин, не рожавших, слизистая оболочка влагалища имеет многочисленные поперечные морщины, которые образуют столбы. Эти морщины не проявляются до менархе, уменьшаются после родов и постепенно исчезают после менопаузы.
Влагалищные выделения состоят из щелочного секрета шейки матки, десквамированных клеток эпителия и бактерий. Эпителий влагалища богат гликогеном, который с помощью лактобацилл (доминирующие бактерии влагалища, особенно при беременности) превращается в молочную кислоту. В норме рН влагалища составляет около 4,5, что является одним из защитных механизмов по развитию инфекции.
Влагалище имеет богатое кровоснабжение: верхняя треть его поставляется шеечно-влагалищными ветвями маточной артерии; средняя треть — нижними пузырной артерии; нижняя — средними прямокишечными и внутренней срамной артериями. Влагалищная артерия может начинаться непосредственно от внутренней подвздошной артерии.
Венозные сплетения, окружающие влагалище, также выражены, венозные сосуды повторяют путь артерий и впадают во внутреннюю подвздошную вену.
В большинстве случаев лимфа от нижней трети влагалища, как и от вульвы, оттекает в паховые лимфоузлы, средней трети — во внутренние подвздошные лимфоузлы, от верхней — в подвздошные лимфоузлы.
Клинические корреляции
Название диагностических и хирургических процедур в области влагалища происходит от греческого названия органа: кольпоскопия, кольпотомия, кольпорафия т.д. Клиницисты должны учитывать Н-образную форму влагалища при выполнении исследования с помощью зеркал и обследовании стенок влагалища. Задний свод влагалища имеет большое хирургическое значение, так как предоставляет прямой доступ к дугласовому пространства.
Дистальный ход мочеточника имеет важное значение в вагинальной хирургии. Повреждения мочеточника могут возникать при наложении влагалищных швов для достижения гемостаза при травмах влагалища. Анатомическая близость и тесное взаимоотношение сосудистой и лимфатической сетки влагалища и мочевого пузыря могут проявляться в наличии смежных симптомов при воспалении этих органов. Так, вагинит нередко сопровождается частым мочеиспусканием и дизурией.
Кисты гартнерового пролива, или мезонефральной кисты, — кистозное расширение остатков эмбриональных мезонефральных протоков. Их обычно обнаруживают на боковой стенке влагалища. В нижней трети влагалища эти кисты могут локализоваться на передней ее стенке и представлять трудности в дифференциальной диагностике с большим дивертикулом мочеиспускательного канала.
Увлажнение влагалища во время полового акта возникает вследствие транссудации из расширенного сосудистого сплетения, которое окружает влагалище. Многочисленные лекарственные препараты быстро попадают в системный кровоток при интравагинальном назначении.
Анатомические соотношения между продольной осью влагалища и другими тазовыми органами могут быть нарушены при изменениях анатомии тазового дна (релаксации таза) вследствие травмы при родах. Атрофия или слабость внутритазовой фасции и мышц, окружающих влагалище, может приводить к образованию тазовых пролапсов: цистоцеле, ректоцеле и / или энтероцеле. Одной из популярных операций при пролапсе влагалищной стенки является фиксация верхушки влагалища к крестцово-остевым связям. Редким осложнением этой операции может быть массивное кровотечение из ветвей нижней ягодичной или срамной артерии.
Шейка матки
Шейка матки — нижняя цилиндрическая или коническая часть матки, которая расположена ниже перешейка. Спереди, в верхней части шейки, внутренний зев размещается примерно на уровне перехода брюшины на мочевой пузырь. Влагалище присоединяется в косом направлении примерно посередине шейки матки и образует 4 свода: больше переднее, меньше заднее и два боковых.
На уровне сводов влагалища шейка разделяется на две части: нижнюю — влагалищную и верхнюю — надвлагалищную. Надвлагалищная часть шейки на задней поверхности покрыта брюшиной и по бокам окружена рыхлой жировой соединительной тканью — параметрией. По бокам шейку удерживают кардинальные (главные, поперечные шейные, Макенродта) связи, которые являются продолжением внутренней фасции таза (фасции Купера). Спереди шейку матки отделяет от мочевого пузыря слой рыхлой соединительной ткани.
Канал шейки матки (цервикальный канал, эндоцервикса) имеет веретенообразную форму и является наиболее широким в средней части. Его длина варьирует от 2,5 до 3 см, ширина может достигать 7-8 мм. Ширина цервикального канала зависит от количества родов, гормональных влияний. Цервикальный канал открывается в полость матки внутренним зевом, во влагалище — наружным зевом. Наружный зев локализуется в нижнем конце влагалищной части шейки матки и варьирует по форме.
До родов наружный зев имеет маленький, правильный, округлое отверстие, после родов он становится уплощенным, поперечным и разделяет шейку матки на переднюю и заднюю губы. При значительных разрывах шейки матки во время родов наружный зев приобретает неправильную, узловатую или звездчатую форму. Форма наружного зева шейки матки может иметь юридическое значение (наличие родов через естественные родовые пути).
Шейка матки состоит преимущественно из соединительной ткани, содержащей коллагеновые, эластичные волокна, кровеносные сосуды и небольшое количество гладких мышечных волокон. Переходная зона между коллагеновой тканью шейки матки и мышечной тканью тела матки составляет около 10 мм.
Слизистая оболочка цервикального канала состоит из одного слоя высоких ресничных цилиндрических клеток, которые размещаются на тонкой базальной мембране. Ядра находятся в базальной позиции, цитоплазма содержит муцин. При закупорке выводных протоков шеечных желез образуются ретенционные кисты, или фолликулы. У нерожавших женщин слизистая оболочка цервикального канала собрана в продольные пальмоподобные складки, которые разветвляются в косом направлении снизу вверх. Эти складки становятся невыразительными или исчезают после родов через естественные родовые пути.
В норме плоский эпителий влагалищной части шейки матки и цилиндрический эпителий цервикального канала образуют четкую демаркационную линию близко к наружного зева — плоскоклеточно-цилиндрическое соединение. В ответ на воспалительный процесс или травму плоский эпителий может распространяться вверх на цервикальный канал (от 1/3 в 1/2 канала), что особенно заметно у женщин с деформацией шейки матки вследствие родов. В некоторых случаях цилиндрический эпителий выступает за наружный зев (врожденный эктропион).
Кровоснабжение шейки и тела матки имеет тесные взаимосвязи. Артериальная кровь попадает в шейку матки через нисходящую ветвь маточной артерии. Эта шеечная артерия проходит с латеральной стороны шейки матки и образует коронарные артерии, которые кругом окружают шейку. Нечетные артерии влагалища (влагалищные ветви маточной артерии) проходят продольно посередине передней и задней частей шейки и влагалища.
Существуют многочисленные анастомозы между этими сосудами и влагалищными и средними геморроидальными артериями. Вены шейки матки сопровождают одноименные артерии. Лимфатический дренаж шейки матки сложный и содержит различные группы лимфоузлов. Основными регионарными лимфоузлами шейки матки является запирательный; общие, внутренние и наружные подвздошные; висцеральные узлы параметрия. Кроме того, лимфоотток шейки матки может осуществляться в верхних и нижних ягодичных, крестцовых, поясничных, аортальных лимфоузлах, а также в висцеральных узлах над задней поверхностью мочевого пузыря.
Иннервация шейки матки
Строма эндоцервикса содержит многочисленные нервные окончания. Чувствительные нервные волокна сопровождают парасимпатические волокна ко второму, третьему и четвертому крестцовым сегментам.
Клинические корреляции
Больше артериальное кровоснабжение шейки матки наблюдается в латеральных стенках шейки, в позиции на 3 и 9 часов. Глубокий восьмеркообразный шов через слизистую оболочку влагалища и шеечную строму проведен на 3 и 9 часов может помочь остановить тяжелое кровотечение, например при конусообразной биопсии шейки матки. Если этот шов наложен слишком высоко в сводах влагалища, существует опасность повреждения или захвата дистального отдела мочеточника.
Зона трансформации шейки матки (переходная зона между плоским и цилиндрическим эпителием) является важным анатомическим ориентиром для клиницистов. Локализация зоны трансформации по отношению к продольной оси шейки матки зависит от возраста и гормонального статуса женщины. В зоне трансформации обычно начинается дисплазия эпителия шейки матки.
Шейка матки имеет много нервных окончаний. С этим фактом связывают возможность массовагального рефлекса при трансцервикальных процедурах. Так, при введении внутриматочной спирали у некоторых женщин может развиваться брадикардия. Сенсорная иннервация экзоцервикса менее выраженной, чем эндоцервикса или внешней кожи. Итак, лечебные процедуры на экзоцервикс (каутеризация, криовоздействие, лазерное воздействие) могут быть выполнены без значительного дискомфорта для пациентки и обычно не нуждаются в обезболивании.
Матка
Матка — непарный полостной мышечный орган, имеющий форму уплощенной груши и локализующийся между мочевым пузырем спереди и прямой кишкой сзади и широкими связями по бокам. Почти вся задняя стенка матки покрыта брюшиной, нижняя часть которой образует прямокишечно-маточное углубление (пространство Дугласа). Только верхняя часть передней стенки матки покрыта брюшиной; нижняя прилегает к задней стенке мочевого пузыря и отделяется от нее четко обособленным слоем рыхлой соединительной ткани. Брюшина, покрывающая заднюю поверхность мочевого пузыря, на уровне перешейка переходит на матку (пузырно-маточное складка), образуя пузырно-маточное углубление.
Матка имеет две основные неравные части: верхнюю — тело и нижнюю, цилиндрическую, веретенообразную — шейку, которая выпячивается во влагалище. В шейке матки выделяют влагалищную и надвлагалищную части. В нижней части тела матки, между внутренним зевом и полостью матки, находится суженный участок — перешеек.
Перешеек имеет особое акушерское значение: он формирует нижний маточный сегмент во время беременности. Передняя поверхность матки почти плоская, задняя — конвексная. Маточные (фаллопиевы) трубы, или яйцеводы, отходят от рогов матки у соединения передней и боковой поверхности матки. Конвексный верхний сегмент между местами отхождения маточных труб называется дном матки. Боковая поверхность матки, ниже места отхождения маточных труб, непосредственно не покрыта брюшиной и является местом отхождения широкой связки матки.
Матка существенно варьирует по размеру и форме в зависимости от возраста и деторождения (количества родов) женщины. До пубертатного периода длина матки составляет 2,5-3,5 см. Матка взрослой женщины, которая не рожала, имеет длину до 8 см, ширину до 5 см, толщину до 2, 5 см и массу 40-50 г. Матка женщины, которая имела 2 и более родов, увеличивается в 1,2 раза, и масса ее увеличивается на 20-30 г, максимально до 110 г. в течение беременности. Матка значительно увеличивается за счет гипертрофии мышечных волокон: ее масса увеличивается в 10-20 раз и достигает 1100 г при доношенной беременности, а объем — 5 л. Дно матки приобретает куполообразную форму, и круглая связка размещается на границе средней и верхней трети органа. После менопаузы матка уменьшается по размерам и массе вследствие атрофии миометрия и эндометрия.
Соотношение между длиной тела и шейки матки также очень вариабельны. У девочек до менархе длина тела матки составляет половину длины шейки. У взрослых женщин, которые не рожали, тело матки и шейка почти одинаковые по длине. У женщин, которые рожали дважды и более, шейка составляет лишь 1/3 длины тела матки.
Аномалии слияния мюллеровых протоков в эмбриональном периоде (мюллеровы аномалии) могут приводить к образованию различных аномалий развития матки.
Просвет маточной трубы выстлан слизистой оболочкой. Слизистая оболочка трубы и подчиненная ей строма образуют многочисленные продольные складки, которые являются наиболее выраженными в ампулярном сегменте. Слизистая оболочка маточной трубы представлена тремя разными типами клеток. Цилиндрические эпителиальные реснитчатые клетки составляют около 25%, они наиболее выражены вокруг яичникового конца трубы. Секреторные цилиндрические клетки составляют 60% и концентрируются преимущественно в истмичном отделе. Узкие штифтоподобные клетки находятся между секреторными и вийчастыми клетками и, возможно, является морфологическим вариантом секреторных клеток. Строма является рассеянной, но между эпителиальным и мышечным слоями проходит толстая собственная пластинка, в которой содержатся сосудистые каналы. Наличие дивертикулов маточных труб может быть причиной развития трубной беременности.
Гладкие мышцы маточных труб представлены внутренним циркулярным и внешним продольным слоями. В дистальной части маточной трубы мышечные волокна менее выражены, особенно вблизи фимбриального конца трубы. Трубная мускулатура подлежит ритмичным сокращениям зависимости от гормональных изменений в течение яичникового цикла. Наибольшей частоты и интенсивности сокращения маточная труба достигает при транспорте яйцеклетки. Во время беременности эти сокращения слабые и медленные.
Между перитонеальной поверхностью маточных труб и их мышечным слоем размещается адвентициальная оболочка, содержащая сосуды и нервы.
Артериальное кровоснабжение маточных труб осуществляется за счет конечных ветвей маточных и яичниковых артерий, анастомозирующих в мезосальпинксы. Кровь от маточной артерии поставляет медиальные 2/3 каждой трубы. Вены сопровождают одноименные артерии. Лимфатический дренаж осуществляется в наружные подвздошные и аортальные лимфоузлы, окружающие аорту и нижнюю полую вену на уровне почечных сосудов.
Иннервация маточных труб осуществляется симпатическими и парасимпатическими нервами от маточного и яичникового сплетений. Чувствительные нервные волокна проходят в составе Т11, Т12 спинномозговых сегментов.
Клинические корреляции
Эктопическая беременность чаще возникает в маточных трубах. Острая абдоминальня и тазовая боль при внематочной беременности связана с внутрибрюшным кровотечением. Большинство случаев катастрофических кровотечений при трубной беременности связаны с имплантацией плодного яйца в интрамуральном сегменте маточной трубы.
При введении лапароскопа следует помнить об отклонении вертикальной оси пупка в каудальном направлении у женщин с ожирением и развитой подкожной клетчаткой. Операцию стерилизации женщин чаще всего выполняют в истмическом отделе маточных труб (клиппирования, пересечения и т.д.). Правая маточная труба и аппендикс находятся в непосредственной анатомической близости, что может затруднять дифференциальную диагностику сальпингита и острого аппендицита. Дополнительные отверстия маточных труб могут встречаться в ампулярном отделе и всегда имеют сообщение с просветом трубы.
Широкий мезосальпинкс ампулярного отдела трубы способствует искажению и ишемическому некрозу маточной трубы. Паратубарные и параовариальные кисты обычно имеют диаметр 5-10 см; их нередко принимают за кисты яичника при дооперационном обследовании.
Хотя в маточно-трубном соединении отсутствует анатомический сфинктер, временный спазм отверстий маточных труб может быть обнаружен при гистеросальпингографии. Временный спазм можно устранить с помощью введения седативных препаратов, глюкагона, или парацервикальной блокадой.
Яичник
Яичник — женская половая железа, продуцирующая женские половые клетки и женские половые гормоны. Это парный овальный орган несколько сероватого цвета, который по форме и размеру напоминает большой миндаль. Поверхность яичника взрослой женщины имеет признаки предыдущих овуляций. Яичники содержат 1-2 млн ооцитов при рождении девочки. В течение репродуктивного периода жизни женщины около 8000 фолликулов начинают развитие.
Рост многих фолликулов прерывается на разных стадиях развития, но 300-500 фолликулов могут созревать. Размер и положение яичников зависят от возраста женщины и наличия родов. В течение репродуктивного периода размеры яичников обычно не превышают 1,5 см Х2,5 см х 4 см, а масса колеблется от 3 до 6 г. С увеличением возраста женщины яичники становятся меньше и тверже.
У женщины, которая не рожала, в положении стоя длинная ось яичника является вертикальной. У не рожавших женщин яичники размещаются в верхней части брюшной полости в углублении брюшины — яичниковой ямке. К яичниковой ямке непосредственно примыкают наружные подвздошные сосуды, мочеточник, запирательные сосуды и нервы.
В яичнике различают две поверхности — медиальную, возвращенную в сторону брюшной полости, и боковую, возвращенную к стенке таза; два конца — маточный и трубный; два края — выпуклый свободный и брыжеечный. В брыжеечном крае находятся ворота яичника, через которые в яичник проходят сосуды и нервы.
Существуют три важные связи, которые определяют анатомическую мобильность яичников. Задняя часть широкой связки матки образует брыжейку яичника — мезоварий, который прикрепляется к переднему краю яичника. Мезоварий содержит сосудистые анастомозы яичниковой и маточной артерий, венозные сплетения и латеральный конец собственной связки яичника. Собственная связка яичника представляет собой узкий, короткий, фиброзный валик простирается от нижнего полюса яичника к матке.
Лейкотазовая связка образует верхнебокову часть широкой связки матки. Лейкотазовая связка содержит яичниковые артерию, вену и нервы и проходит от верхнего полюса яичника к боковой стенке таза.
Гистологически яичник делится на внешнее корковое вещество (кору) и внутреннее мозговое вещество (мозг). Снаружи яичник выстлан одним слоем поверхностного целомического кубоидального (цилиндрического) эпителия (старое название «зародышевый», или «герминальный» эпителий). Эпителий отделяется от подчиненной стромы с помощью базальной мембраны и белковой оболочки. Строма коры яичника состоит из плотно размещенных клеток, которые окружают фолликулы и образуют их тека-оболочку. Тека-клетки синтезируют яичниковые андрогены (дегидроэпиандростерон, андростендион, тестостерон).
Мозговое вещество содержит яичниковые сосуды и строму. В строме выявляются многогранные гилюсные клетки, которые являются аналогичными интерстициальным клеткам (клеткам Лейдига) в яичках.
Эмбриональные остатки
Придаток яичника находится в соединительной ткани широкой связки матки вблизи мезосальпинкса и содержит многочисленные узкие вертикальные трубочки, выстланные реснитчатым эпителием. Эти трубочки в верхнем их конце собираются в продольный канал, который проходит под маточной трубой и дальше по боковому краю матки и заканчивается у внутреннего зева. Иногда этот канал, который является остатком вольфова (мезонефрального) протока у женщин и называется Гартнеровой протокой, может продолжаться латерально по боковой стенке влагалища и заканчиваться на уровне девичьей перепонки.
Прияичник является также остатком Вольфовой протоки и эмбриологически является аналогом головки надъяичка у мужчин. Краниальная часть придатка яичника получила название надъяичника или органа Розенмюллера. Обычно у взрослых женщин прияичник исчезает, но может быть источником образования кист.
Кровоснабжение яичников осуществляется яичниковыми артериями, которые берут свое начало непосредственно от аорты ниже уровня отхождения почечных артерий. Яичниковая артерия проходит ретроперитонеально, затем пересекает переднюю поверхность большой поясничной мышцы и внутренние подвздошные сосуды, входит в лейкотазовую связку и ворота яичника и достигает мезовариума в широкой связке матки.
Левая яичниковая вена впадает в левую почечную вену, а правая — в нижнюю полую вену. Лимфа от яичников оттекает к парааортальным лимфатическим узлам на уровне почечных сосудов, но метастазы рака яичников могут проявляться и в подвздошных лимфоузлах. Симпатические и парасимпатические нервные волокна проходят рядом с яичниковыми сосудами и сочетаются с яичниковым, гипогастральным и аортальным сплетениями.
Клинические корреляции
Размеры «нормального» яичника в течение репродуктивного и постменопаузального периода имеют большое значение в клинической практике. До менопаузы длина «нормального» яичника не должна превышать 5 см, а при наличии физиологических кист — 6-7 см. В постменопаузе «нормальные» яичники не должны пальпироваться при гинекологическом исследовании.
Яичники и окружающая их брюшина не лишены болевых и тактильных рецепторов, поэтому при бимануальном гинекологическом обследовании и пальпации яичников пациентка может испытывать дискомфорт.
Для уменьшения симптомов хронической тазовой боли была предложена операция денервации яичников путем пересечения или перевязки лейкотазовой связи. Но в дальнейшем от этой операции отказались в связи со случаями кистозной дегенерации яичников вследствие нарушения их кровоснабжения, связанного с неврэктомией.
Тесные анатомические соотношения яичника, яичниковой ямки и мочеточника имеют особое значение при хирургическом лечении тяжелого эндометриоза или воспалительных заболеваний органов таза. Важно проследить ход мочеточника для облегчения удаления капсулы яичника, которая соединена с прилегающей брюшиной и окружающими структурами для предотвращения повреждения или развития синдрома резидуального яичника в будущем (при ретроперитонеальных остатках части яичника).
Профилактическая оофоректомия обычно выполняется при гинекологических операциях у женщин в постменопаузе. Двухсторонняя овариоэктомия при вагинальном доступе может быть технически сложной, чем при абдоминальной гистерэктомии. Вагинальное удаление яичников может быть облегчено при идентификации анатомических ориентиров, как при абдоминальных операциях, а также при раздельном клемировании круглых и лейкотазовых связей.
Опущение, выпадение матки и стенок влагалища
Статью подготовил врач гинеколог Ананин Владимир Викторович, оригинал статьи.
В статье рассмотрена анатомия и физиология тазового дна в норме и при опущении, выпадении (пролапсе) тазовых органов. Описаны симптомы и степени тяжести выпадения матки и стенок влагалища с наглядными иллюстрациями. Подробно разобраны методы хирургического и консервативного лечения пролапса тазовых органов (ПТО).
Содержание статьи
- Строение и функционирование органов малого таза у женщин в норме
- Патогенез опущения (пролапса) тазовых органов (ПТО)
- Виды и степени опущения тазовых органов
- Симптомы опущения матки и стенок влагалища
- Хирургическое лечение опущения матки и стенок влагалища
- Консервативное лечение пролапса тазовых органов
- Профилактика опущения органов малого таза у женщин
К содержанию
Строение и функционирование органов малого таза у женщин в норме
К органам малого таза относятся мочевой пузырь, мочеиспускательный канал, матка, влагалище, прямая кишка и тазовое дно, на котором они расположены (рис. 1).
Рис. 1. Органы малого таза у женщины (нормальное расположение): 1 – лобковый симфиз (место соединения лобковых костей), 2 – мочевой пузырь, 3 – мочеиспускательный канал (уретра), 4 – матка, 5 – влагалище, 6 – прямая кишка.
Около 50% массы тела человека составляет соединительная ткань. Основной ее функцией является сохранение постоянной структуры тела и интеграция всех остальных тканей воедино, обеспечивая постоянное и упорядоченное их расположение. Связки и фасции – типичные представители соединительной ткани.
Влагалище имеет переднюю и заднюю стенки, которые граничат с мочевым пузырём и прямой кишкой (см. рис. 1). Мочевой пузырь, влагалище, пряма кишка — полые органы и не способны поддерживать форму в пространстве. Каркасную (поддерживающую) функцию выполняют соединительнотканные пленки – фасции и связки, которые фиксируют их к костям малого таза, мышцам и сухожилиям. В таком стабильном состоянии мочевой пузырь, влагалище и прямая кишка могут полноценно выполнять свои функции. Напротив, несостоятельность соединительной ткани приводит к структурным изменениям в поддерживающем аппарате, которые вызывают нарушение работы тазовых органов.
Рис. 2. Схематичное изображение структур тазового дна женщины (в норме). Красным цветом обозначены мышцы тазового дна (леваторы и сфинктеры), голубым – фасции и связки. 1 – мочевой пузырь, 2 – матка.
Множество связок, фасций и мышц, окружающих со всех сторон органы малого таза составляют тазовое дно – комплексное анатомическое образование, обеспечивающее функционирование мочевого пузыря, уретры, матки, влагалища и прямой кишки (рис. 2). Тазовое дно находится в постоянном тонусе, поддерживая форму и положение органов малого таза, а в определенные моменты (мочеиспускание, дефекация, кашель, повышение внутрибрюшного давления и др.) изменяет свою конфигурацию в соответствии с ситуацией (рис. 3).
Рис. 3. Взаимодействие связок, фасций и мышц позволяет поддерживать постоянный тонус тазового дна. Красными стрелками обозначены основные векторы мышечных усилий. В покое они находятся в равновесии, а при необходимости снижаются или повышаются. Так, например, при мочеиспускании задний вектор резко преобладает над передним. 1 – мочевой пузырь, 2 – матка.
Недержание мочи при напряжении и пролапс тазовых органов являются следствием повреждения различных связок и фасций тазового дна. Далее мы рассмотрим анатомические дефекты, приводящие к непроизвольной потере мочи и выпадению органов малого таза через влагалище.
К содержанию
Патогенез пролапса тазовых органов
Основной несущей конструкцией тазового дна женщины являются связки и фасции. Повреждение их приводит к состоянию, которое принято называть пролапсом тазовых органов или опущением: мочевого пузыря, матки, прямой кишки. Обычно используется термин «опущение стенок влагалища», но он не отражает всю суть процесса, а лишь указывает на внешние проявления.
Влагалище можно сравнить с шатром, который держится благодаря фиксации центральной части. В связочном аппарате тазового дна центральной частью является фиброзное кольцо, окружающее шейку матки. В кольцо вплетаются крестцово-маточные и кардинальные связки, а также лобково-шеечная и ректовагинальная фасции — опорные структуры для стенок и сводов влагалища. (рис. 4).
Рис. 4. Связочный аппарат, фиксирующий шейку матки – вершину тазового дна. ШМ – шейка матки, ОФК – околошеечное фиброзное кольцо, СДТ — сухожильная дуга таза. КМС – крестцово-маточные связки, КС – кардинальные связки, РВФ – ректовагинальная фасция.
Шейка матки «подвешена» посередине малого таза на связках, как парашютист на стропах паршюта. Когда связки частично или полностью разрушаются, шейка матки под действием внутрибрюшного давления и силы тяжести начинает опускаться вниз и тянуть за собой соседние органы (рис. 5). Подобная ситуация называется апикальным (верхним) пролапсом.
Рис. 5. Опущение матки – следствие повреждения связочного аппарата: матка «тянет» за собой соседние органы – мочевой пузырь и прямую кишку.
На рисунке 6 изображена крайняя форма ПТО – полное выпадение матки. При такой ситуации влагалище полностью выворачивается наружу подобно мешку, содержимым которого могут быть мочевой пузырь, матка, прямая кишка, петли тонкой кишки. Причина ситуации в тотальном разрушении связочно-фасциального аппарата тазового дна.
Рис. 6. Полное выпадение тазовых органов (схема и фото).
Лобково-шеечная фасция располагается между мочевым пузырем и передней стенкой влагалища, прямокишечно-влагалищная – между прямой кишкой и задней стенкой влагалища. Повреждение первой приводит к опущению (выпадению) мочевого пузыря во влагалище, второй – к опущению (выпадению) прямой кишки. Так развивается опущение передней и задней стенок влагалища, а точнее цистоцеле — опущение мочевого пузыря и ректоцеле — опущение прямой кишки (рис. 7).
Рис. 7. Поддерживающий аппарат мочевого пузыря и прямой кишки. а – фасции удерживают органы в физиологичном положении; б – разрыв лобково-шеечной фасции приводит к опущению мочевого пузыря (цистоцеле).
При повреждении связок, удерживающих в правильном положении женский мочеиспускательный канал (уретру), развивается недержание мочи при напряжении (кашель, чиханье, смех, бег и т.п.).
Факторы способствующие развитию опущения тазовых органов
- Травматичные и длительные роды (быстрые и затяжные роды, роды крупным плодом, хирургические акушерские пособия) — вызывают травмы связок и фасций тазового дна;
- Системная дисплазия соединительной ткани — врождённая недостаточность соединительной ткани;
- Эстрогенная недостаточность (снижение общего и местного уровня
женских половых гормонов) — приводит к дистрофии соединительной ткани и мышц тазового дна, кожи и слизистых тазовых органов; - Хронические заболевания (бронхит, астма, запоры и др.), физическая работа сопровождающиеся повышением внутрибрюшного давления — постоянные нагрузки на тазовое дно;
- Хронические воспалительные заболевания органов малого таза — приводят к нарушению процессов микроциркуляции крови и лимфы в малом тазу, как следствие к дистрофии тканей;
- Ожирение — повышение брюшного давления;
- Малоподвижный образ жизни (сидячая работа) — постоянная нагрузка на тазовое дно.
К содержанию
Виды и степени пролапса тазовых органов
Чаще всего встречаются следующие типы ПТО:
- Цистоцеле – опущение мочевого пузыря и передней стенки влагалища (рис. 8);
- Ректоцеле – опущение прямой кишки и задней стенки влагалища (рис. 9);
- Утероцеле – опущение матки или апикальный пролапс (рис. 10);
- Выпадение купола влагалища (рис. 11).
Цистоцеле — опущение мочевого пузыря, нередко называют опущением передней стенки влагалища. Это не совсем точно, так как данный термин описывает только внешнее проявление проблемы – визуально определяемую стенку влагалища, расположенную ниже, чем следует, или даже «выглядывающую» за пределы входа во влагалище.
Цистоцеле – наиболее часто встречающийся тип ПТО у женщин. Наиболее характерные жалобы при данной патологии: учащённое мочеиспускание, затруднения при мочеиспускании, ощущение неполного опорожнения мочевого пузыря, тяжесть внизу живота.
Рис. 8. Опущение мочевого пузыря – цистоцеле (стрелка).
Ректоцеле — опущением задней стенки влагалища. Наиболее характерные жалобы при ректоцеле: запоры, трудности при опорожнении прямой кишки (необходимость «вправлять влагалище»), нарушения мочеиспускания, ощущение инородного тела в промежности.
Рис. 9. Опущение прямой кишки – ректоцеле (стрелка).
Утероцеле — опущение, выпадение матки часто сочетается с опущением мочевого пузыря (цистоцеле) и/или прямой кишки (ректоцеле), поэтому жалобы будут характерны для обоих заболеваний.
Рис. 10. Опущение матки – утероцеле.
Выпадение купола влагалища развивается только после экстирпации матки (полного удаления, вместе с шейкой).
Если матка была удалена по поводу ее выпадения, то вероятность развития картины, представленной на рисунке 11, увеличивается в 5 раз. Это ясно указывает на нецелесообразность удаления матки в качестве лечебной меры при ее выпадении!
Рис. 11. Опущение (рисунок) и выпадение (фото) купола влагалища после удаления матки.
Классификация опущения матки по степени тяжести
В международной литературе наиболее часто применяется классификация опущения тазовых органов по Баден–Уокеру (рис. 12). Она предполагает четыре стадии:
- 1-я стадия – наиболее пролабирующая точка доходит до половины длины влагалища;
- 2-я стадия – наиболее пролабирующая точка влагалища доходит до гименального кольца (вход во влагалище);
- 3-я стадия – наиболее пролабирующая точка выходит за пределы гименального кольца до половины длины влагалища;
- 4-я стадия – влагалище выпадает полностью.
Рис. 12. Схема классификации ПТО по Баден–Уокеру и стадии опущения матки.
К содержанию
Симптомы опущения, выпадения матки и стенок влагалища
Опущение, выпадение матки и влагалища приводит к выраженному ухудшению качества жизни и десоциализации женщины. Жалобы почти никогда не ограничиваются «ощущением инородного тела во влагалище».
Аномальное положение тазовых органов приводит к выраженным нарушениям в работе мочевого пузыря, прямой кишки, создает трудности при половой жизни вплоть до полного отказа от последней, является причиной хронического болевого синдрома.
Жалобы пациенток, страдающих опущением органов малого таза:
- Заметный анатомический дефект в области входа во влагалище, ноющие боли и чувство тяжести внизу живота, ощущение инородного тела во влагалище;
- Нарушение мочеиспускания (не полное опорожнение мочевого пузыря, затруднённое мочеиспускание, частые позывы вплоть до недержания мочи, рецидивирующие циститы);
- Нарушение дефекации (запоры, трудности при дефекации, недержание газов и стула);
- Нарушение сексуальной функции, вплоть до отказа от интимной близости;
- Хронические воспаление и выделения из влагалища.
Опущение матки обычно сочетается с другими видами опущения и имеет смешанную симптоматику.
Для понимания, есть ли повод для обращения к врачу воспользуйтесь — Опросником для ранней самодиагностики дисфункции тазового дна.
К содержанию
Хирургические методы лечения опущения матки и стенок влагалища
Соединительная ткань (плотная волокнистая) устроена так, что не способна адекватно восстанавливаться после повреждений (разрывов). Это означает, что если связки и фасции были серьёзно повреждены, то единственным надёжным способом восстановить их структуру является хирургическое вмешательство. Учитывая все вышесказанное, опущение (выпадение) тазовых органов можно вылечить только оперативным путем.
Есть только два способа восстановить любой каркас, это починить его части или заменить на новые. По аналогии есть два способа реконструкции тазового дна, первый — восстановить фасции и связки пластикой собственными тканями, второй — укрепить поддерживающий аппарат с помощью сетчатых протезов (имплантов). Как правило эти способы комбинируют.
Кольпорафия
Кольпорафия — пластика влагалища собственными тканями, используется только для лечения средней степени срединного цистоцеле и ректоцеле, часто в сочетании с леваторопластикой. Методика заключается в ушивании дефекта и укреплении стенки влагалища сохранными тканями фасции. При правильно поставленном диагнозе и отборе пациента эффективность методики до 80%. Кольпорафия не эффективна при дисплазии соединительной ткани и тяжёлых формах пролапса. Пластика влагалища является этапом операции реконструкции тазового дна сетчатыми имплантами.
Рис. 13. Передняя кольпорафия. Схема пластики передней стенки влагалища при цистоцеле.
Рис. 14. Задняя кольпорафия. Схема пластики задней стенки влагалища при ректоцеле.
Реконструкция тазового дна сетчатыми имплантами
Как метод лечения пролапса тазовых органов у женщин, сетчатые импланты используются с 80х годов прошлого тысячелетия, и на сегодняшний день альтернативы им пока нет. Протезирование, применяется когда что то нужно заменить. Сетчатые импланты используются для лечения выраженных форм опущения тазовых органов (3, 4 степень), когда поддерживающий аппарат практически разрушен.
Суть метода в создании искусственных связок, фиксирующих органы женского таза в нормальном анатомическом положении. Восстановление нормальной анатомии тазового дна автоматически приводит к нормаизации функции тазовых органов.
Рис. 15. Реконструкция связок тазового дна сетчатым протезом. Зелёным цветом обозначен сетчатый имплант.
К содержанию
Консервативное лечение опущения матки и стенок влагалища
Консервативные методы лечения применяются на ранних стадиях пролапса тазовых органов с целью профилактики прогрессирования заболевания, либо в случаях когда оперативное лечение противопоказано, с целью облегчить симптомы заболевания.
К сожалению, ни тренировка мышц тазового дна, ни воздействие лазера, ни лекарства, ни рефлексотерапия не способны обеспечить приемлемую эффективность. Важно отметить, что мышцы тазового дна вообще не имеют прямого отношения к развитию опущения тазовых органов, они даже расположены не в тех зонах, где образуются дефекты.
Тренировка мышц тазового дна
Выше мы рассматривали механизм развития пролапса тазовых органов, демонстрирующий, что во всех бедах «виновны» связки и фасции тазового дна, которые после повреждения самостоятельно полноценно не восстанавливаются. Поэтому тренировка мышц тазового дна, непосредственно не задействованных в патологическом процессе, в лечении рассматриваемой патологии практически бессмысленна. Более того без квалифицированной консультации, данные упражнения могут привести к прогрессированию опущения и ухудшить ситуацию. Тренировка мышц даёт хорошие результаты при недостаточности мышц тазового дна.
Реабилитация после беременности и родов
Комплекс упражнений для восстановления после беременности и родов способствует также поддержанию тонуса мышц, повышает мобильность позвоночника и тазобедренных суставов. В видео показаны упражнения, которые можно делать в раннем послеродовом периоде (4-6 недель). Тренировка окажется под силу даже новичкам.
Влагалищные пессарии
В качестве паллиативной меры применяются пессарии – устройства, которые устанавливаются во влагалище в виде «распорок» и тем самым предотвращают его выпадение. Этот своего рода «костыль» помогающий женщине облегчить симптомы заболевания и улучшить качество жизни, является эффективной альтернативой хирургическому лечению. (рис. 16, 17 ).
Рис. 16. Влагалищное кольцо.
Рис. 17. Различные виды пессариев.
Подобный подход не приводит к излечению, но позволяет улучшить состояние пациентки. Ношение пессариев сопряжено с риском развитиея воспалительной реакции слизистой оболочки влагалища на инородное тело и требует соблюдения определенных правил и навыков использования данного устройства, что подразумевает определённое обучение.
Пессарии подбираются гинекологом индивидуально по размеру и форме в зависимости от вида и степени пролапса. Записаться на подбор пессария в Красноярске можно по телефону 8 391 201-11-92.
Физиотерапия
Применение физических факторов эффективно на ранних стадиях заболевания, когда, жалобы еще отсутствуют и диагноз ставится только при осмотре на гинекологическом кресле.
Существуют различные методики воздействия физическими факторами на стенки влагалища и подлежащие ткани (лазер, магнитное поле и др.). Данный метод способен привести к уменьшению степени опущения за счет улучшения питания тканей . Доказательной базы для этих методик пока нет.
Физиотерапия широко используется, как восстановительный этап после хирургического лечения и в качестве профилактики развития пролапса в послеродовом периоде.
Объёмообразующие методы
Метод используется в основном для лечения недержания мочи на ранних стадиях заболевания. Заключается в создании дополнительной поддержки уретры при стрессовом недержании мочи посредством натяжения тканей за счет создания дополнительного объема ткани под уретрой.
Применяются филлеры гиалуроновой кислоты и собственный жир (липофилинг). С филлерами гиалуроновой кислоты эффект временный — от 6 до 12 мес. , для липофилинга длительный, практически постоянный.
К содержанию
Профилактика пролапса органов малого таза
- Бережное родоразрешение;
- Своевременное лечение несостоятельности мышц тазового дна — перинеопластика, сфинктеро-леваторопластика;
- Лечение хронических заболеваний (бронхит, астма, запоры и др.) сопровождающихся повышением внутрибрюшного давления;
- Гормонозаместительная терапия при гормональной недостаточности (в перименопаузе и менопаузе);
- Изменение условий труда и образа жизни, борьба с ожирением;
- Использование консервативных методов лечения на ранних стадиях заболевания.
Статьи по теме
- Опросник для самодиагностики опущения матки и стенок влагалища
- Недостаточность мышц тазового дна. Перинеопластика
Статьи для Пациентов
Записаться на прием
 Отделение ВРТ
Отделение ВРТ
АО «Медсервис»
Aдрес:
660017, г. Красноярск, ул. Ленина 111, 5-й этаж.
График работы: Пн. — Птн, с 9:00 до 17:00.
телефон: 8 (391) 244-16-13.
Строго по предварительной записи!
Позвонить
Оставить заявку
Отзывы пациентов
По ссылкам ниже вы можете прочесть отзывы реальных женщин о работе нашего коллектива, и также оставить свой. Там есть негативные отзывы, в нашей работе случаются непонимание, конфликты, неудачи. Однако положительных отзывов гораздо больше!
Flamp
ПроДокторов
Написать отзыв












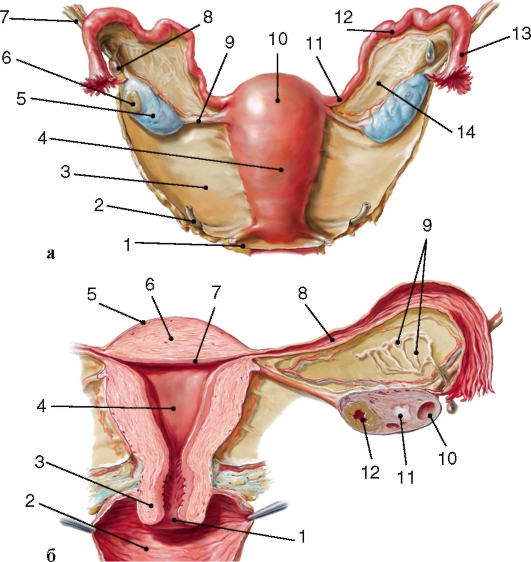
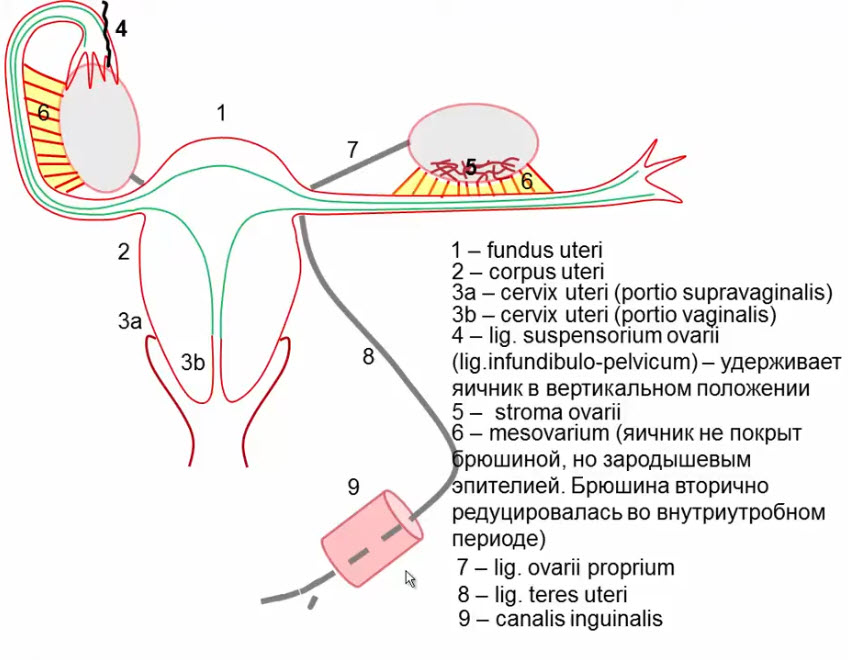
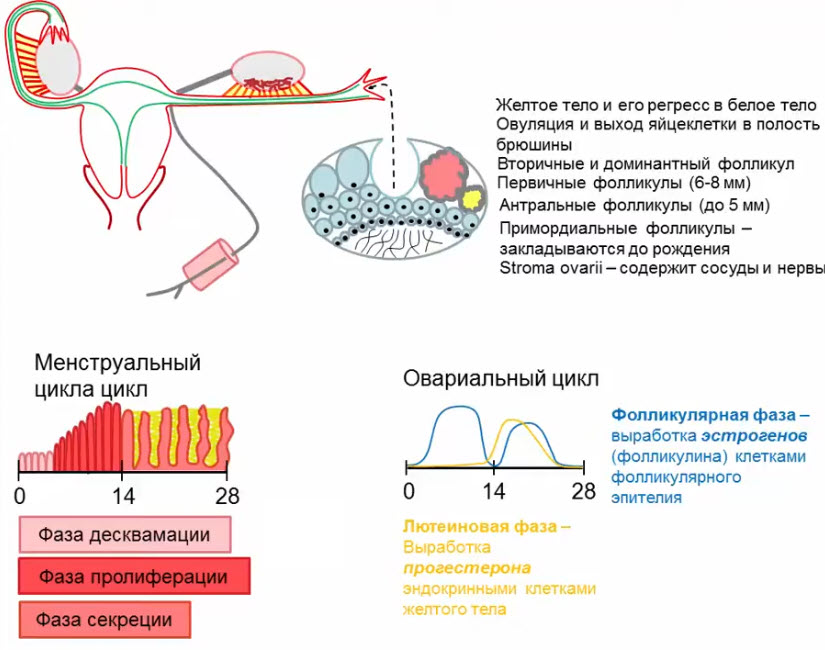
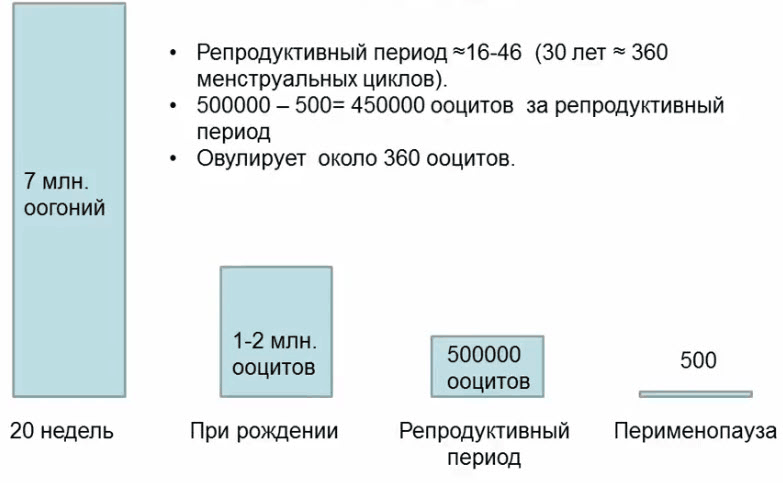
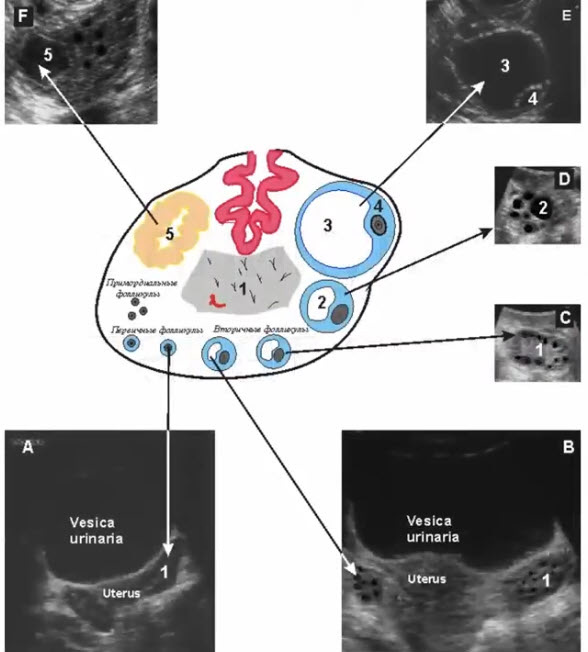
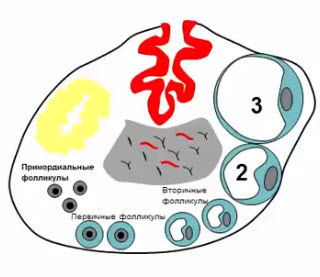
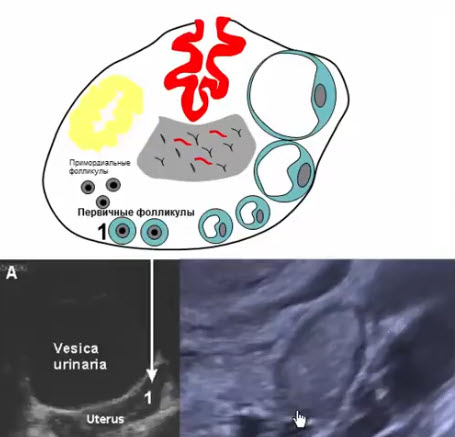
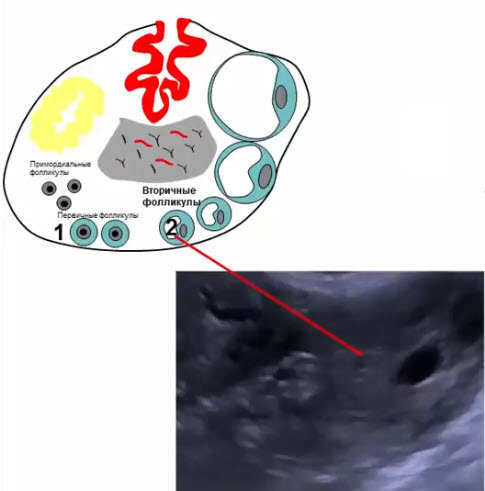
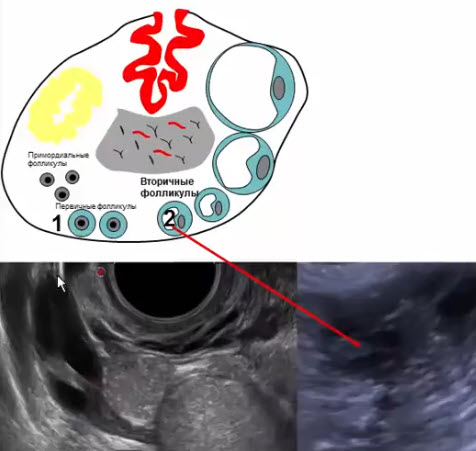
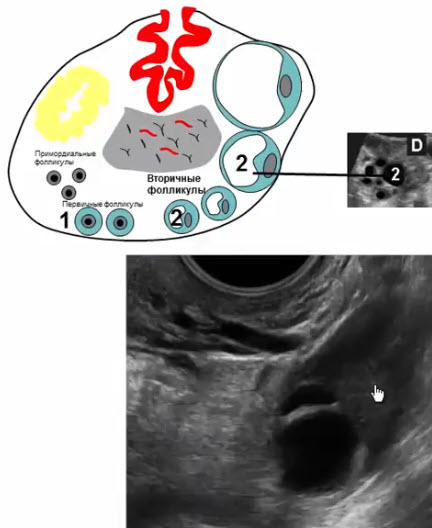
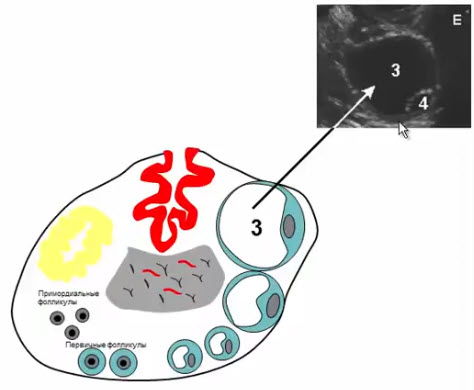
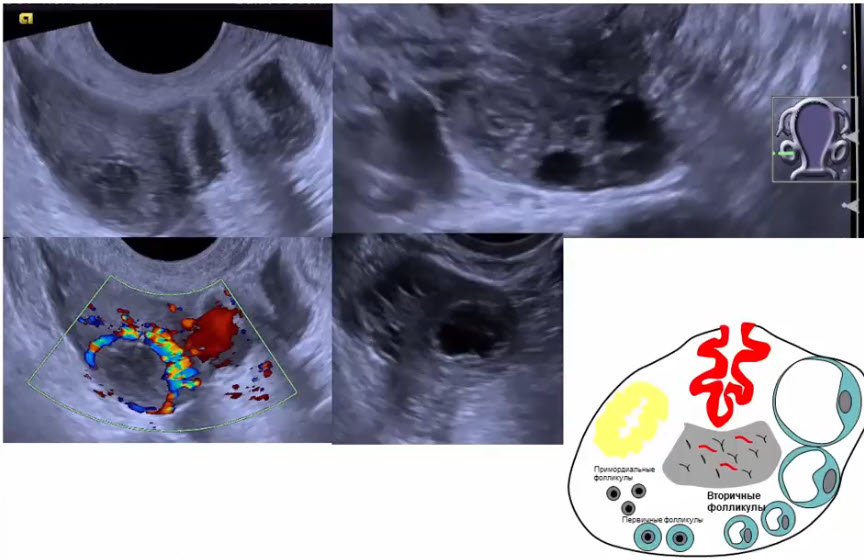
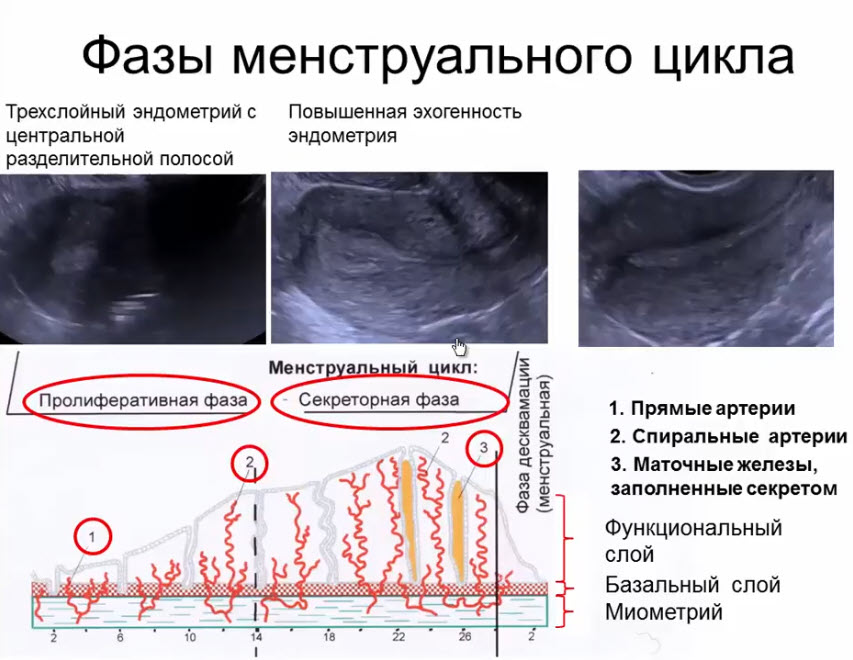
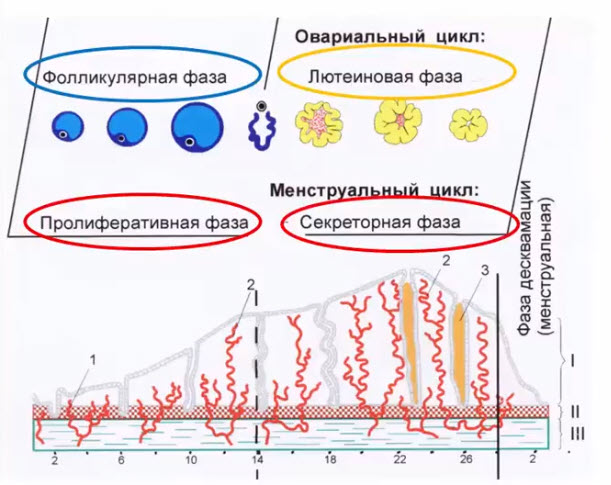
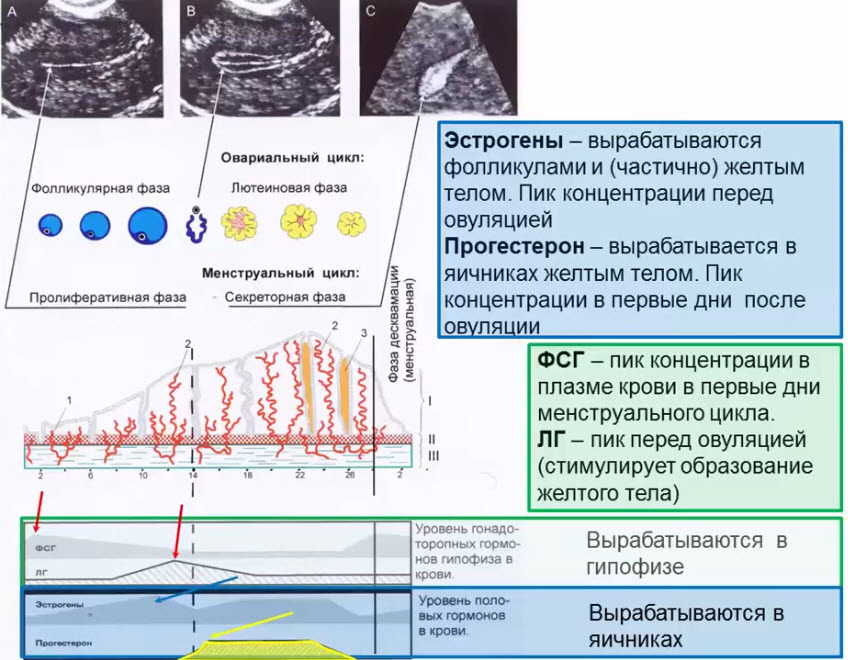
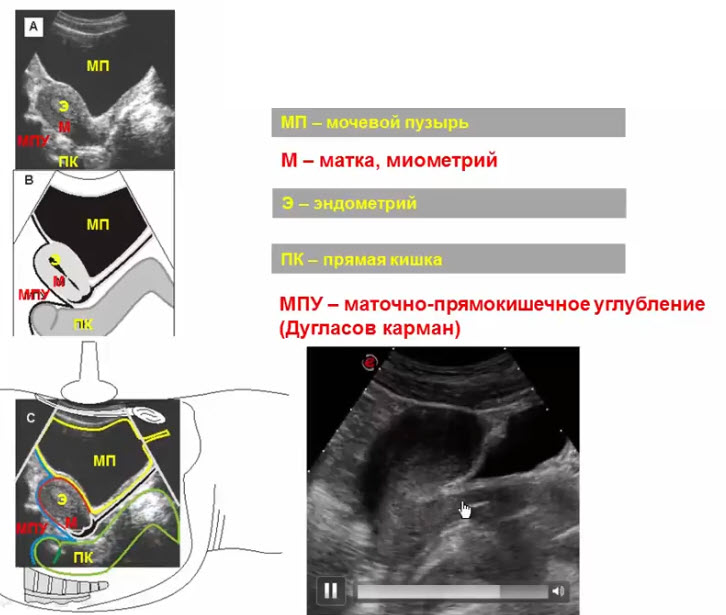
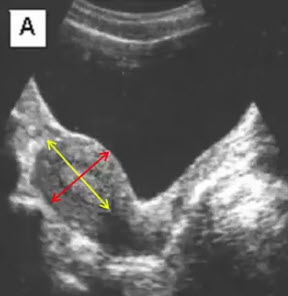
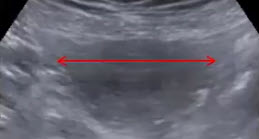
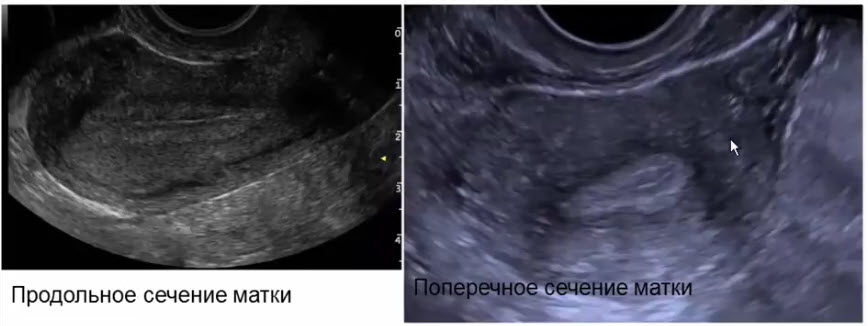

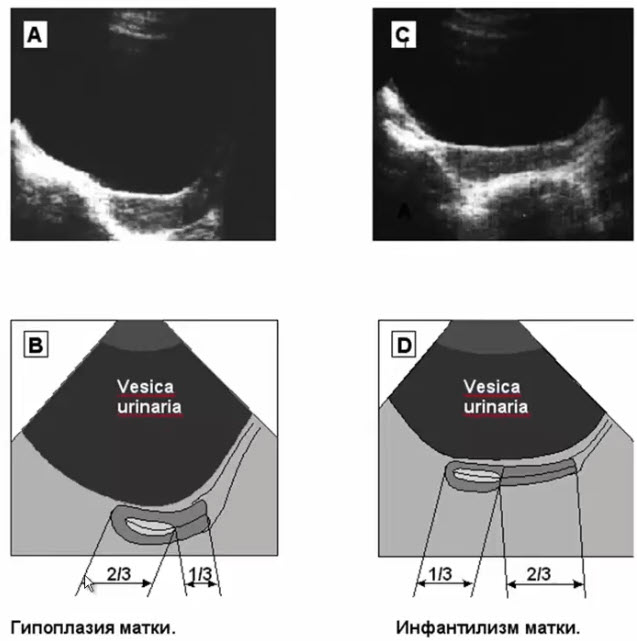
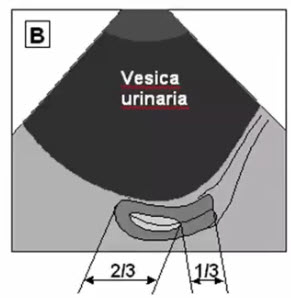
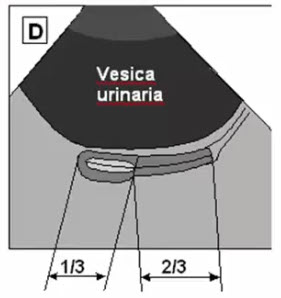

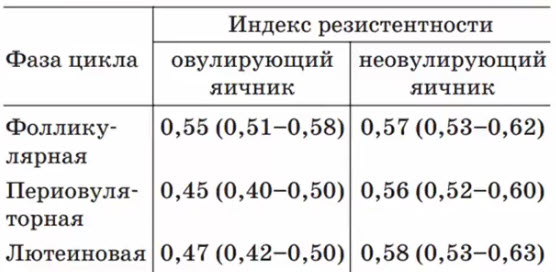
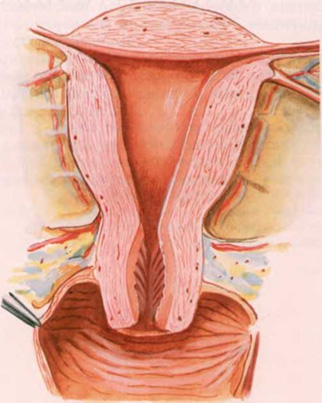
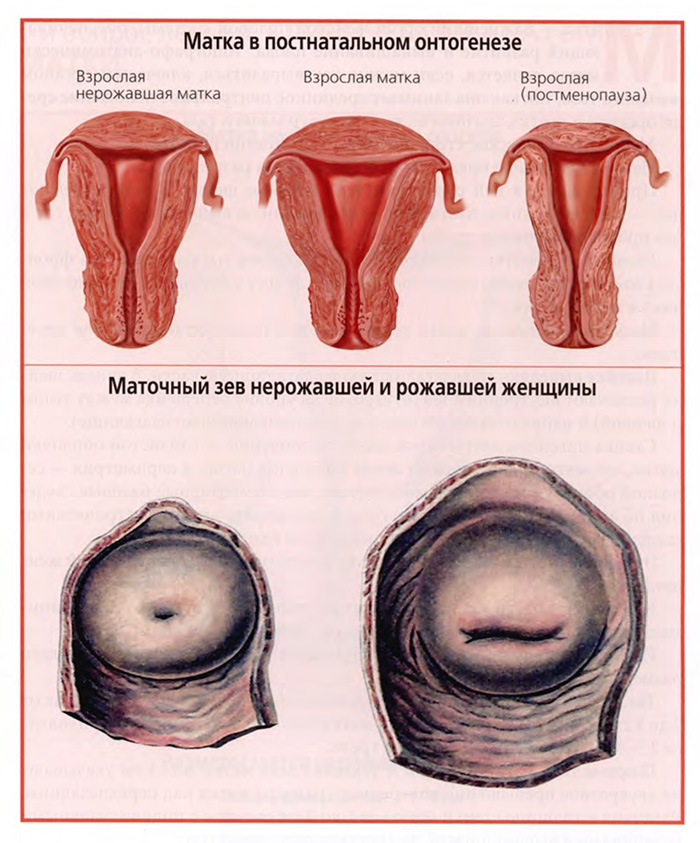
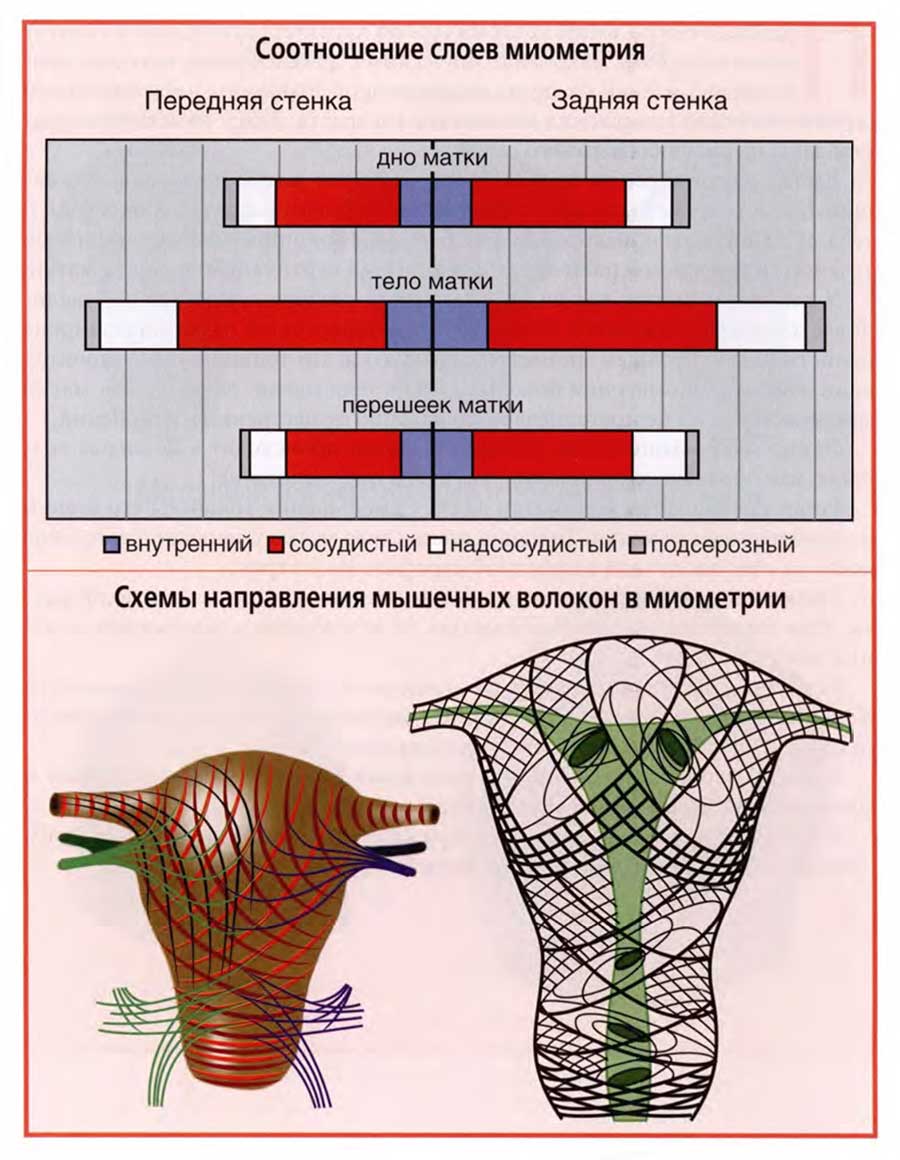
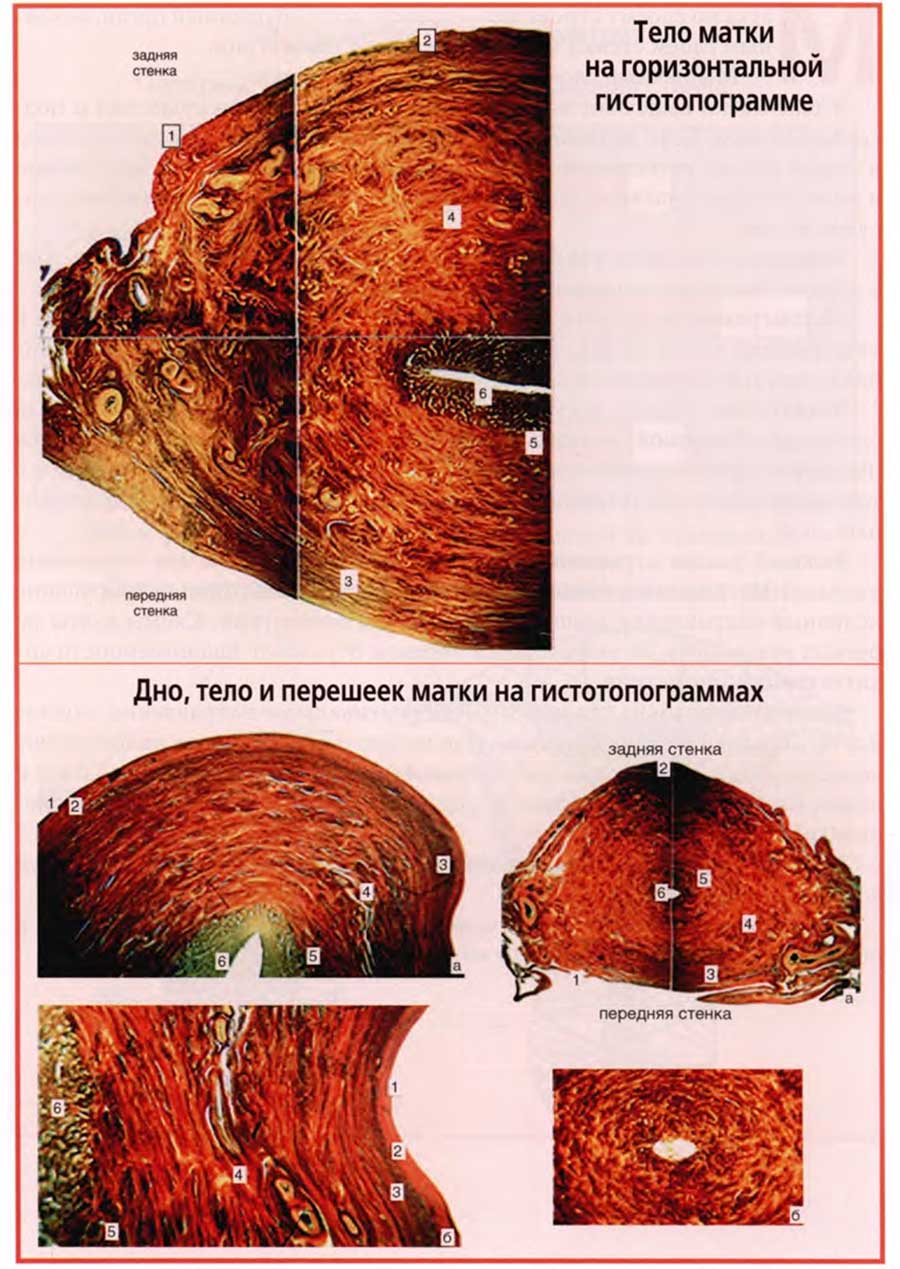
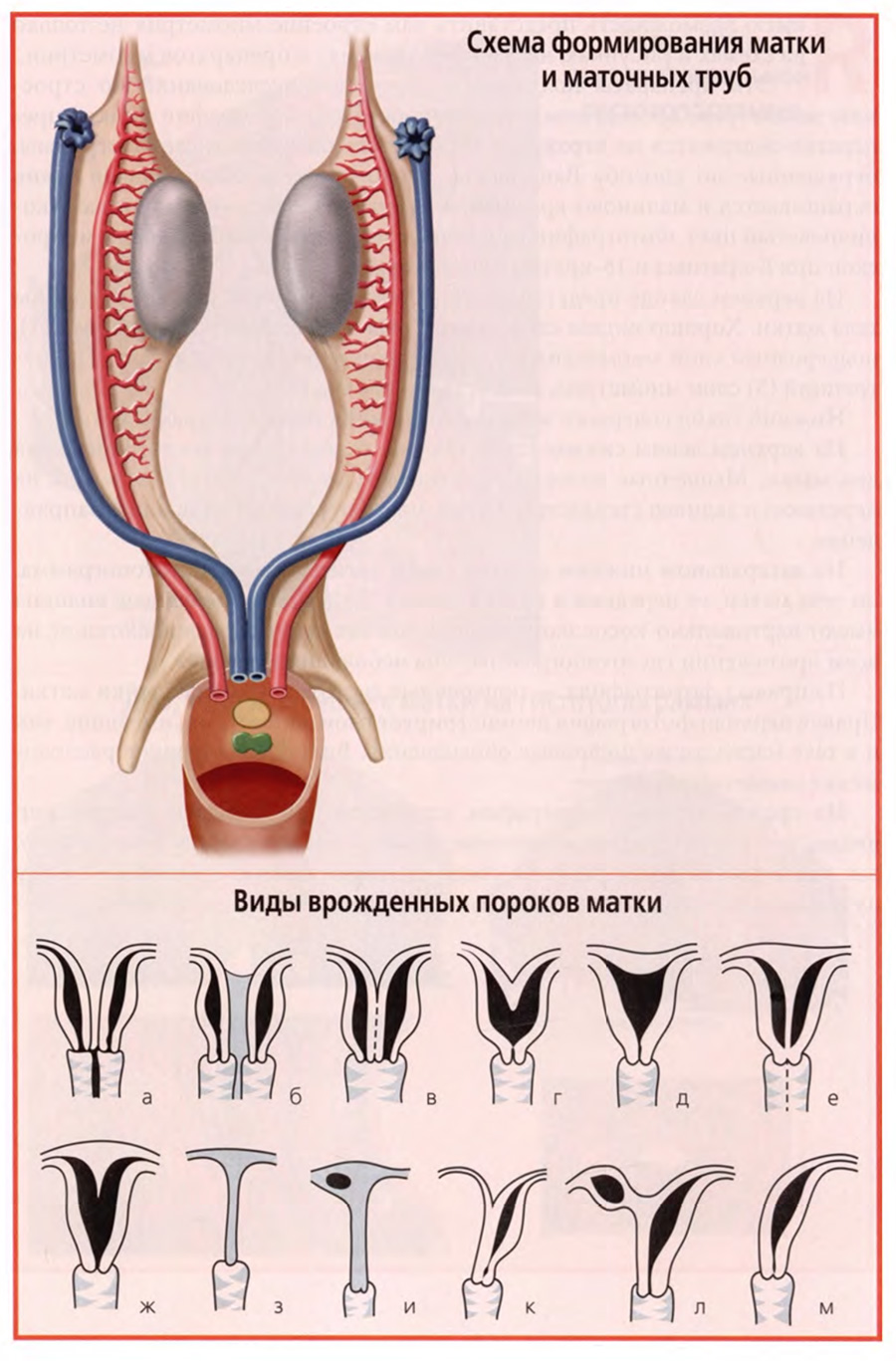
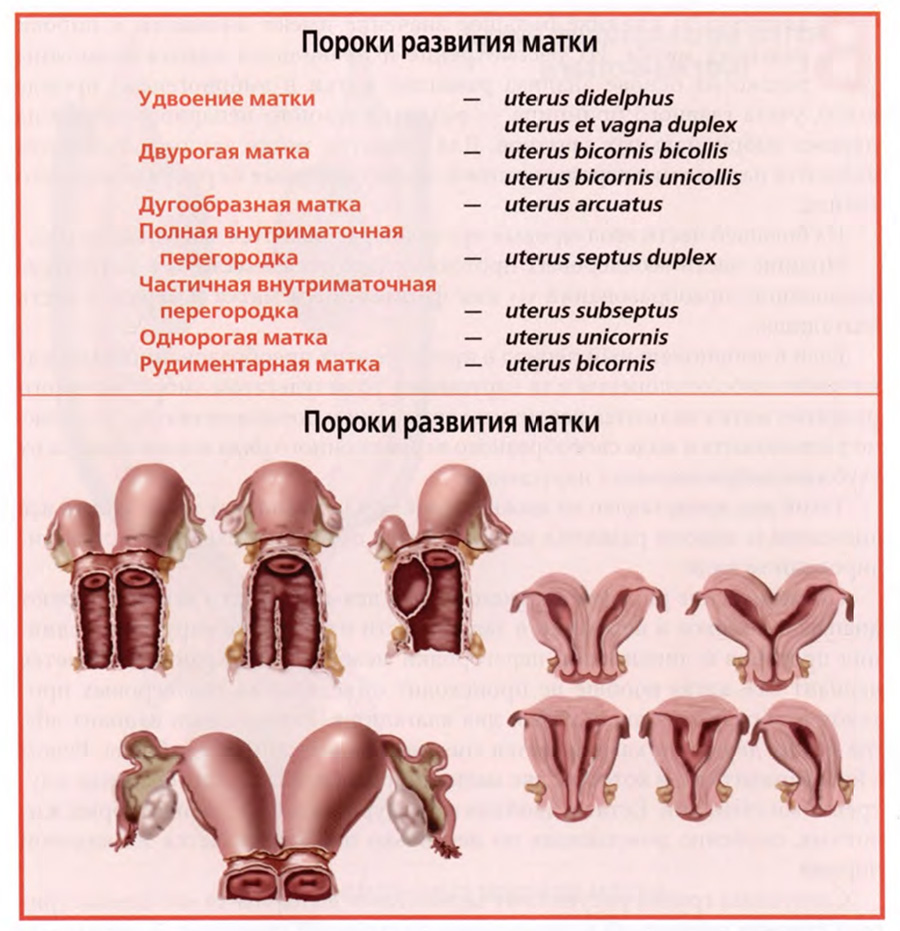
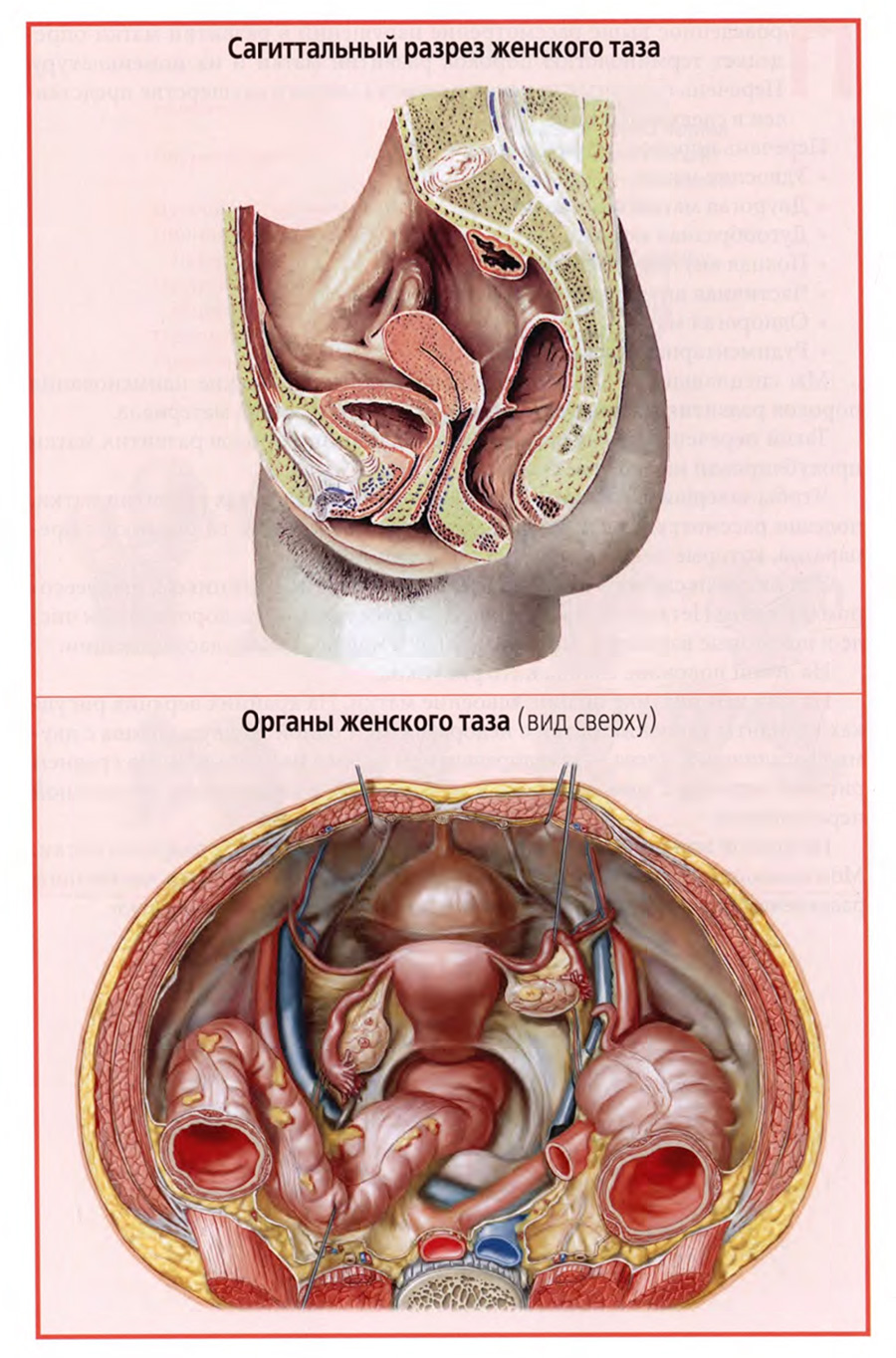
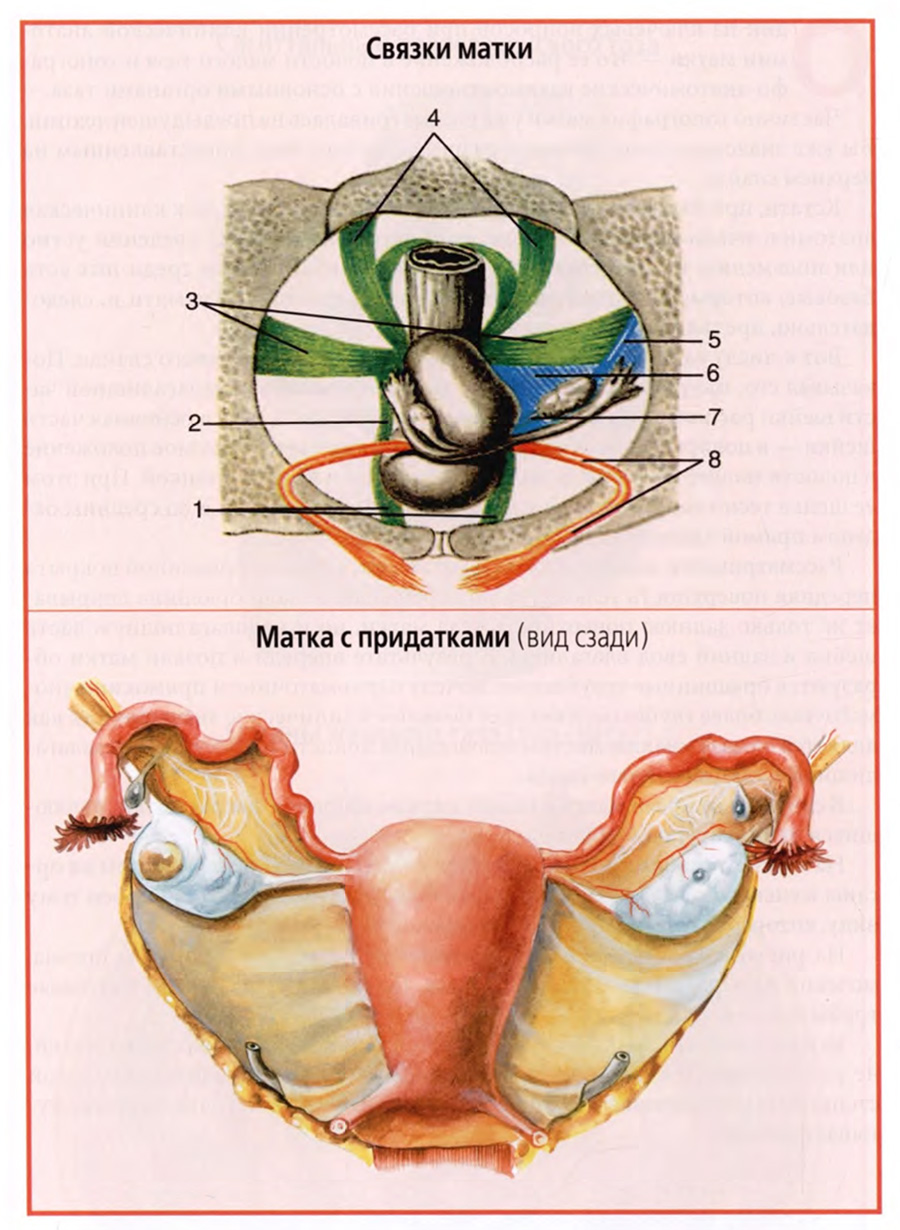
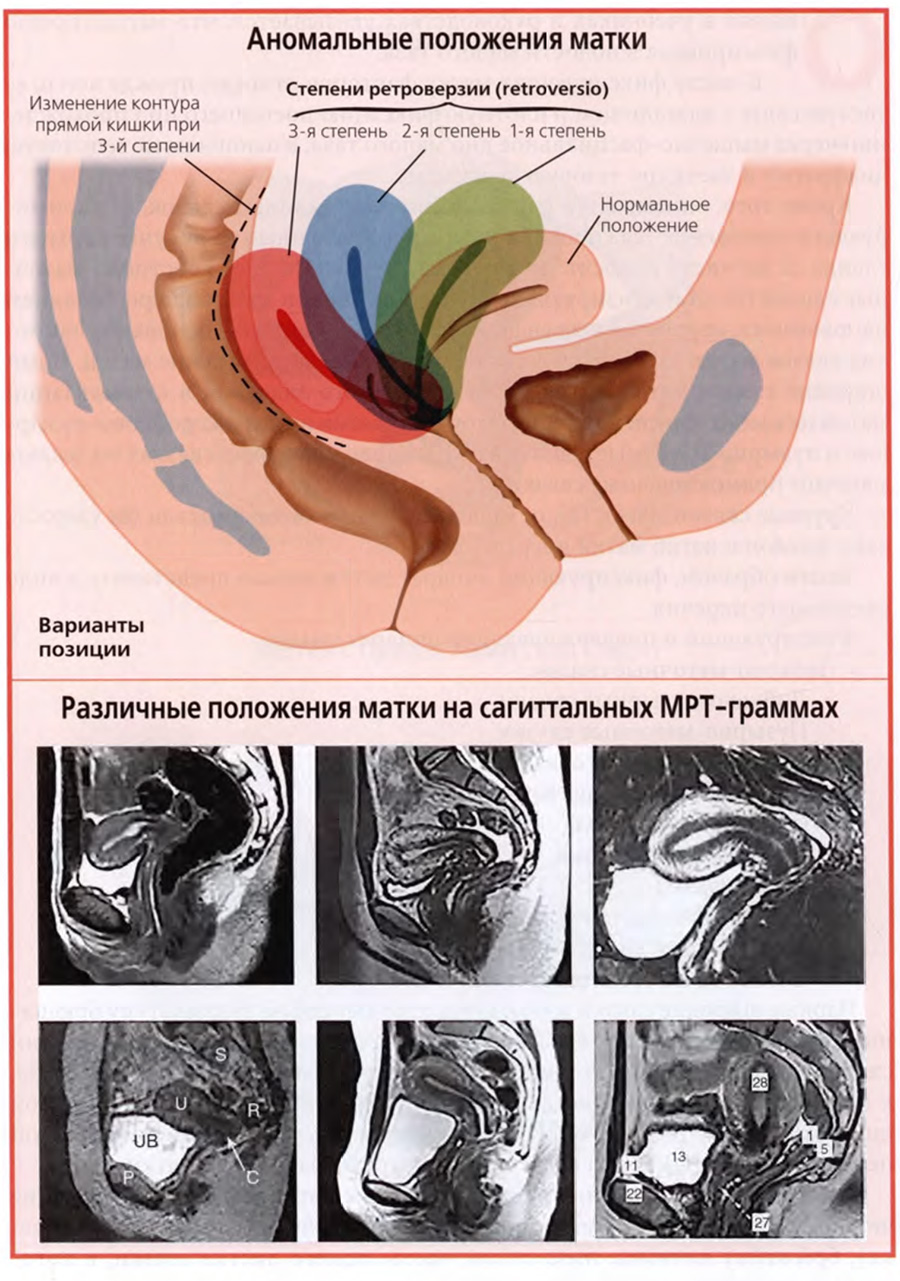
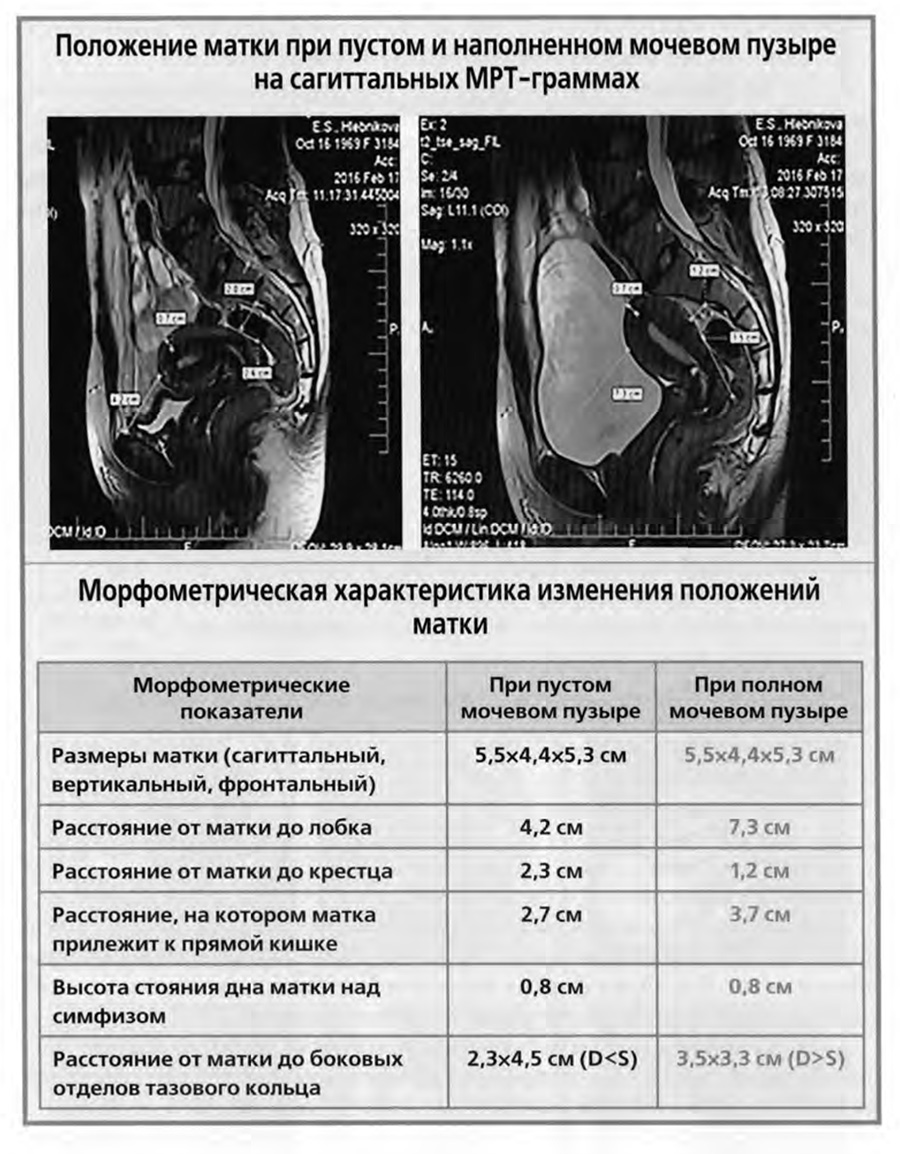
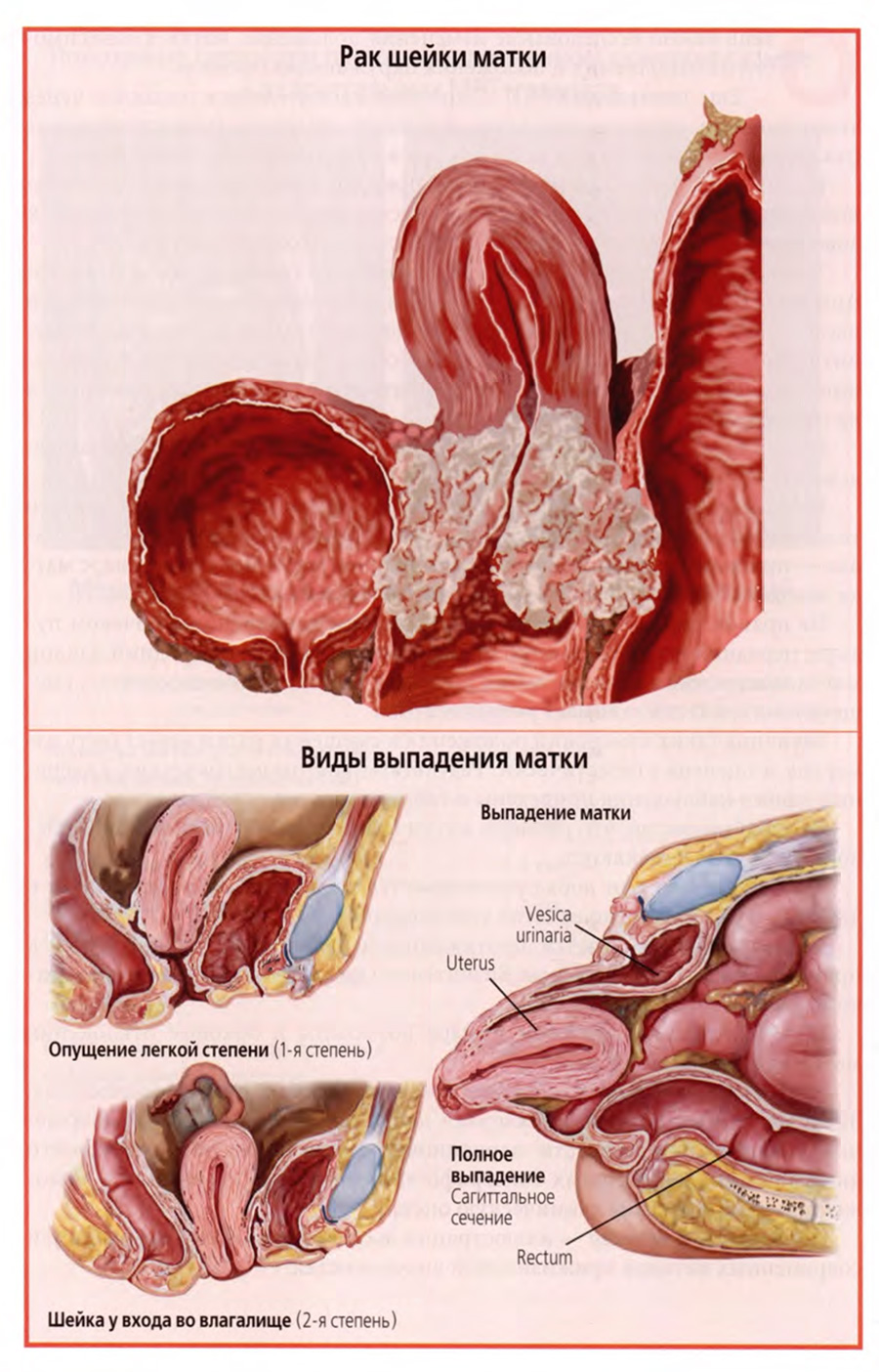
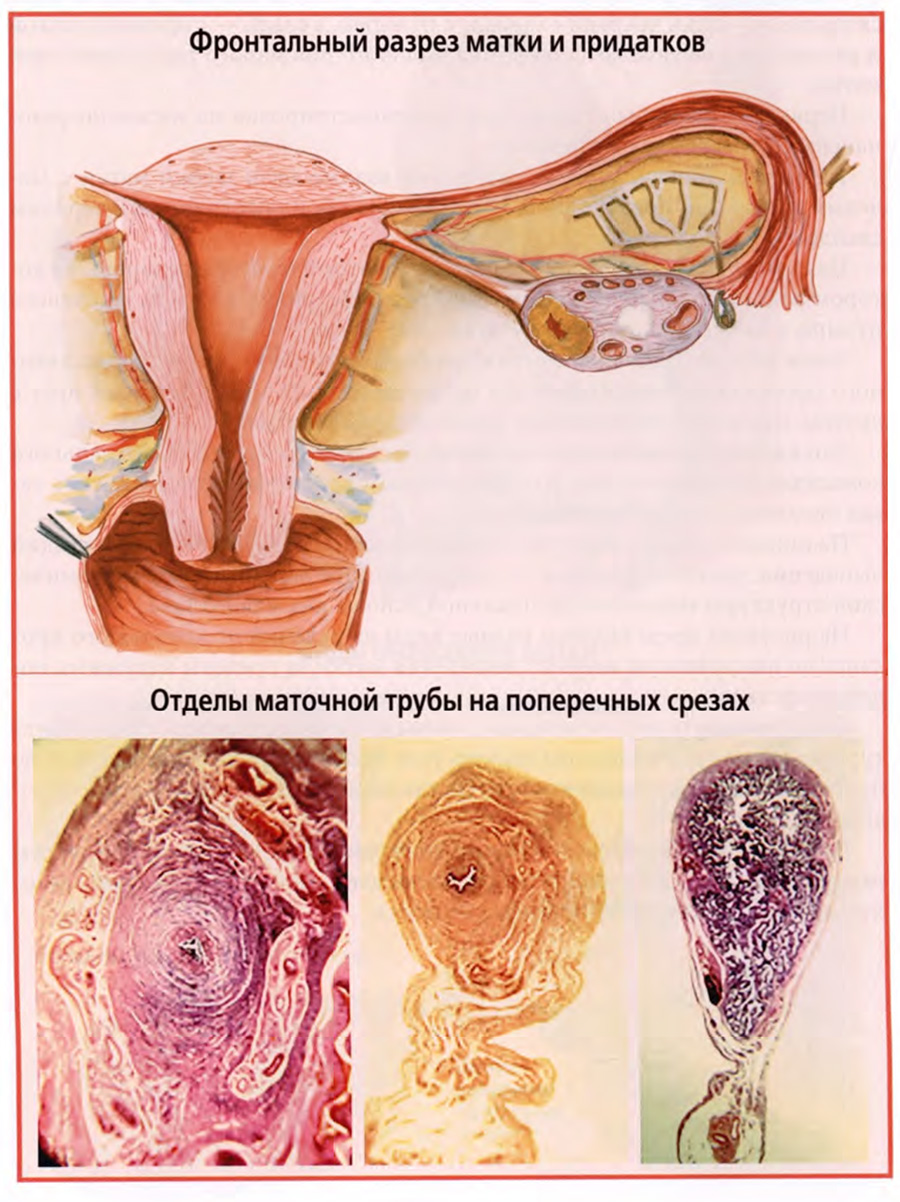
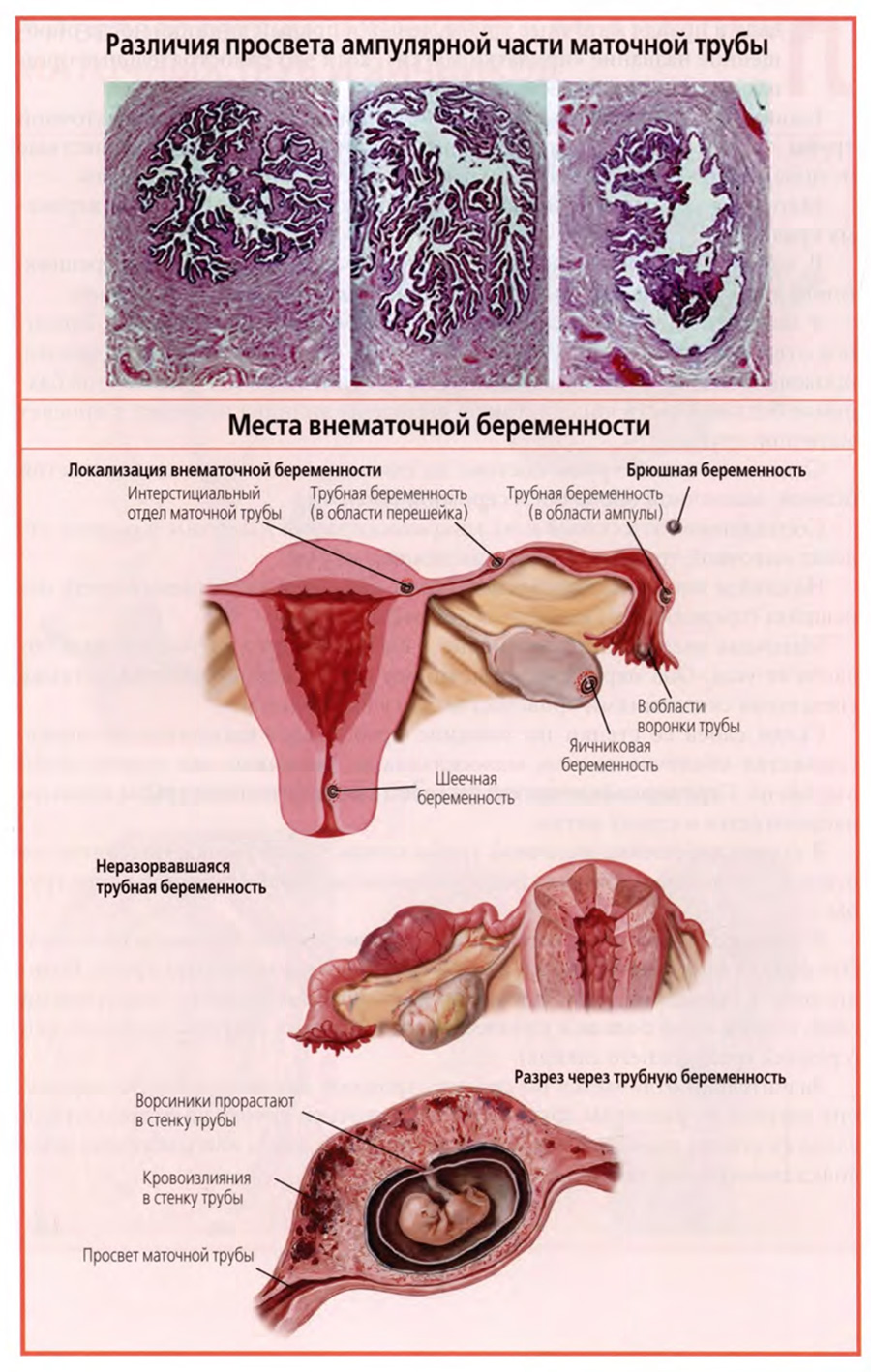
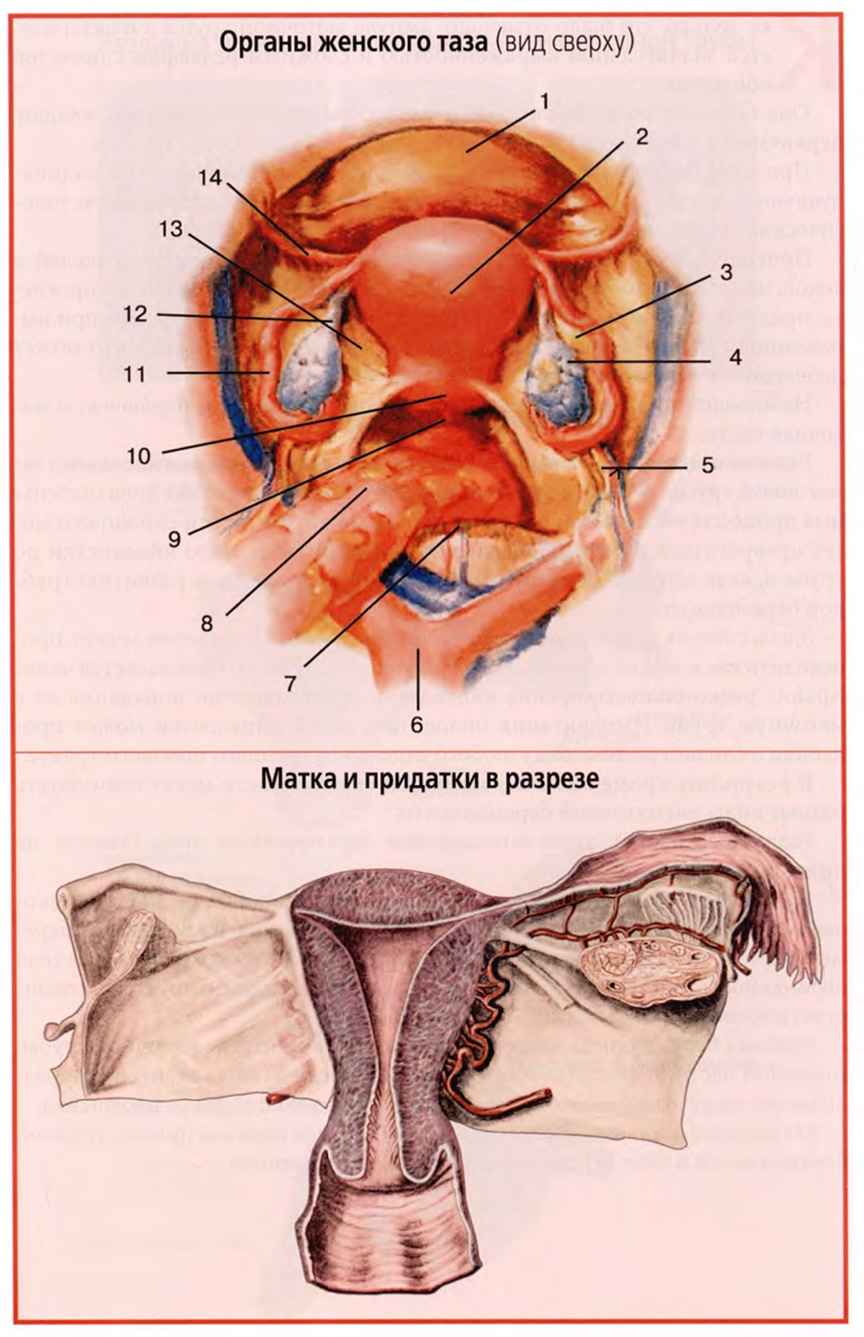
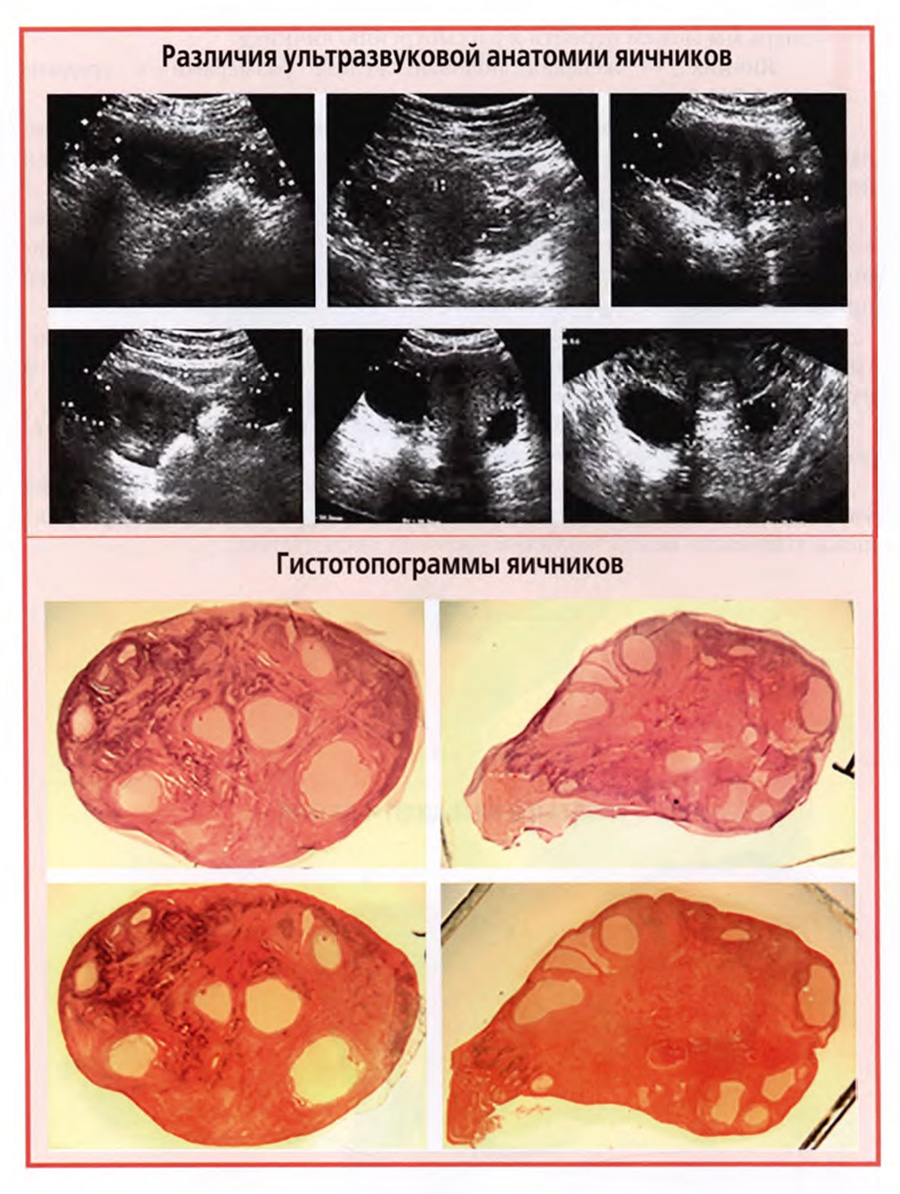
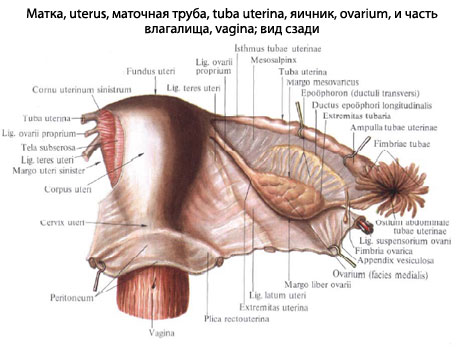
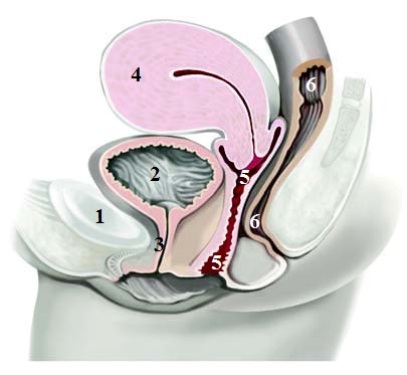
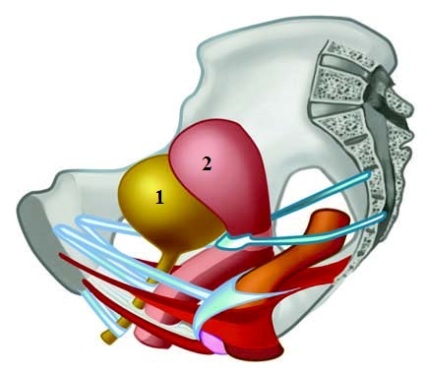
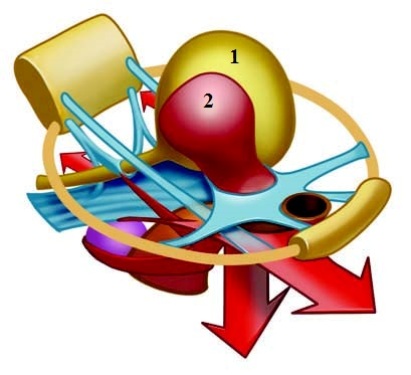
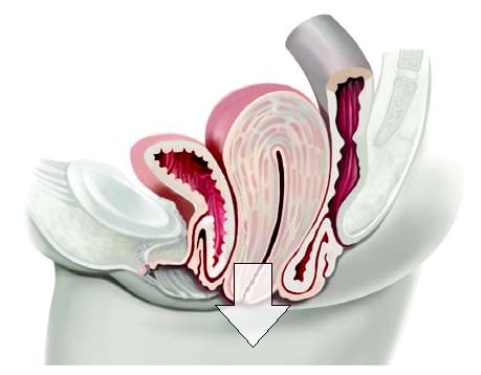
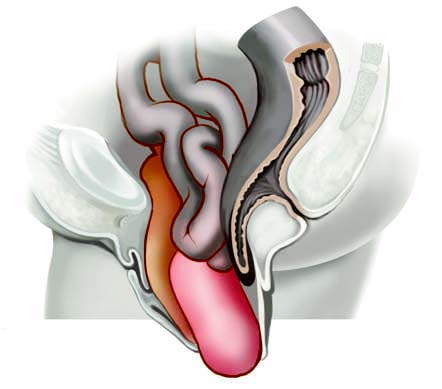
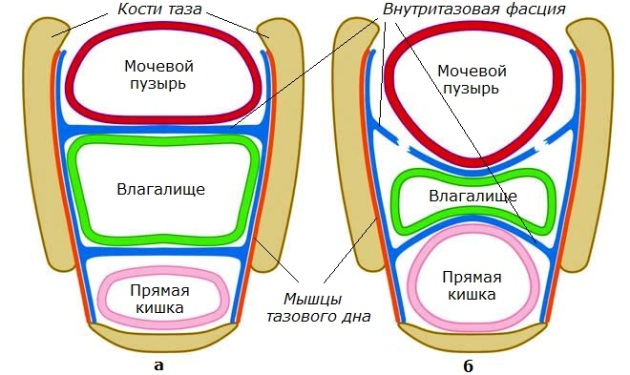
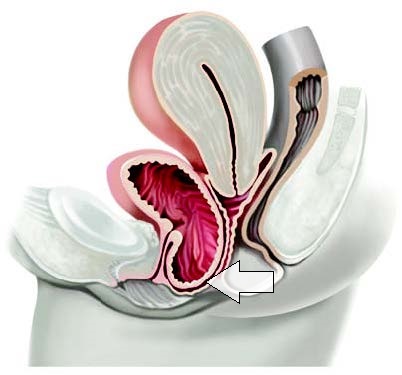
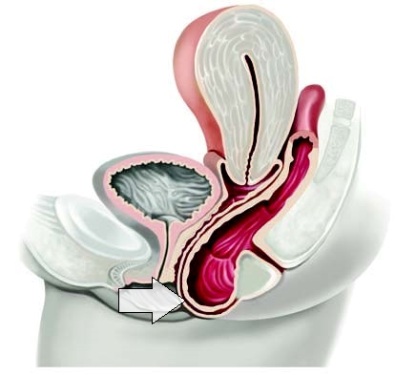
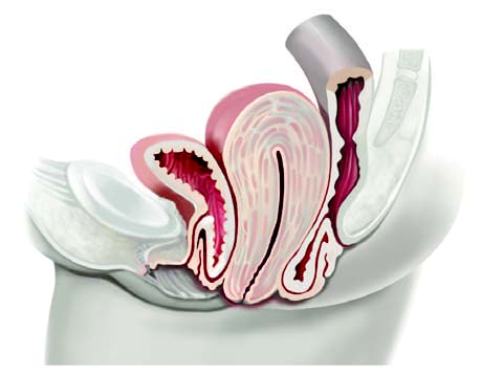
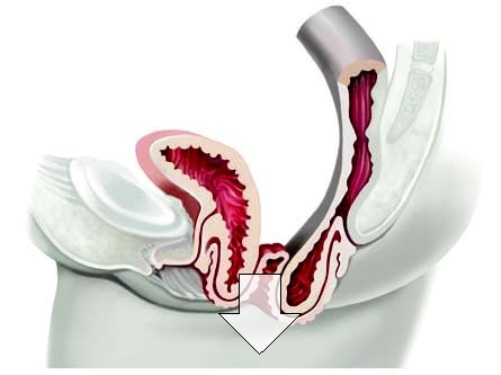
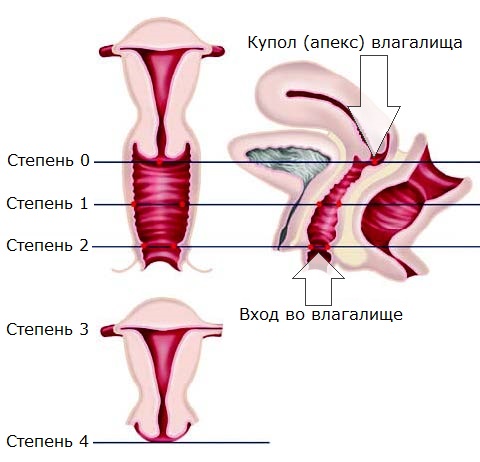
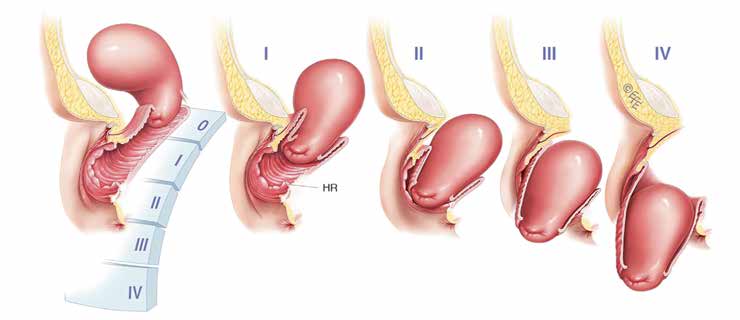

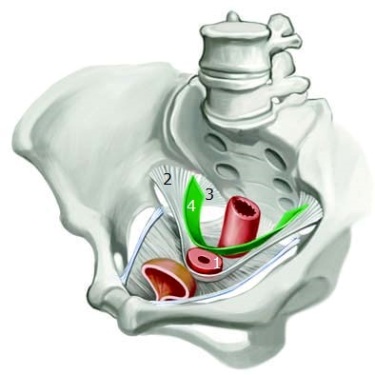
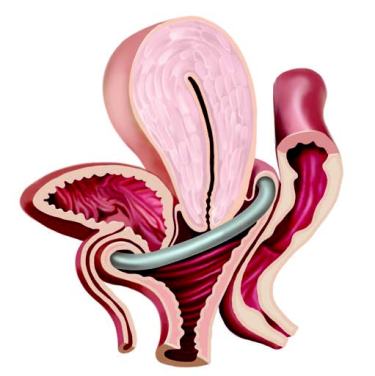

 Отделение ВРТ
Отделение ВРТ