Самодиагностика молочной железы — самостоятельное обследование груди – это осмотр и пальпация желез для выявления структурных изменений. Это простой и эффективный способ контроля состояния тканей молочной железы. Его важно проводить между профилактическими осмотрами у маммолога.
Самообследование молочных желез рекомендуется проводить ежемесячно в один и тот же день менструального цикла. Обычно выбирают 5-8 день от начала менструации. В эту фазу цикла железа максимально расслаблена. После наступления климакса можно проводить осмотр в любой календарный день.
Регулярная пальпация позволяет выявить первые признаки серьезных болезней и своевременно обратится к врачу. А это существенно увеличивает шансы на быстрое выздоровление без неприятных последствий.
Что можно выявить при самообследовании молочной железы
Проводя очередное самообследование женщина может обнаружить следующие признаки рака:
- изменение формы груди;
- асимметрия молочных желез;
- увеличение/уменьшение груди;
- сыпь, покраснения на коже;
- язвы и опрелости под грудью;
- втягивание сосков;
- потемнение альвеолы;
- трещины на сосках;
- увеличение подмышечных лимфоузлов;
- выделения из сосков (кроме периода лактации);
- узлы, уплотнения в жировой ткани груди.
Если при осмотре выявлен комплекс или отдельные симптомы, женщине нужно посетить маммолога. Самостоятельное обследование помогает установить первые сигналы заболевания. Профессиональный осмотр позволяет обнаружить скрытые симптомы и поставить точный диагноз.
Что может выявить маммолог?
Самообследование молочной железы дает лишь повод для размышлений. Полноценную диагностику можно пройти только у маммолога.
Врач обладает специальным набором знаний и навыков по диагностике состояния молочной железы. В распоряжении маммолога медицинские инструменты для лабораторных и аппаратных исследований. Именно поэтому профессиональное обследование более информативно. Оно позволяет выявить болезнь даже на этапе бессимптомного течения. Во время профессионального обследования маммолог применяет метод пальпации. Далее для подтверждения диагноза назначаются лабораторные и инструментальные тесты.
В отличие от самообследования, врач выявит и оценит такие симптомы:
- Опухоли и уплотнения размером до 1 см – определяются контуры и структура небольших уплотнений. Также оценивают подвижность новообразований;
- Болевой синдром – маммолог устанавливает локализацию болевых точек. Во время прощупывания определяется также степень болезненности;
- Кожные симптомы патологий – по кожным признакам определяется стадия воспалительного процесса и его локализация. Воспаление может поражать молочные протоки, жировую или железистую ткань;
- Внешние изменения груди и сосков – врач профессионально определяет характер деформации и степень ее выраженности. Также маммолог проводит сравнение признаков на правой и левой груди;
- Асимметрия – у большинства женщин грудь расположена несимметрично. Однако визуально это практически незаметно. Врач выявит патологические признаки нарастания асимметрии на ранней стадии. Это поможет определить, какая грудь больше подвержена патологическим изменениям;
- Выделение из сосков – для каждого заболевания характерен определенный тип отделяемой жидкости. Опыт врача позволяет быстро заподозрить конкретное заболевание. При наличии любых выделений из соска вне лактации назначают дополнительные методы диагностики.
Только доктор может точно оценить степень критичности симптомов в каждой ситуации. Самостоятельно сделать это невозможно, поскольку некоторые внешние факторы могут влиять на состояние молочных желез.
Например, при длительном приеме гормонов часто наблюдает изменение цвета ареол. После кормления грудью соски принимают втянутую форму, а естественное положение восстанавливается через 6-12 месяцев. Диагноз ставят с учетом этих особенностей.
Признаки рака молочной железы
Показания для срочного обращения к маммологу
Самодиагностика рака молочной железы помогает заметить опасные состояния, при которых необходим срочный прием маммолога. Это признаки развития тяжелых патологий, требующих вмешательства врача:
- ноющая боль в грудной клетке и молочных железах;
- постоянные выделения из сосков с неприятным запахом;
- мокнущие раны на коже груди;
- активное изменение формы и размера молочных желез;
- покраснение и шелушение кожных покровов органа;
- зуд в области сосков, изменение их формы и цвета;
- уплотнения, которые отчетливо прощупываются;
- застой молока в период кормления;
- изменение цвета и запаха грудного молока;
- серьезные травмы грудной клетки (опасны образованием опухолей и кист);
- отек груди после установления имплантатов;
- хронические половые заболевания.
На фоне этих симптомов у женщины часто повышается температура и ухудшается общее самочувствие. Дополнительный фактор риска – отягощенная наследственность. Если у женщины есть близкие родственницы с серьезными болезнями груди, нужно немедленно обращаться к врачу.
Особенно важно регулярно посещать маммолога пациенткам, в семье которых были случаи рака груди.
Техника и этапы самообследования молочных желез
Самодиагностику молочных желез проводят при хорошем освещении в спокойно обстановке. Перед началом процедуры врачи рекомендуют расслабиться и отбросить неприятные мысли. Цель процедуры – убедиться, что молочная железа здорова, а не искать болезнь.
Алгоритм самообследования молочных желез состоит из 6 шагов:
1 этап – Осмотр бюстгальтера
Многие заболевания груди сопровождаются выделениями из сосков и шелушением кожи. На белье могут оставаться пятна, корочки от язв и частички отмерших клеток. При этом при надавливании не всегда заметны выделения. Самодиагностика груди требует большой внимательности ко всем деталям.
2 этап – Общий осмотр молочных желез перед зеркалом в положении стоя
Руки лучше расположить на поясе или вдоль туловища. В этой позе легко заметить даже небольшие изменения формы и симметричности груди. Нужно обратить внимание на подвижность желез. Для этого руки поднимают, а затем опускают вниз, заводят ладони за голову. В норме обе груди должны симметрично смещаться при каждом движении.
При осмотре в зеркале могут быть видны выделения из сосков, следы которых можно не заметить на белье. Нужно обратить внимание на состояние альвеол и форму сосков. Признаки втянутости или неестественный цвет сразу бросаются в глаза.
3 этап – Оценка состояния кожи груди
Кожные покровы женской груди очень тонкие, поэтому на них сразу заметны любые изменения. В процессе самообследования оценивают такие характеристики:
- изменение цвета;
- эластичность;
- температура;
- покраснения;
- высыпания;
- опрелости;
- язвы и раны;
- шелушение и сухость;
- очаги западания или уплотнения;
- уплотнения.
Наличие сыпи, покраснений и шелушений не всегда указывают на патологию молочной железы. Это могут быть признаки аллергии, дерматоза и т.д.
4 этап – Пальпация в положении стоя
Методика самообследования молочной железы требует соблюдения некоторых условий.
Врачи рекомендуют проводить прощупывание груди во время приема ванны или душа. При таком подходе кожа хорошо увлажнена. Это позволяет пальцам легко скользить по груди.
Если такой возможности нет, можно воспользоваться увлажняющим кремом или лосьоном. Пальпацию левой груди выполняют правой рукой, и наоборот. Сомкнутыми пальцами водят по груди, поочередно выполняя легкие надавливания на жировую ткань. Круговые движения позволяют тщательно прощупать глубинные и поверхностные ткани органа.
5 этап – Прощупывание в положении лежа на спине
Эта поза позволяет глубоко исследовать состояние тканей молочных желез проникающими движениями пальцев. Женщина ложится на твердую поверхность. При больших размерах груди необходимо подложить валики под каждую из них. Это обеспечит удобство пальпации и легкий доступ ко всем участкам железы. Прощупывание в положении лежа можно проводить двумя способами:
- Техника «Квадрат» – исследуемую поверхность условно делят на квадраты. Каждый участок прощупывают сверху вниз;
- Техника «Спираль» – пальпацию выполняют подушечками пальцев в направлении от подмышечной зоны к соску. Рука описывает спираль, выполняя при этом круговые проникающие надавливания.
Главная цель – равномерно пальпировать обе молочные железы.
6 этап – Обследование сосков и ареол
Сначала визуально оценивают цвет и форму сосков, симметричность их расположения. Нужно обратить внимание на наличие трещин, эрозий. Далее прощупывают подсосковую область. Именно здесь часто обнаруживают опухоли. В норме ткани должны быть однородными, а кожа – упругой, без шелушения. Сосок сжимают двумя пальцами, чтобы проверить наличие выделений. Во время беременности и кормления грудью нормальным считается выделение молозива и молока. В другое время выделений не должно быть. Если из сосков выделяется жидкость при надавливании, нужно запомнить ее характеристики:
- цвет – желтый, алый, зеленый;
- характер – кровянистые, гнойные, слизистые;
- консистенция – жидкие, вязкие;
- запах – присутствует ли неприятный аромат.
На 4 и 5 этапе самообследования важно обратить внимание на такие изменения:
- боль при надавливании;
- уплотнения на коже в жировой ткани;
- изменение консистенции внутренних тканей (например, размягчение);
- однородность структуры молочных желез.
Самообследование на рак молочной железы подразумевает оценку лимфоузлов
Методика самообследования молочных желез включает осмотр лимфоузлов. После осмотра груди нужно прощупать подмышечные впадины. Исследование проводят в положении стоя. Одну руку располагают на поясе, а второй выполняют прощупывание. Палацы вводят глубоко в подмышечную впадину, а затем опускают вниз, прижав к грудной клетке. В норме размер лимфоузлов до 1 см, а пальпация безболезненна.
Самостоятельный осмотр занимает около 10 минут. В норме процедура абсолютно безболезненна и не доставляет неприятных ощущений. Подобное обследование молочных желез не может заменить консультации маммолога. Это лишь способ выявления признаков болезни, которые должны насторожить женщину. Если с момента предыдущего осмотра замечены существенные изменения, нужно обратиться к врачу, не дожидаясь плановой консультации.
Самообследование – единственный метод ранней диагностики рака груди у женщин. Узловые уплотнения и новообразования в тканях молочной железы – симптомы, угрожающие жизни!
Практически все заболевания молочной железы успешно поддаются лечению на ранней стадии. В медцентре «Университетская клиника» работают опытные и тактичные маммологи. В комфортных условиях вы сможете пройти обследование и получить комплексную консультацию специалиста. Не пренебрегайте визитом к врачу, потому что от этого может зависеть ваша жизнь.
Дата публикации 9 января 2018Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Новообразования груди бывают доброкачественные и злокачественные.
Доброкачественные новообразования, в отличие от злокачественных опухолей:
- не имеют бесконтрольного деления и местно агрессивного роста;
- не распространяются на другие части тела.
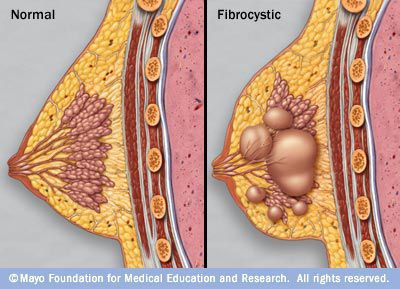
Доброкачественные новообразования могут встречаться как у женщин, так и у мужчин. Существует много типов доброкачественных новообразований молочной железы. Зачастую приходится встречаться с диагнозом фиброзно-кистозная мастопатия, который описывает целую группу доброкачественных новообразований молочной железы.
Доброкачественные новообразования молочных желез встречаются очень часто. Так, в РФ 9 из 10 женщин имеют доброкачественные изменения ткани молочной железы.
Точная причина доброкачественных новообразований молочных желез неизвестна. Известно, что клетки в организме делятся и растут с определенной скоростью. Как правило, организм способен сбалансировать рост и деление клеток. Когда старые или поврежденные клетки умирают, они автоматически заменяются новыми здоровыми клетками. В случае с доброкачественными образованиями скорость деления клеток нарушается, что приводит к локальному росту железистой ткани молочных желез.
Существует множество доброкачественных опухолей, которые развиваются в ткани молочной железы, название опухоли зависит от ткани, которая является источником роста, так, липома молочной железы, например, растет из жировых клеток, а миома — из мышечной ткани.
Аденомы молочных желез образуются в тонком слое ткани, который покрывает железистые дольки молочной железы. Несмотря на разнообразие новообразований молочных желез, наиболее часто встречаются фиброаденомы молочной железы.
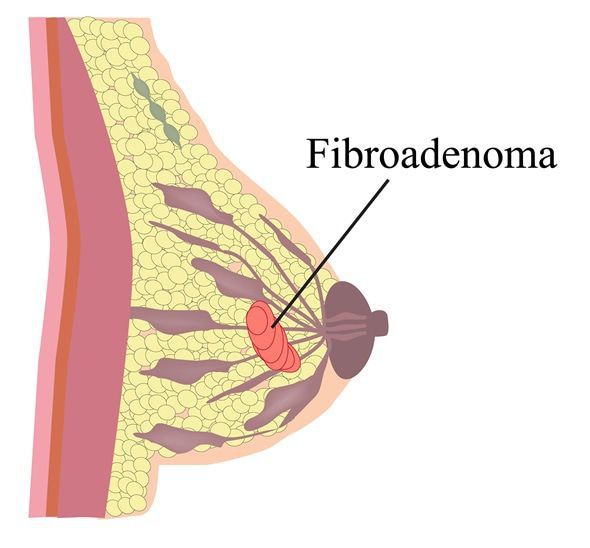
Фиброаденома — это доброкачественная опухоль в груди, которая обычно встречается у женщин в возрасте до 30 лет.
Около 70% женщин в России либо встречались с данным диагнозом, либо не знают о наличии у них фиброаденомы молочной железы. Данная опухоль состоит из так называемой стромальной, или соединительной ткани. Фиброаденомы могут встречаться в одной или обеих молочных железах. Фиброаденома плотная, округлой формы, подвижна под кожей.
На образование фиброаденомы влияет совокупность факторов. Гормоны, такие как эстроген, играют важную роль в росте и развитии фиброаденомы. Существуют данные, что прием оральных контрацептивов в возрасте до 20 лет повышает риск развития фиброаденом. Влияние гормонального фона можно подтвердить тем, что фиброзные новообразования молочных желез могут интенсивно расти во время беременности, а во время менопаузы их размер сокращается.
Существует два типа фиброаденом:
1. простые;
2. сложные.
Простые фиброаденомы не повышают риск развития рака молочной железы. Сложные фиброаденомы содержат другие компоненты, такие как кисты, заполненные жидкостью, которые иногда содержат отложения кальция. Сложные фиброаденомы могут незначительно увеличить риск развития рака молочной железы. Американское онкологическое сообщество утверждает, что женщины со сложными фиброаденомами имеют в полтора раза больший риск развития рака молочной железы, чем женщины без таковых.
Рак молочной железы возникает, когда ДНК клетки повреждена, но почему и как эта ДНК повреждается, пока неизвестно. Это может быть генетическое или экологическое воздействие, или в большинстве случаев сочетание обоих факторов. Но большинство пациентов никогда не узнают, что именно вызвало их рак.
Факторы риска, связанные с раком молочной железы:
- пол: рак молочной железы встречается почти в 100 раз чаще у женщин, чем у мужчин;
- возраст: две из трех женщин обнаружили рак молочной железы после 55 лет;
- национальность: рак молочной железы чаще диагностируется у некоторых народностей, например у кавказских женщин.
Если у близких родственников был диагностирован рак молочной железы или яичников, у человека высокий риск развития рака молочной железы в будущем. Риск увеличивается, если родственнику был поставлен диагноз до 50 лет. У женщин с ранней менструацией (до 12 лет), поздней менопаузой (после 55 лет), родивших первого ребенка после 27 лет или никогда не рожавших, риск развития рака молочной железы выше, чем в остальной популяции. Мутации в определенных генах, такие как BRCA1 и BRCA2, могут увеличить риск развития рака молочной железы. Наличие мутаций выясняется с помощью генетического теста, который необходимо выполнить женщинам, у которых есть отягощенный семейный анамнез. Лица с этими мутациями генов могут передавать мутацию гена своим детям.
Другие факторы риска:
- отсутствие физической активности: сидячий образ жизни;
- диета с высоким содержанием насыщенных жиров и отсутствие фруктов и овощей;
- избыточный вес или ожирение;
- частое употребление алкоголя (чем больше алкоголя вы потребляете, тем больше риск).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы новообразования молочной железы
Для фиброаденомы характерно наличие плотного округлого образования, которое легко смещается относительно ткани молочной железы. Как правило, безболезненное, однако некоторые пациентки отмечают ощущение болезненности, связанное с менструальным циклом. Если фиброаденома находится близко к поверхности кожи, возможна деформация кожного покрова, что может быть визуально заметно для пациентки.
Кисты молочных желез обычно бессимптомны, если размер кисты зависит от менструального цикла, возможно ощущение набухания молочной железы перед менструациями.
Внутрипротоковая папиллома имеет патогномоничный признак — густые кровянистые выделения из соска. Возможна пальпация самого образования, если оно располагается поверхностно.
Листовидные опухоли и радиальный рубец зачастую проявляют себя только наличием образования в ткани молочной железы, болей нет.
Рак молочной железы имеет некоторые характерные признаки:
1. наличие опухолевого узла в молочной железе;
2. симптом площадки;
3. вытяжение соска;
4. увеличение подмышечных лимфоузлов;
5. иногда выделения из соска.
Патогенез новообразования молочной железы
Развитие новообразований молочной железы — процесс, который запускается благодаря совокупности различных факторов: гормонального фона, стресса, условий окружающей среды. Особенностью доброкачественных образований — фиброаденом, липом и кист — является тот факт, что в любом случае процесс деления клеток внутри этих образований находится под контролем иммунной системы организма. То есть эти образования никогда не могут разрастись до неконтролируемых размеров или распространиться по лимфатической системе.
Кисты в молочной железе образуются в результате гиперпродукции секрета протоков млечных путей, таким образом происходит формирование мешочков, заполненных содержимым. Фиброаденома — разрастание соединительной ткани. И кисты, и фиброаденомы очень часто сочетаются, поэтому подобное состояние называется фиброзно-кистозная мастопатия.
Что касается злокачественных новообразований молочной железы, то тут механизм немного другой. Поврежденные клетки нашего организма могут размножаться, создавая еще более поврежденные клетки и вызывая рост опухоли. Гормоны нашего организма и химические вещества могут ускорить рост этих мутировавших клеток. Лимфатические и кровеносные сосуды могут переносить рак в другие области тела. Процессы злокачественного роста запускаются после повреждения клеток. Здоровые клетки являются основными строительными блоками всех тканей и органов в организме. Но когда ДНК клетки повреждена, мутировавшие клетки начинают быстро воспроизводиться, не следуя какому-либо плану. Агрессивный рост клеток образует опухоль. Эти аномальные клетки или группы клеток перерастают в болезнь, известную как рак молочной железы, и могут распространяться на другие части тела.
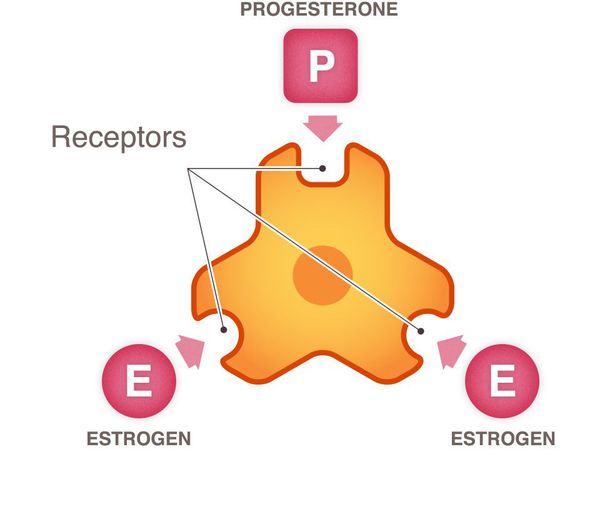
Рост и распространение рака молочной железы подпитывается нормальными химическими веществами организма, такими как эстроген, прогестерон и ген HER2/neu (фактор роста). Каждый из этих трех химических компонентов является важным в норме, однако когда клетка становится раковой, эти химические вещества ускоряют рост клеток рака молочной железы.
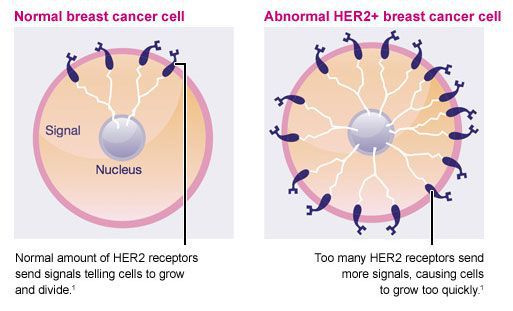
Здоровые рецепторы HER2 — это белки, которые помогают управлять тем, как клетка молочной железы растет, делится и ремонтирует себя. Однако примерно у четверти всех больных раком молочной железы ген HER2 функционирует неправильно. Он создает избыточное количество копий самого себя в процессе, известном как «амплификация гена HER2». Затем эти дополнительные гены инструктируют клетки создавать слишком много рецепторов HER2, что называется «сверхэкспрессией белка HER2». Конечным результатом является то, что клетки молочной железы растут и делятся неконтролируемым образом.
Классификация и стадии развития новообразования молочной железы
Новообразования молочных желез делятся на 2 вида:
- доброкачественные;
- злокачественные.
Доброкачественные образования:
Гиперплазия — чрезмерный рост (пролиферация) клеток долек или протоков молочной железы. Существует два основных типа гиперплазии — обычный и атипичный. Оба повышают риск рака молочной железы, но атипичная гиперплазия делает это в большей степени.[1]
Кисты представляют собой заполненные жидкостью мешочки, которые почти всегда доброкачественны. Кисты чаще встречаются у женщин в возрасте 35-50 лет.
Внутрипротоковые папилломы — это локальное разрастание стенки млечного протока в груди. Они обычно располагаются близко к соску и могут вызывать боль. Вы можете почувствовать уплотнение вблизи ареолы. Типичным признаком папилломы являются темные кровянистые выделения из соска. Они чаще всего встречаются у женщин в возрасте 35-55 лет. Внутрипротоковые папилломы (ВПП) удаляются хирургическим путем и не требуют дальнейшего лечения.[2] Если у вас одна ВПП, она не увеличивает риск развития рака молочной железы(в случае отсутствия аномальных клеток или клеток протоковой карциномы in situ (DCIS).[3] Наличие 5 или более ВПП может увеличить риск рака молочной железы.[4]
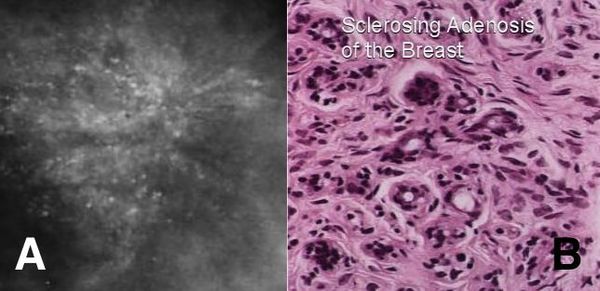
Склерозирующий аденоз состоит из небольших уплотнений, состоящих их увеличенных долек молочной железы. Может вызывать боль, не связанную с менструальным циклом. Склерозирующий аденоз можно увидеть на маммограмме.
Поскольку он имеет неровные контуры, он может быть ошибочно принят за рак молочной железы. Для исключения рака молочной железы может потребоваться биопсия. Склерозирующий аденоз не нуждается в лечении.[5] Некоторые исследования показали, что склерозирующий аденоз несколько увеличивает риск развития рака молочной железы, а другие не обнаружили увеличения риска.[6]
Радиальный рубец (рубец Земба) имеет сердцевину волокон соединительной ткани. Хотя радиальный рубец может выглядеть как рак молочной железы на маммограмме, он не являются раком. Радиальный рубец удаляется хирургическим путем, но не требует дальнейшего лечения. Исследования показали, что радиальный рубец не увеличивает риск развития рака молочной железы.[7]
Листовидная опухоль — это редкая опухоль молочной железы, которая состоит из соединительной (стромальной) ткани. Чаще всего встречаются у женщин в возрасте 40 лет. Женщины с синдромом Ли-Фраумени (редкое наследственное генетическое состояние) имеют повышенный риск развития подобных опухолей. Большинство листовидных опухолей являются доброкачественными (не раковыми), но 1 из 4 из этих опухолей являются злокачественными (рак).
Злокачественные новообразования молочных желез:
Рак молочной железы — заболевание неоднородное. Существует большое количество различных подтипов рака молочной железы, каждый из которых имеет свои особенности диагностики и лечения.
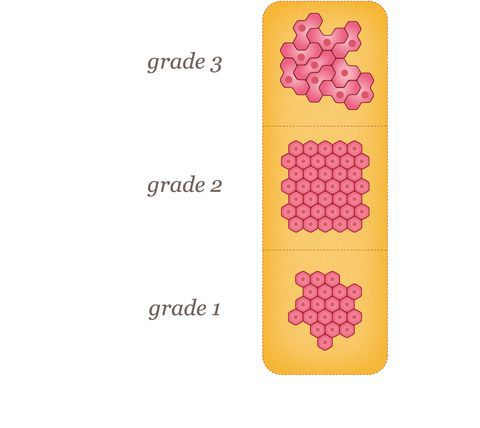
Во-первых, существуют различные типы дифференцировки:
1. низкий класс (1) — хорошо дифференцированный;
2. промежуточный класс (2) — умеренно дифференцированный;
3. высокий класс (3) — плохо дифференцированный.
Высокодифференцированные опухоли больше похожи на нормальную ткань молочной железы под микроскопом. Низкодифференциированные опухоли выглядят менее похожими на нормальную ткань и имеют тенденцию быть более агрессивными. Стадирование рака молочной железы осуществляется по системе TNM, в которой учитывается размер опухоли, состояние региональных лимфоузлов и наличие отдаленных метастазов. Прогноз для пациента очень сильно зависит от стадии рака молочной железы.
Осложнения новообразования молочной железы
В группе доброкачественных новообразований осложнения встречаются относительно редко. Крупные фиброаденомы и листовидные опухоли могут вырастать до крупных размеров, что приводит к изменению формы молочной железы и ее деформации. В случае беременности данная ситуация может осложниться лактостазом и маститом. Крупные кисты молочных желез в некоторых случаях могут инфицироваться, что в дальнейшем приводит к развитию инфекционных осложнений в виде абсцесса или флегмоны молочной железы. Наиболее грозным осложнением новообразований молочных желез является рак молочной железы. Однако злокачественное перерождение происходит достаточно редко, особенно в случае фиброаденомы молочной железы. Относительно чаще злокачественной трансформации подвергается дольковая или протоковая гиперплазия.
В случае обнаружения, развития и последующего лечения рака молочной железы возможно возникновение таких осложнений, как лимфостаз или лимфедема, которые проявляются появлением стойкого отека руки на оперированной стороне.[8] Однако данное состояние эффективно поддается лечению с помощью наложения лимфовенозных анастомозов и пересадки лимфатических узлов.[9]
Диагностика новообразования молочной железы
Существуют различные эффективные методы диагностики новообразований молочных желез. Ключом к постановке правильного диагноза является определение того, является ли опухоль доброкачественной или злокачественной.[10] Только гистологическое исследование может с уверенностью определить эти характеристики опухоли. Самым первым способом диагностики является самообследование молочных желез.
Если вам удалось обнаружить подозрительные образования, необходимо обратиться к специалисту-онкологу для проведения полного обследования молочных желез.
Основные инструментальные методы для диагностики новообразований молочных желез:
1. маммография;
2. УЗИ;
3. МРТ молочных желез
Доброкачественные опухоли часто имеют четко выраженные границы, что позволяет диагностировать их как доброкачественные. Также необходимо сдать анализы крови на наличие маркеров рака, например, СА 153. В случаях, когда клиническая картина сомнительна, необходимо провести биопсию опухоли, чтобы определить, является ли она доброкачественной или злокачественной. Биопсия будет более или менее инвазивной в зависимости от местоположения опухоли. Наиболее эффективным методом для биопсии образований молочной железы является кор-биопсия.[11] Суть методики состоит в заборе столбика тканей подозрительного образования с дальнейшим гистологическим исследованием. В случае, если образование злокачественное — необходимо определить рецептурный статус, что позволит начать грамотное и специализированное лечение.
Лечение новообразования молочной железы
Не все доброкачественные опухоли нуждаются в лечении. Если опухоль небольшая и не вызывает никаких симптомов, необходимо осуществлять динамическое наблюдение.
Фиброаденому не обязательно удалять. В зависимости от симптомов, семейной истории, данных УЗИ врач решает: удалить фиброаденому или нет. Фиброаденомы, которые не растут и, безусловно, не являются злокачественными, достаточно контролировать по УЗИ и маммографии.
Показания для удаления фиброаденомы:
1. размер более 5 мм;
2. фиброаденома влияет на естественную форму груди;
3. фиброаденома вызывает боль;
4. обеспокоенность развитием рака;
5. наличие рака в семейной истории;
6. сомнительные результаты биопсии.
После удаления фиброаденомы рекомендовано следующее лечение:
1. Прожестожель 1% 1 р/сут. втирать в каждую железу 3 месяца;
2. Аевит 1 драже 2 р/сут.;
3. Валерианы экстракт 1 таб/3р/сут.;
4. Мастодинон 1 таб 2р/сут. или 30 капель 2р/сут. 3 мес, месяц перерыв, еще 3 месяца;
5. Фитолон;
6. Почечный сбор.
Основным видом лечения листовидных опухолей является хирургический.[12] Листовидные опухоли могут рецидивировать при недостаточном удалении. По этой причине их необходимо удалять вместе с краем нормальной ткани молочной железы. В некоторых случаях может потребоваться мастэктомия. Злокачественные листовидные опухоли отличаются от рака молочной железы. Они плохо реагируют на гормональную терапию или химиотерапевтические препараты, которые используются для лечения рака молочной железы. Злокачественные листовидные опухоли необходимо лечить по тем же принципам, что и саркомы.
Лечение внутрипротоковой папилломы — хирургическое, удаление новообразования вместе протоком молочной железы. Протоковая, или дольковая гиперплазия, как правило, в лечении не нуждается. Однако если при выполнении пункционной биопсии были получены атипические клетки, необходимо выполнить кор-биопсию молочной железы или секторальную резекцию, чтобы достоверно исключить злокачественное новообразование.
Прогноз. Профилактика
Доброкачественные новообразования молочной железы — это не рак молочной железы. Однако некоторые типы (особенно те, в которых по данным биопсии присутствуют аномальные клетки) повышают риск рака молочной железы. В этом случае стоит осуществлять серьезный контроль за новообразованиями и при необходимости удалять их.
Существуют некоторые факторы, которые могут увеличить риск развития доброкачественных новообразований молочной железы:
1. менопаузальная гормональная терапия (использование постменопаузальной заместительной терапии);
2. семейный рак молочной железы или доброкачественные образования молочных желез у членов одной семьи;
3. употребление алкоголя в подростковом возрасте;
4. нарушения менструального цикла;
5. тиреотоксический зоб;
6. нерегулярная половая жизнь.
Факторы, которые снижают риск возникновения новообразований молочных желез:
1. употребление в пищу продуктов, содержащих каротиноиды, например, дыня, морковь, сладкий картофель, орехи и бобы;
2. грудное вскармливание;
3. регулярная половая жизнь.
Женщинам с атипичной гиперплазией (но не обычной гиперплазией) рекомендуется рассмотреть возможность приема тамоксифена для снижения риска развития рака молочной железы.[13] Тамоксифен снижает риск развития рака молочной железы у женщин с атипичной гиперплазией на 86%.
«Результаты УЗИ молочных желез выявили образование, подозрительное на онкологию», «результаты маммографии не позволяют однозначно исключить наличие злокачественного образования», «биопсия показала наличие раковых изменений в молочной железе и требуется расширенное обследование». Это лишь немногие из самых страшных слов, которые женщина может услышать от своего врача.
Молочные железы состоят из трех основных типов тканей — жировой, соединительной и железистой. Раком молочной железы (РМЖ) называют злокачественные опухоли молочной железы, развивающиеся именно из клеток железистой ткани. Вопреки расхожему мнению, РМЖ заболевают как женщины, так и мужчины, однако у женщин он встречается примерно в 100 раз чаще.
- Как возникает рак молочной железы?
- Типы рака молочной железы
- Причины, факторы риска и профилактика
- Симптомы
- Самостоятельная диагностика
- Диагностика у онколога-маммолога
- Стадии рака молочной железы
- Лечение рака молочной железы
- Прогноз при раке молочной железы
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к раку молочной железы, бывают наследственными и приобретенными.
Распространенными наследственными генетическими причинами становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака примерно в 15% случаев.
Намного чаще рак молочной железы возникает из-за приобретенных мутаций: они возникают в клетках железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
«Молекулярно-генетический портрет» опухоли молочной железы имеет важное значение при выборе оптимального лечения.
Типы рака молочной железы
Виды рака молочной железы делятся на две группы: протоковые и железистые. Протоковый рак встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
Железистый рак может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли молочной железы.
Причины, факторы риска и профилактика
К сожалению, у ученых пока нет полной информации о причинах возникновения рака молочной железы. Существует список факторов риска, влияющих на вероятность появления рака, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые всё же связывают возникновение злокачественных новообразований груди с определенными обстоятельствами, наиболее часто предваряющими его появление.
Все факторы риска можно условно разделить на три группы:
- Обстоятельства, связанные с внешними воздействиями и образом жизни – на их исключение в первую очередь направлена профилактика.
- Наследственность, возраст и другие факторы, на которые нельзя повлиять.
- Факторы, роль которых до конца не доказана.
Факторы риска, связанные с внешними воздействиями и образом жизни
Низкий уровень физической активности. Ученые обнаруживают всё больше доказательств того, что этот фактор повышает риск развития злокачественных опухолей груди. В то же время, достоверно известно, что регулярные физические упражнения помогают снизить риск, особенно в постменопаузе.
Неизвестно, каким образом физическая активность способствует профилактике рака. Считается, что это происходит за счет нормализации веса, обменных процессов, гормонального фона, снижения уровня воспаления в организме. По поводу продолжительности и регулярности упражнений нет конкретных рекомендаций, но многие эксперты утверждают, что даже занятия по два часа в неделю принесут пользу.
Избыточная масса тела и ожирение. Лишний вес как фактор риска развития рака груди начинает сильнее всего действовать в постменопаузе. У женщины репродуктивного возраста гормоны эстрогены вырабатываются в яичниках. После менопаузы эту функцию в основном берет на себя жировая ткань. Если жира в организме много, то и гормонов будет вырабатываться больше. И это может способствовать росту злокачественной опухоли. Кроме того, у людей с лишним весом повышается уровень инсулина.
Впрочем, связь между избыточной массой тела и риском развития рака груди не так проста. Исследования показывают, что до менопаузы у женщин с ожирением вероятность возникновения злокачественной опухоли, напротив, несколько ниже. Кроме того, количество жировой ткани в организме по-разному связано с различными типами рака груди:
- лишний вес после менопаузы сильнее всего повышает риск развития гормонально-позитивных злокачественных опухолей;
- некоторые исследования показывают, что лишние килограммы, набранные до менопаузы, повышают риск развития тройного негативного рака.
Употребление алкоголя. Риск увеличивается параллельно тому, как часто и в каких количествах женщина употребляет спиртное:
- при употреблении 14 г этилового спирта в день риск повышается на 7–10% по сравнению с непьющими;
- при употреблении 28–42 г этилового спирта в день – на 20%.
Возраст, в котором женщина родила первого ребенка, и количество беременностей. В целом у женщин, впервые родивших после 30 лет, риск развития рака молочной железы несколько выше. А первая беременность в молодом возрасте и несколько беременностей связаны с более низким риском.
Отсутствие грудного вскармливания. Исследования показывают, что кормление ребенка грудью несколько снижает риски, особенно если оно продолжается более года. Механизм такого защитного эффекта не изучен. Возможно, это связано с тем, что за счет длительного грудного вскармливания сокращается общее число менструальных циклов в течение жизни.
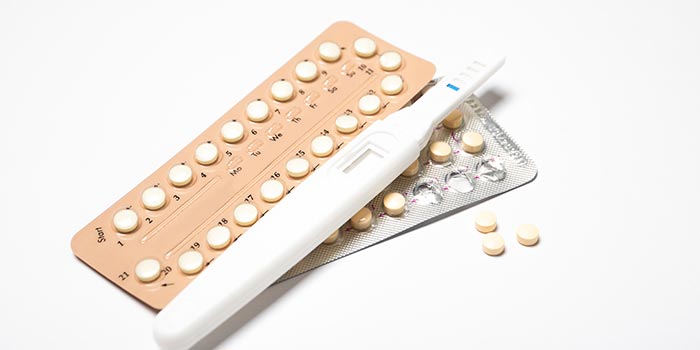
Контрацепция:
- При приеме оральных контрацептивов риск развития рака молочной железы немного повышается. Он постепенно снижается в течение 10 лет после отмены препаратов.
- С инъекциями Депо-Провера ситуация не такая однозначная. Некоторые исследования показывают, что они немного повышают риск. В других исследованиях такой связи обнаружено не было.
- Влияние внутриматочных спиралей, вагинальных колец и других имплантатов недостаточно изучено. Некоторые исследования показывают, что они также немного повышают риск.
Оральные контрацептивы и риск рака молочной железы
Гормональную терапию во время менопаузы назначают, чтобы устранить симптомы климакса и предотвратить остеопороз. Есть доказательства, что она может несколько повышать риск развития рака груди.
Грудные имплантаты не повышают риск рака груди, но в рубцовой ткани рядом с ними может развиваться анапластическая крупноклеточная лимфома. Чаще всего такие опухоли возникают при использовании текстурированных имплантатов с шероховатой поверхностью.
Факторы риска, на которые нельзя повлиять
Женский пол – наиболее очевидный фактор риска развития рака груди. У мужчин это заболевание тоже встречается, но намного реже.
Возраст. Со временем в клетках тела накапливаются мутации, в том числе связанные со злокачественными опухолями. Рак молочной железы чаще всего диагностируют у женщин старше 55 лет.
Наследственные мутации. Считается, что 5–10% злокачественных опухолей груди носят наследственный характер – они возникают на фоне мутаций, присутствующих в клетках тела с рождения.
Чаще всего среди наследственных мутаций, связанных с раком молочной железы, встречаются изменения в генах BRCA1 и BRCA2. В норме продукты этих генов участвуют в репарации (восстановлении) поврежденной ДНК. Если они не работают правильно, то ДНК не «чинится», в клетках накапливается еще больше мутаций, и эти клетки могут стать раковыми. У носительниц мутаций в генах BRCA1 или BRCA2 риск развития рака молочной железы к 80 годам составляет 70%. Кроме того, повышен риск развития рака яичников и некоторых других злокачественных опухолей.
Также к раку молочной железы способны приводить наследственные мутации в других генах:
- TP53. Белок, кодируемый этим геном (p53), называют «стражем генома». Он останавливает рост клеток с поврежденной ДНК и заставляет их совершить «самоубийство». При наследственных мутациях в гене TP53 диагностируют синдром Ли-Фраумени. У таких людей повышен риск развития рака молочной железы, злокачественных опухолей мозга, лейкемии, сарком.
- ATM. Белок-продукт этого гена принимает участие в восстановлении поврежденной ДНК или убивает клетку, если «починка» невозможна. При наследственных мутациях в ATM развивается атаксия-телеангиэктазия. В некоторых семьях с такими мутациями часто встречается рак молочной железы.
- PTEN – ген, который участвует в регуляции роста клеток, а при наследственных мутациях в нем развивается синдром Каудена. При этом редком заболевании повышен риск развития некоторых доброкачественных и злокачественных опухолей.
- CHEK2 кодирует белок, который участвует в репарации ДНК.
- STK11 – ген, при наследственных мутациях в котором развивается синдром Пейтца-Егерса. У таких пациентов возникают пигментные пятна в ротовой полости и на губах, полипы в пищеварительном тракте и мочевыводящих путях, повышен риск развития некоторых злокачественных опухолей.
- CDH1. При наследственных мутациях в этом гене развивается редкая злокачественная опухоль – наследственный диффузный рак желудка. У женщин также повышен риск развития рака молочной железы.
- PALB2. Белок, который кодирует этот ген, работает в связке с белком, кодируемым геном BRCA2. Поэтому мутации в нем также повышают вероятность возникновения злокачественных опухолей в груди.
Семейный анамнез. Примерно у 15% женщин со злокачественными опухолями в молочной железе есть близкие родственники с таким же диагнозом. Если рак груди обнаружен у вашей матери, сестры или дочери, то ваши риски повышены почти в два раза, а если сразу у двух близких родственниц – в три раза.
Личный анамнез. Если у женщины уже был диагностирован рак груди, то риск возникновения злокачественной опухоли во второй молочной железе или в других органах немного повышен.
Раса и этническое происхождение. В целом рак груди у женщин европеоидной расы встречается чаще, чем у чернокожих, но у последних такие опухоли чаще диагностируются до 45 лет и характеризуются более высокой смертностью. Среди азиатских женщин и распространенность, и смертность от рака груди ниже.
Рост. По неизвестным причинам рак груди несколько чаще встречается у высоких женщин. Возможно, играют роль особенности питания в раннем возрасте, гормональный фон, наследственность.
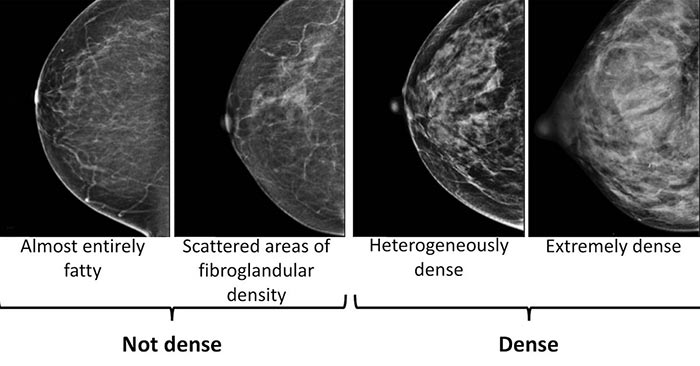
Плотность ткани молочной железы. На этот показатель влияет соотношение жировой, железистой и фиброзной ткани. Чем больше двух последних, тем выше плотность молочной железы. При этом риск развития рака в 1,5–2 раза выше, чем у женщин с умеренной плотностью ткани груди.
Степени плотности молочной железы по результатам маммографии
Особенности менструального цикла. Риск развития рака молочной железы несколько повышен, если:
- первые месячные пришли до 12 лет;
- менопауза наступила после 55 лет.
Перенесенная лучевая терапия. Риск рака груди повышен у женщин, которые подверглись облучению груди в молодом, подростковом возрасте, когда ткани молочной железы еще формировались. Для женщин старше 40 лет эти риски отсутствуют.
Некоторые доброкачественные новообразования груди:
|
Непролиферативные новообразования – практически не влияют на риск рака |
|
|
Пролиферативные новообразования без атипии – клетки быстро размножаются, но под микроскопом выглядят как нормальные. Немного повышают риск развития рака. |
|
|
Пролиферативные новообразования с атипией – клетки быстро размножаются и внешне отличаются от нормальных. Повышают риск развития рака в несколько раз. |
|
Факторы риска рака молочной железы с недоказанной ролью
Некоторые факторы, вероятно, повышают риск развития рака молочной железы, но их роль пока недостаточно изучена и не доказана окончательно:
- особенности питания;
- курение;
- воздействие веществ, которые находятся во внешней среде, пластике;
- работа в ночную смену.
Профилактика рака груди сводится к тому, чтобы максимально исключить факторы из первой группы. Нужно вести здоровый образ жизни, отказаться от вредных привычек, регулярно заниматься спортом, поддерживать нормальный вес, принимать контрацептивы и гормональные препараты во время менопаузы с осторожностью, строго в соответствии с рекомендациями врача.
Симптомы
Ранние признаки рака груди женщина зачастую может заметить сама, если регулярно проводит самообследования:
- увеличение, изменение формы молочной железы;
- асимметрия груди;
- асимметричное расположение сосков;
- деформация соска, он может стать втянутым;
- выделения из соска – особенно должны насторожить кровянистые;
- болезненность груди;
- покраснение и припухлость;
- плотный узел, который можно прощупать;
- изменения на коже: язвы, незаживающие раны, «лимонная корка»;
- сморщенная и втянутая кожа над опухолью;
- увеличение лимфатических узлов в подмышечной области: их можно выявить на ощупь.
На ранних стадиях рак молочной железы, как правило, никак не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований (маммографии).
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль — редкий симптом рака груди, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме рака молочной железы. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отёка, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы:
- «Площадка» — происходит уплощение кожи над опухолью, образовать в данном месте кожную складку невозможно.
- «Умбиликация» — кожа молочной железы над местом поражения сморщена и втянута.
- «Лимонная корка» — характерный вид грудной железы вследствие лимфостаза.
Иногда, при распространении рака на поверхность кожи могут наблюдаться такие признаки, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой молочной железе.
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Патологические выделения — довольно редкий симптом, но в ряде случаев может быть единственным выявленном при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
В зависимости от проявлений заболевания, выделяют разные клинические формы рака молочной железы. В 75–80% случаев встречается узловая форма. На ранних стадиях единственным симптомом, как правило, становится безболезненное уплотнение в молочной железе. Если разделить грудь на четыре части горизонтальной и вертикальной линиями, то в половине случаев опухоль будет находиться в верхненаружной части.
Выделают особые формы рака груди с типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность молочной железы, мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная проявляется уплотнением пораженной молочной железы, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация молочной железы.
- Рак Педжета — поражает сосок и ареолу. Для него характерно утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Самостоятельная диагностика
Самостоятельно проверять молочную железу на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите молочные железы. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика у онколога-маммолога
Сбор анамнеза
Диагностика рака молочной железы начинается с беседы. На этом этапе врачу важно оценить жалобы и выяснить, встречались ли случаи рака молочной железы в семье, если да — насколько часто. Это помогает заподозрить наследственную форму заболевания, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Осмотр молочной железы
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
Инструментальная диагностика
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также используют ультразвуковое исследование молочных желёз. Маммография и УЗИ — взаимодополняющие методы, каждый из них имеет свои преимущества:
|
Маммография |
УЗИ молочных желез |
|
Позволяет обнаружить патологические изменения молочной железы за 1,5–2 года до появления симптомов. При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию. Высокая чувствительность — точная диагностика до 90% случаев новообразований молочной железы. Возможность обнаружить микрокальцинаты до 0,5 мм. |
Безопасность — нет воздействия на организм рентгеновскими лучами. Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет). Позволяет отличать кисты молочной железы (полости с жидкостью) от плотных опухолей. Позволяет оценить состояние регионарных лимфатических узлов. Хорошо подходит для контроля положения иглы во время биопсии. |
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
Окончательный диагноз устанавливают по результатам биопсии. Получить опухолевую ткань молочной железы можно разными способами:
- Исследование выделений из соска — в них могут быть обнаружены опухолевые клетки.
- При тонкоигольной биопсии в опухоль молочной железы вводят иглу под контролем УЗИ или маммографии.
- Во время трепанобиопсии (CORE-биопсии) используют специальный инструмент, напоминающий толстую полую иглу. Он позволяет получить больше количество опухолевой ткани молочной железы и более детально ее исследовать.
- При биопсии «пистолет-игла» иглу вводят точно в нужное место с помощью специального пистолета.
- Стереотаксическая вакуум-биопсия практически так же точна, как биопсия рака молочной железы во время хирургического вмешательства, но ее можно выполнить под местной анестезией, не прибегая к общему наркозу. Процедуру проводят с помощью пистолета Bard Magnum и вакуум-аппарата.
- Эксцизионная биопсия проводится во время хирургического вмешательства. На исследование отправляют всю опухоль вместе с тканями молочной железы.
- Сентинель-биопсия — исследование сторожевого лимфатического узла во время операции. Оно помогает разобраться, распространилась ли опухоль в регионарные лимфатические узлы, и стоит ли их удалять.
Цитологическое и гистологическое исследование проводят в лаборатории, где оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой, что также влияет на схему лечения.
Оценка степени распространения рака в организме
Когда рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился. Для этого применяют следующие исследования:
- УЗИ и биопсию лимфатических узлов.
- Компьютерную томографию и МРТ — они помогают оценить размеры, расположение опухоли молочной железы, очаги в других органах.
- Метастазы в печени диагностируют с помощью УЗИ.
- Очаги в легких и костях помогает выявить рентгенография.
- ПЭТ-сканирование — современный «золотой стандарт» диагностики метастазов злокачественных опухолей.
Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
- Tis — «рак на месте», который находится в клетках, выстилающих молочные протоки или дольки, и не вторгается в соседние ткани. Это может быть дольковая, протоковая карцинома или рак Педжета.
- T1 — диаметр опухоли в наибольшем измерении составляет менее 2 см.
- T2 — 2–5 см.
- T3 — более 5 см.
- T4 — опухоль, которая проросла в стенку грудной клетки, кожу, или воспалительный рак.
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Схема лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние пациента. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения, то шанс полностью вылечить рак груди является весьма высоким.
Хирургический метод
Оперативный метод является доминирующим в лечении рака молочной железы. При раннем выявлении опухоли возможно проведение органосохраняющей операции — секторальной резекции. Выполнение такого вмешательства сопровождается повышенным риском местного рецидивирования, в связи с чем его комбинируют с другими методами, например, лучевой терапией.
На более поздних стадиях рак груди лечится с применением мастэктомии — удаления всей молочной железы вместе с ближайшими лимфатическими узлами. Врач также может принять решение об удалении второй молочной железы, если велик риск развития и в ней злокачественной опухоли.
Чтобы разобраться, распространились ли раковые клетки в лимфатические узлы, и определиться с объемом хирургического вмешательства, может быть проведена сентинель-биопсия, или биопсия сторожевого лимфоузла. Во время операции в опухоль вводят радиофармпрепарат или флуоресцентный краситель — это помогает визуализировать лимфоузел, который первым принимает лимфу от ткани молочной железы. Его удаляют и проводят гистологическое исследование. Если в сторожевом лимфоузле не обнаруживают опухолевых клеток, можно ограничиться удалением очага в молочной железе. В противном случае показано иссечение регионарных лимфоузлов.
Лучевая терапия
С целью улучшения непосредственных и отдаленных результатов оперативного вмешательства при раке молочной железы, в качестве вспомогательного метода используется лучевая терапия. Она может применяться в предоперационном периоде для уменьшения степени злокачественности опухоли молочной железы, повреждения и регрессии микрометастазов. Однако чаще к лучевой терапии прибегают после операции, когда необходимо уничтожить раковые клетки, которые могли остаться в организме.
Химиотерапия
Для лечения рака груди применяются химиопрепараты до или после хирургического вмешательства с целью полного излечения, продления жизни и улучшения ее качества, либо для уменьшения объема операции. Каждый из химиотерапевтических препаратов оказывает действие только на клетки в определенной фазе клеточного цикла. Поэтому наиболее эффективно назначение полихимиотерапии — сочетания нескольких лекарственных средств, которые имеют разную эффективность и механизм действия.
В клиниках «Евроонко» для лечения рака молочной железы применяются наиболее современные, оригинальные европейские и американские химиопрепараты. У нас есть возможность составить «молекулярный отпечаток» опухоли, подобрать на основании его анализа наиболее эффективные и безопасные комбинации лекарств.
Лекарственная терапия: гормональные и таргетные препараты
Злокачественная опухоль молочной железы признается гормоночувствительной, если более 10% клеток в ее составе имеют рецепторы к эстрогену или прогестерону. В этом случае применяют гормональную терапию. Чем больше опухоль имеет гормональных рецепторов, чем эффективнее будет такое лечение.
В состав этого вида терапии входят несколько методов, которые останавливают выработку гормонов и блокируют их поступление. На сегодняшний день всё шире используются препараты из группы нестероидных антигормонов, которые воздействуют только на опухоль молочной железы и не затрагивают механизмы гормонообразования во всем организме. Терапия гормональными препаратами назначается как в послеоперационном периоде с целью снижения риска рецидивирования, так и в качестве самостоятельного лечения неоперабельных опухолей молочной железы для контроля над их ростом.
Для лечения рака молочной железы применяют также таргетную терапию — препараты против определенных молекул-мишеней в опухолевых клетках, минимально воздействующие на здоровые клетки организма. Таргетную терапию используют отдельно или в комбинации с другими методами лечения.
Прогноз при раке молочной железы
Если рак молочной железы диагностирован на ранних стадиях (0-I), пятилетняя выживаемость приближается к 100%. То есть, можно сказать, что удается вылечить практически всех пациентов. Далее, в зависимости от стадии, прогноз относительно пятилетней выживаемости ухудшается:
- На II стадии — 93%.
- На III стадии — 72%.
- На IV стадии — 22%.
Совокупность имеющихся в арсенале онкологов методов лечения рака молочной железы позволяет в большинстве случаев добиться ремиссии заболевания или, как минимум, продлить жизнь с сохранением ее качества. Эффективность лечения в целом напрямую зависит от того, было ли лечение начато своевременно.
Максимальная эффективность противоопухолевого лечения достигается только в том случае, если оно проводится в соответствии с международными протоколами и учитывает индивидуальные особенности каждого пациента. Именно так назначают лечение онкологи «Евроонко».
| Подробнее о лечении рака молочной железы в «Евроонко»: | |
| Хирурги-онкологи-маммологи | от 5 100 руб |
| Удаление опухоли молочной железы | от 131 600 руб |
| Скорая помощь для онкологических больных | от 12 100 руб |
Рак груди — самая распространенная злокачественная опухоль у женщин. Этот вид рака стоит на первом месте по смертности от онкологических заболеваний среди женского населения. Риск его развития увеличивается с возрастом. Рак молочной железы у молодых девушек (до 35 лет) встречается редко, но имеет худший прогноз.
Наиболее частый признак рака груди — наличие безболезненной опухоли, которую женщина замечает при самообследовании. Другие симптомы — это изменение кожи (апельсиновая корка), выделения из соска и боль в груди. По статистике только 10% опухолей в молочных железах являются злокачественными.
К тому времени, когда рак груди можно нащупать, опухоль уже превышает 1 см. Более раннее выявление заболевания осуществляется при помощи маммографии.
Лечение рака молочной железы зависит от стадии заболевания, и наиболее важной информацией является именно размер опухоли и ее распространение до лимфатических узлов. Рано обнаруженный рак груди (случайно, на маммографии, пока не прощупывается) имеет лучший прогноз.
Лечение рака груди состоит из операции по удалению груди (мастэктомия), лучевой терапии (лучевой терапии ), химиотерапии, гормональной терапии. Выбор метода лечения зависит от стадии заболевания.
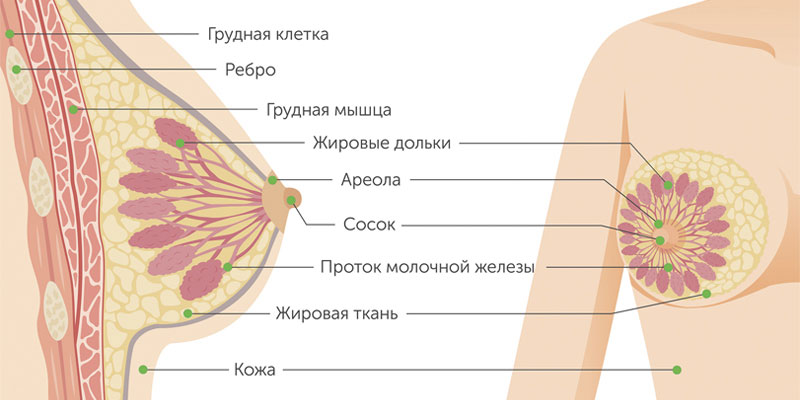
Строение груди
Структура груди состоит из железистой и жировой, а также нервной и лимфатической ткани. Грудь или молочная железа (лат. Mamma, греч. Mastos ) лежит на большой грудной мышце и простирается от 2-го до 6-го ребра.
Женская грудь — это сложная железа, состоящая из 15-20 отдельных желез. Каждый из них вместе с соединительной и жировой тканью образует одну долю. Доли отделены друг от друга соединительной тканью, и каждая из них имеет дренажный канал (проток), которые соединяются и заканчивается воронкообразным расширением на соске груди. Вокруг соска находится более темная пигментированная полоса, называемая ареолой.
Рак груди — заболеваемость
Рак груди — наиболее распространенное злокачественное новообразование у женщин (заболевает одна из 100). У мужчин встречается редко.
Примерно в 80% новых случаев заболевание выявляется на ранней стадии, и около 20% пациентов на момент постановки диагноза имеют запущенное заболевание с метастазами.
Заболеваемость раком груди в последние десятилетия растет, в то время как смертность в развитых странах снижается. Этому способствует более раннее выявление патологии и повышения эффективности лечения.
Считается, что каждая восьмая женщина предрасположена к раку молочной железы.
Заболевание редко встречается у женщин в возрасте до 40 лет, а у молодых девушек составляет менее 1%.
Рак груди — причины (факторы риска)
Существует ряд факторов риска, связанных с возникновением и развитием рака груди:
- Возраст. Сегодня известно, что рак груди может возникнуть в любом возрасте, но редко возникает до 25 лет. Риск заболевания увеличивается с возрастом, чаще всего он возникает после менопаузы (последней менструации в жизни женщины).
- Наследственная предрасположенность. Положительный семейный анамнез (мать, сестра или дочь больного раком груди) увеличивает риск развития заболевания. Общий относительный риск рака груди у женщин с положительным семейным анамнезом первой линии (мать, сестра, дочь) составляет 1,7 (риск в 1,7 раза выше или 70% по сравнению с женщинами, не имеющими положительного семейного анамнеза). Мутации в генах BRCA1, BRCA2 и p53 связаны с высоким риском развития заболевания.
- Злокачественное заболевание в личном анамнезе. Женщины с более ранним диагнозом рака одной груди имеют более высокий риск развития опухоли в другой. Пациентки, которые ранее лечились от рака эндометрия, яичников или толстой кишки, также имеют более высокий риск развития рака груди, чем женщины без злокачественных новообразований в анамнезе.
- Гормональные факторы. Ранняя первая менструация (до 11 лет) и поздняя менопауза (последняя менструация после 55 лет) связаны с более высоким риском рака груди. Более высокая частота наблюдается у женщин, которые не рожали, и у тех, у кого были первые роды после 30 лет. Ранняя первая беременность и большее количество родов снижают риск развития рака груди. Считается, что продолжительное грудное вскармливание может быть защитным фактором против развития этого заболевания, в то время как отсутствие грудного вскармливания увеличивает риск рака молочной железы. Исследования показали, что заместительная гормональная терапия и оральные контрацептивы увеличивают риск, если принимать их более 10 лет.
- Ионизирующее излучение. Его воздействие (во время диагностических, терапевтических процедур или облучения радиацией) при половом созревании и после него.
- Образ жизни. Питание жирной пищей, ожирение, курение и употребление алкоголя.
Если у женщины есть какой-либо из факторов риска, это не означает, что она заболеет раком груди. Обычно в организме существует баланс между образованием и смертью клеток. Если гены, регулирующие эти процессы, изменяются, контроль над делением клеток теряется и происходит неконтролируемая пролиферация (разрастание тканей) биологически измененных (атипичных) клеток. Любое изменение генов не сразу вызывает рак. Предполагается, что это длительный процесс, требующий 6-7 таких независимых событий клеточных изменений.
Рак груди — виды
По данным Всемирной организации здравоохранения, опухоли груди делятся на две группы :
- неинвазивный рак молочной железы, т.е. карцинома in situ (без перфорации базальной мембраны);
- инвазивный рак груди (опухоль проникла через базальную мембрану).
Неинвазивный рак груди — карцинома in situ
Неинвазивный рак молочной железы также называется карциномой in situ и, в отличие от инвазивного рака, не проникает через базальную мембрану эпителия (он остается локализованным, не распространяется через строму молочной железы).
Протоковая карцинома in situ возникает из эпителиальных клеток молочного канала и является наиболее частой формой прединвазивного рака груди (80%), а у 10-20% пациенток изменения носят двусторонний характер. Эта форма рака чаще всего встречается у женщин в возрасте от 40 до 60 лет.
У большинства женщин небольшие опухоли не вызывают видимых изменений и не ощущаются при осмотре груди (нет уплотнения). Они обычно обнаруживаются случайно, на маммографии или биопсии молочной железы, при подозрении на фиброзно-кистозные изменения.
Если диагноз поставлен рано и опухоль удалена хирургическим путем, прогноз выздоровления хороший. Если опухоль не обнаружена, предполагается, что у половины женщин разовьется инвазивный рак (который проникает через базальную мембрану).
Дольковая карцинома in situ
Дольковая карцинома in situ — это редкая злокачественная опухоль, которая обычно диагностируется случайно при исследовании биопсии груди, выполненной по какой-либо другой причине.
Дольковая карцинома in situ составляет около 20% прединвазивных форм рака или 3-5% всех случаев рака молочной железы . Эта опухоль встречается у более молодых женщин (рак груди у молодых девушек) .
При обследовании груди эта опухоль не обнаруживается (в груди нет уплотнения), и ее обычно не видно на маммографии. Диагноз ставится исключительно на основании биопсии груди.
Инвазивный рак груди
Инвазивный рак молочной железы может возникать из эпителия канальцев или долек и бывает двух видов:
- протоковый;
- дольчатый.
Большинство видов рака протокового происхождения (около 80%), поэтому термин «инвазивный рак груди» стал синонимом этой формы рака. В 10% случаев это дольковый инвазивный рак.
Протоковый инвазивный рак груди
Протоковый инвазивный рак груди возникает из эпителия выводных протоков. На ранней стадии проявляется в виде уплотнения, потому что вызывает сильную реакцию соединительной ткани, так как опухоль проникает в нее сквозь базальную мембрану. Размер новообразования варьируется, но в среднем большинство диагностируется, когда они имеют размер около 2 см в диаметре.
Большинство этих опухолей диагностируется при обследовании груди или маммографии. В запущенных случаях они прилипают к передней стенке грудной клетки и втягивает кожу или сосок.
Дольчатый инвазивный рак груди
Эта опухоль образована злокачественным изменением лобулярной карциномы in situ. Увеличение числа впервые диагностированных женщин старше 50 лет от этого рака груди связано с увеличением числа женщин, использующих заместительную гормональную терапию.
У большинства пациенток наблюдается уплотнение в груди, хотя у некоторых опухоль не взаимодействует с соединительной тканью и ощутимого образования не прощупывается. Этот рак молочной железы имеет предрасположенность к двустороннему возникновению (на обеих грудях).
Остальные 10% злокачественных опухолей — это редкие, особые формы рака груди:
- Болезнь Педжета груди (болезнь Педжета соска, рак Педжета) — экзема на соске груди, покраснение соска с зудом соска и втягиванием соска. Это состояние напоминает дерматит, но из-за внешнего вида соска мы почти всегда обнаруживаем протоковую карциному в пораженной груди.
- Медуллярный рак молочной железы — хорошо ограниченная опухоль, имеет немного лучший прогноз, чем инвазивный рак.
- Муцинозный рак молочной железы — медленнорастущая опухоль, обычно встречается у пожилых женщин (средний возраст около 60 лет), прогноз хороший, редко метастазирует в подмышечные лимфатические узлы.
- Тубулярный рак молочной железы — редкая форма инвазивного рака молочной железы с очень хорошим прогнозом, опухоль обычно небольшая и редко метастазирует в подмышечные лимфатические узлы. Рецидив заболевания бывает редко.
- Инвазивный папиллярный рак груди — менее 1% всех опухолей груди, часто проявляется кровотечением из соска и в этом отношении напоминает доброкачественные папилломы.
- Воспалительный рак молочной железы — редкий тип рака молочной железы, вызывающий воспаление всей груди (мастит) и ее увеличение, часто без уплотнения на груди . Видны покраснение на груди, боль в груди и опухшая грудь. Эта форма рака чрезвычайно агрессивна.
Рак груди — симптомы
Рак груди — это медленнорастущая опухоль. Считается, что в среднем проходит от 7 до 8 лет пока опухоль размером 1 см вырастет из первой злокачественной клетки.
Самый частый симптом рака груди — это пальпируемый безболезненный узелок в груди (70-80%). Другие симптомы включают изменения кожи (морщинистая кожа, как апельсиновая корка), кроваво-коричневые выделения из груди (2-3%), боль в груди (5%). Гораздо реже в качестве первого симптома появляются увеличенные подмышечные лимфатические узлы или признаки отдаленных метастазов.
В западных странах все большее количество опухолей груди выявляется у бессимптомных пациентов (женщин, у которых нет симптомов) с помощью скрининговой маммографии. Существует множество доказательств того, что раннее лечение после скрининговой маммографии снижает смертность и улучшает выживаемость на 30-40%.
К сожалению, в 70% случаев рак груди выявляет сама пациентка. Тогда болезнь часто находится в запущенной стадии.
Есть некоторые общие клинические признаки для всех гистологических типов рака груди:
- Пальпируемое образование (уплотнение в груди) — опухоль можно почувствовать во время самостоятельного осмотра груди или во время обычного медицинского осмотра.
- Изменения кожи — из-за реакции опухоли с соединительной тканью кожа может втягиваться. Рост опухоли приводит к закрытию лимфатических сосудов и появлению отека кожи, поэтому такая кожа выглядит морщинистой и утолщенной (оранжевая кожа) . Если опухоль поражает главный проток, сосок может втягиваться . Некоторые опухоли могут поражать большинство лимфатических сосудов груди, особенно под кожей, и вызывать отек, покраснение и болезненность груди, которые мы называем воспалительным раком груди .
- Увеличение лимфатических узлов — опухоли распространяются лимфатическим путем к региональным лимфатическим узлам, и в какую группу лимфатических узлов они будут распространяться, зависит от местоположения опухоли. Большинство опухолей распространяется на подмышечные лимфатические узлы (подмышечные лимфатические узлы), некоторые распространяются на лимфатические узлы по внутренней артерии молочной железы, а некоторые — на надключичные лимфатические узлы (лимфатические узлы над ключицей). Поражение лимфатических узлов является одним из наиболее важных факторов прогноза и предполагает худший прогноз у пациентов с раком груди.
- Дистанционные метастазы — помимо лимфатической системы опухоль может распространяться через кровь (гематогенно) и давать отдаленные метастазы. Рак груди чаще всего метастазирует в легкие, печень, кости, мозг и надпочечники.
Рак груди — диагностика
Для диагностики рака:
- Собирается анамнез, путем опроса пациентки узнаются симптомы и продолжительность их действия. Врач спрашивает о существовании возможных факторов риска, таких как заболеваемость раком груди в семье, год первой и последней менструации, время первых родов и количество родов, использование оральных контрацептивов или гормональных препаратов.
- Проводится обследование груди и лимфатических узлов (надключичных и подмышечных) путем осмотра и пальпации. Во время осмотра обращается внимание на размер, форму и симметрию груди, а также на возможные изменения пигментации, вмятины на коже или сосках. Также следует обратить внимание на возможные выделения из соска. Пальпация определяет локализацию любых изменений, размер, консистенцию (твердое или мягкое), чувствительность, подвижность к поверхности и коже, а также возможную боль при подозрительных изменениях в груди.
- Маммография — это рентгенологическое диагностическое обследование груди. Это по-прежнему самый точный и широко распространенный неинвазивный метод. Маммография используется для раннего выявления и подтверждения диагноза. Кроме того, маммография выявляет возможные многоцентровые опухоли и скопления микрокальцификатов, специфичных для рака груди. Сегодня рекомендуется сделать первую маммографию женщине в 40 лет (при наличии положительного семейного анамнеза в 35 лет). Затем маммографию делают раз в два года.
- УЗИ груди очень часто используется для диагностики рака. Он менее чувствителен и специфичен, чем маммография, особенно у женщин в постменопаузе. Этот метод показан для молодых женщин, у которых преобладает железистая ткань в груди и очень хорошо помогает отличить кисты груди от солидных опухолей. Результаты УЗИ груди зависят от фазы менструального цикла.
- При любых подозрительных изменениях груди необходимо провести биопсию. Биопсия груди — это взятие образца ткани для патогистологического анализа, то есть просмотр под микроскопом. Патогистологический результат — единственное надежное свидетельство злокачественного заболевания, например, рака груди.
- Помимо биопсии груди, необходимо определить поражение лимфатического узла, дренирующего область груди (сторожевой узел). Определение поражения лимфатических узлов необходимо для оценки стадии заболевания.
Рак груди — стадия заболевания
Стадия заболевания — один из основных параметров для определения метода лечения и прогноза заболевания. Это выражается по классификации TNM (T = размер опухоли, N = поражение лимфатических узлов, M = отдаленные метастазы.
Стадии заболевания
|
Стадия |
Особенности |
|
I этап |
Опухоль менее 2 см в диаметре (T), подмышечные лимфатические узлы не поражены (N), отдаленные метастазы отсутствуют (M) |
|
II этап |
Опухоль менее 5 см в диаметре (T), с поражением подвижных регионарных лимфатических узлов (N), без отдаленных метастазов (M) |
|
III стадия |
Опухоль любого размера, с поражением или фиксацией кожи вдоль грудной стенки (T), метастазы в неподвижных подмышечных лимфатических узлах (N), без отдаленных метастазов (M) |
|
IV этап |
Опухоль любого размера (T) с наличием отдаленных метастазов (например, в печени, кости или отдаленных лимфатических узлах) (N) и (M) |
Рак груди — лечение
При лечении рака груди используется:
- хирургическое лечение;
- лучевая терапия;
- химиотерапия;
- гормональная терапия;
- иммунотерапия.
Хирургическое лечение — основной метод лечения рака груди. Его цель — удаление опухолевой ткани и пораженных лимфатических узлов.
Тип операции зависит от стадии заболевания и может быть:
- Простая мастэктомия — хирургическая процедура, при которой удаляется вся ткань груди (железистая и жировая), соски, но не лимфатические узлы в подмышечной впадине. Эта операция выполняется в случаях, когда рак не распространился на лимфатические узлы.
- Радикальная мастэктомия — удаление груди как при простой мастэктомии с удалением лимфатических узлов в подмышечной впадине.
- Запасная мастэктомия — процедура, при которой удаляется только часть груди вокруг опухоли. При выборе хирургического вмешательства всегда сложно провести щадящую мастэктомию. К сожалению, это не всегда возможно из-за размера и расположения опухоли.
Лучевая терапия может проводиться до или после операции. Её проводят перед операцией, чтобы уменьшить опухоль и риск местного рецидива. Цель послеоперационного облучения — уничтожить остаточные злокачественные клетки и предотвратить рецидив заболевания. После щадящих процедур всегда следует проводить лучевую терапию.
Адъювантная химиотерапия (химиотерапия после операции) проводится женщинам с пораженными лимфатическими узлами и женщинам с высоким риском (опухоль более 1 см).
Гормональная терапия применяется, если опухоль гормонально зависима. В 60 — 70% случаях рост опухоли груди стимулируется половыми гормонами (эстрогеном и прогестероном). Гормонозависимые опухоли в основном возникают у пожилых женщин, часто менее агрессивны и хорошо дифференцированы. Пациенты с положительным ЧСС имеют лучшую выживаемость и возможность лечения гормональной терапией,например, применение антиэстрогенов — тамоксифена.
Реконструкция груди после мастэктомии (удаления груди)
Существует несколько методик реконструкции груди, и выбор зависит от основного заболевания и возраста пациентки.
Первичная реконструкция груди выполняется одновременно с оперированием основного заболевания, а вторичная реконструкция означает последующую операцию через некоторое время.
Показаниями к первичной реконструкции груди являются высокомотивированные пациенты на первой и второй стадиях заболевания с соответствующим соотношением размера опухоли к размеру груди.
Противопоказаниями к первичной реконструкции груди являются диабет, ожирение, курение, сердечно-сосудистые заболевания и психические расстройства. Химиотерапия и лучевая терапия не являются противопоказаниями для первичной реконструкции груди.
Реконструкция груди может быть выполнена с помощью силиконового имплантата, расширителя тканей или с использованием собственных тканей.
Рак груди — смертность и излечимость
Процент женщин, которые доживают до пяти лет и более после постановки диагноза зависит от стадии заболевания следующим образом:
|
Стадия |
% женщин, доживающих до 5 лет после операции |
% женщин, не доживающих до 5 лет после операции |
|
Протоковая карцинома in situ |
95% |
5% |
|
Рак груди I стадия |
87% |
13% |
|
Рак груди II стадии |
75% |
25% |
|
Рак молочной железы III стадии |
45% |
55% |
|
Рак молочной железы IV стадии |
13% |
87% |
Эти проценты представляют собой лишь среднее значение статистики, и никто не может сказать, к какой группе (выживет или не выживет) принадлежит та или иная пациентка. Борьба с раком груди длительная и зависит от начальной стадии обнаружения опухоли, а также других сопутствующих заболеваний и состояния организма.
Средняя пятилетняя выживаемость всех пациентов (на всех стадиях заболевания) в развитых странах составляет около 75%.
Наиболее важными факторами рака груди с точки зрения прогноза успешности лечения являются :
- размер опухоли (большая опухоль — худший прогноз);
- степень злокачественности и дифференцировка опухоли (более высокая степень и более слабая дифференцировка — худший прогноз);
- поражение подмышечных лимфатических узлов (чем больше пораженных лимфатических узлов, тем хуже прогноз);
- гормональный рецепторный статус (отрицательность — худший прогноз);
- возраст — более молодые пациенты (рак груди у молодых девушек — прогноз хуже).
Таким образом, благополучность лечения зависит от того, на какой стадии заболевания диагностирован рак (как и при любой другой злокачественной опухоли человека). Если опухоль небольшая, присутствует только в одном месте и не распространилась на лимфатические узлы, высока вероятность того, что для полного немедленного излечения потребуется только операция. Однако даже у таких пациентов есть шанс рецидива, потому что только одна злокачественная клетка, которая вышла за пределы удаленной части груди с кровью, необходима для дальнейшего размножения и образования новой опухоли в той же или другой груди.
Вот почему сегодня о злокачественной опухоли говорят как о хроническом заболевании, которое непредсказуемо и всегда может вернуться. По той же причине необходимы долгосрочные регулярные осмотры для наблюдения за состоянием пациентки.
Рак груди — поддержка
Диагноз «рак груди» никого не оставит равнодушным. Когда женщина пытается справиться с шоком и страхом за свое будущее, ее просят принять важные решения относительно лечения.
Психологический настрой в борьбе с раковой опухолью поможет организму и врачам вместе победить злокачественное новообразование.
Каждый находит свой способ справиться с диагнозом рак. Помочь могут следующие советы:
- Необходимо узнать все, что вам нужно о своей форме рака. Подробности узнайте у врача — тип рака, степень заболевания, статус гормональных рецепторов. Найдите надежные источники информации о вариантах лечения и не доверяйте уловкам публицистов. Если у пациентки будет качественная и правдивая информация, ей будет легче принять правильное решение о лечении. Однако некоторые люди не хотят знать подробности своей болезни.
- Поговорите с другими женщинами с таким же диагнозом или посетите форумы пациентов с раком груди. Вы не одиноки.
- Держите своих друзей и семью рядом, не замыкайтесь в себе. Когда женщина расскажет своим близким о диагнозе, то, вероятнее всего, получит много предложений о помощи. Подумайте о вещах, в которых может пригодиться помощь, и не стесняйтесь просить. Это общение делает нас сильнее.
- Поддерживайте близость со своим партнером. Поговорите с ним о своих чувствах и неуверенности.
- Береги свое тело. Высыпайтесь каждый день. Ешьте много фруктов и овощей. Выделите время для легких физических упражнений. Больше гуляйте на свежем воздухе.
- Избегайте вредных привычек. Уберите из своей жизни сигареты и алкоголь. Избегайте продуктов с высоким содержанием жиров.
Как определить рак груди, симптомы рака груди
Самообследование молочной железы — один из важнейших факторов, помогающий вовремя выявить развитие раковой опухоли. Эта простая процедура позволяет женщине контролировать состояние своего здоровья, а также вовремя выявить симптомы развития раковой опухоли.
Каждая женщина должна проводить самообследование, чтобы сохранить свое здоровье на долгие годы. Это очень простая процедура, которая занимает всего 10 минут. Итак, как определить рак груди самостоятельно?
Проводя обследование, обязательно запоминайте все свои ощущения. Если вдруг вы заметили выделения или чувствуете изменения при пальпации, незамедлительно обращайтесь к маммологу.
Самообследование рекомендуется проводить в один и тот же день менструального цикла по причине происходящих в этот период изменений в структуре и размерах молочной железы. Лучше всего проводить процедуру на 5 или 6 день цикла, так как в это время молочная железа максимально расслаблена. Во время менопаузы также необходим режим — отведите определённый день месяца, когда вы сможете уделить себе особое внимание. Проводите процедуру ежемесячно, но не чаще, иначе изменения будут настолько незначительными, что вы можете упустить их.
Помните, что большинство изменений, которые можно выявить при самообследовании, имеют доброкачественную природу, однако, это не отменяет важности данной процедуры. Самообследование состоит из шести этапов, правильное выполнение которых занимает всего несколько минут.
Этап первый:
Внимательно осмотрите белье на предмет выделений, которые являются одним из признаков неблагоприятных изменений в молочной железе. На бюстгальтере не должно быть никаких выделений. При наличии корочек или следов кровянистых, коричневых, желтоватых или прозрачных выделений нужно обратиться к специалисту. Помните, что вы можете не заметить выделения на соске, поэтому осмотри нижнего белья – необходимая процедура.
Этап второй:
Обратите внимание на общий вид вашей груди. Для этого разденьтесь по пояс и встаньте около зеркала, свободно опустив вниз руки. Осмотрите молочные железы на предмет каких-либо изменений контуров, формы или размера. При этом учитывайте, что одна грудь может чуть больше другой — это считается нормой. Важно, что расположение обеих молочных желез было симметричным, особенно при заведении рук за голову.Обратите внимание, нет ли явления фиксации или смещения молочных желез вправо или влево. Вытяните руки вверх и осмотрите обе груди – они не должны смещаться ни вверх, ни вниз. Около сосков не должно быть никаких изменений в форме груди, например, возвышений или стягивания кожи вокруг него. Еще раз убедитесь в том, что при нажатии или любом другом описанном выше действии из сока не выделяется жидкость.
Этап третий:
На этом этапе нужно тщательно осмотреть кожу молочных желез. Она должна быть эластичной и легко собираться в складку. Наличие опрелостей, сыпи, «лимонной корки» или покраснений должно быть для вас тревожным сигналом. Любые ямочки, бугорки, набухания и уплотнения также повод срочно обратиться к маммологу. Помните, что обследование лучше всего проводить стоя, при этом прощупывать кожу нужно ладонью с сомкнутыми пальцами. Если же помещать кожу молочной железы в складки между пальцами, можно обнаружить лже-опухоль, приняв за уплотнение особую структуру кожи рук.
Четвертый этап:
Пальпация молочных желез в положении стоя. Принимая ванну или душ, нанесите небольшое количество геля или мыла на ладони. Тем самым вы создадите скольжение, которое поможет вам провести процедуру. Левую грудь осматривайте правой рукой, правую грудь – левой. Для этого сомкните три или четыре пальца, а каждую железу ощупывайте подушечками пальцев, а не кончиками.Движения должны быть круговыми и плавными. При больших размерах молочной железы необходимо придерживать ее второй рукой. Сначала проведите поверхностное обследование, затем подушечками пальцев постепенно достигайте ребер. Двигайтесь от ключицы к нижнему краю ребер и от грудины к подмышечной впадине. Это позволит вам выявить изменения в размерах подмышечных лимфатических узлов.
Пятый этап – самый важный:
В положении лежа вы должны прощупать все ткани молочной железы и запомнить все свои ощущения для последующего сравнения. Лягте на твердую поверхность, под грудь положите валик. Руку либо держите за головой, либо положите вдоль туловища.
Помните, что на пятом этапе существует два способа определения рака груди самостоятельно.
Метод квадратов заключается в мысленном делении всей поверхности молочной железы на равные по площади квадраты. Последовательно спускайтесь по каждому квадрату сверху вниз.
Метод спирали. Его суть заключается в том, что грудь обследуется по спирали от подмышечных впадин до соска, причем движения должны быть направлены в противоположную от него сторону.
Шестой этап – это осмотр сосков:
Посмотрите, нет ли изменений в форме или цвете, прощупайте сам сосок и область под ним, так как в этих местах часто локализуется опухоль. Затем надавите на сосок большим и указательным пальцем, чтобы определить, есть ли выделения. На этом процедура завершается.
Самообследование можно провести более быстро, в случаях, когда у вас совсем нет времени на процедуру. Однако, помните, что лишь тщательное наблюдение может выявить раковое образование.
Вот несколько рекомендаций, которые помогут вам провести самостоятельное обследование правильно:
Положите подушку под правое плечо, а правую руку — под голову. Средним и безымянным пальцем правой руки прощупайте узелки в правой груди. Узелки — это нормальное явление. Со временем вы с легкостью отличите что-то непривычное от обычного узелка. Слегка надавите на железы. У здоровой женщины возникнет ощущение натяжения в нижнем крае каждой молочной железы. Если вы сомневаетесь в правильности своих действий, проконсультируйтесь у специалиста.
Обязательно запомните свои ощущения. Проведите по молочной железе круговыми движениями, затем вверх и вниз, а также по клиновиднообразной траектории. Обследуйте грудь тщательно, запоминая свои ощущения, чтобы у вас была возможность сравнивать результаты.
Аналогичную процедуру по самостоятельной проверке проведите для левой груди.
Осматривайте себя в зеркало. Наблюдайте, не изменились ли форма, цвет, нет ли покраснений или видимого набухания молочных желез.
При малейшем проявлении любого из этих признаков, обязательно посетите специалиста. Только своевременное лечение может дать практически стопроцентную гарантию выздоровления.