Дата публикации 28 августа 2019Обновлено 20 мая 2022
Определение болезни. Причины заболевания
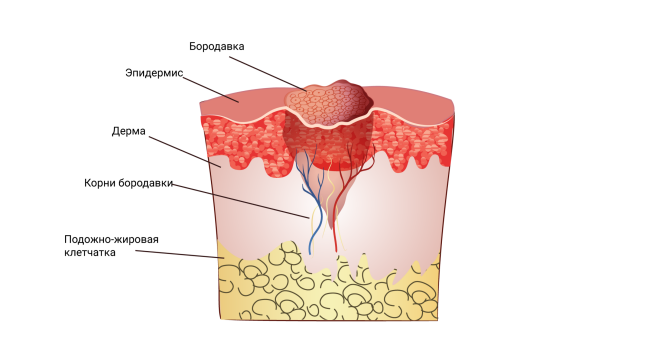
Бородавки — это неровные светло-телесные доброкачественные новообразования кожи в виде локализованного разрастания верхнего слоя кожи (эпидермиса) с папулами (узелками) или бляшками.
Краткое содержание статьи — в видео:
Бородавки у взрослых и детей
Бородавки могут развиться в любом возрасте, хотя более распространены у детей, чем у взрослых. Частота появления бородавок у взрослых составляет 7-12 %, у детей школьного возраста — до 10-20 % [1].
Бородавки очень похожи на другие новообразования кожи. Обычно человек не может самостоятельно точно определить заболевание, поэтому для постановки диагноза необходимо обращаться к дерматологу.
Размер бородавок может быть от нескольких миллиметров до 1-2 см, в редких случаях больше [11]. Относительно быстрый их рост характерен для людей с ослабленным иммунитетом, например при ВИЧ и сахарном диабете.
Почему появляются бородавки
Причиной появления бородавок является вирус папилломы человека. От типа вируса зависит разновидность бородавок, которые могут развиться. Так, каждый тип вируса папилломы человека поражает ткань на той локализации, которая ему наиболее свойственна [2].
| Тип ВПЧ | Преимущесвтенная локализация |
Типы бородавок |
|---|---|---|
| 1 | Стопы ног, колени, ладони, кисти, пальцы рук |
Подошвенные и ладонные бородавки, изредка — простые бородавки |
| 2, 4 | Кисти рук, пальцы, колени, реже — стопы ног |
Простые бородавки, изредка — подошвенные, ладонные и мозаичные бородавки |
| 3, 10 | Голени, кисти рук, лицо | Плоские бородавки |
| 7 | Кисти, пальцы рук | Бородавки мясников |
| 5, 8, 9, 12, 14, 15, 17, 19-24 |
Лицо, руки, передняя часть туловища |
Верруциформная эпидермодисплазия |
Заражение вирусом обычно происходит контактным путём — при прямом соприкосновении инфицированной и здоровой кожи (например, при рукопожатии) или косвенном (через поручни, игрушки и др.). Поэтому заразиться вирусом папилломы человека, вызывающим бородавки, можно в самых различных местах — в общественном транспорте, в школе, на работе, дома, в местах с высокой контактностью и влажной средой (бассейнах, саунах, спортзалах). Способствуют заражению небольшие травмы эпидермиса, через которые попадают вирусы, а также воспаления кожного покрова.
Факторы риска
Появлению бородавок способствуют:
- иммунодефициты (в том числе ВИЧ-инфекция);
- тёплая и влажная среда;
- необходимость профессионального контакта с мясом и рыбой («бородавки мясников»).
Некоторые типы вируса папилломы человека передаются от родителей.
А вот жабы и лягушки, несмотря на страшилки, которыми нас так часто пугают в детстве к появлению бородавок не приводят.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы бородавки
В зависимости от вида бородавки будут различаться и симптомы [2].
Как распознать бородавку
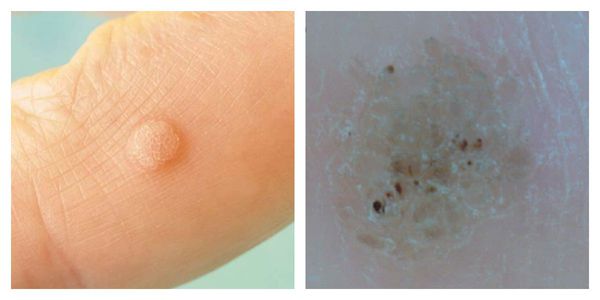
Обыкновенные (простые, вульгарные) бородавки:
- Круглая плотная папула обычного цвета величиной 1-10 мм и больше.
- Поверхность папулы покрыта трещинами, наслоениями.
- Если папула находится на пальце, то пропадает и искажается отпечаток. То же самое касается и рисунка ладони.
- Простые бородавки располагаются как одиночно, так и по несколько штук — обычно они появляются в местах наибольшего травмирования (кисти рук, пальцы, колени).
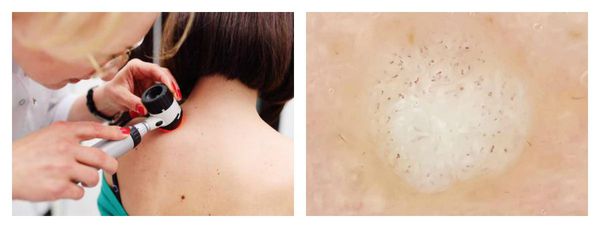
- При осмотре с помощью дерматоскопа врач может увидеть небольшие коричневые точки — тромбированные (закупоренные) капилляры. Пациенты часто называют такие точки «корешками». Это основной признак для врача: по нему дерматолог может отличить бородавку от других схожих заболеваний (например, контагиозного моллюска и кератомы).
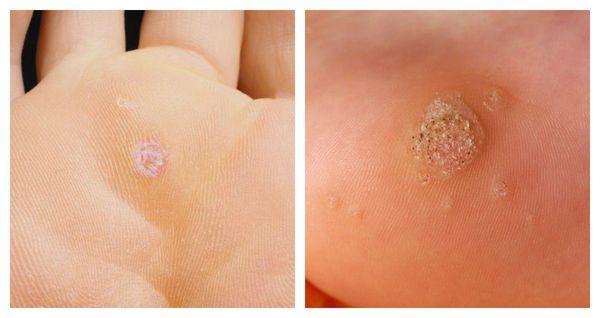
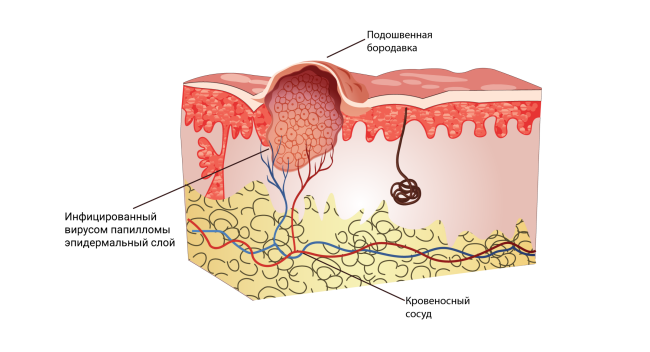
Подошвенные (роговые) бородавки, или шипицы:
- Главный симптом, из-за которого пациент обычно обращается к врачу, — боль при надавливании и ходьбе.
- Локализуются такие бородавки обычно на стопах ног.
- При обращении к врачу, как правило, виднеется ороговевшая неровная бляшка обычного цвета, хотя на первой стадии можно увидеть ровную гладкую папулу. При ороговении затромбированные капилляры можно разглядеть, только если убрать ороговевший слой кожи.
- Кожный рисунок подошвы искажён.
- Обычно подошвенные бородавки бывают одиночными, но встречаются и по 2-6 штук;
- нередко эти бородавки путают с мозолью (особенно с сухой) — именно с таким описанием возникшей проблемы пациенты обычно приходят на приём.
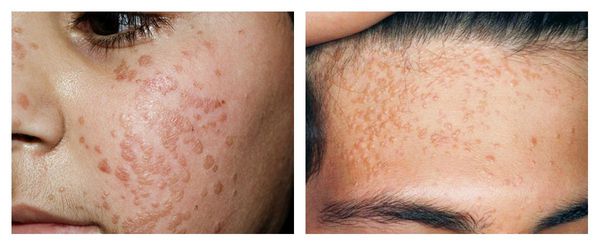
Плоские (юношеские) бородавки:
- На вид это круглая, чёткая, гладкая папула нормального, розового или коричневатого цвета размером 1-5 мм.
- Появляется на кистях, голени, очень часто — на лице.
- Таких бородавок всегда несколько — располагаются они группами.
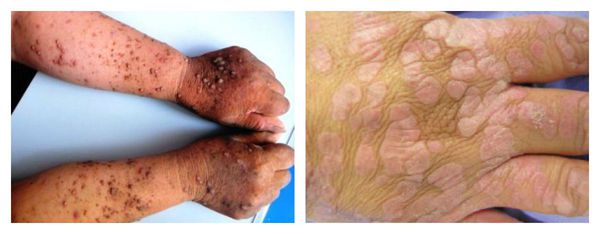
Эпидермодисплазия верруциформная (старческие бородавки, возрастные кератомы, себорейные кератоз):
- Крупные круглые многочисленные сливающиеся новообразования нормального, розового или коричневого цвета.
- Чаще всего появляются на лице, руках, передней стороне туловища.
- Можно спутать с кератомой, лишаем и раком кожи.
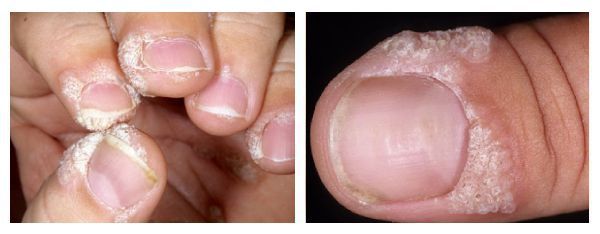
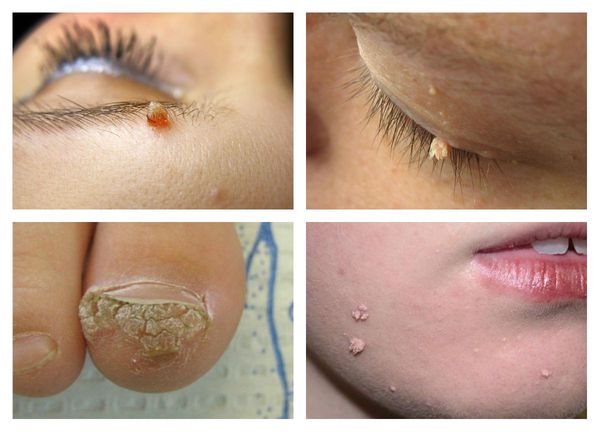
Околоногтевые бородавки:
- Вокруг ногтевой пластины на поверхности кожи появляются утолщения с трещинами, напоминающие цветную капусту.
- Обычно бессимптомны, но при росте могут трескаться и вызывать боль.
- Чаще развиваются у людей с привычкой грызть ногти или работающих руками в воде.
Кровоточащие и зудящие бородавки. Зуд и кровоточивость не являются характерными признаками бородавки, но могут возникать при её травме. В этом случае может присоединиться вторичная инфекция.
Патогенез бородавки
Причина бородавок — вирус папилломы человека (ВПЧ). При попадании в организм он может находиться в латентном состоянии длительное время — человек обычно даже не догадывается о его существовании. При появлении факторов, благоприятных для вируса, он начинает «размножаться» в эпителии, приводя к изменению тканей.
В отличие от других вирусов, вирус папилломы человека не разрушает клетки самого эпителия — они погибают самостоятельно, естественно — в процессе ороговения и отслаивания.
На распространение инфекции влияют местные факторы и состояние иммунной системы. Так, люди с ВИЧ-инфекцией или пересаженной почкой больше подвержены развитию бородавок. Притом у них эти новообразования часто тяжело поддаются лечению [10].
Насколько глубоко прорастают бородавки
Бородавки — это поверхностные новообразования, которые растут в эпидермисе. При нормальном иммунитете вирус не затрагивает глубокие слои кожи, поэтому у многих людей бородавки проходят самостоятельно за несколько месяцев.
Главный этап в появлении бородавок — ускорение скорости деления и роста клеток с помощью вируса. Такой быстрый метаболизм и приводит к утолщению слоёв кожи. Так как ткани разрастаются на определённом, небольшом участке, возникает бугорок, который и называют бородавкой.
Классификация и стадии развития бородавки
Общепризнанной классификации бородавок не существует. Однако можно выделить несколько часто встречающихся разновидностей:
- Обыкновенная бородавка — самый распространённый тип (70 % бородавок — это именно они). Такие новообразования не ощущаются и причиняют человеку только эстетический дискомфорт.
- Подошвенная бородавка — появляется на ступнях ног, болезненна, поэтому требует лечения. Возникновению такой бородавки способствуют травмы кожи из-за неудобной, тесной, натирающей обуви.
- Плоские бородавки — чаще появляются у молодых людей, подростков. Это связано с неустойчивым гормональным фоном молодых людей, который сказывается на всём организме. Обычно плоские бородавки почти незаметны.
- Старческие бородавки — свойственны для людей пожилого возраста. Часто появляются на части тела, которая покрыта одеждой, но могут встречаться на лице и руках. Если нет дискомфорта, лечить такие бородавки не стоит — заживление у пожилых людей может проходить гораздо медленнее, чему у молодых, из-за замедленного метаболизма.
Другие авторы выделяют из этих видов бородавок ещё несколько [3]:
- Мозаичные бородавки (ВПЧ 2, 4) — новообразования на ладонях и подошвах. Выглядят как очаги гиперкератоза, т. е. утолщения рогового слоя кожи (обычно в переднем отделе стопы), покрытые глубокими трещинами.
- Кистозные бородавки (ВПЧ 60) — очень редкий тип новообразования на стопе. Представляет собой мягкий узел с трещинами. При вскрытии появляются бело-жёлтые выделения, похожие на творог.
- Нитевидные бородавки (акрохорды) — тонкие роговые выросты около рта, носа или глаз.
- Бородавки «мясников» (ВПЧ 7) — появляются на кистях и пальцах у людей, которые постоянно контактируют с мясом и рыбой. Представлены в виде гипертрофированных новообразований, похожих на цветную капусту, но нормального цвета.
Аногенитальные бородавки
Так, часто встречающимся заболеванием являются аногенитальные бородавки — опухолевидные новообразования, появляющиеся на половых органах (особенно в местах перехода кожи в слизистую). Обычно они вызваны ВПЧ 6 и 11 типов.
Ещё одним признаком классификации бородавок является их локализация.
Бородавки, папилломы и кандиломы
Причина появления папиллом, бородавок и кандилом одна и та же — вирус папилломы человека. Разделение связано с их локализацией: бородавки чаще возникают на гладкой коже, папиллимы на складках, а кандиломы на слизистых оболочках. Наросты папиллом часто похожи на ворсинки.
Осложнения бородавки
Основная причина, по которой пациенты с бородавками обращаются к врачу, — это эстетический дефект, который может повлиять на качество жизни пациента, его уверенность в себе и развить массу комплексов. К осложнениям также можно отнести растрескивание поверхности бородавки и присоединение инфекции, а при некоторых видах бородавок — болезненность во время ходьбы.
Связь бородавок с опухолями
В злокачественные новообразования бородавки кожи обычно не перерождаются, они вполне безобидные, однако в очень редких случаях такое осложнение всё же может возникнуть у людей с угнетённым иммунитетом [10].
Когда бородавки опасны
Осложнения возникают при попытке самостоятельно удалить новообразования. В связи с этим может возникнуть воспаление и эстетические дефекты в виде рубцов, а также дальнейшее распространение вируса по коже, из-за чего на утро после самостоятельного удаления одной бородавки человек может проснуться с несколькими новыми.
Помните, что под видом бородавки может скрываться совсем другое заболевание, которое невозможно определить без консультации опытного доктора.
Диагностика бородавки
Обычно для постановки диагноза достаточно осмотра (клинической картины) и собранного анамнеза (истории болезни).
Чтобы подтвердить поставленный диагноз, доктор может провести гистологическое исследование — изучение клеток новообразования.
Очень важно провести дифференциальную диагностику — отличить бородавки от других заболеваний [2]. Например, обыкновенные бородавки нужно отличать от следующих заболеваний:
- Контагиозный моллюск — чаще появляется на теле и половых органах, реже — на кистях и стопах. Представляет собой полушарие с вдавлением на поверхности, при надавливании с боков выделяется беловатая «кашица».
- Эпидермальный бородавчатый невус — чаще одиночный, есть у человека с рождения. Возвышается над поверхностью кожи, нередко покрыт волосами.
- Базалиома — опухоль в виде валика из узелков, в центре покрыта корочкой. Свойственна для пожилых людей.
Ладонно-подошвенные бородавки нужно отличать от следующих заболеваний:
- Кератодермия — большие участки ороговения и воспаления кожи. Нет затромбированных капилляров.
- Ладонно-подошвенные сифилиды — множественные безболезненные новообразования, по периферии кожа слоится. Реакция на сифилис положительная.
- Мозоль — обычно безболезненная, может вызывать боль только при вертикальном нажатии.
Остальные типы бородавок доктор также должен дифференцировать от целого ряда заболеваний. При подозрении на другую патологию, он может назначить дополнительную диагностику (например, выявление антител к вирусам, КТ или МРТ).
Лечение бородавки
Когда следует обратиться к врачу
Пациенты с бородавками обращаются к доктору зачастую, чтобы устранить эстетический дефект. Некоторые виды бородавок причиняют болезненность при ходьбе или растрескиваются — в таком случае их лучше удалить.
Есть несколько способов лечения бородавок. Все они обычно проводятся под контролем врача, а некоторые из них — только в условиях процедурного кабинета клиники.
Химические методы лечения
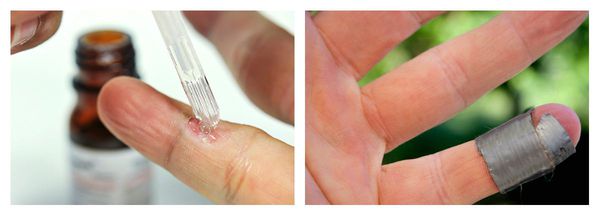
Для избавления от бородавок применяют аппликации молочно-салицилового коллодия и салициловые пластыри. Процентное соотношение препаратов и способ их применения (длительное ношение пластырей, аппликации и др.) зависят от распространённости и локализации новообразования.
Также могут применяться растворы цинка и 2-хлорпропионовой кислоты. В этом случае на предварительно обработанную поверхность наносится химический состав, который оставляют на бородавке до смены цвета (в зависимости от типа бородавки). Процедуру повторяют несколько раз через 7, 14 и 21 день. Перед каждой процедурой ткани удаляют механически.
Ещё один химический метод — сочетание азотной, уксусной, щавелевой, молочной кислот и тригидрата нитрата меди. Таким способом обрабатывают только сравнительно небольшие новообразования — до 5 мм. Раствор также оставляют до изменения цвета бородавки. Через 3-5 дней пациент приходит на контрольный приём, при необходимости ему назначают повторную процедуру через 1-4 недели [5].
Криодеструкция
Этот способ заключается в замораживании бородавки при помощи жидкого азота: смоченный тампон прижимают к повреждённой коже (с захватом окружающих тканей в несколько мм) на 1-5 минут. Для деструкции некоторых новообразований требуется несколько процедур с промежутком в четыре недели.
Главные недостатки криодеструкции — её болезненность и отложенный эффект по сравнению с другими способами, в которых для удаления часто достаточно всего одной процедуры.
Электрокоагуляция
Под воздействием электрического тока бородавку удаляют по слоям. Проводится такая операция под местным обезболивающим [6].
Этот метод более эффективный, чем криодеструкция, однако у него есть существенный минус: электрокоагуляция часто оставляет после себя рубцы на месте удаления бородавки. Для тех пациентов, которые обращаются для устранения косметического дефекта, этот метод будет не самым подходящим.
Лазерная деструкция
С помощью лазера бородавки также удаляются слоями. Световод контактирует с кожей от нескольких секунд до трёх минут в зависимости от размера. Потом появившийся струп иссекают, а дно раны ещё раз обрабатывают лазером. Затем пациента инструктируют о способах обработки раны. Сама операция проводится под действием местной анестезии.
Радиоволновая хирургия
Радиоволновая хирургия является одним из самых современных и щадящих методов удаления некоторых доброкачественных новообразований, в том числе и бородавок. При таком лечении используются аппараты Сургитрон (США), РВХ-осциллятор (Россия), Vesalius (Италия) и др.
В основе метода лежит генерация электромагнитных волн с разной частотой: от 100 кГц до 105 мГц [7]. Когда волна проходит через ткани,Во время процедуры ткани сопротивляются проходящим волнам, из-за чего в клетках выделяется молекулярная энергия, которая нагревает кожу. Под воздействием тепла клетки фактически испаряются — получается аккуратный разрез. При этом на поражённую ткань не оказывается никаких механических усилий.
Плюсы такого метода:
- безопасность;
- быстрое заживление ранки;
- хороший косметический эффект — исключены шрамы и рубцы;
- относительная безболезненность — перед мини-операцией применяется местное обезболивающее;
- исключение вторичного инфицирования из-за автоматического обеззараживания электрода при включении аппарата.
Эффективность такого метода признана во всём мире, однако найти клинику, в которой используют именно метод радиоволновой хирургии, довольно сложно.
Препараты для лечения бородавок
Противовирусных средств для лечения ВПЧ пока не существует, поэтому избавиться от бородавки с помощью таблеток нельзя. Удалить их можно только химическим и физическим методами.
Какой способ лечения выбрать
У всех перечисленных способов есть несколько минусов:
- В первые пару недель оперируемая область имеет непривлекательный вид — корочки, потемнение тканей. Это нужно учитывать, если бородавки находятся на видимых частях тела (например, на лице).
- Неприятный запах и некоторая степень болезненности во время операции.
Кроме того, у каждого из этих способов есть противопоказания, о которых нужно узнать на предварительной консультации дерматолога.
Но основной минус — это высокая вероятность рецидивов, особенно если бородавки были распространёнными, обширными. При каждом из этих методов врачи борются не с первопричиной заболевания, а с её последствиями, так как на сегодняшний день вирус папилломы человека не поддаётся вылечиванию.
Поэтому терапия направлена:
- либо на разрушение новообразований, возникающих на месте внедрения вируса;
- либо на стимуляцию противовирусного иммунного ответа;
- либо на сочетание этих подходов [8].
Чаще всего применяются деструктивные способы лечения. Их эффективность достигает 50-80 % [4].
Для хирургических методов лечения детский возраст обычно не является противопоказанием. Поэтому многие из них способов (в том числе и радиоволновая хирургия) применяются и для лечения бородавок у детей. Исключением является химическое удаление бородавок из-за возможности возникновения побочных реакций на вещество.
Что делать после операции
После любой из этих операций обязательно следуйте рекомендациям лечащего врача.
После удаления новообразования любым из представленных методов доктор обычно назначает обработку места удаления. Запрещается самостоятельно удалять «корочки», мочить ранку и подвергать её воздействию прямых солнечных лучей.
Если у пациента постоянно появляются новые бородавки, то ему стоит обратиться к врачу-иммунологу — возможно, потребуется принимать лекарства, которые повысят устойчивость организма к вирусу папилломы человека.
Мифы и опасные заблуждения в лечении бородавок
Бородавки, как правило, безвредны и со временем часто исчезают самостоятельно. Это их свойство объясняет многочисленные мифы об излечении с помощью заговоров и прочих нетрадиционных методов.
Лечение бородавок домашними средствами недопустимо, так как пациент не сможет без нужного оборудования безошибочно отличить бородавку от других заболеваний, а осложнения после такого «лечения» наступают куда чаще, чем выздоровление.
Подобрать метод лечения может только врач после обследования и точно поставленного диагноза.
Прогноз. Профилактика
Если у пациента не наблюдается иммунодефицитов, то бородавки могут пройти самостоятельно, но для этого понадобится много времени — от нескольких месяцев до нескольких лет. Так, в 65 % случаев бородавки самостоятельно регрессируют в течение двух лет. Если спустя два года бородавка всё ещё на месте, то её рекомендуется удалять. Множественные новообразования рекомендуется удалять сразу же [9].
При нормальном иммунитете и правильно выбранном методе удаления (зависит от размера и вида бородавки) удаётся удалить патогенную ткань и добиться хорошего косметического эффекта. При пониженном иммунитете и других предрасполагающих факторах оставшийся в организме вирус папилломы человека вызывает рецидивы.
Специфической профилактики заболевания не существует. Но так ли неизбежно заражение?
Снизить вероятность появления вируса можно, если соблюдать несколько правил:
- Не ходите босиком в общественных местах, где есть возможность травмировать кожу и заразиться вирусом (бассейны, общественные душевые, спортзалы).
- Выбирайте качественную обувь, чаще меняйте её. Старайтесь, чтобы ноги были сухими. Тепло и влага — прекрасная среда для размножения вируса папилломы человека.
- Чтобы избежать околоногтевых бородавок, ходите на маникюр только к сертифицированным мастерам и следите, чтобы они использовали стерильные инструменты.
Для профилактики аногенитальных бородавок, по мнению ВОЗ (Всемирной организации здравоохранения), также высокоэффективна четырехвалентная вакцина от вируса папилломы человека [10]. Для профилактики других типов бородавок вакцин на данный момент не существует.
Если вы обнаружили одну бородавку, то не пытайтесь её самостоятельно прижечь, срезать или сковырнуть — так вы можете поспособствовать воспалению и дальнейшему расселению вируса по коже. После такого «удаления» вместо одной бородавки на утро можно проснуться с десятью.
Бородавки – это кожные новообразования в виде узелков или сосочков. Это самая распространённая патология кожи, которая встречается более чем у 90% населения планеты. Бородавки могут появляться у любого человека, в любом возрасте, абсолютно на всех участках кожи, начиная от лица и заканчивая ступнями ног. Заболевание часто заразно, всё зависит от иммунной системы человека.
СТОИМОСТЬ ЛЕЧЕНИЯ БОРОДАВОК В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ
| Цена удаления бородавки | от 500 руб. |
| Прием дерматолога | 1000 руб. |
| Дерматоскопия | 500 руб. |
|
Звоните бесплатно: 8-800-707-1560 *Клиника имеет лицензию на оказание этих услуг |
От чего появляются бородавки
Бытует распространённое мнение, что прикосновение к лягушке вызывает появление бородавок. Это заблуждение. Возбудитель заболевания, следствием которого становится образование бородавок — папилломавирусная инфекция. Согласно статистическим данным этой инфекцией вызваны около 20% всех раковых заболеваний.
Риск заражения ВПЧ значительно повышается:
- при использовании предметов чужих предметов личной гигиены и предметов общего пользования;
- в общественных местах (бассейн, баня и т.д.), особенно при хождении там босиком;
- при наличии повреждений кожи;
- при повышенной потливости рук и ног;
- при контакте с заражённым человеком (рукопожатие, половой контакт и т.д.);
- при ходьбе в тесной дискомфортной обуви, провоцирующей трение кожи стопы;
- при пользовании нестерильными инструментами (в косметологическом салоне и т.д.).
Инфекция может находиться в организме человека от 3 до 6 месяцев, никак себя не проявляя. Её «активатор» и косвенный виновником появления бородавок — ослабление иммунитета.
Всегда ли бородавки опасны?
Большинство бородавок абсолютно безвредны и теоретически могут исчезнуть через несколько недель или максимум месяц. Пациентов в этом случае беспокоит скорее серьёзный косметический дефект, доставляющий психологический дискомфорт и мешающий вести полноценный образ жизни.
Часто бородавки безболезненны, если только не находятся на подошвах ног или в другой части тела, подверженных ударам и постоянным контактам. Но бывают случаи возникновения зуда и неприятных ощущений в зоне поражения.
Но как было сказано выше, бородавки имеют вирусную природу, поэтому рассчитывать на то что новообразование пройдет само или всю жизнь не будет беспокоить нельзя. Любую бородавку нужно показать дерматологу, и если он посчитает нужным, удалить одним из безопасных методов.
Как распознать бородавки: симптомы и признаки
Неопытный человек может спутать бородавки с другими кожными новообразованиями, например, родинками, мозолями, меланомами.
Основные отличия бородавок от родинок:
- родинки имеют тёмный или чёрный оттенок, бородавки же – светлый;
- бородавки плотно срастаются с кожей, родинки – отдельные структуры, будто приклеенные к телу;
- родинки мягкие и гладкие на ощупь, бородавки жёсткие, твёрдые и шершавые.
Отличить бородавку от мозоли также просто. При надавливании на нарост возникнут болезненные ощущения, а в случае отшелушивания под ним будут видны следы кровоизлияний. Под мозолью же – новая нежная кожа.
Отличить бородавку от меланомы можно по цвету и форме. Для этого опасного заболевания характерны неоднородные красные и чёрные оттенки, разрастание и неровный контур.
Дерматологу нетрудно установить правильный диагноз с помощью визуального осмотра. Но хороший специалист не будет довольствоваться только простым осмотром. Он обязательно воспользуется специальным увеличивающим прибором — дерматоскопом. Если есть подозрения на патогенный процесс, потребуется соскоб поверхностного слоя.
В случае аногенитальных бородавок (расположение вокруг ануса и на гениталиях) необходима консультация гинеколога или проктолога.
Виды бородавок
На теле у человека можно обнаружить разные виды бородавок:
- обыкновенные (простые, вульгарные);
- подошвенные (шипицы);
- плоские (ювенильные);
- аногенитальные;
- нитевидные (акрохорды);
- старческие (возрастные кератомы).
Каждый тип имеет свои специфические особенности и отличительные признаки.
Фото бородавок
Обыкновенные (простые, вульгарные) бородавки
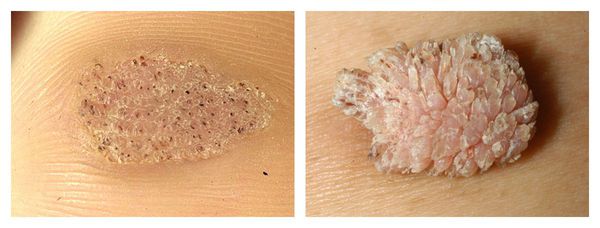
Обыкновенные бородавки это плотные сухие наросты, характеризующиеся неравномерной и шероховатой поверхностью на ощупь, переменным размером и округлой формой. Они выглядят, как жёсткий ороговевший пузырёк диаметром до 1 см, значительно возвышающийся над поверхностью кожи.
Поверхность обыкновенных бородавок часто покрыта бороздками и выступами, из-за чего новообразование отдалённо напоминает цветную капусту или ягоду малины с чёрными точками внутри.
Это наиболее распространённый вид бородавок, составляющий до 70% всех подобных кожных новообразований. Простые бородавки могут возникнуть на коже абсолютно в любом возрасте, однако чаще всего они поражают детей и молодых людей. Это связано с тем, что у них более слабый иммунитет, чем у взрослых.
Обычные бородавки, как правило, появляются на руках (пальцах и тыльной стороне кистей), коленях и локтях, иногда – на лице или стопах, крайне редко – на слизистой оболочке рта.
Рядом с крупной «родительской» бородавкой может образовываться россыпь мелких наростов. Молодые новообразования обычно сохраняют телесный цвет, со временем они приобретают грязноватый серый или серовато-бурый оттенок, реже – жёлтый или розоватый. Это обусловлено их неровной пористой поверхностью, скапливающей в себе грязь.
Вульгарные бородавки обычно не причиняют беспокойства: не вызывают неприятных симптомов, не болят и не чешутся. Однако могут вызывать болевые ощущения, если находятся в зонах, подверженных ударам или контактирующих с одеждой. Наросты могут со временем самоизлечиться, особенно если возникли в детском возрасте.
Подошвенные (шипицы) бородавки
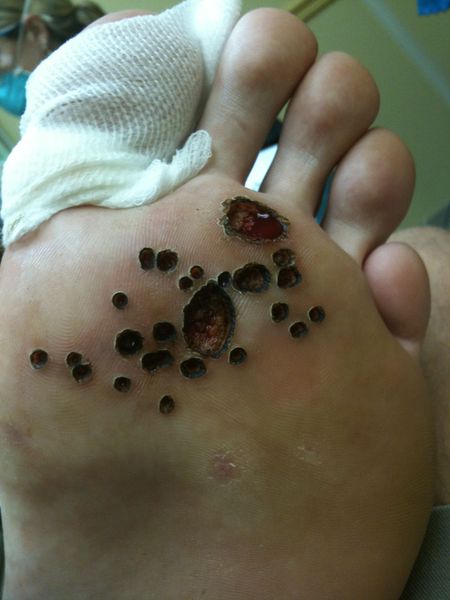
Подошвенные бородавки – разновидность вульгарных. Проявление заболевания наиболее часто наблюдается у детей и в возрасте 20-30 лет. Из всех кожных бородавок подошвенная встречается в 30%.
Бородавки на подошвах проявляются в виде жёстких округлых уплотнений с сосочками в середине. Внутри бородавки видны характерные чёрные точки – множество мелких тромбированных капилляров. По краям небольшой валик ороговевшей кожи. Видимая часть, возвышающаяся над поверхностью кожи всего на 1-2 мм, может достигать 2 см в диаметре и составляет лишь четверть от общего размера подошвенной бородавки, которая в основном образуется в глубоких слоях эпителия (кожи).
Внешне шипица напоминает мозоль. Дифференцировать (отличить) подошвенную бородавку от мозоли позволяет видимое прерывание кожного рисунка в соответствии с бородавкой.
Этот вид новообразования обычно поражает стопы (подошву, по бокам и на пальцах), реже – ладони. На коже они появляются как небольшие белесые точечные кожные повреждения, иногда зудящие. Со временем их поверхность грубеет и изменяет цвет – от жёлтого до темно-коричневого.
Сами по себе подошвенные бородавки не представляют угрозы здоровью, однако при ходьбе доставляют человеку значительный дискомфорт, вызывают болезненные ощущения, причём часто усиливающиеся, и даже могут кровоточить. Это обусловлено местоположением новообразования и специфике его роста. Поскольку шипица растёт вовнутрь, вес тела при ходьбе сдавливает болевые рецепторы.
Инкубационный период заболевания составляет от нескольких дней до нескольких лет. Инфекция попадает в организм и переходит в режим ожидания благоприятной обстановки для активации. Подошвенная бородавка в 50% случаев регрессирует без лечения. Но длится этот процесс от 8 месяцев до полутора лет.
Без лечения подошвенные бородавки будут увеличиваться и размножаться, вплоть до происхождения больших скоплений новообразований. Это может привести даже к временной потере работоспособности человека из-за нестерпимой боли, препятствующей ходьбе.
Основываясь на характеристиках поражения и их локализации, подошвенные бородавки делятся на 3 типа:
- простая;
- околоногтевая;
- мозаичная.
Околоногтевые подошвенные бородавки
Околоногтевые бородавки представляют собой небольшие шероховатые образования с трещинами на поверхности, располагающиеся на руках и ногах человека, а именно около ногтевой пластины или глубоко под ней. Внешне напоминают головки цветной капусты.
Они могут быть плоскими, остроконечными или иметь форму полусферы. Как правило, околоногтевые бородавки серые, но бывают и телесного цвета. Они не слишком плотные, как простые подошвенные, но имеют довольно глубокий корень.
Этим заболеванием страдают преимущественно дети и молодые люди. Основной фактор заражения инфекцией — кожные микротравмы вокруг ногтя. В особой зоне риска находятся любители грызть ногти и гладить бездомных животных, а также люди, неаккуратно удаляющие кутикулу, использующие не продезинфицированные инструменты и работающие в воде без использования перчаток.
Такая разновидность новообразований не представляет угрозы здоровью человека, преимущественно она являет собой лишь косметический дефект. Околоногтевые подошвенные бородавки не доставляют дискомфорта или болезненных ощущений при надавливании. Однако бородавка под ногтем не такая безобидная — со временем новообразование провоцирует истощение ногтевой пластины и её дальнейшее разрушение.
Кроме того, через трещины на поверхности наростов, которые легко образовываются при частой работе руками, попадают различные бактерии и вирусы, провоцируя повторное инфицирование. Также при росте бородавок трещины могут вызывать болезненность. Часто утрачивается кутикула и формируется склонность к её воспалению (паронихия).
Удаление новообразования необходимо, чтобы остановить размножение наростов, которые легко переходят на здоровые пальцы. Локализация бородавки под ногтевой пластиной очень осложняет лечение и удаление. При появлении в детстве или юношестве она может устраняться самостоятельно.
Мозаичные подошвенные бородавки
Мозаичные бородавки – это особая разновидность новообразований. Они представляют собой бляшки, так называемые кластеры, сформировавшиеся в результате слияния множества маленьких плотно прижатых друг к другу подошвенных бородавок. Расположение бляшек напоминает мозаику (отсюда и их название).
Это образование обычно наблюдается в небольшой и локализованной области. Оно может достигать в диаметре около 6-7 см. На ранних стадиях развития мозаичные бородавки выглядят как чёрные мелкие проколы. По мере развития они приобретают вид белой, желтоватой или светло-коричневой цветной капусты, с тёмными пятнами посередине. Эти пятна образуются из-за тромбированности кровеносных сосудов.
Такой тип бородавок встречается довольно редко. Обычно они поражают руки или подошвы ног, особенно часто встречаются под пальцами ног. В отличие от простых подошвенных бородавок, мозаичные бородавки практически не вызывают болезненных ощущений при ходьбе, потому что они более плоские и располагаются поверхностно.
Мозаичные бородавки очень заразны. Они трудно поддаются лечению из-за множественности очагов вирусной инфекции. Успешности лечения способствует его своевременное начало. Как правило, мозаичные наросты склонны к рецидиву даже после хирургического удаления.
Плоские (ювенильные) бородавки
Плоские бородавки – довольно распространённый тип новообразований и наименее проблематичный. Они представляют собой небольшие линзовидные повреждения (несколько мм в диаметре) или гладкие папулезные повреждения. Могут расти как поодиночке, что довольно редко, так и в большом количестве, близко расположенными друг к другу.
Выделяют несколько стадий заболевания:
- лёгкая – одна и несколько безболезненных бородавок;
- средняя – от 10 до 100 безболезненных наростов;
- тяжёлая – более 100 новообразований.
Если они локализуются в местах, на которые приходится избыточное давление (трение об одежду, обувь и т.д.), то вызывают болезненные ощущения.
Плоские бородавки легко идентифицируются и имеют белый, коричневый, желтоватый или розовый оттенок, подобного цвету мяса. Они имеют размер булавочной головки и, по сравнению с другими типами бородавок, более гладкие и плоские. Фактически, в точке, где развивается плоская бородавка, кожа слегка поднимается (на высоту около 5 мм), образуя своего рода поднятую круговую область.
Обычно новообразования возникают на лице, коленях, локтях, спине, ногах и руках (особенно на пальцах). Жертвами этого заболевания становятся люди абсолютно любого возраста. Но наиболее часто оно касается детей и подростков (есть у 20% школьников), откуда и второе название бородавок – ювенильные.
В близкообщающейся группе школьников 80% проявляют резистентность (устойчивость) к вирусу. У взрослых способствуют размножению новообразований раздражение и воспаление после бритья.
Инкубационный период инфекции может длиться до 8 месяцев. Преимущественно заболевание представляет собой лишь косметический дефект. Ювенильные бородавки безболезненны за исключением случаев механического давления или повреждений, иногда могут вызывать зуд, но при этом чрезвычайно заразны.
Вирус практически не передается через предметы общего пользования, основной путь заражения – кожный контакт. Плоские бородавки настолько легко размножаются, что достаточно дотронуться здоровой части тела, чтобы вызвать рождение нового образования.
Особенность этого типа бородавок в том, что в большинстве случаев лечение не требуется: они могут исчезнуть так же внезапно, как и появились, особенно у детей. У взрослых болезнь нужно лечить, при этом вирус очень устойчив к медикаментозному лечению.
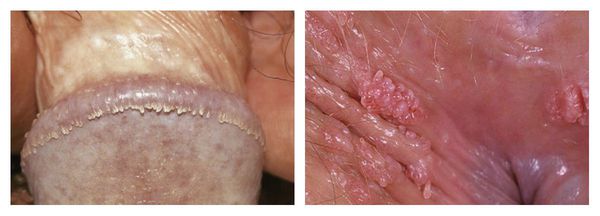
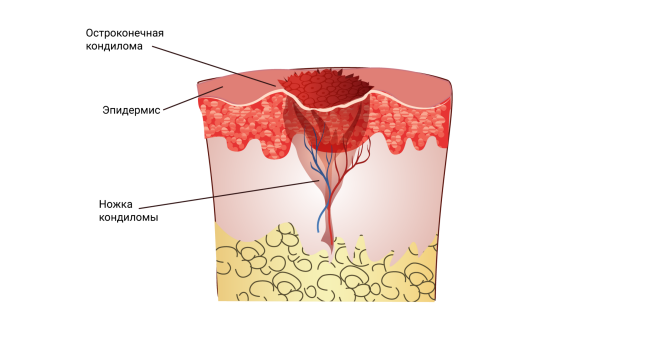
Аногенитальные бородавки (кондиломы)
Среди заболеваний, передающихся половым путем, аногенитальные бородавки встречаются особенно часто. Они представляют собой плоские и вытянутые новообразования или упругие эластичные наросты в виде цветной капусты или петушиного гребня. Такие бородавки достигают 1-1,5 см и окрашены в серый, розовый или телесный цвет.
Обычно этот тип новообразований передаётся половым путём: во время вагинального/анального секса или даже просто через контакт с интимными областями без проникновения. После орального секса бородавки могут возникнуть на слизистых оболочках ротовой полости, в глотке, на голосовых связках или трахее. Такие наросты называются пероральными, или острыми, кондиломами. В редких случаях инфицирование происходит через контактно-бытовой путь или от матери новорождённому.
По внешнему виду и структуре выделяют несколько типов генитальных бородавок:
- Остроконечные – неплотные полипы розового, телесного или красного цвета, на ножке или широком основании, напоминающие цветную капусту. Могут возникать как индивидуально, так и в виде множественных скоплений. Остроконечные кондиломы склонны к быстрому размножению;
- Папиллярные – округлые гладкие наросты без ножки, возвышающиеся над поверхностью кожи на несколько миллиметров;
- Кератотические – очень плотные, утолщённые образования, значительно выступающие над кожей. Обычно поражают большие половые губы женщины;
- Гигантские (кондиломы Бушке-Левенштейна) – редко встречающаяся разновидность бородавок. Они склонны к стремительному росту, сопровождающемуся разрушением окружающих тканей. В крайне редких случаях гигантская кондилома перерождается в злокачественную форму;
- Плоские – образуются как поодиночке, так и в виде множественных скоплений. Симптоматика практически отсутствует, иногда может возникать зуд и выделения. Зоной поражения плоских наростов является слизистая влагалища и шейка матки у женщин.
Появлению аногенитальных бородавок и ухудшению их состояния часто сопутствуют другие заболевания, передающиеся половым путем (уреаплазмоз, трихомониаз, хламидиоз и т.д.). Обезопасить себя или партнёра от инфицирования с помощью презерватива невозможно, поскольку в этом случае он неэффективен. Необходимо полностью отказаться от интимных отношений до полного излечения.
Аногенитальные бородавки встречаются одинаково часто у людей обоих полов, несущих активную половую жизнь (обычно от 20 до 25 лет). Инкубационный период этого заболевания варьируется от трех недель до девяти месяцев и составляет в среднем около трех месяцев.
У мужчин кондиломы чаще встречаются на крайней плоти, мошонке, внутри уретры и на половом члене. Они могут быть локализованы вокруг ануса и прямой кишки, особенно у гомосексуальных мужчин. У женщин бородавки появляются в основном на уровне вульвы, стенки влагалища, шейки матки и промежности; уретра и анальная область также могут быть поражены.
Генитальные бородавки чаще встречаются у пациентов с ослабленным иммунитетом. Скорость роста варьируется, но беременность, иммуносупрессия (угнетение иммунной системы), выделения из уретры, влагалища или прямой кишки, скопление смегмы или мацерация кожи (естественный процесс набухания эпидермиса (слоя кожи) при длительном контакте с жидкостью) могут ускорить рост и распространение бородавок.
Характерные симптомы заболевания:
- сильнейший зуд в месте локализации нароста;
- болезненные и дискомфортные ощущения;
- жжение;
- боль во время и после полового акта;
- ощущение инородного тела;
- проблемы с дефекацией при расположении бородавки в районе ануса;
- кровотечение при повреждении кондиломы.
В большинстве случаев аногенитальные бородавки доброкачественные, но могут дегенерировать в карциному. По этой причине, чтобы предотвратить рак, кондиломы, независимо от их положения, формы и размера, всегда подвергаются удалению.
Аногенитальные бородавки обычно диагностируются клинически. От типичных боковых кондиломов вторичного сифилиса их отличает морфология, но в любом случае необходимо проведение серологических тестов на сифилис в начальной фазе и через 3 месяца. Для исключения карциномы требуется биопсия, ее обязательно проводят в случае кровотечения, изъязвления или постоянных бородавок.
Эндоцервикальные и анальные бородавки могут быть визуализированы только путем кольпоскопии и аноскопии. Применение раствора 3-5% уксусной кислоты в течение нескольких минут перед кольпоскопическим исследованием вызывает изменение цвета нароста на белый, улучшая визуализацию и обнаружение небольших бородавок.
Рецидиву аногенитальных кондилом способствуют:
- беспорядочные половые связи;
- несоблюдение личной гигиены;
- установка внутриматочной спирали, прерывание беременности хирургическими травматичными методами или прочие медицинские манипуляции.
Эта разновидность бородавок опасна рядом осложнений:
- Отсутствие тщательной интимной гигиены или раздражение наростов вследствие постоянного трения о нижнее бельё приводит к изъязвлению наростов секрецией гнойных выделений с неприятным запахом;
- При отсутствии своевременного лечения генитальные бородавки склонны к нагноению;
- Отсутствие терапии приводит к образованию большого количества бородавок. В особо запущенных случаях не остаётся даже небольшого участка здоровой кожи;
- При наличии аногенитальных бородавок наблюдается сильное снижение иммунитета, что связано с восприимчивостью человека к любому инфекционному заболеванию. В случае, если пациент уже имеет хроническое воспалительное заболевание (в частности, органов малого таза), оно обязательно усугубляется;
- Угроза перерождения в злокачественную форму.
Нитевидные (акрохорды) бородавки
Нитевидные бородавки, также известные как лицевые, – самый необычный тип таких новообразований. Они представляют собой тонкие, длинные, кистевидные ростки, которые обычно встречаются на веках и прилегающих областях, на шее, около губ и носа, реже – на ногах, в паховых складках, под молочными железами и в подмышечных впадинах.
Типичный окрас акрохорды – телесный, из-за чего человек не сразу их замечает. Иногда могут приобретать жёлтый, коричневый или розовый цвет. Обычно они достигают длины от 5 до 10 мм, крайне редко – нескольких сантиметров. В зависимости от серьёзности вируса акрохорды образуются поодиночке или в виде множественного скопления. Этот отличительный тип нитевидных бородавок обычно диагностируется визуально.
Нитевидные бородавки образуются, когда штамм вируса папилломы человека заставляет верхний слой кожи расти слишком быстро. На стадии зарождения нарост выглядит как желтоватая шишечка. По мере роста она вытягивается, трансформируясь в удлинённое образование на ножке. На ощупь бородавка имеет эластичную и плотную структуру.
«Мишенью» могут стать люди абсолютно любого возраста, но зачастую этим заболеванием страдают пожилые пациенты. По статистике, около 50% населения планеты старше 50 лет имеют лицевые бородавки.
Инфицирование вирусом часто происходит через трещины и ссадины на лице, поэтому люди с сухой кожей находятся в зоне высокого риска. Также возникновению, росту и распространению лицевых бородавок способствуют различные гормональные изменения (беременность, ожирение, климакс, дисфункция яичников, сахарный диабет и т.д.).
Несмотря на высокую контагиозность (заразность) и непривлекательность по внешнему виду, этот тип бородавок доброкачественный, безболезненный и часто хорошо реагирует на лечение.
При их появлении в чувствительных областях, например, складках кожи, или местах, часто подверженных давлению и травмированию, могут возникать некоторые симптомы:
- зуд;
- кровотечение;
- болезненность;
- раздражение.
Этот тип бородавок практически никогда не перерождается в злокачественную форму. Однако, если травмировать акрохорду, велик риск развития воспалительного процесса. В отличие от многих других подобных новообразований, нитевидный тип самостоятельно не исчезает. При срыве бородавки на её месте вырастает новая. Иногда наблюдается ороговение нароста и его трансформация в кожный рог.
Лицевые папилломы заразны и могут распространяться путём совместного использования полотенец или косметики для лица. Прикосновение к акрохордам ставит человека под угрозу распространения их на другие части тела. Бородавки будут увеличиваться по размеру и количеству, если они не будут удалены.
Локализация и безобразный внешний вид делает лицевые наросты причиной эмоционального стресса и смущения для многих людей, иногда влияя на их самооценку и уверенность в себе.
Старческие (возрастные кератомы, себорейные кератозы) бородавки
Старческие бородавки – один из наиболее распространённых поражений кожи, которые появляются в пожилом возрасте как общий признак старения кожи. Несмотря на своё название, они не вызваны вирусом папилломы человека.
Себорейные кератозы чрезвычайно распространены. По статистике, более 90% населения в возрасте старше 60 лет имеют один или несколько из них. Они одинаково часто встречаются как у мужчин, так и у женщин. Нередки случаи, когда заболевание поражало людей в возрасте 30-40 лет, а также молодёжь до 20 лет.
Кератомы и кератозы могут появляться на любом участке тела, включая кожу головы, лица и половые органы. Исключение – ладони, подошвы стоп и слизистые оболочки. Редко, когда у человека образуется лишь один нарост. С течением времени возрастные кератомы становятся всё более многочисленными. Многие люди наследуют тенденцию к развитию очень большого количества этих новообразований. У некоторых из них могут быть сотни бородавчатых новообразований разбросанных по телу.
На ранних стадиях старческие бородавки выглядят как слегка приподнятые светло-коричневые пятна или папулы. Они могут оставаться как очень плоскими и внешне напоминать веснушки, так и постепенно сгущаться, и развить грубую, бородавчатую поверхность, подобно опухоли на коже. В большинстве случаев они медленно темнеют и могут в конечном итоге стать чёрными.
Эти изменения цвета безвредны. Многие старческие бородавки сохраняют розоватый цвет. Типичными для них являются небольшие кератиновые пробки, которые можно увидеть на поверхности бородавки.
Кератозы обычно имеют круглую или овальную форму. Некоторые себорейные бородавки имеют неправильную форму. Их размер может варьироваться от одного до нескольких сантиметров в диаметре.
Причина возрастных кератом неизвестна. Они, как правило, считаются дегенеративными по своей природе, появляются в большом количестве в процессе старения кожи. Предполагается, что ультрафиолетовое облучение увеличивает вероятность их развития.
Выделяют пять традиционных форм возрастных бородавок:
- Пятнистая, или в народе «веснушки-смертушки». Образуются в виде многочисленных скоплений на руках и лице. Такие наросты округлые с неровным контуром и гладкой или слегка шероховатой поверхностью. Имеет несколько вариантов окраса: светло-коричневый, коричнево-бурый или розовато-желтый цвет;
- Папулёзная, или узелковая. Наросты более крупного размера, имеют склонность к разрастанию. Типичным для них считается серый или жёлтый окрас. Поверхность бородавки покрыта роговыми наслоениями;
- Классическая кератома. Представляет собой совокупность бляшек, плотно соединённых между собой. Для неё характерен зубчатый контур, медный или розоватый цвет. По мере роста срединная часть бородавки западает;
- Кожный рог. Является видоизменением кератомы. Выражается в виде скопления плотных ороговевших тёмно-коричневых бляшек до 1,5 см.
Неблагоприятная реакция на некоторые лекарственные средства и многие химиотерапевтические препараты может способствовать образованию раздраженных себорейных кератозов – воспаленных, красных и корковых поражений. Это приводит к возникновению экзематозного дерматита вокруг нароста. Дерматит может также вызвать появление новых себорейных кератозов.
Возрастные кератомы всегда доброкачественны. Это означает, что они не распространяются, и не перерождаются в злокачественную форму. Главная проблема заключается в косметическом дефекте, особенно если они развиваются на лице.
Известны редкие случаи рака кожи, который называется меланомой, развивающейся в себорейной бородавке. Неизвестно, является ли это просто совпадением или представляет собой истинное изменение клеток в себорейной бородавке. Большое количество очагов возрастных кератом может быть признаком ракового заболевания внутренних органов.
Обычно себорейные кератозы лечатся по косметическим причинам или потому, что они становятся зудящими и раздражающими. Если наросты, особенно большие и бородавчатые, травмируются (трутся об одежду, задеваются чем-либо), они могут кровоточить или воспаляться.
Диагностика заболевания обычно проводится путём клинического обследования. Этот вид бородавок трудно отличить от рака кожи без гистологического исследования. Поэтому очень тёмные повреждения, которые каким-то образом изменились или которые быстро растут, требуют биопсии, чтобы подтвердить диагноз и исключить возможность онкологии. Более темные повреждения также должны быть проверены врачом, чтобы убедиться, что они не являются меланомой.
Лечение бородавок в СПБ
Для лечения бородавок требуется много терпения. Бородавки могут появляться и исчезать без видимых причин или причин, которые трудно идентифицировать. Высокая инфекционность и аутоакуляция бородавок являются аргументами в пользу удаления.
Существует множество различных методов лечения. Терапевтический выбор отличается в зависимости от типа бородавки, её положения, глубины, количества и степени пораженной области кожи.
Лечение бородавок может дать очень разные результаты. Некоторые бородавки реагируют на лечение, а другие нет, даже если оно проводится у одного и того же человека.
Лечение часто требует повторения в течение нескольких недель, месяцев и в крайнем случае даже лет до получения успехов. Но в любом случае Удаление бородавок должно выполняться в клинике дерматологом. Заниматься самолечением крайне не рекомендуется, поскольку последствия могут быть непоправимы.
Наиболее щадящие и универсальные способы избавления от бородавчатых наростов всех типов — лазеро- и радиоволновая терапия.
Лазерное удаление бородавок
На сегодняшний день лазерная хирургия – один из лучших способов избавиться от бородавок. Это безболезненная и безопасная процедура, которая может использоваться в зонах с максимальной чувствительностью. Лазерное удаление новообразований очень эффективное: вероятность рецидива минимальна. На это оказывает значительное влияние степень тяжести заболевания.
Удаление бородавок происходит путём послойного прижигания поражённого участка, благодаря чему врач контролирует глубину воздействия. Одновременно лазерный луч прижигает кровеносные сосуды, предотвращая тем самым возникновение кровотечения в месте воздействия.
Распространены три метода лазерной коагуляции:
- Углекислотный (CO2) – лазер. Процедуры с применением такого лазера более болезненны. Хотя CO2-лазер герметизирует кровеносные сосуды, он также убивает ткань бородавки. В этом процессе есть вероятность повреждения здоровых тканей. Заживление раны обычно занимает больше времени, не исключено образование рубца. Эффективность составляет около 70%.
- Эрбиевый лазер. Для него характерна более короткая волна. Вероятность образования шрамов после заживления значительно снижается.
- Импульсный лазер на красителях. Такой лазер более эффективно уплотняет кровеносные сосуды, питающие бородавку. Он не повреждает большую часть здоровой ткани, как это делает CO2-лазер. Кроме того, это единственный тип лазера, одобренный для использования на детях. Результативность данного метода лечения составляет около 95%.
| Преимущества | Недостатки |
| Минимальная вероятность образования рубца (зависит от степени запущенности патологии) | Высокая стоимость |
| Быстрое заживление тканей | |
| Высокая результативность метода | |
| Минимальное повреждение здоровых тканей | |
| Быстрота процедуры |
Удаление бородавки выполняется под местной анестезией. На месте прижигания остаётся корочка, которая отпадает в течение 14 дней. После процедуры пациент быстро возвращается к привычному образу жизни при условии соблюдения всех рекомендаций врача.
Удаление радионожом
Наиболее эффективный современный метод избавления от бородавок — удаление радиоволнами. Прежде всего, это связано с тем, что в этой процедуре инструменты не контактируют с телом пациента: они производятся на радиоволновой частоте.
Под воздействием радиоволн кожа не подвергается перегреву, сосуды не кровоточат, а все виды вирусов погибают мгновенно. Таким образом, нарост легко удаляется, и вероятность дальнейшего развития вируса полностью устраняется.
Следует отметить другие преимущества радиоволнового удаления бородавок:
- полная безболезненность;
- скорость процедуры;
- исключение отеков и инфильтрации;
- отсутствие послеоперационных осложнений;
- отсутствие рубцов на месте удаления бородавок;
- быстрый период реабилитации.
Процедура также выполняется под местной анестезией. После воздействия на пораженном участке кожи образуется корочка, которая самостоятельно отпадает в течение 7-10 дней.
Как отмечено выше, бородавки часто затрагивают область гениталий. Удаление аногенитальных наростов (кондилом) обычно пугает пациентов. Однако радиоволновый метод в этом случае является наиболее эффективным и вызывает минимальную боль.
Папилломавирус – это распространенное заболевание, от которого не существует 100% лекарства. Сама по себе инфекция не представляет особой угрозы для здоровья человека, но ее наружные признаки нередко бывают причиной серьезных проблем. Симптоматика заразы заключается в появлении на теле или слизистых оболочках бородавок. Такие наросты на первый взгляд безобидны, однако они очень быстро распространяются по телу и сливаются в обширные новообразования. Их внешний вид и место расположения определяется тем, какой штамм заразы проник в организм и порой для установления типа возбудителя медику достаточно просто провести физикальное обследование больного (внешний осмотр).
Разновидности папиллом
На сегодняшний день наука выделяет пять разновидностей папиллом, каждый из которых обладает своими особенностями, поражает определенные участки эпителия или эпидермиса и может иметь один из трех уровней онкогенности. Умение самостоятельно определять вид новообразования необходимо для того, чтобы выявить папилломавирус на ранней стадии и своевременно обратиться за помощью к врачу. Также знание всех существующих категорий бородавок позволит отличить инфекцию от симптомов других заболеваний и предотвратить запущенность болезни. Это очень важно, так как тяжелая форма папилломатоза нередко приводит к онкологии.
Юношеские (плоские) бородавки
Юношеские бородавки получили свое название из-за того, что они появляются преимущественно у молодых людей возрастом до 18 лет. Однако это совсем не говорит о том, что от них не может страдать взрослый человек. Правда, в этом случае число пациентов незначительное – около 4% во всем мире.
Как выглядят плоские новообразования
Данный вид папиллом внешне похож на маленькую припухлую родинку размером до 4-5 мм. Иногда встречаются более крупные наросты – 1-1,5 см. Очень часто они располагаются поодиночке, но нередко с ними по соседству развиваются такие же новообразования, которые срастаются друг с другом, сливаясь в широкое пятно.
Неопытный человек с первого взгляда не способен отличить юношескую бородавку от родинки. Поэтому с ее лечением сильно затягивают, что приводит к массовому появлению аналогичных наростов на руках, ногах, лице, шее. Для того чтобы не ошибиться при самодиагностике папилломы, нужно знать, какие основные черты присущи плоским новообразованиям:
- жесткая поверхность;
- выпуклость (родинка не приподнимается над кожей);
- светло-красный оттенок;
- при пальпации чувствуется слабая боль и жидкая структура нароста;
- внутри есть едва различимые черненькие точки – закупоренные капилляры.
Откуда берутся эти наросты
Причиной возникновения юношеских бородавок является папилломавирус 14, 15 и 27 типа. Он попадает в организм при рождении или в раннем детстве. Инфицирование зачастую происходит тогда, когда на теле у ребенка появляются различные повреждения, например ссадины, царапины или ранки. Зараза быстро проникает в нежную травмированную кожу и остается там до тех пор, пока не наступят благоприятные условия для ее развития.
Самым основным провокатором пробуждения ВПЧ, вызывающего плоские бородавки, стали гормональные сбои, с которыми сталкивается каждый человек в переходном возрасте. Если же иммунная система была настолько крепка, что не смогла сдержать инфекцию, то она может активизироваться через много лет.
Ученые составили список неблагоприятных факторов, которые могут повысить шансы на развитие плоских папиллом у взрослых людей:
- резкое обострение хронических заболеваний;
- послеоперационное снижение иммунитета;
- гормональные нарушения при беременности;
- ослабление защитных функций организма в период различных болезней (ОРВИ, грипп, ОРЗ);
- негативное влияние сильнодействующих препаратов на эндокринную систему.
Важно!
Если у беременной женщины выявлен ВПЧ 14, 15 или 27 типа, то ее ребенок на 100% будет заражен. В этом случае врачи рекомендуют сделать кесарево сечение, так как это единственный способ защитить малыша от заразы.
Акрохорды
Акрохорды – это нитевидные бородавки, локализующиеся в основном на нежной коже. Зачастую их можно обнаружить на следующих частях тела:
- подмышки;
- грудь;
- шея;
- веки;
- губы;
- пах.
Эта категория папиллом не способна причинить вреда человеку и представляет собой простой косметический дефект, который практически не заметен для окружающих, если только не находится на лице. Но, несмотря на это, ввиду своей хрупкой структуры, акрохорды легко травмируются и отваливаются. В ранку, оставшуюся после нароста, попадают болезнетворные организмы, что приводит к сильному воспалительному процессу, нередко сопровождающемуся подкожным нагноением.
Внешний вид акрохордов
Нитевидные бородавки называются так потому, что они похожи на тоненькие ниточки, которые возвышаются над поверхностью эпидермиса. Их нельзя ни с чем спутать, так как других таких новообразований в природе не существует.
Цвет акрохордов бывает разный. От светлого до темно-розового. Если они почернели, то это сигнализирует о происходящих переменах в их структуре, не всегда благоприятных. Это может быть некроз тканей, вызванный приемом противовирусных препаратов или же омертвление нароста вследствие сильного повреждения. В этом случае нужно принять меры по защите новообразования от патогенных микроорганизмов и немедленно отправиться в медицинское учреждение.
Возбудитель нитевидных папиллом
Акрохорды появляются вследствие активности папилломавирусной инфекции 3, 5, 8 и 9 типа. Подхватить перечисленные штаммы болячки можно несколькими путями:
- контактно-бытовым;
- половым;
- вертикальным (при родах).
Увеличить вероятность заражения может плохая иммунная система, диабет, нарушения гормонального фона и вредные привычки.
Очень часто к врачам обращаются женщины в положении, которые жалуются на быстрое поражение кожных покровов нитевидными бородавками. Это явление обусловлено пробуждением папилломавируса после ослабления защитных функций организма в период беременности. В этом случае никакого лечения пациентке не назначается, так как папилломы пройдут самостоятельно после рождения малыша. При желании можно пропить какие-нибудь противовирусные лекарства, но делать это не обязательно.
Подкожные бородавки на стопе
Наросты на подошве из-за их строения в народе называют шипицами. По своей форме они напоминают конусообразное новообразование, которое уходит корнем вглубь кожи на ступне. Такие бородавки, как и акрохорды, абсолютно безопасны для человека, однако они быстро уплотняются и со временем вызывают болезненные ощущения при ходьбе.
Как отличить шипицу от мозоли
Подошвенная папиллома – это сухая бородавка, которая регулярно трется об обувь и зарастает ороговевшим слоем эпидермальных клеток. Порой, омертвевшая кожа полностью покрывает шипицу, и отличить ее об обычной мозоли или натоптыша бывает тяжело.
Чтобы понять, что появилось на ступне, нужно знать все отличительные особенности подошвенной бородавки:
- по центру нароста четко просматривается белое пятно – его корень;
- в момент надавливания на новообразование с боков ощущается слабая боль;
- если срезать тонкий слой шипицы, то она начнет кровоточить;
- при осмотре нароста под увеличительным стеклом в его структуре заметны маленькие черные точки – закупоренная капиллярная система (как это выглядит можно увидеть на фото ниже).
Если у новообразования ничего этого нет, то это, скорее всего простая мозоль. Однако для окончательного диагноза нужно отправиться к дерматологу, который назначит анализы соскоба с сухой поверхности подошвенного новообразования.
Важно!
Для быстрого удаления шипицы специалисты рекомендуют воспользоваться химиотерапией. Это простой и эффективный метод, который избавит от нароста за несколько дней. Кроме того при помощи ядовитых препаратов можно вывести любое новообразование на ступне, будь то мозоль или натоптыш.
Причины появления шипиц
Огрубевшие подкожные папилломы на стопах появляются вследствие заражения 1, 2 и 4 штаммом ВПЧ. По статистике в большинстве случаев инфекция проникает в организм через ранки, трещины, царапины и язвочки на ногах.
Врачи рекомендуют избавиться от шипицы тогда, когда она сильно болит, кровоточит, мешает нормально передвигаться или начала быстро увеличиваться в размерах. Если же такие наросты не причиняют неудобств, то торопиться с их выведением не стоит. Медики объясняют это тем, что если подошвенную бородавку удалить, то на ее месте останется большая рана. Она долго заживает и накапливает в себе патогенную микрофлору, что приводит к сильным воспалениям и гнойниковым образованиями.
Обычные бородавки
Обыкновенные папилломы именуют вульгарными, потому что они локализуются преимущественно на открытых участках кожных покровов:
- лицо;
- шея;
- грудь;
- запястья.
Такие бородавки бывают разными:
- конусообразное красное или коричневое новообразование с широкой ножкой;
- крупная водянистая опухоль коричневого оттенка, плотно прикрепленная к телу;
- небольшой висячий шарик на ножке телесного или темно-розового оттенка.
Также встречаются крупные папилломы, состоящие из нескольких бородавок, соединенных между собой. Среди них есть белые, красные, розовые или коричневые опухоли, в которых нередко растут жесткие волосы.
Что является источником появления обычных наростов
Появление вульгарных бородавок обусловлено присутствием в организме папилломавирусной инфекции второго типа. Этот штамм заболевания заражает человека в раннем возрасте, после чего он мирно сосуществует со своим носителем на протяжении многих лет. Пробудить его может:
- переохлаждение;
- слабый иммунитет;
- сильный стресс;
- обострение хронических патологий;
- беременность;
- нарушения гормонального фона;
- чрезмерное употребление алкоголя.
Обыкновенные папилломы – основной провокатор онкологии
При обнаружении на теле вульгарных бородавок нужно срочно записаться на прием к дерматологу. Промедление с посещением специалиста может вызвать серьезные проблемы со здоровьем.
Необходимость в скором удалении обыкновенных наростов объясняется тем, что они имеют средний уровень онкогенности и очень часто перерождаются в рак кожи. Запустить процесс озлокачествления новообразования можете даже самая незначительная травма, а этого, ввиду выпуклой формы папилломы, избежать практически нереально.
Кондиломы
Термин «кондиломы» объединяет в себе различные виды бородавок, которые поражают слизистые оболочки. Они могут появляться на поверхности половых органов, в носу, внутри дыхательных путей, в ротовой полости и на шейке матки. Внешне они выглядят как мелкие новообразования, развивающиеся по отдельности или объединяющиеся в обширные опухоли, напоминающие кочан цветной капусты.
Какую опасность таят в себе кондиломы
Папилломы на слизистых оболочках приносят человеку массу неприятностей. Например, генитальные бородавки вызывают:
- боль при совершении полового акта;
- проблемы с мочеиспусканием;
- трудности при дефекации.
Если наросты появились в ротовой полости, носу или гортани, то они мешают дыханию, ухудшают качество речи, провоцируют храп и болезненные ощущения при употреблении еды.
Кроме того они имеют высокую степень онкогенности и в 100% случаев являются причиной рака у женщин. Несвоевременное избавление от кондилом приводит к злокачественным опухолям на шейке матки, из-за которой у 70% пациенток наступает смерть.
Важно!
Для того чтобы защитить себя от самых опасных онкогенных типов папилломавируса, необходимо пройти вакцинирование при помощи препаратов Церварикс или Гардасил. Стоит такая процедура от 5000 до 9000 тысяч. Для многих эта цена может показаться слишком высокой, но надо помнить, что здоровье гораздо дороже.
Выявление возбудителя кондиломатоза
С точностью установить штамм папилломавируса, вызвавшего появление кондилом, при первичном осмотре больного не сможет ни один врач, ведь их возбудителем может быть любой из 50 типов инфекции. Для определения разновидности ВПЧ в этом случае медики назначают лабораторное исследование образца зараженных тканей. Анализ биоматериала проводят одной из двух методик – Digene-тест или ПЦР.
Старческие бородавки
Старческие бородавки – это себорейный кератоз, который нередко принимают за симптоматику папилломавируса. На самом деле эти новообразования не имеют ничего общего с ВПЧ и никогда не перерождаются в раковые опухоли.
Появление старческих бородавок обусловлено возрастными изменениями в организме и влиянием на человека ряда неблагоприятных факторов:
- наличие жирной себореи;
- длительное воздействие на открытые части тела солнечных лучей;
- авитаминоз, развивающийся у пожилых людей;
- зашлакованность ЖКТ;
- недостаточное употребление в пищу растительных масел и жиров животного происхождения.
Стадии развития себорейной кератомы
Самостоятельно отличить возрастную бородавку от папиллом можно путем постоянного слежения за ее развитием. Процесс формирования кератомы происходит постепенно и разделяется на четыре стадии:
- Пигментирование кожного покрова – на начальном этапе образования старческой бородавки происходит изменение цвета небольшого участка дермы. Сначала он желтеет, потом становится более темным, и в итоге приобретает коричневый оттенок. Со временем такие пятна увеличиваются в количестве. Происходит это не ранее чем в 50 лет, однако если человек регулярно находится на солнце, например, часто загорает или работает на огороде, то пигментация кожи может начаться раньше;
- Образование папул – на этом этапе пятна начинают вытягиваться, трансформируясь в мелкие узелковые наросты. Они похожи на мягкие сосочки, отличающиеся от окружающей дермы только цветом;
- Кератолизация бородавок – на третьей стадии новообразования превращаются в кератомы. Они выглядят как светло-коричневые наросты округлой или овальной формы, сильно возвышаются над поверхностью кожи и покрываются жесткими чешуйками. Если их случайно повредить или оторвать, то они оставят после себя кровоточащую ранку, которая будет заживать около недели, а то и больше;
- Окончание процесса формирования нароста – на последнем этапе происходит быстрое разрастание новообразования с ороговением верхнего слоя дермы. Это конечная стадия и дальше бородавка видоизменяться не будет.
Возрастные кератомы: диагностика и удаление
Обычно постановка диагноза основывается на визуальном осмотре пациента, его возрасте и отсутствии признаков малигнизации новообразования. Если врач сомневается в том, что это себорейная кератома, он назначает больному биопсию. Эта процедура позволяет дифференцировать нарост с другими заболеваниями кожи и выявить уровень его онкогенности.
После составления полной клинической картины доктор подбирает процедуру удаления бородавки. Это может быть:
- электрокоагуляция;
- лазеротерапия;
- криодеструкция;
- радиохирургия.
В том случае, если размер нароста не позволяет воспользоваться какой-либо из перечисленных аппаратных методик, то его вырезают скальпелем.
Важно!
Удалять себорейные кератомы желательно только тогда, когда они полностью сформировались. Если их развитие находится на начальной стадии, то никакие косметологические процедуры не принесут ожидаемого результата. Бородавка, которая не закончила свое формирование, после удаления вырастет заново.
Способы избавления от папиллом
Практически все виды бородавок можно убрать при помощи:
- химических растворов (Веррукацид, Ферезол, Суперчистотел, Поддофилин, Солкодерм);
- мазей, гелей или кремов (Панавир, Алдара, Виферон, Оксолиновая мазь);
- косметологических процедур (заморозка жидким азотом, прижигание электрическим током, разрушение радиоволновым излучением или вырезание лазерным лучом);
- средств народной медицины, приготовленных в домашних условиях.
Выбором того или иного способа удаления новообразований нужно заниматься после прохождения лабораторного обследования и консультации со специалистом. Только врач сможет сказать о целесообразности какого-либо метода в конкретном случае.
Помимо выведения папиллом очень важно заняться подавление активности папилломавирусной инфекции в организме путем приема иммуномодулирующих препаратов. Иначе зараза будет дальше развиваться и провоцировать образование новых бородавок. Кроме того даже при отсутствии наружных признаков ВПЧ человек все равно остается разносчиком заболевания и без прохождения комплексного лечения он будет страдать от недуга сам и заражать им окружающих.
Видео в тему
Вирус папилломы человека (ВПЧ) воспроизводит свою ДНК в клетках поверхностного слоя кожи, чем и объясняются изменения кожного покрова. ВПЧ бывает неонкогенный и онкогенный (способный вызвать рак).
Виды бородавок
Обычные (вульгарные) бородавки
Обычные (вульгарные) бородавки бывают на пальцах кистей и стоп, вокруг ногтевого валика и под ногтями, на тыльной части кистей и ладонной поверхности2. Чаще возникают в детском и подростковом возрасте. Заражение вирусом происходит через микротравмы кожи контактным путём.
Такие бородавки выглядят как шероховатые плотные узелки с утолщенной нормального или розового цвета кожей, размером обычно не более 1 см. Длительно существующая («материнская») бородавка со временем может отсеять дочерние бородавки.
Постановка диагноза в типичных случаях не вызывает проблем у специалиста и основывается на визуальных характеристиках элементов и их локализации. Дерматоскопия (изучение участка кожи с помощью прибора дерматоскопа) позволяет увидеть дольчатую структуру и аномальное утолщение верхнего слоя кожи. При нетипичной клинической картине, например, из-за неправильного самолечения, может потребоваться проведение биопсии кожи с гистологическим исследованием элемента.
Подошвенные бородавки
Подошвенные бородавки, возникающие на подошве или пальцах ног, являются достаточно распространенной проблемой, наблюдаемой дерматологами, могут появляться в любом возрасте.
Представлены единичными или множественными полушаровидными элементами различных размеров, покрытыми роговыми массами, под которыми имеется кратерообразное углубление. Учитывая локализацию подошвенных бородавок, кроме эстетической проблемы они доставляют болезненные ощущения при ходьбе.
При диагностике подошвенные бородавки необходимо отличать от мозолей, кератодермии (избыточного рогового слоя), плоскоклеточного рака и других заболеваний. Врач поставит диагноз «подошвенные бородавки» при наличии вышеописанных симптомов и при необходимости проведёт дерматоскопию.
Плоские бородавки
Плоские бородавки могут появляться на коже лица, тела, тыльной части кистей, реже на наружных половых органах. Чаще встречаются в детстве и юности.
Как правило, плоские бородавки множественные, округлые с гладкой поверхностью, размером не более 1 см в диаметре. Цвет варьируется от телесного до желто-коричневого. Со временем могут самостоятельно разрешаться даже без лечения. Однако при расчесах можно распространить плоские бородавки на рядом расположенные участки кожи. Тогда элементы будут располагаться линейно.
Плоские бородавки необходимо отличать от коричневых родинок (меланоцитарных невусов) и папиллом. Только врач может верно установить диагноз. Для уточнения типа образования на коже может потребоваться биопсия кожи с гистологическим исследованием.
Аногенитальные бородавки
Остроконечные кондиломы
Остроконечные кондиломы обычно появляются на стыке слизистой оболочки и кожи. Это зона наружных половых органов, перианальная область, слизистая мочеиспускательного канала, прямой кишки, конъюнктива глаз, слизистая рта. Заражение происходит при половом контакте.
Остроконечные бородавки бывают единичными образованиями на тонкой ножке, так и выростами, состоящими из сливающихся узелков, внешне напоминают цветную капусту или петушиный гребень. Цвет остроконечных кондилом варьируется от бледно-розового до ярко-красного. Иногда присутствует зуд.
Диагностика основывается на внешнем осмотре элементов сыпи, выявлении ДНК вируса методом полимеразной цепной реакции (ПЦР), гистологическом исследовании удаленных элементов. При наличии остроконечных кондилом рекомендовано пройти обследование на инфекции, передающиеся половым путем, поскольку мацерация (сморщивание) кожи выделениями из половых путей при ИППП – предрасполагающий фактор к появлению кондилом. При обширных высыпаниях необходимо исключить приобретенный иммунодефицит, пройти обследование на ВИЧ-инфекцию.
Гигантская кондилома Бушке-Левенштейна
Гигантская кондилома Бушке-Левенштейна чаще встречается у молодых и людей среднего возраста. Вызывается вирусом папилломы человека 6 и 11 типов.
Поражает кожу наружных половых органов, перианальную область, кожу паха. Представляет крупный (до 10 см) объемный элемент на широком основании, выступающем над кожей. На поверхности присутствуют сосочковидные выросты и липкое отделяемое. Визуально напоминает цветную капусту. Отличительной чертой гигантской кондиломы Бушке-Левенштейна является быстрый рост, рецидивы даже после хирургического удаления, может трансформироваться в плоскоклеточный рак кожи.
Для выявления заболевания важны данные истории заболевания (быстрый рост), характерная клиническая картина, данные ПЦР на выявление ДНК вируса ВПЧ 6 и 11 типов, результаты гистологического исследования. Гистологическое исследование позволит исключить другой диагноз — плоскоклеточный рак.
Бовеноидный папулез и болезнь Боуэна
Элементы слизистых оболочек представлены пятнами, узелками красно-оранжевого или коричневатого цвета. Поверхность элементов гладкая, но может быть и бархатистой. При локализации процесса на коже высыпания серые или коричневые3.
При этом рост очагов неравномерный, размеры элементов от нескольких миллиметров до 8-12 см, в некоторых местах образования могут появляться корки. До 80% случаев трансформируются в плоскоклеточный рак2. Для диагностики необходимо гистологическое исследование.
Повидон йод
Характеристики и свойства повидон-йода. Для чего применяется повидон-йод? Инструкция по применению раствора, мази, свечей Бетадин® с повидон-йодом.
Подробнее
Бородавки себорейные (себорейный кератоз)
Себорейный кератоз – это доброкачественная опухоль кожи из эпителиальных клеток (клеток поверхностных слоёв кожи) невирусной природы. Обычно возникает в пожилом возрасте на любых участках тела. Характеризуется медленным развитием от пятна жёлтого или коричневого цвета до бляшки толщиной до 1-2 см с бугристой поверхностью и выраженным гиперкератозом, массивными корками темно-коричневого или чёрного цвета. Врач-дерматолог проводит диагностическую дерматоскопию для того, чтобы отличить себорейный кератоз от базалиомы, меланомы, актинического кератоза и других заболеваний. В сомнительных случаях может потребоваться биопсия кожи с гистологическим исследованием удалённого элемента. Так как это образование не имеет никакого отношения к вирусным бородавкам, то для лечения не используют противовирусные препараты. Показано удаление жидким азотом, лазером, радиоволновая деструкция, хирургическое иссечение.
Методы лечения бородавок
Перед началом лечения и выбором метода удаления рекомендуется пройти обследование на сифилис, гепатиты В и С4.
При наличии большого количества вирусных бородавок (более 5 элементов) рекомендуется проконсультироваться у иммунолога4. Для лечения аногенитальных бородавок показана консультация уролога, гинеколога, врача-проктолога (при распространенном процессе в перианальной зоне), врача-онколога (при подозрении на гигантскую кондилому Бушке-Левенштейна)3.
Как удаляют вирусные бородавки
Электрокоагуляцией4
Криодеструкцией с жидким азотом4
Послойное удаление лазером<4
Радиоволновой метод4
Нанесением 1,5% раствора цинка хлорпропионата в 50% 2-хлорпропионовой кислоте4
Комбинацией кислот и тригидрата нитрата меди. Средства используют точечно на элемент специальным шпателем на обработанную спиртом кожу4
Местные средства для удаления бородавок
- Крем на основе имихимода – иммуномодулятор местного действия. Показан для лечения остроконечных кондилом наружных половых органов и перианальной области. Средство используют через день, тонким слоем 1 раз в день (на ночь) наносят на аногенитальные бородавки. Курс не более 16 недель3. Средство не назначают беременным и кормящим женщинам5.
- Комбинация салициловой, молочной кислот и полидоканола6 — относится к группе кератолитиков. Используют на вирусные бородавки, мозоли, на остроконечные кондиломы. Наносят локально 1 каплю препарата на бородавку 1-2 раза в день, длительность лечения подбирается индивидуально. Препарат размягчает элементы, что улучшает процесс удаления физическими методами.
- Комбинация фенола, метакрезола7 — относится к группе местных некротизирующих средств. Прижигает бородавки, остроконечные кондиломы, сухие мозоли, кератомы. Используют точечно, повторную обработку проводят через 6-8 дней, на курс разрешено до 5 сеансов.
Уход после удаления бородавок и лечение возможных осложнений
При физических или химических методах удаления бородавок остается риск рецидива (повторного возникновения) вирусной бородавки/кондиломы и присоединения вторичной инфекции.
При разрушении (деструкции) бородавки/кондиломы в течение нескольких дней на месте удаления формируется корочка, которую нельзя удалять. Пока ранка не покрыта корочкой необходимо проводить ежедневную обеззараживающую обработку.
При удалении бородавок криодеструкцией (жидким азотом) в первые сутки на месте удаления может сформироваться пузырь с прозрачным содержимым или с примесью крови. Пузырь покалывают чистой стерильной иглой от шприца и жидкость спускают, после чего участок обрабатывают антисептиком, закрывают медицинским пластырем.
Препараты Бетадин® для обработки кожи и слизистой после удаления бородавок
В исследовании Маринкина И.О. было показано, что использование антисептика Бетадин®, обладающего широким спектром действия и противовирусной активностью, после удаления кондилом повышало эффект от лечения: снижалась вероятность инфицирования и рецидива папилломовирусной инфекции слизистой оболочки влагалища и шейки матки. Препараты Бетадин® используются в форме раствора, мази или вагинальных свечей9, что свидетельствует о высоком профиле безопасности препарата Бетадин®.
Раствор Бетадин® — это современный антисептик без содержания спирта. Действующее вещество повидон-йод оказывает антибактериальное, противовирусное, противогрибковое действие, уничтожает простейшие одноклеточные микроорганизмы. Повидон-йод практически не всасывается в кровоток9, что свидетельствует о высоком профиле безопасности препарата Бетадин®.
Сразу и в течение нескольких дней после удаления бородавок/кондилом для антисептической обработки подойдет 10% неразбавленный раствор Бетадин®. В отличие от спиртосодержащих антисептиков старого поколения, средство обеззараживает без неприятного ощущения жжения и стойко не окрашивает кожу.
Инструкция
Где купить Бетадин® раствор?
Мазь Бетадин®:
- Обеззараживает, так как повидон-йод воздействует на бактерии, вирусы, возбудителей грибковой инфекции, простейшие одноклеточные микроорганизмы.
- Макрогол, входящий в состав мази, помогает «вытягивать» гной, если инфицирование уже произошло, появилось воспаление и гнойное отделяемое10. Благодаря такому действию препарат снижает воспалительный процесс11.
Мазь Бетадин® распределяют по поверхности ранки, затем бинтуют. Перевязки можно проводить 2-3 раза в день9. Курс подбирается индивидуально.
Свечи вагинальные Бетадин® можно назначать с профилактической целью дважды в день в течение недели перед удалением элементов во влагалище9.
Профилактика появления бородавок
Возникновению вульгарных, подошвенных бородавок способствуют микротравмы и потертости кожи, хождение босиком в местах общего пользования (бассейн, сауна, спортзал и др.), повышенная потливость кожи стоп, сниженный иммунитет.
Для предотвращения возникновения венерических бородавок используют барьерную контрацепцию, исключают случайные половые контакты. Необходимо обследовать и лечить не только пациента, но и его полового партнёра. Для профилактики заболеваний, вызванных онкогенными типами ВПЧ и для уменьшения риска рака шейки матки, наружных половых органов, аногенитального рака, проводят вакцинопрофилактику мужчинам и женщинам в возрасте до 45 лет.
Часто задаваемые вопросы
Заразны ли бородавки?
Бородавки — это заболевание, которое вызывают вирусы, поэтому ими можно заразиться.
Нужно ли удалять бородавки?
Эффективность различных методов удаления достигает 50-94%, в части случаев бородавки способны исчезать самостоятельно1. Однако бородавки можно «разнести» по телу, например, при расчесах. Подошвенные бородавки часто дают отсевы (дочерние бородавки). Поэтому врачи рекомендуют удалять их.
Можно удалить бородавки в домашних условиях?
Да, это возможно. Необходимо записаться к специалисту на прием. Врач-дерматолог после осмотра, может порекомендовать средство для удаления бородавок в домашних условиях.
Мошкова Елена Михайловна
Врач-дерматовенеролог, заведующая КДО по оказанию платных услуг СПб ГБУЗ «Городской кожно-венерологический диспансер» г.Санкт-Петербург

Читать по теме
Мазь на основе йода
Мазь на основе йода: механизм действия, область применения. Мазь Бетадин® на основе повидон-йода для лечения различных кожных заболеваний.
Подробнее
Повидон йод
Характеристики и свойства повидон-йода. Для чего применяется повидон-йод? Инструкция по применению раствора, мази, свечей Бетадин® с повидон-йодом.
Подробнее

Пиодермия: лечение, мази, кремы, средства
Причины появления пиодермии, симптомы, виды и способы лечения. Профилактика гнойничковых заболеваний.
Подробнее
Список литературы
- Иванов О. Л. «Кожные и венерические болезни» // Шико; 2006, Москва.
- Бутов Ю.С., Скрипкин Ю. К., Иванова О. Л., «Дерматовенерология» Национальное руководство // ГЭОТАР Медиа 2017, Москва.
- Клинические рекомендации «Аногенитальные (венерические) бородавки»// «Российское общество дерматовенерологов и косметологов» Российская ассоциация колопроктологов 2020г.
- Клинические рекомендации «Вирусные бородавки»// Российское общество дерматовенерологов и косметологов 2017 г.
- Инструкция по медицинскому применению Имихимод, РЛС.
- Инструкция по медицинскому применению Колломак®, РЛС.
- Инструкция по медицинскому применению Веррукацид®, РЛС.
- Шинелева Е. Н. Возможности применения Бетадина® в комплексном лечении кондилом гениталий, вызываемых папилломовирусной инфекцией //РМЖ №1 от 09.01.2003.
- Инструкция по медицинскому применению Бетадин® (ратсвор, мазь, суппозиторий вагинальный) РУ П N015282/03, РУ П N015282/02, РУ П N015282/01.
- Яремчук Ан. А. и соавт. Обоснование состава многокомпонентной мази для лечения гнойных ран в первой фазе раневого процесса. Вестник фармации №3 (57) 2012.
- Борисов И. В. Повидон-йод – новые возможности знакомого препарата (обзор литературы). Раны и раневые инфекции. Журнал им. проф. Б. М. Костючёнка. 2021, 8 (3): 12-18.
Бородавки-все о них!
Когда-то, в далёком детстве, ходила легенда, что бородавки появляются у тех, кто трогает лягушек. Если бы все было так просто…
На самом деле бородавки, вызывает вирус папилломы человека (ВПЧ). И это не те виды вируса, которые передаются половым путем и вызывают кондиломы на половых органах и в последствии могут привести к раку шейки матки, это другие подвиды ВПЧ и насчитывается их порядка 25.
Бородавки – кожные доброкачественные новообразования, бородавки могут быть телесного, розового, желтоватого и темного цвета. Могут находиться на любом участке тела. И самое ужасное, что они размножаются.
Как передаётся ВПЧ, вызывающий бородавки? Данные подвиды ВПЧ передаются так называемым бытовым путем: бассейн, полы общих душевых, раздевалок. Заразившись там, вирус, естественно, приносится и домой. Но можно быть носителем ВПЧ долгое время и при этом видимые кожные покровы будут абсолютно чистыми, без признаков заражения. Но при стечение неблагоприятных факторов: переутомление, стресс, переохлаждение или любое инфекционное заболевание и у носителя ВПЧ могут появиться бородавки. Один член семьи может принести вирус, например, из раздевалки спортивного зала, а бородавка может появится у другого члена семьи.
Бородавки не опасны, если не считать того что они снижают иммунитет (ведь организму нужно с ними бороться и вместо того, чтобы отбиваться от других вирусов и инфекций он тратит ресурсы организма на борьбу с тем, что можно просто удалить), бородавки не опасны, если не считать, что можно заразить окружающих. Глобальной опасности они не вызывают, от них не умирают, они не вызывают рак. Поэтому многим кажется, что можно их не лечить, поэтому их так много вокруг.
Занимаясь проблемой бородавок много лет, мы смело можем сказать, что наибольшее количество бородавок встречается у детей. Да, конечно, бывают взрослые пациенты, но множественные бородавки у взрослых скорее исключение, а вот у детей почти правило.
Какие они – дети с множественными бородавками? Как правило, дети, активно занимающиеся спортом: танцами, фигурным катанием, борьбой, дети, которые посещают бассейн.
Для того, чтобы не заразится бородавками достаточно придерживаться простых правил, мы написали их для детей, но они прекрасно подойдут и родителям:
1. Никогда не наступайте в маленькую «ванночку» при входе в бассейн – самое опасное место. В самом бассейне спасёт хлорка, в этой «ванночке» её нет.
2. Не ступайте босыми ногами в раздевалке и душевой и приучайте к этому своих детей.
3. Если ребенок занимается спортом пусть у него будет не только сменная обувь, но и сменные носки. И стирайте эти носки каждый день)).
4. Объясните ребёнку как опасно наступать босыми ногами на пол, по которому ходят многие. Давайте ребёнку с собой или индивидуальный коврик, или, что намного проще – полотенчико, которое ребёнок может постелить себе под ноги, когда будет переобуваться. И после тренировки киньте его в стиральную машинку. Стирки при 60 градусах вполне хватит.
5. Приучите ребёнка пользоваться своими ручками и карандашами. Дайте ему с собой антибактериальные салфетки, они уберегут его не только от бородавок, но и от кишечных инфекций.
6. Осматривайте ребенка регулярно, прислушивайтесь к его жалобам.
7. Если все-таки заметили что-то подозрительное, не ждите, когда «само пройдёт», не идите за советом в интернет или аптеку, идите к врачу.
Бородавки детям удаляют! Их надо удалять! Если врач сказал, что не надо, значит он либо не умеет, либо не знает как, либо ему просто не хочется этим заниматься, потому что удалять бородавки детям хлопотное занятие. Почему? Объясним на простом примере.
Клиническими рекомендациями по дерматовенерологии детям рекомендуется деструкция (разрушение) физическим методом.
К физическим методам относятся:
Электрокоагуляция
Криодеструкция бородавок(жидкий азот)
Радиохирургическая деструкция
Лазерная деструкция
Из всего вышеперечисленного, свой выбор мы остановили именно на лазерной деструкции. Почему?
Потому что, в отличие от остальных методов, лазерная деструкция наиболее эффективна, так как именно лазерный контактный световод позволяет за один раз пройти сквозь ткани, и разрушить корневую систему бородавки. Именно при лазерной деструкции видна глубина проникновения и исключено повреждение соседних тканей.
А теперь как выглядит лазерная деструкция бородавок у взрослого:
Осмотр – диагноз- информирование о процедуре- рекомендации – получение согласия-анестезия – удаление.
На одну бородавку не более 15-ти минут, причём большее количество времени уходит на заполнение медицинской документации и разъяснения, непосредственно сам процесс деструкции занимает минуты три.
Теперь как выглядит лазерная деструкция бородавок у ребёнка:
Благоприятный вариант:
Осмотр – диагноз- информирование о процедуре- рекомендации – получение согласия-уговоры -анестезия – удаление.
Неблагоприятный вариант:
Осмотр – диагноз- информирование о процедуре- рекомендации – получение согласия-уговоры-плач-крики-ногой отпихнуть доктора-уговоры-крики-уговоры-мама держит-анестезия –крики – ногой отпихнуть доктора-уговоры- мама держит-крики- уговоры-удаление.
И этот процесс может длиться больше часа.
Понятно объяснили?
Вот почему некоторые, с позволения сказать, врачи говорят, что удалять «не надо» или придумывают ещё какие-либо причины, отказывая маленьким пациентам.
Фото ужасных ног.
После удаления и неважно взрослому или ребёнку:
1. Ранка будет! Не пугайтесь! Мифы про удаления без ранки – это мифы, маркетинговый ход, назовите, как угодно. В клинических рекомендациях черным по белому написано: рана, которую надо обрабатывать!
Обязательная обработка! И именно так как назначил врач, и именно столько раз и так долго как назначил врач!
2. Ограничения! Как правило, запрет на бассейн, баню, сауну в течение минимум 2-х недель. И никаких если…
3. Противовирусная терапия! Если Вам ее назначали, значит надо принимать! Никто не будет «травить химией», Вас лечат, помогают Вашему организму утихомирить ВПЧ.
4. Повторный осмотр! Он необходим и для спокойствия врача и пациента, что все хорошо, и для предупреждения рецидива.
5. Если бородавка появилась вновь. Прежде чем обвинять врача подумайте, а все ли рекомендации Вы выполнили? А на месте ли удаления бородавка появилась или рядом? Бородавки рецидивируют. Редко, но бывает. Это Вирус Папилломы Человека. Он уже есть и, к сожалению, никуда не денется, от него не избавится, но приструнить его возможно и нужно.
Здоровья Вам и Вашим близким.
Подписывайтесь на наш канал, будет много интересного.