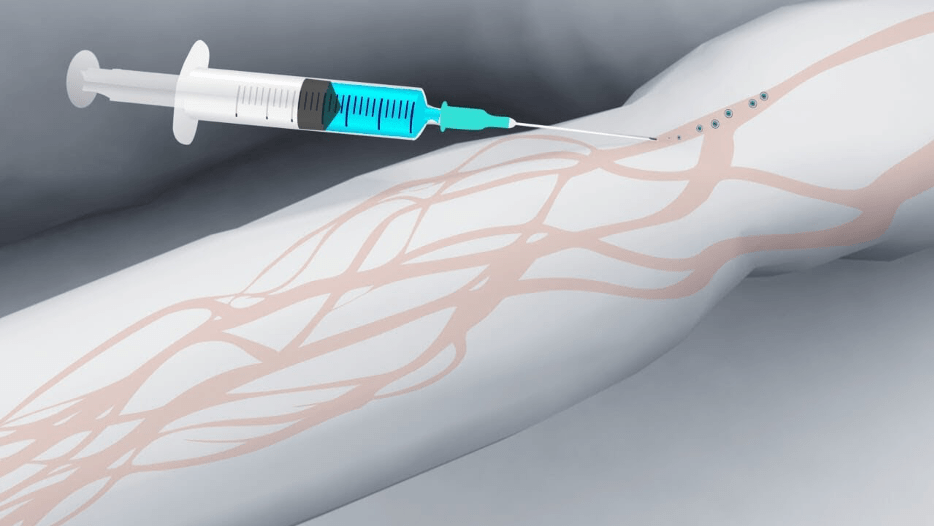
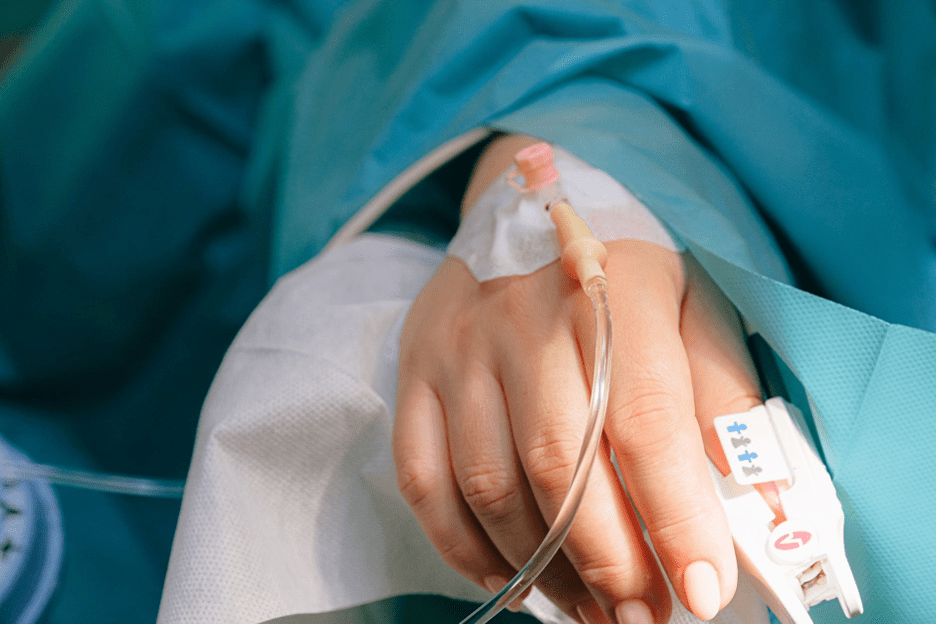
Как поставить капельницу на дому пациенту с «плохими» венами?
5 способов найти вену при постановке капельницы
Капельница считается несложной медицинской процедурой, но требует определенных знаний и опыта. Проводить процедуру внутривенных вливаний самостоятельно категорически не рекомендуется из-за высокого риска осложнений.
Чтобы поставить капельницу на дому с помощью медсестры, необязательно много денег: специалист сделает все профессионально, с соблюдением правил. Правда, избежать сложностей при проведении инфузии удается далеко не всегда, особенно, если у пациента незаметные, тонкие и хрупкие вены, в которые нелегко попасть.
Содержание
- Почему капельницы ставят в вены на руках?
- Что такое плохой венозный доступ?
- Причины «плохих» вен на руках
- 5 проверенных способов найти вену
- Физическая нагрузка
- Сдавливание
- Согревание
- Гравитация
- Восполнение жидкости
- Как правильно поставить капельницу: алгоритм процедуры
- Инструменты и аксессуары
- Подготовка к процедуре
- Постановка капельницы
- Осложнения при неправильном выполнении инфузии
- Что делать при развитии осложнений?
- Как понять, что лекарство идет мимо вен?
- Куда ставят капельницу, если вены на руках плохие?
- Список литературы
Почему капельницы ставят в вены на руках?
Вены на руках выбирают для проведения медицинских манипуляций неслучайно, так как они имеют наиболее подходящее для этого строение. На верхних конечностях расположены глубокие и поверхностные сосуды. Последние пролегают близко к поверхности кожи, благодаря чему из них легко брать кровь.
Давление в них составляет всего 5-10 мм ртутного столбика (в артериях на руках оно может составлять 139 мм), венозная стенка содержит небольшое количество мышечных клеток, податлива и хорошо растягивается. К тому же кожа на руках гораздо тоньше, чем на ногах, поэтому проколоть ее можно, не доставляя человеку сильной боли.
После прокола на стенке вены появляется небольшой рубец — такой же, как после повреждения кожи в любом другом месте. Он может сохраняться длительное время — месяцы и даже годы. Полностью целостность поврежденных венозных стенок не восстанавливается никогда, но изменения (если их не слишком много) не оказывают существенного влияния на работу организма.
Что такое плохой венозный доступ?
Ситуация, когда медсестра не может попасть в вену, знакома примерно трети пациентов, которым хоть раз в жизни делали внутривенные инъекции, ставили капельницу на дому или в условиях стационара. Причина далеко не всегда заключается в неопытности медицинского работника. Иногда даже специалисты с большим стажем попадают в нужное место далеко не с первого раза — чаще всего это происходит при затрудненном венозном доступе.
В норме вены должны слегка выступать над кожей между мышцами, иметь голубоватый или синий оттенок. Но у некоторых людей они слишком тонкие или практически незаметные, что усложняет введение иглы. В практике медсестер бывают случаи, когда вену трудно не только увидеть, но и пропальпировать. Тогда опытные специалисты используют проверенные способы найти вену и ставят капельницу в место, где это сделать легче всего.
Причины «плохих» вен на руках
Незаметные, тонкие или хрупкие вены — серьезная проблема для тех, кто проводит медицинские манипуляции. Причин подобного явления может быть несколько, начиная естественными причинами, заканчивая приемом лекарственных препаратов и частыми инъекциями:
- Особенности организма. Рисунок и особенности расположения вен у каждого человека индивидуальны, поэтому являются такой же уникальной биометрической характеристикой, как и отпечаток пальца или узор радужки. Соответственно, «спрятанные» сосуды могут быть особенностью организма.
- Генетическая предрасположенность. Прочность венозных клапанов заложена генетически. Согласно статистике, если оба родителя страдают варикозом, вероятность получить его по наследству у детей составляет около 80%. То же самое касается и хрупких или тонких вен — часто они представляют собой семейную проблему.
- Старение. Венозный доступ ухудшается с возрастом — это связано с уменьшением содержания эластина и коллагена, а также истончением подкожно-жировой клетчатки. Кожа становится тонкой, «бумажной», а вены — тонкими и хрупкими, из-за чего возрастает риск травм и кровотечений.
- Лишний вес. У людей с высоким ИМТ (индекс массы тела) вены скрываются под жировой прослойкой. При ожирении сложно выполнять не только внутривенные инъекции и капельницы, но и некоторые диагностические процедуры — УЗИ, МРТ.
- Частые инъекции. Любой укол представляет собой травму, а если их было слишком много, на месте здоровых тканей образуются рубцы. Вены «прячутся» и твердеют, поэтому поставить капельницу или сделать инъекцию становится сложнее.
- Регулярное введение наркотиков. Помимо частых травм, венозный доступ у наркоманов ухудшается из-за введения едких, агрессивных препаратов. Они буквально сжигают венозные стенки, поэтому наркозависимым людям с большим стажем крайне сложно проводить медицинские манипуляции.
- Воздействие ультрафиолета. Ультрафиолетовые лучи также способны разрушать эластин и коллаген, из-за чего у людей, которые часто находятся на солнце, венозный доступ часто затруднен.
- Прием лекарств. Некоторые препараты ухудшают состояние вен и повышают риск осложнений при катетеризации. Кортикостероиды вызывают атрофию эпидермиса, а антикоагулянты повышают риск кровотечений.
Плохой венозный доступ бывает проходящим явлением. Если человек испытывает стресс (например, боится уколов) или замерз, найти вену для постановки капельницы бывает сложно.
5 проверенных способов найти вену
Существует несколько способов, которые помогают сделать вены более заметными — опытные медсестры обычно используют их в комплексе. Они эффективны, когда человеку нужно поставить 1-2 капельницы.
Если пациент должен пройти курс лечения внутривенными инфузиями, рекомендуется катетеризация (установка катетера). Процедура позволяет избежать частых уколов и сложностей с венозным доступом. При длительном лечении (более месяца) врач может порекомендовать имплантацию порт-системы.
Физическая нагрузка
Слова «поработать кулаком» знакомы всем, кто сдавал кровь или получал внутривенную терапию. Любая физическая нагрузка усиливает кровообращение: вены наполняются и становятся более заметными. Если серьезных проблем с венозным доступом нет, можно несколько раз сжать и разжать кулак. Для пациентов с «трудными» венами лучше приобрести резиновый мячик, который перед капельницей нужно интенсивно сжимать в руке.
Сдавливание
Еще один способ улучшить наполнение вен — ненадолго ухудшить кровообращение. Для этого используется жгут, который накладывают на 10-15 см выше интересующего участка. Его затягивают, но не слишком туго, чтобы вена проступила под кожей. Можно использовать манжетку тонометра — наложить как обычно и накачать до 40-60 мм ртутного столбика.
Даже если вена не будет заметна, ее можно пальпировать. Она должна быть упругой, но не слишком твердой, гладкой и слегка пульсировать. Вену необходимо помассировать 20 секунд, после чего можно проводить манипуляции. Вопреки распространенному мнению, хлопать по вене не стоит. Она может «спрятаться», а после капельницы на руке останется синяк.
Согревание
На холоде вены сжимаются и становятся менее заметными, а в тепле, наоборот, расширяются и увеличиваются. Если человек сильно замерз, с капельницей лучше повременить, пока он не согреется.
Процесс можно ускорить — дать выпить теплый чай или кофе, принять горячий душ или ванну. Не запрещено использовать для согревания любые подручные средства — грелку, емкость с теплой водой, нагретое полотенце. Главное — не перестараться и не обжечь пациента. Прикладывать тепло к руке следует до дезинфекции: после того, как кожа будет обработана спиртом или антисептиком, к ней не должны прикасаться посторонние предметы.
Гравитация
При выполнении инъекции или капельницы можно использовать принцип гравитации. Человеку достаточно постоять несколько минут, расслабив руки. Можно вытянуть конечность вперед и сделать несколько круговых движений или лечь на диван и опустить ее вниз.
Механизм действия этого способа прост: кровь приливает к венам, благодаря чему они становятся более темными, более заметными и выраженными.
Восполнение жидкости
Если организм обезвожен, найти вену становится сложно даже профессионалу. Кровь при недостатке жидкости становится густой и медленно течет по сосудам, что ухудшает венозный доступ.
Незадолго до капельницы рекомендуется выпить около 250 мл воды, благодаря чему процедура пройдет проще. Кроме того, это поможет успокоиться и снизить уровень стресса, который также влияет на успех проведения процедуры.
Как правильно поставить капельницу: алгоритм процедуры
Для того, чтобы сделать внутривенную инфузию, необходимы соответствующие знания, опыт и строгое соблюдение техники. Правильная постановка капельницы — это не только введение иглы без последствий для пациента, но и выбор системы, скорости вливания и т. д.
Инструменты и аксессуары
Для проведения инфузии необходимо подготовить предписанные врачом препараты (проверить срок годности, объем и другие важные показатели), а также инструменты и расходные материалы:
- Штатив для капельницы. Представляет собой переносную стойку с крючками, на которые вещают емкости с растворами. Ее высота составляет 1,5-2 м, что обеспечивает достаточный напор для введения.
- Система для инфузии. Капельницы отличаются диаметром игл, трубок и скоростью вливания препаратов. Очень важно определиться с размером иглы, который обратно пропорционален номеру: двадцать вторая — самая тонкая, четырнадцатая — самая толстая. Он зависит от анатомических особенностей пациента и характеристик препарата.
- Сопутствующие аксессуары. Помимо штатива и системы для постановки капельницы понадобится жгут (он помогает найти вену), пластырь для фиксации иглы и вата.
Кроме назначенных лекарственных препаратов нужно подготовить антисептическую жидкость. Чаще всего используют спирт, если у человека имеется аллергия, берут безспиртовые растворы (например, Хлоргексидин).
Подготовка к процедуре
Перед манипуляциями следует обязательно помыть руки и протереть их антисептиком. Несоблюдение правил гигиены может привести к инфицированию и сепсису даже в том случае, если медработник идеально владеет техникой выполнения инфузий.
- Подключить систему к емкости или пакету с препаратом. Для этого иглу необходимо протереть спиртом и проткнуть пробку — это несложно, так как изготавливаются они из мягкой резины или других материалов.
- Повесить емкости на стойки, хорошо зафиксировать их. Обязательно проверить отсутствие воздуха в системе — примерно на треть заполнить жидкостью трубки и капельную камеру. Мелкие пузырьки обычно не представляют опасности — они прилипнут к стенкам емкости и не попадут в кровоток.
Если стерильность нарушена на одном из этапов, проводить вливание категорически запрещено. Это может привести к заражению крови и другим опасным последствиям.
Постановка капельницы
Перед процедурой необходимо ознакомить пациента с особенностями ее выполнения. Каждый препарат имеет особое воздействие на организм, и некоторые ощущения могут напугать человека. При этом важно отличать побочные воздействия лекарств от тревожных симптомов, развивающихся при неправильном выполнении вливаний. О боли, головокружении, тошноте, слабости и другом дискомфорте необходимо сразу же сообщить медработнику. Алгоритм проведения процедуры выглядит следующим образом:
- пациент занимает удобное положение — лучше всего делать капельницу лежа, но можно и в положении полусидя или сидя;
- руку в районе бицепса перетягивают жгутом, место введения иглы тщательно дезинфицируют;
- иглу вводят в самую темную, хорошо наполненную вену параллельно поверхности руки под углом 35-45 градусов;
- после того, как в катетере появится кровь, его располагают максимально параллельно конечности и фиксируют с помощью лейкопластыря;
- трубку системы подключают к катетеру, убеждаются в герметичности соединения, дополнительно фиксируют его пластырем;
- скорость подачи раствора регулируется с помощью регулятора с колесиком — иногда на него нанесено количество капель, чтобы упростить подсчет.
В ходе проведения процедуры необходимо следить за пациентом и местом введения иглы. Если жидкость течет слишком быстро, у человека может начаться головокружение. В подобной ситуации лучше просто уменьшить скорость инфузии, покрутив колёсико в нужную сторону.
После завершения процедуры необходимо перекрыть систему, аккуратно извлечь, приложить к месту укола вату, пропитанную спиртом, и хорошо прижать. Держать ее необходимо не менее 10-15 минут, а лучше 20-25 минут. За это время сформируется сгусток крови, который закупорит ранку. Если убрать вату слишком быстро, капли крови попадут под кожу, вследствие чего образуется синяк или кровоподтек. Нельзя растирать место укола или прикасаться к нему, так как это тоже может привести к скоплению сгустков крови.
Осложнения при неправильном выполнении инфузии
При проведении процедуры необходимо строго соблюдать все правила — технику постановки и асептику. Неправильно поставленная капельница влечет за собой риск осложнений, в число которых входят:
- синяк или гематома в месте укола;
- повреждение сосуда;
- шишки под кожей из-за скопления препарата;
- непреднамеренное введение небольшого (инфильтрация) или значительного (экстравазация) количества раствора в окружающие ткани;
- спазм вены;
- воспаление вены с образованием тромба;
- инфицирование тканей;
- воздушная эмболия.
В число осложнений входят также аллергические реакции на препарат. Они могут быть незначительными (зуд и сыпь в области введения раствора) или выраженными — отеки Квинке и анафилактический шок. В любом случае больного следует оставить под наблюдением врача — иногда небольшие аллергические реакции приводят к тяжелым последствиям.
Что делать при развитии осложнений?
Самое опасное осложнение неправильно поставленной капельницы — воздушная эмболия, или попадание пузырьков воздуха в кровоток. Она редко вызывает летальный исход — по мнению специалистов, для того, чтобы вызвать смерть, в вену нужно ввести не менее 200 мл воздуха. Небольшой пузырек просто растворяется в клетках, но иногда он может ухудшить работу жизненно важных органов, поэтому лучше не рисковать.
Симптомы воздушной эмболии зависят от размера пораженного сосуда и количества попавшего воздуха. Пораженный участок отекает, становится болезненным, кожа синеет или краснеет, после чего образуются трофические язвы и некротические зоны. Возможна тахикардия, а также проявления со стороны пораженных органов. При эмболии легочных артерий наблюдается кровохаркание и отек легких, если затронуты коронарные или мозговые артерии, возможны инфаркты и инсульты со всеми вытекающими последствиями. При появлении признаков эмболии пациента следует немедленно госпитализировать.
К опасным осложнениям при нарушении техники внутривенных инфузий относятся инфильтрация и экстравазия, которые способны привести к неприятным последствиям. Введение большого количества лекарства мимо вен может привести к тяжелому поражению тканей и некрозу. Лечение проводится в стационаре под медицинским контролем.
Появление гематом и синяков далеко не всегда зависит от опыта или квалификации медсестры. У некоторых пациентов сосуды настолько ломкие, что лопаются при введении иглы, вследствие чего появляется синяк. Подобные осложнения неопасны для здоровья, но иногда могут привести к неприятным последствиям, требующих медицинского вмешательства. Обратиться к врачу необходимо при следующих симптомах:
- болезненные ощущения, которые нарастают и не исчезают на протяжении 2-3 дней;
- увеличение синяка в размерах;
- мышечные спазмы;
- затруднение при движениях рукой;
- ухудшение общего самочувствия (слабость, лихорадка, головная боль);
- повышение температуры в месте кровоподтека.
Подобные признаки свидетельствуют о том, что в организм попала инфекция, а иногда о начале некротических процессов. В норме синяки сходят за 2-3 недели, постепенно меняя цвет от синевато-багрового до зеленоватого и желтого. Кровоподтек, который не сходит на протяжении длительного времени, также является поводом обращения к врачу, даже если не сопровождается болезненными ощущениями или недомоганием.
Флебит, или воспаление венозных стенок обычно развивается после продолжительного лечения внутривенными инфузиями, но при попадании инфекции или введении едких, раздражающих препаратов может развиться после нескольких процедур. Участок вены становится плотным и болезненным, температура тела повышается до 38-39 градусов. Флебит лечат консервативно (антикоагулянты, противовоспалительные препараты) в сочетании с физиотерапией.
Как безопасно поставить капельницу при «трудных» венах?
При введении иглы человеку с тонкими, хрупкими или плохо заметными венами необходимо соблюдать дополнительные правила предосторожности. Они позволяют избежать неприятных последствий в виде травм, гематом и синяков, а также делают процедуру максимально безболезненной:
- Не растягивать кожу чрезмерно. Если вены выражены достаточно, чтобы попасть в нужное место, можно обойтись без жгута. В ином случае лучше взять мягкий жгут и не затягивать его слишком сильно — особенно это касается пожилых людей, а также пациентов с тонкой кожей и хрупкими венами.
- Уменьшить количество процедур. По возможности необходимо уменьшить количество проколов вен — вводить несколько препаратов в одной капельнице или один за другим. Не стоит забывать, что самостоятельное смешивание лекарств может привести к нежелательным последствиям — этот вопрос следует обсудить с врачом.
- Использовать иглу с небольшим диаметром. Для введения большинства растворов достаточно иглы с минимальным диаметром. Исключения составляют вязкие, густые препараты — при их введении следует проявлять повышенную осторожность.
- Не давить на иглу слишком сильно. Если игла достаточно острая, давить на нее слишком сильно нет необходимости. Для введения достаточно плавного, мягкого движения с небольшим давлением.
- Вводить иглу параллельно коже. Это делается для того, чтобы снизить риск сквозного прокола вены. Кожу над сосудом следует слегка натянуть и зафиксировать, чтобы он не скользил.
- Не торопиться. При постановке капельницы спешка может привести к неприятным последствиям — действовать нужно медленно и аккуратно.
При правильном введении иглы пациент чувствует легкий дискомфорт при наложении жгута и выполнении прокола. Неприятные ощущения в ходе вливания раствора, включая головокружение, тошноту, слабость и потемнение в глазах, свидетельствуют о том, что инфузия идёт неправильно.
Как понять, что лекарство идёт мимо вен?
Чтобы предотвратить инфильтрацию и экстравазию, необходимо внимательно наблюдать за состоянием пациента во время процедуры. Перечень тревожных признаков:
- неестественно блестящая, плотная, натянутая кожа в месте введения иглы;
- напряжение и появление отека (особенно опасна быстро нарастающая отечность);
- изменение оттенка и температуры руки — покраснение, посинение, слишком холодная кожа;
- самостоятельное замедление или прекращение поступления лекарства;
- продолжение инфузии после наложения жгута на вену;
- утечка раствора вокруг места введения;
- жжение или дискомфорт на участке, где находится игла.
При появлении подобных симптомов следует немедленно прекратить инфузию и вынуть иглу. Место введения необходимо внимательно осмотреть, а при вливании большого количества раствора мимо вены (особенно, если он вязкий или едкий) необходимо немедленно обратиться к врачу. Для устранения последствий в таких случаях требуется введение антидота.
Если количество препарата, попавшее в ткани, небольшое, нужно наблюдать за пораженным местом на протяжении 2-3 дней. При первых проявлениях некроза немедленно обратиться в медицинское учреждение.
При повреждении вены необходимо придавить ее на несколько минут, а потом наложить сухую стерильную повязку, при появлении гематомы — сделать компресс. Если состояние больного не ухудшилось, можно поставить капельницу повторно в другую вену.
Куда ставят капельницу, если вены на руках плохие?
Если возможность поставить капельницу в вену на сгибе локтя нет, медсестра выбирает другое место. Вводить иглу в мелкие сосуды категорически не рекомендуется. Попасть в них крайне сложно, а проблемы впоследствии возникают гораздо чаще — возможны гематомы и флебиты. Осмотр начинают с тыльной стороны кисти, где сосуды также достаточно крупные и хорошо выражены. Туда обычно ставят катетер — локтевой сгиб плохо подходит для этих целей, так как устройство можно легко повредить при сгибании руки.
Далее осматривают вены предплечья, причем выбирают место так низко, как это возможно. Сосуды, проходящие по внешней стороне предплечья около запястья, используют редко — они проходят близко к нервам, поэтому существует высокий риск повреждения. В вены внутренней части руки ниже локтя (так называемой антекубитальной ямки) капельницы также практически не ставят. При попадании раствора в близлежащие ткани происходит сдавливание важных анатомических структур, что грозит повреждением вен и некрозом.
В вены ног капельницы ставят крайне редко — только при невозможности введения препарата другим способом. Сосуды более склонны к воспалениям и флебитам, а процедура крайне болезненная — кожа на нижних конечностях грубая, поэтому проколоть ее гораздо сложнее. Крупных вен, помимо центральных бедренных, там нет, а подколенные неудобны из-за расположения.
При отсутствии других вариантов врачи выбирают для инфузий «вены последней надежды», то есть центральные. В их число входят:
- подключичные (под правой или левой ключицей);
- внутренние яремные по бокам шеи;
- бедренные, которые расположены в паху — используются крайне редко из-за высокого риска осложнений.
Такие внутривенные вливания представляют собой малую хирургическую операцию — сначала выполняют катетеризацию, после чего вводят лекарственные растворы. Катетеризация проводится под анестезией и контролем УЗИ — некоторые сосуды незаметны глазу, поэтому определить без соответствующих ориентиров невозможно.
Особенно сложно ставить капельницы новорожденным или младенцам. Вены на руках у них очень тонкие, поэтому попасть в них сможет далеко не каждая опытная медсестра. Кроме того, маленькие дети не способны длительное время лежать абсолютно неподвижно, что повышает риск травм. Таким пациентам капельницы часто ставят в ноги или вены на голове — подобная процедура часто шокирует родителей, но значительно уменьшает риск осложнений.
Самостоятельное проведение процедуры может привести к серьезным осложнениям, поэтому лучше обратиться к опытному медработнику. Чтобы поставить капельницу в Москве по ценам ниже, чем в коммерческих клиниках, нужно вызвать квалифицированную медсестру, позвонив по телефону на нашем сайте. Опытный специалист проведет процедуру быстро, безболезненно и абсолютно безопасно!
Список литературы
- Мухина С. А., Тарновская И. И. Практическое руководство к предмету «Основы сестринского дела»: учебник. — М.: Родник, 2005 г.
- www.who.int Публикации Всемирной организации здравоохранения ВОЗ ВОЗ/ГСБИ: Комплект методических материалов по безопасности инъекций и сопутствующим процедурам.
- Савельев Н.«Уколы, капельницы, перевязки и другие медицинские процедуры и манипуляци»: — М.: АСТ, 2017 г.
- Биккулова Д.Ш. Протоколы венозного доступа — комплексное решение проблем ЦВК. //Журнал Поликлиника 1(2)/2014 г.
- Брико Н.И., Биккулова Д.Ш., Брусина Е.Б., и др., Профилактика катетерассоциированных инфекций кровотока и уход за центральным венозным катетером (ЦВК). //Клинические рекомендации. — М.: «Ремедиум Приволжье», 2017 г.
-
Главная
-
Статьи
-
Простым языком
-
Популярные ошибки при постановке внутривенных уколов
лучшие специалисты в различных областях медицины
с опытом работы в городских клиниках и реанимациях
100% соблюдение мер предосторожности в период пандемии COVID’19
Мы соблюдаем все меры предосторожности во время работы:
- Весь наш персонал (медработники, врачи, консультанты) сдают анализы на наличие коронавируса;
- Персонал передвигается на служебных автомобилях;
- В не рабочее время все сотрудники соблюдают все меры предосторожности (использование масок, перчаток);
При чрескожной катетеризации бедренной вены анатомические ориентиры используются для проведения венепункции, а при методике Сельдингера – для введения центрального венозного катетера через бедренную вену и в нижнюю полую вену.
Катетеризация бедренной вены имеет процедурные преимущества по сравнению с катетеризацией поверхностной и легко доступной вены. Кроме того, близлежащая анатомия там не такая сложная и отсутствуют жизненно важные структуры, которые есть в области яремной и подключичной вен. Однако центральные венозные катетеры (ЦВК), установленные на бедре, имеют более высокий риск инфицирования и тромбоза, поэтому подходят только для лежачих пациентов.
-
Безопасный или долгосрочный венозный доступ, недоступный при использовании других участков
-
Внутривенное вливание жидкостей и препаратов для пациентов с остановкой сердца
-
Внутривенное вливание концентрированных или раздражающих жидкостей
-
Внутривенная инфузия на высокой скорости или больших объемов жидкости, если постановка периферических венозных катетеров большого диаметра (например, 18 или 16 калибра) или других центральных венозных катетеров (ЦВК) невозможна
-
Установка фильтра нижней полой вены
-
Необходимость центрального венозного доступа у пациентов с синдромом верхней полой вены
Центральный венозный доступ над диафрагмой, если нет противопоказаний, как правило, предпочтительнее доступа через бедренную вену для тех пациентов, которым требуется центральный венозный доступ. Катетеры бедренной вены или артерии обычно используются только в качестве временного доступа, поскольку они имеют высокий риск инфицирования. Как можно скорее их следует заменить на катетеры, расположенные выше диафрагмы.
Абсолютные противопоказания
-
Интраабдоминальное кровоизлияние или региональная травма
-
Тромбоз бедренной вены
-
Локальная инфекция в месте введения
-
Катетер, пропитанный антибиотиком, для пациента с аллергией
При интраабдоминальном кровотечении или локальной травме для катетеризации следует использовать места, относящиеся к бассейну верхней полой вены.
Относительные противопоказания
-
Коагулопатия, включая терапевтическую антикоагуляцию*
-
Локальные искажения анатомических структур, травматические или врожденные, или выраженное ожирение
-
Анамнез предшествующей катетеризации предполагаемой центральной вены
-
Неконтактный пациент (при необходимости следует воздействовать седативным средством)
-
Амбулаторный пациент
* Антикоагулянтная терапия (например, при тромбоэмболии легочной артерии) увеличивает риск кровотечения при катетеризации бедренной вены, однако это должно сопоставляться с повышенным риском тромбоза (например, инсульта) при отмене антикоагулянтной терапии. Обсудите все предполагаемые изменения с лечащим врачом, назначившим антикоагулянтную терапию, а затем с пациентом. Катетеризация бедренной вены может быть предпочтительна для пациентов с коагулопатией, поскольку, в отличие от подключичной или внутренней яремной локализации, бедренный треугольник легко поддается пальпации и жизненно важные структуры (дыхательные пути, плевральный купол, средостение, кровеносные сосуды, идущие к мозгу) находятся далеко от места венепункции.
Осложнения включают:
-
Инфекция
-
Тромбоз
-
Артериальная пункция
-
Гематома
-
Ретроперитонеальные кровотечения
-
Повреждение вены
-
Воздушная эмболия
-
Смещение катетера*
-
Повреждение нерва
-
Перфорация мочевого пузыря или кишечника (редко)
* Редкие осложнения, связанные с неправильным положением или смещением бедренного катетера, включают катетеризацию артерий и инфузию в забрюшинное пространство.
Эмболия по причине проволочного направителя или катетера также встречается редко.
Чтобы снизить риск венозного тромбоза и сепсиса, ЦВК следует удалять сразу же по мере отсутствия в нем необходимости.
-
Раствор антисептика (например, спиртовый раствор хлоргексидина, хлоргексидин, повидон-йод, этаноловый спирт)
-
Стерильные хирургические простыни (большие), полотенца
-
Стерильные головные уборы, маски, медицинские халаты, перчатки
-
Защитные лицевые щитки
-
Мониторинг сердечной деятельности
-
Местный анестетик (например, 1% раствор лидокаина без адреналина объёмом около 5 мл)
-
Небольшая игла для анестезии (например, 25–27 калибра, около 1 дюйма [3 см] длиной)
-
Большая игла для анестезии/поиска * (22 калибра, около 1,5 дюйма [4 см] длиной)
-
Игла-интродьюсер (например, тонкостенная, 18 или 16 калибра, с соединительной втулкой со снятой внутри фаской, около 2,5 дюймов [6 см] длиной)
-
3- и 5-мл шприцы (используйте шприцы с соответствующим наконечником для надевания поисковых игл и игл-интродьюсеров)
-
Проволочный направитель, наконечник в форме буквы J
-
Скальпель (#лезвия 11)
-
Расширитель
-
Центральный венозный катетер (взрослый: 8 по французской шкале диаметра катетеров или более, минимальная длина для бедренного катетера составляет 24 см)
-
Стерильная марля (например, квадраты 4 × 4 дюйма [10 × 10 см])
-
Стерильный солевой раствор для промывки катетерного порта или портов
-
Невсасывающий шелк или нейлон (например, 3-0 или 4-0)
-
Хлоргексидиновый пластырь, прозрачная окклюзионная повязка
* Поисковая игла – это более тонкая игла, используемая для определения местоположения вены перед введением проводниковой иглы. Он обычно не используется, но является необязательным (например, при ожирении) для катетеризации бедренной вены.
Полезно иметь при операции одного или двух помощников.
-
Иногда попытки катетеризации оказываются безуспешными. Не следует повторять более 2 или 3 попыток (что увеличивает риск осложнений), и с каждой новой попыткой следует использовать новое оборудование (т.е. не использовать повторно иглы, катетеры или другое оборудование, поскольку оно может быть закупорено тканью или кровью).
-
Во время остановки сердца или даже при низком кровяном давлении и гипоксии артериальная кровь может быть темной и не пульсирующей, поэтому ошибочно может быть принята за венозную кровь.
-
Если бедренная артерия канюлирована либо расширителем ткани, либо ЦВК, оставьте расширитель или катетер на месте и получите консультацию хирурга о возможности хирургического удаления.
-
Бедренные артерия и вена доступны в пределах бедренного треугольника, который ограничен сверху паховой связкой, медиально длинной приводящей мышцей и латерально портняжной мышцей.
-
Паховая связка определяется как линия, проведенная между лонным сочленением и передней верхней подвздошной остью.
-
Бедренную артерию пальпируют ниже паховой связки, как правило, в средней точке или медиальнее от нее. При отсутствии пальпируемого пульса на бедренной артерии предполагается, что бедренная артерия лежит в этой области.
-
Бедренная вена лежит медиально прилегающей к бедренной артерии. С увеличением расстояния от паховой связки вена проходит под артерией.
-
Желаемая точка пункции бедренной вены — 1–2 см ниже паховой связки. Кровотечение из-за прокола стенки сосуда в этом месте можно контролировать путем внешнего прижатия сосудов к головке бедренной кости.
-
Забрюшинное пространство располагается выше паховой связки. Кровотечение из-за прокола стенки сосуда в этом месте становится причиной забрюшинного кровотечения, а внешнее прижатие сосудов может оказаться невозможным.
-
Необходимо поднять кровать пациента на удобную для оператора высоту (чтобы во время выполнения процедуры можно было стоять прямо).
-
Для наполнения бедренной вены кровью уложите пациента на спину или в легкое обратное положение Тренделенбурга (с немного приподнятым кверху головным концом кровати).
-
Комфортно отведите и поверните ногу наружу путем вращения.
-
Отведите паннус или уретральный катетер от паховой области (используя пластырь или, при необходимости, помощь ассистента).
-
Следует провести предварительный (нестерильный) осмотр для идентификации лобкового симфиза, переднего верхнего подвздошного гребня, пульса на бедренной артерии и пупка.
-
Присоедините пациента к кардиомонитору и включите его.
-
Избыточные волосы в области проведения вмешательства можно состричь, но не сбривать. Бритье увеличивает риск инфицирования.
-
Поместите стерильное оборудование на стерильно закрытые лотки.
-
Оденьте стерильную одежду и используйте барьерную защиту.
-
Наберите местный анестетик в шприц.
-
Необязательно: присоедините поисковую иглу к 5-мл шприцу с 1–2 мл стерильного физиологического раствора.
-
Прикрепите иглу для введения к шприцу на 5 мл с 1–2 мл стерильного физиологического раствора. Расположите на одной линии срез иглы и маркировку объема на шприце.
-
Предварительно промойте все каналы ЦВК стерильным физиологическим раствором (3–5 мл), а затем закройте просветы колпачками или шприцами.
При промывании центральной линии используйте шприц объёмом 10 мл (или эквивалентный ему, либо же шприц большего диаметра) и не давите на поршень шприца слишком сильно во избежание разрыва линии.
-
Обработайте тампоном с раствором антисептика обширный участок кожи от передне-верхней ости подвздошной кости до средней линии, охватывая участок на 15 см ниже паховой связки.
-
Дайте раствору антисептика высохнуть в течение по крайней мере 1 минуты.
-
Поместите стерильные полотенца вокруг места операции.
-
Постелите большие стерильные простыни (например, полноразмерную хирургическую простыню), чтобы создать большое стерильное поле.
-
Осторожно пальпируйте пульс на бедренной артерии 2 или 3 пальцами. Пальпировать следует осторожно, чтобы не сдавливать прилегающую бедренную вену (к сжатому венозному просвету затруднен доступ).
-
Путь введения иглы: процедурные иглы (иглы для местной анестезии, поисковые и интродьюсерные иглы) вводятся на 2–4 см ниже паховой связки, на 1 см медиальнее бедренной артерии, под углом 45–60° в кожу и направляются в сторону пупка.
Во время введения иглы постоянно пальпируйте бедренную артерию, а саму иглу держите медиально к артерии, чтобы избежать прокола последней.
-
Нанесите каплю анестетика на место введения иглы, а затем введите анестетик в кожу и мягкие ткани вдоль предполагаемого пути введения иглы. При продвижении шприца поддерживайте мягкое отрицательное давление на поршень для распознавания попадания в сосуд и предотвращения внутрисосудистой инъекции.
-
Вводите иглу-интродьюсер (или, при необходимости, поисковую иглу) скосом вверх, вдоль пути продвижения иглы.
-
Во время продвижения иглы поддерживайте легкое отрицательное давление на поршень шприца.
-
Прекратите продвижение иглы вперед, когда в шприце появится кровь (вы можете почувствовать, как игла проникает сквозь стенку во время вхождения в просвет сосуда). Держите шприц неподвижно в этом месте. Даже небольшое движение может сместить кончик иглы в вене.
Если после 2–4 см введения в цилиндре шприца не появляется кровь, медленно извлеките иглу. Если игла изначально полностью прошла через вену, то при извлечении кончика иглы обратно в просвет могут появиться брызги. Если брызги все еще не появляются, следует извлечь иглу почти на поверхность кожи, изменить направление и попробовать продвинуть иглу в вену еще раз. Не меняйте направление иглы, пока она не будет полностью введена.
-
Продолжайте держать шприц в неподвижном положении.
-
Надежно возьмитесь за канюлю иглы и удерживайте ее неподвижно.
-
Удалите шприц из канюли иглы и дайте крови немного вытечь, чтобы убедиться, что она венозная (т.е. темно-красная и спокойно вытекающая, а не пульсирующая). Затем следует немедленно закрыть втулку большим пальцем, чтобы остановить кровоток и предотвратить воздушную эмболию.
Однако, если кровь ярко-красного цвета и пульсирующая (артериальная), следует прекратить процедуру. Удалите иглу, для уменьшения кровотечения из места прокола прижмите пальцем к месту инъекции марлевый квадрат размером 4 × 4 и удерживайте его в течение 10 мин.
Если до этого момента вы вводили иглу для поиска вены (или иглу для введения анестетика, которая находила вену), то теперь эта игла будет использоваться в качестве ориентира для введения иглы-интродьюсера.
-
Держите шприц-манипулятор так, чтобы срез иглы был направлен вверх.
-
Необходимо использовать один из двух методов введения: либо вынуть поисковую иглу и немедленно ввести интродьюсерную иглу по тому же пути, либо держать поисковую иглу на месте и вставить интродьюсерную иглу ниже и примерно параллельно ей (под немного меньшим углом к коже).
-
Как только в цилиндре шприца появится кровь, прекратите продвижение иглы-интродьюсера и удерживайте ее неподвижно.
-
Если поисковая игла не была удалена, немедленно извлеките её.
-
Продолжайте держать иглу-интродьюсер в неподвижном положении.
-
Вставьте J-изогнутый конец проволочного направителя в иглу-интродьюсер так, чтобы J-образная кривая была направлена вверх.
-
Продвигайте проволочный направитель через иглу в вену. Не проталкивайте проволоку силой; она должна скользить плавно. Продвиньте проволоку на 20–30 см.
При наличии какого-либо сопротивления во время продвижения проволочного направителя, необходимо прекратить введение. Следует постараться осторожно слегка извлечь проводник, немного повернуть его, а затем снова продвинуть его вперед, или попытаться осторожно извлечь проводник полностью, повторно установить кончик иглы в вене (подтверждается венозным возвратом крови), а затем повторно ввести проводник.
Однако, при наличии какого-либо сопротивления, при извлечении проволочного направителя, следует остановить процедуру и вынуть иглу вместе с проволочным направителем (для предотвращения разрезания кончиком иглы проволочного направителя внутри пациента). Затем, для предотвращения кровотечения и гематомы удерживайте внешнее давление на эту область с помощью марлевых квадратов размером 4 × 4 в течение 10 минут.
После того, как проволочный направитель был введен, продолжайте одной рукой прочно удерживать его на месте и контролировать его положение в течение оставшейся части процедуры.
-
Во-первых, надежно удерживайте проволочный направитель дистальнее иглы во время вывода иглы из кожи.
-
Затем, плотно придерживая проволочный направитель у поверхности кожи, продвигайте иглу вдоль по оставшейся длине проволочного направителя до того момента, пока полностью не удалите иглу.
-
Увеличение инъекционного поля: с помощью скальпеля сделайте небольшой надрез (около 4 мм) в месте инъекции, избегая контакта с проволочным направителем катетера, для увеличения участка и возможности размещения расширителя тканей и катетера большего диаметра.
-
Передвиньте тканевой расширитель по проволочному направителю: сначала возьмите проволочный направитель на коже и продвиньте расширитель по длине проволочного направителя к коже. Затем возьмитесь за проводник чуть дистальнее расширителя, поднесите расширитель к поверхности кожи и, при необходимости используя вкручивающие движения, постепенно установите расширитель. Во всё время проведения процедуры всегда держитесь за проволочный направитель.
-
Удалите расширитель: во-первых, надежно удерживайте проволочный направитель дистальнее расширителя и вытяните расширитель из кожи. Когда проволочный направитель визуализируется на поверхности кожи, полностью удалите расширитель, продвигая его вдоль оставшейся длины проволочного направителя.
-
Продвиньте катетер по проволочному направителю к поверхности кожи: удерживайте проволочный направитель неподвижно у поверхности кожи, протолкните наконечник катетера в проволочный направитель через дистальный конец проволочного направителя и продвигайте катетер вниз к поверхности кожи. Дистальный конец проволочного направителя теперь должен выступать из канюли порт-системы.
-
Если дистальный конец проволочного направителя не выступает из центра порта, медленно продвигайте его наружу от поверхности кожи, удерживая наконечник катетера близко к поверхности, пока проволочный направитель не начнет выступать.
-
Продолжайте продвигать катетер в вену: сожмите и направляйте проволочный направитель в тех местах, где он отклоняется от своего пути продвижения. Держа катетер возле кончика, введите его через кожу. Затем, с шагом в несколько сантиметров, используя при необходимости штопорообразные движения, поэтапно продвигайтесь вперед по всей длине бедренного катетера.
-
Держите руку одновременно на проволочном направителе и на катетере.
-
Удаление проволочного направителя: извлеките проволочный направитель, надежно удерживая катетер установленным на поверхности кожи.
-
Промойте каждый порт катетера физиологическим раствором: во-первых, откачайте весь воздух из линий катетера и убедитесь, что катетер обеспечивает венозный доступ. Затем, используя шприц объемом 10 мл (либо же эквивалентный ему, или шприц большего диаметра), без форсированного усилия введите 20 мл солевого раствора в линию для того, чтобы её очистить.
-
Если пациент в сознании или ему дали успокоительное, чтобы обезболить кожу в местах наложения швов, используйте 1% раствор лидокаина.
-
Поместите пропитанный хлоргексидином диск на кожу в месте введения катетера.
-
Подшейте кожу к фиксирующему зажиму на катетере.
-
Для предотвращения натяжения в месте введения, подшейте катетер ко второй точке раны так, чтобы между двумя точками находился изогнутый или петлевой сегмент катетера.
-
Наложите стерильную окклюзионную повязку. Обычно используются прозрачные мембранные повязки.
-
При необходимости (например, если катетер бедренной кости не функционирует) проводят рентгенографию грудной клетки, чтобы подтвердить, что кончик катетера находится в нижней полой вене дистальнее правого предсердия.
-
Продолжайте удерживать проволочный направитель катетера все время данной операции.
-
Во время остановки сердца или даже при низком кровяном давлении и гипоксии артериальная кровь может быть темной и не пульсирующей, поэтому ошибочно может быть принята за венозную кровь.
-
Для предотвращения воздушной эмболии ЦВК следует вводить (и удалять) так, чтобы место сосудистой канюляции располагалось ниже уровня сердца.
-
Катетеры бедренной вены или артерии обычно используются только в качестве временного доступа, поскольку они имеют высокий риск инфицирования. Как можно скорее их следует заменить на катетеры, расположенные выше диафрагмы.
Внутривенные инъекции — одна из самых распространенных и в то же время технически сложных из всех инъекционных процедур. Конечно, канюляция подкожной вены атлетично сложенного пациента не представляет проблем. Но если речь о людях с ожирением или отеками, с запавшими венами на фоне кровопотери или сердечной недостаточности, после многократных инъекций или курсов химиотерапии, получить периферический венозный доступ становится очень проблематично.
Внутривенные инъекции
Факторы успешного выполнения
В англоязычной литературе существует термин «сложный венозный доступ» (difficult intravenous access, DIVA). Это ситуация, для которой характерно отсутствие видимых или пальпаторно определяемых подкожных вен, требующая высокого мастерства и использования вспомогательных технологий.
По данным более 100 исследований, первичная попытка периферического венозного доступа оказывается неуспешной у взрослых в 12–26 % случаев, а у детей — в 24–54 %.
Основные группы факторов, влияющих на успешность выполнения манипуляции:
- Факторы, связанные с особенностями пациента, — пол, возраст, цвет кожи, ИМТ, сопутствующая патология, особенности кожи или вены в месте пункции. Повлиять на них по сути невозможно.
- Факторы, связанные с самой процедурой, — выбор места инъекции, оценка размера и направления вены, наличие подходящих по размеру игл и катетеров, адекватная визуализация и т. д. Это те точки приложения, которые можно корректировать, повышая эффективность процедуры.
- Опыт специалиста. Это то, что нельзя измерить и оцифровать, но можно улучшить непрерывной практикой. К сожалению, его также нельзя мультиплицировать. А один специалист, даже с самым богатым опытом и «золотыми» руками, не сможет выполнять все процедуры.
В итоге, чтобы повысить эффективность венозных пункций, стоит уделять внимание в первую очередь техническим аспектам процедуры. И если подбор катетеров и игл на сегодня не представляет проблемы, то адекватная визуализация подкожных вен не всегда повсеместно доступна. Хотя методов повышения эффективности последней, а, следовательно, и эффективности пункции существует немало. Наиболее широко весь арсенал средств визуализации подкожных вен применяют врачи-флебологи. Но ровно те же технологии могут быть использованы и широко используются в сестринской практике.
В настоящее время наиболее надежной (обеспечивает эффективность в 96 % случаев), но, к сожалению, не слишком доступной для медсестер является пункция под контролем ультразвука. Методика позволяет достоверно чаще добиться успешной катетеризации. Хотя данные метаанализа 2015 года не выявили различий в затратах времени и количестве пункций при катетеризации по стандартной методике и под УЗ-контролем.
Следует отметить, что метаанализ, проведенный через 3 года, то есть по мере более широкого внедрения технологии в сестринскую практику, показал и уменьшение времени, и снижение числа пункций, и бόльшую удовлетворенность пациентов. Однако стоимость УЗ-аппаратуры и необходимость широкого обучения медсестер ее применению не позволяет ожидать, что данный подход в ближайшей перспективе может стать рутинным.
Луч света в… помощь специалистам
Вторым способом улучшения визуализации подкожных вен является использование световых приборов. В настоящее время широко применяются 2 подхода — проекционный и трансиллюминационный. Проекционная методика позволяет сканировать подкожные вены в инфракрасном диапазоне на глубину до 10 мм, и после обработки в режиме дополненной реальности спроецировать изображение в видимом спектре на область сканирования. Метод прост в освоении, подходит для работы в условиях недостаточной освещенности, является бесконтактным, а потому не требует дополнительных асептических процедур и по эффективности практически не уступает пункции под контролем УЗ. Но стоимость подобного оборудования сопоставима, а порой даже выше стоимости УЗ-аппаратов базового уровня, что ограничивает широкое внедрение методики.
Трансиллюминационный подход основан на использовании приборов контактного расположения, излучающих яркий свет в красно-оранжевом диапазоне вокруг поискового окошка. За счет избирательного неоднородного поглощения света тканями подкожные вены четче визуализируются, что позволяет оценить их размер, направление и ход, повышая эффективность пункции. Метод не может в полной мере служить заменой предыдущим из-за меньшей проникающей способности светового излучения. Но из всех перечисленных технологий данная наиболее доступна по цене и удобству применения благодаря компактности и мобильности аппаратуры. При этом обеспечивает более 80 % успешных пункций.
К слову, до недавнего времени отсутствие зарегистрированных на территории Беларуси приборов и довольно высокая стоимость зарубежных изделий ограничивали использование данного метода. Однако в 2017 году в рамках программы импортозамещения было разработано отечественное устройство для трансиллюминационной визуализации. К 2020-му визуализатор вен прошел все доклинические испытания и сертификацию, а также клинические испытания на базе 4-й ГКБ им. Н. Е. Савченко Минска, ВОКБ, МОКБ.
Сейчас прибор зарегистрирован как изделие медназначения и используется в первую очередь врачами-флебологами, а также другими специалистами. Надеемся, это поможет повысить эффективность первичных венепункций в сложных условиях: у детей, в машине скорой медпомощи, у длительно болеющих пациентов, — а также позволит сократить «кривую обучения» специалистов, не имеющих большого опыта выполнения манипуляции.
При проведении инфузионной терапии и для быстрого оказания экстренной медицинской помощи используются специальные медицинские приспособления. В статье расскажем как и для чего ставится катетер, какие бывают виды капельниц и как пользоваться катетером.
Содержание
- Что такое катетеризация?
- Периферический и центральный венозный катетер
- Как ставят катетер в центральную вену?
- Периферический катетер
- Как понять, что все идет правильно?
- Если нет вен на руках?
- Как ухаживать за катетером?
- Когда и как удалять капельницу?
Что такое катетеризация?
Для вливания лекарств, парентерального питания и забора крови при проведении анализов необходим быстрый доступ к кровеносным сосудам. Особенно важен он при патологических состояниях, когда забор требуется делать несколько раз в день, а каждый раз колоть вену — это болезнено и травмоопасно для пациента.
Катетеризация вен — это манипуляция, которая обеспечивает доступ к кровеносным сосудам. Постановка катетера — одна из основных рабочих обязанностей реанимационной медсестры. Процедура практически не отличается от обычного укола, но при установке приспособления требуется, чтобы вена в определенном промежутке была прямой.
Что такое периферический и центральный венозный катетер?
Есть два вида приспособлений для капельниц:
- центральный катетер. Эта длинная гибкая трубка используется для установки в просвете крупного сосуда. Центральные вены находятся глубоко, поэтому данной процедурой занимаются опытные медицинские специалисты;
- периферический катетер. Это укороченная полая игла, внутри которой находится иголка–стилет. Она используется для прокола кожных покровов и венозной стенки. После удаления тонкой иглы катетер остается в сосуде.
Манипуляции с подкожной веной менее сложны, они могут проводиться медсестрой в стационарных условиях.
Как ставят катетер в центральную вену?
Данный вид катетеризации, как правило, осуществляется в отделении интенсивной терапии, реанимации. Процедура проводится при тяжелых состояниях, когда необходимо быстрое вливание или изменение венозного давления. Центральный персональный катетер устанавливается в подключичную, бедренную, яремную вены. При осуществлении процедуры возможны осложнения: флебиты, сепсис, скопление крови или воздуха. Чтобы избежать риска, выбирается наиболее безопасный способ — установка трубки под УЗИ-контролем.
Как ставится периферический катетер?
Изделие предназначено для введения в область рук, головы или шеи. Лекарство вливается через свободный конец устройства.
Подготовка к катетеризации
Установка катетера требует проведения подготовительного этапа. Он включает следующие мероприятия:
- тщательное мытье и обработка рук;
- подготовка набора для катетеризации, в который входят катетер, вата, стерильные салфетки, маска и перчатки для индивидуальной защиты, стерильный лоток, спиртовой раствор, лейкопластырь, жгут, лоток для отходов, шприц с раствором гепарина;
- оценка изделий на целостность упаковки и соблюдение сроков годности.
Также необходимо перепроверить личность и персональные данные пациента, которому показана катетеризация.
Как найти вену?
Чтобы правильно выбрать вену для укола, следует понять, кому и для чего ставят катетер. Выбор сосуда будет зависеть от цели постановки. При подготовке к операции пациентов с тяжелыми травмами или кровотечениями ставится большой катетер в крупную вену. Для пожилых людей подбирают приспособление меньшего размера, потому что с возрастом вены становятся менее выражены. Выбирая место укола, начинают с дистальных вен, которые находятся в области кисти и предплечья. В этом случае применяется принцип восхождения от кистей выше: если сосуды плохо видны, нужно переходить к предплечью.
Куда можно колоть, а куда нельзя?
Для одного–двух уколов локтевые сгибы — наиболее подходящее место, поскольку сосуды здесь достаточно крупные и отчетливо видны. Однако для катетеризации этот участок не очень подходит. Если пациент даже случайно согнет и разогнет руку в локте, поставленное приспособление может надломиться. В других местах сосуды менее видны, но при наложении жгута они легко прощупываются и становятся доступны для укола.
Для катетеризации не подходят мелкие вены. В них трудно попасть, а осложнений после капельниц может быть больше. Катетер обычно не ставят в сосуды ног из-за неудобного расположения и высокого риска возникновения воспалений сосудистых стенок. Исключением является центральная бедренная вена.
Порядок действий при постановке катетера
Процедура состоит из последовательных шагов:
- выбор области для установки;
- наложение эластичного жгута, который размещается несколько выше участка для укола;
- дезинфекция рук и надевание перчаток;
- обработка места для капельницы антисептическим раствором;
- прижатие вены;
- прокол, ввод катетера;
- продвижение приспособления по вене, плавное оттягивание тонкой иглы–проводника;
- снятие жгута;
- пережатие сосуда пальцами, удаление проводника;
- подсоединение капельницы;
- фиксация катетера медицинским лейкопластырем;
- проверка состояния больного;
- утилизация отходов, обработка рук.
Важно: если при введении катетера в камере появляется кровь, необходимо приблизить приспособление к коже и уменьшить угол его наклона.
Как понять, что все идет правильно?
Если сосуд выглядит нормально, значит изделие заняло верное положение. Скорость вливания лекарства является нормальной, а пациент не ощущает дискомфорта — беспокоиться не о чем. Когда капельница не попала в вену, это заметно сразу.
На ошибки при установке катетера указывают признаки:
- припухлость, вздутие вены;
- болезненные ощущения, чувство жжения в области укола;
- образование кровоподтека;
- медленное вливание препарата, а также отсутствие движения по капельнице.
При появлении отека или синяка следует немедленно убрать иглу, обработать участок антисептиком и наложить тугую повязку. При обильном кровотечении необходимо поднять руку выше уровня тела.
Что делать, если нет вен на руках?
Сосуды присутствуют у всех, однако иногда катетеризация усложняется из-за индивидуальных особенностей организма, наличия патологий.
Трудности могут возникнуть в следующих ситуациях:
- тонкие и слабые венозные стенки. Наблюдаются в связи с возрастными изменениями в организме и нарушениями метаболизма у пожилых людей;
- ломкость сосудов. Обусловлена наличием заболеваний — геморрагического васкулита, синдрома красной волчанки, склеродермии;
- поврежденные вены при частых уколах и капельницах. Наблюдаются у пациентов с онкологическими заболеваниями, которые проходят длительный курс химиотерапии и других видов лечения с внутривенным вливанием;
- «сожженные» вены, напоминающие дорожки. Возникают у людей, постоянно употребляющих запрещенные наркотические вещества.
Опытные медики знают, как обнаружить подходящий периферический сосуд и как поставить катетер при наличии патологических особенностей. Если такая возможность полностью отсутствует, капельница ставится в центральную вену.
Как ухаживать за катетером?
Медицинской сестре необходимо соблюдать следующие требования:
- проводить любые действия с системой в стерильной маске и перчатках;
- исключить возможные смещения и повреждения капельницы персоналом и пациентом;
- проверять положение катетера перед вливанием;
- плотно закрывать и фиксировать заглушку после каждого введения раствора;
- регулярно осматривать область катетеризации на наличие покраснений, гематом и сообщать о появившихся симптомах врачу;
- промывать катетер после каждого вливания препарата и ежедневно при длительных перерывах между процедурами;
- регулярная проверять фиксирующую повязку и заменять ее при необходимости.
Правильное использование и уход за устройством позволяют избежать трудностей при установке, а также исключить возможные осложнения после катетеризации.
Когда и как удалять капельницу?
Венозный катетер может располагаться в вене не более 72 часов. Если требуется дальнейшая инфузия, систему убирают и ставят новую в другую область.
Этапы удаления:
- обработать руки, надеть перчатки;
- убрать лейкопластырь, не используя ножницы во избежание повреждений устройства;
- прижать зону ввода салфеткой и медленно вытянуть катетер в положении, параллельном кожному покрову;
- проверить целостность изделия;
- наложить стерильную повязку;
- утилизировать материалы.
Теперь вы знаете, что такое катетер в вену и как его правильно применять. Однако следует помнить, что установкой системы должен заниматься профессионал во избежание вреда здоровью и жизни пациента.
Рекомендуемые изделия для проведения катетеризации вен:
- система для переливания инфузионных растворов, 21G, 25 шт.;
- катетер Игла–Бабочка, 0.6х19мм, 23G;
- Cosmopor Е Повязка послеоперационная стерильная, 8смх10см, 10 шт.;
- система инфузионная для переливания растворов с иглой, 21G(0.8ммх40мм);
- Унипласт пластырь фиксирующий, 1.25х500 см, пластырь медицинский, на основе нетканого материала;
- система трансфузионная для переливания крови с иглой, 18G(1.20х40), 1 шт.;
- салфетки марлевые медицинские стерильные, 7,5х7,5 см, в индивидуальных упаковках, 10 шт.
Будьте здоровы!
Источники
- Методические рекомендации по обеспечению и поддержанию периферического венозного доступа // РАМС. СПб. — 2011;
- Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность (СанПиН 2.1.3.263010): 70-71.
Информация представлена в ознакомительных целях и не является медицинской консультацией или руководством к лечению со стороны uteka.ru.