Боль в животе — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Боль в животе – одна из самых распространенных жалоб пациентов.
Диагностика ее причины может быть затруднена, поскольку в брюшной полости расположено много органов, относящихся к разным системам. Это органы желудочно-кишечного тракта (ЖКТ): желудок, печень, желчный пузырь, поджелудочная железа, кишечник; мочевыделительной системы: почки, мочеточники, мочевой пузырь; половой системы: яичники. Заболевания каждого из этих органов могут вызывать боли и требуют тщательной диагностики и специфического лечения.
Разновидности болей в животе
Мы расскажем о пяти самых распространенных разновидностях болей в животе.
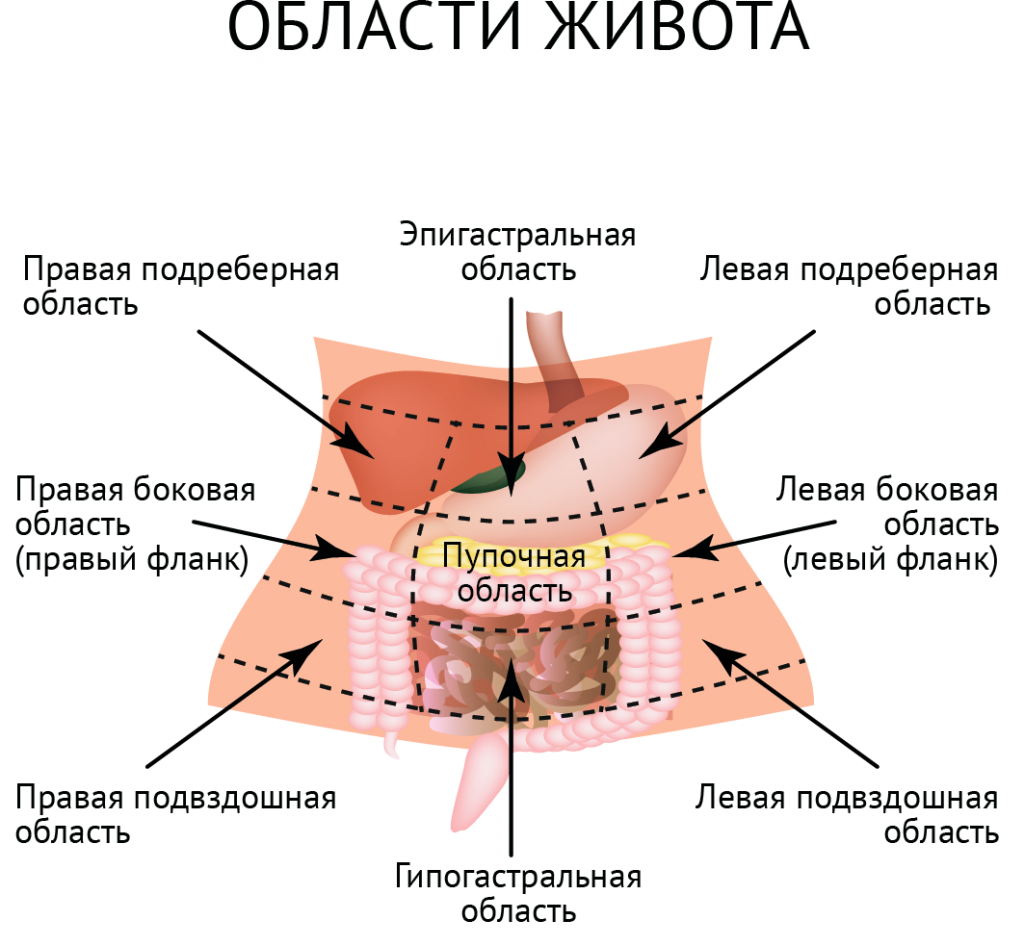
К ним относятся:
– боли около пупка,
– боли в эпигастральной области (верхней части живота под ребрами);
– боли в правом подреберье,
– боли в области всего живота,
– боли справа ниже пупка.
Перед тем, как познакомиться с каждым из этих болевых синдромов, напомним, о каких характеристиках боли врач обязательно спросит на приеме.
1. Локализация боли (где болит больше всего)
Врач выявляет наибольшую болезненность при несильном надавливании (прощупывании) живота. Процедуру проводят в положении лежа на спине со слегка согнутыми коленями. Так мышцы брюшной стенки расслабляются, и проводить пальпацию легче.
2. Характер боли
Боль может быть нестерпимой, сильной или слабой, постоянной или периодической, ноющей, сжимающей, острой, тупой, распирающей или похожей на тяжесть в животе.
3. Чем сопровождается боль
Отдает ли боль куда-либо, усиливается ли при движении, кашле, сопровождается ли тошнотой, повышением температуры тела, поносом.
4. Какова история развития боли
В связи с чем появилась боль (изменение режима или состава питания, стресс, травма и др.)? Усиливается ли она, или интенсивность остается постоянной? Менялся ли характер или локализация боли?
5. Когда боль проходит или уменьшается
Есть ли такое положение, в котором боль минимальна? Уменьшается ли боль при соблюдении определенного питания, проходит ли после рвоты или посещения туалета и т. д.?
Возможные причины
Боли около пупка
Схваткообразные боли около пупка и боли, захватывающие всю центральную часть живота и сопровождающиеся урчанием, вздутием, запорами или поносами, тошнотой и рвотой,
обычно появляются вследствие чрезмерного употребления жареной, копченой, острой и несвежей пищи.
Боли в эпигастральной области
Тупые или острые, распирающие или ноющие боли могут отдавать за грудину по ходу пищевода. Часто сопровождаются тошнотой, отрыжкой, изжогой, чувством переполнения живота (тяжести в животе) после приема пищи. Возникают как на голодный желудок, так и после еды. Причиной появления таких болей обычно становятся пищевые погрешности: постоянное употребление острой, жареной, копченой, излишне жирной пищи, еды всухомятку или большими порциями.
Боль может возникать на фоне стресса, при употребление алкоголя и при инфицировании хеликобактер пилори (Helicobacter pylori).
Боли в правом подреберье
На фоне такой боли могут возникать: повышение температуры, тошнота, сухость и горечь во рту, отрыжка, вздутие живота и болезненность при поколачивании ребром ладони по нижним ребрам справа. Боль часто отдает в правую лопатку, ключицу, плечо. Если боль становится нестерпимой, сопровождается рвотой, не приносящей облегчения, бледностью кожных покровов, потливостью, желтушностью кожи и склер – это печеночная колика.
Ее причина – желчный камень, преграждающий путь оттока желчи, перерастяжение и воспаление желчного пузыря.
Боли в области всего живота
Боли очень интенсивные, постоянные, часто опоясывающие, усиливаются в положении лежа на спине. Сопровождаются рвотой, лихорадкой, изжогой, вздутием живота.
Причина таких болей – поражение поджелудочной железы вследствие приема алкоголя, чрезмерного количества жирной и острой пищи.
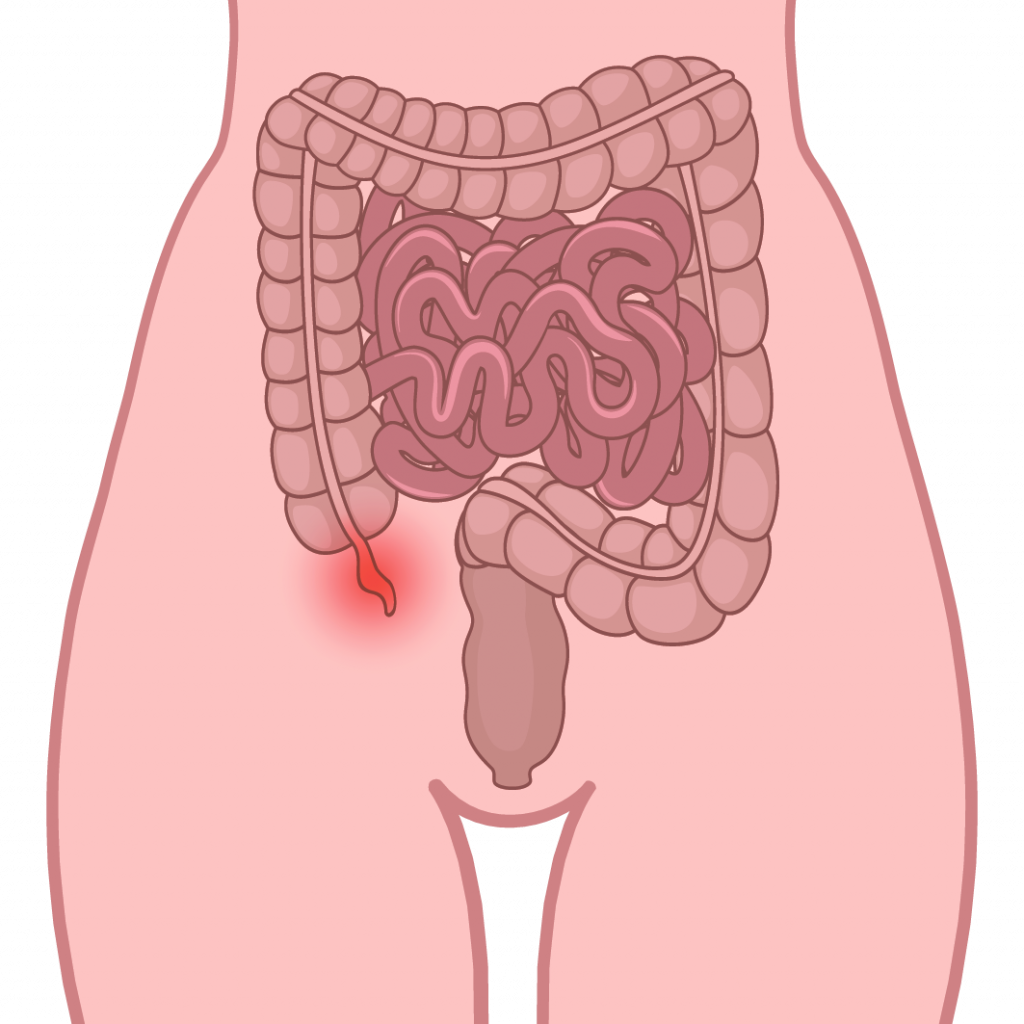
Боли справа, ниже пупка
Боли слабые, тупые, изначально могут появиться в эпигастральной области. Через 3-5 часов от момента появления усиливаются, распространяются в пупок, поясницу, пах. Сопровождаются тошнотой, запором или поносом, повышением температуры тела.
Причина – воспаление червеобразного отростка (аппендикса).
Заболевания, при которых возникают боли в животе
Боли около пупка
Могут быть вызваны либо кишечной коликой, либо пищевым отравлением. Для пищевого отравления характерны головная боль, озноб, ломота в мышцах и повышение температуры тела. Коликам эти симптомы не присущи.
Боли в эпигастральной области
Возникают при гастрите, язвенной болезни желудка или 12-перстной кишки, раке желудка.
Боли в правом подреберье
Это проявление дискинезии желчевыводящих путей или холецистита, который является осложнением желчнокаменной болезни. Также боль в правом подреберье может быть симптомом поражения печени, вызванным неправильным питанием, вредными привычками или вирусными заболеваниями.
Боли в области всего живота
Характерны для острого панкреатита.
Боли справа, ниже пупка
Возникают при остром аппендиците.
Диагностика и обследования
Боли около пупка
Диагноз кишечной колики, как и пищевого отравления, ставится на основании жалоб пациента и сбора анамнеза.
Боли в эпигастральной области
«Золотой стандарт» диагностики таких болей –эзофагогастродуоденоскопия (ЭГДС).
Что следует делать при появлении болей
Боли около пупка
Будьте очень осторожны с таким болями, особенно если они сильные и появились в первый раз!
Категорически запрещено в такой ситуации использовать грелку! Следует незамедлительно вызвать скорую помощь.
Боли в эпигастральной области
При появлении боли в эпигастральной области следует как можно быстрее обратиться к гастроэнтерологу, который назначит ЭГДС. К сожалению, вероятность онкологического заболевания желудка существует даже в молодом возрасте.
Боли в правом подреберье
Если сильные боли в правом подреберье, которые не удается снять домашними средствами, появились впервые, вызывайте скорую помощь. Принять лекарство при возникновении таких болей можно, если вы знаете свой диагноз, и боль вызвана обострением заболевания.
Если же боль стала нестерпимой, и к ней присоединились ранее не возникавшие симптомы (желтуха, рвота, лихорадка и т. д.) – срочно вызывайте бригаду скорой медицинской помощи.
Боли в области всего живота
Немедленно вызвать скорую помощь.
Боли справа ниже пупка
При подозрении на острый аппендицит надо срочно вызвать скорую помощь. До приезда бригады больного уложить в постель, обеспечить покой.
К каким специалистам обращаться?
– терапевт, гастроэнтеролог, инфекционист, скорая помощь.
– гастроэнтеролог.
– гастроэнтеролог, скорая помощь.
Боли в области всего живота и справа ниже пупка – только скорая помощь.
Лечение
Боли около пупка
Если причина таких болей – кишечная колика, то вначале назначают спазмолитики, которые ослабляют или устраняют спазмы гладкой мускулатуры внутренних органов, внутримышечно и/или внутривенно. Затем проводят лечение основного заболевания, вызвавшего колику (колика – не диагноз, а симптом!), вплоть до хирургического вмешательства, если колика сопровождает непроходимость кишечника. Если причина болей – пищевое отравление, могут назначить внутривенную инфузионную терапию, чтобы возместить потерю жидкости с рвотой или поносом, иногда антибиотики, кишечные антисептики.
Боли в эпигастральной области
Если причина боли – хеликобактерный гастрит, как основной фактор риска развития рака желудка, или язвенная болезнь, вызванная Helicobacter pylori, врач-гастроэнтеролог назначает лекарственные препараты для борьбы с микроорганизмом.
Боли в правом подреберье
Для лечения дискинезии желчевыводящих путей врач может назначить спазмолитики и желчегонные средства (только при отсутствии камней в желчном пузыре). Желчнокаменная болезнь служит показанием к удалению желчного пузыря.
Боли в области всего живота
Для лечения острого панкреатита необходима тщательно подобранная врачом многокомпонентная терапия, постоянное наблюдение за пациентом, иногда – в стационаре.
Боли справа, ниже пупка
При остром аппендиците требуется удаление воспаленного червеобразного отростка – аппендэктомия.
Источники:
- Клинические рекомендации «Гастрит и дуоденит». Разраб: Российская Гастроэнтерологическая Ассоциация, Ассоциация «Эндоскопическое общество «РЭндО». – 2021.
- Клинические рекомендации «Острый панкреатит». Разраб.: Российское общество хирургов, Ассоциация гепатопанкреатобилиарных хирургов стран СНГ, Ассоциация анестезиологов – реаниматологов, Северо-Западная ассоциация парентерального и энтерального питания, Общероссийска общественная организация содействия развитию лучевой диагностики и терапии «Российское общество рентгенологов и радиологов», Санкт-Петербургское радиологическое общество. – 2020.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Боль в животе — распространенный симптом, хорошо знакомый каждому человеку. Она может носить распределенный или местный характер, локализуясь в любой области, от ребер до паха.
Вы можете испытывать тянущую боль, спазмы, колики; боль может быть непрерывной, приступообразной, кратковременной (острая боль), продолжаться несколько недель, месяцев и даже лет (хроническая боль).
Боль в животе, сопровождающаяся другими симптомами (например, рвотой, диареей, лихорадкой), боль, неуклонно прогрессирующая с течением времени, может сигнализировать о развитии серьезного заболевания.
Причины боли в животе
К самым распространенным причинам боли в животе относятся: метеоризм, запор, несварение, пищевое отравление.
Острая боль в животе может быть вызвана как незначительной причиной и не требовать лечения, так и серьезным неотложным состоянием. В этом случае она может сопровождаться другими симптомами, которые могут развиваться как в течение нескольких часов, так и дней.
К причинам, вызывающим острую боль в животе, относятся:
- гастроэнтерит (вызванный вирусной инфекцией);
- дивертикулит;
- дуоденит;
- перфорация толстой кишки;
- инвагинация кишечника (у детей);
- кишечная непроходимость;
- острая ишемия брыжейки;
- склерозирующий мезентерит;
- аневризма брюшной аорты;
- перитонит;
- аппендицит;
- инфекция селезенки, разрыв селезенки;
- цистит;
- холангит;
- холецистит;
- панкреатит;
- инфекция мочевыводящих путей;
- пиелонефрит;
- камни в почках;
- диабетический кетоацидоз;
- абсцесс печени;
- сальпингит;
- внематочная беременность;
- травмы живота;
- острое сердечно-сосудистое состояние;
- перикардит;
- пневмония;
- тромбоэмболия легочной артерии.
Диагностический поиск причины хронической боли в животе иногда требует привлечения мультидисциплинарной команды специалистов, поскольку ее проявление может быть связано с заболеваниями различных органов.
К причинам, вызывающим хроническую боль в животе, относятся:
- гастроэзофагеальная рефлюксная болезнь (ГЭРБ);
- функциональная диспепсия;
- гастрит;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- язвенный колит;
- синдром раздраженного кишечника (СРК);
- целиакия;
- грыжа пищеводного отверстия диафрагмы;
- паховая грыжа;
- эндометриоз;
- кисты яичников;
- воспалительные заболевания органов малого таза;
- камни в желчном пузыре;
- стенокардия;
- серповидно-клеточная анемия.
Когда при боли в животе необходимо обратиться к врачу?
Обратитесь к врачу в следующих случаях:
- боль набирает интенсивность, быстро усиливается;
- боль в животе длительная или повторяющаяся;
- болит живот и отмечается затруднение глотания;
- потеря аппетита;
- потеря веса без причины;
- постоянная тошнота и рвота;
- боль в животе с иррадиацией в грудь, плечо, руку;
- боль и чувство тяжести в правом подреберье;
- пожелтение кожных покровов;
- затруднение мочеиспускания, болезненное мочеиспускание;
- слишком редкие или слишком частые позывы к мочеиспусканию;
- сильные боли во время менструации;
- необычные выделения из влагалища, кровотечение;
- длительная (в течение нескольких дней) диарея;
- длительный запор;
- примесь крови в рвоте или стуле;
- лихорадка;
- повышенное потоотделение (холодный, липкий пот).
К каким врачам обращаться по поводу боли в животе?
Если болит живот, прежде всего, необходимо обратиться к терапевту (или педиатру при возникновении симптома у ребенка).
После сбора анамнеза и физикального осмотра врач даст рекомендации, при необходимости назначит лечение или направит к другому специалисту: гастроэнтерологу, гепатологу, гинекологу, урологу, нефрологу, хирургу.
Срочно проконсультируйтесь с врачом, если боль в животе интенсивная и усиливается при попытке двигаться или найти удобное положение; боль очень сильная и возникла внезапно; вы чувствуете болезненность живота при прикосновении; наблюдается примесь крови в рвоте, моче или стуле; стул черного цвета с крайне неприятным запахом; боль в животе сопровождается лихорадкой или затруднением дыхания и болью в груди; боль возникла через несколько дней после травмы живота.

Дата публикации: 3 Августа 2021
Дата обновления: 21 Марта 2023
Жалобы на боль в животе столь же распространены, как и на головную боль. Пациенты говорят «у меня болит живот», «скрутило» или «схватило» живот, «тянет низ живота», «побаливает живот».
Когда мы говорим, что болит живот, мы подразумеваем довольно большую область – вниз от груди и до самого паха. В этой области находятся различные органы, прежде всего пищеварительной и мочеполовой систем. К первой относятся желудок, печень, желчный пузырь, поджелудочная железа, кишечник. Ко второй – почки, мочевой пузырь, у женщин – яичники, матка, у мужчин – предстательная железа. И любой из этих органов может болеть.
Боль бывает разной. Полезно различать, где именно и как болит живот. Это позволит более точно описать проблему на приеме у врача, а чуть раньше – отделить боль, вызванную случайным фактором (например, некачественной пищей) от действительно внушающей опасение. Появление боли в области живота (часто – в сочетании с другими симптомами) может быть признаком серьезного, опасного заболевания.
Причины боли в животе у детей собраны в отдельной статье (перейти по ссылке). Настоящая носит более общий характер.
Какой бывает боль в животе?
Боль бывает острой и хронической.
Острая боль может носить приступообразный характер, а может быть постоянной. Она может возникнуть резко, внезапно (в этом случае иногда говорят «схватило живот»), а может сначала быть слабой и постепенно усиливаться. Хронические боли в животе, как правило, более слабые, проходящие, но обязательно возвращающиеся. Усиление хронической боли может быть вызвано, например, приемом пищи.
Сила болевых ощущений не всегда соответствует тяжести заболевания. Приступ сильной боли может быть вызван банальным скоплением газов (вследствие переедания или специфической пищи) или вирусной инфекцией, не представляющей серьёзной опасности. Тогда как привычная хроническая боль может быть следствием, например, рака толстой кишки.
Иногда боль локализируется (больной может четко указать на место, где болит), а иногда носит распределенный характер (болит значительная часть живота).
Причины боли в животе
Схваткообразная боль в животе (колики) вызывается раздражением нервных рецепторов внутренней поверхности полых органов. При этом происходит спазм гладкой мускулатуры – мышечной ткани, выстилающий соответствующий орган. Такие боли – обычно очень сильные, мучительные, но длятся недолго – несколько минут, после чего проходят. Приступы могут следовать один за другим, боль сначала нарастает, потом уменьшается…
Приступы могут быть вызваны движением камней (в почках, в желчном пузыре или протоке, в мочеточниках), воспалительными заболеваниями, отравлением. Одной из распространенных причин является нарушение диеты (слишком острая, соленая, жирная пища, неумеренность в еде).
Приступы боли могут сочетаться с другими симптомами – повышением температуры, ознобом (типично для инфекций и закупорки желчных путей), изменением цвета мочи и кала (при закупорке желчных путей моча темнеет, а кал становится светлее).
Боль может быть вызвана растяжением полых органов или натяжением их связочного аппарата (например, вследствие травмы). Она обычно ноющая или тянущая и может не иметь четкой локализации.
Боли могут вызываться нарушением местного кровообращения (застойными явлениями в сосудах брюшной полости), так называемая «брюшная жаба» – приступ болей в момент наибольшей функциональной активности органов пищеварения.
Острая боль возникает при патологических структурных изменениях или повреждениях внутренних органов — воспалении, росте опухоли, язвообразовании, разрыве (перфорации), переходе воспалительного процесса на ткани брюшины (перитонит).
Боль в области живота не всегда связана с заболеваниями находящихся там органов. Довольно часто встречаются отражённые боли. В этом случае говорят, что боль иррадиирует: ее источник находится в другом месте, но пациент ощущает боль в области живота. Это возможно при пневмонии, заболеваниях сердца, плеврите, заболеваниях пищевода и в некоторых других случаях.
Боль в животе может иметь также психогенное происхождение. Стресс, эмоциональное напряжение, испуг могут привести к возникновению боли, в некоторых случаях довольно сильной.
Локализация боли в животе: при каком заболевании где болит
Подложечная (эпигастральная) область
Эпигастрий (подложечная область) располагается по центру корпуса между реберными дугами, ниже грудины. Боли в этой области связаны в основном с заболеваниями желудка (гастрит, дуоденит, язва желудка). Подобные боли возникают после приема кислой или острой пищи. При язве желудка возможны болезненные ощущения при длительных перерывах в еде (например, в ночное время). Боль, как правило, тупая, ноющая, реже острая. Болезненные ощущения в подложечной области могут быть вызваны и случайными проблемами с пищеварением (несварение желудка, изжога). В этой же области возможны иррадиирующие боли при заболеваниях сердца.
Правое подреберье (болит живот со стороны правого бока выше пупка)
Локализация боли в правом подреберье типична для заболеваний печени и желчного пузыря (холецистит, желчнокаменная болезнь).
Левое подреберье (болит живот со стороны левого бока выше пупка)
Желудок находится не прямо по центру корпуса, а сдвинут влево, поэтому боли в левом подреберье также могут иметь желудочное происхождение (гастрит, язва желудка). С левой стороны находится также поджелудочная железа, поэтому боль в этой области может возникать при панкреатите. Причиной боли также могут быть заболевания селезенки. Сердечная боль также может иррадиировать в эту область.
Околопупочная область
В этой области дает о себе знать кишечник (тонкая кишка). Болевые ощущения могут быть вызваны такими причинами, как недостаток ферментов (проблемы с перевариванием пищи), кишечная инфекция, серьезные воспалительные заболевания (болезнь Крона, язвенный колит). Также здесь может болеть и при панкреатите.
Левая и правая боковые области живота
Боль, смещенная в какую-либо сторону средней части живота, может быть вызвана проблемами мочевой системы. Причиной могут быть мочекаменная болезнь или воспаление мочевыводящих путей. Однако при заболевании почек боль все же чаще локализуется в области поясницы. Боль сбоку живота может быть вызвана запорами и газами в толстой кишке (метеоризмом). Левый бок более часто становится областью, где сказываются заболевания кишечника. Боль здесь может быть также проявлением колита или дивертикулеза.
Правая подвздошная область (болит живот ниже пупка и справа)
В этой области у большинства людей располагается аппендикс – червеобразный отросток слепой кишки. Воспаление аппендикса – аппендицит – опасное заболевание. Развитие аппендицита, как правило, характеризуется внезапной и острой болью, однако в некоторых случаях боль может нарастать постепенно. Иногда вначале боль ощущается в околопупочной области и только потом смещается в правую подвздошную область. Есть люди, у которых аппендикс располагается выше, соответственно, и боль при аппендиците у них будет иметь иную локализацию.
Болит внизу живота
Боль внизу живота типична при болезнях мочевой системы, у женщин – при гинекологических заболеваниях. Её могут вызывать камни в почках, воспаление почек (пиелонефрит), опущение мочеточника, гинекологические проблемы: острые и хронические воспаления придатков матки, образовавшиеся после них спайки, возникшие опухоли и кисты, эндометриоз, внематочная беременность. В зависимости от локализации проблемы боль может концентрироваться в левой или правой подвздошной области или по центру (надлобковая область). Еще одна возможная причина – варикозное расширение вен малого таза (более типично для женщин). В этом случае неприятные ощущения внизу живота возникают время от времени, усиливаясь после физических нагрузок, незадолго до менструации или после полового акта.
Также причиной боли внизу живота, особенно в левой подвздошной области могут стать заболевания кишечника: воспаление сигмовидной кишки (сигмоидит), синдром раздраженного кишечника, запоры, глисты, колиты, дисбактериоз кишечника и некоторые другие заболевания.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Что делать, если болит живот?
Если есть основания считать, что боль в животе вызвана погрешностями диеты, дайте организму очиститься, и боль пройдет. Полезно выпить некоторое количество воды. Следует избегать приема твердой пищи в первые несколько часов.
Обязательно обратитесь к врачу, если:
- боль возникла впервые;
- ощущение дискомфорта в животе сохраняется значительное время (более недели). Если речь идет не о дискомфорте, а уже болях, не ждите более 1-2 дней;
- вздутие живота (метеоризм) не проходит в течение 2-х дней;
- болям сопутствует ощущение жжения при мочеиспускании (или мочеиспускание стало более частым);
- более 5-ти дней расстроен стул;
- боль сопровождается повышенной температурой;
- боль отдает в области груди, шеи и плеч.
В случае беременности появление боли в животе – серьёзный повод обратиться к врачу.
Состояния, внушающие серьезные опасения (требуется неотложная врачебная помощь):
- внезапная и (или) очень сильная боль;
- изменение поведения (человек становится вялым, апатичным);
- болевые ощущения сопровождаются рвотой;
- отсутствие стула;
- отказ от еды;
- учащение пульса, холодный пот, бледность кожных покровов;
- высокая температура;
- напряженное состояние стенки живота.
К какому врачу обращаться при боли в животе?
Для амбулаторного лечения болей в животе следует обратиться к врачу:
- при подозрении на желудочно-кишечные заболевания (на это может указывать связь приступов боли с приемом пищи) – к гастроэнтерологу;
- при подозрении на заболевание мочевой системы – к урологу;
- женщинам при подозрении на гинекологические заболевания — к гинекологу;
- при болях в паховой области – к проктологу или урологу;
- в прочих случаях – к терапевту или врачу общей практики.
При болях в животе у ребенка следует обращаться к педиатру.
Абдоминальный болевой синдром часто встречается в общей практике врача и является ведущим признаком большинства заболеваний органов пищеварения.
Врачи Юсуповской больницы определяют причину боли в животе, используя современные методы исследования. Терапевты индивидуально подходят к выбору тактики ведения пациентов с абдоминальным болевым синдромом. В случаях, когда требуется хирургическое лечение, лучшие хирурги в клиниках-партнёрах выполняют малоинвазивные операции.
Виды абдоминальных болей
Боль – это субъективное ощущение, которое возникает вследствие поступления в центральную нервную систему патологических импульсов с периферии. Тип и характер боли не всегда зависят от интенсивности инициальных стимулов. Разрыв или раздавливание внутренних органов не сопровождаются заметными болевыми ощущениями.
В момент растяжения и напряжения стенки полого органа раздражаются болевые рецепторы. Так, натяжение брюшины, растяжение полого органа или чрезмерное сокращение мышц вызывают абдоминальный болевой синдром. Болевые рецепторы полых органов брюшной полости (желудка, кишечника) локализуются в мышечной оболочке их стенок. Такие же рецепторы расположены в капсуле паренхиматозных органов – печени, почек, селезёнки, поджелудочной железы. Их растяжение также сопровождается болью. К болевым стимулам чувствительны брыжейка и брюшина, покрывающая внутренние органы. Большой сальник и брюшина, выстилающая изнутри брюшную полость, лишены болевой чувствительности.
Абдоминальные боли подразделяются на острые, которые развиваются, как правило, быстро и имеют небольшую продолжительность, а также хронические, для которых характерно постепенное нарастание. Боли сохраняются на протяжении нескольких недель или месяцев. Причиной абдоминального болевого синдрома могут быть заболевания органов брюшной полости:
- генерализованный перитонит (воспаление брюшины);
- воспалительные процессы внутренних органов (червеобразного отростка, желчного пузыря, кишечника, печени, почек), язвенная болезнь желудка;
- обструкция полого органа: кишечника, желчевыводящих протоков, мочевыводящих путей;
- ишемические нарушения: инфаркты кишечника, печени, селезёнки, перекрут органов.
Абдоминальные боли могут быть признаком заболеваний органов грудной полости (пневмонии, ишемии миокарда, заболеваний пищевода), неврогенных болезней (заболеваний позвоночника, herpes zoster, сифилиса) и метаболических нарушений (сахарного диабета, порфирии). По механизму возникновения абдоминальные боли подразделяются на висцеральные, париетальные (соматические), отражённые (иррадиирующие) и психогенные.
Висцеральная боль возникает при наличии патологических стимулов во внутренних органах. Болевой импульс проводится симпатическими волокнами. Висцеральная боль возникает при внезапном повышении давления в полом органе и растяжении его стенки, растяжении капсулы паренхиматозных органов, натяжении брыжейки, сосудистых нарушениях. Соматическая боль обусловлена патологическими процессами, локализованными в париетальной брюшине и тканях, которые имеют окончания чувствительных спинномозговых нервов. Она возникает при повреждении брюшной стенки и брюшины.
Висцеральная боль тупая, давящая, спастическая, разлитая. Продолжительность болевого синдрома – от минуты до нескольких месяцев. Боль может быть связана с приёмом пищи, временем суток или актом дефекации. Соматическая боль постоянная, острая, интенсивная. Она локализуется в месте раздражения и иррадиирует в плечо, поясницу или наружные половые органы.
Иррадиирующая боль располагается в различных областях, удалённых от патологического очага. Она возникает при наличии чрезмерно интенсивного импульса или анатомическом повреждении органа. Иррадиирующая боль передаётся на участки поверхности тела, которые имеют общую иннервацию с органом брюшной области.
При возникновении психогенной боли особая роль принадлежит депрессии. Пациент часто не подозревает о том, что у него депрессивное состояние. Характер психогенных болей определяется особенностями личности пациента, влиянием социальных, эмоциональных факторов, психологической стабильностью и прошлым «болевым опытом». Основными признаками этих болей являются длительность, монотонность, диффузный характер и сочетание с головной болью, болью в спине или во всём теле.
Одной из разновидностей болей центрального происхождения является абдоминальная мигрень. Она чаще встречается в молодом возрасте, носит интенсивный разлитой характер, но иногда локализуется вокруг пупка. Во время болевого приступа пациентов беспокоит тошнота, их конечности становятся бледными и холодными, нарушается ритм сердечной деятельности, изменяется артериальное давление.
Методы исследования
Врачи Юсуповской больницы начинают обследование пациента, страдающего абдоминальным болевым синдромом, с осмотра. Обращают внимание на его положение в постели, выражение лица, цвет кожи и видимых слизистых оболочек. Затем переходят к поверхностной пальпации, определяют локализацию боли, состояние мышц передней брюшной стенки и симптомы раздражения брюшины. Во время глубокой пальпации определяют размеры органа, его плотность, подвижность. Перкуссия позволяет обнаружить жидкость или свободный газ в брюшной полости. Особое значение имеет вагинальное и ректальное исследование.
Для того чтобы выяснить причину болевого абдоминального синдрома, врачи Юсуповской больницы применяют рентгенологические методы исследования:
- обзорную рентгенографию органов брюшной полости;
- обследование после введения контрастного вещества;
- компьютерную томографию.
Информативными являются эндоскопические методы исследования: фиброгастроскопия, ректороманоскопия, трансверзо-колоноскопия. Выяснить причину боли можно при помощи ультразвукового исследования органов брюшной полости. В особо сложных случаях хирурги выполняют диагностическую лапароскопию.
Дифференциальная диагностика абдоминальных болей
Абдоминальный болевой синдром является основным признаком прободной язвы желудка или двенадцатиперстной кишки. Пациент внезапно ощущает резкую боль в подложечной области, которую сравнивает с болью от удара кинжалом. Она вначале локализуется в верхних отделах живота и справа от средней линии, вскоре распространяется по всей правой половине живота, захватывая правую подвздошную область, а затем – по всему животу. Пациент принимает коленно-локтевое положение либо лежит на боку или на спине с приведенными к животу ногами, согнутыми в коленях, охватив руками живот. Во время пальпации врач определяет выраженное напряжение мышц передней брюшной стенки, в более позднем периоде – признаки раздражения брюшины. При перкуссии определяется отсутствие печёночной тупости.
Острый холецистит (воспаление желчного пузыря) характеризуется приступами острой боли в правом подреберье, которая иррадиирует в спину и правую руку. У пациента повышается температура тела, его беспокоит тошнота, многократная рвота желчью. При пальпации определяется болезненный увеличенный желчный пузырь, болезненность при надавливании между ножками грудино-ключично-сосцевидной мышцы в надключичной области.
Острый панкреатит (воспаление поджелудочной железы) развивается после употребления острой или жирной пищи. Боль в верхних отделах живота возникает внезапно. Она носит опоясывающий характер, сопровождается неукротимой рвотой желудочным содержимым с желчью. Пациент кричит от боли. Живот вздут, мышцы передней брюшной стенки напряжены. Во время пальпации не определяется пульсация брюшного отдела аорты.
Внезапным приступом боли в животе характеризуется тромбоэмболия мезентериальных сосудов. Пациент становится беспокойным, мечется в постели, у него быстро развиваются признаки интоксикация и коллапс, появляется жидкий стул с примесью крови. Живот вздут без напряжения передней брюшной стенки, перистальтика отсутствует.
Для язвенной болезни характерна тупая боль в подложечной области, связанная с приёмом пищи. Отмечаются сезонные обострения болевого синдрома (весной и осенью). Пациента может беспокоить тошнота, периодическая рвота съеденной пищей. В этом случае врачи проводят дополнительное обследование, позволяющее исключить сужение пилорического отдела желудка.
Абдоминальный болевой синдром нередко наблюдается при инфаркте миокарда. Во время опроса пациенты указывают на то, что их сначала беспокоила боль за грудиной. Чаще острая боль в верхнем отделе живота возникает внезапно после эмоциональных и физических перенапряжений. Она носит волнообразный характер, постепенно нарастает и становится наиболее сильной через 30-60 минут от начала приступа. Иногда пациент во время приступа испытывает чувство страха смерти. Если боль усиливается, становится давящей, проходит после приёма нитроглицерина, пациентов консультируют кардиологи Юсуповской больницы.
Лечение абдоминального синдрома
Пациентов Юсуповской больницы, у которых развивается абдоминальный синдром, являющийся признаком острой хирургической патологии, консультирует хирург. Он принимает решение о необходимости оперативного вмешательства. До осмотра хирурга пациентам не вводят обезболивающих препаратов.
Гастроэнтерологи Юсуповской больницы придерживаются следующей тактики купирования болевого синдрома, не требующего хирургического лечения:
- этиологическая и патогенетическая терапия основного заболевания;
- снижение висцеральной чувствительности;
- нормализация моторных расстройств;
- коррекция механизмов восприятия боли.
Для снижения сократительной активности гладких мышц, устранения спазма и восстановления нормального транзита пищевых масс применяют релаксанты гладкой мускулатуры пищеварительного тракта. Неселективные М-холиноблокаторы (атропин, метацин, платифиллин) обладают системным эффектом, имеют целый ряд побочных действий, поэтому их применяют только для снятия болевого приступа. Из селективных М-холиноблокаторов применяют скополамина бутилбромид в виде подкожных, внутривенных или внутримышечных инъекций, а затем препарат принимают в виде таблеток.
Для купирования спазмов и абдоминальной боли широко применяют миотропные спазмолитики прямого действия (папаверин, но-шпу, дротаверин). Выраженным спазмолитическим эффектом и антиспастической активностью обладает мебеверина гидрохлорид. Препарат назначают для симптоматической терапии болей в области живота при дискинезии, хроническом холецистите, панкреатите функциональном абдоминальном болевом синдроме. Препарат обладает пролонгированным действием.
Селективный блокатор кальциевых каналов гладких мышц пищеварительного тракта пинаверия бромид применяют для купирования спазмов и функциональной боли на любом уровне пищеварительного тракта. При снижении двигательной активности или нарушении координации по смешанному типу используют прокинетики. В качестве корректоров механизмов восприятия абдоминальной боли используют ненаркотические анальгетики, в частности нестероидные противовоспалительные препараты. Быстрым и выраженным обезболивающим эффектом обладает дексалгин.
При наличии абдоминального болевого синдрома звоните по телефону. Врачи Юсуповской больницы определят причину боли в животе, проведут дифференциальную диагностику и выработают правильную тактику. Для обезболивания гастроэнтерологи применяют наиболее эффективные препараты, обладающие высоким профилем безопасности.
Самым распространенным и наиболее часто встречающимся симптомом при патологиях органов брюшной полости является боль в животе. Но зачастую под «маской» абдоминальной боли скрываются и заболевания органов, расположенных в непосредственной близости (например, сердца или позвоночника). Как правило, не является грозным симптомом боль, которая длится непродолжительное время (несколько секунд или минуту).
В каком же случае необходимо проконсультироваться с врачом при возникновении боли в животе?
- если продолжительность боли составляет часы или дни,
- если боль носит периодический характер на протяжении более 3-4 недель,
- если даже не интенсивная боль сопровождается снижением веса тела, тошнотой, изжогой, нарушением частоты и характера стула.
Все это является серьезным симптомом, необходимо как можно скорее обратиться к терапевту или к узкому специалисту- гастроэнтерологу, пройти медицинское обследование.
В каком случае необходима неотложная медицинская помощь:
- Очень сильная боль, которая длится более двух часов.
- Резкая боль, сопровождающаяся кровяными выделениями из половых путей или ректальным кровотечением.
- Если боль сочетается с такими симптомами, как: повышение температуры тела, желтуха, потемнение мочи, рвота, светлый пастообразный стул или стул черного цвета.
Какие меры необходимо принять при боли в животе?
В первую очередь нужно проконсультироваться с врачом-терапевтом и (или) гастроэнтерологом.
При боли в животе не рекомендуется принимать обезболивающие средства, а также запрещено прикладывать грелку и применять иные средства народной медицины. Нельзя самостоятельно назначать лекарства воспользовавшись знаниями, например, из рекламы -это может привести к ухудшению вашего здоровья. Устранение боли, понижение температуры затрудняет постановку диагноза, а зачастую делает ее невозможной, что может привести к опасным для жизни и здоровья осложнениям. Ни в коем случае нельзя относиться к болевому симптому, особенно в животе, легкомысленно, ведь именно в брюшной полости располагается основная масса наиболее важных органов человека. Самые различные заболевания эндокринных органов, сердечно-сосудистой системы, мочеполовой сферы могут сопровождаться возникновением болевого симптома в животе.
Какие возможные обследования Вам предложит доктор после осмотра?
- Клинический анализ крови, общий анализ мочи, биохимический анализ крови (АсАТ, АлАТ, ЩФ, амилаза, липаза, С-реактивный белок, билирубин, глюкоза, ГГТП, общий белок, креатинин, мочевина), анализ крови на онкомаркеры, копрограмма, анализ кала на скрытую кровь, анализ кала на дисбактериоз, анализ кала на острые кишечные инфекции, анализ кала на яйца гельминтов анализ крови на вирусные гепатиты, антитела к гельминтам, лямблиям, аскаридам, токсоплазме, цитомегаловирусу и др.
- УЗИ органов живота (печень, желчный пузырь, поджелудочная железа, селезенка, почки), органов малого таза является простой, но эффективной процедурой, благодаря которой возможно оценить состояние внутренних органов, а также установить их размеры и другие важные характеристики.
- Видеогастродуоденоскопия (ВГДС) на сегодняшний день является самым результативным и информативным видом исследования при заболеваниях верхних отделов желудочно-кишечного тракта. Этот вид исследования назначается при подозрении на самый широкий спектр заболеваний: на язву желудка или кишечника, гастрите, эрозии желудка и т.д.
- Видеоколоноскопия (ВКС), это медицинская процедура, во время которой врач-эндоскопист осматривает и оценивает состояние внутренней поверхности (слизистой оболочки) толстой кишки, используя при этом специальный зонд эндоскопа.
- Рентгеноскопия органов верхнего отдела желудочно-кишечного тракта назначается при подозрении на язвенную болезнь, новообразования различных видов, выпячивание стенки пищевода, желудка и двенадцатиперстной кишки. При помощи рентгенографии можно оценить форму и размеры желудка и его отделов, положение и функциональное состояние сфинктеров (круговых мышц в толще стенки желудка) и многое другое.
- Ирригоскопия — рентгенологическое исследование толстой кишки с ретроградным введением рентгеноконтрастного препарата. Назначают для диагностики аномалий развития и заболеваний кишечника.
- Магнитно-резонансная томография брюшной полости, компьютерная томография брюшной полости.
Соответствующее обследование и постановка диагноза позволяет врачу-терапевту и (или) гастроэнтерологу назначить адекватное лечение боли в животе, а пациенту избежать возможных осложнений, ненужных затрат и сохранить хорошее качество жизни, а зачастую и саму жизнь.




