- ИНВИТРО
- Библиотека
- Симптомы
- Прыщи на лице
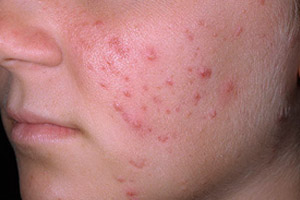
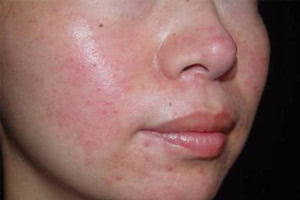
Прыщи на лице
Прыщи на лице: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Сальные железы в коже человека располагаются у основания волосяного фолликула. Они продуцируют кожное сало, которое увлажняет кожу и защищает от негативного влияния окружающей среды, бактерий и грибов. Гиперсекреция сальных желез провоцирует формирование прыщей (акне, угрей). На лице они чаще всего локализуются в местах расположения крупных сальных желез (на лбу, висках, щеках, на носу и подбородке).

В самом общем виде прыщи относятся к одному из двух типов:
Невоспалительные элементы (комедоны) – выглядят как небольшие бугорки или точки различного цвета. Комедоны могут быть открытыми или закрытыми.
- Открытые комедоны выглядят как плотные высыпания поверхностного типа, обычно серого или черного цвета, который придает им окислительная реакция их содержимого с кислородом.
- Закрытые комендоны, подкожные прыщи (милиумы) имеют вид белых бугорков или точек, похожих на маленькие крупинки проса. Скопившееся кожное сало не имеет выхода наружу, что приводит к болезненному воспалению. Закрытые комедоны чаще превращаются в классические красные прыщи.
Воспалительные элементы сразу бросаются в глаза за счет своих размеров. Кожа вокруг них истончается и краснеет, сквозь нее просвечивается гнойное содержимое прыща. При ощупывании обычно возникают болезненные или дискомфортные ощущения. Существует несколько разновидностей воспалительных высыпаний:
- Папулы (красные прыщи) представляют собой воспалившиеся комедоны без явного гнойного содержания. Имеют вид мелких красных или розовых шариков, выступающих над поверхностью кожи, белой головки нет. Если папула сформировалась на месте открытого комедона, то сквозь кожу часто можно разглядеть темную пробку.
- Пустулы – это инфицированные папулы или, проще говоря, прыщи с гнойным содержимым и белой головкой, окруженные воспаленной кожей. Они появляются, когда помимо кожного сала и бактерий в поры попадают омертвевшие клетки кожи. По форме пустулы бывают конусообразными, плоскими или сферическими. Их цвет может варьировать от белого до желтого или зеленого.
Зеленый цвет означает присоединение вторичной инфекции, и при самостоятельном выдавливании велика вероятность ее проникновения в кровь.
- Узлы (нодулы) – глубокие твердые подкожные папулы ярко-красного, синюшного или багрового цвета размером от 1 до 3 см, выступающие на поверхность кожи, часто сопровождающиеся гнойными выделениями. После выздоровления оставляют пигментные пятна и рубцы.
- Кистозные прыщи – признак поражения глубоких слоев кожи, свидетельствующий о наличии воспаления с образованием гноя. Кисты, расположенные на небольшом расстоянии друг от друга, имеют тенденцию к слиянию, формируя целую цепь, соединенную свищами.
Кистозные прыщи тяжело поддаются лечению и всегда оставляют на коже заметные следы.

Итак, прыщи появляются как результат избыточной продукции кожного сала, которое закупоривает кожные поры. Если пора закрыта частично и в нее есть доступ воздуха, начинается образование прыщей. Сначала они выглядят как черные точки, окруженные воспаленной кожей, – так называемые угри. В полностью закупоренной поре, как в контейнере, быстро размножаются анаэробные бактерии (Propionibacterium acnes или Malassezia), провоцирующие воспалительный процесс и нагноение.
Но что заставляет сальные железы работать столь активно? Считается, что одна из причин кроется в высоком уровне андрогенов (мужских половых гормонов), которые стимулируют выработку кожного сала. Развитию гиперандрогении могут способствовать проблемы пищеварения, стрессы, болезни почек и надпочечников, эндокринной и половой системы.
Важно упомянуть, что высыпания на лице, внешне похожие на прыщи, могут быть симптомом и проявлением других, порой очень серьезных дерматологических заболеваний (акнеформных дерматозов), которые никак не связаны с работой сальных желез.
Прыщи на лице могут оказаться симптом целого ряда заболеваний (нарушения функции внутренних органов, гормональной дисфункции, недостатка витаминов, снижения иммунитета), а также плохой экологической обстановки, неправильного ухода за кожей. Перечислим основные заболевания, состояния и факторы, результатом воздействия которых становятся высыпания на коже.
- Физиологические изменения гормонального статуса: половое созревание, вторая фаза менструального цикла, беременность, лактация, менопауза.
- Заболевания эндокринной системы: синдром поликистозных яичников, гипотиреоз, опухоли эндокринных желез.
- Утолщение рогового слоя эпидермиса (гиперкератоз), когда мертвые клетки эпидермиса не отшелушиваются, а остаются на коже, закупоривая сальные железы.
- Заболевания печени и вызванная ими интоксикация.
- Неправильное питание и авитаминоз:
- Преобладание в рационе быстрых углеводов (фастфуда, хлебобулочных изделий, жареной, жирной пищи) провоцирует повышение уровня глюкозы в крови и резкий выброс инсулина, что, в свою очередь, влияет на повышение уровня тестостерона.
- Избыток омега-6 жирных кислот может усугубить воспалительные процессы в коже (такие явления могут наблюдаться при употреблении большого количества рыбы и птицы, выращенной на комбикормах).
- Злоупотребление молочными продуктами, подсолнечным, арахисовым, соевым маслами и маргарином нередко вызывает гиперфункцию сальных желез.
- Дефицит цинка, витаминов А и Е, Омега-3 жирных кислот.
-
Заболевания желудочно-кишечного тракта, нарушение моторики и перистальтики кишечника, частые запоры способствуют интоксикации и появлению прыщей.
- Стрептококковые и стафилококковые инфекции провоцируют образование прыщей.
- Острые респираторные заболевания часто сопровождаются гнойными высыпаниями на коже.
- Генетические особенности гормонального фона, склонность кожи к выработке избыточного количества кожного сала или излишняя чувствительность к тестостерону часто передаются по наследству.
- Стресс приводит к повышению выработки гормона кортизола, который провоцирует развитие гиперплазии сальных желез и, соответственно, повышенную выработку кожного сала.
- Неправильно подобранные средства для ухода за кожей лица.
- Ультрафиолетовое излучение снижает местный иммунитет кожи и повышает риск формирования комедонов.
- Спонтанная сыпь может быть следствием аллергической реакции, в том числе, после приема некоторых лекарственных препаратов, например, иммуномодуляторов, фотосенсибилизаторов, противоэпилептических препаратов, барбитуратов, противотуберкулезных средств, препаратов лития, витаминов группы В, анаболиков.
- Подкожный клещ-демодекс (Demodex folliсulorum и Demodex brevis) также играет определенную роль в формировании прыщей и, если и не является их непосредственной причиной, то безусловно осложняет лечение.
К каким врачам обращаться при появлении прыщей на лице
При наличии высыпаний на коже следует обратиться к врачам-дерматологам и косметологам. Однако часто лечение требует комплексного подхода, подразумевающего терапию заболевания, симптомом которого стали прыщи. В таком случае необходимы консультации
гинеколога
,
эндокринолога
,
гастроэнтеролога
,
аллерголога
, психоневролога.
Диагностика и обследования при появлении прыщей
Прыщи и их локализация являются своеобразным мессенджером, передающим информацию о нарушениях работы органов или систем. Чаще всего прыщи возникают в так называемой Т-зоне (лоб, нос, подбородок) – здесь сальные железы наиболее активны, а поры – расширены. Но нередко прыщи встречаются и на щеках, скулах (U-зоне). Это обусловлено разными причинами и состоянием организма. Составлена специальная карта-путеводитель «Виды прыщей и что они означают». Так, средняя часть лба соответствует нижнему отделу пищеварительного тракта, тонкому кишечнику и мочевому пузырю, область возле ушных раковин – почкам, веки и область вокруг глаз – печени, височная область – желчному пузырю, средняя треть лица, скулы – легким, подбородок – желудку, органам малого таза, нос – поджелудочной железе и сердцу, а нижняя часть щек и нижняя челюсть – нижним отделам ЖКТ.
Диагностика начинается с тщательного осмотра кожи, сбора анамнеза (сведений о перенесенных болезнях, операциях, хронических заболеваниях, наследственности) и установления связи между высыпаниями и образом жизни, питанием, привычками.
Если природа заболевания неочевидна, назначаются лабораторные исследования.
- Клинический анализ крови.
С-реактивный белок (СРБ, CRP)
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме.
Синонимы: Анализ крови на СРБ; С-реактивный …
Тестостерон (Testosterone)
Тестостерон – основной андрогенный гормон. Тест используют в диагностике нарушений полового развития и гипогонадизма у мужчин; нарушений цикла, бесплодия, вирили…
Если прыщи наполнены гноем, выполняют бактериологический посев для назначения антибактериального лечения.
Акне в связи со схожестью внешних проявлений дифференцируют с розацеа, розацеаподобным (периоральным) дерматитом, мелкоузелковым саркоидозом лица, проявлениями вторичного сифилиса – папулезным себорейным и папулопустулезным сифилидом и другими папулезными дерматозами, медикаментозными акне, возникающими на фоне приема ряда лекарственных препаратов.
При необходимости проводят инструментальные исследования:
- УЗИ желчного пузыря;
УЗИ желчного пузыря
Исследование желчного пузыря с целью диагностики состояния органа и наличия патологических изменений.
УЗИ печени
Ультразвуковое сканирование печени, позволяющее оценить структуру органа, выявить изменения паренхимы (ткани органа) и другие патологические изменения.
УЗИ плевральной полости
Исследование плевральной полости для диагностики различные патологии легких, включая травматические повреждения плевры.
Что делать при появлении прыщей на лице
Прыщи нельзя выдавливать по нескольким причинам:
- при выдавливании нарушается целостность кожи, а значит, в нее могут проникнуть бактерии;
- выдавливание прыщей провоцирует появление пигментных пятен и рубцов.
При правильном ежедневном уходе, основанном на щадящем очищении, регулярном увлажнении и подавлении воспалений, от комедонов можно избавиться за 7-10 дней. Кроме того, необходимо отказаться от жирной, сладкой пищи и мучных изделий.
Лечение прыщей
Алгоритм лечения прыщей зависит от вызвавшей их появление причины, поэтому оно всегда индивидуальное и общих рекомендаций нет. Врач может назначить как средства наружного применения, так и системные препараты.
Если прыщей мало и это открытые комедоны, то часто бывает достаточно профессиональной косметической чистки лица.
Закрытые комедоны гораздо опаснее, поскольку могут объединяться и формировать обширную подкожную полость, которая постепенно заполняется гноем. Попытки удалить их в домашних условиях обычно приводят к занесению инфекции, поэтому лучше доверить эту задачу профессиональному косметологу.
Для устранения папул существуют специальные подсушивающие средства. Например, салициловая кислота, масло чайного дерева, зеленый чай.
Современная косметология располагает возможностями, которые помогут уменьшить появление прыщей и в значительной степени предупреждают появление новых.
- Фототерапия является эффективной процедурой в борьбе с акне. Свет прогревает кожу на необходимую глубину, вызывая гибель бактерий, и очищает сальные железы.
- Механическую или ультразвуковую чистку применяют для коррекции черных и белых точек, комедонов в Т-зоне.
- Лазеротерапия избавляет от проявлений акне, не оставляя рубцов и шрамов. Благодаря воздействию лазера нормализуется естественный жировой баланс кожи, запускаются восстановительные процессы.
Лечение тяжелой степени акне проводится с помощью препаратов ретиноидов, главное действующее вещество которых — витамин А. Наружные ретиноиды действуют в глубоких слоях кожи, стимулируя клетки к активному делению. Когда высыпания покрывают большую площадь кожи, в качестве лекарственного метода используют пероральные антибиотики. В особо тяжелых случаях кистозные образования акне удаляются хирургическим путем.
Источники:
- Акне: основы диагностики и лечения. Consilium Medicum // Дерматология. – 2016. – № 1. – С. 64-65.
- Федеральные клинические рекомендации по ведению больных акне. – Москва. – 2013.
- Акне. Клинические рекомендации / под ред. Кубановой А.А. Российское общество дерматовенерологов // – М.: ДЭКС-Пресс. – 2010. – 28 с.
- Ахтямов С.Н., Бутов Ю.С. Практическая дерматокосметология // Изд. «Медицина». – 2003. – 370 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
5351
18 Мая
-
5335
14 Мая
-
12896
09 Апреля
Похожие статьи
Тахикардия
Тахикардия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Кожный зуд
Кожный зуд – одна из частых причин обращения к врачу. Подчас кожный зуд становится столь невыносимым, что приводит к повышению раздражительности, нарушению сна, снижению работоспособности. Все это значительно снижает качество жизни. Однако чувство дискомфорта – не единственная проблема, которая сопровождает зуд.
Жжение в глазах
Жжение в глазах: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Угревая сыпь появляется не только у подростков, но и у людей среднего возраста. Угри могут развиваться как вследствие неправильного ухода за кожей, так и из-за наличия отклонений в состоянии здоровья.
Угревая сыпь у взрослых поддается лечению препаратами, назначенными врачами – эндокринологом и дерматологом.
Почему развиваются прыщи?
В корне развития всех прыщей лежит закупорка пор кожи. Поры – это отверстия, которые окружают каждый волосяной фолликул, а в фолликул выделяют свой секрет сальные железы. Жировой секрет – кожное сало – выводится через отверстие поры.
Когда поры открыты, себум свободно выходит на поверхность и помогает сохранить кожу мягкой, защищая ее от внешних воздействий. Но если поры забиты частичками грязи, отмершими клетками кожи, избытком масла и, возможно, бактериями, развиваются угри.
Иногда, чтобы предотвратить появление прыщей, достаточно просто заботиться о здоровье кожи путем ее регулярного очищения. Однако, когда угри уже появились, справиться с ними бывает сложно. Ситуация осложняется тем, что угревая сыпь у взрослых часто возникает не только при отсутствии надлежащего ухода за кожей, но и вследствие развития некоторых заболеваний
Общие причины развития угревой сыпи у взрослых
Причина 1: гормональные проблемы. К развитию угревой сыпи приводит отклонение от нормы уровня гормонов. У женщин изменение количества гормонов в организме происходит естественным образом в определенные моменты жизни:
- перед менструацией;
- во время или после беременности;.
- во время пременопаузы и менопаузы.
Уровень гормонов также меняется, когда женщина начинает или прекращает использовать гормональные контрацептивы (противозачаточные таблетки, пластыри и др.) для предохранения от беременности.
В любой из этих периодов может появиться угревая сыпь, причем, за ее развитие могут отвечать различные гормоны. Например, увеличение выработки прогестерона, которое происходит после овуляции, стимулирует выработку кожного сала и может привести к образованию прыщей перед менструацией. Андрогены (мужские гормоны), такие, как тестостерон, увеличивают выработку кожного сала и, следовательно, увеличение содержания этих гормонов могут вызывать угри у людей всех полов.
Уровень андрогенов может и не изменяться, чтобы вызвать такой эффект. Угревая сыпь может возникать в результате развития повышенной чувствительности рецепторов кожи к тестостерону. Также способствует чрезмерной активности андрогенов снижение эстрогенов в организме. В период менопаузы уровень женских половых гормонов падает, в результате чего действие андрогенов усиливается, что может привести не только к сухости и истончению кожи, но и к появлению угревой сыпи.
Причина 2: стресс. Хронический стресс может играть огромную роль в развитии многих заболеваний кожи, в том числе и в появлении угревой сыпи, вследствие повышенного уровня кортизола.
Во время стресса кортизол синтезируется не только в надпочечниках. Этот гормон вырабатывается локально в волосяных фолликулах и различных типах клеток кожи. Хотя кортизол обычно называют «гормоном стресса», он на самом деле является важным соединением, которое помогает регулировать множество различных процессов в организме, включая иммунную систему, пищеварительную и нервную.
Его уровни естественно колеблются в течение дня, но когда организм испытывает стресс, особенно хронический, кортизол начинает вырабатываться в избытке, вызывая многочисленные проблемы, в том числе с кожей. Исследования показывают, что кортизол может способствовать появлению прыщей, создавая благоприятную среду для развития воспаленных угрей, вызванных бактериями.
Причина 3: загрязнение кожи и окружающей среды. Многие пациенты, пытаясь справиться с угревой сыпью, ищут ее причины, но не учитывают влияние окружающей среды на состояние кожи. Тогда как на кожу очень влияет загрязнение воздуха и ультрафиолетовое излучение.
- Избыток грязи на лице забивает поры и вызывает прыщи, поэтому удаление видимых загрязнений с помощью последовательного ежедневного очищения, безусловно, полезно и помогает предотвратить появление угревой сыпи.
- Воздействие ультрафиолета увеличивает риск возникновения рака кожи, преждевременных признаков старения, таких как пигментные пятна, и прыщей, поскольку они сушат кожу, что приводит к избыточному производству кожного сала, компенсирующего сухость кожи. Поэтому нужно наносить солнцезащитный крем широкого спектра, по крайней мере 30 SPF каждый день.
Причина 4: использование неправильных средств для ухода. Средства для ухода за кожей, содержащие растительные масла (питательные кремы, лосьоны) могут повышать жирность кожи и приводить к развитию угревой сыпи.
При жирной или комбинированной коже склонной к появлению прыщей следует использовать средства по уходу с надписью «некомедогенное» или «на водной основе». Такие средства с меньшей вероятностью могут забить поры кожи и привести к появлению угревой сыпи.
Причина 5: слишком частое или интенсивное очищение кожи. Чрезмерное интенсивное очищение и умывание ухудшает состояние кожных покровов и приводит к появлению угревой сыпи.
Людям с сухой или чувствительной кожей достаточно очищать лицо только один раз в день. Большинству людей достаточно очищать кожу два раза в день с помощью мягкого моющего средства. Слишком частое умывание может просто высушить кожу и усилить работу сальных желез.
Кроме того, слишком частое применение отшелушивающих средств или использование слишком жестких скрабов повреждает кожу и усугубляет прыщи. Тип и частота пилинга зависит от типа кожи и ее состояния. Но в целом дерматологи рекомендуют использовать мягкие химические эксфолианты (продукты, содержащие такие ингредиенты, как молочная кислота, гликолевая кислота или салициловая кислота) вместо скрабов, содержащих измельченную скорлупу орехов, кристаллы соли или сахара, абразивы, которые считаются ручными или механическими эксфолиантами.
Большинству людей с нормальным типом кожи рекомендуется делать пилинг лица не более трех раз в 7 дней. При сухой, тонкой, чувствительной коже может быть достаточно отшелушивания один раз в 7 или 14 дней.
Причина 6: определенные продукты. Употребление некоторых продуктов может отразиться на состоянии кожи. Среди них: шоколад, жареные и копченые блюда, пицца, кофеин.
Главное правило эффективной диеты – вводя какие-либо продукты, обращайте внимание на кожу, и если она реагирует раздражением, появлением прыщей или повышением жирности, исключите их из рациона. Планирование каких-либо серьезных изменений в рационе питания, например, исключение того же молока или выбор диеты для улучшения состояния организма и кожи, в том числе, лучше всего делать под руководством врача диетолога.
Причина 7: некоторые заболевания и лекарства. В некоторых случаях угревая сыпь в постпубертатном периоде может быть признаком заболеваний ЖКТ или развития СПКЯ.
Синдром поликистозных яичников часто развивается у женщин репродуктивного возраста и может привести к появлению гормонального акне. СПКЯ – это общая полиэндокринная патология, характеризующаяся повышенной секрецией эстрогенов и андрогенов яичниками, андрогенов надпочечниками, инсулина поджелудочной железой, нарушением функции гипофиза и гипоталамуса.
Кроме угревой сыпи, синдром поликистозных яичников вызывает такие симптомы, как нерегулярные месячные, рост волос на лице и груди (гирсутизм), выпадение волос в области центрального пробора или по бокам (андрогенная алопеция) и увеличение веса.
Вызывать угревую сыпь в качестве побочного эффекта могут такие лекарства, как кортикостероиды, барбитураты, анаболические стероиды, препараты, содержащие, литий, бром, фтор и йод.
Если вы предполагаете, что прыщи могут быть связаны с основной проблемой здоровья или лекарствами, особенно важно проконсультироваться с дерматологом, чтобы выяснить, точную причину их развития.
Причина 8: генетика. Если у человека была угревая сыпь, которая появилась во взрослом возрасте, у потомков также может быть предрасположенность к развитию акне. Состояние и строение структур кожи, например размер и видимость пор, может передаваться по наследству.
Генетические факторы, предрасполагающие к развитию угревой сыпи, пока не могут полностью контролироваться врачами. Снизить риски появления наследственных прыщей и угрей можно, изменив уход за кожей, но для этого нужно знать тип кожи и использовать подходящие средства, которые эффективно работают против прыщей.
Применение любых средств для лечения угревой сыпи, тем более лекарственных, нужно согласовать с дерматологом и эндокринологом.
Лучшие варианты лечения угрей у взрослых: характеристика активных компонентов и местных средств против угревой сыпи
Первое и самое важное, что нужно сделать для борьбы с прыщами, это выбирать средства с научно обоснованными клинически проверенными ингредиентами. Помните, что не каждый продукт или ингредиент подходит для вашей кожи. Кроме этого многие средства нужно использовать длительно, в течение нескольких недель, прежде чем произойдут какие-либо заметные изменения.
Вот вещества (ингредиенты), которые помогают избавиться от прыщей:
- Салициловая кислота. Это бета-гидроксикислота (ВНА), своего рода химический эксфолиант, который растворяет связи между мертвыми клетками кожи. Салициловая кислота особенно полезна при лечении прыщей, так как она растворима в масле, что позволяет ей лучше очищать кожу от жира, чем другие химические эксфолианты. Салициловая кислота содержится во многих средствах для умывания, кремах и масках.
- Гликолевая кислота. Представляет собой другой тип химического эксфолианта – альфа-гидрокси кислоту (AHA). Найти гликолевую кислоту можно в средствах для умывания сыворотках и пилингах. Обратите внимание на концентрацию гликолевой кислоты, чем выше содержание AHA, тем сильнее средство, но оно может повысить раздражение кожи. Лучше соблюдать осторожность и начинать с менее сильных средств.
- Молочная кислота. Еще один химический эксфолиант, АНА. Молочная кислота, действует немного мягче, чем другие виды химических эксфолиантов, безопасна, особенно для людей с чувствительной кожей или для тех, кто впервые использует пилинги.
- Полигидроксикислоты (PHAs), которые включают глюконолактон и лактобионовую кислоту. Также относятся к химическим отшелушивающим средствам и, как правило, считаются наиболее мягкими. Если у вас очень сухая или чувствительная кожа, или у вас были негативные реакции на другие пилинги, вам можно рассмотреть возможность использования PHA.
- Бензоилпероксид. Органическое соединение обладает противомикробным действием в отношении Propionibacterium acnes (грамположительные пропионовые бактерии) и Staphylococcus epidermidis (эпидермальный стафилококк), кератолитическим действием, уменьшает выработку кожного сала, улучшает снабжение тканей кислородом. После первого применения средства с этим ингредиентом может появиться легкое жжение, а в течение 5-7 дней может наблюдаться покраснение, шелушение кожи, это не относится к побочным эффектам. Однако, если появляется сильное раздражение, применение Базирона АС рекомендуется временно прекратить.
- Азелаиновая кислота. Обладает противовоспалительным, противомикробным (пропионовые бактерии и эпидермальный стрептококк) действием. Нормализует процесс кератинизации в фолликулах. Точный механизм действия азелаиновой кислоты, полностью не изучен. Препарат Скинорен содержит азелаиновую кислоту, он выпускается в виде геля и крема. Обе формы Скинорен используются для лечения угревой сыпи, гель дополнительно (кроме угрей) для лечения розацеа, крем дополнительно для лечения гиперпигментации (хлоазмы). К другим препаратам азелаиновой кислоты относятся Азелик и Скиноклир.
- Ретиноиды. Это производные витамина А, включая ретинол, ретиналь (ретинальдегид) и ретиноевую кислоту. Различают безрецептурные препараты (обычно содержат активное действующее вещество ретинол) и рецептурные. Применение ретиноидов относится к одному из наиболее эффективных методов лечения угревой сыпи, не только подростковой, но и у людей старшего возраста. К недостаткам ретиноидов относится фотосенсибилизация и раздражающее действие, особенно для чувствительной кожи. В период лечения такими препаратами рекомендуется использование солнцезащитного крема и увлажняющих средств, лучше наносить на кожу их перед сном. Препарат Дифферин (гель и крем) содержит активный метаболит ретиноида – адапален. Он обладает противовоспалительным действием (ингибирует миграцию лейкоцитов к воспалительному элементу и снижает выработку арахидоновой кислоты), комедонолитическим (растворяет комедоны), нормализует процессы кератинизации кожи. Дифферин рекомендуется для лечения угревой сыпи, но противопоказан при повышенной чувствительности и с осторожностью применяется при дерматитах и экземе. Достоинства Дифферина состоят в том, совместим с другими препаратами (как местными, так и системными, поскольку не разрушается под действием ультрафиолетовых лучей и не взаимодействует с кислородом, то есть с клиндамицином и бензоилпероксидом его применять можно.
Пилинги против угрей
Пилинг (эксфолиация, отшелушивание ороговевших клеток кожи) рекомендуется применять регулярно не только в качестве предотвращения появления угревой сыпи, но и для ее лечения.
В качестве эксфолианта предпочтение отдается гликолевой кислоте, причем, лучше использовать не моющие средства, а маски с этим действующим веществом или оставлять эксфолиант на некоторое время на коже, чтобы он лучше подействовал.
Слишком частый и интенсивный пилинг не рекомендуется, поскольку это может привести к раздражению, шелушению, сухости кожи. Для большинства людей достаточно выполнять процедуру от одного до трех раз в неделю или реже, в зависимости от индивидуального типа кожи и выраженности воспалений.
Точечное воздействие на прыщи
Точечная обработка воспалительных элементов позволяет эффективно лечить угревую сыпь, особенно если использовать средства, содержащие бензоила пероксид, поскольку он убивает бактерии, вызывающие угри. Точечное лечение угревой сыпи рекомендуется начинать как можно быстрее при появлении первых воспалительных элементов.
Изменение диеты
Прыщи образуются, когда поры забиваются частицами грязи, секретом сальных желез и мертвыми клетками кожи. Присоединение бактерий вызывает воспалительную реакцию, угри становятся красными, болезненными, развивается местный отек. Чтобы уменьшить воспалительную реакцию организма, рекомендуется внести изменение рациона питания.
Необходимо исключить потребление тугоплавких жиров и масел во время лечения, и увеличить употребление продуктов, содержащих естественные противовоспалительные вещества. Рекомендуются добавки, содержащие цинк, который уменьшает работу сальных желез и воспаление.
Пероральные и инъекционные препараты против угрей
Угревая сыпь не всегда легко поддается терапии. В зависимости от причины и выраженности угревой сыпи, применение местных препаратов может быть неэффективным. В таких случаях для лечения акне врачи назначают ряд препаратов для приема внутрь: антибиотики, гормональные препараты и ретиноиды.
- Гормональные препараты. Женщинам назначаются противозачаточные комбинированные контрацептивы (эстроген+прогестаген). Эти препараты нормализуют гормональный фон и эффективны для лечения акне. Существуют низкодозированные КОК, которые не вызывают нежелательную для женщин прибавку массы тела, снижение либидо, а наоборот нормализуют цикл, устраняют симптомы ПМС, менструальную мигрень. Однако, они применяются только по назначению гинеколога, требуют индивидуального подбора препарата и дозировки, чтобы минимизировать потенциальные побочные эффекты.
- Антиандрогенные препараты. Для лечения гормональных акне, вызванных повышенным уровнем андрогенов, применяются антиандрогенные препараты. Назначается спиронолактон (Верошпирон), который обладает антиандрогенной активностью, хотя и относится к калийсберегающим диуретикам. Спиронолактон особенно рекомендуется женщинам с синдромом поликистоза яичников, поскольку позволяет не только избавиться от акне, но и от других эффектов андрогенизации, например, гирсутизма при PCOS.
- Антибиотики. При тяжелых формах угревой сыпи возможно назначение антибиотикотерапии. В качестве препаратов применяются макролиды (чаще всего азитромицин, реже эритромицин) или тетрациклины (доксициклин). При назначении доксициклина женщинам, принимающим КОК следует соблюдать осторожность, поскольку некоторые КОК с этим антибиотиком не сочетаются.
- Инъекции кортизона. Для лечения кистозной угревой сыпи – тяжелой формы акне, после которой часто остаются рубцы – назначаются инъекции кортизона (кортизон – глюкокортикоид).
- Ретиноиды. Для лечения лечения угревой сыпи иногда, как у женщин, так и у мужчин, применяются препараты ретиноиды (для приема внутрь). К ним относятся средства, содержащие изотретиноин (Роаккутан или российский дженерик Акнекутан). Роаккутан подавляет активность и уменьшает размеры сальных желез, кроме того, он обладает противовоспалительным действием.
Поскольку кожное сало является основным субстратом для развития Propionibacterium acnes, уменьшение его выработки, препятствует колонизации этих бактерий, что приводит к уменьшению угрей. Кроме того, Роаккутан подавляет избыточное деление и разрастание себоцитов, восстанавливает нормальный процесс дифференциации клеток. Таким образом подавляется гиперкератоз и уменьшаются акне. Точный механизм изотретиноина не известен.
Важно понимать, что все гормональные препараты строго рецептурные, и назначаются в случае отсутствия эффекта других методов лечения акне.
-
Главная
-
Заболевания
- Акне
Акне
Дата обновления: 2023-01-25
дерматолог /
Стаж: 26 лет
Дата публикации: 2019-03-27
Дата обновления: 2023-01-25
Акне (угри, прыщи) — хроническое заболевание кожи, обусловленное избыточной продукцией кожного сала, патологическим увеличением количества кератина в клетках волосяных фолликулов, размножением пропионовых бактерий и воспалением.
Акне — самая распространённая патология кожи. По статистике, прыщи являются проблемой для 650 млн человек во всем мире. У 20% процентов из них заболевание протекает в умеренной и выраженной форме, что приводит к серьёзным косметическим дефектам (поствоспалительным рубцам, кистам, узлам на коже).
В период полового созревания с акне той или иной степени тяжести сталкиваются около 90% подростков обоих полов. Женщины страдают от прыщей немного чаще. В большинстве случаев акне проходит самостоятельно в постпубертатном периоде. Однако у некоторых взрослых людей проблема сохраняется.
Механизм развития акне
Взаимное действие четырех факторов обуславливает механизм возникновения акне, а именно:
- Чрезмерное повышение секреции сальных желез, приводящее к снижению бактерицидных свойств кожного сала. Секрет становится плотным, закупоривая протоки и перекрывая их. Такое явление часто фиксируется у женщин в последнюю неделю менструального цикла и у подростков в период бурного полового созревания.
- Фолликулярный гиперкератоз, в основе которого лежит нарушение нормально текущего процесса постоянного обновления клеток волосяных фолликулов. Их поверхностный роговой слой утолщается и вместе с сальными пробками препятствует оттоку секрета сальных желез.
- Размножение пропионовых бактерий акне (Propionibacterium acnes) происходит по причине того, что микроорганизмы, в огромных количествах находящиеся на коже здоровых людей, способны вызвать развитие острых воспалительных реакций при наличии определенных условий. Одним из них являются сально-роговые пробки волосяных фолликулов, служащие идеальной средой для активной жизнедеятельности и размножения бактерий.
- Воспаление — это ответная реакция тканей на процесс активного размножения пропионовых бактерий акне.
Стадии развития акне
В зависимости от тяжести течения акне выделяют четыре стадии заболевания, а именно:
- Легкая форма угревой сыпи (комедоны без воспаления). Закупоренные сальные железы имеют вид чёрных и белых точек, не возвышаются над кожей, воспаление отсутствует.
- Умеренное акне. Преимущественно черные точки на коже с незначительной долей папулопустулёзных элементов, воспаление выражено слабо.
- Тяжёлая форма акне. Полиморфная сыпь, представленная комедонами, пустулёзными и папулёзными элементами примерно в одинаковой пропорции. Количество «прыщей» намного превышает таковое при умеренном акне. Выраженное воспаление на коже, окружающей элементы сыпи.
- Крайне тяжёлая форма акне. Также известна как «нодулярная форма», из-за наличия кистозно-узловых и рубцовых изменений на коже, обусловленных поствоспалительными склеротическими процессами. Сыпь представлена значительным количеством всех элементов с выраженным воспалением всей поражённой области, рубцовыми изменениями, шрамами, узлами в диаметре около 5 мм и более.
Этиология и патогенез акне
Угревая сыпь является полиэтиологическим заболеванием. Ведущим фактором считают генетическую предрасположенность, передающуюся по наследству от родителей к детям. Это подтверждается генетическими исследованиями и изучением степени проявления заболевания у близких и дальних родственников. Механизм наследования полигенный, что объясняет вариабельность симптомов и их выраженность у разных людей. Отмечено, что генетические факторы отвечают за более чем половину случаев заболевания.
Помимо генетических особенностей образованию прыщей способствует ряд экзогенных и эндогенных факторов.
Экзогенные (внешние) причины акне
К внешним причинам возникновения акне относятся нижеследующие факторы:
- Косметика. Злоупотребление косметическими средствами (кремами, пудрой, румянами, лосьонами и пр.), содержащими жиры. Последние закрывают поры, усиливают комедоногенез, усугубляя заболевание. В то же время продукция, не содержащая жиров, не влияет на акне.
- Жаркий и влажный климат. Климатические условия могут влиять на выраженность акне, так как тепло и повышенная влажность стимулируют функцию сальных желез.
- Солнечный свет и ультрафиолетовое излучение. Прямой солнечный свет, несущий большое количество ультрафиолетовых лучей, негативно действует на кожу в целом, оказывая повреждающее воздействие на кератиноциты. В то же время некоторые исследователи оспаривают способность инсоляции провоцировать акне, объясняя негативный эффект солнечного света фотосенсибилизацией, вызванной приёмом препаратов, применяющихся для лечения угревой сыпи.
- Профессиональный контакт с токсинами и загрязняющими веществами. У людей, занятых на химическом производстве или контактирующих с химикатами, акне через развитие гиперкератоза кожи и волосяных фолликулов диагностируется в большинстве случаев. Также работа в условиях запылённости или задымления усугубляет заболевание, провоцируя возникновение комедоногенеза у работников угольных шахт, мукомольных комбинатов, кухонных работников.
- Выдавливание прыщей. Почти все люди, страдающие от угревой сыпи, пытаются избавиться от проблемы с помощью выдавливания содержимого закупоренного фолликула. Эффект от подобных действий прямо противоположен ожиданиям. Механическая травма, вызванная внешним воздействием, приводит к распространению воспаления в окружающие ткани. Инфекция, проникновение которой неизбежно при отсутствии стерильности, также усугубляет этот процесс. В результате воспаление затрагивает более глубокие слои кожи, оставляет после себя грубые шрамы и рубцы.
- Медикаментозное акне. Некоторые лекарственные препараты являются провокаторами угревой сыпи путём прямого влияния на звенья патогенеза акне. В основном этой препараты, обладающие андрогенным эффектом (системная кортикостероидная терапия, анаболики, пероральные контрацептивы прогестинового ряда). Кроме того, акне провоцируют соли лития, антиконвульсанты (противосудорожные препараты), изониазид.
- Чрезмерная чистоплотность. Существует миф об акне, согласно которому грязь на коже провоцирует заболевание. На самом деле отмечено, что излишняя чистоплотность и злоупотребление антисептиками ухудшают состояние кожи. Это объясняется тем, что размножение пропионовых бактерий обычно сдерживается нормальной микрофлорой кожи. При частом применении антибиотиков, средств индивидуальной гигиены с антисептиками (в частности злоупотребление мылом и моющими средствами с триклозаном) происходит нарушение состава и снижение числа полезных бактерий, являющихся антагонистами для Propionibacterium acnes. Специалисты не рекомендуют слишком часто использовать продукцию с антибактериальным эффектом. Гипотеза подтверждается исследованиями, в которых была доказана эффективность применения аппликаций с лактобактериями на кожу больных с акне. В результате восстановления нормальной микрофлоры кожи выраженность воспаления снижалась, а количество колоний бактерий, высеивающихся с кожных покровов, сокращалось.
Эндогенные (внутренние) причины акне
К эндогенным (внутренним) причинам возникновения акне относятся следующие факторы:
- Гормоны. Мужские половые гормоны (тестостерон и его активные метаболиты, имеющие андрогенную активность) способны стимулировать образование кожного сала и увеличивать функциональную активность сальных желез. По этой причине акне встречается у 90% подростков обоих полов в период полового созревания. Андрогены синтезируются в норме как яичками у юношей, так и яичниками у девушек. Схожую структуру и функцию имеют стероидные гормоны коры надпочечников, анаболические стероиды и синтетические производные кортизола, применяемые при лечении воспалительных заболеваний, дистрофии, аллергических и аутоиммунных заболеваниях. Поэтому причиной появления акне могут служить и некоторые лекарственные препараты.
- Циклические колебания уровней гормонов. Помимо полового созревания возможны и другие ситуации, сопровождающиеся изменениями активности половых желез. К таким явлениям относят менструальный цикл и беременность у женщин. У некоторых из них обострение акне происходит во время беременности или перед началом менструаций.
- Эндокринные нарушения у пациентов обоих полов. Угревая сыпь, являясь симптомом, часто сопровождает некоторые эндокринные заболевания (болезнь и синдром Иценко-Кушинга, гипертиреоз, поликистоз яичников, метаболические расстройства и др.). Эти патологии часто сопровождаются общими изменениями в работе желез внутренней секреции, что не может не приводить к увеличению риска возникновения акне или обострению существующей проблемы с кожей.
- Нарушение регуляции размножения клеток кожи (гиперкератоз). В норме клетки кожи обновляются и отмирают с одинаковой частотой. Гиперкератоз — патологическое состояние, при котором ускоряется деление клеток кожи с одновременным нарушением отшелушивания отмерших кератиноцитов. Фолликулярный гиперкератоз, наблюдаемый при акне, затрагивает клетки кожи в глубине волосяного фолликула. Причина этих изменений кроется в наследственных, иммунных и гормональных факторах, приводящих к патологической пролиферации кератиноцитов в глубине волосяного фолликула. До сих пор не ясно, первичен или вторичен гиперкератоз в патогенезе акне. Одни данные говорят о том, что этот процесс предшествует воспалительным изменениям и обусловлен выделением цитокинов иммунными клетками под воздействием условной патогенной микрофлоры кожи, врождёнными изменениями в иммунной системе. Другие исследования обнаружили аномально высокое содержание интерлейкина-1-альфа в уже сформированных комедонах. Скорее всего, имеет место избыточная пролиферация кератиноцитов, поддерживаемая как врождёнными особенностями иммунной системы, так и возникающая при иммунном ответе на колонизацию волосяного фолликула Propionibacterium acnes и другими микроорганизмами. Кроме того, кожное сало с нарушенными физико-химическими свойствами способно увеличивать проницаемость кожи и стимулировать воспалительную реакцию.
- Заболевания желудочно-кишечного тракта как причина акне. Существовала точка зрения, считающая функциональные и органические патологии пищеварительной системы возможной причиной угревой сыпи. Однако это мнение было подвергнуто критике из-за недостатка знаний о механизмах связи между воспалением кожи и патологиями желудочно-кишечного тракта. Между тем, в последние годы было обнаружено, что состояние ЖКТ и кишечной микрофлоры действительно может влиять на иммунный ответ и воспаление не только в кожных покровах, но и во всём организме. Ведущую роль исследователи отвели нормальной микрофлоре кишечника, статус которой влияет на воспалительные процессы. Доказано, что снижение числа лактобактерий, обитающих в просвете желудочно-кишечного тракта, приводит к ряду нарушений. К ним относятся склонность к ожирению, онкологическая патология, нарушения обмена веществ, увеличение уровней липидов в крови и, что особенно важно в случае с акне, воспалительные изменения в иммунной системе организма. Таким образом, заболевания ЖКТ действительно могут влиять на риск возникновения и тяжесть проявлений угревой сыпи. Некоторые признаки заболевания акне демонстрируют связь между приёмом пищи, богатой жирами и углеводами (особенно «фаст-фуд», кондитерские изделия, шоколад, чипсы, снеки, хлебобулочные изделия), и степенью выраженности высыпаний на коже. Эффективность диеты, очищение кишечника, гидроколонотерапия не доказана фактами. Интересный факт: жители Полинезии, например, изолированные от цивилизации, практически не страдают от угревой сыпи. Однако при переходе от привычного для них питания на меню обычного среднестатистического жителя большей части цивилизованного мира у них часто возникают проблемы с кожей.
- Индивидуальная микрофлора кожи как причина акне. Кожа каждого человека является «домом» для тысяч видов микробов. Некоторые из них могут приводить к ухудшению симптомов угревой сыпи, воспалению и нагноению кожи с образованием гнойных пустул и кист. Ведущую роль отводят Propionibacterium acnes — анаэробной грамположительной бактерии, продуктом жизнедеятельности которой является пропионовая кислота. Propionibacterium acnes обитает в глубине пор и волосяных фолликулов, используя кожное сало как оптимальную питательную среду. В норме небольшое количество питательных веществ ограничивает рост бактерий. Однако при увеличении продукции кожного сала микроб получает гораздо больше субстрата, пригодного для использования в качестве пищи. В результате колония разрастается, количество бактерий увеличивается, приводя к проявлению патогенных свойств и воспалению. Важную роль в этом процессе играют продукты жизнедеятельности микроба, секретирующиеся им ферменты, которые имеют про-воспалительные свойства (запускают воспаление через TLR рецепторы на мембране иммунных клеток). Кроме того, перерабатывая кожное сало, бактерия изменяет его физико-химические свойства, что раздражает кожу, снижает иммунитет и увеличивает проницаемость глубоких отделов фолликула и сальных желез для других условно патогенных микробов (в основном из семейства стафилококков). Воспаление, индуцируемое пропионбактериями акне, усугубляет гиперкератоз, который, в свою очередь, становится одной из причин закупорки протоков сальных желез. Необходимо ликвидировать данный «замкнутый цикл» для нормализации состояния кожи.
- Стресс как причина акне. Психические нагрузки и стресс являются фактором риска и могут спровоцировать обострение угревой сыпи. Причина этого кроется в тесной связи нервной и эндокринной систем с кожей. Стресс может провоцировать возникновение акне несколькими путями. Во-первых, психические нагрузки активируют синтез субстанции пропионбактерии, нейропептида, продуцируемого терминальными отделами чувствительных нервных волокон в коже. Данное вещество действует как про-воспалительный агент, увеличивая выраженность воспаления. Во-вторых, выброс кортикотропного гормона и катехоламинов в кровь при стрессе стимулирует повышенное выделение кожного сала и провоцирует образование комедонов. Помимо этого, симпатическая часть вегетативной нервной системы, вовлечённая в ответ на стресс, также приводит к увеличению функции сальных желез. Степень выраженности угревой сыпи находится в прямой зависимости от нагрузки на нервную систему. Это значит, что чем сильнее стресс, тем больше вероятность обострения акне.
- Нарушения в работе иммунной системы как причина акне. У одних людей повышенная продукция кожного сала, сопровождающаяся образованием черных точек, не приводит к нагноению закупоренных сальных желез и обширному воспалению, а у других пациентов угри не ограничиваются только появлением комедонов и практически сразу переходят в воспалительную форму. Это объясняется тем, что локальная или общая несостоятельность иммунной системы может влиять на течение акне. Более того, только одной повышенной продукции кожного сала недостаточно для начала заболевания. Известно, что роли микробов (в основном Propionibacterium acnes) в патогенезе акне отводится важное место. В норме иммунитет подавляет размножение условно-патогенной флоры. Люди с врождёнными аномалиями иммунной системы или приобретенными патологиями, сопровождающимися нарушениями иммунного статуса, чаще страдают от тяжёлых форм угревой сыпи. У пациентов с выраженной угревой сыпью часто выявляется полиморфизм генов, кодирующих молекулы медиаторов воспаления и ферментов, таких как фактор некроза опухолей (ФНО-альфа, интерлейкин-1-альфа, ряд белков цитохрома Р450, стероидных гидроксилазы, утилизирующих излишки андрогенов и т.д.). В результате происходит нарушение иммунного ответа на экспансию Propionibacterium acnes, что приводит к патологическому воспалению. Кроме того, у таких пациентов выявляют генетически обусловленное нарушение качественного состава кожного сала с низким содержанием иммуноглобулинов, незаменимых жирных кислот, обладающих противовоспалительным свойством, высокой концентрацией свободных жирных кислот с про-воспалительными свойствами. По этой причине наследственные особенности иммунной системы также являются факторами, играющими важную роль в патогенезе акне.
Признаки и симптомы акне
В основном акне сопровождается локальными симптомами в виде полиморфных элементов на коже лица и туловища. Первичные элементы угревой сыпи могут быть представлены комедонами — чёрными точками на коже, возникающими при закупорке выводящих протоков сальных желез, закрытыми комедонами белого цвета, папулами, пустулами, кистами, узелками и рубцовыми изменениями. Черный цвет комедонов обусловлен окислением пигмента меланина при контакте с воздухом. Клинически все перечисленные патологии кожи являются последовательными стадиями одного и того же процесса. Комедоны вызываются закупоркой сальных желез. При присоединении инфекции содержимое железы становится гнойным, что приводит к воспалению и образованию папул, пустул и кист, обычно возвышающихся над поверхностью кожи. В таких случаях угревая сыпь сопровождается дерматитом, эритемой и болезненностью. Выраженное воспаление разрешается склеротическими изменениями, приводящими к появлению рубцов и узлов, состоящих из соединительной ткани.
Чаще всего акне локализуется на лице, спине, груди и проксимальной части верхних конечностей, то есть там, где находятся зоны кожных покровов, содержащих большое количество сальных желез. Почти у 100% пациентов поражается кожа лица, у 50% — кожный покров спины, у 15% — груди и области плечевого пояса. Кожа сальная на ощупь, имеет жирный блеск, что отражает избыточную продукцию кожного сала. Поры расширены, секретируют большое количество жира. Цвет кожных покровов тусклый, нездоровый, возможны очаги гиперпигментации.
Общие или системные симптомы акне могут наблюдаться у пациентов с тяжёлой формой заболевания. Возможны незначительное увеличение температуры тела в период обострения, субфебрилитет и артралгия. Гораздо чаще прыщи влияют на психологическое состояние больного. Акне на лице и теле часто становится причиной дискомфорта, неуверенности в себе, чувства неполноценности, самоизоляции, социальной дискриминации. В подростковом возрасте это воспринимается особенно остро, вплоть до клинически выраженной депрессии и даже суицидальных мыслей. Исследования доказали значительное влияние наличия угревой сыпи на качество жизни, снижение которого сопоставимо с серьёзными соматическими заболеваниями. Выраженность угревой сыпи не всегда соответствует степени воздействия на психологическое состояние пациента. Даже умеренные проявления заболевания могут иметь значительное влияние на жизнь больного.
Обнаружили симптомы данного заболевания?
Звоните
Наши специалисты проконсультируют Вас!
Лечение акне
Метод лечения угревой сыпи — патогенетический, он включает в себя терапию, направленную на отдельные звенья механизма, приводящего к заболеванию. Этиотропная терапия не разработана, так как наследственную предрасположенность к акне устранить существующими методами невозможно.
Цели патогенетической терапии:
- нормализация гормонального фона, снижение продукции кожного сала (антиандрогенные и гормональные препараты, ретиноиды);
- борьба с гиперкератозом, профилактика образования новых комедонов (применение комедолитических средств);
- эрадикация инфекции Propionibacterium acnes с помощью местной и системной антибактериальной терапии;
- борьба с воспалением (местные кортикостероидные препараты).
Комплексная терапия акне
Лечебная тактика зависит от степени тяжести и стадии заболевания. Оптимальный и наиболее эффективный подход к терапии акне — комплексный, с одновременным применением нескольких групп препаратов и привлечением смежных специалистов.
Комбинированная терапия осуществляется наружными средствами, препаратами системного воздействия на весь организм. Таким способом можно предупредить появление новых высыпаний, устранить отдельные причины патологии, выявить наличие хронических процессов (гинекологических, гастроэнтерологических, эндокринных), очагов хронической инфекции, усугубляющих течение акне и препятствующих проводимому лечению.
Препараты наружного действия в лечении акне
Препараты для лечения акне можно разделить на две большие группы: местные и системные средства. При легкой и умеренной степени тяжести акне в основном применяются местные средства.
В настоящее время при лечении акне используется большое количество препаратов наружного применения:
- бензоилпероксид. Обладает сильным кератолитическим и отбеливающим эффектом. Для лечения легкой и средней степени акне применяется благодаря своему свойству «растворять» ороговевшие ткани и выраженному антибактериальному действию. Сочетание бензоилпероксида с азольными соединениями, препаратами серы, антибиотиками в составе комбинированных препаратов значительно повышает эффективность его применения;
- антибиотики наружного применения. К ним прибегают в случаях отсутствия эффекта от лечения препаратами первого ряда или комбинированной терапии при лечении осложненных форм заболевания. Недостаток лечения антибиотиками заключается в развитии эффекта привыкания и нечувствительности пропионовых бактерий;
- эритромицин признан специалистами одним из наиболее эффективных антибиотиков в терапии акне. Его высокая антибактериальная и противовоспалительная активность еще более выражена в сочетании с цинком («Зинерит»), снижающим секрецию сальных желез и разрыхляющим поры, облегчая местное действие эритромицина;
- азелаиновая кислота («Скинорен») оказывает выраженное антикомедогенное, антибактериальное и противовоспалительное действие. Препарат при этом не влияет на выработку кожного сала;
- клиндамицин высоко активен в отношении пропионовокислых бактерий и стафилококков и не вызывает привыкания кожной микрофлоры;
- третиноин является синтетическим ретиноидом, аналогом витамина А («Ретин-А», «Айрол Рош»). Применяется наружно в случае неэффективности или индивидуальной непереносимости бензоилпероксида. Устраняет комедоны и препятствует появлению новых за счет нормализации процессов ороговения эпителия и уменьшения секреции кожного сала. Бензоилпероксид, азелаиновая кислота и третиноин являются препаратами первого ряда в лечении акне. Они эффективны при длительном применении: от трех и более месяцев. В некоторых случаях их использование вызывает раздражение кожи, необходимо реже наносить его либо снизить концентрацию;
- системные антибиотики применяются внутрь в сочетании с местной терапией при умеренной форме течения акне. Из антибиотиков тетрациклиновой группы чаще применяют доксициклин или миноциклин благодаря их быстрому всасыванию, высокой антимикробной активности и интенсивному накоплению в сальных железах. Прием системных антибиотиков осуществляется в течение длительного периода — не менее месяца. Как побочное явление могут развиться дисбиоз кишечника и влагалища, устойчивое привыкание микрофлоры кожи. Другими осложнениями от приема антибиотиков служат язвенные поражения пищевода, язва желудка, онихолизис (размягчение ногтевых пластинок), появление гиперпигментации на коже и ногтях и т.д. Необходимо учитывать взаимодействие антибиотиков с другими препаратами для получения нужного результата лечения.
Антиандрогены
При терапии акне у женщин возможно сочетание наружного лечения и приема гормональных контрацептивов, содержащих антиандрогены или эстрогенный профиль.
Тяжелые формы акне требуют комбинированного (наружного и общего) лечения. Отсутствие клинического эффекта от проводимого лечения более трех месяцев является одним из показаний к назначению синтетического аналога витамина А — изотретиноина («Роаккутана»), воздействующего на все механизмы возникновения акне. Курс лечения изотретиноином составляет от четырех месяцев до года.
Из опыта комплексного лечения акне
Исследования, сравнивающие комплексное лечение акне с монотерапией, показали значительное преимущество первого подхода над вторым. Воздействуя на все звенья патогенеза угревой сыпи, можно добиться большего эффекта. По этой причине комплексное лечение с привлечением смежных специалистов, с использованием антибиотиков, гормональных и антиандрогенных средств даёт положительный эффект в 80-90% случаев. Курс лечения занимает в среднем 6-10 месяцев. К сожалению, большинство пациентов не имеют достаточного терпения или не знают о длительности терапии, что заставляет их искать другие методы лечения. В большинстве случаев они становятся клиентами клиник эстетической медицины или жертвами сомнительных объявлений, обещающих быстрое и недорогое лечение акне.
Угревая сыпь — это, прежде всего, медицинская, а затем уже косметическая проблема. Терапия должна быть комплексной, направленная на причины и механизмы появления акне, а не только на внешние проявления. Лечение акне в Москве осуществляется в комплексном подходе и при выполнении всех рекомендаций специалистов гарантируется его высокая эффективность.
Прогноз лечения акне
У большинства мужчин и женщин после пубертатного периода проблема, связанная с возникновением акне, исчезает самостоятельно. В возрасте 25-ти лет от акне страдают только 5% мужчин и 12% женщин. При правильном лечении и комплексной терапии прогноз благоприятный. Улучшение или выздоровление наблюдается у 80-90% пациентов.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом
или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Остались вопросы?
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас
вопросам.

Почему появляются прыщи на лице и теле?
Акне – это хроническое воспалительное заболевание, клиническая картина которого выражена комедонами, папулами, пустулами и прочими воспалительными элементами18. Существуют эндогенные и экзогенные причины возникновения угревой болезни. Чтобы понять, почему выходят акне, необходимо обратиться к дерматологу. Рассмотрим самые распространенные причины.
Комедогенные вещества98
Существует ряд веществ, которым приписывают комедогенные свойства. Прежде чем избавляться от дорогих румян, теней или крем-пудры, убедитесь, что именно эти средства спровоцировали проблемы с кожей. Дело в том, что ученые доказали, что комедогенность индивидуальна. То есть тот компонент, который провоцирует акне у вашей подруги, необязательно вызовет высыпания у вас.
Если все-таки говорить о компонентах, которые чаще всего оказываются в «черном списке», то к ним относятся:
- кокосовое масло;
- пальмовое масло;
- альгинат;
- цетеариловый спирт;
- изопропил миристат и т.д.
Механические травмы
Постоянное натирание кожи лямкой бюстгальтера, сарафана, майки, ношение сумки или рюкзака на одном плече, что доставляет дискомфорт, могут спровоцировать появление в травмируемом месте высыпаний. Данная проблема встречается не так часто.
На лице акне обостряется из-за выдавливания угревых элементов, в результате чего в ранки попадает инфекция.
Алиментарный фактор и проблемы с ЖКТ42
Врачи все чаще, назначая противоугревое лечение, дают рекомендации по питанию. Это связано с тем, что некоторые продукты способны провоцировать появление высыпаний. К вредным продуктам относятся:
- конфеты;
- джемы и варенье;
- газированные напитки;
- жирные сорта рыбы и мяса;
- чипсы;
- молоко и молочные продукты.
Конечно, это неисчерпывающий список, и нельзя просто взять, и исключить указанные продукты из своего рациона. Питание должно быть сбалансированным.
Что касается патологий ЖКТ, то проблемы с желудком, кишечником, поджелудочной железой могут способствовать появлению угревой сыпи. Их лечение должно идти параллельно с противоугревой терапией.
Гормональные сбои
Причина появления акне в подростковом возрасте связана с гормональной перестройкой организма. Повышение активности фермента 5-альфа редуктазы, ответственного за превращение андрогена тестостерона в дигидротестостерон, стимулирует рост и созревание клеток сальных желез и выработку кожного сала4. А повышенная себопродукция является одним из основных факторов развития угревой болезни18.
При лечении акне у женщин могут быть назначены антиандрогены для коррекции гормонального фона18.
Эндокринные нарушения29
Формирование гиперсебореи и угревой болезни может быть спровоцировано эндокринными нарушениями, в том числе возникающими на фоне долгого приема глюкокортикоидов, прогестерона, анаболических стероидов, пр.
У женщин высыпания могут появиться из-за поликистоза яичников, прочих гинекологических заболеваний. Патологии щитовидной железы также могут провоцировать угревую сыпь.
Воздействие ультрафиолета50
Все чаще появляются данные о том, что ультрафиолет способен, если не спровоцировать, то усугубить проблему акне. Высокие эритемные дозы солнечного излучения снижают местный иммунитет кожи, тем самым провоцируя обострение угревой сыпи.
Также существует риск развития реакции фотосенсибилизации, которая может проявиться в том числе из-за применения противоугревых препаратов, например, ретиноидов32.
Как понять, от чего возникают прыщи* на лице и теле?
Точно определить, что стало причиной возникновения высыпаний на коже может лишь дерматолог. Для этого врач проводит визуальный осмотр и при необходимости назначает дополнительные исследования. Если причины угревой сыпи на коже лица (лбу, щеках, подбородке) и тела связаны с внутренними проблемами организма (гормональными сбоями, гинекологическими заболеваниями, болезнями ЖКТ, пр.) дерматолог может направить пациента на дополнительное лечение к профильному специалисту.
Основное лечение угревой болезни должно быть медикаментозным. При акне легкой и средней степени тяжести дерматолог может назначить топические антибиотики, например, гель Клиндовит®18,6. В состав препарата входит клиндамицина фосфат, который при попадании на кожу гидролизуется с образованием клиндамицина6.
Гель Клиндовит® проявляет антибактериальную активность в отношении пропионибактерий6. Лекарственное средство снижает уровень свободных жирных кислот на коже примерно с 14 до 2%6.
Для снижения риска развития антибиотикорезистентности рекомендуется применять гель Клиндовит® с азелаиновой кислотой (например, гелем Азелик®) или с бензоила пероксидом28.
преимущества геля
клиндовит®

Применяется при гнойных прыщах1,6

Удобная формула в форме геля7

Основа содержит увлажняющий и регенерирующий компоненты4,5
Способ применения6
Наружно. Гель тонким слоем наносят на пораженную область кожи (предварительно очищенной и высушенной) 2-3 раза в сутки.
Курс лечения:
Для получения удовлетворительных результатов лечение следует продолжать в течение 6-8 недель, а при необходимости можно продлить до 6 месяцев.
инструкция по применению


- 1 Что такое акне
- 2 Причины акне
- 2.1 Гормональный сбой
- 2.2 Инфекционные заболевания
- 2.3 Патологии желудочно-кишечного тракта
- 2.4 Предменструальный синдром
- 2.5 Акне при высоком тестостероне
- 2.6 Нарушение выработки кератина
- 2.7 Стрессовые ситуации
- 3 Внешние факторы риска
- 4 Стадии болезни
- 5 Симптомы заболевания
- 6 Формы акне
- 7 Возможные осложнения
- 8 Особенности диагностики
- 8.1 Применение генетического теста
- 8.2 Что показывает генетический тест
- 8.3 Как проводится генетический тест
- 8.4 Кому рекомендован генетический тест
- 9 Основные методы лечения
- 9.1 Медикаментозная терапия
- 9.2 Системные препараты
- 9.3 Диетотерапия
- 9.4 Лечебные процедуры
- 10 Уход и профилактика
Акне – это воспалительное заболевание кожи, при котором появляются покраснения и высыпания. Неэстетичные угри, комедоны и узелки могут покрывать лицо, спину, грудь, приносят множество неудобств. Для лечения врачи подбирают лекарственные препараты, диету, рекомендуют терапию лазером и другими современными методами.
Что такое акне
Под воздействием различных факторов сальные железы на лице закупориваются густым секретом. Запускается процесс воспаления волосяных фолликулов, что приводит к развитию акне.
Заболевание может возникать вследствие внешних и внутренних причин, различных факторов, гормонального дисбаланса. Это не только подростковая проблема – все чаще акне встречается у людей от 20 лет.
Кожа человека состоит из нескольких слоев:
- эпидермис может содержать омертвевшие ороговевшие клетки;
- дерма – включает фибробласты, имеет большое количество нервных окончаний, сосудов, питающих сальные, потовые железы, волосяные фолликулы;
- гиподерма содержат подкожно-жировую клетчатку, жировые клетки адипоциты, питательные вещества, необходимые для здоровья и эластичности кожи.
Сальные железы продуцируют густой секрет, выводят его из нижнего слоя на поверхность эпидермиса. Особенно их работа заметна в Т-зоне, где чаще проступают высыпания и раздражения.
Активность сальных желез зависит от уровня гормонов. Даже при незначительном нарушении повышается скорость воспроизводства кожного секрета, что негативно сказывается на здоровье и внешнем виде эпидермиса.
Причины акне
Угревая болезнь в большинстве случаев связана с общим здоровьем, соматическими патологиями в организме человека. Большую роль играют различные инфекции, гормональный сбой, активность иммунитета и пищеварительного тракта.
У некоторых пациентов акне может развиваться вследствие стресса, становится психосоматическим заболеванием. В каждом случае диагностика требует комплексного подхода, консультаций нескольких специалистов.
Гормональный сбой
Распространенная причина акне – нарушение баланса гормонов при заболеваниях эндокринной или репродуктивной системы. Одним из последствий является себорея – это болезнь кожи, при которой сальные железы начинают активно вырабатывать секрет. Последствием становятся крупные и расширенные поры, скрытые комедоны, неровности и шелушение, неэстетичный жирный блеск.
При гормональном сбое меняются структура и состав сального секрета. Он может содержать большое количество гормонов и линоленовой кислоты, которая снижает защитный барьер эпидермиса, создавая условия для быстрого размножения патогенных бактерий, воспаления и раздражения.
Инфекционные заболевания
Высыпания при акне могут быть связаны с нарушением микрофлоры. На поверхности кожи человека постоянно находится большое количество условно патогенных бактерий. В нормальном состоянии иммунитет подавляет их активность, не давая размножаться, вызывать воспаление.
При нарушении иммунной защиты условно-патогенные бактерии начинают развиваться, заселяют фолликулы и железы на верхнем и среднем слое кожи. В большинстве случаев акне вызывают следующие виды бактерий:
- стафилококки;
- липофильные грибки;
- коринебактерии;
- пропионбактерии;
- грамположительные микроорганизмы.
В редких случаях причиной акне становится активность подкожных клещей.
Патологии желудочно-кишечного тракта
Наблюдая за здоровьем пациентов, врачи обнаружили взаимосвязь между питанием и интенсивностью акне. Повышенная сальность и воспаление чаще возникают у людей, которые злоупотребляют сладостями, углеводистыми продуктами, полуфабрикатами, имеют дефицит витаминов и микроэлементов.
При диагностике акне у 50% пациентов выявляют заболевания желудочно-кишечного тракта:
- хронический дисбактериоз;
- гастрит;
- колит;
- синдром раздраженного кишечника;
- запоры.
Если причиной акне становятся патологии желудочно-кишечного тракта, высыпания чаще концентрируются на лбу и щеках. При воспалениях желчного пузыря пустулы и комедоны образуются в височной зоне.
Хронические заболевания желудка и кишечника также негативно влияют на иммунитет: до 70% полезных бактерий, формирующих защиту организма, образуются в тонкой кишке. Поэтому запоры, неправильное питание, несоблюдение питьевого режима повышают вероятность акне в любом возрасте.
Предменструальный синдром
У многих женщин за несколько дней до наступления менструации появляются высыпания на лице. Это связано с резким повышением эстрогенов и прогестерона, которые негативно влияют на работу сальных желез, меняют состав секрета.
При предменструальном синдроме акне чаще выступает в виде 1-2 воспаленных участков в зоне подбородка. Проблема проходит самостоятельно после восстановления гормонального фона.
Акне при высоком тестостероне
В подростковом возрасте происходит дестабилизация гормонального фона. У многих молодых людей заметно повышается уровень мужских половых гормонов, которые негативно влияют на секрецию желез. Под их воздействием выделения становятся более густыми, закупоривают поры, стимулируют активность стафилококка и других бактерий.
При повышенном уровне тестостерона и других андрогенов высыпания могут покрывать плечи и спину. На лице акне сливается в крупные воспаленные участки, часто сопровождаются нагноением и осложнениями.
Нарушение выработки кератина
У пациентов старше 25 лет одной из причин образования акне является дефицит витамина А. Он приводит к утолщению ороговевших частичек на верхнем слое кожи. Проблема активно развивается на фоне стресса, авитаминоза, строгих диет, несбалансированного питания.
При гиперкератозе отдельные участки покрываются ороговевшими клетками. Они закупоривают выход сального секрета, провоцируют образование плотных комедонов, которые в виде бугорков выступают на эпидермисе. Проблема требует коррекции питания, приема поливитаминных препаратов, правильного ежедневного ухода с помощью специальных косметических средств.
Стрессовые ситуации
В зрелом возрасте акне может стать последствием постоянных стрессов, эмоционального перенапряжения. На фоне переживаний в крови повышается уровень адреналина. Гормон стимулирует развитие себорейного дерматита, излишней выработки сального секрета.
При стрессе сильно падает иммунитет. Организм не может самостоятельно контролировать развитие патогенной микрофлоры на коже. Это также становится предрасполагающим фактором, повышающим вероятность акне.
Внешние факторы риска
Во многих случаях акне становится последствием неправильного ухода за кожей лица и тела. Высыпания и воспаление появляются под воздействием экзогенных факторов:
- Жаркий климат. Акне может возникнуть при повышенном потоотделении при проживании в жарком и влажном климатическом поясе. Угри чаще выступают на шее и спине.
- Косметические средства. Многие кремы, лосьоны содержат вещества, которые могут закупоривать поры, вызывать болезненные комедоны. Попытка скрыть под тональным кремом угри или пустулы создает дополнительный слой, нарушающий дыхание эпидермиса, замедляет выздоровление.
- Ультрафиолетовое излучение. Частое пребывание под солнцем без специального защитного крема нарушает работу фолликулов и сальных желез. На фоне интенсивного загара кожа пересушивается, теряет влагу. Это приводит к образованию большого количества ороговевших клеток. При отшелушивании они закупоривают протоки сально-роговыми пробками, задерживают выведение кожного сала.
- Неправильный уход. Проблема характерна для людей, которые стараются чрезмерно очищать кожу каждый день, используют гели, пенки и мыло с агрессивными или абразивными компонентами. Они полностью снимают защитный слой, уничтожая не только болезнетворные, но и полезные бактерии. Это создает условия для инфицирования фолликулов.
Привычка самостоятельно выдавливать прыщи также является причиной обострения акне. Сильное надавливание пальцами заставляет гнойную жидкость проникать в глубокий слой кожи, что приводит к тяжелым абсцессам. В сложных ситуациях и при отсутствии лечения такое осложнение заканчивается сепсисом крови, создающим опасность для жизни человека.
Стадии болезни
Акне развивается поэтапно. В каждом случае симптомы и течение индивидуальны. Основные стадии болезни:
- Наиболее легкая. На коже появляется большое количество закрытых или открытых высыпаний, папул. Признаки воспаления или нагноения не наблюдаются, что позволяет легко подобрать эффективное лечение.
- Умеренная. На коже насчитывается не менее 10 папул с признаками острого воспаления, множественные высыпания красного цвета. Лечение занимает до 2 месяцев, требует соблюдения диеты.
- Тяжелая. Стадия акне, при которой количество воспаленных комедонов и папул превышает 20. Таким пациентам требуется дополнительная диагностика, медикаментозная терапия.
- Крайне тяжелая. Стадия, при которой лицо покрыто большим количеством папулезных узлов, пустул, красных пятен, имеются многочисленные гнойники. После заживления часто остаются неровности, рубцы.
Уже на первой стадии наблюдается активная выработка сального секрета, которая затрудняет уход за кожей лица и тела.
Симптомы заболевания
Высыпания при акне возникают только на участках, которые имеют большое количество сальных желез: лицо, грудь, спина, плечи. Характерные симптомы обострения:
- большое количество мелкой сыпи, прозрачных папул;
- мелкие или крупные прыщи с признаками воспаления;
- болезненные подкожные узлы на лице или теле;
- сальный блеск через несколько часов после умывания;
- расширенные поры;
- активное шелушение, серый оттенок лица.
Акне часто сопровождается повышенной сальностью кожи головы, волос, себореей. Эпидермис приобретает красный оттенок, выглядит неровным из-за большого количества подкожных комедонов.
Формы акне
При диагностике заболевания врачи используют классификацию в зависимости от возраста пациента:
- юношеские угри;
- угревая сыпь у взрослых;
- высыпания детского возраста;
- акне, связанные с экзогенными причинами;
- воспаления, образованные после механического трения кожи;
- акнеформные высыпания.
Заболевание имеет общую природу, но проявляется по-разному. Основные формы, которые диагностируют дерматологи:
- Комедональная. Первые признаки наблюдаются в 8-10 лет. У детей сильно лоснятся волосы, кожа на лице. При визуальном осмотре родители могут обнаружить закрытые комедоны, небольшие плотные бугорки.
- Папуло-пустулезная форма. На лице и теле появляются многочисленные папулы белесого оттенка, красные пустулы, комедоны. Кожа на щеках, носу, лбу может покрываться красными пятнами, которые темнеют при волнении, перепадах температур. При ухудшении состояния или неправильно подобранном лечении на месте воспаленных элементов остаются глубокие рубцы.
- Узловая форма. Является тяжелой стадией акне, часто встречается в юношеском возрасте. Под кожей образуется воспаленный плотный узел, накапливающий гнойный экссудат. Бугорки заметно проступают, приобретают синюшно-красный оттенок, после вскрытия превращаются в плохо заживающие язвы. В результате остаются заметные шрамы и рубцы.
У некоторых пациентов встречается сочетание двух форм акне одновременно.
Возможные осложнения
При отсутствии комплексного лечения осложнения могут возникать уже на 2-3-й стадии заболевания. У многих пациентов образуются мелкие милиумы, пигментные пятна, расширенные поры. Основные косметические дефекты после акне:
- эритемные пятна – связаны с застоем воспалительного экссудата и крови на определенных участках;
- милиумы – круглые капсулы напоминают просо, содержат большое количество сального секрета, кератиновые клетки, выступают под глазами;
- глубокие рубцы на коже, которые сложно скрыть макияжем.
При выдавливании угрей в зоне носогубного треугольника повышается риск тяжелых инфекций. Гнойное содержимое проникает через кровоток к головному мозгу, может стать причиной воспаления его оболочек.
Особенности диагностики
Лечением угревой сыпи занимается дерматолог. Его рекомендации необходимы даже при болезни 1-й степени. Основа диагностики – визуальный осмотр. Дополнительно врач собирает анамнез, уточняет скрытые соматические заболевания, гормональные нарушения, патологии эндокринной системы. Он уточняет особенности питания, образа жизни и ежедневного ухода за кожей.
При тяжелой форме заболевания дерматолог может направить пациента на консультацию к эндокринологу или гинекологу. При подозрении на гормональные нарушения больному назначают УЗИ щитовидной железы, надпочечников, анализы крови на определенные гормоны.
Применение генетического теста
Склонность к акне и воспалительным заболеваниям кожи передается по наследству, поэтому современным и эффективным методом диагностики становится генетический тест. На его основе врач может разработать поэтапный план лечения, подобрать качественные препараты, методы восстановления эпидермиса.
Для лечения акне, купероза и других заболеваний кожи разработана специальная программа «БьютиГен». Она основана на четком понимании, какие процедуры и препараты показаны каждому человеку в зависимости от врожденных индивидуальных особенностей.
Что показывает генетический тест
В ходе диагностики специалисты изучают 104 маркера ДНК молекул, которые напрямую связаны с 17 категориями здоровья кожи человека. Это дает полную информацию об особенностях регенерации, возможной аллергии, способности удерживать и воспроизводить гиалуроновую кислоту.
В результате генетического теста «Базис. Косметология» можно получить следующую информацию:
- как формируется роговой слой;
- особенности увлажнения, склонность к шелушению, сухости;
- скорость естественного старения;
- реакция на оксидативные стрессы;
- врожденные патологии капилляров, которые часто приводят к розацеа, куперозу, гиперпигментации;
- особенности выработки коллагена, эластина гликирования;
- наследственный риск дерматита, экзема, аллергии;
- особенности заживления ран, формирования рубцов;
- как осуществляется метаболизм витаминов и микроэлементов.
Генетический тест можно проводить в любом возрасте. Он дает информацию о скрытых процессах, возможных осложнениях, заболеваниях. Это позволяет правильно подбирать косметику для лечения и ухода, исключить средства, способные нанести вред.
Как проводится генетический тест
Для тестирования не требуется специальная подготовка. Врач с помощью стерильной ватной палочки или тампона собирает эпителий с внутренней стороны щеки человека. Одновременно специалист выясняет особенности питания, здоровья, соматические заболевания, предлагает заполнить анкету.
На основании полученной информации и результатов генетического теста косметолог и дерматолог могут подобрать эффективную терапию. Если выявлена склонность к дерматологическим болезням, начать профилактику можно даже в молодом возрасте.
Кому рекомендован генетический тест
Результаты тестирования актуальны в течение всей жизни. У молодых людей он позволяет правильно разработать план лечения акне, юношеских угрей, себорейного дерматита. В более зрелом возрасте информацию можно использовать для выбора омолаживающих процедур, ежедневного ухода в домашних условиях.
Полученные данные часто используются при эпигенетической терапии. Это специальная программа управления биологическим возрастом, которая позволяет замедлить процессы старения, ускоряет регенерацию, запускает естественное омоложение кожи изнутри.
Косметика, разработанная на основе эпигенетической терапии, содержит только безопасные и высококачественные компоненты. Она изготовлена при помощи фитоинжиниринга из лечебных растений и полезных веществ.
Основные методы лечения
Основные задачи терапии при акне:
- профилактика осложнений;
- лечение соматических заболеваний, которые провоцируют обострение и новые высыпания;
- подбор правильного ухода с применением лечебных и профилактических серий, аптечных средств;
- консультации косметолога;
- общее оздоровление организма;
- восстановление полноценной работы желудочно-кишечного тракта;
- удаление комедонов, устранение эстетических дефектов;
- восстановление правильной выработки секрета;
- снятие воспаления.
При лечении акне терапию проходят на дому под контролем врача.
Медикаментозная терапия
В период обострения на 2-й и 3-й стадии врачи рекомендуют длительный курс различных лекарственных препаратов. Это специальные лосьоны, мази, кремы, которые необходимо наносить на воспаленную кожу для подавления воспалительного процесса.
Основные группы лекарств:
- Азелаиновая кислота. Выпускается в виде сыворотки, мазей, предотвращает образование комедонов, заметно снижает активность патогенной микрофлоры. Это снимает воспаление на любой стадии акне.
- Ретиноиды. Являются синтетическими аналогами витамина А, нормализуют регенерацию кожи, уменьшают поры, сдерживают кератинизацию верхнего слоя. Они нормализуют выработку сала, сглаживают рельеф при закрытых комедонах.
- Бензоилпероксид. Эффективное средство слегка отбеливает кожу при гиперпигментации, растворяет ороговевшие клетки. Оно защищает от распространения бактерий, инфицирования фолликулов.
- Антибиотики. Применяются в форме мази, крема или геля, необходимы при остром воспалении, образовании папул, экземы, плохо заживающих ранах.
Одновременно с лекарственными препаратами врачи рекомендуют косметические средства с добавлением цинка. Активное вещество регулирует работу фолликулов, сальных желез, очищает поры от пробок, предотвращает осложнения при акне. Оно усиливает действие антибиотиков и ретиноидов, улучшает внешний вид лица.
Системные препараты
При тяжелой форме акне пациентам назначают антибиотики в виде таблеток. Их действие направлено на нейтрализацию патогенной микрофлоры, золотистого стафилококка и других возбудителей.
Одновременно назначают:
- препараты для восстановления микрофлоры кишечника после антибиотикотерапии;
- гормональные контрацептивы при нарушении уровня эстрогенов;
- витамин А.
Курс лечения системными препаратами в среднем продолжается от 1 до 3 месяцев.
Диетотерапия
При акне не нужна специальная диета, но рекомендуется ограничить следующие продукты:
- сахар и сладости, синтетические подсластители;
- сдоба и кондитерские изделия;
- творог, сыры;
- соусы;
- цельное молоко;
- колбасы, консервы и полуфабрикаты.
Для восстановления микрофлоры кишечника врачи советуют кисломолочные продукты, овощи и фрукты, растительное масло. Важно избегать запоров, включать в рацион каши, цельнозерновой хлеб, обогащенные клетчаткой, соблюдать питьевой режим.
Лечебные процедуры
После снятия острого воспаления на стадии закрытых комедонов назначают процедуры, которые дополнительно очищают кожу:
- Лазеротерапия – после обработки пораженных участков разрушаются сальные пробки, уменьшается активность бактерий, исчезают признаки постакне. Кожа становится более гладкой, приобретает здоровый цвет.
- Дарсонвализация – на кожу лица и тела воздействуют переменным током, что восстанавливает питание тканей, обменные процессы. Процедура обладает антибактерицидным эффектом.
- Криотерапия – выполняется с помощью жидкого азота. Останавливает воспаление, снимает покраснение, улучшает состояние капилляров.
- Чистка лица – выполняется механическим способом. Врач открывает комедоны, удаляет плотные пробки, очищает устья. В сочетании с другими процедурами это тонизирует кожу, улучшает ее питание.
При отсутствии воспаления разрешены массаж лица, косметические маски, легкие пилинги с отшелушивающим эффектом. Скрабы с абразивными частицами могут привести к обострению акне, стимулировать выработку секрета, замедлить лечение.
Уход и профилактика
В домашних условиях врачи подбирают специальные средства для ежедневного ухода, которые имеют легкую структуру, фруктовые кислоты, витамины, микроэлементы, экстракты растений. Они тщательно очищают кожу от себума, отбеливают, сокращают поры.
Основные правила ухода, которые предотвращают акне:
- реже бывать под открытым солнцем, использовать защитный крем;
- пользоваться качественной косметикой;
- правильно питаться;
- не выдавливать гнойники, обращаться за профессиональной помощью к врачу;
- поддерживать иммунитет.
При хронических заболеваниях желудочно-кишечного тракта необходимо соблюдать диету и терапию, назначенную гастроэнтерологом.
Акне является хроническим заболеванием, которое может обостряться при гормональном нарушении, дисбактериозе. Правильно подобранное лечение и ежедневный уход улучшают состояние кожи на лице и теле, позволяют избежать постакне и других осложнений.
Автор статьи

Черенкова Светлана Евгеньевна
Дерматовенеролог, дерматолог-косметолог
Стаж: 12 лет
Делать людей красивыми и здоровыми — это моя основная задача. Приятно наблюдать как твоя работа приносит пациенту здоровье, уверенность и хорошее настроение. Больше всего я люблю работать с контурной пластикой, инъекционной коррекции мимических морщин и лечение гипергидроза, нитевой лифтинг и армирование лица и тела, биорепарация и биоревитализация, мезотерапия, лазерные и фотосистемы омоложения.
Записаться к врачу