Дата публикации 4 июля 2018Обновлено 2 декабря 2021
Определение болезни. Причины заболевания
От редакции: вегето-сосудистая дистония (ВСД) — устаревший диагноз, которого нет Международной классификации болезней (МКБ-10). Дисфункция вегетативной нервной системы не является заболеванием сама по себе. Симптомы, при которых зачастую ставят диагноз ВСД, говорят о спектре заболеваний, для обнаружения которых нужна дополнительная диагностика. Некоторые из этих заболеваний — неврозы, панические атаки, тревожно-депрессивные расстройства — относятся к проблемам психиатрического профиля. Более корректным и современным термином для части расстройств, относимых к ВСД, является «соматоформная вегетативная дисфункция нервной системы». Этот диагноз идёт в МКБ-10 под кодом F 45.3.
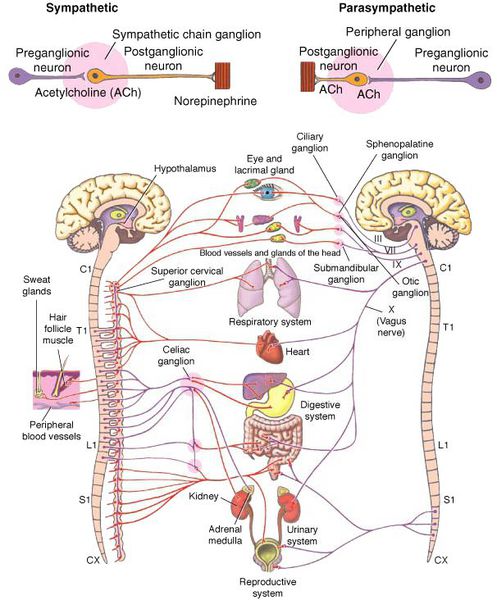
Вегетососудистая дистония (ВСД) — это синдром, представленный в виде разнообразных нарушений вегетативных функций, связанных с расстройством нейрогенной регуляции и возникающих по причине нарушения баланса тонической активности симпатического и парасимпатического отдела вегетативной нервной системы [3]. Проявляется функциональными нарушениями, но обусловлены они субклеточными нарушениями [5].
Краткое содержание статьи — в видео:
Что такое вегетативная нервная система (ВНС)
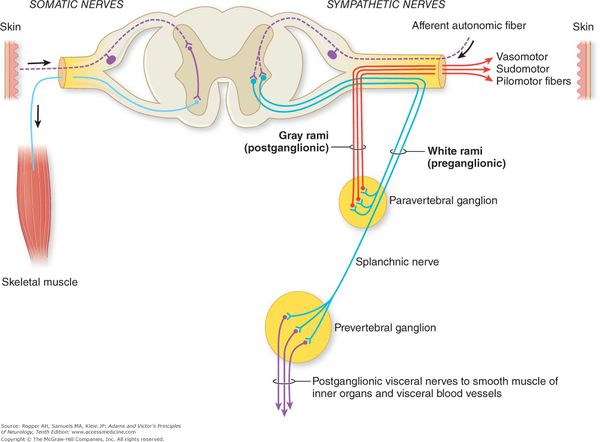
Вегетативная (автономная) нервная система (ВСН) является частью нервной системы организма, контролирующей деятельность внутренних органов и обмен веществ во всём организме. Она располагается в коре и стволе головного мозга, области гипоталамуса, спинном мозге, и состоит из периферических отделов. Любая патология этих структур, а также нарушение взаимосвязи с ВСН могут стать причиной возникновения вегетативных расстройств [1].
Вегетососудистая дистония может возникнуть в разном возрасте, но преимущественно она встречается у молодых [5].
Особенности проявления заболевания
- У мужчин и женщин. Женщины страдают от ВСД в два раза чаще мужчин, но различий в проявлениях болезни нет [3].
- У подростков. ВСД распространена у подростков из-за активной гормональной перестройки организма.
- У беременных. ВСД у беременных также возникает в связи с гормональными изменениями. Опасные последствия: при гипотоническом типе ВСД — плацентарная недостаточность, гипоксия плода; при гипертоническом — гестозы, преэклампсия, эклампсия; отслойка плаценты; гипертонус матки, преждевременные роды.
Причины ВСД
ВСД — многопричинное расстройство, которое может выступать в качестве отдельного первичного заболевания, но чаще оно является вторичной патологией, проявляющейся на фоне имеющихся соматических и неврологических заболеваний [15].
Факторы риска развития вегето-сосудистой дистонии подразделяются на предрасполагающие и вызывающие.
Вызывающие факторы:
- Психогенные [5] — острые и хронические психо-эмоциональные стрессы и другие психические и невротические расстройства [3], которые являются основными предвестниками (предикторами) заболевания [10]. ВСД — это, в сущности, избыточная вегетативная реакция на стресс [9]. Часто психические расстройства — тревожный синдром депрессия — параллельно с психическими симптомами сопровождаются вегетативными: у одних пациентов преобладают психические, у других на первый план выходят соматические жалобы, что затрудняет диагностику [10].
- Физические — переутомление, солнечный удар (гиперинсоляция), ионизирующая радиация, воздействие повышенной температуры, вибрация. Часто воздействие физических факторов связано с осуществлением профессиональных обязанностей, тогда они позиционируются как факторы профессиональной вредности [1], которые могут вызывать или усугубить клиническую картину вегетососудистой дистонии. В таком случае имеются ограничения по допуску к работе с указанными факторами (приказ Минздрава РФ от 2021 года № 29).
- Химические — хронические интоксикации, злоупотребление алкоголем, никотином, спайсами и другими психоактивными веществами [5]. Проявления ВСД также могут быть связаны с побочными действиями некоторых лекарственных препаратов: антидепрессантов с активирующим действием, бронходилататоров, леводопы и препаратов, содержащих эфедрин и кофеин [10]. После их отмены происходит регресс симптомов ВСД.
- Дисгормональные — этапы гормональной перестройки: пубертат, климакс [3], беременность, дизовариальные расстройства [5], приём противозачаточных средств с периодами отмены [10].
- Инфекционные — острые и хронические инфекции верхних дыхательных путей, мочеполовой системы, инфекционные заболевания нервной системы (менингиты, энцефалиты и другое) [5].
- Иные заболевания головного мозга — болезнь Паркинсона, дисциркуляторная энцефалопатия (ДЭП), последствия черепно-мозговой травмы и другие [3].
- Иные соматические заболевания — гастрит, панкреатит, гипертоническая болезнь, сахарный диабет, тиреотоксикоз [1].
Предрасполагающие факторы:
- Наследственно-конституциональные особенности организма — заболевание возникает в детстве или в подростковом возрасте, со временем расстройство компенсируется, но восстановление нарушенных функций нестойкое, поэтому ситуация легко дестабилизируется под воздействием неблагоприятных факторов [10].
- Особенности личности [5] — усиленная концентрация внимания на соматических (телесных) ощущениях, которые воспринимаются как проявление болезни, что, в свою очередь, запускает патологический механизм психо-вегетативной реакции [6].
- Неблагоприятные социально-экономические условия — состояние экологии в целом, низкий уровень жизни, экономический кризис в стране, жилищные условия отдельных людей, культура питания (приверженность фастфуду, удешевление производства продуктов питания за счёт использования ненатурального сырья), культура спорта (несмотря на активное строительство спортивных комплексов, всё-таки полноценная интеграция спорта в повседневную жизнь населения не происходит) [5]. Также речь идёт об особенности климата в центральной части России с дефицитом ультрафиолетового излучения в холодное время года, что приводит к обострению многих хронических заболеваний в осенне-весенний период, в том числе и ВСД [1].
- Патологии перинатального (дородового) периода — внутриутробные инфекции и интоксикации, резусконфликты, внутриутробная гипоксия (кислородное голодание), гестозы матери, фетоплацентарная недостаточность и другие [6].
Мясищев В.Н., выдающийся отечественный психотерапевт, полагает, что ВСД развивается в результате влияния психо-эмоциональных нарушений на имеющиеся вегетативные аномалии [13].
Также заболевание может возникать и у здоровых людей как транзиторная (временная) психофизиологическая реакция на какие-либо чрезвычайные, экстремальные ситуации [10].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы вегетососудистой дистонии
ВСД характеризуется проявлением симпатических, парасимпатических или смешанных симптомокомплексов [1]. Преобладание тонуса симпатической части ВСН (симпатикотония) выражается в тахикардии, бледности кожи, повышении артериального давления, ослаблении сокращений стенок кишечника (перистальтике), расширении зрачка, ознобе, ощущении страха и тревоги [2]. Гиперфункция парасимпатического отдела (ваготония) сопровождается замедлением сердцебиения (брадикардией), затруднением дыхания, покраснением кожи лица, потливостью, повышенным слюноотделением, снижением артериального давления, раздражением (дискинезией) кишечника [2].
| Орган | Симпатическая иннервация | Парасимпатическая иннервация |
|---|---|---|
| глаза | расширенный зрачок и глазная щель, экзофтальм (выстояние глазного яблока) |
суженный зрачок и глазная щель, энофтальм (западение глазного яблока) |
| слюнные железы |
малообильная густая слюна | обильная жидкая водянистая слюна |
| сердце | тахикардия (усиленное сердцебиение), повышенное кровяное давление |
брадикардия (замедленное сердцебиение), пониженное кровяное давление |
| бронхи | расширенные бронхи, пониженное выделение слизи |
суженные бронхи, обильное выделение слизи |
| пищевод, желудок, кишечник |
пониженная секреция (выработка пищеварительного сока), ослабленная перистальтика (сокращение мышц стенки ЖКТ, продвигающее пищу) |
избыточная секреция, усиленная перистальтика, спазмы |
| кожа | суженные сосуды, бледная, «гусиная» кожа, пониженное потоотделение |
расширение сосудов, покраснение кожи, повышенное потоотделение |
Клиническая картина ВСД состоит из ряда синдромов, связанных с расстройством какой-либо функциональной системы. Они могут встречаться отдельно, но чаще сочетаются [3].
Отличительной особенностью ВСД является полисистемность поражения. Задача опытного врача наряду с основной превалирующей жалобой в клинике пациента суметь различить сопровождающие её нарушения со стороны других систем органов, что позволяет определить патогенез заболевания и более успешно проводить его терапию [10]. Для ВСД характерно множество системных нарушений.
Синдром нарушения сердечной деятельности (кардиоваскулярный) — изменение сердечного ритма (синусовая тахикардия, брадикардия, наджелудочковая пароксизмальная тахикардия, наджелудочковая экстрасистолия), лабильность артериального давления, патологические вазомоторные реакции. Особенно часто встречаются кардиалгии, проявляющиеся колющими, давящими, пульсирующими, жгучими болями в прекардиальной области. У некоторых больных по результатам ЭКГ наблюдаются изменения — увеличивается амплитуда зубца Т в правых грудных отведениях и повышается сегмент ST в этих же отведениях, возникает инверсия зубца Т [3].
Гипервентиляционный синдром — ощущение нехватки воздуха, одышка, неполноценность вдоха, кашель [1]. При гипервентиляции (учащённом дыхании) происходит избыточное выведение из организма углекислого газа, способствующее дыхательному алкалозу (увеличению pH) и снижению содержания в крови ионизированного кальция, что обуславливает появление парестезий (мурашек и покалываний) в конечностях, связанных с ангиоспазмом (сужением просвета артерий) [3].
Цереброваскулярный синдром — головные боли, головокружение, шум в голове, тошнота, резкая слабость, предобморочное состояние [3]. Как правило, данный тип нарушения протекает на фоне кардиоваскулярного и гипервентиляционно синдрома и связан с колебанием АД, ангиоспазмом и гипокапнией (нехваткой углекислого газа).
Астенический синдром — проявляется общей слабостью, повышенной утомляемостью, снижением работоспособности, снижением скорости мышления, эмоциональной лабильностью, нестабильностью работы желудочно-кишечного тракта и сердечно-сосудистой системы (колебания артериального давления и частоты сердечных сокращений).
Обморочные состояния — возникают в ответ на чрезмерное депонирование крови в сосудах нижних конечностей, в результате чего усиливается сердцебиение, а затем активизируется блуждающий нерв. Эти процессы приводят к брадикардии и падению артериального давления. Обмороки могут возникать в душном помещении, в положении стоя, особенно при воздействии психогенного фактора (чувство страха). Обморок длится не более минуты, ему предшествует головокружение, потемнение в глазах, тошнота, сердцебиение, бледность кожных покровов. Нейрогастральный синдром — сухость во рту, увеличенное слюноотделение (гиперсаливация), спазм пищевода, избыточное заглатывание воздуха (аэрофагия), дуоденоспазм и другие нарушения моторно-эвакуаторной и секреторной функции желудка и кишечника (изжога, метеоризм, запоры) [1]. Часто встречается абдоминалгия и синдром раздражённого кишечника (болевые ощущения в нижних отделах живота, стихающие во время дефекации, сопровождающиеся изменением частоты и консистенции стула, ощущением вздутия живота, чувством неполного опорожнения кишечника [3].
Расстройства терморегуляции — гипер- и гипотермия, ознобоподобный гиперкинез (непроизвольное движение мышц). Часто сопровождается нарушением потоотделения (гипергидрозом).
Расстройства невротического характера — астено-невротический синдром, неврозы, тревожно-депрессивный и астено-депрессивный синдромом, в результате которых снижается настроение, возникает вялость, общая слабость, раздражительность, эмоциональная неустойчивость, снижается внимание, память и работоспособность, нарушается сон [1][3][9].
Одним из главных критериев диагностики ВСД является взаимосвязь между вегетативными симптомами, эмоциональными переживаниями пациента и изменением психологической ситуации, в которой он находится [10].
Также обращает на себя внимание и помогает в диагностике полиморфность жалоб, которые зачастую характеризуются необычностью, драматичностью, нетипичной локализацией и динамикой [3].
Соотношение представлений пациента о «внутренней картине заболевания» со степенью реализации этих представлений в его поведении позволяет оценить роль психических аспектов этого заболевания [10].
Патогенез вегетососудистой дистонии
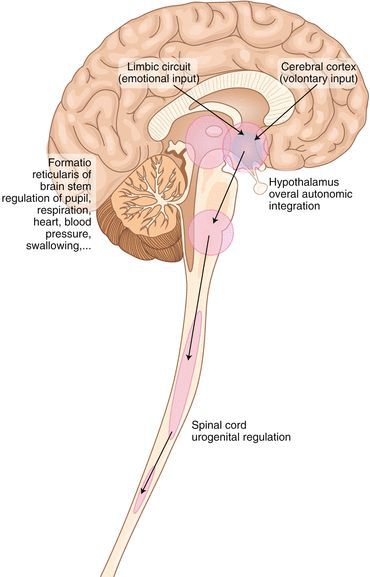
Нарушение нейрогуморальной и метаболиечской регуляции возможно на любом уровне, однако ведущую роль в патогенезе ВСД играет поражение гипоталамических структур мозга, которые выполняют координирующую и интегральную функцию организма. Помимо тесных эмоционально-вегетативно-эндокринных связей, реализующихся через лимбико-ретикулярный комплекс, важное значение имеет преморбидный (предболезненный) дефект вегетативной регуляции, направляющий невротические расстройства в вегетативное русло.
Важную роль в развитии психовегетативных расстройств играет феномен висцеральной гипералгезии (внутриорганной повышенной чувствительности к боли), который может быть связан с дисфункцией вегетативных афферентных (рецепторных) систем на различных уровнях [3].
При нарушении регуляции в первую очередь происходит дисфункция симпатико-адреналовой и холинергической систем и изменение чувствительности соответствующих рецепторов. Расстройство гемостаза (саморегуляции) характеризуется нарушением гистаминсеротониновой, калликреинкининовой систем, водно-электролитного обмена, кислотно-основного состояния и углеводного обмена.
Происходит резкое нарушение кислородного обеспечения, запускающее анаэробные механизмы метаболизма, возникают ацидотические сдвиги за счёт увеличения содержания лактатов (молочной кислоты) в крови, активизируются тканевые гормоны (гистамин, серотонин), что приводит к нарушению микроциркуляции [5].
Особенности патогенеза вегетативных приступов («приливов») при климаксе
Дисгормональные нарушения в организме, в частности, снижение эстрогенов, приводит к недостатку катехол-эстрогенов, который вкупе с недостатком эндорфинов влияет на терморегуляторную зону гипоталамуса, что приводит к избыточному синтезу норадреналина, снижению серотонина, сужению терморегуляторной зоны гипоталамуса и развитию «приливов» в климактерическом возрасте [18].
Под воздействием изменения уровня эстрогенов меняется и уровень кальцитониноподобного пептида, широко распространённого как в периферической, так и в центральной нервной системе. Данное вещество отличается выраженными сосудорасширяющими свойствами, оно принимает активное участие в метаболизме клеток и способствует стимуляции базальной секреции инсулина и глюкагона [18].
Классификация и стадии развития вегетососудистой дистонии
По преобладанию симпатических или парасимпатических эффектов ВСД подразделяется на:
- симпатикотоническую;
- парасимпатикотоническую (ваготоническую);
- смешанную (симпато-парасимпатическую) [1].
По этиологическим формам ВСД бывает:
- первичной — наследственно обусловлена, то есть связана с генетическими дефектами ферментных и нейромедиаторных систем [3];
- вторичной — возникает на фоне имеющихся заболеваний (гипертонической болезни, язвенной болезни желудка, желчекаменной болезни, последствий нейроинфекций, черепно-мозговых травм и других) [15].
По преобладанию клинических синдромов ВСД может быть:
- кардиоваскулярной;
- цереброваскулярной;
- гипервентиляционной;
- нейрогастральной;
- термоваскулярной;
- психо-неврологической [3].
Также ВСД классифицируют и по степени тяжести:
- лёгкое течение — трудоспособность сохранена, симптоматика умеренно выражена, вегетативные кризы отсутствую, изменения при функциональных обследованиях не выявляются, лекарственная терапия, как правило, не требуется;
- среднетяжёлое течение — трудоспособность временно снижена, наблюдается выраженная симптоматика, возможно развитие вегетативных кризов, требуется лекарственная терапия;
- тяжёлое течение — стойкие и выраженные множественные проявления болезни, вегетативные кризы часты и склонны к рецидивам, трудоспособность длительно снижена, требуется длительная комплексная лекарственная терапия [5].
По течению ВСД может быть:
- латентной (скрытой) — пациента периодически беспокоят различные жалобы, но, как правило, они не настолько выражены, чтобы побудить его обратиться за медицинской помощью;
- пароксизмальной — появление и учащение вегетативных кризов;
- перманентной — сопровождается постоянными жалобами и клиникой [3].
Перманентная ВСД, в свою очередь, бывает трёх видов:
- I вид — соматоформная вегетативная дистония, которая вызывается стрессами или развивается на фоне невротических расстройств. Сопровождается лёгкими симпатоадреналовыми кризами, которые требуют терапии только в момент криза.
- II вид — органическое поражение подкорковых структур. Может сохраняться на протяжении всей жизни пациента. Возникающие кризы носят смешанный характер и всегда сопровождаются послекризовой астенией (общей слабостью). Это вид дистонии, как правило, требует проведения систематической комплексной терапии.
- III вид — постоянное раздражение периферических вегетативных структур. Он может наблюдаться при мочекаменной болезни, на фоне которой происходит раздражение блуждающего нерва, или шейной дорсопатии с поражением симпатического шейного сплетения. Вегетативный криз протекает в рамках клиники основного заболевания. В первую очередь проводится лечение основного заболевания [16].
По распространённости ВСД делится на:
- генерализованную — протекает по полисиндромальному типу с вовлечением всех систем органов;
- системную — преобладает симптоматика нарушения отдельной системы органов: сердечно-сосудистой, дыхательной, желудочно-кишечного тракта [5].
Осложнения вегетососудистой дистонии
ВСД является фактором риска сердечно-сосудистых заболеваний: артериальной гипертензии, нарушения толерантности к углеводам, дислипопротеидемии, гиперинсулинемии, в особенности у молодых людей, в семейном анамнезе которых присутствует сердечная патология [11].
Дизурические явления (нарушение мочеиспускания) могут способствовать развитию мочекаменной болезни, а дискинезия желчевыводящих путей является фактором риска желчнокаменной болезни. Диспепсические проявления (нарушения деятельности желудка) могут служить предиктором гастрита и язвенной болезни желудка [1]. Важным осложнением ВСД является вегетативный криз.
Что такое вегетативный криз
Вегетативные кризы — внезапные и сильные неэпилептические приступы, проявляющиеся полиморфными вегетативными расстройствами, которые связаны с активацией надсегментарных структур [3]. В подавляющем большинстве случаев они возникают при отсутствии признаков первичного неврологического, психического или соматического заболевания [10]. Хотя вегетативные кризы могут появляться и в острых стадиях органических поражений головного мозга, но, как правило, в контексте других неврологических и нейроэндокринных расстройств. При вегетативных кризисах также возникают отчётливые эмоционально-аффективные изменения, которые являются особой формой невротического расстройства — панической атакой [3].
Паническая атака — это яркая психоэмоциональная реакция на стресс, которая сопровождается выделением в кровь различных стрессовых факторов: адреналина, норадреналина, дофаминов и других стимулирующих веществ, которые должны мобилизовать организм для преодоления возникшей угрозы. Наличие даже минимальных психо-неврологических расстройств приводит к тому, что избыток в крови этих возбуждающих и стимулирующих факторов вызывает чрезмерную вегетативную реакцию, которая, в свою очередь, «пугает» пациента и сама становится «угрозой», которая вызывает избыточный выброс возбуждающих веществ, замыкая «порочный круг» вегетативной реакции [17].
Вегетативные кризы подразделяются на три типа:
- симпатоадреналовый тип характеризуется усилением головной боли, похолоданием, онемением конечностей, бледностью лица, повышением АД, сердцебиением, ознобом, психо-моторным возбуждением, тревогой, страхом смерти;
- вагоинсулярный тип характеризуется ощущением жара, удушья, покраснением лица, падением АД и пульса, тошнотой, слабостью, потливостью, учащением стула [1];
- смешанный тип возникает в большинстве случаев, характеризуется смешанной симптоматикой и требует единого подхода в лечении [1][3].
В развитии вегетативных кризов играет роль наследственная дисфункция катехоламинергических процессов стволовых систем, поэтому при биологической основе кризов высоко эффективными являются психотропные средства, воздействующие, прежде всего, на серотонинергическую, норадренергическую и ГАМК-ергическую передачу [10].
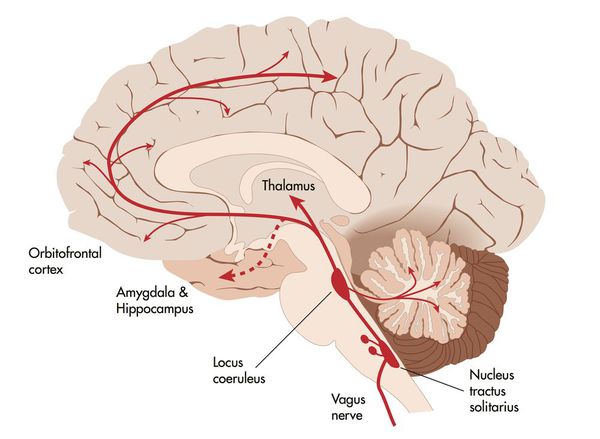
Существует предположение, что возникновение кризисов происходит в результате гиперактивности функциональной системы головного мозга, генерирующей чувство страха и его «вегетативное сопровождение». В эту систему входит миндалина, гиппокамп, височная, лобная кора, таламус, гипоталамус и стволовые центры, объединённые тесными двухсторонними связями [3]. Некоторые источники отводят определённую роль в формировании панической атаки «синему пятну» (locus coeruleus) — участку ствола головного мозга, в котором сконцентрировано до 50% всех адренергических нейронов центральной нервной системы. Стимуляция «синего пятна» и приводит к выбросу катехоламинов [17].
Так как вегетативный криз — пугающее для пациента состояние, то возникает страх повторения этих приступов, который является основным пусковым механизмом панических атак, а также причиной их постепенного усложнения [17].
Паническое расстройство впервые возникает в 20-40 лет. Продолжительность вегетативного криза может быть как 20-30 мин, так и 2-3 часа [5], но зачастую больные склоны преувеличивать продолжительность криза [3]. Внезапные приступы могут повторяться от нескольких раз в неделю, до нескольких раз в день или до 1-2 раз в месяц [5]. После криза часто остаётся слабость, тревога, головные боли и боли в области сердца. По мере повторения симптоматика ослабевает и проявляется не столь ярко, как раньше, но при этом возникают и постепенно прогрессируют вторичные психические нарушения: прежде всего, ощущение тревоги, связанной с ожиданием новых кризов, часто развивается депрессия и социальная дезадаптация [3][17].
Пациенты, подверженные паническим приступам, с одной стороны, стремятся к одиночеству, так как стесняются проявлений своей болезни, с другой стороны, боятся остаться без своевременной медицинской помощи. Часто пациенты пытаются «смягчить» клинику панических атак применением алкоголя или систематическим употреблением транквилизаторов, что приводит к формированию алкогольной или лекарственной зависимости, ещё более осложняющих течение заболевания [17].
Диагностика вегетососудистой дистонии
При обследовании пациента не выявляется каких-либо значимых объективных данных, свидетельствующих в пользу органического поражения той или иной системы органов [10].
Первый этап диагностики
Осуществляется сбор жалоб пациента (которые, учитывая полиморфизм клиники, могут быть самыми разнообразными), анамнеза (выясняется наличие острых и хронических стрессовых ситуаций, так как именно они часто служат пусковым фактором заболевания) и других предрасполагающих и вызывающих факторов [5].
Второй этап диагностики
Оцениваются кожные покровы, измеряется артериальное давление, пульс, проводится аускультация лёгких и сердца [5]. Исследуется неврологический статус с акцентом на вегетативную сферу:
- применяется ортостатическая проба (измеряется артериальное давление и ЧСС — частота сердечных сокращений — в положении лёжа, а затем после перехода в вертикальное положение через 1-2 минуты);
- измеряется индекс Кердо, который рассчитывается по формуле: индекс = 100 * (1 — диастолическое АДЧСС). Если индекс больше ноля, то преобладает симпатика, если меньше ноля — парасимпатика [4];
- исследуется местный дермографизм (по коже с нажимом проводят рукояткой неврологического молотка): красный дермографизм с разлитой зоной, стойкий или с валиком считается проявлением повышения тонуса парасимпатического отдела ВНС, а белый дермографизм — повышением возбудимости симпатического отдела ВНС [2].
Третий этап диагностики
Применяется лабораторная диагностика: назначаются общие анализы крови (ОАК) и мочи(ОАМ), которые способны подтвердить или опровергнуть наличие определённого заболевания [5].
Особенно часто у пациентов с жалобами на головные боли, головокружение уже при ОАК выявляются анемии различного генеза, которые требуют определённых диагностических и лечебных мероприятий [3][8]. Также исследуя тромбоциты в ОАК — помогает исключить такое заболевание, как тромбоцитопеническая пурпура.
Повышенный показатель СОЭ и лейкоцитов говорят о развитии в организме патологий, инфекционных и вирусных заболеваний [3][8].
Изменения в ОАМ помогают дифференцировать дизурические нарушения, которые могут наблюдаться и в рамках ВСД, и в рамках патологии почек:
- обращают внимание на содержание белка, сахара, повышение лейкоцитов, эритроцитов — позволяет исключить нефропатии, обусловившие ренальный компонент артериальной гипертензии;
- определяют наличие порфиринов в моче — для исключения порфирий, дебюту которых характерны вегетативные проявления [3][8].
Изменение уровня глюкозы при исследовании крови — гипогликемия или гипергликемия — также сопровождаются общемозговой симптоматикой и требуют дообследования и коррекции у эндокринолога [3][8].
Изменение в крови уровня тиреотропных гормонов (ТТГ) и тиреоидных (Т3, Т4) является признаком заболеваний щитовидной железы и вызывают изменения в центральной нервной системе — дистериоидные энцефалопатии [3][8].
К прочим методам лабораторной диагностики относятся:
- биохимический анализ крови на содержание калия — для исключения заболевания надпочечников (гиперальдостеронизм) [8];
- количество креатинина и мочевины — для исключения нефропатий;
- общий холестерин — для исключения дислипопротедемий;
- С-реактивный белок и ревматоидный фактор — для исключения васкулитов;
- АЛТ, АСТ, общий билирубин, прямой и непрямой билирубин — для исключения печёночных энцефалопатий;
- другие гормоны гормоны (тестостерон, эстрадиол, пролактин, лютеинизирующий гормон, фолликулостимулирующий гормон) — для исключения поражения гипоталамо-гипофизарной зоны, сопровождаемой вегетативной дисфункцией;
- антитела к фосфолипидам — для исключения антифосфолипидного синдрома;
- катехоламины крови (адреналин, норадреналин, дофамин) — для исключения феохромоцитомы;
- АКТГ и кортизол — для исключение патологии надпочечников.
Также на третьем этапе диагностики применяются методы функциональной диагностики:
- ЭКГ может выявить определённые изменения: увеличение амплитуды зубца Т в правых грудных отведениях в сочетании с повышением сегмента SТ в этих же отведениях, инверсия зубца Т [3][4]. ЭКГ позволяет дифференцировать ишемическую болезнь сердца, гипертоническую болезнь, аритмические синдромы [5]. Более информативное обследование для диагностики нарушений ритма сердца — ЭКГ-мониторирование, которое позволяет точнее определить наличие ишемических изменений сердца.
- Эхокардиографическое исследование необходимо для исключения клапанных пороков, пролапсов митрального клапана, оценки общей сократимости миокарда и выявления локальных зон её нарушения, а также оценки диастолической функции левого желудочка [5].
- Флюорография органов грудной клетки и исследование функции внешнего дыхания помогает в дифференциальной диагностике гипервентиляционного синдрома и позволяет исключить бронхиальную астму и обструктивный бронхит [3].
- Реоэнцефалография предназначена для оценки тонуса сосудов, состояния венозного оттока, эластичности стенок сосудов, при которой регистрируются изменения электрического сопротивления ткани мозга при пульсовом колебании кровенаполнения. Результаты этой диагностики помогают в выборе комплексного лечения вазокорректорами, так как при сниженном тонусе используются тонизирующие препараты, а при повышенном — сосудорасширяющие [3].
- Эхоэнцефалоскопия регистрирует отражённые от мозговых структур эхосигналы. Это самая простая диагностика для исключения объёмных образований, первый симптом которых — головная боль [1].
- Рентгенография черепа позволяет выявить косвенные признаки внутричерепной гипертензии, изменения в области турецкого седла, где локализуется гипоталамо-гипофизарный комплекс. Это основной, не потерявший своей актуальности метод обследования, позволяющий исключить травмы головы, объёмные образования и краниовертебральные аномалии [1].
- Магнитно-резонансная томография необходима для получения более детального изображения головного мозга в виде срезов. Метод основан на феномене ядерно-магнитного резонанса, с помощью которого появляется возможность исключить органическую патологию головного мозга, выявить ликворо-динамические нарушения и изменения в области гипоталамо-гипофизарного комплекса [3].
- Ультразвуковая допплерография сосудов шеи позволяет исследовать разницу частоты испущенных и отражённых УЗ-волн, зависимую от скорости кровотока, в частности эритроцитов. Метод позволяет выявить стеноз, патологическую извитость, атеросклеротические бляшки, экстравазальную компрессию позвоночных артерий на фоне шейного остеохондроза в канале поперечных отростков шейных позвонков, а также оценить нарушения венозного оттока, связанные с шейным остеохондрозом [3].
- Электроэнцефалография регистрирует спонтанную электрическую активность головного мозга при помощи электродов. Позволяет дифференцировать приступы эпилептической природы [1]. При ВСД часто выявляют недостаточность активирующих влияний и усиление десинхронизации таламических структур, что влечёт за собой нарушение активности корковых структур [6]. Нередко в заключении ЭЭГ пациентов с ВСД можно увидеть ЭЭГ-признаки дисфункции регулирующих структур лимбико-ретикулярного комплекса ствола головного мозга.
Лечение вегетососудистой дистонии
Все лечебные мероприятия при ВСД предусматривают воздействие на этиологические факторы и звенья патогенеза, а также общеукрепляющие мероприятия.
Воздействие на причины заболевания заключается в стремлении к нормализации образа жизни и исключению влияния патогенных факторов на организм.
К какому врачу обратиться
При появлении симптомов вегетативной дисфункции нервной системы следует обратиться к неврологу.
Лечение ВСД, исходя из её патогененеза, предполагает:
- нормализацию корково-гипоталамических и гипоталамо-висцеральных связей при помощи седативных препаратов, транквилизаторов, антидепрессантов и малых нейролептиков [10];
- снижение активности симпатико-адреналовой системы и уменьшение клинических эффектов гиперкатехоламинемии с помощью применения бета-адреноблокаторов.
При нормализации афферентных связей гипоталамуса предпочтительно применение высокопотенциальных бензодиазепинов (алпразолам, лоразепам, феназепам), но только коротким курсом, и только для снятия «острой тревоги», так как быстро формируется синдром зависимости, и при длительном использовании может возникнуть синдром отмены. Феназепам практичен также и в виду своей меньшей токсичности (в 2,5 раза менее токсичен, чем диазепам). Из антидепрессантов в современной практике чаще используются селективные ингибиторы обратного захвата серотонина и норадреналина (СИОЗСН), так как именно недостаток этих нейромедиаторов и вызывает развитие психо-вегетативных нарушений [19]. Из «малых» нейролептиков в неврологической практике нашли своё применение сонапакс (тиоридазин), эглонил (сульпирид) и тералиджен (алимемазин), так как, обладая «антипсихотическим» действием, не сопровождаются ярко выраженными побочными эффектами «больших нейролептиков» — экстрапирамидный синдром, гиперсаливация и другими [3].
Также при подходе к лечению вегетативно-сосудистой дистонии с точки зрения патогенеза для коррекции нарушений нейромедиаторного фона необходимо использовать препараты, восстанавливающие мозговой метаболизм:
- ноотропы (глицин, фенибут);
- витаминные препараты — витамины группы В, (чаще всего в медицинской практике используются комплексные формы — комбилипен и мильгамма — основные участники передачи нервных импульсов и синтеза миелина), а также витамины с антиоксидантным действием, особенно А и Е, С [9];
- аскорбиновая кислота — активирует окислительно-восстановительные реакции, повышает адаптивные возможности организма [6][14].
Для нормализации метаболизма активно применяются метаболические препараты (рибоксин, милдронат), которые также обладают микроциркуляторным, антигипоксическим действием, нормализующим обмен глюкозы и транспорт кислорода [5].
Общеукрепляющие мероприятиям при ВСД заключаются в исключении алкоголя, никотина, кофе, здоровом питании, нормализации сна, занятиях ЛФК (лечебной физкультурой), санаторно-курортном лечении [5]. Также положительное влияние оказывает лечебный массаж, рефлексотерапия и водные процедуры. На выбор физиотерапевтического воздействия влияет тип ВСД: электрофорез с кальцием, мезатоном и кофеином при ваготонии, электрофорез с папаверином, эуфиллином, бромом и магнием при симпатикотонии [12].
Очень важное значение в лечении ВСД имеет и рациональная психотерапия, во время которой пациенту объясняется природа заболевания, происходит убеждение в том, что заболевание не опасно для жизни и имеет благоприятный исход, а также формируются навыки контроля психосоматических проявлений заболевания и адекватного отклика на них [3].
Прочную позицию в комплексном лечении ВСД занимает и отечественный препарат мексидол (этилметилгидроксипиридин сукцинат) за счёт своих антиоксидантных, микроциркуляторных, метаболических и, что немаловажно, анксиолитических свойств. Модулируя активность рецепторных комплексов, он сохраняет структурно-функциональную организацию биомембран, транспортирует нейромедиаторы и улучшает синаптическую передачу [14].
В последнее время очень активно в практике неврологов при коррекции нарушений вегетативной сферы используются нейротрофики — церетон (холина альфосцерат), кортексин и церебролизин — для укрепления нейроинтегративных функциональных связей различных отделов нервной системы между собой и с нижележащими системами органов [3].
В случае преобладания в клинике ВСД кардиоваскулярного синдрома в комплексной терапии с бета-блокаторами при тахикардиях и экстрасистолиях применяют препараты калия и магния — аспаркам (панагин) и магне В6 (магнелис) [14]. При ваготонии — препараты кальция [4].
Если при ВСД выражены головные боли, слабость, головокружение и другие цереброваскулярные расстройства на фоне симпатикотонии, то применяются сосудорасширяющие средства (например, миотропные спазмолитики) и вазокорректоры с сосудорасширяющим действием (кавинтон, пентоксифиллин), которые не только улучшают мозговое кровообращение, но и мозговой метаболизм за счёт улучшения транспорта кислорода, уменьшения гипоксии и переработки глюкозы [3][9][14]. Если же цереброваскулярные нарушения протекают в рамках парасимпатикотонии с понижением артериального давления, то более предпочтительны препараты, стимулирующие сосудистый тонус (вазобрал). С этой же целью можно применять ноотропы, так как они возбуждают сердечно-сосудистый центр нервной системы.
При синдроме внутричерепной гипертензии, которая чаще всего представлена при ВСД функциональными ликворо-динамическими нарушениями, улучшению будет способствовать лёгкая дегидратационная терапия (ацетазоламид, фуросемид в сочетании с препаратами калия). Также рекомендован длительный приём мочегонных трав [9].
При ВСД проводится лечение хронических очагов инфекции с сопутствующим укреплением иммунитета с помощью различных иммуностимуляторов (иммунал, вобензим, полиоксидоний) [3].
Прогноз. Профилактика
Своевременная диагностика и лечение ВСД позволяет стабилизировать состояние пациентов и избегать периодов декомпенсации в последующем, а также повышать компенсаторные возможности и адаптивные свойства организма [10]. В целом заболевание имеет благоприятный прогноз: развитие сердечной недостаточности или опасных для жизни нарушений ритма и проводимости не происходит [4]. При этом не исключено закрепление вторичных психических нарушений (неврозов, депрессий), но грамотное лечение и психотерапия помогают больному адаптироваться к заболеванию [3]. В общем пациенты трудоспособны, её временное снижение может наблюдаться лишь во время обострений [5].
Профилактика ВСД заключается в нормализации механизмов саморегуляции нервной системы, восполнении и укреплении метаболических ресурсов, необходимых для адекватной адаптации нервной системы в условиях воздействия неблагоприятных факторов как внешней, так и внутренней среды [9].
Развитию ВСД препятствует здоровый образ жизни, умеренные физические нагрузки, правильное питание, борьба с очаговыми инфекциями, закаливание организма, регулирование гормональных нарушений в период климакса (у женщин). Противопоказаны чрезмерные психо-эмоциональные или физические перегрузки, курение и приём алкоголя [5].
Нервная система имеет структуру, состоит из соматического и вегетативного компонентов. Первый отвечает за двигательные реакции, которые возникают под влиянием внешних факторов. Вегетативная часть участвует в работе внутренних органов, сосудов и желез, что описано в научных статьях о ВСД и сайтах клиник, имеющих лицензию на ее лечение.
В вегетативной системе обычно выделяют симпатический и парасимпатический фрагменты. Первая часть отвечает за повышение активности и стимуляцию метаболизма. Это приводит к увеличению возбудимости тканей. Парасимпатическая система восстанавливает организм, осуществляет регуляцию его функций во время сна.
Они отличаются синхронным восстановлением. Однако под воздействием внешних условий формируется доминанта, наблюдается преобладание определенного отдела. Нарушается психическая адаптация, страдает эмоциональное состояние.
Вегетососудистая дистония (ВСД) является комбинацией проявлений, появляющихся при перебоях в работе вегетативной части нервной системы. Болезнь беспокоит различными отклонениями деятельности внутренних органов.
Этот синдром имеет различные названия – нейроциркуляторная дистония, вегетативная дисрегуляция, вегетативный невроз, неврастения.
Панические атаки при ВСД
ВСД и панические атаки считаются совершенно разными состояниями. Многие пациенты путают данные заболевания, поскольку они отличаются другими похожими симптомами. Во время приступа дистонии и в момент панической атаки происходит выброс адреналина, норадреналина, ацетилхолина (наблюдается при симпатическом виде). Потому многие специалисты ставят людям, имеющим склонность к паническим атакам, диагноз ВСД.
Это заключение считается ошибочным. Для устранения вегетососудистой дистонии требуется принимать медикаменты, а лечение панических атак проводится методами психотерапии.
Перепутать ВСД и паническую атаку легко. Специалисты постсоветского пространства практически не диагностируют панические атаки. Они занимаются терапией заболевания. Для устранения проявлений панических атак не требуется принимать препараты.
Чтобы стабилизировать параметры артериального давления, для борьбы с головными болями и патологиями в области сердца, необходима помощь психотерапевта. Это отклонение представляет собой невроз. Вегето сосудистая дистония считается отклонением вегетативной нервной системы. Такое состояние нуждается в использовании препаратов.
Причины патологии
К дистонии приводят различные обстоятельства. Согласно научным статьям, сайтам и материалам, определяются следующие категории:
- Психологические причины – выраженные или хронические стрессы, депрессия.
- Физические причины – сильная усталость, повышенные температуры или вибрации, солнечный удар.
- Химические факторы – алкоголизм, курение, прием наркотиков. Расстройство диагностируется при употреблении некоторых препаратов. Распространенной причиной проблем становятся лекарственные средства с содержанием кофеина и эфедрина, бронходилататоры.
- Нарушение баланса гормонов – проявляется в подростковом возрасте, при беременности и лактации, в период климакса, в случае применения гормональных контрацептивов.
- Инфекции – дисфункция почек, дыхательной системы или мозга.
- Неврологические проблемы – черепно-мозговые травмы и болезнь Паркинсона.
- Эндокринные патологии – тиреотоксикоз, сахарный диабет.
- Заболевания сердца и сосудов – ишемическая болезнь сердца, гипертония.
Не все люди, имеющие такие проблемы, страдают вегетативной дистонией. Женщины часто жалуются на это расстройство, реже от него страдают мужчины. Половина типов заболевания встречается у молодых девушек возрастом лишь до 25 лет.
Показателем других рисков развития ВСД у больных является наследственность. Вегетативные отклонения нередко наблюдаются у детей или подростков. По мере развития ребенка патология компенсируется. Тогда проявления заболевания исчезают, но под влиянием негативных условий дистония надвигается снова.
Толчком к развитию данного заболевания становятся:
- Психологический тип личности – мнительность и ипохондрия.
- Неблагоприятные экологические и социально-экономические критерии – нехватка солнца, гиподинамия, недостаток финансов, употребление некачественной пищи.
- Внутриутробные нарушения –резус конфликт, гипоксия, инфекционные патологии.
Симптомы
Вегетососудистая дистония у взрослых больных людей имеет разные проявления. Чаще всего ВСД имеет скрытое течение. Под влиянием повышенных нагрузок, либо других негативных обстоятельств появляются приступы. Они возникают внезапно и существенно ухудшают качество жизни. Хуже симпатическая дистония переносится пожилыми людьми, поскольку они имеют хронические заболевания.
Существуют проявления других болезней, не имеющих прямого отношения к вегетативной нервной системе. При наличии показателей поражения в области сердца, сосудов, невролог диагностирует наличие ВСД.
В соответствии со статьями научного характера, признаками диагноза ВСД являются:
- головные боли – они всегда отличаются по степени выраженности и продолжительности;
- головокружения;
- сильная потливость (повышенное выделение пота сальными железами);
- слабость и высокая утомляемость;
- увеличение частоты сердечных сокращений;
- шум в ушах;
- колебания температуры тела;
- повышенная сонливость, апатия;
- внезапные изменения настроения;
- сильная тревожность;
- приступы панических атак;
- потемнение в глазах, предобморочное состояние;
- ипохондрия.
Панические атаки
Сосудистая парасимпатическая патология у больных сопровождается паническими атаками. Под этим термином понимают сильный страх смерти, захватывающий человека. У пациента появляется тревожность, переходящая в настоящий ужас.
Организм посылает импульсы об опасности, но не находит выхода из ситуации. Такой приступ в среднем продолжается четверть часа, состояние здоровья медленно восстанавливается.
Неспособность к засыпанию
Проблемы со сном характерны для всех пациентов с синдромом ВСД. Дисфункция в области нервной системы проявляется в форме бессонницы или повышенной сонливости. Такие симптомы обусловлены различными нарушениями в функции вегетативной нервной системы. Это провоцирует изменение биоритмов.
При данном заболевании больному сложно расслабиться. Его сон носит кратковременный характер. Это становится причиной повышенной сонливости днем. При поражениях нервной системы нарушается память, ухудшается концентрация внимания, падает работоспособность. Долгое отсутствие нормального сна приводит к появлению психоэмоциональных отклонений. Нервная система не справляется с нагрузками, появляются срывы.
Эмоциональная нестабильность
Она является следствием бессонницы. Человек ощущает усталость, как результат — резкие перепады настроения. После отдыха больной достаточно весел, но через определенное время у него появляется грусть или даже агрессия.
Изменение оттенка кожи
Обусловлено поражением тонуса сосудов. У пациента наблюдается быстрый приток крови к коже и такой же стремительный отток. Кожа краснеет, появляется бледность. Подобные проблемы наступают при эмоциональном возбуждении и после повышенных физических нагрузок.
Дыхательные нарушения
Одышка при парасимпатической ВСД обусловлена изменением иннервации бронхов. Под влиянием респираторных инфекций, стрессов, повышенной усталости, физических нагрузок проявляются симптомы одышки. Больные среднего или пожилого возраста сталкиваются с появлением удушья, неприятных ощущений в груди, главное осложнение – бронхиальная астма. Этот симптом связывают с сердечными патологиями, что приводит к затруднению диагностики.
Зависимость от погоды
Вегетативная система помогает организму пациента адаптироваться к любым погодным условиям. Если нарушается ее работа, происходит формирование зависимости от климата. Высокое или низкое атмосферное давление, жаркая погода, ветер, осадки провоцируют такие признаки диагноза ВСД, как слабость, головные боли, потерю аппетита и снижение трудоспособности.
Пищеварительные нарушения
Вегетативная система регулирует функцию органов пищеварения. При неправильной работе этой области наблюдается чрезмерный аппетит или его полное отсутствие. В период вегетососудистой дистонии возникают проявления гастрита или язвенной болезни желудка. У разных людей симптомы заболевания разнообразны. Наблюдается запор или диарея, кишечные спазмы, болевые ощущения, воспаление слизистых покровов.
Нарушения работы мочеполовой системы
Синдром вегетативной дистонии сопровождается учащением мочеиспускания, болевыми ощущениями в районе функции половых органов, но они не связаны с патологиями. Это обусловлено недостаточностью иннервации тазовых органов. У женщин течение дистонии проходит с отклонениями цикла и снижением либидо. У мужчин могут возникнуть проблемы с потенцией, появлением сигналов поражения простаты.
Головокружение
Причиной появления этого симптома заболевания является нарушение тонуса сосудов мозга. На их состояние влияют:
- умственные перегрузки;
- стрессы;
- наследственность;
- сахарный диабет;
- расстройства нервной системы;
- поражения щитовидной железы.
Головные боли
Синдром вегетативной дистонии вызывает у пациента другие симптомы. Важный показатель ВСД — головная боль. Она проявляется у людей, подверженных страхам, испытывающим сильные эмоции после стрессов.
Головная боль при болезни не интенсивна, нарастает при наклонах головы. Возможны другие признаки ВСД – обмороки, головокружения, тошнота, шум в ушах, шаткость походки.
Классификация ВСД
Признаки заболевания зависят от состояния сосудов. В зависимости от этого выделяют несколько типов вегето-сосудистой дистонии – гипертонический, гипотонический, кардиальный, смешанный, ваготонический.
Данное заболевание протекает в виде приступов, в форме двух-трех патологий. В зависимости от степени тяжести ВСД выделяют формы:
- Легкая – сохраняется работоспособность, симптомы ВСД не вызывают дискомфорта. Вегетативных кризов не бывает.
- Среднетяжелая – время от времени появляются периоды потери трудоспособности. Это связано с рецидивами вегетососудистой дистонии и появлением вегетативного криза.
- Тяжелая – представляет собой длительное и стойкое течение ВСД, часто встречаются острые состояния и кризы. Тогда диагностируется отсутствие возможности работать длительное время.
Гипертонический тип
Симптомы и лечение связаны с выраженным тонусом сосудов. Он сопровождается повышением артериального давления. Основные критерии ВСД:
- учащенное сердцебиение;
- приливы жара;
- головные боли;
- повышенная утомляемость тела и психологического настроя;
- тошнота и рвота;
- потеря аппетита;
- повышенная потливость;
- сильное чувство страха;
- мушки перед глазами.
Гипотонический тип
К характерным симптомам заболевания, ведущим к снижению тонуса сосудов и артериального давления, относятся:
- потемнение в глазах;
- обморок;
- слабость в теле, руках и ногах;
- резкий спад давления;
- побледнение кожи;
- тошнота;
- дисфункция желудочно-кишечного тракта — диарея или запор;
- изжога, отрыжка;
- дыхательные нарушения;
- холодные стопы и ладони.
Смешанный тип
Характеризуется вариативностью сосудистого тонуса, поэтому параметры артериального давления колеблются. Оно резко повышается, внезапно падает.
При таком типе симптомы ВСД меняются. Это негативно отражается на качестве жизни пациентов, на смену слабости, повышенному потоотделению, обморочным состояниям приходят головные боли, приливы жара, симптомы тахикардии.
Приступы при ВСД сопровождаются страхом смерти, задержкой дыхания. Это провоцирует усугубление ситуации. Присутствуют болевые ощущения в сердце.
Кардиальный тип
Сопровождается ноющими, пульсирующими болями сердечной мышцы. Она не производит влияния на самочувствие. Иногда у больных ВСД появляются симптомы аритмии и сильной потливости, но исследования не обнаруживают патологий сердечно-сосудистой системы.
Ваготонический тип
Этот тип сосудистой дистонии характеризуется дыхательными аномалиями. Человек не в силах сделать глубокий вдох, ощущает сдавленность в грудной клетке. Есть высокая доля вероятности понижения давления и замедления сердцебиения. Наблюдается повышенное слюноотделение, появляются проблемы ЖКТ.
ВСД у мужчин
Отличительной особенностью ВСД у мужчин-пациентов считается эректильная дисфункция. Тогда они обращаются к доктору. При выявлении сосудистой дистонии симптоматика и лечение (прием таблеток) будут существенно отличаться.
ВСД у женщин
У женщин ВСД развивается из-за нестабильности гормонов. Такие проблемы наблюдаются в период климакса или беременности. Фактором риска становится наследственная склонность.
Методы диагностики
Симптомы и лечение типов ВСД анализирует невролог. Чтобы помочь специалисту обнаружить болезнь, перед визитом к врачу рекомендуется составить точный список жалоб. Это поможет ему установить причины появления дистонии.
После опроса эксперт проводит первичную функциональную диагностику больного. Она заключается в оценке состояния кожи, измерении пульса и давления. Требуется прослушать легкие и сердце. Чтобы тщательно оценить активность вегетативной системы, специалист проводит концом молоточка по коже.
Чтобы выявить причины развития ВСД, предлагается отправить больного на диагностики, лабораторные исследования:
- общие анализы мочи и крови;
- анализ крови на сахар;
- анализ крови на гормоны щитовидной железы;
- биохимическое исследование крови;
- электрокардиограмма (ЭКГ);
- флюорография органов грудной клетки;
- реоэнцефалография;
- магнитно-резонансная томография;
- УЗИ шеи;
- электроэнцефалография.
Способы лечения
Вегетососудистая дистония требует индивидуального подхода к подбору современной диагностики, комплекса терапевтических мер. При выборе методик лечения ВСД, терапевт учитывает форму болезни, частоту приступов, возраст обследуемого, наличие дополнительных патологий. Согласно политике здравоохранения, гражданин самостоятельно обращается с интересующими вопросами в медицинское учреждение по полису ОМС или за платными услугами, информация о них, контакты специалистов находятся на сайтах клиник.
Проведение лечения, описанного во многих учебных статьях, направлено на устранение сигналов расстройства, воздействие на причины его появления. Немаловажное значение при ВСД имеет улучшение психоэмоционального состояния пациента. Периодическое нервное перенапряжение, стрессы не улучшают состояние.
Сосудистая дистония требует комплексного подхода к терапии. Для лечения ВСД достаточными мероприятиями являются:
- прием медикаментозных препаратов;
- нормализация образа жизни;
- санаторно-курортное лечение (полезное для общего состояния здоровья);
- психотерапия.
Лечить вегето-сосудистую дистонию показано при помощи мануальной терапии. Правильное лечение позвоночника помогает нормализовать трудоспособность. В спинном мозге располагаются вегетативные центры, поражающиеся при развитии заболеваний позвоночника.
Важно проводить лечение протрузий, сколиоза, межпозвоночных грыж, спондилеза, остеохондроза. Если записаться на консультацию к врачу на начальном этапе развития болезни, в результате удастся полностью устранить причины ВСД.
Медикаментозная терапия
Лечение ВСД у пациентов осуществляется при помощи приема лекарств, их назначает невролог после углубленной диагностики. Он подбирает курс препаратов в индивидуальном порядке (с учетом переносимости и наличия побочных эффектов). Для лечения вегетососудистой дистонии назначаются лекарственные средства:
- Антидепрессанты (успокоительные) – обеспечивают снижение повышенной тревожности, сильной раздражительности. На фоне приема таких препаратов удается купировать постоянные боли в сердце и мышцах.
- Транквилизаторы – лекарственные средства снижают вероятность появления панических атак, беспричинных страхов.
- Седативные вещества – растительные средства, если они не помогают, применяют наиболее серьезные препараты.
- Ноотропные средства – стимулируют кровообращение в сосудах мозга, устраняют негативные последствия гипоксии, оказывают положительное влияние на сопротивляемость организма стрессам.
- Адреноблокаторы – используются для устранения сбоев в работе ритма сердца.
- Мочегонные средства – применяются при появлении головных болей и головокружений, связанных с высоким внутричерепным давлением, гипертензией. Они обладают способностью по выведению жидкости из организма. Диуретики снижают уровень витаминов, микроэлементов.
- Витамины группы В нормализуют проводимость нервных импульсов при ВСД. Они улучшают деятельность центральной нервной системы.
- Метаболические средства – помогают контролировать параметры глюкозы при симпатической ВСД. Для них характерны антигипоксические и микроциркулярные характеристики.
Изменение образа жизни
Для улучшения работы вегетативной системы людям с таким диагнозом следует внести коррекцию в образ жизни и привычки. При развитии вегетососудистой дистонии специальная терапия подразумевает сочетание следующих правил:
- Нормализовать режим работы и отдыха, принимать контрастный душ, расслабляющие ванны, делать лечебный массаж, ввести в практику занятия спортом. Для избавления от дистонии, в течение рабочего дня делают гимнастику, перерывы в работе, прогуливаются. Это помогает нормализовать кровообращение и отдохнуть, восстановить иммунитет.
- Ежедневно полноценно высыпаться, необходимо спать минимум 8 часов.
- Каждый день следует гулять на свежем воздухе. Прогулка длится минимум 1 час. Это хорошо действует на работу всего организма.
- Вести спортивный образ жизни. Физические нагрузки не усиленные, а умеренные.
- Ограничения в питании. Из рациона убирают продукты, содержащие много трансжиров. Эти вещества приводят к появлению атеросклеротических бляшек, повышают нервную возбудимость. Соблюдать жесткие диеты нельзя. Они негативно сказываются на психоэмоциональном состоянии.
Питание
При развитии нарушений, рацион нужно составлять с учетом принципов:
- Употреблять много продуктов, содержащих полезные микроэлементы. Они благоприятно отражаются на работе сердца, сосудов, нормализуют параметры давления.
- Употреблять минимум 1,5 л чистой воды в день. Это поможет значительно нормализовать водно-солевой баланс.
- Получать удовольствие от еды.
- Приблизить рацион к требованиям здорового питания.
Особенности диеты отличаются с учетом вида патологии. Если человек страдает гипертонической формой, из рациона должна исключаться пища, содержащая много соли. Важно отказаться от фастфуда, консервов, маринадов. Полезно есть супы на овощном или рыбном бульоне. Заменой пшеничного хлеба является выпечка из цельнозерновой муки.
При гипотоническом типе заболевания в меню присутствуют овощи, фрукты, содержащие витамин С, каротин. Полезно употреблять пищу, помогающую повышать кровяное давление. Вегетососудистая дистония требует употребления продуктов:
- цитрусовые фрукты;
- орехи;
- сыры;
- черный шоколад;
- кофе;
- какао;
- бананы.
Кардиальный вегетососудистый тип дистонии подразумевает употребление большого количества продуктов, содержащих витамины. Это благоприятно отражается на работе сердца, наблюдается уменьшение риска негативных последствий для здоровья, что исключает обращение к кардиологу. В рацион включают:
- овсянку;
- гречку;
- яйца;
- лук;
- баклажаны;
- абрикосы;
- персики;
- виноград;
- бобовые;
- нежирные виды мяса и рыбы.
Психотерапия
Расстройство требует психотерапевтической помощи. Эффективное лечение помогает воздействовать на причины. Это позволяет избавиться от показателей вегето-сосудистой дистонии. В некоторых случаях требуется консультация психиатра.
Санаторно-курортное лечение
Ежегодный отдых в санатории улучшает физическое и психоэмоциональное состояние. Благодаря этому удается продлить состояние ремиссии. Ездить за границу не обязательно. Можно выбрать бальнеологический курорт в комфортной климатической зоне.
Осложнения
Вегетососудистая дистония иногда приводит к самым опасным обострениям и осложнениям. Возможно развитие вегетативных кризов, наблюдающихся в половине случаев. В зависимости от отдела вегетативной системы, который пострадал, кризы бывают вагоинсулярными, симпатоадреналовыми, смешанными.
Симпатоадреналовый криз называют панической атакой. Это состояние сопровождается резким выбросом адреналина в крови. Аномальный процесс происходит под влиянием вегетативной системы. При развитии нарушений у пациента резко болит голова, учащается сердцебиение. Возможны появления симптомов кардиалгии. Лицо краснеет или бледнеет.
Вегето-сосудистая дистония сопровождается возникновением симптомов артериальной гипертензии, учащением пульса, повышением температуры до субфебрильных показателей, ознобом, потерей чувствительности конечностей, ощущением сильной тревоги и страха, что учитывается при диагностике. Криз заканчивается так же внезапно, как и начинается, длится короткий период. После его завершения развивается астения, возникает полиурия, сопровождающаяся выделением мочи невысокого удельного веса.
Для вагоинсулярного криза характерны критерии, противоположные симпатическим эффектам. В этом состоянии наблюдается выброс инсулина в крови, резко падает содержание глюкозы, повышается активность органов пищеварения.
У человека замирает сердце, развивается аритмия, головокружение, нарушается дыхание, появляется ощущение дефицита воздуха, замедляется пульс, падает артериальное давление. Появляются симптомы повышенной потливости, покраснения кожных покровов, общей слабости, потемнения в глазах.
Криз характеризуется усилением перистальтики кишечника, возникает метеоризм, диарея, урчание в животе. После завершения приступа наблюдается выраженная послекризовая астения. В большинстве случаев появляются смешанные виды кризов, активизируются оба отдела вегетативной системы.
Профилактика
Чтобы минимизировать вероятность появления симптомов, стоит придерживаться правил:
- вести активный образ жизни;
- отказаться от избыточного количества алкоголя, напитков с содержанием кофеина;
- бросить курить;
- не допускать психоэмоционального напряжения;
- правильно питаться, не употреблять в пищу жирную пищу.
Четкое соблюдение врачебных рекомендаций при сосудистой дистонии устраняет проявления патологического состояния. Первые сигналы ВСД являются основанием для оказания медицинской помощи врачом, проводящим детальное обследование.
Статья одобрена экспертом: Неврологом, врачом высшей категории, кандидатом медицинских наук — Кадыковом Александром Вадимовичем.
Вегетососудистая дистония: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Термином «вегетососудистая дистония» (ВСД) врачи обычно описывают ряд симптомов, указывающих на дисбаланс вегетативной нервной системы, который может наблюдаться при различных заболеваниях.
Вегетативная нервная система – это та часть нервной системы, которая регулирует работу внутренних органов, желез внутренней и внешней секреции, кровеносных и лимфатических сосудов. Она поддерживает уровень артериального давления, сократительную способность сердца, работу почек, отвечает за температуру тела, регулирует обменные процессы и т.д.
Вегетативная нервная система состоит из симпатического и парасимпатического отделов, чьи функции по большей части противоположны. Так, влияние симпатического отдела вегетативной нервной системы приводит к учащению сердцебиения во время выполнения физических упражнений или эмоционального напряжения. Активация парасимпатического отдела происходит, когда человек отдыхает – понижается давление, пульс становится реже.
Кроме термина «вегетососудистая дистония» используются и другие, но описывающие те же самые состояния, – «нейроциркуляторная астения» или «нейроциркуляторная дистония» (НЦД).
По сути, ВСД – не заболевание, а синдром, при котором отсутствует органическая патология конкретного органа или системы, а нарушения носят функциональный характер.
В нашей стране ВСД остается одним из самых популярных диагнозов, в то время как в 80% случаев за ним стоят серьезные патологии, на выявление которых должно быть направлено внимание специалистов. Заметим, что за рубежом диагноз «вегетососудистая дистония» практически не звучит.
Международная классификация болезней 10-го пересмотра (МКБ-10) не включает такие диагнозы как «ВСД» и «НЦД» и им не присвоен отдельный код, а МКБ 11-го пересмотра для обозначения функциональных расстройств нервной системы предлагает термин «Нарушения вегетативной нервной системы неуточненные».
Симптомы вегетососудистой дистонии
Пациенты, которым выставляется диагноз «ВСД», «НЦД» или «соматоформная дисфункция вегетативной нервной системы», обычно предъявляют широкий спектр жалоб. Они обращаются к врачу с такими симптомами как ощущение слабости, утомляемость, учащенное сердцебиение или перебои в работе сердца, повышение или снижение артериального давления, периоды нехватки воздуха, повышенная тревожность, раздражительность, пугливость, могут отмечаться даже обмороки, боль или неприятные ощущения в области сердца, дискомфорт в животе, диспепсические расстройства.
За этими жалобами может скрываться ряд серьезных заболеваний (анемия, заболевания щитовидной железы, артериальная гипертензия, ишемическая болезнь сердца, панические атаки, депрессивное или тревожное расстройство, и др.), которые нетрудно пропустить, объясняя симптомы пациента тем, что у него наблюдается расстройство вегетативной нервной системы.
При каких заболеваниях возникает вегетососудистая дистония
Железодефицитная анемия
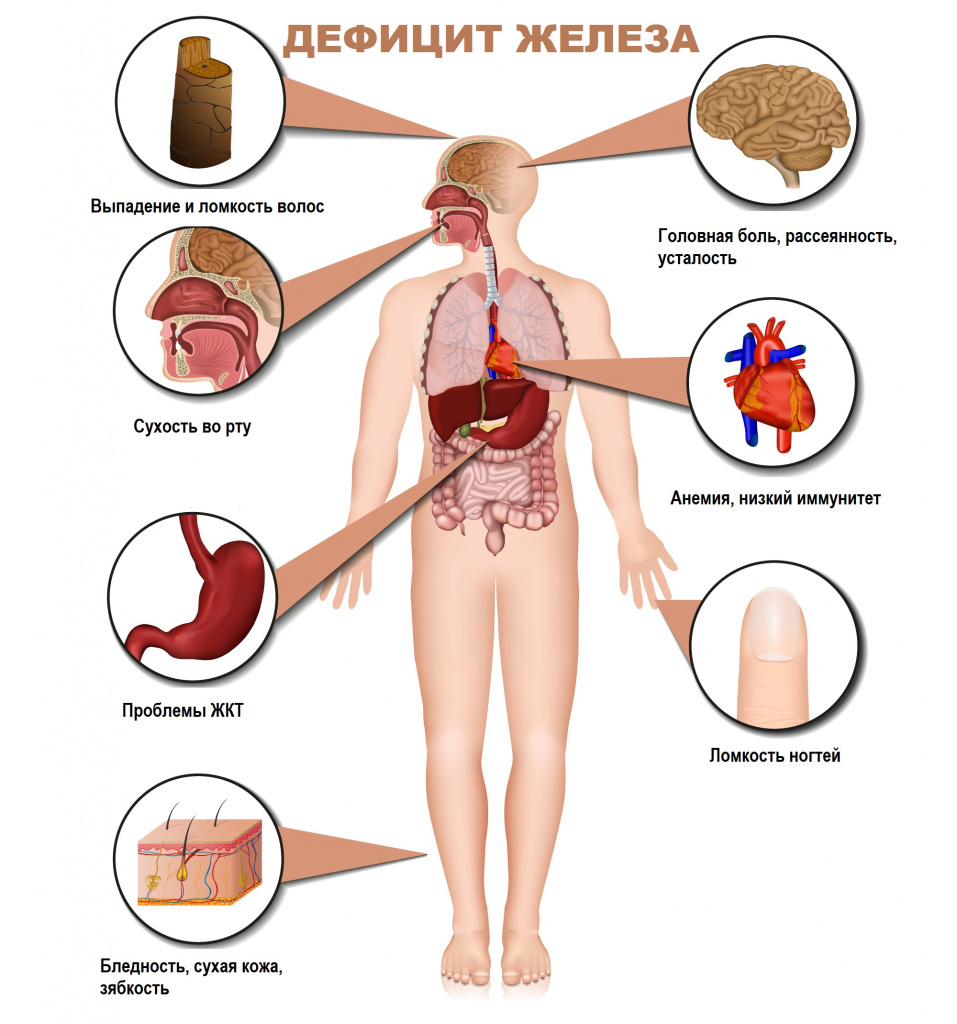
Железодефицитная анемия (ЖДА) – это заболевание, характеризующееся снижением содержания железа в сыворотке крови, костном мозге и тканях и приводящее к нарушению синтеза гемоглобина и эритроцитов, развитию трофических расстройств.
Для латентного железодефицита характерно истощение запасов железа в организме при нормальном уровне гемоглобина крови. Симптомами латентного дефицита или анемии являются слабость, повышенная утомляемость, сниженная работоспособность, бледность кожных покровов, головная боль, учащенное сердцебиение, низкое артериальное давление, сухость кожи, ломкость волос и ногтей, неприятные ощущения в животе.
Дефицит железа при анемии может быть вызван недостатком его поступления в организм, нарушением усвоения или повышенной потерей.
Основные причины ЖДА у женщин: обильные менструальные кровотечения, беременность, роды (особенно повторные) и лактация. Для женщин в постменопаузе и мужчин основная причина – кровотечения в ЖКТ. Дефицит железа может развиться в период интенсивного роста детей, при следовании растительной диете, после резекции желудка или кишечника, а также в результате нарушения всасывания железа у лиц с воспалительными заболеваниями ЖКТ.
Заболевания щитовидной железы
Нарушение выработки гормонов щитовидной железы (ЩЖ) могут приводить к их избытку (гипертиреоз) или недостатку (гипотиреоз) в крови. При гипотиреозе пациент ощущает апатию и сонливость, быструю утомляемость, снижение памяти, испытывает трудности в концентрации внимания, депрессию, зябкость, плохо переносит холод, у него наблюдается интенсивное выпадение волос, ломкость ногтей, отечность, боль в мышцах, повышение массы тела при сниженном аппетите, запоры. При избыточной выработке гормонов пациенты жалуются на учащенное сердцебиение, тремор конечностей, потливость, чувство жара и плохую переносимость жары, плаксивость, суетливость и раздражительность, снижение массы тела при повышенном аппетите, бессонницу.
Заболевания ЩЖ могут иметь стертую клиническую картину и протекать под масками других болезней.
У одних пациентов преобладает неврологическая симптоматика, у других повышается артериальное давление, у кого-то ведущими симптомами являются желудочно-кишечные расстройства – тошнота, метеоризм, запоры.
Ряд других соматических заболеваний, например, артериальная гипертензия или ишемическая болезнь сердца, также могут лежать в основе жалоб, которые врач расценивает как дисфункцию вегетативной нервной системы (особенно, если на приеме пациент молодого возраста). Когда обследование не выявляет никаких органических нарушений, а лабораторные анализы находятся в пределах или на границе нормы, это не означает, что пациент «выдумывает» свое плохое самочувствие.
Функциональные расстройства нервной системы могут сопутствовать таким психическим расстройствам как панические атаки, тревожные или депрессивные расстройства и пр.
Паническое расстройство
Паническое расстройство – это распространенное заболевание, имеющее тенденцию к затяжному течению. Оно в 2-3 раза чаще наблюдается у женщин и начинается обычно в молодом возрасте. Основное проявление панического расстройства – повторяющиеся приступы тревоги, которые называют паническими атаками. Паническая атака – это необъяснимый, мучительный приступ плохого самочувствия, который сопровождается различными вегетативными симптомами, страхом и тревогой. Раньше таким пациентам часто выставлялся диагноз «ВСД с кризовым течением» или «симпатоадреналовый криз».
Присутствие у пациентов хотя бы четырех из приведенных ниже симптомов должно навести врача на мысль о возможном паническом расстройстве (а в некоторых случаях достаточно и двух):
- пульсация, сильное сердцебиение, учащенный пульс;
- потливость;
- озноб, тремор, ощущение внутренней дрожи;
- ощущение нехватки воздуха, одышка;
- удушье или затрудненное дыхание;
- боль или дискомфорт в левой половине грудной клетки;
- тошнота или дискомфорт в животе;
- ощущение головокружения, неустойчивость, легкость в голове или предобморочное состояние;
- ощущение деперсонализации и непонимание реальности происходящего;
- страх сойти с ума или совершить неконтролируемый поступок;
- страх смерти;
- ощущение онемения или покалывания (парестезии) в конечностях;
- ощущение прохождения по телу волн жара или холода.

Тревога при панической атаке может быть как выраженной, так и едва ощутимой – в этом случае на первый план выходят вегетативные симптомы. Продолжительность приступа составляет 15-30 минут.
Паническое расстройство характеризуется повторным возникновением панических атак, оно не обусловлено действием каких-либо веществ или соматическим заболеванием (нарушением ритма сердца, тиреотоксикозом, гипертоническим кризом), для него характерна постоянная озабоченность человека по поводу повторения атак. Обычно первая атака производит на пациента тягостное впечатление, приводит к постоянной тревоге и ожиданию повторов. Чем катастрофичнее человек оценивает первый эпизод (к примеру, считает, что у него развивается инфаркт или инсульт), тем тяжелее протекает паническое расстройство и тем быстрее могут присоединиться сопутствующие заболевания (депрессия, агорафобия, алкоголизм и др.).
Генерализованное тревожное расстройство
Генерализованное тревожное расстройство (ГТР) – это распространенная и устойчивая тревога и напряжение, которые не вызваны и не ограничены каким-либо окружающими обстоятельствами – так называемая «свободно плавающая тревога». Среди взрослого населения около 5% страдают таким расстройством, чаще пациентами являются женщины. Заболевание обычно проявляется в возрасте 20-35 лет.
ГТР может иметь хроническое течение с периодами обострений и ремиссий. Тревожное состояние при ГТР длится минимум 6 месяцев, не поддается сознательному контролю (пациент не в состоянии подавить тревогу усилием воли или рациональными убеждениями), а интенсивность переживаний несоразмерна с реальностью жизненных обстоятельств.
Основной симптом генерализованного тревожного расстройства – диффузная тревога, не связанная с конкретными ситуациями, то есть пациент постоянно напряжен в ожидании чего-то плохого, беспокоен, озабочен по разным причинам.
Другими симптомами являются раздражительность, повышенная бдительность, больному трудно сосредоточиться, он чувствителен к шуму. Заболеванию свойственно мышечное напряжение, которое сопровождается тремором конечностей, неспособностью расслабиться, повышенным мышечным тонусом, головной болью, ноющими мышечными болями.
При генерализованном тревожном расстройстве очень распространены симптомы, связанные с повышенной активностью вегетативной нервной системы: сухость во рту, трудности при проглатывании пищи и воды, дискомфорт в животе, метеоризм, диарея, тошнота. Пациенты жалуются, что им тяжело делать вдох, ощущают дискомфорт в области сердца, перебои в его работе, пульсацию шейных сосудов. Кроме того, описаны случай нарушения эрекции, снижения либидо, задержки менструации, учащенного мочеиспускания.
Депрессивное расстройство
Депрессия – одно из самых распространенных расстройств психики. Эпизоды депрессии характеризуются ежедневным плохим настроением и длятся не менее 2 недель. У пациента наблюдается снижение интереса к работе, семье, повышенная утомляемость. Человеку в депрессивном эпизоде трудно сосредоточиться, у него занижена самооценка, он пессимистичен, у него нарушаются аппетит и сон.
Депрессия может проходить в так называемой скрытой форме, когда на первый план выходит не сниженное настроение, а ощущение физического нездоровья.
Пациенты жалуются на отсутствие сил, разбитость, недомогание, отмечают появление неприятных ощущений или боли в теле, учащенное сердцебиение, тошноту, повышенную потливость. Врачи в таких случаях назначают ряд обследований и консультаций, и в случае обнаружения даже незначительных отклонений от нормы, никак не связанных с текущим состоянием пациента, начинают его лечить. Неправильно назначенное лечение не приводит к облегчению состояния пациента, но может стать причиной побочных эффектов и повысить тревожность. Именно таким пациентам часто ставят диагнозы «вегетососудистая дистония», «остеохондроз позвоночника», «кардионевроз» и др. Но если эти пациенты приходят на прием к психиатру, то обычно врач сразу понимает, что перед ним человек с депрессивным расстройством и назначает психофармакологическое лечение.
Диагностика при вегетососудистой дистонии
При подозрении на нарушения обмена железа в организме необходимо провести следующие обследования:
- общий анализ крови с определением гематокрита, уровня эритроцитов в крови, исследование уровня ретикулоцитов в крови с определением среднего содержания и средней концентрации гемоглобина в эритроцитах, определение размеров эритроцитов;
В сложных случаях проводят пункционную биопсию щитовидной железы, сцинтиграфию или компьютерную томографию.
К какому врачу обратиться при вегетососудистой дистонии
Лечение железодефицитной анемии обычно проводит
врач-терапевт
или врач общей
практики
. В сложных случаях требуется консультация гематолога и
эндоскописта
.
Лечением и дополнительной диагностикой заболеваний щитовидной железы занимаются
эндокринологи
.
Панические и депрессивные расстройства – сфера интересов врача-психиатра.
Что делать при вегетососудистой дистонии
Если вам поставили диагноз «вегетососудистая дистония», а назначенное лечение не дает результата, то следует сообщить об этом врачу и продолжить обследование.
Лечение вегетососудистой дистонии
Для коррекции анемии применяют препараты железа. Препарат и дозы назначаются индивидуально после сдачи анализов.
Лечение заболеваний щитовидной железы, связанных с недостатком или с избытком гормонов, требует назначения гормональных препаратов, хотя на начальных этапах можно ограничиться ведением здорового образа жизни. В тяжелых случаях нужна хирургическая операция.
В основе терапии психических расстройств лежит применение антидепрессантов (трициклических и селективных ингибиторов обратного захвата серотонина) и бензодиазепинов. Пациентам с ГТР рекомендовано комбинированное лечение, включающее медикаментозную терапию (психофармакотерапию) и психотерапию.
Источники:
- И.Е. Повереннова, А.В. Захаров Вегетативная дисфункция – актуальная проблема современности. Современная терапия и профилактика вегето-сосудистой дистонии // Ремедиум Приволжье. – 2014. – № 8. – С. 128.
- Клинические рекомендации «Железодефицитная анемия», Национальное гематологическое общество, Национальное общество детских гематологов и онкологов, Федерация лабораторной медицины, Российское эндоскопическое общество. – 2020.
- Клинические рекомендации «Гипотиреоз», Российская ассоциация эндокринологов. – 2021.
- Клинические рекомендации «Депрессивный эпизод, Рекуррентное депрессивное расстройство», Российское общество психиатров – 2021.
- Клинические рекомендации «Генерализованное тревожное расстройство», Российское общество психиатров – 2021.
- Клинические рекомендации «Паническое расстройство», Российское общество психиатров. – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Вегето-сосудистая дистония (ВСД, вегетативный невроз) — комплекс различных, неспецифических клинических проявлений, развивающийся в результате нарушения регулирования центральной и периферической нервными системами функционирования организма. Сердцебиение, гипергидроз, сухость во рту – это лишь малая часть неприятных симптомов ВСД.
Вегето-сосудистая дистония — распространенная неврологическая проблема, проявляющаяся в том или ином виде у 70% взрослого населения планеты.
Что такое вегетососудистая дистония
Состояние вегетососудистой дистонии (ВСД) называют еще вегетативной дисфункцией, так как проявления этого патологического синдрома связаны с нарушениями вегетативной нервной системы, ответственной за регуляцию в организме важных физиологических процессов: артериального давления, теплоотдачи, частоты сердечных сокращений, мочеиспускания и т.д.
Это психическое заболевание относится к группе неврозов, и его часто называют органным неврозом, поскольку одновременно происходит расстройство работы других органов человека: головного мозга, сердца, желудка, кишечника. Также могут быть проблемы с костями или суставами. Вегетососудистая дистония иногда является симптомом неврологических, гинекологических, соматических, эндокринных и онкологических заболеваний, но большая часть вегето-сосудистой дистонии – самостоятельное заболевание.
В двадцатом веке это заболевание классифицировалось как нервное заболевание (неврастения). Сейчас диагноз нейровегетативная дистония исключен из классификации психических расстройств (МКБ-10 – Глава F., DSM-IV). Современное понятие нейровегетативной дистонии теперь соответствует термину «соматоформные расстройства» (согласно DSM-IV), и особенно его наиболее распространенной форме, которая является «расстройством соматизации» (согласно DSM-IV). Сомато-подобные расстройства — это формы психических расстройств, при которых:
- на первый план выходят физические симптомы, предполагающие соматическое заболевание;
- эти симптомы не объясняются отклонениями в физическом состоянии больного и не вызваны употреблением наркотических и психоактивных веществ;
- не входят в картину других психических расстройств со значительным соматическим проявлением, например, паническое расстройство или скрытая депрессия;
- эти симптомы не имитируются пациентом намеренно.
В дополнение к соматоподобным расстройствам относятся: конверсионное расстройство (бывший истерический невроз), психогенная боль или ипохондрия.
Характерная черта вегетативного невроза: анализы не показывают каких-либо существенных отклонений от норм и лечение не дает никакого эффекта.
Симптомы ВСД могут стать более выраженными практически в любом возрасте, как у подростков, так и у пожилых людей. Однако чаще всего это заболевание диагностируется у женщин среднего возраста.
К сожалению, диагностика этого патологического состояния затруднена, поэтому многие пациенты годами проходят бесчисленные анализы и лечатся от несуществующих заболеваний.
Причины возникновения ВСД
Вегетативная нервная система регулирует деятельность практически всех внутренних желез, органов, кровеносных и лимфатических сосудов, а также обеспечивает постоянную внутреннюю среду и адаптацию организма к изменениям условий внешней среды.
Парасимпатическая и вегетативная симпатическая нервная система оказывают противоположное влияние на функционирование человеческого организма. В случае такого дисбаланса возникает вегето-сосудистая дистония.
По факторам, вызывающим вегетативный невроз, причины делятся на три группы:
- Биологические. В этом случае появление вегетативного невроза определяется скоростью возбуждения и торможения нервной системы. Риск развития вегетативного невроза есть при быстром возбуждении и медленном торможении.
- Социальные. Люди, выросшие в безопасной среде, не подвержены риску развития вегетативного невроза. Однако если детство было полно чувства опасности, страха, жалости к себе, риск заболеть значительно возрастает.
- Травматические. Вегетативный невроз также может развиться в результате какой-то внезапной физической или психологической травмы, серьезной болезни или постоянного стресса.
При вегетативном неврозе основным триггером является стресс и неспособность управлять эмоциями.
Выделяют несколько условий, способствующих развитию вегетативной дисфункции:
- Патологии митохондрий. Группа заболеваний (преимущественно наследственных), связанных с дисбалансом энергетического обмена в клетках организма. Наследственная предрасположенность проявляется обычно еще в детстве.
- Патологические расстройства центральной и периферической нервной системы.
- Хронические заболевания сердечно-сосудистой системы.
- Заболевания эндокринной системы и связанный с ними гормональный дисбаланс.
- Остеохондропатии позвоночника, гиподинамия, профессиональные заболевания.
- Заболевания нервной системы, стрессовые факторы, эмоциональная нестабильность.
- ВСД аллергического генеза.
Основа терапии ВСД состоит в своевременном определении причинного фактора и его устранении.
Типы ВСД
Вегетососудистая дистония может проявляться постоянными симптомами: нервно-мышечного, сосудистого, нейроэндокринного, психического (депрессия, панические атаки, неврозы), пароксизмального или пароксизмального характера.
По преобладанию симптомов нарушения симпатической или парасимпатической нервной системы ВСД разделяют на:
- Гипертонический тип ВСД. Больного беспокоят: сердцебиение, возбуждение, повышение резкого артериального давления, симптомы панической атаки, озноб. Конечности холодные.
- Гипотонический тип ВСД. Характеризуется снижением артериального давления, одышкой, слабостью, потливостью, замиранием сердца.
- ВСД по смешанному типу. Включает в себя все вышеперечисленные симптомы.
Симптомы вегетососудистой дистонии
Симптомы вегетативного невроза очень неприятны и могут затрагивать многие части тела и органы. Очень часто ВСД путают с прединфарктными состояниями или другими сердечно-сосудистыми заболеваниями.
Проявления этого состояния могут иметь различный характер, однако чаще всего выражаются повышением или резким падением артериального давления, головными болями и нарушением терморегуляции, что проявляется отклонением показателей температуры тела от нормы. Также большинство пациентов жалуются при этом на зябкость, холодные руки и быструю утомляемость. Так как дисбаланс вегетативной системы отражается на многих функциональных компонентах, пациент может отмечать нарушения стула и периодические головокружения.
Характерные острые проявления ВСД — симпато-адреналовые и вагоинсулярные кризы.
- Вегетативный (симпатоадреналовый) криз. Может возникать из-за влияния симпатической системы и характеризуется избыточным выбросом адреналина в кровь, что приводит к появлению чувства страха, повышению температуры тела и артериального давления, ощущению сердцебиения, тремору, болям в сердце, гипертермии, онемению конечностей, холодному поту.
- Вагоинсулярное состояние проявляется периодическими обмороками и сильной болью в животе. Из-за влияния парасимпатической нервной системы снижается артериальное давление, возникают слабость, проблемы с дыханием, чувство «сердечной недостаточности», брадикардия, дисфункция пищеварительной системы, головокружение, полиурия, потливость.
Смешанные кризы могут сочетать различные симптомы. Течение вегето-сосудистой дистонии может быть длительным, с периодами обострения и ремиссии.
В случае преобладания сердечно-сосудистых нарушений иногда используется термин «нервно-циркулярная дистония». Нейроциркуляторная дистония бывает: сосудистая, сердечная, смешанная.
Симптомы характерные для всех форм ВСД:
- цефалгии;
- склонность к обморокам;
- лабильность температуры;
- ощущение кома в горле;
- ипохондрия (чрезмерная забота о здоровье);
- проявления астено-вегетативного синдрома (быстрая утомляемость, плохая переносимость нагрузок, метеочувствительность);
- нарушения функционирования желудка и кишечника (приступы тошноты, боли в животе, изжога);
- боли за грудиной иррадиирующие в левую часть тела(руку, лопатку, плечо);
- изменения артериального давления(зависит от формы ВСД);
- синдром Рейно (нарушения периферического кровообращения);
- эмоциональная лабильность — расстройства настроения, такие как тревожность, возбуждение, раздражительность, агрессия.
Синдромы ВСД
Важно понимать, что симптомы ВСД весьма разнообразны и напрямую зависят от синдрома, преобладающего в течении болезни. Каждый из синдромов вегетативной дисфункции в большей степени затрагивает ту или иную систему организменного регулирования:
- Кардиоваскулярный синдром. Проявляется нарушениями деятельности сердечно-сосудистой системы, такими как тахикардия, брадикардия и т.д. Кроме того, может отмечаться тупая боль в области сердца, развивающаяся на фоне повышения артериального давления.
- Гипервентиляционный синдром. Пациент ощущает недостаток воздуха и пытается компенсировать это учащенным дыханием, однако вдох сильно затруднен. В результате происходит освобождение крови от углекислого газа и рефлекторное угнетение дыхательного центра.
- Синдром раздраженной кишки. Основной симптом такого состояния — боль внизу живота, сопровождающаяся нарушениями стула, метеоризмом и учащенными позывами к опорожнению. Иногда синдром раздраженной кишки вызывает также беспричинную тошноту и рвоту.
- Гипергидроз. Повышение потоотделения может наблюдаться в области кистей, ступней и подмышечных впадин.
- Нарушения терморегуляции. Постоянная субфебрильная температура тела и ощущение озноба.
Если вы страдаете от головных болей, головокружения, слабости, изменений артериального давления, затруднений памяти, беспокойства, изменения настроения, онемения конечностей и кожи лица, болей в животе рекомендуется немедленно обратиться к врачу.
Формы кардиалгического синдрома
Кардиалгический синдром диагностируется в 90% всех случаев и имеет следующие формы:
Тахикардическая форма:
- синусовая тахикардия — 90 и более ударов за минуту;
- бледность кожных покровов;
- артериальная гипертензия;
- мидриаз(расширение зрачков);
- ощущение тревоги;
- головные боли;
- проявления синдрома Рейно;
- загрудинные боли.
Кардиалгическая форма:
- боли в области сердца различного характера;
- нехватка воздуха;
- головные боли;
- тахикардия или брадикардия.
Брадикардическая форма:
- синусовая брадикардия меньше 60 ударов за минуту;
- цефалгии (головные боли);
- боли в области сердца (перикардиальные);
- ортостатическое головокружение (при резком изменении положения тела);
- обмороки;
- плохая переносимость жары или холода;
- гипергидроз (чрезмерное потоотделение);
- проявления синдрома Рейно;
- транзиторная или постоянная гипотония;
- специфические признаки на ЭКГ.
Аритмическая форма:
- желудочковая или наджелудочковая экстрасистолия;
- приступы пароксизмальной тахикардии.
Диагностика
ВСД характеризуется большим разнообразием клинических проявлений и зачастую врачи ошибочно диагностируют иную патологию сердечно-сосудистой, нервной или других систем со сходными признаками. Диагноз ВСД ставится методом исключения, когда симптомы заболевания присутствуют, а патологии которая могла бы их спровоцировать не обнаружено.
Больного обследуют по органам и системам, обязательно устанавливается неврологический статус. Важную роль играет генетическая предрасположенность, поэтому тщательно собирают родственный анамнез. Также нужны консультации узких специалистов — ЛОР, окулист, эндокринолог, психиатр.
Базисные(основные) диагностические методы:
- Общий и биохимический анализ крови, анализ мочи. Проводят с целью исключения воспалительных процессов или дегенеративных изменений в органах которые могут вследствии возникновения токсемии манифестировать подобными с ВСД клиническими симптомами.
- Электрокардиография. Проводится для дифференциальной диагностики ВСД с патологией сердца (ИХС, миокардиты, гипертоническая болезнь).
- Эхокардиография. Проводится для исключения пороков сердца.
- УЗД органов брюшной полости. Исключают гепатопатию, панкреатит, поражение почек.
- МРТ головного мозга и шейного отдела позвоночника. Проводят для исключения дисциркуляторной энцефалопатии и дегенеративных изменений тканей мозга. Этот метод крайне важен при протекании заболевания по гипотоническому типу с частыми обмороками, так как дает возможность обнаружить участки ишемии в головном мозге, и возможные последствия черепно-мозговой травмы.
- Функциональные пробы. Для диагностирования нарушений дыхательной и нервной системы.
- Доплеровское сканирование церебробрахиальных сосудов головы и шеи.
- МРТ грудного отдела позвоночника. Проводится для дифференциальной диагностики болей за грудиной. На снимках отчетливо видны все структуры спинного мозга, и это дает возможность исключить наличие грыж, бокового амиотрофического склероза, травм позвоночника, которые могут вызывать сходные с ВСД жалобы.
В данном случае, МРТ имеет преимущество над остальными инструментальной диагностики, так как имеет большую информативность, не несет лучевой нагрузки, позволяет выявить большинство органических изменений головного мозга и органов грудной полости.
Основания для постановки диагноза нейровегетативной дистонии
Основная особенность нарушений соматизации (F.45.0) по МКБ-10 — повторяющиеся, разнообразные физические симптомы. Считается, что все случаи расстройства с соматизацией начинаются до 30 лет.
Общие физические симптомы патологии включают:
- Боль как минимум в четырех различных отделах тела (голова, живот, спина, суставы, грудь, анус) или разные функциональные расстройства (например, нарушения менструального цикла,мочеиспускания, половой функции) (критерий B1 согласно DSM-IV);
- Минимум две желудочно-кишечные жалобы, например, тошнота, метеоризм, рвота, диарея или непереносимость определенных продуктов (критерий B2 согласно DSM-IV);
- По крайней мере один симптом, связанный с половой функцией (кроме боли, указанной в В1), например, нерегулярные или слишком обильные менструации у женщин, или эректильная дисфункция или эякуляция у мужчин (критерий В3 согласно DSM-IV);
- Минимум один симптом, указывающий на заболевание нервной системы, например, нарушение равновесия, парестезии, двоение в глазах (критерий dsM-IV B4).
Таблица 1. Расстройство с соматизацией
| a | Не менее 2 лет истории различных физических симптомов, не объясненных в соматических исследованиях | Нет | да |
| b | Длительный поиск причины у разных врачей, длительная диагностика без явного результата | Нет | да |
| c | Пациент отрицает психологическую подоплеку симптомов | Нет | да |
| d | Соматические симптомы: | ||
| –Боль в животе | Нет | да | |
| –Тошнота | Нет | да | |
| –Чувство распирания в животе или вздутие живота | Нет | да | |
| –Рвота или изжога | Нет | да | |
| –Ощущение переполнения в животе | Нет | да | |
| –Одышка | Нет | да | |
| –Боль в груди | Нет | да | |
| –Дизурия, давление на мочевой пузырь | Нет | да | |
| –Неприятные ощущения в области половых органов | Нет | да | |
| –Жалобы на неприятные ощущения со стороны влагалища | Нет | да | |
| –Эритема или бледность кожи | Нет | да | |
| –Боль в конечностях или суставах | Нет | да | |
| –Чувство онемения или покалывания | Нет | да | |
| Резюме d: По крайней мере, 6 “да” симптомов d | Нет | да | |
| Если a, b, c – “да” и вывод d – “да” — ставится диагноз – расстройство соматизации (F.45.0) | Нет | да |
Лечение
При лечении вегето-сосудистой дистонии важен индивидуальный подход, терапия должна быть комплексной и учитывать этиологию заболевания. Сложность лечения вегетативного невроза связана с тем, что это заболевание обычно диагностируется у пациентов поздно.
Наиболее эффективна в лечении вегетативного невроза психотерапия, усиленная фармакологическими средствами. Пациентам с вегетативным неврозом в первую очередь дают анксиолитики и антидепрессанты.
На ранних стадиях ВСД проводят щадящую терапию, в которую входит:
- нормализация режима питания;
- устранение гиподинамии;
- психотерапевтические методы;
- лечебная физкультура;
- устранение эмоционального дисбаланса;
- рефлексотерапия, иглоукалывание;
- фитотерапия.
Важное место отводится лечению сопутствующей соматической патологии (патология внутренних органов).
Независимо от формы ВСД, а тем более при запущенных случаях, лечение проводят длительным курсом, и срок терапии подбирается индивидуально. При неэффективности немедикаментозной терапии, прибегают к применению лекарственных препаратов. Больному может требоваться:
- санация хронических очагов инфекций — антибактериальная терапия;
- нормализация психического статуса — транквилизаторы, антидепресанты;
- улучшение кровообращения головного мозга 3 кавинтон, пентоксифиллин;
- улучшение метаболических процессов в головном мозге — ноотропил, пирацетам;
- общеукрепляющая терапия — адаптогенная (элеутерококк, эхинацея).
В зависимости от синдромов преобладающих при ВСД назначают следующую симптоматическую терапию:
- кардиалгический синдром купируется применением метопролола, диазепама;
- тахикардический синдром — метопролол, успокоительные, например, барбовал;
- брадикардический синдром — препараты содержащие атропин — капли Зеленина;
- аритмический синдром — препараты зависят от вида аритмии и подбираются индивидуально.
Чем грозит ВСД
Постоянные проявления астеновегетативного синдрома, нарушения работы сердца, головные боли, дисфункции желудочно-кишечного тракта значительно снижают работоспособность. При тяжелых течениях ВСД работать практически невозможно. Кроме того, поздно диагностированная и нелеченная ВСД может спровоцировать возникновение сердечно-сосудистых осложнений (гипертонию, миокардиодистрофию, ишемическую болезнь сердца), психических нарушений, энцефалопатий вследствии дисфункции сосудистого тонуса и гипоксемии церебральных структур.
Поэтому, своевременная консультация у специалиста, назначение им электрокардиографии, МРТ брахиоцефальных структур, а также других диагностических мероприятий способствует раннему диагностированию и профилактике возможных осложнений.
Профилактика
Профилактировать заболевание необходимо с раннего возраста. Нужно правильно организовать режим дня ребенка, выработать стойкость к физическим нагрузкам, предпочтение рациональному питанию, здоровому образу жизни. Необходимо развить у ребенка стрессоустойчивость, уверенность в себе.
Профилактика вегето-сосудистой дистонии у взрослых мало чем отличается. Подразумевает организацию правильного режима дня, рационального питания, умеренных физических нагрузок, отказ от курения, приема алкоголя, устранение других провоцирующих факторов.
Важно также профилактировать ВСД как последствие других заболеваний (соматоформная ВСД), путем ранней диагностики и лечения гормональных нарушений, патологии сердечно-сосудистой, нервной и других систем.
Пациенты которые хотя бы однократно перенесли клинические симптомы вегето-сосудистой дистонии или вегето-сосудистый криз должны регулярно (не менее одного раза на год) проходить обследование сердечно-сосудистой и нервной системы.
Одной из распространенных патологий современного мира является вегетососудистая дистония. Она диагностируется у 80% населения. В педиатрической практике ВСД выявляется в 25% случаев. Однако до сих пор не существует единого мнения касаемо определения патологии.
Вегетососудистая дистония — симптоматический комплекс, включающий в себя поражение различных органов и систем. Для того чтобы диагностировать заболевание, определить причины его развития и провести корректное лечение, рекомендуем обращаться в Юсуповскую больницу. Для исследования специалисты клиники используют оборудование, отвечающее стандартам качества и безопасности. Терапия назначается согласно последним мировым рекомендациям.
Формулировка ВСД встречается только в отечественной медицине. При этом в международной классификации болезней МКБ-10 подобного заболевания нет. Симптомокомплекс объединен в такое понятие, как «вегетативная дисфункция» (код МКБ-10 F 45.3).
Причины
Вегетососудистая дистония поражает различные системы и органы. Симптомы могут проявляться уже во внутриутробном развитии. Доказано, что наибольшее число диагностированных случаев выявляется в возрасте от 20 до 40 лет. Среди главных причин развития ВСД выделяют следующие:
- наследственная отягощенность;
- физиологические особенности строения организма;
- психоэмоциональное или физическое перенапряжение;
- нестабильность гормонального фона;
- хронические соматические патологии;
- черепно-мозговые травмы в анамнезе.
Врачи Юсуповской больницы в кратчайшие сроки выявляют причины развития вегетососудистой дистонии. В соответствии с выявленными этиологическими факторами разрабатывают программа терапии.
Факторы риска
Врачи выделяют предрасполагающие факторы, наличие которых увеличивает шанс развития вегетососудистой дистонии. К ним относятся:
- нарушение режима бодрствования и сна;
- половая дисфункция;
- чрезмерное употребление кофеинсодержащих напитков;
- злоупотребление алкоголем;
- частое изменение часовых поясов.
Виды
Врачи выделяют следующие формы вегетососудистой дистонии:
- по гипертоническому типу;
- по гипотоническому типу;
- по кардиальному типу;
- смешанного типа.
ВСД по гипертоническому типу
Данный вид патологии сопровождается подъемами артериального давления до высоких значений. В связи с этим появляются головная боль, головокружение, слабость, мелькание «мушек» перед глазами, чувство тошноты.
ВСД по гипотоническому типу
Симптомом этой формы патологии является снижение артериального давления. Сложно поддается диагностике в связи с общим характером проявлений.
ВСД по смешанному типу
Характеризуется регулярной сменой артериального давления от высоких значений до низких. Смешанная вегетососудистая дистония чаще всего появляется в связи с наследственной предрасположенностью. Клиническими симптомами данной формы заболевания являются панические атаки, повышенная тревожность, раздражительность.
ВСД по кардиальному типу
Возникает на фоне других заболеваний. Проявляется болевыми ощущениями в области сердца.
Мнение эксперта
Автор:
Татьяна Александровна Косова
Заведующая отделением восстановительной медицины, врач-невролог, рефлексотерапевт
По последним статистическим данным, ВСД диагностируется у 50–70 % населения. При этом выделить закономерность касаемо возраста и пола не удается. Дебют болезни может произойти в любой период жизни. Среди подростков вегетососудистая дистония выявляется в 25–40 % случаев.
Под ВСД подразумевается комплекс патологических симптомов, объединенных общим понятием. Диагностировать заболевание бывает затруднительно в связи разнообразием клинических признаков. В Юсуповской больнице для обследования назначается ЭКГ, ЭхоКГ. Помимо этого, применяются МРТ, КТ, суточный мониторинг по Холтеру, ЭЭГ и лабораторные анализы. По результатам комплексной диагностики врачи подбирают корректную терапию. Объем лечения зависит от выраженности симптоматики. В зависимости от преобладающих признаков назначаются те или иные группы препаратов.
Часто пациенты недооценивают опасность ВСД. Без лечения болезнь приобретает осложненное течение. Это ухудшает состояние больного и требует назначения серьезной терапии. Поэтому при появлении первых патологических признаков рекомендуется обратиться к врачу. Своевременная диагностика и качественное лечение — залог скорейшего выздоровления.
Симптомы
В связи с тем, что вегетососудистая дистония поражает различные органы и системы, патология имеет разнообразные клинические проявления. В процесс могут вовлекаться нервная, сердечно-сосудистая, мочеполовая системы. В результате создается обманчивое впечатление наличия других заболеваний. Опытные врачи Юсуповской больницы проводят дифференциальную диагностику состояний и выявляют ВСД в кратчайшие сроки. Общими симптомами патологии считаются:
- Психоневротические: головные боли, головокружения, тревожность, плаксивость. Пациентов беспокоят раздражительность, склонность к паническим атакам, нарушение сна, дневная сонливость, апатичность.
- Дыхательные: периодические приступы удушья, чувство нехватки воздуха, одышка, учащенное дыхание, невозможность сделать глубокий вдох.
- Кардиальные: учащенное сердцебиение, ощущение болей в области сердца, сдавленность грудной клетки, нерегулярность сердечного ритма.
- Периферические соматические синдромы: артропатии, миопатии, остеохондроз шейного отдела позвоночника.
- Мочеполовой: эректильная дисфункция, нарушение мочеиспускания и дефекации.
- Терморегуляторные: изменение температуры тела, чувство озноба.
- Диспептические: боли в животе, чувство тошноты, повышенное газообразование. Стул становится неустойчивым, появляются изжога, отрыжка.
Многочисленные положительные отзывы свидетельствуют об успешной работе специалистов Юсуповской больницы. Врачи на протяжении многих лет успешно справляются с определением ВСД, несмотря на сложность диагностики.
Симптомы при разных формах ВСД
Пациентов с кардиальной формой ВСД беспокоят боли в сердце колющего, ноющего, давящего характера, которые не проходят после приёма нитроглицерина. Пациенты ощущают сердцебиение, сердечные толчки, перебои в работе сердца. Пульс может быть частым или редким, артериальное давление – пониженным или повышенным.
У пациентов во время обострение симптомов ВСД возникает чувство страха смерти, появляется «ком в горле». Они не могут успокоиться, мечутся и требуют принятия срочных мер. Паническая атака выбивает человека из колеи нормальной жизни. После приступа у пациентов долго сохраняются страхи.
Признаком ВСД является бессонница и нарушение качества сна. После бессонной ночи пациент чувствует себя разбитым, у него ухудшается настроение. Из состояния равновесия больного ВСД может вывести мельчайший триггерный фактор. Если ВСД протекает по респираторному типу, у пациентов возникают приступы удушья, неудовлетворённость вдохом, боль в груди, чувство нехватки воздуха.
Пациенты, страдающие ВСД по гипотоническому типу, во время вегетативного криза теряют сознание, их кожа становится бледной, покрывается потом, ноги и руки – холодными.
Нарушение функции органов пищеварения проявляется изжогой, тошнотой с рвотой, поносами или запорами. Пациентов беспокоят спастические боли в животе.
Больные вегетососудистой дистонией жалуются на боли в суставах и мышцах, у них развивается остеохондроз.
При смешанной форме ВСД определяются проявления всех видов вегетососудистой дистонии. ВСД по гипертоническому типу обычно сочетается с функциональной венозной гипертонией, респираторным и миокардиальным синдромами, артериальная гипотония – с респираторным синдромом и функциональной венозной гипертонией, реже с миокардиальным синдромом.
Кардиальная форма нейроциркуляторной дистонии чаще всего сочетается с респираторным синдромом, функциональной венозной гипертонией и регионарно-церебральной дистонией. Функциональная венозная гипертония как ведущий сидром определяется в сочетании с миокардиальным и респираторным синдромами. Во время криза все симптомы ВСД обостряются. Приступ как внезапно начинается, так и проходит.
Головокружение
Причиной головокружения при ВСД может быть нарушение тонуса сосудов головного мозга. На состояние мозговых сосудов влияет много факторов – от неприятной новости до выброса адреналина в кровь вследствие стресса. В качестве катализатора реакций, которые развиваются при ВСД, выступают:
- умственные нагрузки;
- острый и хронический стресс;
- отягощённая наследственность;
- сахарный диабет и другие хронические болезни;
- заболевания центральной и периферической нервной системы;
- патология щитовидной железы, надпочечников, половых желез.
При головокружении вследствие ВСД неврологи Юсуповской больницы проводят обследование пациентов с помощью современных аппаратов ведущих мировых производителей. Пациенты проходят магнитную и магнитно-резонансную томографию, рентгенографию шейного отдела позвоночника, электроэнцефалографию. Если обострение симптомов ВСД происходит вследствие снижения артериального давления, помогают кофе и зелёный чай, кусочек черного шоколада, настойка лимонника. Можно добавить в чай ложку мёда.
При сильном приступе вегетососудистой дистонии пациента следует уложить, открыть доступ свежего воздуха в помещение. Лечение начинают с успокоительного или седативного средства. Измерив артериальное давление, принимают решение о целесообразности медикаментозной терапии.
Причиной головокружения при ВСД может быть патология сосудов головного мозга. Как укрепить сосуды головного мозга при ВСД? Для повышения эластичности стенок артерий и капилляров неврологи назначают следующие лекарства для сосудов головного мозга:
- витамин С – антиоксидант, роль которого заключается в защите стенок сосудов от разрушения под влиянием свободных радикалов, усиливает функции витамина Р;
- витамин Р – содержит комплекс полифенолов и биофлавоноидов, который способствуют укреплению капилляров и препятствует потере сосудистого тонуса;
- никотиновую кислоту (витамин РР) – расширяет капилляры и препятствует отложению холестерина на стенках сосудов.
Если кружится голова при ВСД, назначают препараты, в состав которых входят микроэлементы, укрепляющие стенки сосудов и стимулирующие обмен веществ: калий, селен, кремний.
Как снять головокружение при ВСД? Фармацевтическая промышленность выпускает растительные препараты, улучшающие кровообращение в головном мозге. Это производные никотиновой кислоты, средства на основе садового барвинка и экстракты Гинкго Билоба. Производные никотиновой кислоты расширяют крупные сосуды, хотя и мелкие капилляры тоже подвержены их воздействию.
Экстракты Гинкго Билоба входят в состав препаратов танакан, билобил, гинкор форт. При приеме внутрь они выполняют несколько задач:
- снимают спазм сосудов;
- усиливают проницаемость сосудистой стенки;
- снимают отёки;
- оказывает антиоксидантное воздействие;
- ускоряют обмен веществ в нервной ткани.
Барвинок садовый содержит особую группу алкалоидов, которые оказывают выраженное спазмолитическое воздействие на сосуды, ускоряют обмен веществ, повышают микроциркуляцию в сосудах мозга. Хорошо помогает мексидол от головокружения при ВСД.
Головная боль
Синдром вегетососудистой дистонии и проявляет себя многогранно. Головная боль, как важнейший симптом ВСД, возникает преимущественно у людей, которые подвержены страхам и фобиям, сильным эмоциям после стресса. Как болит голова при ВСД?
Пациенты приводят следующее описание головной боли при ВСД:
- не бывает сильной и резкой;
- может сопровождаться обмороками, тошнотой, головокружением, звоном или шумом в ушах, шаткостью походки;
- начинается утром, не покидает человека целый день и отличается своим постоянством;
- при боли пациент с трудом воспринимает окружающий мир;
- при наклоне головы боль усиливается и становится пульсирующей.
Во время приступа головной боли пациенту кажется, что на него надета каска и она сжимает голову. Где болит голова при ВСД? Боль локализуется в отдельной области или распространяется по всей голове. Пациенты ощущают чувство дискомфорта в затылке и в шее. При приступе может заложить одно ухо, иногда пациенту кажется, что что-то давит в висках, глазах и в области лба.
Чтобы избавиться от головной боли неврологи Юсуповской больницы предлагают пациентам исключить психотравмирующие факторы, вредные привычки, нормализовать режим работы и отдыха, питание. В лечении головных болей при вегетативных расстройствах эффективен гипноз, мануальная терапия, иглоукалывание. Врачи Юсуповской больницы в совершенстве владеют методами немедикаментозного лечения, используют авторские методики реабилитации.
ВСД у женщин
Чаще всего причиной развития вегетососудистой дистонии у женщин является гормональный дисбаланс. Менструация, климактерический период и беременность — основные пусковые механизмы перестройки женских гормонов. Помимо этого, в развитии ВСД у женщин немаловажную роль играет наследственная предрасположенность. Для назначения терапии команда врачей Юсуповской больницы проводит полную диагностику. На основании полученных данных подбирается эффективное лечение.
ВСД у мужчин
Клинические симптомы вегетососудистой дистонии у мужчин не сильно отличаются от таковых у женщин. Единственным характерным признаком патологии у представителей сильного пола считается эректильная дисфункция. С данной жалобой большинство мужчин первично обращается к врачу. В ходе диагностического поиска выявляется первопричина патологии и назначается лечение.
Диагностика
Вегетососудистая дистония имеет различные клинические проявления. В связи с этим необходимо тщательно провести диагностику, позволяющую дифференцировать патологические состояния. В числе основных методов исследования выделяют:
- клинический анализ крови;
- биохимическое исследование крови;
- общий анализ мочи;
- кровь на гормоны щитовидной железы;
- реоэнцефалографию;
- ЭКГ;
- ЭхоКГ;
- суточный мониторинг по Холтеру;
- МРТ.
Врачи Юсуповской больницы используют современные аппараты. С их помощью в кратчайшие сроки удается установить причины вегетососудистой дистонии. Опытные специалисты подбирают эффективное лечение, направленное на устранение симптомов патологического состояния.
Лечение
Терапия вегетососудистой дистонии начинается с посещения психотерапевта и изменения образа жизни. Медикаменты применяются исключительно в комплексном лечении. Препарат и дозировку определяют врачи Юсуповской больницы после обследования пациента.
При ВСД неврологи назначают следующие лекарственные препараты:
- антидепрессанты;
- седативные средства;
- транквилизаторы;
- ноотропные препараты.
Антидепрессанты необходимы для избавления от проявлений депрессивных состояний, которые наблюдаются при вегетососудистой дистонии. Лекарственные препараты быстро снимают чувство тревоги, подавленность, улучшают качество сна и повышают аппетит. При вегетативной дистонии антидепрессанты назначают в первую очередь, поскольку устранение депрессии одновременно уменьшает и другие проявления ВСД. При длительном применении препараты вызывают привыкание. Антидепрессанты вызывают побочные эффекты, которые выражаются различными нарушениями центральной нервной системы, усиленным потоотделением, сбоями сердечного ритма и тошнотой. Врачи Юсуповской больницы осторожно относятся к выбору препарата для лечения ВСД. Наиболее безвредными и действенными антидепрессантами являются азафен, деприм, ципралекс.
Седативные средства снижают чувство беспокойства. В терапии ВСД используют средства на основе лекарственных трав, барбитураты, препараты брома и магния. Самыми безопасными считаются растительные средства, поскольку они оказывают несущественные побочные действия и не имеют значительных противопоказаний. При ВСД неврологи применяют препараты на основе экстракта валерианы (ново-пассит, дормиплант, персен) и боярышника (кратал, фитосед). Существенными побочными эффектами обладают барбитураты. Они могут вызывать привыкание, а в случае незначительного превышения дозировки способны привести к отравлению. Наиболее безопасными лекарствами этой группы являются корвалол, барбовал, валокордин. Их назначают при кардиальной форме ВСД.
Транквилизаторы являются эффективными лекарственными средствами, которые оказывают быстрое, но кратковременное успокаивающее воздействие. Они избавляют от чувства страха, беспокойства, тревоги, снимают эмоциональное напряжение. Препараты этой фармакологической группы не назначают при беременности и ослабленном иммунитете, детям и психическим больным. Терапия ВСД проводится щадящими лекарствами с постепенным переходом на более мощные препараты. Для лечения ВСД врачи применяют диазепам, нозепам, оксазепам, седуксен, элениум.
К ноотропным препаратам относят лекарственные вещества, которые воздействуют на определенные функции мозга:
- активизируют умственную деятельность;
- улучшают память;
- повышают способности к обучению.
Употребление препаратов этой группы избавляет больных ВСД от слабости и апатии, способствует ясности сознания, устраняет психомоторную заторможенность. Ноотропы обладают слабовыраженными побочными эффектами и невысокой токсичностью. Наиболее часто врачи при ВСД назначают глицин, фенибут, пирацетам, ноотропил, фезам.
Осложнения
Многие люди не придают значения такому диагнозу как вегетососудистая дистония. Такое мнение ошибочно. Как и любое заболевание ВСД может привести к появлению осложнений. Среди них:
- гипертония;
- гипотония;
- нарушение зрения;
- анемия;
- депрессия;
- потеря веса;
- непроизвольное мочеиспускание.
В связи с этим врачи рекомендуют обращаться за медицинской помощью при появлении первых патологических признаков. Это поможет вовремя выявить проблему и провести курс лечения.
Профилактика
Для того чтобы снизить риск развития симптомов ВСД, необходимо соблюдать следующие профилактические рекомендации:
- вести активный образ жизни;
- избегать психоэмоциональных напряжений;
- не злоупотреблять алкоголем, кофеинсодержащими напитками;
- отказаться от курения;
- придерживаться рационального и сбалансированного питания.
Данные советы врачей помогут минимизировать возможность появления вегетососудистой дистонии.
При появлении первых признаков патологии необходимо обратиться к докторам для проведения медицинского обследования. Врачи Юсуповской больницы в Москве выполнят полный курс диагностики, необходимой для выявления вегетососудистой дистонии. Назначат лечение, которое избавит от неприятных симптомов заболевания.
Задать интересующие вопросы, а также записаться на прием к врачу можно по телефону.