Дата публикации 20 июня 2020Обновлено 3 августа 2021
Определение болезни. Причины заболевания
Бесплодие (Female infertility) — это заболевание, при котором беременность не наступает после 12 месяцев регулярной половой жизни без использования контрацептивов. Для женщин старше 35 лет диагноз «бесплодие» ставят через шесть месяцев.
Диагностика и лечение по поводу бесплодия могут быть начаты не ранее, чем через год после первых попыток забеременеть. Для женщин старше 35 лет срок сокращается до полугода.
Распространённость
Среди женщин 15-44 лет, когда-либо бывших замужем, диагноз «бесплодие» был поставлен:
- в 20-24 года — 1,7 %;
- в 25-29 лет — 3,3 %;
- в 30-34 года — 6,3 %;
- в 35-39 лет — 6 %;
- в 40-44 лет — 5,8 % [14].
В Российской Федерации, по разным данным, бесплодны от 15 до 24 % браков. Точных данных нет, но врачи даже на основе имеющихся бьют тревогу [1][3][4][6].
Основные причины бесплодия у женщин
К бесплодию могут приводить как врождённые, так и приобретённые заболевания:
- Врождённые заболевания (пороки развития половых органов):
- гипоплазия матки (размеры матки меньше, чем должны быть в норме);
- удвоение матки;
- перегородки полости и шейки матки.
- Воспалительные заболевания, приводящие к непроходимости маточных труб (самая частая причина бесплодия):
- эндометрит;
- воспаление полости матки;
- сальпингоофорит — воспаление придатков матки;
- гонорейная или хламидиозная инфекция.
- Другие заболевания и операции:
- новообразования матки и эндометрия — миомы матки, полипы эндометрия и цервикального канала;
- нарушение работы органов, вырабатывающих гормоны (гипофиза, гипоталамуса, яичников, щитовидной железы, надпочечников);
- аборты и операции на матке и придатках [1][3][4][6].
Вторичное бесплодие — это состояние, когда женщине не удаётся зачать ребёнка, хотя раньше она была беременна. Причины вторичного бесплодия зачастую связаны с возрастом и перенесёнными заболеваниями.
Бесплодие от противозачаточных таблеток
В подавляющем большинстве случаев комбинированные оральные контрацептивы (КОК) к бесплодию не приводят. Осложнения после их приёма развиваются крайне редко и выражаются в том, что у женщины прогрессируют заболевания, которые были до приёма КОК: эндометриоз, миома матки и гипоплазия эндометрия.
Также может развиться синдром гиперторможения гонадотропной функции гипофиза (СГГФГ) — гормональная дисфункция, из-за которой прекращаются менструации. СГГФГ — это одна из наиболее распространённых форм вторичной аменореи. После приёма КОК в течение года и более СГГФГ возникает у 1–2 % пациенток [12].
Психологические причины бесплодия
Стресс может повлиять на либидо и сексуальную функцию и снизить возможность женщины забеременеть. Сильные нервные потрясения способны нарушить менструальный цикл, при этом может не происходить овуляция, что также приводит к бесплодию.
Генетические факторы бесплодия
Генетическое бесплодие возникает, если нарушается структура генов яйцеклеток.
Хромосомы у взрослого человека могут повредиться:
- под воздействием радиации и химикатов;
- из-за загрязнений окружающей среды и неправильного образа жизни, например при употреблении наркотиков.
Причины генетического бесплодия у женщин:
- Нарушение механизмов расхождения хромосом при созревании яйцеклетки. После 40 лет около 80 % яйцеклеток имеют хромосомную патологию.
- Врождённые хромосомные нарушения, например слияние хромосом или инверсия, при которой поворачивается участок хромосомы.
- Врождённые аномалии числа половых хромосом: синдромы Шерешевского — Тёрнера и Свайера, а также трисомия Х-хромосомы — синдром, при котором развивается недостаточность функции яичников и возрастают риски внутриутробной гибели плода.
- Синдром Нунан (Ульриха — Тёрнера) — женщина не может забеременеть из-за первичной недостаточности функций яичников.
Молекулярно-генетические нарушения:
- Мутации в генах, отвечающих за свёртывающую систему крови. Избыток гомоцистеина, повышенная свёртываемость крови и склонность к образованию тромбов могут привести к бесплодию и невынашиванию беременности.
- Нарушенная способность эндометрия к имплантации и смещение времени имплантационного окна.
- Синдром Мартина — Белл (синдром ломкой X-хромосомы). У женщин-носительниц предмутационного состояния в 15–25 % случаев развивается синдром раннего истощения яичников.
- Синдром Каллмана — мутации в генах, из-за которых развилась вторичная недостаточность функции яичников, или гипогонадотропный гипогонадизм (нарушения в работе гипоталамо-гипофизарной системы).
Генетические аномалии при бесплодии встречаются не чаще, чем в 10 % случаев, и преобладают у мужчин. У женщин нарушения в основном связаны с изменением числа и структуры хромосом, мутациями генов. Такие патологии чаще возникают после 40 лет [13].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы женского бесплодия
Основной признак бесплодия у женщин — это отсутствие беременности при регулярной половой жизни без применения методов контрацепции. Также бесплодие проявляется симптомами тех заболеваний, из-за которых беременность не наступает.
При воспалительных заболеваниях и инфекционных процессах:
- неприятные выделения из половых путей;
- боли в животе;
- зуд и дискомфорт в наружных половых органах;
- повышение температуры тела.
При миоме матки и эндометриозе:
- боли внизу живота и при половых актах;
- обильные менструации;
- нарушения менструального цикла — менструации продолжительностью более 7 дней и чаще, чем через 21 день;
При гормональной дисфункции и заболеваниях органов, вырабатывающих гормоны:
- нарушения менструального цикла;
- перерывы между менструациями более 35 дней или отсутствие менструаций [1][3][4][6].
Патогенез женского бесплодия
Женское бесплодие возникает в результате заболеваний репродуктивной системы, при которых нарушаются следующие процессы:
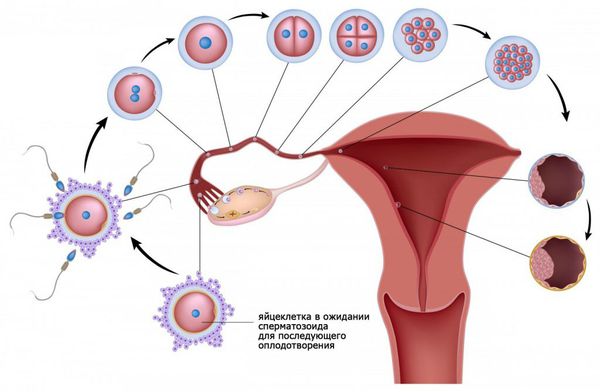
- Созревание яйцеклетки.
- Оплодотворение яйцеклетки.
- Имплантация оплодотворённой яйцеклетки.
- Развитие плодного яйца и дальнейшее вынашивание беременности [2].
При половом акте миллионы сперматозоидов, содержащиеся в сперме мужчины, попадают во влагалище женщины. Недостаточное количество здоровых сперматозоидов или их отсутствие препятствует возникновению беременности и называется мужским фактором бесплодия.
Через два часа после полового акта большинство сперматозоидов погибает во влагалище. Только самые «сильные и здоровые» сперматозоиды проникают через шейку матки в матку. Бесплодие может возникнуть, если сперматозоиды не могут преодолеть цервикальный канал (шеечный фактор бесплодия).
Причины непроходимости цервикального канала:
- полип шейки матки — это опухолевидное образование, растущее из стенки цервикального канала в его просвет, имеющее ножку или широкое основание;
- рубцовая деформация шейки матки, появляющиеся, в основном после родов или хирургических вмешательств на органах половой системы;
- аномальное положение матки (резкий загиб кзади или кпереди);
- иммунологические причины (сперматозоиды теряют подвижность в слизи канала).
Из матки сперматозоиды проникают в маточные (фаллопиевы) трубы. Непроходимость маточных труб определяет трубный фактор бесплодия. Основная причина непроходимости маточных труб — спаечный процесс после перенесённых воспалительных заболеваний.
Сперматозоиды стремятся оплодотворить созревшую яйцеклетку, которая выходит из доминантного фолликула в одном из яичников. Нарушение овуляции и отсутствие созревшей яйцеклетки называется ановуляцией. Это состояние является причиной эндокринного бесплодия.
Причины отсутствия овуляции:
- нарушение работы органов, вырабатывающих гормоны (гипофиза, гипоталамуса, яичников, щитовидной железы, надпочечников);
- преждевременное истощение (старение) яичников — отсутствие примордиальных фолликулов (мелких фолликулов, находящихся в начальной стадии своего развития), из которых созревает яйцеклетка [1][3][4][6].
Оплодотворение яйцеклетки происходит в просвете маточной трубы. Далее оплодотворённая яйцеклетка движется по маточной трубе в сторону матки. При непроходимости маточных труб перемещение яйцеклетки к матке затруднено или становиться невозможным.
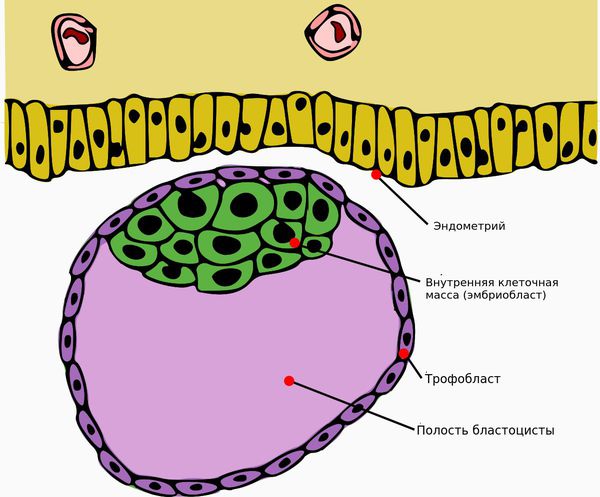
После того как произойдёт овуляция, яичники начинают вырабатывать прогестерон. Под действием гормона утолщается внутренняя слизистая оболочка тела матки (эндометрий), и оплодотворённая яйцеклетка полностью погружается в него. Хронические воспалительные заболевания (эндометрит, инфекции, эндометриоз, гормональная дисфункция, миома матки) и другие патологические процессы мешают продвижению яйцеклетки и её имплантации в эндометрий. Это может приводить к присоединению бластоцисты (ранняя стадия развития зародыша) к маточной трубе и развитию внематочной беременности.
К остановке развития зародыша и выкидышу может привести неправильное прикрепление яйцеклетки к эндометрию. [1][3][4][6]. Мутации генов в сперматозоидах, яйцеклетке или уже в оплодотворённой яйцеклетке также могут стать причиной неразвивающейся беременности [2][5].
Классификация и стадии развития женского бесплодия
Согласно рекомендациям ВОЗ и Министерства здравоохранения РФ, женское бесплодие классифицируется по МКБ-10 как «N97 Женское бесплодие (неспособность забеременеть, стерильность женская)». Её подразделяют на 10 типов:
1. (N97.0) Женское бесплодие, связанное с отсутствием овуляции.
Овуляция — это выход яйцеклетки из яичника в маточную трубу с возможностью последующего оплодотворения сперматозоидами. Без овуляции зачатие естественным путём невозможно. Овуляция может отсутствовать из-за нарушения работы органов, выделяющих гормоны (гипоталамуса, гипофиза, яичников, щитовидной железы, надпочечников). Такую форму называют «эндокринное бесплодие», оно составляет около 25 % в структуре всех причин женского бесплодия. Эндокринное бесплодие возникает на фоне заболеваний, вызванных различными причинами. Например, функциональная гипоталамическая аменорея возникает из-за нервных потрясений, потери массы тела или при тяжёлых физических нагрузках [1][3][4][6].
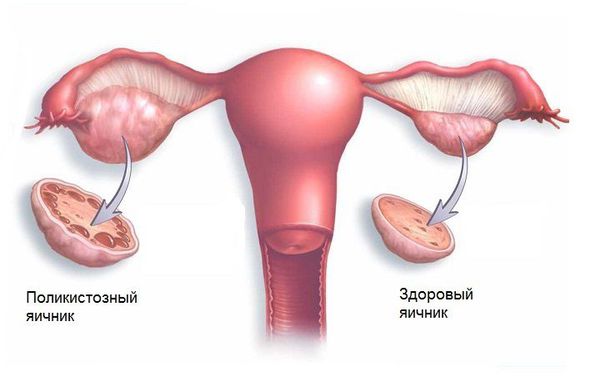
2. (Е28.2) Синдром поликистозных яичников (СПКЯ) характеризуется избытком мужских половых гормонов (тестостерона, андростендиона, дегидроэпиандростерона и других) и отсутствием овуляции. Иногда увеличена масса тела и нарушен менструальный цикл. СПКЯ передаётся по наследству, его частота в популяции составляет 8-13 % [1][3][4][6].
3. (Е28.3) Гипергонадотропная гипоэстрогенная ановуляция — преждевременное истощение яичников («старение»). Основной причиной возникновения заболевания являются генетические факторы. Также к истощению яичников могут привести эндометриоз и операции на придатках. Заболевание проявляется скудными менструациями или их отсутствием (аменорея) в течение 4-6 месяцев. При заболевании количество первичных фолликулов снижено, или они отсутствуют полностью. Распространённость в популяции достигает 1-2 %.
4. (Е22.1) Гиперпролактинемия — заболевание, при котором повышен уровень гормона пролактина. При гиперпролактинемии менструации становятся редкими или отсутствуют, из сосков выделяется молозиво.
Гиперпролактинемия в 40 % случаев возникает при росте опухоли в головном мозге (в гипофизе). Также заболевание может возникать при болезнях почек, щитовидной железы и при приёме некоторых лекарств [1][3][4][6]. Гиперпролактинемия чаще всего диагностируется у женщин в возрасте 25-34 лет.
5. (N97.1) Женское бесплодие трубного происхождения связано с врождённой аномалией маточных труб или трубной непроходимостью. Маточные трубы могут быть непроходимы из-за врождённой аномалии развития или в результате воспаления (сальпингита, сальпингоофорита) и после перенесённой гонорейной, хламидийной и другой инфекции. Заболевания приводят к тому, что в брюшной полости образуются спаечные сращения. В спаечный процесс вовлекаются яичники, маточные трубы и брюшина малого таза. Причиной воспаления внутренних половых органов могут быть аборты, выскабливания стенок полости матки, операции на органах малого таза и брюшной полости, эндометриоз, туберкулёз половых органов. Трубное бесплодие в России составляет 25-70 % от всех случаев бесплодия [1][3][4][6].
6. (N97.2) Женское бесплодие маточного происхождения связано с врождённой аномалией матки и нарушениями при имплантации яйцеклетки.
К бесплодию маточного происхождения приводят:
- врождённые аномалии половых органов: удвоение тела матки с удвоением влагалища и шейки матки, изменение формы полости матки (двурогая матка, однорогая матка);
- воспалительные болезни матки;
- полипы тела и шейки матки;
- лейомиома матки и другие доброкачественные новообразования матки;
- эндометриоз;
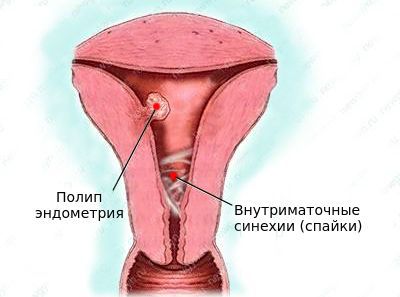
- внутриматочные синехии (спайки).
Внутриматочные сращения (синехии) — патология, при которой в полости матки образуются спайки. Появление внутриматочных синехий может произойти после аборта, неразвивающейся беременности, пузырного заноса, послеродового кровотечения. Формированию внутриматочных синехий также способствует наложение компрессионных швов при послеродовом кровотечении.
Частыми жалобами при бесплодии, обусловленном заболеваниями матки, являются кровяные выделения из половых путей вне менструального цикла и боли в нижних отделах живота. Причиной бесплодия маточного происхождения также могут быть перенесённые инфекции половых путей и операции на матке [1][3][4][6].
7. (N97.3) Женское бесплодие цервикального происхождения возникает из-за деформации шейки матки. К цервикальным формам бесплодия приводят травмы и хирургические вмешательства на шейке матки.
8. (N80) Эндометриоз — заболевание, при котором в разных органах и тканях разрастается ткань, подобная эндометрию из полости матки. На данных момент причины и патогенез эндометриоза до конца не ясны.
Виды эндометриоза:
- эндометриоз яичников (кисты эндометриоидные);
- поражение мышцы матки (аденомиоз);
- наружный генитальный эндометриоз (поражение брюшины);
- ретроцервикальный эндометриоз (разрастание эндометриоидной ткани в шейке матки с возможным поражением прямой кишки) [1][3][6][9].
9. (N97.8) Бесплодие «неясного генеза» — при обследовании причины бесплодия не выявлены ни у мужчины, ни у женщины, встречается в 10 % от всех случаев бесплодия.
10. (N97.4) Женское бесплодие, комбинированное с мужскими факторами — состояние, вызванное одновременно женскими и мужскими факторами. Способность к зачатию у мужчин может снижаться по следующим причинам:
- пороки развития мочеполовых органов;
- злокачественные новообразования;
- инфекции мочеполовой системы;
- расширение вен семевыносящего протока (варикоцеле);
- эндокринные нарушения;
- генетические дефекты.
У 30-40 % мужчин причину бесплодия выявить не удаётся. При этом в анализе спермы мужчины выявляются патологические изменения, причины которых не ясны. К таким изменениям относятся уменьшение количества сперматозоидов, их слабая подвижность и нарушения в строении сперматозоидов, заметные визуально.
Не все причины мужского бесплодия могут быть диагностированы и устранены. Чтобы своевременно подобрать методы лечения, обследование следует начинать с мужчины [1][6][7][8].
Стадии бесплодия
Cтадий бесплодия не существует. Выделяют только первичное бесплодие, когда женщина никогда не была беременна. И вторичное бесплодие — женщина ранее была беременна, но сейчас беременность не наступает.
Осложнения женского бесплодия
Осложнения бесплодия — это патологии, которые могут возникнуть у нерожавших женщин. Отсутствие родов и грудного вскармливания способствует появлению опухолей молочных желёз. Проведённые исследования с участием 50 302 женщин из 30 стран подтвердили это заключение [11].
У пациенток, которые лечатся от бесплодия, чаще чем у женщин, имеющих детей, возникают психические нарушения. Это подтверждено исследованием, в которое входило 7148 женщин, проходивших лечение от бесплодия [11].
Диагностика женского бесплодия
Для уточнения причины бесплодия разработан алгоритм обследования, который подходит для направления на ЭКО (экстракорпоральное оплодотворение) и применения ВРТ (вспомогательных репродуктивных технологий):
1. Физикальное обследование. К бесплодию может привести множество заболеваний, поэтому пациентку осматривают полностью. Врач оценивает состояние кожи, волос и молочных желёз, затем переходит к осмотру половых органов.
2. Микроскопическое исследование мазка из цервикального канала и влагалища методом ПЦР для выявления в соскобе из цервикального канала следующих бактерий:
- Neisseria gonorrhoeae (гонорея);
- Chlamydia trachomatis (хламидия);
- Ureaplasma spp. (виды уреаплазмы);
- Mycoplasma hominis (микоплазма хоминис);
- Mycoplasma genitalium (микоплазма гениталиум);
- Trichomonas vaginalis (влагалищная трихомонада).
3. Оценка овуляции. Овуляторную функцию можно определить одним их следующих методов:
- исследование уровня прогестерона в крови (за 7 дней до менструации);
- проведение мочевого теста на овуляцию;
- ультразвуковой мониторинг овуляции (УЗИ), который позволяет оценить созревание фолликулов, произошедшую овуляцию и формирование жёлтого тела;
- биопсия эндометрия с гистологическим исследованием биоптата (материала, полученного путём биопсии) показана при подозрении на патологические процессы эндометрия, например при хроническом эндометрите, полипах и гиперплазии.
4. Оценка овариального резерва при УЗИ — это подсчёт числа фолликулов в яичниках. Низкий овариальный резерв — это менее трёх антральных фолликулов (фолликулов на последней стадии созревания).
5. Определение гормонов в крови проводится на 2-5 день менструального цикла. При отсутствии менструаций (аменорее) анализы можно сдавать в любой день. Определяют концентрацию следующих гормонов:
- ФСГ (фолликулостимулирущего);
- АМГ (антимюллерова);
- ПРЛ (пролактина);
- ЛГ (лютеинизирующего);
- Е2 (эстрадиола);
- Т (тестостерона);
- ТТГ (тиреотропного).
- антител к тиреопероксидазе [1][6][7][8].
6. Инструментальная диагностика бесплодия у женщин:
- УЗИ малого таза рекомендовано всем женщинам с бесплодием для оценки размеров матки и яичников и выявления образований матки и придатков. УЗИ покажет аномалии развития внутренних половых органов, патологии эндометрия (полипы, гиперплазия, хронический эндометрит) и поможет определить толщину эндометрия и количество антральных фолликулов. УЗИ рекомендовано при подозрении на СПКЯ — при заболевании яичники увеличены, и присутствует более 12 фолликулов.
- Оценка проходимости маточных труб проводится методами гистеросальпингографии (ГСГ, исследование при помощи рентген-аппарата с введением контрастных веществ) и/или соногистеросальпингографии (УЗИ с контрастным веществом), по показаниям — лапароскопии (операция через небольшие разрезы). С помощью ГСГ и соногистеросальпингографии также определяют размер и форму матки, её врождённые и приобретённые аномалии. К приобретённым аномалиям относятся субмукозная миома, полипы, внутриматочные синехии.
- Магнитно-резонансная томография (МРТ) выявляет пороки развития внутренних половых органов, новообразования, очаги эндометриоза, опухоль гипофиза.
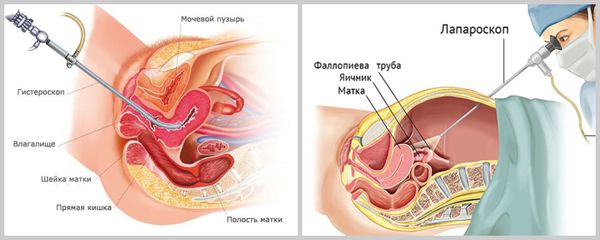
- Гистероскопия позволяет оценить состояние канала шейки матки, полости матки, а также устья фаллопиевых труб.
- Лапароскопию выполняют при подозрении на трубный фактор бесплодия: спайки в малом тазу, эндометриоз, пороки развития внутренних половых органов.
7. Обследование мужчины. Основной метод оценки фертильности мужчины — спермограмма (оценка показателей эякулята). При уменьшении количества сперматозоидов, их слабой подвижности и нарушениях в строении рекомендованы консультации генетика и уролога [1][6][7][8].
7. Консультации других специалистов:
- терапевта — при соматических заболеваниях;
- эндокринолога — при заболеваниях эндокринной системы;
- консультация нейрохирурга — при подозрении на аденому гипофиза;
- консультация онколога — при подозрении на опухоли молочных желёз;
- консультации других специалистов при выявлении соответствующей патологии [1][3][4].
Лечение женского бесплодия
Какой врач лечит бесплодие
Бесплодие лечит гинеколог. Но могут потребоваться консультации и других специалистов: терапевта, эндокринолога, андролога, онколога, генетика и др.
Методы лечения бесплодия
Выделяют три вида лечения бесплодия:
- Консервативные методы — медикаментозная коррекция гормональных нарушений и воспалительных заболеваний.
- Хирургические методы — оперативное лечение патологий репродуктивной системы: удаление узлов миомы и полипов эндометрия и цервикального канала, рассечение спаечных сращений в брюшной полости, восстановление проходимости маточных труб [1][3][6].
- Методы ВРТ — применение вспомогательных репродуктивных технологий.
Основным и самым эффективным методом лечения бесплодия является ЭКО. Во время ЭКО яйцеклетку извлекают из организма женщины и оплодотворяют искусственно в условиях «in vitro» («в пробирке»). Полученный эмбрион содержат в условиях инкубатора, где он развивается в течение 2—5 дней, после чего эмбрион переносят в полость матки для дальнейшего развития.
Лечение каждого конкретного бесплодия имеет свои особенности, рассмотрим их подробнее.
N97.0 Женское бесплодие, связанное с отсутствием овуляции. Для лечения проводят стимуляцию овуляции с помощью лекарственных средств. При неэффективности медикаментозного лечения рекомендовано ЭКО. Если причина бесплодия в эндокринных нарушениях, то нормализуют работу больного органа — щитовидной железы, надпочечников, гипофиза и др. При расстройствах пищевого поведения рекомендована консультация диетолога и психотерапевта.
Е28.2 Синдром поликистозных яичников (СПКЯ). При бесплодии, обусловленном СПКЯ, рекомендована уменьшение массы тела до нормы. Оперативное лечение малоэффективно, показана стимуляция овуляции и проведение программ ЭКО.
Е28.3 Гипергонадотропная гипоэстрогенная ановуляция. Пациенткам с преждевременной недостаточностью яичников рекомендованы программы ВРТ с использованием донорских яйцеклеток или эмбрионов.
Е22.1 Гиперпролактинемия. Заболевание лечат лекарствами, снижающими уровень пролактина и уменьшающими размеры опухоли. При больших размерах опухоли и отсутствии эффекта от медикаментозной терапии рекомендовано удаление опухоли гипофиза. Такую операцию можно сделать через носовые ходы, не разрезая кости черепа.
N97.1 Женское бесплодие трубного происхождения. Консервативное лечение неэффективно, к действенным методам относятся программы ВРТ, ЭКО [1][3][4][6]. Операции по восстановлению проходимости маточных труб признаны менее эффективными, чем ЭКО, но могут быть рекомендованы женщинам в возрасте до 35 лет при сохранённом овариальном резерве, наличие овуляции и нормальных показателях спермы у партнёра. При подготовке к ЭКО показано удаление гидросальпинксов (скопление секрета в полости трубы) и сактосальпинксов (водянистое содержимое в просвете маточной трубы). [1][3].
N97.2 Женское бесплодие маточного происхождения. Для лечения маточной формы бесплодия применяют хирургические методы: удаляют полипы и узлы при миоме, разъединяют сращения в полости матки и восстанавливают нормальную анатомию при пороках полости матки.
Методы ВРТ показаны при непроходимости маточных труб, отсутствии овуляции, сниженном овариальном резерве и патологиях спермы. Консервативное лечение лейомиомы не рекомендуются, но может применяться для предоперационной подготовки у пациенток с анемией. Операция при миоме матки поможет восстановить естественную фертильность и подготовить пациентку к программам ЭКО.
Показания к хирургическому лечению миомы матки:
- субмукозная лейомиома матки (под слизистой оболочкой полости матки);
- миома, деформирующая полость матки;
- миома с признаками нарушения питания;
- миома матки с перешеечным расположением узла или при размерах узла более 5 см.
Программы ЭКО, ВРТ применяют при наличии миоматозных узлов до 4-5 см в диаметре, не деформирующих полость матки и не имеющих признаков нарушения питания.
Основной метод лечения внутриматочных синехий — гистероскопическое разрушение сращений. Репродуктивная функция после операции восстанавливается в 60 % случаев.
N97.3 Женское бесплодие цервикального происхождения. При наличии полипов цервикального канала и сращений рекомендована операция. При невозможности сперматозоидов преодолеть слизь в цервикальном канале используют внутриматочную инсеминацию спермой партнёра или донора. При отсутствии эффекта прибегают к методам ВРТ [1][3][4][6].
N80 Эндометриоз. При заболевании рекомендована лапароскопия для удаления поражённой ткани с максимальным сохранением яичниковой. При отсутствии беременности после шести месяцев регулярной половой жизни показано применение программ ВРТ. В некоторых случаях при эндометриоидных кистах (когда ранее уже проводилось оперативное лечение по поводу эндометриоза) использовать программы ВРТ можно сразу. При поражении мышцы матки эндометриозом (аденомиоз) операция показана только при образовании больших очагов (узловой формы заболевания). Эти узлы похожи на узлы миомы матки и на УЗИ и МРТ не всегда удаётся сразу поставить диагноз [1][3][6][9].
Аденомиоз — коварное заболевание, не всегда поддающееся лечению. При этом заболевании ткань матки (эндометрий) разрастается за пределы её слизистой оболочки. Беременности у женщин с аденомиозом 3-4 стадии наступают не чаще, чем в 10-15 % случаев. Женщинам с 3-4 стадией эндометриоза рекомендовано рассмотреть возможности суррогатного материнства.
N97.8 Бесплодие «неясного генеза». Если причины бесплодия определить не удаётся, применяют методы ВРТ. Хирургическое лечение оправдано только по показаниям и при безуспешных попытках лечения с помощью ВРТ [1][3][6][9].
N97.4 Женское бесплодие, комбинированное с мужскими факторами. Показано применение ВРТ, ЭКО [1][6][7][8].
Народные средства для лечения бесплодия у женщин
Лечение бесплодия у женщин народными средствами недопустимо: в лучшем случае они бесполезны, но могут и ухудшить здоровье.
Прогноз. Профилактика
По данным Американской ассоциации здравоохранения, лечение методами ЭКО привело к рождению здоровых детей:
- у 31 % женщин моложе 35 лет;
- у 24 % женщин 35—37 лет;
- у 16 % женщин 38—40 лет;
- у 8 % женщин 41—42 лет;
- у 3 % женщин 43 лет и старше.
Процент успеха отличается в разных клиниках и зависит от причины бесплодия и сопутствующих заболеваний [12].
Профилактика женского бесплодия
Специфической профилактики бесплодия не существует, но можно предотвратить приводящие к нему заболевания. Для этого нужно соблюдать следующие правила:
- ежегодно посещать гинеколога;
- до планирования беременности использовать презервативы, которые помогут избежать заражения инфекциями и станут профилактикой абортов;
- своевременно лечить воспалительные заболевания и инфекции, передающиеся половым путём;
- соблюдать правила личной гигиены;
- не курить и ограничить употребление алкоголя;
- нормализовать менструальную функцию с помощью препаратов, назначенных врачом;
- контролировать вес тела;
- исключить чрезмерные физические и психоэмоциональные нагрузки;
- вести регулярную половую жизнь [1][3][4][6].
При планировании беременности важно правильно питаться и поддерживать нормальный вес (индекс массы тела от 19 до 30). Беременность наступает в два раза реже у женщин с ИМТ > 35 и в четыре раза реже при ИМТ < 18. Употребление алкогольных напитков (более 20 г этанола в день) увеличивает риск бесплодия на 60 %. Мужчинам в период планирования беременности рекомендуется воздержаться от тепловых воздействий на яички [1][3][4][6][7][8].
После 35 лет способность женщин к зачатию значительно снижается. У мужчин параметры спермы после 35 лет также ухудшаются, но способность к зачатию остаётся высокой до 50 лет [1][6][7][8].
Частота половых актов для максимальной вероятности зачатия составляет 3-4 раза в неделю. Наилучшее время для зачатия — это 2-3 дня до овуляции и день овуляции.
Использование интимных лубрикантов (увлажнителей) ухудшает подвижность сперматозоидов и снижает вероятность наступления беременности.
Бесплодие у женщин
Женское бесплодие – проявляется отсутствием наступления беременности на протяжении 1,5 — 2-х лет и более у женщины, живущей регулярной половой жизнью, без использования противозачаточных средств. Выделяют абсолютное бесплодие, связанное с необратимыми патологическими состояниями, исключающими зачатие (аномалии развития женской половой сферы), и относительное бесплодие, поддающееся коррекции. Также различают первичное (если женщина не имела ни одной беременности) и вторичное бесплодие (если была беременность в анамнезе). Женское бесплодие является тяжелой психологической травмой и для мужчины, и для женщины.
Общие сведения
Диагноз «бесплодие» ставится женщине на том основании, если на протяжении 1-го года и более при регулярных половых отношениях без использования методов предохранения у нее не наступает беременность. Об абсолютном бесплодии говорят в том случае, если у пациентки присутствуют необратимые анатомические изменения, делающие зачатие невозможным (отсутствие яичников, маточных труб, матки, серьезные аномалии развития половых органов). При относительном бесплодии, причины, его вызвавшие, могут быть подвергнуты медицинской коррекции.
Также выделяют бесплодие первичное – при отсутствии в анамнезе женщины беременностей и вторичное – при невозможности наступления повторной беременности. Бесплодие в браке встречается у 10-15% пар. Из них в 40% случаев причины бесплодия кроются в организме мужчины (импотенция, неполноценная сперма, нарушения семяизвержения), в остальных 60% — речь идет о женском бесплодии. Причинами бесплодия могут являться нарушения, связанные со здоровьем одного из супругов или их обоих, поэтому необходимо обследование каждого из партнеров. Кроме фактора физического здоровья, к бесплодию могут приводить семейное психическое и социальное неблагополучие. Для выбора правильной тактики лечения бесплодия необходимо определить причины, его вызвавшие.
Бесплодие у женщин
Причины женского бесплодия
К женским факторам бесплодия в браке относятся:
- повышенная секреция пролактина;
- опухолевые образования гипофиза;
- различные формы нарушения менструального цикла (аменорея, олигоменорея и др.), вызванные нарушением гормональной регуляции;
- врожденные дефекты анатомии половых органов;
- двухсторонняя трубная непроходимость;
- эндометриоз;
- спаечные процессы в малом тазу;
- приобретенные пороки развития половых органов;
- туберкулезное поражение половых органов;
- системные аутоиммунные заболевания;
- отрицательный результат посткоитального теста;
- психосексуальные нарушения;
- неясные причины бесплодия.
В зависимости от причин, приводящих у женщин к проблемам с зачатием, классифицируют следующие формы женского бесплодия:
- Эндокринную (или гормональную) форму бесплодия
- Трубно-перитонеальную форму бесплодия
- Маточную форму бесплодия
- Бесплодие, вызванное эндометриозом
- Иммунную форму бесплодия
- Бесплодие неустановленного генеза
Эндокринная форма бесплодия вызывается нарушением гормональной регуляции менструального цикла, обеспечивающей овуляцию. Для эндокринного бесплодия характерна ановуляция, т. е. отсутствие овуляции вследствие невызревания яйцеклетки либо невыхода зрелой яйцеклетки из фолликула. Это может быть вызвано травмами или заболеваниями гипоталамо-гипофизарной области, избыточной секрецией гормона пролактина, синдромом поликистозных яичников, недостаточностью прогестерона, опухолевыми и воспалительными поражениями яичников и т. д.
Трубное бесплодие возникает в тех случаях, когда имеются анатомические препятствия на пути продвижения яйцеклетки по маточным трубам в полость матки, т. е. обе маточные трубы отсутствуют либо непроходимы. При перитонеальном бесплодии препятствие возникает не в самих маточных трубах, а между трубами и яичниками. Трубно-перитонеальное бесплодие обычно возникает вследствие спаечных процессов или атрофии ресничек внутри трубы, обеспечивающих продвижение яйцеклетки.
Маточная форма бесплодия обусловлена анатомическими (врожденными либо приобретенными) дефектами матки. Врожденными аномалиями матки являются ее недоразвитие (гипоплазия), удвоение, наличие седловидной матки или внутриматочной перегородки. Приобретенными дефектами матки являются внутриматочные синехии или ее рубцовая деформация, опухоли. Приобретенные пороки матки развиваются в результате внутриматочных вмешательств, к которым относится и хирургическое прерывание беременности — аборт.
Бесплодие, вызванное эндометриозом, диагностируется приблизительно у 30% женщин, страдающих этим заболеванием. Механизм влияния эндометриоза на бесплодие окончательно неясен, однако можно констатировать, что участки эндометриоза в трубах и яичниках препятствуют нормальной овуляции и перемещению яйцеклетки.
Возникновение иммунной формы бесплодия связано с наличием у женщины антиспермальных антител, то есть специфического иммунитета, вырабатываемого против сперматозоидов или эмбриона. В более чем половине случаев, бесплодие вызывается не единичным фактором, а сочетанием 2-5 и более причин. В ряде случаев причины, вызвавшие бесплодие, остаются неустановленными, даже после полного обследования пациентки и ее партнера. Бесплодие неустановленного генеза встречается у 15% обследуемых пар.
Диагностика бесплодия
Метод опроса в диагностике бесплодия
Для диагностики и выявления причин бесплодия женщине необходима консультация гинеколога. Важное значение имеет сбор и оценка сведений об общем и гинекологическом здоровье пациентки. При этом выясняются:
- Жалобы (самочувствие, продолжительность отсутствия беременности, болевой синдром, его локализация и связь с менструациями, изменения в массе тела, наличие выделений из молочных желез и половых путей, психологический климат в семье).
- Семейный и наследственный фактор (инфекционные и гинекологические заболевания у матери и ближайших родственников, возраст матери и отца при рождении пациентки, состояние их здоровья, наличие вредных привычек, количество беременностей и родов у матери и их течение, здоровье и возраст мужа).
- Заболевания пациентки (перенесенные инфекции, в том числе половые, операции, травмы, гинекологическая и сопутствующая патология).
- Характер менструальной функции (возраст наступления первой менструации, оценка регулярности, продолжительности, болезненности менструаций, количество теряемой при менструациях крови, давность имеющихся нарушений).
- Оценка половой функции (возраст начала половой жизни, количество половых партнеров и браков, характер сексуальных отношений в браке — либидо, регулярность, оргазм, дискомфорт при половом акте, ранее применяемые методы контрацепции).
- Детородность (наличие и количество беременностей, особенности их протекания, исход, течение родов, наличие осложнений в родах и после них).
- Методы обследования и лечения в случае, если они проводились ранее, и их результаты (лабораторные, эндоскопические, рентгенологические, функциональные методы обследования; медикаментозные, оперативные, физиотерапевтические и другие виды лечения и их переносимость).
Методы объективного обследования в диагностике бесплодия
Методы объективного обследования делятся на общие и специальные:
Методы общего обследования в диагностике бесплодия позволяют оценить общее состояние пациентки. Они включают осмотр (определение типа телосложения, оценку состояния кожи и слизистых оболочек, характера оволосения, состояния и степени развития молочных желез), пальпаторное исследование щитовидной железы, живота, измерение температуры тела, артериального давления.
Методы специального гинекологического обследования пациенток с бесплодием многочисленны и включают лабораторные, функциональные, инструментальные и другие тесты. При гинекологическом осмотре оценивается оволосение, особенности строения и развития наружных и внутренних половых органов, связочного аппарата, выделения из половых путей. Из функциональных тестов наиболее распространенными в диагностике бесплодия являются следующие:
- построение и анализ температурной кривой (на основе данных измерения базальной температуры) — позволяют оценить гормональную активность яичников и совершение овуляции;
- определение цервикального индекса — определение качества шеечной слизи в баллах, отражающее степень насыщенности организма эстрогенами;
- посткоитусный (посткоитальный) тест – проводится с целью изучения активности сперматозоидов в секрете шейки матки и определения наличия антиспермальных тел.
Из диагностических лабораторных методов наибольшее значение при бесплодии имеют исследования содержания гормонов в крови и моче. Гормональные тесты не следует проводить после гинекологического и маммологического обследований, полового акта, сразу после утреннего пробуждения, так как уровень некоторых гормонов, в особенности пролактина, при этом может изменяться. Лучше гормональные тесты провести несколько раз для получения более достоверного результата. При бесплодии информативны следующие виды гормональных исследований:
- исследование уровня ДГЭА-С (дегидроэпиандростерона сульфата) и 17- кетостероидов в моче – позволяет оценить функцию коры надпочечников;
- исследование уровня пролактина, тестостерона, кортизола, тиреоидных гормонов (ТЗ, Т4, ТТГ) в плазме крови на 5-7 день менструального цикла — для оценки их влияния на фолликулярную фазу;
- исследование уровня прогестерона в плазме крови на 20-22 день менструального цикла — для оценки овуляции и функционирования желтого тела;
- исследование уровня фолликулостимулирующего, лютеинизирующего гормонов, пролактина, эстрадиола и др. при нарушениях менструальной функции (олигоменорее и аменорее).
В диагностике бесплодия широко используются гормональные пробы, позволяющие более точно определить состояние отдельных звеньев репродуктивного аппарата и их реакцию на прием того или иного гормона. Наиболее часто при бесплодии проводят:
- прогестероновую пробу (с норколутом) – с целью выяснения уровня насыщенности организма эстрогенами при аменорее и реакции эндометрия на введение прогестерона;
- циклическую или эстроген-гестагенную пробу с одним из гормональных препаратов: гравистат, нон-овлон, марвелон, овидон, фемоден, силест, демулен, тризистон, триквилар – для определения рецепции эндометрия к гормонам-стероидам;
- кломифеновую пробу (с кломифеном) – для оценки взаимодействия гипоталамо-гипофизарно-яичниковой системы;
- пробу с метоклопрамидом – с целью определения пролактиносекреторной способности гипофиза;
- пробу с дексаметазоном — у пациенток с повышенным содержанием мужских половых гормонов для выявления источника их выработки (надпочечники или яичники).
Для диагностики иммунных форм бесплодия проводится определение содержания антиспермальных антител (специфических антител к сперматозоидам — АСАТ) в плазме крови и цервикальной слизи пациентки. Особое значение при бесплодии имеет обследование на половые инфекции (хламидиоз, гонорея, микоплазмоз, трихомониаз, герпес, цитомегаловирус и др.), влияющие на репродуктивную функцию женщины. Информативными методами диагностики при бесплодии являются рентгенография и кольпоскопия.
Пациенткам с бесплодием, обусловленным внутриматочными сращениями или спаечной непроходимостью труб, показано проведение обследования на туберкулез (рентгенография легких, туберкулиновые пробы, гистеросальпингоскопия, исследование эндометрия). Для исключения нейроэндокринной патологии (поражений гипофиза) пациенткам с нарушенным менструальным ритмом проводится рентгенография черепа и турецкого седла. В комплекс диагностических мероприятий при бесплодии обязательно входит проведение кольпоскопии для выявления признаков эрозии, эндоцервицита и цервицита, служащих проявлением хронического инфекционного процесса.
С помощью гистеросальпингографии (ренгенограммы матки и маточных труб) выявляются аномалии и опухоли матки, внутриматочные сращения, эндометриоз, непроходимость маточных труб, спаечные процессы, зачастую являющиеся причинами бесплодия. Проведение УЗИ позволяет исследовать проходимость моточных труб. Для уточнения состояния эндометрия проводится диагностическое выскабливание полости матки. Полученный материал подвергается гистологическому исследованию и оценке соответствия изменений в эндометрии дню менструального цикла.
Хирургические методы диагностики бесплодия
К хирургическим методам диагностики бесплодия относятся гистероскопия и лапароскопия. Гистероскопия – это эндоскопический осмотр полости матки с помощью оптического аппарата-гистероскопа, вводимого через наружный маточный зев. В соответствии с рекомендациями ВОЗ — Всемирной организации здравоохранения современная гинекология ввела проведение гистероскопии в обязательный диагностический стандарт пациенток с маточной формой бесплодия.
Показаниями к проведению гистероскопии служат:
- бесплодие первичное и вторичное, привычные выкидыши;
- подозрения на гиперплазию, полипы эндометрия, внутриматочные сращения, аномалии развития матки, аденомиоз и др.;
- нарушение менструального ритма, обильные менструации, ациклические кровотечения из полости матки;
- миома, растущая в полость матки;
- неудачные попытки ЭКО и т. д.
Гистероскопия позволяет последовательно осмотреть изнутри цервикальный канал, полость матки, ее переднюю, заднюю и боковые поверхности, правое и левое устья маточных труб, оценить состояние эндометрия и выявить патологические образования. Гистероскопическое исследование обычно проводится в стационаре под общим наркозом. В ходе гистероскопии врач может не только осмотреть внутреннюю поверхность матки, но и удалить некоторые новообразования или взять фрагмент ткани эндометрия для гистологического анализа. После гистероскопии выписка производится в минимальные (от 1 до 3 дней) сроки.
Лапароскопия является эндоскопическим методом осмотра органов и полости малого таза с помощью оптической аппаратуры, вводимой через микроразрез передней брюшной стенки. Точность лапароскопической диагностики близка к 100%. Как и гистероскопия, может проводиться при бесплодии с диагностической или лечебной целью. Лапароскопия проводится под общим наркозом в условиях стационара.
Основными показаниями к проведению лапароскопии в гинекологии являются:
- бесплодие первичное и вторичное;
- внематочная беременность, апоплексия яичника, перфорация матки и другие неотложные состояния;
- непроходимость маточных труб;
- эндометриоз;
- миома матки;
- кистозные изменения яичников;
- спаечный процесс в малом тазу и др.
Неоспоримыми преимуществами лапароскопии являются бескровность операции, отсутствие выраженных болей и грубых швов в послеоперационном периоде, минимальный риск развития спаечного послеоперационного процесса. Обычно через 2-3 дня после проведения лапароскопии пациентка подлежит выписке из стационара. Хирургические эндоскопические методы являются малотравматичными, но высокоэффективными как в диагностике бесплодия, так и в его лечении, поэтому широко применяются для обследования женщин репродуктивного возраста.
Лечение женского бесплодия
Решение вопроса о лечении бесплодия принимается после получения и оценки результатов всех проведенных обследований и установления причин, его вызвавших. Обычно лечение начинают с устранения первостепенной причины бесплодия. Лечебные методики, применяемые при женском бесплодии, направлены на: восстановление репродуктивной функции пациентки консервативными или хирургическими методами; применение вспомогательных репродуктивных технологий в случаях, если естественное зачатие невозможно.
При эндокринной форме бесплодия проводится коррекция гормональных расстройств и стимуляция яичников. К немедикаментозным видам коррекции относятся нормализация веса (при ожирении) путем диетотерапии и увеличения физической активности, физиотерапия. Основным видом медикаментозного лечения эндокринного бесплодия является гормональная терапия. Процесс созревания фолликула контролируется с помощью ультразвукового мониторинга и динамики содержания гормонов в крови. При правильном подборе и соблюдении гормонального лечения у 70-80% пациенток с этой формой бесплодия наступает беременность.
При трубно-перитонеальной форме бесплодия целью лечения является восстановление проходимости маточных труб при помощи лапароскопии. Эффективность этого метода в лечении трубно-перитонеального бесплодия составляет 30-40%. При длительно существующей спаечной непроходимости труб или при неэффективности ранее проведенной операции, рекомендуется искусственное оплодотворение. На эмбриологическом этапе возможна криоконсервация эмбрионов для их возможного использования при необходимости повторного ЭКО.
В случаях маточной формы бесплодия – анатомических дефектах ее развития — проводятся реконструктивно-пластические операции. Вероятность наступления беременности в этих случаях составляет 15-20%. При невозможности хирургической коррекции маточного бесплодия (отсутствие матки, выраженные пороки ее развития) и самостоятельного вынашивания беременности женщиной прибегают к услугам суррогатного материнства, когда подсадка эмбрионов осуществляется в матку прошедшей специальный подбор суррогатной матери.
Бесплодие, вызванное эндометриозом, лечится с помощью лапароскопической эндокоагуляции, в ходе которой удаляются патологические очаги. Результат лапароскопии закрепляется курсом медикаментозной терапии. Процент наступления беременности составляет 30-40%.
При иммунологическом бесплодии обычно используется искусственное оплодотворение путем искусственной инсеминации спермой мужа. Этот метод позволяет миновать иммунный барьер цервикального канала и способствует наступлению беременности в 40% случаях иммунного бесплодия. Лечение неустановленных форм бесплодия является наиболее сложной проблемой. Чаще всего в этих случаях прибегают к использованию вспомогательных методов репродуктивных технологий. Кроме того, показаниями к проведению искусственного оплодотворения являются:
- трубная непроходимость или отсутствие маточных труб;
- состояние после проведенной консервативной терапии и лечебной лапароскопии по поводу эндометриоза;
- безуспешное лечение эндокринной формы бесплодия;
- абсолютное мужское бесплодие;
- истощение функции яичников;
- некоторые случаи маточной формы бесплодия;
- сопутствующая патология, при которой невозможна беременность.
Основными методами искусственного оплодотворения являются:
- метод внутриматочной инсеминации донорской спермой или спермой мужа (ИИСД, ИИСМ);
- метод экстракорпорального оплодотворения (ЭКО);
- внутриклеточная инъекция сперматозоида внутрь яйцеклетки (метод ИКСИ, ИМСИ);
- использование донорской яйцеклетки или донорского эмбриона;
- суррогатное материнство.
На эффективность лечения бесплодия влияет возраст обоих супругов, особенно женщины (вероятность наступления беременности резко снижается после 37 лет). Поэтому приступать к лечению бесплодия следует как можно ранее. И никогда не следует отчаиваться и терять надежду. Многие формы бесплодия поддаются коррекции традиционными либо альтернативными способами лечения.
Бесплодие у женщин — лечение в Москве
Около 15% браков в Беларуси бесплодные. Такой показатель считается критичным и даже угрожает демографической безопасности. Причем за последнее время проблема сильно помолодела. Но это не значит, что она не решаема. Главное — вовремя выявить причины. Именно о них нам и рассказала врач-гинеколог Татьяна Шаранда.
Татьяна Шаранда
врач-гинеколог первой категории медицинской диагностической компании «СИНЛАБ»
— С трудностями по зачатию ребенка ко мне обращаются довольно часто. Конечно, далеко не всегда это происходит из-за неполадок именно женского здоровья. Статистика говорит о том, что в бесплодном браке проблемы делятся 50 на 50 у мужчин и женщин. Однако за мою 35-летнюю практику я наблюдаю значительный рост гинекологической заболеваемости и изменение структуры женских болезней. Поэтому считаю, что процент бесплодных женщин становится все же большим, чем процент мужчин, не способных к зачатию.
Почему так происходит? Причин очень много. Давайте разберем основные из них последовательно. Тем более что иногда, путаясь в огромном потоке информации, которая сегодня в открытом доступе, люди склонны верить и ложным утверждениям. Постараемся отделить правду от вымысла.
1. Курение
— Вряд ли это может стать первостепенной причиной. А вот дополнительным фактором — конечно. Дело в том, что курение в принципе плохо сказывается на женском здоровье, особенно на состоянии шейки матки, и усугубляет ситуацию.
2. Употребление алкоголя
— Злоупотребление алкогольными напитками нередко приводит к изменению гормонального фона женщины, конкретнее — к избыточной выработке мужских гормонов, что, конечно, может повлиять на способность к зачатию. Но все зависит от организма.
3. Чрезмерная любовь к кофе
— Не знаю, откуда пошел этот миф. На самом деле кофе даже полезен. Если нет индивидуальной непереносимости, это прекрасная профилактика атеросклероза и болезни Альцгеймера. Только важно знать меру. Не употребляйте больше четырех чашек в день.
4. Неправильное питание
— Если оно приводит к ожирению, то становится одним из самых главных пагубных факторов. Ухудшение обмена веществ и лишние килограммы также приводят к нарушению гормонального фона, а следовательно и менструального цикла. Нередко бывает, когда женщина, которая долго не могла забеременеть, в конце концов занялась своим телом, сбросила лишний вес и случилось чудо: организм заработал так, как нужно, и тест показал долгожданные две полоски.
5. Недостаточный вес
— Считается, что критическая масса тела — 52 кг. Если она меньше, женщина находится в группе риска по невынашиваемости плода. Идеально для беременности — вес, соответствующий росту.
Индекс массы тела, показывающий в норме ли все именно у вас, легко определить. Просто введите в поисковике браузера это словосочетание и быстро найдете множество специальных онлайн-программ, которые за пару минут выдадут результат и даже объяснят его значение. Но и набирать нужные килограммы тоже необходимо с умом, поэтому обязательно делайте это под контролем специалистов.
6. Неподходящий возраст
— Природой запланировано так, что от первой менструации до последней женщина должна либо быть беременной, либо менструировать, но только для того, чтобы подготовиться к следующей беременности, — такова ее биологическая роль. Что и происходило вплоть до середины XX века.
Сценарий деторождения в наши дни выглядит так: раннее начало месячных и начало половой жизни, прерывание первой беременности, поздние первые роды, уменьшение числа беременностей, непродолжительная лактация или полный отказ от вскармливания грудью, более позднее прекращение месячных. Все это приводит к росту заболеваний.
Сегодня средний возраст женщины при рождении первого ребенка — 26 лет. Неблагоприятную тенденцию имеет и среднее количество детей, рожденных в течение жизни. Ведь многодетных семей стало совсем мало. В XXI веке у женщины за период с 18 до 50 лет жизни наблюдают 400-450 менструальных циклов, что примерно в 3 раза больше биологически целесообразной нормы. И это при том, что доказано: менструация не приносит организму никакой пользы.
Даже если современная женщина родит трижды, доля «полезных» менструальных циклов все равно смехотворна — около 0,75%. Все остальное время женская гормональная система трудится, пожирая ценные ресурсы и заставляя женщину мириться с соответствующими неудобствами, не просто зря, но и во вред. Постепенно, из месяца в месяц, истощаются физиологические возможности и нарушается гормональная регуляция в репродуктивной системе.
В возрасте 25-30 лет, когда современная женщина все-таки принимает решение о беременности, она имеет 10-15-летний «стаж» менструации и напряжения репродуктивной системы, которая не реализовала свою основную функцию — деторождение. В итоге появляются различные проблемы, в том числе — проблемы с зачатием.
Идеального возраста для беременности не существует. Но лучше все же не затягивать. Ведь, помимо возможных трудностей с зачатием, появляются и новые опасности. Считается, что у женщин старше 35 лет выше риск рождения ребенка с пороками развития.
7. Половой акт в неблагоприятные дни
— Женщина может сама рассчитать самое благоприятное время для зачатия. Особенно легко это сделать, если менструальный цикл ровный. В среднем, он длится 28 дней, примерно на 14-15 день происходит овуляция. Значит, в этот период зачатие наиболее вероятно. В другие дни шансов может быть меньше.
8. Психогенное бесплодие
— Как известно, нервное напряжение может влиять на менструальный цикл и гормональный фон. Женщинам в принципе стоило бы переживать по пустякам поменьше.
Задумайтесь, когда чаще всего наступает беременность? Когда она не запланирована. Женщина, мечтающая о ребенке, часто зациклена на этом. От каждого полового акта ожидается зачатие, а не удовольствие. И беременность в такой ситуации не наступает. Это объясняется тем, что кора головного мозга (отвечающая за мыслительные процессы) подавляет все системы, находящиеся ниже отдела мозга, в частности, ответственные за репродуктивную функцию. Поэтому если серьезных проблем со здоровьем нет, но организм находится в состоянии стресса, порою даже совсем не заметного, стоит обратиться к хорошему психологу, который поможет снять подсознательные блоки.
9. Несовместимость партнеров
— Несовместимость может быть иммунологической, когда иммунная система конкретной женщины вырабатывает антитела, которые уничтожают сперматозоиды конкретного мужчины. Для выявления используется «Посткоитальный тест». Лечится внутриматочной инсеминацией (очищенную сперму вводят в полость матки, минуя шейку). Сразу оговорюсь, это не ЭКО. Эффективность метода довольно высокая.
Бывает и так, что характеристики обоих партнеров при сочетании их у эмбриона вызывают агрессивную реакцию материнской иммунной системы — беременность не развивается или происходит выкидыш. Это состояние лечится — есть несколько методик (иммуноглобулин, специфическая сенсибилизация). Вероятность беременности также повышается.
При генетической несовместимости часто зачатие происходит, плод закрепляется в матке и начинает развиваться. Однако, как правило, уже в начале срока беременность прерывается. Все дело в том, что генетический набор хромосом конкретных мужчины и женщины схож, что и вызывает проблемы. Несовместимость выявляет соответствующий генетический анализ.
10. Предшествующие аборты
— Осложнения прерванной беременности столь тяжелы и отдалены по времени, что, в основном, женщины не связывают возникшие проблемы со здоровьем со сделанным когда-то ранее абортом. А ведь при операции (а это именно операция) возможны травмы, повреждения матки, плюс ко всему для женщины это серьезнейший стресс. Проблемы вполне могут и не проявляться сразу.
11. Гинекологические заболевания
— В 90% случаев именно они оказываются реальной причиной бесплодия. В настоящее время рост гинекологической заболеваемости характерен для всех индустриальных стран мира. В первую очередь заметно участились:
- Миома матки. Для нее характерна высокая распространенность заболевания, в том числе у молодых и нерожавших женщин, а также связь между заболеваемостью миомой и количеством родов.
- Эндометриоз. В наши дни им болеет, в среднем, каждая 10-я женщина чадородного возраста (176 млн человек на планете), из которых 50% страдают бесплодием.
- Гиперплазия эндометрия выходит на сцену уже после того, как избыточная функциональная нагрузка на женские половые органы расшатает систему ее регуляции.
Молочные железы тоже являются тканью-мишенью. Еще в середине 1990-х годов сенсационно прозвучали данные о том, что у современных женщин моложе 60 лет, проживающих в промышленном обществе, вероятность рака молочной железы в 100 раз выше, чем у представительниц народов, сохраняющих доземледельческий уклад жизни.
При детальном подходе к женскому бесплодию во многих случаях проблему в итоге можно решить. Не пытайтесь определить причину самостоятельно, меньше прислушивайтесь к советам подруг и тем более рекомендациям из интернета. Каждый случай индивидуален, и разбираться в нем нужно последовательно, шаг за шагом, вместе с врачом.
Фото: Ольга Черткова
Опубликовано: 17.08.2021 15:00:00 Обновлено: 30.08.2021 Просмотров: 15205

Бесплодие – это болезнь мужской или женской репродуктивной системы, характеризующаяся отсутствием наступления беременности при регулярной половой жизни без использования средств контрацепции на протяжении года и более.
Помимо экологических факторов, образа жизни и наследственности причиной нарушения становятся многочисленные патологии мочеполовой системы, инфекции и психологические отклонения у одного или обоих партнеров в паре.
Бесплодие – актуальная медико-социальная проблема. Помочь супругам зачать и родить здорового ребенка, помимо применения традиционных медикаментозных и хирургических способов лечения, нередко удается за счет новейших вспомогательных репродуктивных технологий.
Причины бесплодия
Разнообразные факторы способствуют снижению репродуктивной функции: курение, чрезмерное потребление алкоголя, ожирение или недостаток веса, нервные потрясения, чрезмерные физические нагрузки, нехватка аскорбиновой кислоты и цинка в рационе, частое воздействие повышенной температуры на наружные половые органы и ношение тесного белья у мужчин, влияние токсинов или радиоизлучения на организм.
У женщин причинами бесплодия становятся:
- непроходимость фаллопиевых труб как осложнение инфекционных процессов, аборта, операций на органах малого таза;
- патологии матки воспалительной природы, например, эндометриоз, врожденные аномалии органа (перегородки внутри, гипоплазия или удвоение матки, доброкачественные новообразования, такие как миома, полипы эндометрия и цервикального канала);
- фолликулярные расстройства: синдром поликистозных яичников, преждевременное истощение гонад, сопровождающиеся нарушением процесса созревания яйцеклетки;
- гормональный дисбаланс при патологиях органов эндокринной системы (гипофиза, гипоталамуса, яичников, щитовидной железы, надпочечников) или приема оральных контрацептивов в течение года и более;
- иммунологические нарушения, сопровождаемые выработкой антител для уничтожения сперматозоидов;
- мутации генов в яйцеклетке, хромосомные отклонения у самой женщины (синдромы Шерешевского-Тернера и Свайера, трисомия Х-хромосомы, синдром Нунан);
- молекулярно-генетические нарушения: избыток гомоцистеина, повышенная свертываемость крови, сниженная способность эндометрия к имплантации.
У мужчин бесплодие развивается по следующим причинам:
- обструкция половых путей, препятствующая семяизвержению вследствие травмы или инфекционных процессов;
- гормональные нарушения и патологии гипофиза, гипоталамуса и яичек;
- сниженная продукция спермы из-за варикоцеле или в результате химиотерапии;
- дисфункция и плохое качество спермы – аномалии строения сперматозоидов и их малая подвижность, например, при использовании анаболических стероидов;
- воспаление простаты и мочеточников;
- осложнения сахарного диабета, вирусного гепатита, перенесенной в детстве свинки, краснухи;
- врожденные аномалии и генетические патологии, например, перекручивание и неопущение яичек;
- доброкачественные и злокачественные новообразования в яичках;
- причины сексуального характера: преждевременная эякуляция, недостаточная эрекция или ее отсутствие.
Классификация
Женское бесплодие может быть первичным, если ранее никогда не наступало беременности, и вторичным, в случае, когда у пациентки была как минимум одна беременность.
Также у мужчин и женщин выделяют относительное бесплодие, которое можно вылечить с помощью медикаментозной терапии или хирургического вмешательства, и абсолютное бесплодие, при котором зачатие естественным путем невозможно.
Симптомы бесплодия
Основное проявление бесплодия в паре – отсутствие наступления беременности при регулярном незащищенном половом акте в течение 12 месяцев и более. Для пациенток старше 35 лет этот срок сокращается до 6 месяцев. Также признаками бесплодия у женщин становятся симптомы заболеваний, препятствующих зачатию.
Для миомы матки и эндометриоза характерны боль внизу живота, обильные, продолжительные менструации с частотой менее чем через 21 день. При эндокринных расстройствах месячные напротив становятся более редкими или вовсе отсутствуют, нарушается созревание яйцеклетки.
При воспалительных и инфекционных процессах в органах репродуктивной системы появляются творожистые или гнойные выделения из половых путей, боль внизу живота, зуд и дискомфорт в промежности, повышение температуры тела. У мужчин признаком бесплодия становятся также проблемы с эрекцией или семяизвержением. Снижение качества самой спермы не имеет клинических проявлений и обнаруживается только при проведении лабораторного анализа.
Осложнения бесплодия
Бесплодие повышает риск развития патологий, характерных преимущественно для нерожавших женщин. Отсутствие грудного вскармливания способствует появлению опухолей молочных желез. У пациенток, предпринимающих безуспешные попытки зачать ребенка, чаще, чем у состоявшихся матерей, возникают психические нарушения.
Диагностика
Диагностика и лечение бесплодия, как правило, начинаются спустя год после первых попыток забеременеть. Несмотря на то, что в парах по общепринятому мнению ответственность за отсутствие детей в семье часто возлагается именно на женщину, обследование должны проходить оба супруга.
В первую очередь врач выясняет имеющиеся жалобы, уточняет особенности семейного анамнеза и наследственности, какими ранее инфекционными заболеваниями страдал пациент, какие методы контрацепции использовал. Отдельного внимания заслуживают детали половой жизни, ее регулярность, количество партнеров. Для женщин важное место в постановке диагноза имеют характер менструальной функции, течение и исход предыдущих беременностей, проведенные ранее операции. Также доктор внешне оценивает телосложение больного, состояние кожи, волос и молочных желез, половых органов. После этого прибегают к лабораторным и инструментальным методам исследования, перечень которых различен у пациентов в зависимости от пола.
Женщине при диагностике бесплодия необходимо сдать следующие анализы:
- Соскоб из цервикального канала с микроскопическим и ПЦР исследованием полученного материала для выявления возбудителей гонореи, хламидии, уреаплазмы, микоплазмы, трихомонады, вируса простого герпеса и цитомегаловируса.
- Кровь на токсоплазмоз при привычном невынашивании беременности в анамнезе.
- Оценка овуляции с помощью исследования уровня прогестерона в крови (за 7 дней до менструации) или проведения мочевого теста на овуляцию.
- Гистологическое исследование биоптата эндометрия при хроническом эндометрите, полипах и гиперплазии.
- Генетический тест. Определение полиморфизмов, ассоциированных с развитием женского бесплодия.
- Анализ крови на половые и другие гормоны. Исследование проводится на 2-5 день менструального цикла. Определяется концентрация фолликулостимулирущего, лютеинизирующего, тиреотропного и антимюллерова гормонов, пролактина, эстрадиола, тестостерона, а также антител к тиреопероксидазе.
- Посткоитальный тест – проба на иммунологическую совместимость партнеров с помощью исследования секрета шейки матки через несколько часов после полового акта.
Инструментальная диагностика бесплодия у женщин включает:
- УЗИ-оценку овариального резерва – подсчет числа фолликулов в яичниках;
- УЗИ органов малого таза для определения строения матки и яичников, выявления новообразований или их аномалий развития;
- ультразвуковой мониторинг роста и миграции яйцеклетки при бесплодии у женщин с оценкой степени созревания фолликулов, процессов овуляции и формирования желтого тела;
- исследование проходимости маточных труб методами гистеросальпингографии или соногистеросальпингографии, по показаниям – при помощи лапароскопии;
- магнитно-резонансную томографию, позволяющую обнаружить пороки развития репродуктивных органов, новообразования и очаги эндометриоза;
- гистероскопию, выполняемую для оценки состояния канала шейки и полости матки, а также устья фаллопиевых труб.
Основной метод оценки фертильности мужчины — спермограмма. Микроскопически оценивается количество сперматозоидов в эякуляте, их подвижность и строение.
Лабораторная диагностика включает также взятие мазка из уретры на половые инфекции, исследование секрета простаты, анализ крови на уровень фолликулостимулирующего и лютеинизирующего гормонов, тестостерона, эстрадиола.
По особым показаниям определяют гормоны щитовидной железы и надпочечников.
Также проводятся бактериологический и биохимический анализы спермы, в ряде случаев показан генетический тест.
Возможно назначение рентгенографии и УЗИ мошонки, простаты, генитографии (исследования мест сужения семенных протоков), биопсии яичек.
Лечение бесплодия
Общие мероприятия включают отказ от вредных привычек, нормализацию питания и массы тела, исключение факторов риска, снижающих репродуктивную функцию. При наличии гормональных нарушений и воспалительных процессов проводится медикаментозная терапия.
Хирургическое лечение бесплодия у женщин предполагает удаление миоматозных узлов и полипов эндометрия, рассечение спаек в брюшной полости, восстановление проходимости фаллопиевых труб. При затрудненном созревании яйцеклетки проводится индукция овуляции с помощью кломифена, гонадотропинов и агонистов или антагонистов гонадотропин-рилизинг гормонов.
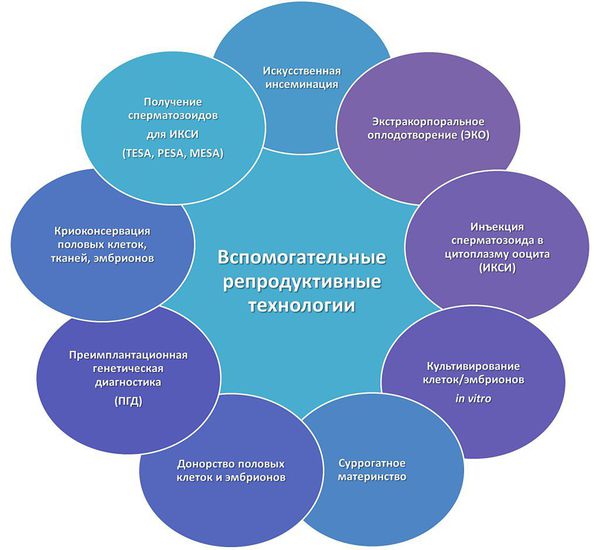
Методы вспомогательных репродуктивных технологий показаны при непроходимости маточных труб, отсутствии овуляции, сниженном овариальном резерве и патологиях спермы. Существуют следующие их виды:
- внутриматочная инсеминация донорской спермой или спермой мужа;
- метод экстракорпорального оплодотворения (ЭКО);
- внутриклеточная инъекция сперматозоида внутрь яйцеклетки;
- использование донорской яйцеклетки или донорского эмбриона;
- суррогатное материнство.
В рамках лечения бесплодия у мужчин проводится хирургическое удаление варикоцеле и восстановление проходимости семявыносящих путей. Медикаментозная терапия включает антибиотики при наличии активной инфекции в репродуктивных органах, препараты для коррекции сексуальной дисфункции, заместительную гормональную терапию, применение антиоксидантов для улучшения качества спермы.
Бесплодие сегодня является проблемой большого количества пар во всем мире. Оно встречается примерно у 15% людей репродуктивного возраста. Давайте разберемся, почему оно возникает и как проводится его диагностика и лечение.
Причины женского бесплодия
В зависимости от причин, которые приводят к проблемам с зачатием, выделяют следующие формы патологии:
- Эндокринная (гормональная). Данная форма бесплодия провоцируется нарушением гормональной регуляции. Для нее характерно отсутствие овуляции вследствие того, что яйцеклетки не созревают или выходят из фолликула незрелыми либо здоровых яйцеклеток просто уже нет
- Трубно-перитонеальная. Для этой патологии характерны анатомические препятствия на пути движения яйцеклетки в полость матки по маточным трубам
- Маточная. Для нее характерны, например, анатомические дефекты органа. К основным из врожденных относят: недоразвитие матки, наличие перегородки внутри. Приобретенными дефектами органа являются синехии, рубцовые деформации и опухоли
- Вызванная эндометриозом. Такая патология диагностируется достаточно часто. Каким образом эндометриоз сказывается на способности к зачатию, пока неясно, но специалисты думают, что участки патологически разросшейся ткани в яичниках и трубах препятствуют наступлению овуляции и перемещению яйцеклетки
- Иммунная. Такое бесплодие связано с наличием антиспермальных антител (своеобразного иммунитета, вырабатываемого против сперматозоидов или эмбрионов)
- Неясного генеза. Причины патологии в этом случае определить не удается
У женщин основными факторами развития бесплодия являются:
- различные формы нарушений менструального цикла
- врожденные аномалии анатомии половых органов
- спаечные процессы в малом тазу
- повышенная секреция пролактина
- опухолевые образования гипофиза
- двухсторонняя трубная непроходимость
- эндометриоз
- системные аутоиммунные заболевания
- туберкулезное поражение половых органов
- психосексуальные нарушения
- преждевременное истощение яичников
Важно! Следует понимать, что в большинстве ситуаций бесплодие у женщин провоцируется не одной, а несколькими причинами. Чтобы устранить их, нужно пройти комплексное обследование.
Причины мужского бесплодия
К факторам, препятствующим зачатию, относят:
- Варикоцеле (варикозное расширение вен мошонки). Данная патология приводит к нарушению кровоснабжения яичка и является одной из самых распространенных причин бесплодия у мужчин. Считается, что при варикоцеле повышается температура мошонки, что снижает качество спермы и нарушает процесс сперматогенеза
- Инфекционные процессы в органах репродуктивной системы. Обычно они сопровождаются попаданием в сперму агрессивных организмов, которые нарушают функционирование сперматозоидов. Спровоцировать бесплодие могут как эпидидимит (воспаление придатка яичка), так и гонорея, трихомониаз и др.
- Нарушения эякуляции. Обычно причиной мужского бесплодия является ретроградная эякуляция. При этом состоянии сперма не выходит наружу через мочеиспускательный канал, а попадает в мочевой пузырь. Причинами данного нарушения могут быть сахарный диабет, прием некоторых препаратов и др. Также у мужчин может возникать и задержка эякуляции
- Иммунные факторы. Сперматозоиды содержат половинный набор хромосом. По этой причине иммунная система может начать воспринимать данные клетки как чужеродные. При контакте с ними иммунитет начинает вырабатывать антитела, нарушающие функционирование сперматозоидов
- Крипторхизм (неопущение яичек). При данной патологии яички не опускаются в мошонку, а располагаются в брюшной полости или в паховой области. При таком расположении полноценно функционировать они не могут. Это приводит к нарушению процессов образования спермы
- Гормональные расстройства. Они провоцируются заболеваниями надпочечников, щитовидной железы, а также низким уровнем тестостерона и негативно сказываются на процессе сперматогенеза
- Опухоли яичка и иных структур (гипоталамуса, гипофиза). Они могут быть как добро-, так и злокачественными. При новообразованиях также нарушается процесс сперматогенеза
- Непроходимость семявыносящих путей, по которым двигаются сперматозоиды. Если такие пути блокируются, то оплодотворение становится невозможным
- Хромосомные дефекты. К ним относят различные врожденные заболевания, при которых рождаются мужчины с двумя X-хромосомами и одной Y-хромосомой. Данные аномалии приводят к нарушениям развития органов репродуктивной системы. Также к бесплодию приводят синдром Кальмана, муковисцидоз и др.
Также к причинам мужского бесплодия специалисты относят:
- Употребление некоторых лекарственных препаратов (противогрибковых, анаболических стероидов, для лечения рака, язвенной болезни и др.)
- Перенесенные оперативные вмешательства (вазэктомию, по поводу паховой грыжи, на яичках и мошонке и др.)
- Сексуальные проблемы (в том числе с сохранением и поддержанием эрекции)
Невозможность зачатия может быть связана и с воздействием целого ряда различных факторов внешней среды, в числе которых могут быть тяжелые металлы, промышленные химикаты, рентгеновское излучение и радиация, перегрев яичек. Негативно сказываются на репродуктивной функции чрезмерное употребление алкоголя, курение, употребление наркотических веществ, избыточный вес, эмоциональный стресс и др.
Диагностика
Качественное комплексное обследование позволяет выявить основные причины женского и мужского бесплодия. Оно проводится по рекомендации врача. Программа диагностики составляется гинекологом, урологом, репродуктологом и другими специалистами.
Для выявления причин женского и мужского бесплодия после обнаружения его симптомов проводятся как лабораторные исследования, так и инструментальные обследования. Нередко пациентам также советуют посетить специалистов узкого профиля. Это позволяет провести комплексную оценку состояния организма и выявить все факторы, сокращающие способность к зачатию или делающие его невозможным.
При подозрении на женское бесплодие советуют пройти:
- УЗИ органов малого таза
- исследование на инфекции
- гистеросальпингографию
- исследование гормонального профиля
- биохимическое исследование крови
Также могут проводиться лапароскопия, гистероскопия и другие обследования.
При подозрении на мужское бесплодие назначают:
- спермограмму
- УЗИ простаты
- иммунологический тест (MAR)
- генетическое исследование
- оценку гормонального статуса
- анализы на инфекции
Также могут проводиться и другие обследования.
Лечение
Лечение начинают обычно с общих оздоровительных мероприятий, включающих нормализацию питания, отказ от вредных привычек, снижение массы тела и исключение факторов, способных снизить репродуктивную функцию. При выявлении гормональных патологий и воспалительных процессов параллельно назначается лекарственная терапия.
Хирургическое лечение может подразумевать удаление полипов, рассечение спаек, ликвидацию миоматозных узлов и восстановление проходимости фаллопиевых труб. Если выявляются трудности при созревании яйцеклеток, могут назначить индукцию овуляции.
Лечение мужского бесплодия может проводиться также консервативными или хирургическими путями. Медикаментозная терапия, например, подразумевает прием гормональных препаратов, антиоксидантов, антибиотиков, препаратов для коррекции сексуальной дисфункции. При необходимости проводятся вмешательства по поводу варикоцеле, непроходимости семявыносящих путей и др.
Существуют и другие способы устранения различных причин и симптомов мужского и женского бесплодия.
При необходимости прибегают к вспомогательным репродуктивным технологиям (ВРТ). Особенно актуальными современные методы преодоления бесплодия являются при отсутствии овуляции, непроходимости маточных труб, сниженном овариальном резерве и патологиях спермы.
Сегодня применяются следующие виды ВРТ:
- ЭКО/ИКСИ/IVM
- внутриматочная инсеминация
- суррогатное материнство
- использование донорских половых клеток
Преимущества обращения в МЕДСИ
- Опытные врачи. У нас работают специалисты, которые помогли стать счастливыми родителями уже большому количеству мужчин и женщин. Врачи постоянно совершенствуют свои навыки и расширяют знания, перенимают опыт российских и иностранных коллег
- Комплексная диагностика. В МЕДСИ можно пройти обследование для подтверждения мужского и женского бесплодия, выявления его причин, сдать анализы для участия в программе ЭКО и др. Все процедуры проводятся на оборудовании экспертного класса, что гарантирует их точность
- Широкие возможности для лечения бесплодия и весь спектр вспомогательных репродуктивных технологий. К работе с парой привлекаются все необходимые специалисты, что позволяет проходить терапию и пользоваться возможностями репродуктивных технологий в комфортных условиях и со вниманием к проблеме со стороны опытных профессионалов
- Высокий процент (более 50%) успешных протоколов ВРТ
Чтобы уточнить условия получения услуг или записаться на прием, достаточно позвонить по номеру +7 (495) 7-800-500. Наш специалист ответит на все вопросы. Также запись возможна через приложение SmartMed.