Содержание:
- Анатомия сонной артерии
- Как определить пульс на сонной артерии?
- Видео: определение пульса на сонной артерии
- Отсутствие пульса на сонной артерии
- Причины других отклонений от нормы
+ Вопросы и ответы специалиста
© Автор: Сазыкина Оксана Юрьевна, кардиолог, специально для СосудИнфо.ру (об авторах)
Подсчет пульса на шее в области сонной артерии является самой быстрой и легкодоступной методикой, позволяющей заподозрить у человека без сознания клиническую смерть и вовремя начать мероприятия по реанимации пострадавшего. Другими словами, наличие пульса на сонной артерии свидетельствует о том, что человек жив. Именно поэтому медицинский работник любой специальности, да и просто обычный человек, должен знать, как быстро нащупать сонную артерию.
Анатомия сонной артерии
Сонная артерия на некотором своем протяжении прилегает довольно поверхностно к коже, поэтому ее можно легко и быстро прощупать, и, таким образом, оценить наличие или отсутствие сердечной деятельности у человека. Эта методика позволяет не тратить драгоценное время при реанимационном пособии на то, чтобы добраться к грудной клетке и прослушать сердечные удары на передней грудной стенке.
Итак, сонная артерия является парным кровеносным сосудом, берущим начало непосредственно от аорты слева (точнее, от ее дуги), и от truncus brachiocephalicus справа (плечеголовного ствола). С обеих сторон сонная артерия, на данном протяжении называемая общей сонной артерией, направляясь кверху, проходит справа и слева от пищевода и трахеи, а также чуть кпереди от шейных позвонков.
Ближе к верхней поверхности щитовидного хряща гортани (наиболее выступающей части гортани, называемой также “адамовым яблоком”), общая сонная артерия делится на две ветви – наружную и внутреннюю. С этого уровня наружная ветвь доступна прощупыванию, так как прикрыта лишь кожей, подкожно-жировой клетчаткой и фасцией, в отличие от внутренней ветви, уходящей в толщу мышц. Именно на наружной сонной артерии можно ощутить пульсацию, слегка прижав ее к глубжележащим мышцам шеи.
анатомия сонных артерий и артерий шеи
Как определить пульс на сонной артерии?
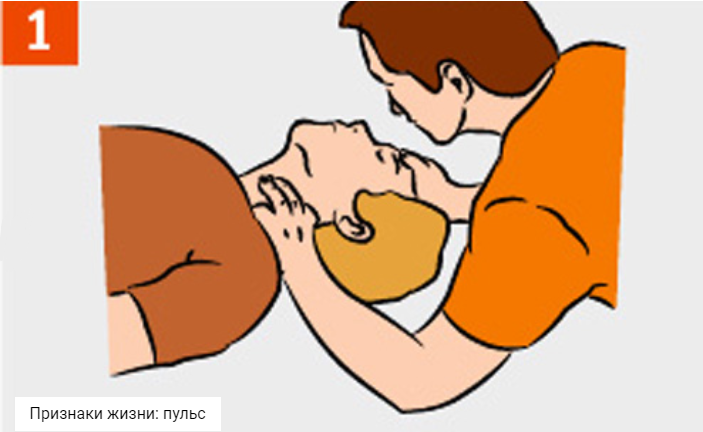
Техника определения пульса заключается в следующих манипуляциях. Перед началом пальпации необходимо освободить шею от одежды и визуально определить область сонного треугольника, гранями которого являются нижняя челюсть, срединная линия шеи и грудинно-ключично-сосцевидная мышца. Голову пострадавшего при этом лучше повернуть в противоположную сторону. Сторона пальпации не имеет какого-либо значения, и прощупывание можно проводить как справа, так и слева. Для того, чтобы нащупать пульс, необходимо приложить два или три пальца (II, III и IV) в точку между углом нижней челюсти и передней поверхностью грудинно-ключично-сосцевидной мышцы. Далее, при обнаружении пульсации, оцениваются основные характеристики пульса – ритмичность, наполнение, напряжение, а также подсчитывается частота пульса в минуту.
Оценка пульса на всем протяжении сонной артерии с обеих сторон используется у пациентов с подозрением на тромбоз, атеросклероз, аневризму сонной артерии, а также при подозрении на такой порок сердца, как аортальная недостаточность. В последнем случае ритмичная пульсация в области сонной артерии заметна визуально и называется пляской каротид.
У человека, внезапно потерявшего сознание, проверка пульса на сонной артерии необходима для того, чтобы понять, произошла ли остановка сердца, и требуются ли ему немедленные реанимационные мероприятия. В этом случае пульс на сонной артерии не определяется с обеих сторон.
Видео: определение пульса на сонной артерии
Отсутствие пульса на сонной артерии
Ситуация, когда у человека нет сознания и пульса на сонной артерии, свидетельствует о том, что у человека произошло снижение артериального давления до 0 мм рт ст, обусловленное остановкой сердца. Дальнейшие действия при этом заключаются в немедленном выполнении сердечно-легочной реанимации (СЛР) по протоколу АВС – А (Airway) – обеспечить проходимость дыхательных путей, В (Breathing) – начать искусственное дыхание, С – (Circulation) – начать непрямой массаж сердца. Проводить искусственное дыхание и массаж сердца необходимо в ритме 2:15 до восстановления кровотока и появления пульса на сонной артерии или до приезда спасателей (медиков), либо в течение 30 минут от остановки сердцебиения.
Рисунок: проведение сердечно-легочной реанимации при отсутствии пульса на сонной артерии
Причины других отклонений от нормы
Прощупывание пульса на сонной артерии может рассказать о многих скрытых заболеваниях, которые еще не диагностированы у пациента. Но для этого необходимо прощупывать наружную сонную артерию на всем ее протяжении, а не только под углом нижней челюсти. Для этой методики необходимо все четыре пальца руки, кроме большого, выстроить в линию между трахеей и грудинно-ключично-сосцевидной мышцей. После пальпации одного участка пальцы плавно передвигают вверх для изучения другого участка.
стеноз сонной артерии из-за атеросклероза
Так, при стенотическом сужении просвета сонной артерии, обусловленном атеросклеротической бляшкой, пульс становится напряженным (то есть врачу тяжело пережать артерию до полного исчезновения пульса), а сама артерия может прощупываться как бугристое уплотненное образование.
Низкий (не наполненный) и мягкий (не напряженный) пульс на сонной артерии с обеих сторон может свидетельствовать о развитии у пациента острого инфаркта миокарда или миокардита. Нитевидный пульс определяется при тяжелых поражениях миокарда и является признаком того, что в любой момент может произойти остановка сердца.
При аневризме сонной артерии можно нащупать пульсирующее округлое образование, характеризующееся пульсом высокого наполнения, то есть большой «высотой» пульсовых колебаний.
При гипертонической болезни, при вегето-сосудистой дистонии по гипертоническому типу, а также при гиперфункции щитовидной железы пульс на сонной артерии становится частым, полным (высокого наполнения) и напряженным.
Рисунок: виды пульса на сонной артерии
В связи с тем, что пальпация пульса на сонной артерии является простой и при этом диагностически ценной методикой и в экстренных ситуациях, когда человек действительно может умереть, и при обследовании стабильных пациентов, не следует ей пренебрегать, особенно при осмотре кардиологических больных пожилого возраста.
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Как измерить свой пульс, и зачем это делать
Частота сердечных сокращений (ЧСС), которую нередко называют «пульсом», показывает, сколько раз в минуту бьется сердце. Этот показатель различается в зависимости от того, что делает человек. Во время сна частота сердечных сокращений значительно ниже, чем во время бега.
Несмотря на то, что ЧСС и пульс выражаются одинаковыми цифрами, техническая разница между этими двумя показателями есть.
ЧСС – это показатель того, столько ударов сердца происходит за определённый промежуток времени, обычно за минуту.
Пульс – это индикатор движения крови по артериям. Приложив палец к крупной артерии, можно почувствовать, как сердце перекачивает кровь.
Врачи используют показатель частоты сердечных сокращений для контроля здоровья человека. А люди, занимающиеся спортом, – чтобы определить эффективность тренировок.
Что такое нормальная частота сердечных сокращений?
Для человека старше 18 лет нормальная ЧСС в состоянии покоя составляет от 60 до 100 ударов в минуту. Чем более натренирована сердечно-сосудистая система – тем меньше требуется сердечных сокращений, чтобы организм получил необходимые питательные вещества и кислород с кровью.
У профессиональных спортсменов ЧСС в покое может быть около 40 ударов в минуту.
Нормальным пульсом в состоянии покоя считается:
— Для новорожденного – 120-160 ударов в минуту,
— Для малыша от 1 месяца до года – 80-140 ударов в минуту,
— Для ребёнка в возрасте от 2 до 6 лет – 75-120 ударов в минуту,
— Для ребенка в возрасте от 7 до 12 лет – 75-110 ударов в минуту,
— Для людей старше 18 лет – 60-100 ударов в минуту,
— Для взрослых спортсменов – 40-60 ударов в минуту.
Как проверить свою ЧСС?
На запястье (на лучевой артерии). Поверните руку ладонью вверх. Положите два пальца на запястье с наружной стороны руки. Почувствуйте толчки крови под подушечками пальцев. Возьмите часы или секундомер и посчитайте количество толчков в течение минуты или 30 секунд, умножив этот показатель на два.
На шее (на сонной артерии). Поместите указательный и безымянный пальцы руки на шее, рядом с трахеей. Посчитайте количество ударов в минуту.
Кроме того, пульс можно проверить и на других крупных сосудах:
— в районе бицепса или локтевого сгиба,
— на голове рядом с ухом,
— посредине подъема стопы,
— на виске,
— на краях нижней челюсти,
— в паху.
Также вы можете воспользоваться пульсометром. Пульсометры существуют в качестве самостоятельных приборов, но могут входить в конструкции часов и даже мобильных телефонов.
Что влияет на ЧСС?
На частоту сердечных сокращений влияют несколько факторов:
— тренированность,
— температура окружающей среды,
— положение тела (стоя, сидя, лежа),
— эмоциональное состояние: волнение, гнев, страх, тревога приводят к повышению ЧСС,
— наличие лишнего веса,
— прием лекарств, алкоголя или курение.
Если у нетренированного человека сердце бьется слишком медленно – менее 60 ударов в минуту – это называется брадикардия.
Если в состоянии покоя у взрослого нетренированного человека сердце бьётся быстрее 100 ударов в минуту – это называется тахикардия.
Если вы наблюдаете у себя подобные симптомы, которые сопровождаются головокружением, одышкой или обмороком – срочно обратитесь к врачу.
Что такое максимальная частота сердечных сокращений?
Этот показатель говорит о том, сколько ударов в минуту ваше сердце может сделать максимально – при физической нагрузке. Во время занятий спортом он позволяет оценить, насколько интенсивна нагрузка, которую вы получаете.
Обычно максимальная ЧСС считается по математической формуле, в которой учитывается возраст человека.
Для взрослых мужчин МЧСС = 220 – возраст. То есть у 25-летнего мужчины максимальная частота сердечных сокращений будет составлять 195 ударов в минуту.
Для взрослых женщин расчёт такой же, но иногда применяется формула с поправкой: МЧСС = 226 – возраст. То есть для 25-летней женщины этот показатель будет составлять 201 удар в минуту.
Наверное, многие слышали о том, что есть такая сонная артерия, и если нажать на нее, то человек отключится. Правда ли это? И чем так опасно воздействие на пресловутую артерию?
Что представляет собой сонная артерия?
На самом деле у нас целых две сонные артерии. Одна из них расположена с правой стороны шеи, другая – с левой. Та, что слева, немного длиннее, она начинается в дуге аорты, а правая — у плечеголовного ствола.
Общая функция сонной артерии заключается в транспортировке крови от сердечной мышцы к головному мозгу и другим периферийным органам, которые находятся в области головы. Именно благодаря ей наш мозг стабильно снабжается кислородом. Сдавленность сонной артерии (к примеру, тесным воротником или галстуком) может вызвать заметное чувство дискомфорта.
Наружная часть сонной артерии проходит выше гортани по направлению к лицевой части головы. В районе «адамова яблока» она разделяется на две ветви, одна из которых снабжает кровью головной мозг, а вторая – лицо и глаза. Концевые ветви образуют сеть капилляров, благодаря которым в определенных жизненных ситуациях наши глазные яблоки могут покраснеть, а кожа лица – покрыться румянцем.
Внутренняя часть сонной артерии непосредственно доставляет в клетки мозга кровь, богатую кислородом. В череп она входит в области виска.
Под влиянием стресса, жаркой погоды и других внешних факторов во внутренней артерии может увеличиться кровоток. В этом случае мы испытываем прилив сил и эмоциональный подъем. Но если интенсивность кровотока будет превышать норму длительное время, начнется процесс спада и человек впадет в состояние слабости.
В районе сонной артерии легко прощупать пульс. Для этого необходимо найти точку, расположенную в ямке под скулой, с правой или левой стороны от кадыка. Если у человека сильно развита мускулатура, на это может потребоваться больше времени, так как сонная артерия может оказаться закрыта мышцами. Обычно к этому методу прибегают, если не могут обнаружить пульс на запястье.
Что нельзя делать с сонной артерией?
Нельзя сильно сдавливать сонную артерию. Если вы просто нажмете на нее, человек почувствует сонливость, поскольку наступит кислородное голодание. Если нажимать на сонную артерию продолжительное время, объект уснет (потому артерия и зовется сонной). Вернее, он потеряет сознание.
Слишком сильное нажатие с долгим удерживанием пальцев на шее может привести к тому, что подача кислорода в мозг полностью прекратится. В результате человек либо останется инвалидом, либо вовсе умрет. Кровотечение из сонной артерии за 2-3 минуты приводит к летальному исходу, если вовремя не оказать пострадавшему профессиональную медпомощь. Да и врачи при таких травмах могут оказаться бессильны.
Как правильно проверять пульс в области сонной артерии?
Если возникла необходимость проверить пульс на шее, следует не давить на сонную артерию изо всех сил, а легко нажать на нее указательным и средним пальцем. Для подсчета количества ударов воздействие нужно осуществлять той рукой, которая соответствует данной стороне сонной артерии. Так, если вы считаете пульс с правой стороны шеи, действуйте правой рукой. Если с левой – то левой. Если вы будете измерять пульс на правой стороне левой рукой, то можете пережать обе части артерии, что отразится и на результатах, и на состоянии пациента.
Источник: ( Ссылка )
При большинстве сосудистых заболеваний сопоставление жалоб, анамнеза и данных объективного физикального исследования позволяет установить правильный диагноз. Специальные методы, как правило, лишь детализируют его.
Функциональные пробы позволяют определить степень недостаточности кровоснабжения в обследуемой части тела вне зависимости от характера заболевания и причины, вызвавшей нарушение кровоснабжения. Инструментальные исследования уточняют локализацию и характер поражения, степень нарушения кровотока в артериях и компенсаторные возможности кровообращения. Они имеют важное значение при планировании оперативного вмешательства и для последующего наблюдения. Все функциональные методы исследования в основном уточняют степень артериальной недостаточности и ишемии и не дают представления о локализации и характере заболевания магистральных артерий.
Жалобы и анамнез имеют важное значение для диагностики сосудистых поражений. Они изменяются в зависимости от органа, в котором произошло нарушение кровоснабжение, и выполняемых им функций. При нарушении кровоснабжения ЦНС будет преобладать неврологическая симптоматика, при окклюзии внутренней сонной артерии часто развивается гемипарез. Окклюзия верхней брыжеечной артерии может проявляться симптомами angina abdominalis, гангреной кишечника. При стенозе и окклюзии подвздошных и бедренных артерий появляются перемежающаяся хромота, импотенция, боли в ногах в покое, бледность стоп, запустение вен, гангрена пальцев или всей стопы.
Пальпация пульса на артериях — важнейшее клиническое исследование в оценке состояния артериального кровообращения. Определяют наполнение и напряжение пульса на симметричных участках головы и шеи (височная, общая сонная артерии), на верхней конечности (плечевая, лучевая артерии), нижней конечности (бедренная, подколенная, задняя болыпеберцовая артерии, артерия тыла стопы). При атеросклеротическом поражении артерия прощупывается вне пульсовой волны в виде плотного, трудносжимаемого тяжа. При пальпации живота обращают внимание на пульсацию брюшной аорты. Пульс определяют в следующих местах: на височной артерии — кпереди от козелка ушной раковины; на бифуркации общей сонной артерии — позади угла нижней челюсти, на лучевой артерии — на ладонной поверхности лучевой стороны предплечья на 2-3 см проксимальнее линии лучезапястного сустава; на плечевой артерии — во внутреннем желобке двуглавой мышцы; на артерии тыла стопы — между I и II плюсневыми костями; на задней большеберцовой артерии — между задненижним краем внутренней лодыжки и ахилловым сухожилием; на подколенной артерии — в глубине подколенной ямки при положении больного на животе и при согнутой в коленном суставе под углом 120° голени; на бедренной артерии — ниже паховой связки, на 1,5-2 см кнутри от ее середины; на брюшной аорте — по средней линии живота выше и на уровне пупка. Аускулыпация сосудов является обязательным компонентом обследования больных. В норме над магистральными артериями выслушивается тон удара пульсовой волны, при стенозе или аневризматическом расширении артерий возникает систолический шум.
Аускультацию проводят над проекцией сонных и подключичных артерий, брахиоцефального ствола, позвоночных артерий, восходящей и брюшной аорты, чревного ствола, почечных, подвздошных и бедренных артерий. При этом шумы с левой подключичной артерии выслушивают сзади грудино-ключично-сосцевидной мышцы, у места ее прикрепления к ключице. Справа в этой же точке можно определить шум с брахиоцефального ствола. Шумы с позвоночных артерий проецируются на 2 см. проксимальнее середины ключицы, с восходящей аорты — во втором межреберье справа от грудины. По средней линии живота под мечевидным отростком выслушивается шум с чревного ствола при его стенозе. По параректальной линии на середине расстояния между горизонтальными линиями, мысленно проведенными через мечевидный отросток и пупок, выслушивается шум с почечных артерий. По средней линии на уровне пупка и выше локализуются шумы с брюшной аорты. Шум с подвздошных артерий проецируется по линии, соединяющей брюшную аорту с точкой, расположенной на границе внутренней и средней трети паховой связки. Аускультацию бедренной и общей сонной артерий производят в местах, где определяется их пульсация. При выслушивании сосудов шеи следует различать шумы от стеноза артерии и сердечные шумы, интенсивность которых возрастает по мере приближения к сердцу. При аневризмах сосудов и артериовенозных свищах максимальная интенсивность шумов отмечается в местах их локализаций.
Определение артериального давления целесообразно производить на четырех конечностях. При измерении артериального давления на ноге на бедро накладывают манжетку от сфигмоманометра и в положении больного на животе выслушивают тоны Короткова над подколенной артерией. Можно определять только систолическое давление, пальпируя первые пульсовые колебания одной из артерий стоп после выпускания воздуха из раздутой манжетки. В норме давление на нижних конечностях равно давлению на верхних или на 20 мм рт. ст. выше. Разница в давлении на симметричных конечностях более 30 мм рт. ст. свидетельствует о нарушении артериальной проходимости. Высокое систолическое давление на верхних конечностях при его резком снижении или отсутствии на нижних конечностях характерно для коарктации аорты.
Инструментальная диагностика. Реография — наиболее доступный и простой метод. Она основана на регистрации колебаний электрического сопротивления тканей, меняющегося в зависимости от кровенаполнения конечности. Географическая кривая в норме характеризуется крутым и быстрым повышением пульсовой волны , четкой вершиной , наличием двух дополнительных зубцов в нисходящей части (катакрота). С ее помощью можно определить время распространения пульсовой волны а), скорость максимального кровенаполнения исследуемого сегмента и ряд других показателей, среди которых наиболее информативным является величина реографического индекса — производная от отношения амплитуды основной волны реогра-фической кривой к высоте калибровочного сигнала . Ультразвуковая допплерография (УЗДГ) несет информацию о физиологии кровотока. В основу метода был положен известный принцип Допплера, согласно которому ультразвуковой сигнал изменяет свою частоту при отражении от движущихся частиц (элементов крови). Метод основан на регистрации разности частот посылаемого и отраженного ультразвукового сигнала, которая изменяется пропорционально скорости кровотока. УЗДГ позволяет изучать движущиеся структуры (потоки крови): производить графическую регистрацию кровотока, количественную и качественную оценку его параметров, измерять регионарное артериальное давление.
Ультразвуковое сканирование в реальном масштабе времени дает информацию об анатомии сосудов. Для получения изображения используется свойство отражения ультразвуковой волны от сред с различным акустическим сопротивлением. Таким образом удается получить информацию не только о просвете, но и о состоянии стенки сосуда, окружающих тканях и происходящих в них морфологических изменениях, определить причины нарушения кровообращения.
Дальнейшее совершенствование средств ультразвуковой диагностики предопределило появление дуплексного сканирования (ДС) — метода, который сочетает в себе возможности анатомического и функционального исследования сосудов. В приборах ДС используются как свойство отражения ультразвуковой волны, так и свойство изменения ее частоты. С возникновением ДС появилась возможность одновременно и визуализировать изучаемый сосуд, и получать физиологическую информацию о параметрах кровотока.
В последние годы возможности ДС были расширены за счет новых технологий с использованием эффекта Допплера. Это эхо-допплеровская цветная визуализация кровотока или цветовое допплеровское картирование (ЦДК) потока. ЦДК представляет собой обычное двухмерное изображение в серой шкале в реальном времени, на которое накладывается информация о допплеровском сдвиге частот, представленная в цвете. Сигналы, отражающиеся от неподвижных тканей, представляются в серой шкале. Если вернувшийся эхосигнал имеет частоту, отличающуюся от посланной датчиком, то наблюдается допплеровское смещение, связанное с движением объекта (эффект Допплера). В любом месте, где был обнаружен допплеровский сдвиг частот, его направление, средняя величина и отклонение представляются в цветовом коде. Разноцветное кодирование потока облегчает поиск сосудов, позволяет быстро дифференцировать артерии и вены, проследить анатомические изменения просвета и стенки сосуда, судить о направлении кровотока, получать изображение мелких, разветвленных сосудов.
Компьютерная томография основана на получении послойных поперечных изображений человеческого тела с помощью вращающейся вокруг него рентгеновской трубки. Она позволяет визуализировать поперечные сечения аорты и устьев ее ветвей (подвздошных, брыжеечных, почечных артерий, чревного ствола, брахиоцефальных артерий), судить о состоянии их стенок, взаимоотношениях с окружающими тканевыми структурами. Для исследоиания сосудов (КТ-ангиографии) используются спиральные или электронно-лучевые компьютерные томографы, которые позволяют получать большое количество срезов за минимальное время. Тем самым появляется возможность изучать быстро протекающие динамические процессы, в том числе движение болюса контрастного вещества в артериях. Для получения изображений артерий внутривенно при помощи автоматического шприца вводят неионный контрастный препарат. Визуализация осуществляется в артериальную фазу введения контраста с учетом времени его циркуляции.
Магнитно-резонансная томография сосудов (MP-ангиография) дает возможность проводить исследования сосудов без введения контрастных веществ в нескольких взаимно перпендикулярных плоскостях. Развитию техники МРА способствовали наблюдения, показывающие, что движущийся моток при некоторых условиях может вызывать изменения MP-сигнала. В результате были разработаны программы, предназначенные для изучения сосудистых структур, нацеленные на усиление сигнала потока крови с одновременным погашением сигнала от неподвижных тканей. Для получения М Р-изображения более высокого качества рекомендуется исследование на фоне введения контрастных средств (парамагнетиков). При проведении КТ-или MP-ангиографии существует возможность последующей реконструкции двухмерных изображений в трехмерные. Отдельные срезы изучаются последовательно, с переходом от одного к другому. Информация, полученная по каждому срезу, сохраняется. Затем при помощи компьютеризированной рабочей станции из серии срезов создается трехмерная модель изучаемого сегмента сосудистого русла, на которой отчетливо видна анатомия и топография исследуемых участков. Производя «вращение» объекта, можно исследовать интересующие зоны в различных плоскостях, под разным углом зрения, а также проводить «виртуальную ангиоскопию» — заглянуть внутрь изучаемого сосуда.
Рентгеноконтрастная ангиография — рентгенологическое исследование с контрастными препаратами, вводимыми в просвет сосуда. По способу введения различают:
-
пункционную артериографию, при которой контрастное вещество вводят непосредственно в одну из периферических артерий (бедренную, плечевую), пунктируя их через кожу;
-
аортоартериографию по Сельдингеру, при которой в тот или иной отдел аорты ретроградно через периферическую артерию (бедренную, плечевую) проводят специальный рентгеноконтрастный катетер, устанавливаемый в устье изучаемой артерии, и вводят контрастное вещество, выполняя серию снимков;
-
транслюм-бальную аортографию, при которой аорту пунктируют специальной иглой на уровне XII грудного или I поясничного позвонка.
Аортоартериография по Сельдингеру является предпочтительным способом контрастирования.
С помощью ангиографических установок нового поколения можно получать дигитальное (цифровое) субтракционное изображение артерий после введения сравнительно небольших доз контрастного вещества. В основе дигитальной субтракционной ангиографии лежит принцип компьютерного вычитания (субтракции) изображений, записанных в памяти компьютера — снимков до и после ведения в сосуд рентгеноконтрастного вещества. Благодаря этому достигается высокое качество изображений, уменьшается количество вводимого контрастного вещества, появляется возможность внутривенного контрастирования без пункции или катетеризации артерий.
Оригинал статьи www.eurolab.ua Иллюстрации с сайта: © 2011 Thinkstock.
Первая помощь
Умение оказать первую помощь — элементарный, но очень важный навык. В экстренной ситуации он может спасти чью-то жизнь. Представляем вашему вниманию 10 базовых навыков оказания первой помощи. Из этого раздела Вы узнаете, что делать при кровотечениях, переломах, отравлении, обморожении и в других экстренных случаях. Также вы узнаете о распространенных ошибках, которые могут подвергать жизнь пострадавшего серьезной опасности.
Первая помощь — это комплекс срочных мер, направленных на спасение жизни человека. Несчастный случай, резкий приступ заболевания, отравление — в этих и других чрезвычайных ситуациях необходима грамотная первая помощь.
Согласно закону, первая помощь не является медицинской — она оказывается до прибытия медиков или доставки пострадавшего в больницу. Первую помощь может оказать любой человек, находящийся в критический момент рядом с пострадавшим. Для некоторых категорий граждан оказание первой помощи — служебная обязанность. Речь идёт о полицейских, сотрудниках ГИБДД и МЧС, военнослужащих, пожарных.
Алгоритм оказания первой помощи
Чтобы не растеряться и грамотно оказать первую помощь, важно соблюдать следующую последовательность действий:
- Убедиться, что при оказании первой помощи вам ничего не угрожает и вы не подвергаете себя опасности.
- Обеспечить безопасность пострадавшему и окружающим (например, извлечь пострадавшего из горящего автомобиля).
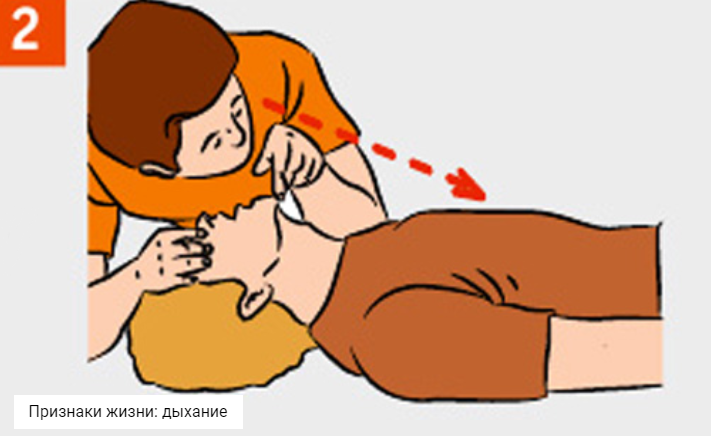
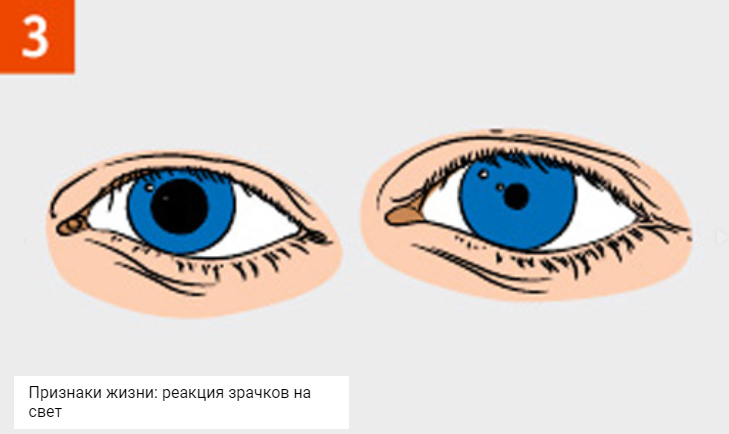
- Проверить наличие у пострадавшего признаков жизни (пульс, дыхание, реакция зрачков на свет) и сознания. Для проверки дыхания необходимо запрокинуть голову пострадавшего, наклониться к его рту и носу и попытаться услышать или почувствовать дыхание. Для обнаружения пульса необходимо приложить подушечки пальцев к сонной артерии пострадавшего. Для оценки сознания необходимо (по возможности) взять пострадавшего за плечи, аккуратно встряхнуть и задать какой-либо вопрос.
- Вызвать специалистов: 112 — с мобильного телефона, с городского — 03 (скорая) или 01 (спасатели).
- Оказать неотложную первую помощь. В зависимости от ситуации это может быть:
— восстановление проходимости дыхательных путей;
— сердечно-лёгочная реанимация;
— остановка кровотечения и другие мероприятия. - Обеспечить пострадавшему физический и психологический комфорт, дождаться прибытия специалистов.
Искусственное дыхание
Искусственная вентиляция лёгких (ИВЛ) — это введение воздуха (либо кислорода) в дыхательные пути человека с целью восстановления естественной вентиляции лёгких. Относится к элементарным реанимационным мероприятиям.
Типичные ситуации, требующие ИВЛ:
- автомобильная авария;
происшествие на воде;
удар током и другие.
Существуют различные способы ИВЛ. Наиболее эффективным при оказании первой помощи неспециалистом считается искусственное дыхание рот в рот и рот в нос.
Если при осмотре пострадавшего естественное дыхание не обнаружено, необходимо немедленно провести искусственную вентиляцию легких.
Техника искусственного дыхания рот в рот
- Обеспечьте проходимость верхних дыхательных путей. Поверните голову пострадавшего набок и пальцем удалите из полости рта слизь, кровь, инородные предметы. Проверьте носовые ходы пострадавшего, при необходимости очистите их.
- Запрокиньте голову пострадавшего, удерживая шею одной рукой.
Не меняйте положение головы пострадавшего при травме позвоночника!
- Положите на рот пострадавшего салфетку, платок, кусок ткани или марли, чтобы защитить себя от инфекций. Зажмите нос пострадавшего большим и указательным пальцем. Глубоко вдохните, плотно прижмитесь губами ко рту пострадавшего. Сделайте выдох в лёгкие пострадавшего.
Первые 5–10 выдохов должны быть быстрыми (за 20–30 секунд), затем — 12–15 выдохов в минуту.
- Следите за движением грудной клетки пострадавшего. Если грудь пострадавшего при вдохе воздуха поднимается, значит, вы всё делаете правильно.
Непрямой массаж сердца
Если вместе с дыханием отсутствует пульс, необходимо сделать непрямой массаж сердца.
Непрямой (закрытый) массаж сердца, или компрессия грудной клетки, — это сжатие мышц сердца между грудиной и позвоночником в целях поддержания кровообращения человека при остановке сердца. Относится к элементарным реанимационным мероприятиям.
Внимание! Нельзя проводить закрытый массаж сердца при наличии пульса.
Техника непрямого массажа сердца
- Уложите пострадавшего на плоскую твёрдую поверхность. На кровати и других мягких поверхностях проводить компрессию грудной клетки нельзя.
- Определите расположение у пострадавшего мечевидного отростка. Мечевидный отросток — это самая короткая и узкая часть грудины, её окончание.
- Отмерьте 2–4 см вверх от мечевидного отростка — это точка компрессии.
- Положите основание ладони на точку компрессии. При этом большой палец должен указывать либо на подбородок, либо на живот пострадавшего, в зависимости от местоположения лица, осуществляющего реанимацию. Поверх одной руки положите вторую ладонь, пальцы сложите в замок. Надавливания проводятся строго основанием ладони — ваши пальцы не должны соприкасаться с грудиной пострадавшего.
- Осуществляйте ритмичные толчки грудной клетки сильно, плавно, строго вертикально, тяжестью верхней половины вашего тела. Частота — 100–110 надавливаний в минуту. При этом грудная клетка должна прогибаться на 3–4 см.
Грудным детям непрямой массаж сердца производится указательным и средним пальцем одной руки. Подросткам — ладонью одной руки.
Если одновременно с закрытым массажем сердца проводится ИВЛ, каждые два вдоха должны чередоваться с 30 надавливаниями на грудную клетку.
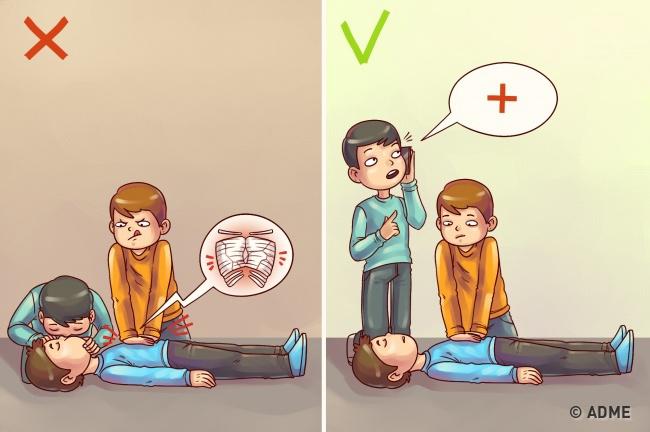
Вред: непрямой массаж сердца может сломать ребра, следовательно, сломанные кости легко могут повредить легкие и сердце.
Как правильно: непрямой массаж сердца выполняется только после того как вы убедились что пульс и дыхание у пострадавшего отсутствуют, а врача по близости нет. Во время пока один человек делает массаж сердца, кто-то второй обязательно должен вызвать скорую медицинскую помощь. Массаж выполняется в ритме – 100 компрессий за 1 минуту. В случае детей, непрямой массаж сердца выполняется пальцами в другом ритме. После того как сердце запустится, приступите к выполнению искусственного дыхания. Альтернативный способ: 30 компрессий и 2 вдоха, после чего снова повторите компрессии и 2 вдоха.
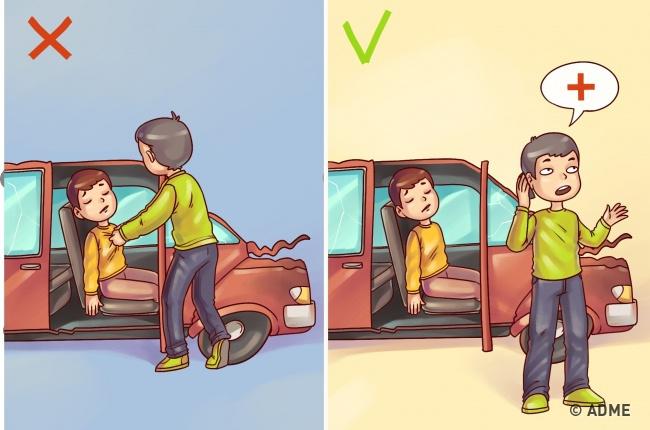
В случае аварии не доставайте пострадавшего из машины и не меняйте его позу
Вред: летальный исход чаще всего случается при травме или переломе позвоночника. Даже самое не существенное движение, вызванное помочь пострадавшему лечь удобней, может убить или сделать человека инвалидом.
Как правильно: вызовите скорую помощь сразу после травмы, если существует опасение что у пострадавшего может быть травмироваться голова, шея или позвоночник. При этом следите за дыханием больного до приезда врачей.
Переломы
Перелом — нарушение целостности кости. Перелом сопровождается сильной болью, иногда — обмороком или шоком, кровотечением. Различают открытые и закрытые переломы. Первый сопровождается ранением мягких тканей, в ране иногда заметны обломки кости.
Техника оказания первой помощи при переломе
- Оцените тяжесть состояния пострадавшего, определите локализацию перелома.
- При наличии кровотечения остановите его.
- Определите, возможно ли перемещение пострадавшего до прибытия специалистов.
Не переносите пострадавшего и не меняйте его положения при травмах позвоночника!
- Обеспечьте неподвижность кости в области перелома — проведите иммобилизацию. Для этого необходимо обездвижить суставы, расположенные выше и ниже перелома.
- Наложите шину. В качестве шины можно использовать плоские палки, доски, линейки, прутья и прочее. Шину необходимо плотно, но не туго зафиксировать бинтами или пластырем.
При закрытом переломе иммобилизация производится поверх одежды. При открытом переломе нельзя прикладывать шину к местам, где кость выступает наружу.
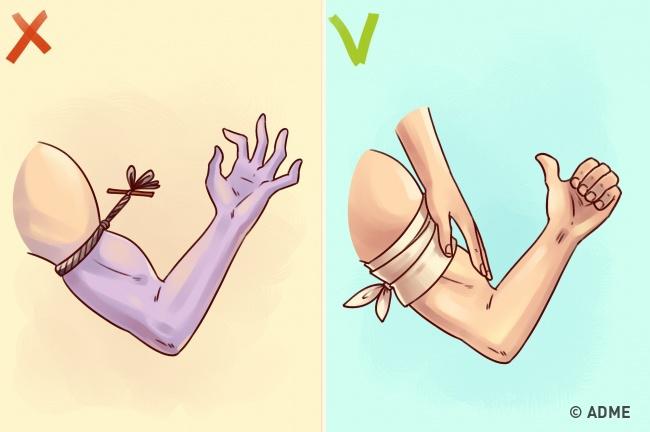
Остановка кровотечения с использованием жгута может привести к ампутации конечности
Вред: передавливание конечностей – следствие неправильного или ненужного наложения жгута. Некроз тканей происходит из-за нарушения циркуляции крови в конечностях, потому что жгут не останавливает кровотечение, а полностью блокирует циркуляцию.
Как правильно: Наложите повязку из чистой ткани или стерильной марли на рану и придержите её. До прибытия врачей этого будет достаточно. Только при сильном кровотечении, когда риск смерти выше риска ампутации, позволительно пользоваться жгутом.
Техника наложения кровоостанавливающего жгута
- Наложите жгут на одежду или мягкую подкладку чуть выше раны.
- Затяните жгут и проверьте пульсацию сосудов: кровотечение должно прекратиться, а кожа ниже жгута — побледнеть.
- Наложите повязку на рану.
- Запишите точное время, когда наложен жгут.
Жгут на конечности можно накладывать максимум на 1 час. По его истечении жгут необходимо ослабить на 10–15 минут. При необходимости можно затянуть вновь, но не более чем на 20 минут.
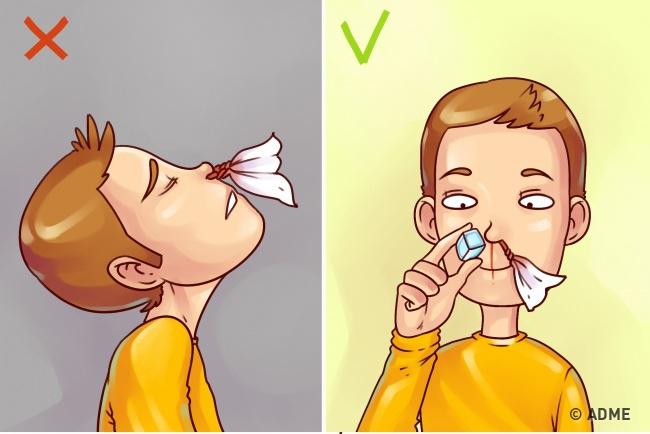
В случае кровотечения из носа, запрещается запрокидывать голову или ложиться на спину
Вред: давление резко поднимается, если при носовом кровотечении запрокинуть голову или лечь на спину. Кровь может попасть в легкие или вызвать рвоту.
Как правильно: держа голову прямо, вы ускорите снижение давления. Приложите что-то холодное к носу. Закрывайте ноздри поочередно на 15 минут каждую, указательным и большим пальцем. В это время дышите ртом. Повторите этот приём, в случае если кровотечения не останавливается. Если кровотечение продолжается, срочно вызовете скорую медицинскую помощь.
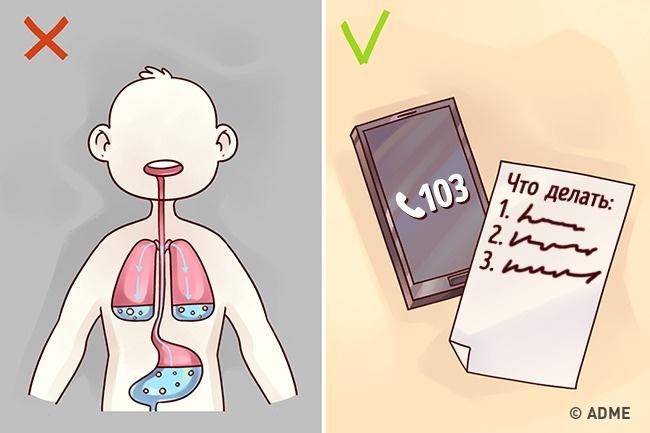
Употребление лекарств, которые вызывают рвоту
Вред: препараты, которые провоцируют рвоту, приводят к ожогу пищевода и способствуют отравлению рвотными массами при попадание в легкие.
Как правильно: вызовите скорую медицинскую помощь, если подозреваете отравление. Опишите по телефону симптомы отравления и запомните манипуляции и действия, которые порекомендует вам диспетчер. Не оценивайте самостоятельно тяжесть отравления и не ищите советы в интернете – интоксикации витаминами или алкоголем очень опасны. Летальный исход возможен в короткий срок, если во время не обратиться к помощи врача.
Обморок
Обморок — это внезапная потеря сознания, обусловленная временным нарушением мозгового кровотока. Иными словами, это сигнал мозга о том, что ему не хватает кислорода.
Важно отличать обычный и эпилептический обморок. Первому, как правило, предшествуют тошнота и головокружение.
Предобморочное состояние характеризуется тем, что человек закатывает глаза, покрывается холодным потом, у него слабеет пульс, холодеют конечности.
Типичные ситуации наступления обморока:
- испуг
- волнение
- духота и другие
Если человек упал в обморок, придайте ему удобное горизонтальное положение и обеспечьте приток свежего воздуха (расстегните одежду, ослабьте ремень, откройте окна и двери). Брызните на лицо пострадавшего холодной водой, похлопайте его по щекам. При наличии под рукой аптечки дайте понюхать ватный тампон, смоченный нашатырным спиртом.
Если сознание не возвращается 3–5 минут, немедленно вызывайте скорую.
Когда пострадавший придёт в себя, дайте ему крепкого чая.
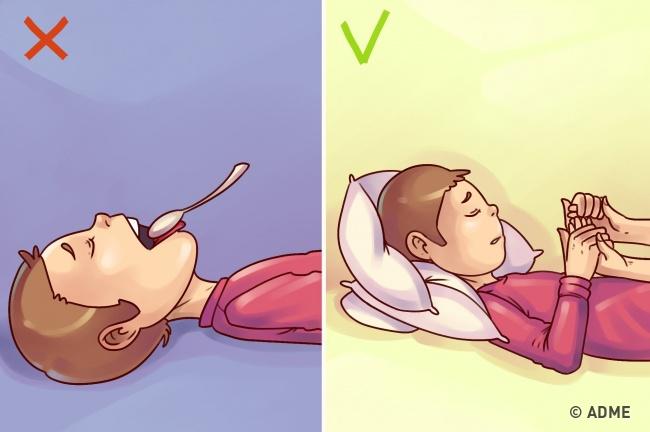
Не вставляйте в рот человеку у которого припадок ложку. И не вынимайте ему язык
Вред: Человек в припадочном состоянии может проглотить или задохнуться предметом, который вставляется для защиты языка в рот.
Как правильно: Приступ приводит в посинению или резким вздрагиваниям. Сам по себе организм не может нанести себе вред, а приступы заканчиваются сами. Лучше вызовите врача, и позаботьтесь, о том, чтобы человек не нанёс себе вред и мог свободно дышать. С языком ничего не случится. Человек его не проглотит, а прикус языка ничем не опасен. Уложите больного набок сразу после приступа.
Ожоги
Ожог — это повреждение тканей организма под действием высоких температур или химических веществ. Ожоги различаются по степеням, а также по типам повреждения. По последнему основанию выделяют ожоги:
- термические (пламя, горячая жидкость, пар, раскалённые предметы)
- химические (щёлочи, кислоты)
- электрические
- лучевые (световое и ионизирующее излучение)
- комбинированные
При ожогах первым делом необходимо устранить действие поражающего фактора (огня, электрического тока, кипятка и так далее).
Затем, при термических ожогах, поражённый участок следует освободить от одежды (аккуратно, не отдирая, а обрезая вокруг раны прилипшую ткань) и в целях дезинфекции и обезболивания оросить его водоспиртовым раствором (1/1) или водкой.
Не используйте масляные мази и жирные кремы — жиры и масла не уменьшают боль, не дезинфицируют ожог и не способствуют заживлению.
После оросите рану холодной водой, наложите стерильную повязку и приложите холод. Кроме того, дайте пострадавшему тёплой подсоленной воды.
Для ускорения заживления лёгких ожогов используйте спреи с декспантенолом. Если ожог занимает площадь больше одной ладони, обязательно обратитесь к врачу.
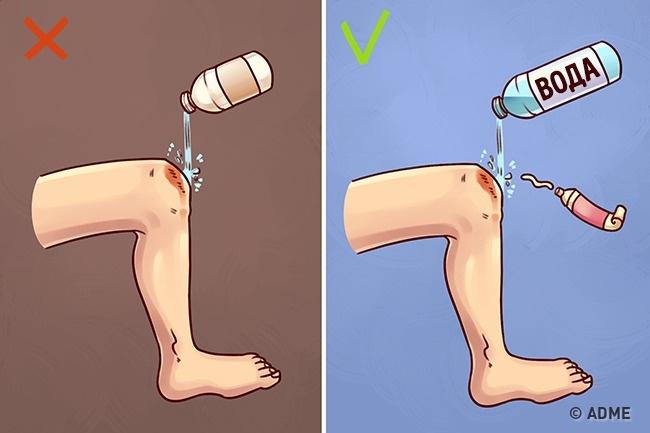
Обработка йодом, медицинским спиртом и промывание ран перекисью водорода иногда представляют опасность
Вред: соединительная ткань разрушается перекисью водорода, тем самым рана заживает намного дольше. Спирт, йод и зелёнка сжигают неповрежденные клетки и провоцируют болевой шок или ожог при контакте с раной.
Как правильно: промойте рану чистой водой (можно кипяченой), после чего обработайте рану мазью с содержанием антибиотика. Не накладывайте повязку из бинта или пластырь без необходимости. Перевязанная рана заживает намного дольше.
Первая помощь при утоплении
- Извлеките пострадавшего из воды.
Тонущий человек хватается за всё, что попадётся под руку. Будьте осторожны: подплывайте к нему сзади, держите за волосы или подмышки, держа лицо над поверхностью воды.
- Положите пострадавшего животом на колено, чтобы голова была внизу.
- Очистите ротовую полость от инородных тел (слизь, рвотные массы, водоросли).
- Проверьте наличие признаков жизни.
- При отсутствии пульса и дыхания немедленно приступайте к ИВЛ и непрямому массажу сердца.
- После восстановления дыхания и сердечной деятельности положите пострадавшего набок, укройте его и обеспечивайте комфорт до прибытия медиков.
Переохлаждение и обморожение
Переохлаждение (гипотермия) — это понижение температуры тела человека ниже нормы, необходимой для поддержания нормального обмена веществ.
Первая помощь при гипотермии
- Заведите (занесите) пострадавшего в тёплое помещение или укутайте тёплой одеждой.
- Не растирайте пострадавшего, дайте телу постепенно согреться самостоятельно.
- Дайте пострадавшему тёплое питьё и еду.
Не используйте алкоголь!
Переохлаждение нередко сопровождается обморожением, то есть повреждением и омертвением тканей организма под воздействием низких температур. Особенно часто встречается обморожение пальцев рук и ног, носа и ушей — частей тела с пониженным кровоснабжением.
Причины обморожения — высокая влажность, мороз, ветер, неподвижное положение. Усугубляет состояние пострадавшего, как правило, алкогольное опьянение.
Симптомы:
- чувство холода
- покалывание в обмораживаемой части тела
- затем — онемение и потеря чувствительности
Первая помощь при обморожении
- Поместите пострадавшего в тепло.
- Снимите с него промёрзшую или мокрую одежду.
- Не растирайте пострадавшего снегом или тканью — так вы только травмируете кожу.
- Укутайте обмороженный участок тела.
- Дайте пострадавшему горячее сладкое питьё или горячую пищу.
Отравление
Отравление — это расстройство жизнедеятельности организма, возникшее из-за попадания в него яда или токсина. В зависимости от вида токсина различают отравления:
- угарным газом
- ядохимикатами
- алкоголем
- лекарствами
- пищей и другие
От характера отравления зависят меры оказания первой помощи. Наиболее распространены пищевые отравления, сопровождаемые тошнотой, рвотой, поносом и болями в желудке. Пострадавшему в этом случае рекомендуется принимать по 3–5 граммов активированного угля через каждые 15 минут в течение часа, пить много воды, воздержаться от приёма пищи и обязательно обратиться к врачу.
Кроме того, распространены случайное или намеренное отравление лекарственными препаратами, а также алкогольные интоксикации.
В этих случаях первая помощь состоит из следующих шагов:
- Промойте пострадавшему желудок. Для этого заставьте его выпить несколько стаканов подсоленной воды (на 1 л — 10 г соли и 5 г соды). После 2–3 стаканов вызовите у пострадавшего рвоту. Повторяйте эти действия, пока рвотные массы не станут «чистыми».
Промывание желудка возможно только в том случае, если пострадавший в сознании.
- Растворите в стакане воды 10–20 таблеток активированного угля, дайте выпить это пострадавшему.
- Дождитесь приезда специалистов.
Записаться на прием
Записаться