Яичники – парный орган женской репродуктивной системы, отвечающий за выработку половых гормонов и созревание яйцеклеток. Как и любой другой орган, яичники подвержены развитию опухолей доброкачественной и злокачественной природы. В лечении доброкачественных опухолей новообразование не разрастается, его удаляют хирургическим путем и женщина навсегда избавляется от патологии. В случае злокачественной природы опухоли раковые клетки разрастаются в организме, поражая другие органы.
Своевременно проведенное обследование может спасти вам жизнь и здоровье. Что же такое рак яичника? Каковы симптомы и выживаемость при диагностике данного рода патологии?
Рак яичников занимает седьмое место по заболеваемости среди всех видов онкологических заболеваний. Во многих случаях он развивается в женском организме незаметно, что впоследствии затрудняет его лечение.
Когда патология обнаруживается на ранних стадиях, вероятность эффективности лечения составляет 90%. Рак яичников – патология, которой подвержены женщины любого возраста, но чаще заболевание диагностируют у пациенток старшей возрастной категории – 60-65 лет.
Рак яичников: причины возникновения
Точные причины развития онкологических заболеваний на сегодняшний день не выявлены. Существует ряд факторов, которые могут провоцировать развитие раковых опухолей. Среди них:
- генетический фактор: выделяют гены, присутствие которых увеличивает риск развития заболевания. Современные разработки медицины позволяют провести анализ для выявления сбоев (мутаций) в данных генах с целью оценки вероятности развития рака яичников;
- возрастной фактор: после 45-ти лет риск развития патологии увеличивается;
- нарушения гормонального фона: известно, что у рожавших девушек риск развития заболевания намного меньше, чем у бездетных. Беременность повышает защитную функцию женщины в плане развития онкологических заболеваний органов половой системы. Риск развития опухоли возрастает при длительном приеме препаратов, стимулирующих овуляцию. А комбинированные контрацептивы, напротив, снижают риск роста опухолей;
- воспалительные процессы в органах мочеполовой системы хронического характера;
- неблагоприятный экологический фон;
- венерические заболевания;
- нерегулярная половая жизнь.
Данные факторы не говорят о том, что со временем у женщины обнаружится рак яичников. Все эти явления только увеличивают риск развития патологии и не более того. Чем больше факторов воздействуют на женский организм, тем больше риски.
Как проявляется рак яичников: симптомы, стадии
Первые признаки и симптомы рака яичников проявляются, как правило, уже на поздних стадиях развития патологии. В самом начале женщина даже не подозревает о патологическом процессе, протекающем в ее организме в то время, когда раковые клетки стремительно поражают яичники.
Признаки рака яичников на ранних стадиях часто «маскируются» под симптомы патологий мочевого пузыря и пищеварительного тракта. По мере развития опухоли у женщины начинают появляться боли при раке яичников в области живота, спины, малого таза. Как правило, у пациенток наблюдаются частые позывы к мочеиспусканию, вызванные давлением растущей опухоли на мочевой пузырь.
Признаки рака яичников у женщин (первые симптомы) зачастую проявляются в виде скопления жидкости в брюшной полости. В данном случае живот визуально заметно увеличивается. Нередко наблюдается болевой синдром в момент полового акта. Онкология яичников у женщин в основном проявляется общей слабостью, быстрой утомляемостью, потерей аппетита, тошнотой.
Заболевание классифицируют на четыре стадии:
- первая стадия: патология развивается только на яичнике. Может наблюдаться скопление жидкости в брюшной полости;
- вторая стадия: признаки заболевания приобретают более выраженный характер, опухоль начинает постепенно разрастаться за пределы яичника;
- третья стадия – это рак яичника с метастазами в прилежащие органы;
- четвертая стадия: обнаруживаются метастазы в отдаленные органы.
Классифицируют заболевание следующим образом:
- первичный рак яичника. В большинстве случаев встречается у женщин в возрасте до 35 лет. Раковые клетки поражают орган с обеих сторон в виде бугристых плотных образований;
- вторичный рак яичников. Представлен в виде кисты, заполненной слизью или жидкостью. Обычно кистозные образования имеют доброкачественный характер, но иногда перерастают в рак;
- метастатический рак яичника. Речь идет о тех случаях, когда раковые клетки попадают в яичники из других органов. На практике широко известно распространение злокачественных клеток из опухоли желудка. Заражение происходит через лимфатические узлы или кровь.
Первые признаки рака яичников на ранней стадии:
|
неприятные ощущения и боли в области таза |
частые случаи несварения желудка, вздутие, снижение аппетита, тяжесть в животе |
|
резкое снижение массы тела |
боли и дискомфорт в области поясницы |
Рак яичников МКБ 10
Опухоль яичников МКБ 10 находится под кодом С56 – злокачественные новообразования женских половых органов (С51-С58), включающих злокачественные новообразования кожи половых органов женщины:
- Злокачественные новообразования вульвы – С51.
- Злокачественные новообразования влагалища – С52.
- Злокачественное новообразование шейки матки – С53.
- Злокачественное новообразование тела матки – С54.
- Неуточненной локализации злокачественное новообразование матки – С55.
- Злокачественное новообразование яичников С56.
- Злокачественное новообразование неуточненных, других женских половых органов – С57.
- Злокачественное новообразование плаценты – С58. Включает хорионкарциному БДУ, хорионэпителиома БДУ.
Злокачественные новообразования яичника С56 – опухоли яичника, герминомы, синдромы разные. Коды МКБ 10 – это международная классификация болезней, которая содержит закодированные медицинские диагнозы. Коды МКБ 10 используют при заполнении медицинских документов – они кратко описывают информацию о заболеваниях пациента. Также существует классификация по стадиям рака яичников:
- Т0 – опухоль не обнаружена.
- Тх – оценочных данных для первичной опухоли недостаточно.
- Т1 – опухоль не вышла за пределы яичников.
- Т1а – поражен один яичник, нет разрастания опухоли на поверхности органа, капсула не поражена.
- Т1b – опухоль поразила оба яичника, не вышла за пределы яичников, нет разрастания опухоли по поверхности яичников, капсулы не повреждены.
- Т1с – на поверхности одного или двух яичников наблюдается разрастание опухоли, повреждена капсула, в асцитической жидкости присутствуют злокачественные клетки.
- Т2 – поражены один или оба яичника, в злокачественный процесс вовлечены стенки и органы малого таза.
- Т2а – злокачественная опухоль разрослась или метастазировала в маточные трубы.
- Т2b – злокачественная опухоль распространилась на другие ткани малого таза.
- Т2с – опухоль ограничена малым тазом, в асцитической жидкости обнаружены злокачественные клетки.
- Т3 – поражен один или оба яичника, обнаружены метастазы в регионарных лимфатических узлах или /и за пределами малого таза.
- Т3а – подтверждены внутрибрюшинные метастазы за пределами малого таза.
- Т3b –подтверждены внутрибрюшинные метастазы за пределами таза и размером не более 2 см.
- Т3с – подтверждены внутрибрюшинные метастазы за пределами таза и размером более 2 см.
- М1 – обнаружены отдаленные метастазы.
Рак яичников: диагностика
Виды диагностики в данном случае выбирает врач. К сожалению, симптомы рака яичника проявляются уже на запущенной стадии. Специалист, при имеющихся на то показаниях, направит пациентку на анализ по выявлению рака яичников. В качестве методов диагностики патологии выступают:
- общий, специфический и биохимический анализ крови. Проводятся исследования на уровень гормонов, а также на наличие онкомаркеров;
- УЗИ органов малого таза. Этот метод позволяет выявить саму опухоль, ее размеры и расположение;
- МРТ и КТ: методы позволяют определить локализацию новообразования и его размеры с высокой точностью;
- биопсия: у пациентки берут небольшой образец ткани для последующего гистологического исследования на предмет обнаружения раковых клеток;
Онколог Юсуповской больницы может назначить другие виды обследований и анализов в случае необходимости.
Гормонпродуцирующие опухоли яичников
Гормонально-активные опухоли — новообразования, которые развиваются из желёз внутренней секреции и характеризуются чрезмерным выделением гормонов или продуктов их образования.
Гормонпродуцирующие опухоли могут быть диагностированы во всех железах человеческого организма. Опухоль выделяет большое количество гормонов, что приводит к возникновению симптомов и признаков гиперфункции. Гормонпродуцирующие опухоли могут иметь как доброкачественное, так и злокачественное течение.
Гормонпродуцирующие опухоли яичников – новообразования, которые принято разделять в зависимости от гормона, который она выделяет. Гормоноактивная опухоль яичников усиленно выделяет либо эстрогены, либо андрогены.
Этиология развития любого вида новообразований до конца не изучена. Исследования ведутся и в настоящее время, но пока достижения ограничатся только определением возможных причин:
- Гормональные нарушения. Большое значение имеет гормональный фон женщины, наличие в анамнезе беременностей и родов. Из-за овуляции ткани яичника повреждаются, что сопровождается последующей регенерацией. Но иногда такое повышенное деление клеток переходит в патологическое. Овуляция отсутствует во время беременности и грудном вскармливании, поэтому в это время риск возникновения новообразования существенно снижается. Такие факты как ранее начало менструации, поздняя менопауза, отсутствие родов и отказ от кормления грудью риски повышают.
- Отягощенный анамнез и генетическая предрасположенность. С этим фактором связаны двух процентов новообразований. При неблагополучном семейном анамнезе и диагностике рака у близких родственников, пациентки имеют высокий риск возникновения и ракового перерождения яичников. В этом случае необходимо проходить обследование, наблюдаться у гинеколога.
- Употребление большого количества продуктов с высоким содержанием канцерогенов и животных жиров. Статистические данные свидетельствуют в пользу данного утверждения из-за исследования пищевых привычек у определенных странах мира и сопоставлением их с уровнем заболеваемости на рак.
Причины, по которым одни опухоли гормоны продуцируют, а другие – нет, на данный момент остаются неизвестными.
Рак яичников: лечение
Рак левого яичника, симптомы которого на ранних стадиях не проявляются (как и при раке правого яичника), хорошо поддается лечению оперативным методом. В большинстве случаев проводят экстирпацию матки вместе с придатками. У женщин репродуктивного возраста детородную функцию пытаются сохранить.
Лечение рака яичников всегда комплексное. Перед проведением оперативного вмешательства пациентке могут назначить прием химиотерапевтических препаратов, способствующих угасанию опухоли. Химиотерапию назначают и после проведения операции для уничтожения оставшихся в организме раковых клеток.
Лучевую терапию при лечении рака яичника назначают довольно редко, поскольку при таком виде заболевания она малоэффективна. Облучение проводят только в качестве паллиативного лечения, чтобы улучшить качество жизни больной и продлить ее.
Эффективность лечения напрямую зависит от стадии течения заболевания. При своевременном обнаружении патологии, малых размерах опухоли и отсутствии метастазов, шансы на полное выздоровление у пациенток составляют 90%.
Рак яичников: выживаемость по стадиям
Если патологию выявляют на первой стадии, то после лечения пятилетняя выживаемость составляет 90-95%, на второй стадии – 70%, на третьей 15-20%, на четвертой – 1,5%.
Выживаемость зависит не только от стадии заболевания, но и от характера самой опухоли, то есть от степени дифференцировки злокачественных клеток. Различают аденогенный рак яичников, плоскоклеточный, железистый, трабекулярный, коллоидный, фиброзный и «рак на месте».
Рак яичников: профилактика
Единственным методом профилактики рака яичников служат регулярные профилактические осмотры у гинеколога. Необходимо проходить обследование два раза в год. Только так можно не допустить развитие заболевания и, в случае обнаружения опухоли, удалить ее на самых ранних стадиях. Сложно ответить на вопрос «рак яичников как долго развивается?», все зависит от характера опухолей и от индивидуальных особенностей организма каждой женщины.
Врачи Юсуповской больницы ежедневно ведут борьбу с онкологическими заболеваниями и спасают жизни многим пациенткам. У нас работают специалисты высокого уровня, подходящие индивидуально к проблеме каждого пациента. Медицинские услуги в Юсуповской больнице предоставляются на европейском уровне. С помощью современного медицинского оборудования онкологи выполнят диагностику и лечение рака яичников.
Если у вас появились какие-либо проблемы со здоровьем, немедленно обращайтесь за помощью в Юсуповскую больницу. Профилактические обследования у гинеколога два раза в год служат лучшей профилактикой развития заболевания.
Чтобы записаться на прием к врачу, звоните по телефону. Сотрудники центра назначат консультацию в любое удобное для Вас время.
Ваше здоровье – в Ваших руках. Будьте внимательны к своему организму.
Каждой женщине нужно помнить о том, что ежегодный, а иногда и каждые полгода, гинекологический осмотр просто обязателен. Только так можно не пропустить или предотвратить развитие серьезного заболевания, называемого раком яичников. Эта коварная опухоль не только снижает жизнеспособность женщины, но может привести к смертельному исходу.

Что это такое
Тело яичников состоит из 3 видов основных типов клеток:
- эпителиальных, образующих внешние покровы яичника;
- герминативных, вырабатывающих гаметы;
- стромальных, продуцирующих гормоны.
Рак яичников у женщин формируется из эпителия, образующих покровы половых желез.

Симптомы рака яичников
Признаки рака яичников в начальной стадии могут отсутствовать, или быть такими неспецифичными, что женщина просто замечает их, или лечит другие заболевания.
На ранней стадии патологии женщины могут жаловаться:
- на несильные, распирающие боли;
- тяжесть в животе, особенно в нижней его части;
- периодические запоры.
При сильном воспалении тканей, окружающих яичник, или разрыве его капсулы тело пронзает резкая, внезапная боль. При таких симптомах нужно срочно посетить гинеколога или вызвать скорую помощь.
Внимание: Разрыв капсулы яичника требует экстренной медицинской помощи. Нельзя ставить грелку на живот, бесконтрольно пить обезболивающие препараты.

Скопление жидкости в брюшной полости вызывает выпячивание брюшной стенки, что может привести к образованию грыжи. Происходит поражение кишечника:
- сужается просвет кишок;
- снижается всасывающая способность ворсинок;
- уменьшается поступление питательных веществ;
- клетки организма испытывают голодание, которое может стать причиной смерти.
Важно: При раке яичников, если в процесс не вовлечена матка, патологических выделений из половых путей не бывает.
Несмотря на то, что первые признаки патологии сходны с другими заболеваниями, выявить рак на этой стадии возможно, пройдя комплексное обследование: внутривагинальный осмотр, анализы крови, УЗИ (на самых ранних этапах это исследование может не выявить патологию).
По показаниям некоторым пациенткам назначают лапароскопию или биопсию для гистологического анализа взятого биоматериала.

Поздние стадии характеризуются быстрым поражением тканей, распространяющимся по органам брюшной полости. Женщин беспокоят такие симптомы, как:
- сильная слабость, хроническая усталость;
- вздутие живота, слабый аппетит;
- физическое и психическое истощение, депрессия;
- частое мочеиспускание;
- одышка.
Жидкость, скапливающаяся в нижней полости тела, вызывает выпячивание брюшной стенки, что может привести к образованию грыжи. Происходит поражение кишечника:
- сужается диаметр кишок;
- снижается всасывающая способность микроворсинок и ворсинок;
- клетки тела испытывают голодание, которое чревато смертью.
Важно: Если опухоль не задела матку, выделений практически не бывает.

Прогноз
Прогноз выживаемости зависит от таких факторов, как: стадии рака, возраста женщины, наличия определенных групп заболеваний, качества полученной медицинской терапии, психологического настроя.
На ранних этапах развития болезни еще нет метастаз во внутренних органах и лимфоузлах. Поэтому, чем раньше установлен диагноз и началось лечение, тем большая вероятность выздоровления.
Важно: Излечение считается полным тогда, когда в течение 5 лет после терапии у пациентки сохраняется жизнь. Но женщины все равно остаются в группе риска. Пожизненную ремиссию может осложнить асцит – накопление жидкости в брюшной полости способствует ускоренному прорастанию раковых клеток (метастазов) в другие органы.
Причины возникновения
Причины настолько обширные, что трудно выделить из них главные.

Группа риска
К группе риска относятся женщины:
- позднородящие или вообще не рожавшие;
- правильно использующие оральные противозачаточные;
- находящиеся в периоде менопаузы;
- возрастом старше четырех с половиной–пяти десятков;
- с ранним наступлением первого менструального цикла;
- долго лечившиеся от бесплодия;
- имеющие гинекологические заболевания (наличие кист, доброкачественных опухолей);
- с отягощенной наследственностью.
10% от всех заболевших имеют наследственную предрасположенность.
Внимание: Отказ от грудного вскармливания в будущем может привести к развитию опухолей.
Вредные привычки, длительный контакт с канцерогенными веществами, неправильное питание и неблагоприятная экологическая обстановка также предрасполагают к развитию рака.

Классификация рака яичников
Медики выделяют несколько классификаций: морфологическая, гистологическая, стадийная, возрастная. Американским объединенным комитетом по изучению рака используется система TNM:
- Т – первичная опухоль, ее размеры;
- N – метастазы в близлежащих лимфоузлах;
- М – отдаленные метастазы.
Большинство онкологов, гинекологов дополнительно используют классификацию Международной федерации гинекологов и акушеров (FIGO):
- I стадия – новообразование находится в пределах яичников.
- II стадия – опухоль выходит за пределы малого таза.
- III стадия – опухоль прорастает в брюшную полость.
- IV стадия – метастазы проникают в отдаленные органы

Предраковые заболевания
Предраковые заболевания яичников – часто встречающаяся патология. Наиболее высок уровень встречаемости ее у женщин, перенесших гинекологические операции по поводу доброкачественных опухолей репродуктивных органов, молочных желез.
В группу риска попадают женщины с проблемами менструального цикла, принимающие гормональное лечение для подавления функций яичников. Провоцируют предраковые состояния воспалительные процессы в этих органах.
Эпителиальный рак яичников
Эпителиальные опухоли яичников в основном считаются вторичными, так как развиваются из пограничных или доброкачественных новообразований или кист. Раковые клетки располагаются на поверхности органа, растут медленно.
Прогноз неблагоприятный, потому что чаще всего заболевание выявляется на поздней стадии. Первичный рак составляет всего 4-5%, но носит явный злокачественный характер. Лечение только оперативное, но даже при тщательно проведенном хирургическом вмешательстве наблюдаются рецидивы.

Зародышевая опухоль
Зародышевая опухоль – редкое злокачественное образование, которое встречается у детей и молодых женщин. Образуется из герминогенных клеток, в норме превращающихся в ткани желточного мешка, плаценты или плода. Опухоли растут очень быстро, вызывают появление болей в области малого таза, в связи с чем быстро выявляются.
Лечение только оперативное – удаляется поврежденный яичник. Выживаемость через 5 лет после проведенного лечения и химиотерапии выше 70%.
Стромально клеточные патологии
Патологии с низкой степенью злокачественности, развиваются из зародышевых клеток полового тяжа. Чаще встречаются в постменопаузный период, у женщин с повышенной гормональной активностью. Способны рецидивировать. При избытке тестостерона у пациенток появляются признаки вирилизации или омужествления.
При избытке эстрогенов наблюдаются маточные кровотечения. Своевременное оперативное вмешательство и лучевая терапия повышают выживаемость до 90%.

Метастатические опухоли яичников
Злокачественное новообразование, которое возникает из-за распространения метастазов близлежащих органов – желудочно-кишечного тракта, молочных желез, лимфом. По кровеносному руслу или лимфатическим сосудам раковые клетки проникают в яичники и развиваются в опухоль. Новообразования быстро разрастаются, достигают больших размеров.
Метастатический рак чаще встречается в возрасте 45-60 лет. Лечение оперативное. В послеоперационный период назначается химио-, гормоно-, радиотерапия. Прогноз не всегда благоприятный.
Стадии рака яичников
Клинически, в развитии рака выделяют четыре стадии. Каждая стадия характеризуется своими симптомами, прогнозом выживаемости, методикой лечения.

1 стадия
Признаки, характерные для первой стадии:
- опухоль находится в пределах яичника;
- активного роста патологических тканей не наблюдается;
- капсула остаетсянеповрежденной;
- нарушается работа мочевого пузыря и желудочно-кишечного тракта.
В течении болезни можно выделить такие подтипы:
- опухоль распространяется только на один яичник и не задевает другие органы (1А);
- опухоль поражает правый и левый яичник (1В);
- патологический процесс охватил не только яичники, но и капсулы, а метастазы проникают в брюшную жидкость (1С).
Симптомы болезни
Женщину беспокоит чувство переполнения, вздутия живота, увеличение размеров талии, частые позывы к мочеиспусканию, небольшие болевые ощущения в области малого таза, снижение аппетита, тошнота. Эти симптомы на первой стадии выражены неярко.

Лечение
Цель лечения – удаления матки с придатками, яичниками, чтобы предотвратить рост злокачественных клеток. После операции обязательно проводится химиотерапия.
Прогноз выживаемости
При первой стадии рака яичников прогноз более благоприятный – выживает до 90% женщин. Но обнаруживается патология на этой стадии только у 20% заболевших.
Часто это связано с тем, что женщина забывает своевременно посещать гинеколога, или начинает заниматься самолечением, почувствовав у себя «знакомые» симптомы более безобидных заболеваний – цистита, воспаления кишечника или придатков, которые она связывает с переохлаждением или неправильным питанием.
Поэтому ответ на вопрос, сколько живут при раке яичника первой стадии, зависит не только от медиков, но и от пациентки.

2 стадия
Разрастающиеся новообразования еще больше изменяют состояние женщины, поражая не только яичники, но и другие органы.
Симптомы
Увеличивающаяся опухоль давит на внутренние органы, вызывает проявление неприятных симптомов. Женщины жалуются:
- на усиливающуюся усталость, нарушение сна, повышение температуры;
- появление кровотечений;
- непонятную раздражительность, плаксивость, вспыльчивость;
- снижение веса, но увеличение объемов живота.

Прогноз
Так как на второй стадии рака яичников в процесс вовлекаются матка, маточные трубы, мочевой пузырь, нижние отделы кишечника, прогноз менее благоприятный.
Выживаемость составляет только 60-70%. Велик риск рецидивов – раковые клетки, попавшие при асците в брюшную полость, проникают в лимфоузлы и активируют процесс поражения близлежащих органов.
Лечение
Лечение оперативное, с последующим курсом адъювантной химиотерапии.
Адъювантная терапия – лечение цитостатическими препаратами, разрушающими раковые клетки, оставшиеся после операции.

3 стадия
Женщины, забывающие заботиться о своем репродуктивном здоровье и не проходящие профосмотры, узнают о наличии у них опухоли именно на этой стадии.
Рак поражает один, часто два яичника, захватывает группы органов не только тазовой области, но и за ее пределами. В этой стадии выделяют такие подтипы:
- мелкие метастазы располагаются в брюшной полости (А);
- размеры метастаз вырастают до 2 см (В);
- опухолевые клетки располагаются за пределами брюшной полости (С).

Симптомы
Проявления патологии настолько явные, нельзя не обратить на них внимания:
- быстрое похудание, истощение (кахексия);
- рвота, сильно вздувшийся живот, частый метеоризм, диспепсия;
- даже при небольшом объеме съеденной пищи, чувство переполнения желудка;
- боли в области поясницы, малого таза;
- болезнененность при половой близости;
- частые позывы к мочеиспусканию:
- развивается анемия.
Прогноз
Выживаемость при третьей стадии рака очень низкая, всего 20-30%. Даже небольшие (до 2 см) метастазы, оставшиеся после лапаротомии, могут сократить срок жизни женщины до з лет.

4 стадия
Четвертая стадия рака практически не поддается излечению. На этой стадии иммунные силы организма низкие, поэтому метастазы очень быстро распространяются по всему организму, проникая через лимфу и кровоток.
Увеличенное количество онкоклеток начинает активно продуцировать фактор роста, что приводит к росту сети капилляров. Кровеносные сосуды активно питают раковые клетки, нарушая работу здоровых тканей и органов.
Симптомы
Все симптомы патологии, проявившиеся ранее, усиливаются. При проникновении метастаз в легкие появляется одышка. Метастазы можно обнаружить пальпаторно.
Важно: Чтобы не дожидаться развития 4 стадии рака, при появлении непонятных симптомов нужно сразу пройти полное обследование, убедиться, что диагноз поставлен верно, получить качественное лечение. Если лекарственная терапия не дает желаемых результатов, нужно пройти повторные консультации у специалистов.
По статистике, около 50% женщин запускают болезнь, занимаясь самолечением, или страдают от неправильно поставленного диагноза.

Диагностика рака яичников
Диагностика (скрининг) гинекологических заболеваний начинается во время прохождения плановых посещений врача. Включает в себя визуальный, ручной осмотр и инструментальное обследование.
Скрининг – комплекс медицинских исследований, назначаемый для выявления той или иной патологии.
Осмотр
Оценивается состояние половых органов, прямой кишки, таза. Обязательно берется мазок с шейки матки на выявление опухолевых клеток.
УЗИ
Благодаря ультразвуковому исследованию возможно определить размеры опухоли, определить ее месторасположение, степень распространения на соседние участки, характерные признаки. УЗИ можно назначать неоднократно, что важно для слежения динамики новообразования.

Эхография
Трансвагинальнаяэхография назначается для выявления очень маленьких опухолей.
Компьютерная томография
Назначается для определения размеров новообразований, их распространения и поражения других органов (печени, мочевого пузыря, почек).
Рентгенография
Рентгенография легких, желудка необходима для исключения (или определения) метастаз в яичниках.

МРТ
Информативное исследование, с помощью которого можно определить размеры опухоли, степень распространенности процесса. Противопоказания к этому исследованию – металлические имплантаты в теле, психические заболевания.
Позитронно-эмиссионная томография
Основана на введении в организм радиоактивно меченой глюкозы, которая скапливается в опухоли. Помогает обнаружить минимальные скопления злокачественных клеток
Лапароскопия
Через небольшой разрез в брюшине вводится эндоскоп, передающий изображение на монитор. Проводится осмотр органов, выявляется степень пораженности яичника, проводится биопсия для дальнейшего гистологического анализа.

Колоноскопия
Часто проводится перед операцией, чтобы оценить состояние стенок прямой кишки, наличие или отсутствие в ней метастаз.
Онкомаркеры
Самый надежный тест на раковые клетки – онкомаркер СА 125. Может использоваться для мониторинга онкопатологии. Но скрининг на первой стадии рака яичников практически не информативен.
Дифференциальная диагностика
Необходима для уточнения диагноза. На первой степени рак яичников не имеет четкой симптоматики, поэтому его часто путают с воспалением придатков, кистомы, фибромиомы, маточным туберкулезом.

Можно ли вылечить рак яичников
Вылечить рак яичников можно, но иногда очень трудно. Излечение зависит от стадии рака, скорости рота метастаз, степени поражения желез, возраста женщины, сопутствующих патологий. А также от квалификации гинеколога, хирурга и других специалистов, принимающих участие в лечении пациентки.
И что особенно важно, от психоэмоционального состояния женщины, желания быть здоровой, тщательного выполнения всех назначений врача.
Лечение рака яичников
Основные методики: хирургическое лечение, медикаментозное, химиотерапевтическое, лучевая терапия.

Хирургическое лечение
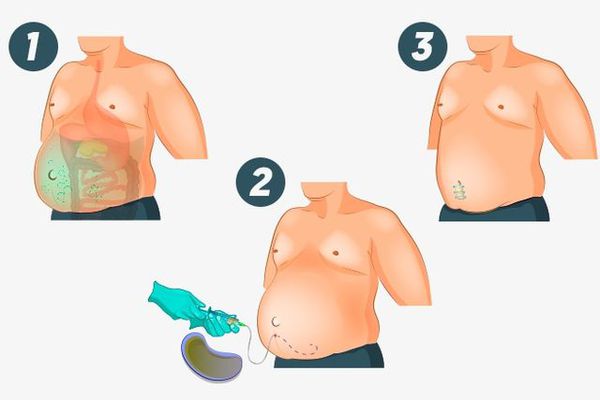
Большинство медиков считают, что операция – наиболее действенный метод решения проблемы, независимо от стадии рака. Задача хирурга – подобрать наиболее подходящий тип вмешательства и качественно его провести.
Типы операций:
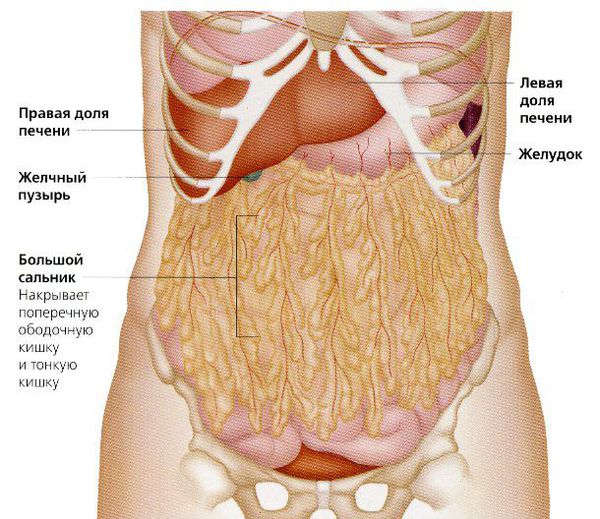
- Пангистероктомия – удаление матки с придатками, яичников. Извлекают и большой сальник, в котором могут находиться еще незаметные метастазы.
- Экстирпация. Удаляются все половые органы, вместе с шейкой матки.
- Циторедуктивная операция. Направлена на ликвидацию опухоли, уменьшение количества раковых клеток.
- Палиативная операция. Назначается при распаде новообразования с целью извлечение опухоли, остановки кровотечения.
- Лапароскопия. Рекомендуется с диагностической целью после операции или проведенного лечения.

Химиотерапия
Часто назначается до операции, чтобы уменьшить размеры раковой опухоли и сделать ее операбельной. После удаления пораженного органа химиотерапия необходима для устранения раковых клеток, метастаз.
Лучевая терапия
Назначается в облучение том случае, когда операция и химиотерапия оказываются неэффективными.
Лечение при рецидиве
При третьей или четвертой стадии рака рецидивы практически бывают всегда. Они связаны или с проникновением раковых клеток в здоровые органы или с низкой квалификацией хирурга, проводящего операцию. Основные методы лечения, назначаемые при рецидивах:
- дезинтоксикация организма;
- химиотерапия;
- паллиативное облучение;
- применение анальгетиков.

Лечится ли рак яичников у женщин на 4 й стадии
На этой стадии шансы выжить минимальные, но они есть всегда. В первую очередь, они связаны с желанием самой пациентки бороться за свою жизнь. Важную роль в продлении жизни играет симптоматическая терапия.
Таргетнаятерапия рака яичника
Таргентной терапией называют использование фармацевтических препаратов на основе антител. Эти лекарственные средства (Авастин, Бевацизумаб) воздействуют на кровеносные сосуды, нарушая снабжение опухоли кислородом и питательными веществами и приводя к ее гибели.
Гормональная терапия
Некоторые опухоли усиливают свой рост под воздействием определенных гормонов. Чтобы затормозить развитие раковых клеток, назначаются препараты, подавляющие выработку этих гормональных секретов. Лечение идет часто в комплексе с химиотерапией.

Питание и диеты при раке яичников
При раке яичников нужно придерживаться полноценного, но и в тоже время, простого питания. В рационе должно быть больше фруктов и овощей. Не рекомендуется пища тяжелая, трудно перевариваемая в желудке и кишечнике. Запрещено употреблять алкоголь, жареные, копченые блюда. Пищу лучше готовить на пару, запекать или тушить.
После прохождения химиотерапии или облучения пищевые пристрастия могут измениться, уменьшиться аппетит, поэтому нужно стараться есть маленькими порциями, но калорийную пищу. Все рекомендации по питанию можно получить у лечащего врача.
Осложнение
Частые осложнения при раке яичников – асцит, разрыв стенок кисты, рецидив рака яичников, метастазирование, перекручивание ножки кисты, истощение. В каждом случае для пациентки разрабатывается индивидуальный план лечения.
Профилактика рака яичников
Беременность, грудное вскармливание, оральная контрацепция, отсутствие негативных привычек, плановые гинекологические осмотры – самые эффективные меры для профилактики рака яичников.
Рак яичников при беременности
Если у беременной обнаружена злокачественная опухоль яичника, необходимо хирургическое лечение. Операцию целесообразно проводить на 14-16 неделе. Решение о сохранении беременности врачами принимается совместно с пациенткой после тщательного обследования и установления степени рака.
В первом триместре рекомендуется прерывание беременности из-за возможных патологий у плода. Во втором триместре объем оперативного вмешательства зависит от клинической картины опухоли и пожеланий женщины. В третьем триместре выполняется кесарево сечение, а затеПризнаки рака яичниковм проведение полноценной операции.
Важно: Перед планированием беременности необходимо провести скрининг, сдать кровь на онкомаркеры, пройти УЗИ.
Если злокачественная опухоль поразила один яичник, чтобы сохранить возможность беременности, женщине удаляют пораженный орган и сальник. После операции проводят химиотерапию.

Рак яичников – опухолевое поражение гормонопродуцирующих половых желез. На ранних стадиях симптомов практически нет. Поэтому профилактические осмотры, качественное обследование и последующее лечение увеличивают шансы на возможное материнство и выживаемость пациентки.
- Факторы, которые связаны с низким риском развития рака яичников
- Виды и стадии рака яичников
- Симптомы рака яичников
- Диагностика рака яичников
- Лечение рака яичников
- Хирургическое лечение рака яичников
- Системное лекарственное лечение (химиотерапия) рака яичников
- Наблюдение пациенток с раком яичников
- Цены в «Евроонко» на лечение рака яичников
Этиология развития опухолей яичников, как и для большинства опухолей человека, до конца неизвестна. Но существуют определенные факторы риска развития данного заболевания у женщин:
- До 10% случаев рака яичников являются семейными. Риск рака яичников повышен при наличии родственницы, больной раком молочной железы или яичников, особенно выявленным в детородном возрасте. Генетическая предрасположенность у женщин, носительниц мутаций генов BRCA1 или BRCA2. Поэтому при подозрении на генетическую предрасположенность к развитию опухолей молочной железы или яичников проводится генетическое обследование на наличие/отсутствие мутаций генов BRCA1 или BRCA2.
- Также считается, что раннее наступление менархе и позднее наступление менопаузы увеличивает риск развития рака яичников. [1-3]
Факторы, которые связаны с низким риском развития рака яичников
- Использование оральных контрацептивов,
- Кормление грудью,
- Двусторонняя перевязка труб. [1]
Виды и стадии рака яичников
Опухоли яичников делятся на первичные (возникающие непосредственно в женских половых железах) и вторичные (метастазы рака из других органов). Среди первичных опухолей наиболее распространены карциномы, развивающиеся из эпителиальных клеток. Они встречаются в 80–90% случаев и бывают разных видов:
- серозные карциномы – наиболее распространенный тип, на него приходится 52%;
- эндометриоидные карциномы – 10%;
- светлоклеточный рак – 6%;
- муцинозные карциномы – 6%.
На карциномы яичников очень похожи первичные карциномы брюшины и рак маточных труб, – эти опухоли объединяют в одну группу. Также в яичниках встречаются герминогенные (из половых клеток), стромальные опухоли. Эти новообразования могут обладать разной степенью злокачественности. [5,6]
Классификация рака яичников по стадиям в общем виде выглядит следующим образом:
- I стадия – поражение ограничено только яичниками;
- II стадия – злокачественное новообразование распространяется на соседние органы малого таза;
- III стадия – присутствуют метастазы в брюшине или регионарных лимфоузлах;
- IV стадия – присутствуют отдаленные метастазы. [4,6]
Симптомы рака яичников
Коварство рака яичников заключается в том, что на ранних стадиях он протекает бессимптомно, либо симптомы незначительные и пациентки не обращают на них внимание. Чаще всего первые признаки рака яичников обнаруживаются, когда процесс уже на 3-4 стадии.
Чаще других встречаются следующие симптомы:
- Болевые ощущения внизу живота. Обычно это легкая или тянущая боль, чаще односторонняя, которая самостоятельно проходит на довольно долгое время.
- Чувство тяжести внизу живота.
- Увеличение объема живота, возникновение в нем участков «затвердения».
- Нарушение мочеиспускания и затруднение опорожнения кишечника. Это связано с давлением опухолевых масс на стенку мочевого пузыря или прямой кишки. Из-за этого возникают частые позывы к мочеиспусканию, запоры, чувство неполного опорожнения мочевого пузыря или кишечника, вздутие живота.
- Метастазирование опухоли по брюшине приводит к развитию асцита (скопление жидкости в брюшной полости), что сопровождается увеличением объема живота, общим ухудшением самочувствия, одышкой, невозможностью принимать пищу или чувством насыщения от малого объема еды.
- На последних стадиях присоединяются общие симптомы, характерные для злокачественного процесса — похудание, вплоть до кахексии (истощение), ухудшение общего состояния, сильная слабость и др. [7]
Диагностика рака яичников
В качестве диагностических методов используют метод трансвагинального ультразвукового исследования (трУЗИ) и определение маркера СА 125 в сыворотке крови. Комбинация этих двух методов обладает высокой специфичностью в отношении диагностики рака яичников.
Дополнительные методы исследования, такие как магнитно-резонансная томография (МРТ) или позитронно-эмиссионная томография (ПЭТ) могут дать дополнительную информацию, но не являются необходимыми исследования в рутинной практике при проведении предоперационной подготовки. При сомнительных результатах по данным трУЗИ, использование МРТ может помочь нам в правильной диагностике опухолей яичника (злокачественная/доброкачественная опухоль). Окончательный диагноз рака яичников ставится только после проведения морфологического (исследование клеточного/тканевого состава) исследования.
СА 125 (карбогидратный антиген 125) — основной маркер рака яичников. Нормальное содержание в сыворотке крови до 35 МЕ/мл. В большинстве случаев рака яичников концентрация его увеличивается в 5 и более раз. Концентрация СА 125 в сыворотке крови может повышаться и при различных неопухолевых заболеваниях: воспалительные изменения в брюшной полости, малом тазу, менструация, доброкачественные опухоли женской репродуктивной системы (кисты яичников). Однако в большинстве таких случаев концентрация СА 125 в сыворотке крови не превышает 100 МЕ/мл. [2,8-11]
Лечение рака яичников
Объем хирургического вмешательства, необходимость проведения неоадъювантной (предоперационной) / адъювантной (послеоперационной) химиотерапии зависит от стадии болезни, а также других факторов. [10]
Хирургическое лечение рака яичников
Целью хирургического лечения является удаление максимально возможного объема первичной опухоли и ее метастазов. Операция, которой отдается предпочтение при раке яичников, является экстирпация матки с придатками и резекция большого сальника (т.е. полное удаление матки, маточных труб и яичников с двух сторон). Пациенткам, которые хотят сохранить детородную функцию, возможно выполнение одностороннего удаления придатков при адекватном стадировании и отсутствии изменений в сохраняемых структурах.
Для рака яичников существует такое понятие, как циторедуктивная операция, те операция, которая проводится с целью уменьшения объема опухоли. Она может быть оптимальной (когда объем остаточной опухоли не превышает 1 см в наибольшем измерении) и не оптимальной (объем остаточной опухоли более 1 см). Пациенткам, которым на первом этапе не выполнили максимальную циторедукцию, возможно выполнение промежуточной циторедуктивной операции при наличии положительной динамики или стабилизации на фоне химиотерапии. [8,12]
Системное лекарственное лечение (химиотерапия) рака яичников
При раке яичников возможно использование различных вариантов проведения химиотерапии в зависимости от стадии заболевания.
Неоадъювантная химиотерапия — предоперационная химиотерапия, проводится пациенткам, которым на первом этапе невозможно выполнить хирургическое лечение. При достижении желаемого эффекта в последующем пациентка подвергается хирургическому лечению.
Адъювантная химиотерапия — послеоперационная химиотерапия, проводится в послеоперационном периоде у пациенток в зависимости от стадии заболевания; на ранних стадиях проводится у пациенток с промежуточным и высоким риском (определяется лечащим врачом-онкологом в зависимости от определенных характеристик).
Лечебная химиотерапия проводится в случае исходно распространенного заболевания или наличия рецидива заболевания.
При рецидиве заболевания после ранее проводимой химиотерапии на основе препаратов платины обращают внимание на время с момента окончания лечения и до возникновения рецидива. Если прошло менее 6 месяцев от момента окончания химиотерапии или рецидив возник во время проведения химиотерапии, опухоль признается не чувствительной к препаратам платины (платинорезистенстной), и в дальнейшем лечении данные препараты не используются. Химиотерапия пациентов с платинорезистенстным течением болезни обычно характеризуется низким противоопухолевым эффектом и короткой продолжительностью жизни.
Если прошло 6 месяцев и более — опухоль чувствительна к препаратам платины (платиночувствительная). При развитии стойкого и длительного эффекта после проведения платиносодержащей химиотерапии высока вероятность повторного ответа на режимы лечения с платиновыми производными.
В качестве терапии 1 линии (т.е. то, что используется в первую очередь) при отсутствии противопоказаний используют комбинации на основе препаратов платины, например, паклитаксел в дозе 175мг/м2 с карбоплатином AUC6 каждые 3 недели в течение 6 курсов лечения. Также карбоплатин может сочетаться с гемцитабином, доцетакселом, липосомальным доксорубицином, но в соответствии с Европейскими рекомендации комбинация карбоплатина с паклитакселом по уровню доказательности стоит на первом месте. [8]
Наблюдение пациенток с раком яичников
Динамическое наблюдение после проведенного лечения должно включать в себя:
- сбор анамнеза,
- осмотр и обследование (выполнение УЗИ органов малого таза, брюшной полости,
- сдача анализов крови для определения концентрации СА 125 в сыворотке.
Периодичность — 1 раз в 3 месяца на протяжении первых двух лет, далее 1 раз в 4 месяца в течение третьего года, 1 раз в 6 месяцев в течение 4 и 5 года или до прогрессирования заболевания.
Цены в «Евроонко» на лечение рака яичников
- Консультация онколога — 5 100 руб.
- Консультация химиотерапевта — 6 900 руб.
- Резекция яичника — 81 800 руб.
- Овариоэктомия — 151 600 руб.
- Операция Вертгейма — 321 800 руб.
- Проведение иммунотерапии (без стоимости лекарственных препаратов) — 24 700 руб.
Список литературы:
- Taruna Arora; Sanjana Mullangi; Manidhar Reddy Lekkala. Ovarian Cancer. Treasure Island (FL): StatPearls Publishing; 2021 Jan-.
- Ursula A. Matulonis, Anil K. Sood, Lesley Fallowfield, Brooke E. Howitt, Jalid Sehouli, and Beth Y. Karlan. Ovarian cancer. Nat Rev Dis Primers. Author manuscript; available in PMC 2020 Jun 12.
- Савоневич Е. Л. Факторы риска развития рака яичников // Журнал ГрГМУ. 2010. №3 (31).
- Министерство здравоохранения Российской Федерации. Рак яичников / рак маточной трубы / первичный рак брюшины. Клинические рекомендации. 2020.
- Информационный портал American Cancer Society. What Is Ovarian Cancer?
- Тюляндин С.А., Коломиец Л.А., Морхов К.Ю., Нечушкина В.М., Покатаев И.А., Тюляндина А.С., Урманчеева А.Ф., Хохлова С.В. Практические рекомендации по лекарственному лечению рака яичников, первичного рака брюшины и рака маточных труб. Практические рекомендации. Версия 2017. DOI: 10.18027 / 2224–5057–2017–7–3s2–135–145.
- James Dilley et al. Ovarian cancer symptoms, routes to diagnosis and survival – Population cohort study in the ‘no screen’ arm of the UK Collaborative Trial of Ovarian Cancer Screening (UKCTOCS). Gynecol Oncol. 2020 Aug; 158(2): 316–322. doi: 10.1016/j.ygyno.2020.05.002.
- Committee on the State of the Science in Ovarian Cancer Research; Board on Health Care Services; Institute of Medicine; National Academies of Sciences, Engineering, and Medicine. Ovarian Cancers: Evolving Paradigms in Research and Care. Washington (DC): National Academies Press (US); 2016 Apr 25.
- Никогосян Седа Овиковна, Кузнецов В. В. Современная диагностика рака яичников // Российский онкологический журнал. 2013. №5.
- Ерменбаев Д.Е., Раманкулова Ж.А., Кожабаева А.М. Диагностика и лечение рака яичника // Вестник КазНМУ. 2019. №1.
- Каримова Фируза Нурбадаловна, Джурабекова Камила Мирзоевна, Сайфутдинова Мунфиза Бурхоновна, Махмудова Хусноро Хакималиевна Диагностика рака яичников // Вестник Академии медицинских наук Таджикистана. 2018. №4 (28).
- Кожевникова Ольга Валерьевна, Никогосян С.О., Кузнецов В.В., Ананьев В.С. Этапы развития хирургии рака яичников // Российский онкологический журнал. 2018. №2.
Дата публикации 7 июня 2021Обновлено 10 мая 2022
Определение болезни. Причины заболевания
Рак яичников (ovarian cancer) — это злокачественная опухоль, которая возникает из-за бесконтрольного роста клеток в ткани яичников. Как правило, поначалу протекает бессимптомно и даёт о себе знать только на поздних стадиях. Может проявляться такими неспецифическими симптомами, как боль, вздутие живота, слабость, потеря веса и др.
Среди всех опухолей женской репродуктивной системы на долю рака яичников приходится 32 % [1]. Ежегодно им заболевают 165 000 женщин в мире и более 100 000 умирают. В России диагностируется более 12 000 новых случаев рака яичников в год, а каждые 2 часа от этого недуга умирает одна пациентка [1].
Столь неутешительная статистика связана с особенностями этой болезни: она проявляет себя в основном на поздних стадиях (III и IV). При таком распространённом процессе 7 из 10 женщин умирают в течение 5 лет, несмотря на самое современное лечение. Доля пациентов с поздними стадиями составляет 70–80 % [2][3][7].
У рака яичников довольно много типов, но в статье пойдёт речь в основном об эпителиальном раке яичника, так как этот тип болезни встречается чаще всего (более 80 % случаев) [4].
Причины рака яичников (этиология)
Основные причины развития эпителиального рака яичника хорошо известны. К ним относятся:
- Возраст. Болезнь редко встречается до 40 лет. Половина всех случаев диагностируется после 63 лет.
- Роды после 35 лет или их отсутствие.
- Избыточная масса тела. Вероятно, эта причина связана с увеличением уровня эстрогенов, которые жировая ткань преобразует из других гормонов — андрогенов. Значительно повышенный уровень эстрогенов увеличивает риск развития рака яичников, поэтому чем больше жировой ткани, тем выше риск заболеть.
- Приём чистых эстрогенов в постменопаузе. Не все гормональные препараты приводят к раку яичников. Комбинированные оральные контрацептивы (КОК), напротив, значительно снижают риск формирования рака яичника, если принимать их не меньше пяти лет. КОК убирают овуляцию как один из основных механизмов развития болезни [23][24].
- Гормональная стимуляция яичников для наступления беременности. Она нарушает соотношение гормонов и приводит к функциональным изменениям ткани яичников.
- Генетическая предрасположенность: синдром Линча, синдром наследственного рака яичников или рака молочной железы. Эти заболевания могут стать проявлением так называемого наследственного синдрома, который возникает из-за мутаций в определённых генах (BRCA1, BRCA2, RAD51С, RAD51D, PALB2 и др.).
Наследственный рак яичников среди славянских женщин встречается примерно в 20 % случаев. Риск его развития при мутациях в генах BRCA1 составляет 35–70 %. Это значит, что рак яичников, по статистике, разовьётся у 35–70 женщин из 100. При мутации в гене BRCA2 риск несколько ниже (10–30 %) [5][6]. Аналогичным образом повышается вероятность развития рака маточных труб и брюшины. Для сравнения, прижизненный риск развития рака яичников, не связанного с генетическими мутациями, составляет 2 %.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы рака яичников
Зачастую рак яичников начинает проявляться на поздних стадиях в виде неспецифических симптомов [3][7]. К наиболее частым относятся:
- увеличение и вздутие живота;
- быстрая насыщаемость, тошнота, потеря аппетита;
- боли в животе (чаще внизу живота);
- учащённое мочеиспускание;
- затруднённая дефекация или диарея;
- слабость;
- потеря веса;
- одышка.
Эти симптомы вызывает не только рак яичников, но и другие болезни. Заподозрить злокачественную опухоль можно, если подобные проявления:
- новые — длятся меньше года;
- частые — беспокоят больше 12 дней каждого месяца.
Патогенез рака яичников
Яичники — это небольшой парный орган, расположенный по обе стороны от матки. В них созревают яйцеклетки и вырабатываются гормоны — эстрогены и прогестероны.
Яичники покрыты слоем ткани (эпителия), который состоит из эпителиальных клеток. В 90 % случаев рак развивается именно из этих клеток и называется эпителиальным. Аналогичная ткань покрывает маточные трубы и брюшину, поэтому опухоли, развивающиеся в этих органах, принято относить к одной группе и лечить схожим образом [8].
Существует несколько теорий развития рака яичников.
Согласно первой, болезнь вызывают множественные овуляции, которые примерно раз месяц происходят у каждой женщины в репродуктивной период, т. е. примерно на 9-й день цикла. При овуляции яйцеклетка выходит из яичника и травмирует его поверхность. Тем самым она активирует сложный каскад реакций по его восстановлению. При сбое этого механизма может возникнуть атипическая (раковая) клетка, которая начинает активно делиться.
Согласно второй теории, опухолевые клетки изначально развиваются в маточной трубе (её фимбриальном отделе), затем мигрируют на поверхность яичника и там под действием различных факторов начинают делиться, со временем образуя опухоль.
Согласно третьей теории, рак яичников развивается из-за мутаций при обратном токе менструальной крови через маточные трубы. Клетки эндометрия (слизистой оболочки матки) присоединяются к эпителию яичника, и в результате развиваются специфические типы рака — светлоклеточный и эндометриоидный.
Опухолевые клетки принципиально отличаются от здоровых по трём аспектам:
- Атипические клетки растут и делятся без контроля, они не умирают, когда приходит время. Объединяясь, они формируют опухоль.
- Раковые клетки способны прорасти в соседние ткани. Такой феномен называется инвазией. Со временем опухоль яичника может прорастать в матку, маточные трубы, кишку и мочевой пузырь.
- Опухолевые клетки могут метастазировать, то есть мигрировать в другие органы с током крови и лимфатической жидкости. При раке яичников часть клеток способна отделиться от первичной опухоли и сформировать опухоль на поверхности органов брюшной полости — это ещё один особенный механизм распространения рака яичников.
Имплантация опухолевых клеток по брюшине называется канцероматозом. Обычно брюшина выделяет немного жидкости, омывающей внутренние органы. Её избыток самостоятельно всасывается, но при канцероматозе этот процесс нарушается и жидкость скапливается, приводя к асциту. Зачастую это нарушение является одним из первых признаков болезни.
Аналогичным образом может поражаться плевра, выстилающая грудную полость. Это приводит к плевриту — скоплению жидкости вокруг лёгких. Но развитие асцита и плеврита является лишь косвенным признаком поздних стадий рака яичника.
Классификация и стадии развития рака яичников
Типы рака яичников
Рак яичников классифицируют по виду клеток, из которых он развивается [10][11]. Тип опухоли устанавливает патолог — эксперт, который изучает удалённые ткани под микроскопом. Такое исследование — единственный способ определить разновидность рака и его дифференцировку, т. е. узнать, насколько клетки опухоли похожи на здоровую ткань, как быстро они могут расти и распространяться.
Выделяют три степени дифференцировки: G1, G2 и G3. Самая неблагоприятная — G3. Она указывает на быстрый рост опухоли.
Сейчас всё чаще выделяют только два класса: low grade (G1 и G2) и high grade (G3).
Классификация рака по виду клеток очень сложна из-за большого разнообразия: существует более ста видов опухолей. Чаще всего встречается эпителиальный рак. Он составляет более 80 % всех злокачественных опухолей яичников. Его подразделяют на четыре основных подтипа:
- серозный (80 %) — самый частый подтип, редко бывает G1 и G2 (в 10 % случаев);
- муцинозный (7–14 %) — относительно благоприятный тип, особенно на ранних стадиях;
- эндометриоидный (10%) — может сочетаться с раком эндометрия [25];
- светлоклеточный (5%) — чаще выявляется на ранней стадии и хорошо поддаётся терапии, но в запущенных случаях устойчив к лечению [26].
Несмотря на разделение, все четыре подтипа часто лечатся схожим образом, но отличаются по прогнозу.
Стадии рака яичников
Стадия рака определяется по двум системам: классификации FIGO (Международной федерации гинекологии и акушерства) и классификации AJCC (Объединённого американского комитета по раку). Обе системы опираются на три ключевых аспекта — TNM:
- Tumor — размер опухоли.
- Node — наличие/отсутствие опухоли в лимфоузлах.
- Metastasis — наличие/отсутствие метастазов [9][12].
Исходя из этого, выделяют четыре стадии рака. Чем больше стадия, тем хуже прогноз.
| Категории TNM |
Стадии FIGO |
Характеристика стадии |
|---|---|---|
| T1 | I | Опухоль не выходит за пределы яичников |
| T1a | IA | Опухоль находится внутри одного яичника, её капсула не повреждена, злокачественных клеток в асцитической жидкости или смывах из брюшной полости нет |
| T1b | IB | Опухоль находится внутри двух яичников, капсулы опухоли не повреждены, злокачественных клеток в асцитической жидкости или смывах из брюшной полости нет |
| T1c | IC | Опухоль не выходит за пределы яичников, сопровождается одним из трёх факторов, перечисленных ниже |
| T1c1 | IC1 | Капсула опухоли повреждена при операции |
| T1c2 | IC2 | Капсула опухоли повреждена до операции, или опухоль разрослась на поверхности яичника/маточной трубы |
| T1c3 | IC3 | В асцитической жидкости или смывах с брюшины обнаружены злокачественные клетки |
| T2 | II | Опухоль распространилась на органы малого таза |
| T2a | IIA | Опухоль проросла и/или метастазировала в матку и/или маточную трубу |
| T2b | IIB | Опухоль распространилась на другие ткани таза |
| T2c | IIC | Опухоль затрагивает структуры малого таза (2a или 2b), в асцитической или перитонеальной жидкости обнаружены злокачественные клетки |
| T3 и/или N1 | III | Опухоль поражает один или оба яичника, гистологически подтверждены внутрибрюшинные метастазы за пределами таза и/или метастазы в регионарных лимфоузлах (внутренних, наружных и общих подвздошных, запирательных, крестцовых или поясничных) |
| N1 | IIIA1 | Метастазы находятся только в забрюшинных лимфоузлах |
| IIIA1(i) | Метастазы в лимфоузлах не больше 10 мм | |
| IIIA1(ii) | Метастазы в лимфоузлах больше 10 мм | |
| T3a | IIIA2 | Есть внутрибрюшинные метастазы за пределами таза, могут быть метастазы в забрюшинных лимфоузлах, результаты подтверждены микроскопически и гистологически |
| T3b | IIIB | Макроскопические внутрибрюшинные метастазы не больше 2 см, обнаружены за пределами таза, могут быть метастазы в забрюшинных лимфоузлах |
| T3c и/или N1 | IIIC | Размер внутрибрюшинных метастазов за пределами таза превышает 2 см, могут быть метастазы в забрюшинных лимфоузлах, на капсуле печени и селезёнки без поражения основной ткани органов |
| M1 | IV | Есть внутрибрюшинные и отдалённые метастазы |
| IVA | В плевральном выпоте обнаружены злокачественные клетки |
|
| IVIB | Есть отдалённые метастазы внутри других органов, в том числе в паховых лимфоузлах и лимфоузлах за пределами брюшной полости |
Стадию рака обычно определяют дважды:
- первый раз — до лечения;
- второй раз — после операции.
Первое стадирование называется клиническим. Оно опирается на результаты инструментальной диагностики: КТ, МРТ, УЗИ и др.
Второе стадирование называется патологоанатомическим. Оно считается более точным и окончательным.
Со временем опухоль может прорасти в другие органы или появиться снова после полного излечения (чем меньше стадия рака, тем ниже вероятность рецидива). В этом случае установленная раньше стадия меняться не будет — к диагнозу добавится термин «прогрессирование» или «рецидив» с указанием места развития опухоли.
Осложнения рака яичников
При постепенном росте опухоли может нарушиться её питание. Кровеносные сосуды сдавливаются, что ведёт к омертвению опухоли, которое чаще всего сопровождается нестерпимой болью. Такое осложнение требует немедленного хирургического вмешательства.
Также постепенный рост опухоли может осложниться разрывом новообразования. Для него характерны схожие симптомы, но, помимо нестерпимой боли, возникает кровотечение.
Злокачественные опухоли яичника могут увеличиваться до 30–40 см, их ограничивает только размер брюшной полости. Со временем новообразования могут прорасти или сдавить соседние органы. При сдавлении мочевого пузыря у пациента учащается мочеиспускание, при сдавлении прямой кишки возникают запоры или учащается стул. При прорастании опухоли в органы малого таза в моче или стуле может появиться кровь.
Если опухоль поражает брюшину (ткань, выстилающую брюшную полость), в животе скапливается избыток жидкости, т. е. развивается асцит. Единственным адекватным лечением в этом случае является химиотерапия. Но асцит не проходит быстро, поэтому иногда проводят хирургическую эвакуацию — лапароцентез. Процедура несложная, занимает около 10 минут и проводится под местной анестезией.
Единственным показанием к лапароцентезу является напряжённый асцит. Он сопровождается болью в пояснице, живот раздувается, как барабан, из-за затруднённого дыхания пациент вынужден находиться в полусидячем положении.
Поражение лёгких и плевры ведёт к развитию плеврита — избыточному скоплению жидкости в грудной клетке. Это осложнение проявляется одышкой и нехваткой воздуха. Как и в случае с асцитом, плеврит проходит на фоне лечения, но иногда может потребоваться хирургическая эвакуация жидкости [13].
Диагностика рака яичников
Заподозрить рак яичников можно по симптомам, но иногда болезнь диагностируется случайно при удалении кисты яичников. Чтобы подтвердить диагноз и спланировать лечение, нужно пройти комплекс обследований.
При общении с врачом следует упомянуть, когда появились первые признаки болезни, вспомнить, у кого из родственников были онкологические заболевания и какие именно. Эта информация называется наследственностью, для её интерпретации может потребоваться консультация генетика.
Перед лечением проводятся инструментальные тесты. К ним относятся:
- Компьютерная томография (КТ) груди и живота. По сути — это более детальная рентгенография. Пациентка ложится лицом вверх на стол, который движется через большой тоннель. Томограф делает несколько снимков под разными углами, затем компьютер обрабатывает их и объединяет в 3D-изображение. Чтобы лучше всё рассмотреть, перед исследованием используется контрастный препарат (контраст). Его вводят внутривенно и/или принимают внутрь в разведённом виде.
- Позитронно-эмиссионная компьютерная томография (ПЭТ-КТ). При исследовании используется глюкоза с радиоактивным элементом, который выделяет небольшое, но заметное количество энергии. Клетки опухоли активней поглощают глюкозу, чем здоровые, поэтому на изображении они будут заметнее остальных [14].
- Магнитно-резонансная томография (МРТ) малого таза. Позволяет оценить состояние мягких тканей. Снимок создаётся с помощью мощных магнитных полей и радиоволн. При этом облучение, как во время рентгенографии или КТ, не происходит.
- Эзофагогастроскопия. Проводится, чтобы исключить рак желудка, который иногда метастазирует в яичники. Также метод позволяет оценить состояние слизистой оболочки желудка, так как специализированное лечение рака (операция и химиотерапия) может обострить хронические процессы (язву или гастрит).
- Колоноскопия. Проводится для исследования толстой кишки на предмет метастазов или иных видов рака.
- Исследование онкомаркеров крови.
УЗИ не обладает достаточной точностью, поэтому не используется как самостоятельный метод исследования при раке яичников. Оно помогает лишь заподозрить новообразование.
Онкомаркеры
При подозрении на эпителиальный рак яичников обычно исследуется маркер Са-125. Но его повышение не всегда указывает на онкозаболевание. Во-первых, в 20 % случаев болезни этот маркер не увеличивается. Во-вторых, Са-125 может повыситься при воспалительных заболеваниях или доброкачественных процессах, например простых кистах яичников и миоме матки. Практически всегда его концентрация увеличивается при беременности.
Чтобы увеличить точность диагностики, врачи стали применять специальные алгоритмы, которые учитывают несколько показателей крови. К самым распространённым относится алгоритм ROMA. Он учитывает значения двух маркеров: Са-125 и НЕ4 [15].
Помимо перечисленных, применяются онкомаркеры Са 19-9, ингибин, ХГЧ, ЛДГ и АФП. Их повышение может указать на конкретный тип рака.
Оценивать нужно все результаты обследования. Изолированная интерпретация того или иного теста может стать причиной ошибочного заключения. Если у пациентки нет симптомов рака яичника, то сдавать анализы на онкомаркеры нецелесообразно.
Гистологическое исследование
Перед лечением нужно подтвердить диагноз, т. е. обнаружить опухолевые клетки. Сделать это можно двумя способами:
- диагностическая операция — помогает забрать фрагмент опухоли для исследования и оценить распространённость рака;
- пункция брюшной полости под контролем УЗИ — позволяет взять жидкость для цитологического исследования.
Принципиально важен уровень специалиста, который тестирует полученный материал. Исследовать фрагмент опухоли или жидкость должен патолог, который специализируется в сфере онкологии.
Лечение рака яичников
Обычно план лечения включает операцию и химиотерапию. Чаще этим занимается онкогинеколог, но иногда к лечению подключается врач-химиотерапевт — он занимается только лекарственной терапией.
Хирургическое лечение рака яичников
Универсального способа борьбы с раком яичника не существует.
Принято считать, что лечение лучше начинать с операции, если её можно выполнить радикально, т. е. удалить всю опухоль без остатка [16]. Операция позволит не только устранить новообразование, но и определить степень распространения и стадию рака. Крайне важно, чтобы хирургическое лечение проводил опытный онколог.
Стандартным минимальным объёмом операции считается удаление матки, яичников, маточных труб и большого сальника. И хотя полное удаление опухоли может снизить качество жизни пациентки, оно увеличивает продолжительность жизни.
Если опухоль распространилась на соседние органы, их частично или полностью удаляют. Такие операции называются циторедуктивными. Например, при врастании опухоли в кишку проводится её резекция (частичное удаление), зачастую с наложением колостомы — временным выведением кишки на переднюю брюшную стенку.
Врач не всегда наверняка знает, как именно распространился рак, поскольку точность инструментальных методов диагностики, на которые он полагается при планировании лечения, ограничена.
На объём операции влияет размер опухоли, её локализация и распространение. Важным фактором также является возраст пациентки и её желание забеременеть после лечения. Например, у молодых пациенток с первой стадией рака можно выполнить органосохранные хирургические вмешательства.
Большинство операций выполняется через продольный разрез передней брюшной стенки (лапаротомия). Лапароскопия, при которой через небольшие надрезы до 1 см вводятся камера и специальные длинные инструменты, применяется реже. В основном она нужна, чтобы оценить распространённость опухоли, или проводится на начальных стадиях рака, когда опухоль ещё не вышла за пределы яичников [17].
Химиотерапия при раке яичников
Химиотерапия воздействует на быстрорастущие раковые клетки. Иногда её назначают до операции, чтобы уменьшить размер и распространение опухоли, т. е. перевести опухолевый процесс из неоперабельного в операбельный. Такую химиотерапию называют неоадъювантной. Обычно пациентке назначают Паклитаксел и Карбоплатин, так как они считаются наиболее эффективными. В основном химиотерапия проводится однодневными циклами с перерывом в 21 день [18].
Также химиотерапию назначают после операции в рамках комплексного лечения. Чаще всего препараты вводят внутривенно, но иногда применяется гипертермическая внутрибрюшнная химиоперфузия, или «горячая химиотерапия»: во время операции в брюшную полость вводят подогретый химиопрепарат Цисплатин, который циркулирует в крови около 1,5 часов. Основным показанием к «горячей химиотерапии» является распространённый рак яичников с метастазами в брюшной полости.
Цисплатин также можно вводить неподогретым, но тогда он оказывает менее выраженное действие. Такая химиотерапия называется интраперитонеальной.
Одними из современных направлений в лекарственной терапии являются таргетная и иммунотерапия. Таргетные препараты менее токсичны для здоровых тканей. Они воздействуют на молекулы, которые помогают расти раковым клеткам. Иммунотерапия, напротив, увеличивает активность собственной иммунной системы, позволяя ей лучше справляться с онкологическим заболеванием.
Вот несколько современных препаратов:
- Ингибиторы ангиогенеза: Авастин (Бевацизумаб). Чтобы раковая опухоль могла расти, она формирует новые сосуды. Это процесс называется ангиогенезом. Бевацизумаб присоединяется к специальному белку VEGF, тем самым замедляя рост сосудов и опухоли в целом. Он эффективен против эпителиального рака яичников и может применяться как самостоятельно, так и вместе с химиопрепаратами [19].
- PARP-ингибиторы: Олапариб, Рукапариб, Нирапариб. PARP-энзимы — это молекулы, которые помогают восстанавливать повреждённые ДНК внутри клеток. Такие повреждения могут быть связаны с мутациями в генах BRCA, которые приводят к развитию рака. Блокируя PARP-путь, ингибиторы мешают опухолевым клеткам с этими мутациями восстанавливаться и делиться. PARP-ингибиторы менее токсичны, чем химиотерапия, но не лишены такого негативного воздействия.
Лучевая терапия не относится к основным методам лечения рака яичников, но иногда может с успехом применяться.
Прогноз. Профилактика
Прогноз зависит от стадии рака: чем она больше, тем хуже вероятный сценарий. Также на прогноз влияет тип опухоли, т. е. вид клеток, из которых она развивается. Высокодифференцированные опухоли (G1), близкие по строению к тканям яичника, растут медленнее остальных и лучше поддаются химиотерапии.
Предупредить развитие рака яичников можно несколькими способами. Если на такие факторы риска, как возраст или наследственность, повлиять нельзя, то другие можно проконтролировать, например избыточный вес, питание, курение, приём чистых эстрогенов.
Комбинированные оральные контрацептивы помогают снизить риск развития болезни на 50 %. Их рекомендуют принимать не меньше 5 лет. Чем дольше пациентка будет пользоваться такими препаратами, тем меньше вероятность заболеть раком яичников. Профилактический эффект сохраняется даже после их отмены.
Беременность и роды до 26 лет достоверно снижают риск развития рака яичников, причём риск уменьшается с каждой следующей беременностью [20]. Грудное вскармливание также относится к благоприятным факторам.
Профилактические операции. Лигирование (перевязка) маточных труб и удаление матки снижают риск развития рака яичников, но эксперты сходятся во мнении, что такие операции должны выполняться по медицинским показаниям, а не ради профилактики. Единственная группа пациентов, чьи профилактические операции будут оправданы, — это женщины с мутациями в генах, кодирующих наследственный рак.
Яичники и маточные трубы целесообразно удалять после родов и/или после 45 лет. До тех пор женщины должны регулярно наблюдаться у врача: раз в шесть месяцев выполнять УЗИ малого таза с контролем онкомаркера Са-125, а также УЗИ и МРТ молочных желёз [21][22].
Вопрос о проведении профилактических операций в России ещё не урегулирован, поэтому пациентки пока не могут их сделать даже при желании и подтверждённых рисках развития рака.
Что такое рак яичников
Рак яичников — это злокачественная опухоль, которая чаще всего развивается из эпителия яичников (слоя клеток на поверхности органов).
В России рак яичников находится на 9-м месте по распространённости и на 8-м по смертоносности среди других онкологических заболеваний у женщин.
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) рак яичников имеет код C56.
Причины развития рака яичников
Чаще всего (порядка 90% случаев) развитие рака яичников носит спорадический характер. Это значит, что, как правило, злокачественные опухоли яичников возникают случайно, в том числе при наличии факторов риска.
Однако есть и несколько теорий для объяснения того, как развивается рак яичников.
Частые овуляции как причина болезни
В рамках этой теории овуляция, то есть созревание яйцеклетки и её выход из фолликула яичника в брюшную полость, рассматривается как травмирование яичника. После овуляции органу приходится восстанавливаться, и, если по каким-то причинам произойдёт сбой этого процесса, вместо нормальной клетки яичника может появиться атипичная, раковая. Её деление в дальнейшем и приводит к опухоли.
Патология клеток маточных труб
Раковые клетки изначально возникают в маточных трубах, а не в самих яичниках. Оттуда они попадают на поверхность яичника и под влиянием различных негативных факторов начинают делиться, впоследствии образуя опухоль.
Мутации при обратном токе менструальной крови
Мутации, приводящие к появлению раковых клеток в яичниках, возникают при обратном токе менструальной крови через маточные трубы. При этом клетки эндометрия (слизистой оболочки матки) присоединяются к клеткам эпителия яичника, что приводит к развитию светлоклеточной и эндометриоидной карциномы.
Факторы риска развития рака яичников
Некоторые факторы, в том числе частые овуляции или использование гормональных препаратов, повышают риск развития рака яичников.
Факторы риска:
- раннее начало менструаций;
- отсутствие беременностей;
- курение;
- избыточный вес;
- частое использование препаратов от бесплодия (этот фактор риска однозначно не подтверждён исследованиями);
- использование гормональной заместительной терапии, содержащей только эстрогены, не менее 10 лет (этот фактор риска однозначно не подтверждён исследованиями).
Чем старше женщина, тем выше риск развития рака яичников: как правило, болезнь диагностируют у женщин в возрасте около 60 лет.
Генетические причины развития рака яичников
Примерно в 10% случаев развитие опухолей яичников связано с синдромом наследственного рака молочной железы и яичников.
Чаще всего он развивается из-за мутаций (дефектов) в генах BRCA1 и BRCA2. Название обоих генов представляет собой аббревиатуру от английских слов breast (BR) — «грудь» и cancer (CA) — «рак», то есть «ген рака груди».
О генах BRCA1 и BRCA2 узнали недавно: BRCA1 был открыт в 1994 году, BRCA2 — в 1995-м. Открытие помогло объяснить около трети семейных случаев рака.
В норме BRCA1 и BRCA2 — это гены, которые помогают защитить клетки от злокачественного перерождения.
Ген BRCA1 кодирует белок, который регулирует рост клеток, препятствует их неконтролируемому делению, а также устраняет ошибки при передаче ДНК. Это помогает поддерживать генетическую информацию клетки стабильной. Однако при мутациях BRCA1 кодируемый им белок перестаёт правильно работать. Из-за этого возникает угроза злокачественного перерождения клеток некоторых органов, например яичников, молочных желёз, предстательной железы.
Белок, за который отвечает ген BRCA2, выполняет примерно такие же функции. При мутации гена BRCA2 может происходить злокачественное перерождение мутирующих клеток и формирование опухолей некоторых органов, в том числе яичников, молочных желёз, поджелудочной железы.
Синдром наследственного рака молочной железы и яичников передаётся по аутосомно-доминантному типу. Это значит, что если хотя бы у одного из родителей есть патогенная мутация, то с вероятностью 50% ребёнок её унаследует. Причём передача генетического дефекта не зависит от пола: мутацию могут получить как девочки, так и мальчики от любого из родителей.
Виды рака яичников
Существует несколько классификаций рака яичников, основанных на разных признаках. Они помогают определить оптимальную тактику лечения, а также спрогнозировать, как будет развиваться заболевание.
Международная гистологическая классификация включает такие разновидности рака яичников:
- 8441/3 — серозная карцинома: 8460/3 — низкой степени злокачественности (low grade), 8461/3 — высокой степени злокачественности (high grade);
- 8380/3 — эндометриоидная карцинома;
- 8480/3 — муцинозная карцинома;
- 8310/3 — светлоклеточная карцинома;
- 9000/3 — злокачественная опухоль Бреннера;
- 8474/3 — серозно-муцинозная карцинома;
- 8020/3 — недифференцированная карцинома;
- 8323/3 — смешанная эпителиальная карцинома.
По частоте выявления разновидности рака яичников можно классифицировать так:
- До 80% всех случаев эпителиального рака приходится на серозную карциному.
- Примерно в 10% обнаруживают эндометриоидную карциному.
- В 3–4% случаев диагностируют муцинозную карциному.
- Менее 5% случаев болезни составляют злокачественные опухоли Бреннера.
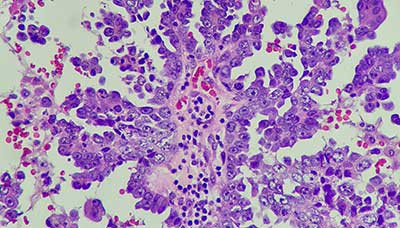
Клетки серозной карциномы яичника под микроскопом
По степени дифференцировки клеток опухоли, то есть их способности расти и распространяться, выделяют три типа опухолей яичников: G1 (высокодифференцированные злокачественные новообразования), G2 (средняя степень дифференцировки) и G3 (низкодифференцированные опухоли). Степень дифференцировки G3 самая неблагоприятная — она связана с быстрым ростом опухоли.
Симптомы рака яичников
Обычно на ранних стадиях признаки рака яичников у женщин никак не проявляются. Первые симптомы болезни, как правило, ощущаются как незначительный дискомфорт. В дальнейшем, по мере распространения опухоли, возникают симптомы рака яичников, однако все они неспецифические, то есть характерны для множества разных болезней.
Симптомы рака яичников:
- увеличение объёма живота;
- диспепсические явления;
- потеря веса, аппетита;
- боль в животе или в области таза;
- одышка;
- общая слабость.
Течение и стадии развития рака яичников
При раке яичников атипичные клетки могут поражать не только сами яичники, но и другие органы. Например, иногда раковые клетки отделяются от первичной опухоли яичников. Клетки опухоли при этом имплантируются по брюшине — происходит канцероматоз. Кроме того, раковые клетки с током крови и лимфатической жидкостью могут переноситься в другие органы, например в печень или лёгкие, образуя метастазы.
Рак яичников: стадии
Чтобы понять, на какой стадии находится болезнь, используют классификацию Международной федерации гинекологии и акушерства (FIGO) и классификацию TNM (аббревиатура от слов tumor — «опухоль», node — «лимфоузел», metastasis — «метастаз»). Стадии болезни в рамках этих классификаций соотносимы.
|
TNM |
FIGO |
|
|
Т1 |
I |
Опухоль ограничена яичниками |
|
Т1а |
IA |
Опухоль ограничена одним яичником, капсула не повреждена, нет опухолевых разрастаний на поверхности яичника, нет злокачественных клеток в асцитической жидкости или смывах из брюшной полости |
|
Т1b |
IB |
Опухоль ограничена двумя яичниками, их капсулы не повреждены, нет опухолевых разрастаний на поверхности яичников, нет злокачественных клеток в асцитической жидкости или смывах из брюшной полости |
|
T1c |
IC |
Опухоль ограничена одним или двумя яичниками и сопровождается любым из следующих факторов: |
|
T1c1 |
IC1 |
повреждение капсулы во время операции |
|
T1c2 |
IC2 |
повреждение капсулы до операции или опухоль на поверхности яичника / маточной трубы |
|
T1c3 |
IC3 |
злокачественные клетки в асцитической жидкости или смывах с брюшины |
|
T2 |
II |
Опухоль поражает один или два яичника с распространением на малый таз |
|
T2a |
IIA |
Врастание и/или метастазирование в матку и/или в одну или обе маточные трубы |
|
T2b |
IIB |
Распространение на другие ткани таза |
|
T3 и/или N1 |
III |
Опухоль поражает один или оба яичника с гистологически подтверждёнными внутрибрюшинными метастазами за пределами таза и/или метастазами в регионарных лимфатических узлах (внутренних, наружных и общих подвздошных, запирательных, крестцовых или поясничных лимфоузлах) |
|
N1 |
IIIA1 |
Метастазы только в забрюшинных лимфатических узлах |
|
IIIA1(i) |
Метастазы в лимфатических узлах размерами до 10 мм |
|
|
IIIA(ii) |
Метастазы в лимфатических узлах размерами более 10 мм |
|
|
T3a |
IIIA2 |
Микроскопические, гистологически подтверждённые внутрибрюшинные метастазы за пределами таза с/без метастазов в забрюшинных лимфатических узлах |
|
T3b |
IIIB |
Макроскопические внутрибрюшинные метастазы за пределами таза до 2 см включительно в наибольшем измерении с/без метастазов в забрюшинных лимфатических узлах |
|
T3с |
IIIC |
Внутрибрюшинные метастазы за пределами таза более 2 см в наибольшем измерении с/без метастазов в забрюшинных лимфатических узлах (включая распространение опухоли на капсулу печени и селезёнки без поражения паренхимы органов) |
|
M1 |
IV |
Отдалённые метастазы (исключая внутрибрюшинные) |
|
IVA |
Плевральный выпот со злокачественными клетками |
|
|
IVB |
Метастазы в паренхиматозных органах и других органах вне брюшной полости (в том числе паховых лимфатических узлах и лимфатических узлах за пределами брюшной полости) |
Как правило, стадию болезни определяют дважды:
- предварительно — перед началом лечения на основании данных инструментальных исследований;
- окончательно — во время операции.
Диагностика рака яичников
Поскольку болезнь может долгое время протекать бессимптомно или сопровождаться неспецифическими симптомами, то при подозрении на рак яичников врач проводит тщательное обследование, в том числе ректовагинальное исследование, пальпацию органов брюшной полости и всех групп периферических лимфатических узлов, пальпацию молочных желёз, а также простукивает и прослушивает лёгкие.
Также пациентке могут порекомендовать лабораторные и инструментальные исследования, чтобы уточнить диагноз.
Лабораторные исследования в диагностике рака яичников
В рамках лабораторной диагностики рака яичников врач может назначить общий и биохимический анализы крови, общий анализ мочи, коагулограмму, а также определение уровня в крови онкомаркеров СА-125, CA 19-9, HE4, индекса ROMA, РЭА, уровня альфа-фетопротеина, хорионического гонадотропина (β-ХГЧ), ингибина B (для женщин до 40 лет).
3.4. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

9.1. 
1 день

27.4.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

28.339. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

8.7. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

8.8. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

28.103. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

8.19. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

8.20. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

8.21. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

8.5. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

8.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

2.36. Вен. кровь (+230 ₽) 1 день
Вен. кровь (+230 ₽) 1 день
2.36. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

2.53. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 8 дней

При подозрении на синдром наследственного рака молочной железы и яичников возможно генетическое исследование на мутации в генах BRCA1 и BRCA2.
GNP048 Взятие (2 вида, +590 ₽) 
Взятие (2 вида, +590 ₽) 3 дня

GNP180 Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 14 дней

GNP187 Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 14 дней

GNP197 Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 14 дней

Если пациентке назначали диагностическую лапароскопию, то полученный материал направляют на гистологическое исследование.
15.48. 
3 дня

При необходимости морфологической верификации диагноза гистологическое исследование может дополняться иммуногистохимическим типированием. Это помогает оценить строение и степень злокачественности опухоли и спланировать лечение.
29.22. 
12 дней

Также, чтобы уточнить стадию рака яичников, врач может порекомендовать цитологическое исследование аспиратов/пунктатов/смывов с брюшины, экссудата плевральных или брюшной полостей.
14.20. 
7 дней

При подозрении на рак яичников целесообразно провести цитологическое исследование мазков с шейки матки и цервикального канала, а также аспирата из полости матки.
14.13. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 3 дня

14.17. 
11 дней

Инструментальные исследования в диагностике рака яичников
Распространённые инструментальные исследования:
- ультразвуковое исследование (УЗИ) органов малого таза;
- эзофагогастродуоденоскопия (ЭГДС) — для дифференциальной диагностики опухоли желудочно-кишечного тракта и опухоли яичников: — при злокачественном новообразовании органов ЖКТ опухоль яичников может оказаться вторичной (метастазы) по отношению к основной (опухоль Крукенберга);
- колоноскопия — также проводится для дифференциальной диагностики с опухолями желудочно-кишечного тракта;
- компьютерная томография (КТ) органов грудной клетки, брюшной полости и забрюшинного пространства, почек — чтобы определить, насколько распространилась опухоль, и спланировать лечение;
- магнитно-резонансная томография (МРТ) органов малого таза — чтобы определить, насколько распространилась опухоль, и спланировать лечение;
- рентгенография органов грудной клетки — если нет возможности выполнить КТ;
- УЗИ лимфатических узлов шейно-надключичной, подмышечной, паховой области — если нет возможности выполнить КТ/МРТ/ПЭТ-КТ;
- в первую фазу менструального цикла (если он есть) — УЗИ молочных желёз (для женщин моложе 40 лет) или маммографию (для женщин старше 40 лет), чтобы исключить метастатическое распространение рака молочных желёз в яичники или первичное одновременное поражение яичников и молочных желёз;
- диагностическая лапароскопия (малоинвазивная операция, при которой вместо одного большого разреза брюшной полости выполняют несколько небольших) — может потребоваться для уточнения диагноза и планирования лечения.
Лечение рака яичников
Лечение рака яичников в соответствии с клиническими рекомендациями производится хирургическим путём, а также предполагает терапию специальными лекарственными препаратами.
При раке яичников могут проводить органосохраняющие операции, например удаление только одного яичника с резекцией второго, удаление большого сальника, лимфатических узлов тазовой и поясничной областей. Такие операции проводят молодым пациенткам, которые хотят сохранить фертильность, при серозной карциноме низкой степени злокачественности, эндометриоидной или муцинозной карциноме IA и IC1 стадий, если установлено, что рак яичников ненаследственного характера, и есть возможность тщательного диспансерного наблюдения пациентки.
В остальных случаях проводится удаление обоих яичников, маточных труб, матки, лимфатических узлов.
Назначение химиотерапии проводится в зависимости от стадии болезни, молекулярно-биологического подтипа опухоли, наличия или отсутствия метастазов.
А если подтверждён наследственный характер опухоли, применяют таргетные препараты, которые воздействуют на конкретные гены-мишени.
К какому врачу обращаться при раке яичников
Диагностикой и лечением рака яичников занимаются гинеколог, онколог.
Чтобы оценить риск развития наследственного рака молочной железы и яичников у здорового носителя патогенных мутаций, целесообразно обратиться за консультацией к врачу-генетику.
Прогноз при раке яичников. Возможные осложнения
Прогноз при раке яичников зависит от стадии болезни. На начальных стадиях прогноз более благоприятный: чем раньше обнаружили и удалили опухоль, тем меньше вероятность, что она появится снова или поразит другие органы.
Кроме того, прогноз зависит и от дифференцировки опухоли, то есть вида клеток, которые её образуют: опухоли типа G1 растут медленнее других и лучше поддаются лечению. И наоборот, опухоли типа G3 растут быстро и хуже излечиваются.
По мере роста опухоли может нарушаться её кровоснабжение, из-за чего отдельные участки новообразования отмирают, а это приводит к сильным болям. Если из-за увеличения опухоли произошёл её разрыв, помимо боли, может возникнуть кровотечение.
Рак яичников может сопровождаться и другими осложнениями.
Осложнения рака яичников:
- учащение мочеиспускания, запоры или, наоборот, частый стул из-за сдавливания увеличившейся опухолью мочевого пузыря, прямой кишки;
- кровь в моче или стуле из-за прорастания опухоли в органы малого таза;
- асцит — скопление жидкости в брюшной полости при поражении опухолью брюшины; при этом живот значительно увеличивается в объёме;
- плеврит — скопление жидкости в грудной клетке при поражении лёгких и плевры; сопровождается одышкой и нехваткой воздуха.
Профилактика рака яичников
Если женщина длительно (больше 10 лет подряд) принимает гормональные препараты, содержащие только эстрогены, это повышает риск развития рака яичников. Для профилактики развития болезни в таком случае целесообразно посоветоваться с лечащим врачом о возможности изменения схемы гормональной терапии.
А вот комбинированные оральные контрацептивы (содержат эстрогены и прогестины), наоборот, помогают снизить риск развития рака яичников.
Кроме того, вероятность заболеть раком яичников ниже, если у пациентки были беременности и роды в возрасте до 26 лет. Грудное вскармливание также снижает риск заболеть.
Радикальная мера профилактики рака яичников — превентивное удаление здоровых яичников и маточных труб до того, как произошло злокачественное изменение клеток.
Такую операцию можно считать наиболее эффективным методом профилактики наследственных опухолей. Однако есть данные, что в редких случаях даже после удаления яичников у пациенток всё равно развивалась перитонеальная карцинома. Это связано с мутацией в генах BRCA.
Профилактическое удаление здоровых органов — непростое решение. Кроме того, в России проведение таких операций сопряжено с рядом трудностей, в том числе негативным отношением медицинского сообщества к удалению здоровых органов, а также неурегулированной законодательной базой.
Использованная литература
- Рак яичников / рак маточной трубы / первичный рак брюшины : клинические рекомендации / Ассоциация онкологов России, общероссийская общественная организация «Российское общество клинической онкологии», общероссийская общественная организация «Российское общество специалистов по профилактике и лечению опухолей репродуктивной системы». 2020.

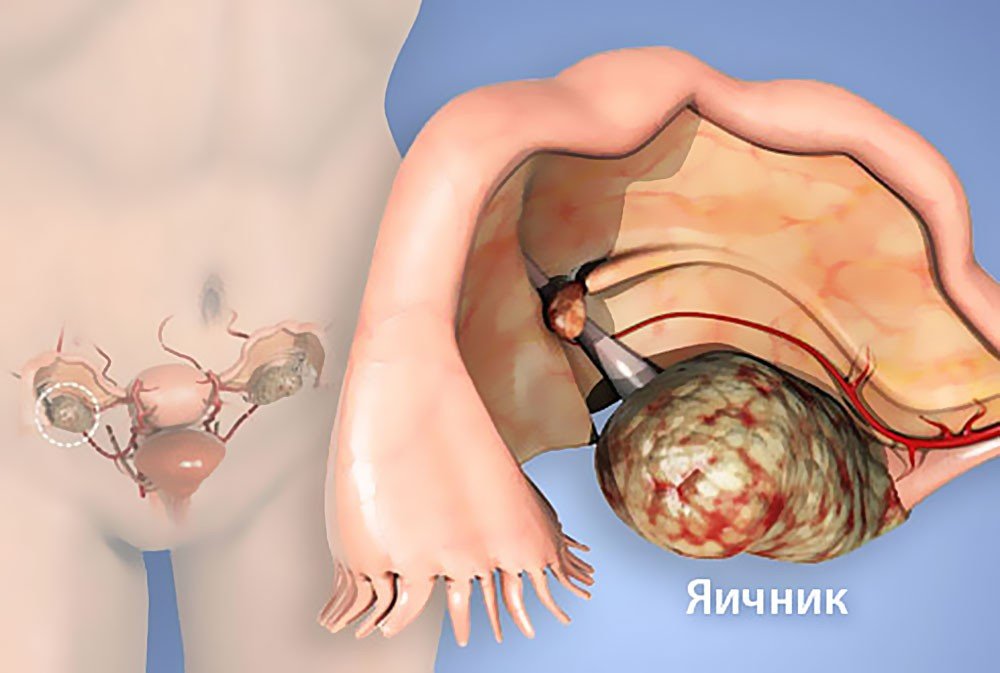




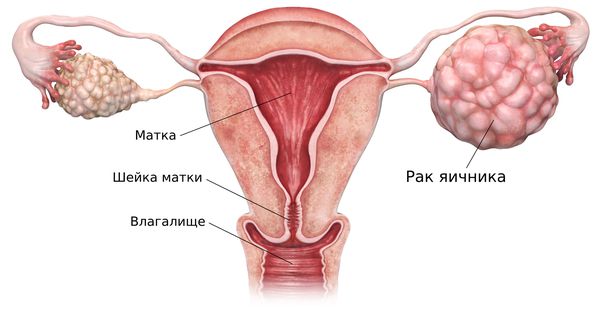
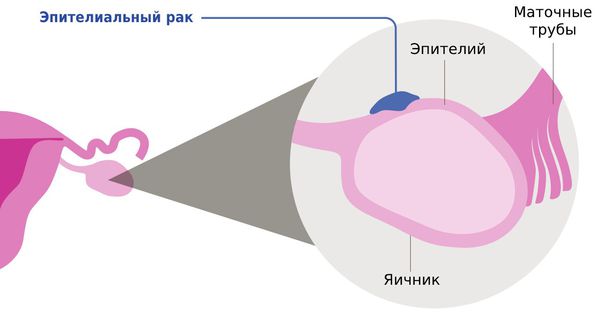
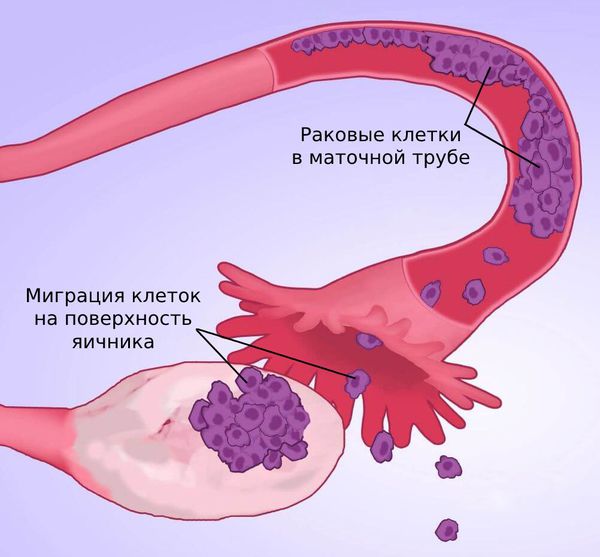
![Стадии рака яичников [27] Стадии рака яичников [27]](https://probolezny.ru/media/bolezny/rak-yaichnikov/stadii-raka-yaichnikov-27_s.jpg)