Содержание
- Сколько ребер у человека — вопрос ценой в жизнь
- Анатомическое строение грудной клетки
- Функции грудной клетки
- Патологии грудной клетки
- Диагностика патологий грудной клетки
- Лечение патологий грудной клетки
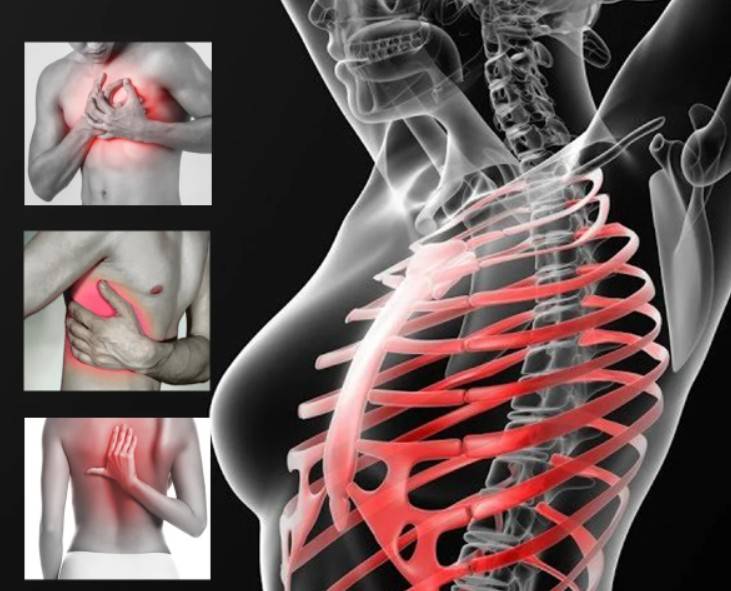
Грудная клетка — очень важная ключевая часть человеческого скелета, представляющая из себя мощный реберный кольцеобразный каркас конической формы с двумя отверстиями вверху и внизу, прикрепленный спереди к грудине, а сзади к позвонкам. Она ограждает со всех сторон грудную полость, в которой находятся жизненно важные органы дыхательной и сердечной систем — сердце, легкие, трахея, бронхи, аорта, другие крупные и мелкие кровеносные сосуды, мышцы. Немудрено, что анатомия ГК от природы предусматривает создание необходимых условий для нормального функционирования всех органов грудной полости. Рассмотрим подробней строение грудной клетки, а также ответим на извечный вопрос, возникающий еще со времен Ветхого Завета: сколько ребер у человека.
Содержание
Сколько ребер у человека — вопрос ценой в жизнь
Сегодня еще со школьной скамьи каждый ребенок твердо знает, что у людей в грудной клетке находится 12 пар ребер (изредка — 13), то есть 24 или 26 штук ребер, и эта цифра не зависит от половой принадлежности, то есть у мужчины и женщины одинаковое количество ребер.
Но так было далеко не всегда.
Благодаря библейским легендам и церковным запретам, существующим в древности относительно такого раздела медицины, как патологоанатомия, довольно долго считалось, что у мужчины на одну пару ребер больше, чем у женщины. И из этой лишней пары Создатель, дескать, и сотворил Еву.
Несмотря на угрозу быть сожженными на костре за еретичество, некоторые мужественные эскулапы древности, дабы познать, как правильно врачевать, что невозможно без анатомического атласа, на свой страх и риск производили вскрытие трупов. Чем больше вскрытий производилось, тем больше убеждались врачи тех лет, что количество ребер у мужчин и женщин, а также их анатомическое строение совершенно одинаковы, хотя женский скелет более хрупок, а грудная клетка женщины менее объемна.
Чтобы получить ответ на такой, кажущийся сегодня смешным, детский вопрос, многие древние врачи поплатились своими жизнями…
Анатомическое строение грудной клетки
Итак, что мы знаем сегодня о грудной клетке:
- Она состоит в большинстве случаев из 12 пар ребер, симметрично расположенных по обе стороны скелета (по семь пар с каждой стороны).
- У некоторых индивидуумов обнаруживается дополнительная, лишняя 13-я пара ребер, которая в память о библейском предании, получила название «Адамова» ребра. Эту лишнюю одну пару может иметь также любой человек (и мужчина, и женщина), то есть «Адамовы» ребра — это не какая-то мужская привилегия или знак некоей избранности.
- Каждое ребро взрослого человека состоит из костных плоских дугообразных пластин толщиной примерно 5 мм, заканчивающихся впереди хрящами, а сзади шейкой и головкой, покрытой хрящом, входящей в реберно-позвонковое суставное сочленение.
- Кроме реберно-позвонкового сустава, каждое ребро крепится к позвонку еще и при помощи реберно-поперечного сустава, соединяющего реберный бугорок с поперечным отростком позвонка.
- В передней области семь пар ребер при помощи хрящей образуют упругое соединение с грудиной, которая состоит из рукоятки, тела и мечевидного отростка. Эти семь пар называются истинными ребрами.
- Первая пара ребер крепится к рукоятке грудины посредством синхондроза (упругого хрящевого соединения), а следующие шесть пар — при помощи плоских реберно-грудинных суставов (симфизов).
- Следующие пять (в редких случаях шесть) пар к грудине не крепятся, поэтому они получили название свободных. Каждая из реберных пар, начиная с 8-й, образует соединительнотканный мягкий синдесмоз (сращение) с выше расположенной парой. Последняя (12-я или 13-я) пара крепится только к мышцам.
- Детское ребро отличается от взрослого тем, что почти полностью состоит из хряща, поэтому детская грудная клетка очень хрупка и уязвима.
- С возрастом процесс окостенения ребра завершается, и хрящи сохраняются лишь на концах ребер, соединенных с грудиной.
- Каждое ребро покрыто тонким твердым гиалиновым хрящом, а внутри содержит костную губчатую ткань.
- Грудина состоит из наружной надкостницы, под которой находится красный костный мозг.
Функции грудной клетки
Грудная клетка выполняет три важнейших функции:
- К ней крепятся органы и дыхательные мышцы грудной полости, из-за чего органы оберегаются от угрозы смещения при движениях тела, а сама грудная клетка принимает участие в дыхании (опорная и дыхательная функции).
- Благодаря каркасному строению, грудная клетка со всех сторон ограждает находящиеся в ней органы от ударов, травм, проникающих повреждений (защитная функция).
Конечно, 100%-й защиты грудная клетка обеспечить не может ни органам, ни даже себе самой, поэтому в ней возможны самые разнообразные патологии.
Патологии грудной клетки
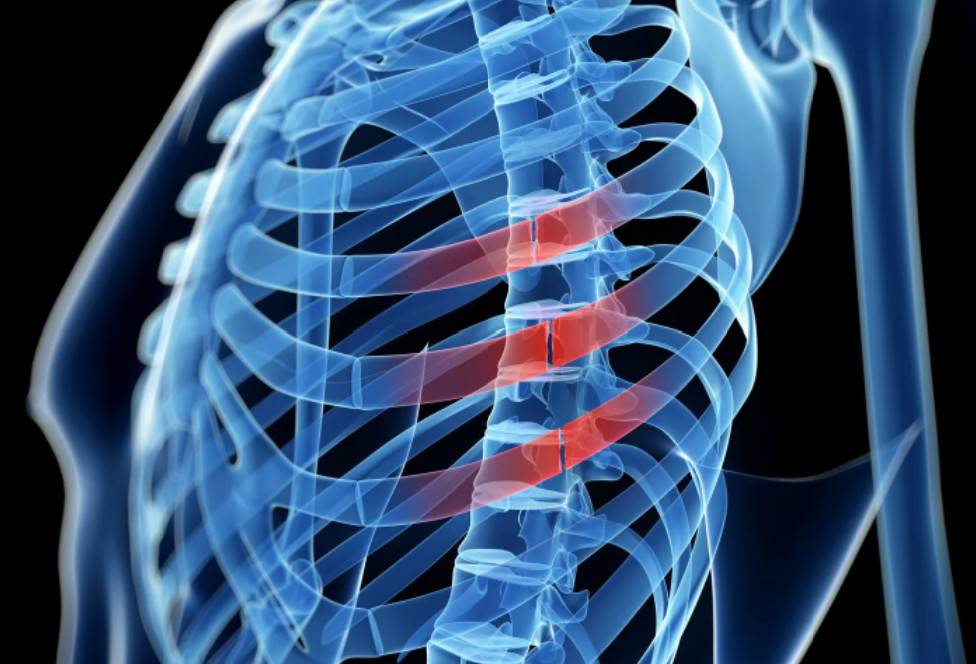
Перелом ребер
Одна из самых частых патологий — перелом ребра. Эту травму человек рискует получить, в основном, при падении с большой высоты или из-за ДТП.
Перелом ребра — очень опасная травма, так как она может привести к повреждению плевры или даже самого легкого. При этом часть воздуха выходит из легкого, и оно уменьшается в объеме, у больного наблюдаются симптомы дыхательной недостаточности. Такое повреждение легкого отломком ребра называется пневмотораксом.
Также возможно еще одно осложнение перелома ребра — гемоторакс (скопление крови в плевральной полости).
Перелом ребер при остеопорозе и метастазах
Ребра становятся особенно уязвимы при грозной возрастной болезни остеопорозе, которая, впрочем, может быть не только у пожилых, но и у людей с эндокринными нарушениями или в результате приема определенных лекарственных препаратов (например, кортикостероидов, цитостатиков), приводящих к костной резорбции.
Ребро утрачивает свою плотность, что хорошо заметно на срезе под микроскопом: расстояние между костными клетками увеличивается, костная структура делается пористой. На рентгенографии кости и ребра больного остеопорозом становятся полупрозрачными, то есть рисунок ребра как бы затеняется, а его границы стираются.
Особенно подвержены опасности остеопоротических переломов ребер женщины. Очень часто именно ребра первыми реагируют на онкологические заболевания, в особенности на рак молочной железы или легких. У женщин костные метастазы именно остеолитического типа, то есть приводящие к разрежению плотности и растворению кости. На рентгене видны участки затенения в местах метастазов.
Переломы ребер при остеопорозе или метастазах возможны при самых незначительных усилиях (резком движении, сильном кашле, повороте на другой бок).
Реберный артроз
Реберный артроз протекает обычно на фоне спондилоартроза. Проявляется он в ноющих болях, хрусте в грудной клетке при движениях, подвывихах ребер, приступах жестокой межреберной невралгии. Объяснить все эти явления просто:
- Дегенеративные процессы в хрящах нарушают конгруэнтность реберно-позвонковых суставов и приводят к уплощению реберных ямок на поверхности позвонков.
- Ребро начинает выходить из суставов, то есть происходит подвывих.
- В процессе движения может происходить самопроизвольное вправление ребра, сопровождаемое щелчком.
- Иногда ребро заклинивает в неправильном смещенном положении, и оно начинает защемлять позвонковый нерв, проходящий в межреберных промежутках, что и проявляется приступами сильной боли при движениях и дыхании — межреберной невралгии.
Из-за большой протяженности позвонковых нервов, иннервирующих многие зоны грудного отдела, плечевого пояса, верхних конечностей, эпигастральной области, межреберная невралгия может распространяться в самые разнообразные области: плече-лопаточную, грудину, в диафрагмальную и др. При этом возможны псевдоангинозные симптомы (напоминающие сердечные приступы) или ложные признаки гастрита, панкреатита и прочих заболеваний ЖКТ.
Реберный артроз и межреберную невралгию нужно дифференцировать от грудного остеохондроза или грыжи — достаточно редких патологий для грудного отдела.
Реберный синостоз
Иногда может происходить расщепление реберных концов, преимущественно первых двух верхних пар ребер, из-за чего промежуток между ними сужается, и они могут даже срастись между собой, образуя синостоз. Дефект в ребре может выглядеть на рентгене как полость в легком. Отличить синостоз от полостного дефекта можно по его смещению при дыхании и отсутствии на снимке в боковой проекции.
Заболевание может вызывать ущемление нервов и сильные приступы межреберной невралгии
Воспаление хрящей ребер (реберный хондрит)
Эта редкая патология (другое ее название — синдром Титце) затрагивает в большинстве случае 4-е — 6-е пары ребер. Синдром Титце чаще наблюдается у подростков, но может быть также причиной необъяснимых псевдоангинозных болей в груди у взрослых, которые напоминают симптомы при сердечных патологиях. Причины патологии до конца непонятны. Привести к хондриту ребер предположительно могут:
- частые физические нагрузки;
- травмы грудной клетки;
- ОРВИ, сопровождающиеся сильным кашлем;
- инъекционная наркомания и токсикомания;
- инфицирование после операции на грудной клетке.
После устранения вредных факторов реберный хондрит обычно проходит.
Диагностика патологий грудной клетки
Основополагающая диагностика: внешний осмотр, инструментальное, а при необходимости, и лабораторное обследование.
При внешнем осмотре врач обращает внимание на такие симптомы:
- боль при пальпации в месте крепления ребер к грудине и позвонкам;
- усиление боли при вдохе;
- выступание ребра наружу, либо, напротив, образование вмятины или западания на грудной клетке;
- свободное перемещение ребра;
- наличие гематом, ран и прочих признаков сильного ушиба.
Проводятся такие виды инструментального обследования:
- Рентгенография.
- Денситометрия (при остеопорозе)
- Сцинтиграфия, КТ или МРТ (при метастазах, детальной диагностике при спондилоартрозе, сложных оскольчатых переломах ребер).
- Электронейромиография (при межреберной невралгии).
- Лабораторные анализы крови (общий, биохимический, эндокринологический, бактериологический и пр,) проводятся при остеопорозе, нарушениях остеогенеза, онкологических заболеваниях, хондрите ребер.
Лечение патологий грудной клетки
- При переломе ребра проводится в основном амбулаторное лечение, за исключением осложненных или множественных переломов. Гипсовая иммобилизация грудного отдела при переломах ребер не делается из-за необходимости постоянной вентиляции легких и угрозы развития пневмонии и отека легких. На область сломанных ребер просто накладывают тугую повязку. Назначаются обезболивающая терапия (новокаиновая или вагосимпатическая блокада), лечебная физкультура. При пневмотораксе или гемотораксе производится пункция с откачиванием воздуха или крови из плевральной полости. Лечение переломов занимает в среднем около месяца. При сложных множественных переломах в стационаре проводится жесткая фиксация.
- При остеопоротических или метастатических переломах добавляется комплексная терапия остеопороза: часть ее — прием либо гормональных препаратов, либо биофосфонатов.
- Лечение реберного артроза аналогично лечению спондилоартроза: прием хондропротекторов, мануальная терапия; ЛФК.
- Приступы межреберной невралгии купируются противовоспалительными стандартными препаратами (диклофенак, Найз, нимесил и др.).
- Синостоз ребра, вызывающие приступы радикулопатии и межреберной невралгии, удаляются хирургическим путем.
- Реберный хондрит лечится, в зависимости от его причины: иногда, например, после операции, нужны антибиотики, но в остальных случаях преимущественно используются НПВС, комбинированное применение стероидных гормонов и анестетиков. методы физиотерапии
Профилактика заболеваний грудной клетки
Для поддержания своей грудной клетки в функциональном, здоровом состоянии:
- Ежедневно делайте зарядку, в том числе и дыхательную гимнастику.
- Следите за осанкой.
- Ведите подвижный образ жизни, занимайтесь спортом.
- Полноценно питайтесь.
- Закаляйтесь, чтобы пореже болеть острыми респираторными заболеваниями.
- Не подвергайте свою грудную клетку непосильным физическим нагрузкам.
Общие данные. Границы груди: сверху и спереди — линия, проведенная от вырезки рукоятки грудины по ключице до акромиально-ключичного сочленения; сзади — прямые линии, соединяющие акромиально-ключичные сочленения с остистым отростком VII шейного позвонка; снизу — линия, проведенная от мечевидного отростка по краю реберной дуги до X ребра, затем через концы XI и XII ребер к остистому отростку XII грудного позвонка.
Указанные линии не отражают, однако, истинных границ полости груди, так как вверху купол плевры выступает над ключицей. Внизу купол диафрагмы поднимается в полость груди, что, естественно, ведет к уменьшению ее объема.
Различают: переднебоковую, заднебоковую и нижнюю стенку груди. Вход в грудную полость (apertura thoracis superior) ограничен: сзади — позвоночником, с боков — I ребром и спереди — рукояткой грудины.
Нижнее отверстие полости груди (apertura thoracis inferior) ограничено: сзади телом XII грудного позвонка, XII и частично XI ребром, с боков — реберной дугой и спереди — мечевидным отростком.
Ткани, участвующие в образовании стенок полости груди, можно разделить на три слоя: 1) поверхностный слой, куда входят ткани, участвующие в образовании покровов всего тела, 2) средний слой, который включает в себя ткани, общие как для плечевого пояса и шеи, так и для соседних областей (область живота, поясницы), и, наконец, 3) глубокий слой, включающий в себя ткани, относящиеся непосредственно к стенке собственно грудной полости.
Анатомические структуры, формирующие стенки грудной полости
В глубоких слоях стенки груди наиболее четко выражена сегментарность строения, которая проявляется в расположении ребер, мышц, нервов и сосудов.
В средних слоях сегментарность нарушается в связи со сложностью формирования верхних конечностей. Кожа области подмышечных ямок очень тонка и подвижна, на спине она значительно утолщена и с трудом берется в складку. В толще кожи располагаются потовые и сальные железы. Артерии и вены в толще кожи образуют многослойную сеть — поверхностную и глубокую. Первая, мелкопетлистая, находится в подсосочковом слое, вторая, широкопетлистая — в нижних слоях собственно кожи.
Из кожи задней поверхности груди лимфа оттекает как в узлы подкрыльцовой впадины, так и в узлы, находящиеся в межмышечных промежутках задней стенки груди.
Иннервация кожи спереди, в области подключичных ямок, осуществляется ветвями шейного сплетения, возникающими из CIII, CIV — nn. supraclavicularis, nn. cutanei colli, спереди и с боков — ветвями семи парных межреберных нервов. Кожа спины иннервируется задними ветвями грудных нервов от ThI до ThIX.
Степень развития подкожной клетчатки индивидуально различна. В передних отделах груди подкожная клетчатка рыхлая, крупнодольчатая, на спине же она мелкодольчатая и содержит много соединительнотканных элементов, которые резко ограничивают подвижность кожи.
В жировой клетчатке проходят артерии, питающие кожу (ветви a. thoracica interna, межреберных и боковых грудных). Вены образуют индивидуально различно выраженную венозную сеть.
Вены подкожной клетчатки в области передней поверхности груди связаны анастомозами как с системой нижней полой вены, так и с системой верхней полой, вследствие чего при опухолях средостения, вызывающих затруднения оттока крови в стволе, можно видеть расширение подкожных вен, а иногда, при резко выраженных застоях, отмечается отек клетчатки.
При затруднениях оттока крови в систему нижней полой вены расширение подкожных вен отмечается в передненижнем и нижнебоковых отделах передней стенки груди.
В подкожной клетчатке проходят лимфатические пути и нервные ветви, снабжающие кожу, в толще же подкожной клетчатки располагаются и молочные железы.
Средний слой. В связи с тем, что в состав среднего слоя стенки груди входят образования, общие для груди и соседних областей (плечевой пояс, шея, живот, поясница), строение и топография стенки груди в разных отделах ее неодинаковы. Исходя из практических соображений, средний слой стенки целесообразно рассматривать по областям.
Различают: передневерхнюю область груди, передненижнюю, задневерхнюю и задненижнюю области.
Границами передневерхней области груди (regio thoracis anterior superior) являются: верхней — ключица, нижней — край большой грудной мышцы, наружной — средняя подмышечная линия, которая вверху переходит в линию, соответствующую sulcus deltoideo-pectoralis, внутренней — lin. sternalis.
Фасциальный слой этой области образован собственной фасцией груди (fascia pectoralis propria), в которой различают две пластинки — поверхностную и глубокую.
Поверхностная пластинка (lamina superficialis fasciae pectoralis propriae) образует влагалище большой грудной мышцы и в верхнем отделе соединяется с надкостницей ключицы и фасциями шеи; латерально этот листок переходит в подкрыльцовую фасцию и фасцию дельтовидной мышцы, медиально — в апоневротическую пластинку грудины — membrana sterni anterior.
Большая грудная мышца (m. pectoralis major) состоит из трех частей: pars clavicularis, pars sternalis и pars abdominalis. Все три части мышцы образуют одно плоское сухожилие, которое прикрепляется к crista tuberculi majoris humeri. Степень развития мышцы индивидуально различна. Иногда можно видеть частичное или полное врожденное отсутствие этой мышцы.
Между m. deltoideus и ключичной частью большой грудной мышцы в sulcus deltoideo-pectoralis проходит v. cephalica, которая в trigonum deltoideo-pectorale (моренгеймова ямка) погружается в глубину и впадает в v. subclavia.
Васкуляризация большой грудной мышцы осуществляется ветвями a. thoraco-acromialis, a. axillaris. Основные артерии входят в мышцу в верхненаружном ее отделе.
Вены мышцы являются притоками вен, сопровождающих вышеперечисленные артерии.
Лимфатические сосуды ключичной части мышцы впадают в надключичные узлы, медиальной части — в загрудинные (lnn. sternalis), наружной части — в подключичные и нижней — в lnn. subpectorales, расположенные по нижнему краю мышцы.
Иннервация обеспечивается ветвями передних грудных нервов (nn. thoracalis anteriores), возникающими из CV — CVIII. Глубокая пластинка собственной фасции груди (lamina profunda fasciae pectorales propriae) представляет собой довольно плотное образование. Фасция фиксирована к клювовидному отростку лопатки, ключице и ребрам, в связи с чем носит наименование fascia coracoclavicostalis.
Она образует влагалище, в котором заключена малая грудная мышца. В верхнем отделе фасцию прободают ветви truncus thoraco-acromialis и nn. thoracales anteriores. Между задней поверхностью большой грудной мышцы и клюво-ключично-реберной фасцией расположен слой клетчатки — первое глубокое клетчаточное пространство.
Малая грудная мышца — m. pectoralis minor начинается от III, IV и V ребер и прикрепляется к processus coracoideus scapulae. Сосудами мышцы являются ветви a. thoracoacromialis, a. axillaris. Одноименные вены сопровождают артерии. Вместе с сосудами в мышцу проникают nn. thoracales anteriores. Лимфа оттекает в подгрудинные узлы. Подключичная мышца (m. subclavius) находится между ключицей и I ребром и окружена плотным влагалищем, образованным клюво-ключично-реберной фасцией. Иннервируется мышца одноименным нервом, возникающим из плечевого сплетения.
Передняя зубчатая мышца (m. serratus anterior) в пределах данной области располагается 4-5 верхними зубцами.
Ключично-грудной треугольник (trigonum clavipectorale) ограничен сверху нижним краем ключицы с подключичной мышцей, снизу — верхним краем малой грудной мышцы, изнутри — стенкой груди.
После удаления клетчатки и fasciae coracoclavicostales в пределах треугольника открывается второе глубокое клетчаточное пространство, в котором находится сосудисто-нервный пучок верхней конечности.
Здесь же в клетчатке находятся подключичные лимфатические узлы lnn. infraclaviculares, из которых формируются сосуды, образующие подключичный лимфатический проток.
Клетчатка, выполняющая trigonum clavipectorale, сообщается с клетчаточным пространством шеи и задней стенки груди, что следует иметь ввиду при нагноительных процессах. Кроме описанного треугольника, в этой области различают еще грудной и подгрудной треугольники, практическое значение которых относительно невелико.
Границами передненижней области груди (regio thoracis anterior inferior) являются: сверху — нижний край большой грудной мышцы, снизу — реберная дуга, снаружи — средняя подмышечная линия, снутри — lin. sternalis. Основные слои области образованы собственно фасцией груди, которая книзу продолжается в собственную фасцию живота, а медиально участвует в образовании передней стенки влагалища прямой мышцы живота, и передней зубчатой мышцей (m. serratus anterior). Последняя начинается 8-9 зубцами от такого же числа верхних ребер и образует мышечную пластинку, которая охватывает передне-боковую и частично заднюю стенки груди и прикрепляется к позвоночному краю лопатки. На всем протяжении мышца заключена в фасциальное влагалище, образованное собственной фасцией груди.
Артериальное снабжение мышцы происходит за счет ветвей, возникающих из довольно большого количества источников (a. thoracalis lateralis — основной источник, aa. intercostales и a. thoracodorsalis).
Отток крови происходит по одноименным венам. Лимфатические сосуды впадают в лимфатические узлы, которые в количестве 2-5 располагаются на наружной поверхности мышцы по ходу a. thoracalis lateralis на протяжении от II до VI ребра (Д.А. Жданов). В иннервации мышцы участвует n. thoracalis longus, находящийся рядом с a. thoracalis lateralis. Наружная косая мышца живота (m. obliquus abdominis externus) занимает нижний отдел описываемой области. Зубцы этой мышцы чередуются с зубцами передней лестничной мышцы, а книзу и кзади — с зубцами m. latissimus dorsi. Наиболее медиальный зубец наружной косой мышцы живота располагается на переднем конце V и VI ребра, отсюда книзу и кнаружи тянется изломанная линия соприкосновения этой мышцы с передней зубчатой.
Прямая мышца живота (m. rectus abdominis) занимает только нижнемедиальную часть данной области и располагается под начальной частью наружной косой мышцы живота.
Между стенкой груди и передней зубчатой мышцей находится тонкий слой рыхлой клетчатки, который кзади переходит в клетчатку предлопаточной щели. В этом слое могут распространяться гнойно-воспалительные процессы.
Границами переднесрединной области груди (regio thoracis mediana anterior) являются очертания грудины, и поэтому они так же различны, как непостоянна и форма грудной кости.
Собственная фасция груди усилена здесь сухожильными волокнами и сращена с надкостницей грудины. В результате образуется толстая пластинка — membrana sterni anterior. Мышечного слоя нет, если не считать начальных пучков больших грудных мышц.
Границы задневерхней области груди (regio thoracis posterior superior): вверху — линия, соединяющая акромион с остистым отростком VII шейного позвонка; внизу — горизонтальная линия, проведенная по нижнему углу лопатки; снаружи — задний край дельтовидной мышцы и снутри — позвоночная линия.
Собственная фасция груди имеет в этой области очень сложное строение, так как принимает участие в образовании фасциальных футляров многочисленных мышц. В ней условно можно различать поверхностную и глубокую пластинки.
Поверхностная пластинка образует влагалище m. trapezius и m. latissimus dorsi. Трапециевидная мышца, начинаясь от затылочной кости и остистых отростков шейных и грудных позвонков, прикрепляется к spina scapulae, акромиону и наружной части ключицы. Мышца только частично располагается в пределах данной области. Артерии мышцы возникают из a. transversa colli, а. transversa scapulae из задних ветвей aa. intercostales. Вены сопровождают одноименные артерии. Лимфатические сосуды сопровождают артерии и впадают в нижние шейные узлы.
В иннервации мышцы участвуют n. accessorius и rr. musculares pl. cervicale (CIII — CIV). Глубокая пластинка собственной фасции участвует в образовании надостного и подостного костно-фиброзного пространства задней поверхности лопатки.
В пределах области располагаются следующие мышцы, прикрепляющиеся к лопатке: m. levator scapulae, прикрепляющаяся к внутреннему углу лопатки, mm. rhomboidei major et minor, прикрепляющиеся к позвоночному краю лопатки, и m. teres major, начинающаяся от наружного края нижнего угла лопатки. Первые три мышцы снабжаются кровью из a. transversa colli. Отток крови совершается в одноименные вены. Иннервация осуществляется ветвями n. dorsalis scapulae. Артерии большой круглой мышцы являются ветвями aa. circumflexa scapulae, thoracodorsalis и circumflexa humeri posterior. Иннервация осуществляется за счет nn. subscapulares (CV — CVII). Надостное костно-фиброзное пространство лопатки образовано краями надостной ямки и утолщенной за счет фиброзных волокон глубокой пластинкой собственной фасции.
Это пространство выполнено одноименной мышцей, клетчаткой, сосудами и нервами.
Рыхлая клетчатка этого пространства сообщается с клетчаткой подостного пространства и параартикулярной клетчаткой плечевого сустава.
Подостное костно-фиброзное пространство лопатки выполнено начинающимися здесь подостной мышцей и отделенной от нее тонким фасциальным листком малой круглой мышцей. Обе названные мышцы прикрепляются к большому бугорку плечевой кости.
В кровоснабжении надостной, а также подостной мышц принимает основное участие a. transversa scapulae, которая располагается непосредственно на кости. Кроме этого, мышцы подостного пространства получают кровь из a. circumflexa scapulae, которая анастомозирует с вышеназванной артерией. Отток крови происходит по одноименным венам. Лимфатические сосуды впадают в узел, находящийся у вырезки лопатки, и далее в надключичные узлы. Иннервация мышц обоих пространств осуществляется ветвями nn. suprascapulares, формирующимися из плечевого сплетения (CIV — CVI), которое располагается рядом с a. transversa scapulae.
Подлопаточное костно-фиброзное пространство (spatium subscapulare) образовано вогнутой передней поверхностью лопатки — fossa subscapularis и довольно прочным фасциальным листком — fascia subscapularis, который прикрепляется по краям кости.
В данном пространстве заключена подлопаточная мышца, которая, начинаясь от передней поверхности лопатки, прикрепляется плоским коротким сухожилием к малому бугорку плечевой кости. Сухожилие прилежит к капсуле плечевого сустава. Здесь же находится слизистая сумка (bursa mucosa subscapularis), обычно сообщающаяся с полостью плечевого сустава.
Артерии мышцы возникают из a. subscapularis и иногда к ней отходят ветви непосредственно из a. axillaris. Кровь оттекает в вены, одноименные артериям. Лимфатические сосуды впадают в lnn. subscapulares, находящиеся в области foramen trilaterum, а также в над- и подключичные узлы.
От плечевого сплетения к мышце отходит несколько коротких ветвей — nn. subscapulares. Между собственно стенкой груди и передней поверхностью лопатки с ее мышцами находится щель, которая проходящей здесь передней зубчатой мышцей, прикрепляющейся к внутреннему краю лопатки, разделяется на две щели — заднюю и переднюю предлопаточные щели.
Задняя предлопаточная щель находится между передней поверхностью m. subscapularis с покрывающей её фасцией — сзади и передней зубчатой мышцей — спереди. Эта щель выполнена клетчаткой, которая является частью клетчатки подкрыльцовой впадины. В клетчатке располагаются ветви a. axillaris и вены, впадающие в подкрыльцовую вену или ее притоки; кроме того, здесь находятся лимфатические узлы и проходят nn. subscapulares и n. thoracodorsalis.
Передняя предлопаточная щель образована передней зубчатой мышцей и покрывающей ее фасцией сзади и фасцией, покрывающей ребра и межреберные мышцы спереди. Щель совершенно замкнута, в ней содержится рыхлая соединительная ткань, иногда встречаются слизистые сумки. При гнойно-воспалительных процессах в этой щели может накапливаться гной, не распространяясь в соседние области.
Границами задненижней области груди (regio thoracis posterior inferior) являются: вверху — горизонтальная линия, проходящая через нижний угол лопатки; внизу — линия, проведенная по ходу XII ребра через передние концы XI и X ребер; снаружи — средняя подмышечная линия; снутри — позвоночная линия.
Собственная фасция груди образует здесь две пластинки: поверхностную и глубокую.
Поверхностная пластинка образует влагалище m. latissimus dorsi. В связи с тем, что m. latissimus dorsi начинается от нескольких точек, в ней различают: позвоночную, подвздошную и реберную части. Мощное плоское сухожилие прикрепляется к гребешку tuberculi minoris humeri. Артерии мышцы множественные и возникают из ветвей межреберных артерий. Вены сопутствуют артериям. Лимфатические сосуды несут лимфу в ближайшие лимфатические узлы — вверху в lnn. subscapulares, внизу в lnn. intercostales и lnn. lumbales. Основным нервом является n. thoracodorsalis. Глубокая пластинка собственной фасции располагается под m. latissimus dorsi и образует влагалища для находящихся здесь m. serratus posterior inferior и m. serratus anterior, которая только частично входит в состав области. Между поверхностной пластинкой фасции с заключенной в ней мышцей и глубокой расположен слой жировой клетчатки, который распространяется в соседние области груди, что приходится иметь в виду при гнойно-воспалительных процессах.
Заднесрединная область груди (regio thoracis mediana posterior) соответствует проекции позвоночника и органов заднего средостения. Границами области являются: сверху — горизонтальная линия, проведенная через остистый отросток VII шейного позвонка; внизу — горизонтальная линия, проведенная через остистый отросток XII грудного позвонка; справа и слева — вертикальные линии, проведенные по концам поперечных отростков.
После удаления в этой области поверхностной пластинки собственной фасции груди вместе с начальной частью m. trapezius, а также лежащими глубже ромбовидной мышцей и начальной частью m. latissimus dorsi можно видеть глубокую пластинку собственной фасции груди (lamina profunda fasciae pectoralis propriae). Последняя в этой области отличается особой прочностью и срастается по средней линии с остистыми отростками позвонков, а с боков — с углами ребер и образует околопозвоночные костно-фиброзные каналы. Эти каналы выполнены сложной системой различных по величине и протяженности мышц, обеспечивающих подвижность позвоночника. Артерии rr. posteriores aa. intercostalis распределены в мышцах строго сегментарно и связаны между собой многочисленными анастомозами. Вены образуют здесь сплетение (plexus venosus vertebralis exterior posterior), которое является частью системы венозных сплетений, находящихся в позвоночном канале и связанных с непарной и полунепарной венами и, следовательно, с v. cava superior. Лимфатические сосуды формируются сегментарно и несут лимфу в межреберные узлы, находящиеся в каждом межреберном промежутке у головок ребер.
Иннервация мышц, заключенных в костно-фиброзных каналах, осуществляется сегментарно идущими задними ветвями грудных нервов nn. thoracales. Кроме перечисленных образований, в этой области находится хорошо развитая клетчатка, выполняющая многочисленные межмышечные пространства.
Глубокий слой (собственно грудная клетка). В образовании собственно грудной клетки принимают участие грудина, ребра, грудной отдел позвоночника, межреберные мышцы и фасции, в частности fascia endothoracica, выстилающая полость груди. Перечисленные элементы связаны между собой как в анатомическом, так и функциональном отношении. Грудная клетка — очень устойчивое эластическое образование, форма которого сравнительно легко меняется в зависимости от состояния заключенных в ней органов. Топография слоев стенки полости груди различна. Вначале следует рассмотреть особенности строения отдельных элементов, принимающих участие в строении стенки.
Грудина (sternum) — плоская кость, состоящая из трех частей: рукоятки, тела и мечевидного отростка. Форма ее в целом и составляющих ее частей индивидуально различна. Длина колеблется в широких пределах — от 16 до 23 см. Толщина кости непостоянна и находится в связи со степенью развития спонгиозного слоя, толщина которого колеблется от 4 до 13 мм, чаще, однако, она находится в пределах 8 мм. В ряде случаев можно встретить резкое истончение тела грудины вплоть до образования отверстий, что необходимо иметь в виду при стернальных пункциях. Нередко также мечевидный отросток может быть расширен или деформирован. Артериальное снабжение и отток крови осуществляются за счет vasa mammariae internae.
Сочленения грудины. Грудинно-ключичный сустав (art. sternoclavicularis) образован ключичной вырезкой рукоятки грудины и грудинным концом ключицы. Грудинно-реберные суставы (art. sternocostales) не одинаковы по своему строению. Так, между I ребром и грудиной сустав отсутствует. Сочленение грудины со II, III, а иногда и IV ребрами представляет собой плоские суставы, а с V, VII и XII ребрами — синдесмозы.
Ребра (costae) представляют собой длинные, плоские, дугообразно изогнутые кости, скрученные по оси. I ребро имеет ряд особенностей. В то время как на всех ребрах различают наружнюю выпуклую и внутреннюю вогнутую поверхность, на I ребре различают верхнюю и нижнюю поверхности, выпуклый наружный и вогнутый внутренний края. Кроме того, в I ребре различают три отдела, или сегмента. Позвоночный сегмент снабжен головкой, имеющей одну суставную площадку, так как сочленяется только с I позвонком, короткую круглую шейку и резко выраженный бугорок, сочленяющийся с поперечным отростком. В этом месте ребро резко изогнуто кпереди. Средний сегмент I ребра, называемый мышечным, имеет бугристость, где прикрепляется средняя лестничная мышца. Передний сегмент — сосудистый, наиболее длинный и широкий; на нем можно видеть борозды соответственно месту положения подключичной артерии и вены.
Реберные хрящи состоят из гиалинового хряща, в котором с возрастом начинает откладываться известь, что может вызвать их полное окостенение.
Хрящи первых семи ребер непосредственно соединяются с грудиной, причем, чем ниже ребро, тем больший угол образуется между хрящом и ребром. Хрящи VIII, IX и X ребер, последовательно соединяясь друг с другом, образуют реберную дугу, которая соединяется с хрящом VII ребра. Хрящи XI и XII ребер короткие и лежат в мягких тканях свободно. Иногда между хрящами соседних ребер образуются межхрящевые суставы.
Грудной отдел позвоночника, состоящий из 12 позвонков, имеет резкий изгиб кзади, достигающий максимума в области VI, VII и VIII позвонков.
Подвижность грудного отдела позвоночника почти на всем его протяжении резко ограничена, однако в пределах I и XII позвонков отмечается подвижность.
Наружные межреберные мышцы выполняют межреберный промежуток на протяжении от места соединения бугорка с поперечным отростком позвонка до места перехода ребра в хрящ. Далее, кпереди до грудины мышца замещается сухожильными волокнами, которые образуют наружную межреберную связку. Направление волокон мышцы косое — сверху вниз и сзади наперед. Внутренние межреберные мышцы имеют обратное направление волокон. Они выполняют межреберный промежуток от углов ребер до наружного края грудины.
Васкуляризация и иннервация обеих мышц осуществляется межреберным сосудисто-нервным пучком.
В связи с тем, что в наиболее медиальной части межреберного промежутка на протяжении от угла ребра до позвоночника внутренние межреберные мышцы отсутствуют, сосудисто-нервный пучок покрыт здесь только внутригрудной фасцией, рыхлой клетчаткой и плеврой. Поперечная мышца груди (m. transversus thoracis) располагается на внутренней поверхности грудины и представляет собой как бы продолжение поперечной мышцы живота. Она начинается от нижней половины грудины 4-3 зубцами с каждой стороны и прикрепляется на месте перехода костной части в хрящевую II — XII ребер. Иннервация мышцы происходит за счет ветвей межреберных нервов. Наиболее крупная артерия грудной клетки — парная внутренняя грудная артерия (a. thoracica interna) — возникает с каждой стороны из подключичной артерии.
На уровне II ребра артерия приближается к передней стенке груди и далее располагается на реберных хрящах и внутренней межреберной мышце параллельно краю грудины на расстоянии 1,5 — 2 см от него.
На своем протяжении внутренняя грудная артерия отдает ряд ветвей: R.r. thymici, R.r. mediastinales, a. pericardiacophrenica и др. В каждом межреберном промежутке от артерии отходят ветви — анастомозы с межреберными артериями. Кроме того, обе aa. thoracicae internae связаны между собой анастомозами через сосуды грудины. Внизу на уровне VII реберного хряща артерия делится на свои конечные ветви — a. musculophrenica и a. epigastrica superior, которая связана анастомозами с нижней одноименной артерией.
Межреберные артерии возникают из двух источников: truncus costocervicalis и грудного отдела аорты.
Из truncus costocervicalis выходит a. intercostalis suprema, ствол которой проходит впереди шести первых ребер, и от него отходят межреберные артерии первого и второго межреберных промежутков, а иногда третьего и даже четвертого. Из задней полуокружности грудного отдела аорты сегментарно отходят межреберные артерии, количество которых соответствует числу межреберных промежутков. В тех случаях, когда межреберные артерии третьего и четвертого межреберных промежутков являются ветвями truncus costocervicalis, соответственно уменьшается количество артерий, отходящих от аорты. Однако нужно иметь в виду, что в ряде случаев от аорты могут отходить одним стволом 2 и 3 межреберные артерии, общий ствол которых может вертикально располагаться в области шеек ребер. Межреберные артерии в области головок ребер делятся на две основные ветви — переднюю и заднюю.
От задней ветви, разветвляющейся в мягких тканях, отходят также мелкие веточки к позвонкам и ramus spinalis, которая проходит в межпозвоночное отверстие и снабжает кровью оболочки спинного мозга.
В начальном отделе левые межреберные артерии лежат на передненаружной поверхности тел позвонков, затем располагаются кзади от пограничного ствола и полунепарной вены. Правые проходят по передней поверхности тел позвонков и также находятся позади симпатического нерва и v. azygos. В задних отделах в области реберного угла артерия лежит ниже ребра, одноименная вена располагается несколько выше, а межреберный нерв может располагаться по-разному. Далее, кпереди артерия располагается в sulcus costae и проходит между межреберными мышцами. Вены грудной клетки сопутствуют одноименным артериям и бывают одиночные или двойные.
В полости груди можно различать висцеральные лимфатические сосуды и узлы, париетальные и находящиеся в средостении. Здесь будут рассмотрены париетальные, которые делятся на две основные группы — передние межреберные и задние.
Передние межреберные узлы располагаются на внутренней поверхности передней стенки груди по краям грудины в межреберных промежутках. Число их непостоянно. Обычно они хорошо выражены в первых пяти промежутках. Передние межреберные узлы принимают лимфу от тканей передней стенки груди. Отток лимфы из передних межреберных узлов справа и слева идет различными путями. Так, по Д.А. Жданову, слева отводящие сосуды впадают в дугу грудного протока или в подмышечный ствол. Справа лимфатические стволики впадают обычно в правый подключичный проток, иногда в яремный. Нередко (в 10% случаев) отходящие от цепочки правых узлов лимфатические сосуды соединяются с сосудами левых узлов.
Задние межреберные узлы располагаются около позвоночника и принимают лимфу из межреберных лимфатических сосудов. Они связаны с сосудами плевры и органов средостения. Отводящие лимфу сосуды от задних межреберных узлов впадают соответственно в правый и левый лимфатические протоки.
Межреберные нервы по выходе из межпозвоночного отверстия делятся на три ветви: ramus meningeus, ramus posterior, ramus anterior. Последняя является собственно межреберным нервом. Кроме перечисленных ветвей, у места деления находится ramus communicans, которая соединяет грудной нерв с пограничным стволом симпатического нерва.
Межреберные нервы располагаются строго сегментарно, соответственно межреберным промежуткам.
Территория их распространения далеко не соответствует только области груди, в иннервации которой принимают участие первые шесть-семь межреберных нервов. Остальные иннервируют мышцы передней брюшной стенки.
На протяжении межреберного промежутка нерв лежит между косыми мышцами или же между пучками внутренней косой. Как правило, нерв располагается несколько ниже сосудов.
Узлы пограничного ствола располагаются на головках ребер, соответственно межпозвоночным отверстиям. Количество узлов не всегда соответствует количеству ребер, нередко встречается увеличение узлов до 16 или уменьшение их до шести-семи. Изменение количества узлов сказывается на их форме, величине и топографии.
Первый грудной узел, как правило, соединен в одно целое с VIII шейным, в результате чего образуется звездчатый узел. Почти постоянно имеется II грудной узел. Каждый узел по вертикали связан друг с другом посредством rami interganglionares, длина и количество которых находятся в связи с количеством узлов пограничного ствола.
От симпатического нерва отходят висцеральные ветви, принимающие участие в иннервации органов средостения и брюшной полости, и париетальные. К последним относятся rami communicantes, состоящие из белых преганглионарных и серых постганглионарных волокон, которые соединяют пограничный ствол и межреберные нервы.
Поделиться ссылкой:
Рёбра являются главной составной частью грудной клетки, они расположены симметрично относительно позвоночника. В школьном курсе биологии подробно разбирается строение и количество этих костей, но знания забывается, и взрослые часто задаются вопросами: сколько рёбер у человека, и отличается ли их количество у мужчин и у женщин.
Где находятся рёбра?
Рёбра находятся в верхней части туловища и вместе с грудным отделом позвоночника сзади и грудиной спереди образуют грудную клетку, внутри которой расположены жизненно важные внутренние органы.

Грудная клетка соседствуют, в первую очередь, с легкими. Именно этот парный орган занимает почти весь ее объем. Также в грудной клетке располагаются сердце, вилочковая железа, диафрагма и важнейшие кровеносные артерии.
Строение
Рёбра представляют собой костно-хрящевые пластинки изогнутой формы, толщина которых достигает 5 мм. Грудную клетку составляют 12 пар рёбер, нумерация производится сверху вниз. Как выглядят эти кости можно увидеть на фото.
Костная часть пластин состоит из 3 отделов: головки, шейки и тела. При помощи головки и шейки они надежно крепятся к позвоночнику, создавая подвижное суставное соединение. Тело первых 7 пар рёбер спереди переходит в хрящевую ткань, при помощи которой прикрепляются к грудине. Хрящевое соединение также подвижно.
Первые 7 пар костных пластинок – это истинные рёбра. Пластинки 8, 9, и 10 пар спереди прикреплены хрящевым соединением к предыдущему ребру, их называют ложными. Последние 2 пары присоединены только к позвоночнику и называются свободными рёбрами.
Верхняя поверхность костных пластинок имеет закруглённую форму, нижняя поверхность – острую. В нижней части пластинки по всей длине есть борозда, в которой расположены сосуды и нервные волокна.
При рождении рёбра человека практически полностью состоят из хрящевой ткани, окостенение грудного каркаса завершается только к 20 годам.
Функции рёбер
Парные кости создают прочный каркас, который выполняет следующие функции:
- Ограждение внутренних органов от внешней опасности, сведение к минимуму возможность механических повреждений мягких тканей.
- Поддержание необходимого положения органов и мышц. Грудной каркас не позволяет органам смещаться относительно друг друга, удерживает мышцы и диафрагму.
Количество рёбер у человека
Скелет взрослых мужчины и женщины по строению не отличается. И в мужском, и в женском теле находится одинаковое количество рёбер, а именно 24. Однако бывают и исключения.
Изначально у эмбриона закладывается 29 пар ребер. С ростом плода только 12 пар формируют грудной каркас, остальные в процессе формирования скелета исчезают. Но при нарушениях развития появляется дополнительная пара костных пластин, которые образуются на уровне 7 или 8 шейного позвонков, также иногда на этом месте появляется только 1 рудиментарное ребро. Такие костные отростки частично срастаются с 1 парой грудных рёбер, изменяют анатомию шеи и в 10% случаев причиняют сильный вред здоровью человека.
Обычно лишние костные пластинки не торчат, и посчитать свои грудные кости с целью выявления дополнительных не получится. Они обнаруживаются только при рентгенологическом исследовании грудной клетки. Такая патология встречается примерно у 0,5% жителей планеты и присуща обычно женщинам.
Сегодня популярны операции по удалению 12 пары костей для формирования тонкой талии. После подобной операции в теле женщины остается только 11 пар грудных костей.
Болезни рёбер
Связанные с костями грудной клетки патологии нередки, самая распространённая из них – переломы.
Благодаря своей изогнутой форме эти кости очень упруги и переломам подвержены редко, но при сильном механическом воздействии травмы не избежать. Чаще всего нарушению целостности подвергаются те части кости, которые образуют боковые стороны грудной клетки. В этой самой изогнутой части и происходят повреждения.
В результате переломов страдают и внутренние органы:
- они не защищены от внешних воздействия как раньше;
- после перелома грудная клетка не может в полной мере осуществлять вентиляцию легких;
- в результате перелома со смещением может быть потеряна целостность тканей лёгких и важнейших кровеносных сосудов.
Заживают переломы по-разному: единичные трещины зарастают в течение месяца, переломы со смещением заживают, в зависимости от тяжести травмы, до 2-3 месяцев.
Переломы рёбер чаще всего встречаются у пожилых людей.
Также кости склонны к таким патологиям:
- Остеопороз. Болезнь поражает все кости в организме и способствует изменению не только внутренней структуры костных пластин, но и их расположения. Остеопороз способствует уменьшению расстояния между ребрами вследствие изменения длины позвоночника. Патологии чаще остальных подвержены женщины в возрасте 50-55 лет. В период гормональной перестройки кости активно теряют минералы, становятся очень хрупкими. Именно прогрессирующий остеопороз часто является причиной переломов костей грудной клетки.
- Остеомиелит. Гнойное воспаление костной ткани. Рёберный остеомиелит развивается на фоне травмирования с одновременным заражением тканей костных пластин.
- Выпирание. Бывают случаи, когда одно из ребер выпирает больше другого, придавая грудной клетке нездоровый вид. В большинстве случаев выпирающая из грудной клетки кость – это наследственная особенность строения скелета, которая не является патологией. Реже выпирающая кость (или несколько) сигнализирует о рахите или искривлении позвоночника. Обычно такое явление встречается у детей.
- Рак. Нередко рёбра поражают опухоль (остеосаркома) или же метастазы от рака внутренних органов. Симптомом онкологического поражения костной ткани является боль при дыхании, чихании, кашле. Очаги поражения даже на ранней стадии можно диагностировать в кабинете УЗИ.
- Перихондрит. Это воспалительное заболевания хрящевой ткани. Оно развивается по причине травмирования хрящей с попаданием в ткани инфекции. Перихондрит сопровождается болями разной интенсивности при движениях тела и глубоком дыхании.
Рёбра – важнейшая часть скелета, от функционирования которой зависит безопасность жизненно важных органов человека. Чтобы сохранить свой грудной каркас здоровым и крепким, регулярно занимайтесь спортом, сбалансировано питайтесь, принимайте витаминные добавки, не игнорируйте проявления боли в области груди – обращайтесь к врачу.
Перелом ребра: причины, симптомы, лечение, типы переломов и осложнения
Содержание:
- Введение
- Сколько рёбер у человека?
- Сколько рёбер у женщин?
- Сколько рёбер у мужчин?
- Как понять, что сломано ребро?
- Перелом ребра: симптомы
- Причины перелома рёбер
- Триггерные факторы
- Осложнения при переломе ребра
- Пневмоторакс при переломе рёбер: факторы риска
- Симптомы пневмоторакса при переломе рёбер
- Диагностика пневмоторакса
- Лечение пневмоторакса при переломе рёбер
- Уход за пациентом с пневмотораксом
- Неправильное сращение при переломе ребра
- Степени переломов рёбер
- Лёгкая степень перелома рёбер
- Средняя степень перелома рёбер
- Тяжелая степень перелома рёбер
- Классификация переломов рёбер
- Лечение перелома рёбер
- Перелом рёбер: лечение в домашних условиях
- Чего нельзя делать при переломе рёбер?
- Как лечить ушиб ребра?
- Профилактика перелома ребра
- Список литературы
Введение
Короткое видео о переломе рёбер:
Переломы рёбер – одна из распространённых травм, для которой характерны трещины или переломы костей грудной клетки. Причинами травмы могут быть: последствия дорожно-транспортных происшествий, неудачные падения с большой высоты или сильные удары.
После обследований, у большей части пациентов с подозрением на перелом ребра, выявляются трещины и сильные ушибы. При этом степень болезненности может быть сильно выраженной и сковывать подвижность. Самыми опасными являются не трещины в каркасе грудной клетки, а рёбра, раздроблённые на несколько частей. Отсутствие своевременного обращения на прием к врачу грозит серьёзным повреждением внутренних органов или летальным исходом.
Справка. Лечение при переломе рёбер – консервативное, при условии лёгкой степени повреждения костной структуры. Сломанное ребро заживает в течение 2-х месяцев.
Сколько рёбер у человека?
Грудная клетка является широким и крепким костным каркасом, в состав которого входят: 12 пар рёбер, грудина и позвонки. Главная функция – поддержание внутренних органов в положении, необходимом для полноценного функционирования, и их защита от внешних повреждений. Эластичность рёберных хрящей позволяет грудной клетке увеличиваться и уменьшаться в момент вдоха и выдоха.
Сколько рёбер у женщин?
Женский костный каркас грудины имеет более плоскую форму, рёбра скрученные. Строение предусматривает 12 пар рёбер, по 12 с каждой стороны.
Сколько рёбер у мужчин?
Мужская грудная клетка – больше по размеру и ширине. Количество рёбер, вопреки распространённому мнению, не отличается от рёбер у женщин. Всего у мужчин 24 ребра, по 12 с левой и правой стороны.
Как понять, что сломано ребро?
Самостоятельно диагностировать перелом практически невозможно, т.к. у всех людей разный болевой порог. Например, боль при ушибе рёбер у одного пациента может быть невыносимой, в то время как у другого будет ощущаться средняя степень дискомфорта при переломе ребра.
Справка. Для постановки точного диагноза необходимо обратиться в травматологию. Во время осмотра врач займётся сбором анамнеза и аккуратно пропальпирует грудную клетку. Наблюдение за движением грудной клетки и легких во время дыхания также может помочь в определении типа полученной травмы.
После опроса и осмотра пациента, врач назначит одно из необходимых для визуализации обследований:
- Снимок рентгеновским аппаратом. Во время исследования задействован минимально допустимый уровень излучения. Благодаря рентгеновским лучам, можно оценить состояние костного каркаса грудной клетки пациента. Способ неэффективен для выявления трещин в рёбрах, а также для диагностики ранее полученных травм. Также процедура может быть назначена при подозрении на пневмоторакс.
- КТ
– более информативный метод исследования, чем рентген. Оперативно выявляет как трещины в рёбрах, так и переломы. Кроме того, у врача есть возможность детально рассмотреть повреждения сосудов или мягких тканей пациента. Технология выполнения компьютерной томографии позволяет обнаружить даже минимальные повреждения в любых тканевых структурах. Благодаря снимкам, полученным с разных углов, можно увидеть поперечные срезы поражённых участков.
Перелом ребра: симптомы
Предвестниками, оповещающими о костных переломах, чаще становятся 4 основных симптома, среди которых:
- Болевой синдром. Степень интенсивности боли, если сломано ребро, зависит от количества повреждений и их характера. Боль существенно усиливается: при попытке глубокого вдоха/выдоха, во время кашля или чихания, при смехе. Длительность боли сохраняется до 2-х месяцев, интенсивность постепенно снижается.
- Проблемы с дыханием. При переломе ребра, полученные повреждения могут вызывать спазмы в области грудной клетки во время движений, провоцировать появление одышки, мешать привычному ритму дыхания.
- Кашель. Иногда после травмы грудной клетки может развиться постоянный кашель, вызывающий усиление боли. Пациенту может потребоваться рентген грудной клетки, чтобы исключить скопление жидкости или развитие лёгочной инфекции.
- Лихорадка. Если после травмы чувствуется жар и озноб, особенно в приступах кашля, высок риск развития инфекции грудной клетки или скопления жидкости в груди.
В зависимости от тяжести травмы, у человека с переломом рёбер могут наблюдаться и дополнительные симптомы:
- ощущение «потрескивания» в груди во время движений;
- отёчность в области травмы;
- кровоподтёки.
Важно! Если после получения травмы грудной клетки, кроме вышеперечисленных симптомов, появляется резкая боль, иррадиирующая в плечо или руку – срочно обратитесь к врачу. Признак может быть предвестником сердечного приступа!
Вы можете подробнее узнать о симптомах и признаках перелома рёбер в следующем видео:
Причины перелома рёбер
У взрослых, распространёнными причинами, предшествующими перелому рёбер, являются:
- занятия профессиональным спортом;
- падения и аварии;
- наличие травм грудной клетки, полученных ранее.
У детей рёбра могут быть травмированы в случае жестокого обращения и падений.
Триггерные факторы
В группу риска переломов рёбер входят люди, имеющие хотя бы 1 из перечисленных факторов:
- Поражение костей скелета (остеопороз). У пациентов, страдающих заболеванием, снижается уровень плотности костей, в результате они становятся более хрупкими и подвержены травмам.
- Онкологические заболевания костей (например, саркома). Разрастание злокачественных опухолей может затрагивать костную ткань, разрушая её и делая менее прочной.
- Увлечение контактными видами спорта. Риск получения травм, в частности, переломов рёбер, увеличивается у спортсменов, занимающихся боксом, хоккеем на льду, баскетболом, регби или футболом.
Согласно результатам онкологических исследований, проведённых в 2000-м году, под руководством S.Shevni (Head of the Chemotherapy Department of the Podolsky Regional Oncology Center. Oncologist of the highest category. Member of the European Association of Medical Oncologists), было выявлено, что смертность пациентов с переломом рёбер, в возрасте от 18 до 64 лет составляет 10%, у группы пациентов, старше 65 лет – 24%. К группе высокого риска относятся все пациенты, имеющие тупую травму грудной клетки.
Осложнения при переломе ребра
Отсутствие своевременной медицинской помощи и необходимых обследований, угрожает пациенту не только усилением болевого симптома и ограничением двигательной активности, но и повреждением внутренних органов и крупных сосудов, что может стать причиной летального исхода. Чем больше рёбер сломано, тем выше риск для жизни пациента.
Распространённые осложнения при переломе рёбер:
- Болевой синдром – сопутствует не только переломам, но и трещинам/ушибам рёбер. При соблюдении рекомендаций врача боль постепенно уменьшается, кости сращиваются (за исключением сочетанных травм, требующих хирургических вмешательств). Причиной постоянной боли может стать: несоблюдение режима отдыха, физические нагрузки, резкие движения, неправильно подобранное обезболивающее средство или его недостаточная дозировка. В таком случае боль может перейти в хроническую.
- Прокол аорты или её разрыв. Причиной может стать сложный перелом ребра, при котором острый конец кости или её осколок повреждает близлежащие сосуды.
- Повреждения почек, печени, селезёнки – характерно для сложных переломов двух нижних пар рёбер.
- Пневмоторакс (коллапс лёгкого) – просачивание воздуха между грудной стенкой и лёгкими, которое провоцирует спадание лёгких или отодвигает их, нарушая нормальное функционирование.
Пневмоторакс при переломе рёбер: факторы риска
Провоцировать коллапс лёгкого могут не только травмы в области грудной клетки, но и сопутствующие заболевания:
- бронхиальная астма;
- муковисцидоз;
- туберкулёз или пневмония;
- хроническая обструктивная болезнь лёгких.
Дополнительные факторы риска:
- Частое курение (чем больше стаж курильщика, тем выше риск);
- Наличие пневмоторакса в анамнезе.
- Генетика – некоторые виды пневмоторакса могут передаваться наследственно.
Симптомы пневмоторакса при переломе рёбер
При обнаружении симптомов пневмоторакса следует немедленно обратиться в медицинское учреждение. К основной симптоматике относятся:
- одышка и серьёзные проблемы с дыханием;
- острая боль в груди, которая при кашле, глубоком вдохе или чихании становится невыносимой.
Важно! Пациентов с такими жалобами целесообразно направлять к торакальному хирургу!
К более серьёзным симптомам, характерным при сильных поражениях, относятся:
- Синюшность кожных покровов (вызываемая нехваткой уровня кислорода).
- Сбои сердечного ритма, аритмия сердца.
- Сдавливание грудной клетки.
- Сильная усталость, вялость.
Диагностика пневмоторакса
При обращении пациента в больницу врач должен собрать анамнез, провести осмотр пациента и назначить нужные обследования:
- КТ грудной клетки – для получения осевых или горизонтальных изображений травмированного участка.
- Рентген – чтобы увидеть состояние костей и близлежащих внутренних органов.
Лечение пневмоторакса при переломе рёбер
План лечения обычно подбирается врачом индивидуально в каждом случае, в зависимости от тяжести пневмоторакса:
- Первый этап – госпитализация под наблюдение врачей. Пациенту регулярно делают рентгеновские снимки, отслеживая изменения в поражённой области лёгкого. При затруднении дыхания используется подача дополнительного кислорода. В большинстве случаев, при небольшом поражении лёгкого воздух может абсорбироваться. Состояние пациента нормализуется в течение 2-х недель, при условии соблюдения рекомендаций врача и нахождения в стационаре.
- При неконтролируемом просачивании воздуха в большом объёме, возникает необходимость использования плевральной дренажной трубки или иглы для удаления воздуха.
- Хирургическое лечение (минимально инвазивное) – способ целесообразно использовать, если дренаж или игла, используемые для откачивания воздуха – не помогают. Торакальный хирург использует технологию VATS с видеоподдержкой и необходимыми инструментами для минимальных надрезов во время хирургического вмешательства. Задача специалиста – устранить «утечку» воздуха и предотвратить её повторное возникновение. Во время операции используется специальный телескоп, который вставляется в образовавшееся пространство полости, затем поражённое место запечатывается степлером. Восстановление занимает до 5-ти дней, пациент должен провести это время в стационаре, под присмотром врачей.
Уход за пациентом с пневмотораксом
Наблюдение и контроль за состоянием пациента с пневмотораксом, спровоцированным переломом ребра, осуществляется сразу несколькими специалистами:
- торакальный хирург;
- врачи сердечно-сосудистой сферы;
- пульмонолог;
- эксперты торакальной визуализации.
Справка. При обнаружении нарушений в процессе восстановления пациент будет направлен на повторное обследование для обнаружения и устранения причин. При возникновении осложнений, возможно повторное минимально инвазивное хирургическое вмешательство, под руководством хирурга, анестезиолога и пульмонолога.
Неправильное сращение при переломе ребра
Понять, что процесс восстановления не осуществляется или проходит неправильно, можно по сильной, ноющей боли, интенсивность которой не уменьшается и ощущается глубоко в месте травмирования. Переломы костей, которые не срастаются должным образом, могут привести к одному из трёх состояний у пациента:
- Незаживающий перелом ребра – характерен при получении серьёзной травмы с сильным смещением, инфицировании ткани или нарушении кровоснабжения в области травмы. Самостоятельное заживление в таких случаях невозможно, требуется коррекция хирургическим путём. Срок восстановления и наблюдения пациента в постоперационный период – до 6-ти месяцев. При отсутствии необходимого лечения пациент будет постоянно испытывать сильную боль и может остаться инвалидом.
- Неправильное сращение ребра – приводит к ограничению подвижности, возникновению болезненных ощущений в области грудной клетки, деформации кости с постоянной фиксацией в неправильном положении.
- Замедленное сращение перелома рёбер – характерно для всех костных переломов, несросшихся в ожидаемые сроки, или с длительностью сращения более 5-6 месяцев.
Справка. Сочетанные повреждения грудной клетки могут спровоцировать возникновение подвывиха или вывиха в месте перелома. Исправить ситуацию можно только хирургическим путём.
Степени переломов рёбер
Определить степень тяжести травмы может только квалифицированный травматолог, после сбора анамнеза, осмотра и прохождения исследований. Повреждения могут варьироваться от лёгких ушибов с кровоподтёками и гематомами до сочетанных травм грудной клетки с переломами нескольких рёбер одновременно.
Лёгкая степень переломов рёбер
Травмирование, чаще всего, происходит за счёт ударов о предметы, во время выполнения спортивных упражнений (например, жим лёжа) или падений с небольшой высоты.
Симптоматика: лёгкая боль, покалывание в груди, дискомфорт во время дыхания, болезненность сохраняется или усиливается при лёгком надавливании. Отсутствуют: гематомы, сбитое дыхание, припухлости.
Диагностика: обследование врачом, назначение рентгенографии для уточнения диагноза. В качестве альтернативного варианта может использоваться УЗИ-исследование.
Лечение: пациенту выписывают обезболивающее при необходимости и постельный режим.
Средняя степень перелома рёбер
Пациенты обращаются с подобными травмами после падения со средней высоты или ДТП. При дорожном происшествии большая часть пострадавших используют ремень безопасности, который при столкновении с причиной аварии спасает жизнь, но провоцирует возникновение трещин/переломов рёбер или деформацию грудной клетки.
Симптомы: присутствует припухлость в области полученной травмы, боль сильная, становится ярко выраженной при глубоком вдохе/выдохе. Возможна гематома и кровоподтёки, появляется одышка.
Диагностика: пациент направляется на рентген грудной клетки, при наличии всех вышеперечисленных симптомов, кроме одышки. При проблемах с дыханием целесообразнее назначить и записаться на КТ.
Лечение: если травма подтвердилась, больному лучше оставаться в стационаре и строго соблюдать все рекомендации врача для скорейшего восстановления. Физическая нагрузка будет ограничена.
Тяжёлая степень перелома рёбер
Диагностируется у пациентов после падений с большой высоты, серьёзных ДТП, избиений.
Симптоматика: острая режущая боль, лихорадка, синюшность кожных покровов, одышка. При обследовании грудной клетки обнаруживаются аномальные данные.
Диагностика: в зависимости от тяжести травмы назначается КТ или МРТ грудной клетки, для диагностики и выявления повреждений костей и внутренних органов.
Лечение: необходимо соблюдение постельного режима. При сочетанных травмах – хирургическое вмешательство. Срок восстановления – более 6-ти месяцев.
Классификация переломов рёбер
Все переломы можно разделить на две категории – простые и сложные. Диагноз ставится на основании рентген-снимка, КТ или УЗИ-диагностики.
- Простые переломы – без смещения, могут представлять собой тонкие трещины или незначительные сколы кости, незаметные на рентгене. В таких случаях можно обнаружить повреждения, сделав УЗИ.
- Сложные переломы рёбер – к категории относятся травмы со смещением или без, с раздробленной костью (наличие отломков) в нескольких местах, повреждения сразу нескольких пар рёбер, переломы грудной клетки, при которых отделяется её часть и остаётся в «свободном» состоянии.
Важно! После лёгких травм, переломы и трещины ребер срастаются сами, в течение 2-х месяцев. Обязательное условие – соблюдение рекомендаций врача.
Лечение перелома рёбер
После консультации врача и исследований будет назначен оптимальный вариант эффективного плана по восстановлению пациента. В обязательном порядке, в плане лечения присутствуют:
- Обезболивающие препараты. При отсутствии глубокого дыхания (использовании только поверхностного) и сильно выраженном болевом синдроме, возможно развитие пневмонии. Для снижения рисков врач назначает препараты, купирующие боль. При отсутствии эффективности перорального употребления лекарств рассматривается альтернативный вариант – инъекции с анестетиками вокруг нервов, иннервирующих рёбра.
- Сразу после уменьшения болевых ощущений, необходимо начинать выполнение дыхательной гимнастики. Она позволит дышать глубже и снизит риски пневмонии.
- Соблюдение щадящего режима. Никаких активных нагрузок и занятий спортом, езда за рулём запрещена.
- Рекомендовано употребление кальция, витаминов и соблюдение режима дня.
Перелом рёбер: лечение в домашних условиях
Соблюдение простых правил поможет пострадавшему ускорить процесс сращения повреждённой кости и быстрее вернуться к привычному образу жизни:
- Приём обезболивающих лекарств (ибупрофен, парацетамол) согласно инструкции врача. Приём препаратов возможен не ранее, чем через 2 дня со дня получения травмы.
- Сокращение времени, проведённого на работе, к минимуму. Оформление больничного.
- Для снижения болевого синдрома во время кашля, чихания, смеха – прижать подушку к груди.
- Для очистки лёгких необходимо регулярно делать глубокие вдохи и дыхательную гимнастику.
- Первые несколько дней рекомендовано спать полулёжа, под колени можно подкладывать небольшой валик.
- Для уменьшения интенсивности отёка и гематом необходимо прикладывать пакет со льдом на травмированное место (лёд обязательно оборачивать плотным полотенцем).
- Снизить риск инфекции и развития пневмонии поможет регулярное откашливание, если оно необходимо.
- По возможности делать минимальные движения плечами и медленно ходить.
Важно! Для эффективного восстановления пациента после перелома ребра, необходима предварительная диагностика врача и постановка правильного диагноза!
Чего нельзя делать при переломе рёбер?
Чтобы избежать возникновения осложнений и не препятствовать сращению ребер, строго соблюдайте несколько рекомендаций:
- нельзя оборачивать сломанные рёбра тугой повязкой или фиксировать корсетом;
- не рекомендовано находиться в одной позе в течение длительного времени;
- нельзя делать любые упражнения, провоцирующие усиление болевого синдрома;
- не рекомендовано курение и употребление спиртных напитков на протяжении всего времени реабилитации пациента;
- нельзя поднимать тяжёлое, заниматься спортом, ездить за рулём.
Как лечить ушиб ребра?
Получение ушиба причиняет пациентам дискомфорт, но восстановление пройдёт быстрее, чем в случае с трещинами и переломами. Чтобы максимально облегчить своё состояние и ускорить процесс выздоровления, необходимо:
- проконсультироваться у врача;
- пройти необходимые исследования (УЗИ, КТ, ангиография лёгочных артерий, рентген);
- принимать обезболивающие препараты в минимальной дозировке;
- прикладывать холод в первые 3 дня;
- больше отдыхать;
- употреблять в пищу продукты, богатые клетчаткой.
Чтобы понять, как отличить ушиб ребра от перелома, рекомендуем к просмотру видеоролик:
При выполнении всех рекомендаций врача, сломанное ребро может восстановиться за 3-6 недель. Если развивается пневмония, будет назначено лечение антибиотиками. К экстренной мере в виде хирургического вмешательства, врач может прибегнуть при возникновении внутреннего кровотечения.
Профилактика перелома ребра
Чтобы минимизировать риск перелома рёбра, нужно придерживаться нескольких рекомендаций:
- Во время активной физической нагрузки обязательно используйте экипировку и защитные средства (особенно если речь о контактных видах спорта).
- Занимайтесь в спортивном зале только в присутствии тренера, который сможет подстраховать в случае непредвиденных ситуаций, и поможет правильно распределить нагрузку во время занятий спортом.
- Соблюдайте правила безопасности, находясь на большой высоте.
- Сведите к минимуму риск перелома рёбра в бытовых условиях. Следите за порядком на полу, своевременно убирайте пролитую жидкость, на которой можно поскользнуться. В душе рекомендовано использовать прорезиненный/силиконовый коврик, напольные покрытия лучше выбирать с антискользящей подкладкой.
- Следите за состоянием здоровья и самочувствием, укрепляйте кости. Сделать костный скелет более крепким поможет употребление кальция (1200 мг/в сутки), витамина D и общеукрепляющего мультивитаминного комплекса.
Список литературы
- Ziegler DW, Agarwal NN. The morbidity and mortality of rib fractures. J Trauma Acute Care Surg. 1994; 37:975–9.
- Bastos R, Calhoon JH, Baisden CE. Flail chest and pulmonary contusion. Semin Thorac Cardiovasc Surg. 2008; 20:39–45.
- Sirnali M, Turut H, Tpocu S, et al. A comprehensive analysis of traumatic rib fractures: morbidity, mortality, and management. Eur J Cardiothorac Surg. 2003; 24:133–8.
- Sharma OP, Oswanski MF, Jolly S, Lauer SK, Dressel R, Stombaugh HA. Perils of rib fractures. Am Surg. 2008; 74(4):310–4.
- Привес М. Г., Лысенков Н. К. Анатомия человека. — 11-е переработанное и дополненное. Гиппократ. — 704 с.
- Травма грудной клетки, Ашика Джейн и др., StatPearls, 2021 г.
- Radresa O, Chauny J, Lavigne G, et al. Current views on acute to chronic pain transition in post-traumatic patients: risk factors and potential for pre-emptive treatments. J Trauma Acute Care Surg. 2014; 76:1142–50.
- Mowery NT, Gunter OL, Collier BR, et al. Practice management guidelines for management of hemothorax and occult pneumothorax. J Trauma. 2011; 70:510–8.
Боль в ребрах возникает при патологических процессах в костных структурах, окружающих мягких тканях, нервах, грудном отделе позвоночника. Может быть тупой, острой, слабой, интенсивной, постоянной, кратковременной, ноющей, колющей, давящей, простреливающей. Часто усиливается при глубоком дыхании, изменении положения тела. Диагностируется на основании жалоб, данных осмотра, результатов рентгенографии, КТ, др угих исследований. Для устранения болевого синдрома применяются анальгетики, физиотерапевтические методы лечения.
Причины боли в ребрах
Травматические повреждения
Ушиб ребер проявляется умеренной болью, отеком, иногда – кровоподтеками. Боль усиливается при давлении на зону поражения, глубоких вдохах. При надавливании на ребра в отдалении от пораженной области, сдавливании грудной клетки в переднезаднем направлении болезненность отсутствует, что свидетельствует о сохранении целостности ребер. Болевой синдром уменьшается и исчезает через 1-2 недели.
При переломе ребер боль острая, очень интенсивная, усиливающаяся при малейших движениях, кашле, разговоре, уменьшающаяся в положении сидя. Из-за выраженного болевого синдрома пациенты стараются меньше двигаться, разговаривают тихо, дышат поверхностно. При ощупывании области поражения определяется резкая болезненность, иногда – крепитация.
Пальпация ребра на расстоянии и сдавливание грудной клетки вызывают острую боль в месте перелома. При переломах передних и боковых отделов отмечаются нарушения дыхания, при множественных повреждениях наблюдается ухудшение общего состояния, возможен шок. Мягкое поскрипывание подкожной клетчатки, нарастающая одышка свидетельствуют о разрыве легкого.
Воспалительные заболевания
Боль в ребрах иногда возникает при миозите межреберных мышц, который является следствием переохлаждения или перенапряжения. Боли неинтенсивные, тупые, усиливающиеся при резких движениях и глубоком вдохе. При пальпации определяется незначительное усиление болезненности, нерезко выраженный отек в межреберном промежутке.
При синдроме Титце отмечается болезненность в области одного или нескольких верхних ребер рядом с грудиной. Боли обычно односторонние, возникают остро либо нарастают постепенно, усиливаются при движениях, чихании, кашле, глубоком дыхании, иногда иррадиируют в плечо или руку. Болевой синдром может сохраняться в течение многих лет, склонен к волнообразному течению с чередованием ремиссий и обострений. Пальпация зоны воспаления резко болезненна, выявляется припухлость по ходу хрящевой части ребра.
Асептический периостит ребер обычно становится следствием ушиба. Сопровождается локальной постоянной умеренной ноющей болью, усиливающейся при пальпации, незначительным отеком. Симптомы обычно проходят в течение 5-7 дней. При гнойном периостите, возникающем на фоне воспалительных очагов, инфицированных ран мягких тканей грудной клетки, боли острые, интенсивные. Появляются внезапно, быстро усиливаются, становятся дергающими, распирающими, сопровождаются повышением температуры, ознобами.
Остеомиелит ребер диагностируется редко, развивается после открытых переломов, огнестрельных ранений, операций, гнойных поражений мягких тканей. Характеризуется быстрым нарастанием болевого синдрома на фоне лихорадки, ухудшения общего состояния, выделения обильного гнойного отделяемого или появления серого налета на дне раны. Боли пульсирующие, распирающие, уменьшаются после формирования свища. Пальпация зоны повреждения резко болезненна.
При плевритах болевой синдром формируется в плевральной полости, но может ошибочно истолковываться как болезненность в ребрах. Экссудативный плеврит проявляется разлитой тупой болью, которая сменяется ощущением тяжести в боку, одышкой, кашлем, повышением температуры. При сухом плеврите боли колющие, усиливаются при дыхании и движениях, ослабевают в положении на больном боку.
Онкологические поражения
Хондромы обычно образуются в зоне костно-хрящевого перехода, поражают верхние ребра. Болевой синдром появляется через несколько месяцев или лет после образования плотной «шишки». Боль локальная, незначительная либо умеренная, тупая, ноющая. Несмотря на доброкачественность, хондрома может прорастать плевру. В этом случае интенсивность болей нарастает, они становятся острыми, колющими, усиливаются при глубоких вдохах.
Клиническая картина при хондросаркоме определяется степенью злокачественности новообразования. При высокодифференцированных опухолях боли незначительные, постепенно прогрессируют на протяжении нескольких лет, усиливаются по ночам, уменьшаются, но не исчезают после приема ненаркотических анальгетиков. При низкодифференцированных неоплазиях боль быстро нарастает в течение 1-3 месяцев, хуже снимается приемом обезболивающих средств.
Саркома Юинга возникает у детей и молодых людей, проявляется слабой или умеренной волнообразной болью. Болевой синдром быстро усиливается, становится интенсивным, постоянным, беспокоит в ночное время, ограничивает движения и дыхание. Возможно развитие кровохарканья, дыхательной недостаточности. При хондросаркомах и саркомах Юинга наряду с болями в ребрах отмечаются нарушения общего состояния, похудение, слабость, локальное расширение вен в области поражения.
Неврологические причины
Основной неврологической причиной боли в ребрах считается межреберная невралгия. Боль односторонняя, острая, внезапная, ощущается как удар тока или прострел, локализуется в области межреберья, распространяется от позвоночника к грудине. Приступ начинается с покалывания, затем болевой синдром в течение нескольких секунд или 1-3 минут нарастает до невыносимого, заставляет пациента замирать и задерживать дыхание.
Возможна иррадиация в сердце, лопатку, эпигастрий. Иногда после завершения приступа сохраняется ощущение ползания мурашек или щекотания в межреберье. В межприступном периоде пациенты стараются избегать резких движений. Межреберная невралгия встречается при следующих заболеваниях и патологических состояниях:
- Переохлаждение, перегрузка. Невралгия возникает на фоне предшествующей нагрузки, длительного пребывания в неудобной позе, ношения одежды не по сезону, нахождения на сквозняке.
- Травмы. Боли выявляются после ушиба грудной клетки или перелома ребер, сопровождаются проявлениями основной патологии.
- Болезни позвоночника. Межреберная невралгия развивается при остеохондрозе, межпозвоночных грыжах, грудном спондилезе, искривлении позвоночника (сколиозе, кифосколиозе).
- Опоясывающий лишай. Отличительной особенностью этой разновидности невралгии являются розовые пятна, которые образуются через 2-4 дня после начала болей, трансформируются в пузырьки, а затем вскрываются с формированием корочек.
Другие причины
При фибромиалгии боль в ребрах сочетается с неприятными или мучительными ощущениями в других частях тела. Пациенты жалуются, что «болит везде». Боли постоянные, жгучие, диффузные, дополняются онемением, покалыванием, «беганием мурашек», усиливаются как при физической нагрузке, так и при продолжительном пребывании в состоянии покоя. Развиваются нарушения сна, нередко – депрессия, генерализованное тревожное расстройство.
Алгические сенестопатии возникают при депрессиях, неврозах, ипохондрии, других психических расстройствах. Отличаются чрезвычайным разнообразием и изменчивостью, не укладываются в клиническую картину определенного заболевания. Возможны постоянные или периодические тупые, острые, жгучие, сверлящие, выворачивающие болевые ощущения.
Диагностика
Выяснением причины болей в ребрах обычно занимаются травматологи-ортопеды. Для определения характера патологии применяются объективные методики и дополнительные исследования. Программа диагностического поиска включает:
- Опрос. Врач уточняет время и условия появления болевого синдрома, продолжительность и динамику болей, их связь с внешними обстоятельствами. Выявляет другие жалобы (на затруднения дыхания, слабость, повышение температуры).
- Физикальное обследование. Включает внешний осмотр, пальпацию, перкуссию и аускультацию грудной клетки. Позволяет определить локализацию болей, наличие деформации, отека, локальной гиперемии, изменений кожи, других нарушений, оценить дыхание, границы легких.
- Рентгенографию ребер. Показана при травмах и опухолях ребер. Подтверждает переломы, изменения структуры кости. При подозрении на сопутствующее поражение органов грудной клетки дополняется рентгенографией ОГК, по результатам которой можно обнаружить очаговые и диффузные патологические процессы в легких и плевральной полости.
- Неврологический осмотр. Рекомендован при неврологическом генезе болезни. Позволяет локализовать источник болевой импульсации, диагностировать заболевания нервов и позвоночного столба, определить дальнейшее направление обследования.
При опоясывающем лишае дополнительно назначается осмотр дерматолога, при онкологических заболеваниях – консультация онколога. Для уточнения характера изменений в костях, хрящах и мягкотканных структурах при недостаточной эффективности рентгенографии выполняют КТ или МРТ грудной клетки. При опухолях проводят биопсию с последующим цитологическим либо гистологическим исследованием.
Множественные переломы ребер
Лечение
Помощь до постановки диагноза
При незначительном болевом синдроме, удовлетворительном общем состоянии рекомендуется на несколько дней ограничить физическую активность, использовать местные обезболивающие, согревающие и противовоспалительные средства. При повреждениях кожи мази и гели наносить нельзя. При слабости, повышении температуры, появлении резких болей, одышки, кашля, кровохарканья необходимо срочно обратиться за медицинской помощью.
Консервативная терапия
План консервативного лечения определяется характером патологии. В большинстве случаев рекомендуют покой, назначают дыхательную гимнастику, физиопроцедуры. В ряде случаев показаны массаж, мануальная терапия. Лекарственная терапия может включать:
- Анальгетики. При умеренном болевом синдроме применяют таблетированные средства, при сильных болях медикаменты вводят внутримышечно. На поздних стадиях онкологических заболеваний требуются наркотические препараты.
- Антибиотики. При плеврите, гнойном периостите, остеомиелите показана антибиотикотерапия. Вначале используют лекарства широкого спектра действия, затем схему терапии корректируют с учетом чувствительности возбудителя.
- Гормональные средства. Боли при межреберной невралгии и синдроме Титце успешно устраняются путем блокад с кортикостероидами. Блокады выполняют при неэффективности других методик, курс включает не более 3-х введений препарата.
- Цитостатики. Медикаменты назначаются при злокачественных опухолях, уничтожают раковые клетки, замедляют рост новообразования. Могут применяться в виде монотерапии или комбинации из нескольких средств.
Хирургическое лечение
При переломах ребер, осложненных гемо- или пневмотораксом, выполняют пункцию либо дренирование плевральной полости. При множественных двойных переломах требуется остеосинтез. Гнойный периостит является показанием к вскрытию, дренированию гнойника. При остеомиелите осуществляют секвестрэктомию или резекцию ребра. Онкологические поражения являются показанием для проведения радикальных хирургических вмешательств с удалением кости, мягких тканей, лимфатических узлов.