Спайки в кишечнике
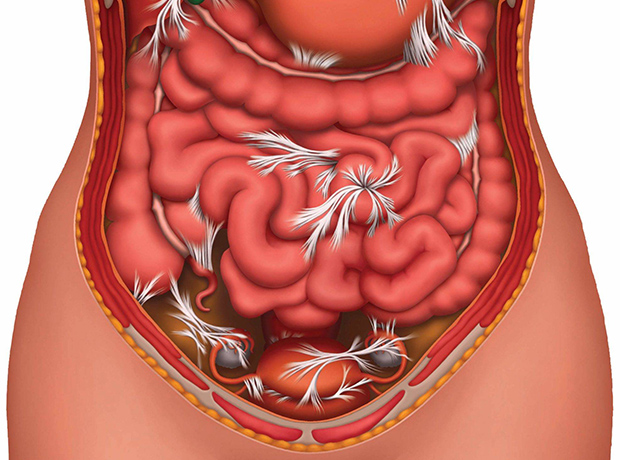
Спайки кишечника — это тяжи соединительной ткани, которые, прорастая, связывают петли кишечника между собой и/или с другими органами брюшной полости и таза. Спайки серьезно нарушают функцию кишечника, могут приводить к завороту, уменьшению просвета кишки и, как следствие, к кишечной непроходимости.
В норме, при восстановлении любой поврежденной ткани образуются фибриновые нити, но впоследствии включается механизм рассасывания. Спайки в кишечнике образуются, когда рассасывания не происходит, или оно неполноценное. Нити уплотняются, прорастают дальше в органы и ткани, ограничивают подвижность кишечной трубки.
Записаться на консультацию
Классификация
Кишечные спайки классифицируются по степени прочности и некоторым морфологическим характеристикам.
Шкала оценки выраженности спаечного процесса выглядит следующим образом:
- 0 баллов — спаек нет;
- 1 балл — единичное сращение, пленчатая структура, без сужения просвета кишки (разделяются тупым способом);
- 2 балла — две спайки рыхлой структуры без кровеносных сосудов. Кишечная трубка умеренно деформирована, просвет не сужен (разделяются тупым способом, в редких случаях острым);
- 3 балла — более двух спаек. Плотные, могут прорастать кровеносными сосудами. Кишка деформирована, сужение просвета до 50% (разделяются только острым способом);
- 4 балла — конгломерат спаек. Они плотные, пронизаны кровеносными сосудами. Деформация кишечной трубки обширная, просвет сужен более чем на 50% (разделяются только острым способом, трудно избежать травматизации срощенного органа).
Основные причины, вызывающие кишечные спайки
Самая частая причина – это оперативное вмешательство с рассечением брюшины (при лапароскопическом методе осложнения в виде спаечных процессов гораздо ниже, чем при открытой операции).
Образованию спаек также способствуют:
|
травмы живота |
воспалительные процессы в органах брюшной полости и малого таза |
|
инфицирование после разрыва воспаленного органа и истечения его содержимого в брюшную полость |
радиационное облучение при лечении онкологии |
Провоцировать постоперационные спаечные процессы могут ожоги (при использовании лазерного оборудования); механическое раздражение от талька с хирургических перчаток или ворсин марлевых тампонов; недостаточное кровоснабжение, пересушивание и перегрев внутренних тканей; длительный малоподвижный режим после операции.
Сахарный диабет, нарушение свертываемости крови, инфекционные заболевания, частые оперативные вмешательства также повышают риск образования спаек.
Диагностика
Спаечные процессы могут протекать бессимптомно. Насторожить врача должно обращение с жалобами на проблемы со стулом (запор или понос), вздутие живота, отрыжку, быструю насыщаемость, боли в области кишечника, болезненную дефекацию, бесплодие у женщин, операции на брюшной полости в анамнезе, пупочную грыжу.
Лабораторных тестов на определение спаечных процессов нет.
Для установления диагноза проводятся клинические исследования:
- рентгенография с контрастным веществом;
- ультразвуковое исследование;
- компьютерная томография;
- колоноскопия;
- лапароскопия.
Записаться на консультацию
Способы лечения
Основной вектор действий при лечении спаек в кишечнике – это возвращение нормального расположения и функциональности кишечных петель путем разъединения спаек и удаление сильно пострадавших участков. Проводится хирургически – открытым или лапароскопическим методами.
Рыхлые спайки разъединяются тупым способом, а более плотные и васкуляризированные при помощи инструментов с последующим наложением швов. При необратимом повреждении участка кишечника спайками этот конгломерат удаляется полностью, а стенка сшивается с максимальным сохранением анатомической формы. Могут также иссекаться и участки затронутых поврежденных органов.
Незаменимым в лечении кишечных спаек является применение назоинтестинального зонда. Основная задача применения этого метода – расправление, ликвидация непроходимости, восстановление нормального кровообращения в стенке кишечника. Применение зонда ускоряет процесс заживления, стимулирует возвращение моторики и прочих функциональных способностей пострадавшему кишечнику. Вводится зонд во время операции совместно хирургом и анестезиологом через носоглотку, пищевод, в полость желудка, 12-перстную кишку и непосредственно в кишечник. Он причиняет некоторый дискомфорт пациенту, но ускоряет выздоровление. Обычно ставится на 3-5 дней. Максимум 7. Решение о снятии принимает лечащий врач на основании наблюдения и результатов клинических исследований.
Записаться на консультацию
Оставьте заявку и наши врачи ответят на все ваши вопросы!
Последствия спаечного процесса
После проведенного лечения необходимо следить за состоянием здоровья и придерживаться рекомендаций врача. Спаечные процессы могут рецидивировать, поэтому, чем раньше пациент обратит внимание на проблемы со здоровьем, тем больше шанс устранить патологию на ранней стадии.
Нарушение режима питания, предписанного врачом, малоподвижный образ жизни, неконтролируемый приём лекарственных препаратов – все это может спровоцировать новые патологические очаги.

Почему важно при первых симптомах обращаться к врачу
Спаечная болезнь опасна и зачастую протекает незаметно, пока не разовьется в труднообратимую патологию. Если в анамнезе были операции, травмы живота, врожденные аномалии кишечника, пупочная грыжа, то не надо стесняться запоров, вздутий и других деликатных признаков болезни. Не стоит уповать и на народные средства – в случае со спайками они лишь ненадолго уберут симптомы и дадут время тяжам прорасти еще глубже.
Юсуповская больница оказывает полноценный цикл медицинских услуг, включая, стационарное лечение, обследование, хирургию и реабилитацию. Предусмотрены диагностические процедуры любого уровня сложности. К каждому пациенту предусмотрен индивидуальный подход, что гарантирует положительную динамику в лечении.
Для записи на первичный прием к специалисту позвоните по указанным на сайте телефонам или заполните стандартную форму в онлайн-режиме, оставив контактные данные для обратной связи.
Профильные специалисты
Черепанин
Андрей Игоревич Врач-хирург, д.м.н., профессор, заведующий кафедрой хирургии Академии постдипломного образования ФНКЦ ФМБА, член Российского Общества Хирургов, член правления Российского общества герниологов, член европейской ассоциации герниологов (EHS), член эндоскопического общества хирургов России, , общества колопроктологов России, американского общества хирургов-гастроэнтерологов (SAGES). Узнать подробнее
Консультация врача-хирурга, к.м.н., повторная 4 360 руб.
Консультация врача-хирурга, первичная 4 360 руб.
Консультация врача-хирурга, повторная 3 510 руб.
Консультация врача-хирурга, к.м.н., первичная 6 240 руб.
Спаечная болезнь – образование спаек (соединительнотканных тяжей) в брюшной полости. Они могут быть как следствием оперативных вмешательств, так и воспалительных процессов или травм.
Спаечная болезнь органов малого таза у женщин — это осложнение, после которого разрастаются фибринозные соединительные ткани между органами малого таза и брюшной полости. Гинекологи ОН КЛИНИК умеют диагностировать и лечить данную патологию.
Как развивается спаечная болезнь
Спайки – это соединительнотканные тяжи, которые образуются между брюшиной и органами, а также между органами (как брюшной полости, так и малого таза). Аномальные перетяжки появляются в результате травм, независимо от причины травмирующего воздействия (операция, воспаление, травма живота).
Так организм пытается защититься от распространения патологического очага, блокируя его при помощи соединительнотканных тяжей (это одна из функций брюшины, которая покрывает внутренние органы). Если повреждения незначительные, спайки в скором времени исчезают или, оставаясь на месте, не причиняют опасности для пациента и не вызывают никаких симптомов.
Но нередко образование спаек начинает влиять на функции органов, и тогда необходимо провести диагностику и начать лечение. Например, нарушения работы кишечника могут возникать на фоне спаечного процесса, а в некоторых случаях наблюдается даже непроходимость кишечника.
Если же спайки локализуются в области малого таза у женщин, могут деформироваться маточные трубы (что грозит трубно-перитонеальным бесплодием), а в других случаях появляется синдром тазовых болей.
Классификация спаечного процесса в малом тазу
Выделяют следующие формы течения заболевания:
-
острое течение – симптомы выражены ярко, есть выраженный болевой синдром, озноб, тошнота, повышенная температура тела, снижение артериального давления;
-
хроническое течение – в этом случае симптомы незначительные, или их совсем нет, присутствуют не слишком интенсивные боли внизу живота, могут быть запоры, трудности с наступлением беременности;
-
интермиттирующее течение – когда периоды ремиссии сменяются периодами обострения. Во время обострения могут быть жалобы на сильные боли, значительные нарушения работы кишечника, при ремиссии эти симптомы стихают.
Хирурги пользуются также и классификацией по степеням спаечного процесса в малом тазу, которые определяются лапароскопически:
-
1-я степень, когда отмечаются тонкие единичные тяжи, которые никак не препятствуют прохождению яйцеклеток;
-
2-я степень, при которой спайки уже плотнее, они распространяются на половину поверхности яичника и затрудняют продвижение яйцеклетки к маточной трубе;
-
3-я степень – многочисленные плотные тяжи охватывают больше ½ поверхности яичника, вызывают деформацию органа.
По срокам появления спаечный процесс подразделяют на:
-
ранний (выявляется через неделю после оперативного вмешательства или чуть раньше);
-
поздний – в тех случаях, когда после операции прошел 1 месяц и более.
Причины спаечной болезни
В большинстве случаев спаечная болезнь развивается после хирургических вмешательств, причем замечено, что женщины чаще страдают от ее последствий. Каждая операция – это в какой-то мере травма, поскольку ткани повреждаются, и организм в ответ на это формирует спайки.
Гинекологи называют следующие причины появления спаечной болезни:
-
травматические повреждения брюшной полости с попаданием в нее крови;
-
воспалительные заболевания репродуктивных органов;
-
болезни, которые сопровождаются воспалением брюшины (брюшина на латыни «перитонеум», поэтому ее воспаление называется перитонитом). Например, аппендицит нередко осложняется перитонитом, и впоследствии у вас могут возникнут спайки в брюшной полости;
-
аутоиммунные заболевания;
-
местная ишемия (обескровливание) тканей;
-
послеоперационная рана, склонная к нагноению;
-
инородные тела в брюшной полости после операции (кусочек ткани, шовного материала и др.);
-
обширные хирургические вмешательства;
-
повторные операции.
Гинекологи отмечают, что при бережном выполнении операции и малом травмировании брюшины процесс последующего образования спаек будет не таким интенсивным. Если же присоединяется инфекция или кровь попадает в брюшную полость (при условии, что ее не собрали своевременно), то это будет провоцировать образование спаечных сращений.
Высококвалифицированные специалисты международного медицинского центра ОН КЛИНИК обладают всеми необходимыми знаниями о причинах появления спаечной болезни, а также о самых современных методах ее лечения. Поэтому вы можете с полной уверенностью доверить им свое здоровье. Позвоните в клинику и запишитесь на прием к гинекологу!
Симптомы спаечной болезни
Симптомы спаечной болезни у вас могут проявляться по-разному, в зависимости от формы заболевания. В зависимости от симптоматики врачи выделяют следующие формы:
-
латентная – самое начало заболевания, протекает или бессимптомно, или с небольшим дискомфортом в желудочно-кишечном тракте;
-
с выраженными болевыми ощущениями. Сильные боли, носящие, как правило, тупой характер, появляются в различных областях живота (там, где появились спайки);
-
с диспепсическими проявлениями (схваткообразные боли, нарушения аппетита, тошнота, рвота, вздутие животе, изжога, повышенное газообразование, запоры);
-
кишечная непроходимость, возникшая из-за спаек (плохое самочувствие, повышенная температура, иногда – потеря сознания. Лечится исключительно путем хирургического вмешательства.
Обследование для женщин со скидкой
Консультация гинеколога и обследование для женщин (мазок на флору из влагалища, УЗИ органов малого таза) за 6 013 ₽ вместо
8 980 ₽
!
Подробнее

Доктор медицинских наук Тер-Овакимян Армен Эдуардович.
Гидросальпинкс (непроходимость маточных труб): причины и лечение
Диагностика спаечной болезни
В постановке диагноза важнейшее значение врачи придают сбору анамнеза. На приеме у гинеколога вам нужно будет вспомнить все перенесенные заболевания, все оперативные вмешательства, особенно на внутренних органах. Если была травма живота, также обязательно скажите об этом доктору.
Особое внимание гинекологи уделяют информации о хронических инфекционных процессах, поэтому лучше всего будет показать врачу документы о прошлых заболеваниях. Однако если у вас нет выписок и данных обследования, вы можете не беспокоиться – гинеколог назначит вам все необходимые анализы и инструментальные исследования.
После сбора анамнеза врач осмотрит вас на гинекологическом кресле. Бимануальное исследование позволяет выявить грубые нарушения расположения и формы репродуктивных органов, которое и поможет в дальнейшей диагностике.
Исследование при помощи зеркал также призвано определить аномалии расположения шейки матки, врач возьмет все необходимые мазки (на онкоцитологию, на наличие ЗППП, на флору и др.).
Далее из дополнительных исследований вам назначат:
-
общий анализ крови;
-
анализ крови на биохимические показатели;
-
анализ крови на инфекционные заболевания (ВИЧ, гепатиты);
-
общий анализ мочи;
-
анализ кала;
-
рентгенологическое исследование, в том числе с применением контрастного усиления;
-
УЗГСС (ультразвуковая гистеросальпингография);
-
УЗИ органов брюшной полости и малого таза.
Возможно также назначение колоноскопии, компьютерной томографии (КТ) и других видов обследований. При невозможности определить размеры и расположение спаек гинекологи используют диагностическую лапароскопию.
Лечение спаечной болезни малого таза
Для лечения спаечной болезни гинекологи используют 2 метода – консервативный и хирургический. Схемы консервативного лечения предусматривают применение препаратов рассасывающего действия. Нередко их сочетают с противовоспалительными средствами. Но такое лечение чаще всего недостаточно эффективно и применяется лишь в самом начале заболевания, пока боли не стали слишком интенсивными и появляются лишь эпизодически.
Применяя консервативное лечение, лечащий врач может вам предложить и физиотерапию. Это направление включает много разных методов с достаточно щадящим мягким действием. Гинекологи считают, что физиотерапевтические методы помогают сделать спайки более эластичными, за счет чего уменьшаются или даже полностью устраняются боли и уменьшается воспаление. К методам физиотерапии относят также гирудотерапию – лечение пиявками, особенно хороший эффект дает ее сочетание с современными фармакологическими средствами.
Если спаечная болезнь продолжает развиваться, то вполне вероятно, что консервативной терапии будет недостаточно. Тогда врачи обращаются к хирургическим методам. Ранее гинекологи делали довольно травматичные полостные операции с обширным разрезом брюшной стенки, во время которых спайки рассекались. На сегодняшний день золотым стандартом лечения спаечной болезни малого таза является малоинвазивный лапароскопический метод (его также называют лапароскопическим адгезиолизисом).
Показания к оперативному вмешательству
Специалисты ОН КЛИНИК проводят эндоскопические операции при диагностированном спаечном процессе в малом тазу, если имеются следующие показания:
-
боли, возникшие на фоне спаечной болезни (в покое, во время движения, при половом акте);
-
при деформации матки и соседних органов малого таза, когда есть опасность развития кишечной непроходимости;
-
бесплодие.
Противопоказания к лапароскопии
Лапароскопическое рассечение спаек имеет следующие противопоказания:
-
неинфекционные заболевания в острой фазе;
-
обострение хронических заболеваний;
-
острые инфекционные заболевания;
-
некоторые болезни сердечно-сосудистой системы и органов дыхания (при которых могут возникнуть проблемы с наркозом);
-
тяжелые заболевания внутренних органов (печени, почек, органов желудочно-кишечного тракта) до стабилизации состояния;
-
беременность.
При некоторых нарушениях свертываемости крови операция также не проводится, однако здесь все будет зависеть от конкретной патологии, которая у вас есть. Дело в том, что многие нарушения свертываемости крови на сегодняшний день легко купируются на время оперативного вмешательства, поэтому вопрос решается индивидуально на консультации с гинекологом.
После завершения обследования ваш лечащий врач может обнаружить и другие противопоказания, такие как аллергические реакции на средства для наркоза или на другие препараты, в этом случае все будет зависеть от состояния вашего организма. Но вы можете не беспокоиться – если у вас обнаружат серьезные противопоказания, операция проводиться не будет до тех пор, пока врачи не будут уверены в благополучном исходе.
Как проходит лапароскопическая операция
Лапароскопический адгезиолизис (оперативное вмешательство, во время которого рассекаются спайки) в малом тазу проводят в условиях стерильной операционной, при этом применяется общее обезболивание.
Хирург выполняет все манипуляции с помощью специальных хирургических инструментов. Их вводят через небольшие проколы передней брюшной стенки, поэтому у вас практически не останется шрамов после вмешательства.
Изображение с миниатюрной видеокамеры поступает на экран монитора, где увеличивается до необходимых размеров, чтобы хирург мог увидеть все малейшие детали и аккуратно иссечь спайки. При повреждении сосудов у хирурга есть все возможности с помощью миниатюрных инструментов прижечь их электрокоагулятором. После удаления спаек на места проколов накладываются саморассасывающиеся швы, проводится обеззараживание проколов и накладывается стерильная повязка.
Операция длится не более 40 минут, а уехать домой вы сможете уже на 2-е сутки после вмешательства.
Эндоскопическая операция позволяет восстановить функции вашей репродуктивной системы, кроме того, нередко устраняются и проблемы с кишечником. Это самый эффективный и безопасный метод, после вмешательства вы быстро восстановитесь, избавитесь от болей и при необходимости сможете планировать беременность.
Как проходит восстановительный период?
Обычно выписка пациента происходит на следующий день после вмешательства при отсутствии жалоб. Дискомфорт и болевые ощущения пройдут через 3-4 дня, а полностью восстановиться вы сможете приблизительно через полтора месяца.
В это время вам нужно будет соблюдать диету, исключающую газообразующие продукты (сырая капуста, бобовые, молочные продукты, сырые фрукты), ограничить физические нагрузки. Временно придется воздержаться от половой жизни, а также от посещения бани и других мест с повышенной температурой воздуха.
Послеоперационные швы требуют обработки в течение недели, далее они полностью затягиваются и становятся практически незаметными.
Преимущества лечения спаечной болезни в ОН КЛИНИК
-
В международном медицинском центре ОН КЛИНИК мы имеем самое современное диагностическое и лечебное оборудование.
-
Привлекаем к лечению смежных специалистов – проктологов, эндокринологов, кардиологов.
-
В самых сложных случаях возможно проведение консилиума.
-
Предоперационная подготовка в день обращения.
-
Малотравматичные методы лечения.
-
Комфортные условия стационара, быстрая реабилитация.
Список литературы
-
Маилова К.С. Факторы риска и профилактика спаечного процесса при лапароскопии в гинекологии: Автореф. дис. канд. мед. наук. М 2012.
-
Ott D.E. Laparoscopy and Adhesion Formation, Adhesions and Laparoscopy. Sem Reprod Med 2008; 26: 4: 322—330.
-
Гринберг М.И., Лоэрсон Н.Х. Послеоперационные спайки: этиология, патогенез. Под ред. Д.Е. Рейньяка, Н.Х. Лоэрсона. Пер. с англ. М 1986; 185—196.
-
Дубинская Е. Состояние репродуктивной системы больных с тазовыми перитонеальными спайками и бесплодием. Врач 2010; 8: 43—46.
Колоноскопия при спайках
Коронки из диоксида циркония.
Под Ключ!!! С повышенной эстетикой. Быстро, качественно и без боли. При установке от 20 единиц + в подарок комплексная чистка
24900 19500
* Акция действует до 31.05.2023
Программа УЗИ «Здоровье женщины»
Программа УЗИ для женщин включает в себя (УЗИ органов брюшной полости, УЗИ мочевого пузыря, УЗИ органов малого таза УЗИ молочных желез, УЗИ щитовидной железы, УЗИ почек и надпочечников)
10700 7000
* Акция действует до 31.05.2023
Программа УЗИ «Здоровье мужчины»
Программа УЗИ для мужчин включает в себя (УЗИ органов брюшной полости, УЗИ мочевого пузыря, ТРУЗИ, УЗИ органов мошонки, УЗИ щитовидной железы, УЗИ почек и надпочечников)
10500 7000
* Акция действует до 31.05.2023
Пломба в Подарок
Две пломбы по цене одной.
10000 6000
* Акция действует до 31.05.2023
Гастроскопия, колоноскопия и анализ
Гастроскопия + колоноскопия под седацией + анализ на хеликобактер пилори. Пребывание в палате. Консультация анестезиолога. Рекомендации специалиста.
16200 13500
* Акция действует до 31.05.2023
«Здоровый желудок»
Прием врача гастроэнтеролога УЗИ органов брюшной полости Гастроскопия.
11300 9600
* Акция действует до 31.05.2023
Спаечный процесс в кишечнике подразумевает формирование патологического характера между органов брюшины, которое способствует сращиванию их оболочек друг с другом. При появлении данного нарушения сращиваются кишечные петли, что и становится предпосылкой образования определенной симптоматики. Колоноскопия при спайках в нашем медицинском центре в Москве используется достаточно давно. Поэтому специалисты обладают достаточными навыками работы с оборудованием для колоноскопии. Именно поэтому процедура проводится безболезненно и дает высокие результаты. Благодаря высокой квалификации врачи способны грамотно провести диагностирование и назначить терапию.
Симптоматика присутствия спаек
Постепенное развитие патологии объясняет позднее проявление признаков. Именно поэтому пациенты обращаются к врачебной помощи уже при появлении осложнений. Для того чтобы заподозрить подобное нарушение, необходимо обращать свое внимание на резкие признаки наличия спаек:
• Болевое ощущение – проявляется достаточно долго в районе рубца, сформированного после оперирования. Боли имеют тянущий характер и усиливаются после нагрузок.
• Диспепсический синдром – симптомы спаек в кишечнике часто проявляются в качестве расстройства пищеварения. Данный синдром проявляется в виде метеоризма, диареи, запоров и чувства распирания в зоне пупка.
• Затруднение с опорожнением кишечника – спайки способны спровоцировать запор, когда отмечается отсутствие стула более суток. Этот процесс происходит вследствие замедления движения продуктов сквозь суженный участок кишечника.
• Отсутствие дефекации больше двух суток способно указать на наличие острой непроходимости органа.
Причины патологии
По какой причине формируются спайки:
• Травмирование органов, расположенных в брюшной полости. Нередко до образования спайки проходит длительный период времени.
• Осуществленные хирургические вмешательства на органах полости живота.
• Перенесенное кесарево сечение.
• Процесс воспаления и инфицирование. Как считают доктора, наиболее частой причиной является возникновение спаек после травмирования.
Диагностика
Когда образуются симптомы спаек в кишечнике, после полученной травмы живота, либо оперирования, требуется проведение диагностирования следующими способами:
• Исследование крови в лаборатории, которое способно выявить воспаление при увеличении лейкоцитов и СОЭ;
• Обследование ультразвуком – подобная методика дает возможность осмотреть спайки. Данная диагностика проводится после подготовки больного;
• Рентгеновский снимок кишечника с использованием контраста. Пациент на голодный желудок принимает специальное вещество, а затем врач осматривает кишечник и делает выводы о присутствии спаечного процесса;
• Лапароскопия – предполагает введение в брюшину оптоволоконной трубки, а на ее конце имеются фонарик и камера. Такая процедура проводится также и в целях терапии;
• Колоноскопия при спайках подразумевает введение в отверстие заднего прохода специального прибора, который изучает состояние органа.
Терапия недуга
Лечение спаечного процесса начинают с облегчения самочувствия человека. С данной целью используется назогастральный зонд, который предназначается для аспирации содержимого желудка. С целью устранения спаечной симптоматики, пациентам внутривенно вводят растворы, которые восстанавливают электролитный и водный баланс. Дальнейшие действия назначает доктор, который должен ориентироваться на состояние организма больного. Практически в 82% ситуаций спайки удаляются без оперирования. При подозрении на патологию кишечного кровоснабжения, специалисты назначают немедленное вмешательство хирургов.
Показания для хирургического вмешательства
На чем основываются врачи при назначении операции:
• Возраст больного;
• Присутствие сопутствующих недугов сердца и сосудов, предполагающее отказ от оперирования и осуществление консервативной терапии;
• Число спаек – при малом количестве назначают лапароскопию, а при многочисленных патологиях – лапаротомию.
• Осложнения в виде непроходимости кишечника и некроза. В данной ситуации специалисты проводят экстренное оперативное вмешательство.
Типсин Денис Сергеевич
маммолог / онколог
Стаж: 17 лет
Бутово
Миронова Кристина
эндоскопист
Стаж: 3 года
Бутово, Чертаново
Щербаков Максим Алексеевич
дерматолог / косметолог / трихолог
Стаж: 5 лет
Чертаново
Морозов Александр Владимирович
проктолог / эндоскопист
Стаж: 16 лет
Чертаново
Кондратьева Елена Николавена
акушер / гинеколог / маммолог
Стаж: 39 лет
Чертаново
Люляева Ольга Дамировна
флеболог / хирург
Стаж: 40 лет
Бутово
Минина Елена Юрьевна
врач УЗИ
Стаж: 17
Бутово
Циндяйкина Ирина Ивановна
акушер / гинеколог / маммолог
Стаж: 13 лет
Бутово
Фролов Сергей Константинович
флеболог
Стаж: 10 лет
Чертаново
Неуймин Леонид Юрьевич
психотерапевт
Стаж: 33
Чертаново
Леонтян Сергей Валерьевич
флеболог / хирург
Стаж: 16 лет
Бутово
Алланзарова Юлдуз Худайбергановна
гастроэнтеролог / терапевт / нутрициолог
Стаж: 15
Бутово, Чертаново
Армашова Олеся Юрьевна
гастроэнтеролог / эндоскопист
Стаж: 17 лет
Бутово
Закарева Сацита Гиланиевна
гастроэнтеролог / кардиолог / терапевт
Стаж: 29 лет
Бутово
Фейзиев Эльвин Эйнуллаевич
флеболог / хирург
Стаж: 5лет.
Чертаново
Рохоев Апанди Магомедхайбулаевич
эндоскопист
Стаж: 6 лет
Бутово
Бахарева Неля Викторовна
гастроэнтеролог / кардиолог / терапевт
Стаж: 38 лет
Чертаново
Семенова Юлия Викторовна
невролог / психотерапевт
Стаж: 25 лет
Бутово, Чертаново
Колбунцов Юрий Борисович
гастроэнтеролог / кардиолог / терапевт
Стаж: 21 год
Чертаново
Долгаров Игорь Валерьевич
проктолог
Стаж: 19 лет
Бутово
Мальцева Марина Вячеславовна
акушер / гинеколог / маммолог
Стаж: 21 год
Чертаново
Слабуха Оксана Владимировна
венеролог / дерматолог / косметолог / трихолог / подолог
Стаж: 20 лет
Бутово
Норматова Диля Яшиновна
акушер / гинеколог / маммолог / врач УЗИ
Стаж: 23 года
Чертаново
Сойнова Евгения Александровна
ЛОР
Стаж: 20 лет
Бутово
Крамской Сергей Львович
ЛОР
Бутово
Бодров Александр Владимирович
андролог / венеролог / уролог
Стаж: 14 лет
Бутово, Чертаново
Долгова Зоя Александровна
врач УЗИ
Стаж: 14 лет
Бутово
Долгополова Ирина Николаевна
акушер / гинеколог / маммолог
Стаж: 19 лет
Чертаново
Заргарян Роберт Артаваздович
флеболог / хирург
Стаж: 9 лет
Чертаново
Сергеева Ирина Анатольевна
рефлексотерапевт
Стаж: 10 лет
Бутово
Казенас Юлия Олеговна
гастроэнтеролог / терапевт / нутрициолог
Стаж: 17 лет
Чертаново
Панасенко Александр Иванович
невролог / психотерапевт
Стаж: 35
Бутово
Алашеева Маргарита Николаевна
акушер / гинеколог / УЗИст
Стаж: 31 лет
Бутово
Новичков Денис Андреевич
проктолог
Стаж: 5 лет
Бутово
Молдоматов Насирдин Апсатарович
врач УЗИ
Стаж: 29 лет
Бутово, Чертаново
DocDoc.ru
ProDoctorov.ru
Yandex.ru
Meds.ru
Zoon.ru
NaPopravku.ru
* Обращаем Ваше внимание на то, что данный интернет-сайт носит исключительно информационный характер и ни при каких условиях не является публичной офертой, определяемой положениями Статьи 437 ГК РФ
2023 © Московский Доктор
Спаечная болезнь брюшной полости – это заболевание, связанное с появлением соединительнотканных тяжей между внутренними органами и листками брюшины. Патология возникает после перенесенного хирургического вмешательства, реже – на фоне воспалительных процессов. Лечение направлено на купирование негативной симптоматики и профилактику осложнений.
В тяжелых ситуациях показана операция.
Симптомы
Симптоматика патологии зависит от локализации спаек, их распространенности и длительности болезни. В начальных стадиях патологии отмечаются только признаки поражения пищеварительного тракта. В запущенных ситуациях и при длительном течение болезни наблюдаются внекишечные проявления.
Желудочно-кишечные проявления
Выделяют четыре варианта спаечной болезни:
- Латентная форма.
- Спаечная болезнь с преобладанием болевого синдрома.
- Спаечная болезнь с преобладанием диспепсических нарушений.
- Спаечная непроходимость кишечника.
Латентная форма
Латентная форма предшествует всем остальным вариантам течения болезни. Патология не проявляет себя клинически. После истощения компенсаторных возможностей организма болезнь переходит в следующую стадию.
Спаечная болезнь с преобладанием болевого синдрома
- Тупые и ноющие боли в различных отделах живота. Локализация симптоматики будет зависеть от расположения спаек, интенсивность – от выраженности процесса и индивидуальной чувствительности организма.
- Усиление болей после физической нагрузки, погрешностей в питании, пищевой токсикоинфекции. Регулярное воздействие негативных факторов перегружает пищеварительный тракт, исчерпывает его компенсаторные возможности и ведет к развитию кишечной непроходимости.
- Умеренные диспепсические явления: тошнота, изжога, нарушение стула.
Спаечная болезнь с преобладанием диспепсических нарушений
- снижение аппетита;
- тошнота, возможна рвота;
- изжога;
- вздутие живота;
- задержка отхождения газов;
- нарушение стула (запор).
Отмечается периодическое появление схваткообразных болей в животе. Боль непостоянная и возникает на высоте диспепсических явлений.
Спаечная непроходимость кишечника
- резкие внезапные схваткообразные боли внизу живота;
- тошнота и рвота;
- отсутствие стула и газов;
- выраженная слабость, нарушение общего состояния.
Непроходимость кишечника возникает в результате перекрытия просвета спайками или при нарушении кровоснабжения в определенной зоне. Без лечения интоксикация нарастает, отмечается ухудшение общего состояния, потеря сознания, повышение температуры тела.
Спаечная непроходимость кишечника – явление, опасное для жизни. Требуется экстренное хирургическое вмешательство.
Внекишечные проявления
При длительном течении спаечной болезни отмечаются такие признаки:
- изменение настроения: раздражительность, агрессивность, нервозность, истеричность, неуравновешенность;
- нарушение функции почек и развитие отеков;
- признаки авитаминоза за счет недостаточного поступления и всасывания питательных веществ;
- сбой в работе сердечно-сосудистой системы: нарушения сердечного ритма.
Сопутствующая внекишечная симптоматика уходит после купирования основного заболевания и нормализации работы пищеварительного тракта.
Причины
- Операции на органах брюшной полости. Риск развития спаек выше при лапаротомии (полостной операции). Большой разрез, травматизация мягких тканей, контакт брюшины с воздухом, руками хирурга и инструментом – все это ведет к развитию воспаления и появлению соединительнотканных тяжей между органами и в их просвете. После лапароскопии (малоинвазивной операции) вероятность развития такого осложнения гораздо ниже.
- Воспалительные процессы в органах брюшной полости. Поражение кишечника, желчного пузыря, поджелудочной железы грозит появлением спаек.
- Пороки развития органов пищеварительного тракта. Появление дополнительных связок, фиксация и перегиб петель кишечника ведут к развитию воспаления и спаечной болезни.
- Ушибы мягких тканей живота. В результате травмы идет кровоизлияние в брюшную полость, развивается воспаление, застой крови и лимфы, и формируются спайки.
По статистике, в преобладающем большинстве случаев причиной образования спаек является перенесенное оперативное вмешательство. У женщин речь идет не только об операциях на органах брюшной полости, но и структурах малого таза. Заболевание встречается в любом возрасте.
Схема диагностики
Для выявления спаечной болезни брюшной полости применяются такие методы:
- Осмотр. Общее состояние больного может оставаться удовлетворительным (в стадию компенсации) или быть нарушенным (при развитии кишечной непроходимости). При поверхностной пальпации живота отмечается разлитая болезненность. Боль усиливается при глубокой пальпации.
- Лабораторные исследования (анализы крови, мочи, кала) не показательны и служат для оценки общего состояния больного.
- УЗИ органов брюшной полости. УЗИ позволяет оценить состояние органов брюшной полости и используется как первичный метод диагностики патологии.
- Эндоскопические исследования. ФГДС, колоноскопия, ирригоскопия применяются для оценки проходимости полых органов и выявления спаек в их просвете.
- Обзорная рентгенография брюшной полости. Методика позволяет обнаружить воспалительные экссудаты и иные отклонения.
- Рентгеноконтрастные исследования. Метод позволяет выявить зону непроходимости кишечника и оценить расположение спаек.
- Лапароскопия. Диагностическая операция проводится для визуальной оценки состояния органов брюшной полости.
Лечение
Консервативная терапия малоэффективна в лечении спаечной болезни.
Применение медикаментов оправдано только для профилактики образования спаек после перенесенной операции, при воспалении органов брюшной полости и иных состояниях.
Убрать уже сформировавшиеся спайки лекарствами практически невозможно. Медикаменты назначаются в комплексной терапии заболевания и служат для снятия симптомов и облегчения состояния пациента.
Хирургическая терапия
Показания для операции:
- кишечная непроходимость на фоне спаечной болезни;
- хронический болевой синдром;
- выраженные диспепсические нарушения;
- бесплодие (у женщин).
Хирургические операции при спаечной болезни сложны и многочисленны. Выбор конкретной методики будет зависеть от тяжести и распространенности процесса:
- При незначительном числе спаек проводится их постепенное иссечение и отделение от органов брюшной полости и брюшины. Операция выполняется преимущественно лапароскопическим доступом с использованием атравматичного инструмента.
- При выраженном поражении участка кишки, развитии ее перекрута и некроза показана резекция органа. Часть кишечника удаляется, оставшиеся участки сшиваются между собой. Если сопоставить петли кишечника не удается, формируется стома – искусственное отверстие, соединяющее орган с кожными покровами. Временная стома остается до восстановления жизнеспособности кишечника. Постоянная стома сохраняется на всю жизнь.
- При обширном поражении кишки и развитии непроходимости может потребоваться наложение анастомозов. Обходные пути служат для восстановления пассажа пищи и каловых масс.
Хирургические операции в 20% случаев приводят к повторному появлению спаек, поэтому важно соблюдать правила их профилактики.
Восстановление после операции
В послеоперационном периоде практикуется ранняя активизация больного. Для профилактики рецидива болезни рекомендуется вставать спустя 6 часов после лапароскопии.
При полостной операции сроки будут зависеть от скорости восстановления. Избыточная физическая активность не рекомендуется. Поначалу больному достаточно встать с постели, дойти до туалета и обратно.
Далее объем движений постепенно расширяется.
Препараты
Для профилактики осложнений в послеоперационном периоде назначаются:
- Ферментные препараты, способствующие расщеплению вновь образовавшихся тонких спаек.
- Антибактериальные средства для профилактики инфекционных осложнений.
- Гемостатические препараты для остановки кровотечения (по показаниям).
- Обезболивающие и противовоспалительные средства.
- Препараты для стимуляции перистальтики кишечника.
Физиотерапия
Хороший эффект замечен при использовании методов физиотерапии:
- ультразвук;
- магнитотерапия;
- электрофорез.
Лечебная гимнастика
Приступать к тренировкам можно спустя 3 дня после лапароскопии и через 7-10 дней после лапаротомии (при отсутствии осложнений). Подборка упражнений направлена на усиление двигательной активности и стимуляцию работы мышц брюшной стенки. Уточнить схему тренировок следует у лечащего врача.
Питание
Питание – важный аспект восстановления после перенесенной операции. Общие принципы диеты включают:
- частое дробное питание (5-6 раз в сутки);
- уменьшение объема порций;
- отказ от пищи, стимулирующей газообразование в кишечнике и выработку желудочного сока;
- соблюдение питьевого режима: рекомендуется выпивать до 1,5 литров жидкости в сутки (вода, травяные отвары, компот).
В первые сутки после операции разрешается только некрепкий бульон. На вторые сутки допускается легкая пюреобразная пища. Далее рацион постепенно расширяется за счет протертых овощей, отварного мяса, каши. В течение месяца рекомендуется придерживаться особой диеты. Список разрешенных и запрещенных продуктов представлен ниже.
| Разрешенные продукты | Запрещенные продукты |
|
|
Образ жизни
Образ жизни после операции меняется. Накладываются определенные ограничения:
- запрет на половую жизнь;
- запрет на поднятие тяжестей;
- отказ от тепловых процедур: не рекомендуется загорать на пляже, посещать солярий, сауну, принимать горячую ванну;
- запрет на прием алкоголя;
- ограничение физической нагрузки и отказ от занятий спортом.
Спустя 1 месяц после контрольного осмотра врача все запреты могут быть сняты. При развитии осложнений восстановительный период затягивается.
Возможные осложнения и прогноз для жизни
Прогноз при спаечной болезни определяется длительностью ее течения и распространенностью процесса. При своевременно оказанной помощи можно избежать развития осложнений и нормализовать течение жизни.
Отказ от лечения грозит развитием кишечной непроходимости. У женщин спаечная болезнь, распространившаяся до органов таза, является одной из ведущих причин бесплодия.
Профилактика
Рекомендации по предупреждению спаечной болезни:
- Грамотное ведение операции. Практикуется отказ от полостного вмешательства, минимальный контакт с органами брюшной полости, использование атравматичного инструмента и полимерных нитей для ушивания тканей, своевременная остановка кровотечения.
- Правильное ведение послеоперационного периода. Рекомендуется ранняя активизация больного, лечебная гимнастика, соблюдение диеты и прием ферментных препаратов, способствующих рассасыванию тонких спаек.
- Своевременное лечение заболеваний брюшной полости. Важно не допустить прогрессирования воспаления.
Как предотвратить спаечную болезнь брюшной полости?
К развитию спаечной болезни брюшной полости могут привести различные факторы. Острые воспалительные процессы, ушибы, травмы живота, хирургические манипуляции на брюшных органах зачастую осложняются частичным либо тотальным спаечным процессом, наиболее выраженным в зоне повреждения.
https://www.youtube.com/watch?v=1Uptw8odB7k
Почему возникают спайки? Чем они опасны? Как лечить спаечную болезнь, и существуют ли меры предотвращения развития данной патологии?
Формирование и механизм развития патологии
Спаечная болезнь — состояние организма, при котором в брюшной полости происходит склеивание серозных оболочек внутренних органов, образование сращений (тяжей, спаек) из соединительной ткани. Она может быть врожденной (вызванной врожденными дефектами или внутриутробными аномалиями развития плода) или приобретенной.
В большинстве случаев формирование спаек является естественной защитной реакцией брюшины на хронические воспалительные процессы во внутренних органах брюшной полости или механические травмы с длительным периодом заживления (в том числе вызванные оперативным вмешательством).
К другим причинам возникновения болезни относят:
- инфекционные воспаления листков брюшины;
- кровоизлияния в брюшную полость;
- гинекологические заболевания (эндометриоз, параметрит, эндометрит, метроэндометрит, сальпингоофорит и др.);
- химические повреждения;
- хронический туберкулезный перитонит.
Механизм спайкообразования заключается в следующем: при возникновении воспалительного процесса пораженные ткани вступают в контакт с фибриногеном (белком, растворенным в плазме крови), в результате чего высвобождается фибрин — вещество, способное, свертываясь, заключать в себя токсичные вещества. Постепенно волокна фибрина покрывают поврежденную поверхность брюшины и, склеиваясь в точках соприкосновения листиков, отграничивают место воспаления от здоровых органов и тканей.
В случае легких травм серозно-фибриновые спайки склонны к рассасыванию со временем. Если же повреждение было более глубоким, в контакте раневых поверхностей между нитями фибрина формируются прочные коллагеновые волокна соединительной ткани, анастомозы нервных волокон и венозных сосудов. Рассасывание и самопроизвольное расхождение таких сращений невозможно.
В 98% случаев развитие спаечного процесса связано с травмой, что, в свою очередь, делает данную патологию серьезной проблемой абдоминальной хирургии.
Разрастание фиброзной ткани и сращение петель толстой, тонкой кишки, большого сальника с брюшиной и между собой грозит ущемлением органов, нарушением движения каловых масс, рубцовым деформированием петель кишечника, развитием острой спаечной кишечной непроходимости (ОСКН) — явлением, угрожающим жизни пациента.
Клинические формы заболевания
По международной классификации болезней в зависимости от локализации и причин возникновения патологические спаечные процессы разделяют на следующие категории:
- Спайки в брюшной полости (абдоминальные, сращения диафрагмы, кишечника, сальника, брыжейки тонкого и/или толстого кишечника, петель кишок, органов малого таза у мужчин).
- Воспалительные спайки внутренних женских половых органов.
- Послеоперационные спайки в малом тазу.
Образовавшиеся сращения вызывают нарушения перистальтики кишечника, что затрудняет дефекацию, приводит к переполнению петель кишечника сформированными каловыми массами, возникновению нерегулярного стула, запоров, абдоминальных болей.
По характеру симптомов данную патологию условно разделяют на 2 вида:
- Спайки с умеренным болевым синдромом, связанным с процессом активного пищеварения.
- Спайки с острым болевым синдромом, вызванным периодическими приступами ОСКН.
В первом случае боль вызвана спазмами гладкой мускулатуры кишечника во время транзита пищевого содержимого по петлям кишечника. Во втором — болевые ощущения вызывает сдавливание, полная или частичная перетяжка кишок фибрино-коллагеновыми нитями с последующим замедлением моторики, нарушением кровоснабжения и иннервации кишечника, развитием некроза.
Признаки наличия спаек
Симптомы спаечного процесса разнообразны и зависят от первопричин, спровоцировавших сращение, локализации тяжей в брюшной полости, их массивности и распространенности. Ввиду того, что заболевание не имеет безусловно характерных, отличительных только для него клинических признаков, о его развитии в организме судят исходя из анамнеза, общего состояния пациента и местных проявлений.
Основные признаки спаечного процесса брюшной полости:
- функциональные нарушения работы кишечника (запор, метеоризм, диарея);
- нерегулярность акта дефекации;
- чередование жидкого и твердого стула более 1 раза в сутки;
- усиленная «звонкая» перистальтика кишечника;
- болевой синдром локального характера, наиболее выраженный в зоне послеоперационного рубца, месте склейки органов друг с другом или брюшиной.
При патологии, осложненной рецидивирующей кишечной непроходимостью, к нарастающему болевому синдрому присоединяются симптомы интоксикации организма:
- рвота;
- общая слабость;
- падение артериального давления;
- повышение температуры тела;
- бледность кожных покровов;
- потеря сознания.
Данное состояние является угрожающим жизни пациента и требует неотложной медицинской помощи.
Диагностика и методики лечения
Диагностика спаечной болезни брюшной полости — задача не из легких. Так как яркая клиническая картина развивается на опасной стадии кишечной непроходимости, заболевание часто выявляется уже в процессе ургентного оперативного вмешательства. Ввиду этого плановые обследования на предмет формирования спаек рекомендованы:
- пациентам с болевым синдромом после различных операций в брюшной полости;
- больным, имеющим в анамнезе воспалительные заболевания органов малого таза и брюшной полости.
Установить точный диагноз помогают: общая оценка состояния больного, сбор анамнеза заболевания, клиническая симптоматика, пальпация живота и анальное исследование толстой кишки, результаты клинико-лабораторных анализов (крови, мочи, биохимии крови) и данные объективных инструментальных обследований.
Применяемые инструментальные методы диагностики спаечной болезни:
- обзорная рентгенография брюшной полости;
- гастроскопия;
- колоноскопия;
- УЗИ брюшной полости;
- проверка прохождения бария по тонкому кишечнику (пассаж бария в рентгеновском излучении);
- ирригоскопия толстой кишки с введением контрастного препарата;
- радиоизотопное исследование при помощи радиоактивных изотопов йода;
- лапароскопия.
Сегодня консервативное лечение спаечной болезни эффективно лишь на начальной стадии ее развития. При выраженных болях и эпизодах ОСКН показан операционный метод разделения спаек. Трудность заключается в том, что любое хирургическое вмешательство само по себе провоцирует высвобождение фибрина и формирование новых сращений.
Наиболее эффективным, малотравматичным и современным методом лечения является лапароскопическая операция. Через небольшие проколы в брюшинный отдел вводятся камера и инструменты, при помощи которых рассекаются спайки: лазер, электрический, радиоволновой нож. Разделение сращений может сопровождаться:
- наложением лигатурных швов;
- искусственным формированием обходных соединений между приводящим и отводящим отделом кишок (при невозможности разделения спаянных конгломератов);
- укладыванием петель кишечника и целенаправленной фиксацией при помощи эластичной трубки (с последующим ее удалением).
Введение в брюшную полость после операции специальных барьерных жидкостей предотвращает рецидивы спаечной болезни.
Меры профилактики
Профилактика острой и хронической спаечной болезни заключается в своевременном лечении воспалительных процессов в органах брюшной полости и малого таза, корректирующей терапии сопутствующих заболеваний, грамотном проведении хирургических вмешательств.
Рекомендуется:
- вести активный здоровый образ жизни;
- следить за здоровьем мочеполовой системы (планово посещать гинеколога, уролога, своевременно лечить половые инфекции);
- регулярно выполнять физические упражнения;
- отслеживать регулярность дефекации и вид стула.
После проведения операций пациентам рекомендованы различные физиопроцедуры, направленные на рассасывание спаек и предотвращение формирования рубцовой ткани (электрофорез, магнитотерапия).
При спаечной болезни противопоказаны чрезмерные нагрузки. Женщинам нельзя поднимать тяжести более 5 кг, мужчинам — более 7 кг.
Эффективно послеоперационное проведение иммуноферментной терапии (прием иммуномодуляторов с пролонгированной гиалуронидазной активностью), включение в восстановительную терапию фибринолитических препаратов, препятствующих отложению фибрина.
К сожалению, спаечная болезнь является тяжелым осложнением оперативных вмешательств, и все проводимые мероприятия, направленные на предотвращение образования сращений, не гарантируют положительного результата.
Каждая последующая операция увеличивает количество и плотность спаек, провоцирует их разрастание и повышает риск рецидивов ОСКН.
Поэтому главная задача профилактики спаечного процесса — своевременное и грамотное лечение основного заболевания.
Правила питания при заболевании
Огромную роль в предотвращении развития кишечной непроходимости играет диета при спаечной болезни. Не рекомендуется соблюдать разнообразные диеты, так как они провоцируют запоры. Правильный стереотип питания влияет на всю работу ЖКТ.
Пациентам со спайками рекомендовано:
- питаться полноценно, часто и дробно;
- не допускать голодовок, переедания (желательно придерживаться строгого режима приема пищи в одно и то же время);
- пить не мене 2,5 л чистой воды в сутки;
- отказаться от алкоголя, кофе, острых блюд, консервов, белого сахара, продуктов, провоцирующих метеоризм (капусты, бобовых, винограда, кукурузы, редиса).
Желательно также отказаться от употребления цельного молока, газированных напитков и включить в свой рацион продукты, богатые кальцием: творог, твердые сыры, кефир.
Спайки брюшной полости в значительной степени ухудшают качество жизни пациентов, поэтому после проведения любого хирургического вмешательства рекомендуется приступать к мероприятиям, предотвращающим развитие патологического процесса.
Спаечная болезнь
Спаечная болезнь – заболевание, вызванное образованием соединительнотканных тяжей между внутренними органами и брюшиной. Патология чаще всего связана с предшествующей операцией. Симптомы зависят от локализации спаек и их распространенности. Для острого периода характерны абдоминальные боли, поносы или запоры, рвота, падение давления, повышение температуры, слабость. Диагностика заключается в тщательном сборе анамнеза и жалоб, а также проведении рентгенографии органов брюшной полости, УЗИ, МРТ, лапароскопии. Лечение направлено на купирование симптомов, предотвращение прогрессирования патологии, при частых обострениях и рецидивах показано проведение операции.
Спаечная болезнь — патологическое состояние, обусловленное формированием соединительнотканных сращений (спаек) в брюшной полости. Организм человека уникально устроен, в определенный момент времени он включает защитные механизмы, которые могут предотвратить развитие тяжелых осложнений, но это отражается на общем состоянии.
С целью ограждения здоровых органов от поврежденных структур вокруг патологического очага формируется соединительная ткань. Она не может восполнить функции утраченной, но позволяет заполнить пустоту и оградить окружающие ткани от патологии. Вначале эта ткань рыхлая, затем она уплотняется и иногда окостеневает.
Так и образуются спайки.
https://www.youtube.com/watch?v=YboVxJI5wn8
Спайки в брюшной полости представляют собой соединительнотканные тяжи, которые соединяют брюшину и внутренние органы. Сращения перетягивают органы и ограничивают их подвижность, создают условия для нарушения их функций, поэтому нередко становятся причиной серьезных заболеваний, например, непроходимости кишечника или женского бесплодия.
Спаечная болезнь
Провоцирующими факторами, инициирующими механизм спаечной болезни, могут быть заболевания внутренних органов в сочетании с оперативной травмой (в 98% случаев). Если к травме присоединяются инфекция, кровь, пересыхание брюшины, то риск появления спаек возрастает.
Запустить развитие спаечной болезни могут ушибы и травмы живота. Тупые механические повреждения нередко сопровождаются внутренними кровотечениями, образованием гематом, нарушением лимфооттока и обмена веществ в пораженных тканях.
Это ведет к расстройству кровотока в брюшине и началу воспаления со всеми вытекающими последствиями.
Спаечную болезнь могут также вызывать врожденные аномалии и пороки развития, химические вещества, лекарственные препараты и инородные тела.
Внутренние органы брюшной полости покрыты тонкими листками брюшины. В норме они имеют гладкую поверхность и секретируют небольшое количество жидкости, чтобы обеспечить свободное перемещение органов брюшной полости относительно друг друга.
Различные провоцирующие факторы приводят к отеку тканей и появлению фибринового налета на брюшине. Фибрин – это клейкое вещество, которое способствует соединению близлежащих тканей.
Если в это время не провести адекватную терапию, то после стихания патологических процессов на месте склеивания образуются спайки.
Процесс формирования сращений проходит в несколько этапов: вначале выпадает фибрин, затем через 2-3 суток на нем появляются специальные клетки (фибробласты), которые секретируют коллагеновые волокна. Выраженное замещение воспаленных тканей соединительными начинается на 7 день и заканчивается на 21. За этот период сращения превращаются в плотные спайки, в них прорастают капилляры и нервы.
Клинические признаки спаечной болезни зависят от локализации спаек и распространенности патологии. Заболевание может протекать бессимптомно или появляться внезапно и остро с необходимостью срочной госпитализации в отделение хирургии.
Неотложные состояния при спаечной болезни чаще всего связаны с непроходимостью кишечника. В подобных ситуациях пациенты предъявляют жалобы на интенсивную боль, тошноту, рвоту, повышение температуры тела. Пальпация живота вызывает резкие болевые ощущения, к тому же пациент не может определить их точную локализацию.
Заболевание оказывает сильное влияние на перистальтику кишечника: возможно ее усиление с развитием поноса или, наоборот, ослабевание до полного исчезновения, что приводит к появлению запоров.
Многократная рвота резко ухудшает состояние пациентов и вызывает обезвоживание, это сочетается с падением артериального давления, резкой слабостью и усталостью.
Иногда симптомы спаечной болезни имеют периодический характер, то появляясь, то внезапно исчезая. В этом случае пациента беспокоят боли в области живота, запор или диарея.
Если клинические проявления слабо выражены, изредка возникает ноющая боль и незначительные расстройства кишечника, тогда говорят о развитии хронической спаечной болезни.
Чаще всего с подобными состояниями сталкиваются гинекологи, поскольку спаечный процесс может поражать внутренние половые органы, оказывая негативное влияние на менструальную функцию и способность к деторождению.
Хирург может заподозрить спаечную болезнь во время первичного осмотра пациента при наличии характерных жалоб, предшествующих воспалительных заболеваний органов брюшной полости, оперативных процедур и инфекционной патологии. Диагностические мероприятия подразумевают проведение лапароскопии, УЗИ и МСКТ органов брюшной полости, рентгенографии, электрогастроэнтерографии.
КТ ОБП. Множественные спайки кишечника/сальника с брюшной стенкой.
- Лапароскопическое исследование – наиболее информативный метод диагностики спаечной болезни. Это по своей сути микрооперация, заключающаяся в выполнении небольших разрезов, введении в них специальных инструментов с камерой, которая позволяет провести видеовизуализацию внутренних органов. Это не только диагностическая процедура: после обнаружения проблемы можно сразу осуществить оперативное вмешательство для лечения спаечной болезни.
- Обзорная рентгенография ОБП играет большую роль в постановке диагноза спаечной болезни. Метод позволяет обнаружить воспалительный экссудат в брюшной полости, повышенное газообразование в кишечнике и его вздутие. Часто исследование проводят с использованием контрастного вещества для определения непроходимости кишечника.
- Электрогастроэнтерография подразумевает измерение электрических сигналов от разных отделов пищеварительного тракта во время его сокращения.
- УЗИ и КТ органов брюшной полости – точные методы, позволяющие определить расположение спаек и их распространенность.
Множественные спайки в брюшной полости (межкишечные/с брюшной стенкой/сальником), у этого же пациента.
Лечение спаечной болезни заключается в проведении консервативных и хирургических процедур. Консервативные терапевтические мероприятия направлены на предотвращение образования спаек и их негативных последствий, а также купирование симптомов. Оперативное вмешательство проводится при острых неотложных состояниях, постоянных рецидивах патологии и частых обострениях.
Консервативная терапия
В начале консервативного лечения спаечной болезни в первую очередь купируют болевые ощущения. Этого можно добиться путем проведения очистительной клизмы (если боль связана с запорами и задержкой газов), наложением тепла на живот, приемом спазмолитиков.
Решить проблему запоров можно назначением специальной диеты, обогащенной продуктами, которые усиливают перистальтику (любые погрешности в питании могут вызвать резкое обострение патологии).
Если это не помогает, назначают легкие слабительные препараты и физиопроцедуры: диатермию, парафиновые аппликации, ионофорез, грязелечение.
Пациентам рекомендуют исключить физические нагрузки, чтобы предотвратить спазмы мускулатуры, которые вызывают усиление боли. Для устранения рвоты назначают противорвотные препараты, а также используют внутривенные растворы для снятия симптомов обезвоживания.
Хирургическое лечение
Хирургические вмешательства при спаечной болезни довольно сложны, к тому же они подразумевают серьезную предоперационную подготовку. Очень часто операции делают по поводу неотложных состояний: подготовка таких пациентов скоротечна, но всегда полноценна.
Больным переливают плазму, раствор хлорида натрия, Рингера-Локка, гидрокарбоната натрия для устранения симптомов обезвоживания и нормализации кислотно-основного состояния крови.
С целью детоксикации вводят солевые растворы, реополиглюкин с преднизолоном или гидрокортизоном.
Старые рубцы на коже от предшествующей операции не иссекают, так как это может привести к осложнениям, поскольку петли кишечника припаяны к рубцу. Спайки удаляют, разделяют, раздвигают. Выбор метода зависит от конкретной ситуации.
Если обнаружены участки некроза кишечника, то поврежденную область резецируют, а проходимость восстанавливают или накладывают стому. При спайках, деформирующих кишечник, формируют обходной анастомоз.
Подобные манипуляции показаны при наличии плотного конгломерата петель, но иногда этот участок резецируют.
Во время операции соблюдают основные меры по профилактике рецидива заболевания: делают широкие разрезы, предотвращают пересыхание листков брюшины, проводят полноценную остановку кровотечений и своевременно удаляют кровь, исключают попадание в рану инородных предметов; в рану не вносят сухие антисептики и антибиотики, для сшивания используют полимерные нити.
После операции показано внутрибрюшинное введение протеолитических ферментов, назначение противовоспалительных и антигистаминных препаратов, проведение стимуляции перистальтики. Следует отметить, что хирургические манипуляции в 15-20% случаев приводят к повторному образованию спаек, поэтому к вопросу терапии стоит подходить обдуманно.
Прогноз при единичных спайках благоприятный, но множественные поражения вызывают негативные последствия. Предотвратить развитие спаечной болезни можно, выполняя ряд несложных действий: следует вести правильный образ жизни, полноценно и рационально питаться, заниматься спортом.
Нельзя допускать периоды длительного голодания, чередующиеся с приступами переедания. Важно следить за регулярностью стула, а также обеспечить полноценное пищеварение, проводя профилактику заболеваний желудочно-кишечного тракта и проходя регулярные осмотры у гастроэнтеролога.
Во многом профилактика спаечной болезни зависит от компетентности врачей, соблюдения ими техники и правил операции, назначения адекватной терапии.
Спаечная болезнь
Кишечник представляется нам не самым деликатным органом, однако… Помню, когда я учился в медицинском институте, на кафедре хирургии, нам показывали правильное отношение к кишке. Пожилой доктор никогда даже не прикасался к органу пальцами ― только салфеткой, смоченной в стерильной жидкости.
Он работал пинцетом, очень нежно и бережно укладывая петли на свое место после осмотра. Вот так нам прививали трепетное отношение к кишке. Однако не все юные хирурги усвоили эти уроки, и некоторые коллеги до сих пор всячески теребят и встряхивают кишки пациентов.
И после таких небрежных манипуляций в кишечнике обязательно образуются спайки.
Спайки представляют из себя как бы тяжи, созданные из соединительной ткани. Образуются они между листками брюшины. Сама брюшина представляет собой тонкую оболочку, окружающую внутренние органы живота. Функций у этой пленки множество, и одна из них — защитная.
Реализуется эта функция так: когда на органе (кишке) образуется повреждение или воспаление, к этому месту прилипает другой участок брюшины, благодаря этому воспалительный процесс не выходит за границы слипания. Теперь вы поняли, почему грубые действия хирурга по отношения к кишке (тисканье, тряска, которые повреждают нежную кишечную оболочку) приводят к спаечному процессу.
Кишки — это, по сути, такие подвижные трубочки, благодаря этой подвижности пищевой комок свободно и беспрепятственно проходит все изгибы своего маршрута, отдавая все хорошее и забирая все вонючее.
А спайки скручивают кишки так, что просвет закрывается, перекрывая свободный проход. А у женщин, например, бывают спайки органов малого таза.
Спаечная болезнь в малом тазу мешает прохождению яйцеклетки от яичника в полость матки, приводя к бесплодию.
Помоги себе сам
Однако, обнаружив у себя спайки после операции, не стоит сразу обвинять доктора. Любое вмешательство в брюшную полость, любое воспаление, особенно если у вас есть предрасположенность к спаечному процессу, приведет к образованию спаек, даже если доктор был очень нежен. Более того, в половине случаев спаечной болезни вы сами и виноваты.
Как напишете вы — хирург лазил, а я виноват!? Да-да, возможно, «виновато» то самое заболевание, которое вы запустили, доведя себя до хирургического стола, а также ваше поведение в послеоперационном периоде.
Одного прооперировали, удалили воспаленный аппендикс, так он на второй день уже потихонечку согнувшись ходит, а другой кряхтит, выпрашивая обезболивающие. Ну а что ― хорошо, с утра закинулся и полдня дремлешь, ничего не болит, ничего не беспокоит. Так и лежит это тело аки бревно дня три-четыре. Между тем спайки образуются очень быстро. И без движения они только укрепляются.
Не надо себя жалеть, нужно найти ту середину, когда ваш доктор еще не ворчит, увидев вас двигающимся по коридору, но и не пинает, требуя движения. Спросите у доктора: когда можно шевелиться, когда — принимать пищу, вы сами должны найти консенсус со своим врачом. Ведь и ему выгодно, чтобы у вас все было хорошо, нормальный врач тоже переживает за ваше будущее.
Не только из-за операции
Как я уже сказал, к образованию спаек могут приводить некоторые состояния и заболевания. Среди них:
- травмы кишечника после ударов, падений, ранений;
- инфекционные поражения кишечника (аппендицит, прободная язва желудка или 12-перстной кишки), приводящая к перитониту (воспалению органов живота), другие воспалительные процессы в животе;
- воспалительные заболевания в малом тазу у женщин (воспаление матки, придатков);
- лучевая терапия может привести к радиационному поражению органов живота и спаечному процессу;
- часто спаечная болезнь поражает больных после перитонеального диализа (подобие искусственной почки, только детоксикацию проводят через живот, вливая в него жидкость и одновременно удаляя токсические вещества).
Вне зависимости от причины образования спайки могут приводить к тяжелым последствиям. Поэтому важно вовремя обратить внимание на тревожные симптомы.
Не пропустить симптомы
Развивается сей недуг довольно медленно, и долгое время пациент не знает, что он пациент, между тем спайки медленно и неотвратимо (или почти неотвратимо) укрепляются, завязывая кишки в узел.
Заболевание может начинаться регулярными запорами, болями (коликами) в животе, усиливающимися при физической нагрузке, переедании. Нередко бывают тошнота и рвота.
Если вовремя не спохватиться, возникает кишечная непроходимость. Это уже серьезное осложнение ― когда кишечное содержимое не способно пройти через определенный промежуток связанной в узел кишки.
Перистальтическая волна постоянно толкает стенки кишок, возникают резкие боли. В месте сужения образуется все больший завал, кишка раздувается, сужаются сосуды, нарушается питание кишечной стенки.
При этом по-большому больной сходить не может, зато рвота — с характерным запахом.
В конечном итоге кишка в этом месте отмирает, омертвевшая ткань под давлением рвется и все вываливается в брюшную полость, вызывая разлитой каловый перитонит. А уж с этого момента до летального исхода всего один шаг. Так что давайте диагностировать спайки вовремя.
Спаечную болезнь врач может заподозрить по характерным жалобам. В помощь ему будут ультразвуковое исследование живота и рентген брюшной полости с контрастом. Также хороша компьютерная томография ― один из лучших и безопасных методов обследования. Однако иногда лучше рассечь (лапароскопически) кишечник и один раз увидеть.
Легче предупредить
Несомненно, хирург не будет стремиться лезть к вам в живот на начальных проявлениях болезни.
Он оттянет этот ответственный момент до последнего, назначит диету с исключением острого, жареного, алкоголя, мучного, копченостей (нафиг так жить???).
Еще он назначит рассасывающую терапию (это препараты такие, а не то, что вы подумали). Для обезболивания пропишет анальгетики и спазмолитики. И кстати говоря, подобная терапия действительно может помочь.
А вот гинекологи, например, часто рекомендуют секс как прекрасное средство от спаечной болезни. И ведь не поспоришь. Движение есть? Есть! Кроме того, во время секса выделяются вещества с мощным обезболивающим эффектом, и вы даже не почувствуете, как разойдутся ваши послеоперационные швы (шутка), по крайней мере спайки рассосутся точно.
Современные методы лечения и профилактика спаечной болезни брюшной полости
Неприятными последствиями операций, травм, определенных инфекционных болезней являются спайки. Они образовываются вследствие чрезмерной выработки организмом фибрина — вещества, которое способствует сращиванию внутренних органов с брюшной полостью.
Выявить данную патологию можно по выраженной симптоматике: у пациента присутствуют жалобы на частую рвоту, боли в животе, нарушение стула.
Лечение спаечной болезни требует комплексного подхода, а на достижение положительного результата может уйти не один год.
Спайки брюшной полости — схематичное изображение
Послеоперационная профилактика спаечной болезни брюшной полости
Главная причина рассматриваемого недуга — последствия хирургического вмешательства.
Поэтому профилактические мероприятия следует начинать еще на этапе первоначальной манипуляции, а также в послеоперационный период:
- Операционные доступы к брюшной полости должны быть щадящими. В идеале нужно использовать лапароскопическую методику. Однако при невозможности проведения указанной процедуры хирургу стоит производить резекцию максимально аккуратно.
- Соблюдение правил антисептики в ходе операции снизит вероятность развития воспалительных явлений в будущем, что могут привести к образованию спаек.
- Назначение профилактического лечения для пациентов, которые в этом нуждаются (по результатам обследования). В послеоперационный период 5 раз с определенным временным промежутком посредством ультрасонографии исследуют состояние брюшной полости. При наличии патологий назначают терапию, которая включает инъекции (продигиазон), ультрафонофорез, прием витамина Е. Дозировка определяется возрастом пациента.
- Маленьких пациентов, которые пережили хирургическое вмешательство на брюшной полости, ставят на диспансерный учет. Уровень контроля за больными будет определятся качеством проведенной манипуляции, а также состоянием здоровья до операции.
Показания к операции при спаечной болезни брюшной полости — основные виды операций при спайках
Схематичное изображение спаек кишечника
При лечении рассматриваемой патологии врачи стараются избегать хирургических манипуляций, либо ограничиваются минилапаротомией.
В случае с детьми недуг пытаются ликвидировать посредством комплексной консервативной терапии, которая зачастую не дает нужного эффекта.
Наиболее оптимальной тактикой лечения в подобных ситуациях является своевременное выявление спаек и дальнейшее их устранение при помощи лапароскопического оборудования.
Хирургическое лечение спаечной болезни показано в таких случаях:
- Сбои в работе кишечника (газы, рвота, нарушение стула), что сопровождаются сильными болями приступообразного характера.
- Регулярные болевые ощущения в районе живота, что появляются на момент выполнения резких движений (игра в большой теннис, бадминтон, прыжки в длину и т.д.).
- Жалобы на сильные боли в животе при переедании. Указанное явление зачастую дополняется рвотой.
- Полная непроходимость кишечника.
К МАЛОИНВАЗИВНЫМ МЕТОДАМ ЛЕЧЕНИЯ СПАЕЧНОЙ БОЛЕЗНИ ОТНОСЯТ ЛАПАРОСКОПИЮ
АЛГОРИТМ УКАЗАННОЙ ПРОЦЕДУРЫ СЛЕДУЮЩИЙ:
- Оперирующий делает 3 небольших разреза в зоне пупка. Если у пациента это уже не первая операция, и на животе имеются рубцы, резекцию делают в нескольких сантиметрах от рубцов.
- Введение оптического троакара для осмотра внутренних органов. При разрезе брюшной полости оперирующий проверяет, есть ли там спайки: наличие данных дефектов подтверждают газы.
- Повторный осмотр брюшной полости посредством троакара. В процессе ревизии хирург проверяет качество проведенной работы, контролирует гемостаз, убеждается в целостности внутренних органов.
- Введение в брюшную полость медикамента, который препятствует образованию спаек.
Гарантии того, что рецидива указанной патологии после хирургического лечения не будет, доктор не сможет дать.
Народные средства в борьбе с указанным недугом стоит применять после консультации с доктором.
На полное восстановление после хирургического лечения рассматриваемого недуга может уйти несколько лет.
Лечебная физкультура
Начинать нужно с простых упражнений, ограничиваясь 10 минутами в день.
Постепенно нагрузку увеличивают. При появлении болевых ощущений, дискомфорта занятия необходимо прекратить, и обратиться за консультацией к доктору!
Не стоит забывать о важности правильного дыхания во время физкультуры.
На боку (сначала на одном, потом на другом)
Главным действующим элементом здесь будет выступать верхняя нога. Ей рисуют круги в воздухе, покачивают взад перед, сгибают/разгибают параллельно с полом.
- Одно упражнение надо делать 5-10 раз.
- В этом положении выполняют различные манипуляции с ногами: подъемы, круговые движения.
- Одновременное поднятие рук и ног поспособствует укреплению мышц спины.
- Не забывая о дыхании, следует выгнуться с округленной спиной, потом прогнуться, стараясь дотянуться животом к полу.
-
Сеть клиник в Москве. Работаем с 2010 года.
Выбор пациентов 2018-2022
Спаечная кишечная непроходимость
Спаечная кишечная непроходимость
Как проявляется
При странгуляционной форме спаечной болезни ущемляется определённый участок кишечника и в этот процесс вовлекается брыжейка (складка из двух листов брюшины, с помощью которой тонкая кишка прикрепляется к задней стенке живота). Симптоматика этой формы патологии варьируется в зависимости от уровня непроходимости, степени ущемления петель кишечника, общего состояния пациента и ряда других факторов. Как правило, наблюдаются следующие проявления: острые болезненные ощущения в области кишечника там, где образовалась спайка, и такие симптомы ухудшения состояния, как бледность, появление холодного пота и нарушение кровообращения.
При обтурационной форме кишечной непроходимости пациент может довольно долгое время страдать периодическими проявлениями болезни, которые со временем приобретают острую форму. Самыми распространёнными жалобами таких больных являются длительные запоры, общее ухудшение самочувствия и острые боли.
Тяжелее всего переносится смешанная форма спаечной болезни, встречающаяся при спайке петель кишечника с воспалительными инфильтратами брюшной полости.
Из-за чего это происходит?
Среди факторов, провоцирующих развитие спаечной болезни, в первую очередь, следует назвать:
-
воспалительные процессы в кишечнике;
-
хирургические вмешательства (при этом следует отметить, что спаечная непроходимость может возникнуть как сразу после операции, так и через несколько лет после неё – на этот процесс влияет индивидуальная предрасположенность организма);
-
внешнее давление на кишечник;
-
повышенная физическая нагрузка;
Основными симптомами спаечной кишечной непроходимости являются хронические запоры, а также тошнота и рвотные позывы у пациента. У многих больных наблюдается метеоризм. Общим же симптомом спаечной болезни являются болезненные ощущения, которые проявляются только в том месте, где локализуются спайки. Боль может быть как постоянной, так и периодической (то усиливаясь, то ослабевая).
От спаечной кишечной непроходимости со временем могут начать страдать и другие системы организма: сердечно-сосудистая, дыхательная. Пациент начинает стремительно худеть, а от постоянных приступов боли становится раздражительным.
Чем опасно?
Спаечная кишечная непроходимость относится к числу состояний, опасных для жизни и здоровья пациента, и ключевая её опасность состоит в высокой вероятности невозможности перемещения пищи по кишечнику. Ещё одной достаточно серьёзной угрозой является омертвение стенки кишечника, что приводит к перитониту.
Вот лишь несколько возможных последствий спаечной болезни: чрезмерное сдавливание и перегибы кишечника, появление «узлов» (которые нарушают кровоснабжение кишки).
Диагностика
Поскольку кишечная спаечная непроходимость представляет для здоровья пациента серьёзную опасность, особое значение приобретает своевременное выявление патологии и начало лечения. Пациенту с жалобами, которые могут свидетельствовать о наличии спаечной болезни, проводят рентгенологическое исследование органов брюшной полости, ультразвуковое исследование, компьютерную томографию и магнитно-резонансную томографию. На основании результатов этих исследований лечащий врач принимает решение о проведении той или иной формы терапии.
Лечение
При подозрении на спаечную болезнь пациенту первым делом проводят паранефральную блокаду (т.е. введение анестетика в околопочечное пространство) – это позволяет устранить болезненные ощущения, способствует отхождению газов и появлению самостоятельного стула. Успешный результат проведения данной процедуры, как правило, свидетельствует о частичной непроходимости кишечника. В этом случае хирургического вмешательства обычно не требуется.
Если блокада не даёт положительного результата, больному проводят промывание желудка и делают сифонную клизму. Если эффекта нет и от этих мероприятий, необходимо уже проведение оперативного устранения спаечной кишечной непроходимости.
Болезнь не должна нарушать ваши планы и мешать наслаждаться полноценной жизнью! Обратитесь за лечением спаечной кишечной непроходимости к врачам-гастроэнтерологам медицинского центра Бест Клиник. Техническое оснащение клиники позволяет проводить точную диагностику таких состояний и осуществлять хирургическое лечение спаечной болезни с минимальным риском для пациента! Вы сможете восстановиться после лечения в нашем стационаре и получить все необходимые процедуры в физиотерапевтическом отделении клиники, чтобы как можно быстрее вернуться к привычному ритму жизни! Запишитесь на приём прямо здесь, на нашем сайте или с помощью специальной формы.
Отзывы на сторонних ресурсах
Дипломы и награды
Лицензия Министерства здравоохранения РФ
Лучшая клиника в номинации «выбор пациентов» 2018, 2019 по версии DocDoc и Напоправку
Сайт носит исключительно информационный характер и ни при каких условиях не является публичной офертой, определяемой положениями ч. 2 ст. 437 Гражданского кодекса РФ. Чтобы получить подробную информацию о стоимости услуг, обращайтесь, пожалуйста, к администраторам клиник. «Бест Клиник» — частная клиника и платная поликлиника в Москве, больница стационар.
Политика «Бест Клиник» в отношении обработки персональных данных.
© 2009–2023 Сеть медицинских центров «Бест Клиник».
Реквизиты: ООО «Бест Клиник», ОГРН 1137746557387, ИНН 7701363414, КПП 772701001
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПРОКОНСУЛЬТИРУЙТЕСЬ СО СПЕЦИАЛИСТОМ








































































