Текущая страница: 9 (всего у книги 12 страниц) [доступный отрывок для чтения: 3 страниц]
Источником информации по периодическим осмотрам является «Карта подлежащих периодическому осмотру» (ф. 046/у).
Для оценки профилактической работы поликлиники вычисляют следующие показатели.
Полнота охвата населения профилактическими осмотрами(%):
число фактически осмотренных x 100 / число подлежащих осмотру по плану.
Этот показатель рассчитывается по всем контингентам (ф. 30-здрав, раздел 2, подраздел 5 «Профилактические осмотры, проведенные данным учреждением). Размер показателя обычно высок и приближается к 100%.
Частота выявленных заболеваний («патологическая пораженность») рассчитывается по всем диагнозам, которые указываются в отчете на 100, 1000 осмотренных:
число заболеваний, выявленных при профосмотрах x 1000 / общее число осмотренных лиц.
Этот показатель отражает качество проведения профилактических осмотров и указывает, как часто встречается выявленная патология в «среде» осмотренных или в «среде» населения района деятельности поликлиники.
Более детальные результаты профилактических осмотров можно получить путем разработки «Карт диспансерного наблюдения» (ф. 030/у). Это позволяет данный контингент больных осмотреть по полу, возрасту, профессиям, стажу работы, длительности наблюдения; кроме того, оценить участие в осмотрах врачей различных специальностей, выполнение положенного числа осмотров на одно лицо, результативность осмотров и характер мероприятий, проведенных с целью оздоровления и обследования этих контингентов.
Для получения достоверного показателя важным является своевременное правильное оформление на профосмотрах статистических талонов (ф. 025-2/у). Качество осмотров зависит от выявления патологии и своевременной регистрации ее в учетно-отчетных документах. На 1000 осмотренных частота выявления гипертонической болезни составляет 15, хронического бронхита – 13, тиреотоксикоза – 5, ревматизма – 2.
Диспансерное наблюдение за больными
Для анализа диспансерной работы используют три группы показателей:
1) показатели охвата диспансерным наблюдением;
2) показатели качества диспансерного наблюдения;
3) показатели эффективности диспансерного наблюдения.
Данные, необходимые для расчета этих показателей, можно получить из учетно-отчетных документов (ф. 12, 030/у, 025/у, 025-2/у).
Показатели охвата диспансерным наблюдением следующие.
В этой группе выделяют показатели частоты и структуры охвата диспансерным наблюдением («Д»-наблюдением).
1. Показатели частоты.
Охват населения диспансеризацией (на 1000 жителей):
состоит на «Д»-наблюдении в течение года x 1000 / общая численность обслуживаемого населения.
Структура больных, состоящих под «Д»-наблюдением, по нозологическим формам (%):
число больных, состоящих под «Д»-наблюдением по данному заболеванию x 100 / общее число диспансерных больных.
2. Показатели качества диспансеризации.
Своевременность взятия больных на «Д»-учет (%) (по всем диагнозам):
число больных, впервые выявленных и взятых под «Д»-наблюдение x 100 / общее число вновь выявленных больных.
Показатель характеризует работу по раннему взятию на «Д»-учет, поэтому он вычисляется из совокупности заболеваний с впервые в жизни установленным диагнозом по отдельным нозологическим формам. При правильной организации работы этот показатель должен приближаться к 100%: гипертоническая болезнь – 35%, язвенная болезнь – 24%, ИБС – 19%, сахарный диабет – 14,5%, ревматизм – 6,5%.
Полнота охвата «Д»-наблюдением больных (%):
число больных, состоящих на «Д»-учете на начало года + вновь взятые под «Д»-наблюдение – ни разу не явившиеся x 100 / число зарегистрированных больных, нуждающихся в «Д»-учете.
Этот показатель характеризует активность врачей в организации и проведении диспансеризации и должен составлять 90 – 100%. Он может быть вычислен как в отношении всего диспансерного контингента больных, так и раздельно по тем нозологическим формам, сведения о которых имеются в отчете.
Кратность посещений:
число посещений врача, сделанных больными диспансерной группы / число лиц в диспансерной группе. Соблюдение сроков диспансерных осмотров (плановость наблюдения), %:
число диспансеризированных, соблюдавших сроки явки на «Д»-наблюдение x 100 / общее число диспансеризированных.
Процент «оторвавшихся» (ни разу не явившихся к врачу за год) в норме допустим от 1,5 до 3%.
Полнота проведения лечебно-оздоровительных мероприятий (%):
прошли за год данный вид лечения (оздоровления) x 100 / нуждались в данном виде лечения (оздоровления).
Показатели эффективности диспансерного наблюдения
Эффективность диспансерного наблюдения оценивается показателями, характеризующими достижение поставленной цели диспансеризации, ее конечных результатов. Она зависит не только от усилий и квалификации врача, уровня организации диспансерного наблюдения, качества лечебно-оздоровительных мероприятий, но и от самого пациента, его материально-бытовых условий, условий труда, социально-экономических и экологических факторов.
Оценить эффективность диспансеризации можно на основе изучения полноты обследования, регулярности наблюдения, проведения комплекса лечебно-оздоровительных мероприятий и его результатов. Это требует углубленного анализа данных, содержащихся в «Медицинской карте амбулаторного больного» (ф. 025/у) и «Контрольной карте диспансерного наблюдения» (ф. 030/у).
Основными критериями эффективности диспансеризации являются сдвиги в состоянии здоровья больных (улучшение, ухудшение, без перемен), наличие или отсутствие рецидивов, показатели утраты трудоспособности, снижение заболеваемости и летальности в диспансерной группе, а также выход на инвалидность и результаты реабилитации и переосвидетельствования инвалидов, состоящих на «Д»-учете. Для оценки этих изменений на каждого больного один раз в год составляется так называемый этапный эпикриз, который записывается в «Медицинской карте амбулаторного больного». В этапном эпикризе кратко записывают субъективное состояние больного, данные объективного обследования, проведенные мероприятия лечебного и профилактического характера, а также мероприятия по трудоустройству. Оценивать эффективность диспансеризации рекомендуется в динамике за 3 – 5 лет.
Оценку эффективности диспансеризации следует проводить раздельно по группам:
1) здоровые;
2) лица, перенесшие острые заболевания;
3) больные хроническими заболеваниями.
Критериями эффективности диспансеризации здоровых (I группа «Д»-наблюдения) являются отсутствие заболеваний, сохранение здоровья и трудоспособности, т. е. отсутствие перевода в группу больных.
Критериями эффективности диспансеризации лиц, перенесших острые заболевания, (II группа «Д»-наблюдения), являются полное выздоровление и перевод в группу здоровых.
Показатели, характеризующие эффективность диспансеризации хронических больных, следующие.
Удельный вес больных, снятых с «Д»-учета в связи с выздоровлением:
число лиц, снятых с «Д»-учета в связи с выздоровлением x 100 / число больных, состоящих на «Д»-учете.
Удельный вес больных, снятых с «Д»-учета в связи с выздоровлением, в норме допустим при гипертонической болезни – 1%, язвенной болезни – 3%, ревматизме – 2%.
Удельный вес больных, снятых с «Д»-учета в связи со смертью (по всем диагнозам):
число больных, снятых с «Д»-учета в связи со смертью x 100 / число больных, состоящих на «Д»-учете.
Удельный вес рецидивов в диспансерной группе:
число обострений (рецидивов) в диспансерной группе x 100 / число лиц с данным заболеванием, проходящих курс лечения.
Этот показатель рассчитывается и анализируется по каждой нозологической форме в отдельности.
Удельный вес больных, состоящих на «Д»-наблюдении, не имевших в течение года временной утраты трудоспособности (ВУТ):
число больных диспансерной группы, не имевших в течение года ВУТ x 100 / число работающих лиц диспансерной группы.
Удельный вес вновь взятых на «Д»-учет среди состоящих под наблюдением:
число вновь взятых больных на «Д»-учет с данным заболеванием x 100/число больных, состоящих на «Д»-учете на начало года + вновь взятые больные в данном году.
Этот показатель дает представление о систематичности работы по диспансеризации в поликлинике. Он не должен быть высоким, так как в противном случае будет свидетельствовать о снижении качества выявления той или иной патологии в предыдущие годы. Если показатель выше 50%, можно сделать вывод о недостаточно проводимой работе по диспансеризации. Рекомендуется анализировать этот показатель по отдельным нозологическим формам, так как при длительно протекающих заболеваниях он составляет менее 30%, а при быстро излечиваемых может быть значительно выше.
Заболеваемость с временной утратой трудоспособности (ВУТ) в случаях и днях по конкретным заболеваниям, по поводу которых больные взяты на «Д»-учет (на 100 диспансеризируемых):
число случаев (дней) заболеваемости с ВУТ при данном заболевании у диспансеризированных в данном году x 100 / число диспансеризированных с данным заболеванием.
Эффективность диспансеризации подтверждается снижением величины этого показателя при сравнении его с показателем за предыдущий год (или несколько лет).
Показатель первичной инвалидности состоящих на «Д»-учете за год (на 10 000 диспансеризируемых):
признаны впервые инвалидами в данном году по данному заболеванию из состоящих на «Д»-учете x 1000 /число состоящих на «Д»-учете в течение года по данному заболеванию.
Летальность среди больных, состоящих на «Д»-учете (на 100 диспансеризируемых):
число умерших из состоящих на «Д»-учете x 1000 / общее число лиц, состоящих на «Д»-учете.
Среднее число больных, состоящих на диспансерном учете на терапевтическом участке: оптимальным считается, когда у участкового врача состоит на учете 100 – 150 больных с различными заболеваниями.
Статистические показатели заболеваемости
Общая частота (уровень) первичной заболеваемости (‰):
число всех первичных обращений x 1000 / средняя годовая численность прикрепленного населения.
Частота (уровень) первичной заболеваемости по классам (группам, отдельным формам) болезней (‰):
число первичных обращений по поводу болезней x 1000 / средняя годовая численность прикрепленного населения.
Структура первичной заболеваемости по классам (группам, отдельным формам) болезней (%):
число первичных обращений по поводу болезней x 100 / число первичных обращений по всем классам болезней.
Статистические показатели трудопотерь
Общая частота случаев (дней) трудопотерь (‰):
число всех случаев (или дней) трудопотерь x 1000 / средняя годовая численность прикрепленного населения.
Частота случаев (дней) трудопотерь по классам (группам, отдельным формам) болезней (‰):
число случаев (дней) трудопотерь по поводу всех болезней x 1000 / средняя годовая численность прикрепленного населения.
Структура случаев (дней) трудопотерь по классам (группам, отдельным формам) болезней (%):
число случаев (дней) трудопотерь по классам (группам, отдельным формам) болезней x 100 / число случаев (или дней) трудопотерь по всем классам болезней.
Средняя длительность случаев трудопотерь по классам (группам, отдельным формам) болезней (дни):
число дней трудопотерь по классам (группам, отдельным формам) болезней / число случаев трудопотерь по поводу болезней кожи (травм, гриппа и т. д.).
Показатели деятельности дневного стационара
Структура лечившихся больных в дневном стационаре по классам (группам, отдельным формам болезней) (%):
число больных, лечившихся по классам (группам, отдельным формам) болезней x 100 / общее число лечившихся больных в дневном стационаре.
Средняя длительность лечения больных в дневном стационаре (дни):
число дней лечения, проведенных в дневном стационаре всеми лечившимися больными / общее число больных, лечившихся в дневном стационаре.
Средняя длительность лечения в дневном стационаре по классам (группам, отдельным формам) болезней (дни):
число дней лечения больных в дневном стационаре по классам (группам, отдельным формам) болезней / число больных, лечившихся в дневном стационаре, по классам (группам, отдельным формам) болезней.
Число дней лечения в дневном стационаре на 1000 прикрепленного населения (‰):
число койкодней x 1000 / общее число прикрепленного населения.
Показатели госпитализации
Общая частота (уровень) госпитализации (‰):
число всех госпитализированных больных x 1000 / средняя годовая численность прикрепленного населения.
Частота (уровень) госпитализации по классам (группам, отдельным формам) болезней (‰):
число госпитализированных по классам (группам, отдельным формам) болезней x 1000 / средняя годовая численность прикрепленного населения.
Структура госпитализации по классам (группам, отдельным формам) болезней (%):
число госпитализированных по классам (группам, отдельным формам) болезней x 100 / число всех госпитализированных.
Раздел 4. Деятельность стационара
Статистические данные о работе стационара представлены в годовом отчете (ф. 30-здрав.) в Разделе 3 «Коечный фонд и его использование» и в «Отчете о деятельности стационара за год» (ф. 14). Эти данные позволяют определить показатели, необходимые для оценки использования коечного фонда стационара и качества лечения.
Однако оценка деятельности стационара не должна ограничиваться этими разделами отчета. Детальный анализ возможен только при использовании, изучении и правильном оформлении первичной учетной документации:
1) медицинской карты стационарного больного (ф. 003/у);
2) журнала учета движения больных и коечного фонда стационара (ф. 001/у);
3) сводной месячной ведомости учета движения больных и коечного фонда по стационару (отделению, профилю коек) (ф. 016/у);
4) статистической карты выбывшего из стационара (ф. 066/у).
Оценка работы стационара дается на основе анализа двух групп показателей:
1) коечного фонда и его использования;
2) качества лечебно-диагностической работы.
Использование коечного фонда стационара
Рациональное использование фактически развернутого коечного фонда (при отсутствии перегрузки) и соблюдение необходимого срока лечения в отделениях с учетом специализации коек, диагноза, тяжести патологии, сопутствующих заболеваний имеют большое значение в организации работы стационара.
Для оценки использования коечного фонда вычисляются следующие наиболее важные показатели:
1) обеспеченность населения больничными койками;
2) среднегодовая занятость больничной койки;
3) степень использования коечного фонда;
4) оборот больничной койки;
5) средняя длительность пребывания больного на койке.
Обеспеченность населения больничными койками (на 10 000 населения):
общее число больничных коек x 10 000 / численность обслуживаемого населения.
Среднегодовая занятость (работа) больничной койки:
число койкодней, фактически проведенных больными в стационаре / среднегодовое число коек.
Среднегодовое число коек в стационаре определяется следующим образом:
число фактически занятых коек каждого месяца года в стационаре / 12 месяцев.
Этот показатель может быть вычислен как в целом по стационару, так и по отделениям. Его оценка производится путем сопоставления с расчетными нормативами для отделений различного профиля.
Анализируя данный показатель, следует учитывать, что в число фактически проведенных койкодней входят дни, проведенные больными на так называемых приставных койках, которые в числе среднегодовых коек не учитываются; связи с этим среднегодовая занятость койки может оказаться больше числа дней в году (свыше 365 дней).
Работа койки меньше или больше норматива свидетельствует соответственно о недогрузке или перегрузке стационара.
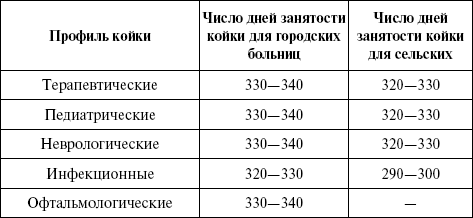
Ориентировочно этот показатель составляет для городских больниц 320 – 340 дней в году.
Степень использования коечного фонда (выполнение плана по койкодням):
число фактически проведенных больными койкодней x 100 / плановое число койкодней.
Плановое число койкодней за год определяется умножением среднегодового числа коек на норматив занятости койки в году (табл. 13).
Таблица 13
Среднее число дней использования (занятости) койки в году
Этот показатель рассчитывается в целом по больнице и по отделениям. Если среднегодовая занятость койки в пределах норматива, то он приближается к 30%; при перегрузке или недогрузке стационара показатель будет соответственно выше или ниже 100%.
Оборот больничной койки:
число выбывших больных (выписанных + умерших) / среднегодовое число коек.
Этот показатель свидетельствует о том, какое число больных «обслужила» одна койка в течение года. Быстрота оборота койки зависит от длительности госпитализации, что, в свою очередь, определяется характером и течением заболевания. В то же время уменьшение сроков пребывания больного на койке и, следовательно, увеличение оборота койки во многом зависят от качества диагностики, своевременности госпитализации, ухода и лечения в больнице. Расчет показателя и его анализ следует вести как в целом по стационару, так и по отделениям, профилям коек, нозологическим формам. В соответствии с плановыми нормативами для городских стационаров общего типа оборот койки считается оптимальным в пределах 25 – 30, а для диспансеров – 8 – 10 больных год.
Средняя длительность пребывания больного в стационаре (средний койкодень):
число проведенных больными койкодней за год /число выбывших (выписанные + умершие).
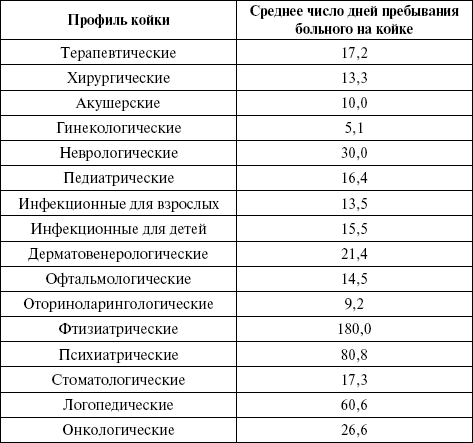
Как и предыдущие показатели, вычисляется как по стационару в целом, так и по отделениям, профилям коек, отдельным заболеваниям. Ориентировочно норматив для больниц общего типа составляет 14 – 17 дней, с учетом профиля коек – значительно выше (до 180 дней) (табл. 14).
Таблица 14
Среднее число дней пребывания больного на койке
Средний койкодень характеризует организацию и качество лечебно-диагностического процесса, указывает на резервы повышения использования коечного фонда. По данным статистики, сокращение средней длительности пребывания на койке только на один день позволило бы госпитализировать дополнительно свыше 3 млн больных.
Величина этого показателя в большой степени зависит от типа и профиля стационара, организации его работы, качества лечения и пр. Одной из причин длительного пребывания больных в стационаре является недостаточное обследование и лечение в поликлинике. Сокращение сроков госпитализации, высвобождающее дополнительные койки, должно проводиться прежде всего с учетом состояния больных, так как преждевременная выписка может привести к повторной госпитализации, что в итоге даст не уменьшение, а увеличение показателя.
Значительное снижение среднего койкодня по сравнению с нормативом может указывать на недостаточную обоснованность сокращения сроков госпитализации.
Удельный вес сельских жителей среди госпитализированных больных (Раздел 3, подраздел 1):
число сельских жителей, госпитализированных в стационар за год x 100 / число всех поступивших в стационар.
Этот показатель характеризует использование коек городской больницы сельскими жителями и влияет на показатель обеспеченности сельского населения данной территории стационарной медицинской помощью. В городских больницах он составляет 15 – 30%.
Качество лечебно-диагностической работы стационара
Для оценки качества диагностики и лечения в стационаре используются следующие показатели:
1) состав больных в стационаре;
2) средняя длительность лечения больного в стационаре;
3) больничная летальность;
4) качество врачебной диагностики.
Состав больных в стационаре по отдельным заболеваниям (%):
число больных, выбывших из стационара с определенным диагнозом x 100 / число всех больных, выбывших из стационара.
Этот показатель не является непосредственной характеристикой качества лечения, но именно с ним связаны показатели этого качества. Вычисляется раздельно по отделениям.
Средняя длительность лечения больного в стационаре (по отдельным заболеваниям):
число койкодней, проведенных выписанными больными с определенным диагнозом / число выписанных больных с данным диагнозом.
Для расчета этого показателя в отличие от показателя средней длительности пребывания больного в стационаре используются не выбывшие (выписанные + умершие) больные, а только выписанные, и вычисляется он по заболеваниям раздельно для выписанных и умерших больных.
Нормативов средней длительности лечения не существует, и при оценке этого показателя по данному стационару его сравнивают со средними сроками лечения при различных заболеваниях, сложившимися в данном городе, районе.
При анализе этого показателя рассматривают отдельно среднюю длительность лечения больных, переведенных из отделения в отделение, а также повторно поступивших в стационар для обследования или долечивания; для больных хирургического профиля отдельно вычисляют длительность лечения до операции и после нее.
При оценке этого показателя необходимо учитывать различные факторы, влияющие на его величину: сроки обследования больного, своевременность диагностики, назначение эффективного лечения, наличие осложнений, правильность экспертизы трудоспособности. Большое значение имеет также ряд организационных моментов, в частности обеспеченность населения стационарной помощью и уровень амбулаторно-поликлинического обслуживания (отбор и обследование больных для госпитализации, возможность продолжить лечение после выписки из стационара в поликлинике).
Оценка этого показателя представляет значительные трудности, так как на его величину влияет множество факторов, не зависящих непосредственно от качества лечения (случаи, запущенные на догоспитальном этапе, необратимые процессы и пр.). Уровень этого показателя в большой степени зависит также от возраста, полового состава больных, тяжести заболевания, срока госпитализации, уровня достационарного лечения.
Эти сведения, необходимые для более детального анализа средней длительности лечения больного в стационаре, в годовом отчете не содержатся; их можно получить из первичных медицинских документов: «Медицинской карты стационарного больного» (ф. 003/у) и «Статистической карты выбывшего из стационара» (ф. 066/у).
Больничная летальность (на 100 больных, %):
число умерших больных x 100 / число выбывших больных (выписанные + умершие).
Этот показатель является одним из наиболее важных и часто используемых для оценки качества и эффективности лечения. Он вычисляется как в целом по стационару, так и отдельно по отделениям и нозологическим формам.
Досуточная летальность (на 100 больных, интенсивный показатель):
число умерших до 24 ч пребывания в стационаре x 100 / число поступивших в стационар.
Формула может быть вычислена следующим образом: доля всех умерших в первые сутки в общем числе умерших (экстенсивный показатель):
число умерших до 24 ч пребывания в стационаре x 100 / число всех умерших в стационаре.
Смерть в первые сутки указывает на тяжесть заболевания и, следовательно, на особую ответственность медицинского персонала в отношении правильной организации экстренной помощи. Оба показателя дополняют характеристику организации и качества лечения больных.
В объединенной больнице показатели больничной летальности нельзя рассматривать изолированно от летальности на дому, так как отбор на госпитализацию и летальность на догоспитальном этапе могут оказывать большое влияние на уровень летальности в стационаре, снижая или повышая ее. В частности, низкая больничная летальность при большом удельном весе умерших на дому может свидетельствовать о дефектах направления в стационар, когда тяжелым больным вследствие недостатка коек или по каким-либо другим причинам было отказано в госпитализации.
В дополнение к перечисленным выше показателям отдельно рассчитываются также показатели, характеризующие деятельность хирургического стационара. К ним относятся следующие: Структура оперативных вмешательств (%):
число больных, оперированных по поводу данного заболевания x 100 / общее число оперированных больных при всех заболеваниях.
Послеоперационная летальность (на 100 больных):
число больных, умерших после операции x 100 / число оперированных больных.
Вычисляется в целом по стационару и при отдельных заболеваниях, требующих экстренной хирургической помощи.
Частота осложнений при операциях (на 100 больных):
число операций, при которых наблюдались осложнения x 100 / число оперированных больных.
При оценке этого показателя необходимо учитывать не только уровень частоты осложнений при различных операциях, но и виды осложнений, сведения о которых можно получить при разработке «Статистических карт выбывшего из стационара» (ф. 066/у). Анализировать этот показатель следует вместе с длительностью лечения в стационаре и летальностью (как общей, так и послеоперационной).
Качество экстренной хирургической помощи определяется быстротой поступления больных в стационар после начала заболевания и сроками производства операций после поступления, измеряемыми в часах. Чем выше процент больных, доставленных в больницу в первые часы (до 6 ч от начала заболевания), тем лучше поставлена скорая и неотложная помощь и тем выше качество диагностики участковых врачей. Случаи доставки больных позже 24 ч от начала заболевания должны рассматриваться как большой недостаток в организации работы поликлиники, так как своевременность госпитализации и оперативного вмешательства имеет решающее значение для благополучного исхода и выздоровления больных, нуждающихся в экстренной помощи.
Методика расчета и анализа общих показателей деятельности стационара
1. Обеспеченность населения стационарной помощью (на 10 тыс. Населения)
Среднегодовое
число коек × 10000
Общая численность
населения
Норматив числа
коек на 10 000 человек – всего 121,8 койки,
в том числе терапевтических -20,35,
педиатрических 1,68, стоматологических
-0,44, хирургических – 10,45, акушерских –
3,75, гинекологических – 6,07, кардиологических
– 2,96.
-
Уровень
госпитализации (на 1000 населения)
Число выбывших
(выписанных + умерших) из стационара
больных × 1000
Общая
численность населения
Ожидаемое число
госпитализаций. Всего на 1000 населения
– 243,0, в том числе: терапия – 39,42, педиатрия
– 4,39, стоматология -1,16, хирургия -28,71,
акушерство – 12,58, гинекология -23,64.
-
Среднегодовая
занятость больничной койки (функция
больничной койки)
Проведено
больными койко-дней
Среднегодовое
число коек
В целом по
стационару и для большинства отделений
норматив равен 320 дням в году. Исключения
составляют инфекционные отделения,
родильные дома, специализированные
детские отделения, в которых среднегодовая
занятость ниже в связи с особенностями
санитарно-эпидемиологического режима
и колеблется от 250 до 300 дней в году.
-
Средняя
длительность пребывания больного на
койке
Число проведенных
больными койко-дней_____
Число
выбывших (выписанных + умерших) больных
Фактическая
средняя продолжительность пребывания
больного в многопрофильном стационаре
по РФ в настоящее время составляет 12-14
дней, в Ставропольском крае – 10-12 дней,
в том числе в терапевтических отделениях
– 13,5, в хирургических – 11, родильных –
7, травматологических – 15, туберкулезных
– 60 дней.
5. Оборот койки
Число выбывших
(выписанных+умерших) больных
Среднегодовое
число коек
Показатель дает
представление о числе больных, получивших
лечение в стационаре в течении года на
одной койке. Зависит от средней
длительности пребывания больного на
койке в году. Оборот койки в городских
больничных учреждениях по плановым
нормативам составляет примерно 22-24
раза. Показатель оборота койки вычисляется
как в целом по больнице, так и по
отделениям.
-
Время простоя
койки
Число
дней в году (365) – фактическое число дней
занятости койки в году
Оборот койки
Показатель
характеризует среднее время простоя
койки от момента выписки предыдущего
больного до момента поступления
следующего и составляет по РФ 1-2 дня.
7. Больничная летальность (%)
Число умерших
больных в стационаре × 100
Число выбывших
(выписанных + умерших) больных
Оценка показателя
представляет трудности, так как нет и
быть не может каких-либо нормативов
летальности. Летальность зависит от
состава больных в отделении, от возраста,
от пола больных, тяжести заболевания,
своевременности госпитализации, от
предыдущего амбулаторного лечения и
др. Больничная летальность в РФ составляет
1,5% в стационарах для взрослых и подростков
и 0,4% в стационарах для детей, в том числе
в связи с туберкулезом органов дыхания
– 7,1%, сепсисом – 22,6%, новообразованиями
– 5,8%, болезнями органов дыхания – 1,0%,
болезнями системы кровообращения –
4,6%, инфарктом миокарда – 43,1%.
Соседние файлы в папке ОЗиЗ
- #
- #
- #
- #
- #
- #
- #
- #
А.А. Касьяненко
Современные методы оценки рисков в экологии
Учебное пособие. – М.: Изд-во РУДН 2008. – 271 с.
Содержание статьи:
- 1 Глава 2. Здоровье населения
- 1.1 2.1. Критерии оценки здоровья населения
- 1.1.1 2.1.3. Расчёт показателей заболеваемости
- 1.1.1.1 2.1.3.1. Расчёт показателей заболеваемости взрослого населения
- 1.1.1.2 2.1.3.2. Расчёт показателей заболеваемости детского населения
- 1.1.1.3 2.1.3.3. Расчёт показателей осложнений беременности, родов и послеродового периода
- 1.1.1.4 2.1.3.4. Расчёт показателей перинатальной патологии
- 1.1.1.5 2.1.3.5. Расчёт показателей физического развития
- 1.1.1 2.1.3. Расчёт показателей заболеваемости
- 1.1 2.1. Критерии оценки здоровья населения
Глава 2. Здоровье населения
2.1. Критерии оценки здоровья населения
2.1.3. Расчёт показателей заболеваемости
2.1.3.1. Расчёт показателей заболеваемости взрослого населения
Показатели заболеваемости, включённые в таблицу 2.2 и относящиеся к группе основных, рассчитывают на основании первичных данных. Также рассчитывают некоторые другие дополнительные показатели. Иногда для выявления причин заболеваемости в исследуемом регионе и подтверждения связи между заболеваниями и неблагополучием экологической обстановки могут быть проведены дополнительные исследования, при которых изучают специфические заболевания, этиологически связанные с характером загрязнения территории: генетические нарушения, а именно увеличение частоты генетических нарушений в клетках человека (хромосомные аберрации, разрывы ДНК и др.); содержание в биосубстратах человека (кровь, моча, волосы, зубы, слюна, плацента, женское молоко и др.) токсичных химических веществ, превышающее допустимые биологические уровни; изменение иммунного статуса: увеличение числа людей с выраженными сдвигами в иммунограмме по морфологическим и гуморальным показателям.
Показатели могут быть рассчитаны как в отношении числа лиц (учитывается число лиц, например, впервые обратившихся в лечебное учреждение, пострадавших, умерших и т.п.), так и в отношении числа случаев (учитывается число случаев обращения в лечебное учреждение) (Антоненко Т.Н. и др., 1997; Здоровье населения …, 1999).
1. Первичная заболеваемость (см. табл. 2.1), т.е. частота вновь выявленных заболеваний, представляет собой впервые в жизни диагностированные заболевания в течение определённого периода, например, в течение одного года. Первичная заболеваемость Ifr определяется как отношение числа впервые зарегистрированных больных Nfr или числа впервые выявленных болезней к средней численности населения N на 1000 человек (ф.2.1):
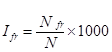
2. По этой же формуле рассчитывается распространённость Pm других видов заболеваний Nm таких как: болезненность, общая заболеваемость, частота всех болезней. При этом учитывают все заболевания (острые, хронические, новые и зарегистрированные ранее) населения за определённый период, например, за год (ф.2.2):
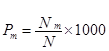
Общая заболеваемость – совокупность всех имеющихся среди населения заболеваний, впервые выявленных в данном году и зарегистрированных в предыдущие годы, по поводу которых больные вновь обратились в данном году, на 1000 человек населения.
Общая накопленная заболеваемость – число заболеваний, зарегистрированных в течение последнего года, дополненное случаями хронических заболеваний, зарегистрированных в предыдущие 2 года и по поводу которых не было обращения в данном году на 1 000 человек населения.
Точно так же рассчитывается патологическая поражённость или частота заболеваний, выявленных при осмотре. Сюда относят те заболевания, которые зарегистрированы у населения на определённую дату (контингент больных на определённую дату).
3. При расчёте показателя Pi заболеваемости определённой i—той нозологической формы в числителе учитываются только лица Ni больные данным заболеванием (ф.2.3):
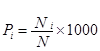
4. Заболеваемость Pc злокачественными новообразованиями Nc (см. табл. 2.2) рассчитывается на 100 000 населения относительно общего населения территории, в том числе детей в возрасте 0 – 14 лет (п. 1.3.1 табл. 2.2) на 100 000 детей относительно количества детей указанного возраста рассчитывается по формуле (2.4):
. (2.4)
По этой же формуле рассчитывается распространённость злокачественных новообразований (среди мужчин, женщин), однако при этом в числителе учитывается число больных раковыми заболеваниями (мужчин женщин), а в знаменателе соответственно численность мужского, женского населения.
По этой же формуле рассчитываются показатели заболевания органов дыхания (см. п. 1.5 табл. 2.2) такие как: бронхит и эмфизема (п. 1.5.1), бронхиальная астма (п. 1.5.2).
5. Структура Si распространённости заболеваний определяет долю (процент) больных конкретной нозологической формой в общем числе зарегистрированных больных. Она определяется как отношение числа Ni зарегистрированных больных i-той нозологической формой к числу зарегистрированных больных Nr (ф.2.5):
. (2.5)
2.1.3.2. Расчёт показателей заболеваемости детского населения
Анализ заболеваемости детского населения осуществляется по материалам диспансерного учёта хронических больных в возрасте 0 – 14 лет. Также как и для взрослого населения, показатели для детей могут рассчитываться в лицах при учёте данных о числе Nmch зарегистрированных больных детей и в случаях при учёте данных о числе зарегистрированных случаев заболевания среди детей.
1. Распространённость Pmch заболеваний среди детей (в лицах) рассчитывают на
1 000 детей как отношение числа Nmch зарегистрированных больных детей к численности Nch детского населения по формуле (2.6):
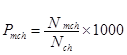
2. Распространённость Ifrch заболеваний среди детей с диагнозом Nch установленным впервые (ф. 2.7):
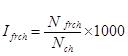
3. В число показателей II этапа ведения социально-гигиенического мониторинга (табл. 2.2) включена заболеваемость Pach (п. 1.4) врождёнными аномалиями (пороками, отклонениями) Nach развития детей (до 14 лет включительно), которая рассчитывается на 100000 детей в возрасте до 14 лет (ф.2.8):
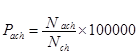
4. Структура Sich распространённости детских заболеваний определяет долю больных конкретной нозологической формой в общем числе зарегистрированных больных детей. Она определяется как отношение числа Nich зарегистрированных больных детей i-той нозологической формой к числу Nrch зарегистрированных больных детей (ф. 2.9):
. (2.9)
2.1.3.3. Расчёт показателей осложнений беременности, родов и послеродового периода
К медико-гигиеническим показателям, характеризующим репродуктивную функцию женщин, относят увеличение частоты врождённых пороков развития новорожденного и спонтанных выкидышей, распространённость токсикозов второй половины беременности, распространённость заболеваний, не зависящих от беременности и родов (экстрагенитальные) и др.
1. Распространённость Pt токсикозов второй половины беременности определяется как отношение числа Nt женщин с поздним токсикозом беременности к числу Nw женщин, завершивших беременность во второй половине, на 1 000 женщин (ф. 2.10):
. (2.10)
2. Распространённость Pg заболеваний, не зависящих от беременности и родов (экстрагенитальные), определяется как отношение числа Ng женщин с заболеваниями, независящими от беременности и родов, к числу Nw женщин, завершивших беременность во второй половине (ф. 2.11):
. (2.11)
3. Распространённость Pdb осложнений родов и послеродового периода по разным причинам определяется как отношение числа Ndb родов, осложнённых по i—той причине, к общему числу принятых родов Nb (ф.2.12):
. (2.12)
4. Структура Sidb распространённости осложнений родов и послеродового периода по i-той причине определяется как отношение числа Nidb родов, осложнённых по i—той причине, к общему числу осложненных родов Ndb (ф.2.13):
. (2.13)
2.1.3.4. Расчёт показателей перинатальной патологии
Одним из наиболее важных показателей степени опасности проживания на экологически неблагополучных территориях является состояние репродуктивной функции женщин и связанной с нею перинатальной патологии. Перинатальная патология включает три основные группы аномалий: малый вес новорождённых, недоношенность и врождённые пороки развития.
1. Одним из наиболее важных показателей перинатальной патологии является количество маловесных детей, к которым относят новорождённых с массой тела менее
2 500 г (п. 1.2 табл. 2.2). На практике используют либо распространённость рождения маловесных новорожденных, либо долю от общего числа родившихся в процентах
Распространённость Plw рождения маловесных детей определяют как отношение числа Nlw, родившихся маловесных детей, к числу новорождённых Nnb (ф. 2.14):
. (2.14)
Доля Dlw новорождённых с массой тела менее 2500 г (см. п. 1.2 табл. 2.2) определяется по формуле (2.15):
%. (2.15)
2. Распространённость Pd заболеваний у новорождённых определяют как отношение числа Nd детей, родившихся больными и заболевшими, к числу новорождённых Nnb (ф. 2.16):
. (2.16)
3. Распространённость Pid заболеваний у новорождённых по отдельным нозологическим формам определяют как отношение числа Nid детей, родившихся больными по i-той нозологической форме, к числу Nnb новорождённых (ф.2.17):
. (2.17)
4. Структуру Sinb распределения новорождённых больных по отдельным нозологическим формам определяют как отношение числа Nid детей, родившихся больными и заболевшими i-той нозологической формой к числу Nd детей, родившихся больными и заболевшими (ф. 2.18):
. (2.18)
В качестве дополнительных показателей изучают: осложнение течения и исходов беременности (суммарное число случаев на 1 000 беременных); осложнение родов (суммарное число случаев на 1 000 беременных); неудовлетворительное состояние доношенных новорождённых; изменение массы тела, роста, окружности головы у новорождённых; изменение соотношения полов – отклонение от аналогичных показателей на контрольных территориях.
2.1.3.5. Расчёт показателей физического развития
По физическому развитию изучают информацию, характеризующую здоровье детей, подростков и взрослых.
Под физическим развитием человека понимают комплекс функционально-морфологических свойств организма, который в итоге определяет запас его физических сил.
На физическое развитие влияют многие факторы эндогенного и экзогенного характера, что определяет частое использование оценок физического развития в качестве интегральных показателей для характеристики состояния здоровья. Показатели физического развития, как правило, относят к позитивным признакам здоровья. Однако, лица, имеющие заболевания, т.е. носители негативных признаков, также располагают определённым уровнем физического развития. Поэтому целесообразно квалифицировать физическое развитие не как самостоятельный позитивный показатель здоровья , а как критерий, пребывающий во взаимосвязи с другими показателями, характеризующими качественную сторону жизни населения.
Особенно большое значение показатели физического развития имеют для оценки здоровья тех групп населения, заболеваемость и инвалидизация которых сравнительно незначительны: дети старше 1 года, рабочие определённых профессий со строгим профессиональным отбором. Роль физического развития в области профилактики определяется также тем, что его состояние в значительной степени управляемо – средствами регулирования питания, режима труда и отдыха, двигательного режима, отказа от вредных привычек и т.д.
Физическое развитие детей оценивают по изменению доли детей с отклонениями физического развития при их оценке по региональному стандарту 7 – 10 летней давности. Психическое развитие детей оценивают по доле детей с отклонениями психического развития.
Для характеристики здоровья населения могут иметь значение и другие показатели «качества» жизни или здоровья здоровых: умственное развитие, умственная и физическая работоспособность и др.
1. Распространённость Pfd функциональных изменений в состоянии здоровья детей определяют как отношение числа Nfd детей с функциональными изменениями к числу Nch обследованных детей (ф. 2.19):
. (2.19)
2. Структура Sifd (доля в %) распространённости отдельных видов функциональных изменений у детей рассчитывается как отношение числа Nifd детей с i—тым видом функциональных изменений к числу Nfd детей с функциональными изменениями
(ф. 2.20):
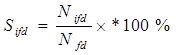
3. Структура Sig (доля в %) распределения детей по группам здоровья определяется как отношение числа Nig детей, относящихся к i—той группе здоровья, к числу Nch обследованных детей (ф. 2.21):
. (2.21)
Как определить уровень заболеваемости
Заболеваемость — показатель статистики, характеризующий распространенность болезни среди населения впервые выявленных в отчетном году. Исчисляется отношением числа больных с впервые установленным диагнозом данного заболевания к среднегодовой численности постоянного населения.
- Заболеваемость — показатель распространенности болезни в населении.
- Уровень заболеваемости рассчитывается через отношение числа больных к среднегодовой численности населения.
- Первичная заболеваемость измеряется в промилле и характеризует отношение вновь возникших заболеваний к численности населения.
- Частота заболеваемости выражается на 1000, 10 000, 100 000 населения.
- Удельный вес заболеваемости рассчитывается через количество зарегистрированных заболеваний населения и среднегодовую численность населения.
- Основные методы изучения заболеваемости: обращаемость в лечебно-профилактические учреждения, данные о причинах смерти, данные медицинских осмотров и анкетирования.
- Общий коэффициент заболеваемости рассчитывается на среднегодовое население.
- Коэффициент смертности населения в трудоспособном возрасте рассчитывается через отношение числа умерших к среднегодовой численности лиц данного возраста.
- Интенсивный показатель заболеваемости рассчитывается через отношение абсолютного размера явления к размеру среды, в которой оно произошло и умножение на 100, 1000 и т. д.
- Как рассчитать уровень заболеваемости
- В чем измеряется заболеваемость
- Как определить частоту заболеваемости
- Как рассчитать удельный вес заболеваемости
- Какие основные методы изучения заболеваемости
- Как рассчитать общий коэффициент заболеваемости
- Как рассчитать уровень смертности
- Как рассчитать интенсивный показатель заболеваемости
- Как вычислить процент заболеваемости в группе
- Как вычислить коэффициент смертности
Как рассчитать уровень заболеваемости
Первичная заболеваемость (собственно заболеваемость, incidence): (Число первичных обращений по поводу заболеваний, впервые выявленных в данном году / средняя численность населения) х 1000, 2.
В чем измеряется заболеваемость
Показатель первичной заболеваемости рассчитывается как отношение числа вновь возникших заболеваний к средней численности населения, умноженное на 1000, выражается в промилле.
Как определить частоту заболеваемости
Частота заболеваний характеризует отношение между зарегистрированными заболеваниями и численностью населения. Показатель частоты заболеваемости рассчи- тывается на 1000, 10 000, 100 000 населения.
Как рассчитать удельный вес заболеваемости
ПЗ = ЧЗ*100 000/СЧН, где: ПЗ — первичная заболеваемость; ЧЗ — число впервые зарегистрированных заболеваний населения за год; СЧН — среднегодовая численность населения.
Какие основные методы изучения заболеваемости
Наиболее распространенными методами изучения заболеваемости в практике здравоохранения являются: • по обращаемости в лечебно-профилактические учреждения, • по данным о причинах смерти, • по данным медицинских осмотров; • по данным анкетирования.
Как рассчитать общий коэффициент заболеваемости
Расчитывают показатели заболеваемости на среднегодовое население. Например: показатель заболеваемости населения сифилисом равен соотношению числа впервые выявленных случаев заболеваний, умноженному на 100 000 и поделенному на среднегодовое населения.
Как рассчитать уровень смертности
Коэффициент смертности населения в трудоспособном возрасте рассчитывается как отношение числа умерших в данном возрасте в течение календарного года к среднегодовой численности лиц данного возраста по текущей оценке численности населения.
Как рассчитать интенсивный показатель заболеваемости
Для расчета интенсивного показателя необходимо иметь данные об абсолютном размере явления и среды, его продуцирующей. Абсолютное число, характеризующее размер явления, делится на абсолютное число, показывающее размер среды, внутри которой произошло данное явление, и умножается на 100, 1000 и т. д.
Как вычислить процент заболеваемости в группе
Показатель заболеваемости на одного ребенка (ЗР) исчисляется посредством деления числа дней, пропущенных по заболеваемости (ЧДЗ), на количество детей в детском саду по плану (КДП), а именно: ЗР=ЧДЗ/КДП.
Как вычислить коэффициент смертности
Общий коэффициент смертности рассчитывается как отношение общего числа умерших в стране за год к среднегодовой численности населения, умноженное на 1000‰.
Оставить отзыв (1)
Источник: журнал «Медицинская статистика и оргметодработа в учреждениях здравоохранения».
Золотов И.А. Центр изучения проблем здравоохранения
Вычисление среднего – один из распространенных примеров обобщения. Средний показатель отражает то общее, что характерно (типично) для всех единиц изучаемой совокупности, в то же время он игнорирует различия отдельных единиц статистической совокупности.
Продолжаем разговор о методологии статистического исследования. В статье «Методологические основы статистического исследования в области здравоохранения»[1] мы остановились на понятии средних величин и показателях вариации. Напомним, что построение на основе первичных статистических данных вариационного ряда – это только первый шаг к изучению всей совокупности. Далее определяют средние показатели изучаемого признака.
Повторим, что средней величиной в статистике называют обобщающий показатель, характеризующий типичный уровень явления в конкретных условиях места и времени, отражающий величину варьируемого признака в расчете на единицу качественно однородной совокупности. «Качественно однородная совокупность» – это ключевые слова, т.к. расчеты средних показателей при объединении совершенно различных (качественно неоднородных) групп теряют всякое практическое значение. Это что-то вроде средней температуры пациентов по больнице. Средняя продолжительность жизни в 50 лет получается при 2-х смертях в возрасте 49 лет и 51 год, а также при смерти столетнего долгожителя и новорожденного. Понятно, что во втором случае давать обобщающую характеристику средней продолжительности жизни нельзя. Нужно сравнивать только однородные группы по поло-возрастному составу и другим признакам.
Вычисление среднего – один из распространенных примеров обобщения. Средний показатель отражает то общее, что характерно (типично) для всех единиц изучаемой совокупности, в то же время он игнорирует различия отдельных единиц статистической совокупности. В каждом явлении практически всегда имеется сочетание случайности и детерминированности (необходимости). При исчислении средних в силу действия закона больших чисел случайности взаимопогашаются, уравновешиваются, поэтому можно абстрагироваться от несущественных особенностей явления, от количественных значений признака в каждом конкретном случае. В способности абстрагироваться от случайности отдельных значений, колебаний и заключена научная ценность средних величин как обобщающих характеристик совокупностей.
Там, где возникает потребность обобщения, расчет таких характеристик приводит к замене множества различных индивидуальных значений признака средним показателем, характеризующим всю совокупность явлений, что позволяет выявить закономерности, присущие массовым явлениям, незаметные в единичных наблюдениях. Повторим, что для того, чтобы средний показатель был действительно типизирующим, он должен определяться не для любых совокупностей, а только для совокупностей, состоящих из качественно однородных единиц. Это является основным условием научно обоснованного использования средних показателей. Средние, полученные для неоднородных совокупностей, будут искажать характер изучаемого общественного явления. Для решения проблемы в таких случаях метод средних используется в сочетании с методом группировок, позволяющим выделить однородные группы, по которым и вычисляются типические групповые средние.
Групповые средние позволяют избежать «огульных» средних, обеспечивают сравнение уровней отдельных групп с общим уровнем и друг с другом, что позволяет проводить анализ, выявляя различия и устанавливая закономерности.
На практике помимо групповых используются и системные средние показатели, обобщающие неоднородные явления, например, общая заболеваемость или смертность всего населения без дифференциации по поло-возрастному составу, нозологиям и т.д.
При статистическом анализе нельзя ограничиваться лишь средними показателями, т.к. за общими благоприятными средними могут скрываться серьезные проблемы и недостатки, или наоборот, прогрессивные тенденции.
Средняя должна исчисляться для совокупности, состоящей из достаточно большого числа единиц, т.к. в этом случае согласно закону больших чисел (об этом мы писали выше) взаимопогашаются случайные индивидуальные различия между единицами статистической совокупности, и они не оказывают существенного влияния на среднее значение, что способствует проявлению основного, существенного, присущего всей совокупности.
Наиболее известными являются три вида средних величин: средняя арифметическая (М)[2], мода (МО) и медиана (Ме). Мода (МО) и медиана (Ме) относятся к разряду средних структурных.
Средние структурные
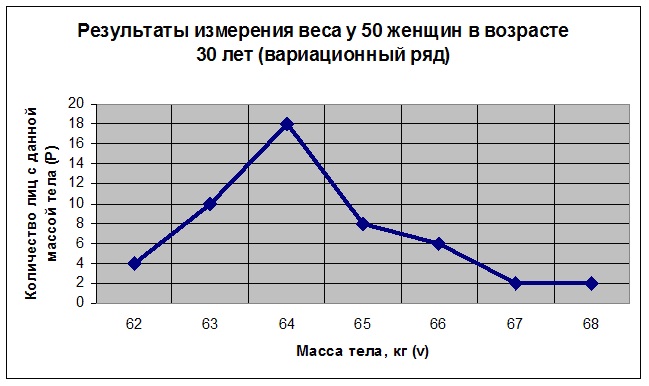
Мода (МО) – это величина признака, которая чаще других встречается в изучаемой совокупности. Возьмем для примера результаты гипотетического измерения веса у 50 женщин в возрасте 30 лет (см. табл. 1) . Результаты измерения (вариационный ряд) для наглядности представлены также в виде диаграммы (см. диаграмму 1).
Таблица 1
Результаты измерения веса у 50 женщин в возрасте 30 лет (вариационный ряд)
|
Масса тела, кг (v) |
62 |
63 |
64 |
65 |
66 |
67 |
68 |
|
Количество лиц с данной массой тела (P) |
4 |
10 |
18 |
8 |
6 |
2 |
2 |
Диаграмма 1
Напомним, что вариационный ряд – это ряд числовых измерений определенного признака, отличающихся друг от друга по своей величине и расположенных в определенном порядке. Вариационный ряд состоит из вариант (v) и соответствующим им частот (p). Варианта (v) – это числовое значение изучаемого признака, а частота (p) – число отдельных вариант в совокупности, показывающее сколько раз встречается данная варианта в вариационном ряду. Так как мода (МО) – это величина признака, которая чаще других встречается в изучаемой совокупности, то в нашем случае МО = 64 кг, т.к. эта масса тела наблюдается у большинства женщин (у 18 из 50).
Медиана (Ме) – это величина признака, занимающая серединное положение в вариационном ряду (делит ряд на две равные части). В нашем случае это 65.
Средняя арифметическая
Наиболее распространенным видом средних величин является средняя арифметическая. Средняя арифметическая применяется в форме простой средней и взвешенной средней.
Средняя арифметическая простая равна простой сумме отдельных значений осредняемого признака, деленной на общее число этих значений:
|
_ |
х1 + х2 + … + хn |
Σх |
||||
|
хАР |
= |
————————— |
= |
—— , |
(1) |
|
|
n |
n |
где
х1, х2, … , хn – индивидуальные значения варьирующего признака (варианты);
n – число единиц совокупности.
Например, нам требуется определить среднюю длительность случая временной нетрудоспособности. Для этого мы сумму всех дней временной утраты трудоспособности и делим ее на количество случаев утраты трудоспособности.
Средняя из вариантов, которые повторяются различное число раз, или, как говорят, имеют различный вес, называется взвешенной. В качестве весов выступают численности единиц в разных группах совокупности (в группу объединяют одинаковые варианты).
Средняя величина дает обобщающую характеристику признака изучаемой совокупности, но она не раскрывает строения (структуры) совокупности, что затрудняет ее изучение. Средняя не показывает как располагаются возле нее в вариационном ряду варианты осредняемого признака, сосредоточены ли они вблизи средней или значительно отклоняются от нее. Как мы выше указывали на примере средней продолжительности жизни, средняя величина в двух совокупностях может быть одинаковой, но в одном случае все индивидуальные значения отличаются от нее мало, а в другом – это различия достаточно велики, т.е. в одном случае вариация[3] признака мала, а в другом – эти различия велики, т.е. в одном случае вариация признака мала, а в другом – велика, что имеет принципиальное значение для оценки надежности средней величины. Следовательно, нужны показатели, характеризующие отклонения отдельных значений (вариант) от общей средней величины. Для этих целей применяют показатели вариации:
1) размах вариации (амплитуда);
2) среднее линейное отклонение;
3) дисперсия (средний квадрат отклонений);
4) среднее квадратическое отклонение (квадратный корень из дисперсии);
5) коэффициент вариации.
Давайте разберем эти показатели и методику их расчета на примере вышеприведенного вариационного ряда результатов измерения веса у 50 женщин в возрасте 30 лет (см. табл. 1).
1) размах вариации
Размах вариации (R) представляет собой разность между максимальным (xMAX) и минимальным (xMIN) значениями признака:
В нашем случае размах вариации (R) равен 6 кг (68 кг – 62 кг). Иногда размах вариации (R) обозначается как амплитуда (АM).
Размах вариации (амплитуда) дает определенную информацию о степени разнообразия признака в статистической совокупности. Однако он учитывает только разнообразие крайних вариант и не позволяет получить информацию о разнообразии признака в статистической совокупности в целом с учетом ее внутренней структуры, т.к. разнообразие проявляется не столько в крайних вариантах, сколько при анализе всей внутренней структуры изучаемой совокупности. Поэтому этим показателем можно пользоваться только для очень грубой оценки разнообразия, особенно при малом числе наблюдений (n<30). Для анализа вариации необходим показатель, отражающий все колебания варьирующего признака и дает обобщающую характеристику статистической совокупности. Простейшим показателем такого типа является среднее линейное отклонение.
2) среднее линейное отклонение
Среднее линейное отклонение представляет собой среднюю арифметическую абсолютных значений отклонений отдельных вариантов от их средней арифметической (среднюю вычитают из варианта) и рассчитывается по формуле (3):
|
_ |
|||||
|
_ |
Σ|x – |
x| |
|||
|
d |
= |
————, |
(3) |
||
|
n |
где n – число членов ряда;
Для сгруппированных данных среднее линейное отклонение рассчитывается по формуле (4):
|
_ |
|||||
|
_ |
Σ|x – |
x| f |
|||
|
d |
= |
——-————, |
(4) |
||
|
Σ f |
Как видно из формул, разности в числителе взяты по модулю, иначе в числителе всегда будет ноль, т.к. сумма отклонений всех вариант от средней равна нулю: Σ(v – M) = 0. Поэтому среднее линейное отклонение как меру вариации признака применяют в статистической практике крайне редко. Более информативны показатели дисперсии, среднего квадратического отклонения и коэффициент вариации.
3) Дисперсия (или средний квадрат отклонения – σ2)
Дисперсия признака представляет собой средний квадрат отклонений вариантов от их средней величины. Она вычисляется по формулам простой (5) и взвешенной дисперсии (6) (в зависимости от исходных данных).
|
_ |
|||||
|
Σ(x – |
x)2 |
||||
|
σ2 |
= |
——-———, |
(5) |
||
|
n |
|
_ |
|||||
|
Σ(x – |
x)2 f |
||||
|
σ2 |
= |
——-———, |
(6) |
||
|
Σ f |
Дисперсии (среднему квадрату отклонения) присущи следующие свойства:
1. Если все значения признака уменьшить или увеличить на одну и ту же постоянную величину А, то дисперсия от этого не измениться;
2. Если все значения признака уменьшить или увеличить в одно и то же число раз (i раз), то дисперсия соответственно уменьшится или увеличится в i2 раз.
4) среднее квадратическое отклонение[4] (квадратный корень из дисперсии – σ)
Среднее квадратическое отклонение обозначается строчной греческой буквой σ («сигма»).
Среднее квадратическое отклонение (σ) равно квадратному корню из дисперсии (см. формулу (7) для несгруппированных данных и формулу (8) для вариационного ряда):
|
_ |
||||||
|
√¯ |
Σ(x – |
x)2 |
||||
|
σ |
= |
——-———, |
(7) |
|||
|
n |
|
_ |
||||||
|
√¯ |
Σ(x – |
x)2 f |
||||
|
σ |
= |
——-———, |
(8) |
|||
|
Σ f |
Среднее квадратическое (стандартное) отклонение является обобщающей характеристикой величины вариации признака в статистической совокупности. Оно показывает, на сколько в среднем отклоняются конкретные варианты от их среднего значения.
5) коэффициент вариации
Коэффициент вариации представляет собой выраженное в процентах отношение среднего квадратического отклонения к средней арифметической (см. формулу 9):
|
_ |
|||||
|
V |
= |
σ : |
x |
(9) |
|
Заключение
Цель настоящей публикации – напомнить читателям об основных методах расчета средних величин, дисперсии, среднего квадратического отклонения и коэффициент вариации. На практике в настоящее время использование приведенных формул и сам процесс вычислений сводится к занесению данных в электронную таблицу, например, программы Excel и использованию уже встроенных в указанную программу формул. Информацию о том, как производятся расчеты, можно найти в специальной литературе или во встроенной справке самой программы. Отметим только, что это достаточно просто и не требуют каких-либо знаний в области математике или программирования.
Литература
1. Гусаров В.М. Статистика: Учеб. пособие для вузов. – М.: ЮНИТИ-ДАНА, 2001. – 463 с.
2. Золотов И.А. Методологические основы статистического исследования в области здравоохранения // Медицинская статистика и оргметодработа в учреждениях здравоохранения» № 2/2013
3. Психологическое тестирование / А. Анастази, С. Урбина . – 7-е изд. – СПб.: Питер, 2003. – 688 с.
4. Социальная гигиена и организация здравоохранения / Под ред. А.Ф. Серенко и В.В. Ермакова – 2-е изд. – М.: Медицина, 1984, 640 с.
Источник: журнал «Медицинская статистика и оргметодработа в учреждениях здравоохранения» 2016/11
[1] См. журнал «Медицинская статистика и оргметодработа в учреждениях здравоохранения» № 2/2013.
[2] М – по первой букве англ. cлова mean. – Прим. ред.
[3] Вариация – это различие в значениях какого-либо признака у разных единиц статистической совокупности в один и тот же период или момент времени.
[4] Часто в статистических работах квадратическое отклонение обозначается как стандартное отклонение (SD или просто S). SD является синонимом σ. Иначе говоря дисперсия – это средний квадрат отклонений, а стандартное (квадратическое) отклонение – это квадратный корень из дисперсии.
Другие статьи по теме