Что такое стеноз сосудов
Сосуды выполняют важную роль: по ним кислород и питательные вещества поступают к клеткам, а ненужные элементы выводятся из организма.
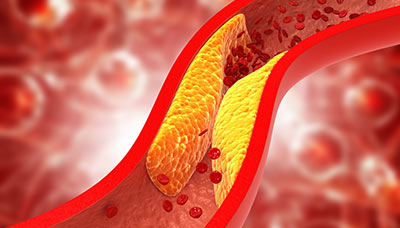
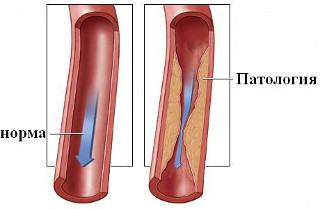
Стеноз сосудов — это сужение или полное перекрытие просвета артерий или вен.
Сужение вен происходит преимущественно в результате медицинских манипуляций (например, длительного использования катетера) и вызывает не так много опасных состояний. Поэтому под термином «стеноз сосудов» обычно подразумевают сужение артерий.
Сужение артерий может возникать в результате некоторых хронических заболеваний (гипертонии, атеросклероза) и приводит ухудшению питания тканей. От питания тканей зависит то, как органы выполняют свои функции и насколько надёжно они защищены от инфекций.
При полной закупорке артерий возникают жизнеугрожающие состояния, которые называют «критический стеноз», или «сосудистая катастрофа». Они могут приводить к отмиранию тканей сердечной мышцы или головного мозга (инфаркт, инсульт).
Стенозирование (сужение) артерий развивается медленно: если регулярно проходить обследования, патологию можно вовремя выявить и взять под контроль.
Причины стеноза артерий
К стенозу артерий может привести атеросклероз, гипертония, остеохондроз или аномалии сосудов. Эти заболевания провоцируют сужение артерий и приводят к ухудшению кровоснабжения тканей, а в некоторых случаях — к полной закупорке (окклюзии) сосуда кровяным сгустком (тромбом) или фрагментами холестериновых бляшек, свободно перемещающимися с кровотоком.
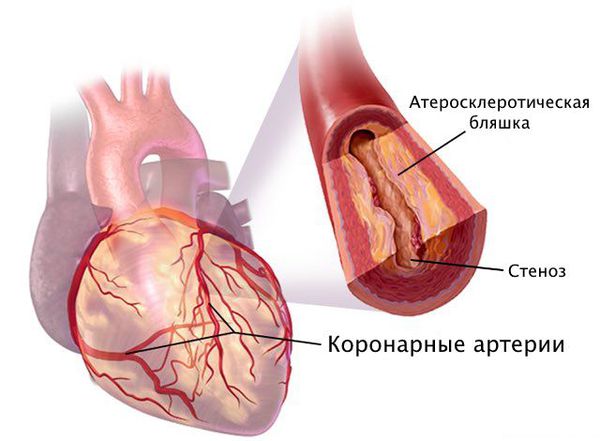
Стенозирующий атеросклероз
Стенозирующий атеросклероз сосудов — одна из наиболее частых причин стеноза. Он развивается из-за нарушения жирового обмена: холестерин и некоторые другие фракции «вредных» жиров оседают на стенках сосудов, формируя утолщения, которые препятствуют нормальному движению крови.
Сужение просвета сосуда при атеросклерозе
Постепенно — в течение нескольких лет — заболевание прогрессирует, принимая жизнеугрожающую форму: просвет сосудов перекрывается практически полностью. При значительном сужении сосудов может развиться инсульт или инфаркт.
Развитию атеросклероза способствуют наследственные факторы или нездоровый образ жизни — некачественное питание, курение, низкая физическая активность. У мужчин заболевание встречается чаще, чем у женщин.
Вылечить атеросклероз полностью невозможно, но, скорректировав образ жизни — улучшив рацион, наладив сон, добавив умеренные физические нагрузки и избавившись от вредных привычек, — можно в значительной мере сгладить его течение.
Гипертоническая болезнь
Гипертоническая болезнь — распространённое хроническое заболевание, которое сопровождается повышенным артериальным давлением или регулярными сильными перепадами давления. От перепадов давления сосуды меняют свои свойства — становятся менее эластичными, уплотняются, сужаются, нарушая или полностью перекрывая ток крови.
Развитию заболевания способствует наследственная предрасположенность, возраст старше 60 лет, повышенный уровень холестерина и нездоровый образ жизни.
О повышении давления могут говорить такие симптомы, как головная боль, шум в ушах (тиннитус), сердцебиение, одышка. Но часто заболевание протекает бессимптомно: человек может даже не подозревать, что давление подскочило или держится выше нормы, за счёт того, что рецепторы, отвечающие за то, как мы «ощущаем» давление, со временем теряют чувствительность. Но отсутствие выраженных симптомов не означает, что опасности для здоровья нет.
Остеохондроз
Остеохондроз — деформация межпозвоночных дисков, в результате которой могут пережиматься сосуды, в том числе питающие мозг позвоночные артерии.
Заболевание сопровождается болями в спине, онемением и ломотой в руках. Может появляться головокружение, шум в ушах, оптические иллюзии — мушки, цветные пятна перед глазами.
Остеохондроз развивается с возрастом на фоне уменьшения эластичности и прочности межпозвоночных дисков. Развитию патологии способствует малоподвижный, сидячий образ жизни: мышечный корсет ослабевает и больше не может удерживать позвоночник в правильном положении. Влияние оказывают и вредные привычки: работать за компьютером скрючившись, носить сумку всегда на одном и том же плече. Лишний вес также повышает риск развития остеохондроза.
При деформации межпозвоночных дисков могут пережиматься сосуды
Врождённые и приобретённые патологии сосудов
Облитерирующий эндартериит (спонтанная гангрена) — воспаление внутренних стенок сосудов, которое сопровождается сужением или полным перекрытием сосудов. Процесс имеет аутоиммунный характер — это значит, что организм воспринимает собственные клетки как инородные и поражает их. Чаще всего при облитерирующем эндартериите поражаются сосуды стоп и голеней. Процесс может привести к отмиранию тканей и необходимости ампутации.
Диабетическая ангиопатия — поражение сосудов, которое возникает на фоне процессов, характерных для сахарного диабета: накопления в стенках сосудов холестерина и кальция. Это приводит к сужению просвета сосудов и потере их эластичности. Заболевание может поражать как крупные артерии, так и совсем небольшие сосуды, затрудняя кровообращение и питание органов и тканей вплоть до их отмирания.
Коарктация аорты — это врождённый порок развития, при котором локально сужается аорта, самая крупная артерия в организме. В результате коарктации формируются две зоны артериального давления: до сужения оно повышено, после — понижено. Сужение располагается после ответвления сосудов, которые питают мозг и верхнюю часть тела, поэтому человек может ощущать признаки повышенного давления (головную боль, шум в ушах, носовые кровотечения), но при этом в нижней части тела кровообращение будет недостаточным (это может проявляться зябкостью, слабостью, быстрой утомляемостью ног). Помимо ухудшения кровообращения, коарктация аорты опасна тем, что сердцу приходится работать в усиленном ритме, чтобы компенсировать ограниченную проходимость аорты.
Аортальный стеноз — это сужение аорты в месте выхода артерии из сердца из-за наследственных особенностей, скопления на стенках аорты холестериновых и кальциевых отложений или как следствие некоторых инфекционных заболеваний. Объём крови, поступающий от сердца в аорту, снижается, нарушается работа сердца, отмечается снижение функции сердца, может возникать аритмия. Без лечения аортальный стеноз приводит к обморокам, боли в грудине и одышке при физической нагрузке.
Причины стеноза вен
К стенозу вен, как правило, приводят механические повреждения, например длительное использование венозного катетера (в том числе при гемодиализе, кардиостимуляции).
Сужение просвета вен могут вызывать травмы, нарушения опорно-двигательного аппарата (вены пережимаются из-за нефизиологичного расположения костей или позвонков), воздействие радиации или злокачественные новообразования.
В некоторых случаях стеноз развивается в послеоперационном периоде — если заживление вены сопровождается фиброзом (то есть разрастанием соединительной ткани).
Отдельно выделяют синдром верхней полой вены (СВПВ) — это опасное состояние, при котором нарушается отток венозной крови от головы и рук из-за стеноза сосуда, который соединяет две плечеголовные вены и сердце. СВПВ может развиваться из-за увеличения соседствующих с полой веной лимфоузлов, разрастания новообразования или тромбоза.
Факторы риска стеноза сосудов
Заболевания, приводящие к сужению сосудов, обычно не обусловлены какими-то специфическими факторами вроде состояния иммунитета или влияния среды. Они возникают в любом возрасте у людей с разным телосложением и образом жизни. Но есть факторы, которые увеличивают вероятность развития таких патологий.
Группа риска по сосудистым заболеваниям головного мозга:
- наследственная предрасположенность: если у одного или обоих родителей есть патологии сосудов, велика вероятность их развития и у детей;
- нарушение обмена веществ, в том числе липидного обмена;
- высокая вязкость крови (часто наблюдается при диабете);
- ожирение;
- врождённые аномалии сосудов.
Также на развитие заболеваний может влиять образ жизни человека и общее состояние организма.
Поведенческие факторы, влияющие на развитие сосудистых заболеваний:
- курение — приводит к спазму сосудов и снижению их эластичности;
- алкогольная зависимость — провоцирует резкие колебания давления;
- стресс — приводит к спазму сосудов, повышению артериального давления;
- нездоровое питание — приводит к нарушению обменных процессов, повышению концентрации холестерина в крови;
- отсутствие адекватных физических нагрузок — приводит к снижению мышечной массы, увеличению веса и, как следствие, к патологиям опорно-двигательного аппарата, в том числе остеохондрозу;
- нарушение питьевого режима — повышает вязкость крови.
Курение и алкоголь способствуют развитию сосудистых заболеваний
Разновидности стеноза сосудов
Стеноз может возникать в крупных или совсем крохотных сосудах, быть врождённым или формироваться в течение жизни, приносить незначительный дискомфорт или приводить к опасным для жизни состояниям. Стеноз классифицируют по таким параметрам, как тип и калибр кровеносных сосудов, локализация, причина возникновения и степень выраженности.
Происхождение:
- врождённое — аномалии, сформировавшиеся в период внутриутробного развития из-за патологий беременности или наследственных факторов;
- приобретённое — возникшее в результате хронического заболевания, по мере естественного старения или вследствие травмы.
Тип кровеносных сосудов:
- стеноз артерий: возникает в результате воспалений, как следствие хронических заболеваний или при неправильном образе жизни;
- стеноз вен: как правило, возникает из-за травматического воздействия на вены (в том числе при использовании устройства длительного венозного доступа) или при инфекционном воспалении, связанном с неправильной установкой венозного катетера или порт-системы.
Стеноз артерий дополнительно классифицируют по локализации, размеру и степени поражения сосудов.
Локализация стеноза артерий:
- аорта — главная артерия, которая отходит от сердца, проходит вертикально от груди к брюшной полости и питает все остальные артерии;
- артерии, питающие мозг: сонные, позвоночные;
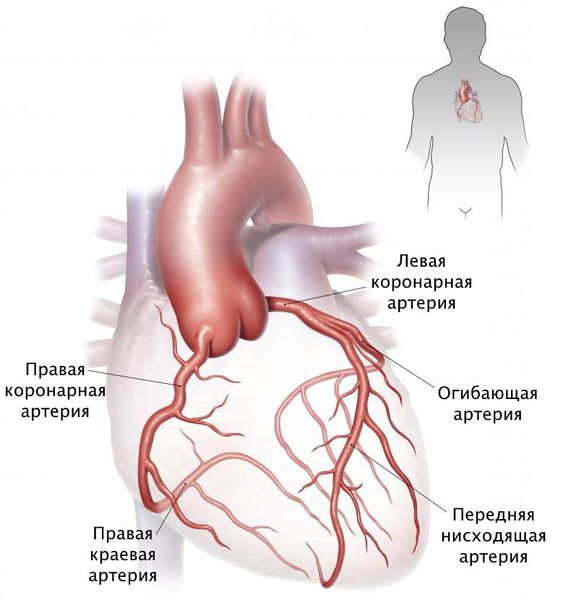
- артерии, питающие сердце: левая и правая коронарные артерии (ЛКА, ПКА), передняя нисходящая артерия (ПНА);
- артерии, питающие внутренние органы — почки, кишечник и другие;
- артерии, питающие нижние конечности.
Размер поражённой артерии:
- стеноз крупных сосудов — аорты и ответвляющихся от неё артерий;
- стеноз средних сосудов — более мелких артерий;
- стеноз мелких сосудов — артериол (предшествуют капиллярам), капилляров (самые тонкие сосуды).
Степень поражения артерии:
- лёгкая — проходимость сосудов незначительно снижена, стеноз протекает бессимптомно, человек не замечает изменений;
- средняя — проходимость сосудов снижена в значительной степени, стеноз сопровождается ухудшением состояния или функции органа (в случае с мозгом это могут быть головные боли или снижение работоспособности, в случае с сердцем — периодические боли за грудиной, одышка, в случае с нижними конечностями — онемение, слабость);
- тяжёлая — просвет сосуда перекрыт полностью, ткани не получают питания и отмирают. В зависимости от того, какой сосуд поражён, возможны инсульт (отмирание клеток мозга), инфаркт (отмирание тканей сердца), гангрена (отмирание тканей конечности).
Если просвет сосудов сужен более чем на 70% (субтотальный стеноз), вероятность закупорки очень высока, показано хирургическое лечение.
Характер течения стеноза артерий:
- хронический — например, постепенное сужение сосудов при скоплении холестериновых отложений. Такой процесс может развиваться годами, он требует коррекции и лечения;
- острый — например, при сильном мышечном спазме или травме. Такое состояние развивается в течение нескольких минут и часто требует немедленной медицинской помощи в условиях реанимации.
Симптомы стеноза сосудов
Стеноз проявляется по-разному в зависимости от типа поражённого сосуда и от того, в какой части тела нарушено кровообращение.
Симптомы сужения сосудов шеи и головного мозга
При стенозе внутри- или внечерепных сосудов, питающих головной мозг, ухудшается кровоснабжение тканей: клетки мозга получают меньше (или не получают совсем) питательных веществ и кислорода. Это приводит к ухудшению работы мозга, а в тяжёлых случаях — к отмиранию его клеток.
Симптомы сужения сосудов шеи и головного мозга:
- головная боль;
- головокружение;
- шум в ушах (тиннитус);
- боль за глазницами;
- тошнота;
- рвота;
- светобоязнь;
- искажения зрения;
- мушки или цветные пятна перед глазами;
- двоение в глазах;
- сужение или расширение зрачков;
- нарушение речи;
- трудности восприятия речи;
- ухудшение памяти;
- снижение работоспособности;
- неловкость, нарушение координации движений;
- потеря равновесия;
- слабость;
- утомляемость;
- сердцебиение;
- одышка;
- обморочное состояние;
- онемение лица;
- покалывание и снижение чувствительности отдельных участков лица, шеи, рук;
- онемение и ломота в одной или обеих руках;
- боли в спине.
Нарушение кровообращения может развиваться годами или возникать стремительно — в течение нескольких часов и даже минут. При подозрении на стеноз сосудов головного мозга скорость обращения за медицинской помощью играет критическую роль: чем быстрее человек получит лечение, тем выше вероятность положительного исхода.
Симптомы стеноза коронарных артерий
Стеноз коронарных артерий — сосудов, окутывающих сердце и доставляющих ему питательные вещества, — развивается постепенно, недостаточность может формироваться в течение многих лет. Со временем симптомы становятся всё более очевидными.
Симптомы сужения коронарных артерий:
- одышка (ощущение, что задыхаешься от любой, даже совсем несложной физической активности);
- учащённое сердцебиение и нарушение сердечного ритма;
- боли в груди, которые могут расходиться в лопатку, левую руку, шею или живот;
- общая утомляемость;
- отёки нижних конечностей.
Симптомы стеноза аорты
Достаточно долго стеноз аорты протекает бессимптомно или сопровождается незначительными проявлениями вроде одышки или учащённого сердцебиения на фоне физических нагрузок. Но по мере развития заболевание приобретает всё более грозные симптомы. Это связано с тем, что при стенозе не только ухудшается кровообращение, но и развиваются патологические изменения в сердце, которое работает в условиях повышенной нагрузки.
Симптомы аортального стеноза:
- одышка;
- учащённое сердцебиение (тахикардия);
- давящая боль в области сердца (стенокардия);
- хроническая усталость;
- головокружение;
- частая потеря сознания;
- одышка во время сна (сердечная астма);
- отёчность.
Симптомы стеноза артерий глазного дна
Состояние, при котором глаза не получают достаточного питания из-за ухудшения кровообращения, называется «глазной ишемический синдром». Как правило, оно сопровождается нарушениями зрения, причём в большинстве случаев они затрагивают только один глаз. Зрение может ухудшаться постепенно (в течение нескольких недель или месяцев) или стремительно. Наиболее часто глазным ишемическим синдромом страдают мужчины 50–80 лет.
Признаки стеноза артерий глазного дна:
- кратковременная (в течение нескольких секунд) и часто односторонняя утрата зрения (такое состояние называют преходящей, или транзиторной, монокулярной слепотой);
- частичная потеря зрения;
- односторонняя утрата зрения, вызванная ярким светом;
- слепота.
На осмотре врач отмечает извитость сосудов и другие признаки нарушения кровообращения.
Частичная потеря зрения, в том числе на одном глазу, — это один из первых признаков поражения артерий, которые питают головной мозг.
Симптомы нарушения кровоснабжения ног
На ранних стадиях нарушение кровоснабжения в ногах не имеет ярко выраженных симптомов: человек может отмечать, что ноги всё время мёрзнут или устают сильнее обычного в конце рабочего дня. Но со временем симптомы прогрессируют, значительно ограничивая подвижность.
Возможные проявления нарушения кровоснабжения ног:
- постоянное ощущение усталости в ногах;
- онемение, покалывание в ногах;
- зябкость;
- повторяющиеся судороги;
- боль в ногах, усиливающаяся при подъёме в гору или по лестнице;
- боли в мышцах ягодиц, бёдер;
- боль в пояснице;
- постоянные боли при ходьбе (при прогрессировании заболевания);
- боль в пальцах ног и стопе в покое, особенно в ночное время (при значительном голодании тканей).
Судороги и онемение ног — частые симптомы нарушения кровоснабжения
Сильная боль в стопах, которая не проходит в покое даже после отдыха, может быть признаком того, что тканям не хватает питания. В таком состоянии они не могут полноценно выполнять свои функции и с трудом поддерживают жизнедеятельность. При длительной недостаточности начинается отмирание мягких тканей стопы (гангрена). Единственное лечение при этом — ампутация части конечности.
Симптомы стеноза вен
При стенозе вен происходит их расширение, которое сопровождается болью в поражённой области или неприятными ощущениями во всём теле.
Возможные симптомы стеноза вен:
- отёк и боль в районе воздействия на вену (например, в месте входа катетера);
- видимое варикозное расширение вены.
Симптомы при синдроме верхней полой вены:
- быстро прогрессирующая головная боль;
- отёк головы, шеи, рук;
- спутанность сознания;
- синюшность кожи;
- охриплость;
- заложенность ушей.
При подозрении на синдром верхней полой вены нужно как можно скорее обратиться к врачу.
Диагностика стенозов сосудов
Чтобы поставить диагноз, врач собирает жалобы и информацию о наследственных заболеваниях в семье пациента, проводит физический осмотр, назначает анализы и инструментальные исследования. Такой подход позволяет исключить ошибки в постановке диагноза и вовремя начать лечение.
При физическом осмотре для диагностики сосудистых заболеваний применяют прослушивание сонных артерий с помощью стетоскопа — врач может выявить специфический шум, который говорит о том, что один или оба сосуда сужены. Чтобы исключить неврологические, двигательные и сенсорные нарушения, проводят ряд тестов. Производится осмотр кожных покровов: при нарушении кровообращения кожа истончается, бледнеет или приобретает синюшный оттенок, волосяной покров в повреждённой области редеет.
Лабораторные исследования позволяют оценить состояние сосудов и степень поражения тканей и органов, а также выявить причину сосудистых патологий.
27.3. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

28.478. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

28.590. Вен. кровь (+230 ₽) 1 день
Вен. кровь (+230 ₽) 1 день
28.592.11. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Инструментальные исследования помогают уточнить диагноз, оценить степень стеноза сосудов и характер повреждения тканей. Врач может назначить ультразвуковую допплерографию, дуплексное сканирование сонных артерий, церебральную ангиографию (рентгенологическое исследование сосудов головного мозга), эхокардиографию (УЗИ сердца).
Ультразвуковое исследование позволяет оценить скорость кровотока и степень сужения просвета артерий
При подозрении на остеохондроз, аневризмы и мальформации также назначают рентгенографию, компьютерную или магнитно-резонансную томографию.
Заболевания с похожими симптомами
Некоторые симптомы стеноза сосудов легко спутать с другими, менее серьёзными патологиями и состояниями, такими как расстройство желудка, воспаление периферических нервов грудной клетки (межрёберная невралгия) или переутомление. Чтобы этого не произошло, важно не заниматься самолечением, а обратиться к врачу и уточнить диагноз.
К каким врачам обращаться
Так как сосудистые патологии могут иметь разные причины и поражать разные системы и органы, при подозрении на заболевания сосудов нужно обратиться к терапевту. Врач проведёт осмотр и поможет разобраться, к какому узкому специалисту нужно обратиться для диагностики и лечения.
Профильные врачи, которые участвуют в диагностике и лечении стеноза сосудов:
- невролог — при подозрении на заболевания сосудов головного мозга;
- кардиолог — при угрозе сердцу;
- окулист — при глазных патологиях;
- подолог — при заболеваниях стоп;
- нефролог — при нарушениях работы почек;
- пульмонолог — при ухудшении кровообращения в лёгких;
- эндокринолог — при необходимости диагностики и лечения хронических заболеваний, которые могли привести к стенозу;
- сосудистый хирург — при необходимости хирургического лечения сосудов.
Лечение стеноза сосудов
Независимо от локализации и происхождения основная задача при стенозе — наладить кровообращение, чтобы не допустить отмирания тканей и восстановить нормальную функцию органов.
При атеросклерозе тактика лечения зависит от того, насколько сильно сужены просветы сосудов. При сужении сосудов менее чем на 50% назначают препараты для контроля артериального давления, снижения уровня холестерина, разжижения крови и уменьшения её свёртываемости.
Если сужение значительное, предлагают хирургическое лечение (каротидная эндартерэктомия) — удаление бляшки на стенке сонной артерии через надрез.
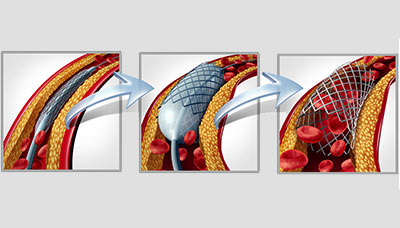
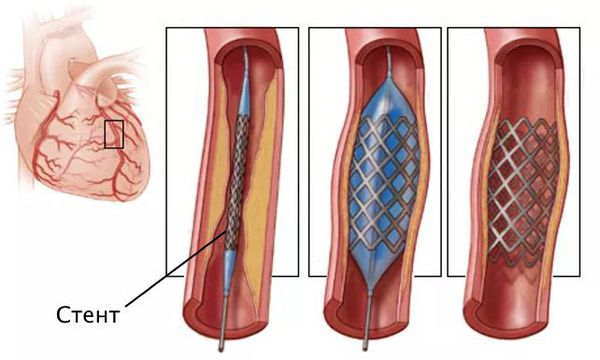
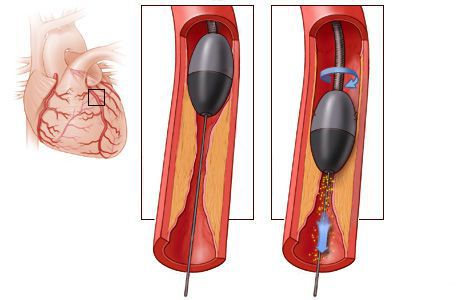
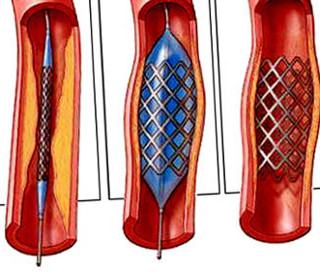
Также возможны более современные методы — ангиопластика и стентирование. Во время ангиопластики врач вводит в артерию баллонный катетер и расширяет просвет артерии, сплющивая бляшку. Затем проводится стентирование — внутрь артерии вставляется тонкая металлическая трубка, чтобы зафиксировать сосуд в «раскрытом» состоянии. Такая процедура позволяет восстановить проходимость артерии и кровоснабжение в тканях.
Стентирование артерии
При гипертонической болезни назначают препараты для контроля артериального давления. Важную роль в терапии гипертонии играет нормализация веса, введение умеренных, но регулярных физических нагрузок, соблюдение диеты.
При остеохондрозе также возможно консервативное и хирургическое лечение. Консервативные методы направлены на то, чтобы обезболить и снять воспаление с пережатых спинномозговых корешков, а также предотвратить развитие дистрофических процессов в позвоночнике. Одновременно назначают лечебную физкультуру, физиотерапевтические, остеопатические процедуры и массаж, чтобы восстановить нормальное положение позвоночника и предупредить дальнейшее искривление и повреждение сосудов.
Если консервативные методы не помогают и болезнь прогрессирует, проводят хирургическое лечение.
При аневризмах показано очень тщательное динамическое наблюдение. Если есть угроза разрыва сосуда, проводят хирургическое лечение — клипирование аневризмы: повреждённый участок изолируют при помощи специальных зажимов.
Для лечения аневризмы также используется менее инвазивный метод — эндоваскулярная терапия. Технически она напоминает стентирование: с помощью баллонного катетера в артерию вводится спираль, которая фиксирует стенки сосуда изнутри, снижая риск его разрыва.
При тромбозе назначают медикаментозное лечение: применяются препараты, растворяющие тромбы и нормализующие мозговое кровообращение.
Иногда показано хирургическое лечение — в этом случае извлечение тромба проводится в условиях реанимации.
При гангрене (отмирании тканей, чаще всего стоп) показано удаление отмерших участков тканей и антибактериальная терапия.
При синдроме верхней полой вены устраняют причину: оперируют новообразование, проводят тромболитическую терапию или удаление тромба. При необходимости применяют ангиопластику и стентирование вены, то есть «расправляют» вену и закрепляют её в таком состоянии при помощи специального металлического каркаса.
Осложнения
Осложнения при стенозе сосудов связаны с отмиранием участков тканей и органов или с утерей органами своих функций.
Возможные осложнения при стенозе сосудов:
- инфаркт (отмирание тканей сердца) и другие патологии сердца;
- ишемический инсульт — поражение или отмирание клеток мозга в результате нарушения кровоснабжения;
- разрыв аневризмы;
- слепота или нарушения зрения;
- нарушение функции почек, кишечника и других внутренних органов;
- гангрена — отмирание тканей;
- трофическая язва — нарушение целостности кожного покрова или слизистой оболочки, которое не заживает дольше 1,5 месяца;
- дисфункция эрекции у мужчин;
- атрофические изменения влагалища у женщин.
Профилактика стеноза сосудов
Защитить себя от гипертонии, атеросклероза и многих других патологий, приводящих к сосудистым заболеваниям, невозможно. Однако можно снизить риск их развития, если исключить поведенческие факторы риска.
Меры профилактики стеноза сосудов:
- отказ от алкоголя и курения — курение приводит к спазму сосудов и снижению их эластичности, а алкоголь вызывает резкие колебания давления;
- забота об эмоциональном состоянии — стресс приводит к спазму сосудов, повышению артериального давления;
- здоровое питание — помогает не допустить нарушения обменных процессов, повышения концентрации холестерина в крови;
- адекватные физические нагрузки — улучшают кровообращение, тренируют сердце, помогают поддерживать мышечную массу и контролировать вес;
- соблюдение питьевого режима — помогает поддерживать нормальную густоту крови.
Стенозы сосудов: причины появления, симптомы, диагностика и способы лечения.
Определение
Стенозы сосудов (греч. στενός — «узкий, тесный») – это частичное или полное стойкое сужение просвета сосудов с ограничением или полным прекращением кровотока.
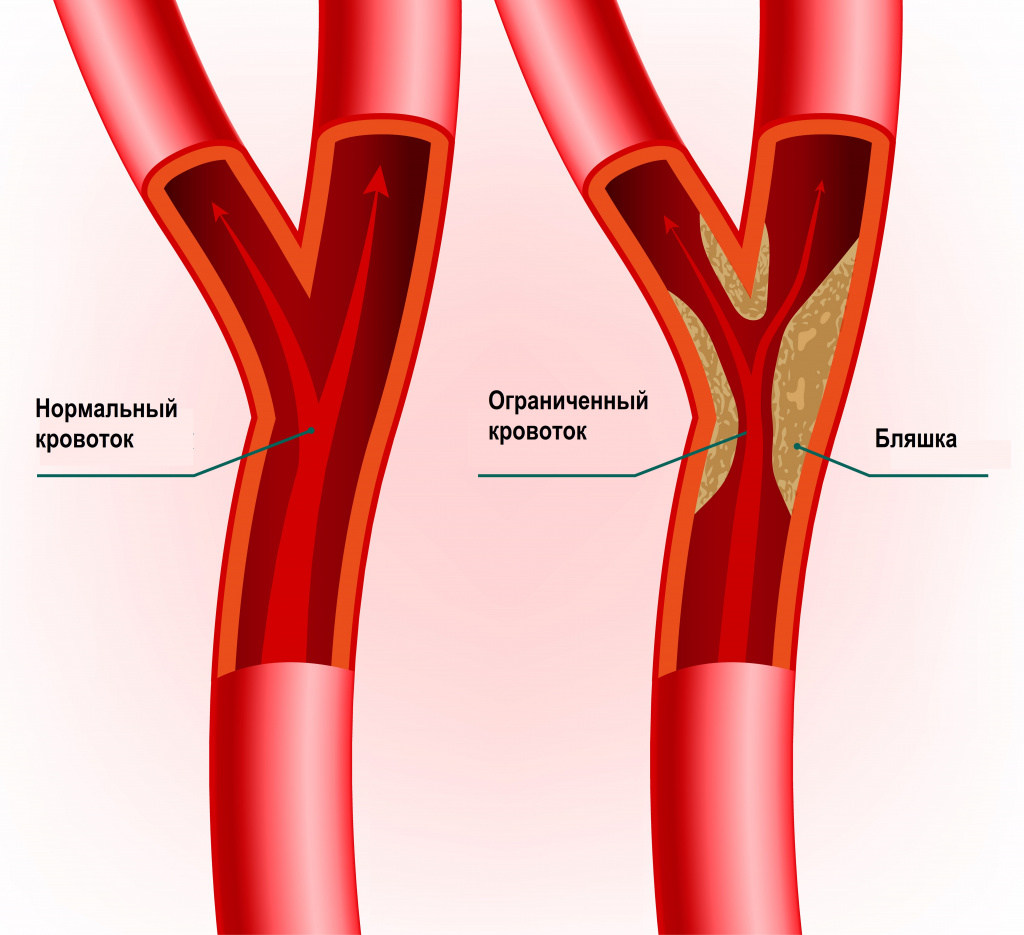
В зависимости от того, какие сосуды поражены, различают стеноз артериальных сосудов (аорты, артерий, артериол) и стеноз венозных сосудов (верхней полой вены, нижней полой вены, вен, венул).
Стеноз сосудов может быть как врожденным, так и приобретенным.
Основной причиной приобретенного стеноза аорты, артерий нижних конечностей, коронарных артерий сердца является атеросклероз — системное обменное заболевание с преимущественным поражением сосудистой стенки. Степень сужения артерии и его протяженность может быть различной. При повышении артериального давления склерозированный внутренний слой сосуда (эндотелий) легко повреждается, в результате активизируется процесс свертывания крови и формируется тромб.
Закупорка сосуда может приводить к ишемии или некрозу ткани или органа.
К факторам риска развития атеросклероза относятся:
- мужской пол;
- пожилой возраст;
- курение;
- дислипидемия (нарушение нормального соотношения липидов крови);
- сахарный диабет,
- артериальная гипертензия,
- повышение гомоцистеина крови;
- повышенный уровень С-реактивного белка (СРБ);
- повышенная вязкость крови и гиперкоагуляционные состояния;
- хроническая почечная недостаточность.
Еще одним заболеванием, приводящим к стенозу артерий, является облитерирующий эндартериит (спонтанная гангрена) – хроническое заболевание периферических кровеносных сосудов (главным образом поражаются артерии стоп и голеней). Болеют преимущественно мужчины в возрасте до 25-40 лет. В группе риска – курильщики, а также люди, пересшие обморожение ног.
Диабетическая ангиопатия, характеризующаяся поражением как мелких сосудов, так и артерий крупного и среднего калибра, развивается у больных сахарным диабетом. При диабетических макроангиопатиях, когда поражаются крупные кровеносные сосуды, в стенке магистральных сосудов обнаруживают изменения, характерные для облитерирующего атеросклероза. При микроангиопатиях, когда поражаются мелкие кровеносные сосуды, возникает утолщение стенки сосудов микроциркуляторного русла (артериол, капилляров, венул), что приводит к сужению просвета и ухудшению кровоснабжения органов и тканей.
Коарктация аорты (врожденное сегментарное сужение части аорты, препятствующее кровотоку) возникает в результате неправильного слияния аортальных дуг в эмбриональном периоде. Протяженность сужения обычно составляет 1-2 см. Восходящая аорта и ветви дуги аорты расширяются, значительно увеличивается их диаметр, а стенки артерий, участвующих в коллатеральном кровообращении, истончаются. Формируются два режима кровообращения в большом круге: до места препятствия кровотоку имеется артериальная гипертензия, а дистальнее (или ниже) – гипотензия.

Таким образом, факторами риска развития стеноза центральных вен являются: применение центрального венозного катетера, инфекции, связанные с установкой катетера, сопутствующие заболевания.
Системные васкулиты, опухолевые заболевания и другие причины стенозов сосудов выявляются значительно реже.
Классификация заболевания
По типу кровеносных сосудов:
- стеноз артерий;
- стеноз вен.
По причине возникновения:
- врожденные;
- приобретенные.
По локализации:
- Стенозы артерий нижних конечностей.
- Стенозы каротидных (сонных) и мозговых артерий.
- Стенозы артерий внутренних органов:
- почечных артерий,
- мезентериальных артерий др.
- Стеноз аорты.
- Стенозы коронарных сосудов.
По калибру поражения:
- стеноз крупных сосудов (аорты и ее ветвей);
- стеноз сосудов среднего диаметра;
- стеноз мелких сосудов (артериол и капилляров).
Симптомы стенозов сосудов
Поражение сосудов головного мозга является одной из главных причин смертности и инвалидизации населения. 2/3 ишемических инсультов связаны с сужением и деформацией сонных артерий.
Риск развития ишемического инсульта напрямую связан со степенью сужения просвета артерии.
Окклюзия (закрытие) внутренней сонной артерии приводит к развитию инсульта в 40% случаев.
Поражения сосудов головного мозга могут протекать в нескольких формах:
- Бессимптомная форма характеризуется отсутствием очаговой и общемозговой неврологической симптоматики (нарушение сознания, головная боль, рвота, замедление пульса).
- Дисциркуляторная энцефалопатия характеризуется преобладанием общемозговой симптоматики, очаговая неврологическая симптоматика отсутствует или проявляется в очень сглаженной форме.
- Транзиторные ишемические атаки проявляются в виде преходящих нарушений мозгового кровообращения по ишемическому типу и сопровождаются появлением очаговой неврологической симптоматики, проходящей в течение 24 часов.
- Последствия малого инсульта — острое нарушение мозгового кровообращения по ишемическому типу с развитием неврологической симптоматики, которая практически полностью регрессирует в течение месяца в результате консервативной терапии.
- Последствия завершенного инсульта — острое нарушение мозгового кровообращения по ишемическому типу, сопровождающееся развитием стойкой очаговой неврологической и общемозговой симптоматики.
- Ишемический инсульт — повреждение ткани мозга с нарушением его функций вследствие затруднения или прекращения поступления крови.
Атерослеротическое поражение коронарных артерий сердца проявляется стенокардитической болью, но иногда может восприниматься пациентом как дискомфорт, чувство тяжести, сжатия, стеснения, распирания, жжения или нехватки воздуха. Чаще всего боль локализуется за грудиной или по левому краю грудины, может иррадиировать (отдавать) в шею, нижнюю челюсть, зубы, межлопаточное пространство, реже – в локтевые или лучезапястные суставы, сосцевидные отростки. Продолжается боль при стенокардии обычно от 1 до 15 мин. Возникает при значимой физической или эмоциональной нагрузке. После приема нитроглицерина или прекращения нагрузки боль купируется.
При прогрессировании стенокардии приступ может возникать при минимальной нагрузке, а затем и в условиях покоя.
Основным признаком стеноза почечной артерии является стойкое повышение артериального давления, плохо поддающееся медикаментозной терапии. Примерно 90% случаев стеноза почечной артерии вызваны атеросклерозом, в 10% случаев стеноз возникает из-за фибромускулярной дисплазии — группы заболеваний, при которых поражаются стенки артериального сосуда.
При стенозе почечной артерии уменьшается кровоснабжение тканей почек, активируются гормональные факторы (ренин-ангиотензин-альдостероновая система), регулирующие объем крови и кровяное давление, ускоряется развитие хронической болезни почек.
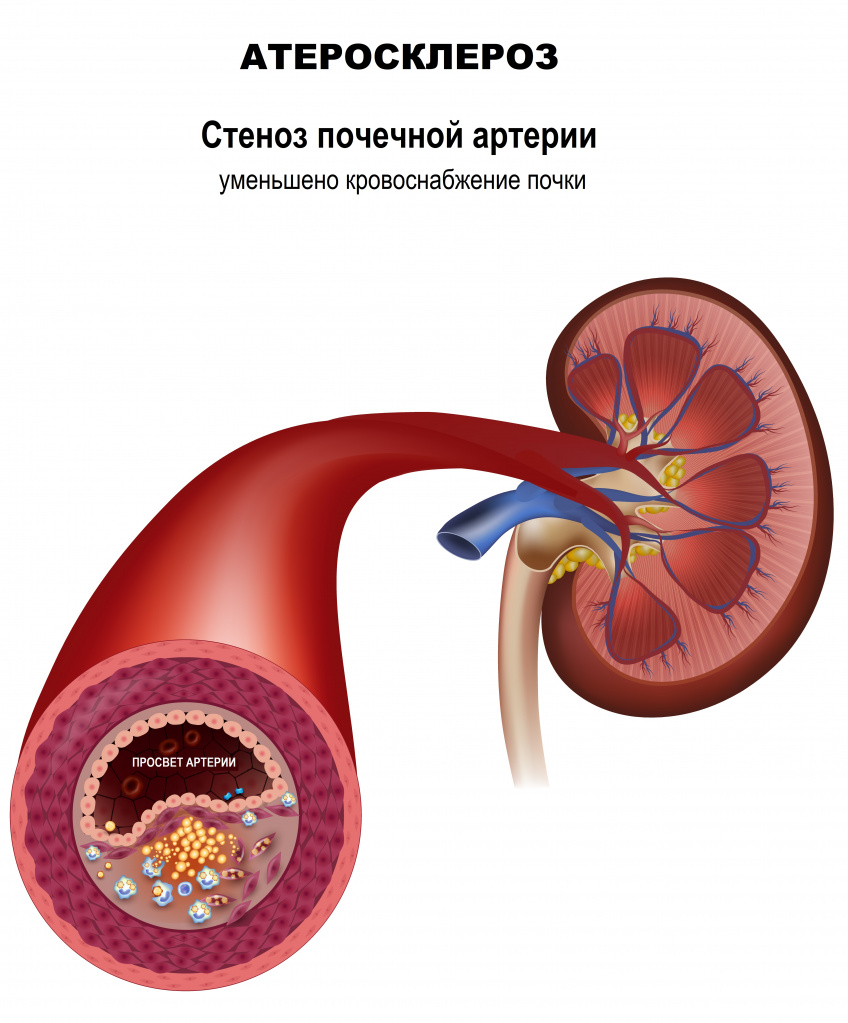
Другими симптомом хронической абдоминальной ишемии являются дисфункция кишечника, выражающаяся нарушениями его моторной, секреторной, абсорбционной функций, и прогрессирующее похудание.
Облитерирующий атеросклероз аорты и магистральных артерий нижних конечностей чаще встречается у мужчин старше 40 лет и лишает их трудоспособности. Процесс может локализоваться в крупных сосудах (аорте, подвздошных артериях) или артериях среднего калибра (бедренных, подколенных).
Небольшое атеросклеротическое поражение артерий нижних конечностей может клинически не проявляться. При продолжающемся сужении сосудов возникает перемежающаяся хромота, которая проявляется дискомфортом или болью в мышцах нижней конечности при физической нагрузке. Поражение терминального отдела аорты, подвздошных артерий может вызывать боль в ягодицах, бедре, икре. Для нарушения проходимости бедренно-подколенного сегмента характерна боль в икре. Окклюзии артерий голени обычно вызывают боль в икре, стопе, отсутствие или снижение в них кожной чувствительности.
При облитерирующем эндартериите наблюдаются трофические расстройства (трещины, сухость кожи, ломкость ногтей, язвы), перемежающаяся хромота, боль в ноге, некроз и гангрена конечности.
При генерализованной форме облитерирующего эндартериита или атеросклероза поражаются не только сосуды конечностей, но висцеральные ветви брюшной аорты, ветви дуги аорты, церебральные и коронарные артерии.
Клиническая картина диабетической макроангиопатии складывается из клинической картины микроангиопатии и атеросклероза магистральных сосудов, но характеризуется более тяжелым и прогрессирующим течением, нередко заканчивается гангреной.
Клиническая картина диабетической микроангиопатии нижних конечностей сходна с клиникой при облитерирующем эндартериите.
При коарктации аорты симптомы зависят от тяжести заболевания. В случае значительного сужения аорты родители новорожденного обращают внимание на бледность кожи, потливость, затрудненное дыхание ребенка. У детей старшего возраста и у взрослых симптомы, как правило, стертые: повышенное давление, головная боль, похолодание конечностей, кровотечение из носа.
Стеноз центральных вен клинически проявляется отеками конечностей, болью в них и трофическими изменениями (цианозом, истончением кожи, трещинами, язвами и др.).
Диагностика стенозов сосудов
Диагностика заболевания основана на анализе жалоб пациента, данных истории болезни, клинической картины, данных лабораторных и инструментальных методов исследования.
Для уточнения причины стеноза сосудов могут быть рекомендованы:
- клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
К каким врачам обращаться
При проявлениях недостаточности кровообращения любого органа или ткани необходимо обратиться к
врачу-терапевту
(или врачу общей практики), который назначит комплекс лабораторных и инструментальных методов лечения. В дальнейшем может быть показана консультация сосудистого хирурга, нейрохирурга, флеболога, нейроофтальмолога, отоневролога,
кардиолога
,
невролога
,
эндокринолога
.
Лечение стеноза сосудов
Лечение стеноза сосудов может складываться из лечения основного заболевания (сахарного диабета, васкулитов), консервативной терапии, хирургического лечения.
Хирургическое лечение больных с патологией сосудов рекомендуется проводить в ангиохирургических или ангионейрохирургических стационарах.
Оперативные вмешательства могут быть нескольких видов:
- Эндоваскулярные методы лечения сосудистых заболеваний, когда воздействие осуществляется внутри сосуда. Под местной анестезией через прокол в сосуде (пунктируется артерия на бедре или в области руки) вводится проводник, по которому в сосудистое русло доставляются катетеры и другие устройства, позволяющие осуществить лечебное воздействие на сосудистую стенку.
- Баллонная дилатация (баллонная ангиопластика) — расширение просвета суженного сосуда изнутри специальным раздувающимся баллоном.
- Стентирование — установка в просвет суженного или закупоренного сосуда стента, расширяющего сосуд и восстанавливающий кровоток.
- Открытые хирургические вмешательства.
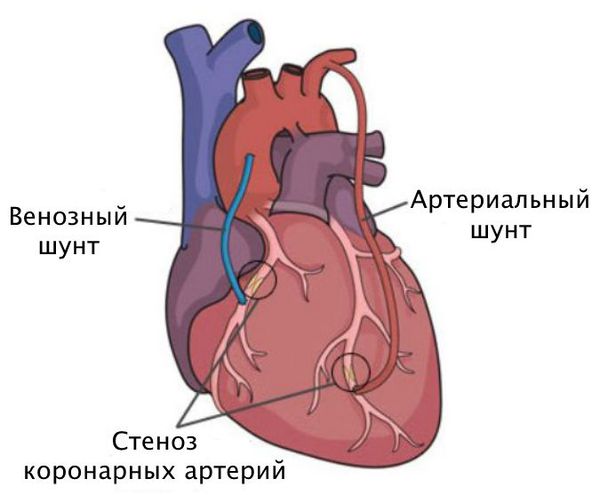
- шунтирование с использованием аутовены;
- протезирование синтетическим протезом;
- различные способы эндартерэктомии из пораженных артериальных сегментов.
После выписки из стационара больным рекомендуется прием антиагрегантов, ноотропов и сосудистых препаратов в течение первого месяца после операции, контроль артериального давления и соответствующая гипотензивная терапия под наблюдением терапевта, прием статинов при выявлении нарушений липидного обмена, повторное УЗИ через 3-5 месяцев, затем через 6 месяцев, далее ежегодно.
Осложнения
Осложнения стеноза сосуда достаточно грозные. К ним относятся инфаркт миокарда, ишемический инсульт, трофические язвы и гангрена нижних конечностей, импотенция, прогрессирующая нефропатия, хроническая болезнь почек, артериальная гипертензия, разрыв аорты, аневризма сосудов головного мозга, острый мезентериальный тромбоз и др.
Профилактика стеноза сосудов
Профилактические меры направлены на предотвращение возникновения и прогрессирования стенозов сосудов и включают:
- физическую активность;
- отказ от вредных привычек;
- включение в рацион питания свежих овощей, фруктов и зелени, мяса птицы или кролика, рыбы и морепродуктов, ограничение потребления соли;
- отдых и полноценный сон не менее восьми часов в сутки;
- контроль артериального давления.
Источники:
- Клинические рекомендации «Врожденный надклапанный стеноз аорты» (дети). Разраб.: Ассоциация сердечно-сосудистых хирургов России. – 2021.
- Клинические рекомендации. Атеросклероз аорты и артерий нижних конечностей. Ассоциация сердечно-сосудистых хирургов России; Ассоциация флебологов России; Всероссийское научное общество кардиологов; Российское научное общество рентгенэндоваскулярных хирургов и интервенционных радиологов; Российское общество ангиологов и сосудистых хирургов. 2016. – 86.
- Клинические рекомендации Атеросклероз мезентериальных артерий. Ассоциация сердечно-сосудистых хирургов России. 2018. – 65 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Дата публикации 26 февраля 2021Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Стеноз коронарных артерий — это стойкое сужение просвета сосудов, по которым к сердцу поступает кислород и питательные вещества, необходимые для его нормальной работы. При сужении этих артерий сердце продолжает работать в обычном режиме, но постепенно перестаёт справляться со своими функциями в полной мере, из-за чего начинает страдать весь организм: нарушается объём циркулирующей крови, состояние сосудов и внутренних органов.
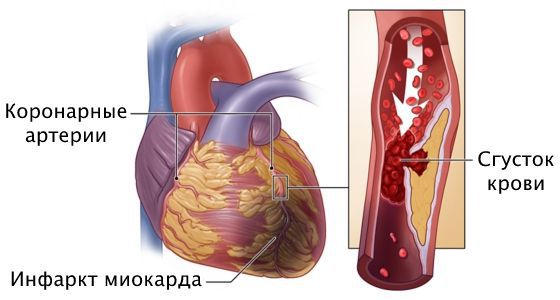
Стенозы, которые становятся серьёзным препятствием для кровотока, могут приводить к появлению боли или дискомфорту за грудиной во время физической нагрузки, которые быстро проходят в покое. Но иногда, даже при небольшом стенозе в повреждённом участке сосуда образуется тромб. Он быстро перекрывает просвет сосуда, приводя к инфаркту миокарда — отмиранию участка сердца.
Механизм развития стеноза связан со спазмом коронарных артерий извне, внутренней закупоркой или патологическими изменениями сосудов [23][24][25][28][29].
К основным причинам сужения сердечных артерий относятся:
- атеросклероз;
- воспаление стенок сосудов при системных васкулитах;
- болезнь коронарных артерий пересаженного сердца;
- пороки развития сердечных артерий и мышечные мостики, когда артерии сжимаются в толще миокарда.
Редкие причины сужения сердечных артерий:
- опухоли в сосудистой стенке;
- системные заболевания: ревматоидный артрит, системная красная волчанка;
- некоторые формы кардиомиопатий [24][25][28][29][30].
К факторам риска относятся:
- низкая физическая активность, сидячий образ жизни;
- курение;
- гипертоническая болезнь;
- пожилой возраст (60-75 лет);
- заболевания, связанные с нарушением обмена веществ и работы эндокринной системы: ожирение, сахарный диабет 1-го и 2-го типа, заболевания щитовидной железы;
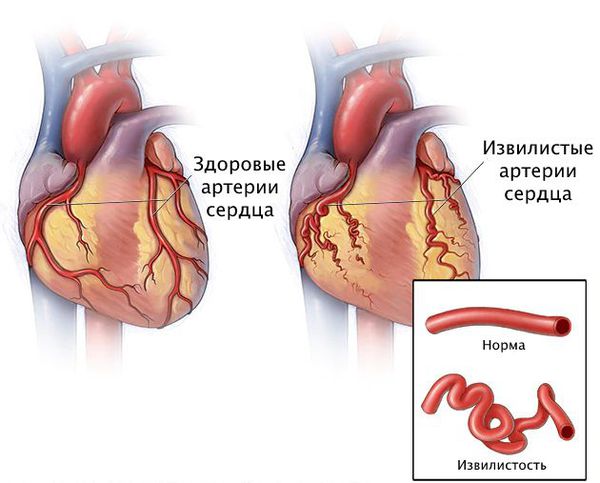
- извилистость и аномальное расположение коронарных артерий;
- болезни крови: анемия, гемофилия, сепсис, тромбоцитопатии.
Наиболее частая причина стеноза — атеросклероз. С возрастом холестериновые бляшки прикрепляются к внутренней стенке сосуда, увеличиваются и значительно сужают его просвет, тем самым затрудняя движение крови.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы стеноза коронарных артерий
Болезнь часто проявляет себя не сразу, так как развивается стеноз довольно медленно и долго — десятки лет.
На ранних этапах симптоматика размытая. Нередко признаки болезни проявляются только во время физических нагрузок. В таком случае присутствует:
- одышка;
- слабость;
- тахикардия — учащённое сердцебиение;
- боли за грудиной с иррадиацией в нижнюю челюсть, шею, лопатку, левую руку и область живота;
- нарушение сердечного ритма — аритмии.
При развитии хронической сердечной недостаточности к этим симптомам присоединяется отёк ног.
В дальнейшем загрудинные боли усиливаются и учащаются. Такой признак стеноза ошибочно могут принять за проявления других болезней: обострение остеохондроза, межрёберную невралгию, гастрит, язву желудка, эзофагит, бронхит и бронхиальную астму. При этом пациенты занимаются самолечением, тем самым отодвигая сроки адекватного лечения, чем могут спровоцировать появление тяжёлых осложнений.
При прогрессировании стеноза происходит полное закупоривание артерии, вызывая некроз сердечной мышцы, т. е. гибель отдельных участков сердца. Это приводит к инфаркту миокарда и острой сердечной недостаточности. В таком случае загрудинная боль становится ещё сильнее, артериальное давление падает ниже 90 мм рт. ст. или на 30 мм рт. ст. ниже нормы, пациента «бросает в пот», ему не хватает воздуха, возникает слабость, тревога, нарушается сердечный ритм. Возможна потеря сознания вплоть до смертельных исходов. Эти симптомы могут наступить молниеносно или развиваться в течение нескольких часов или дней.
Почему признаки стеноза чаще проявляется только при физической нагрузке?
Дело в том, что при хронической ишемии сердца, которая развивается на фоне стеноза, организм начинает активно использовать компенсаторные механизмы: в кровотоке возникают обходные пути, которые без определённой физической нагрузки полностью или частично сглаживают проявления стеноза.
Физическая и эмоциональная нагрузка, в свою очередь, не позволяют суженным артериям адекватно расширяться и полноценно снабжать миокард кислородом, потому что оптимальные возможности обходного кровотока уже использовались в состоянии покоя. Помимо этого, нарушается реакция коронарных артерий на адреналин, норадреналин и дофамин, которые интенсивно вырабатываются во время физической нагрузки, и повышается риск сосудистого спазма [28][29][30].
Патогенез стеноза коронарных артерий
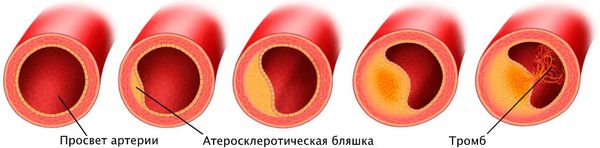
Патогенез стеноза при атеросклерозе связан с атеросклеротической бляшкой. Её увеличение уменьшает просвет артерии и снижает кровоснабжение сердца.
Поражение сердечных сосудов при атеросклерозе начинается с повреждения сосудистой стенки и увеличения концентрации в крови «плохого» холестерина — липопротеинов низкой плотности. Эти причины приводят к скоплению липопротеинов в области трещины стенки сосуда. Сливаясь между собой, они срастаются слоем соединительной ткани.
Со временем в области бляшки могут образоваться кровяные сгустки — тромбы, которые закупоривают коронарные артерии, замедляют или полностью нарушают кровоток, приводя к тромбозу.
Выделяют три стадии развития атеросклероза:
- Первая стадия — образование липидных пятен. Стенки сосудов на этом этапе насыщаются соединениями липидов: внутри сосуда по всей протяжённости появляются полоски жёлтого цвета. Быстрее этот процесс протекает на фоне других болезней: сахарного диабета, ожирения и гипертонии. При данных изменениях стеноз никак себя не проявляет.
- Вторая стадия — образование фиброзной бляшки. Область повреждённого сосуда с липидным пятном воспаляется. На этот процесс иммунитет отвечает выбросом медиаторов воспаления, которые борются с воспалительным процессом. Со временем липиды, накопленные в стенке сосуда, распадаются. На их месте разрастается нефункциональная соединительная ткань, которая приводит к образованию фиброзной бляшки. Она выпячивается в просвет сосуда, сужая его и нарушая ток крови. На этом этапе возникают первые проявления стеноза.
- Третий этап — формирование осложнённой бляшки. Происходит надрыв бляшек и образование тромбов. Это приводит к развитию осложнений и появлению явных признаков стеноза.
Атеросклеротические изменения на ангиографии выявляются у 2/3 пациентов, но они не всегда ярко выражены и соответствуют тяжести симптомов стеноза. Нередко при выраженном атеросклеротическом поражении болезнь протекает бессимптомно. И наоборот: при выраженных признаках стеноза и ишемии сердца атеросклеротические бляшки в коронарных сосудах не обнаруживаются [24][25][28][29].
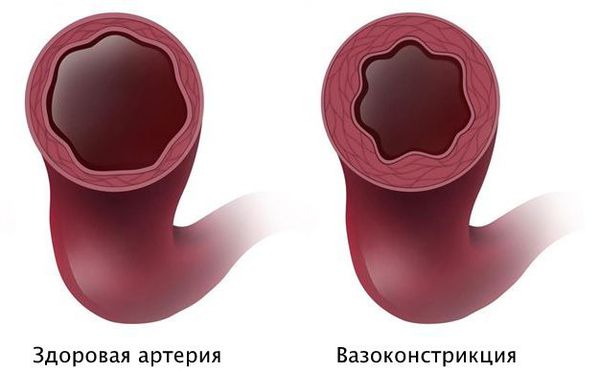
Вероятно, атеросклероз нарушает функциональное состояние артерий или вызывает склеивание тромбоцитов с выделением тромбоксана, который способствует вазоспазму — непроизвольному сокращению мышечного слоя артерии.
В то же время, при атеросклерозе без признаков стеноза вазоспазм может привести к значимому снижению кровотока. Кроме того, вазоспазм бывает причиной тяжёлых аритмий у людей с неизменёнными коронарными артериями.
Патогенез стеноза при спазме коронарных артерий связан с повышенной склонностью к вазоконстрикции — сужению просвета из-за временного гипертонуса сосудистой стенки. Возникающий вазоспазм способствует локальному склеиванию тромбоцитов и развитию инфаркта миокарда.
Короткий интенсивный спазм артерии может быть следствием дисфункции эндотелия, когда внутренняя оболочка сосуда не может нормально выполнять свои функции.
К другим факторами развития спазма относят:
- нарушение синтеза оксида азота;
- дисбаланс вегетативной иннервации;
- оксидативный стресс — повреждение клеток из-за окисления свободных радикалов;
- любое хроническое воспаление;
- дефицит магния;
- генетическую предрасположенность к нарушению контроля за расслаблением и сжатием артерий, отложением холестериновых бляшек и тромбообразованием.
Кроме того, коронарную вазоконстрикцию может вызвать резкое охлаждение, гипервентиляция и введение эргометрина, который используется в провокационных пробах для диагностики ишемии [24][25][28][29].
Классификация и стадии развития стеноза коронарных артерий
Стенозы коронарных артерий различают по локализации и степени сужения.
По локализации выделяют:
- стеноз правой коронарной артерии;
- стеноз левой коронарной артерии;
- тандемный стеноз, при котором одновременно поражаются обе коронарные артерии.
По степени сужения артерий различают:
- гемодинамически незначимый стеноз — сужено до 50 % просвета артерии;
- гемодинамически значимый стеноз — сужено 50-70 % просвета артерии;
- критический стеноз — сужено больше 70 % просвета артерии. Неожиданно может привести к инфаркту миокарда и острой сердечной недостаточности, в основном в ответ на физическую или эмоциональную нагрузку, когда возрастет потребность сердца в кислороде;
- рестеноз — повторный стеноз, возникший после стентирования или шунтирования артерии сердца. К такому осложнению чаще приводит несоблюдение рекомендаций врача после операции.
Реакция сердца на недостаточное кровоснабжение индивидуальна. У кто-то признаки стеноза возникают при гемодинамически незначимых нарушениях, у кого-то клинические проявления отсутствуют даже при критическом стенозе. Всё зависит от порога чувствительности человека [28][29].
Осложнения стеноза коронарных артерий
Сужение сердечных артерий может проявиться в виде стабильной/нестабильной стенокардии или безболевой ишемии миокарда — гипоксии сердца. Без адекватного лечения стеноз может вызвать инфаркт миокарда и острую сердечную недостаточность с летальным исходом.
Стенокардия — это приступы боли или сдавления за грудиной с иррадиацией в область челюсти, шеи, левой руки, предплечья и живота. Этот приступ провоцируют:
- негативный эмоциональный стресс;
- физическая нагрузка;
- любой приём пищи независимо от объёма.
Безболевая ишемия миокарда проявляется в виде сильной утомляемости и одышки. Иногда провоцирует развитие сердечной недостаточности. В патогенезе такой ишемии не исключена роль генетической недостаточности рецепторов восприятия боли — ноцицепторов.
Нестабильная стенокардия включает в себя:
- впервые возникшую стенокардию;
- стенокардию покоя;
- стенокардию при минимальной физической нагрузке;
- увеличение частоты, силы и длительности загрудинных болей.
Вазоспастическая спонтанная стенокардия возникает из-за спазма коронарных артерий, чаще в состоянии покоя. Как правило, вазоспазм развивается в поражённых, суженных атеросклерозом артериях в связи с их повышенной чувствительности к сосудосуживающим воздействиям. При этом на ЭКГ не появляются признаки инфаркта миокарда, хотя клинические проявления этой болезни схожи с симптомами такой стенокардии.
Инфаркт миокарда — это омертвение участка сердечной мышцы из-за острого нарушения кровоснабжения. При развитии этого осложнения самочувствие человека резко ухудшается, загрудинная боль усиливается, длится 20 минут и больше, возникает одышка, падает артериальное давление, проступает холодный пот, нарушается сердечный ритм, кожа бледнеет, человек может потерять сознание. Требуется экстренная госпитализация в отделение реанимации или кардиологии. Промедление чревато летальным исходом.
Причина инфаркта — стремительная закупорка сердечной артерии. Этому событию предшествует атеросклероз с вазоспазмом, тромбоз, эмболии или воспаление стенок артерий.
Опасность заключается в том, что до возникновения инфаркта патология коронарных артерий может протекать бессимптомно. При медленном закрытии просвета сердечных артерий успевает подключиться мощная сеть обходного кровотока, которая компенсирует нарушения кровоснабжения миокарда [11][12][26][28][29][31].
Диагностика стеноза коронарных артерий
Во время опроса пациента врач должен обратить внимание на характер и локализацию боли, её провоцирующие факторы, связь с физической нагрузкой, эффективность приёма нитратов для купирования боли и т. д.
Однако зачастую стеноз коронарных артерий протекает бессимптомно и проявляет себя только при остром тромбозе. Поэтому в диагностике болезни важны клинические данные и инструментальные методы исследования:
- Коронарография с контрастом. Основной метод исследования. Позволяет определить наличие и степень стеноза коронарных артерий. В кровоток вводится контрастное вещество. Его движение по сосудам переносится на специальный экран и оценивается врачом.
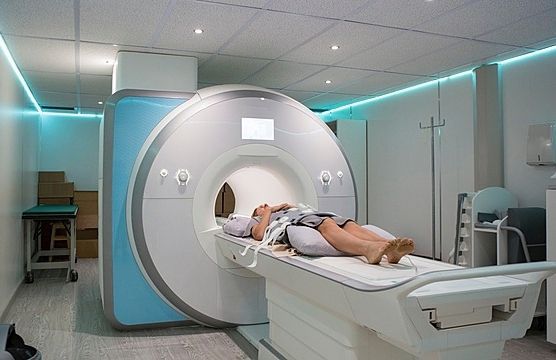
- МРТ сердца. Более дорогостоящий и менее распространённый метод исследования. Позволяет получить изображение сердца и сосудов через костный каркас грудной клетки. В ходе обследования пациента помещают в сильное магнитное поле и облучают радиоволнами. Компьютер измеряет энергию возбуждения тканей и выстраивает на базе собранных данных изображение, которое выводится на монитор. Изображение срезов получают в различных плоскостях и записывают на носители для длительного хранения.
Перед коронарографией обязательно проводятся нагрузочные тесты и стресс-ЭхоКГ. Они помогаю определить, нужна пациенту эта процедура или нет.
Нагрузочные тесты включают велоэргометрию и тредмил-тест. Они представляют собой запись ЭКГ во время бега на беговой дорожке или езды на велотренажёре. Это позволяет оценить изменения ЭКГ на фоне физической нагрузки.
Стресс-ЭхоКГ — ультразвуковое исследование сердца во время нагрузки: медикаментозной или физической. Медикаментозная нагрузка показана пациентам, которые не могут перенести другой вид нагрузки. Она включает приём специальных препаратов, например добутамина.
Выявить стеноз коронарных артерий также помогают:
- липидный профиль — уровень холестерина в крови;
- электрокардиограмма (ЭКГ) — графическое отображение работы сердца;
- суточное мониторирование по Холтеру — запись ЭКГ в течение суток для оценки ишемических изменений во время привычной деятельности и усилении физических нагрузок;
- УЗИ сердца — позволяет определить фракцию сердечного выброса и исключить структурные изменения сердца;
- УЗИ сонных артерий — определяет наличие и степень атеросклероза;
- внутрисосудистое УЗИ — позволяет более точно визуализировать состояние сосудов благодаря размещению УЗ-датчика внутри сосуда [22].
При подтверждении ишемии выполняют коронарную ангиографию с возможным стентированием — установкой специального каркаса (стента) в просвет поражённого сосуда.
Лечение стеноза коронарных артерий
Выделяют две группы методов лечения:
- консервативные и медикаментозные;
- хирургические.
На ранних стадиях болезни чаще проводится консервативное лечение. Оно предполагает изменение образа жизни в сторону здорового, отказ от вредных привычек, оптимизацию уровня физической активности и соблюдение гипохолестериновой диеты. Питание должно быть дробным. Ограничивается употребление соли, сладостей, алкоголя, жирных сортов мяса и хлебобулочных изделий. В рацион включают растительные масла, рыбий жир и сложные углеводы, которые содержатся в крупах. Также важно выпивать до 2 литров жидкости и поменять принцип приготовления пищи: продукты следует варить, тушить или запекать.
При ишемической болезни сердца назначают препараты, например:
- гипохолестериновые — снижают уровень холестерина в крови (статины, фибраты, ингибиторы PCSK9, эзетимиб);
- дезагреганты и антикоагулянты — «разжижают» кровь, уменьшают её свёртываемость и вязкость, препятствуют образованию тромбов (ацетилсалициловая кислота, клопидогрел, варфарин, апиксабан, ривароксабан, дабигатран, прасугрел);
- антиангинальные — расширяют сосуды, предупреждают приступы стенокардии (нитроглицерин, амлодипин, сиднофарм, бисопролол, ранолазин);
- ангиопротекторы — защищают сосуды от повреждений и растяжения (ингибиторы АПФ);
- лекарства для стабилизации артериального давления, снижения частоты пульса и профилактики аритмий — мочегонные (индапамид, гипотиазид, торасемид), ингибиторы АПФ (рамиприл, периндоприл), бета-адреноблокаторы (метопролол, бисопролол) и ивабрадин;
- метаболические — нормализуют обмен веществ (триметазидин, неотон).
Длительность приёма у каждого препарата разная. Коррекция доз и замена лекарств производится строго под контролем врача.
Хирургическое лечение включает два основных вида воздействия на стеноз коронарных артерий:
- стентирование;
- шунтирование.
Стентирование предполагает установку стента в суженный сосуд. Стент представляет собой металлический каркас. При помощи проводника через бедренную или лучевую артерию этот каркас продвигают до поражённой коронарной артерии, фиксируют там и расправляют. Он не даёт артерии сужаться и нормализует кровоток.
Стентирование производится как планово для профилактики инфаркта миокарда, так и экстренно. Операция малоинвазивная: не требует обширных разрезов и общего наркоза.
Шунтирование направлено на создание нового пути кровотока в обход закупоренного сосуда. Материалом для шунта служат собственные вены и артерии пациента. Хирург подшивает их выше и ниже сужения коронарной артерии.
Такая манипуляция предполагает вскрытие грудной клетки, нередко приводит к долгой реабилитации и серьёзным осложнениям, таким как ишемический инсульт, анемия, аритмия, закупорка шунтов тромбом, длительное заживление грудины с формированием ложного сустава и образованием жидкости в лёгких, отёчность и долгое заживление ноги [1][2][3][4][5][6][7][8][9][10][13][14][15][16][17][18][19][20][21].
Ещё существует третий хирургический метод лечения стеноза — эндартерэктомия. Она предполагает удаление тромба и холестериновой бляшки из просвета сердечной артерии. Однако сейчас эндартерэктомия практически не применяется, так как она сопровождается большими рисками и не исключает повторное образование тромбов.
Прогноз. Профилактика
Прогноз зависит от стадии болезни. При минимальном стенозе и невыраженных клинических проявлениях проводится консервативная терапия, исход благоприятный. При критическом стенозе прогноз менее благоприятный даже при условии немедленного обращения к врачу. Поэтому посещать специалиста нужно при появлении первых признаков болезни. Ранняя диагностика и лечение предотвращают развитие тяжёлых осложнений и серьёзные хирургические вмешательства, а главное — улучшают качество жизни пациента [13][27][28][29].
В основе профилактики лежит комплекс мероприятий по предотвращению сужения коронарных артерий. Это:
- здоровый образ жизни;
- увеличение физической активности;
- отказ от вредных привычек, особенно от курения;
- снижение веса;
- гипохолестериновая диета;
- стабилизация артериального давления;
- выявление и лечение хронических болезней;
- выявление факторов риска (курение, ожирение, наследственность, стрессы, гиподинамия, гипертоническая болезнь, гиперхолестеринемия и погрешности в питании);
- обследование при подозрении на стенокардию или появлении её первых признаков.
Обследование включает общеклинические анализы, исследование липидного профиля, ЭКГ, УЗИ сердца, суточное мониторирование ЭКГ и нагрузочные пробы. При необходимости проводится стресс-ЭхоКГ, МРТ сердца и мультиспиральная КТ коронарных артерий, по показаниям — коронароангиография.
Особенно важно следить за уровнем холестерина в крови, который поступает в организм с пищей. Его количество напрямую связано со смертностью при развитии атеросклероза коронарных артерий [33].
Особое внимание следует уделять женщинам климактерического возраста и мужчинам старше 60 лет. Этим людям нужно тщательней наблюдать за своим здоровьем и проходить диспансерное обследование не реже одного раза в год [13][27][28][29].
За помощь в редактировании статьи благодарим научного редактора «ПроБолезни», врача-кардиолога Зафираки Виталия Константиновича.
Определение
Сужение сосудов — опасное состояние, приводящее к нарушениям кровоснабжения тканей и органов. Сосуды кровеносной системы играют важную роль в работе организма: артерии поставляют к органам кровь, обогащенную кислородом, а вены отвечают за отток крови. Когда на участке этой отлаженной системы возникают сужения сосудов, кровоток нарушается, что влечет за собой развитие серьезных сердечно-сосудистых заболеваний.
Причины
Что становится причиной сужения сосудистого просвета? Часто виной тому становится хроническое заболевание, сопровождающееся накоплением на стенках артерий молекул холестерина атеросклероз. Атероматозные отложения затвердевают и сужают сосудистый просвет, препятствуя нормальному кровообращению. Со временем количество холестериновых отложений увеличивается, что чревато стенозом или окклюзией сосуда. Кроме того, пораженные атеросклерозом стенки артерии ослабевают и теряют упругость — это приводит к развитию аневризм. Такое новообразование затрудняет ток крови и несет в себе угрозу разрыва, подробнее о которой мы писали ранее.
Развитию атеросклероза способствуют факторы, которые связаны с экологией, образом жизни и наследственностью человека. Провоцируют образование бляшек в сосудах курение (сосуды сужены и снижен поток крови к сердечной мышце), ожирение, отсутствие физической нагрузки. Об этих и других причинах атеросклероза узнайте здесь.
Осложнения
Суженные сосуды ежегодно становятся причиной инвалидности и смерти.
-
На первом месте среди причин смертности находится ишемическая болезни сердца, которая сопровождается некротическим поражением сердечной мышцы — инфарктом миокарда, обусловленным нарушениями кровообращения.
-
Не менее опасен своими последствиями ишемический инфаркт головного мозга. Он развивается в результате атеросклеротического поражения артерий, снабжающих кровью мозг. Головные боли, кратковременная слепота, нарушения речи и другие симптомы транзиторной ишемической атаки становятся последствиями стеноза сонной артерии. Внезапно возникшая на каком-либо участке сонной или позвоночной артерий окклюзия приводит к ишемии и некрозу участков тканей мозга.
-
Негативно отражаются на качестве жизни человека сосудистые заболевания нижних конечностей, связанные с сужением артерий. Такой недуг, как атеросклероз сосудов ног, в запущенной форме ведет к гангрене и потере конечности.
Как выявить сужение сосудов?
Проконсультироваться с врачом и пройти обследование сосудов обязательно нужно, если вы почувствовали неприятные симптомы сосудистых заболеваний. К таковым относятся:
- Внезапно появившиеся головокружения и кратковременная потеря зрения, иногда — сопровождающиеся онемением одной половины тела.
- Тревожный признак — стенокардия. Это синдром, при котором больной ощущает приступообразные боли в области сердца при физической нагрузке или стрессе.
- Прийти на прием к врачу следует, если вы стали замечать боли в ногах и хромоту при ходьбе, похолодание и бледность конечностей.
Подозрение на то, что суженные сосуды представляют явную угрозу для жизни, дает основания для обследования артерий. При этом, помимо осмотра врача, дополнительно назначают:
- Биохимический анализ крови. Повышенное содержание холестерина в крови — симптом атеросклероза.
- Магнитно-резонансная томография сосудов (МРТ). Данный метод покажет изменения структуры сосудов.
- Ангиография. Этот способ исследования покажет точную локализацию атеросклеротических бляшек и то, насколько сильно сужены сосуды.
- Допплерография. Она помогает увидеть артерию, оценить ее состояние и кровоток.
Методы лечения
Способ лечения суженных сосудов зависит от степени их сужения и риска развития осложнений. Выделяют консервативные и хирургические методы лечения.
Консервативное лечение приносит результат, когда поражения сосудов незначительны. Оно включает в себя медикаментозную терапию, физиотерапевтические мероприятия, коррекцию привычек. Поскольку причиной сужения просвета сосудов становятся атеросклеротические бляшки, при лечении важна вторичная профилактика атеросклероза. Есть вероятность уменьшить риск развития заболевания: при лечении стеноза сосудов рекомендуется ограничить употребление жареных блюд, добавить в свой рацион больше рыбы и фруктов, овощей, потреблять меньше соли, принимать витамины Е и С, бросить курить и стараться не подвергать себя стрессам.
Хирургическое лечение относится к радикальным методам и назначается, когда сосуды сужены более, чем на 75%. Операция назначается в тяжелых состояниях: облитерирующий атеросклероз сосудов нижних конечностей, сужение сосудов головного мозга, коронарная недостаточность.
Применяются такие вмешательства:
- Шунтирование и протезирование. Они относятся к инвазивным методам, выполняются под общим наркозом и требуют послеоперационного пребывания в стационаре.
- Баллонная ангиопластика и стентирование. Это малоинвазивные способы лечения — реконструкция артерий проводится изнутри. После вмешательства пациенту не требуется длительный постельный режим — через 1-2 недели он готов к активному образу жизни.
Симптомы сужения сосудов головного мозга

Гимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 8 декабря, 2020
Обновлено: 25 октября, 2022
Сужение сосудов головного мозга и шеи встречается, к сожалению, слишком часто, и становится причиной болезней с разнообразными симптомами и признаками, требует лечения, которое составляется исходя из причин такого состояния.
На начальных этапах, проблема проявляется слабо. Человек списывает признаки на хроническую усталость. Но с прогрессированием стеноза сосудов головного мозга, симптомы будут нарастать. В конечном итоге приведут к тяжелой энцефалопатии, деменции, инвалидности или внезапной смерти.
Понимая, чем грозит сужение кровеносных сосудов головного мозга, что это значит для дальнейшей жизни, нужно знать, что делать если диагноз уже поставлен.
Тем более, что многие случаи мозговых вазоконстрикций бывают обратимыми [1].
Лечение таких пациентов проводится в течение всей жизни, так как устранить проблему и ее последствия, практически невозможно.
Содержание статьи:
- 1 Причины
- 2 Симптомы
- 3 Диагностика
- 4 Лечение и прогноз
- 4.1 Медикаментозный подход
- 4.2 Варианты хирургического лечения
- 5 Список использованной литературы
Причины
Проблемы чаще возникают у взрослых, даже пожилых людей. Однако молодые мужчины, и женщины, имеющие хронические заболевания или ведущие нездоровый образ жизни, не застрахованы от развития стеноза.
Врачу важно понять, почему сужаются сосуды головного мозга, от чего это происходит. Ведь исходя из причин уменьшения просвета артерий и вен, подбирается лечение.
Типичные поводы для такой патологии:
- жирная пища, фастфуд, чрезмерное увлечение сладостями;
- ухудшение гибкости, ригидность стенки артерий шеи и мозга;
- генетическая предрасположенность;
- аномальное строение позвоночной артерии;
- диабет 2 типа;
- ожирение, метаболический синдром;
- злоупотребление алкоголем;
- курение табака и курительных смесей;
- жизнь в условиях гиподинамии;
- травмы головы, шеи, верхней части грудной клетки [2].
Вследствие изменений сосудов, питающих мозг, развиваются атеросклероз, аневризмы, гипертонические состояния и вегетососудистая дистония.
Большинство проблем возникает из-за неправильного, малоподвижного образа жизни, характерного для современных городских жителей. Поэтому стоит отслеживать свое состояние, начиная с молодого возраста, чтобы вовремя заметить первые дегенеративные явления.
Симптомы
Развитие заболевания идет поэтапно, по мере ухудшения кровотока и доставляемого к тканям мозга кислорода.
Вначале признаки слабо выражены и маскируются под не опасные минимальные мозговые дисфункции. Но со временем приводят к изменению личности, утрате возможности самостоятельно обслуживать себя, смерти.
Симптомами проблем с мозговыми венами и артериями являются:
- На раннем этапе слабеет способность к запоминанию и усвоению новой информации. У человека часто меняется настроение, к вечеру болит голова. Возникают проблемы со сном, преследует чувство усталости.
- 2 степень характеризуется снижением интеллектуальных способностей и памяти. Возникают проблемы с процессами, за которые отвечает НЦС. Снижается острота зрения, ухудшается речь [3]. Головные боли становятся постоянными. Сильно меняется характер, человек становится более инфантильным, при этом раздражительным и даже агрессивным.
- 3 степень – критическая. Чрезмерное сужение приводит к серьезной нехватке кислорода. Человек не способен себя обслуживать без сторонней помощи. Впадает в деменцию, теряет навыки контролировать процесс мочеиспускания и дефекации.
Даже слабо проявившиеся, принимаемые часто за сильную усталость, симптомы узких сосудов головного мозга, требуют диагностики, лечения. Это поможет выявить опасную патологию заранее, отодвинуть критическое ухудшение состояния на годы.
Диагностика
Определить, что делать, если сосуды головного мозга сужены и какое лечение подобрать пациенту, помогает детальная диагностика симптомов, для установления конкретного заболевания.
В список необходимых обследований входят процедуры:
- МРТ, желательно с контрастированием сосудов. Метод характеризует адекватность кровотока, очаги, в которых он замедлен, состояние тканей.
- КТ (компьютерная томография) показывает состояние мозговой ткани, масштабы поврежденных участков и степень их влияния на когнитивные способности.
- Электроэнцефалография отслеживает возникшие нарушения в функциях мозга.
- Реоэнцефалография, еще один метод исследования сосудистой сети мозга [4]. С помощью направленного электрического импульса отслеживают места аневризмы или новообразований, сдавливающих сосуды.
- УЗИ сосудов шеи и черепа в режиме допплерографии. Помогает оценить ток крови в режиме реального времени, показывает аневризмы, стенозы артерий.
После того как врачи определят, почему происходит сужение кровеносных сосудов головного мозга, от чего конкретно возникает головная боль и другие симптомы, они поставят диагноз, выявив конкретную болезнь.
Лечение и прогноз
Как лечить сужение сосудов головного мозга, решает врач, после того как проанализирует симптомы и признаки стеноза у взрослых пациентов, получит результаты исследований.
Главная задача больного – следовать рекомендациям медиков, чтобы не усугубить свое положение. При этом родственникам стоит быть готовыми к сопротивлению со стороны пациента. Многие не хотят признавать очевидность проблемы.
Для восстановления здоровья используют комплексную терапию. Схема включает в себя медикаментозный и немедикаментозный компоненты. В отдельных случаях требуется оперативное вмешательство, неотложное или плановое.
Медикаментозный подход
Прием лекарств длится от нескольких месяцев до лет. Некоторые рекомендации придется соблюдать всю жизнь. Главная задача фармакологической терапии – устранить холестериновые бляшки, снизить повышенное артериальное давление, для этого используются:
- Сосудорасширяющие препараты. Они снижают тонус стенок сосудов, расширяют их просвет. Это улучшает кровоток и питание органов кислородом.
- Статины – лекарства, которые уменьшают синтез холестерина. Способствуют уменьшению его содержания в крови и постепенно разрушают бляшки, расширяя проходы в артериях.
- Фибраты, замедляющие формирование атеросклеротических бляшек. Одновременно со статинами не назначаются, несмотря на схожесть действия.
В зависимости от заболевания и сопутствующих диагнозов, врач назначает один тип препаратов или комбинирует их.
Рекомендуем доверить выбор, как вылечить сужение сосудов головного мозга, что при этом пить, на усмотрение врача, даже если вы знаете, как конкретно называется ваша болезнь Самостоятельный подбор средств может только усугубить положение, так как их воздействие индивидуально.
Кроме регулярного приема таблеток, потребуется скорректировать образ жизни:
- отказаться от вредных привычек: курения сигарет, употребления алкоголя;
- избегать жирной пищи;
- ограничить сладкое;
- убрать из рациона полуфабрикаты и фастфуд;
- чаще бывать на свежем воздухе, больше двигаться;
- заниматься физическими упражнениями, ЛФК – лечебной физкультурой.
Варианты хирургического лечения
В сложных случаях проводится оперативное вмешательство:
- Стентирование артерий. Суженное место сосуда расширяется за счет подведения туда проволочной трубки-стента. Кровь течет сквозь стент и неблагоприятное влияние бляшки нивелируется.
- Ангиопластика, когда хирургически устраняют аневризму, ставят протез из собственной вены пациента или из искусственного материала.
- Эндартерэктомия – пострадавший сосуд рассекают, а затем вычищают из него внутренний слой (интиму) с бляшками, забившими просвет [5].
Лечение нужно систематическое, даже если болезнь на начальной стадии, учитывая, чем опасно сужение сосудов головного мозга, последствия запущенного состояния могут быть тяжелыми, а иногда и смертельными.
Список использованной литературы
- ^Velez, Arnaldo, and James S McKinney. “Reversible cerebral vasoconstriction syndrome: a review of recent research.” Current neurology and neuroscience reports 13,1 (2013).
- ^Mayberg, M R. “Cerebral vasospasm.” Neurosurgery clinics of North America 9,3 (1998): 615-27.
- ^Navalkele D, Vahidy F, Kendrick S, Traylor A, Haydel M, Drury S, Martin-Schild S. Vision, Aphasia, Neglect Assessment for Large Vessel Occlusion Stroke. J Stroke Cerebrovasc Dis. 2020 Jan;29(1):104478.
- ^Ronkin, M A. “Reo’entsefalografiia v diagnostike ateroskleroza sosudov golovnogo mozga”. Sovetskaia meditsina 27 (1963): 66-70.
- ^Kamenskaya, O V et al. “Prediktory tserebral’nykh oslozhneniĭ karotidnoĭ éndarteréktomii”. Zhurnal nevrologii i psikhiatrii imeni S.S. Korsakova 117,6 (2017): 10-13. doi:10.17116/jnevro20171176110-13
Была ли эта статья полезна?
- Да
- Нет
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Приносим извинения!
Как можно улучшить эту статью?
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум