- Радиоэлектроника
- Схемотехника
- Схемотехника для начинающих
Добавлено 1 декабря 2020 в 06:44
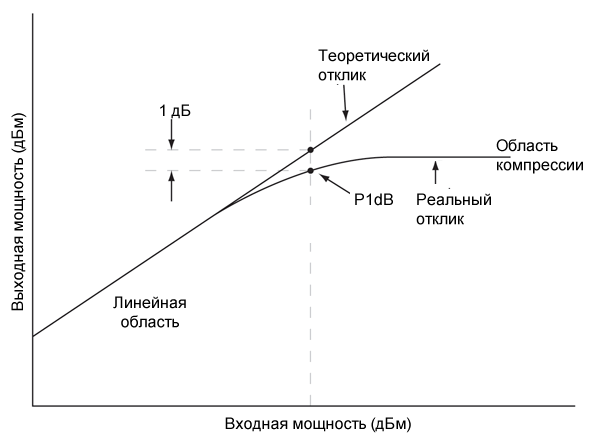
Усилитель обычно обеспечивает постоянное усиление в определенном диапазоне уровней выходной мощности. Если мы представим на графике зависимость выходной мощности усилителя от его входной мощности, то получим прямую линию (линейная зависимость). То есть «выходная мощность = входная мощность + коэффициент усиления». Поэтому, если коэффициент усиления усилителя составляет 10 дБ, тогда входной сигнал 1 дБм приведет к выходному сигналу 11 дБм, а входной сигнал 10 дБм даст в результате выходной сигнал 20 дБм.
По мере увеличения уровня входной мощности наступает момент, когда выходная мощность усилителя больше не увеличивается на значение коэффициента усиления, т.е. усилитель начинает насыщаться.
Точка (одно)децибельной компрессии (P1dB) – это уровень выходной мощности, при котором усиление уменьшается на 1 дБ от своего постоянного значения. Как только усилитель достигает точки P1dB, он подвергается компрессии и становится нелинейным устройством, создающим искажения, гармоники и интермодуляционные составляющие. Усилители всегда должны работать ниже точки компрессии.
P1dB – одна из самых важных характеристик усилителей мощности, так как до этой точки мы считаем, что усилитель работает линейно.
Теги
РЧ усилительТочка децибельной компрессии / P1dBУсилительУсилитель мощности
На сайте работает сервис комментирования DISQUS, который позволяет вам оставлять
комментарии на множестве сайтов, имея лишь один аккаунт на Disqus.com.
В случае комментирования в качестве гостя (без регистрации на disqus.com) для публикации
комментария требуется время на премодерацию.
Как мы знаем, исходя из статистики, в структуре потенциально предотвратимых потерь превалируют кровотечения. Источниками фатального кровотечения в 13,5 % являются раны конечностей, в 19,2 % – места соединения конечностей и шеи с туловищем («junctional injuries») и туловища – в 67,3 %.
Начнем же по порядку с конечностей. Первым шагом при оказании первой помощи при кровотечении из конечностей является осуществление прямого давления на рану, пальцевое прижатие крупной артерии выше места ранения сосуда (на протяжении) и наложение жгута.
Прямое давление на рану и пальцевое прижатие артерии на протяжении призваны временно снизить интенсивность кровотечения (вплоть до его временной остановки), пока вы подготавливаете к использованию жгут/турникет.
Пальцевое прижатие – надавливание большим пальцем (кулаком, коленом) проксимальнее (ближе к центру тела) места, откуда идет кровотечение. Это быстрый и эффективный способ остановить/снизить интенсивность кровотечения, не требующий дополнительного оборудования.
А эффективно ли вообще пальцевое прижатие артерий?
Согласно исследованию 2009г, пальцевое прижатие общей бедренной артерии в паху было успешно осуществлено в восьми из десяти случаев. Однако кровоток вернулся на 80% примерно через 21 секунду, что было продемонстрировано на УЗИ контроле.
В сентябре 2022г было проведено еще одно исследование, которое показало лучший результат, позволяющий провести переоценку эффективности пальцевого прижатия.
В исследовании оценивается эффективность пальцевого прижатия и быстрота нахождения точек прижатия подключичной и бедренной артерий с целью снижения артериального кровотока.
35 боевых медиков ЦАХАЛа смогли вручную осуществить прижатие бедренной артерии в 100% случаев. Однако дистальный (дальше от центра тела; дальше от точки пережатия) пульс периодически возвращался из-за снижения силы давления или смещения точки приложения силы, вызванного усталостью спасателя или другими факторами. Это требовало изменения положения тела спасателя и повторное прижатие артерии.
Первично в исследовании оценивалась возможность полностью остановить дистальный кровоток в течении 120 секунд (под контролем УЗИ). По итогу, кровоток в среднем останавливался на 177 секунд в 98,7% случаев.
Также было выявлено, что идентифицировать точку прижатия бедренной артерии быстрее, чем подключичной (5,5 ± 4,3сек и 12,5 ± 20,9 сек соответственно).
Таким образом, для обученного персонала данный метод временной остановки кровотечения доказал свою эффективность.
Теперь о том, как находить точки для пальцевого прижатия.
Плечо — найдите подключичную артерию, поместив большой палец у основания шеи пострадавшего (правой рукой с левой стороны, левой рукой — справа) прямо над ключицей, и вы должны почувствовать пульс. Давление осуществляется вниз и назад.
Предплечье – найдите плечевую артерию, нащупав пульс чуть выше и медиальнее локтевого отростка (локтевая кость идет по внешней стороне предплечья от мизинца вверх). Надавливайте на кость, пока кровотечение не остановится.
Второй вариант – точка прижатия плечевой артерии, когда давление оказывается между бицепсом и трицепсом, артерия прижимается к плечевой кости.
Кисть – кисть снабжается через две основные артерии – локтевую и лучевую. Чтобы найти эти артерии, необходимо поместить палец на внутреннюю сторону запястья, чуть выше сустава с обеих сторон. Из-за особенностей кровоснабжения кисти необходимо прижимать обе артерии. Вы должны чувствовать пульс.
Шея – прижатие общей сонной артерии осуществляется у середины внутреннего края грудинно-ключично-сосцевидной мышцы к сонному бугорку поперечного отростка 6го шейного позвонка первым (большим) пальцем или четырьмя остальными.
Лицо – прижатие наружночелюстной артерии осуществляется первым пальцем на границе задней и средней третей челюсти.
Прижатие височной артерии осуществляется в области виска, выше козелка уха к височной кости.
Отдельно хочется рассказать про метод прижатия аорты по Шмидту. Это методика прижатия брюшного отдела аорты к позвоночнику, которая осуществляется кулаком и позволяет временно снизить/остановить кровотечение из тазовых артерий и нижних конечностей.
Продвинутым технологичным аналогом этого маневра является применение реанимационной эндоваскулярной баллонной окклюзии аорты. За неимением навыка и оборудования мы говорим о прокисмальной внешней аортальной компрессии (Proximal External Aortic Compression – PEAC), которая осуществляется коленом, кулаком или механически, с помощью специального турникета (AAJT).
Согласно исследованиям, эта методика способна остановить пульсацию бедренной артерии у 11/20 добровольцев, также одно исследование утверждает, что компрессия аорты может снзить количество смертей при послеродовых кровотечениях.
CareFlight Australia (Австралийская аэромедицинская организация) использует AAJT для внешней компрессии аорты при послеродовых кровотечениях и для других кровотечений из дистальных (лежащих дальше от центра тела) отделов нижних конечностей и таза на догоспитальном этапе. Есть данные о случаях применения (как успешно, так и безуспешно) на догоспитальном этапе, в том числе об одном, когда для идентификации аорты и эффективности компрессии применялось УЗИ.
Методика проведения:
Спасатель, сжимая рабочую руку в кулак, оказывает давление перпендикулярно вниз, через брюшную стенку придавливая аорту к позвоночнику. Точка компрессии слева от стрединной линии и на 1-2 см выше пупка.
При положении пациента лежа на полу, используя две руки, спасатель может приложить 70% своей массы тела в течении 2мин, с помощью колена можно прикладывать 80% веса тела в течение 20 минут.
С учетом доказанной эффективности эта методика имеет право на то, чтобы ее преподавали в качестве способа временной остановки кровотечения на курсах ТССС, эта манипуляция достаточно простая, ей легко обучить персонал и, в дальнейшем, может обеспечить более плавный переход к использованию продвинутых технических средств.
Однажды я был свидетелем, когда в драке пострадавший получил ножевое ранение верхнюю треть бедра, были повреждены артерии, и свидетель смог на месте значительно снизить интенсивность кровотечения, сначала применив прижатие аорты кулаком, а затем коленом до приезда скорой.
Нюансы и особенности при применении пальцевого прижатия артерий на протяжении.
Общие нюансы
Индивидуальные особенности пострадавшего.
Все мы уникальны, телосложение пострадавшего, его вес, экипировка и иные анатомические особенности могут затруднить нахождение точки пальцевого прижатия и выполнение приема.
Залог успеха – должная тренировка на разных людях и регулярная практика для закрепления навыка.
Особенности травмы.
Торчащие из раны осколки, множественные травмы и переломы могут осложнить выполнение пальцевого прижатия.
Окружающая среда.
Для выполнения пальцевого прижатия в большинстве случаев пострадавший должен лежать горизонтально на земле и быть относительно раздет. Очевидно, компрессия аорты или подключичной артерии будет затруднена, если пострадавший в СИБЗ.
Горизонтальное положение также не всегда возможно на рельефе.
Следите за окружающей средой, гипотермия ухудшает состояние пострадавшего с кровотечением. Необходимо согревать пострадавшего.
Тактическая обстановка.
Выполнение пальцевого прижатия, как правило, требует повышения силуэта, что не всегда возможно и адекватно на поле боя. Первое правило – собственная безопасность.
Возобновление кровотока.
В некоторых случаях спасатель может потерять точку или снизить силу давления из-за усталости, боли, неудобного положения тела, биологических и иных жидкостей, в которых все будет скользить. В таких случаях необходимо повторно провести пальцевое прижатие артерии.
Боль.
Прижатие артерий сопровождается болевыми ощущениями разной интенсивности, как у пострадавшего, так и у спасателя.
Прижимать коленом или пальцами?
Коленом можно оказать большее давление на длительный промежуток времени из-за более эффективного приложения веса тела спасателя.
Пальцами/кулаком, в отличие от колена, можно более точечно приложить меньшее усилие, которого будет достаточно для окклюзии сосуда.
Неоспоримый плюс – при давлении коленом у спасателя свободны руки = быстрее и качественнее будет наложен турникет.
Некоторые точки пережатия требуют двух рук, и помощь должны оказывать 2-3 спасателя.
«Коленом в пах» необходимо давить правильно. Точка пальцевого прижатия находится посередине между пахом и подвздошной костью. Давление должно быть направлено изнутри по направлению к бедренной кости. Давление коленом снаружи внутрь или просто вертикально на мышцы не приведет к окклюзии сосуда. (Фото неправильного обучения)
Когда надо избегать прижатия коленом бедренных артерий?
При минно-взрывной травме в 10% односторонних ампутаций, 30% двусторонних ампутаций и в 39% двусторонних ампутаций, когда минимум одна из конечностей ампутирована выше бедра, травма сопряжена с переломом таза. (Cross et al.)
В 14% случаев при двусторонней травматической ампутации нижних конечностей перелом таза открытый. Повреждение гениталий различной степени тяжести наблюдалось у 44% пациентов. (Penn-Barwell et al.)
Benfiled et al. провели анализ 1234 пострадавших с травмами, из которых 32 были с множественными ампутациями конечностей (2,5%). Из них 13 двусторонних ампутаций и 9 тройных ампутаций (двусторонние ампутации нижних + верхняя конечность).
По уровням ампутации отличались: 29 ампутаций ниже колена, 12 ампутаций выше колена, три ампутации по коленному суставу, 1 выше локтя и 8 ампутаций ниже локтевого сустава.
Переломы таза произошли у 12 пациентов (55%), из них 46% были расценены как открытые и 54% нестабильные. Взрывная травма органов таза наблюдалась у 16 из 22 пациентов (73%).
Таким образом, необходимо с осторожностью прибегать к давлению коленом в область таза при минно-взрывной травме, сопровождающейся ампутацией.
Источники:
[Eastridge BJ, Mabry RL, Seguin P, Cantrell J, Tops T, Uribe P, et al. Death on the battlefield (2001-2011): implications for the future of combat casualty car. J Trauma Acute Care Surg. 2012; 73(6 Suppl 5): S431-S437]
[Swan KG Jr, Wright DS, Barbagiovanni SS, Swan BC, Swan KG. Tourniquets revisited. J Trauma. 2009 Mar;66(3):672-5.]
[O’Dochartaigh D, Picard CT, Brindley PG, Douma MJ. Temporizing Life-Threatening Abdominal-Pelvic Hemorrhage Using Proprietary Devices, Manual Pressure, or a Single Knee: An Integrative Review of Proximal External Aortic Compression and Even “Knee BOA”. J Spec Oper Med. 2020;20(2):110-114.]
[Pikman Gavriely R, Lior Y, Gelikas S, Levy S, Ahimor A, Glassberg E, Shapira S, Benov A, Avital G. Manual Pressure Points Technique for Massive Hemorrhage Control-A Prospective Human Volunteer Study. Prehosp Emerg Care. 2022 Sep 28:1-6.]
| Подключичная артерия | Бедренная артерия | |
| Количество удачных попыток (%) | 34 (97,1%) | 35 (100%) |
| Время до полного прекращения кровотока (среднее время ± SD, сек) | 12,5 ± 20,9 | 5,5 ± 4,3 |
| Длительность полного отсутствия кровотока (среднее время ± SD, сек) | 137,1 ± 42,6 | 177,7 ± 7,9 |
| Среднее время прекращения кровотока (% от трехминутного промежутка) | 76,2 ± 23,7% | 98,7 ± 3,8% |
| Уровень боли «спасателя», медиана (IQR) VAS | 4 (3-6) | 3 (1 – 5) |
| Уровень боли «пострадавшего», медиана (IQR) VAS | 3 (2-5) | 2 (0,5 – 3) |
(с) ЦСП ТАКМЕД
Непрямой массаж сердца
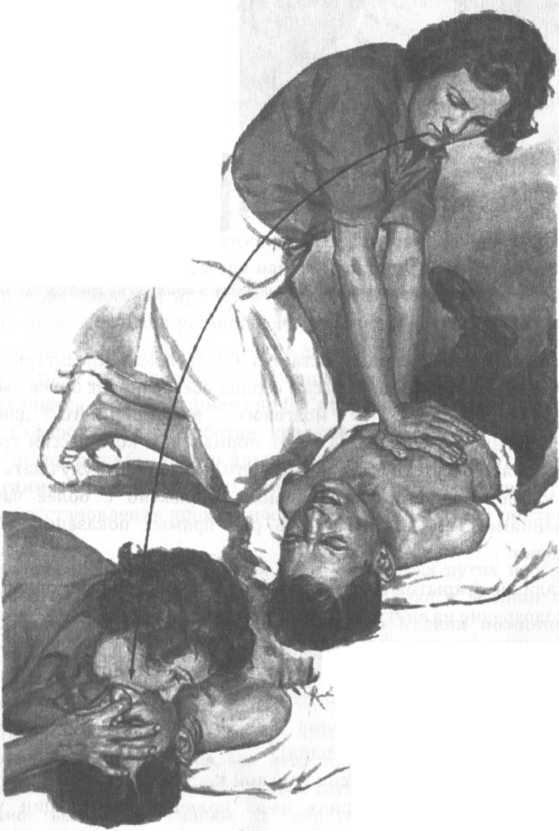
Если вместе с дыханием отсутствует пульс, необходимо сделать непрямой массаж сердца.
Непрямой (закрытый) массаж сердца или компрессия грудной клетки – это сжатие мышц сердца между грудиной и позвоночником в целях поддержания кровообращения человека при остановке сердца. Относится к элементарным реанимационным мероприятиям.
Внимание! Нельзя проводить закрытый массаж сердца при наличии пульса.

1. Уложите пострадавшего на плоскую твердую поверхность. На кровати и других мягких поверхностях проводить компрессию грудной клетки нельзя.
2. Определите расположение у пострадавшего мечевидного отростка. Мечевидный отросток – это самая короткая и узкая часть грудины, её окончание.
3. Отмерьте 2-4 см вверх от мечевидного отростка – это точка компрессии.
4. Положите основание ладони на точку компрессии. При этом большой палец должен указывать либо на подбородок, либо на живот пострадавшего, в зависимости от местоположения лица, осуществляющего реанимацию. Поверх одной руки положите вторую ладонь. Надавливания проводятся строго основанием ладони – ваши пальцы не должны соприкасаться с грудиной пострадавшего.
5. Осуществляйте ритмичные толчки грудной клетки сильно, плавно, строго вертикально, тяжестью верхней половины вашего тела. Частота – 100-110 надавливаний в минуту. При этом грудная клетка должна прогибаться на 3-4 см.
Грудным детям непрямой массаж сердца производится указательным и средним пальцем одной руки. Подросткам – ладонью одной руки.
Если одновременно с закрытым массажем сердца проводится ИВЛ, каждые два вдоха должны чередоваться с 15 надавливаниями на грудную клетку.


Правила проведения закрытого (непрямого) массажа сердца
Правила проведения закрытого (непрямого) массажа сердца
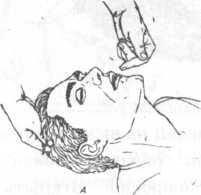
- Определите место расположения мечевидного отростка, как показано на рисунке.
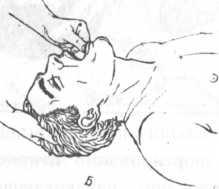
- Определите точку компрессии на два поперечных пальца выше мечевидного отростка, строго по центру вертикальной оси.
- Положите основание ладони на точку компрессии.

- Компрессии проводите строго вертикально по линии, соединяющей грудину с позвоночником. Компрессии выполняйте плавно, без резких движений, тяжестью верхней половины своего тела. Глубина продавливания грудной клетки должна быть не менее 3–4 см, 100–110 надавливаний в 1 минуту.
- Детям грудного возраста массаж производят ладонными поверхностями второго и третьего пальцев.
- Подросткам массаж производят ладонью одной руки.
- У взрослых упор делается на основание ладоней, большой палец направлен на голову (на ноги) пострадавшего. Пальцы приподняты и не касаются грудной клетки.

- Чередуйте два «вдоха» искусственной вентиляции легких (ИВЛ) с 15 надавливаниями, независимо от количества человек, проводящих реанимацию.
- Контролируйте пульс на сонной артерии, реакцию зрачков на свет (определение эффективности реанимационных мероприятий).

Техника проведения компрессии грудной клетки
-
Правильная
укладка больного на ровную твердую
поверхность.
Определение точки компрессии — пальпация
мечевидного отростка и отступление
на два поперечных пальца вверх, после
чего располагают
руку ладонной
поверхностью на границе средней и
нижней трети грудины, пальцы параллельно
ребрам, а на нее другую (рис. 13 А).
Вариант
расположение ладоней «замком» (рис. 13
В)
-
.Правильное
проведение компрессии: выпрямленными
в локтевых суставах руками, используя
часть массы своего тела (рис. 13 С].
/
/
Рис.
14. Соотношение
между искусственным дыханием и числом
компрессий грудной клетки
работах
с применением эхокардиографии, было
показано, что в момент компрессионной
систолы атриовентрикулярные клапаны
остаются закрытыми, а в фазу искусственной
диастолы открываются. Таким образом,
по-видимому, оба механизма в той или
иной степени участвуют в генерации
кровообращения при СЛР. с/
30 Нажатий на грудину
Компрессия
грудной клетки. Фундаментальной
проблемой искусственного поддержания
кровообращения, является очень низкий
уровень (менее 30 % от нормы) сердечного
выброса (СВ), создаваемого при компрессии
грудной клетки. Правильно проводимая
компрессия обеспечивает поддержание
систолического АД на уровне 60-80 шш Н§,
в то время как АД диастолическое редко
превышает 40 шш Нд и, как следствие,
обуславливает низкий уровень мозгового
(30-60 % от нормы) и коронарного (5-20% от
нормы) кровотока. При проведении
компрессии грудной клетки коронарное
перфузионное давление повышается
только постепенно и поэтому с каждой
очередной паузой, необходимой для
проведения дыхания изо рта в рот, оно
быстро снижается. Однако проведение
нескольких дополнительных компрессий
приводит к восстановлению исходного
уровня мозговой и коронарной перфузии.
В этой связи, существенные изменения
произошли в отношении алгоритма
проведения компрессии грудной клетки.
Было показано, что соотношение числа
компрессий к частоте дыхания, равное
30:2, является более эффективным, чем
15:2, обеспечивая наиболее оптимальное
соотношение между кровотоком и доставкой
кислорода:
Соотношение
числа компрессий и числа искусственных
вдохов как для одного, так и для двух
реаниматоров должно составлять 30:2
(рис.
14).
V
Аж
О
у
» Ло гчя,-««
2 Вдувания
Компрессию
грудной клетки необходимо проводить
с частотой
не менее 100 компрессий/мин., на глубину
не менее 5 см у взрослых (поскольку
необходимо отметить, что зачастую
реаниматоры не надавливают на грудную
клетку достаточно глубоко, что снижает
эффективность индуцированного
компрессией кровообращения, а
соответственно ухудшает исход СЛР),
делая паузу на проведение искусственного
дыхания (недопустимо у неинтубированных
больных проводить вдувание воздуха в
момент компрессии грудной клетки —
опасность попадания воздуха в желудок).
Признаками
правильности и эффективности проводимой
компрессии грудной клетки является
наличие пульсовой волны на магистральных
и периферических артериях
.
А Б
Рис.
15. Механические устройства для проведения
компрессии грудной клетки
Прямой
массаж сердца остается
более поздней альтернативой. Несмотря
на то, что прямой массаж сердца
обеспечивает более высокий уровень
коронарного и мозгового перфузионного
давления (соответственно 50 % и 63-94 % от
нормы) чем компрессия грудной клетки,
однако отсутствуют данные о его
способности улучшать исход СЛЦР, кроме
того, его использование сопряжено с
более частыми осложнениями. Тем не
менее есть ряд прямых показаний для
его проведения:
-
Наличие
открытой грудной клетки в условиях
операционной; -
Подозрение
на внутриторакальное кровотечение; -
Подозрение
на нарушение абдоминального
кровообращения, вследствие пережатия
нисходящего отдела грудной аорты; -
Массивная
тромбоэмболия легочной артерии; -
Остановка
кровообращения на фоне гипотермии
(позволяет провести прямое согревание
сердца); -
Неспособность
компрессии грудной клетки генерировать
пульс на сонных и бедренных артериях
из-за наличия деформации костей грудной
клетки или позвоночника; -
Подозрение
на длительный период незамеченной
клинической смерти; -
Неспособность
правильно проводимой компрессии
грудной клетки в комплексе с другими
мероприятиями стадии дальнейшего
поддержания жизни восстановить
спонтанную нормотензию.
С
целью облегчения проведения длительной
CJIP
рекомендуются
и за рубежом широко используются
механические устройства для проведения
компрессии грудной клетки такие, как
«AutoPulse»
(Zoll) (рис.
15 А) и «Life-
State» (Michigan Instruments) (рис.
15 Б) и пр.
Б.
Контроль и восстановление проходимости
дыхательных путей
Основной
проблемой, которая возникает у лиц без
сознания, является обтурация дыхательных
путей корнем языка и надгортанником в
гортаноглоточной области вследствие
мышечной атонии (рис. 16 А). Эти явления
возникают при любом положении пациента
(даже на животе), а при наклоне головы
(подбородок к груди), обтурация дыхательных
путей наступает практически в 100 %
случаев. Поэтому после того, как
установлено, что пострадавший без
сознания, необходимо обеспечить
проходимость дыхательных путей.
«Золотым
стандартом» обеспечения проходимости
дыхательных путей являются «тройной
прием» по П. Сафару и интубация трахеи.
П.
Сафаром был разработан «тройной
прием» на
дыхательных путях, включающий:
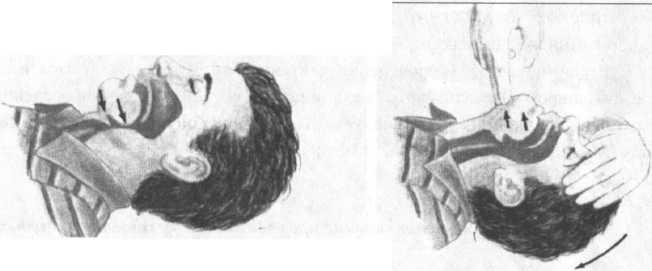
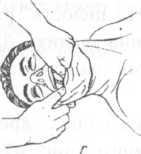
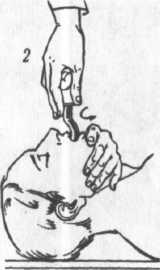
запрокидывание
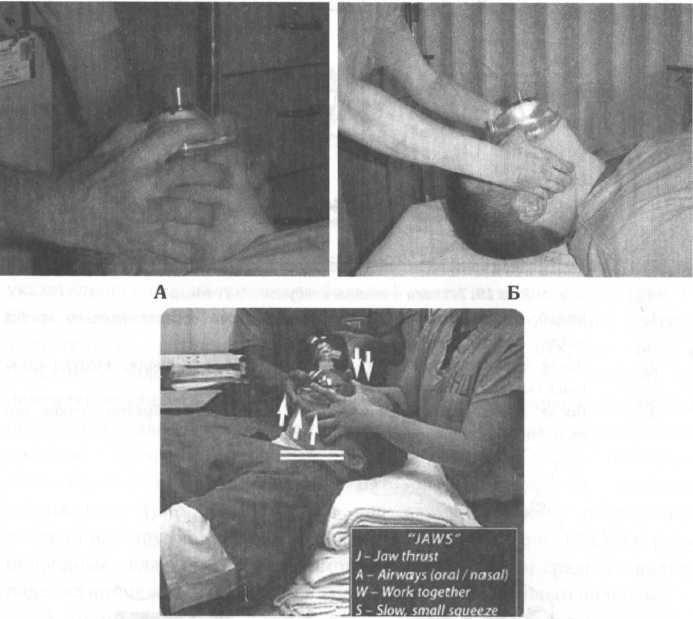
головы, открытие рта и выдвигание нижней
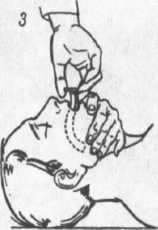
челюсти вперед (рис.
16 В,Г). Альтернативные методы восстановления
проходимости дыхательных путей показаны
на рис. 16 Б и 16 Д.
При
проведении манипуляций на дыхательных
путях необходимо помнить о возможном
повреждении позвоночника в шейном
отделе. Наибольшая
вероятность травмы шейного отдела
позвоночника
может
наблюдаться у двух групп пострадавших:
-
При
автодорожных травмах (человек
сбит автомобилем или находился во
время столкновения в автомашине); -
При
падении с высоты (в
т.ч. у «ныряльщиков»).
Таким
пострадавшим нельзя наклонять (сгибать
шею вперед) и поворачивать голову в
стороны. В этих случаях необходимо
произвести умеренное вытяжение головы
на себя с последующим удержанием головы,
шеи и груди в одной плоскости, исключая
в «тройном приеме» переразгибание шеи,
с обеспечением минимального запрокидывания
головы и одновременного открытия рта
и выдвижения нижней челюсти вперед
.
Б.
Запрокидывание головы
А.
Обтурация дыхательных путей корнем
языка и надгортанником
Г.
«Тройной прием» по П. Сафару
Рис.
16. Методы
восстановления проходимости дыхательных
путей
В.
«Тройной прием» по П. Сафару
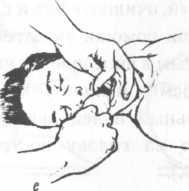
Д.
Прием на дыхательных путях при Е. Прием
на дыхательных путях при полной
релаксации нижней челюсти возможном
повреждении позвоночника в
шейном
отделе
Рис.
17. Форсированное
открытие рта методом скрещенных пальцев.
При
оказании первой медицинской помощи
показано применение фиксирующих область
шеи «воротников» (рис. 16 Е].
Одно
только запрокидывание головы не
гарантирует восстановления проходимости
дыхательных путей. Так, у 1/3 пациентов
без сознания за счет мышечной атонии
носовые ходы во время выдоха закрываются
мягким небом, двигающимся подобно
клапану.
Кроме
того, может возникнуть потребность в
удалении содержащегося в полости рта
инородного вещества (сгустки крови,
рвотные массы, отломки зубов и пр.).
Поэтому, прежде всего у лиц с травмами,
необходимо провести ревизию ротовой
полости и при необходимости очистить
ее от инородного содержимого. Для
открытия рта используют один из следующих
приемов (рис. 17).
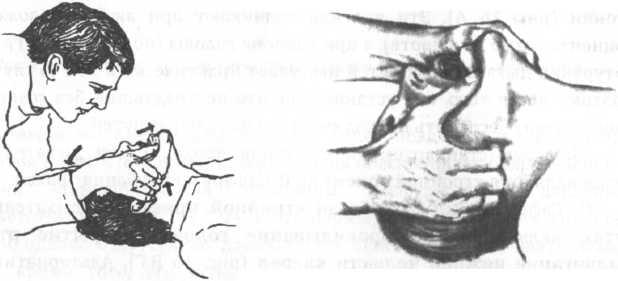
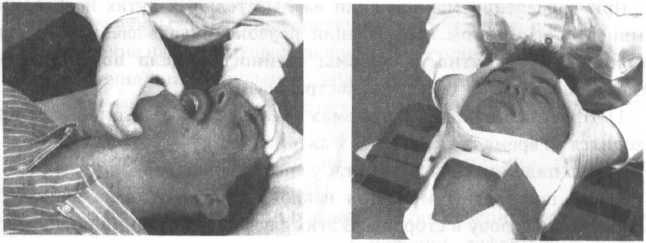
1.
Прием с помощью скрещенных пальцев при
умеренно расслабленной нижней челюсти.
Реаниматор встает у головного конца
или сбоку у головы больного (рис. 17 А).
Указательный палец вводят в угол рта
пострадавшего и надавливают на верхние
зубы, затем напротив
г
А Б
Рис.
18. Форсированное открытие рта.
указательного
пальца помещают большой палец на нижние
зубы (рис. 17 Б) и форсированно открывают
рот. Таким образом, можно достичь
значительной раздвигающей силы,
позволяющей открыть рот и осмотреть
полость рта. При наличии инородных тел
следует их немедленно удалить. Для
этого поворачивают голову вправо, не
изменяя положения пальцев левой руки
(рис. 17 В). Правым указательным пальцем
оттягивают правый угол рта вниз, что
облегчает самостоятельное дренирование
ротовой полости от жидкого содержимого
(рис. 17 Г]. Одним или двумя пальцами,
обернутыми платком или другой материей,
очищают рот и глотку (рис. 17 Е). Твердые
инородные тела удаляют при помощи
указательного и среднего пальца подобно
пинцету или согнутым в виде крючка
указательным пальцем.
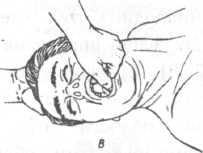
-
Прием
«палец за зубами» используется в случае
плотно сжатых челюстей. Вводят
указательный палец левой руки позади
моляров и открывают рот при опоре на
голову пострадавшего правой рукой,
положенной на лоб (рис. 18 А). -
В
случае полностью расслабленной нижней
челюсти вводят большой палец левой
руки в рот пострадавшего и его кончиком
поднимают корень языка. Другие пальцы
захватывают нижнюю челюсть в области
подбородка и выдвигают ее вперед (рис.
18 Б).
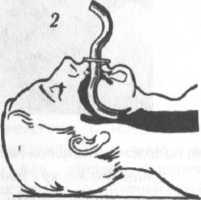
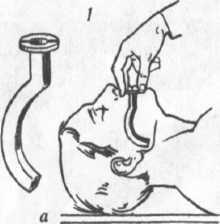
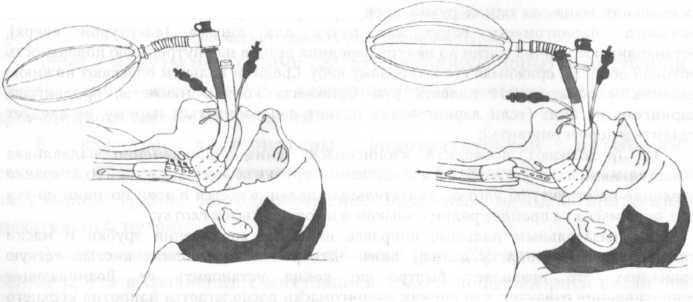
Восстановление
проходимости дыхательных путей можно
также обеспечить использованием
воздуховодов Гведела (Рис. 19) и Сафара
(5- образный воздуховод) (рис. 20). Воздуховод
Сафара используют для проведения ИВЛ
методом «изо рта в воздуховод».
Данные
воздуховоды могут быть адекватной
заменой двух компонентов «тройного
приема» — открывания рта и выдвигания
нижней челюсти, но даже при применении
воздуховодов требуется выполнение
третьего компонента — запрокидывания
головы.
Рис.
19. Техника введения воздуховода Гведела
-
Подобрать
необходимый размер воздуховода —
расстояние от щитка воздуховода до
мочки уха; -
После
форсированного открытия рта воздуховод
вводят выпуклостью вниз, скользя по
твердому небу до уровня щитка; -
После
этого, его поворачивают на 180° таким
образом, чтобы его кривизна совпала с
кривизной спинки языка.
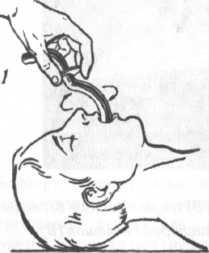
Рис.
20. Техника введения воздуховода Сафара
Самым
надежным методом, обеспечивающим
герметизацию дыхательных путей, является
интубация трахеи.
Необходимо
отметить, что проведение интубации
трахеи у пациентов с остановкой
кровообращения сопряжено с задержкой
компрессии грудной клетки длительностью
в среднем 110 секунд (от 113 до 146 секунд),
а в 25% случаев интубация трахеи
продолжалась более 3 минут.
Поэтому
попытка
интубации трахеи должна быть не более
30 секунд, если
за это время не удается заинтубировать
пациента, необходимо немедленно
прекратить попытки интубации и начать
проведение ИВЛ мешком АМБУ (или
респиратором) через лицевую маску с
резервуарным мешком и обязательной
подачей кислорода в мешок со скоростью
10-15 л/мин (рис. 21)
.Рис.
22. Техника введения ларингеальной маски
-
-
После
подбора ларингомаски в соответствии
с массой тела пациента, смазывания
манжеты одной рукой производят разгибание
головы и сгибание шеи больного.
Ларингомаску берут как ручку для письма
(апертурой вверх), устанавливают кончик
маски по центру передних резцов на
внутреннюю поверхность ротовой полости,
прижимая его к твердому небу. Средним
пальцем опускают нижнюю челюсть и
осматривают полость рта. Прижимая
кончик манжеты, продвигают ларингомаску
вниз (если ларингомаска начнет
поворачиваться наружу, ее следует
удалить и переустановить);Рис.
21. Техника наложения лицевой маски (А,
Б) и проведения ИВЛ мешком АМБУ через
лицевую маску с подачей кислорода в
мешок (В)Через
2 минуты необходимо сделать повторную
попытку интубации трахеи либо
использовать альтернативные методы
обеспечения проходимости дыхательных
путей.В
качестве альтернативы
эндотрахеальной интубации, рекомендуется
использование технически более простых,
в сравнении с интубацией трахеи, но
одновременно надежных методов протекции
дыхательных путей:а)
использование ларингеальной маски
(рис. 22), однако необходимо помнить, что
в сравнении с интубацией трахеи повышен
риск развития аспирации. В этой связи
необходимо делать паузу на компрессию
грудной клетки при проведении
искусственной вентиляции легких (ИВЛ)
через ларингомаску.в
Б.
Продолжают
проводить ларингомаску вниз, одновременно
надавливая указательным пальцем в
области соединения трубки и маски,
постоянно сохраняя давление на структуры
глотки. Указательный палец остается в
этой позиции до тех пор, пока маска не
пройдет рядом с языком и не опуститься
в глотку;
-
Указательным
пальцем, опираясь на место соединения
трубки и маски продвигают ларингомаску
дальше вниз, одновременно выполняя
кистью легкую пронацию. Это позволяет
быстро до конца установить ее. Возникающее
сопротивление означает, что кончик
ларингомаски располагается напротив
верхнего пищеводного сфинктера.
Г.
Придерживая одной рукой трубку
ларингомаски, указательный палец убирают
из глотки. Другой рукой, осторожно
нажимая на ларингомаску, проверяют ее
установку.
Д-Е.
Раздувают
манжету и фиксируют ларингомаску.
for
lumen И
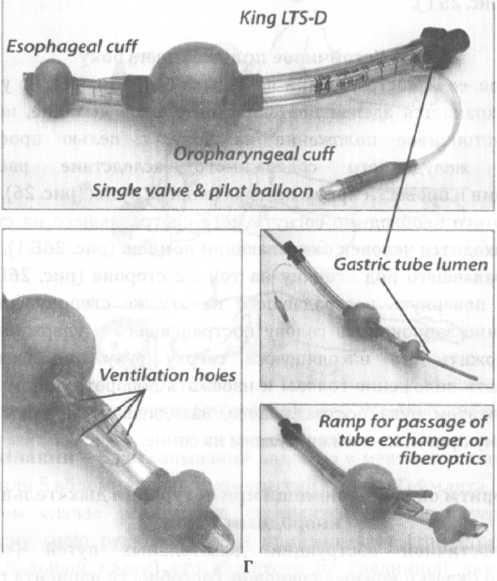
Esophageal
balloon
—
Integral
bite /
block
в г
Рис.
23.
А.
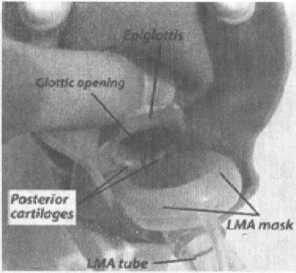
Ларингомаска повторяет форму гортани
и обтурирует вход в пищевод;
Б.
Ларингомаска 1-де1; В, Г. Ларингомаска
для интубации трахеи
Рис.
25.
А.
Воздуховод СотЬіїиЬе;
Б.
Фарингиальная
манжетка и дистальный участок воздуховода;
В. Эзофагальная манжета и фенестры в
проксимальном участке; Г.
Ларингеальная
трубка «Кіпд-ІТ»
Рис.
24. Техника
введения двухпросветного воздуховода
СотЫшЬе. Проходимость дыхательных
путей гарантирована при любом расположении
трубки воздуховода — как в пищеводе,
так и в трахее.
Рис.
26. Устойчивое
положение на боку пострадавшего,
находящегося без сознания
Кроме
стандартных ларингомасок (рис. 23 А),
допускается использование ларингомаски
1-§е1, имеющей повторяющую форму гортани,
нераздувающуюся «манжетку» из
термопластичного эластомерного геля,
при постановке которой необходимы
самые элементарные навыки (рис. 23 Б]. А
также ларингомасок, через которые
возможно проведение интубации трахеи
специальными, входящими в комплект
интубационными трубками в случае
сложной интубации (рис. 23 В,Г).
б]
использование двухпросветного
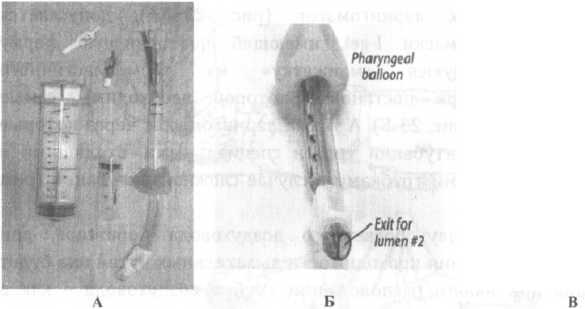
воздуховода СотЫшЬе, при данном методе
обеспечения проходимости дыхательных
путей она будет гарантирована при любом
расположении трубки воздуховода — как
в пищеводе, так и в трахее (рис. 24 и 25
А,Б,В). Либо ларингеальной трубки (Ктя-ЬТ)
(рис. 25 Г).
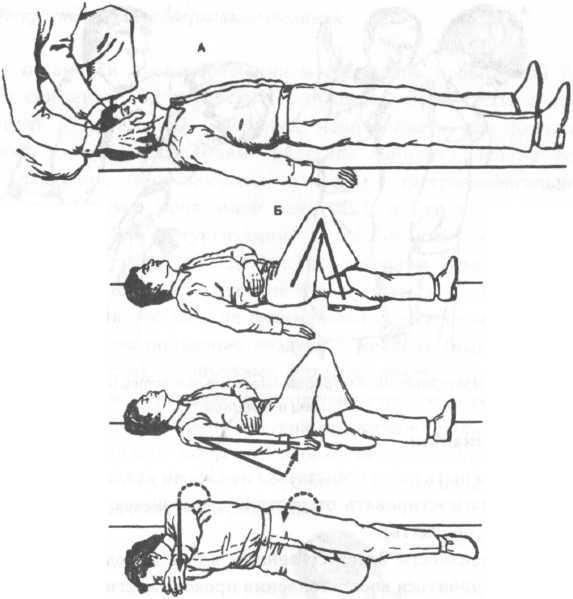
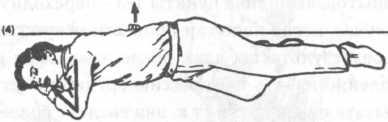
Устойчивое
положение на боку
В
случае, если пострадавший находится
без сознания, но у него есть пульс и
сохраняется адекватное самостоятельное
дыхание, необходимо придать устойчивое
положение на боку, с целью профилактики
аспирации желудочного содержимого
вследствие рвоты или регургитации и
провести прием на дыхательных путях
(рис. 26).
Для
этого необходимо согнуть ногу
пострадавшего на стороне, на которой
находится человек оказывающий помощь
(рис. 26Б.1), положить руку пострадавшего
под ягодицу на той же стороне (рис.
26Б.2). Затем осторожно повернуть
пострадавшего на эту же сторону (рис.
26Б.З), одновременно запрокинуть голову
пострадавшего и удерживать лицом вниз.
Положить его находящуюся сверху руку
под щеку, чтобы поддерживать положение
головы и избежать поворота лицом вниз
(рис. 26Б.4). При этом рука пострадавшего,
находящаяся за его спиной, не позволит
ему принять положение, лежа на спине.
Алгоритм
оказания помощи при обтурации дыхательных
путей инородным телом
При
частичной обструкции дыхательных путей
(сохранении нормальной окраски кожных
покровов, способности пациента говорить
и эффективности кашля) немедленное
вмешательство не показано. В случае
наступления полной обструкции дыхательных
путей (при неспособности пациента
говорить, неэффективности кашля, наличии
нарастающего затруднения дыхания,
цианоза) рекомендуется следующий объем
помощи, в зависимости от наличия или
отсутствия у пациента сознания:
а) В
сознании —
5 похлопываний ладонью в межлопаточной
области (рис. 27 А) или 5 абдоминальных
компрессий — прием Геймлиха (рис. 27 Б).
В последнем случае реаниматор становится
позади пострадавшего, сжимает одну
свою руку в кулак и прикладывает (той
стороной, где находится большой палец)
его к животу по срединной линии между
пупком и мечевидным отростком. Крепко
обхватив кулак кистью другой руки,
вдавливает кулак в живот быстрым
надавливанием по направлению вверх.
Прием Геймлиха не проводят у беременных
и тучных лиц, заменяя его компрессией
грудной клетки, техника выполнения
которой аналогична такой, как при
проведении приема Геймлиха
.
Рис.
27.
Техника устранения обтурации дыхательных
путей инородным веществом у
лиц
в сознании
б)
Без сознания:
-
Открыть
рот и попытаться пальцами удалить
инородное тело. -
Диагностировать
отсутствие спонтанного дыхания
(смотреть, выслушивать, ощущать). -
Произвести
2 искусственных вдоха методом «изо рта
в рот». Если удалось добиться
восстановления проходимости дыхательных
путей в течение 5 попыток, выполняя
пункты 1-3 — переходить к пункту 6.1. -
В
случае, когда попытки провести
искусственную вентиляцию легких (ИВЛ)
безрезультатны даже после изменения
положения головы, следует немедленно
начать компрессию грудной клетки для
устранения обструкции дыхательных
путей (т.к. она создает более высокое
давление в дыхательных путях,
способствующее удалению инородного
вещества, чем похлопывание в межлопаточной
области и прием Геймлиха, которые
не рекомендуются у лиц без сознания]. -
После
15 компрессий, открыть рот и попытаться
удалить инородное тело, произвести 2
искусственных вдоха. -
Оценить
эффективность:-
Если
есть эффект —
определить наличие признаков спонтанного
кровообращения и при необходимости
продолжить компрессию грудной клетки
и/или искусственное дыхание. -
Если
нет эффекта —
повторить цикл — пункты 5-6.
-
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #