Тромбоз — опасное состояние, которое требует быстрой оценки ситуации и обращения к врачу. В свете данных о некоторых вакцинах от COVID-19 обсуждение угрозы тромбозов приобрело особенную остроту.
MedAboutMe разбирался, как проявляет себя тромбоз на ранних стадиях и надо ли бояться вакцинироваться?
Тромбоз глубоких вен и тромбофлебит

Тромбоз – это состояние, когда тромб (сгусток крови) закупоривает кровеносный сосуд, тем самым перекрывая доступ кислорода и питательных веществ в тканях, которые лежат «ниже по течению». Кровь будет пробиваться через окрестных сосуды, а в месте тромба будет развиваться застой крови. Тромбы в артериях образуются реже, чем в венах. Это объясняется тем, что скорость кровотока в артериях существенно выше, чем в венах.
Нередко возникает путаница в терминологии, когда приравниваются понятия «тромбоз» и «тромбофлебит». Уточним, что во втором случае часть термина «-флебит» говорит о воспалении стенок венозных сосудов (что чаще всего наблюдается при варикозе). Это повышает риск образования тромбов. При тромбофлебите чаще всего поражаются поверхностные – подкожные вены и их притоки, глубокие вены поражаются в не более чем 10% всех случаев этого заболевания.
При тромбозе глубоких вен (ТГВ), как правило, воспаления стенок не происходит. Тромб формируется при повышении свертываемости крови и замедления кровотока (из-за варикоза, сидячего образа жизни, различных заболеваний). Чаще это происходит, как следует из названия, в глубоко расположенных венах.
Триадой Вирхова называют сочетание трех условий, при которых происходит образование тромбов: поражение сосуда (варикоз, травма), застой крови (сидячий образ жизни и др.) и нарушения свертывания крови. Для тромбоза необходимо выполнение, как минимум, одного из этих условий.
Самая опасная для пациента ситуация возникает при образовании так называемого флотирующего тромба – сгустка крови, меньшая часть которого прикреплена к стенке сосуда, а большая – плавает в его просвете. Такой сгусток в любой момент может оторваться и закупорить сосуд меньшего диаметра. Если он перекроет легочную артерию, то с 6,2%-ной вероятностью человек умрет из-за тромбоэмболии легочной артерии (ТЭЛА).
В менее острой ситуации на фоне тромбоза вен нижних конечностей у 35-70% пациентов разовьется хроническая венозная недостаточность, посттромбофлебитический синдром и инвалидность.
Статистика по ТГВ и ТЭЛА нерадостная. По данным, которые озвучивают российские ученые из НМХЦ им. Н.И. Пирогова, ТГВ диагностируют у 22-25% пациентов, перенесших инфаркт миокарда, у 42-56% больных, у которых было выявлено острое нарушение мозгового кровообращения, а также у 9% пожилых пациентов из возрастной категории 65+.
Риск развития ТГВ значительно увеличивается при проведении хирургических операций. Как осложнение, ТГВ развивается у 25-28% пациентов, которым делали операцию на брюшной полости, у каждой пятой больной, оперированной по поводу гинекологических нарушений, а также у каждого четвертого урологического пациента.
У пожилых больных с переломами тазобедренной кости вероятность ТГВ достигает 45-59%.
Как распознать первые признаки тромбоза глубоких вен?
Чаще всего тромбы в глубоких венах образуются в синусах камбаловидной и икроножной мышц, где кровь течет медленнее всего. Так называемые пристеночные тромбы лишь частично перекрывают просвет сосуда, а закупоривающие полностью останавливают кровоток. При этом развиваются следующие симптомы:
- Тяжесть в ногах, боль и судороги
Застой крови и гипоксия тканей вызывают ощутимую тяжесть в ноге и неинтенсивную тупую, иногда пульсирующую или схваткообразную боль, разливающуюся по ходу вен. Боль усиливается при нажатии на икроножную мышцу. Обычно поражается только одна нога. Боль также усиливается при ходьбе и при движении в области голеностопного сустава. Нередко развиваются судороги мышц в пораженной ноге. На боль жалуется каждый второй пациент с ТГВ.
- Отек
Пораженная нога начинает увеличиваться в размерах, отекая буквально на глазах. Отек начинается примерно от голени. Этот признак развивается у 70% пациентов.
- Повышение температуры
Температура тканей в области отека повышается.
- Изменение цвета кожи
Из-за застоя крови перед закупоренным участком цвет кожи пораженной ноги становится синеватым, приобретает даже фиолетовый оттенок. Иногда на фоне роста температуры кожа краснеет. Из-за отека кожа натягивается и выглядит блестящей.
Существуют тесты, с помощью которых врачи оценивают вероятность тромбоза глубоких вен.
- Тест Хоманса
Человек ложится на спину и сгибает ноги в коленях. Врач сгибает стопу в голеностопе в тыльном направлении. Ощущение резкой или тянущей боли в икроножных мышцах говорит о том, что скорее всего у пациента тромбоз глубоких вен, а боль вызвана сдавливанием пораженных вен мышцами. Этот тест срабатывает в первые 2-5 суток заболевания.
- Тест Пратта
Пациент ложится на спину, сгибает пораженную ногу в колене, обхватывает икроножную мышцу обеими руками и сдавливает подколенную вену в области голени. Боль говорит о тромбозе глубоких вен.
- Тест Мейера
Икроножную мышцу пациента следует придавить ладонью по направлению к костям голени. Боль – признак ТГВ.
- Тест Лувальлубри
Пациента просят покашлять. При сокращении мышц пресса давление крови распространяется до того участка ноги, где находится тромб, вызывая боль.
Тромбоз глубоких вен верхних конечностей тоже встречается, но существенно реже. Среди возможных симптомов:
- Боль в шее и в плече, которая может разливаться до предплечья.
- Отек пораженной конечностей, иногда только кисти.
- Слабость в пораженной руке.
- Голубоватый цвет кожи пораженной руки.
Диагностика и лечение тромбоза глубоких вен
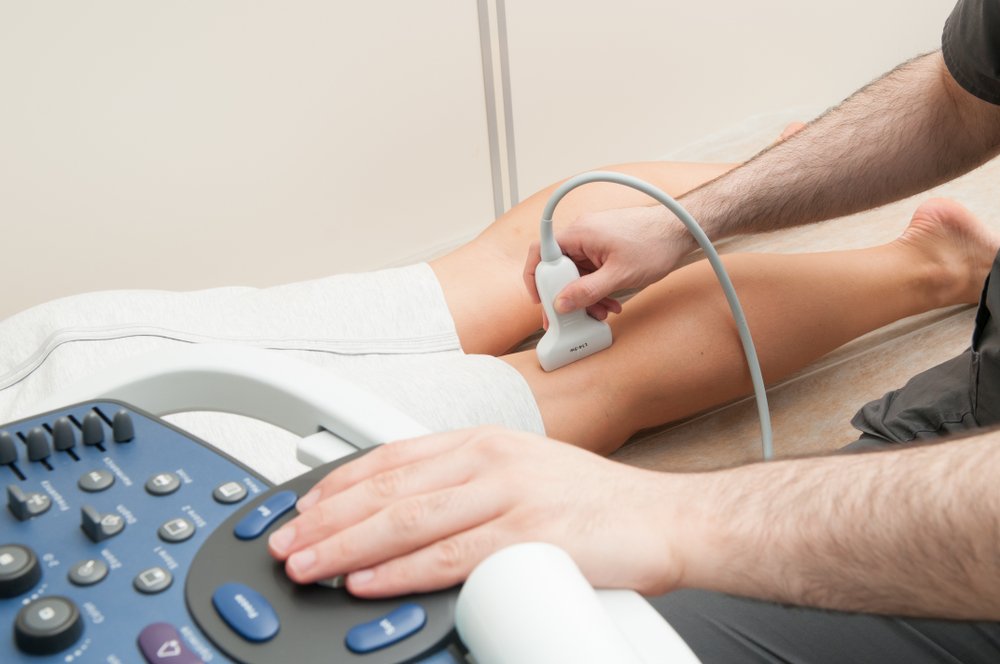
Конечно, сегодня врачи ставят диагноз не только на основание результатов осмотра пациентов и проведения простейших тестов. Окончательный диагноз ставится по результатам анализа крови и УЗИ.
Перечисленные выше признаки — повод немедленно обратиться к врачу. Но если при этом наблюдаются одышка, тахикардия, головокружение, боль в груди, усиливающаяся при вдохе — следует вызывать скорую, так как речь идет об угрозе ТЭЛА.
ТГВ лечат назначением препаратов, разжижающих кровь. Важно понимать, что при ТГВ человеку лучше находиться в больнице под присмотром врачей, так как ТЭЛА – это жизнеугрожающее состояние, можно просто не успеть дождаться приезда скорой.
Прием антикоагулянтов тоже должен производиться только по назначению врача. Это довольно опасные препараты, среди побочных эффектов у них внутренние кровотечения. Поэтому самостоятельный их прием категорически не рекомендуется.
Пациентам с ТГВ также обычно прописывают ношение компрессионных чулков. В экстренных случаях возможно проведение хирургической операции по удалению тромбов.
Сегодня известно, что при введении вакцины от COVID-19 от компании AstraZeneca незначительно повышается риск образования тромбов в венах головного мозга или брюшной полости. Этот риск оценивается в 1,6 случая на 100 тысяч доз вакцины.
Сам факт увеличения вероятности образования тромбов при вакцинации от COVID-19 вызвал у множества людей страх перед прививками. В том числе и у россиян – ведь вакцины «Спутник» относятся к той же группе аденовирусных векторных вакцин, что и препарат AstraZeneca.
Исследования показали, что образование тромбов при вакцинации – проявление тромбоза с синдромом тромбоцитопении (TTS). В июне 2021 года группа ученых из Великобритании и Нидерландов опубликовала в журнале The New England Journal of Medicine статью, в которой утверждает, что механизм развития TTS отличен от традиционных механизмов образования тромбов, поэтому вакцина безопасна для населения.
Тем не менее есть отдельные категории граждан, кому рекомендовано заменить аденовирусную векторную вакцину на препарат из другой группы вакцин («КовиВак» в России или препарат Pfizer и другие вакцины за рубежом). К данным категориям населения относятся:
- Пациенты, имеющие в анамнезе эпизод гепарин-индуцированной тромбоцитопении.
- Пациенты, у которых уже были тромбоз вен органов брюшной полости и тромбоз венозных синусов головного мозга.
- Пациенты с аутоиммунным заболеванием под названием «антифосфолипидный синдром».
При этом люди, у которых уже были ТЭЛА, ТГВ, инфаркт миокарда или инсульт, не входят в группу повышенного риска развития TTS при вакцинации препаратом AstraZeneca. Но многие из них входят в группу риска развития тяжелых форм COVID-19, так что отказываться от вакцинации им не следует.
Pathologic Antibodies to Platelet Factor 4 after ChAdOx1 nCoV-19 Vaccination. / Scully M, et al. // N Engl J Med. – 2021 Jun 10 – 384(23)
Тромбозы и тромбофлебиты вен нижних конечностей: этиология, диагностика и лечение / Гивировская Н.Е. , Михальский В.В. // РМЖ – 2009 – №25
Диагностика и лечение тромбоза глубоких вен / Шевченко Ю.Л. и др. // Альманах клинической медицины – 2006
Содержание
- 1 Что такое тромбоз?
- 2 Причины возникновения тромбоза
- 3 Симптомы возникновения тромба в нижних конечностях
- 4 Признаки тромбоза
- 5 Диагностирование тромбоза
- 6 Лечение
Эволюция предусмотрела практически все механизмы в организме человека, отвечающие за поддержание жизнедеятельности всей системы в целом. Однако некоторые из этих функций, при определенных сбоях в работе, могут принести массу неприятных последствий для человека. К таким механизмам относится тромбоз, необходимый для остановки крови в случае повреждения стенки сосуда.
Что такое тромбоз?
Тромбофилия относится к опасным состояниям организма, которые могут стать угрозой для жизни человека. Тромб в вене может частично или полностью перекрыть ее, помешав при этом движению жизненно необходимому кровотоку. Однако не только этим опасен тромбоз: оторвавшись от места возникновения тромб, вместе с кровотоком, может попасть в легкие, затруднив при этом процесс дыхания. В иных случаях он попадает в сердце, провоцируя инфарктное и предынфарктное состояние. Тромб, попавший в мозг может стать причиной возникновения инсульта. Таким образом тромбы, путешествующие по организму вместе с кровотоком, могут привести к параличу или внезапной смерти.
Тромбоз весьма опасное и распространенное заболевание: более 10% населения Земли хоть раз в своей жизни сталкивались с данной проблемой. При этом половина выявленных случаев непосредственно связана с варикозной болезнью. Однако запущенные случаи течения болезни воздействовать на возникновение тяжелых заболеваний, которые напрямую связаны с нарушением кровотока.
Тромбоз зачастую поражает именно нижние конечности пациентов, однако нередки случаи поражения сердца. Тромбы в сосудах и полостях сердца весьма опасны, и могут грозить больному внезапной смертью от инфаркта. Тромбы в левых предсердиях чаще всего возникают у людей, страдающих от:
- стеноза митрального клапана;
- мерцательной аритмии;
- постинфарктной аневризмы левого желудочка.
Наличие вышеперечисленных заболеваний становится веской причиной для регулярного посещения врача для проведения исследований на предмет наличия тромбоза в левом отделе сердца.
Тромбы в левом отделе сердца опасны не только возникновением артериальной тромбоэмболии или инфаркта, но и поражением артерий почек, вен в руках и ногах, артерий в кишечнике. Однако чаще всего встречаются такие последствия тромбоза, как инфаркт и инсульт.
Врачи создали классификацию болезни, которая напрямую зависит от месторасположения тромба и его месторасположения в сосуде:
- пристеночный. В данном случае тромб закреплен на стенке сосуда и не препятствует полноценному кровотоку;
- флотирующий. Такой тромб слабо держится на стенке сосуда и в любой момент может оторваться, увлекаясь с потоком крови в другие сосуды. Как только он достигнет сосуда, который будет слишком мал для прохождения тела тромба, может произойти закупорка;
- окклюзивный. Этот вид тромба самый опасный так как полностью препятствует кровотоку в сосуде.
Причины возникновения тромбоза
Прежде чем начать лечения тромбоза, необходимо выявить первоначальные причины. Для этого врач назначает разнообразные исследования организма больного. Тромб, причины для которого часто кроятся в проблемах с кровотоком, чаще всего бывает в нижних конечностях. Его провоцирует застой крови в ногах, вызванный рядом негативных факторов:
- избыточная масса тела пациента;
- высокий или низкий рост;
- заболевания крови (чаще всего излишняя свертываемость);
- генетическая предрасположенность к тромбозу;
- недостаточная физическая нагрузка на мышцы ног в течение дня;
- беременность;
- наличие вредных привычек.
Чаще всего тромб возникает у обездвиженных больных, вынужденных все время проводить в лежачем положении. Кроме того, ученые провели исследование, которое выявило связь между частыми авиаперелетами и тромбозом. Половая принадлежность также имеет значение: именно женщины чаще всего подвержены тромбозу ног как последствие перенесенной беременности.
Симптомы возникновения тромба в нижних конечностях
Из-за глубокого расположения вен в бедре и голени, первые симптомы тромба могут остаться незамеченными. Его невозможно заметить невооруженным взглядом. Однако при этом можно обратить свое внимание на некоторые признаки, которые могут свидетельствовать о раннем возникновении тромбоза. Обычно это:
- болезненные ощущения и повышение чувствительности в районе поврежденного сосуда;
- приобретенная скованность движений;
- чувство тяжести в мышцах. При этом может ощущаться некоторое давление в области голеностопа или икроножной мышцы.
ВАЖНО. Наличие хотя бы одного из вышеперечисленных симптомов является достаточным основанием для посещения врача.
Дальнейшее развитие болезни делает признаки тромба более очевидными:
- кожа на поврежденных участках тела приобретает нездоровый оттенок;
- появляется отёчность в районе стоп;
- вены становятся значительно крупнее, их хорошо видно под кожей;
- в местах расширения и увеличения вен повышается температура кожных покровов.
Признаки тромбоза
Разумеется, точный диагноз может поставить только врач. Однако и до профессионального обследования можно предположить наличие тромба в конечностях и иных частях тела:
- отечность. Отек чаще всего возникает в месте закупорки сосуда, и постепенно перемещается на всю конечность. Если проблема появилась только на одной руке или ноге, именно там может быть тромб;
- возникновение судорог. Регулярные судороги могут свидетельствовать о возникающем тромбоците;
- внезапные болевые ощущения в конечности;
- изменение цвета кожных покровов;
- изменение температуры кожи в месте возникновения тромба.
Наличия одного или нескольких признаков будет достаточно для обращения к лечащему врачу. Ни в коем случае не стоит заниматься самолечением: народная медицина и недостоверные рецепты из открытых источников не принесут облегчения, а могут лишь навредить. Тромбоз — это опасное заболевание, лечение которого необходимо доверить исключительно квалифицированным специалистам.
Диагностирование тромбоза
Нередко очагом возникновения тромбоза являются именно сосуды ног. Диагностирование острого тромбоза может произойти уже при сборе анамнеза. Квалифицированный врач может обнаружить сгусток крови в венах при следующих жалобах пациента:
- чувстве тяжести, острой боли в ногах;
- чаще всего только на одной конечности больного есть отёчность;
- кожа над тромбом имеет глянцевый блеск, приобретает нездоровую синеву.
После сбора анамнеза врач приступает к диагностике заболевания с помощью лабораторно-инструментальных методов. А именно:
- отправляет пациента на сдачу анализа крови;
- назначает ультразвуковое дуплексное сканирование;
- совершает рентгеноконтрастное изучение всей венозной системы больного.
Если тромбоз локализован непосредственно в нижних конечностях пациента, ему назначаются функциональные пробы.
Современная медицина использует в своей работе новаторские технологии и разработки, за счет чего диагностика тех или иных заболеваний стала значительно проще.
Лечение
Избавление от кровяных тромбов обычно осуществляется с помощью медикаментозных препаратов, направленных на разжижение крови. Весь процесс терапии занимает минимум 3 месяца, а в некоторых, более сложных случаях, может продолжаться до 6 месяцев. Острый или запущенный тромбоз требует использования сильных препаратов, из-за чего больному может быть назначена тромболитическая терапия.
Лечение тромбоза происходит двумя этапами: сначала врач оказывает срочную помощь при остром течение болезни, а после назначает длительное лечение, направленное на поддержание нормального состава крови и количества тромбоцитов в ней.
Задачей экстренного лечения острого тромбоза является предотвращение быстрого увеличения в размерах уже имеющейся закупорки тромба, его отрыва от сосуда и возникновение тромбоэболии. По сути, врачи нивелируют вероятный летальный исход пациента в случаях попадания оторванного тромба в легкие, мозг или сердце. Длительное лечение направлено на выполнение профилактических мер по избавлению от повторных случаев тромбоза и коррекцию имеющихся симптомов. Пациента избавляют от боли в конечностях, снимают имеющиеся оттеки.
Поверхностный тромбоз лечится куда проще, так как он не требует использования медикаментозного лечения. В частности, больному назначаются препараты, уменьшающие воспалительные процессы на пораженных участках тела.
Тромбоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Тромбоз – образование плотных сгустков крови (тромбов) в просвете сосуда, замедляющее или вовсе останавливающее нормальное течение крови по кровеносной системе. По своей сути образование тромба – нормальная защитная реакция организма, предназначенная для остановки кровотечения, препятствующая избыточной кровопотере в местах повреждений сосудистой стенки. В нашей крови существуют две системы, представленные различными биохимическими элементами, – свертывающая и противосвертывающая. Обычно они находятся в балансе, поэтому тромбы, которые образуются в организме, растворяются и не представляют опасности.
Причины появления тромбоза
Общие факторы тромбообразования: нарушение равновесия между свертывающей и противосвертывающей системами крови; изменения реологических свойств крови (прежде всего, ее вязкости).
Местные факторы: нарушение целостности сосудистой стенки, характер и нарушение кровотока (стаз – застой крови; турбулентность – хаотические колебания скорости кровотока и давления крови).
Тромбоциты – клетки, ответственные за свертывание крови. Именно они «заклеивают» ссадины и ранки, препятствуя кровопотере. Повреждение сосудистой стенки влечет замедление кровотока, накапливание и уплотнение тромбоцитов вокруг повреждения. При этом растворимый белок крови фибриноген превращается в нерастворимый – фибрин. Он образует сетку из нитей и, как паутиной, крепит всю конструкцию тромба к стенке сосуда. На поверхность тромба продолжают налипать тромбоциты и другие форменные элементы крови. Все тромбы состоят из агрегированных тромбоцитов, фибрина и клеток крови (эритроцитов, лейкоцитов), но соотношение этих компонентов различается в артериях и венах.
Факторы, способствующие развитию тромбозов:
- нарушение взаимодействия сосудистой стенки с тромбоцитами;
- дефицит антитромбина;
- снижение концентрации в крови протеинов C или S;
- повышение активности факторов свертывания крови;
- аномалии факторов фибринолиза (растворения тромбов);
- избыток гомоцистеина в крови (гипергомоцистеинемия);
- антифосфолипидный синдром (аутоиммунное заболевание);
- опухолевые заболевания;
- влияние некоторых лекарственных средств;
- ДВС-синдром – острое состояние, которое развивается при многих тяжелых заболеваниях, после операций, при осложнениях беременности;
- наследственные тромбофилии.
Артериальные тромбозы начинаются с образования атеросклеротической бляшки, которая сужает просвет в артерии и приводит к дефициту кровообращения. Когда поверхность бляшки травмируется, в месте надрыва скапливаются тромбоциты, которые взаимодействуют с тканевым фактором Виллебранда и образуют тромбы.
Еще одна распространенная причина артериального тромбоза – фибрилляция предсердий, приводящая к нарушению кровотока.
Венозные тромбозы формируются при повышении вязкости крови или как реакция на воспаление сосудистой стенки. Причин у этого процесса много, но есть и основные – нарушение структуры сосуда во время операции, травмы, лучевой и химиотерапии; замедление скорости кровотока; повышенная свертываемость крови. Кроме того, имеется целый ряд генетических мутаций, которые могут создавать предрасположенность к венозному тромбозу.
В венозных сосудах плохо развита мышечная стенка, и движение крови происходит медленно. Наиболее уязвимы сосуды нижней полой вены – короткого широкого сосуда, через который проходит 70% всей венозной крови. Образовавшийся тромб перекрывает кровоток и затрудняет подъем венозной крови от ног к легким и сердцу.
У венозного тромбоза есть две разновидности: тромбоз глубоких вен и тромбоз поверхностных вен (тромбофлебит – подробнее о тромбофлебите читайте
здесь
). Почти 90% случаев венозного тромбоза глубоких вен приходится на вены нижних конечностей и таза. Тромбоз поверхностных вен поражает нижние или верхние конечности, вены грудной клетки или молочной железы (болезнь Мондора). У больных тромбозом поверхностных вен выше колена повышен риск тромбоза глубоких вен. Тромбоз верхних конечностей часто является результатом повреждения эндотелия при катетеризации центральных вен или инъекционном введении препаратов.
Классификация заболевания
Тромбозы подразделяются на артериальные, артериолярные, микроциркуляторные (капиллярное русло), венозные, смешанные (поражение различных типов сосудов).
В зависимости от локализации можно выделить виды патологического процесса:
Артериальный тромбоз (атеротромбоз):
- коронарных артерий сердца;
- легочной артерии;
- артерий нижних конечностей ног;
- печеночной артерии;
- артерий головного мозга;
- мезентериальных сосудов кишечника.
- бедренной артерии и других.
Венозный тромбоз (флеботромбоз):
- вен нижних конечностей;
- воротной, печеночной, нижней полой вены;
- вен сетчатки глаза.
- церебрального венозного синуса, кавернозного синуса, яремных вен;
- подмышечных и подключичных вен;
- почечных вен;
- наружных геморроидальных сплетений;
- бедренной и подвздошной вен;
- вен яичников.
Болезнь может протекать в острой и хронической форме.
Морфологическая классификация тромбов:
- Белый тромб – состоит из тромбоцитов, фибрина и лейкоцитов, образуется медленно при быстром кровотоке, как правило, в артериях.
- Красный тромб – в его состав входят тромбоциты, фибрин и эритроциты, возникает быстро в сосудах с медленным током крови, поэтому обычно наблюдается в венах.
- Смешанный тромб – встречается в любых отделах кровеносного русла, включая полости сердца и аневризмы.
- Гиалиновые тромбы – обычно множественные и формируются только в сосудах микроциркуляторного русла (при шоке, ожоговой болезни, тяжелых травмах, обезвоживании организма, тяжелой интоксикации и т.п.).
В зависимости от связи тромба с венозной стенкой различают следующие типы тромбоза:
- окклюзивный – полностью перекрывает кровоток;
- пристеночный – закреплен на стенке сосуда и частично перекрывает кровоток;
- флотирующий – плохо прикреплен к стенке сосуда, колышется в токе крови.
- эмбол – сгусток, который свободно циркулирует по всему кровеносному руслу.
Симптомы тромбоза
В зависимости от локализации тромба симптомы тромбоза различны.
Артериальный тромбоз:
- Резкая непроходящая боль, онемение, побледнение и похолодание кожи в области образования тромба.
- Парестезии (жжение, покалывание, мурашки) в руке или ноге в зависимости от расположения тромба, в результате чего пораженная конечность теряет чувствительность и пульсацию.
- Судороги в икроножных мышцах, перемежающая хромота.
- Парез (ослабление мышечной силы) или паралич с уменьшением активных движений вплоть до их полного отсутствия.
- Головокружение, расстройство речи (при перекрытии мозговых артерий).
Тромбоз поверхностных вен:
- Тянущая, жгучая боль по ходу тромбированных вен.
- Уплотнения по ходу пораженных поверхностных вен.
- Горячая на ощупь кожа в месте уплотнения.
- Покраснение кожи в области тромбоза.
- Повышенная чувствительность кожного покрова в месте образования тромба.
- Ограничение движений.
- Расширение мелких подкожных вен.
Тромбоз глубоких вен:
- Выраженный отек всей конечности либо ее части ниже места закупорки сосуда тромбом.
- Распирающая боль в месте расположения тромба.
- Изменение цвета кожи в месте поражения – от бледного до синюшно-багрового.
- Локальной повышение температуры в области пораженной конечности.
- Набухание и выпирание поверхностных вен.
Тромбоз сетчатки глаза проявляется потерей зрения; брюшной аорты – болями в животе, рвотой, присоединяются симптомы перитонита; почечных артерий – болями в пояснице, появлением крови в моче, рвотой, задержкой стула.
Острый тромбоз может дополнительно сопровождаться резким повышением температуры тела, недомоганием, ознобом.
Диагностика тромбоза
С целью подтверждения тромбоза проводят ряд лабораторных и инструментальных исследований:
- оценка показателей системы свертывания крови;
Расширенное исследование генов системы гемостаза (с описанием результатов врачом- генетиком)
Расширенное исследование генов системы гемостаза: F2, F5, MTHFR, MTR, MTRR, F13, FGB, ITGA2, ITGВ3, F7, PAI-1
Комплексное исследование генетических факторов риска развития нарушений в …
Тромбозы: расширенная панель
Генетические факторы риска тромбоза и повышения уровня гомоцистеина. Анализ наличия полиморфизмов в генах протромбина, фактора Лейдена и ферментов реакций фолат�…
Гипергомоцистеинемия
Генетические факторы риска нарушения фолатного цикла. Анализ наличия полиморфизмов в генах ферментов реакций фолатного цикла.
MTHFR (7211 и 7571), MTRR (7591), MTR (7581).
Тромбоцитарный рецептор фибриногена
Генетический фактор риска тромбоза. Анализ наличия полиморфизма в гене тромбоцитарного рецептора фибриногена (beta 3-интегрина). ITGB3 (7201 и 7201 A-IT)
D-димер (D-dimer)
Синонимы: Фрагмент расщепления фибрина.
D-dimer, Fragment D-dimer, Fibrin degradation fragment.
Краткая характеристика определяемого вещества D-димер
D-димер представляет собой раст…
Гемостазиограмма (коагулограмма) расширенная
Синонимы: Гемостазиограмма.
Coagulation studies (coagulation profile, coag panel, coagulogram).
Краткая характеристика исследования «Гемостазиограмма (коагулограмма) расширенная»
…
Протеин S свободный (Protein S)
Синонимы: Анализ крови на свободный S протеин; Свободный протеин S.
ПрS; Protein S, Free; Free protein S; fPS.
Краткая характеристика определяемого вещества Протеин S своб�…
Протеин C, % активности (Protein C, % Activity)
Синонимы: Анализ крови на протеин С; Активность протеина C (%); ПС (% активности). Protein C; PC; Coagulation protein С; Protein C (% Activity).
Краткая характеристика определяемого веще�…
К каким врачам обращаться
Диагностика и назначение лечения пациенту с тромбозом находятся в компетенции врача-флеболога. Нередко к работе привлекаются
кардиолог
, сосудистый хирург, хирург общего профиля, окулист,
акушер-гинеколог
и прочие врачи с учетом локализации тромба и состояния организма пациента.
Лечение тромбоза
Терапия поверхностных тромбофлебитов заключается в назначении антиагрегантнтов, препятствующих тромбообразованию, нестероидных противовоспалительных средств (при выраженном болевом синдроме). Используют мази и гели на гепариновой основе, рекомендуют накладывать на пораженный участок полуспиртовые компрессы.
При острых тромбозах любой локализации назначают тромболитические препараты фибринолизина, стрептокиназы, урокиназы и стрептодеказы, которые могут растворить тромб.
Перспективным методом удаления тромбов является малоинвазивная эндоваскулярная методика тромболизиса, когда прямо к тромбу подводят катетер, через который вводят специальное лекарственное средство. После манипуляции в течение нескольких дней тромб может рассосаться. Однако подобная операция имеет ряд противопоказаний.
Альтернативным методом удаления тромбов является тромбэктомия (извлечение тромба специальным инструментом через небольшой надрез).
В некоторых случаях для устранения основной причины тромбоза приходится дополнительно прибегать имплантации венозного стента для расширения сосуда. Чтобы предупредить смещение и перекрытие просвета сосудов, ведущих к жизненно важным органам, в вену устанавливают кава-фильтр (ловушку для тромбов).
При атеросклеротическом поражении артерий проводят операции по созданию обходного пути кровотока (шунтирование).
Антитромбоцитарные препараты используют при артериальных тромбозах, в то время как антикоагулянты (прямые и непрямые) в основном применяют при венозной патологии. Для снятия симптомов назначают анальгетики и спазмолитики.
Осложнения
Венозные и артериальные тромбозы становятся причиной четверти всех смертей в мире.
Наиболее частыми последствиями артериальных тромбозов считаются инфаркты миокарда, ишемические инсульты, ишемические повреждения органов брюшной полости и забрюшинного пространства, ишемия нижних конечностей, приводящая к гангрене.
Поверхностные венозные тромбы редко вызывают серьезные осложнения и эмболии. Основным и нередко жизнеугрожающим последствием флеботромбоза является тромбоэмболия легочной артерии, при этом источник образования эмбола не всегда очевиден. (
Подробнее о тромбоэмболии легочной артерии
). К частым осложнениям тромбоза глубоких вен можно отнести хроническую венозную недостаточность и постфлебитический синдром.
Осложнением гепаринотерапии является гепарин-индуцированная тромбоцитопения.
Профилактика тромбозов
Механизмы профилактики повреждений эндотелия различны.
Для артерий – это предупреждение и лечение атеросклероза (коррекция дислипидемии, гипергликемии, избыточной массы тела, контроль артериального давления, отказ от курения, ежедневные аэробные физические нагрузки).
Для вен – устранение факторов повышения давления и улучшение венозного тонуса (в том числе с помощью использования компрессионного трикотажа). В случае длительных авиаперелетов или поездок в автомобиле желательно выполнять гимнастику для ног. Малоподвижный образ жизни, отсутствие физической активности способствуют появлению тромбов в венах нижних конечностей.
Для профилактики тромбоза нужно составить диету таким образом, чтобы нормализовать баланс липидов и углеводов, отрегулировать количество соли и добавить в рацион витамины С, Е, А (ретинол), В3 (рутин), биофлавоноиды (кверцетин, гесперидин), которые улучшают обмен веществ, укрепляют и восстанавливают стенку сосудов.
Важно соблюдать питьевой режим! Суточная норма чистой питьевой воды для взрослого человека составляет от 1,5 до 2,5 л в сутки. Это то количество воды, которое желательно выпивать помимо чая, кофе, соков и других напитков.
Источники:
- Клинические рекомендации «Флебит и тромбофлебит поверхностных сосудов». Разраб.: Ассоциация флебологов России, Ассоциация сердечно-сосудистых хирургов России, Российское общество хирургов, Российское общество ангиологов и сосудистых хирургов. – 2021
- Клиническая флебология / Под редакцией Ю.Л. Шевченко, Ю.М. Стойко. — М.: ДПК Пресс, 2016. – 256 с.
- Мазайшвили К.В., Акимов С.С. Ультразвуковое исследование вен нижних конечностей: анатомия, рефлюксы, Тромбозы и хирургические подходы. Медпрактика. – М, 2022. — 116 с.
- Васильев С.А., Виноградов В.Л., Смирнов А.Н. и др. Тромбозы и тромбофилии: классификация, диагностика, лечение, профилактика // РМЖ. Медицинское обозрение. 2013;21(17):896.
- Власов Т.Д., Яшин С.М. Артериальные и венозные тромбозы. Всегда ли применима триада Вирхова? // Регионарное кровообращение и микроциркуляция. 2022;21(1):78–86.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
6101
24 Мая
-
6127
24 Мая
-
6090
23 Мая
Похожие статьи
Кардиомиопатии
Кардиомиопатия: причины появления, симптомы, диагностика и способы лечения.
Тромбофилия
Тромбофилия: причины появления, симптомы, диагностика и способы лечения.
Опубликовано: 07.07.2021 11:15:00 Обновлено: 07.07.2021 Просмотров: 295949

Тромбоз – полная или частичная закупорка просвета сосуда пристеночным или подвижным тромбом. Тромб – это плотный сгусток крови, появляющийся вследствие изменения ее текучести. В норме тромбообразование – защитный механизм. Повреждение сосудистой стенки влечет замедление кровотока, накапливание тромбоцитов вокруг повреждения. Тромб буквально «штопает» стенку сосуда.
Классические причины тромбообразования описываются триадой Вихрова: повреждение сосудистой стенки, замедление кровотока и изменение свойств крови [3]. Некоторые тромбы (их называют эмболами) способны передвигаться до более узких участков сосуда, которые и закупоривает полностью или частично. Ежегодно около 25 млн человек погибают от тромбозов, еще больше сталкиваются с нарушениями трофики, вызванными тромбами [3].
Типы сосудистых тромбозов
Наиболее распространены тромбозы нижних конечностей, однако наибольшую опасность представляют собой тромбоэмболия легочной артерии – ТЭЛА – и синдром диссеминированной внутрисосудистой свертываемости – ДВС-синдром.
Тромбоз артерий развивается при закупорке ее просвета тромбом или эмболом. Клинические признаки определяются местом, где произошла такая закупорка, органом или тканью, плохо снабжающемуся кровью или не снабжающемуся ею вовсе. Если закупорка с нарушением проходимости сосуда происходит медленно, открываются «запасные», коллатеральные, сосуды, что смягчает клинические симптомы артериального тромбоза [3]. Тромбозы артерий чаще возникают у мужчин среднего и пожилого возрастов [7].
Тромбоз вен различается в зависимости от локализации поражения на тромбоз глубоких или поверхностных вен и тромбоэмболию легочной артерии. Среди всех сердечно-сосудистых патологий венозные тромбозы по частоте встречаемости занимают третье место, уступая лишь ИБС и атеросклерозам. Третье место в структуре причин смертности занимает ТЭЛА. Начиная с 40 лет, риск развития венозных тромбозов увеличивается вдвое каждые 10 лет [5].
Описывают два варианта поражения вен нижних конечностей: флеботромбоз (первичный тромбоз, тромб непрочно фиксирован) и тромбофлебит (вторичный тромбоз на фоне воспаления стенки сосуда, тромб фиксирован прочно) [6]. Тромбофлебиты чаще ассоциируются с тромбозом вен поверхностных [2]. Чем более крупная вена пострадала от тромбоза, тем ярче его клинические проявления. Окружающие ткани сдавливаются застоем крови, так как к месту окклюзии кровь пребывает, а по направлению к сердцу не движется. Венозные тромбы склонны отрываться и разноситься с током крови (тромбоэмболы). При их попадании в жизненно важные органы развиваются жизнеугрожающие состояния [3].
Причины тромбоза
Общие причины образования тромбоза описаны выше. Артериальные тромбозы начинаются с образования атеромы – атеросклеротической бляшки. Вокруг нее скапливаются тромбоциты. Сама по себе бляшка может быть безвредной, но когда ее поверхность травмируется, в месте надрыва образуются плотные тромбы. Этот процесс называется «атеротромбоз» [3, 7]. Венозные тромбозы формируются при изменении реологических свойств крови или как реакция на воспаление сосудистой стенки [5].
Факторы риска образования тромбозов
Внутренние:
- артериальная гипертензия [7];
- беременность, роды, послеродовый период [3];
- биохимические изменения крови [2,3,5,7];
- васкулиты [2];
- возраст старше 40 лет [5];
- врожденные тромбофилии, тромбозы, варикоз вен нижних конечностей [3,5];
- застойная сердечная недостаточность [5, 6];
- злокачественные новообразования, радиотерапия и химиотерапия [3];
- инсульты [3, 6];
- миелопролиферации [2, 5, 7];
- нефротический синдром и почечная недостаточность [5, 6, 7];
- ожирение (ИМТ более 30) [3];
- инфаркт миокарда [6];
- сахарный диабет [6, 7];
- системная красная волчанка [2];
- хронические пульмонологические заболевания [3];
- энтероколиты [5].
Внешние:
- героиновая наркомания [2];
- гормональная терапия [3,5];
- дегидратация при рвоте, поносе, повышенном потоотделении, прямом недостатке жидкости [6];
- иммобилизация [3];
- поездки на самолете, автобусе или в сидячем вагоне [3];
- инфекционные заболевания, в том числе COVID-19 [1, 3, 5, 9];
- катетеризация центральных и периферических вен [2, 5];
- курение [6, 7];
- малоподвижный образ жизни [3];
- операции [3];
- переломы крупных костей, иные травмы [3];
- прием оральных контрацептивов [5];
- прием Диазепама, Амиодарона, Ванкомицина [2];
- склеротерапия и термоабляция [2];
- состояние после эндопротезирования суставов [3];
- удержание неудобной позы [3].
Клиника тромбоза
Симптомы тромбоза могут быть общими независимо от локализации или специфичными. Общие симптомы включают боль при движении и в покое, ограничение подвижности и снижение функционирования пострадавшего органа или ткани.
Симптомы нарушения артериальной проходимости (острого тромбоза, или постепенного нарушения проходимости сосуда):
- асимметрия АД при измерении на обеих руках [7];
- бледность кожи, переходящая в синюшность [7];
- боль в покое по ночам [7];
- боль при движении в бедре, ягодице, голени, стопе, стреляющая или ноющая [7];
- нарушения сна [7];
- онемение, похолодание конечности [7];
- отсутствие периферической пульсации [7];
- омертвение (некроз) пострадавших тканей, трофические язвы, гангрена [7];
- перемежающаяся хромота [7].
Симптомы венозного тромбоза:
- боль [6];
- отеки, мягкие и асимметричные [6];
- посинение кожных покровов (цианоз кожи) [6];
- повышение температуры кожи конечностей [6];
- повышенная чувствительность и уплотнение в проекции поверхностных вен [2];
- поствоспалительная гиперпигментация [2];
- расширенные подкожные вены [6];
- эритема [2].
Иногда единственным симптомом венозного тромбоза является ТЭЛА [6].
Диагностика тромбоза
Первичная диагностика основана на подробном анамнезе и антропометрии (окружность голени или бедра). Используются шкалы Уэллса для диагностики острого тромбоза и диагностики ТЭЛА [8,9].
Инструментальная диагностика включает компрессионное или дуплексное сканирование вен, допплерографию с компрессией вен, импедансную плетизмографию, пульмоноангиографию, рентгеноконтрастную или МРТ-флебографию [6,9], КТ и МРТ-ангиографию [7,9].
Для диагностики артериальных тромбозов применяют физические тесты (тест 6-минутной ходьбы, тредмил тест), определение пульсации поверхностно расположенных артерий (артерии тыла стопы), дуплексное сканирование артерий конечностей, ангиографию (рентгеновский снимок сосуда, заполненного рентгенконтрастным веществом) и измерение транскутанного напряжения кислорода [7].
Анализы при тромбозе
Значительную роль в своевременной диагностике тромбозов играют лабораторные показатели. Так, методические рекомендации по ведению пациентов с новой коронавирусной инфекцией предусматривают стратификацию риска коагулопатии у пациентов с СOVID-19 на основе простых лабораторных тестов: D-димер, протромбиновое время, количество тромбоцитов, уровень фибриногена [1,9].
Клинический анализ крови позволяет выявить воспаление. Он же определяет уровень тромбоцитов, то есть самого субстрата тромбоза.
Дополнительно об уровне воспаления в крови и риске тромбоза свидетельствует повышенный уровень С-реактивного белка.
Биохимический анализ в первую очередь демонстрирует уровень глюкозы крови. По ней можно судить о наличии диабета, одного из серьезнейших факторов риска тромбозов.
Также биохимический анализ способен определить уровень протеина С, что также характеризует выраженность риска тромбоза.
Повышенный уровень гомоцистеина в крови также является доказанным на сегодняшний день риском тромбозов, приводящим к невынашиванию беременности и сердечно-сосудистым событиям (инфарктам и инсультам).
D-димер – лабораторный маркер фибринообразования [8]. Он же говорит о наличии воспаления, как и С-реактивный протеин. Уровень D-димера является контрольным показателем COVID-19 и его осложнений, в том числе связанных с тромбозами.
Можно сдать анализы по комплексной программе «Тромбоз», включающей определение уровней Антитромбин-III, D-димера и генетических факторов кардиологических заболеваний и уровень тромбоцитов. Эта программа позволяет определить факт свершившегося тромбоза где-то в организме, а также определить генетическую предрасположенность к нему. Такую программу, как и прочие анализы, предлагает сеть клиник СИТИЛАБ.
Дополнительное определение уровня гомоцистеина, С-реактивного белка поможет определить биохимический риск тромбоза.
Лечение и профилактика тромбозов
Лечение тромбоза включает антикоагулянтную и антиагрегантную, тромболитическую терапию, установку кава-фильтра нижней полой вены, хирургическое удаление тромба [5]. Необходимо иметь в виду осложнения антикоагулянтной терапии: большое кровотечение, гепарин-индуцируемую тромбоцитопению и варфарин-индуцируемый некроз кожи [5]. Для снижения риска продолжения тромбообразования применяют НПВС [2]. С целью вторичной профилактики назначают небольшие дозы гепарина.
Также назначают немедикаментозные методы лечения – эластичное бинтование, компрессионный трикотаж, локальную гипотермию и ЛФК [2, 4].
Профилактика тромбоза включает ряд мероприятий, применяемых в ситуациях повышенного риска тромбообразования.
Первичная профилактика атеротромбоза:
- систематические физические нагрузки в виде ходьбы или утренней гимнастики;
- контроль АД, поддержание рабочего артериального давления ниже 140/90 мм ртутного столба;
- контроль уровня сахара крови (менее 6 Ммоль/л), раннее выявление и лечение сахарного диабета;
- снижение веса, индекс массы тела менее 25 кг на м2;
- диета с ограниченным содержанием холестерина и жиров высокой плотности (общий холестерин менее 5 Ммоль/л), фрукты и овощи;
- отказ от курения [3,7].
Первичная профилактика тромбоза вен:
- компрессионное белье;
- бинтование эластичными бинтами;
- обильное питье, особенно после операции;
- регулярные физические упражнения, ходьба, особенно при путешествиях;
- запрет приема алкоголя и снотворного в большой дозе;
- запрет использования сдавливающей обуви и одежды [2,5,6].
Иногда, на периоды особого риска, назначают антикоагулянты за несколько дней до перелета. Аспирин принимать в таких случаях не имеет смысла [5].
Список литературы
- Согласованная позиция экспертов Евразийской ассоциации терапевтов по некоторым новым механизмам патогенеза COVID-19: фокус на гемостаз, вопросы гемотрансфузии и систему транспорта газов крови / Г.П.Арутюнов, Н.А.Козиолова, Е.И.Тарловская, А.Г. Арутюнов, Н.Ю Григорьева и др.// Кардиология. 2020;60(6). DOI: 10.18087/cardio.2020.5.n1132.
- Тромбофлебит (тромбоз поверхностных вен): современные стандарты диагностики и лечения/ В.Ю.Богачев, Б.В. Болдин, О.В. Дженина, В.Н. Лобанов//Стационарозамещающие технологии: Амбулаторная хирургия. 2016.- 3-4 (63-64)- С.16-23.
- Современные проблемы тромбозов артерий и вен/ И.Н.Бокарев, Л.В.Попова//Практическая медицина, 2014. — №6 (82) –С13-17.
- Лечение тромбофлебита. Актуальные рекомендации и клиническая практика/ П. Ф. Кравцов, К.В. Мазайшвили, С.М. Маркин, Х.М. Кургинян // Тромбоз, гемостаз и реология,2020 №2 – С 68-72.
- Венозные тромбозы: современное лечение/ П.С.Лагута // Атеротромбоз,2015 -№2- С.7-16.
- Тромбоз глубоких вен нижних конечностей / А.К. Лебедев, О.Ю. Кузнецова // Российский семейный врач, 2015.
- Национальные рекомендации по диагностике и лечению заболеваний артерий нижних конечностей, Ассоциация сердечно-сосудистых хирургов России, Российское общество ангиологов и сосудистых хирургов, Российское общество хирургов, Российское кардиологическое общество, Российская ассоциация эндокринологов, М, 2019.
- Диагностика и фармакотерапия острых венозных тромбозов / Н. В.Стуров, Г.Н.Кобыляну// Трудный пациент,2013., №12.,Т.11. –С.19-22.
- Принципы ведения пациентов с венозной тромбоэмболией в период пандемии COVID-19// В.Я.Хрыщанович // Новости хирургии, 2020.- т28 №3 – С329-338.

|
Еще вчера человек жил, смеялся, общался со своими близкими, строил планы на будущее, как вдруг… внезапно умер. Тромбоэмболия. Проще говоря, оторвавшийся тромб закупорил кровеносный сосуд. Что самое печальное, от такого страшного диагноза не застрахован никто. Почему в организме человека образуются тромбы и как свести к минимуму вероятность их появления, рассказывает руководитель Центра сосудистой хирургии им.Т.Топпера, главный сосудистый хирург ФГБУ СЗОНКЦ им. Л.Г. Соколова ФМБА России, флеболог, к.м.н., доцент СПбГМА, FESVS, FESC Алексей Владимирович Светликов |
– Алексей Владимирович, о том, что в кровеносной системе могут образовываться сгустки, знают практически все. Но каковы причины их появления? И кто находится в группе риска?
– Начнем с того, что тромбы возникают постоянно. Это нормальная защитная реакция организма. Ведь любое, даже микроскопическое повреждение сосуда требует восстановительной операции: тромб формируется для того, чтобы предотвратить дальнейшую кровопотерю.
Проблемы же начинаются лишь тогда, когда это функция дает сбой и в артериях или венах человека начинают образовываться сгустки крови. Да, существует два вида тромбоза: артериальный и венозный. Причем оба одинаково опасны, ибо могут привести к осложнениям, вплоть до инвалидности или летального исхода.
Основными же причинами образования тромбов более века назад немецкий ученый Рудольф Вирхов назвал повреждения эндотелия (внутреннего слоя сосуда), нарушение процесса свертывания крови и замедление кровотока. Это так называемая триада Вирхова.
То есть в группе риска находятся пациенты после хирургических операций и травм, женщины во время беременности и после родов, те, кто долгое время пребывал на постельном режиме или принимает гормональные контрацептивы. Высока вероятность образования тромбов у курильщиков, так как у них повышается вязкость крови, сужаются сосуды.
В этом же списке люди с анатомическими особенностями, например, с синдромом Мея-Тернера (состояние, при котором происходит значимое передавливание подвздошной вены рядом расположенной артерией), пациенты с заболеваниями сердца или периферических сосудов.
К неблагоприятным факторам врачи также относят алкоголизм, наркоманию, малоподвижный образ жизни, излишний вес, онкологические и наследственные заболевания вроде тромбофлебита.
Образование сгустков крови в венах нижних конечностей значительно увеличивается у тех, кто вынужден часто и много перемещаться на самолетах; кто готов сутками, согнув ноги в коленях, сидеть у телевизора. Даже существуют термины – «синдром экономического класса» и «телевизионный тромбофлебит». Хотя в группе риска и бухгалтеры, офис-менеджеры, программисты и вообще все, чья работа так или иначе связана с сидячим положением.
И, конечно, куда же без коронавирусной инфекции! Сегодня мы часто наблюдаем пациентов с артериальным или венозным тромбозом, появившимся вследствие перенесенного заболевания. Причем у многих происходит так называемый тотальный тромбоз, который требует срочного хирургического вмешательства.
– Можно заранее как-либо узнать о своей предрасположенности к тромбозу? На какие тревожные симптомы нужно обращать внимание?
— Надо понимать, что тромбоз вен и тромбоз артерий различаются по своей симптоматике. Так, тромбоз венозной системы может повреждать как поверхностные, так и глубокие вены.
Для тромбоза поверхностных вен характерна боль в области тромбированной вены, появление уплотнения и покраснения кожи по ходу вены и отечности в этой зоне. Возможно также ухудшение общего самочувствия: слабость, недомогание, озноб, повышение температуры тела.
Основной признак тромбоза глубоких вен (ТГВ) – это ярко выраженный отек конечностей (стопы, голени, бедра, иногда всей ноги). Кожа пораженной ноги может быть бледной и местами синюшной, температура пораженной конечности на 1,5 – 2 градуса выше по сравнению со здоровой. Однако в некоторых случаях тромбоз глубоких вен поначалу может протекать бессимптомно, из-за чего пациенты обращаются за медицинской помощью, когда болезнь уже запущена.
Между тем именно при тромбозе глубоких вен существует вероятность развития тромбоэмболии легочной артерии, которая в 30% случаев вызывает внезапную смерть в течение получаса.
Но даже если этого удается избежать, примерно у половины больных после ТГВ, хотя они и принимают антикоагулянты, развивается посттромботический синдром. У 15% пациентов он протекает в особо тяжелых формах, с ярко выраженной отечностью конечностей, хронической болью и венозной хромотой, а у 3 – 4% образуются венозные язвы.
Увы, около трети больных в течение 10 лет после обнаружения тромбоза все же теряют трудоспособность. Если учесть, что венозный тромбоз в основном возникает у активных людей в возрасте от 20 до 50 лет, то картина получается весьма безрадостной. Поэтому хочу подчеркнуть: при подозрении на развитие заболевания необходимо срочно обратиться к врачу. Ведь своевременная терапия существенно снижает вероятность тяжелых последствий.
– Своевременная терапия, как я понимаю, это прием препаратов, препятствующих тромбообразованию?
– Не только. Иногда у больного может быть сразу несколько серьезных факторов, провоцирующих тромбоз глубоких вен. Поэтому помимо антикоагулянтной терапии пациенту может понадобиться хирургическое вмешательство. Дело в том, что антикоагулянты не удаляют тромб из просвета сосуда, их прием лишь блокирует процесс образования новых сгустков.
На сегодняшний день наиболее перспективными средствами удаления тромбов являются эндоваскулярные малоинвазивные методики, когда операция выполняется под местной анестезией, без разрезов, через небольшие проколы в сосудах. Пациенты после подобных вмешательств могут выписаться из стационара уже на 2 – 4-й день после операции.
К эндоваскулярным методам относят тромболизис, когда прямо к тромбу подводят катетер, через который вводят специальное лекарство. После манипуляции в течение двух-трех дней тромб может рассосаться. Однако подобная операция показана не всем, поскольку имеет ряд противопоказаний.
Альтернативным методом эндоваскулярного удаления тромбов является механическая ротационная тромбэктомия (извлечение тромба специальным инструментом через небольшой надрез). Данная технология в настоящий момент представляет наибольший интерес, так как не имеет серьезных побочных осложнений и позволяет добиться высоких результатов лечения.
В некоторых случаях, в дополнение к вышеописанным подходам, для устранения основной причины тромбоза приходится прибегать к еще одному – имплантации венозного стента.
– Какие сегодня существуют методы ранней диагностики этого заболевания?
– Их много. Но первичным, несомненно, является ультразвуковое дуплексное сканирование. Оно используется при заболевании как вен, так и артерий. Это наиболее распространенный и безопасный метод определения тромбоза. По крайней мере он дает возможность поставить диагноз и решить: необходима пациенту срочная операция или нет.
Другие более сложные диагностические методы – это КТ, МРТ, рентген-контрастное исследование. Но назначать их себе самостоятельно не стоит. Призываю сначала обратиться к квалифицированному специалисту, который точно определит, какое именно исследование нужно конкретному пациенту. Это сэкономит время и средства.
Кроме того, выявить степень индивидуальной предрасположенности к тромбоэмболии поможет своевременное обследование на гены наследственной тромбофилии и антифосфолипидный синдром. Оно показано тем, у кого тромбоз уже произошел, а также при наличии случаев тромбозов или тромбоэмболий у кровных родственников (особенно в возрасте до 50 лет).
– Что порекомендуете делать для заблаговременной профилактики тромбоза?
– Простые вещи. Надо вести здоровый, подвижный образ жизни. Физическая нагрузка улучшает кровообращение, препятствует возникновению застоя в крови. Правильно питаться, больше употреблять растительной пищи, не содержащей холестерин. Не допускать обезвоживания организма. Нехватка жидкости повышает вязкость крови.
Женщинам со склонностью к варикозному расширению вен и жалобами на тяжесть в ногах необходимо отказаться от высоких каблуков. В такой обуви икроножная мышца, помогающая поднимать венозную кровь вверх по сосудам, сокращается очень мало, постепенно атрофируется и выполняет эту функцию плохо.
Регулярное ношение компрессионного антиварикозного трикотажа в значительной степени помогает профилактике тромбоэмболических осложнений как у женщин, так и у мужчин с варикозным расширением вен. Необходимо контролировать давление, беречь себя от травм и проходить плановые обследования не реже одного раза в год.
Все эти нехитрые действия и сохранят ваше здоровье.
Беседу с А.В.Светликовым провела Ирина Ботузова.
Материал опубликован в газете «Санкт-Петербургские ведомости» № 235 (7072) от 15.12.2021



