Что такое катетеризация центральной вены или центральный венозный катетер?
Центральный венозный катетер (ЦВК) представляет собой длинную гибкую трубочку, которая устанавливается в просвете крупной вены, фиксируется и может подсоединяться к системе для инфузий (капельнице) или шприцу. Эту манипуляцию и называют катетеризацией (установкой катетера).
В процессе установки такого катетера, пункция (укол) осуществляется в особых местах — в проэкции глубоко расположенных крупных вен, таких как подключичная (под правой или левой ключицей), внутренняя яремная (на правой или левой боковой поверхности шеи) , бедренная (в паху справа или слева). Эти вены не видны глазом, их можно найти по анатомическим ориентирам или увидеть с помощью УЗИ-аппарата, поэтому, катетеризацию центральных вен проводит только врач. Тогда как периферический венозный катетер устанавливают в поверхностные, подкожные вены в основном верхних конечностей, которые видны глазом. Установку такого катетера может проводить медсестра.
Для чего это бывает необходимо?
Все венозные катетеры широко используются в медицине для введения лекарственных препаратов непосредственно в кровоток, а также для забора крови. Катетер может стоять несколько суток, пока необходимо проводить лечение, что позволяет избежать многочисленных и болезненных прокалываний вен.
ЦВК предназначены для катетеризации крупных вен (подключичная, внутренняя яремная, бедренная).
Зачем же катетеризировать именно крупные сосуды?
Показания к установке ЦВК:
Основным показанием для постановки катетера в центральную вену является оказание неотложной помощи. При проведении реанимации и интенсивной терапии неотложных состояний, когда артериальное давление сильно снижается (шок), подкожные (периферические) вены на руках спадаются, перестают выбухать даже при наложении жгута и становятся не видны. Их пункция и катетеризация не возможна. Невозможно и введение жизненно важных медикаментов. Центральные же вены — более крупные, не спадаются, кровоток в них сохраняется. Поэтому катетеризация центральной вены может быть выполнена в критической ситуации и спасти жизнь пациента.
Кроме этого, для постановки центрального венозного катетера существуют следующие показания:
- Осуществление доступа к кровеносному руслу у тяжелых пациентов, длительно находящихся на лечении в условиях реанимации и интенсивной терапии;
- Для введения внутривенного (парэнтерального) питания, если поступление его через ЖКТ невозможно;
- При необходимости длительного введения веществ, которые раздражают периферические вены (адреномиметиков, антиаритмиков, при поведении химиотерапии у онкологических больных и др.);
- При плановых и неотложных операциях, если предполагается массивная кровопотеря и переливание больших объемов растворов и компонентов крови. Катетеризации одной периферической вены недостаточно;
- В случае если периферические вены на руках невозможно катетеризировать (тонкие, плохо выражены, тромбированы и др., а лечение или операцию необходимо проводить;
- При гемодиализе и гемофильтрации;
- Проведение операции на открытом сердце, с помощью аппарата искусственного кровообращения (АИК);
- Установка электрокардиостимулятора;
- Введение зонда в камеры сердца;
- Проведение рентгеноконтрастных исследований сердечно-сосудистой системы;
- Измерение центрального венозного давления (ЦВД), гемодинамический мониторинг;
Противопоказания:
Есть несколько противопоказаний к катетеризации центральных вен, которые являются относительными, поэтому по жизненным показаниям ЦВК в любом случае будет установлен.
К основным противопоказаниям относятся:
- Воспалительные процессы в месте введения.
- Нарушение свертываемости крови.
- Тромбоз вены, в которую планируется установить катетер.
- Травмы ключиц и двухсторонний пневмоторакс (для подключичного доступа).
Осложнения во время и после установки ЦВК:
- Пневмоторакс — скопление воздуха в плевральной полости при ранении плевры.
- Гемотораск — скопление крови в плевральной полости.
- Гидроторакс — скопление жидкости в плевральной полости, чаще связан с нахождением конца катетера в плевральной полости.
- Пункция артерии (позвоночной, сонной, подключичной) с кровотечением и появлением гематомы.
- Пункция лимфатических сосудов.
- Нарушение сердечного ритма при продвижении катетера. Частые желудочковые экстрасистолы или желудочковая тахикардия может указывать, что конец катетера находится прямо на трехстворчатом клапане.
- Неправильное направление ЦКВ.
- Повреждение нервов.
- Инфицирование катетера.
- Тромбоз вены (в процессе стояния катетера) и эмболия легочной артерии.
- Смещение подключичного катетера во внутреннюю яремную вену.
Считается, что катетеризация внутренней яремной вены сопровождается меньшим числом осложнений по сравнению с катетеризацией подключичной вены. При подключичном доступе велик риск пневмоторакса (повреждение плевры, покрывающей наши легкие) и непреднамеренное ранение подключичной артерий. В то же время в каких-то случаях удобнее использовать подключичный доступ, например: при гиповолемии и низком артериальном давлении у больного, двигательном возбуждении, наличие трахеостомы и т.д.
Для центрального венозного доступа чаще используют правую внутреннюю яремную вену или правую подключичную вену. Это связано с тем, что слева проходит грудной лимфатический проток и возможно непреднамеренное его повреждение во время катетеризации. А также по внутренней левой яремной вене происходит отток крови от доминирующего полушария головного мозга. И в случае возникновения гнойных или тромботических осложнений, неврологические последствия для пациента могут быть более серьезными.
При доступе через бедренную вену после катеризации пациент будет менее подвижен из-за повязки в паху. Есть повышенный риск тромботических осложнений и инфицирования катетера из-за близости промежности. Из плюсов можно отметить легкий вход в крупную вену, отсутствие по близости жизненно важных органов, которые можно непреднамеренно повредить. Это важно в случае оказания экстренной помощи и используется, как запасной вариант при невозможности выполнить центральную катетеризацию из другого доступа.
Процедура проводится в следующем порядке:
- Пациент лежит на спине.
- Врач дезинфицирует руки надевает стерильный халат и перчатки.
- Выбор места катетеризации и дезинфекция кожи пациента.
- Определение расположения вены по анатомическим признакам или с помощью ультразвуковой аппаратуры.
- Проведение местной анестезии места введения катетера лидокаином или новокаином.
- Пункция вены специальной иглой под местной анестезией и УЗ-контролем и получение венозной крови в шприце.
- Проведение по игле проводника в вену.
- Направление катетера в вену по проводнику.
- Удаление проводника.
- Проверка работы катетера (забор крови в шприц или подсоединение капельницы) и установка колпачка-заглушки на его конце.
- Фиксация катетера на коже лейкопластырем
- Наложение асептической повязки на катетер.
- Наблюдение за состоянием пациента после манипуляции. Появление новых жалоб, измерение АД, ЧСС, аускультация легких, рентген-контроль стояния катетера и состояния легких.
Что позволяет минимизировать осложнения?
- Выполнение манипуляции врачом соответствующей квалификации (анестезиолог-реаниматолог, ангио- и кардиохирург).
- Врач должен осмотреть и расспросить пациента (если это возможно) перед манипуляцией, на предмет выявления противопоказаний. Так же взвешивать риск возможных осложнений и пользу от предстоящей катетеризации и выбрать оптимальное место для катетеризации.
- Современные одноразовые наборы для катетеризации центральной вены имеют все необходимые инструменты. Они стерилизованы, гипоаллергенны, апирогенны и упакованы по всем правилам асептики еще на производстве, что исключает попадание микроорганизмов на катетер и к пациенту. Это помогает врачу выполнять катетеризацию в максимально стерильных условиях.
- Облегчить поиск вены, уменьшить риск осложнений позволяет проведение ультразвукового исследования, позволяющее уточнить индивидуальные особенности расположения венозных стволов пациента. В настоящее время все чаще катетеризацию центральных вен проводят под УЗИ-контролем, что позволяет сделать процедуру менее травматичной и болезненной, более быстрой и безопасной.
Инъекции в вену – довольно сложная процедура, которую не рекомендуется проводить самостоятельно. Если вызвать врача не удается, то важно знать базовые правила и небольшие хитрости в самостоятельном поиске вены и установке капельницы. Рассмотрим их.
Улучшаем доступ к вене
Залог правильной инъекции – доступность вены и ее видимость. Многие улучшают доступ к ней неправильно, связано это с противоречивой информацией из сомнительных источников. Опытные же врачи советуют остановиться на 5 способах.
Много жидкости
Дайте человеку воды (не менее 250 мл) за час до того, как будете вводить лекарство. Зачем это нужно? По двум причинам:
- Количество воды в организме напрямую влияет на то, как быстро кровь перекачивается по венам. А от этой скорости влияет то, насколько они заметны.
- При обезвоженности довольно сложно найти вену, особенно непрофессионалу.
Следующий способ поможет приблизиться к нужному результату.
Ставите капельницу в первый раз? Лучше обратитесь к специалисту!
Мы поставим капельницу у вас на дому через 1 час.
Пальпация вены
Найдите вену (или ее предполагаемое место) и положите палец. Им же помассажируйте участок в течение 30 секунд, но не сильно давите. Эта несложная процедура увеличит вену в размере, благодаря чему ее будет лучше видно.
Существует миф, связанный с пальпацией. Считается, что если хлопать по вене пальцами, то она приблизится к поверхности кожи. На самом деле человек добьется только противоположного результата. Вена сожмется, и ее будет проблемно заметить.
Согревание
Начинать поиски вены можно с этого способа, так как он достаточно эффективен. Связано это с тем, что вена благодаря теплу расширяется и увеличивается. Лучше всего согреть человека, которому собираетесь делать инъекцию. Есть несколько советов:
- Если на улице холодно, а человек только пришел домой, не делайте инъекцию. Подождите, пока он согреется. Рекомендуется укрыть его пледом и дать расслабиться.
- Отлично действуют горячие напитки, будь это кофе или чай. Идеальный вариант – принятие ванны, но не делайте инъекцию прямо во время купания.
- Если на это нет времени, возьмите полотенце и поместите в микроволновую печь (достаточно 30 секунд). Оно быстро нагреется, и им можно обмотать место вокруг вены. Другой вариант – намочить место инъекции, а потом погреть феном.
Тепло – отличный вариант, если предстоит капельница для сложных вен, поэтому игнорировать этот способ не стоит.
Принцип гравитации
Способ, несмотря на простоту, очень эффективен. Попросите человека лечь на кровать или диван таким образом, чтобы рука свисала. Здесь за дело берется принцип гравитации: кровь начинает приливать к руке, в результате чего вены становятся темнее, заметнее и больше.
Можно попробовать и другой способ: человеку нужно вытянуть руку и сделать круговые движения. Достаточно полминуты для того, чтобы вены были видны долгое время.
Сжимание
В доме каждого найдется резиновый мячик или предмет, который его заменяет. Человеку достаточно лишь интенсивно сжимать и разжимать его, благодаря чему вены будут заметнее. Такой мячик особенно стоит приобрести, если предстоит капельница со сложными венами. Ведь если особых проблем с их видимостью нет, достаточно просто сжимать руки в кулаки и разжимать их.
Проблема сложных вен
Обычно уколы в вену не доставляют проблем, если есть определенный опыт. Но есть категория людей, у которых они не видны или малозаметны – так называемые сложные вены. Проблема в том, что в них довольно неудобно делать инъекции, из-за чего практически всегда появляются осложнения (гематомы или введение лекарство мимо вены).
Есть несколько причин:
- Частые инъекции.
- Наркотики и следствие введения этих веществ в вену.
- Наследственность. Связано это с особенным строением венозным сосудов.
- Лишний вес. Из-за того, что человек полный (в том числе и в месте инъекций), жир перекрывает вены.
- Нерегулярные занятие спортом. Больше актуально у женщин, чем у мужчин, так как они реже выполняют тяжелую физическую работу.
Причины могут быть и временными. Например, человек принимает препараты, которые увеличивают тонус венозной стенки. Он может попросту переохладиться или бояться инъекции.
Такие случаи лучше доверить профессионалам. При неправильном подходе лекарство может пойти не в вену, а клетчатку, которая ее окружает. Большой синяк на месте укола – не только эстетическая проблема, но еще и болезненная.
Ставим капельницу
Как известно, капельница – один из самых эффективных способов ввести лекарство пациенту, поэтому навык правильной установки пригодится всем.
Начальная подготовка
Подготовка проста, но это не отменяет ее важности:
- Подготовьте стойку.
- Вымойте руки. Это обязательный этап, причем руки нужно мыть правильно. Сначала мойте ладони, затем – их тыльную сторону и участки между пальцами.
- Приготовьте набор, в который входят трубка и зажим. Если вы ставите капельницу ребенку, то рекомендуется микронабор, взрослым – макронабор.
- Выберите иглу. Здесь действует правило: чем больше длина иглы, тем она тоньше.
- Подготовьте инструменты.
Рекомендуется сложить приборы в одном месте.
Подготовка капельницы
Здесь все просто: нужно взять пакет с лекарством и найти его место соединения. Именно туда и вставляется набор. Это место потрите ватой со спиртом.
Потом нужно подключить капельницу к пакету, повесить ее на стойку. Часто непрофессионалы не замечают, что в системе есть пузырьки. Чтобы от них избавиться, нужно жидкость провести до конца трубки.
Важно, чтобы трубка не касалась пола. Это важно потому, что капельница стерильна и в ней нет микробов. На полу всегда есть бактерии, вредные микроорганизмы в том числе.
Установка капельницы
Теперь работа непосредственно с пациентом. Многие во время этого процесса нервничают, что усложняет видимость вен. Поэтому стоит потратить время на описание процесса, психологически подготовить к инъекции. Это особенно важно, если нужно поставить капельницу со сложными венами.
Далее уложите человека на кровать (здесь можно использовать описанный принцип гравитации). Также такое положение снижает болевые ощущения от укола.
Теперь стоит найти место для установки катетера. Лучше всего, если это будет рука, которой человек не пишет. Перевяжите руку жгутом. В сочетании с описанными выше советами ошибиться во время инъекции будет сложно. Потрите кожу ватой, смоченной в спирте.
Следующий шаг – катетер. Вставляйте его под углом 30-45 градусов и держите так, будто это шприц. Как только внутри появится кровь, угол нужно уменьшить. Катетер должен располагаться параллельно коже. Далее сделайте следующее:
- Протолкните катетер на 2 мм.
- Зафиксируйте иглу, после чего снова протолкните катетер.
- Достаньте иглу, ее можно выбросить.
Теперь можно убрать жгут и снова протереть место инъекции.
Самая ответственная и сложная часть выполнена, осталось вставить трубку в катетер, убрать зажим капельницы и закрепить положение (можно воспользоваться пластырем).
Выезд оплачивается отдельно — от 550 рублей
Звоните:
Выезд оплачивается отдельно — от 550 рублей
Звоните:
Рекомендуется использовать сначала физраствор, чтобы понять успешность процедуры. Если вы поставили капельницу неправильно, то прилегающие ткани начнут отекать или появятся другие симптомы. Понаблюдайте за пациентом, после чего замените на нужное лекарство и поставьте нужную скорость его поступления.
Постановка капельницы и нахождение вены – довольно простое занятие, в котором сложно ошибиться, если делать все по плану. Проблема в том, что нюансов процедуры довольно много, будь это стресс пациента или размер иглы, а некоторые ее этапы можно проигнорировать по невнимательности. Поэтому при возможности лучше доверять это дело профессионалам.
Содержание:
- Общие сведения
- Состав и форма выпуска наркотика
- Способы употребления метадона
- Опасность внутривенных инъекций метадона
- Как восстановить вены после метадона

В некоторых европейских странах и США инъекции метадона и сейчас применяются для лечения наркотической зависимости от опиатов. В основе данной методики лежит прием средства малыми дозами под контролем врача, что помогает избавиться от абстинентного синдрома и постепенно преодолеть тягу к героину или опиуму.
Оставьте заявку на бесплатную консультацию или вызов врача
и мы свяжемся с вами в течение 5 минут!
Заказать звонок
Булкин Алексей Владимирович
Генеральный директор Клиники «ВЕРИМЕД», Врач психиатр-нарколог
Общие сведения
Метадон был синтезирован в 1937 году в Германии. Его стали широко применять с обезболивающей целью в медицине. Свободная продажа в аптеках и относительно небольшая стоимость только способствовали его популярности. Но после выявления летальных случаев от передозировки и отказа жизненно важных органов после длительного приема вещества открытое распространение прекратили, а его производство поставили под строгий контроль.
В настоящее время выпускают метадон под различными торговыми марками, основными из которых являются Анадон, Физептон, Долофин. В нашей стране сам препарат и заместительная терапия с его применением считаются незаконными. Поскольку многочисленные наблюдения и выводы медиков свидетельствуют о том, что соединение из-за сильного наркотического эффекта вызывает быстрое привыкание, необратимые изменения центральной нервной системы, поведенческие аномалии и физические заболевания.
Состав и форма выпуска наркотика
Метадон, который получают промышленным путем на фармакологических предприятиях более чистый и безопасный с точки зрения дополнительных примесей. Препарат изготавливают в таблетированном и порошкообразном виде, как сироп и жидкость для инъекций. Форма влияет только на способ употребления, но активным действующим соединением всегда является метадона гидрохлорид.
Препарат, выпущенный кустарным методом, несет в себе большую опасность, чем аптечный аналог. О качестве химического средства здесь не может быть и речи, да и чистота вызывает большие сомнения. Доморощенные химики используют неизвестные реагенты, разбавляют наркотик всевозможными добавками для увеличения объема и токсического эффекта. Иногда даже под видом метадона реализуют совсем другие соединения. В результате самопальный препарат в десятки раз токсичнее заводского вещества, чаще вызывает отравления и передозировки.
Начните лечение прямо сейчас!
Оставьте заявку на лечение и вы успеете спасти свое здоровье или близкого человека!
Заказать звонок
Способы употребления метадона
Это средство принимают в основном перорально или внутривенными инъекциями. Все зависит от того, какую фармакологическую форму имеет наркотик. Таблетки, сироп, порошок наркоманы просто глотают или подмешивают к другим психоактивным веществам или спиртным напиткам.
Опасность этого способа заключается в раздражении слизистых оболочек ротовой полости, желудка и кишечника. Это часто становится причиной образования очагов воспаления, трофических язв, гастритов и даже злокачественных опухолей.
При внутривенном введении применяют жидкие или порошкообразные формы препарата. Во втором случае для растворения используют воду для инъекций или дистиллированную. Уколы позволяют моментально попасть психоактивным соединениям в кровеносную систему и быстро разнестись по всему организму.
Время действие метадона при инъекционном способе введения значительно короче (5-8 минут), чем при пероральном употреблении (20-30 мин). Если вещество применяют в лечебных обезболивающих целях, то оно начинает действовать через 40 или 45 минут и не сохраняет свой эффект на протяжении 20-30 часов.
Консультация круглосуточно!
Мы знаем обо всех существующих эффективных методах избавления от зависимости!
Заказать звонок
Опасность внутривенных инъекций метадона
Если наркоманы колют себе препарат, то наряду с быстрым «приходом» существуют следующие риски:
- занесение инфекции в подкожный слой или в кровеносные сосуды;
- образование воспаления, абсцессов и флебитов;
- заражение гепатитом или ВИЧ-инфекцией;
- формирование некроза мышечной ткани и подкожной клетчатки;
- передозировки или отравления.
Все это происходит потому, что в среде наркоманов редко придерживаются условий стерильности, допускают использование одного шприца для нескольких человек. В спешке или под влиянием симптомов ломки наркотик могут ввести мимо вены. Да и о правильном расчете допустимой дозы и чистоте вещества мало задумываются, когда единственное желание — быстрее получить требуемую порцию.
Если же во время передозировки человек находится в одиночестве или же в компании неадекватных друзей, то без своевременной медицинской помощи очень высокий процент смертельных случаев.
Хотите узнать все вариантыстоимости услуг?
Свяжитесь с нашим специалистом:
Заказать звонок
Как восстановить вены после метадона
Процесс реанимирования сосудов после уколов наркотика зависит от степени их поражения и наличия сопутствующих заболеваний. Но основным правилом для исцеления является полный отказ от наркотика или хотя бы замена внутривенного введения на другой способ приема.
Оценить состояние вен и назначить правильное лечение сможет только врач: нарколог, сосудистый хирург, флеболог. Поэтому при обнаружении проблем не стоит надеяться на то, что со временем все пройдет. Изменения могут привести к склерозированию и рубцеванию стенок, тромбофлебиту, абсцессах.
В зависимости от сложности недуга больному с пораженными сосудами может понадобиться не только консервативное, но и хирургическое лечение. В любом случае план медицинской помощи носит комплексный характер и при исцелении учитывает все аспекты физического и психического здоровья, проявившимися на фоне инъекций метадона.
Как дополнительные методы при восстановлении вен стоит рассматривать мази и гели с антитромбическим, противовоспалительным и бактериальным эффектом, физиотерапевтические процедуры, иглоукалывание, воздействие инфракрасными лучами и магнитным полем.
Никогда не пользуйтесь советами народных целителей и травников относительно того, как восстановить вены после метадона. Некоторые домашние методы помогут снять болезненные симптомы и улучшить состояние сосудов. Например, травяные отвары, компрессы и примочки из определенных лекарственных растений снимают воспаление, уменьшают нагноения. Но перед их использованием нужно обязательно посоветоваться с врачом и неукоснительно следовать его рекомендациям.
Литература:
- Овчарова, Лариса Германовна. Причины и последствия вредных привычек : учебное пособие / Л. Г. Овчарова, Л. С. Хорошилова, З. А. Курбатова ; М-во образования и науки Российской Федерации, Гос. образовательное учреждение высш. проф. образования «Кемеровский гос. ун-т». — Кемерово : Кузбассвузиздат, 2006. — 115 с. : табл.; 20 см.; ISBN 5-8353-0185-5
- Наркотики : свойства, действие, фармакокинетика, метаболизм : учебное пособие / Н. В. Веселовская [и др.]. — 3-е изд., перераб., испр. и доп. — Москва : Нарконет, 2008. — 262 с. : ил., табл.; 21 см.; ISBN 978-5-94497-029-9 (В пер.)
- Больное место. Вены. — Нижний Новгород : Газетный мир, 2017. — 95 с.; см.; ISBN 978-5-4423-0242-4
Популярные услуги
Содержание
- 1 Классификация типов венозной недостаточности
- 2 Каковы причины венозной недостаточности?
- 3 Как проявляется венозная недостаточность?
- 4 Стадии
- 5 Методы лечения венозной недостаточности
- 6 8 рекомендаций для профилактики венозной недостаточности
- 6.1 Компрессионная помощь венам
- 6.2 Не оставайтесь без движения надолго
- 6.3 Практикуйте занятия спортом, полезные для вен
- 6.4 Не перегревайте ноги
- 6.5 Следите за питанием, весом и не допускайте запоров
- 6.6 Выбирайте просторную одежду и удобную обувь
- 6.7 Совершайте ежедневные прогулки
- 6.8 Делайте массаж ног
- 6.9 Подберите безопасные контрацептивы
Венозная недостаточность (ВН) — патологическое состояние кровеносной системы, характеризующееся замедлением оттока крови. В обычном состоянии по здоровым венам кровь перемещается снизу вверх, в направлении сердца, преодолевая гравитацию. Когда жидкость застаивается, стенки сосудов растягиваются, а их просвет сужается. У женщин такое состояние наблюдется чаще мужчин: 40 % и 17 % случаев соответственно. К тому же, женщин этот недуг поражает раньше; у многих его симптомы заметны уже в 40 лет, тогда как у мужчин он проявляется в 70.
Классификация типов венозной недостаточности
Для оценки разновидности патологического процесса и характера состояния пациента с ВН, врачи-флеболги диагностируют одну из четырех форм заболевания:
- симптоматическую;
- этиологическую;
- патофизиологическую;
- комбинированную.
Согласно медицинской классификации венозной недостаточности, предложенной российскими специалистами в 2000 году, также различают 4 типа этого заболевания.
- Внутрикожный сегментарный.
- Сегментарный с рефлюксом.
- Распространенный с рефлюксом.
- Расширение венозных сосудов.
Следствием перенесённой ВН нередко являются тромбофлебит и тромбоэмболия.
Каковы причины венозной недостаточности?
Флебологи указывают на множество причин венозной недостаточности. В статистике лидируют наследственность и гормональный дисбаланс, а именно избыточная выработка эстрогена.
Появлению патологии также способствуют:
- малоподвижный образ жизни;
- длительные статичные позы (в транспорте, на рабочем месте);
- ожирение, избыточный вес, вынашивание плода;
- повышенное кровяное давление внутри брюшной полости
(в частности, от подъема тяжестей, тесной одежды, запоров);
- чрезмерное напряжение при спортивных нагрузках;
- перегрев ног;
- гормональная контрацепция;
- варикоз, ранее перенесенные травмы сосудов.
Специалисты называют также косвенные причины венозной недостаточности. У некоторых пациентов она проявляется на фоне других болезней, перечисленных ниже.
- Варикозное расширение вен: характеризуется слабостью клапанов и замедлением кровотока
- Тромбофлебит: с воспалением сосудистых стенок, появлением сгустков, или тромбов
- Флеботромбоз: патология глубоких вен с частичной или полной непроходимостью сосудов.
- Посттромботический синдром: наблюдаются гемодинамические нарушения; частая патология — тромбоз глубинных вен.
- Болезни крови: вызывающие ускорение или замедление ее свертываемости.
- Нарушение метаболизма: и протекание в теле онкологических процессов.
Как проявляется венозная недостаточность?
Первичный симптом венозной недостаточности — ощущение тяжести, отёки голеней и стоп. Позже к нему присоединяются «распирающие» боли и судороги икроножных мышц, которые беспокоят не только днём, но и по ночам. Иногда в ногах ощущается жар.
Второй характерный признак – появление сосудистых «звездочек», когда сплетения вен видны через кожу в виде синих или красных нитей. Визуально и тактильно венозная недостаточность конечностей даёт о себе знать также появлением бугорков или выпирающих вен.
Вследствие нарушения кровообращения нередко отмечается повышенная сухость дермы. Появляются коричневые, либо напротив, белёсые пятна; их площадь по мере прогрессирования болезни увеличивается, а в центре со временем открывается язва.
При подозрении на заболевание вен стоит посетить флеболога. Периодические визиты 2 раза в год обеспечат контроль за состоянием вен, течением заболевания, квалифицированную и своевременную помощь. Современной медицине известны способы лечения венозной недостаточности без боли и прямого оперативного вмешательства.
Стадии
На первых порах неполный отток крови из вен не имеет выраженных проявлений и не представляет особой опасности. Однако развитие венозной недостаточности ног может обрести хронический характер и/или спровоцировать острую фазу, которая без оказания своевременной медпомощи чревата очень тяжелыми последствиями.
Специалисты-флебологи различают следующие степени венозной недостаточности:
- изменение венозных стенок;
- дисфункция венозных клапанов;
- неестественный ток крови, провоцирующий венозную гипертензию;
- фрагментарное расширение диаметра вен;
- проявление пятен отличного от кожи цвета; чаще это локальная гиперпигментация;
- варикозная экзема и тромбоз глубинных вен.
Методы лечения венозной недостаточности
Вялотекущая хроническая венозная недостаточность успешно лечится в амбулаторном формате; острая стадия (ОВН) – повод к срочной госпитализации. Если нет противопоказаний, практикуется консервативное терапевтическое лечение.
Решаются следующие задачи:
- уменьшение воспалительного процесса;
- нормализация кровооттока;
- восстановление тургора сосудистых стенок;
- улучшение тканевого метаболизма.
При медикаментозном лечении острой венозной недостаточности назначаются лекарства нескольких групп. Это венотонические препараты, ангиопротекторы, антиагреганты, антикоагулянты.
Непременным слагаемым консервативного лечения ВН является механическое компрессионное воздействие. Иными словами, наложение эластичных бинтов или ношение уплотнённого медицинского трикотажа. В аптеках он продаётся в виде белья, чулок, колготок, гольфов. Умеренный нажим обеспечивает дополнительный каркас, предотвращающий дальнейшее растяжение ослабленных сосудов. Помимо этого, он приводит кровообращение в норму, предотвращая образование застоя и тромбов.
Вслед за купированием острой стадии ВН, для стимулирования регенерации пострадавших тканей, могут быть назначены физиотерапевтические процедуры. Хорошие результаты дают: лекарственный электрофорез, лазеро- и магнитотерапия, дарсонвализация и прочие методы воздействия. Разгрузке венозной системы, улучшению обмена веществ, ускорению крово- и лимфотока содействует и мануальный массаж. От массажиста он требует специального обучения и подготовки.
Если перечисленные методы не дают нужного результата, заболевание прогрессирует, обсуждаются методы хирургического лечения.
В их числе:
- склеротерапия: в больные вены инъекционно вводится лекарственный препарат, запечатывающий сосуды; в дальнейшем они не участвуют в системе кровообращения.
- лазерная коагуляция: при узконаправленном действии пучка лазера проблемный участок вены прижигается. Это ведет к тромботической окклюзии; проще говоря, к свёртыванию и постепенному растворению сосудистой ткани.
- радиочастотная абляция: под действием радиоволнового сигнала необходимой частоты непомерно растянувшиеся сосудистые стенки нагреваются и сжимаются. Затем происходит облитерация, позже — естественное исчезновение вены.
- флебэктомия: через микропроколы в коже хирург выполняет иссечение пострадавших участков.
Рекомендуем проходить лечение у компетентных докторов. Для получения качественной медицинской помощи можно обратиться в нашу клинику. Используя современное оборудование и методы диагностики, наши флебологи выявляют причину болезни. Затем устанавливают локализацию патологического кровотока, после чего подбирают оптимальный для пациента вариант лечения либо дают советы по профилактике.
8 рекомендаций для профилактики венозной недостаточности
При разумном отношении к здоровью и контролю за своим телом венозная недостаточность конечностей может протекать, не доставляя неудобств, не создавая рисков и не приводя к осложнениям. Основополагающим условием этого является корректировка режима жизни, в частности, работы, сна и отдыха.
Общие рекомендации врачей выглядят следующим образом.
Компрессионная помощь венам
Это основа профилактики и лечения любой патологии вен на ногах. Следует использовать специальные эластичные бинты, либо готовые изделия — гольфы, колготы, чулки. Для подбора разновидности и степени (класса) компрессии необходима консультация специалиста-флеболога.
Не оставайтесь без движения надолго
Лежачее, сидячее, или положение стоя на ногах замедляет отток венозной крови. Поэтому ежечасно или каждые полтора часа человеку необходима 3-5 минутная мышечная активность. В условиях, когда это невозможно (например, при перелёте), рекомендуется совершать несколько движений в голеностопе. Это могут быть круговые движения ступнями, а также сгибание и разгибание сустава.
Практикуйте занятия спортом, полезные для вен
Плавание, ходьба со скандинавскими палками и на лыжах, бег трусцой, спортивная ходьба, танцы разгоняют в ногах венозное кровообращение.
Даже обычные пешие и велосипедные прогулки, с плавными и ритмичными сокращениями икроножных мышц, являются хорошей профилактикой застоя. Полезны йога, пилатес, степ-аэробика, калланетика, шейпинг.
Бег, тяжелая атлетика, силовые упражнения противопоказаны, поскольку связанное с ними неизбежное напряжение значительно повышает давление в венах.
Не перегревайте ноги
Тепло расширяет сосуды и способствует застою крови. Тем, у кого диагностирована хроническая венозная недостаточность, не стоит загорать, париться в бане, принимать горячие ванны, проводить депиляцию горячим воском. Умеренный холод, напротив, полезен ввиду сужения просвета вен. Принимая душ, заканчивайте его прохладным обливанием конечностей в направлении снизу вверх.
Следите за питанием, весом и не допускайте запоров
Избыточная масса тела — один из факторов риска развития ХВЗ. При запорах напрягаются мышцы брюшного пресса, что резко повышает давление крови на стенки вен. Для исключения этой причины венозной недостаточности необходимо регулярное сбалансированное питание. Употребление большого количества растительной клетчатки и достаточный объем жидкости — залог здоровья вен. Чрезвычайно полезен витамин Е, повышающий упругость и эластичность сосудов. Витамины С и Р (рутин) необходимы для их прочности.
Выбирайте просторную одежду и удобную обувь
Чрезмерно узкие джинсы, корсеты и утягивающее бельё сдавливают близкорасположенные вены, чем затрудняют кровоток. Туго затянутый ремень препятствует естественному дыханию, тем самым повышая внутрибрюшное давление. Обувь на среднем и высоком каблуке, как и модели без него вынуждают мышцы стоп и голеней перенапрягаться; работа венозной помпы нарушается. Оптимальная высота каблука — 3-4 см. Очень полезно ходить босиком; используйте для этого любую возможность!
Совершайте ежедневные прогулки
Спокойная прогулка на небольшое расстояние – лучший отдых для ваших ног. Это значительно лучше сидения у компьютера или просмотра телевизора в положении лёжа. Привычка к ежевечерним прогулкам в течение 20-30 минут — лучшая профилактика варикоза!
Делайте массаж ног
Отличной профилактикой венозной недостаточности конечностей является легкий самомассаж. Несильно нажимая на голень поверхностью ладони, двигайте ею снизу вверх и обратно в течение 10 минут. Врачи рекомендуют делать это несколько раз в день, в том числе после занятий спортом. Эффективен и аппаратный пневмолимфомассаж, проводимый амбулаторно. Безболезненный и безопасный, он быстро и надолго устраняет отеки и тяжесть в ногах.
Подберите безопасные контрацептивы
В ракурсе здоровья вен гормональные противозачаточные таблетки нежелательны. Их бесконтрольный прием может спровоцировать развитие или прогресс варикоза, а также тромбозы. Женские половые гормоны, как естественные, так и фармакологические, снижают эластичность сосудистых стенок. Если без приёма гормоносодержащих препаратов не обойтись, согласуйте их назначение с флебологом. Также обратитесь к гинекологу по поводу индивидуального подбора препарата.
Пусть ваши вены и ноги будут здоровы!
Из-за варикоза стенки вен становятся тонкими и уязвимыми, а ещё они постоянно испытывают чрезмерную нагрузку — давление крови, которая скапливается в больном сосуде, потому что не может нормально двигаться вверх, к сердцу.
В этот момент усиленная нагрузка на ноги, ушиб, резкий рывок мышц (растяжение), если вы поскользнулись и т.п. — могут привести к разрыву вены.
Это очень опасно?
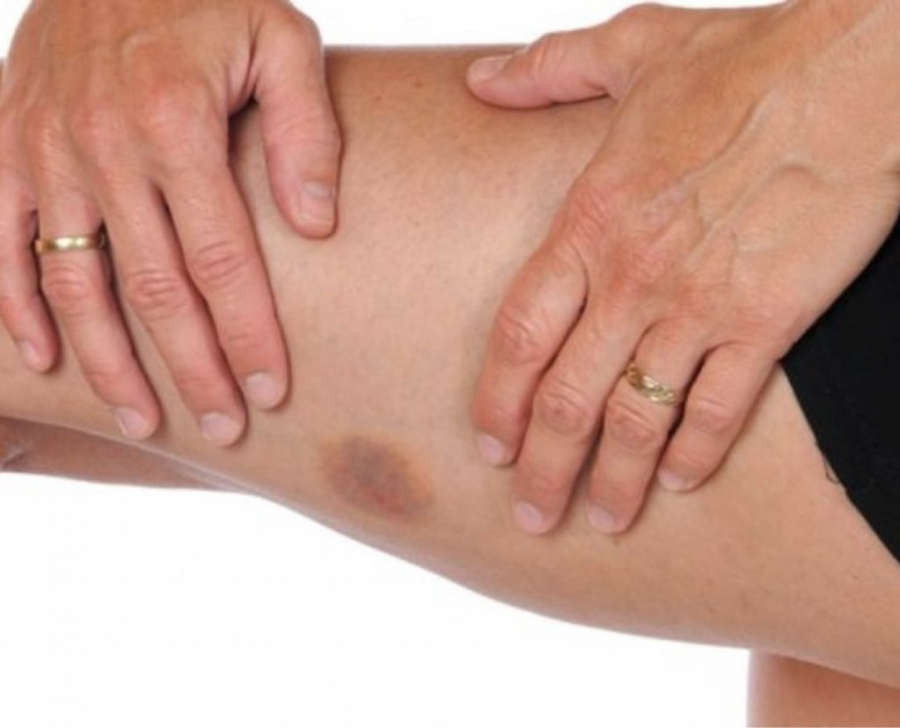
Если разорвалась очень мелкая вена (капилляр), то вы увидите небольшой синяк. Неприятно на вид, но для жизни не опасно. Но частое появление синячков —это следствие нарастающией хрупкости сосудов, знак прогрессирующего варикоза. Задумайтесь!
А вот если синяк большой, тянется по длине вены, то это признак разрыва большого сосуда. Сама гематома может быть безболезненной, и вы не сразу узнаете о случившемся. Проявлением внутреннего кровотечения могут быть постоянный отёк, падение давления, слабость, бледность, боль при ходьбе. Что делать? Срочно к хирургу! Он определит, насколько опасна ситуация: нужна ли вам госпитализация или можно обойтись консервативным лечением.
Самый, пожалуй, пугающий вариант разрыва сосуда — разрыв с наружным кровотечением (разрыв вены или варикозного узла у поверхности кожи). К счастью, его можно сразу заметить, но часто он сопровождается обморочными явлениями, спутанностью сознания.
Если разрыв сосуда игнорировать, то последствия могут быть опасными и необратимыми: отрыв тромба; перерождение разрыва в трофическую язву; в худшем случае — массированная кровопотеря и смерть.
Разрыв вены с наружным кровотечением может случиться в любой момент. Если вы одни на улице, вдали от аптек и больниц, сразу вызывайте бригаду скорой помощи. Не старайтесь никуда дойти самостоятельно! До приезда врачей вы можете предпринять следующие действия (самостоятельно или с помощью других людей):
- Возьмите носовой платок или любой кусок ткани и прижмите к месту разрыва, надавите на вену и плотно закрепите эту накладку другим куском ткани или шарфом.
- Из подручных материалов (ремня, пояса или шарфа) сделайте жгут, наложите его на ногу на 10 сантиметров ниже места разрыва.
- Если вы не в одиночестве, попросите купить в аптеке гемостатическую губку (она впитывает кровь и останавливает кровотечение), положите её под салфетку на место разрыва и зафиксируйте
- Примите положение лёжа, чтобы снизить нагрузку на вены, поднимите ноги выше головы.
Заверните в ткань кусок льда/снега, наложите компресс на место кровотечения (его можно держать до тридцати минут). - Самый простой и надёжный способ обезопасить себя от разрыва вена — вылечить варикоз на ранней стадии, не затягивать с лечением. Предотвратить осложнения всегда легче, чем лечить!
Записаться на приём хирурга-флеболога в клинику лазерной хирургии «Варикоза нет» вы можете по телефону +7 (473) 204-54-40 или на нашем сайте.