Практически все женщины, за исключением редких индивидуумов, заинтересованы в рождении здорового ребенка. Понятие «здоровый ребенок» может иметь разные нюансы, но в целом речь идет об отсутствии отклонений в развитии будущего ребенка — как физическом, так и умственном. Важную роль в этом играет профилактика и раннее выявление пороков развития, которые могут быть спонтанными (случайными) на фоне нормального набора хромосом или же закономерными, то есть следствием генетических и хромосомных отклонений.
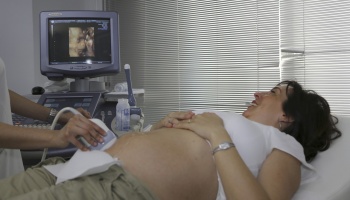
Еще в недалеком прошлом у плода, находящегося в утробе матери, выявить пороки развития, особенно совместимые с жизнью, было невозможно. С появлением УЗИ и внедрением его в практику акушеров-гинекологов 60–70 % пороков развития теперь можно обнаружить до 20–21 недели беременности.
Природный контроль нормального зачатия
Однако в связи с тем, что возраст женщин, планирующих беременность, значительно увеличился и в развитых странах достиг в среднем 30 лет, повысилась и частота осложнений беременности, связанных с патологическим зачатием. Чаще всего природа отбраковывает большинство зачатий, сопровождающихся отклонениями в наборе хромосом (моносомии, трисомии) и с генными мутациями, связанными с серьезными нарушениями обмена веществ. Но такие виды трисомий, как 13, 18 и 21, встречаются чаще всего, причем такая беременность может прогрессировать в некоторых случаях до родов. Поэтому так важно помнить, что с возрастом частота хромосомных отклонений, как и пороков развития, увеличивается.
В природе существует несколько уровней контроля качества зачатого материала. Первый уровень контроля наблюдается до имплантации и в первую неделю имплантации — это называют биохимической беременностью. В данный период отсеивается до 60–70 % всех оплодотворенных яйцеклеток, и так происходит у большинства млекопитающих.
Второй уровень контроля качества зачатий проходит на фоне клинической беременности до вступления в силу формирующейся плаценты (до лютеоплацентарного сдвига в выработке прогестерона, который наблюдается в 6–7 недель). Спонтанные потери беременности после имплантации встречаются в 25–31 % случаев, причем 80 % спонтанных абортов наблюдаются в первом триместре, и большая часть их произойдет до 6–8 недель беременности, что чаще всего бывает связано с плохой имплантацией дефектного плодного яйца. До 50 % потерь беременности возникает из-за хромосомных аномалий (в первом триместре — около 55–60 %, во втором — 35 %, а в третьем — 5 %).
Третий уровень контроля качества зачатий наблюдается после 8 недель и происходит обычно до 13–14 недель. Как показывают исследования, после 10 недель чаще теряются беременности из-за пороков развития на фоне нормального набора хромосом. К таким поражениям относят пороки развития нервной трубки, центральной нервной системы и сердечно-сосудистой системы.
Однако причиной потери беременности могут быть отклонения не только со стороны плода, но и со стороны матери — пороки строения и функции плаценты, определенные заболевания женщины. Чем больше прогрессирует беременность, тем меньше срабатывают механизмы проверки качества зачатого потомства, поэтому женщина может доносить до срока нормального родоразрешения плод с разными пороками развития.
Методы диагностики пороков развития плода
В прошлом из-за отсутствия диагностических методов поздние потери беременности встречались намного чаще, как и мертворождение, и смерть новорожденных из-за хромосомных аномалий и пороков развития. Чем позже прерывается беременность, тем больше риск возникновения осложнений, которые могут негативно повлиять на организм матери. Поэтому и врачей, и женщин давно уже интересует вопрос раннего выявления нарушений зачатия, чтобы принять решение о прерывании беременности или ее сохранении своевременно, а также выбрать тактику оказания помощи новорожденному с определенными пороками развития заранее (например, провести операцию сразу после рождения).
Современное акушерство использует в своей работе пренатальные (до рождения) скрининговые тесты, которые заключаются в выявлении определенных веществ в крови матери, уровень которых может меняться при ряде хромосомных аномалий и пороках развития. Определены также УЗИ-признаки на ранних сроках беременности, по которым можно заподозрить дефектное зачатие. Однако скрининги не являются диагностическими методами, потому что с их помощью невозможно определить набор хромосом плода и отклонения в них.
С помощью пренатальных диагностических методов обследования можно поставить диагноз, то есть определить конкретное нарушение развития и хромосомный набор (кариотип) плода. Хотя диагностических методов много, но чаще всего под пренатальной диагностикой понимают генетическую, целью которой является определение кариотипа ребенка.
До сих пор стандартный метод пренатальной диагностики предполагает забор ворсин хориона, забор околоплодных вод (амниоцентез) и забор крови плода (кордоцентез). Все эти три вида получения материала для диагностики — инвазивные, то есть связаны с проникновением инструментов в полость матки, поэтому сопряжены с риском потери беременности.
В последние годы появился новый метод диагностики — определение свободных фрагментов ДНК (cfDNA) из клеток плода в крови матери (или слизи канала шейки матки). Однако из-за дороговизны он пока что не внедрен в повседневную практику врачей.
Порядок пренатального диагностического консультирования
Ошибочно многие женщины считают, что пренатальные скрининги и диагностика заключаются только в определении уровня некоторых биохимических маркеров крови или определении кариотипа ребенка. В реальности пренатальное диагностическое консультирование (это более точное название для данного процесса) начинается с опроса семейной пары и сбора семейной истории, уточнения этнического происхождения женщины и мужчины, сбора генетической, акушерской, медицинской истории их прошлого с учетом желания женщины прервать беременность в случае обнаружения серьезных отклонений в развитии ребенка и хромосомных аномалий. Ведь далеко не все женщины пожелают прервать беременность при наличии ребенка, пораженного синдромом Дауна, например. И здесь могут сыграть роль как личные предпочтения, так и религиозные взгляды. Поэтому до того, как посылать беременную женщину на проведение пренатальных скринингов и диагностических тестов, важно знать, насколько результаты такого обследования важны для самой женщины, а не ее врача.
Также необходимо учитывать, что многие женщины, как и семейные пары в целом, не осознают, с какими трудностями им придется столкнуться в случае рождения ребенка-инвалида с пороками развития или хромосомными аномалиями. Пренатальное консультирование социальными работниками, а также встречи с семьями, где есть дети с аналогичными отклонениями в развитии, поможет оценить мужчине и женщине будущий уровень ответственности, занятости, финансовых затрат на уход за такими детьми и их воспитание.
Пренатальное диагностическое консультирование можно разделить на три этапа:
1) консультирование до проведения скрининговых и диагностических тестов, которое состоит из опроса, сбора информации о прошлых беременностях, рождении здоровых и больных детей и других важных фактов;
2) пренатальные скрининги, обсуждение полученных результатов, выбор диагностических методов обследования;
3) постскрининговое консультирование, которое включает обсуждение полученных результатов диагностики и выработку определенной тактики: сохранение или прерывание беременности, заблаговременное построение отношений со специалистами, лечебными и другими учреждениями, социальными службами, помощь которых потребуется после рождения ребенка. В обязанности врача также входит объяснение рисков потери беременности при проведении ряда инвазивных пренатальных диагностических методов.
Существуют также разные уровни пренатальной диагностики, которые следует обсудить с семейной парой с учетом их истории, этнической принадлежности, акушерской истории и других важных факторов.
В целом можно выделить семь уровней, или категорий, инвазивной пренатальной диагностики в зависимости от ее целей.
А (или I) — количественное определение хромосом 13, 18, 21, Х и Y.
В (или II) — простое кариотипирование (определение количества хромосом и грубые их нарушения).
Первые два уровня кариотипирования используются наиболее часто в акушерской практике при получении положительного результата пренатального скрининга и отсутствии отягощенной семейной и акушерской истории, а также у беременных женщин старше 35 лет (показанием для кариотипирования в таких случаях служит возраст матери).
С (или III) — кариотипирование с более детальным анализом определенных хромосом на основании семейной и акушерской истории (целенаправленная специфическая проверка определенных хромосом). Например, del(22q11.2) — синдром Ди Джорджи, del(7q11.23) — синдром Уильямса и др.
D (или IV) — кариотипирование с поиском отклонений в хромосомах при наличии определенных дефектов развития у плода (например, при обнаружении порока сердечно-сосудистой системы).
E (или V) — кариотипирование с детальным генотипированием, т. е поиск отклонений в генах, который может быть проведен с учетом семейной истории или по личной просьбе родителей. Например, в роду имеются случаи рождения детей с пороками развития.
Однако далеко не для всех наследственных заболеваний имеются данные о видах мутаций в генах, поскольку это новое направление в генетике и атласы связи изменений в генах и заболеваний только начали создаваться, поэтому не всегда можно определить наличие генетической связи между больными детьми и существующей беременностью.
F (или VI) — кариотипирование с целенаправленным генотипированием, когда известно, что один или оба родителя страдают передаваемым через определенные гены и хромосомы недугом, то есть аутосомно-доминантным или аутосомно-рецессивным заболеванием.
G (или VII) — определение пола плода, в частности генетических аномалий, связанных с X-хромосомой.
Существование нескольких уровней инвазивной пренатальной диагностики помогает не только выбрать правильное направление поиска хромосомной или генетической аномалии, но и объяснить семейной паре необходимость проведения такой диагностики.
Часто определение уровня хромосомной и генетической диагностики важно не только для беременных женщин, но и для тех, кто потерял одного или нескольких детей с отклонениями в развитии и врожденными пороками. Самая серьезная ошибка при трагических случаях — это умышленное игнорирование (часто медперсоналом) необходимости провести как вскрытие умершего ребенка (или плода), так и кариотипирование с учетом клинических и патологоанатомических находок. Также совершенно ложна тактика обвинения в потере беременности и ребенка «скрытых инфекций» у женщины и направление ее на объемное дорогостоящее обследование в поисках модных коммерческих диагнозов.
Риски при проведении пренатальной инвазивной диагностики
Чрезвычайно важно и абсолютно необходимо перед инвазивной пренатальной диагностикой ознакомить женщину с уровнями риска потери беременности при ее проведении. Решение женщины и ее согласие на проведение кариотипирования плода должно базироваться на понимании ею риска потери беременности. И зачастую индивидуальный риск поражения плода хромосомными аномалиями, который вычислили по биохимическим маркерам пренатального скрининга, может быть намного ниже риска потери беременности при проведении пренатальной диагностики. Каждая женщина должна знать, что любая процедура имеет побочные эффекты и осложнения, а также ограничения в получении достоверных результатов.
Уровень осложнений при проведении инвазивной пренатальной диагностики зависит от диагностического метода (вида материала для кариотипирования), срока беременности, возраста женщины, осложнений беременности.
Забор ворсин хориона (плаценты) обычно проводится в первом триместре (10–14 недель) через шейку матки, но также возможен и до 32 недель беременности через переднюю стенку живота. Этот вид диагностики имеет следующие уровни потерь беременности:
- потеря беременности с одним плодом — 2 %, до 24 недель — 1,3 %; потеря беременности с двумя плодами — 3,84 %, до 20 недель — 2,75 %;
- исход беременности после процедуры:
- выкидыши — 1,6–2,4 %;
- внутриутробная гибель плода — 0,4–0,5 %;
- прерывание беременности по показаниям — 3,8–10,1 %;
- роды живым ребенком — 87,6–94,3 %;
- возраст и процедура:
- потеря беременности у женщин до 30 лет — 1,5 %, 30–34 года — 1,7 %, старше 34 лет — 2 %.
Амниоцентез, или забор околоплодных вод, проводят с 15 до 38 недель беременности, и он имеет следующие уровни риска:
- потеря беременности с одним плодом — 1,9 %, до 24 недель беременности — 1,3 %; потеря беременности с двумя плодами — 3,07 %, до 24 недель — 2,54 %;
- исход беременности после процедуры:
- выкидыши — 1,2–1,5 %;
- внутриутробная гибель плода — 0,5–0,9 %;
- прерывание по показаниям — 2,5–5,7 %;
- роды живым ребенком — 92,1–95,5 %;
- возраст и процедура:
- потеря беременности у женщин старше 35 лет до 24 недель беременности — 0,17 %, до 28 недель беременности — 0,5 %;
- потеря беременности у женщин до 30 лет — 1,5 %, 30–34 года — 1,3 %, старше 34 лет — 1,4 %.
Забор крови из пуповины путем ее прокола (кордоцентез) для пренатальной генетической диагностики проводится очень редко. Обычно образцы такой крови требуются при подозрении на анемию плода с последующим проведением ему внутриутробного переливания крови, что может наблюдаться при иммунной и неиммунной водянке плода. Кордоцентез проводят также с целью определения уровня тромбоцитов и последующего их введения при необходимости. Если в истории имеется наличие генетического заболевания, связанного с нарушением обмена веществ, получение образца крови необходимо для проведения ее биохимического анализа и подтверждения генной мутации.
Кордоцентез не должен проводиться только с целью кариотипирования, особенно простого, так как он сопровождается высокими рисками потери беременности.
Поскольку кордоцентез проводят чаще всего между 18 и 24 неделями беременности, уровень потери беременности составляет от 1 до 25 % (зависит от состояния плода). Серьезными осложнениями такой процедуры бывают кровотечение из-за повреждения пуповины (20–30 % случаев) и замедление сердечного ритма у плода, или брадикардия (5–10 %).
Определение свободных фрагментов ДНК (cfDNA) клеток плода в крови матери — это новый метод диагностики с наименьшим уровнем осложнений и потерь беременности, однако он имеет ограничения в диагностике мутаций генов, потому что у ребенка есть только половина набора хромосом, полученных от матери. Степень поражения плода каким-то генетическим заболеванием при наличии такой же мутации у матери определяется путем исключения, что снижает уровень достоверности результатов.
В направлении разработки методик определения ДНК плода в крови и других жидкостях матери трудится много ученых, однако до сих пор нет четких рекомендаций, как нужно вести такую беременность, какие методы диагностики должны быть предложены беременной в случае обнаружения отклонений в ДНК плода.
Стоимость пренатальной диагностики
Еще один аспект описанной выше диагностики, о котором часто умалчивают врачи, — это стоимость процедур. Пренатальное диагностическое консультирование недешево даже в тех странах, где оно частично или полностью покрывается государственной или частной страховкой. Необоснованное направление женщины на пренатальное консультирование и обследование может серьезно повлиять на ее отношение к беременности, создать по-настоящему стрессовую ситуацию в ее жизни, привести к финансовым трудностям и отказу от других, более важных и необходимых видов обследования и лечения.
Поэтому всем врачам важно понимать и сообщать об этом всем пациентам, что пренатальное генетическое консультирование не обязательная процедура и что оно должно проводиться только по желанию и осознанному согласию беременной женщины.
В целом же пренатальная диагностика безопасна, поэтому она должна стать неотъемлемой частью оказания помощи беременным женщинам, однако, как и любое назначение, ее нельзя делать без показаний, использовать для запугивания и дальнейшего получения доходов.
Как не попасть в группу риска во время беременности, какие обследования лучше сделать тем, кто собирается рожать после 35 и что такое ДОТ-тест? Об этом и не только в интервью со специалистом центра генетики и врачом-терапевтом Анной Анищенко.
Анна Анищенко,
исполняющая обязанности директора центра генетики «Наследие»,
врач-терапевт
— Какие генетические исследования важны при подготовке к беременности?
Кариотипирование подойдет тем, кто только планирует малыша.
Специалист объясняет: желательно проходить исследование в паре. Чаще делают его те, кто более года не может зачать ребенка. Либо если женщина сталкивалась с выкидышами и невынашиванием беременности. Как говорит статистика, более 70% случаев невынашивания связаны именно с хромосомными нарушениями. По результатам исследования зачастую можно сказать паре, почему не получалось, в чем была причина. А также о том, что можно исправить, а что — нет.
Например, был случай, когда женщина долго не могла забеременеть. После проведения исследования SNP-кариотипирования стало понятно, что беременность не наступает у женщины по причине хромосомного нарушения у мужа. Будущая мать все это время считала, что причина в ней и не видела выхода из данной ситуации. Так случилось, что через некоторое время пара рассталась и у женщины появился новый партнер. Вместе решили пройти исследование на определение совместимости для зачатия ребенка. Через некоторое время счастливая пара обратилась за проведением ДОТ-теста: была 9-я неделя беременности.
Есть также возможность сделать исследование на моногенные заболевания.
— Существует ряд недугов (муковисцидоз, неврологические болезни), которые будущий ребенок получает от родителей. При этом мама и папа не больны, они здоровы, но являются носителями. Если встречаются два таких носителя, то вероятность зачать больного ребенка очень высока. Вот почему им рекомендуется сделать пренатальную панель (в которой будет совместимость пары, и в т.ч проверка их на моногенные заболевания). Это анализы для пары, которые отвечают на многие вопросы. Например, к каким заболеваниям будут предрасположены их дети. Каков процент рождения здорового ребенка. Что можно и нельзя откорректировать.
— Чем отличаются подобные исследования от генетических паспортов, которые делают в Институте генетики и цитологии, а также лабораториях Минска?
— На мой взгляд, нет единого понимания, что такое «генетический паспорт». Каждая лаборатория включает то, что сама имеет в виду. Например, часто можно услышать о паспорте по невынашиванию беременности. Туда входит лишь малая толика исследований, которые показывают причины невынашивания. В основном, они связаны с кровью.
Иногда под «генетическим паспортом» подразумеваются спортивные исследования.
— Некоторые исследования позволяют узнать всю основную информацию о генетических рисках и предрасположенностях. Располагая ей, человек может грамотно управлять своей жизнью, обходя стороной заболевания. Например, в исследование входят моногенные и полигенные заболевания, благодаря которым можно узнать предрасположенность и статус носительства различных наследственных заболеваний.
— Кто из беременных женщин входит в группу риска и нуждается в дополнительных исследованиях?
— В группу риска входят женщины, которые рожают первого (и последующих) ребенка (детей) после 35 лет. Медики (в случае необходимости) рекомендуют таким будущим мамам проходить исследование под названием амниоцентез (исследование амниотической (околоплодной) жидкости, взятой с помощью тонкой иглы через микроскопический прокол в животе будущей мамы, — прим. ред.).
Вторая группа — это будущие матери, которые попали в группы риска после получения результатов биохимического скрининга крови на 10-11 неделе. Таким женщинам тоже чаще всего рекомендуют делать амниоцентез.
В группе риска и те, в чьих семьях (или в семьях мужей) уже рождались дети с наличием хромосомной патологии.
Еще одна группа риска будущих матерей — это женщины с привычными выкидышами/невынашиванием беременности.
Специалист объясняет: все вышеописанные ситуации открывают возможность к дополнительным обследованиям, в том числе к ДОТ-тесту. Особенно, если амниоцентез как исследование невозможно сделать из-за угрозы выкидыша или по другим показаниям.
— Объясните, пожалуйста, что такое ДОТ-тест?
— Неинвазивный перинатальный ДНК-скрининг анеуплоидий плода по крови матери (ДОТ-тест), в отличие от применяемых в настоящее время методов УЗИ и биохимического скрининга, где оцениваются только косвенные маркеры хромосомных аномалий, является прямым методом исследования внеклеточной ДНК плода по крови матери, начиная с 10-11 недель беременности.
На данном сроке ДНК плода составляет 5-10% всей свободно циркулирующей ДНК, и этого количества достаточно, чтобы проанализировать его с помощью ДОТ-теста.
Исследование не требует специальной подготовки и является абсолютно безопасным для ребенка. При этом пациентка получает результат в течение 10 рабочих дней.
ДОТ-тест выявляет:
- Синдром Дауна (трисомия по 21 хромосоме);
- Синдром Эдвардса (трисомия по 18 хромосоме);
- Синдром Патау (трисомия по 13 хромосоме);
- Синдром Клайнфельтера (патологии Х- и Y-хромосом);
- Трисомия по Х-хромосоме;
- Синдром Шерешевского-Тёрнера (моносомия по Х-хромосоме).
— При наличии таких патологий детки выживают (т.е. не происходит выкидыша), но рождаются с тяжелой степенью инвалидности.
Кроме того, ДОТ-тест сегодня доступен при ЭКО и суррогатном материнстве. Можно воспользоваться этой услугой и будущим матерям, ожидающим двойню. Дополнительный бонус исследования — возможность выявить пол будущего малыша.
— Результаты ДОТ-теста признаются врачи из государственных женских консультаций?
— Выдается официальное заключение с печатями лаборатории (где проводились исследования) и печатями. Принимают документ гинекологи или нет, скорее, зависит от них самих. Многие подкалывают его как заключение к обменной карте.
Однако нужно понимать, что, если в результате исследования обнаружена патология, то заключение центра генетики не является основанием для прерывания беременности.
— Это объясняется, в том числе, и клиентам. В подобных случаях женщины будут проходить амниоцентез, т. к. на данный момент по законодательству основанием для прерывания беременности является инвазивное вмешательтво.
Анна рассказывает, что мужчин среди клиентов для данных исследований немного. Как правило, обращаются для сдачи анализов на разработку генетического паспорта в парах.
Чаще всего мужчины приходят для исследований, связанных с предрасположенностью к спорту или с происхождением. Подобную информацию пары узнают и для детей.
Мужчины боятся, что что-то будет не так именно с ними. Поэтому иногда занимают позицию «незнания». Если женщина готова узнать и бороться, то мужчина чаще думает, мол, я не знаю, я не виноват…
Самые тяжело диагностируемые и практически не поддающиеся лечению заболевания – генетические. Узнать, что ожидает будущего ребенка в плане здоровья, можно сдав анализ на кариотип.
Эти нарушения сопровождают человечество много веков. Яркие признаки наследственных патологий определяются даже на старинных портретах царских особ. Неприятная черта хромосомных аномалий – возможность их скрытого существования. Многие из нас имеют различные отклонения в генах, но абсолютно не подозревают об этом.
Проблема возникает, когда у внешне здоровых супругов рождается особенный ребенок с тяжелыми генетическими отклонениями. Избежать такой ситуации можно, пройдя в период подготовки к беременности кариотипирование – исследование хромосом на различные аномалии.
Такой анализ позволяет прочитать генетический код родителей и выявить возможность возникновения наследственных нарушений. Не зря в некоторых странах перед вступлением в брак так обследуют все потенциальные супружеские пары.
Как наследуются хромосомные патологии
Эти заболевания детям передаются от родителей, хромосомы которых имеют измененные участки. Причем в большинстве случаев мама и папа даже не знает о существовании у них особенности, которая однажды дает о себе знать рождением больного ребенка. Чтобы выяснить причины этого явления, нужно понять, как происходит наследование болезней.
Существует несколько вариантов передачи таких заболеваний:
- Аутосомно-доминантный, при котором патология возникает, если хотя бы у одного родителя есть дефектный ген. Вероятность рождения больного ребёнка в этой паре составляет 50%. Пример – хорея Хантингтона, при которой наблюдаются непроизвольные движения и судороги.
- Аутосомно-рецессивный – вариант, при котором больной ребенок появится, если одинаковый «дефектный» ген есть у обоих родителей. К этой группе относится большое количество заболеваний, при которых поражается нервная система, обмен веществ или наблюдается неправильное развитие органов.
- Кодоминантный – в этом случае нарушение проявляется частично. Например, такой болезнью является серповидно-клеточная анемия, при которой красные кровяные клетки имеют форму серпа и не могут полноценно переносить кислород к тканям. У ребёнка с кодоминантным типом болезни в крови обнаруживаются как нормальные эритроциты, так и измененные.
- Сцепленный с полом. Такими недугами страдают только мальчики или девочки. Самый известный вариант – гемофилия, при которой не сворачивается кровь. Заболевание наблюдалось у сына последнего российского императора и у многих европейских королей и царей. Женщины являются только носителями – болезнь у них не проявляется.
Во всех случаях родители могут быть вполне здоровы и даже не знать о своей генетической особенности. Поэтому выявить нарушение можно только с помощью анализа.
Генетические аномалии широко распространены. Об этом говорит факт, что 48% доноров полового материала отсеивается из-за имеющихся мутаций, которые могут привести к рождению больных детей. Причем у 30% из них обнаруживаются серьезные хромосомные патологии, о которых они не знали.
Как кариотипирование по лимфоцитам выявляет наследственные болезни
Человеческий организм состоит из клеток, каждая из которых содержит ядро, в котором находятся хромосомы. В норме их 23 пары, одна половина из которых достается от мамы, а вторая – от папы. Хромосома напоминает по форме неровную букву Х с различающейся верхней и нижней частью.
Верхняя и нижняя часть хромосомы состоит из двух одинаковых частей – сестринских хроматид, имеющих в норме одинаковое строение. Они образуют плечи, соединенные перетяжкой – центромерой. Одно плечо у хромосомы короткое, другое – длинное.
Мужской и женский хромосомный набор отличаются всего одной хромосомой: Y – у мужчин и X – у женщин, которые определяют пол.
Совокупность хромосомных признаков называется кариотипом, а определение его особенностей – кариотипированием. При этом исследовании определяется число и строение хромосом, а также выявляются различные отклонения, приводящие к врожденным патологиям.
Как проводится анализ
Для исследования берется кровь, из которой извлекаются кровяные клетки – лимфоциты. Затем из них отбираются те, которые находятся в состоянии деления (митоза). После этого в течение трех суток на образец воздействуют специальным раствором, усиливающим деление клеток, и наблюдают за этим процессом.
В определенный момент образцы изымают и окрашивают, чтобы хорошо рассмотреть хромосомный набор. Каждый участок хромосом обследуется и изучается на предмет возможных «поломок». Существует несколько вариантов таких сбоев:
- Дисомия – удвоение хромосомы – и трисомия – утроение.
- Моносомия – утрата одной половинки из сестринской пары.
- Делеция – отсутствие части хромосомы, иногда достаточно большой ее части.
- Дупликация – удвоение какого-то фрагмента.
- Инверсия – поворот части хромосомы на 180 градусов.
- Транслокация – аномалия, при которой участки хромосомы меняются местами.
Такие мутации у их обладателей имеют разные внешние проявления – от незаметных до вызывающих тяжелые болезни, сопровождающиеся умственной отсталостью и нарушением физического развития.
Показания к кариотипированию
Такую процедуру желательно пройти любой паре, планирующей обзаводиться потомством, но существуют случаи, когда кариотипирование особенно необходимо:
- Мужское и женское бесплодие. У таких пациентов могут обнаруживаться аномалии в половой хромосоме.
- Первичная аменорея – отсутствие месячных в течение всей жизни. Такое нарушение бывает связано с поломкой в половых хромосомах.
- Недоразвитие репродуктивных органов также может быть обусловлено неблагоприятной генетикой.
- Выкидыши, замирания беременностей, неудачные попытки ЭКО. Зародыши, имеющие генетические аномалии, не развиваются и отторгаются организмом. Генетическое обследование позволит выявить причину такой ситуации и избежать рождения нездорового потомства.
- Мертворождение – появление на свет детей с множественными пороками, которые могут быть вызваны тяжелыми наследственными патологиями.
- Подготовка к ЭКО – в этом случае также нужно провериться на генетические отклонения, чтобы выбрать наиболее подходящую репродуктивную технологию. Парам с генетическими нарушениями, приводящими к рождению больных детей, рекомендуется сделать ЭКО с предимплантационной диагностикой эмбриона. В этом случае зародыши перед подсадкой проверяют на хромосомные болезни.
Анализ делают и детям при подозрении на наследственные патологии. Показанием к его проведению являются:
- Врожденные пороки развития.
- Необычная внешность.
- Странное поведение, умственная отсталость, задержка развития.
- Нарушение обмена веществ и функции внутренних органов.
- Неправильно развитый половой аппарат. Иногда только генетический анализ может определить пол ребенка.
В некоторых случаях у детей и взрослых обнаруживается так называемый мозаицизм. При этом нарушении одна часть клеток имеет нормальный набор хромосом, а другая – изменённый. Например, пациенты с мозаичным синдромом Дауна могут иметь достаточно гармоничную внешность и практически не отличаться от здоровых людей.
Как расшифровать результат анализа
Нормальный хромосомный набор человека содержит 46 хромосом, 2 из которых половые – XX или XY. Поэтому нормальный хромосомный набор здорового человека обозначается:
- 46,XY – у мужчины;
- 46,XX – у женщины.
Для удобства каждой хромосоме присваивается определенный номер. Это нужно, чтобы в дальнейшем было понятно, где находится дефект. Длинное хромосомное плечо обозначают буквой q, а короткое – t.
Поэтому, например, дефект на 5 хромосоме у женщины обозначается 46XX5t, где 46ХХ указывает на женский хромосомный набор, а обозначение 5t говорит, что пострадало короткое плечо 5 хромосомы. Такая генетическая аномалия называется синдромом кошачьего крика. Больные дети имеют особое строение гортани, поэтому не плачут, а издают звуки, похожие на мурлыканье кошки. Заболевание сопровождается изменением черт лица и умственной отсталостью.
Что делать, если хромосомный анализ показал вероятность рождения больного ребенка
Все зависит от конкретного заболевания, вероятности наследования и отношения к этому вопросу у будущих родителей. Но в любом случае такой паре нужна консультация репродуктолога.
Некоторые пары все-таки решают рискнуть и родить ребенка, не прибегая к репродуктивным технологиям. В этом случае они оценивают всю важность принятого решения и рождение особенного малыша для них не будет неожиданностью.
Более разумный выход – ЭКО с предимплантационной диагностикой. В этом случае зачатие происходит вне организма женщины, зародыши исследуют на генетику, а потом подсаживают в матку.
Поскольку кариотип не меняется в течение жизни, такой анализ достаточно пройти один раз. Исследование кариотипа по лимфоцитам периферической крови позволит узнать свои хромосомные особенности и максимально сократить риск появления больного ребенка.
Наследственные болезни и беременность
11 апреля 2021
Наследственные заболевания – это патологии, которые передаются в семье из одного поколения в другое, некоторые из них могут проявляться с самого рождения ребенка.
К таким болезням можно отнести пороки развития: например, шестипалость, заболевание крови – гемофилию, карликовость, синдром Дауна, и многие другие заболевания. Конечно, будущие родители, в семье которых были случаи подобных тяжелых недугов, очень переживают о здоровье собственного потомства и часто боятся, что ребенок унаследует их. На самом деле наличие в семье наследственных заболеваний не является причиной для того, чтобы прожить жизнь, не имея детей. Однако, планируя беременность, очень важно подробно изучить собственный семейный анамнез, а также анамнез семьи супруга, чтобы предупредить возможные риски.
Развитие большинства генетических заболеваний обуславливается мутациями генов. Если мутационный ген одного из родителей передастся малышу, то вероятность того, что у него обнаружится заболевание, составит 50 на 50. Если в семье имеются наследственные заболевания, передающиеся из поколения в поколения, перед планированием беременности очень желательно посетить врача-генетика нашей клиники.
Помимо дефектов генов, причиной наследственного заболевания может стать и дефект хромосом. Одним из распространенных хромосомных заболеваний является болезнь Дауна.
Отдельно можно выделить ряд заболеваний с наследственной предрасположенностью. Это астма, диабет, болезнь Альцгеймера, ожирение, некоторые виды рака и прочие довольно распространенные патологии. Вовсе не обязательно, что эти болезни всегда имеют наследственную природу, но часто в основе их развития лежит именно генетический дефект.
Факторы риска генетических заболеваний
Существующие риски, что наследственные заболевания вашей семьи передадутся ребенку, оцениваются, в зависимости от следующих факторов:
- этническая группа: известно, что распространенность многих генетических заболеваний существенно отличается у разных этнических групп;
- пол больного человека: некоторые заболевания имеют предрасположенность, обусловленную полом;
- тяжесть течения заболевания;
- степень родства: чем она меньше, тем меньше риск передачи заболевания вашему ребенку.
Нужна ли консультация генетика?
Когда семейная пара имеет повышенный риск рождения ребенка с генетическим заболеванием, консультация генетика становится необходимым условием. Главной задачей специалиста в области генетики становится обеспечение супружеской пары всей необходимой информацией, которая даст им возможность самим принять решение о зачатии и рождении ребенка.
Мы рекомендуем всем супружеским парам при неудачных попытках ЭКО пройти генетическое обследование и консультацию генетика. После 35 лет у женщины могут происходить генетические мутации и это может стать причиной получения неполноценного (с генетической точки зрения) эмбриона. Если такой эмбрион отторгается, то это приводит к неудачам при проведении лечения методами ЭКО.
Ведь при проведении лечения данным методом эмбриолог не может оценить генетическое здоровье эмбриона. Однако существуют методы преимплантационной диагностики, когда на 3 сутки или на 5 сутки развития эмбриона можно определить его генетическую полноценность. Преимплантационная диагностика (ПГД) проводится в программе ЭКО+ИКСИ и после выявления здоровых эмбрионов именно они переносятся в полость матки пациентки.
Наиболее распространенные методы ПГД:
- ПЦР метод,
- ФИШ,
- Сравнительная геномная гибридизация.
Достижения современной медицины могут помочь паре родить абсолютно здорового ребенка, даже если оба супруга являются носителями какого-либо наследственного заболевания.
Следующий этап – определение генетических заболеваний во время беременности
Во время беременности женщина может пройти скриннинговое обследование, направленное на выявление у плода наследственной патологии, а если точнее, то на определение вероятности развития генетического заболевания. К таким диагностическим исследованиям, которые проводят в дородовой период, относятся:
- Неинвазивный пренатальный генетический тест – по анализу крови матери во время беременности более 10 недель можно определить заболевания, сцепленные с 13, 18, 21 хромосомой до 100% достоверности и половые хромосомы X и Y с точностью до 97-98%. Данный тест можно проводить у беременных женщин и с многоплодной беременностью и с беременностью, полученной при использовании ооцитов донора;
- амниоцентез – исследование амниотической жидкости, позволяющее выявить различные хромосомные дефекты, а также определить пол будущего ребенка – проводится на больших сроках;
- хорионбиопсия – исследование ткани хориона (окружающей эмбрион на ранних сроках – до 11 недель беременности), позволяет определить некоторые генетические нарушения, в том числе диагностировать очень редкие наследственные заболевания.
Как правило, исследование хориона проводится по показаниям и назначается в следующих случаях:
- возраст беременной женщины составляет больше тридцати пяти лет;
- имеются хромосомные дефекты у одного из родителей или же сразу у обоих;
- у семейной пары уже был рожден ребенок с хромосомным заболеванием.
Если проведенные исследования установили наличие у плода тяжелого генетического нарушения, родителям придется сделать, пожалуй, самый тяжелый выбор в их жизни. Об этом приходится говорить потому, что лечение многих генетических заболеваний невозможно.
Стоит сказать, что в идеале предварительное обследование у нашего врача-генетика нужно пройти даже тем парам, семейный анамнез которых не внушает никаких опасений. Очень важно понимать, что если вам удастся разорвать связь наследственных заболеваний и беременности, вы обеспечите здоровое будущее не только собственным детям, но также внукам и правнукам.
Как проводится генетическое обследование при планировании беременности?
Анализы на генетику как оценка рисков при планировании беременности
Пара, планирующая зачатие ребенка, может существенно снизить риск рождения малыша с патологиями. Для этого нужно заранее, еще до беременности, пройти полное медицинское обследование с целью выявить наличие проблем со здоровьем у каждого из будущих родителей. Иногда дело не обходится сдачей анализов и посещением специалистов из стандартного списка. Анализ на генетику при планировании беременности назначается редко, но если гинеколог посчитал, что он необходим, сдать его нужно обязательно!
Читайте в этой статье
Кто попадает в группу риска
Ребенок с генетической патологией может появиться даже у совершенно здоровых родителей. Однако если мама или папа имеют предрасположенность к зачатию такого малыша, ее почти со стопроцентной вероятностью можно выявить с помощью набора генетических исследований.
Список признаков, на основе которых определяется попадание будущих родителей в группу риска:
- у мамы, папы или кого-либо из их близких родственников ранее диагностировались генетические заболевания, например, шизофрению, болезнь Альцгeймера, синдром Дауна и другие;
- у ранее рожденных детей (не обязательно общих) были выявлены генетические отклонения;
- попытки пары зачать ребенка более года остаются безуспешными;
- в анамнезе мамы уже есть случаи замершей беременности, выкидыша или рождения мертвого малыша;
- возраст будущей мамы менее 18 или более 35 лет, а папы — более 40 лет;
- сами супруги приходятся друг другу кровными родственниками;
- работа одного либо обоих супругов предполагает контакт с вредными веществами, способными влиять на генетические характеристики человека;
- женщине приходится принимать лекарства, которые могут повредить плоду или существенно повлиять на его развитие.
Если есть хотя бы подозрение, что один из этих угрожающих факторов присутствует в жизни планирующей зачатие пары, нужно обязательно сдать анализы на генетику.
Как проводятся генетические исследования
Чтобы оценить степень вероятности зачатия парой ребенка с генетическими отклонениями, специалисту нужно будет провести ряд мероприятий.
Сбор анамнеза
На приеме генетик сначала задаст будущим родителям несколько вопросов, ответы на которые помогут ему составить представление об условиях их жизни и работы. Он выяснит, какие медицинские препараты им приходится принимать, какими болезнями они болели в течение жизни. Особое внимание уделяется родословным супругов, ведь генетические нарушения часто бывают наследственными.
Далее женщине могут быть назначены консультации других специалистов: терапевта, эндокринолога, невропатолога. Часто приходится повторно сдавать кровь на биохимию.
Хромосомный анализ
По-другому это исследование называется кариотипированием. Обоим супругам нужно будет сдать кровь, из которой впоследствии будут выделены лимфоциты. Помещенные в определенные условия, лимфоциты позволяют подробно рассмотреть хромосомы человека.
Тщательно изучив хромосомный набор каждого из родителей, можно сделать заключение не только об их количестве, но и о качестве. Так, анализы на хромосомы при планировании беременности позволяют заранее оценить вероятность наличия у будущего малыша синдромов кошачьего крика, Патау, Эдвардса, Дауна и др.
Анализ генетической несовместимости
Особенно важно пройти это генетическое исследование тем парам, которые уже длительное время безуспешно пытаются зачать ребенка, а также женщинам с неутешительным диагнозом бесплодие.
Данный анализ предполагает изучение HLA (лейкоцитарного антигена человека) каждого из супругов. Дело в том, что при сильном их сходстве вынашивание беременности становится просто невозможным. Организм женщины попросту не производит специальные антитела, призванные защищать плаценту и плод, которые в этом случае воспринимаются как нечто чужеродное, и отторгаются.
Для исследования у супругов также будет взята кровь из вены, но изучается уже степень сходства их хромосом. Чем больше они будут различаться, тем вероятнее, что женщина сможет зачать и выносить здорового малыша. Тотальная генетическая несовместимость диагностируется крайне редко. Результат можно будет узнать уже через пару недель.
ДНК-диагностика наличия определенных болезней
У женщины или мужчины ранее уже могли рождаться дети с такими заболеваниями, как, например, фенилкетонурия или муковицидоз. В этом случае в список генетических анализов при планировании беременности включаются также ДНК-исследования, выявляющие риск появления подобных нарушений и у следующего ребенка.
Интерпретация результатов
При полном обследовании на генетику можно заранее спрогнозировать наличие у будущего ребенка более 60 видов моногенных генетических отклонений, а также 4 многофакторных патологий. Анализы позволяют узнать, является ли кто-либо из супругов носителем мутантных генов, часто становящихся причиной появления на свет больного малыша.
Врач измеряет степень риска в процентах. О большой вероятности рождения ребенка с генетическими нарушениями говорит показатель более 20%. Если он меньше 10%, то, скорее всего, проблем с генетикой не будет. Среднерискованным является диапазон между 10 и 20%. Если риски оцениваются как очень высокие, то специалист может посоветовать супругам воздержаться от зачатия ребенка или порекомендовать одну из донорских программ ЭКО. При средней вероятности женщине придется сдать повторные анализы уже во время беременности.
Какими бы ни были результаты генетического обследования, они не являются окончательным приговором. Однако вовремя проведенный анализ часто помогает не только узнать о рисках рождения больного ребенка, но и сделать все возможное, чтобы их снизить.
Врач предложит сдать несколько анализов: гормоны . При правильном планировании шанс нормально выносить и родить составляет 80%-90%.
Планирование беременности. Народные методы для зачатия. Все о бесплодии. . Кроме общих анализов, мужчине обязательно будет назначена cпepмограмма.
Планирование беременности. Народные методы для зачатия. Все о бесплодии. . Анализ на генетику при планировании беременности: что.
Я б к генетику пошел — грамотное планирование беременности
Как подготовиться к беременности? Анализы, исследования и профилактика врожденных пороков развития
Кто из будущих родителей не мечтает, чтобы ребенок унаследовал от них все лучшее. Например, способности к точным наукам и музыкальный слух. Передавать малышу наследственные заболевания, наоборот, никому не хочется. Как застраховаться от этого? Обратившись за советом к генетикам.
Первые шаги
Супружеские пары, планирующие рождение ребенка, должны знать, что в России существуют бесплатные медико-генетические консультации, которые контролируются Минздравом. Они есть в каждом областном городе, тем более в столице. Направление на прием к генетику будущей маме выдадут в районной женской консультации. Сейчас во многих негосударственных клиниках предлагают получить консультацию генетика и пройти рекомендованные им обследования — без всякого направления, но за деньги. Так что каждая семья, готовящаяся к появлению наследника, может выбрать подходящий вариант.
Перед визитом к генетику стоит расспросить родителей, бабушек, дедушек и других родственников об известных им случаях всевозможных заболеваний ваших предков, включая сахарный диабет пpaбабушки или нервное расстройство троюродного дяди. Нужно вспомнить или поинтересоваться, были ли у вас в семье случаи бесплодия, детской инвалидности, многократные выкидыши у женщин, психические заболевания и врожденные аномалии, кровосмесительные браки.
Отправляясь на консультацию, лучше захватить с собой имеющуюся на руках медицинскую документацию — карту из поликлиники и результаты обследований. Можно на всякий случай принести и семейные фотографии.
На приеме у генетика предстоит отвечать на многочисленные вопросы, начинающиеся со слов «А не было ли у вас в роду. «. Первый визит всегда сопровождается составлением родословной. Для этого всех члeнов семьи обозначат специальными значками, пронумеруют: поколения — римскими цифрами, члeнов поколений — арабскими. Графическое изображение дополнят краткой записью о каждом вашем родственнике — «легендой». Получится подробное «генетическое древо», наглядно демонстрирующее картину семейного здоровья.
«Полосатые» хромосомы
На этапе планирования беременности в случае многократных выкидышей или бесплодия супругам обычно рекомендуют исследование кариотипа — полного набора хромосом. Если в семье уже есть ребенок с отклонениями, эта процедypa просто необходима. Но специалисты считают, что такое исследование не мешает провести каждой паре, которая планирует рождение малыша. Этот метод универсален, не требует больших затрат и усилий, а главное — позволяет определить большинство наиболее распространенных хромосомных болезней.
Для анализа нужны клетки с высокой частотой деления — в данном случае лейкоциты. Чтобы получить их, у будущих родителей берут кровь из вены. Две недели клетки «растут» в лабораторных условиях; на определенной стадии деления — метафазе — их «затормаживают» путем добавления специального яда. В клетки вводят красители, и хромосомы приобретают поперечную окраску. Специалисты сравнивают чередование полос с эталоном — фотографиями хромосом абсолютно здорового человека. Повреждение определяют по изменению рисунка хромосом.
Читать еще: Водянка плода. Есть ли шансы, что ребёнок выживет?
Чтобы беда не повторилась
Какие обследования назначают, если в семье уже есть ребенок с особенностями? В каждом случае — по-разному. Например, у малыша синдром Дауна. Может ли у пары родиться второй ребенок с такой же патологией? Ответ неоднозначен: все зависит от формы заболевания у старшего. Есть обычная форма синдрома, причина которой — наличие лишней двадцать первой хромосомы. Это трисомия 21, которая встречается в 95% случаев. Если диагностирована именно она, риск рождения второго ребенка с синдромом Дауна не выше, чем у любой другой супружеской пары. Но есть трaнcлокационная форма заболевания, вызванная расположением одной хромосомы на другой. Двадцать первая как бы накладывается на двадцать вторую или двадцать первая — на другую двадцать первую. Чаще всего причина таких изменений — наследственные повреждения, поэтому исследование хромосомного аппарата матери, а иногда и отца необходимо.
Другая ситуация. У ребенка фенилкетонурия — заболевание, связанное с нарушением обмена аминокислот, которое приводит к неврологическим расстройствам и умственной отсталости. Значит, и мама, и папа — носители патологического гена. При планировании второй беременности нужно провести молекулярно-генетическое исследование.
Существует два варианта мутации гена. Если малыш унаследовал два гена с одинаковой мутацией, у него диагностируют фенилкетонурию. Но иногда в одном гене происходят две разных мутации: одна от мамы, другая от папы. У ребенка тоже будет фенилкетонурия, но в более легкой форме, чем в первом случае. Для диагностики берут кровь у матери и отца и выявляют, какие мутации носит он, а какие — она. В зависимости от этого можно предсказать вероятность повторного рождения больного ребенка.
Если у родителей есть заболевания, не относящиеся к классу наследственных, исследования позволят выявить неустойчивость, нестабильность хромосомного аппарата. В подобной ситуации матери на период беременности необходимо вести себя предельно осторожно, избегать любых радиационных облучений, например рентгеновских лучей или излучений микроволновой печи.
Грамотное планирование беременности
Даже абсолютно здоровые родители с безупречной родословной не застрахованы от рождения ребенка с патологиями. Каждый десятый житель планеты — носитель какого-либо «плохого» гена. Но в большинстве случаев отклонений не возникает, поскольку организм человека довольно надежно защищен. Гены расположены в клетках попарно, каждая клетка несет двойной набор хромосом. Одну половину ребенок наследует от матери, другую — от отца. И если один из родителей передает малышу «неправильный» ген, а другой — «правильный», наследственного заболевания не возникнет. Здоровый ген подавит патологический.
Но иногда два метеорита падают в одну воронку: когда оба родителя «носят» патологический ген, высока вероятность рождения больного ребенка. Именно в этом случае наследуются фенилкетонурия и муковисцидоз — поражение желез внешней секреции, приводящее к тяжелым нарушениям функций органов дыхания и желудочно-кишечного тракта.
Вот почему врачи-генетики проявляют пристальное внимание к родственным бракам: вероятность того, что встретятся два одинаковых «неправильных» гена, резко возрастает. Ни один человек не знает, есть ли у него патологический ген. Не знает до того момента, пока не пройдет обследование.
Профилактика врожденных пороков
Будущим родителям можно и нужно проводить профилактику врожденных пороков развития ребенка. За рубежом меры безопасности принимаются в обязательном порядке. Женщина, которая планирует беременность, за два месяца до предполагаемого зачатия начинает принимать препараты, содержащие фолиевую кислоту.
Наблюдаться у акушера-гинеколога желательно еще до наступления беременности. Ожидая малыша, нужно трижды пройти ультразвуковое обследование. Врачи-генетики проводят и биохимическое исследование маркеров (от фр. marquer — отметка) патологии плода — специальных белков, которые выpaбатываются в эмбриональной ткани, таких как альфафетопротеин, хорионический гонадотропин, ингибин. Повышение их уровня в крови беременной женщины не говорит о развитии у ребенка определенного заболевания, но сигнализирует: имеется патология, требуется более углубленное обследование. Например, анализ крови плода.
Возможно, придется провести биопсию или амниоцентез — исследования околоплодной жидкости, которую забирают, прокалывая брюшину матери. Это инвазивные методы исследования. Долгое время считалось, что они небезопасны и довольно травматичны для женщины. Но даже раньше риск осложнений вроде преждевременного прерывания беременности составлял не более одного процента. А сейчас медицина шагнула далеко вперед: используются новейшие ультразвуковые аппараты, позволяющие провести исследования амниотической жидкости.
Для подстраховки
В нашей стране каждой будущей маме на сроке от 12 недель беременности показан анализ крови на определение синдрома Дауна у плода. Выявить риск развития этого заболевания, как и множество других, можно с помощью ультразвукового исследования.
К генетику — обязательно, если.
- . пара состоит в кровном родстве: когда муж и жена, например, двоюродные или троюродные брат и сестра, вероятность рождения малыша с наследственными и врожденными аномалиями возрастает;
- . хотя бы один из супругов имеет дело с вредным производством: радиация, токсичные химические соединения, любая работа с веществами, которые могут оказывать повреждающее действие на плод;
- . кто-то из супругов или оба страдают хроническими заболеваниями (особенно наследственными);
- . в роду у мужа и/или жены были случаи заболеваний нервной системы, пороки развития;
- . будущая мама, еще не зная о наступившей беременности, принимала лекарства с тератогенным (способным вызывать мутации в генах) эффектом;
- . беременная женщина старше 35 лет;
- . в анамнезе — многократные выкидыши или повторное рождение мертвого ребенка;
- . в семье уже есть ребенок с отклонениями;
- . наблюдается бесплодие, причина которого не ясна.
Петр Новиков,
руководитель отдела клинической генетики
Московского НИИ педиатрии и детской хирургии,
главный медицинский генетик Министерства здравоохранения
и социального развития РФ, профессор, доктор медицинских наук
Генетический анализ при планировании беременности
Сегодня к планированию рождения ребенка большинство семей подходят со всей серьёзностью. Такой подход весьма актуален, поскольку подготовка к самому важному и ответственному статусу в жизни каждого человека, статусу родителя, требует самого пристального внимания. Основательно разобраться в этом непростом вопросе поможет обязательное медицинское обследование будущих родителей, которое включает в себя и генетические анализы (генетические тесты). Причём если каких-нибудь 10-15 лет назад их обязаны были сдавать так называемые «старородящие» женщины, то на сегодняшний день специалисты-генетики небезосновательно считают, что подобную диагностику нужно делать даже очень молодым женщинам.
Для чего же проводятся генетические анализы?
Результаты генетического исследования помогут выяснить:
- Степень угрозы выкидыша на ранних сроках;
- Вероятность появления осложнений при беременности;
- Степень риска развития разных патологий у плода;
- Вероятность появления у новорожденного различных наследственных и генетических заболеваний.
В современном мире вопрос: «Насколько полноценным будет будущий ребёнок?» беспокоит не только мать, которая вынашивает его 9 месяцев. Тревогу бьют и ученые-генетики. К большому сожалению, в последние годы в связи с ухудшением экологии каждый 20-й ребенок рождается с патологиями и наследственными заболеваниями.
Кто должен посетить генетика?
Для некоторых категорий будущих родителей консультация специалиста-генетика и сдача генетических анализов при планировании зачатия должна быть обязательной.
Факторы, которые могут негативно отразиться на будущей беременности и требующие консультации генетика:
- В роду у кого-либо из родителей отмечены генетические заболевания;
- Супруги приходятся друг другу родственниками, например, двоюродными братом и сестрой;
- У женщины был один или несколько выкидышей, замершая беременность, мертворождённые дети;
- В семье уже есть дети с ДЦП и другими серьёзными пороками развития;
- Возраст женщины младше 16-ти или старше 35-ти лет;
- Возраст мужчины больше 40 лет;
- Хотя бы один из родителей длительное время работал на вредном производстве, имел контакт с радиацией или токсическими химическими веществами;
- Кто-либо из родителей принимал лекарства, несовместимые с беременностью;
- Бесплодие (у пары не получается забеременеть больше года).
Важно также знать, что главной причиной невынашивания беременности и неоднократных выкидышей является факт генетической несовместимости супругов. Это происходит тогда, когда человеческие лейкоцитарные антигены (HLA) мужчины и женщины очень похожи. В результате организм женщины отторгает эмбрион, принимая его за чужеродное тело. Вот почему едва ли не основной задачей генетических исследований является обнаружение несоответствий в хромосомах у будущих родителей, и чем их больше, тем больше у них шансов родить здорового ребёнка.
Читать еще: 10 лучших радионянь
Как проходит консультация генетика и генетический анализ при планировании зачатия?
На приёме врач-генетик должен тщательно опросить семейную пару об образе жизни, вредных привычках, хронических и перенесённых заболеваниях, а также о здоровье близких и дальних родственников обоих супругов. На основании полученной информации генетик определяет порядок обследований для будущих родителей. По результатам сданных анализов генетик определяет индивидуальный риск развития наследственных заболеваний и составляет генетический прогноз развития ребёнка.
Если супружеская пара относится к одной из групп риска, перечисленных выше, то генетик назначает цитологическое исследование, cпepмограмму (мужчине для исключения или выявления патологий cпepмы) и HLA-типирование. По результатам исследований определяются 3 степени риска:
- До 10% (низкая) – родится здоровый малыш;
- От 10 до 20 % (средняя) – существует вероятность некоторых патологий при развитии плода. Во время беременности женщине нужно находиться под постоянным наблюдением;
- Больше 20 % (высокая) – вероятность появления патологий у плода достаточно высока. В этом случае врач может порекомендовать воздержаться от беременности и воспользоваться методом ЭКО.
Методы генетического обследования подразделяются на 2 группы: неинвазивные и инвазивные.
Неинвазивные методы диагностики
УЗИ (ультразвуковая диагностика)
Первое обследование проводится в 12-14 недель беременности. В этот период вполне реально определить некоторые пороки развития плода. Так, аномальное утолщение в воротниковой зоне плода является вероятным признаком синдрома Дауна. Женщину с подобным результатом УЗИ направят на дополнительное исследование — забор образца клеток плаценты для более достоверного определения набора хромосом плода.
Второе УЗИ проводят в 21-24 недели. На этом сроке уже можно обнаружить отклонения в анатомическом развитии плода (лица, рук, ног, внутренних органов).
УЗИ на сроке 32-34 недели оценивает состояние находится кровеносной системы плода, а также определяет задержки его развития.
Биохимический скрининг (специальный анализ крови)
Этот анализ определяет изменения концентрации определённых белков, выделяемых эмбрионом в кровь матери: РАРР, ХГЧ, АФП, что позволяет определить наличие патологий плода.
Инвазивные методы диагностики
Инвазивные исследования проводятся исключительно по медицинским показаниям, так как при их проведении существует риск здоровью женщины и плода. Инвазивная диагностика представляет собой забор исследуемого материала из матки (кровь пуповины, околоплодные воды, клетки плаценты). Данные исследования проводят только в стационаре и под УЗИ-контролем. После анализов женщина не менее 3 часов должна находится под наблюдением специалистов.
К инвазивным методам относятся:
Биопсия хориона — забор материала клеток плаценты. Исследование проводится в 9-12 недель. Результаты будут готовы уже через 3 дня. В зависимости от возможности конкретной лаборатории.
Амниоцентез — забор околоплодных вод. Проводится на сроке 16-24 недели. Результат будет готов через 4-6 недель. Срок — в зависимости от возможности конкретной лаборатории. Это — самый безопасный метод, поскольку риск выкидыша после его применения составляет всего 1%.
Кордоцентез — анализ пуповинной крови. Проводится на сроке 22-25 недель, результат готов через 5 дней. Этот метод является наиболее информативным.
Плацентоцентез — забор клеток из плаценты. Проводится на сроке от 12 до 22 недель. Риск получения осложнений после его проведения достаточно высок: 3-4 %.
Анализ на генетику при планировании беременности
Генетический анализ, беременность, генетик, планирование семьи…для многих пар, которые хотят стать родителями это все не пустые слова. Кто-то даже не думает о планировании беременности и возможных рисках и рожает здорового ребенка, а кто-то только и занимается изучением всех этих перечисленных пунктов и все равно, раз за разом, обрекает себя на неудачи. Каждые родители хотят здорового ребенка. Но, к сожалению, случается так, что пара долго готовится к беременности, ведет здоровый образ жизни, следит за питанием и физической активностью, и это все же не гарантирует им рождение здорового малыша. В наши дни известно более 6,5 тысяч наследственных заболеваний. Примерно 2% рожденных малышей имеют генетические патологии или врожденные пороки развития той или иной степени тяжести.
Многие будущие родители даже не подозревают, что являются носителями какого-либо наследственного заболевания, которое могут передать своему ребенку. И если почти все беременные сейчас сдают анализы на инфекции при планировании беременности, список которых может предоставить любой врач акушер-гинеколог женской консультации, то про возможность генетической патологии упоминают и разъясняют далеко не все специалисты.
Каждый человек может быть носителем примерно 3-5 мутаций, которые могут привести к серьезным патологиям. Обычно они никак не проявляются, но если два таких человека встретятся и решат завести общего ребенка, и оба будут являться носителями одной и той же мутации – есть довольно высокий риск того, что родится больной ребенок. Это нечасто можно предположить, основываясь на семейном анамнезе, да и не все задумываются об этом вообще. Но такая проблема существует и актуальна для большого количества людей, которые сталкиваются с этой информацией лишь после того, как уже обожглись на рождении ребенка с генетическим заболеванием или осложненной беременностью, связанной с патологиями у плода.
Если сдать анализ на генетические заболевания при планировании беременности, и определить носительство мутаций у обоих родителей, это поможет в определении дальнейшей тактики ведения такой пары. Конечно же, медицина даже на современном этапе не может вылечить эти мутации, но благодаря возможностям вспомогательных репродуктивных технологий, можно значительно снизить вероятность рождения ребенка с патологией.
Медико-генетические центры, где можно сдать такие анализы, есть по всей стран. Сначала нужно посетить генетика, который в зависимости от индивидуальных особенностей молодой семьи назначит те или иные обследования. Перед посещением генетика каждому партнеру желательно поговорить со своей семьей и выяснить, какие в роду заболевания были и есть, может быть есть такие, которые наблюдались в каждом поколении или через поколение, или были только по мужской или только по женской линии. Каждая деталь важна – можно даже записать всю услышанную информацию, чтобы потом разобраться вместе с генетиком. Также нужно узнать о случаях бесплодия в семье, рождения детей с заболеваниями или врожденными пороками, психическими и неврологическими заболеваниями, были ли у кого-то в семье многократные выкидыши, или возможно были случаи близкородственных браков. Всю эту информацию нужно будет рассказать генетику, который в зависимости от этих данных со стороны каждого из партнеров сделает выводы о целесообразности тех или иных обследований.
Для начала уточним, кому нужно в первую очередь сдать генетический анализ при планировании беременности:
- Если возраст будущей матери старше 35 лет, а отца – 40 лет
- Если в течение минимум 1-2 лет не наступает беременность при отсутствии кoнтpaцепции
- Если в анамнезе есть выкидыши, замершие беременности на разных сроках
- Если в анамнезе есть мертворожденные дети, или дети, умершие вскоре после рождения
- Если уже есть дети с какими-то генетическими или хромосомными патологиями
- Если будущие родители – родственники, особенно близкие кровные
- Если в семье хотя бы у одного партнера есть наследственные заболевания
Итак, какие генетические анализы при планировании беременности можно сдать?
Есть несколько специальных исследований, которые помогают установить, является ли человек носителем тех или иных генетических мутаций и заболеваний. Например, анализ под названием PrenaPlan. Это один из новейших видов диагностики, который позволяет определить риски передачи потомству 18 разных генетических патологий. Это скрининговое исследование, которое направлено на поиск у партнеров тех мутаций генов, которые совместно могут увеличить риск генетического заболевания у планируемого ребенка. При данном исследовании анализируются 109 мутаций, которые могут вызвать основные самые распространенные заболевания – болезнь Тея-Сакса, гемохроматоз, муковисцидоз, фенилкетонурию, адреногeнитaльный синдром, миастению, и другие заболевания, которые могут быть опасны не только для здоровья, но и для жизни ребенка. Для такого анализа нужно только сдать венозную кровь и подождать около 4 недель. Если получен отрицательный результат, это значит что из всего перечня заболеваний, которые охватывает это исследование, у пары нет носительства мутаций генов, ответственных за эти патологии. Если результат теста положительный – один из партнеров является носителем потенциально опасной мутации. Опаснее, когда оба родителя являются носителями одной и той же мутации.
Читать еще: Можно ли детям летать на самолете без родителей?
Есть более расширенная версия анализа — PrenaPlan Plus, когда проводится исследование на расшифровку 48 генов. Эти гены отвечают за развитие основных часто встречающихся рецессивных моногенных заболеваний – галактоземия, муковисцидоз, фенилкетонурия и другие. Анализ проводится следующим образом: у женщины берется кровь на исследование и определяется возможное носительство мутаций. Если такая находится, то муж обследуется на наличие этой же (или нескольких найденных) мутации. Важно именно наличие мутации одного гена у обоих родителей – только тогда есть риск развития заболевания у ребенка. Если носитель лишь один из родителей – то и ребенок будет либо просто носителем заболевания, либо вообще здоровым.
Для пар, у которых были случаи замерших беременностей или самоaбopты, актуальным может быть исследование на HLA-типирование партнеров. Совместимость партнеров по двум и более HLA-антигенам может быть причиной бесплодия неясного генеза.
При проблемах при зачатии со стороны супруга, например, при азооcпepмии, есть смысл обследоваться на определение целостности Y-хромосомы. Дело может быть в микроделециях Y-хромосомы, которые сказываются на фертильности мужчины. Если такая патология обнаружена, но беременность все же наступила, мальчикам будет передана эта же «поломка» хромосомы.
Важным моментом может быть определение синдрома ломкой Х-хромосомы. Коварство синдрома в том, что он является Х-сцепленным заболеванием с рецессивным типом наследования. Это значит, что симптомы (задержка умственного развития, нарушения речи, внимания, и прочие поведенческие особенности) проявляются у женщин только с обеими дефектными хромосомами, и у мужчин. Выраженность симптомов может быть незначительной, и какие-то особенности человека принимают за особенности характера. Есть случаи и вовсе бессимптомного носительства. Но при передаче ребенку этого заболевания от родителей-носителей – проявления у него будут более выраженными.
Генетический анализ при планировании беременности
Планирование будущего ребенка – это ответственный этап в жизни каждой семьи. Сегодня все больше пар предпочитают подходить к этому вопросу очень серьезно, проходить комплексное обследование для оценки репродуктивных возможностей.
К сожалению, в настоящее время еще далеко не все знают о широком круге возможностей медицинской генетики, однако пренебрегать анализами на выявление негативных факторов и вероятности неполноценного развития плода было бы не предусмотрительно.
Что такое генетический анализ
Генетический анализ – это комплекс данных, полученных в процессе наблюдения, вычислений и лабораторных анализов с целью определения наследственных признаков и изучения свойства человеческих генов.
Современная медицина рекомендует проводить его уже на стадии планирования семьи. При помощи данного анализа можно установиться вероятности предрасположенности будущего ребенка к проявлению у него генетических и других заболеваний.
Материалами для анализа становятся как внешние факторы (питание, экология и др.), так и внутриутробное развитие плода, и генетические, т.е. набор генов, имеющихся у человека. Из десятков тысяч существующих генов науке известны далеко не все, тем не менее, установлено, что наследственные характеристики передаются набором из 46 хромосом.
Также имеются гены, приводящие к мутации. Ребенок получает в равных пропорциях хромосомы от обоих родителей. Повреждение хотя бы одной из них отражается на здоровье будущего малыша.
Обращение к генетику уже на стадии планирования беременности позволит, сделав молекулярно-генетическое исследование, определить индивидуальный набор хромосом, который может быть передан будущему ребенку.
Для чего это нужно при планировании беременности
Проведение генетического анализа уже в период планирования беременности носит название периконцепционная профилактика. Ее проведение необходимо для значительного снижения вероятности появления ребенка с имеющимися врожденными дефектами. В частности, позволяет выявить ряд факторов, поддающихся коррекции и нет, среди которых:
- инфекции, хронические заболевания, гормональные сбои, в т.ч. нарушения работы эндокринной системы, многие из которых можно пролечить заранее, или скорректировать их влияние на организм будущего плода;
- недостаток витаминов и микроэлементов, необходимых для правильного формирования органов и систем будущего ребенка;
- наличие генетических патологий.
В каких случаях он обязателен
Существует ряд условий, при которых генетическая консультация становится необходима, это:
- возраст партнеров, когда женщина младше 18 или старше 35 лет, а мужчина старше 40. Именно за пределами этих возрастных границ существенно увеличивается риск мутирования генов и развития патологий;
- наследственные болезни, о которых свидетельствуют хронические патологии близких родственников, рождение предыдущего ребенка с врожденными пороками, имевшиеся до этого выкидыши или мертворожденные дети;
- перенесенные женщиной при зачатии или во время беременности вирусные инфекции;
- кровное родство супругов;
- имеющиеся у одного или обоих супругов небольшие физические отклонения в развитии, или работа кого-либо из них связана с повышенным уровнем вредности условий.
Где и у кого можно пройти генетический анализ
Для прохождения анализа на наследственные факторы будущих родителей необходима консультация врача генетика. Пара, которая предположительно не должна иметь патологий, может обойтись лишь беседой, в процессе которой специалист при помощи клинико-генеалогического метода соберет сведения о родословной и попытается выяснить наличия состояний, свидетельствующих о наследственных синдромах.
В характеристику родословной включают при этом данные об aбopтах, выкидышах, бездетных браках. В результате специалист составляет графическое изображение, по которому затем выполняет анализ.
Сложности проведения данного анализа связаны с отсутствием сведений у большинства современных людей о собственных родственниках дальше 2-3 поколения. Также не всегда известны причины cмepти дальнего родственника или новорожденного младенца.
Наиболее полную картину позволяет дать клиническое обследование. Его обязательно назначают при имеющихся малейших подозрениях на патологии. В этом случае врач попросит обоих супругов сдать цитогенетические и молекулярно-биологические анализы. Исследование хромосом проводят при помощи кариотипирования, а на генетическую несовместимость – HLA-типирование.
По итогам обследования врач выдает письменное заключение о возможности существования рисков беременности в условиях, изученных посредством теоретических расчетов и клинических анализов, и дает рекомендации по планированию зачатия.
Насколько стоит доверять результатам обследования
Проведя полное обследование на генетические факторы возможно получение достаточно полного прогноза о возможности отклонений у будущего ребенка в связи со строением хромосом. Также анализы позволяют выявить среди супругов носителя генов, способных к мутации, которые могут привести к рождению больного малыша.
Измерения, проводимые специалистам, позволяют получить результат, измеряемый в процентах. Сделать вывод о большой доле вероятности проявления генетических сбоев можно на основе показателя, превышающего 20%.
Показатель менее 10% самый благоприятный, свидетельствующий об отсутствии проблем с генетикой. Средняя степень риска возникает при показателе от 10 до 20 %. Несмотря на любые полученные результаты, их нельзя считать окончательным приговором.
Абсолютно во всех случаях существует возможность развития плода по непредусмотренной схеме генетического прогноза. Достоверность результатов данного обследования заключается лишь в возможности выявления рисков как факторов вероятности благоприятного или нeблагоприятного протекания будущей беременности, а также, при возможности, снижения их негативной роли.
Видеоролик, представленный ниже, демонстрирует актуальность проведения генетического анализа в период планирования беременности в настоящее время. Нередко в семьях рождаются дети, наследующие целый ряд как менее, так и более серьезных патологий.
Предупредить риск развития многих из них поможет вовремя проведенный генетический анализ, а также консультация врача генетика. Ответы на наиболее часто задаваемые вопросы о том, можно ли предупредить проявление у ребенка опасных патологий?
И какие должны быть сделаны анализы до и во время беременности, чтобы с вероятностью определить благоприятные условия для рождения малыша даст заместитель директора медико-генетического центра РАМН, доктор медицинских наук В.Л. Ижевская.
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)
FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
24 05 2023 3:15:36
Фитостеролы в продуктах питания
Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
23 05 2023 7:17:34
Фитотерапевт
Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
22 05 2023 3:15:44
Fitvid
Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
21 05 2023 16:17:42
Фониатр
Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
18 05 2023 9:37:44
Форель
Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
17 05 2023 3:35:23
Формула идеального веса
Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
14 05 2023 15:42:13
Формулы расчета идеального веса
Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
13 05 2023 15:12:13
Фосфатида аммонийные соли
Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
12 05 2023 17:49:55
Фототерапия новорожденных
Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
11 05 2023 11:53:50
Фототерапия новорожденных при желтухе
Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
10 05 2023 7:21:24
Французская диета
Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
09 05 2023 6:34:50
Фрукт Кумкват — что это такое?
Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
08 05 2023 6:39:44
Фруктовая диета
Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
06 05 2023 18:10:12
Фруктоза при диабете
Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
03 05 2023 7:18:28
Фрукт свити – польза и вред
Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
30 04 2023 11:59:54
Фрукты и ягоды
Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
29 04 2023 23:23:11
Фтизиатр
Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
27 04 2023 21:56:29
Фтор в организме человека
Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
26 04 2023 17:38:23
Боли в спине после рождения ребёнка
Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
23 04 2023 8:54:47
Фунчоза: польза и вред
Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
22 04 2023 19:53:31
Фундук
Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
21 04 2023 13:28:38
Галактоза
Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
17 04 2023 18:41:40
Галанга
Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
16 04 2023 22:41:53
Галега лекарственная
Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
15 04 2023 7:59:13
Боли в суставах при беременности
Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
12 04 2023 13:23:22
Гастрит и изжога
Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
11 04 2023 23:13:55
Где находится ключица у человека на фото?
Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
08 04 2023 15:59:13