В. С. Ганин, канд. мед. наук,
Иркутский научно-исследовательский противочумный институт Сибири и Дальнего Востока
«Наука и жизнь» №7, 2006
- История эпидемий
- В поисках причины
- Прививка, спасшая человечество
- Здравоохранение против чумы
Прививка, спасшая человечество
Со времен первых эпидемий чумы врачи-практики спорили о том, можно заразиться чумой от больного или нет и если можно, то каким способом. Мнения высказывались противоречивые. С одной стороны, утверждалось, что прикосновение к больным и их вещам опасно. С другой стороны, близость к больным, нахождение на инфицированной территории считались безопасными. Ясного ответа не было, поскольку втирание гноя больного в кожу или ношение его одежды далеко не всегда приводило к заражению.
Многие врачи усматривали связь между чумой и малярией. Первый опыт по самозаражению чумой провел в городе Александрия в 1802 году английский врач А. Уайт. Он хотел доказать, что чума может вызвать приступ малярии. Уайт извлек гнойное содержимое бубона чумной больной и втер себе в левое бедро. Даже когда на его собственном бедре появился карбункул и лимфатические узлы начали увеличиваться, врач продолжал утверждать, что заболел малярией. Лишь на восьмой день, когда симптомы стали очевидными, он поставил себе диагноз чумы и был доставлен в госпиталь, где и скончался.
Сейчас понятно, что от человека к человеку чума передается в основном воздушно-капельным путем, поэтому больные, особенно легочной формой чумы, представляют огромную опасность для окружающих. Также возбудитель чумы может проникнуть в организм человека через кровь, кожу и слизистые оболочки. Хотя причина болезни долгое время оставалась невыясненной, врачи давно искали способы защиты страшного заболевания. Задолго до начала эры антибиотиков, с помощью которых сегодня чуму довольно успешно вылечивают, и вакцинопрофилактики они предлагали различные способы повышения устойчивости организма к чуме.
Трагически закончился эксперимент, проделанный в 1817 году австрийским врачом А. Розенфельдом. Он уверял, что снадобье, приготовленное из костного порошка и высушенных лимфатических желез, взятых из останков умерших от чумы, при приеме внутрь полностью защищает от болезни. В одном из госпиталей Константинополя Розенфельд заперся в палате с двадцатью больными чумой, предварительно приняв рекламируемый им препарат. Сначала все шло хорошо. Шесть недель, отведенные для проведения эксперимента, заканчивались, и исследователь уже собирался покинуть госпиталь, когда внезапно заболел бубонной формой чумы, от которой и скончался.
Эксперимент русского врача Данилы Самойловича закончился более успешно. Его коллега окурил ядовитыми порошками белье человека, умершего от чумы. После этой процедуры Самойлович надел белье на голое тело и носил его сутки. Самойлович справедливо считал, что «живое язвенное начало» (то есть, говоря современным языком, возбудитель чумы) должно погибнуть от окуривания. Опыт прошел успешно, Самойлович не заболел. Так наука за сто лет до открытия Иерсена получила косвенное подтверждение того, что возбудителем чумы является живой микроорганизм.
Поиски средств профилактики и лечения чумы продолжались. Первую лечебную противочумную сыворотку приготовил Иерсен. После инъекции сыворотки больным чума протекала в более легкой форме, число смертельных случаев снижалось. До открытия антибактериальных препаратов эта вакцина была главным терапевтическим средством в лечении чумы, но при наиболее тяжелой, легочной, форме заболевания она не помогала.
В 1893–1915 годы питомец Новороссийского университета Владимир Хавкин работал в Индии. В 1896 году в Бомбее он организовал лабораторию, в которой создал первую в мире убитую противочумную вакцину и опробовал ее на себе. Новая вакцина обладала как терапевтическим, так и профилактическим действием. После вакцинации заболеваемость снижалась в два раза, а смертность – в четыре. Прививки вакциной Хавкина получили в Индии широкое распространение. До 40-х годов ХХ столетия вакцина Хавкина оставалась в сущности единственным лекарством от чумы. В 1956 году исполнилось 60 лет с момента создания противочумной лаборатории (с 1925 года – Бактериологический институт имени Хавкина). Президент Индии Прасад в связи с этим отметил: «Мы в Индии премного обязаны доктору Владимиру Хавкину. Он помог Индии избавиться от эпидемий чумы и холеры».
В нашей стране разработка живых вакцин против чумы началась в 1934 году с получения в Ставропольском научно-исследовательском противочумном институте М.П. Покровской нового вакцинного штамма путем обработки культуры возбудителя чумы бактериофагами. После проверки вакцины на животных Покровская с сотрудником ввели себе подкожно по 500 миллионов микробов этой ослабленной культуры чумной палочки. Организм экспериментаторов резко среагировал на введение «инородных» микроорганизмом подъемом температуры, ухудшением общего состояния, проявлением реакции на месте введения. Однако через трое суток все симптомы болезни исчезли. Получив, таким образом, «путевку в жизнь», вакцина стала успешно применяться при ликвидации вспышки чумы в Монголии.
В это же время на островах Ява и Мадагаскар французские ученые Л. Оттен и Г. Жирар тоже вели работы по созданию живой вакцины. Жирару удалось выделить штамм чумного микроба, который спонтанно потерял вирулентность, то есть перестал быть опасным для человека. Вакцину на основе этого штамма ученый назвал инициалами погибшей на Мадагаскаре девочки, у которой он был выделен, – EV. Вакцина оказалась безвредной и высоко иммуногенной, поэтому штамм ЕV и по сей день используется для приготовления живой противочумной вакцины.
Новую вакцину против чумы создал научный сотрудник Иркутского научно-исследовательского противочумного института Сибири и Дальнего Востока В.П. Смирнов, участвовавший в ликвидации 24 локальных вспышек чумы за пределами нашей страны. На основании многочисленных опытов на лабораторных животных он подтвердил способность микроба чумы вызывать легочную форму болезни при заражении через конъюнктиву глаза. Эти эксперименты легли в основу разработки конъюнктивального и комбинированного (подкожно-конъюнктивального) методов вакцинации против чумы. Чтобы убедиться в эффективности предложенного им метода, Смирнов сделал себе инъекцию новой вакцины и одновременно инфицировал себя вирулентным штаммом наиболее опасной, легочной, формы чумы. Для чистоты эксперимента ученый категорически отказался от лечения. На 16-й день после самозаражения он покинул изолятор. По заключению врачебной комиссии Смирнов перенес кожно-бубонную форму чумы. Эксперты констатировали, что предложенные В.П. Смирновым методы вакцинации оказались эффективными. Впоследствии в Монгольской Народной Республике при ликвидации вспышки чумы этими методами было привито 115 333 человека, из которых заболели лишь двое.
29 апреля 2020История, Антропология
История чумы
Много веков подряд чума регулярно выкашивала европейские города, уничтожая миллионы людей. Откуда пришла самая страшная болезнь Нового времени? Как с нею боролись? Как вели себя люди, столкнувшиеся с неумолимостью смерти? И каким образом мор удалось победить?
Среди множества инфекционных заболеваний, которые тысячелетиями выкашивали человечество, чума всегда занимала особое место. Она поражала воображение своей смертоносной силой и воспринималась как кара богов или Бога. Для европейцев, живших в XIV–XVIII веках, регулярные вспышки чумы были пугающей повседневностью, и историю Старого Света не понять, если забыть об этой опасной гостье.
Чума, конечно, не единственный массовый убийца в истории. На протяжении нескольких тысяч лет существования городских цивилизаций человечество сталкивалось с множеством эпидемий. Его поражали оспа, корь, сифилис, холера, сыпной тиф, грипп (испанка и другие его разновидности)… Некоторые из этих болезней опустошали целые регионы, приводили к закату государств или исчезновению этносов. В 1778 году английский капитан Джеймс Кук открыл Гавайские острова. За семьдесят лет после появления европейцев население архипелага уменьшилось примерно с полумиллиона человек где-то до 80 тысяч.
Кроме того, в прошлом было немало видов мора, которые пожелали сохранить инкогнито. Их описания в устных преданиях, исторических хрониках и старинных медицинских трактатах часто бывают слишком условны и смутны. Потому историкам и медикам во многих случаях лишь остается гадать, какой именно возбудитель вызвал ту или иную эпидемию — например, «английский пот» (sudor anglicus, English sweat), несколько раз поражавший Британские острова с конца XV до середины XVI века.
В длинном ряду эпидемий чума все равно стояла особняком. Она воспринималась как абсолютная болезнь, само олицетворение мора. Ее название на латыни — pestis. Это слово означало «бич», «бедствие», «гибель» А потому им явно именовали не только чуму, но и эпидемии, вызыванные другими возбудителями.. Похожие корни и у английского названия plague. Оно происходит от латинского слова plaga — «удар», «рана», «бедствие». Эти имена свидетельствуют о том ужасе, который вызывал мор — бич, от которого было не укрыться.
Три волны
Микроорганизмы, вызывающие инфекционные заболевания, активно пользуются благами цивилизации. Большинству масштабных эпидемий нужна скученность жертв, и они рождаются вместе с крупными городами и интенсивными человеческими потоками.
Благодаря торговым путям, которые еще в эпоху Римской империи связали Дальний Восток со Средиземноморьем, чума из Центральной Азии как минимум трижды в истории проходила по Евразии, унося миллионы жертв. Хотя эти волны никогда не охватывали население всего мира, их принято называть пандемиями (от греч. πανδημία — «весь народ»).
Первая волна
Первая пандемия, начавшись в Центральной Азии в середине VI века, в правление императора Юстиниана I, достигла Константинополя, столицы Византийской империи. Мор разнесся по всему Средиземноморью, Северной Африке и другим землям. Вспышки чумы продолжались до середины VIII века. Число жертв Юстиниановой чумы оценивают в 30–50 миллионов человек, но надо понимать, что статистика по столь отдаленным временам ненадежная и условная.
Вторая волна
Потом чума надолго затихла и вновь нанесла удар в середине XIV века. Вторая пандемия, которую потом окрестили «Черной смертью», видимо, началась в 1330-х годах в Китае. По Великому шелковому пути бациллы попали в генуэзский порт Кафа в Крыму, а оттуда с торговыми судами в 1347 году достигли Сицилии.
Вспыхнув на юге Италии, чума в 1348–1352 годах пронеслась по всей Европе, вплоть до Англии, Скандинавии и далеких русских княжеств. По оценкам историков, она выкосила до трети европейцев. Где-то доля жертв была сильно меньше, а какие-то местности и города просто обезлюдели. Население Англии, вероятно, сократилось вдвое, и ему потребовалось 250 лет, чтобы вернуться к уровню 1348 года. По разным подсчетам, число жертв в масштабах мира
составляло от 50 до 200 миллионов человек.
Купец и летописец родной Флоренции Джованни Виллани (ок. 1276 или 1280 — 1348) в «Новой хронике», дойдя до собственных дней, стал описывать страшный мор, недавно обрушившийся на город. Не зная, когда тот закончится, он оставил в рукописи прочерк: «Чума продлилась до…» Однако дату так и не проставил. Чума скосила Виллани вместе с десятками тысяч других флорентийцев.
Нанеся мощный удар по Европе, чума из нее не ушла и продолжала периодически возвращаться вплоть до XVIII века. Севилья в 1649–1650 годах потеряла около половины из 120 тысяч жителей, Неаполь в 1656-м — больше половины из своих 400–450 тысяч. На Западе последняя крупная вспышка случилась в 1720 году в Марселе: болезнь туда завез корабль из Сирии. Мор распространился на весь юг Франции и к 1722 году убил более 140 000 человек. В 1771 году чума разразилась в Москве, а в 1778-м — в Стамбуле. На территории Османской империи вспышки продолжались до конца XIX века.
Третья волна
Третья пандемия началась в Китае в середине XIX века и угасла только в 1920-х: из Азии чума с корабельными крысами проникла в Индию, затем в порты Северной и Южной Америки, на восточное и западное побережье Африки и во многие прибрежные районы Юго-Восточной Азии. Всего число ее жертв оценивают примерно в 12 миллионов человек (для сравнения: эпидемия испанского гриппа, бушевавшая по всему миру в 1918–1920 годах, унесла около 50 миллионов).
Причины и виновные
Чума всегда устрашала своей эгалитарностью. Она разила старых и молодых, богатых и бедных, разрушала привычные социальные иерархии. И всегда оставляла два главных вопроса: что ее вызывает и как от нее защититься? В позднее Средневековье и раннее Новое время, когда чумной мор раз за разом возвращался в Европу, в распоряжении медиков, клириков и обывателей было несколько главных теорий, которые легко сочетались и встраивались друг в друга.
Кара Господня
Люди тысячелетиями считали эпидемии проявлением гнева богов или единого Бога. Церковь учила, что черная смерть и ее последующие вспышки — это наказание, которое Господь посылает за грехи целым городам и царствам. Чума, словно град невидимых стрел, без разбора разит грешных и праведных, потому что это коллективная кара. Чтобы остановить Божий гнев, бессмысленно уповать на лекарства, врачей и любые людские уловки. Клирики неустанно напоминали, что тут требуются духовные лекарства: всеобщее покаяние, массовые молебны, крестные ходы и заступничество святых.
В католических землях главными заступниками от чумы считали святого Себастьяна и святого Роха. Святой Себастьян — раннехристианский мученик, который жил в III веке. По преданию, император Диоклетиан приказал расстрелять его из луков: на тысячах изображений мы видим юношу, привязанного к дереву или колонне и пронзенного тучей стрел. Но он не умер, был спасен и позже принял мученичество. И в греко-римских, и в еврейских текстах чуму, как и другие болезни, нередко описывали с помощью метафоры стрел, которые с небес обрушиваются на людей. Видимо, потому святой Себастьян, переживший расстрел, в Средние века превратился в святого заступника от этого мора.
Как изображали святого Себастьяна в разное время
От римского мученика к гей-иконе
В отличие от Себастьяна святой Рох имел к чуме непосредственное отношение. По преданию, он родился в Монпелье в конце XIII века. Отправившись в паломничество в Рим, он подхватил чуму и укрылся в лесной лачуге. Охотничий пес местного сеньора стал приносить ему пищу со стола хозяина. Рох выздоровел, вернулся во Францию, но родственники не признали его. Он был брошен в тюрьму как шпион и там умер. В знак его святости камера озарилась светом, а рядом с телом ангел начертал на латыни: «Eris in peste patronus» — «Будешь защитником от чумы». На большинстве изображений этот святой, напоминая о своей специализации, указывает на бубон Бубон — воспаленный и вздутый лимфатический узел., появившийся у него на ноге.
Зараженный воздух
С XIV по XVIII век медики чаще всего утверждали, что чуму вызывает воздух, сделавшийся смертоносным из-за пагубного влияния звезд и комет либо из-за ядовитых миазмов, поднимающихся из глубин земли: от незахороненных трупов или гниющих отбросов. А потому для защиты от болезни требуется очищение атмосферы или сильные запахи, способные перебить чумную отраву.
Джованни Боккаччо в «Декамероне» описывал поведение флорентийцев во время чумы 1348 года. По его словам, некоторые из них гуляли по городу, «держа в руках кто цветы, кто пахучие травы, кто какое другое душистое вещество, которое часто обоняли, полагая полезным освежать мозг такими ароматами, — ибо воздух казался зараженным и зловонным от запаха трупов, больных и лекарств».
В XVII–XVIII веках одним из главных символов мора стал чумной доктор. Врачи в странных масках с длинным клювом, похожим на птичий, инспектировали улицы зараженных городов. Этот костюм был придуман в 1619 году французским медиком Шарлем де Лормом. Он включал плащ из кожи или пропитанной воском ткани, трость, которой врач мог осматривать больных, не прикасаясь к ним, и маску с застекленными отверстиями для глаз и длинным клювом. Это был своего рода противогаз, который набивали ароматическими веществами, сухими цветами и пахучими травами, призванными защитить от чумных испарений.
Естественно-научные и медицинские теории, касавшиеся чумы, легко сочетались с богословскими. К примеру, можно было сказать, что гневный Господь (причина причин) использует силу небесных тел, отравляющих воздух (вторичные причины), как орудие своего правосудия.
Как боролись с болезнями в Месопотамии
В чем люди, населявшие древнейшие государства, видели причину заболеваний и что делали, чтобы их избежать?
Отравители
Страх заставлял искать козлов отпущения. Периодически возникали слухи, что чуму намеренно распространяют евреи, прокаженные, колдуны, бродяги, нищие, иностранцы и прочие опасные элементы, которых следует поймать и обезвредить. Несмотря на регулярные предостережения церковных властей, во многих местах после прихода черной смерти обезумевшие жители обвиняли евреев в отравлении колодцев — вспыхивали погромы.
Однако виновниками эпидемии объявляли не только иностранцев и иноверцев. В 1530 году в Женеве был «раскрыт» заговор отравителей, в котором якобы состояли начальник чумного госпиталя, его жена, местный хирург и даже капеллан. Под пыткой они признались, что отдали себя во власть дьявола и он научил их готовить смертоносное зелье. Спустя пятнадцать лет по тому же обвинению женевские власти казнили 39 отравителей. Во время миланской чумы 1630 года женщины обвинили брадобрея Джанджакомо Мору и комиссара общественного здоровья Гильельмо Пьяццу в том, что они специально сеяли мор, вымазывая стены домов зачумленными зельями. Оба были казнены.
«Заговор прокаженных»: история одной придуманной эпидемии
Страх заразиться, слухи, недоверие к окружающим и закрытие границ — только 700 лет назад
Бактерия, изменившая мир
Настоящий виновник эпидемии — это палочковидная бактерия (бацилла), которая получила название Yersinia pestis. Человек просто случайная жертва, периодически подворачивающаяся ей на фронтах эволюционной борьбы за выживание. В некоторых очагах бактерия дремлет среди своих природных хозяев — грызунов — и лишь время от времени заражает человека.
Еще древние римляне подозревали, что чуму распространяют невидимые глазу «скотинки». Итальянский врач Джироламо Фракасторо в трактате «О контагии, контагиозных болезнях и лечении» (1546) предположил, что болезни, которые сегодня называются инфекционными, могут переноситься какими-то крошечными «семенами». Однако без микроскопа и других достижений науки Нового времени доказать это было нельзя.
Бактерию, которая вызывает чуму, обнаружили в 1894 году во время вспышки эпидемии в Гонконге. Швейцарский и французский бактериолог Александр Йерсен и японский врач Китасато Сибасабуро независимо друг от друга отыскали в тканях больных виновницу страшной болезни. Уже в 1897 году бактериолог и эмидемиолог Владимир (Вальдемар) Хавкин (уроженец Одессы, который в юности эмигрировал в Европу) во время эпидемии в Британской Индии создал первую античумную вакцину.
В природе чумная бактерия живет в организмах зверей, прежде всего грызунов: сурков, сусликов, мышей, крыс… Лишь иногда — через укусы блох (хотя есть и другие пути) — она передается человеку. В средневековой Европе главным распространителем эпидемии были черные крысы. У диких животных симптомы болезни довольно слабые. Домашние мыши и крысы подвержены ей намного больше, а человек и вовсе практически беззащитен.
Механизм заражения чумой до гениального прост и устрашающе эффективен. Когда блоха кусает больное животное, в ее организм попадают бациллы. Они начинают усиленно размножаться и в итоге забивают блохе проход из пищевода в желудок. Кровь, которой она питается, не может туда попасть, блоха все время испытывает чувство голода и, чтобы насытиться, атакует все новых и новых жертв. При укусе она, пытаясь освободиться от бактериальной пробки, отрыгивает в ранку сгусток бактерий, занося в кровь укушенного животного или человека целую армию смертоносных иерсиний.
В зависимости от способа заражения и развития болезни одна и та же бактерия вызывает несколько форм чумы. Самая распространенная из них — бубонная. Попав в кровь, бацилла проникает в лимфатические узлы и начинает там с гигантской скоростью размножаться. Узлы набухают, отвердевают и превращаются в болезненный бубон. Его опасное содержимое инфицирует кровеносную систему, и человек, если не применять современную терапию, с большой вероятностью умирает от общей интоксикации.
«В начале болезни у мужчин и женщин показывались в паху или подмышками какие-то опухоли, разраставшиеся до величины обыкновенного яблока или яйца… народ называл их gavoccioli (чумными бубонами); в короткое время эта смертельная опухоль распространялась от указанных частей тела безразлично и на другие, а затем признак указанного недуга изменялся в черные и багровые пятна, появлявшиеся у многих на руках и бедрах и на всех частях тела, у иных большие и редкие, у других мелкие и частые. И как опухоль являлась вначале, да и позднее оставалась вернейшим признаком близкой смерти, таковым были пятна, у кого они выступали. Казалось, против этих болезней не помогали и не приносили пользы ни совет врача, ни сила какого бы то ни было лекарства… только немногие выздоравливали и почти все умирали на третий день после появления указанных признаков, одни скорее, другие позже…»
Джованни Боккаччо. «Декамерон»
При другом развитии болезни бактерии попадают в легкие. Когда больной кашляет, микроскопические капельки распространяют бесчисленное число бактерий, и избежать заражения уже практически невозможно. Легочная чума выкашивала средневековые города, почти не оставляя выживших. До появления антибиотиков бубонная форма болезни убивала 60–70 % заболевших, а легочная не оставляла шансов на выживание почти никому.
Город в осаде
Зачумленный город быстро превращается в осажденную крепость. Но он осажден не только снаружи, но и изнутри. Его враг — зараза. А у каждого, кто еще здоров, потенциальный враг — всякий, кто уже заболел. Кварталы, улицы, дома, люди — город распадается на множество маленьких крепостей, сражающихся за выживание. История эпидемий, в ходе которых смерть сметает любые условности, обнажает всю хрупкость социальных связей.
Иногда кажется, что если опасность не замечать, она пройдет стороной. Во многих городах, когда появлялись первые заболевшие, жители не хотели верить, что чума вновь вернулась. Власти тянули с введением карантина и прочими ограничениями, боясь спровоцировать панику, отрезать город от поставок продовольствия и обрушить его финансы. А вдруг это все-таки не чума? Что, если врачи ошибаются или специально запугивают всех эпидемией, чтобы нажиться за счет сограждан? Вдруг мор минует?
В 1599 году, когда на всем севере Испании бушевала чума, медики Бургоса и Вальядолида, не желая признавать очевидное, ставили уклончивые диагнозы: «Это не совсем чума», «Речь идет о третичной и двойной лихорадке, дифтерии, горячке, колотье в боку, катаре, подагре и подобных болезнях… У некоторых больных есть бубоны, но они легко излечиваются» J. Delumeau. La peur en Occident (XIVe-XVIIIe siècles). Une cité assiégée. Paris, 1978.. Увы, многие бубоны не затянулись, и Бургос с Вальядолидом были опустошены. Эпидемия почти всегда «иностранка». Она приходит из чужих земель, а может, даже засылается оттуда. В Лотарингии в 1627 году чуму называли «венгерской», а в 1636 году — «шведской»; в Тулузе в 1630-м — «миланской».
Мор был вдвойне разрушителен: он пожирал не только клетки организма, но и клетки общества. Когда коллективные молебны и крестные ходы не могли умилостивить гневающегося Бога, религиозное усердие сменялось разобщением. Ведь незнакомец, который молится рядом с тобой, рискует стать твоим невольным убийцей. Свидетели эпидемии во Флоренции (1348), Брауншвейге (1509), Лондоне (1664–1665), Марселе (1720), словно под копирку, описывали, как родители бросают заболевших детей, дети бегут от родителей, мужья предают жен, а жены забывают о мужьях. Во время миланской чумы 1630 года некоторые горожане выходили на улицу, вооружившись пистолетом, чтобы никто не рискнул к ним приблизиться. Чума сметала привычный уклад жизни и городской порядок. Почти всегда во время мора ходили слухи о том, что чумные инспекторы грабят дома, а могильщики, чтобы не возвращаться дважды в один и тот же дом, кидают в свои повозки и закапывают еще живых.
«…Бедствие воспитало в сердцах мужчин и женщин такой ужас, что брат покидал брата, дядя племянника, сестра брата, и нередко жена мужа; более того и невероятнее: отцы и матери избегали навещать своих детей и ходить за ними, как будто то были не их дети. По этой причине мужчинам и женщинам, которые заболевали, а их количества не исчислить, не оставалось другой помощи, кроме милосердия друзей (таковых было немного) или корыстолюбия слуг, привлеченных большим, не по мере, жалованьем; да и тех становилось не много, и были то мужчины и женщины грубого нрава, не привычные к такого рода уходу, ничего другого не умевшие делать, как подавать больным, что требовалось, да присмотреть, когда они кончались; отбывая такую службу, они часто вместе с заработком теряли и жизнь».
Джованни Боккаччо. «Декамерон»
В одних городах священники и врачи, чье предназначение — утешать отчаявшихся и ухаживать за неизлечимыми, бросали церкви и госпитали. В других — оставались, чтобы исполнить свой долг, и умирали вместе с больными и паствой. В Перпиньяне в 1348 году умерло шестеро докторов из восьми, во Флоренции — 78 монахов-кордельеров из 150. В Милане во время эпидемии 1575 года архиепископ Карло Борромео остался в городе и по лазаретам утешал больных. Точно так же спустя 55 лет поступил и его племянник Федерико, тоже ставший архиепископом. Но было и много церковных иерархов, которые бежали от чумы, оставив своих прихожан.
Близость смерти нередко вела к психологическим крайностям: апатия безысходности сменялась безудержным весельем, а траур — разгулом. Раз конец на пороге, нужно успеть насладиться жизнью. Моралисты бичевали современников, предающихся азартным играм и разврату посреди зрелища смерти. А в Париже в 1401 году герцоги Бургундский и Бурбонский создали «двор любви» (cour amoureuse). Это был своего рода клуб или куртуазное сообщество, предназначенное для совместных пиров и литературных упражнений во славу дам. Его цель состояла в том, чтобы в «тяжкое время чумного мора» «проводить время с изяществом и обрести новую радость в жизни» G. Doutrepont. La littérature française à la cour des ducs de Bourgogne: Philippe le Hardi, Jean sans Peur, Philippe le Bon, Charles le Téméraire. Genève, 1970..
Для земных радостей можно было подобрать и научное обоснование. Многие медики XVI–XVII веков утверждали, что апатия и страх многократно усиливают риск заражения, и потому прописывали как лекарство умеренные увеселения, музыку и приятное чтение. Порой городские власти в разгар эпидемии даже организовывали народные празднества, чтобы не дать безысходности взять верх над надеждой. Когда чумной мор затухал, многие города охватывала свадебная горячка: люди, потерявшие семьи, спешили пережениться, чтобы забыть об ужасе смерти. По некоторым данным, в Кельне вскоре после чумы 1451 года, унесшей более 20 тысяч человек, было заключено 4 тысячи браков.
«Некоторые полагали, что умеренная жизнь и воздержание от всех излишеств сильно помогают борьбе со злом; собравшись кружками, они жили, отделившись от других, укрываясь и запираясь в домах, где не было больных… они проводили время среди музыки и удовольствий, какие только могли себе доставить. Другие, увлеченные противоположным мнением, утверждали, что много пить и наслаждаться, бродить с песнями и шутками, удовлетворять, по возможности, всякому желанию, смеяться и издеваться над всем, что приключается, — вот вернейшее лекарство против недуга. И как говорили, так по мере сил приводили и в исполнение, днем и ночью странствуя из одной таверны в другую, выпивая без удержу и меры, чаще всего устраивая это в чужих домах, лишь бы прослышали, что там есть нечто им по вкусу и в удовольствие».
Джованни Боккаччо. «Декамерон»
Лондон: от чумы до пожара
Как большой европейский город прошел через мор, хорошо видно на примере Лондона. Зимой 1664–1665 годов там началась эпидемия чумы, которую потом назовут Великой. Первые больные появились в нищих портовых кварталах и приходе Сент-Джайлс. Сейчас неподалеку стоит Британский музей, а тогда это был дальний пригород. Однако время было холодное, и болезнь на первых порах почти дремала. Лишь когда потеплело, чума разошлась в полную силу, и все надежды на то, что опасность пройдет стороной, рассеялись как дым.
Чума — регулярная гостья Лондона. На памяти каждого поколения, жившего в XVII веке, была одна или несколько вспышек. В 1603 году она унесла 30 000 человек, в 1625-м — 35 000, в 1636-м — еще 10 000. Однако Великая чума 1664–1666 годов перекрыла их все — на ее счету 70–100 тысяч лондонцев, то есть около 20 % горожан.
В Англию мор обычно приходил с континента через порты, а потом распространялся вдоль торговых путей и по рекам. Инфицированные крысы или блохи, прятавшиеся среди товаров или в складках одежды, перебирались вглубь острова на кораблях или в тюках, сложенных на купеческие повозки.
Современники Великой чумы были убеждены, что ее занесли из Голландии. Оттуда она не уходила уже много лет: в середине 1660-х Лейден и Амстердам потеряли десятки тысяч жителей. Кто-то утверждал, что голландцы, с которыми Англия тогда воевала, специально заслали болезнь на остров.
Когда в 1664 году чума вновь посетила Лондон, власти стали вводить первые меры, призванные затормозить ее распространение. Специальные инспекторы обходили кварталы в поисках заболевших. Пораженные чумой дома было велено заколачивать, чтобы изолировать заразных и не дать мору расползтись по всему городу. Однако число жертв стремительно увеличивалось. В начале 1665 года король Карл II и его двор решили уехать из Лондона и перебрались в Оксфорд. Вместе с ними город покинули многие состоятельные горожане: купцы, юристы, профессора, священники, врачи, аптекари. Стал бежать и простой люд. Одни переезжали в далекие поместья, другие — к родным. Кто-то просто бежал в никуда, лишь бы подальше от зачумленного города. Однако лорд-мэр сэр Джон Лоуренс и члены муниципалитета (aldermen) остались на своих местах.
Бежать или оставаться? Этот вопрос встал перед многими лондонцами, как и другими жертвами эпидемий в других городах и в другие эпохи. Еще в XIV веке Парижский университет советовал бежать от мора cito, longe, tarde — «быстро, далеко и надолго». Однако соседние деревни и городки не всегда горели желанием давать кров опасным беженцам. Часто против них выставляли заслоны, а отдельных путников встречали дубинами или ружейными выстрелами.
Потерять все, но спастись самому? Бежать немедленно или еще подождать: вдруг эпидемия пойдет на спад? Среди тех, кто решил остаться, был чиновник Морского ведомства Сэмюэл Пипс, оставивший знаменитый дневник Дневник охватывал период с 1660 по 1669 год. В нем Пипс рассказывал как о всеобщих катастрофах (Великой лондонской чуме и Великом лондонском пожаре 1666 года) и большой политике (Второй англо-голландской войне 1665-1667 годов и придворных интригах), так и о собственной жизни, друзьях, финансовых операциях, любовных похождениях, погоде или о том, что он ел на завтрак. Этот дневник не предназначался для публикации. Чтобы утаить его содержание от посторонних глаз, Пипс вел его с помощью стенографии, а какие-то моменты даже записывал с помощью смеси французских, испанских и итальянских слов., и шорник Генри Фо — дядя писателя Даниэля Дефо, будущего автора «Робинзона Крузо». В 1722 году Дефо выпустил документальный роман «Дневник чумного года». Его текст был стилизован под дневник одного лондонца по имени H. F. (Henri Foe?), который пережил эпидемию 1664–1666 годов. Возможно, Дефо опирался на рассказы дяди (также не исключено, что тот, как и Пипс, вел во время чумы дневник).
«Теперь я стал серьезнее обдумывать собственное положение и как мне лучше поступить, а именно: оставаться в Лондоне или запереть дом и спасаться бегством, подобно многим моим соседям. <…>
Я должен был сообразоваться с двумя важными обстоятельствами: с одной стороны, надлежало продолжать вести свое дело и торговлю, довольно значительные, — ведь в них вложено было все мое состояние; с другой стороны, следовало подумать о спасении собственной жизни перед лицом великого бедствия, которое, как я понимал, очевидно, надвигалось на весь город и, как бы ни были велики мои страхи и страхи моих соседей, могло оказаться ужаснее всех возможных ожиданий.
<…>
И однажды утром, когда я в очередной раз размышлял обо всем этом, мне вдруг пришла в голову совершенно ясная мысль: если то, что случается с нами, происходит лишь по воле Божией, значит, и все мои неурядицы неспроста; и мне стоит обдумать, не является ли это указанием свыше и не показывает ли совершенно ясно, что Небу угодно, чтобы я никуда не уезжал. И вслед за тем я тут же понял, что, ежели Богу действительно угодно, чтобы я остался, то в Его воле уберечь меня среди свирепствующих вокруг опасностей и смерти…»Даниэль Дефо. «Дневник чумного года»
Летом 1665 года эпидемия достигла пика. Газеты публиковали еженедельные сводки о количестве умерших — Bills of Mortality. И цифры росли с пугающей скоростью: одна тысяча, затем две, к сентябрю — семь тысяч в неделю. Кладбища при церквях оказались переполнены, и жертв мора наскоро сбрасывали в общие рвы.
Пытаясь остановить эпидемию, лорд-мэр отдал приказ об уничтожении собак и кошек, которые, как считалось, могли разносить заразу. Однако эффект этой меры был ровно противоположным задуманному, ведь кошки уничтожали крыс, на которых путешествовали зараженные блохи.
Если, как полагали, зараза переносится по воздуху, нужно обезопасить себя с помощью острых запахов и благовоний. На перекрестках улиц было велено разводить костры. Богатые лондонцы жгли серу, ладан, хмель. Бедняки — старые башмаки. Власти рекомендовали, а кое-где даже предписывали курить табак.
Однако главной и единственной эффективной мерой все же была изоляция заболевших или самоизоляция тех, кто еще здоров. Потому с древности во время эпидемий города закрывали, а на пути чужаков выставляли заслоны. В 1377 году в порту Рагуза (сейчас Дубровник) на Адриатическом море были введены меры, призванные защитить город от чумы. Все корабли, прибывавшие из зараженных или потенциально заразных мест, должны были тридцать дней выжидать, прежде чем их команде разрешали сойти на берег. Этот период изоляции назвали trentina (от итальянского слова trenta — «тридцать»). Для тех, кто прибывал в город по суше, этот период составлял сорок (quaranta) дней. Отсюда пошло слово «карантин». В дальнейшем такие меры распространились и на другие порты. В 1423 году на островке рядом с самой Венецией создали специальную карантинную станцию. Там расположился госпиталь-изолятор для подозрительных приезжих и больных чумой. Поскольку на острове издавна располагалась церковь Святой Марии Назаретской, а одним из небесных защитников зачумленных считали святого Лазаря, это место стало известно как Lazzaretto. Отсюда знакомое нам слово «лазарет».
Как правильно самоизолироваться
10 советов великих отшельников
Внутри городов изолировали отдельные дома, улицы или кварталы. В Лондоне дома, где были зачумленные, запирали и заколачивали снаружи. Чтобы больные не убежали и не множили заразу, у дверей выставляли дозорных. Однако жители регулярно пытались их обмануть и выбраться из вынужденного заточения.
«Сегодня с грустью обнаружил в Друри-Лейн два или три дома с красным крестом на дверях и надписью: „Боже, сжалься над нами“, что явилось для меня зрелищем весьма печальным, ибо прежде я ничего подобного, если мне не изменяет память, не видывал. Тут же стал принюхиваться к себе и вынужден был купить табаку, каковой принялся нюхать и жевать, покуда дурное предчувствие не исчезло».
Сэмюэл Пипс. «Дневник»
7 июня 1665 года
«Вышел ненадолго пройтись — по чести сказать, чтобы пощеголять в новом своем камзоле, и на обратном пути заметил, что дверь дома несчастного доктора Бернетта заколочена. До меня дошел слух, будто он завоевал расположение соседей, ибо сам обнаружил у себя болезнь и заперся по собственной воле, совершив тем самым прекрасный поступок».
Сэмюэл Пипс. «Дневник»
11 июня 1665 года
«Сегодня заканчивается этот печальный месяц — печальный, ибо чума распространилась уже почти по всему королевству. Каждый день приносит все более грустные новости. В Сити на этой неделе умерло 7496 человек, из них от чумы — 6102. Боюсь, однако, что истинное число погибших на этой неделе приближается к 10 000 — отчасти из-за бедняков, которые умирают в таком количестве, что подсчитать число покойников невозможно, а отчасти из-за квакеров и прочих, не желающих, чтобы по ним звонил колокол» Члены Религиозного общества друзей, которых называли квакерами, отвергали традиционную церковную обрядность, в том числе и колокольный звон по умершим..
Сэмюэл Пипс. «Дневник»
31 августа 1665 года
Отчаяние заставляло людей хвататься за любую соломинку. Лондонцы принялись скупать амулеты против чумной заразы. Повсюду множились чудо-доктора, обещавшие действеннейшие средства, способные предохранить от смертельной болезни и излечить уже заболевших: «безупречные предохранительные пилюли против чумы», «наилучшее укрепляющее средство против нездорового воздуха», «несравненная микстура против чумы, никогда не применявшаяся ранее», «единственно действенная лечебная вода», «королевское противоядие от любых заболеваний».
«Встал и надел цветной шелковый камзол — прекрасная вещь, а также новый завитой парик. Купил его уже довольно давно, но не осмеливался надеть, ибо, когда его покупал, в Вестминстере свирепствовала чума. Любопытно, какова будет мода на парики, когда чума кончится, ведь сейчас никто их не покупает из страха заразиться: ходят слухи, будто для изготовления париков использовали волосы покойников, умерших от чумы».
Сэмюэл Пипс. «Дневник»
3 сентября 1665 года
«Боже, как пустынны и унылы улицы, как много повсюду несчастных больных — все в струпьях; сколько печальных историй услышал я по пути, только и разговоров: этот умер, этот болен, столько-то покойников здесь, столько-то там. Говорят, в Вестминстере не осталось ни одного врача и всего один аптекарь — умерли все. Есть, однако, надежда, что на этой неделе болезнь пойдет на убыль. Дай-то Бог».
Сэмюэл Пипс. «Дневник»
16 октября 1665 года
В конце осени 1665 года эпидемия пошла на спад. В феврале 1666-го в Лондон вернулся король Карл II. Однако город вскоре ждал еще один удар. За Великой чумой пришел Великий пожар. 2 сентября в пекарне Томаса Фарринера на Паддинг-Лейн вспыхнул огонь, который быстро распространился и пожрал лондонский Сити: больше 13 тысяч домов, 87 церквей и собор Святого Павла. После пожара город реконструировали, увеличив ширину улиц, чтобы во время следующего мора заразе было труднее распространиться.
«Я с лордом Брукнером и миссис Уильямс в карете, запряженной четверкой лошадей, — в Лондон, в дом моего господина в Ковент-Гардене. Боже, какой фурор произвела въезжающая в город карета! Привратники низко кланяются, со всех сторон сбегаются нищие. Какое счастье видеть, что на улицах вновь полно народу, что начинают открываться лавки, хотя во многих местах, в семи или восьми, все еще заколочено, и все же город ожил по сравнению с тем, каким он был…»
Сэмюэл Пипс. «Дневник»
5 января 1666 года
По известной формуле, которую приписывают Наполеону, каждый французский солдат носит в ранце маршальский жезл. Но в том же ранце часто прятались опасные микроорганизмы, которые вместе с армиями и их обозами преодолевали колоссальные расстояния. Вплоть до Второй мировой самыми массовыми убийцами во время вооруженных конфликтов были не стрелы, пули и ядра, а микробы. За войной по пятам следовали ее вечные спутники — голод и мор. Дороги заполняли толпы солдат, беженцев и торговцев, которые разносили болезни, как почтальон — письма. В 1627–1628 годах, во время кампании по усмирению протестантов, восьмитысячная королевская армия пересекла Францию от Ла-Рошели на побережье Атлантического океана до Монфера, недалеко от современных границ Швейцарии и Италии. Вместе с ней по стране разошлись чумные бациллы. За несколько лет, по оценке, которую приводит французский историк Эммануэль Ле Руа Ладюри, страна лишилась более миллиона подданных.
Эпидемии пользуются дорогами, мостами, кораблями, поездами и самолетами, которые мы создаем, чтобы ускорить коммуникации между городами, регионами, странами или континентами. Хорошим примером служит другая смертоносная инфекция — холера.
Она давно была распространена в Индии. Хотя в XVI веке португальцы создали там свои колонии, до Европы болезнь долго не добиралась. Лишь в первой половине XIX века эпидемии вспыхивают в России, Франции, Англии и даже в Америке. Вероятно, дело было в скорости и интенсивности коммуникаций. Вспышки холеры быстро затухают через несколько недель, если у бактерии заканчиваются новые жертвы. Старинные суда шли очень медленно, и инфекция была не способна пережить морское странствие. Более быстрые корабли, построенные в XIX веке, а в дальнейшем изобретение пароходов и открытие Суэцкого канала, связавшего Индийский океан со Средиземным морем, позволили ей путешествовать с полным комфортом. За прогресс приходится расплачиваться.
История болезней
Как лечились от онанизма, обмороков, меланхолии и других недугов
микрорубрики
Ежедневные короткие материалы, которые мы выпускали последние три года
Архив
Опустошительные пандемии и эпидемии чумы оставили разрушительный след в истории человечества. На протяжении последних двух столетий медики работали над созданием профилактической и лечебной вакцины от смертельно опасной инфекции. Иногда испытания новых препаратов стоили подвижникам жизни. Во второй половине ХХ века появились новые эффективные вакцины и антибактериальные препараты, которые дали людям надежду на полное избавление от «черной смерти». Но на самом деле почва для возникновения новых эпидемий чумы по-прежнему существует.
Азиатская крысиная блоха Xenopsylla chepsis передает чумную палочку от крыс к людям.
Микроорганизмы — возбудители чумы Yersina pestis под микроскопом.
Создатель первой в мире вакцины от чумы Владимир Хавкин проводит вакцинацию местного населения. Калькутта, 1893 год.
Иногда ‘черная смерть’ служила поэтам источником вдохновения, как председателю пира во время чумы, поющему гимн в честь страшной болезни. Иллюстрация В. А. Фаворского к ‘Пиру во время чумы’ А. С. Пушкина, 1961 год.
Так изобразил ‘черную смерть’ швейцарский художник XIX века Арнольд Бёклин.
Производство противочумной вакцины Хавкина. Бомбей, конец 1890-х годов.
Схема передачи возбудителя чумы от грызунов человеку.
Распространение чумы на земном шаре, 1998 год.
‹
›
История эпидемий
Первая достоверная пандемия чумы, вошедшая в литературу под названием «юстиниановая», возникла в VI веке в эпоху расцвета культуры Восточно-Римской империи, во время царствования императора Юстиниана, самого погибшего от этой болезни. Чума пришла из Египта. За период с 532 по 580 год она охватила множество стран. Эпидемия распространялась в двух направлениях: в западном — в сторону Александрии, вдоль берегов Африки, и в восточном — через Палестину и Сирию на территорию Западной Азии. Чума шла торговыми путями: вначале по морским берегам, затем в глубь государств, граничивших с морским побережьем. Своего пика она достигла, проникнув в 541-542 годах в Турцию и Грецию, а затем на территорию нынешних Италии (543), Франции и Германии (545-546). Тогда погибло более половины населения Восточной Римской империи — почти 100 миллионов человек.
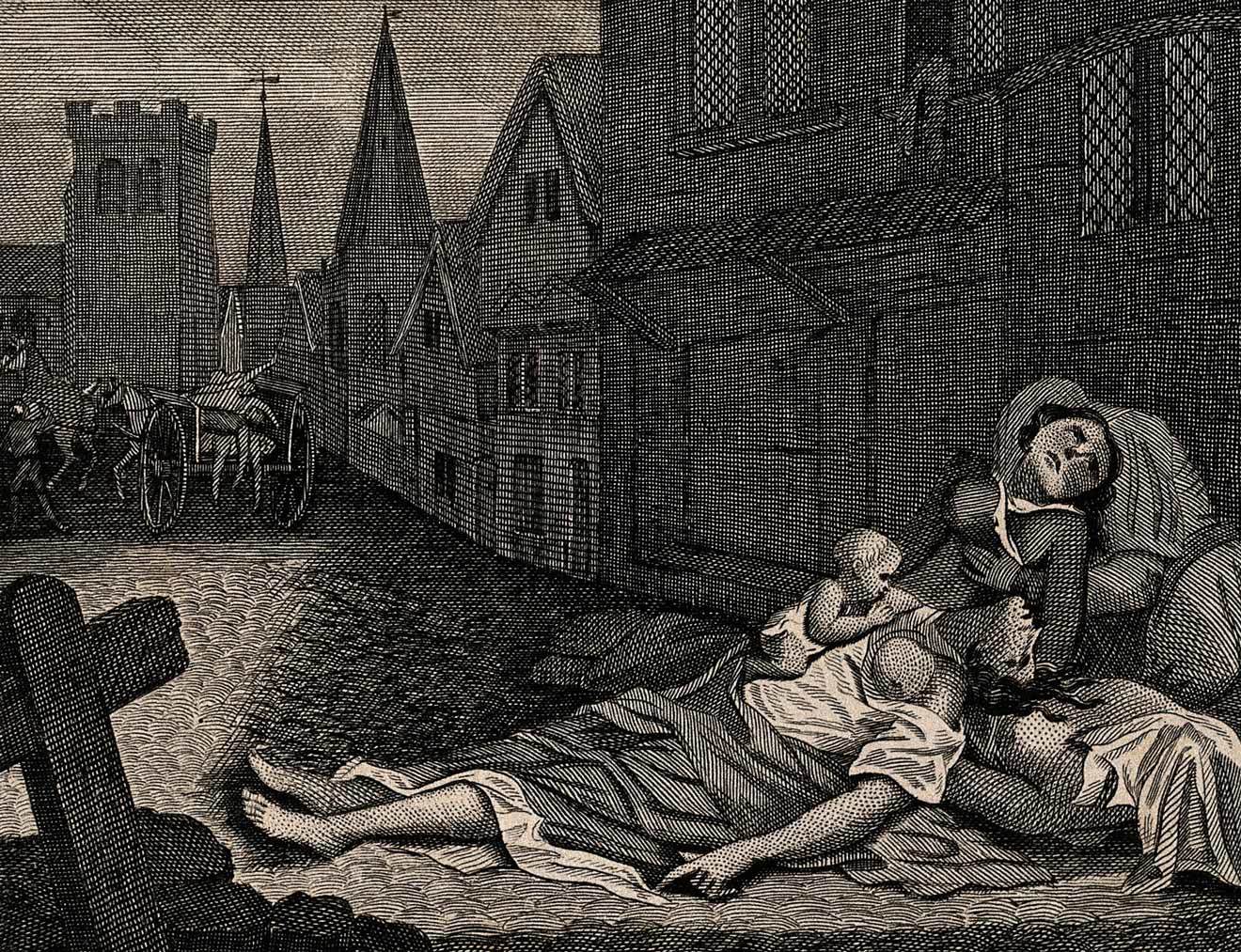
Вторая пандемия, известная как «черная смерть», пришла в XIV веке (1348-1351). Ни одно государство Европы не избежало нашествия инфекции, даже Гренландия. Эта пандемия хорошо документирована во многих авторских источниках. Она открыла период эпидемий, не оставлявших Европу в покое на протяжении пяти столетий. Во время второй пандемии, охватившей почти все страны света, на земном шаре погибло около 40 миллионов человек. Грязь, нищета, отсутствие элементарных гигиенических навыков и скученность населения были причинами беспрепятственного распространения заболевания. Чума «передвигалась» со скоростью лошади — основного транспорта того времени.
Трагическую картину эпидемии чумы в 1348 году в Италии нарисовал Джованни Боккаччо в первой новелле «Декамерона»: «Славную Флоренцию, лучший город Италии посетила губительная чума… От этой болезни не помогали и не излечивали ни врачи, ни снадобья… Так как для великого множества мертвых тел, которые каждый час подносили к церквам, не хватало освященной земли, то на переполненных кладбищах при церквах рыли огромные ямы и туда опускали целыми сотнями трупы. Во Флоренции умерло, как уверяют, 100 тысяч человек… Сколько знатных родов, богатых наследств, огромных состояний осталось без законных наследников! Сколько сильных мужчин, красивых женщин, прелестных юношей, которых даже Гален, Гиппократ и Эскулап признали бы совершенно здоровыми, утром завтракало с родными, товарищами и друзьями, а вечером ужинало со своими предками на том свете».
Действительно, за годы второй пандемии от болезни погибли многие известные люди: Людовик IX (Святой), Жанна Бурбонская — супруга Филиппа Валуа, Жанна Наварская — дочь Людовика X, Альфонс Испанский, император Германский Гюнтер, братья короля Швеции, художник Тициан.
Природа болезни оставалась неизвестной, но уже тогда медики понимали, что для прекращения распространения болезни необходимо разобщение больных и здоровых. Так был придуман карантин. Слово «карантин» происходит от итальянского «quaranta» — сорок. В Венеции в 1343 году для приезжающих были построены специальные дома, в которых они содержались сорок дней, ни при каких обстоятельствах не выходя на улицу. Морскому транспорту, прибывавшему из опасных мест, также предписывалось стоять на рейде сорок дней. Карантин стал одним из первых барьеров на пути инфекции.
Третья пандемия чумы началась в конце XIХ века в китайской провинции Юнь-Нань. Распространяясь по южному побережью Китая, она к 1894 году достигла вначале города Кантона, а затем Гонконга. Пандемия стремительно набирала темпы. За шесть месяцев умерло около 174 тысяч человек. В 1896 году был поражен индийский город Бомбей. Только в Индии с 1896 по 1918 год от чумы умерли 12,5 млн человек. Замена парусных торговых судов на корабли с паровыми двигателями с большей мощностью и скоростью способствовала быстрому распространению инфекции на другие континенты, вызывая вспышки в портовых городах, лежащих на основных международных судоходных линиях. Крупные эпидемии чумы возникали в Южной Африке, Южной и Северной Америке.
«Китайская» пандемия сильно отличалась от всех предыдущих вспышек чумы. Во-первых, это была «портовая чума», в подавляющем большинстве случаев не проникавшая в глубь материка. Во-вторых, это была «крысиная чума», так как источником ее распространения были судовые и портовые крысы. В третьих, это была, преимущественно «бубонная» чума. Осложнения вторичной, легочной чумой наблюдались редко. Поняв, что крысы каким-то образом разносят «портовую чуму», карантинные врачи настояли на том, чтобы все швартовые канаты в портах и на судах имели металлические диски, служившие непреодолимой преградой для миграции этих грызунов.
Не обошла «черная смерть» стороной и Россию. На протяжении XIII-XIV столетий она посещала Киев, Москву, Смоленск, Чернигов. В Смоленске из всех жителей города осталось в живых пять человек, которые выбрались из города, закрыли городские ворота и ушли. В XIV веке в Пскове и Новгороде чума уничтожила две трети населения, а в Глухове и Белозерске вымерли все жители. Вот как описывал древний летописец эпидемию чумы в Пскове в 1352 году: «А мерли старые и малые, мущины и женщины все железою. А ще, кто что у кого возьмет, в той час неисцельно умирает. Мнози же послужити хотяще умирающим и ти скоро неисцельно умираху, и того ради мнози отбегающее послужити умирающим». Если верить летописям, то за два года в Псковских и Новгородских землях чума унесла жизни 250 652 человек.
Н. М. Карамзин в своем труде «История государства Российского» писал: «В 1349 году зараза из Скандинавии пришла в Псков и Новгород. Болезнь обнаруживалась железами в мягких частях тела. Человек харкал кровью и на другой или третий день издыхал. Нельзя вообразить зрелища столь ужасного: юноши и старцы, супруги и дети лежали в гробах друг подле друга, в один день исчезали семейства многочисленные. Каждый иерей по утру находил в своей церкви тридцать и более усопших; отпевали всех вместе, и на кладбищах уже не было места для новых могил: погребали за городом в лесах… Одним словом, думали, что всем умереть должно». В эпидемию «черной смерти» XIV века погибли многие из коронованных особ, исторических личностей и аристократов. Ушли в небытие великий князь Симеон Иоанович Гордый с братом Георгием и семью детьми, новгородский архиепископ Василий, великий князь Василий Владимирович, князь Ярослав, его княгиня и сын, наместник московского царя боярин Пронский, казанский митрополит Корнилий и астраханский архиепископ Пахомий.
В 1718 году Петр I, понимая, какую опасность представляет чума, издал указ: «Зараженные чумой селения окружать заставами и лишать всякого сообщения с другими, а дома, в которых вымирали, сжигать со всей рухлядью даже с лошадьми и скотом… по большим дорогам поставить виселицы, и кто прокрадется тайно, вешать не списываясь. Письма от курьеров принимать через огонь, переписывать три (!) раза и только последнюю копию пересылать по назначению; доставлять сведения о заболевших под угрозой лишения жизни и имущества». Под страхом смертной казни запрещалось входить в зараженные дома и брать от больных вещи.
К началу зимы 1770 года болезнь проникла в Москву. За время московской эпидемии умерли 130 тысяч человек. В самый разгар чумной эпидемии была создана «Комиссия для предотвращения и врачевания от моровой заразительной язвы». По окончании эпидемии Комиссия поручила одному из своих членов старшему врачу Главного сухопутного госпиталя Афанасию Шафонскому составить подробный отчет. А. Шафонский выполнил возложенную на него задачу, и в 1775 году вышла книга «Описание моровой язвы, бывшей в столичном городе Москве с 1770 по 1772 год с приложением всех для прекращения оной тогда установленных учреждений».
И в XIX веке чума неоднократно посещала южные территории России — Астраханскую губернию, Одессу, Кавказ, — но из местных временных очагов в центральные районы не распространялась. Последней эпидемией чумы в России считают вспышку ее легочной формы в Приморском крае в 1921 году, пришедшую из Китая. С 30-х годов прошлого века заболеваемость чумой резко пошла на снижение: уменьшилось как количество заболевших, так и число стран, в которых фиксировались случаи чумы.
Но болезнь не отступила совсем. Согласно ежегодным сводкам ВОЗ, с 1989 по 2003 год в 25 странах Азии, Африки и Америки зарегистрировано 38 310 случаев заболеваний чумой. В восьми странах (Китае, Монголии, Вьетнаме, Демократической Республике Конго, Объединенной Республике Танзании, на Мадагаскаре, в Перу и США) случаи чумы среди людей отмечаются почти ежегодно.
В поисках причины
Долгое время врачи не знали, как спасти пациента от «черной смерти». Болезнь не щадила ни голодную оборванную толпу, ни привилегированные и обеспеченные классы. Посты и молитвы не помогали. Причина болезни оставалась неизвестной.
В 1894 году на борьбу с третьей пандемией чумы, начавшейся в Китае, были брошены лучшие врачебные силы многих стран мира. Японское правительство направило в Китай врача Шибасабуро Китадзато, а французское — Александра Иерсена. К этому времени уже были открыты возбудители холеры, туберкулеза, сибирской язвы и некоторых других инфекций, но микроорганизм, вызывающий чуму, оставался неизвестным. Китадзато выделил из тканей умершего больного микроорганизмы, которые посчитал возбудителями чумы. Независимо от японского врача Иерсен, получив культуру микроорганизмов из погибших от чумы, одновременно обнаружил чумную палочку в трупах павших крыс. Долгое время в медицинских кругах считалось, что микроорганизмы, обнаруженные исследователями, идентичны. Но через два года японские бактериологи К. Накамура и М. Огата с патологом М. Ямагава установили, что истинным возбудителем чумы все же является микроб, выделенный А. Иерсеном, а микроорганизм, изолированный Ш. Китадзато, относится к сопутствующей микрофлоре. Об этом Огата сделал доклад на Международном конгрессе в Москве в 1896 году.
Микроорганизм, вызывающий заболевание чумой, — чумная палочка — несколько раз менял свою таксономическую номенклатуру: Bacterium pestis — до 1900 года, Bacillus pestis — до 1923-го, Pasteurella pestis — до 1970-го и, наконец, Yersinia pestis как признание приоритета французского ученого.
Итак, возбудитель чумы был найден, но оставалось непонятным, какими путями происходит распространение болезни.
Перед началом третьей пандемии чумы в Китае (в Кантоне) наблюдали массовую миграцию крыс, оставлявших свои гнезда. Без всякой видимой причины при свете дня они шатались как пьяные, делали частые высокие скачки на задних лапах, как бы стараясь откуда-то выпрыгнуть, затем производили одно или два круговых непроизвольных движения, харкали кровью и околевали. К концу эпидемии «человеческой» чумы в городе вымерли почти все крысы. Медики поняли, что существует прямая связь между болезнью грызунов и пандемией чумы среди людей.
В 1899 году известный российский эпидемиолог и микробиолог Д. К. Заболотный писал: «Различные породы грызунов, по всей вероятности, представляют в природе ту среду, на которой сохраняется чумные бактерии». Предположение удалось проверить в 1911 году, когда для изучения и ликвидации эпидемии легочной чумы в Маньчжурию была направлена русская экспедиция во главе с Заболотным. В бесконечных степях портовые крысы не водились. Тем не менее у монголов существовало поверье, что чума передается от грызунов человеку. Монгольское название чумы «тарбагане-убучи» прямо указывало на связь болезни с сурками — тарбаганами.
В июне 1911 года студент Л. М. Исаев, работающий в группе Заболотного недалеко от станции Шарасун, заметил с трудом передвигающегося крупного сурка — тарбагана. Исаев поймал его, завернул в плащ и привез в лабораторию. Из органов животного был выделен микроб чумы. Научное открытие русских ученых имело мировое значение. Оно положило начало эпизоотологии и теории природной очаговости чумы. Формула Заболотного: «эпизоотия среди грызунов — человек — эпидемия» — объясняла причины многих вспышек чумы.
Первое объективное подтверждение того, что чумный микроб может передаваться от грызунов к человеку, получено в 1912 году. Тогда в северо-западном Прикаспии начали работу передвижные лаборатории под началом Д. К. Заболотного и И. И. Мечникова. Участник экспедиции врач И. А. Деминский выделил чумного микроба из органов суслика. Работая с полученным штаммом, И. А. Деминский заразился чумой и умер.
Стало понятно, что грызуны являются как бы природным резервуаром возбудителя чумы. От «хозяев» чумной палочки человек может заразиться непосредственно при разделке туш животных и через «посредников» — блох, как это было во время «портовой чумы» в Китае. При массовой гибели крыс блохи покидают мертвые тела грызунов в поисках новых хозяев. В окружении человека появляются десятки тысяч насекомых, переносящих смертельно опасную болезнь.
В Индии, Китае, на Мадагаскаре чуму переносят синантропные крысы (Ratus ratus и Ratus norvegicus). «Хранилищем» чумы в Монголии, Забайкалье и Алтае оказались сурки — тарбаганы (Marmota sibirica), а виновником возникновения вспышек чумы в северо-западном Прикаспии — малый суслик (Citellus pigmaeus).
Прививка, спасшая человечество
Со времен первых эпидемий чумы врачи-практики спорили о том, можно заразиться чумой от больного или нет и если можно, то каким способом. Мнения высказывались противоречивые. С одной стороны, утверждалось, что прикосновение к больным и их вещам опасно. С другой стороны, близость к больным, нахождение на инфицированной территории считались безопасными. Ясного ответа не было, поскольку втирание гноя больного в кожу или ношение его одежды далеко не всегда приводило к заражению.
Многие врачи усматривали связь между чумой и малярией. Первый опыт по самозаражению чумой провел в городе Александрия в 1802 году английский врач А. Уайт. Он хотел доказать, что чума может вызвать приступ малярии. Уайт извлек гнойное содержимое бубона чумной больной и втер себе в левое бедро. Даже когда на его собственном бедре появился карбункул и лимфатические узлы начали увеличиваться, врач продолжал утверждать, что заболел малярией. Лишь на восьмой день, когда симптомы стали очевидными, он поставил себе диагноз чумы и был доставлен в госпиталь, где и скончался.
Сейчас понятно, что от человека к человеку чума передается в основном воздушно-капельным путем, поэтому больные, особенно легочной формой чумы, представляют огромную опасность для окружающих. Также возбудитель чумы может проникнуть в организм человека через кровь, кожу и слизистые оболочки. Хотя причина болезни долгое время оставалась невыясненной, врачи давно искали способы защиты страшного заболевания. Задолго до начала эры антибиотиков, с помощью которых сегодня чуму довольно успешно вылечивают, и вакцинопрофилактики они предлагали различные способы повышения устойчивости организма к чуме.
Трагически закончился эксперимент, проделанный в 1817 году австрийским врачом А. Розенфельдом. Он уверял, что снадобье, приготовленное из костного порошка и высушенных лимфатических желез, взятых из останков умерших от чумы, при приеме внутрь полностью защищает от болезни. В одном из госпиталей Константинополя Розенфельд заперся в палате с двадцатью больными чумой, предварительно приняв рекламируемый им препарат. Сначала все шло хорошо. Шесть недель, отведенные для проведения эксперимента, заканчивались, и исследователь уже собирался покинуть госпиталь, когда внезапно заболел бубонной формой чумы, от которой и скончался.
Эксперимент русского врача Данилы Самойловича закончился более успешно. Его коллега окурил ядовитыми порошками белье человека, умершего от чумы. После этой процедуры Самойлович надел белье на голое тело и носил его сутки. Самойлович справедливо считал, что «живое язвенное начало» (то есть, говоря современным языком, возбудитель чумы) должно погибнуть от окуривания. Опыт прошел успешно, Самойлович не заболел. Так наука за сто лет до открытия Иерсена получила косвенное подтверждение того, что возбудителем чумы является живой микроорганизм.
Поиски средств профилактики и лечения чумы продолжались. Первую лечебную противочумную сыворотку приготовил Иерсен. После инъекции сыворотки больным чума протекала в более легкой форме, число смертельных случаев снижалось. До открытия антибактериальных препаратов эта вакцина была главным терапевтическим средством в лечении чумы, но при наиболее тяжелой, легочной, форме заболевания она не помогала.
В 1893-1915 годы питомец Новороссийского университета Владимир Хавкин работал в Индии. В 1896 году в Бомбее он организовал лабораторию, в которой создал первую в мире убитую противочумную вакцину и опробовал ее на себе. Новая вакцина обладала как терапевтическим, так и профилактическим действием. После вакцинации заболеваемость снижалась в два раза, а смертность — в четыре. Прививки вакциной Хавкина получили в Индии широкое распространение. До 40-х годов ХХ столетия вакцина Хавкина оставалась в сущности единственным лекарством от чумы. В 1956 году исполнилось 60 лет с момента создания противочумной лаборатории (с 1925 года — Бактериологический институт имени Хавкина). Президент Индии Прасад в связи с этим отметил: «Мы в Индии премного обязаны доктору Владимиру Хавкину. Он помог Индии избавиться от эпидемий чумы и холеры».
В нашей стране разработка живых вакцин против чумы началась в 1934 году с получения в Ставропольском научно-исследовательском противочумном институте М. П. Покровской нового вакцинного штамма путем обработки культуры возбудителя чумы бактериофагами. После проверки вакцины на животных Покровская с сотрудником ввели себе подкожно по 500 миллионов микробов этой ослабленной культуры чумной палочки. Организм экспериментаторов резко среагировал на введение «инородных» микроорганизмом подъемом температуры, ухудшением общего состояния, проявлением реакции на месте введения. Однако через трое суток все симптомы болезни исчезли. Получив, таким образом, «путевку в жизнь», вакцина стала успешно применяться при ликвидации вспышки чумы в Монголии.
В это же время на островах Ява и Мадагаскар французские ученые Л. Оттен и Г. Жирар тоже вели работы по созданию живой вакцины. Жирару удалось выделить штамм чумного микроба, который спонтанно потерял вирулентность, то есть перестал быть опасным для человека. Вакцину на основе этого штамма ученый назвал инициалами погибшей на Мадагаскаре девочки, у которой он был выделен, — EV. Вакцина оказалась безвредной и высоко иммуногенной, поэтому штамм ЕV и по сей день используется для приготовления живой противочумной вакцины.
Новую вакцину против чумы создал научный сотрудник Иркутского научно-исследовательского противочумного института Сибири и Дальнего Востока В. П. Смирнов, участвовавший в ликвидации 24 локальных вспышек чумы за пределами нашей страны. На основании многочисленных опытов на лабораторных животных он подтвердил способность микроба чумы вызывать легочную форму болезни при заражении через конъюнктиву глаза. Эти эксперименты легли в основу разработки конъюнктивального и комбинированно го (подкожно-конъюнктивального) методов вакцинации против чумы. Чтобы убедиться в эффективности предложенного им метода, Смирнов сделал себе инъекцию новой вакцины и одновременно инфицировал себя вирулентным штаммом наиболее опасной, легочной формы чумы. Для чистоты эксперимента ученый категорически отказался от лечения. На 16-й день после самозаражения он покинул изолятор. По заключению врачебной комиссии Смирнов перенес кожно-бубонную форму чумы. Эксперты констатировали, что предложенные В. П. Смирновым методы вакцинации оказались эффективными. Впоследствии в Монгольской Народной Республике при ликвидации вспышки чумы этими методами было привито 115 333 человека, из которых заболели лишь двое.
Здравоохранение против чумы
Формирование противочумной системы в России началось в конце XIX века. В 1880 году в Петербурге, на Аптекарском острове, работала противочумная лаборатория, организованная по инициативе академика Д. К. Заболотного и профессора А. А. Владимирова. Работа с культурами чумного микроба представляла опасность, требовала изоляции. Исходя из этих соображений, в 1899 году лабораторию вывели за пределы города в заштатный форт «Александр I».
Отделы петербургской лаборатории занимались изучением микробиологии чумного микроба, восприимчивости к нему различных видов животных, приготовлением противочумных вакцин и сывороток, обучением врачей и среднего медицинского персонала. За 18 лет в ее стенах были написаны статьи по микробиологии чумы, авторами которых являлись врачи-чумологи Д. К. Заболотный, С. И. Златогоров, В. И. Исаев, М. Г. Тартаковский, В. И. Турчинович-Выжникович, И. З. Шурупов, М. Ф. Шрайбер.
В 1901 году хорошо оборудованная по тому времени противочумная лаборатория появилась в Астрахани. Ее возглавил Н. Н. Клодницкий. В 1914 году в Самаре состоялся съезд по борьбе с чумой и сусликами, на котором был поставлен вопрос об организации бактериологического института с противочумным уклоном. Такой институт открыли в 1918 году в Саратове, куда перевели лабораторию из Кронштадтского форта. Теперь это — Российский научно-исследовательский противочумный институт «Микроб». До настоящего времени «Микроб» остается консультативно-методическим центром России по особо опасным инфекциям.
В СССР была создана мощная сеть противочумных учреждений с научно-исследовательскими институтами с подведомственными им станциями и отделениями, которая функционирует и по сей день. Ежегодные наблюдения за природными очагами чумы обеспечивают эпидемиологическое благополучие страны. Специальные лаборатории в крупных морских портах исследуют штаммы, выделенные из корабельных крыс на судах, приплывших из стран, где еще наблюдаются отдельные случаи чумы.
К сожалению, Среднеазиатский научно-исследовательский противочумный институт с сетью противочумных станций в активных очагах Казахстана и противочумная служба других республик бывшего СССР выпали из единой противочумной системы. Да и в Российской Федерации масштабы обследования очагов чумы заметно снизились. Заброшенные колхозно-совхозные земли зарастают сорной растительностью, увеличивается численность грызунов — потенциальных переносчиков чумы. А ведь причины периодического пробуждения и затухания природных очагов чумы до сих пор неизвестны. Еще необходимо учитывать и то обстоятельство, что новое поколение врачей общей медицинской сети никогда не видело больных чумой и знакома с этой инфекцией только по литературным источникам.
В общем, почва для возникновения эпидемических осложнений существует, и нужно сделать все возможное, чтобы «черная смерть» из далекого прошлого не стала болезнью будущих поколений.
«Наука и жизнь» о вакцинах:
Турбин А. Вакцина. — 1982, № 7.
Марчук Г., Петров Р. Иммунология и прогресс медицины. — 1986, № 1.
Зверев В. Вакцины от Дженера до Пастера. — 2006, № 3.
Впервые пандемия чумы случилась во времена правления византийского императора Юстиниана, отчего получила название «Юстинианова чума». Вторая пандемия пришлась на Средние века: губительный размах ее был настолько широк, что инфекция стала зваться «черной смертью». Об этой эпохе повествует, в частности, фильм британского режиссера К. Смита «Черная смерть». Кинокартина красочно живописует смертоносную силу чумы, бушевавшей в Англии на фоне кровавых религиозных противостояний Святой Инквизиции и еретиков. Третья и последняя пандемия чумы началась в Китае в середине XIX в. и продолжалась до начала XX в.
Поскольку наиболее характерным признаком чумы является бубон, то в ряде источников заболевание бытует как «бубонная чума».
Инфекция чумы и возбудитель заболевания
Название возбудителя болезни менялось на протяжении века. До 1900 г. его называли Bacterium pestis, до 1923 г. — Bacillus pestis, до 1970 г. — Pasteurella pestis. Окончательная номенклатура его звучит так: Yersinia pestis, в честь французского ученого.
Врачи всего мира долго и безуспешно боролись с чумными вспышками, пока в 1894 г. в Китае не вспыхнула третья пандемия болезни. Лучшие специалисты были отправлены в Поднебесную, среди них оказались японский врач Ш. Китадзато и французский бактериолог А. Йерсен. Китадзато удалось выделить из тканей мертвого человека некие микроорганизмы, которые он счел за возбудителей инфекции. В то же время Йерсен выделил культуру микроорганизмов из тел погибших людей, и нашел чумную палочку в тушках дохлых крыс. Оказалось на деле, что возбудителя нашел только Йерсен.
Взаимосвязанность китайской пандемии чумы и грызунов выявили ученые, когда заметили, что в Кантоне крысы ведут себя странно. Во-первых, наблюдалась их массовая миграция, а во-вторых, поведение крыс было непонятным: они шатались, вылезали на дневной свет, бегали по кругу, прыгали высоко вверх. Когда эпидемия завершилась, оказалось, что крысы исчезли.
Отечественный микробиолог Д. Заболотный в 1899 г. подчеркнул, что грызуны могут являться переносчиками чумы. С той поры берет свое начало предположение о природной очаговости чумы. Неожиданные вспышки чумы теперь могли объясняться формулой Заболотного, которая зиждилась на трех постулатах: эпизоотия в среде грызунов — человек — эпидемия.
В 1912 г. теория о заражении чумой от грызунов подтвердилась печальным фактом: один из участников передвижной экспедиции Д.Заболотного и И.Мечникова заразился чумным микробом от исследуемого трупа суслика.
Таким образом, природный резервуар «черной смерти» — грызуны, от которых и заражается человек. Инфекция передается не только при непосредственном контакте с больным животным, но и через распространителей заразы — блох. Известно, что инфекция на Мадагаскаре, в Китае и Индии передается от синантропных крыс, в Монголии, Алтайском и Забайкальском краях «хранителями» чумы являются сурки-тарбаганы, в Прикаспии — малый суслик.
Симптомы болезни
Симптомы болезни при бубонной форме чумы. Развитию бубона предшествует сильная боль в месте его появления, настолько интенсивная, что больной затрудняется повернуть шею или двигать конечностями. Бубон представляет собой увеличенный и очень болезненный лимфоузел либо скопление таких узлов. Чаще всего его локализация отмечается в паховой области, затем в подмышечных либо шейных узлах. Края воспаления нечеткие, кожа вокруг бубона постепенно становится багрово-красной или синюшной, лоснящейся и горячей. Наблюдается параллельное увеличение других групп лимфоузлов, которые называют вторичными бубонами. Все это происходит на фоне сильной лихорадки или озноба, которым сопутствует диарея, тошнота, рвота с кровью.
Реже встречается кожная форма инфекции. На коже выскакивает пятно, постепенно трансформирующееся в язву.
Симптомы болезни при первично-септической разновидности. Для этой формы характерна внезапность и повышенная температура: возникает миалгия, озноб, артралгия, сильная слабость, рвота, потеря аппетита. В считанные часы болезнь принимает характер психических отклонений: возбуждение или заторможенность, речь невнятная. Глаза на одутловатом лице запавшие, наличествует тахикардия, гипотензия, очень высокий пульс. Характерны кровотечения, рвота с элементами крови, анурия или олигурия. Если срочно не госпитализировать больного, то человек умирает в течение двух суток.
При вторично-септической форме состояние ухудшается на глазах. Болезнь протекает с высокой температурой, мышечными и головными болями, наблюдается помраченность сознания и его потери, бессонница, возбужденное состояние, тахикардия и низкое артериальное давление. Возможны кровотечения.
Симптомы болезни при первично-легочной чуме. Отличается молниеносностью и острым началом. Внезапно возникает интенсивный озноб, отмечается высокий скачок температуры, рвота, головокружение, ломота в суставах и мышцах, головные боли, тахикардия. Состояние больного стремительно изменяется, дыхание делается учащенным и поверхностным, слышны хрипы, присутствует кашель (начало пневмонии). Поражается центральная нервная система — это проявляется в заторможенности либо возбужденности, невнятности речи, сбое в координированности движений, треморе конечностей. Развивается инфекционно-токсическая энцефалопатия, которая может закончиться комой. По мере того, как заболевание прогрессирует, увеличивается количество отделяемой при кашле мокроты, в которой есть примеси алой несвертываемой крови жидкой консистенции. Наблюдается отек легких.
Все эти признаки проявляются в первые сутки и без должного лечения наступает смерть больного.
Вторично-легочная форма отличается только тем, что она появляется у пациентов с бубонной вариацией чумы.
Противочумная вакцина: история создания
Английский медик А. Уайт впервые провел опыт самозаражения чумой в 1802 г. Целью его был поиск доказательства, что чума вызывает приступ малярии — ранее врачи находили взаимосвязь между этими заболеваниями. Опыт для самого Уайта оказался смертельным — он умер через несколько дней от бубонной чумы.
Создание первой противочумной сыворотки принадлежит А. Йерсену. Он отмечал, что после введения лечебного препарата больные чумой переносили инфекцию намного легче, а количество смертей заметно снизилось. Долгое время, вплоть до эры антибиотиков, вакцина Йерсена была основным противочумным средством, хотя против легочной формы болезни она была бессильна.
Метод использования инактивированной противочумной вакцины открыл в начале XX в. русский бактериолог В. Хавкин, проживавший в Бомбее. Он же и испробовал первым на себе ее свойства. Как выяснилось, созданная им вакцина обладала не только терапевтическим, но и профилактическим эффектом: смертность понижалась в 4 раза, а заболеваемость — в 2 раза. До середины прошлого века вакцина Хавкина была единственным спасением от чумы.
В России же курс на вакцинацию был взят в 1934 г., когда специалисты Ставропольского противочумного института во главе с профессором М.П. Покровской открыли новый чумный штамм. Позднее появилась на свет новая вакцина, которая стала активно применяться в Монголии, где отметилась вспышка болезни.
Параллельно производством живой вакцины занимались ученые из Франции Г. Жирар и Л. Оттен, будучи на островах Мадагаскар и Ява. Штамм микроба чумы, утративший вирулентность, выделен был Жираром, который назвал вацину EV — в честь маленькой девочки, умершей на Мадагаскаре от чумы. И в наше время этот штамм является базой для изготовления живых вакцин от чумы.
Позднее мир узнал о другой вакцине, вывел которую сотрудник Иркутского научного института В.П. Смирнов. Исследователь подтвердил, что возбудитель заболевания при инфицировании через конъюнктивы глаз провоцирует легочную разновидность чумы и разработал методы конъюнктивальной и подкожно-конъюнктивальной вакцинации.
Инфекционные болезни и эпидемиология / Покровский В.И., Пак С.Г., Брико Н.И., Данилкин Б.К. – 2007
Черная смерть. Часть 2. Чума в москве (II) / Сергиев В.П., Каганов Б.С. // Инфекционные болезни – 2017 – Т. 15 №4
Создатель этой вакцины, микробиолог Владимир Хавкин, сделал инъекцию самому себе. Начало сбываться предсказание Луи Пастера: «Один из моих учеников остановит чуму».
Пастер сказал это, уже умирая, когда последний раз приехал в свой институт. Ему тогда продемонстрировали под микроскопом возбудитель чумы — бактерию, только что открытую его учеником Александром Йерсеном.
Началась третья пандемия чумы: страшная болезнь вырвалась из природного очага в центре Азии и набросилась на Китай, Россию и Индию. Из Индии как раз вернулся самый младший по стажу ученик Пастера — российский подданный Владимир Ааронович Хавкин. Впрочем, россиянином он уже не был даже по бумагам. Хавкин не посетил вовремя русское посольство, чтобы продлить свой заграничный паспорт. Да на родине его особо и не ждали.
Там он числился народовольцем, политически неблагонадежным. Трижды бывал под арестом, 8 лет состоял под надзором полиции. Без особого сожаления русский посол выдал ему рекомендательное письмо для британского правительства, которое пригласило Хавкина в Индию испытывать его противохолерную вакцину. Тоже первую в мире.
В этой вакцине сомневались и покровитель Хавкина Илья Мечников, и сам Луи Пастер. Однако результат оказался прекрасный — 93% гарантированной защиты. Поверив, что Хавкин волшебник, англичане призвали его снова — теперь уже бороться с чумой. Приняли штатным биологом на гражданскую службу, обещали британское подданство и лабораторию.
В самом деле, лабораторию в бомбейском медицинском колледже выделили с небывалой щедростью — целую комнату. В штате — один лаборант и три курьера. Подопытные животные — крысы, которых моряки за гроши отлавливали на приходящих из Европы судах. Одновременно с Хавкиным несколько научных центров разрабатывали противочумную вакцину в гораздо более роскошных условиях. И все же беспаспортный эмигрант всех обставил.
Перед тем как впрыснуть этот яд крысам, чтобы у них образовался иммунитет к чуме, колбы нагревали до 60 градусов — такая пастеризация убивала бактерии, сохраняя их токсин. Пробную партию приготовили всего за три месяца. Лаборант слег с нервным срывом, а Хавкин работал по 14 часов в сутки: он спешил, вокруг ежедневно гибли сотни людей. Параллельно он еще читал о будущей вакцине лекции местным студентам-медикам. Кроме них, никто не отважился бы привиться даже после того, как русский микробиолог 10 января 97-го года вогнал себе под кожу четверную дозу чумного яда — 10 миллилитров раствора.
Между прочим, индийским студентам было легче решиться на вакцинацию оттого, что Хавкин происходил из России. Меры, которыми боролись с чумой британские колонизаторы, вызывали у туземцев ненависть. Начальник бомбейского гарнизона генерал Гатакр действовал неграмотно, и никто был ему не указ. Военные свозили чумных в госпитали, а их семьи — в концлагеря, так что получался надежный контакт здоровых с уже больными, еще переживавшими инкубационный период. Опустевшие жилища несчастных пленников заливали карболкой, и крысы с чумными блохами разбегались оттуда куда попало, разнося заразу.
Сильнее всего страдал район Мандви, населенный самыми бедными. Но они не желали прививаться. Напрасно индийские студенты твердили им, что вакцина сделана здесь и создатель ее не «инглизи», а «руси». И этот «руси» такой же гонимый, потому что он еврей, и открыто говорит, что англичане так же плохо относятся к индийцам, как царские власти — к его народу. Для бедняков из трущоб Мандви все белые были на одно лицо. Побудить их к вакцинации мог только влиятельный человек, которому они абсолютно доверяли. И такой лидер нашелся. Он сам вышел на Хавкина.
К тому же Ага-Хан вынашивал политические планы. Для карьеры ему нужен был подвиг. И он его совершил. По просьбе всемогущего имама Хавкин несколько раз сделал ему прививку на глазах у толп исмаилитов. Лаборатория Хавкина переехала из комнатенки на роскошную виллу Ага-Хана, и штат был расширен на средства общины. Это подействовало.
Сразу 11 тысяч исмаилитов привились от чумы. Теперь и болезнь, и проклятые борцы с нею обходили их дома стороной. Увидев, что Ага-Хан «за народ», соседи исмаилитов стали переходить в ислам, вливаясь в ряды шиитской секты. Тут уже вожди индуистов почуяли конкуренцию и стали уговаривать своих единоверцев вакцинироваться. А Хавкина объявили махатмой. Ага-Хан получил от этого научного эксперимента все, что хотел. Королева Виктория осыпала его наградами и ввела в индийское правительство. В Западной Индии, населенной преимущественно мусульманами, из креатур Ага-Хана выросла элита будущего независимого Пакистана. Когда это государство обрело суверенитет, Ага-Хан снова взвесился. Но теперь на другую чашу весов сыпали не золото, а бриллианты. 95 килограммов бриллиантов.
Хавкин еще в 1897 году понял, с кем имеет дело. У него был к Ага-Хану свой интерес. Владимир Ааронович предложил имаму всего-навсего проект освобождения евреев из-под власти других народов. По его замыслу, османский султан Абдул-Хамид II — Палестина принадлежала тогда Османской империи — разрешал евреям покупать землю вокруг Иерусалима. Образовывалась компактная иудейская автономия, которая из благодарности станет опорой власти султана на неспокойном Арабском Востоке.
Любопытно, что глава исмаилитов действительно обсудил этот план с Абдул-Хамидом. Тот наотрез отказал. Ага-Хан III прожил еще 60 лет и не раз повторял, что среди всех ошибок последнего владыки Османской империи эта была самая грубая.
Вверху справа — духовный лидер исмаилитов, 48-й имам их общины Ага-Хан III (1877-1957) в 1898 году, во время путешествия по Европе. Сыграл ключевую роль в массовой вакцинации, убеждая жителей Бомбея довериться Хавкину и его помощникам. Заслуги Ага-Хана III в борьбе с голодом и чумой оценила королева Виктория: ему была дана аудиенция, и пожаловано звание рыцаря-командора Ордена Индийской империи. Один из самых богатых и влиятельных людей мира, фактический создатель Пакистана как независимого государства западно-индийских мусульман, в 1937 году председатель «мирового правительства» — Лиги Наций.
Внизу слева — Владимир Хавкин вакцинирует детей от холеры. Фото сделано в начале 1896 года в Бенгалии, где Хавкин заболел малярией.
Внизу справа — Хавкин, директор Лаборатории исследования чумы (с 1925 года это исследовательское учреждение носит название Институт Хавкина) в конце 1902 или начале 1903 года. Его сотрудники: прикомандированные к лаборатории британские военные медики, индийских врачи, администраторы.
Хавкин сидит с белым пробковым шлемом в левой руке, за его спиной третьим слева стоит суперинтендант — офицер, ответственный за лабораторию перед вооруженными силами, — майор Уильям Барни Баннерман (1859-1924). Он уже готов сыграть роль Иуды. Из-за некомпетентности Баннермана ему нельзя было доверить никакую манипуляцию сложнее укола. Баннерман всячески интриговал против Хавкина. Используя врачебную ошибку во время вакцинации в Пенджабе 30 октября 1902 года (пробочка от бутылки с вакциной упала на землю, и 19 человек умерло от столбняка), добился отстранения директора от руководства лабораторией и фактического изгнания Хавкина из Индии на несколько лет.
Фото: доктор Мейтленд Гибсон (сидит по правую руку от Хавкина).
Две нижние фотографии находятся в коллекции Национальной библиотеки Израиля, Иерусалим.
Смотрите также:
Почему жители средневековой Европы боялись мыться,
Эпидемии каждые 100 лет, или Как самоочищается планета,
Мальчик в пузыре: дюжина лет в ожидании смерти
А вы знали, что у нас есть Telegram и Instagram?
Подписывайтесь, если вы ценитель красивых фото и интересных историй!