Сахарный диабет: общие сведения
Сахарный диабет (СД) — это группа заболеваний, которые связаны с нарушением процесса усвоения глюкозы. В результате её концентрация в крови значительно повышается.
Сахарный диабет развивается по разным причинам. Некоторые типы болезни возникают из-за генетической предрасположенности, другие — связаны с образом жизни или факторами среды.
Заболевание наносит организму существенный урон. Длительный избыток глюкозы (сахара) в крови постепенно разрушает стенки сосудов и может привести к нарушению функции почек, сердца, отмиранию нервных клеток. Но такие осложнения можно предотвратить. Главное — соблюдать рекомендации врача по лечению и перестроить рацион.
Типы сахарного диабета
В зависимости от механизма формирования патологии выделяют два основных типа сахарного диабета: 1-й и 2-й.
Кроме того, выделяют другие виды диабета:
- потенциальный (предиабет) — состояние, при котором сахар в крови находится у верхней границы нормы, но не превышает её;
- несахарный — заболевание, при котором организму не хватает антидиуретического гормона (АДГ) или почки теряют чувствительность к нему. В результате возникают симптомы, схожие с СД, — жажда, учащённое мочеиспускание, слабость;
- гестационный — временное состояние, которое развивается во время беременности и характеризуется повышенным уровнем глюкозы в крови;
- латентный — сахарный диабет, который долго формируется бессимптомно (сходно с диабетом 2-го типа), но при этом по механизму развития ближе к диабету 1-го типа (сбой в работе иммунной системы);
- лабильный — форма сахарного диабета, при которой даже постоянная терапия препаратами инсулина не избавляет от беспричинных скачков глюкозы в крови;
- почечный — заболевание, при котором почки перестают фильтровать жидкость. В результате возникают симптомы, похожие на СД: частые позывы к мочеиспусканию и сильное чувство жажды;
- послеоперационный — состояние, которое развивается после операций на поджелудочной железе;
- панкреатический — заболевание, которое возникает на фоне хронических патологий поджелудочной железы (например, хронического панкреатита);
- внепанкреатический — заболевание, которое возникает на фоне хронических патологий, но постепенно может привести к нарушению работы поджелудочной железы.
Сахарный диабет 1-го типа
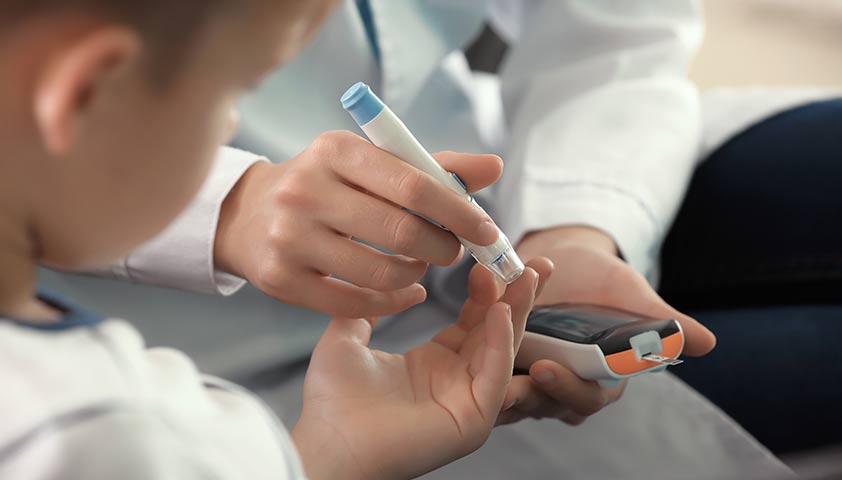
При таком типе болезни собственный иммунитет уничтожает клетки поджелудочной железы, которые отвечают за выработку инсулина. В результате инсулин не поступает в кровь и не переносит в клетки глюкозу. Из-за этого она остаётся в сосудах и постепенно разрушает их.
Сахарный диабет 1-го типа чаще всего развивается у детей и подростков, хотя заболеть можно в любом возрасте
Симптомы сахарного диабета 1-го типа, как правило, появляются остро.
Симптомы сахарного диабета 1-го типа:
- сильная жажда и чувство голода,
- слабость,
- частое мочеиспускание,
- резкое похудение,
- нечёткое зрение.
28.255. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 8 дней

28.240. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

GNP093 Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 3 дня

Без лечения к таким симптомам добавляются признаки диабетического кетоацидоза (одного из осложнений диабета): жажда, слабость, вялость, тошнота, рвота, боль в животе, трудности с концентрацией внимания. Человек может даже впасть в кому.
Люди с сахарным диабетом 1-го типа пожизненно принимают инсулин.
Сахарный диабет 2-го типа
В этом случае поджелудочная железа вырабатывает достаточно инсулина, но клетки нечувствительны к нему, поэтому не могут усваивать глюкозу и её концентрация в крови растёт.
Лишний вес — основной фактор риска развития диабета 2-го типа
Сахарный диабет 2-го типа может долго развиваться незаметно, поэтому первые симптомы болезни люди замечают не всегда.
Возможные симптомы сахарного диабета 2-го типа:
- частое мочеиспускание;
- сильная жажда;
- голод даже после еды;
- усталость;
- ухудшение зрения;
- раны, которые медленно заживают;
- потемнение кожи на локтях и коленях;
- покалывание, боль или онемение в руках и ногах.
28.470. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

28.592.11. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Типы диет при сахарном диабете
При сахарном диабете нет какой-то специальной диеты, но людям с таким диагнозом часто ошибочно рекомендуют выбрать одну из строгих систем питания, которые якобы помогут побороть болезнь. Например, полностью исключить из рациона углеводы, заменить их белком, есть только гречневую кашу или придерживаться другой монодиеты.
Безуглеводная диета
Углеводы — основной источник энергии для клеток. Они бывают трёх видов: сахара, крахмал и клетчатка. Сахара — это простые углеводы, к ним относится и глюкоза. Природные сахара содержатся во фруктах и овощах, искусственные (добавленные) — в кондитерских изделиях, соусах, консервах.
Крахмал и клетчатка — сложные углеводы. Крахмал содержится в плодах, семенах и клубнях растений, клетчатка — во фруктах и овощах, цельнозерновом хлебе и макаронах.
Глюкоза — углевод, который провоцирует основные нарушения при сахарном диабете. Из-за этого сторонники безуглеводной диеты полагают, что исключение глюкозы, а заодно и всех углеводов из рациона поможет остановить болезнь. Это не так.
Здоровая доля углеводов в рационе составляет 50–55%
Углеводы — источник энергии, поэтому полностью исключать их из рациона не следует, к тому же это достаточно сложно, ведь они есть практически во всех продуктах.
В отсутствие углеводов организм переключается на получение энергии из жиров и белков, доля которых, при соблюдении такой диеты, как правило, увеличивается за счёт потребления красного мяса. А это фактор риска для болезней сердца и колоректального рака .
Кроме того, такие источники углеводов, как фрукты и овощи, а также бобовые, содержат много питательных веществ и минералов, дефицит которых негативно сказывается на здоровье и может ухудшить течение сахарного диабета.
Высокобелковая диета
Белковая, или высокобелковая, диета — это режим питания, в котором суточное потребление белка превышает норму (0,8 г на 1 кг веса) и составляет более 15–16% от общего потребления калорий.
Единого мнения о том, что людям с диабетом нужно есть больше белка, нет. Однако его избыток повышает некоторые риски для здоровья.
Избыток белка в рационе увеличивает нагрузку на почки, в них могут начать формироваться камни. Кроме того, белок в основном содержится в мясных и молочных продуктах, поэтому при соблюдении такой диеты высока вероятность возникновения дефицита витаминов и микроэлементов из-за того, что из рациона исключаются фрукты и овощи.
Гречневая диета
Гречневая диета — это монопродуктовый режим питания с жёсткими ограничениями. Рацион такой диеты на 70% состоит из гречневой крупы, к которой понемногу добавляются другие нежирные продукты: овощи, сухофрукты, белое мясо, рыба.
Крупу для гречневой диеты готовят по-особому: её не варят, а заливают кипятком и оставляют на 4–6 часов
Основной минус такой диеты — ограниченный набор потребляемых продуктов. Из-за этого человеку может недоставать полезных витаминов и минералов. Кроме того, соблюдать гречневую диету психологически сложно: может казаться, что ничего нельзя. Так риск сорваться и переесть высококалорийных продуктов значительно увеличивается.
Диета при сахарном диабете 1-го типа
Специальной диеты для людей с сахарным диабетом 1-го типа не существует, но людям с таким диагнозом важно ежедневно считать количество съеденных углеводов и учитывать гликемический индекс продуктов. Кроме того, им следует придерживаться принципа, или метода, здоровой тарелки.
Подсчёт углеводов
Больше всего на уровень сахара в крови влияют углеводы, поэтому людям с сахарным диабетом важно не исключать их, а считать.
Подсчёт углеводов — основа диеты при сахарном диабете 1-го типа. Для этого используют универсальный параметр — хлебную единицу (ХЕ).
1 ХЕ соответствует примерно 10–12 г чистых углеводов (около 50 ккал) или 20–25 г хлеба и повышает уровень глюкозы в крови в среднем на 2,77 ммоль/л. Для усвоения такого количества глюкозы необходима доза инсулина в 1,4 ЕД.
Количество углеводов в рационе человека с диабетом 1-го типа в среднем не должно превышать 17 хлебных единиц за день.
Количество углеводов, которое может нормально переносить человек с диабетом, — индивидуальный показатель, который зависит от веса, уровня физической активности, ежедневной потребности в калориях и того, как организм усваивает углеводы.
Рассчитать необходимое количество углеводов в день можно с диетологом или лечащим врачом. После перевода съеденных углеводов в хлебные единицы врач поможет определить объём инсулина, который потребуется для усвоения глюкозы. Со временем человек научится подсчитывать это сам.
Таблица соответствия углеводсодержащих продуктов хлебным единицам
|
Продукт |
1 ХЕ (около 15 г углеводов) |
|
Белый хлеб |
1 кусок |
|
Бородинский хлеб |
1 кусок |
|
Гречневая крупа |
1 столовая ложка (в сухом виде) |
|
Овсяная крупа |
1 столовая ложка (в сухом виде) |
|
Картофель |
1 средний клубень |
|
Апельсин |
1 штука |
|
Клубника |
10 штук |
|
Яблоко |
1 штука |
|
Молоко |
1 стакан |
|
Мороженое из молока |
⅔ порции (без стаканчика) |
Гликемический индекс
Гликемический индекс (ГИ) — это цифра, которая показывает, как съеденные продукты влияют на уровень глюкозы в крови.
Гликемический индекс не рассчитывают самостоятельно, обычно он указан на упаковке продуктов.
Считается, что продукты с низким ГИ незначительно повышают уровень сахара в крови и расщепляются медленнее, поэтому человек дольше остаётся сытым. Продукты с высоким ГИ перевариваются быстрее, а также сильно повышают уровень сахара в крови.
Все углеводсодержащие продукты делят на три группы:
- с низким ГИ (от 1 до 55) — обезжиренное молоко, яблоки, арахис;
- со средним ГИ (от 56 до 69) — спагетти, гречневая крупа, мороженое;
- с высоким ГИ (70 и выше) — белый хлеб, рисовое молоко, белый рис.
Человеку с сахарным диабетом полезно знать гликемический индекс еды. Так он сможет включить в рацион продукты с низким ГИ и не будет допускать скачков глюкозы в крови. Однако нужно учитывать и другие факторы.
Исследования показывают, что большее влияние на уровень глюкозы в крови оказывает количество съеденных углеводов, а не их индекс. Проще говоря, яблок тоже можно переесть до гипергликемии. Поэтому для большинства людей с диабетом лучший инструмент контроля уровня глюкозы в крови — подсчёт количества углеводов.
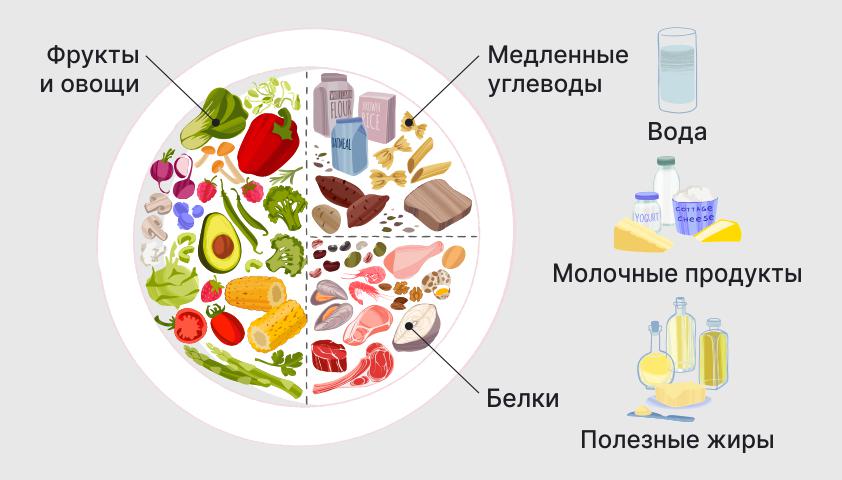
Метод здоровой тарелки
Метод здоровой тарелки разделяет продукты на пять основных групп: фрукты и овощи, медленные углеводы, молочные продукты, белки и жиры. Комбинировать эти группы можно с помощью обычной тарелки.
Фрукты и овощи должны составлять её треть или половину. Медленные углеводы — треть или чуть больше. Оставшуюся часть занимают молочные продукты, чуть больше — белковая пища и небольшую часть — жиры.
Принцип питания по методу здоровой тарелки
Как собрать здоровую тарелку:
- Шаг 1. Подбираем тарелку. Её диаметр должен быть равен длине ладони.
- Шаг 2. Выкладываем на тарелку овощи и фрукты. Они могут быть в любом виде: свежие, тушёные, варёные, консервированные. Порция должна занимать половину тарелки или чуть меньше.
- Шаг 3. Делим пополам оставшуюся часть тарелки. На первую половину выкладываем медленные углеводы — зерновые продукты, картофель в мундире, цельнозерновой хлеб или макароны. Оставшуюся четверть заполняем источниками белка — чечевицей, фасолью, горохом, рыбой, яйцами, нежирным мясом.
Кроме того, людям с сахарным диабетом 1-го типа следует соблюдать важные принципы здорового питания:
- пить по жажде;
- есть меньше соли — не более чайной ложки (5–6 г) в день;
- ограничить употребление трансжиров (содержатся во многих готовых и переработанных продуктах — в фастфуде, тортах и пирожных);
- сократить употребление насыщенных жиров (содержатся в сладкой выпечке, жирном мясе, колбасах, сливочном масле и сале).
Каждому человеку с диабетом 1-го типа следует обсудить свой рацион с диетологом, чтобы соотнести оптимальный план питания и тренировок с приёмом инсулина.
Диета при сахарном диабете 2-го типа
Поскольку продукты, содержащие углеводы, напрямую влияют на уровень сахара в крови, сбалансированная по углеводам диета — одно из главных направлений в профилактике сахарного диабета 2-го типа.
Чтобы не подсчитывать количество съеденных углеводов, врачи рекомендуют людям с СД 2-го типа питаться по принципу здоровой тарелки (как и при сахарном диабете 1-го типа). Акцент в рационе делается на увеличение доли некрахмалистых овощей, клетчатки и нежирного белка.
Кроме того, такое питание богато клетчаткой, употребление которой помогает избежать скачков сахара в крови и способствует похудению.
Клетчатка переваривается медленнее, а значит, обеспечивает чувство сытости надолго.
Питаясь по методу здоровой тарелки, при каждом приёме пищи следует мысленно делить тарелку на три части. Половину нужно заполнить некрахмалистыми овощами — свежими или приготовленными. Это может быть листовой салат, цветная капуста, стручковая фасоль, помидоры.
Четверть тарелки должны занимать нежирные источники белка: запечённая рыба, отварное мясо, бобовые, тофу. Порция белка в тарелке должна помещаться в ладонь.
Оставшаяся четверть — сложные углеводы вроде хлеба из цельнозерновой муки, крупы. Их порция должна быть размером с кулак.
Дополнительно можно добавить порцию полезного жира (например, несколько ломтиков авокадо) или заправить листовой салат ложкой нерафинированного оливкового масла.
Диета при гестационном диабете
Продукты напрямую влияют на уровень сахара в крови, поэтому здоровая сбалансированная диета помогает контролировать гестационный диабет и течение беременности.
Единственно верного режима питания, который бы лучше всего подходил для женщин с гестационным диабетом, не существует. Дело в том, что то, что работает для одного человека, может не работать для другого. Но есть несколько распространённых диет, которые помогают контролировать болезнь.
DASH-диета (dietary approaches to stop hypertension)
DASH, или диета для контроля артериальной гипертензии, была разработана для людей, страдающих от высокого давления. Со временем врачи и учёные выяснили, что такой рацион помогает и при других заболеваниях, в том числе и при гестационном сахарном диабете.
Так, по результатам исследования, в котором приняли участие 52 женщины с гестационным диабетом, было обнаружено, что соблюдение DASH-диеты в течение 4 недель привело к снижению потребности в лечении инсулином и меньшему числу родов с помощью кесарева сечения.
Согласно DASH-диете, в рацион следует включить:
- продукты с низким содержанием натрия (не более 2 300 мг натрия в сутки, что соответствует 1 чайной ложке соли);
- фрукты;
- овощи;
- цельнозерновые продукты;
- нежирные молочные продукты;
- нежирное мясо и рыбу;
- бобовые и орехи;
- растительные масла.
Ограничить употребление или исключить из рациона:
- продукты с высоким содержанием насыщенных жиров (красное мясо, жирные молочные продукты, кокосовое и пальмовое масло);
- кондитерские изделия, подслащённые соки и сахаросодержащие газированные напитки, алкоголь.
Средиземноморская диета
Средиземноморская диета — это план питания, основанный на рационе жителей Франции, Испании, Италии и Греции. Он состоит из овощей, фруктов, источников белка, цельнозерновых продуктов, бобовых, орехов и семян, а также оливкового масла.
Согласно правилам средиземноморской диеты, нужно есть по крайней мере пять порций овощей и фруктов в день. Одна порция — это 80 граммов свежих фруктов и овощей или 30 граммов сухофруктов.
Одна порция фруктов или овощей — это, например, одно яблоко среднего размера, полстакана огурца или моркови или стакан листовых овощей.
Основной источник ненасыщенных жиров в средиземноморской диете — оливковое масло. Также полезные жиры содержатся в орехах, семенах, оливках и рыбе (скумбрия, сельдь, сардины, тунец, лосось, форель).
При средиземноморском режиме питания рыбу стоит есть два раза в неделю
При соблюдении средиземноморской диеты некоторые продукты не едят совсем или ограничивают их количество в рационе. Например, стоит реже употреблять красное и переработанное мясо — не более двух раз в неделю. Молочные продукты заменяют нежирными и ферментированными, например греческим йогуртом или сыром с пониженной жирностью.
Средиземноморская диета снижает риск развития диабета 2-го типа после беременности. Такое питание богато клетчаткой, которая медленно переваривается, предотвращает резкие колебания сахара в крови и помогает поддерживать здоровый вес.
Метод здоровой тарелки
Кроме того, так же как и при других типа сахарного диабета, врачи рекомендуют женщинам с гестационным диабетом использовать метод здоровой тарелки.
Продукты делят на пять основных групп: фрукты и овощи, медленные углеводы, молочные продукты, белки и жиры.
Используя эти группы, можно собрать свою здоровую тарелку. Половину тарелки заполнить овощами, зеленью и фруктами, треть — медленными углеводами (например, крупами, цельнозерновыми макаронами), треть — нежирными источниками белка (рыбой, белым мясом, молочными продуктами), оставшуюся часть — полезными растительными жирами.
В магазинах можно купить посуду с разделителями, чтобы не собирать здоровую тарелку на глаз
Часто такие тарелки продаются в детском отделе
Примеры рациона при гестационном диабете по методу здоровой тарелки
Завтрак:
- 1 яблоко,
- горсть листового салата с ложкой оливкового масла,
½ огурца, - 2 кусочка цельнозернового хлеба,
- 1 варёное яйцо,
- йогурт без сахара.
Обед:
- порция ферментированных овощей (квашеная капуста, морковь по-корейски);
- горсть бурого риса;
- кусочек запечённой белой рыбы;
- горсть орехов.
Ужин:
- запечённая куриная грудка,
- отварная стручковая фасоль,
- зелёный салат с яйцом,
- несколько кусочков сыра.
Диета при сахарном диабете у детей
У детей чаще всего встречается диабет 1-го типа, поэтому они вынуждены на протяжении всей жизни контролировать уровень сахара в крови и делать инъекции инсулина.
Как правило, обычный план питания в школе или детском саду почти не отличается от того, которого следует придерживаться людям с диабетом. В столовой они могут есть всё, кроме продуктов, содержащих чистый сахар: например, компот лучше заменить на несладкий чай или воду.
В зависимости от того, что ребёнок съест, он или родители определяют необходимую дозу инсулина для введения. Как правило, меню в столовых составляется на неделю вперёд, поэтому о том, что будет есть ребёнок, можно узнать заранее.
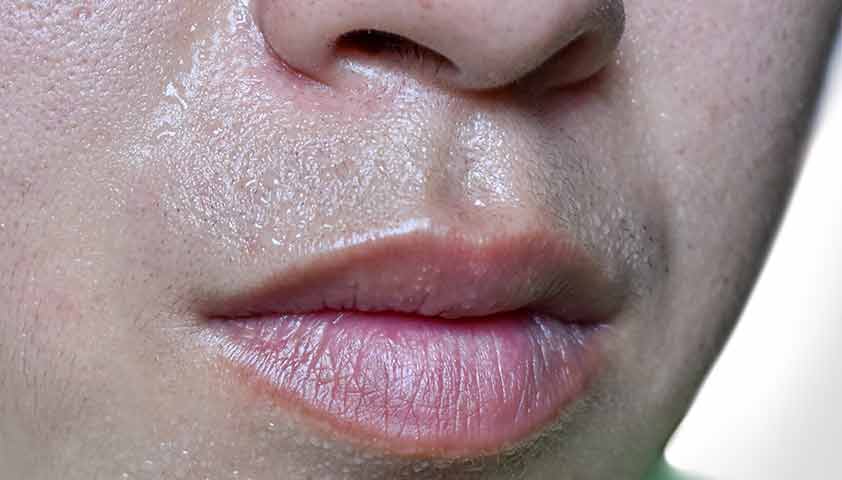
Ещё одно важное условие — следить за тем, чтобы ребёнок перекусывал несколько раз в день. Это поможет избежать резкого снижения глюкозы в крови — гипогликемии, при которой он может упасть в обморок.
Предвестники гипогликемии — бледность кожи, повышенная потливость, дрожание рук, слабость
Лёгкий приступ гипогликемии можно быстро снять, если вовремя выпить сладкий сок, съесть несколько кусочков сахара или принять таблетку глюкозы. Всё это всегда должно быть у ребёнка или у родителя под рукой: в портфеле или сумке.
Кроме того, важно объяснить учителю или воспитателю, что у ребёнка всегда должен быть доступ к перекусу. Желательно в одно и то же время. А перед уроком физкультуры ему обязательно нужно измерить сахар в крови и съесть что-нибудь с углеводами в составе. Это поможет избежать приступа гипогликемии, потому что физические упражнения заставляют организм сжигать глюкозу быстрее.
Рецепты десертов для людей с сахарным диабетом
Люди с сахарным диабетом часто тоскуют по запретным сладостям, поэтому им бывает сложно придерживаться здоровой диеты. Однако есть немало десертов, которые содержат большое количество белка и клетчатки и не приводят к скачкам сахара в крови.
Содержание углеводов во всех приведённых рецептах не превышает 15 г или 1 хлебную единицу. Стевию можно заменить любым привычным заменителем сахара.
Панна-котта
Одна порция десерта содержит 335 ккал, 2 г белка, 4 г углеводов, 4 г общего сахара и 0 г добавленного сахара
Время приготовления — 15 минут.
Десерт следует готовить заранее, потому что после приготовления потребуется время на застывание (минимум 3 часа).
Ингредиенты:
- 1,5 ст. л. сухого желатина
- 60 мл холодной воды
- 60 мл горячей воды
- 2 стакана густых сливок (более 30%)
- 2 ч. л. ванилина
- стевия по вкусу (около 4 г порошка)
- щепотка соли
Приготовление:
- Высыпьте желатин в миску с холодной водой и оставьте на пару минут. Влейте горячую воду и хорошо перемешайте, чтобы желатин полностью растворился.
- Добавьте все остальные ингредиенты и перемешайте до однородности.
- Разлейте смесь по стаканам и уберите в холодильник минимум на 3 часа.
Готовую панна-котту можно украсить свежими ягодами.
Шоколадная помадка с арахисовым маслом
Одна порция десерта содержит 76 ккал, 7 г жиров, 3 г белка, 3 г углеводов, 1 г общего сахара и 0 г добавленного сахара
Время приготовления — 10 минут.
Ингредиенты:
- 200 г горького шоколада (2 стандартные плитки)
- 200 г арахисового масла без сахара
- 4 ч. л. порошка стевии
- ½ ч. л. ванилина
- щепотка соли
Приготовление:
- Растопите шоколад в микроволновой печи или на водяной бане.
- Смешайте с растопленным шоколадом все остальные ингредиенты.
- Вылейте полученную смесь в силиконовую форму для выпечки. Остудите до комнатной температуры. Перед подачей разрежьте на кусочки.
Муссовый тыквенный чизкейк
Одна порция десерта содержит 136 ккал, 8 г белка, 13 г углеводов, 2 г клетчатки, 8 г общего сахара и 5 г добавленного сахара
Время приготовления — 30 минут.
Ингредиенты:
- 150 г тыквенного пюре
- 150 г нежирного творога или рикотты
- 1,5 ст. л. мёда или кленового сиропа
- ½ ч. л. корицы
- ½ ч. л. ванилина
- щепотка соли
- 50 г греческого йогурта
- хлопья миндаля для украшения
Приготовление:
- Смешайте тыквенное пюре, творог, мёд, корицу, ванилин и соль до однородности.
- Накройте чашку с полученной смесью крышкой или пищевой плёнкой и уберите в холодильник на 30 минут.
- Перед подачей разложите смесь по стаканам, украсьте йогуртом и лепестками миндаля.
Яблочный попкорн с корицей
Одна порция десерта содержит 154 ккал, 9 г жиров, 2 г белка, 15 г углеводов, 3 г клетчатки, 5 г общего сахара и 0 г добавленного сахара
Время приготовления — 10 минут.
Ингредиенты:
- 1 ст. л. оливкового масла
- 2 ст. л. сухих зёрен попкорна
- ¾ ч. л. корицы
- 100 г сушёных яблок
Приготовление:
- Нагрейте масло в небольшой сковороде на среднем огне.
- Высыпьте в сковороду 1–2 зерна попкорна. Как только они лопнут, можно высыпать оставшийся попкорн.
- Накройте сковороду крышкой и дождитесь, пока все зёрна раскроются. Периодически встряхивайте сковороду.
Осторожно! Не открывайте крышку, пока попкорн не остынет, потому что горячее масло или раскалённые зёрна могут обжечь кожу. - Посыпьте готовый попкорн корицей и яблочными дольками.
Гоголь-моголь
Одна порция десерта содержит 155 ккал, 9 г жиров, 6 г белка, 6 г углеводов, 6 г общего сахара и 0 г добавленного сахара
Время приготовления — 15 минут.
Ингредиенты:
- 6 средних яиц
- 5,5 стакана цельного молока
- 0,5 стакана густых сливок (более 30%)
- стевия по вкусу (около 4 г порошка)
- щепотка корицы и мускатного ореха
Приготовление:
- Поместите все ингредиенты, кроме мускатного ореха, в блендер и смешайте до однородности.
- Разлейте смесь по стаканам и посыпьте мускатным орехом.
Готовый гоголь-моголь можно украсить палочкой корицы.
Источники
- Сахарный диабет 2-го типа у взрослых : клинические рекомендации / Минздрав РФ. 2023.
- Сахарный диабет 1-го типа у взрослых : клинические рекомендации / Минздрав РФ. 2019.
Правильная диета при лечении диабета 1 и 2 типа.
Диагноз диабета как типа 1, так и типа 2, включает необходимость серьезных изменений в рационе. На практике, многим пациентам эту новость принять сложнее даже чем сам факт хронического заболевания. В то же время существует много противоречивой информации о том, как следует питаться диабетикам, что заставляет пациентов, особенно тех, у кого диабет недавно диагностирован, часто подчеркивать, что они плохо едят и не справляются с соблюдением диеты и контролем уровня сахара.
У каждого пациента своя «диабетическая диета»
К теме питания диабетика всегда нужно подходить очень индивидуально. Диета больных зависит от многих факторов, и она не дается раз и навсегда – она должна быть адаптирована к текущей массе тела, возрасту, физической активности и учитывать текущие результаты обследования. Чтобы в этом убедиться, рассмотрим некоторые нюансы.
Суть проблемы при диабете – чрезмерно высокий уровень сахара в крови из-за недостатка (диабет 1 типа) или сбоя в работе инсулина (диабет 2 типа). Сахар в крови поступает в основном из углеводной пищи. Поэтому углеводы являются наиболее чувствительным компонентом питания для диабетиков. Но разные типы диабета требуют разного подхода к этому компоненту.
- Пациентам с диабетом 2 типа приходится ограничивать количество углеводов, потребляемых в определенных приемах пищи. Больные, не принимающие инсулин, не могут справиться с большим объемом сахаров собственными силами. Таблетки, выписываемые при диабете, помогают регулировать этот процесс, но не в полной мере. Поэтому так важна правильная диета с максимальным ограничением простых углеводов.
- Пациенты с диабетом 1 типа ограничивают углеводы в меньшей степени. Это возможно, так как благодаря инъекциям у них есть возможность компенсировать питание подходящим количеством инсулина.
При этом все пациенты с диабетом должны избегать простых углеводов, отдавая предпочтение в пользу сложных углеводов, которые медленно увеличивают гликемию, не вызывая неблагоприятных скачков уровня сахара в крови.
Углеводы не единственная тема питания при диабете. Диабетикам следует также обратить внимание на содержание жиров и белков в пище, поскольку эти ингредиенты также косвенно влияют на гликемию, а их избыток в рационе может способствовать осложнениям – атеросклерозу и диабетической нефропатии.
Что касается возраста и веса – здесь диета также неоднозначна. Взрослые пациенты с увеличенной массой тела, должны стремиться убрать лишние килограммы. Дети и подростки должны питаться таким образом, чтобы поддерживать надлежащий уровень сахара, с одной стороны, с другой стороны, не препятствовать росту и развитию молодого организма.
Цель – здоровое питание
Вопреки тому, с чем мы сталкиваемся в больницах, например, когда диагностируется диабет 1 типа, который всегда связан с госпитализацией, единой обязательной диабетической диеты не существует. Согласно последним руководствам и рекомендациям диабетических обществ, пища для людей с диабетом, независимо от ее типа, не должна отклоняться от принципов питания здоровых людей.
Это означает, что ограничения отменены, и поощряется здоровая, рациональная диета в соответствии с современной пирамидой питания.
Проблема в том, что здоровые люди, не всегда правильно питаются, прежде чем у них диагностируют диабет. Им кажется, что если нет симптомов заболеваний, можно есть что угодно, и только больные должны себя ограничивать. Именно по этой причине после диагностики диабета, особенно типа 2, самой большой проблемой для пациента является диета.
Насколько нужно изменить диету, зависит от того, какой была диета пациента до постановки диагноза. Если в ней было много ошибок, которые привели к избыточному весу или ожирению – проблема примерно у 80% пациентов с диабетом 2 типа, изменения будут ощутимы.
Пациенты с сахарным диабетом должны соблюдать универсальные правила правильного питания и дополнительно:
- контролировать размер порции отдельных блюд;
- контролировать количество углеводов, потребляемых в индивидуальном питании и в целом в течение дня;
- ограничить количество продуктов, содержащих простые углеводы, например, фрукты, мед, и добавленные сахара – сладости, подслащенные йогурты, фруктовые соки;
- избегать длительных перерывов между приемами пищи.
Диабетикам следует употреблять комплексную пищу, содержащую углеводы, белки и жиры. Чем жирнее еда, тем медленнее усваиваются углеводы. Конечно, это не значит, что вы должны есть жирную пищу (тогда возрастает риск сердечно-сосудистых заболеваний), однако стоит комбинировать отдельные макронутриенты, чтобы снизить гликемический индекс еды, и следовательно, постпрандиальную гипергликемию.
По той же причине фрукты, которые должны быть ограничены в рационе диабетиков, следует употреблять как часть десерта после основного приема пищи, а не, например, как часть второго завтрака или полдника. В сочетании с белком и жиром они будут влиять на гликемию медленнее и в меньшей степени.
Длинные интервалы между приемами пищи невыгодны для пациентов с диабетом 2 типа. После нескольких часов поста больной обязательно съест больше – таким образом легко переусердствовать с сахаром.
Для пациентов с диабетом 2 типа, которые не принимают инсулин, правильная диета – необходимое условие для контроля уровня сахара в крови, независимо от приема пероральных препаратов. Часто, когда диагностируется диабет 2 типа, для хорошего самочувствия достаточно только так называемой поведенческой терапии, которая заключается в изменении диеты и повышении физической активности.
Со временем в терапию вводятся сахароснижающие препараты, но они эффективны только в сочетании с соответствующей диетой.
Согласно рекомендациям европейских Диабетических Ассоциаций, правильно подобранная и сбалансированная диета должна служить трем целям:
- Поддержание правильной (близкой к нормальной) концентрации глюкозы в крови для предотвращения хронических осложнений диабета;
- Поддержание оптимального уровня сывороточных липидов и липопротеинов и оптимальных значений артериального давления для снижения риска сосудистых заболеваний;
- Поддержание желаемой массы тела.
В частности, у людей с диабетом 2 типа, которые имеют очень высокий риск сердечно-сосудистых заболеваний, акцент не должен делаться исключительно на гликемию. Параметры липидов и артериальное давление одинаково важны, так как они оказывают наибольшее влияние на кардиологические осложнения. И уровень липидов и кровяное давление также зависят от диеты.
Углеводы, жиры и белки в рационе диабетиков
Рекомендации современных ученых говорят о том, что научных данных недостаточно, чтобы установить одно оптимальное количество углеводов в рационе пациентов с диабетом. Этот вывод является результатом множества разных попыток подойти к теме питания при диабете и многих исследований в этой области, из которых, однако, не было сделано четких выводов.
Например, в Соединенных Штатах подчеркивается необходимость большего ограничения углеводов у пациентов с диабетом типа 2. А Польше популярна позиция PTD, указывающая на то, что доля углеводов в рационе должна составлять около 45% от общего количества энергии. При этом важно обращать внимание на качество питания. Если углеводы поступают из продуктов с низким ГИ с высоким содержанием клетчатки, их вклад в общую калорийность рациона может быть выше – до 60%.
Более высокий уровень углеводов также рекомендуется для пациентов с очень высокой физической активностью. С другой стороны, для пациентов с низкой физической активностью, у которых ограничены возможности ее увеличения, например, из-за сопутствующих заболеваний, временно рекомендуется потребление калорий менее чем 45% из углеводов.
Основным источником углеводов должны быть цельные зерна, особенно с низким гликемическим индексом (<55 GI): ячменная крупа, овсяная мука, тыквенный хлеб, цельнозерновой ржаной хлеб, перловая крупа, овсяный хлеб, овсяные отруби, рис басмати.
Пациенты с диабетом 2 типа должны минимизировать количество простых углеводов, включая фрукты и фруктовые соки. Однако, хотя соки лучше полностью исключить, фрукты можно употреблять в количестве до 300 г в день, разделив их на 2-3 порции. Лучше всего выбирать фрукты с низким гликемическим индексом – груши, грейпфруты, персики, чернику, ежевику, малину, мандарины, яблоки, смородину, абрикосы или вишню.
Пищевые волокна благотворно влияют на постпрандиальную гликемию, потому их содержание в рационе должно составлять около 25–50 г/день или 15–25 г на 1000 ккал. Особенно рекомендуются водорастворимые фракции пищевых волокон – пектины, бета-глюканы.
Жиры у большинства больных диабетом должны обеспечивать 30-35% энергетической ценности рациона.
- Насыщенный жир должен составлять менее 10% от энергетической ценности рациона; у пациентов с повышенным уровнем холестерина ЛПНП ≥ 100 мг / дл (≥ 2,6 ммоль / л) менее 7%;
- Мононенасыщенные жиры должны обеспечивать 10-15% энергетической ценности рациона;
- Полиненасыщенные жиры должны составлять около 6-10% от энергетической ценности рациона.
Диетический холестерин не должен превышать 300 мг / дл, однако у пациентов с повышенным уровнем холестерина ЛПНП ≥ 100 мг / дл (≥ 2,6 ммоль / л) это количество следует снизить до <200 мг / сут. Чтобы снизить уровень холестерина ЛПНП, нужно уменьшить долю насыщенных жиров в рационе и / или замените их углеводами с низким ГИ и / или мононенасыщенными жирами.
Диабетикам следует, в частности, исключить из рациона транс-жиры, которые способствуют резистентности к инсулину и сердечно-сосудистым заболеваниям.
У большинства пациентов с диабетом, как и у населения в целом, доля энергии, получаемой из белка в рационе, должна составлять 15–20% – приблизительно 1–1,5 г / кг массы тела в день. У пациентов с диабетом 2 типа с избыточным весом диета с пониженным содержанием калорий может содержать 20–30% белка. В свою очередь, пациенты с хроническим заболеванием почек должны поддерживать потребление белка около 0,8–1 г / кг массы тела в день.
Питание при диабете 1 типа
Люди с диабетом 1 типа регулируют уровень сахара в крови с помощью введения инсулина. Его количество зависит от количества углеводов, жиров и белков в рационе. Чтобы облегчить дозирование инсулина для пациентов, были введены специальные устройства: углеводные обменники и белково-жировые обменники, которые позволяют быстро преобразовывать потребности в инсулине для данного приема пищи.
Нужны ли какие-либо диетические ограничения? Мнения по этому вопросу разделились. Многие диабетики 1 типа утверждают, что они не подвержены влиянию диеты. Это не совсем правда. Конечно, в этом случае диетические ограничения могут быть меньше, что связано с двумя причинами:
- Люди с диабетом 1 типа обычно имеют здоровую массу тела, поэтому им не нужно следить за калорийностью рациона каждый день,
- Если они в состоянии правильно рассчитать углеводные единицы и обеспечить их инсулином, они не подвержены риску постпрандиальной гипергликемии, часто возникающей после слишком тяжелой еды для людей с диабетом 2 типа.
Тем не менее пациенты с диабетом 1 типа должны также ограничивать потребление простых сахаров. Они не обязательно должны быть полностью исключены, но должны использоваться время от времени. Даже современные сверхбыстрые аналоговые инсулины не могут эффективно справляться с большим количеством простых сахаров, которые очень быстро увеличивают гликемию. Злоупотребление ими и, следовательно, введение больших доз инсулина также может оказать негативное влияние на массу тела, вызывая чрезмерное и быстрое увеличение жира.
Однако стоит отметить, что в настоящее время не рекомендуется полностью отказываться от простых сахаров, включая сладости, особенно в рационе детей и подростков. Диабет не должен быть причиной разочарования (все едят, а я нет) или исключения из группы сверстников (совместные дни рождения, вечеринки, поездки в сочетании с едой).
Если есть «возможность», молодой диабетик с диабетом типа 1 может (с точки зрения психологии, даже должен) съесть что-нибудь сладкое, чтобы не чувствовать себя иначе и хуже. Конечно, для каждого такого приема пищи он должен давать правильную дозу инсулина.
В связи с этим рекомендации по питанию для диабета 1 типа значительно изменились за последние 20-30 лет. В прошлом простые сахара были полностью запрещены, диета была довольно однообразной, дозы инсулина и время введения были фиксированными, поэтому пациент был вынужден есть определенное количество пищи в определенное время.
В настоящее время инсулиновая терапия адаптирована к образу жизни и диете пациента. Популяризация инсулиновых помп, которые позволяют вводить пролонгированные болюсы, обеспечивая гликемию после еды, богатой жирами и белками, облегчает для диабетиков с диабетом 1 типа “нормальное”, разнообразное питание. Это, безусловно, огромные качественные изменения в питании людей с диабетом.
Диабетическое похудение
Избыточная масса тела является проблемой для большинства пациентов с диабетом типа 2, и все чаще и чаще для взрослых с диабетом типа 1. Лечение диабета, будь то пероральные препараты или инсулин, способствует увеличению жира. Именно поэтому большинство диабетиков должны обращать внимание на калорийность рациона.
Если потеря веса необходима, она должна быть медленной и систематической, из расчета 0,5-1 кг в неделю. Исследования показывают, что снижение массы тела по крайней мере на 5% по сравнению с начальной массой у пациентов с диабетом 2 типа приводит к ощутимым улучшениям контроля гликемии.
Вы можете похудеть, используя диеты с пониженной калорийностью и различными пропорциями макронутриентов (белков, жиров, углеводов. В частности, рекомендуются следующие диеты: средиземноморская, DASH (диетические подходы для остановки гипертонии) и др.
Главным изменениям при постановке диагноза «диабет» подвергнется режим питания больного. Цель «диеты диабетика» (ей в медицине присвоен № 9) — поддержание нормального уровня глюкозы в крови на протяжении всего дня.
Диабет и диета: все замешено на сахаре
Один из главных мифов, гуляющих в интернете: диабетику нельзя есть пищу с углеводами! На самом деле, если от такой еды отказаться, можно очень быстро отправиться «на тот свет». Как, впрочем, и съев ее слишком много. Чтобы понять, в чем тут загвоздка, нужно разобраться с понятием «диабет».
В двух словах болезнь можно охарактеризовать так: у диабетиков нарушен обмен веществ из-за проблем с выработкой гормона инсулина, отвечающего за усвоение сахара. Сахар (глюкоза) служит питанием для всех клеток организма — он дает энергию. Нет инсулина — сахар не попадает в клетки, а накапливается, отравляя организм. Иными словами, без сахара нет жизни, а проблема диабета в том, что он попадает не туда куда нужно.
Вы спросите, при чем здесь диета, если болезнь не «от еды»? Все просто! Существуют 2 типа диабета:
- При диабете I типа инсулин вообще не вырабатывается — это инсулинозависимый диабет. Чтобы улучшить состояние, диабетикам с этой формой болезни выписывают инсулин в таблетках или уколах. Таким пациентам диета нужна, чтобы не превысить дозу сахара, способную усвоиться за счет вводимого инсулина.
- При диабете II типа инсулин вырабатывается, но клетки его плохо воспринимают — это инсулинонезависимый диабет. В этом случае инсулин не выписывают, и поддерживать здоровье нужно с помощью диеты, ограничивающей углеводы настолько, чтобы организм смог с ними справиться.
При диабете организм не может усваивать большое количество сахара, в то же время без глюкозы не обойтись. Это значит, что питание диабетика должно быть спланировано таким образом, чтобы глюкоза поступала мелкими порциями, но часто. Плюс очень важно, чтобы она находилась в доступной форме.
Основные принципы «диеты диабетика»
Главная цель диеты — контроль уровня глюкозы в крови. Правильная схема питания для диабетиков базируется на двух «китах».
Соблюдаем баланс во всем
Употребляйте ровно то количество углеводов, которое необходимо для нормальной жизнедеятельности. Таким образом исключается вероятность скопления глюкозы в крови, что и приводит к состоянию гипергликемии. Итак, главный принцип питания человека, больного диабетом, — сбалансированность, которая должна касаться как количества потребляемых углеводов, так и соотношения белков и жиров.
Кушаем мало, но часто!
Второй исключительно важный момент при составлении диабетической диеты — принцип дробного питания. Это значит, что рассчитанное количество углеводов, которое можно употребить в течение дня, съесть за раз нельзя. Уровень сахара в крови плотно связан со схемой питания, и единоразовое употребление суточной дозы углеводов приведет к резкому повышению концентрации глюкозы, что окончится гипергликемической комой. Питаться правильнее всего 5–6 раз в день, употребляя при каждом приеме пищи приблизительно равное количество углеводов.
Соблюдая эти два несложных правила, пациенты, страдающие диабетом 2 типа, могут отказаться от инсулинотерапии, а больные с диабетом 1 группы вправе рассчитывать на уменьшение доз инсулина и нормализацию общего состояния.
Правильные продукты для диабетиков
Теперь поговорим о тех продуктах, которые следует включить в рацион в больших количествах, а также о тех, о которых лучше забыть.
Чтобы определить полезные и вредные для диабетика продукты, диетологи и эндокринологи ввели универсальный показатель — гипергликемический индекс GI. Эталонным продуктом был признан чистый сахар, гипергликемический индекс которого — 100 единиц.
Наиболее безопасные и полезные для диабетика продукты имеют GI, не превышающий показатель в 50 единиц:
- молоко и молочные продукты — GI 35–40;
- нежирное мясо и рыба — GI 10–20;
- помидоры, огурцы, капуста, салат и т. д. — GI 5–15;
- орехи — GI 15;
- чечевица и фасоль — GI 30–40 и т. д.
Низкий гипергликемический индекс не является руководством к употреблению этих продуктов в неограниченном количестве, однако в целом они не навредят больному сахарным диабетом, а, напротив, помогут поддерживать нормальный уровень сахара в крови.
Следует рассмотреть также «вредные вкусности»:
- алкогольные напитки — GI выше 85;
- шоколад — GI 70;
- сахарная свекла — GI 65;
- картофель — GI 65;
- белый хлеб — GI 90;
- кукурузные хлопья — GI 85 и т. д.
Высокий GI не означает, что от «плохих» по содержанию углеводов продуктов следует отказаться полностью и навсегда. Просто употреблять их следует редко и в строго ограниченных количествах, чтобы не провоцировать обострения диабета.
Как перехитрить «хитрые продукты»
Некоторые продукты имеют разный индекс GI до обработки и после, поэтому диабетик должен учитывать правильные показатели. Сравните: неочищенный и очищенный рис — 50/75 GI, отварной картофель и картофельное пюре «из пакетиков» — 65/90. Весь фаст-фуд — это сплошные вредные углеводы, поэтому от него нужно отказаться раз и навсегда. Чем натуральнее продукт, тем более он полезен при диабете.
Индекс GI можно легко понизить, если знать некоторые правила:
- овощи содержат клетчатку, снижающую показатель GI, поэтому добавляйте их в любые блюда — мясные, рыбные, макароны и т. д.
- углеводная пища, хорошо пропитанная слюной, хуже усваивается, поэтому жуйте вкусную конфетку долго и медленно;
- белковая пища «гасит» индекс GI, поэтому картофель с молоком — это правильно, если не добавлять в него масло: жиры этот показатель, наоборот, повышают.
На начальных этапах диабета правильно разработанная и строго соблюдаемая диета помогает нормализовать обмен веществ без инсулина. Питайтесь правильно и будьте здоровы!
Оглавление:
- Зачем соблюдать диету
- Режим питания
- Что есть, что не есть?
- Сахарный диабет и алкоголь
- Вкусная и здоровая пища
Изменения обмена веществ при сахарном диабете II типа обусловлены как наличием резистентности к воздействию инсулина, так и нарушением его секреции клетками поджелудочной железы. Это означает, что инсулин не может в полной мере выполнять свою функцию, т.к. чувствительность тканей к действию инсулина снижена. Для сохранения адекватной регуляции обмена веществ в таких условиях требуется все большее и большее количество инсулина, которое поджелудочная железа уже не способна обеспечить. Таким образом, лечение сахарного диабета II типа должно быть направлено в первую очередь на снижение уровня глюкозы в крови и повышение чувствительности тканей к воздействию инсулина.
Зачем соблюдать диету
Наиболее распространенной причиной сахарного диабета II типа является ожирение и переедание. Поэтому нормализация стереотипа питания будет первым шагом в нормализации уровня глюкозы в крови. В силу особенностей обмена веществ и гормональной регуляции организма соблюдение диеты и регулярные физические нагрузки способствуют также повышению чувствительности тканей к инсулину.
Назначение сахароснижающих препаратов и уж тем более препаратов инсулина требуется на более поздних этапах заболевания.
Диета во многом зависит от индивидуальных особенностей организма каждого пациента. После постановки диагноза ваш лечащий врач обязательно даст вам рекомендации по режиму питания и физических нагрузок. В данной статье мы приведем лишь общие рекомендации, касающиеся диетического питания при этом заболевании.
Режим питания
Пациенты с сахарным диабетом II типа нуждаются в пожизненном соблюдении диеты, поэтому следует подобрать такую диету, которая будет вкусной и разнообразной, но при этом будет способствовать снижению веса и нормализации уровня глюкозы в крови. Калорийность подобранного рациона питания должна способствовать снижению веса. Ограничение поступления в организм питательных веществ приводит к тому, что энергетические запасы, законсервированные в виде жировой ткани начинают расходоваться, происходит «сжигание» жира и человек худеет. Необходимое ежедневное количество калорий в пище зависит от веса, двигательной активности, характера работы и принимаемых препаратов. Калорийность диеты следует обсудить с вашим лечащим врачом. В большинстве случаев рекомендуют снижение суточного калоража пищи до 1000-1200 ккал для женщин и до 1200-1600 ккал для мужчин.
Что есть, что не есть?
В диете следует ограничить употребление высококалорийных продуктов и продуктов, которые сильно повышают уровень глюкозы в крови.
Высококалорийными считаются: масло (в том числе растительное), сметана, майонез, маргарин, сало, сосиски, колбасные изделия, копчености, жирное мясо, жирная рыба, мясные субпродукты, кожа птиц, сыры (более 30% жирности), сливки, жирный творог, орехи, семечки и др.
Сильным сахароповышающим действием обладают следующие продукты: сахар, мед, шоколад, сухофрукты, кондитерские изделия, варенье, квас, фруктовые соки и лимонады (в т. ч. «Кола», «Фанта», «Пепси» и т.п.).
В диете должны преобладать продукты, содержащие много воды и растительной клетчатки, а также нежирные виды мяса и рыбы, обезжиренные молочные продукты. Без ограничения можно употреблять сырые или приготовленные овощи, за исключением картофеля (капуста, цветная капуста, морковь, свекла, репа, редис, огурцы, помидоры, зелень).
Следует выбирать напитки на некалорийных сахарозаменителях или без сахара. К некалорийным сахарозаменителям относится аспартам, сахарин, цикламат, ставиозид (Сукразид, Аспартам, Сурель, СусЛюкс и др.). К сожалению, в настоящее время большинство сладостей «для диабетиков» содержат калорийные заменители сахара. Они не так сильно повышают уровень сахара в крови, но по калорийности не отличаются от глюкозы. Больным с избыточной массой тела они строго противопоказаны. Внимательно следите за составом покупаемых продуктов в отделе «Для диабетиков».
Сахарный диабет и алкоголь
Пациентам с сахарным диабетом следует ограничить потребление спиртных напитков, так как они является источником дополнительных калорий (особенно у людей с избыточным весом). При приеме сахароснижающих препаратов, алкоголь может провоцировать опасные для жизни гипогликемические состояния (приводить к избыточному снижению уровня глюкозы крови).
Вкусная и здоровая пища
Наверное, после прочтения вышеизложенного, у вас совершенно испортилось настроение, и вы подумали: «Что же я буду есть? Ведь запрещено практически все?».
На самом деле это вовсе не так. Диета для больных сахарным диабетом II типа практически равносильна диете для снижения веса. Такую диету соблюдают более половины девушек и женщин, которые следят за своей внешностью и здоровьем. Существуют даже кулинарные книги, которые содержат сотни рецептов приготовления вкусных и полезных блюд. Уделите немного времени составлению своего меню. Не ешьте «что попало». Соблюдая приведенные рекомендации, вы не только остановите развитие грозного заболевания, но и похудеете. Окружающие обязательно заметят произошедшие перемены. Ведь красота и здоровье – это залог успеха в современном мире.
Оглавление:
- Зачем соблюдать диету
- Что есть? Что не есть?
- Будем точны
- Алкоголь и сахарный диабет
Зачем соблюдать диету
Основной лечения сахарного диабета I типа является грамотная инсулинотерапия и владение методиками самоконтроля. При этом целью врача является подобрать такое сочетание препаратов и режим лечения, чтобы минимизировать колебания глюкозы в крови и снизить риск возможных осложнений. Диета в лечении сахарного диабета I типа играет второстепенную роль. Пациенты с нормальным весом в отсутствие каких-либо осложнений при правильно подобранной терапии нуждаются лишь в ограничении приема продуктов, содержащих легкоусвояемые углеводы. В остальном диета больного сахарным диабетом I типа соответствует полноценному здоровому рациону питания, сбалансированному по калорийности и содержанию основных питательных веществ. Современные схемы лечения включают введение Инсулина короткого действия 3 раза в день перед каждым из основных приемов пищи. Несмотря на то, что доза инсулина корректируется в зависимости от планируемого объема еды, полностью сымитировать физиологический ритм выделения инсулина в организме достаточно сложно. Ведь введенный инсулин «не знает», когда и сколько вы съели. Поэтому пациенты с сахарным диабетом I типа нуждаются в соблюдении некоторых ограничений в пище и тщательном самоконтроле.
Что есть? Что не есть?
Итак, пациентам с сахарным диабетом рекомендуют диету с умеренно сниженной энергоценностью за счет легкоусвояемых углеводов и животных жиров. Методы термической обработки не имеют значения. Жареное и острое противопоказано лишь пациентам, имеющим воспалительные заболевания желудочно-кишечного тракта. Раньше, пациентам рекомендовали дробный режим питания: 5-6 раз в день с равномерным распределением углеводов. В настоящее время при соблюдении современных режимов инсулинотерапии необходимости столь строго режима и частых приемов пищи нет.
Главное, чтобы доза введенного перед едой инсулина соответствовала тому повышению сахара в крови, которое произойдет после приема пищи. При этом следует понимать, что далеко не все продукты быстро и сильно повышают глюкозу в крови. Сахароповышающим действием обладают в основном углеводы. Поэтому съедаемые углеводы следует учитывать, чтобы правильно рассчитать дозу инсулина короткого действия. Углеводы входят в состав большинства растительных продуктов, а из животных – только в жидких молочных продуктах. Углеводы разделяют на те, которые сильно и слабо повышают глюкозу сыворотки крови после еды. К первым относятся злаки (хлеб, хлебобулочные изделия, крупы, кукуруза), фрукты, молоко и жидкие молочные продукты, некоторые овощи (картофель), а также продукты, содержащие сахар и другие легкоусвояемые углеводы (фруктоза, лактоза, мальтоза). Все эти продукты повышают глюкозу крови, и их следует подсчитывать при дозировании инсулина. Без подсчета можно есть следующие продукты: капусту, салат, зелень, редис, кабачки, баклажаны, тыкву, перец. Немного больше углеводов содержится в моркови, свекле и бобовых (без подсчета можно съесть не более 200 грамм бобовых за еду).
Категорически запрещается употребление сладких напитков (лимонад, чай с сахаром, фруктовые соки и т.д.), ограничивается употребление сладостей. В настоящее время выпускается целый ряд сладостей для больных сахарным диабетом. Их отличие заключается в том, что они содержат не легкоусвояемый сахар, а сахарозаменители, которые не так сильно повышают глюкозу крови после еды. Сахарозаменители разделяют на калорийные и некалорийные. К калорийным относится фруктоза, сорбит и ксилит. Эти вещества по пищевой ценности соответствуют глюкозе, однако не вызывают столь резкого повышения уровня глюкозы в крови. Предпочтительными для больных с сахарным диабетом являются некалорийные заменители сахара, такие как аспартам, сахарин, цикламат, ставиозид (Сукразид, Аспартам, Сурель, СусЛюкс и до.). К сожалению пока что большинство продуктов для диабетиков содержат калорийные заменители сахара. Больным с избыточно массой тела они противопоказаны. Внимательно следите за составом покупаемых продуктов в отделе «Для диабетиков». И помните, что даже эти продукты следует учитывать при расчете доз инсулина.
Будем точны
Для более точного расчета дозы инсулина относительно количества съеденных продуктов разработана система Хлебных Единиц (ХЕ). Одна ХЕ равна количеству продукта, содержащего 10-12 граммов углеводов, например один кусок хлеба, один апельсин средней величины, 1 стакан молока, 2 столовые ложки каши с горкой. Существуют специальные таблицы для расчета хлебных единиц в продуктах питания. Зная, сколько ХЕ вы собираетесь съесть за прием и измерив сахар крови до еды, вы можете ввести соответствующую дозу инсулина короткого действия. А затем проверить сахар крови после еды. Не рекомендуется съедать за каждый прием пищи более 7-8 ХЕ.
Таким образом, для больного сахарным диабетом I типа (при условии нормального веса), находящегося на правильном режиме инсулинотерапии, главным является не то что есть, а то как правильно подсчитать содержание углеводов в пище.
Алкоголь и сахарный диабет
Хотелось бы также сказать несколько слов о приеме алкоголя при сахарном диабете. Алкоголь обладает специфическим действием на пациентов с сахарным диабетом, находящихся на инсулинотерапии или сахароснижающих препаратах. У таких пациентов прием алкоголя может вызывать снижение уровня сахара в крови до состояния гипогликемии, которая может быть опасна для жизни. Происходит данное явление вследствие того, что спирт обладает свойством тормозить выход из печени запасов сахара и обычная доза инсулина в этом случае оказывается избыточной.
При этом в состоянии алкогольного опьянения больной может не обратить внимания на первые признаки гипогликемии и не принять своевременных мер по ее устранению. А окружающие могут отнести ухудшение самочувствия к состоянию опьянения.
Прием несладких алкогольных напитков в небольших дозах разрешен лишь пациентам, находящимся в состоянии компенсации. Вид алкоголя и дозы следует обязательно обсудить с лечащим врачом.