Сахарный диабет (СД) второго типа характеризуется развитием тяжелых осложнений, приводящих к потере трудоспособности, ранней инвалидизации и смертности пациентов. На современном этапе развития диабетологии обучение пациентов является необходимой составляющей и залогом успешной комплексной терапии СД второго типа наряду с диетой, физическими нагрузками, самоконтролем и медикаментозной терапией.
Обучение проводится в специально созданных «школах больных СД второго типа», одна из которых в течение 7 лет функционирует на базе клиники эндокринологии Московской медицинской академии им. И. М. Сеченова. В этой школе прошли обучение 3171 человек, из них 2663 человека (83,9%) неоднократно, средний возраст пациентов составил 56±11,2 года.
Целью обучения больных СД второго типа является формирование у пациентов мотивации к лечению, с тем чтобы они могли принять активное участие в лечебном процессе, а также приобретение больными практических знаний и навыков, необходимых для адаптации к качественно новым условиям жизни. Для успешного решения поставленных задач необходима четкая организация процесса обучения. В клинике эндокринологии ММА им. И. М. Сеченова обучающая команда состоит из двух врачей: эндокринолога и подолога, при необходимости в штат могут быть включены диетолог, психолог, офтальмолог. Обучение проходят пациенты, находящиеся на амбулаторном или стационарном обследовании и лечении, размер групп варьирует от 8 до 15 человек. Представленная ниже программа обучения больных СД второго типа четко структурирована и состоит из 9 занятий длительностью 2-3 часа каждое.
Занятие 1. Тема «Что такое СД»
Занятие начинается со знакомства с группой, представления обучающей команды, короткого рассказа каждого из пациентов о начале заболевания, получаемом лечении, имеющихся проблемах, возникших в связи с наличием СД.
Ключевые аспекты темы:
- основные понятия диабетологии (нормальный, высокий и низкий уровень сахара в крови, почечный порог комы);
- цели лечения;
- симптомы СД и причина их появления;
- типы СД;
- «четыре кита» комплексной терапии СД второго типа.
В процессе занятия пациентам рассказывают о нормальных значениях уровня сахара натощак и перед едой (3,3-5,5 ммоль/л), а также через 2 часа после еды (<7,8 ммоль/л), вводят понятия «гипогликемия» и «гипергликемия», объясняют, чем опасны эти состояния (развитие ком, поздних осложнений). Таким образом, становятся понятны цели лечения — поддержание нормальных или близких к таковым значений уровня сахара в крови. Пациентов просят перечислить все симптомы, появляющиеся при высоком уровне сахара в крови, обучающий корректирует и дополняет ответы, подчеркивая, что в основе этих симптомов лежит именно гипергликемия. Далее обсуждаются типы СД, причем внимание акцентируется на СД второго типа и причинах его возникновения: наследственности, ожирении по типу «яблока», гиподинамии и употреблении большого количества рафинированных жиров и углеводов. Далее обсуждаются «четыре кита» современной терапии СД второго типа: гипокалорийная диета, физические нагрузки, необходимость самоконтроля, а также имеющиеся в настоящий момент в арсенале диабетолога сахароснижающие препараты (краткая информация о группах, механизмах действия).
Занятие 2. Тема «Самоконтроль»
Ключевые аспекты темы:
- что входит в понятие самоконтроля и почему он необходим;
- способы самоконтроля сахара в крови, моче, ацетона в моче;
- обучение практическим навыкам проведения самоконтроля;
- ведение «Дневника больного СД второго типа»
Под самоконтролем в узком смысле этого слова понимают самостоятельное определение уровня сахара в крови, моче, ацетона в моче. Регулярное проведение самоконтроля, с одной стороны, вовлекает пациента в процесс лечения и возлагает на него ответственность за собственное здоровье, а с другой — позволяет оценить адекватность проводимой терапии. Самоконтроль уровня сахара в крови осуществляется при помощи визуальных тест-полосок или глюкометра. На занятии пациенты обучаются самостоятельно производить забор крови, пользоваться визуальными тест-полосками, глюкометром. Самоконтроль глюкозурии и ацетонурии осуществляется при помощи визуальных тест-полосок. В конце занятия пациенты учатся вести «Дневник больного СД», куда ежедневно вносятся показатели гликемии, значения АД, перечисляются съеденные продукты, получаемая терапия, изменения самочувствия.
Занятие 3, 4. Тема «Основные принципы диетотерапии при СД второго типа»
Ключевые аспекты темы:
- понятие об энергетическом балансе здорового человека и пациента с СД второго типа;
- основные составляющие пищи и понятие о калорийности;
- способы уменьшения калорийности суточного рациона;
- углеводы как основной источник энергии, классификация углеводов;
- система «хлебных единиц», взаимозаменяемость продуктов, содержащих углеводы;
- пищевой «светофор»;
- употребление сахарозаменителей и подсластителей;
- как быть с алкоголем?
Вводится понятие энергетического баланса. Пациенты с СД второго типа имеют положительный энергетический баланс: количество получаемой энергии превосходит количество расходуемой, что ведет к прогрессированию имеющегося висцерального ожирения. Делается акцент на необходимости снижения веса для достижения компенсации углеводного обмена. Пациенты самостоятельно учатся рассчитывать суточный калораж исходя из их идеальной массы тела и уровня физической активности. Идеальная масса тела рассчитывается по формуле: рост (см) минус 100 (для мужчин) минус еще 10% (для женщин). Пациенты с умеренной нагрузкой тратят 32 ккал/кг, со средней нагрузкой 36 ккал/кг, с интенсивной нагрузкой 40 ккал/кг. Важно не столько абсолютное число рекомендованных нами калорий, сколько уменьшение калорийности относительно рациона, привычного для пациента. Нормализацию массы тела можно назвать «процессом длиною в жизнь», и в данном процессе главное — стойкая тенденция к постоянному снижению веса, так как трудность заключается не только в потере лишних килограммов, но и в поддержании достигнутого эффекта.
Среди пациентов, прошедших обучение в «Школе больных СД второго типа, у 79% наблюдался избыток массы тела: средний ИМТ составил 32,7±3,9 кг/кв.м. За период госпитализации, длившийся в среднем 16 суток, наши пациенты потеряли в весе 2,2±1,4 кг.
Жиры являются наиболее энергоемким компонентом пищи, поэтому похудание должно происходить за счет сокращения их содержания в рационе (<30% калоража суточного рациона). На занятии пациенты узнают о различном качестве жиров и о продуктах с их преимущественным содержанием. Практически все продукты данной группы должны быть исключены из рациона больных СД второго типа. Углеводы являются основным источником энергии, поэтому их доля в суточном рационе должна составлять 55-60%. Резкое ограничение углеводов нецелесообразно, поскольку в этом случае происходит замещение их доли в суточном рационе продуктами, содержащими жиры. Вводятся понятия «подсчитываемых» (повышающих уровень сахара в крови) и «неподсчитываемых» (не производящих вышеуказанного эффекта) углеводов. Далее вводятся понятия медленноусвояемых (сложных) и быстроусвояемых (простых) углеводов. Подчеркивается, что преимущество необходимо отдавать сложным углеводам, содержащим пищевые волокна. Далее рассказывается о системе «хлебных единиц» (ХЕ). Обучение пациентов с СД второго типа, которым проводится терапия пероральными сахароснижающими препаратами, подсчету углеводов по системе ХЕ не является обязательным. Однако мы считаем целесообразным ознакомить пациентов с данной системой, так как это позволяет им реально представить допустимую суточную норму углеводов. Дело в том, что абстрактная рекомендация «дели пополам» относительно продуктов, содержащих углеводы, нередко оказывается малоэффективной: например, раньше пациент за один прием пищи съедал 1 кг яблок, теперь же «всего» полкило… Комментарии излишни.
Для того чтобы облегчить понимание пациентами рекомендуемой диеты, мы делим все продукты на три группы (правило пищевого «светофора»): I — продукты, употребляемые без ограничения; II — продукты, употребляемые в умеренном количестве или по принципу «дели пополам»; III — продукты, употребляемые в минимальном количестве или исключаемые из рациона.
К сахарозаменителям относят фруктозу, ксилит и сорбит, по энергетической ценности вышеуказанные вещества аналогичны углеводам и белкам, что накладывает ограничения на их употребление пациентами с избыточной массой тела. К подсластителям относят аспартам, сахарин, цикламат и ацесульфам, которые не оказывают влияния на уровень гликемии и не обладают энергетической ценностью, то есть могут быть рекомендованы пациентам как с нормальной, так и с избыточной массой тела.
В нашей стране рекомендовать пациентам алкогольную депривацию не представляется возможным: любое праздничное застолье сопровождается потреблением того или иного количества алкоголя. В процессе обучения мы акцентируем внимание наших пациентов на высокой энергетической ценности алкоголя, отмечая, что при постоянном его употреблении даже в небольших количествах не удастся достичь основной цели диетотерапии — снижения избыточной массы тела. Кроме этого, алкоголь может привести к гипогликемии, нередко отсроченной, в связи с чем мы даем пациентам рекомендации относительно вида и количества допустимых к употреблению алкогольных напитков, а также особенностей поведения при их употреблении.
Занятие 5. Тема: «Физические нагрузки. Гипогликемия».
Часть I. Физические нагрузки
Ключевые аспекты темы:
- необходимость расширения физической активности при СД второго типа;
- основные правила дозировки физических нагрузок;
- поведение перед началом и в процессе физической нагрузки.
На занятии обсуждается положительное влияние физической активности на организм пациента с СД второго типа. Большое значение имеет регулярность физических нагрузок: как минимум три раза в неделю. Учитывая детренированность большинства пациентов, необходимо рекомендовать им постепенное увеличение как длительности, так и интенсивности нагрузок, причем рекомендации должны носить конкретный характер, например: «прогулка по парку в понедельник, среду и пятницу в течение 15 минут». Желательно, чтобы нагрузки были аэробными, тогда их эффект будет выражен максимально. При любых неприятных явлениях (боли в сердце, ногах и т. д.) физическая нагрузка должна быть прекращена. Объясняется, что при повышении уровня сахара в крови выше 14 ммоль/л физическая нагрузка противопоказана, то есть необходимо мотивировать больного на проведение самоконтроля перед физической нагрузкой. Подчеркивается, что физическая нагрузка может явиться причиной гипогликемии, в том числе отсроченной, в связи с чем знание правил приема легкоусвояемых углеводов, а также умение корригировать сахароснижающую терапию являются обязательными навыками.
Часть II. Гипогликемия
Ключевые аспекты темы:
- что такое гипогликемия;
- причины развития гипогликемии;
- симптомы легкой и тяжелой гипогликемии;
- что делать при возникновении симптомов гипогликемии.
Занятие начинается с повторения понятия «гипогликемия». Обсуждаются причины развития гипогликемии. Перечисляются симптомы легкой и тяжелой гипогликемии. Обсуждаются меры, необходимые для предотвращения перехода легкой гипогликемии в тяжелую: если есть возможность, то необходимо измерить уровень сахара, после чего незамедлительно принять быстроусвояемые углеводы в количестве как минимум двух ХЕ. Если возможности измерить уровень сахара нет, нужно сразу принять две быстроусвояемые ХЕ. При развитии тяжелой гипогликемии помощь оказывают окружающие: родственники, друзья, коллеги, которые должны быть осведомлены о симптомах тяжелой гипогликемии и о срочных мерах, которые необходимо принять при ее развитии. Если больной в сознании, следует ввести перорально как можно больше быстроусвояемых углеводов в жидкой форме. В случае потери сознания вводится препарат глюкагона, в частности ГлюкаГен 1мг ГипоКит, повышающий концентрацию глюкозы в крови за счет расщепления гликогена в печени. Если через 15 минут пациент не пришел в сознание, необходимо обратиться за врачебной помощью. Надо помнить, что препарат эффективен только при наличии гликогена в печени, поэтому длительные физические нагрузки или голодание у больных сахарным диабетом запрещены. Физическая активность должна быть строго дозирована.
Занятие 6. Тема «Поздние осложнения СД: ретинопатия, нефропатия, нейропатия»
Ключевые аспекты темы:
- обсуждение наиболее часто встречающихся осложнений СД и причин их возникновения, введение терминов «ретинопатия», «нефропатия», «нейропатия»;
- ретинопатия: стадии, симптомы, профилактика, лечение;
- нефропатия: стадии, симптомы, профилактика, лечение;
- нейропатия: формы, симптомы, профилактика, лечение.
Диабетическая микроангиопатия и нейропатия выявляются у части пациентов уже в момент постановки диагноза СД второго типа, и в основе их возникновения лежит именно гипергликемия. Далее вводится термин «ретинопатия». Обучающий поясняет, что ретинопатия прогрессирует постепенно, часто вплоть до последней стадии протекая бессимптомно. Для ее выявления необходимо регулярное исследование глазного дна с расширенным зрачком (даются конкретные сроки в зависимости от стадии). Основным методом профилактики возникновения и прогрессирования ретинопатии является нормогликемия, основной метод лечения — лазерная фотокоагуляция сетчатки. Обучающий сообщает, куда можно обратиться для ее проведения, рассказывает об этом методе.
Вводится термин «нефропатия». Обсуждаются ее стадии и мероприятия, необходимые для ранней диагностики соответствующих стадий. Обсуждаются особенности диеты, медикаментозная терапия при возникновении нефропатии. В терминальной стадии показан гемодиализ, который осуществляется в специализированных отделениях при помощи аппарата «искусственная почка». Обучающий рассказывает о методе, сообщает, куда можно обратиться для проведения гемодиализа.
Далее на занятии вводится термин «нейропатия», рассказывается о функции нервов: чувствительных, двигательных, висцеральных и симптомах, которые появляются при их поражении. Профилактикой нейропатии является поддержание нормальных показателей сахара в крови. Лечение осуществляется препаратами a-липоевой кислоты и некоторыми другими.
Занятие 7. Тема «Правила ухода за ногами»
Ключевые аспекты темы:
- причины поражения ног при СД;
- профилактика поражения ног (правила «можно — нельзя»);
- обучение навыкам осмотра обуви и поведению при возникновении повреждений ног.
Занятие, которое проводится врачом кабинета «Диабетическая стопа», начинается с обсуждения причин поражения ног при СД: недостаточное кровоснабжение, длительное заживление ран, потеря болевой чувствительности. Далее вводятся правила: нельзя — использовать для ухода за ногтями острые предметы, вырезать уголки ногтей, носить тесную обувь или обувь на высоком каблуке, подвергать ноги воздействию высоких температур, ходить босиком; можно — обрабатывать ногти при помощи пилки, опиливая их горизонтально, согревать ноги при помощи массажа, гимнастики или теплых носков, ежедневно осматривать ноги, тщательно просушивать их после мытья, носить удобную обувь. Пациенты обучаются навыкам осмотра обуви для выявления травмирующих факторов: узких мест, выступающих гвоздиков, швов, сбившихся стелек, открытых носков, высоких каблуков и т. д. Пациенты должны знать, что, если не удалось избежать повреждения ног, для обработки ранки можно использовать раствор фурацилина, мирамистина, бактерицидный пластырь. Йод, «зеленка», спирт, «марганцовка», обычный лейкопластырь для этих целей не подходят, также запрещено накладывать компрессы, использовать мази. При появлении покраснения, отечности, гноя, плохом заживлении необходимо немедленно обратиться в специализированное учреждение (называются адреса).
Занятие 8. Тема «Артериальная гипертензия, атеросклероз и СД второго типа».
Часть I. Артериальная гипертензия
Ключевые аспекты темы:
- что такое артериальное давление (АД);
- нормальный уровень АД, причины и механизмы повышения АД;
- симптомы повышенного АД;
- опасности повышенного АД;
- принципы современной антигипертензивной терапии.
В начале занятия вводится понятие АД. Объясняется, что, независимо от возраста, пола и прочих условий, АД не должно превышать 140 и 90 мм рт. ст. (в идеале 130 и 85 мм рт. ст). Перечисляются симптомы повышенного АД. Пациенты должны знать, что высокое АД чревато развитием таких осложнений, как инсульт, инфаркт миокарда, кровоизлияние в глазное дно. Обсуждаются принципы антигипертензивной терапии: немедикаментозные (ограничение соли, снижение массы тела, расширение физической активности) и медикаментозные методы (препараты «скорой помощи» при гипертоническом кризе, препараты для постоянного применения). В конце занятия пациенты обучаются правильно измерять АД.
Часть II. Атеросклероз
Ключевые аспекты темы:
- что такое атеросклероз и механизмы его развития;
- нормальный уровень холестерина в крови;
- проявления атеросклероза;
- принципы современной гиполипидемической терапии.
Вводится понятие атеросклероза. Высокий уровень холестерина в крови (норма до 5,2 ммоль/л или 200 мг%) наряду с курением, малоподвижным образом жизни, наследственностью, СД второго типа способствуют развитию атеросклероза. Перечисляются наиболее опасные проявления атеросклероза: стенокардия, инфаркт миокарда, инсульт, гангрена нижних конечностей. Обсуждаются принципы профилактики и лечения атеросклероза. К немедикаментозным методам относят соблюдение гиполипидемической диеты с низким содержанием холестерина, отказ от курения, расширение физических нагрузок. Медикаментозная терапия включает использование гиполипидемических препаратов (перечисляются группы, можно кратко рассказать о механизме действия).
Занятие 9. Тема «Инсулинотерапия при СД второго типа»
В этом занятии стоит упомянуть о новых препаратах, снижающих уровень гликемии, таких как НовоНорм. Этот препарат стимулирует секрецию собственного инсулина и обеспечивает его быстрое высвобождение. Препарат улучшает компенсацию углеводного обмена и, что особенно удобно для пациента, имеет гибкий режим дозирования во время еды, то есть возможно соблюдение принципа «прием пищи — прием препарата, нет приема пищи — нет приема препарата».
Инсулинотерапию стоит обсудить с пациентами, по тем или иным причинам вынужденными применять инсулин.
Ключевые аспекты темы:
- причины назначения инсулина при СД второго типа;
- механизм действия инсулина;
- виды препаратов инсулина и системы для введения инсулина;
- схемы инсулинотерапии;
- обучение технике инъекций.
Перечисляются показания к инсулинотерапии при СД второго типа. Пациентам напоминают, что инсулин — это гормон, вырабатываемый поджелудочной железой и снижающий уровень сахара в крови. Обсуждаются виды препаратов инсулина — их различия по происхождению и длительности действия. Пациенты должны знать профиль действия препаратов короткого, пролонгированного, комбинированного инсулинов. Перечисляются торговые названия наиболее часто встречающихся на российском рынке препаратов инсулина, причем акцент делается на взаимозаменяемость препаратов инсулина с одинаковой продолжительностью действия. Пациенты учатся визуально отличать «короткий» инсулин от «длинного», годный к употреблению от испорченного; в ходе занятий обсуждаются правила хранения инсулина. Демонстрируются наиболее распространенные системы введения инсулина: шприцы, шприц-ручки. Акцентируется внимание на том, что инсулины во флаконах выпускаются в двух концентрациях: 40 ЕД/мл, 100 ЕД/мл, поэтому шприцы, используемые для введения, должны соответствовать концентрации препарата инсулина во флаконе. Далее обсуждаются традиционная и интенсифицированная схемы инсулинотерапии, «плюсы» и «минусы» каждой. В конце занятия пациенты обучаются технике введения инсулина.
Заключение
Среди пациентов, впервые госпитализированных в клинику и не обучавшихся ранее в «Школе больных СД второго типа», до 90% человек находятся в фазе декомпенсации. Среди прошедших у нас курс лечения пациентов 83,9% (2663 человека) обучались в «Школе больных СД второго типа», причем неоднократно. Из них 202 человека (7,6%) находились в фазе компенсации, 1811 человек (68%) — в фазе субкомпенсации, и 650 человек (24,4%) в фазе декомпенсации. Приведенные выше данные свидетельствуют о том, что обучение является неотъемлемой частью комплексной терапии СД второго типа.
Литература.
1. Дедов И. И., Анциферов М. Б., Галстян Г. Р., Майоров А. Ю., Суркова Е. В. Обучение больных СД. М., 1999.
2. Штандл Э., Менерт Х. Большой справочник по диабету. Пер. с нем. М., 2000.
3. Бутрова С. А. Синдром инсулинорезистентности при абдоминальном ожирении // Лечащий Врач. 1999. №7. С. 32-36.
4. СД. Доклад исследовательской группы ВОЗ. Серия технических докладов 727. Пер. с англ. М., 1987.
5. American Diabetes Association/ Nutrition recommendations and principles for people with diabetes mellitus / Diabetes Care 21. 1998. (Suppl.1): S5-S19.
6. Аssal J. P. Доклад ВОЗ по проведению образовательных программ у терапевтических больных // Медикография. Т 21. 1999. №4. С. 64-72.
7. Coulston A. M. Insulin resistance: its role in health and disease and implications for nutritional management. Topics in Nutrition, 1997. 1-14.
Школа здоровья для больных сахарным диабетом
На базе поликлиники №1 по адресу: г.Новополоцк, ул.Блохина 27 школа временно не работает
Время работы:
понедельник — 14 .30-15.00
вторник – 14.30-15.00
среда – 12.30-13.00
четверг – 14.30-15.00
пятница – 14.30-15.00
Место проведения: кабинет № 405;
Ответственный: врач-эндокринолог Кобяк Наталья Евгеньвна.
ТЕМЫ ЗАНЯТИЙ:
| Тема занятия | |
| 1 | Характеристика и сущность сахарного диабета. Углеводный обмен. Роль инсулина в организме. |
| 2 | Питание при сахарном диабете, хлебные единицы, сахарозаменители и алкогольные напитки. |
| 3 | Инсулинотерапия, гигиена введения инсулина, таблетированные сахароснижающие препараты. Гигиена ног. Диабетическая стопа. Беременность и сахарный диабет. |
| 4 | Профилактика факторов риска данного заболевания. Неотложные состояния у больных диабетом. Решение ситуационных задач. |
| 5 | Психологические проблемы лечения у пациентов с заболеванием сахарного диабета. Роль семьи и коллектива для больного. Общество и больной сахарным диабетом. |
| 6 | Итоговое занятие. Контроль пройденного материала. Решение ситуационных задач. Ответы на вопросы пациентов. Обмен мнениями, прочее. |
На базе поликлиники №4 по адресу: г.Новополоцк, проезд Заводской д.30
Время работы: вторник и пятница с 11-15 до 11-45.
Место проведения: кабинет № 305.
Ответственный:врач-эндокринолог поликлиники №4 Алина Бесиковна Лацузбая.
| Тема | |
| Занятие №1 | Характеристика и сущность сахарного диабета. Особенности питания при сахарном диабете, расчет хлебных единиц, калорий. Профилактика табакокурения, алкогольной зависимости. |
| Занятие №2 | Физические нагрузки и их планирование. Тактика поведения больного в связи с незапланированной нагрузкой. |
| Занятие №3 |
Инсулинотерапия. Пероральные сахароснижающие препараты. Осложнения сахарного диабета. Техника проведения определения уровня сахара в крови с помощью глюкометра. |
| Занятие №4 | Профилактика сахарного диабета. Неотложные состояния у больных сахарным диабетом. Решение Ситуационных задач. |
| Занятие №5 | Самоконтроль – залог длительной и трудоспособной жизни пациента с сахарным диабетом. Ведение дневника самоконтроля больного сахарным диабетом. |
| Занятие №6 | Психологические и психо-эмоциональные трудности и проблемы у пациентов с сахарным диабетом. Роль семьи и коллектива для больного. Общество для больного сахарным диабетом. |
На базе Новополоцкой городской больницы
Для пациентов с сахарным диабетом 1 типа
График работы: 2-я неделя каждого месяца в 14:30.
Место проведения: терапевтическое отделение.
| Наименование темы | Ответственный исполнитель |
|
ЗАНЯТИЕ № 1. Основные сведения о сахарном диабете 1 типа: эпидемиология, причины развития, механизм развития заболевания, клинические признаки, лабораторные критерии. |
Заведующий терапевтическим отделением Терентьева И.В. Врач терапевт Бондаревич О.П. |
|
ЗАНЯТИЕ № 2. Самоконтроль при сахарном диабете 1 типа, критерии компенсации заболевания, понятие о гликированном гемоглобине |
-*- |
|
ЗАНЯТИЕ № 3. Принципы питания при сахарном диабете 1 типа, понятие об углеводной (хлебной) единице, правила их расчета. Понятие о гликемическом индексе, углеводном коэффициенте, факторе чувствительности к инсулину, правила их расчета. |
-*- |
|
ЗАНЯТИЕ № 4. Инсулинотерапия: виды инсулина, схемы инсулинотерапии, правила расчета дозы инсулина. Коррекция дозы инсулина в зависимости от количества углеводных единиц, физической нагрузки, различных физиологических состояний, при острых заболеваниях, сопутствующей патологии и т.д. Особенности проведения самоконтроля гликемии в вышеуказанных условиях. |
-*- |
|
ЗАНЯТИЕ № 5. Основные хронические осложнения при сахарном диабете 1 типа, механизм их развития, клинические проявления, мероприятия по предупреждению развития хронических осложнений, ранняя диагностика. Неотложные состояния при сахарном диабете 1 типа: гипогликемическое состояние, кетоз, кетоацидоз. |
-*- |
|
ЗАНЯТИЕ № 6. Итоговое занятие. Контроль пройденного материала. Решение ситуационных задач. Ответы на вопросы пациентов. Обмен мнениями. |
-*- |
Для пациентов с сахарным диабетом 2 типа
График работы: 4-я неделя каждого месяца в 14:30.
Место проведения: терапевтическое отделение.
| Наименование темы | Ответственный исполнитель |
|
ЗАНЯТИЕ № 1. Механизм развития снижения секреции инсулина при сахарном диабете 2 типа. Факторы, влияющие на снижение инсулиновой секреции. Профилактика снижения инсулиновой секреции при сахарном диабете 2 типа. Клинические признаки, лабораторные критерии. |
Заведующий терапевтическим отделением Терентьева И.В. Врач терапевт Бондаревич О.П. |
|
ЗАНЯТИЕ № 2. Особенности инсулинотерапии при сахарном диабете 2 типа, отличия от инсулинотерапии при сахарном диабете 1 типа. Инсулинотерапия: виды инсулина, схемы инсулинотерапии, правила расчета дозы инсулина. Средства введения инсулина. |
-*- |
|
ЗАНЯТИЕ № 3. Коррекция принципов питания, физической нагрузки при переходе на инсулинотерапию при сахарном диабете 2 типа, понятие об углеводной (хлебной) единице, правила их расчета. Понятие о гликемическом индексе, углеводном коэффициенте, факторе чувствительности к инсулину, правила их расчета. |
-*- |
|
ЗАНЯТИЕ № 4. Коррекция дозы инсулина в зависимости от количества углеводных единиц, физической нагрузки, различных физиологических состояний, при острых заболеваниях и т.д. Особенности проведения самоконтроля гликемии в вышеуказанных случаях. Особенности инсулинотерапии, питания, физической нагрузки у пациентов с сахарным диабетом 2 типа пожилого возраста. |
-*- |
|
ЗАНЯТИЕ № 5. Неотложные состояния: гипогликемическое состояние, кетоз, кетоацидоз. Влияние гипогликемических состояний на течение сопутствующей патологии. |
-*- |
|
ЗАНЯТИЕ № 6. Итоговое занятие. Контроль пройденного материала. Решение ситуационных задач. Ответы на вопросы пациентов. Обмен мнениями. |
-*- |
На базе детской поликлиники по адресу: г.Новополоцк, ул.Блохина 27, корпус 2
ШКОЛА ДЕТСКОГО ДИАБЕТА
Режим и время работы:
| № п/п | День недели | Время работы |
| Вторник | 18.00-19.00 | |
| Четверг | 18.00-19.00 |
Занятия индивидуально-групповые.
Руководитель школы: врач – эндокринолог Елена Анатольевна Ларина.
Место проведения занятий: кабинет эндокринолога
Темы занятий:
- Основные сведения о сути заболевания, этиология и патогенез
- Самоконтроль при СД , критерии компенсации заболевания
- Принципы питания при СД 1 типа, понятие о ХЕ ХФ
- Инсулинотерапия: виды инсулина, схемы инсулинотерапии, Коррекция дозы инсулина.
- Осложнения сахарного диабета
- Меры предупреждения неотложных состояний
Текст работы размещён без изображений и формул.
Полная версия работы доступна во вкладке «Файлы работы» в формате PDF
Наиболее эффективной формой обучения пациентов с сахарным диабетом является групповое обучение с совместным обсуждением теоретических вопросов, с оценкой понимания и усвоения знаний и практических умений.
Программы обучения для больных сахарным диабетом первого и второго типа отличаются, что подразумевает формирование разных групп пациентов для обучения [1].
Пациентов, страдающих сахарным диабетом первого типа, необходимо обучать правилам введения инсулина, им важно объяснять отличие понятия «содержание углеводов в продуктах» от понятия «калорийность». Для пациентов, страдающих сахарным диабетом второго типа, акцент делают на правильном питании и снижении веса. В программу обучения больных сахарным диабетом входит самоконтроль гликемии, правильное купирование приступов гипогликемий, профилактика осложнений сахарного диабета [4].
Обучение пациентов (их родственников) может быть эффективным в том случае, когда медицинская сестра знает и понимает значимость каждого его этапа [3]:
Этап 1. Сбор информации о пациенте, его обследование и оценка исходного уровня знаний и умений пациента или его родственников.
Сбор информации о пациенте является непрерывным. Медицинская сестра определяет, имеются ли у пациента знания и умения, касающиеся его состояния, желает ли он или его близкие получить необходимые знания и умения, способен ли пациент к обучению, в состоянии ли он обучаться и т.д.
Этап 2. Определение проблем пациента.
Собрав и оценив информацию, медицинская сестра определяет сестринскую проблему, например, дефицит знаний о водном балансе и технике его определения. В результате оценки медицинская сестра должна определить способы решения данной проблемы, что и будет являться содержанием следующих этапов обучения.
Этап 3. Определение целей обучения, планирование его содержания.
Формулировка целей обучения должна быть ориентирована по трем направлениям: познавательному, эмоциональному и психологическому. Поставленная цель должна содержать три компонента:
1) результат обучения — что необходимо сделать пациенту (что он должен суметь сделать, понять и т.д.);
2) временные рамки — интервал времени, в течение которого будет достигнута цель обучения (например, к 3-м суткам, через неделю, к концу месяца);
3) достижение цели — с помощью кого или чего цель будет достигнута (самостоятельно, с помощью родственников, при помощи костылей и т.п.).
После определения целей обучения, медицинская сестра планирует содержание и методы обучения. Кроме того, в плане уточняются время (утром, перед обедом, после ужина) и продолжительность обучения (по 10 мин в течение 3 суток, по 20 мин через сутки и т.д.).
Медицинская сестра должна привлекать пациента и/или его родственников к составлению индивидуального плана обучения, учитывая личностные особенности пациента, социальные условия, интерес к изучаемым вопросам и физическое состояние [5], например:
1) в течение 20 мин. пациенту объясняется значение и суть определения водного баланса, чтобы убедить его в необходимости самостоятельного определения;
2) в течение 15 мин. пациенту предоставляется информация о диурезе, правилах сбора мочи и подсчета её суточного количества;
3) в течение 15 мин. пациенту объясняются правила измерения и подсчета количества выпитой жидкости, подсчета водного баланса в процентах;
4) в течение 3 суток медицинская сестра контролирует правильность заполнения дневника самонаблюдения пациентом и проводит коррекцию его знаний и умений;
5) на 6-е сутки медицинская сестра оценивает результаты обучения пациента и/или его родственников.
Этап 4. Реализация плана обучения.
Для реализации намеченного плана медицинская сестра совместно с пациентом и/или его родственниками создают благоприятную для обучения обстановку, выбирают время его проведения. Если микроклимат помещения, где планируется обучение, неблагоприятен или состояние пациента оставляет желать лучшего, то обучение лучше отложить.
В процессе обучения необходимо постоянно поддерживать у пациентов интерес, задавать им наводящие вопросы или выстраивать беседу по принципу «вопрос-ответ», подчеркивая информацию важную для пациента[2]. Для того, чтобы убедиться насколько пациенты правильно поняли передаваемую информацию, необходимо систематически проверять и оценивать их знания и умения.
Этап 5. Оценка результатов обучения.
После реализации плана обучения медицинская сестра оценивает полученный результат, т.е. соотносит его с поставленными целями. Критерии оценки знаний, умений и навыков, полученных пациентом и/или его родственниками по окончании обучения:
пациент хорошо усвоил информацию и приобрел устойчивые навыки (осознает важность и значение информации и может самостоятельно выполнить навык);
пациент недостаточно усвоил информацию и навыки (путает показатели, не уверен в ответах и действиях, последовательности манипуляций) — в данном случае медицинской сестре необходимо проанализировать правильность постановки целей и планирования, внести соответствующие коррективы;
пациент не усвоил информацию и/или не выработал необходимые навыки.
Для проведения научно-исследовательской работы, целью которой было формирование навыков обучения пациентов вопросам само ухода при сахарном диабете, выбрана медицинская организация – ГБУЗ «Бузулукская больница скорой медицинской помощи».
Среди госпитализированных пациентов, количество пациентов с сахарным диабетом второго типа больше, чем пациентов с сахарным диабетом первого типа.
Среди пациентов, страдающих сахарным диабетом преобладают женщины (из 485 человек, больных сахарным диабетом: 207 мужчин (43%) и 278 женщин (57%)) — это связано с тем, что сахарный диабет передается преимущественно по женской линии и женщины имеют дополнительные факторы риска, например, гестационный диабет в анамнезе.
Большинство госпитализированных пациентов с сахарным диабетом находятся в возрастной группе от 51 года до 60 лет. Это объясняется тем, что на 2,5 млн. людей, страдающих сахарным диабетом и поставленных на учет, приходится как минимум 5 млн. тех, кто о своей болезни даже не подозревает. Диагноз выставляется только после развития осложнений, которые начинают проявляться примерно через 10-15 лет от начала заболевания, т. е. как раз в возрасте от 51 года до 60 лет.
В исследовании принимали участие 18 пациентов, страдающих сахарным диабетом, госпитализированные в терапевтическое отделение ГБУЗ «Бузулукская больница скорой медицинской помощи». Группа из 18 человек была поделена на 2 подгруппы: пациенты с сахарным диабетом первого типа (7 человек) и пациенты с сахарным диабетом второго типа (11 человек).
Исследование проходило в 2 этапа. На 1 этапе было проведение тестирование в двух подгруппах с целью определения уровня знаний о самоуходе при сахарном диабете 1 и 2 типа соответственно. Всего в тестах было по 10 вопросов. Каждый вопрос оценивался в 1 балл. Результаты тестирования, полученные нами на 1 этапе исследования, представлены ниже на рис. 1 и 2.
Рис. 1, 2.Результаты тестирования
Из рисунков видно, что в подгруппе с сахарным диабетом первого типа 5 человек набрали 3-5 баллов и 2 человека – 6-8 баллов.
В подгруппе с сахарным диабетом второго типа 6 человек набрали 3-5 баллов, 3 человека – 6-8 баллов и 2 человека – 9-10 баллов. Большее количество пациентов набрали менее 5 баллов, следовательно, можно сделать вывод, что уровень знаний о принципах самоухода при сахарном диабете ниже среднего, чем обусловлена необходимость проведения обучения у данных пациентов.
Были составлены планы обучения пациентов, страдающих сахарным диабетом первого типа (табл. 1) и пациентов, страдающих сахарным диабетом второго типа (табл. 2).
Таблица 1.
Планирование взаимодействия с пациентами в течение 6 дней
через сутки по 30 минут (первый тип сахарного диабета)
|
План сестринских вмешательств |
Обоснование |
|
Провести беседу с пациентами об особенностях диеты при СД 1 типа; рассказать о хлебных единицах, обучить пользованию таблицей хлебных единиц и их подсчету. |
Информирование пациентов об особенностях диеты при СД 1 типа; обучение пользованию таблицей хлебных единиц и их подсчету. |
|
Провести беседу о самоконтроле сахарного диабета 1 типа; рассказать о важности самоконтроля; обучить определению уровня глюкозы в крови и моче. |
Информирование о самоконтроле СД 1 типа; обучение определения уровня глюкозы в крови и моче. |
|
Провести беседу о контроле АД при СД 1 типа; рассказать о видах тонометров; обучить определению артериального давления. |
Информирование о контроле АД; обучение определения артериального давления. |
|
Провести беседу про инсулинотерапию; рассказать об особенностях хранения и использования инсулина; обучить технике введения инсулина. |
Информирование об инсулинотерапии; обучение технике введения инсулина. |
|
Провести беседу о необходимости ведения дневника самоконтроля; обучить заполнять данный дневник при СД 1 типа. |
Информирование о ведении дневника самоконтроля при СД 1 типа; обучение заполнения данного дневника. |
|
Провести беседу об особенностях ухода за кожей, ногами, ротовой полостью; обучить данным навыкам. Рассказать о физических нагрузках при СД 1 типа. |
Информирование об уходе за кожей, ногами, ротовой полостью; обучение данным навыкам. Информирование о физических нагрузках при СД 1 типа. |
Таблица 2
Планируемое взаимодействие с пациентами в течение 6 дней
через сутки по 30 минут (второй тип сахарного диабета)
|
План сестринских вмешательств |
Обоснование |
|
Провести беседу с пациентами об особенностях диеты при СД 2 типа. |
Информирование пациентов об особенностях питания при СД 2 типа. |
|
Провести беседу о самоконтроле сахарного диабета 2 типа; рассказать о важности самоконтроля; обучить определению уровня глюкозы в крови и моче. |
Информирование о самоконтроле СД 2 типа; обучение определения уровня глюкозы в крови и моче. |
|
Провести беседу о контроле АД при СД 2 типа; рассказать о видах тонометров; обучить определению артериального давления. |
Информирование о контроле АД; обучение определению артериального давления. |
|
Провести беседу о необходимости ведения дневника самоконтроля; обучить заполнять данный дневник при СД 2 типа. |
Информирование о ведении дневника самоконтроля при СД 2 типа; обучение заполнения данного дневника. |
|
Провести беседу об особенностях ухода за кожей, ногами, ротовой полостью; обучить данным навыкам. Рассказать о физических нагрузках при СД 2 типа. |
Информирование об уходе за кожей, ногами, ротовой полостью; обучение данным навыкам. Информирование о физических нагрузках при СД 2 типа. |
В соответствии с вышеуказанными планами были реализованы мероприятия по взаимодействию с пациентами (табл. 3, 4).
Таблица 3
Выполненные мероприятия по взаимодействию с пациентом
|
План сестринских вмешательств |
Мотивация |
|
Провел беседу с пациентами об особенностях диеты при СД 1 типа; рассказал о хлебных единицах, обучил пользованию таблицей хлебных единиц и их подсчету. |
Информирование пациентов об особенностях диеты при СД 1 типа; обучение пользованию таблицей хлебных единиц и их подсчету. |
|
Провел беседу о самоконтроле сахарного диабета 1 типа; рассказал о важности самоконтроля; обучил определению уровня глюкозы в крови и моче. |
Информирование о самоконтроле СД 1 типа; обучение определения уровня глюкозы в крови и моче. |
|
Провел беседу про инсулинотерапию; рассказал об особенностях хранения и использования инсулина; обучил технике введения инсулина. |
Информирование об инсулинотерапии; обучение технике введения инсулина. |
|
Провел беседу о необходимости ведения дневника самоконтроля; обучил заполнять данный дневник при СД 1 типа. |
Информирование о ведении дневника самоконтроля при СД 1 типа; обучение заполнения данного дневника. |
|
Провел беседу об особенностях ухода за кожей, ногами, ротовой полостью; обучил данным навыкам. Рассказал о физических нагрузках при СД 1 типа. |
Информирование об уходе за кожей, ногами, ротовой полостью; обучение данным навыкам. Информирование о физических нагрузках при СД 1 типа. |
Таблица 4
Выполненные мероприятия по взаимодействию с пациентом
|
План сестринских вмешательств |
Мотивация |
|
Провел беседу с пациентами об особенностях диеты при СД 2 типа. |
Информирование пациентов об особенностях диеты при СД 2типа. |
|
Провел беседу о самоконтроле сахарного диабета 2 типа; рассказал о важности самоконтроля; обучил определению уровня глюкозы в крови и моче. |
Информирование о самоконтроле СД 2 типа; обучение определения уровня глюкозы в крови и моче. |
|
Провел беседу о контроле АД при СД 2 типа; рассказал о видах тонометров; обучил определению артериального давления. |
Информирование о контроле АД; обучение определению артериального давления. |
|
Провел беседу о необходимости ведения дневника самоконтроля; обучил заполнять данный дневник при СД 2 типа. |
Информирование о ведении дневника самоконтроля при СД 2 типа; обучение заполнения данного дневника. |
|
Провел беседу об особенностях ухода за кожей, ногами, ротовой полостью; обучил данным навыкам. Рассказал о физических нагрузках при СД 2 типа. |
Информирование об уходе за кожей, ногами, ротовой полостью; обучение данным навыкам. Информирование о физических нагрузках при СД 2 типа. |
В дальнейшем была проведена оценка эффективности обучения методом повторного тестирования пациентов, страдающих сахарным диабетом первого и второго типов по отдельности. Результаты тестирования представлены на рис. 3,4.
Рис. 3.Результаты контрольного тестирования
По результатам контрольного тестирования было отмечено, что пациенты хорошо усвоили информацию и приобрели устойчивые навыки (осознают важность и значение информации и могут самостоятельно выполнять навыки). Таким образом, цель обучения достигнута, оценка результатов обучения является положительной.
Рис.4.Результаты контрольного тестирования
По результатам контрольного тестирования было отмечено, что пациенты данной группы хорошо усвоили информацию и приобрели устойчивые навыки (осознают важность и значение информации и могут самостоятельно выполнять навыки). Таким образом, цель обучения достигнута, оценка результатов обучения является положительной.
В завершающей части исследования были розданы памятки, в которых описаны основные правила самоухода при сахарном диабете.
Таким образом, борьба с сахарным диабетом и его осложнениями зависит не только от согласованной работы всех звеньев специализированной медицинской службы, но и от самих пациентов, без участия которых не могут быть достигнуты целевые задачи по компенсации углеводного обмена при сахарном диабете, а его нарушение и вызывает развитие осложнений.
Список литературы
Гончарова, Е.В. Управление диабетом и современные возможности самостоятельного гликемического контроля / Е.В. Гончарова, Н.А. Петунина // Медицинский совет. — 2018. — № 3. — С. 17-21.
Калашникова, Н.А. Роль медицинской сестры в профилактике и лечении сахарного диабета / Н.А. Калашникова, В.И. Викторова, А.В. Аверин // Сестринское дело. — 2017. — № 2. — С. 34-35.
Поддубченко, О. И. Организация оказания медицинской помощи пациентам с сахарным диабетом 2-го типа / О. И. Поддубченко // Справочник врача общей практики. — 2017. — № 5-6. — С. 18-28.
Результаты деятельности школы здоровья для пациентов с сахарным диабетом и его осложнениями / А.И. Кузнецов [и др.] // Медсестра. — 2018. — №3. — С. 41-46.
Ростова, М.А. Сахарный диабет как сопутствующее заболевание / М.А. Ростова, М.П. Робская // В помощь практикующей медицинской сестре. — 2017. — № 3. — С. 3- 79.
За последние десятилетия проблема профилактики, ранней диагностики, контроля за течением сахарного диабета (СД) у детей и взрослых стала острейшей медико–социальной проблемой, которая в большинстве стран мира обозначена в числе приоритетных направлений развития здравоохранения. Приводя к тяжелым осложнениям и ранней потере трудоспособности, СД характеризуется высокой смертностью, в том числе в молодом возрасте [1]. Согласно статистическим данным, представленным ВОЗ [2], в настоящее время в мире насчитывается 346 млн человек, больных СД.
За последние десятилетия проблема профилактики, ранней диагностики, контроля за течением сахарного диабета (СД) у детей и взрослых стала острейшей медико–социальной проблемой, которая в большинстве стран мира обозначена в числе приоритетных направлений развития здравоохранения. Приводя к тяжелым осложнениям и ранней потере трудоспособности, СД характеризуется высокой смертностью, в том числе в молодом возрасте [1]. Согласно статистическим данным, представленным ВОЗ [2], в настоящее время в мире насчитывается 346 млн человек, больных СД.
По прогнозам ВОЗ, за период 2005–2030 гг. число случаев смерти от СД удвоится. В промышленных странах распространенность СД составляет 5–6% и имеет тенденцию к дальнейшему увеличению [2].
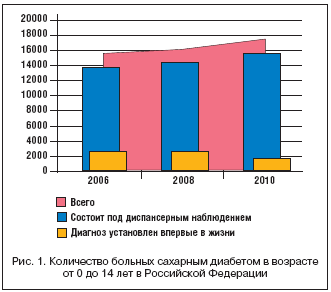
Особую настороженность вызывает увеличение частоты возникновения СД у детей. Результаты собственных исследований динамики заболеваемости СД в Российской Федерации за последние годы, проведенных путем анализа данных статистической отчетности из субъектов РФ, отражены на рисунках 1 и 2.
В этой связи становится все более актуальной проблема обеспечения детей и взрослых, больных СД, знаниями и навыками, необходимыми для его самостоятельного «ведения», выхода из кризов и изменения образа жизни, что является основой для успешного лечения заболевания [3]. Согласно результатам исследований, интенсификация терапии снижает частоту микроангиопатических осложнений, но в то же время требует более эффективного самоконтроля за течением СД, что обеспечивается частым и высокоинтенсивным обучением и продолжающейся поддержкой [3].
В РФ приняты унифицированные правила и образовательные программы для больных СД, закрепленные в действующем законодательстве. Разработка данных программ и исследования по эффективности их применения проводились в рамках реализации федеральной программы «Сахарный диабет» Министерства здравоохранения России в тесном сотрудничестве с Европейским бюро ВОЗ. Рекомендуемые унифицированные программы с подробным описанием необходимых средств, наглядных пособий, тестовых заданий опубликованы в специальном приказе Министерства здравоохранения РФ.
Школа больных СД (далее – Школа) создается в составе лечебно–профилактических учреждений (центров здоровья) на функциональной основе.
Работу Школы возглавляет заведующий, назначаемый руководителем соответствующего лечебно–профилактического учреждения. Как правило, это врач–эндокринолог (врач–диабетолог) или медицинская сестра с высшим образованием, прошедшая специальную подготовку. Школа в своей деятельности руководствуется нормативными актами Министерства здравоохранения РФ, уставом учреждения здравоохранения, на базе которого она создана. Обучение проводится по структурированным программам отдельно для каждой категории больных:
• больные СД 1–го типа;
• больные СД 2–го типа;
• больные СД 2–го типа, получающие инсулин;
• дети и подростки, больные СД и их родственники;
• беременные, больные СД.
Обучение в Школе также необходимо адаптировать к возрасту и степени полового созревания пациента. На этом принципе основывается формирование возрастных групп обучаемых.
В первую группу включают родителей новорожденных и детей первых лет жизни. Маленькие пациенты полностью зависят от родителей и медицинского персонала (прием пищи, инъекции, мониторинг), поэтому нуждаются в формировании близких отношений с обеспечивающим медицинскую помощь работником. Немаловажно создание психологического контакта с матерью больного ребенка, поскольку на фоне нарастающего стресса у нее снижается связь с ребенком и отмечается депрессия [3]. Проблемами, которые необходимо решать обучающей бригаде медицинских работников в данном случае, являются: колебание настроения у больного СД новорожденного ребенка; сопряженность инъекций и контроля уровня глюкозы в крови с болевыми ощущениями, которые возникают вследствие медицинских манипуляций и ассоциируются у ребенка с белым халатом врача. Эти препятствия обусловливают необходимость установления доверительных отношений с семьей больного ребенка и обучения мониторингу за течением СД, поскольку гипогликемия у новорожденных встречается часто и может приводить к тяжелым осложнениям.
Во многих странах мира широко обсуждалась целесообразность обучения дошкольников с СД и то, зависят ли конечные исходы данной болезни от обучения в этой возрастной группе [3]. Однако родители сообщают о необходимости, значимости обучения и поддержки.
К третьей группе обучения относятся дети школьного возраста. Занятия для этих пациентов должны включать следующие темы:
• помощь и регулирование перехода к образу жизни школьника, развитие самоуважения (чувства собственного достоинства) и отношений со сверстниками;
• обучение навыкам проведения инъекций и мониторингу гликемии;
• распознавание и понимание симптомов гипогликемии;
• улучшение понимания самостоятельного ведения заболевания;
• адаптация больного СД к школьному обучению, приему пищи в школе, физической активности и занятиям спортом;
• включение мониторинга уровня глюкозы в крови и инъекций в школьный режим;
• советы родителям по постепенному развитию независимости ребенка с передачей соответствующей ответственности.
У детей школьного возраста существует неудовлетворенность в связи с тем, что врачи разговаривают с родителями, а не с ними. Образовательные программы, сфокусированные на возрасте пациента, эффективны у детей и их семей.
В третью, школьную, группу можно включить и больных подросткового возраста. Подростковый период – переходная фаза развития между детством и взрослой жизнью, имеющая ряд биологических и психологических особенностей, которые обусловливают некоторые проблемы в ведении СД у таких больных [3]. Ухудшение контроля за течением СД в этой возрастной группе часто связано с нерегулярным питанием, недостаточной физической активностью, нечеткими выполнениями назначений врача, эндокринными изменениями, связанными с пубертатным периодом, и другими факторами. Особенности направлений работы в Школе для подростков включают в себя:
• развитие доверительных отношений между подростком, группой обучающихся и бригадой специалистов;
• помощь подростку в определении приоритетов и постановке небольших достигаемых целей, особенно если есть противоречия между социальными потребностями подростка и ограничениями, связанными с наличием СД;
• обеспечение понимания физиологических изменений пубертатного периода, их влияния на дозы инсулина, решение возникающих проблем начиная с контроля массы тела, регулирование диеты;
• объяснение важности скрининга ранних симптомов осложнений СД и улучшения метаболического контроля;
• доверительные беседы с подростком о процессе полового созревания, укрепление в нем чувства уверенности в себе, но при этом сохранение доверия и поддержки со стороны родителей;
• помощь подростку и родителям в формировании отношений с новым уровнем вовлечения родителей в процесс лечения СД.
Цель и задачи Школы – это обучение больных СД методам самоконтроля, адаптации проводимого лечения к конкретным условиям жизни, профилактике острых и хронических осложнений заболевания.
В соответствии с основной задачей заведующий Школой организует обучение больных СД по разработанным структурированным программам; проводит первичные и повторные циклы обучения по проведению самоконтроля и профилактике осложнений СД; контролирует уровень знаний больных СД; анализирует эффективность работы Школы; координирует свою деятельность с работой других подразделений и специалистами, участвующими в оказании специализированной помощи больным СД.
Примерный план занятий в «Школе самоконтроля сахарного диабета»
Занятие 1. Тема: «Знакомство с пациентами». Организация работы Школ для больных СД.
В настоящее время в странах с высоким уровнем диабетологической помощи обучение играет роль базисного компонента в лечении больных СД. Система обучения в этих странах построена в соответствии с определенными научно обоснованными принципами [4]. Для обучения пациентов с СД используют следующие формы:
1. Индивидуальное обучение, рекомендуемое чаще для детей, а также при первичном обучении взрослых с впервые выявленным СД и беременных, заболевших СД. Проводится по интенсивной программе с четкими инструкциями относительно правил контроля СД и практических аспектов лечения инсулином и диетотерапии.
2. Групповое обучение пациентов, имеющих стаж заболевания и личный опыт контроля СД. Групповое обучение может базироваться:
• на формальных инструкциях, как при проведении индивидуального обучения;
• на совместном обсуждении с пациентами основных теоретических вопросов лечения диабета с анализом понимания и усвоения и обязательным практическим тренингом.
Как показывает опыт работы с больными СД, именно 2–я форма группового обучения является для них наиболее предпочтительной. И более эффективным является обучение в группах из 7–10 человек, формируемых в соответствии с типом диабета, учетом возраста пациентов, их социально–культурного уровня и т. д.
Критериями исключения из группы обучения являются:
• существенное снижение остроты зрения, что делает невозможным проведение самоконтроля;
• терминальная стадия хронической почечной недостаточности;
• обострение сопутствующих заболеваний;
• тяжелый кетоацидоз;
• нарушения памяти, психические болезни.
Занятие 2. Тема: «Что такое диабет? Контроль обмена веществ».
Цель занятия: понимание СД как заболевания. Пациентов знакомят с процессами обеспечения организма питательными веществами.
Важна подача преподавателем информации в легкодоступной для восприятия форме.
Каждый орган в человеческом организме состоит из клеток, которые выполняют все жизненно важные функции организма. Им необходима энергия для работы, которую они получают из пищи, поглощаемой людьми. Пища поступает в организм через пищеварительную систему, которая включает в себя желудок, кишечник, печень, поджелудочную железу и др. Эти органы расщепляют ее на основные компоненты.
Процесс пищеварения заключается в превращении углеводов — в глюкозу, белков — в аминокислоты, жиров — в жирные кислоты. Глюкоза, или сахар крови, – это главный источник энергии для клеток. При ее отсутствии клетки прекращают работать.
По мере переваривания пищи в желудке и в кишечнике три указанных вида питательных веществ поступают в кровь и распределяются в организме. Поэтому сразу после приема пищи в кровоток поступает много глюкозы. Это помогает поддерживать нормальный уровень сахара в крови и постоянно обеспечивать клетки питательными веществами.
Но для поглощения глюкозы клеткам нужна помощь в виде инсулина — гормона, который вырабатывается поджелудочной железой и действует как ключ, «открывающий двери», через которые в клетки может войти глюкоза. В отсутствие инсулина клетки, «закрытые» для глюкозы, голодают. Когда после приема пищи содержание сахара в крови повышается, количество инсулина также повышается, чтобы избыток сахара быстро перешел в клетки. После окончания действия инсулина он расщепляется и выводится из организма.
СД 1–го типа, или инсулинозависимый диабет, возникает, если клетки поджелудочной железы, которые в нормальных условиях синтезируют инсулин, разрушены. В кровь выделяется недостаточное количество инсулина, клетки тела не могут поглощать сахар из крови и начинают «голодать», а уровень содержания сахара в крови повышается. Единственным способом преодоления этого состояния является подкожная инъекция инсулина, необходимая для его всасывания в кровь.
Если развился СД 1–го типа, то уже невозможно «оживить» погибшие клетки поджелудочной железы, вырабатывавшие инсулин. Попытки пересадки нормальной поджелудочной железы или только ее клеток, синтезирующих инсулин, все еще находятся на стадии эксперимента.
Таким образом, лечение инсулином становится обязательным в течение всей жизни человека, больного СД 1–го типа.
СД 2–го типа. До настоящего времени не установлены причины возникновения СД 2–го типа, но наследственность при этом типе играет большую роль, чем при СД 1–го типа [5,6]. Существует также взаимосвязь между ожирением и СД 2–го типа, хотя ожирение не обязательно приводит к диабету. СД 2–го типа является частым заболеванием, возникающим у 2–10% от общей популяции.
Занятие 3. Тема: «Осложнения СД. Инсулинотерапия».
Самый чувствительный орган, который может пострадать при СД, – это глаза. При СД часто появляются катаракта или диабетическая ретинопатия – диабетическое изменение глазного дна, что приводит к снижению остроты зрения.
На занятиях важно давать информацию о необходимости наблюдения у узких специалистов. Каждый пациент с СД должен 2 раза в год обследоваться у окулиста, обязателен осмотр глазного дна с расширенным зрачком в темной комнате. Лучше проходить осмотр у одного и того же офтальмолога или делать фотографии глазного дна [7].
При СД часто развиваются осложнения со стороны нижних конечностей (в них поражаются мелкие сосуды и нервы). Различают 3 типа «диабетической стопы»: ангиопатическую (с преимущественным поражением сосудов), нейропатическую (с преимущественным поражением мелких нервов) и смешанную (нервы и сосуды поражены в одинаковой степени).
При СД могут поражаться и почки (поражение мелких сосудов приводит к нарушению функции почек – диабетической нефропатии) и к более частому развитию инфекционных заболеваний в почках (пиелонефрит). Каждый пациент с СД должен не менее двух раз в год сдавать анализ мочи на определение в ней белка – альбумина. Необходимо также (особенно при наличии повышенной массы тела) регулярно следить за артериальным давлением, а также 2 раза в год сдавать кровь на биохимический анализ (креатинин и мочевина).
Одно из частых осложнений – воспалительное заболевание десен.
Развитие осложнений при диабете свидетельствует об отсутствии должного самоконтроля.
Инсулинотерапия. Общими показаниями к назначению инсулина больным диабетом являются:
• сахарный диабет 1–го типа;
• кетоацидоз, диабетические комы;
• возникновение интеркуррентных заболеваний;
• оперативное вмешательство;
• беременность и лактация;
• отсутствие эффекта от применения других методов лечения;
• значительное похудание.
Расчет разовых и суточной доз инсулина производят с учетом уровня гликемии и глюкозурии.
Занятие 4. Тема: «Профилактика. Планирование питания при СД 2–го типа».
Мероприятия первичной профилактики заключаются в пропаганде здорового образа жизни, что включает в себя: поддержание нормальной массы тела, соблюдение принципов правильного питания, прекращение или предотвращение курения, сохранение высокого уровня физической активности в нерабочее время, безопасное употребление или прекращение употребления алкоголя.
На занятиях дается информация о принципах рационального питания. Питание должно быть достаточным по количеству энергии, поступающей с пищей, но не избыточным. Энергетическая ценность пищи должна соответствовать возрасту, полу и уровню физической активности: от 6720 до 10920 кДж (от 1600 до 2600 ккал). Доля энергии, поступающей из жиров, не должна превышать 30% энергии всего суточного рациона, причем насыщенные жиры могут составлять не более 1/3 от их общего количества. Пища должна включать в себя: овощи; недробленые крупы, муку грубого помола и соответствующие сорта хлеба; свежие фрукты (в умеренных количествах); сушеные бобы и фасоль; молочные продукты со сниженным содержанием жира; нежирное мясо, рыбу и курятину без кожи. Нужно избегать рафинированного сахара и жирной пищи. Наилучшим образом пища усваивается при 5–6–разовом режиме питания в день, приблизительно в одно и то же время, промежуток между приемами пищи – 2–3 ч.
Что такое гликемический индекс (ГИ) и какое значение он имеет при построении диеты при СД? В ответ на прием любой пищи, особенно углеводной, в крови человека повышается уровень глюкозы. Эта послепищевая гликемическая реакция для каждого углеводсодержащего продукта абсолютно индивидуальна.
ГИ позволяет количественно оценить степень повышения сахара в крови при потреблении углеводсодержащих продуктов. Продукты, которые не вызывают значительного повышения уровня глюкозы в крови после еды, имеют низкий ГИ (например, крупы, хлеб грубого помола и большинство овощей). Чем ниже ГИ, тем лучше для больного СД.
По общепринятой методике определения ГИ в качестве пищевого стандарта используется традиционный пшеничный хлеб в количестве, соответствующем 50 г углеводов. Преимущественное использование в диете продуктов и блюд с низким ГИ – современная тактика диетотерапии СД, позволяющая добиться лучшей компенсации обменных нарушений.
Что такое хлебная единица? Хлебная единица – условный показатель, который используется в построении диеты для пациентов СД 1–го типа для замены одних продуктов питания другими. Одна хлебная единица содержит 10–12 г углеводов и примерно равна одному куску хлеба. Так, 1 хлебную единицу содержат 1 яблоко, 1 небольшого размера апельсин, 1 груша, 1/2 банана, 1 персик, 1 картофелина величиной с куриное яйцо, 20–25 г белого или ржаного хлеба, 1 столовая ложка манной, гречневой, пшенной или перловой крупы, 250 мл молока или кефира, 1 столовая ложка пшеничной или ржаной муки. Пересчет на хлебные единицы упрощает подсчет количества принимаемых углеводов и, следовательно, помогает более точно рассчитать дозу инсулина для введения за 30 мин. до предполагаемого приема пищи. Нужно иметь в виду, что во время завтрака на 1 хлебную единицу следует вводить 2 ЕД инсулина, а во время обеда и ужина несколько меньше – 1–1,5 ЕД.
Какие продукты не рекомендуется употреблять больным СД? Не рекомендуются сахар, конфеты, шоколад, кондитерские изделия с добавлением сахара, сдоба, пироги, варенье, мороженое и другие сладости; соки и фруктовые воды с добавлением сахара; острые, пряные, копченые закуски, консервы, горчица, перец; крепкие рыбные, мясные бульоны; алкогольные напитки.
Какие разгрузочные дни рекомендуются для больных СД 2–го типа? Как часто они назначаются? Рекомендуются низкокалорийные разгрузочные дни (500–800 ккал/сут.) 1–3 раза/нед. На фоне проводимой диетотерапии могут использоваться следующие разгрузочные дни:
• мясной – 300 г отварного мяса, приготовленного без соли, с овощным (кроме картофеля) гарниром (по 100 г), равномерно распределяемых в течение дня;
• рыбный – вместо мяса используется рыба в том же количестве;
• творожный – 500 г творога, лучше обезжиренного, который делится на 5 равных порций;
• молочный или кефирный – 1,5 л молока или кефира, разделенных на 6 приемов;
• яблочный – 1,5 кг сырых или печеных яблок.
По рекомендации врача возможны другие варианты разгрузочных дней.
Какие вещества относятся к сахарозаменителям? Сахарозаменители традиционно используются в диете больных СД для улучшения вкуса продуктов и блюд вместо рафинированной сахарозы (ксилит, сорбит, лактит, изомальт и др.). Однако, не оказывая выраженного влияния на повышение уровня глюкозы в крови после еды, сахарозаменители обладают побочным влиянием на функциональное состояние желудочно–кишечного тракта, вызывая урчание, вздутие, тяжесть в животе, поносы, в связи с чем их количество в диете больных СД регламентируется в количестве 30–40 г в сутки, на прием – не более 10–15 г.
Занятие 5. Тема: «Неотложные состояния при СД».
Основными состояниями, угрожающими здоровью и жизни больных СД, являются тяжелые гипо– и гипергликемии. Опасные для жизни гипергликемии могут проявляться в виде:
• диабетического кетоацидоза;
• гиперосмолярной некетозной гипергликемии;
• лактат–ацидоза.
Эти состояния часто могут возникать совместно, поэтому у больного с диабетическим кетоацидозом может также наблюдаться лактат–ацидоз и т.д.
Диабетический кетоацидоз характерен для больных СД 1–го типа.
Непосредственными причинами могут являться:
• поздняя диагностика;
• необоснованное снижение дозы или пропуск инъекции инсулина;
• острое инфекционное заболевание (гастроэнтерит, тяжелая инфекция мочевыводящих путей или респираторных путей, абсцесс, сепсис) [8,9].
Пациентам нужно помнить, что любое инфекционное заболевание (в особенности без адекватной антибиотикотерапии), тяжелая травма, оперативное вмешательство, острые коронарные синдромы и даже эмоциональные нагрузки при СД 1–го типа могут стать причиной декомпенсации диабета.
Клинические симптомы диабетического кетоацидоза развиваются в течение нескольких часов или дней. Характерны признаки дегидратации – сухость кожного покрова и слизистых оболочек. Выраженным клиническим проявлениям часто предшествуют полиурия и полидипсия. Пациенты, как правило, выглядят болезненно, становятся необычно вялыми, сонливыми. Прогрессирование кетоацидоза приводит к угнетению сознания вплоть до комы. Нарушается дыхание, часто отмечаются боли в животе, тошнота и рвота, которые могут быть ошибочно приняты за симптомы острой хирургической патологии, отравления и т.д. Характерен запах ацетона или «забродивших яблок», исходящий от больного. У всех больных определяются выраженные глюкозурия и кетонурия (повышение уровня содержания глюкозы в крови более 20 ммоль/л), хотя возможно развитие диабетического кетоацидоза и при концентрации глюкозы в крови 14 ммоль/л. Повышен уровень содержания кетоновых тел в плазме крови и наличие кетонурии, определяемой тест–полосками. Всем больным с подозрением на диабетический кетоацидоз показана экстренная госпитализация.
Гиперосмолярная некетозная гипергликемия чаще всего возникает у больных пожилого возраста, страдающих СД 2–го типа, за которыми нет надлежащего ухода. Развивается медленно, на фоне дегидратации, приема диуретиков, заболеваний сосудов головного мозга и почек. Уровень содержания глюкозы, как правило, сильно повышен (от 25 до 100 ммоль/л). Кетонурия и ацидоз отсутствуют или минимальны, если наблюдается «чистая» форма этого состояния. Характерны выраженные симптомы дегидрации, сердечно–сосудистой недостаточности.
Лечение гиперосмолярной гипергликемии также должно проводиться в условиях отделения интенсивной терапии.
Лактат–ацидоз может быть вызван алкогольным или другими поражениями печени или обусловлен развитием шока. У больных СД, получающих бигуаниды (метформин), существует риск развития лактат–ацидоза. При данном состоянии определяется метаболический ацидоз, но кетонурия отсутствует или минимальна при «чистой» форме этого состояния. Возможно одновременное развитие лактат–ацидоза с диабетическим кетоацидозом или гиперосмолярной гипергликемией. Состояние характеризуется признаками ацидоза. Кожные покровы бледные, иногда с синюшным оттенком, наблюдаются явления выраженной сердечной недостаточности. Обязательна госпитализация больного в отделение интенсивной терапии.
Гипогликемия у больных СД возникает при содержании сахара в крови в пределах 3,0–3,5 ммоль/л (55–65 мг/дл). Как правило, начинается остро и проявляется симптомами различной степени выраженности: от бессимптомной гипогликемии до гипогликемической комы.
Основными причинами гипогликемии у больных СД являются:
• запаздывание приема пищи или неадекватное количество углеводов в ней;
• прием чрезмерного количества алкоголя без соответствующего количества пищи;
• большая физическая нагрузка без дополнительного приема углеводов или уменьшения дозы инсулина;
• ошибка в дозе инсулина;
• изредка гипогликемическое состояние возникает у больных, получающих пероральные сахароснижающие препараты, особенно препараты сульфонилмочевины.
Как правило, в этих случаях требуется снижение дозы принимаемых препаратов, особенно у тучных больных.
Классическими признаками гипогликемии являются: слабость, потливость, дрожь, парестезия вокруг рта, снижение остроты зрения. Слабовыраженные симптомы из вышеперечисленной группы иногда появляются у многих пациентов с хорошо контролируемым СД 1–го типа. Обученные больные легко справляются с этой проблемой, принимая легкоусвояемые углеводы.
Лечение гипогликемии: прием приблизительно 20 г глюкозы; 1 стакан фруктового сока или лимонада; 4–5 кусков сахара, 5–6 леденцов или конфет. При отсутствии эффекта прием углеводов можно повторить через 5–10 мин. После купирования гипогликемии в некоторых случаях может понадобиться прием пищи, состоящей из медленноусвояемых углеводов, для предотвращения повторного приступа.
При длительно текущем СД 1–го типа может наблюдаться отсутствие симптомов–предвестников, поэтому потеря сознания больным может случиться внезапно.
β–блокаторы, особенно неселективные, могут также маскировать симптомы и приводить к выраженной гипотонии при гипогликемии.
Гипогликемическое состояние должно подозреваться во всех случаях, когда больной СД неожиданно начинает вести себя странно или внезапно впадает в коматозное состояние. Пациенты всегда должны иметь с собой идентификационную карту и письменную инструкцию по оказанию доврачебной помощи (дать сахар при необычном поведении). Больной СД должен иметь специальный браслет или брелок. Родственников, друзей, учителей, сослуживцев необходимо проинформировать о принципах оказания помощи таким пациентам.
Доврачебная помощь больному с гипогликемическим состоянием:
• определить уровень содержания глюкозы в крови; при наличии навыков быстро ввести больному внутривенно 40–60 мл 40% раствора глюкозы;
• если у больного имеется специальный набор для введения глюкагона, то внутримышечная инъекция 1 мг глюкагона может быть альтернативной введению глюкозы;
• если невозможно осуществить ни одного из вышеперечисленных действий, то втирание меда, варенья или глюкозного геля в десны и слизистую оболочку щек больного приведет к чресслизистому всасыванию глюкозы; но не следует вливать сладкие растворы в рот больному, находящемуся в коматозном состоянии;
• после выведения больного из комы рекомендуется продолжать лечение пероральным введением глюкозы.
Лечение гипогликемического состояния на догоспитальном этапе (если доврачебная помощь не оказывалась) начинается с внутривенного введения 40–60 мл 40% раствора глюкозы или внутримышечной инъекции 1 мг глюкагона под контролем уровня содержания глюкозы в крови любым доступным методом. Если больному не стало лучше, то необходимо искать другие причины коматозного состояния. В результате длительной гипогликемии может наступить повреждение тканей головного мозга, поэтому вместо введения 40% раствора глюкозы лучше начать внутривенную инфузию 10% раствора глюкозы и обеспечить срочную госпитализацию больного.
Каждый эпизод гипогликемии оказывает выраженное повреждающее воздействие на центральную нервную систему.
На занятиях в Школе необходимо объяснять опасность этого состояния, научить основным правилам диагностики и лечения гипогликемии как больного, так и его родственников.
Занятие 6. Тема: «Физические нагрузки при СД».
Физическая тренировка даже в умеренном объеме повышает чувствительность к инсулину, причем, как доказано в ряде исследований, независимо от степени и тяжести инсулиновой резистентности. Достаточным уровнем физической активности в свободное от работы время считаются занятия аэробными физическими упражнениями (вовлекающими большие группы мышц в часто повторяющиеся движения) не менее 5 раз/нед., по 30 мин. Критерием правильного выполнения упражнений является достижение на высоте физической нагрузки пульса, составляющего 75% от максимальной возрастной нормы. Максимальная норма в соответствии с возрастом определяется по формуле (220 минус возраст человека в годах). Именно эти правила, регулярно соблюдаемые пациентами в исследованиях по профилактике СД, и способствовали предотвращению развития этого тяжелого заболевания [10].
Самоконтроль уровня глюкозы в крови дает важную информацию для оценки уровня глюкозы и принятия адекватных и своевременных мер по коррекции проводимой терапии. Глюкометр – прибор, позволяющий определять, насколько образ жизни человека влияет на течение СД [11]. Проводя тестирование, пациент или родители ребенка имеют возможность сразу увидеть, как могут изменяться показатели глюкозы в крови в результате переедания/дефектов вскармливания, изменения веса, при физических нагрузках и пр. Если больной СД использует инсулин, то контроль уровня глюкозы в крови необходим для предупреждения таких последствий, как гипо– и гипергликемия. Также это помогает правильно подобрать нужную дозу инсулина.
Таким образом, преимущества самостоятельного измерения уровня глюкозы в крови – это:
• лучший способ следить за состоянием диабета;
• эффективный и удобный метод измерения уровня глюкозы в крови, где бы ни был больной ребенок – дома, в школе или в пути;
• один из способов выявить ночную гипогликемию;
• своевременная корректировка привычного образа жизни на основе показаний того, как изменение характера питания, физические упражнения и другие факторы влияют на содержание глюкозы в крови;
• помощь в определении правильной дозы инсулина.
Результаты измерений помогают врачу назначить больному правильное и эффективное лечение.
Рекомендации, которые помогают больному определить частоту тестирования уровня глюкозы в крови [12]:
1. Если назначена инсулинотерапия, то в первую очередь необходимо удостовериться в том, что пациент получает правильную дозу. На начальных стадиях терапии необходимо проверять уровень глюкозы 3–4 раза в сутки. Показатели измерений подскажут, сколько инсулина нужно для поддержания глюкозы на приемлемом уровне, т.е. <6,5 ммоль/л утром и около 8 ммоль/л через 2 часа после еды.
2. Если человек находится на диете, занимается физическими упражнениями и/или принимает метформин или другие препараты, повышающие чувствительность к инсулину, показатели глюкозы могут меняться в ту или иную сторону. Так, в случае приема метформина или препаратов, повышающих чувствительность к инсулину (типа глитазонов), нет острой необходимости проверять уровень глюкозы в крови в домашних условиях. Однако его измерение может оказаться полезным для того, чтобы проверить влияние различных упражнений, продуктов и напитков на уровень глюкозы. Также это позволит вносить необходимые коррективы в соответствии с образом жизни. Тестирование можно проводить 2–3 раза/нед., в разное время суток, после различных занятий.
3. Прием таблеток сульфонилмочевины повышает продукцию инсулина, что в свою очередь приводит к понижению уровня глюкозы. При появлении симптомов гипогликемии будет целесообразно проводить тестирование чаще, чем 2–3 раза/нед. В таком случае лучше проконсультироваться с врачом – результаты тестирования помогут ему подобрать больному правильную дозу сульфонилмочевины.
Глюкометр предназначен для измерения уровня глюкозы в крови в домашних условиях или в дороге. Существует множество различных глюкометров. Врач поможет решить, какой именно наиболее удобен для пациента.
Медико–социальная и экономическая эффективность программы самоконтроля с помощью глюкометров была подтверждена результатами собственных исследований. Учитывая, что в ряде случаев, во–первых, врачи указывают на необходимость госпитализации в течение годовой диспансеризации тех детей и взрослых, у которых отмечено заболевание средней и большей степени тяжести; во–вторых, программой государственных гарантий эндокринологические койки предусматриваются в регионах только на уровне субъектов РФ, нами была рассчитана стоимость пребывания ребенка на детской эндокринологической койке в течение одного дня. Она составляла в 2010 г. 1 660,86 руб., что при средней длительности госпитализации в 12,5 дня определяет нормативную стоимость одной госпитализации ребенка на эндокринологическую койку в 20 760,77 руб.
С учетом расчета нормативной стоимости койко–дня в эндокринологическом отделении детской областной больницы определена нормативная стоимость диспансеризации одного ребенка с СД в 2010 г. в зависимости от тяжести течения заболевания (табл. 1).
В целом дети с СД провели на эндокринологических койках в лечебных учреждениях в 2010 г. 339 458 дней, что по нормативным ценам составляет 563,79 млн руб., а с учетом того, что 4 085 из них были экстренно госпитализированы с использованием машин скорой помощи, стоимость госпитализации детей с СД в течение этого года достигает уже значения 570,78 млн руб.
Самоконтроль не только снижает число осложнений, но и уменьшает длительность повторной госпитализации на 34,6% (9,7 дня). Фактически такое сокращение длительности (и стоимости) достигает величины, равной почти половине длительности госпитализации (53%) в случае больного ребенка при проведении качественного самоконтроля. Экономический эффект, приходящийся на одного ребенка, от снижения длительности госпитализации за счет осуществления постоянного качественного самоконтроля за состоянием ребенка с СД в нормативных ценах, рассчитанных на основе программы государственных гарантий РФ, составляет 16 110,36 руб. (табл. 2).
Литература
1. Дедов И.И. Введение в диабетологию: руководство для врачей / И.И. Дедов, В.В. Фадеев. М.: Берег, 1998.
2. Статистические данные ВОЗ. Информационный бюллетень. № 312, август 2011.
3. Сахарный диабет у детей и подростков. Консенсус ISPAD по клинической практике / пер. с английского Черновой Т.О. под ред. д.м.н., профессора В.А. Петерковой. 2009.
4. Diagnosis and Classification of Diabetes Mellitus Care / № 32. 2009. P. 62–67.
5. Гены антиоксидантной защиты и предрасположенность к сахарному диабету / Д.А. Чистяков, К.В. Савостьянов, Р.И. Туракулов и др. // Сахарный диабет. 2000. № 3. С. 21–22.
6. Генетика сахарного диабета у детей и подростков: пособие для врачей / И.И. Дедов, T.JI. Кураева, О.В. Ремизов и др. М., 2003. 72 с.
7. Дедов И.И. Сахарный диабет в Российской Федерации: проблемы и пути решения // Сахарный диабет. 1998. № 1. С. 7–18.
8. A second–generation genome screen for linkage to type 1 diabetes in a Bedouin Arab family / S.R. Babu, G.C. Conant, E. Eller et al. // Ann. N. Y. Acad. Sci. 2004. Vol. 1037.P. 157–160.
9. Akerblom H.K., Virtanen S.M., Ilonen J. et al. Dietary manipulation of beta cell autoimmunity in infats at increased risk of type 1 diabetes: a pilot study // Diabetologia. 2005. Vol. 48. Р. 829–837.
10. Ziegler A.G., Schmid S., Huber D., Hummel M., Bonifacio E. Early infant feeding and risk of type 1 diabetes–associated autoantibodies // Jama. 2003. Vol. 290. P. 1721–1728.
11. LifeScan, Inc.: Clinical Accuracy and User Acceptance of the OneTouch® Ultra® Blood Glucose Monitoring System. Milpitas (CA); 12/2000. AW 057–426A.
12. Методические рекомендации по применению глюкометров OneTouch® http://www.lifescan.ru.
В настоящее время обучение стало неотъемлемой
частью организации специализированной лечебно-профилактической помощи
больным сахарным диабетом во многих странах мира.
Развитие этого направления — одна из задач по улучшению
диабетологической помощи и научных исследований
в Европе на предстоящие 5-10 лет, что зафиксировано
в программном документе ВОЗ — Сент-Винсентской декларации. В последние годы вопрос о том,
нужно ли обучать больных диабетом, практически не
обсуждается. В настоящее время в странах с высоким
уровнем диабетологической помощи обучение больных
диабетом играет роль базисного компонента в
лечении больных сахарным диабетом. Система обучения
построена в соответствии с определенными научнообоснованными концепциями.
Наличие специальных структурированных программ лечения и обучения
Структурированными называются программы,
разделенные на учебные единицы, а внутри их — на
«учебные шаги» с четкой регламентацией объема и
последовательности изложения, постановкой учебных
целей для каждого «учебного шага» и необходимый
набор педагогических приемов, направленных
на усвоение, повторение и закрепление знаний
и навыков, включающие использование наглядного
материала.
В настоящее время разработаны и внедрены различные структурированные программы для обучения:
- больных сахарным диабетом 1 типа;
- больных сахарным диабетом 2 типа;
- детей, больных сахарным диабетом, и их родителей;
- больных сахарным диабетом 2 типа, инсулино-потребным;
- больных сахарным диабетом 2 типа с гипертонией;
- беременных, больных сахарным диабетом.
Программы обучения при ИЗСД и ИНСД отличаются
друг от друга и обучать совместно больных
разными типами диабета недопустимо.
Направленность программы обучения должна
быть строго практической, отвечающей принципу
«разумной достаточности». Не следует углубляться в
детали биохимии, патогенеза диабета, медицинскую
терминологию, которые затрагивают лишь в той мере,
в какой они непосредственно связаны с лечением.
Информационная перегруженность программы
снижает внимание больных и формирует негативное
отношение к обучению. Поэтому очень важно точное
планирование, соблюдение и при необходимости
ее корректировка.
Наиболее эффективна форма обучения в группах
из 7-10 человек. Индивидуальное обучение проводят
чаше для детей, а также при первичном обучении
взрослых с впервые выявленным диабетом и беременных.
Критериями исключения больных из группы обучения
являются:
а) существенное снижение остроты зрения, что делает невозможным проведение самоконтроля;
б) терминальная стадия хронической почечной недостаточности;
в) обострение сопутствующих заболеваний.
Примером работы по внедрению структурированных
программ обучения для больных сахарным диабетом
Москвы является планомерная деятельность
Комитета здравоохранения Москвы. Федерального
Диабетологического центра МЗ РФ, Сотрудничающего
центра ВОЗ на базе ЭНЦ РАМН. Предлагаемые
программы, имеющие подтвержденную высокую
эффективность, стали общепризнанной моделью
для внедрения методов обучения в практическое
здравоохранение не только Москвы, но и большинства
регионов России в соответствии с Федеральной
программой «Сахарный диабет» и явились одним из
основных документов для разработки единых, унифицированных
программ для «школ обучения», утвержденных
приказом МЗ РФ [1, 2].
Организация «школ обучения» для больных сахарным диабетом
По мнению экспертов ВОЗ, подкрепленному многочисленными
примерами из практики, эффективность
любой программы обучения может быть обеспечена
только при ее правильной организации [5].
Обучение больных может быть организовано в
стационаре или на амбулаторной базе в так называемых
«школах обучения». Амбулаторное обучение
обходится лечебному учреждению дешевле, чем стационарное,
а также позволяет создавать гибкий график
работы для удобства больных. Кроме того, амбулаторное
обучение не исключает больного из привычной
обстановки, дает ему возможность сразу же
внедрить полученные знания и навыки в жизнь. Например,
при использовании амбулаторной модели
обучения больных ИНСД интерваты между занятиями
(обычно еженедельные) позволяют уже в пределах
цикла получить положительную динамику в
снижении массы тела, показателях гликемии и тем
самым подкрепить мотивацию на контроль и лечение
диабета. С другой стороны, в условиях стационара
проще организовать клиническую работу с
больными. Минимальный штат «школы обучения»
должен состоять из специалиста, проводящего обучение,
врача-эндокринолога (возможно совмещение
функций) и медсестры. При возможности целесообразно
привлечь к работе специалиста по «диабетической
стопе» и психолога. Взаимоотношения в
коллективе «школы обучения» строятся по принципу
единой команды, где в центре деятельности всех
ее членов находится непосредственно сам больной.
Формирование и поддержание у больных стойкой мотивации, направленной на реализацию полученных в ходе обучения знаний и навыков в повседневной жизни
Использование принципов педагогики и психологии.
Решающую роль в долговременной эффективности
лечения играют педагогическое построение урока и
психологические аспекты, поэтому программы обучения
больных сахарным диабетом должны быть составлены
по всем правилам педагогики и психологии.
Успех обучения определяется формированием
мотивации больных, использованием обратной связи,
тренировки и повторения. Мотивация — это интерес
и желание больного обучиться и выполнять
необходимые терапевтические действия. При формировании
мотивации решающее влияние оказывает
поведение обучающего во время занятия (как именно
он вовлекает больных в тренировку навыков самоконтроля,
как объясняет новое, как учитывает
индивидуальные проблемы больных).
Не менее важна для обучения обратная связь, состоящая
в том, как обучающий реагирует на вопросы
и ответы больных. Они должны всякий раз четко
понимать, являются ли их ответы правильными,
наполовину правильными или неверными. При
этом реакция обучающего заключается не в простой
констатации («да» или «нет»), но и в объяснении,
почему ответ верен или неверен, а также
включать элементы похвалы и одобрения (положительная
обратная связь) или коррекции неправильных
ответов (отрицательная обратная связь). Во
время занятий ведется непрерывный непрямой
контроль за усвоением материала, достижением целей
обучения; проверяются практические навыки.
Каждое занятие начинают с повторения материала
предыдущего, его излагают сами больные, отвечая
на вопросы обучающего.
Таким образом, педагогические принципы обучения
строятся на доступном изложении («голова»),
активном участии больного в тренировке и повторении
пройденного («рука») и создании открытой и
доверительной атмосферы («сердце») занятия, в которой
больной ни в коем случае не ощущает себя
недостаточно умным или слишком мехлительным.
Эти принципы соответствуют известным в педагогической
психологии когнитивному («голова»), эмоциональному
(«сердце») и сенсомоторному («рука»)
уровням восприятия и поведения. Все рекомендации
даются не в форме жесткого ограничения привычек
и образа жизни больного, а в виде поиска путей к
большей независимости от заболевания при поддержании
хорошего качества лечения.
Вот почему обучение наиболее эффективно при
проведении его «живым лицом» — врачом, медицинской
сестрой и т.д. Аудио-визуальные средства обучения
(аудио- и видеокассеты, компьютерные программы
и т.д.) служат лишь дополнением к обучению
«живым лицом» или применяются для контроля
полученных знаний (но не навыков); используемые
сами по себе, в качестве основного средства
обучения они абсолютно неспособны выполнить его
главную задачу — формирование новых мотиваций и
изменения поведения.
Процесс обучения и формирования мотивации
предусматривает владение определенными навыками
в психологии общения с учетом особенностей
психологии больного.
Умение слушать больных. Одна из наиболее частых
жалоб больного — это то. что их не выслушивают,
или. по крайней мере, у них остается такое чувство.
Поскольку больные затрудняются говорить о
своем заболевании и собственном опыте, обучающим необходимо научиться переформулировать то.
что сказал больной.
Процесс принятия заболевания. Чем с большим согласием
больной приходит к заболеванию, тем более
эффективно его лечение. Медицинским работникам
необходимо ознакомиться с этими аспектами медицинской
психологии и они должны знать, как управлять
больными, которые испытывают трудности
на пути к согласию со своим заболеванием.
Представления о здоровье. Идеи больных о своем
заболевании и его лечении могут улучшать или
ухудшать эффективность лечения; медицинская
практика получает все. учитывая и эти идеи.
Место контроля. Кто отвечает за лечение? Больной
и/или медицинский работник и в какой пропорции?
Нет оснований полагать, что пациент, выписываясь
из больницы, где контроль заболевания был в
руках врачей, сможет управлять лечением дома с таким
же успехом. Медицинские работники сами нуждаются
в обучении, как подготовить больных осуществлять
больший контроль своего заболевания.
Техника мотивации больных. Какие формы психологической
поддержки должны быть использованы,
чтобы улучшить длительное осознанное выполнение
больными рекомендаций по лечению.
Предотвращение рецидива. Вполне естественно,
что могут быть отклонения в выполнении лечебных
рекомендаций при пожизненном заболевании. Необходимо
больше усилий, чтобы направить полученные
знания на предотвращение рецидива. Для
этого необходимо развивать различные подходы, например,
определение больному простых целей, выявление
условий, связанных с рецидивом, и умение
предотвращать их; рецидив не доложен вызывать
негативного осуждения, его следует использовать
как возможность улучшить выполнение лечебных
рекомендаций.
Организация системы непрерывного обучения.
Больные сахарным диабетом в течение ближайшего
времени после прохождения цикла интенсивного
лечения и обучения имеют достаточно высокий
уровень мотивации к проведению самоконтроля
и выполнению полученных рекомендаций в своей
повседневной жизни. Однако опыт показывает,
что около 30% больных (по нашим данным, эта цифра
может достигать 50%) через несколько месяцев
перестают проводить самоконтроль гликемии/глюкозурии, соблюдать рекомендации по питанию,
адаптировать дозу инсулина и т.д. Другой пример
можно взять из работы по оценке эффективности
программы для больных диабетом 2 типа, не получающих
инсулин. Через 12 месяцев у части больных
появляется тенденция к возрастанию массы тела,
которая до этого была достоверно снижена по сравнению
с исходной. Для преодоления этих явлений
рекомендуется не ограничивать обучение единственным
циклом в «школе диабета», а сделать этот
процесс непрерывным. Решением данной задачи
может стать организация поддерживающих циклов
обучения при снижении уровня мотивации больных
(с периодичностью 1,5-2 года), тематические циклы
обучения (например для больных, серьезно увлеченных
занятиями спортом), развивать клубную форму
общения отдельных групп больных, где врачи участвуют
на правах приглашенных гостей или таких же
членов клуба. Это соответствует достижению одной
из основных целей обучения — поддержанию высокого
уровня мотивации больных для обеспечения
непрерывности терапевтического процесса достижения
наилучшей степени компенсации заболевания.
Организация системы длительного наблюдения на амбулаторном уровне
Сахарный диабет относится к группе хронических
неинфекционных заболеваний и требует постоянного
длительного наблюдения со стороны врача и
эффективного самоконтроля и самолечения со стороны
больного.
Внедрение системы мониторинга критериев эффективности
обучения и качества проводимого лечения и
самоконтроля.
Как и всякое терапевтическое воздействие, подход,
основанный на применении программ лечения и обучения
при сахарном диабете, связан с проспективной
оценкой своей эффективности. Состояние изучаемой
группы больных, отражающее качество диабетологической
помощи, оценивают до проведения программы,
непосредственно после ее окончания и в динамике
по следующим группам параметров [3.6J.
Метаболические параметры: НbА1/НbА1c, гликемия,
глюкозурия, ацетонурия, показатели жирового
обмена и т.д. Наиболее информативным является
определение HbA[/HbAl c.
Частота острых осложнений диабета (в основном для больных ИЗСД): диабетический кетоацидоз и
тяжелые гипогликемии с потерей сознания или без
нее, для лечения которых потребовалось введение
глюкагона или внутривенное введение глюкозы. Все
другие гипогликемии считаются, по современной
классификации, легкими и не могут быть достоверно
учтены из-за разнообразия клинической симптоматики
и индивидуального порога гипогликемии.
Можно оценивать частоту и тяжесть хронических сосудистых
осложнений диабета после внедрения обучения:
правда, для этого требуются проспективные
когортные исследования большой продолжительности
(не менее 5, оптимально — 10 лет).
Медико-социальные параметры: число дней временной
нетрудоспособности и число временно нетрудоспособных
больных, с выделением продолжительности
и числа случаев госпитализации, причем
все указанные параметры регистрируются как в связи
с диабетом и его осложнениями, так и с другими
заболеваниями. В эту же группу критериев входит и
возможность выбора желаемой профессии, планирования
семьи, проведения свободного времени, а
также другие показатели «качества жизни», способствующие
улучшению психологического состояния
пациентов.
Уровень знаний о диабете оценивают с помошью
стандартных вопросников, специально разработанных
для этого и отвечающих требованиям, предъявляемым
к тестам такого рода. Оценка уровня знаний
проводится до обучения, непосредственно после его
окончания и в динамике через определенные промежутки
времени, что позволяет объективизировать
эффективность используемой ПЛОД и ее слабых
звеньев и внести в нее те или иные изменения.
Поведение, связанное с диабетом. Повышение
уровня знаний больного далеко не всегда приводит
к желаемому улучшению компенсации, в первую
очередь потому, что не у всех пациентов удается добиться
необходимых для этого изменений в поведении,
связанном со своим заболеванием, или, другими
словами, формирования активного, осознанного,
положительного восприятия рекомендаций врача,
внутреннего согласия с ними и постоянного претворения
в жизнь, но не на пассивном, а на качественно
более высоком уровне, с анализом реальной
ситуации и выработкой самостоятельных, адекватных
решений на базе полученных знаний.
Оценка поведения, связанного с диабетом, проводится
по следующим показателям: наличие «дневника
диабета» с соответствующими записями, регулярность
самоконтроля, изменения дозы инсулина
и пероральных сахароснижаюших препаратов, наличие
у больного при себе легкоусвояемых углеводов
и т.д. [4].
Анализ экономической эффективности программы
лечения и обучения проводится по специальным методикам
и позволяет сравнить затраты и экономию
средств при различных методах лечения любой патологии.
Терапевтическое обучение больных и организация эффективного самоконтроля и самолечения
Особенность терапии сахарного диабета заключается
в том, что пациенту приходится пожизненно
самостоятельно проводить сложное лечение. Для
этого он должен быть хорошо осведомлен обо всех
аспектах собственного заболевания и уметь самостоятельно
изменять лечение в зависимости от конкретной
ситуации.
Правильно организованная система обучения
позволяет предотвратить развитие осложнений сахарного
диабета, являющихся причиной инвалидизации и ранней смертности больных. Обучение
обеспечивает высокую экономическую эффективность
лечения диабета, сокращая как прямые, так и
непрямые расходы, связанные с заболеванием, в
том числе на временную нетрудоспособность, госпитализацию,
инвалидность, проблемы в сфере общественной
и семейной жизни. Известно, что больные,
недостаточно осведомленные о своем заболевании
и не владеющие навыками контроля за ним,
чаще нуждаются во врачебной помощи, чувствуют
свою зависимость, не могут эффективно трудиться и
т. д. Поэтому ничто другое при отсутствии обучения
не может обеспечить больному высокого качества
жизни.
Обучающему персоналу всегда нужно помнить
следующее: когда на занятии врач или медсестра
что-то говорит, больной не обязательно услышит
сказанное. Если больной услышал, это не означает,
что он наверняка понял. Если же больной понял,
это не гарантирует того, что он автоматически принял
сказанное и согласился с ним. Если же пациент
согласен с услышанным, он не всегда соответственно
изменяет свое поведение. В случае же, если больной
один раз правильно выполнит рекомендацию,
это не означает, что он будет постоянно использовать
ее в повседневной жизни. Для достижения
именно этой, конечной цели и предназначены специальные
программы обучения.
Междисциплинарная командная работа: наблюдение
за хроническим заболеванием вовлекает в себя
профессионалов различного профиля: врачей, медицинских
сестер, диетологов, социальных работников
и др. Опыт показывает, что функция медицинских
работников хорошо проявляется в мультидисциплинарной структуре, где каждый имеет точно
определенные задачи, как это происходит, например,
в хирургии. С другой стороны, при работе в команде
возникает много трудностей, когда несколько
лечебных секторов зависят от разных специалистов.
Поэтому необходимым становится обучение междисциплинарной
командной работе.
Тематическое чередование визитов: наблюдение за
больными с хроническими заболеваниями включает
в себя сложное и часто одновременное управление
многими проблемами, связанными как с биомедицинскими
аспектами, так и с обучением больных.
Частая жалоба больных — это разрушающая мотивацию
повторяемость и монотонность их амбулаторных
посещений. Должны быть использованы новые
подходы для визитов больного, с чередованием тем,
самостоятельное разрешение трудностей и психосоциальную
адаптацию.
Таким образом, целью обучения больных диабетом
является не просто передача суммы знаний, а формирование
мотивации и новых психологических установок;
изменение поведения, связанного с диабетом, для
того, чтобы пациенты смогли проводить грамотное,
длительное (на протяжении всей жизни), самостоятельное
лечение своего заболевания. Данный подход
отражает главный принцип, лежащий в основе концепции
терапевтического обучения больных.
Использование современных методов обучения
Опыт работы Научной группы по проблемам обучения в диабетологии (DESG EASD)
Исследовательская группа по обучению больных
диабетом — Diabetes Education Study Group (DESG)
Европейской ассоциации по исследованию диабета
(European Association for the Study of DiabetesEASD) занимается методами управления диабетом,
обучением больных диабетом и подготовкой медицинского
персонала в области диабета. DESG
EASD была создана в 1979 г. для реализации следующих
целей:
а) способствовать развитию разнообразных обучающих
методов, проводить анализ их составляющих
частей;
б) распространять обучающие программы в Европе
среди врачей, медсестер и диетологов; последние
работы показали важность структурированного
подхода в наблюдении больных;
в) исследовать различные методы длительного
наблюдения больных, в частности диабетом 2 типа.
DESG — это исследовательская и обучающая
группа, одинаково открытая для врачей и медицинских
сестер. Она в настоящее время включает
около 1500 членов. С момента своего основания
DESG сделала упор на команды, в которых врачи
и медсестры одновременно вовлечены в обучающие
программы. Кроме биомедицинского понимания
заболевания, которое является фундаментальным,
каждый медицинский работник, имеющий
отношение к диабетологии, должен разбираться в
трех различных областях: обучение больных, психология
больных и длительное управление хроническим
заболеванием. Каждая область состоит из
ряда тем, которыми должны овладеть медицинские
работники.
DESG активно сотрудничает с Всемирной организацией
здравоохранения: несколько программ
DESG были разработаны так, чтобы соответствовать
действующим программам ВОЗ по лечению диабета,
в частности, программе Сент-Винсентской декларации
в Европе.
Активная, целенаправленная работа DESG способствовала
признанию на мировом уровне диабета в
качестве модели для комбинированного биомедицинского,
психологического и социального подхода
к хроническому неинфекционному заболеванию. Начиная
с 1979 г. Фармацевтическая Группа «Сервье»
поддерживает деятельность DESG. субсидируя фонд
исследований в области медицинского обучения.
Интерактивное обучение врачей и больных
Интерактивные семинары являются принципиально
новой и высокоэффективной формой обучения
как специалистов-врачей, так и больных. Как
правило, программа семинара, в котором принимают
участие 50-60 человек, рассчитана на 3-5 дней.
Семинары проходят по единой стратегической модели.
Первичной целью является то, что семинары
должны быть в целом интерактивными между участниками.
Ежедневная программа включает утренние
и дневные заседания, длящиеся по 3 часа каждое,
после чего проходит вечернее обсуждение в группах:
две 45-минутные лекции приглашенных экспертов и
оставшееся время посвящается групповым практическим
занятиям. К концу цикла повышенное внимание
уделяется изменениям в практической работе
участников: какие улучшения они осуществят по
возвращении в свои клиники? После окончания интенсивной
интерактивной программы участники
возвращаются к своей обычной работе.
Последипломное медицинское обучение во многом
не соответствует реальным потребностям практических
врачей. Для того чтобы последипломное обучение
было успешным, программы должны включать
практический опыт, освешая кардинальные вопросы.
В интерактивных семинарах приглашенные эксперты
могут прочитать только часть лекции или вообше не
проводить лекцию, если участники имеют другие интересы.
Семинары осуществляются методами активного
обучения, в которых приоритет имеют потребности
обучаемых. Хотя многие преподаватели и лекторы
заяатяют о согласии с этими требованиями,
очень немногие в состоянии реально изменить свои
обучающие методы. Обучаемые медицинские работники
не должны оставаться пассивными или разочарованными
слушателями.
Принципы проведения интерактивных семинаров:
- максимальная конкретность, свободная дискуссия,
обсуждение всех мнений, использование
при обсуждении метода построения метаплана; - ориентация на конкретные изменения в клинической
работе (какие?, как? кто?); - какие улучшения Вы планируете осуществить
после возвращения в клинику.
С 1997 г. Эндокринологический научный центр
РАМН под эгидой DESG при содействии фирмы
«Сервье» приступил к реализации программы по
внедрению передовых технологий и стандартов специализированной
медико-социальной помоши
больным сахарным диабетом, включая системы обучения,
в практическое здравоохранение. Планируется
работа по трем основным направлениям.
- Проведение активного скрининга сахарного
диабета и раннего выявления его осложнений; формирование
групп риска и внедрение методов профилактики
основных поздних осложнений. - Внедрение международных и национальных
стандартов диагностики, лечения и профилактики
сахарного диабета и его осложнений. В плане реализации
идей DESG предусматривается проведение интерактивного
обучения врачей и больных с целью
формирования устойчивой мотивации, направленной
на оптимизацию лечебного процесса (2-дневные семинары
на региональном уровне о передовых технологиях
и стандартах специализированной медико-социальной
помоши больным сахарным диабетом,
включая системы обучения). - Организация системы динамического контроля
состояния больных сахарным диабетом, которая
включает создание регистров сахарного диабета различных
уровней и оценку эффективности системы
специализированной помоши больным сахарным диабетом
на региональных уровнях.
Программа имеет проспективный характер, развивает
основные положения Федеральной программы
«Сахарный диабет» и Сент-Винсентской декларации
и направлена на повышение качества медико-социальной помоши больным сахарным диабетом.
В соответствии с планом реализации данной
программы в России в мае 1996 г. в Москве состоялся
первый семинар «Эффективность лечения и
обучения больных сахарным диабетом», организованный
Федеральным диабетологическим центром
МЗ РФ. DESG и фармацевтической группой «Сервье». Прошли региональные семинары в Воронеже,
Санкт-Петербурге, Томске, в работе которых приняло
участие около 300 специалистов
Информационные письма, наборы, плакаты
Цель таких писем — обеспечить практических
врачей кратким обзором проблем, встречающихся в
ежедневном управлении диабетом, от индивидуального
лечения до предотвращения и лечения поздних
осложнений. Информационные письма имеют
объем 4 страницы и предназначены для широкой
аудитории. Имея в виду все тот же интерактивный
подход, каждое письмо заканчивается рядом вопросов
для улучшения понимания читателями и облегчения
внедрения содержания в диабетологическую
практику.
Другая продукция DESG явилась результатом ответа
диабетологов практическим врачам, которые
жаловались на то. что у них слишком мало времени
для обеспечения больных необходимой информацией.
DESG взяла на себя инициативу выпуска специальных
наборов с информацией для больных, рассчитанных
на 5-минутную беседу. В первую серию
информационных наборов включено 9 тем: предотвращение
гипогликемии, уход за ногами, знакомство
с инсулинотерапией и др. Вторая серия информационных
наборов посвящена лечению диабета 2 типа и
стратегии длительного наблюдения за больными.
Еще одно достижение DESG — создание серии
плакатов, обеспечивающих наглядную и простую
иллюстрацию порой сложных обучающих идей.
Плакаты разработаны так, чтобы облегчить медицинским
работникам подготовку в области медицинского
обучения.
Таким образом, развитие и внедрение основных
концепций обучения больных сахарным диабетом в
практическое здравоохранение отвечает задачам по
совершенствованию системы медицинской помоши
и качества жизни данной категории больных.