Сахарный диабет: общие сведения
Сахарный диабет (СД) — это группа заболеваний, которые связаны с нарушением процесса усвоения глюкозы. В результате её концентрация в крови значительно повышается.
Сахарный диабет развивается по разным причинам. Некоторые типы болезни возникают из-за генетической предрасположенности, другие — связаны с образом жизни или факторами среды.
Заболевание наносит организму существенный урон. Длительный избыток глюкозы (сахара) в крови постепенно разрушает стенки сосудов и может привести к нарушению функции почек, сердца, отмиранию нервных клеток. Но такие осложнения можно предотвратить. Главное — соблюдать рекомендации врача по лечению и перестроить рацион.
Типы сахарного диабета
В зависимости от механизма формирования патологии выделяют два основных типа сахарного диабета: 1-й и 2-й.
Кроме того, выделяют другие виды диабета:
- потенциальный (предиабет) — состояние, при котором сахар в крови находится у верхней границы нормы, но не превышает её;
- несахарный — заболевание, при котором организму не хватает антидиуретического гормона (АДГ) или почки теряют чувствительность к нему. В результате возникают симптомы, схожие с СД, — жажда, учащённое мочеиспускание, слабость;
- гестационный — временное состояние, которое развивается во время беременности и характеризуется повышенным уровнем глюкозы в крови;
- латентный — сахарный диабет, который долго формируется бессимптомно (сходно с диабетом 2-го типа), но при этом по механизму развития ближе к диабету 1-го типа (сбой в работе иммунной системы);
- лабильный — форма сахарного диабета, при которой даже постоянная терапия препаратами инсулина не избавляет от беспричинных скачков глюкозы в крови;
- почечный — заболевание, при котором почки перестают фильтровать жидкость. В результате возникают симптомы, похожие на СД: частые позывы к мочеиспусканию и сильное чувство жажды;
- послеоперационный — состояние, которое развивается после операций на поджелудочной железе;
- панкреатический — заболевание, которое возникает на фоне хронических патологий поджелудочной железы (например, хронического панкреатита);
- внепанкреатический — заболевание, которое возникает на фоне хронических патологий, но постепенно может привести к нарушению работы поджелудочной железы.
Сахарный диабет 1-го типа
При таком типе болезни собственный иммунитет уничтожает клетки поджелудочной железы, которые отвечают за выработку инсулина. В результате инсулин не поступает в кровь и не переносит в клетки глюкозу. Из-за этого она остаётся в сосудах и постепенно разрушает их.
Сахарный диабет 1-го типа чаще всего развивается у детей и подростков, хотя заболеть можно в любом возрасте
Симптомы сахарного диабета 1-го типа, как правило, появляются остро.
Симптомы сахарного диабета 1-го типа:
- сильная жажда и чувство голода,
- слабость,
- частое мочеиспускание,
- резкое похудение,
- нечёткое зрение.
28.255. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 8 дней

28.240. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

GNP093 Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 3 дня

Без лечения к таким симптомам добавляются признаки диабетического кетоацидоза (одного из осложнений диабета): жажда, слабость, вялость, тошнота, рвота, боль в животе, трудности с концентрацией внимания. Человек может даже впасть в кому.
Люди с сахарным диабетом 1-го типа пожизненно принимают инсулин.
Сахарный диабет 2-го типа
В этом случае поджелудочная железа вырабатывает достаточно инсулина, но клетки нечувствительны к нему, поэтому не могут усваивать глюкозу и её концентрация в крови растёт.
Лишний вес — основной фактор риска развития диабета 2-го типа
Сахарный диабет 2-го типа может долго развиваться незаметно, поэтому первые симптомы болезни люди замечают не всегда.
Возможные симптомы сахарного диабета 2-го типа:
- частое мочеиспускание;
- сильная жажда;
- голод даже после еды;
- усталость;
- ухудшение зрения;
- раны, которые медленно заживают;
- потемнение кожи на локтях и коленях;
- покалывание, боль или онемение в руках и ногах.
28.470. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

28.592.11. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Типы диет при сахарном диабете
При сахарном диабете нет какой-то специальной диеты, но людям с таким диагнозом часто ошибочно рекомендуют выбрать одну из строгих систем питания, которые якобы помогут побороть болезнь. Например, полностью исключить из рациона углеводы, заменить их белком, есть только гречневую кашу или придерживаться другой монодиеты.
Безуглеводная диета
Углеводы — основной источник энергии для клеток. Они бывают трёх видов: сахара, крахмал и клетчатка. Сахара — это простые углеводы, к ним относится и глюкоза. Природные сахара содержатся во фруктах и овощах, искусственные (добавленные) — в кондитерских изделиях, соусах, консервах.
Крахмал и клетчатка — сложные углеводы. Крахмал содержится в плодах, семенах и клубнях растений, клетчатка — во фруктах и овощах, цельнозерновом хлебе и макаронах.
Глюкоза — углевод, который провоцирует основные нарушения при сахарном диабете. Из-за этого сторонники безуглеводной диеты полагают, что исключение глюкозы, а заодно и всех углеводов из рациона поможет остановить болезнь. Это не так.
Здоровая доля углеводов в рационе составляет 50–55%
Углеводы — источник энергии, поэтому полностью исключать их из рациона не следует, к тому же это достаточно сложно, ведь они есть практически во всех продуктах.
В отсутствие углеводов организм переключается на получение энергии из жиров и белков, доля которых, при соблюдении такой диеты, как правило, увеличивается за счёт потребления красного мяса. А это фактор риска для болезней сердца и колоректального рака .
Кроме того, такие источники углеводов, как фрукты и овощи, а также бобовые, содержат много питательных веществ и минералов, дефицит которых негативно сказывается на здоровье и может ухудшить течение сахарного диабета.
Высокобелковая диета
Белковая, или высокобелковая, диета — это режим питания, в котором суточное потребление белка превышает норму (0,8 г на 1 кг веса) и составляет более 15–16% от общего потребления калорий.
Единого мнения о том, что людям с диабетом нужно есть больше белка, нет. Однако его избыток повышает некоторые риски для здоровья.
Избыток белка в рационе увеличивает нагрузку на почки, в них могут начать формироваться камни. Кроме того, белок в основном содержится в мясных и молочных продуктах, поэтому при соблюдении такой диеты высока вероятность возникновения дефицита витаминов и микроэлементов из-за того, что из рациона исключаются фрукты и овощи.
Гречневая диета
Гречневая диета — это монопродуктовый режим питания с жёсткими ограничениями. Рацион такой диеты на 70% состоит из гречневой крупы, к которой понемногу добавляются другие нежирные продукты: овощи, сухофрукты, белое мясо, рыба.
Крупу для гречневой диеты готовят по-особому: её не варят, а заливают кипятком и оставляют на 4–6 часов
Основной минус такой диеты — ограниченный набор потребляемых продуктов. Из-за этого человеку может недоставать полезных витаминов и минералов. Кроме того, соблюдать гречневую диету психологически сложно: может казаться, что ничего нельзя. Так риск сорваться и переесть высококалорийных продуктов значительно увеличивается.
Диета при сахарном диабете 1-го типа
Специальной диеты для людей с сахарным диабетом 1-го типа не существует, но людям с таким диагнозом важно ежедневно считать количество съеденных углеводов и учитывать гликемический индекс продуктов. Кроме того, им следует придерживаться принципа, или метода, здоровой тарелки.
Подсчёт углеводов
Больше всего на уровень сахара в крови влияют углеводы, поэтому людям с сахарным диабетом важно не исключать их, а считать.
Подсчёт углеводов — основа диеты при сахарном диабете 1-го типа. Для этого используют универсальный параметр — хлебную единицу (ХЕ).
1 ХЕ соответствует примерно 10–12 г чистых углеводов (около 50 ккал) или 20–25 г хлеба и повышает уровень глюкозы в крови в среднем на 2,77 ммоль/л. Для усвоения такого количества глюкозы необходима доза инсулина в 1,4 ЕД.
Количество углеводов в рационе человека с диабетом 1-го типа в среднем не должно превышать 17 хлебных единиц за день.
Количество углеводов, которое может нормально переносить человек с диабетом, — индивидуальный показатель, который зависит от веса, уровня физической активности, ежедневной потребности в калориях и того, как организм усваивает углеводы.
Рассчитать необходимое количество углеводов в день можно с диетологом или лечащим врачом. После перевода съеденных углеводов в хлебные единицы врач поможет определить объём инсулина, который потребуется для усвоения глюкозы. Со временем человек научится подсчитывать это сам.
Таблица соответствия углеводсодержащих продуктов хлебным единицам
|
Продукт |
1 ХЕ (около 15 г углеводов) |
|
Белый хлеб |
1 кусок |
|
Бородинский хлеб |
1 кусок |
|
Гречневая крупа |
1 столовая ложка (в сухом виде) |
|
Овсяная крупа |
1 столовая ложка (в сухом виде) |
|
Картофель |
1 средний клубень |
|
Апельсин |
1 штука |
|
Клубника |
10 штук |
|
Яблоко |
1 штука |
|
Молоко |
1 стакан |
|
Мороженое из молока |
⅔ порции (без стаканчика) |
Гликемический индекс
Гликемический индекс (ГИ) — это цифра, которая показывает, как съеденные продукты влияют на уровень глюкозы в крови.
Гликемический индекс не рассчитывают самостоятельно, обычно он указан на упаковке продуктов.
Считается, что продукты с низким ГИ незначительно повышают уровень сахара в крови и расщепляются медленнее, поэтому человек дольше остаётся сытым. Продукты с высоким ГИ перевариваются быстрее, а также сильно повышают уровень сахара в крови.
Все углеводсодержащие продукты делят на три группы:
- с низким ГИ (от 1 до 55) — обезжиренное молоко, яблоки, арахис;
- со средним ГИ (от 56 до 69) — спагетти, гречневая крупа, мороженое;
- с высоким ГИ (70 и выше) — белый хлеб, рисовое молоко, белый рис.
Человеку с сахарным диабетом полезно знать гликемический индекс еды. Так он сможет включить в рацион продукты с низким ГИ и не будет допускать скачков глюкозы в крови. Однако нужно учитывать и другие факторы.
Исследования показывают, что большее влияние на уровень глюкозы в крови оказывает количество съеденных углеводов, а не их индекс. Проще говоря, яблок тоже можно переесть до гипергликемии. Поэтому для большинства людей с диабетом лучший инструмент контроля уровня глюкозы в крови — подсчёт количества углеводов.
Метод здоровой тарелки
Метод здоровой тарелки разделяет продукты на пять основных групп: фрукты и овощи, медленные углеводы, молочные продукты, белки и жиры. Комбинировать эти группы можно с помощью обычной тарелки.
Фрукты и овощи должны составлять её треть или половину. Медленные углеводы — треть или чуть больше. Оставшуюся часть занимают молочные продукты, чуть больше — белковая пища и небольшую часть — жиры.
Принцип питания по методу здоровой тарелки
Как собрать здоровую тарелку:
- Шаг 1. Подбираем тарелку. Её диаметр должен быть равен длине ладони.
- Шаг 2. Выкладываем на тарелку овощи и фрукты. Они могут быть в любом виде: свежие, тушёные, варёные, консервированные. Порция должна занимать половину тарелки или чуть меньше.
- Шаг 3. Делим пополам оставшуюся часть тарелки. На первую половину выкладываем медленные углеводы — зерновые продукты, картофель в мундире, цельнозерновой хлеб или макароны. Оставшуюся четверть заполняем источниками белка — чечевицей, фасолью, горохом, рыбой, яйцами, нежирным мясом.
Кроме того, людям с сахарным диабетом 1-го типа следует соблюдать важные принципы здорового питания:
- пить по жажде;
- есть меньше соли — не более чайной ложки (5–6 г) в день;
- ограничить употребление трансжиров (содержатся во многих готовых и переработанных продуктах — в фастфуде, тортах и пирожных);
- сократить употребление насыщенных жиров (содержатся в сладкой выпечке, жирном мясе, колбасах, сливочном масле и сале).
Каждому человеку с диабетом 1-го типа следует обсудить свой рацион с диетологом, чтобы соотнести оптимальный план питания и тренировок с приёмом инсулина.
Диета при сахарном диабете 2-го типа
Поскольку продукты, содержащие углеводы, напрямую влияют на уровень сахара в крови, сбалансированная по углеводам диета — одно из главных направлений в профилактике сахарного диабета 2-го типа.
Чтобы не подсчитывать количество съеденных углеводов, врачи рекомендуют людям с СД 2-го типа питаться по принципу здоровой тарелки (как и при сахарном диабете 1-го типа). Акцент в рационе делается на увеличение доли некрахмалистых овощей, клетчатки и нежирного белка.
Кроме того, такое питание богато клетчаткой, употребление которой помогает избежать скачков сахара в крови и способствует похудению.
Клетчатка переваривается медленнее, а значит, обеспечивает чувство сытости надолго.
Питаясь по методу здоровой тарелки, при каждом приёме пищи следует мысленно делить тарелку на три части. Половину нужно заполнить некрахмалистыми овощами — свежими или приготовленными. Это может быть листовой салат, цветная капуста, стручковая фасоль, помидоры.
Четверть тарелки должны занимать нежирные источники белка: запечённая рыба, отварное мясо, бобовые, тофу. Порция белка в тарелке должна помещаться в ладонь.
Оставшаяся четверть — сложные углеводы вроде хлеба из цельнозерновой муки, крупы. Их порция должна быть размером с кулак.
Дополнительно можно добавить порцию полезного жира (например, несколько ломтиков авокадо) или заправить листовой салат ложкой нерафинированного оливкового масла.
Диета при гестационном диабете
Продукты напрямую влияют на уровень сахара в крови, поэтому здоровая сбалансированная диета помогает контролировать гестационный диабет и течение беременности.
Единственно верного режима питания, который бы лучше всего подходил для женщин с гестационным диабетом, не существует. Дело в том, что то, что работает для одного человека, может не работать для другого. Но есть несколько распространённых диет, которые помогают контролировать болезнь.
DASH-диета (dietary approaches to stop hypertension)
DASH, или диета для контроля артериальной гипертензии, была разработана для людей, страдающих от высокого давления. Со временем врачи и учёные выяснили, что такой рацион помогает и при других заболеваниях, в том числе и при гестационном сахарном диабете.
Так, по результатам исследования, в котором приняли участие 52 женщины с гестационным диабетом, было обнаружено, что соблюдение DASH-диеты в течение 4 недель привело к снижению потребности в лечении инсулином и меньшему числу родов с помощью кесарева сечения.
Согласно DASH-диете, в рацион следует включить:
- продукты с низким содержанием натрия (не более 2 300 мг натрия в сутки, что соответствует 1 чайной ложке соли);
- фрукты;
- овощи;
- цельнозерновые продукты;
- нежирные молочные продукты;
- нежирное мясо и рыбу;
- бобовые и орехи;
- растительные масла.
Ограничить употребление или исключить из рациона:
- продукты с высоким содержанием насыщенных жиров (красное мясо, жирные молочные продукты, кокосовое и пальмовое масло);
- кондитерские изделия, подслащённые соки и сахаросодержащие газированные напитки, алкоголь.
Средиземноморская диета
Средиземноморская диета — это план питания, основанный на рационе жителей Франции, Испании, Италии и Греции. Он состоит из овощей, фруктов, источников белка, цельнозерновых продуктов, бобовых, орехов и семян, а также оливкового масла.
Согласно правилам средиземноморской диеты, нужно есть по крайней мере пять порций овощей и фруктов в день. Одна порция — это 80 граммов свежих фруктов и овощей или 30 граммов сухофруктов.
Одна порция фруктов или овощей — это, например, одно яблоко среднего размера, полстакана огурца или моркови или стакан листовых овощей.
Основной источник ненасыщенных жиров в средиземноморской диете — оливковое масло. Также полезные жиры содержатся в орехах, семенах, оливках и рыбе (скумбрия, сельдь, сардины, тунец, лосось, форель).
При средиземноморском режиме питания рыбу стоит есть два раза в неделю
При соблюдении средиземноморской диеты некоторые продукты не едят совсем или ограничивают их количество в рационе. Например, стоит реже употреблять красное и переработанное мясо — не более двух раз в неделю. Молочные продукты заменяют нежирными и ферментированными, например греческим йогуртом или сыром с пониженной жирностью.
Средиземноморская диета снижает риск развития диабета 2-го типа после беременности. Такое питание богато клетчаткой, которая медленно переваривается, предотвращает резкие колебания сахара в крови и помогает поддерживать здоровый вес.
Метод здоровой тарелки
Кроме того, так же как и при других типа сахарного диабета, врачи рекомендуют женщинам с гестационным диабетом использовать метод здоровой тарелки.
Продукты делят на пять основных групп: фрукты и овощи, медленные углеводы, молочные продукты, белки и жиры.
Используя эти группы, можно собрать свою здоровую тарелку. Половину тарелки заполнить овощами, зеленью и фруктами, треть — медленными углеводами (например, крупами, цельнозерновыми макаронами), треть — нежирными источниками белка (рыбой, белым мясом, молочными продуктами), оставшуюся часть — полезными растительными жирами.
В магазинах можно купить посуду с разделителями, чтобы не собирать здоровую тарелку на глаз
Часто такие тарелки продаются в детском отделе
Примеры рациона при гестационном диабете по методу здоровой тарелки
Завтрак:
- 1 яблоко,
- горсть листового салата с ложкой оливкового масла,
½ огурца, - 2 кусочка цельнозернового хлеба,
- 1 варёное яйцо,
- йогурт без сахара.
Обед:
- порция ферментированных овощей (квашеная капуста, морковь по-корейски);
- горсть бурого риса;
- кусочек запечённой белой рыбы;
- горсть орехов.
Ужин:
- запечённая куриная грудка,
- отварная стручковая фасоль,
- зелёный салат с яйцом,
- несколько кусочков сыра.
Диета при сахарном диабете у детей
У детей чаще всего встречается диабет 1-го типа, поэтому они вынуждены на протяжении всей жизни контролировать уровень сахара в крови и делать инъекции инсулина.
Как правило, обычный план питания в школе или детском саду почти не отличается от того, которого следует придерживаться людям с диабетом. В столовой они могут есть всё, кроме продуктов, содержащих чистый сахар: например, компот лучше заменить на несладкий чай или воду.
В зависимости от того, что ребёнок съест, он или родители определяют необходимую дозу инсулина для введения. Как правило, меню в столовых составляется на неделю вперёд, поэтому о том, что будет есть ребёнок, можно узнать заранее.
Ещё одно важное условие — следить за тем, чтобы ребёнок перекусывал несколько раз в день. Это поможет избежать резкого снижения глюкозы в крови — гипогликемии, при которой он может упасть в обморок.
Предвестники гипогликемии — бледность кожи, повышенная потливость, дрожание рук, слабость
Лёгкий приступ гипогликемии можно быстро снять, если вовремя выпить сладкий сок, съесть несколько кусочков сахара или принять таблетку глюкозы. Всё это всегда должно быть у ребёнка или у родителя под рукой: в портфеле или сумке.
Кроме того, важно объяснить учителю или воспитателю, что у ребёнка всегда должен быть доступ к перекусу. Желательно в одно и то же время. А перед уроком физкультуры ему обязательно нужно измерить сахар в крови и съесть что-нибудь с углеводами в составе. Это поможет избежать приступа гипогликемии, потому что физические упражнения заставляют организм сжигать глюкозу быстрее.
Рецепты десертов для людей с сахарным диабетом
Люди с сахарным диабетом часто тоскуют по запретным сладостям, поэтому им бывает сложно придерживаться здоровой диеты. Однако есть немало десертов, которые содержат большое количество белка и клетчатки и не приводят к скачкам сахара в крови.
Содержание углеводов во всех приведённых рецептах не превышает 15 г или 1 хлебную единицу. Стевию можно заменить любым привычным заменителем сахара.
Панна-котта
Одна порция десерта содержит 335 ккал, 2 г белка, 4 г углеводов, 4 г общего сахара и 0 г добавленного сахара
Время приготовления — 15 минут.
Десерт следует готовить заранее, потому что после приготовления потребуется время на застывание (минимум 3 часа).
Ингредиенты:
- 1,5 ст. л. сухого желатина
- 60 мл холодной воды
- 60 мл горячей воды
- 2 стакана густых сливок (более 30%)
- 2 ч. л. ванилина
- стевия по вкусу (около 4 г порошка)
- щепотка соли
Приготовление:
- Высыпьте желатин в миску с холодной водой и оставьте на пару минут. Влейте горячую воду и хорошо перемешайте, чтобы желатин полностью растворился.
- Добавьте все остальные ингредиенты и перемешайте до однородности.
- Разлейте смесь по стаканам и уберите в холодильник минимум на 3 часа.
Готовую панна-котту можно украсить свежими ягодами.
Шоколадная помадка с арахисовым маслом
Одна порция десерта содержит 76 ккал, 7 г жиров, 3 г белка, 3 г углеводов, 1 г общего сахара и 0 г добавленного сахара
Время приготовления — 10 минут.
Ингредиенты:
- 200 г горького шоколада (2 стандартные плитки)
- 200 г арахисового масла без сахара
- 4 ч. л. порошка стевии
- ½ ч. л. ванилина
- щепотка соли
Приготовление:
- Растопите шоколад в микроволновой печи или на водяной бане.
- Смешайте с растопленным шоколадом все остальные ингредиенты.
- Вылейте полученную смесь в силиконовую форму для выпечки. Остудите до комнатной температуры. Перед подачей разрежьте на кусочки.
Муссовый тыквенный чизкейк
Одна порция десерта содержит 136 ккал, 8 г белка, 13 г углеводов, 2 г клетчатки, 8 г общего сахара и 5 г добавленного сахара
Время приготовления — 30 минут.
Ингредиенты:
- 150 г тыквенного пюре
- 150 г нежирного творога или рикотты
- 1,5 ст. л. мёда или кленового сиропа
- ½ ч. л. корицы
- ½ ч. л. ванилина
- щепотка соли
- 50 г греческого йогурта
- хлопья миндаля для украшения
Приготовление:
- Смешайте тыквенное пюре, творог, мёд, корицу, ванилин и соль до однородности.
- Накройте чашку с полученной смесью крышкой или пищевой плёнкой и уберите в холодильник на 30 минут.
- Перед подачей разложите смесь по стаканам, украсьте йогуртом и лепестками миндаля.
Яблочный попкорн с корицей
Одна порция десерта содержит 154 ккал, 9 г жиров, 2 г белка, 15 г углеводов, 3 г клетчатки, 5 г общего сахара и 0 г добавленного сахара
Время приготовления — 10 минут.
Ингредиенты:
- 1 ст. л. оливкового масла
- 2 ст. л. сухих зёрен попкорна
- ¾ ч. л. корицы
- 100 г сушёных яблок
Приготовление:
- Нагрейте масло в небольшой сковороде на среднем огне.
- Высыпьте в сковороду 1–2 зерна попкорна. Как только они лопнут, можно высыпать оставшийся попкорн.
- Накройте сковороду крышкой и дождитесь, пока все зёрна раскроются. Периодически встряхивайте сковороду.
Осторожно! Не открывайте крышку, пока попкорн не остынет, потому что горячее масло или раскалённые зёрна могут обжечь кожу. - Посыпьте готовый попкорн корицей и яблочными дольками.
Гоголь-моголь
Одна порция десерта содержит 155 ккал, 9 г жиров, 6 г белка, 6 г углеводов, 6 г общего сахара и 0 г добавленного сахара
Время приготовления — 15 минут.
Ингредиенты:
- 6 средних яиц
- 5,5 стакана цельного молока
- 0,5 стакана густых сливок (более 30%)
- стевия по вкусу (около 4 г порошка)
- щепотка корицы и мускатного ореха
Приготовление:
- Поместите все ингредиенты, кроме мускатного ореха, в блендер и смешайте до однородности.
- Разлейте смесь по стаканам и посыпьте мускатным орехом.
Готовый гоголь-моголь можно украсить палочкой корицы.
Источники
- Сахарный диабет 2-го типа у взрослых : клинические рекомендации / Минздрав РФ. 2023.
- Сахарный диабет 1-го типа у взрослых : клинические рекомендации / Минздрав РФ. 2019.
Для поддержания хорошего самочувствия, сохранения высокой трудовой активности и предупреждения осложнений больной сахарным диабетом в повседневной жизни должен соблюдать специальный лечебно-профилактический режим. Весь этот режим объединен в памятку при сахарном диабете. Основные правила памятки заключаются в следующем:
- В основе лечения всех форм диабета лежит диетическое питание.
Энергетическая ценность суточного рациона не должна превышать фактические энерготраты, составляющие у взрослого человека 105—210 кДж (25—50 ккал) на 1 кг массы тела. При избыточной массе тела энергетическая ценность рациона снижается на 20—25 %.
Рекомендуемое соотношение белков, жиров и углеводов в рационе: Б—15—20%, Ж — 25—30 %, У — 50—55 % по энергетической ценности; 1:0,7 (0,75): 2,5—3,5 по массе.
При энергетической ценности пищевого рациона 1050 кДж (2500 ккал) в нем должно быть 100 г белков, 70—75 г жиров, 300—370 г углеводов, в том числе 25—30 растительных.
Из повседневного рациона следует исключить сахар, кондитерские изделия на сахаре, манную крупу, жирные и копченые колбасы, алкоголь, пиво, виноград, фруктовые соки на сахаре. Ограничить потребление пищевых продуктов с большим содержанием углеводов (хлебобулочные изделия, картофель и крупы, сладкие сорта фруктов, жиры). Рацион питания обязательно должен включать овощи, фрукты, молоко, творог.
Особенно важен прием пищи в строго определенное время при введении инсулина: после инъекции инсулина кристаллического — через 15—20 мин и через 3—3,5 ч. При лечении инсулином продленного действия (суспензия цинк-инсулина и др.) пищу следует принимать утром после инъекции, затем каждые 3,5—4 ч и за 40— 60 мин перед сном.
- Необходим четкий режим дня при сахарном диабете. Утренний подъем, трудовая деятельность (учеба), введение инсулина, прием пищи и лекарств, активный отдых, отход ко сну должны выполняться в строго определенное время. Не допускайте умственного и физического переутомления. Воскресные дни должны быть полностью свободны от профессиональной повседневной деятельности и использоваться для активного отдыха.
- Соблюдайте правила личной гигиены и гигиены жилища
Физическая культура, занятия спортом (не силовые виды) окидывают благотворное влияние на обмен веществ, усиливают утилизацию углеводов, снижают потребность в инсулине, облегчают течение заболевания, повышают работоспособность.
Прием алкоголя, курение недопустимы.
- Назначенные сахарпонижающие препараты должны приниматься в строго определенное время. Произвольная замена препарата, изменение дозы или тем более отмена их недопустима без ведома врача. Пероральные препараты (таблетки) принимать после еды.
- Соблюдайте чистоту и стерильность при введении инсулина. Места уколов следует менять так, чтобы повторные инъекции в один и тот же участок были не чаще 1—2 раз в месяц.
- У больных, получающих инсулин, могут развиться гипогликемические состояния, признаками которых являются слабость, дрожание рук, потливость, онемение губ, языка, чувство голода, помрачение сознания, вплоть до бессознательного состояния (гипогликемическая кома). Развитию таких состояний способствуют несвоевременный или недостаточный прием пищи, введение избыточной дозы инсулина, чрезмерная физическая нагрузка. Для устранения острой гипогликемии необходимо съесть кусочек булки, печенья, сахара, конфету, которые больной должен всегда иметь при себе.
- Острое инфекционное заболевание, несвоевременное и недостаточное введение инсулина, умственное и физическое переутомление, грубые нарушения режима дня и питания и другие причины могут привести к обострению заболевания и развитию диабетической комы.
- При выборе профессии и трудовой деятельности больным диабетом должны учитываться ограничения, обусловленные особенностями заболевания, необходимостью предотвращения его осложнений и ранней инвалидизации.
- Компенсированный сахарный диабет не является препятствием к браку и нормальной семейной жизни.
С целью раннего выявления и предупреждения развития сахарного диабета надо периодически (1—2 раза в год) обследовать своих детей.
- Для предупреждения осложнений, среди которых наиболее часты поражения глаз, почек, печени, ног, заболевания нервной системы, десен, больной сахарным диабетом должен находиться под постоянным врачебным наблюдением, быть на диспансерном учете.
Показателями компенсации диабета служат: хорошее общее самочувствие, сохранение трудоспособности, отсутствие жажды, сухости во рту, отсутствие признаков поражения глаз, почек, печени, нервной системы, ног, полости рта, выделение по 1,5—2 л мочи в сутки и отсутствие или следы сахара в ней, содержание сахара в крови до 11 ммоль/л (200 мг%) без резких колебаний его концентрации в течение суток.
Больной сахарным диабетом всегда должен иметь при себе и держать в доступном месте «Карточку больного сахарным диабетом», что необходимо для своевременного оказания неотложной медицинской помощи в случае развития коматозного (бессознательного) состояния.
Данная памятка больному сахарным диабетом послужит хорошим планом действий по борьбе с болезнью
Материал с интернета
Текст предназначен исключительно для ознакомления. Мы настоятельно призываем не применять диеты, не прибегать к каким-либо лечебным меню и голоданию без присмотра врачей. Рекомендуем к прочтению: «Почему нельзя самостоятельно садиться на диету».

Залог хорошего самочувствия больного – соблюдение диетического питания с ограниченным количеством углеводов и грамотно подобранная медикаментозная терапия.
Часто из-за погрешностей в диете, нарушения режима принятия препаратов, обезвоживания организма и чрезмерной физической нагрузки, на фоне печеночной, почечной, сердечной недостаточности у больных могут возникать кетоацидоз, гипогликемия, гиперосмолярная или лактацидотическая кома. Такие состояния развиваются крайне быстро от 2ч. до 2 недель и несут потенциальную угрозу жизни человека, поэтому служат сигналом для незамедлительной госпитализации.
Если своевременно не начать лечение недуга, сахарный диабет дает осложнение на почки, нервную систему, кровеносные сосуды, глаза, сердце.
Этиология и патогенез
Сахарный диабет – болезнь, известная еще древним грекам. Ее основным признаком в те времена (эллинистический период – IV — 146 до н.э.) было обильное выделение мочи с характерным сладковатым вкусом.
Содержание:
- Этиология и патогенез
- Классификация болезни и роль питания
- Типы диет при сахарном диабете
- Подсчёт углеводов
- Диета при сахарном диабете 1 степени
- Диета при сахарном диабете 2 степени
- Режим питания при гестационном диабете
- Диета при инсулинозависимом диабете у детей
- Полезные рецепты при диабете
Сегодня от данного недуга страдает 4 % населения земли. По данным ВОЗ, каждый день по всему миру умирает 8640 больных диабетом, за год – 3 миллиона людей. Данный показатель в несколько раз превышает смертность от гепатита и СПИДа. Согласно данным Международной федерации диабета, состоянием на 2014г., количество носителей такого недуга составляет 285 млн. При этом, по прогнозу к 2030г. их количество может возрасти до 438 млн.
Сахарный диабет – хронический полиэтиологический недуг, сопровождающийся абсолютным и относительным недостатком инсулина, нарушением обмена веществ (катаболизм белков, жиров, углеводов с гипергликемией, гликозурией).
У здорового человека глюкоза в крови натощак варьируется в рамках 3,3-5,5 ммоль/л. Если он находится в диапазоне 5,5-7 ммоль/г у человека развивается преддиабет, если превышает 7,0 – болезнь находится в стадии прогрессирования.
Этиология заболевания:
- ожирение;
- наследственная предрасположенность;
- вирусные инфекции (грипп, ангина), в результате протекания которых происходит поражение островкового аппарата и формируется скрытый диабет;
- психические/физические травмы;
- сосудистые, аутоиммунные нарушения.
Внешние факторы, способствующие развитию сахарного диабета:
- длительное психическое перенапряжение, стресс, страх, испуг;
- употребление продуктов с избыточным количеством углеводов, насыщенными сахаристыми веществами;
- длительное переедание.
Центральное место в патогенезе диабета – недостаточность бета-клеток островкового аппарата поджелудочной железы, сопровождающаяся неадекватной выработкой ими инсулина (дефицит гормона). Как следствие, происходит изменение островков – гидропическая дегенерация, фиброз, гиалиноз.
Симптомы развития диабета у мужчин и у женщин:
- слабость;
- полиурия (увеличение количества мочи до 8 л/день);
- похудение;
- выпадение волос;
- сонливость;
- учащенное мочеиспускание;
- сильная жажда;
- снижение либидо, потенции;
- зуд стоп, ладоней, промежности;
- повышенный аппетит;
- раны плохо заживают;
- снижение остроты зрения;
- запах ацетона из полости рта.
При обнаружении признаков заболевания стоит сразу обратиться к врачу, поскольку эффективность лечения диабета напрямую зависит от скорости выявления первых симптомов недуга, заключения диагноза и проведения медикаментозной терапии. Помните, на начальной стадии болезнь легче поддается лечению.
Классификация болезни и роль питания

Типы диет зависят от стадии угнетения поджелудочной железы, механизма ее проявления и метода лечения.
Степени болезни
- Диабет 1 типа. Это тяжелая аутоиммунная болезнь, связанная с нарушением обмена глюкозы. В данном случае поджелудочная железа не продуцирует вовсе или вырабатывает слишком малое количество инсулина, необходимое для поддержания жизнедеятельности организма.Больные с первым типом заболевания вынуждены восполнять нехватку гормона поджелудочной железы путем введения инъекций.«Взять» под контроль инсулинозависимый диабет поможет низкоуглеводная диета, направленная на снижение и поддержание показателя глюкозы в крови 6,0 ммоль/л после еды.Соблюдение правил питания уменьшает риск наступления гипогликемии, осложнений, улучшает работоспособность и самочувствие больного. Диета по дням при диабете см. в п. Диета при сахарном диабете 1 степени.
- Диабет 2 типа. Часто данная форма недуга развивается у малоподвижных людей с возрастом, избыточная масса тела которых превышает 15% от общего веса.Диабет 2 типа – наиболее распространенная форма заболевания, она встречается среди больных в 90% случаев.Учитывая тот факт, что 80% диабетиков имеют ожирение, важно особое внимание уделить питанию, которое должно быть низкокалорийным. После снижения веса больной испытывает облегчение – нормализуется артериальное давление и холестерин, снижается инсулинорезистентность. Изменение режима физической активности и лечебная диета помогут приостановить прогрессирование болезни на длительный срок. В противном случае самочувствие пациента будет постепенно ухудшаться.
Как соблюдать диету – см. п. Диета при сахарном диабете 2 степени. - Гестационный диабет. Данная разновидность сахарного диабета развивается у 4% женщин в период беременности, чаще во втором триместре. В отличие от заболевания первых двух типов, в большинстве случаев он исчезает сразу после рождения ребенка, однако, иногда может трансформироваться во второй тип диабета. Чтобы не допустить развитие болезни, важно контролировать массу тела в пределах нормы и соблюдать диету при начальных отклонениях.В период беременности, в среднем, прибавка в весе должна составлять 9-14 кг (при ожидании 1 ребенка) и 16-21 кг (двойни). В случае превышения показателей, избавиться от лишних килограммов поможет низкокалорийная лечебная диета 3 при сахарном диабете. Ее суть – сбалансировать рацион будущей мамы (БЖУ) и убрать продукты риска, которые повышают глюкозу в крови (сладости, мучное, картофель). После родов лучший метод снижения риска перехода в диабет 2 типа – употребление пищи с ограниченным количеством углеводов и повышение физической активности (аэробика, пробежки, плавание). При этом, упор рекомендуется сделать на натуральные полезные жиры, белки, и сложные углеводы.
Менее распространенные формы (варианты) сахарного диабета, которые встречаются у 1% населения в мире – преддиабет, латентный, нейрогенный, почечный, стероидный, бронзовый, MODY.
Типы диет при сахарном диабете

Учитывая тот факт, что 80% больных диабетом имеют лишний вес, оказывающий негативное влияние на самочувствие и течение заболевания, перед ведущими диетологами ХХ века возникла нелегкая задача – составить эффективную, безопасную программу питания для планомерного устранения избыточного веса и улучшения контроля гликемии, так как из-за нарушения обмена веществ, практиковать популярные методики похудения (Энерджи, Кремлёвская, Безуглеводная, Кефирная) инсулинозависимым больным категорически запрещено.
Виды программ питания
- Безуглеводная диета – методика, которая основывается на употреблении сложных углеводов из овощей, фруктов – в большом количестве, и исключении из меню продуктов, содержащих простые углеводы. При этом, молочнокислые и мясные изделия вводятся в рацион в умеренном объеме. Как правило, данная схема питания практикуется в экстренных случаях – при сильном ожирении (диета
и превышении нормы сахара в 3 и более раз.
- Белковая диета при диабете, называемая DiaproKal. В основу данной схемы питания заложен принцип минимизации потребления углеводов и жиров за счет увеличения в рационе протеина. Основной акцент в методике DiaproKal – замена мяса нежирной рыбой, птицей и кисломолочными продуктами. При этом, растительный и животный протеин важно употреблять в равных пропорциях. Высокобелковая диета, ввиду образования в организме биоактивных веществ, подавляет аппетит. За 1 неделю протеинового рациона, максимальная потеря веса составляет 2 кг.
- Низко-углеводная диета, используется для составления меню для диабетиков 1,2 типов.
- Гречневая диета. Регулярное потребление данного продукта оказывает благотворное влияние на организм: снижает уровень «плохого» холестерина и насыщает его железом, рутином, кальцием, магнием, клетчаткой, йодом, витаминами группы В.
Гречневая диета при диабете помогает свести к минимуму вероятность появления макрососудистых осложнений и язв.
Технология приготовления гречки:- 2 ст. л. крупы размолоть в кофемолке;
- залить гречневый порошок кипятком, оставить запариваться на ночь;
- ввести в кашу 200 мл. кефира 1%.
Употреблять гречку следует дважды в сутки – утром и вечером. Продолжительность такой диетотерапии – 7 дней, уменьшение массы тела – 2-3 кг.
- Диета для профилактики диабета предназначена для снижения риска развития дисфункции поджелудочной железы.
Ключевые правила методики:- есть продукты, богатые клетчаткой (суммарно их объем в день должен составлять один кг);
- «допустимая» термическая обработка ингредиентов – варка, тушение, запекание;
- заменить красное мясо рыбой или птицей;
- выпивать в течение дня 1,5 л свежей воды;
- ограничить приём «быстрых» углеводов, которые содержатся в сдобной выпечке, кондитерских изделиях, сладких газированных напитках.
«Сахарная» болезнь особенно часто возникает у пожилых людей, и как следствие, приводит к дефициту поступления кислорода к тканям. Поэтому, профилактическая диета при диабете 2 типа или болезни Альцгеймера – отличный способ держать на контроле уровень сахара в крови во избежание прогрессирования болезни и появления осложнений.
При несоблюдении режима питания, в тканях нижних конечностей больного возникает дефицит кислорода и избыток токсинов углеводного обмена, вследствие чего, происходит поражение нервных окончаний в нижних конечностях. Если своевременно не лечить диабет, то неминуемо появление трофических язв стоп. Диета в таком случае предполагает употребление ингредиентов с низким гликемическим показателем, приём антибактериальных, противовоспалительных, антигистаминных препаратов, а при тяжелой форме – хирургическое вмешательство.
Снизить риск возникновения осложнений диабета (нейропатии, ангиопатии и кетоацидоза), по мнению профессора А.С. Бронштейна, поможет «правильное питание» и своевременное введение инсулина. Врач утверждает, что с малых лет для профилактики аутоиммунных болезней, детей важно приучать к здоровому образу жизни. Поэтому диета Бронштейна при сахарном диабете 2 типа – низкокалорийный рацион питания, который помогает стабилизировать показатель глюкозы в крови пациента.
При появлении обострений со стороны сердечной системы и сосудов практикуется диета 10 при сахарном диабете. Ее особенность – сокращение потребления жидкости, соли, жиров, углеводов, поскольку эти вещества перегружают печень, почки, возбуждают нервную систему.
Рассмотрим подробно какая нужна диета при сахарном диабете, рецепты блюд, которые разрешенны к употреблению в период диетического питания.
Подсчёт углеводов

Углеводная насыщенность одной трапезы должна составлять 4-6 хлебных единиц. Частота, время приемов еды напрямую зависят от типа сахаропонижающего препарата.
Количество продукта, которое соответствует 1ХЕ:
- сахар – 1 ст. л.;
- мёд – 1 ст. л.;
- спагетти – 1,5 ст. л.;
- фруктовые соки – 150 мл;
- мороженое – 60 г;
- сладкая вода с газом – 180 мл;
- хлеб (ржаной, белый, чёрный) – 25 г.;
- оладьи или блины – 1 шт.;
- тесто – 25 г;
- дыня – 300 г;
- каша (овсяная, гречневая, пшеничная) – 2 ст. л. крупы;
- сардельки – 200 г.;
- кефир, ряженка, молоко – 250 мл;
- картофельное пюре – 100 г.;
- яблоки – 100 г.;
- бобовые (горох, фасоль) – 5 ст. л.;
- киви – 150 г;
- груши – 90 г.;
- апельсины – 100 г;
- ягоды – 150 г;
- сливы – 100 г;
- персики – 150 г;
- арбуз – 400 г;
- сухофрукты (чернослив, изюм, курага) – 20 г.
Углеводная насыщенность дневного рациона диабетика не должна превышать 17 хлебных единиц (2000 ккал).
Помимо подсчета сахаридов, больным с дисфункцией поджелудочной железы важно тщательно подбирать пищу для трапезы на основании запрещенных и разрешенных ингредиентов.
| Категория продуктов | Разрешаются к употреблению | Есть в ограниченном количестве |
Запрещённая еда |
|---|---|---|---|
| Хлебобулочные изделия | Отрубной | Пшеничный, цельнозерновой, ржаной, несдобная выпечка из муки второго сорта | Выпечка из слоёного теста, сдоба |
| Мясо и птица | – | Постные сорта телятины, баранины, курятины, индейки, кролика, язык отварной, колбаса диетическая | Жирное мясо свинины, говядины, гуся, утки, консервы, сардельки, бекон, копченые колбасы |
| Первые блюда | Борщ, щи, уха, супы: грибной, рыбный, свекольник | Солянка нежирная | Супы с лапшой, жирные бульоны, традиционный харчо |
| Рыба | Филе постной рыбы | Мидии, кальмары, креветки, устрицы, раки, рыбы семейства лососевых (форель, сёмга, лосось) | Угорь, икра, консервы в масле, рыбы семейства сельдевых (тюлька, килька, салака), осетровых(севрюга, белуга, осётр) |
| Молочные, кисломолочные продукты | Молоко, кефир, несоленый сыр 25-30% | Домашний йогурт, молоко 0%,брынза, творог 5%, простокваша, ряженка | Сметана, сыр 50-60%, солёная брынза, глазированные сырки, сливочное масло, сгущенное молоко, сливки |
| Каши | Гречневая, перловая, овсяная, ячневая, пшенная | – | Манная крупа, нешлифованный рис, макаронные изделия |
| Овощи | Морковь, капуста (всех видов), свёкла, тыква, помидоры, кабачки, баклажаны, лук, репа, редиска, грибы, огурцы, свежая листовая зелень, болгарский перец | Кукуруза, отварной картофель, свежие бобовые культуры | Картофель фри, поджарка из овощей, маринованные и солёные овощи |
| Фрукты, ягоды | Айва, лимоны, клюква, груша | Сливы, яблоки, персики, апельсины, вишня, черника, арбуз, смородина малина | Виноград, инжир, финики, изюм, бананы |
| Десерты | Фруктовые салаты | Самбуки, компоты, мусс на сахарозаменителе, плодовое желе, зелёные коктейли с добавлением мёда (1 дес. л.) | Мороженое, пирожные, жирное печенье, торты, варенье, пудинги, конфеты, молочный шоколад с орехами |
| Соусы и пряности | Горчица, перец, хрен, морс томатный, корица, сухие специи и травы | Майонез домашний | Кетчупы, овощная пассеровка, покупные соусы |
| Напитки | Чай, какао, молотый кофе (без сахара и сливок), отвар из шиповника и малины, несладкие фруктовые нектары, кислые ягодные морсы | Натуральные овощные соки (разбавленные) | Лимонады на сахаре, квас, сладкие напитки, алкоголь |
| Жиры | – | Растительные масла (льняное, кукурузное, оливковое подсолнечное), несолёное сливочное масло | Сало, мясные жиры |
После перевода углеводов в хлебные единицы важно определить объём инсулина, который потребуется для утилизации постпрандиального сахара в крови. Выполнение данной рекомендации поможет избежать опасных состояний для жизни – гипер и гипогликемии.
Диета при сахарном диабете 1 степени

- уменьшить риск появления инсульта, инфаркта, осложнений;
- поддерживать сахар в пределах нормы;
- улучшить самочувствие, повысить стойкость организма к инфекциям, простуде;
- похудеть, при наличии избыточного веса.
Диета при диабете 1 типа основана на строгом контроле концентрации глюкозы в крови на отметке (3,5…5,5 ммоль/л).
Рассмотрим особенности приема пищи, позволяющие поддерживать ее уровень в установленных границах.
- Максимальная суточная калорийность блюд (суммарная за день) – 2000 ккал.
- Дробное питание (минимум 5 раз).
- Исключить из меню сахарозу в чистом виде, чтобы снизить глюкозу в крови.
- Основную дозу углеводов распределить на завтрак, обед.
- Не есть на ночь.
- Исключить прием легкоусвояемых углеводов: выпечки, меда, джема, варенья.
- В качестве подсластителя использовать сахарозаменитель, например, стевию.
- Следить за качеством, «натуральностью» продуктов.
- Подстроить график инсулинотерапии под приемы пищи (препарат длительного действия вводится до еды, короткого – после трапезы).
- Подсчитывать количество хлебных единиц для учета съеденного количества углеводов в день. За один прием пищи стоит употреблять не более 8 ХЕ.
При наличии заболеваний ЖКТ (панкреатит, язва, гастрит), диета при сахарном диабете запрещает прием таких продуктов, как: соленья, копчености, наваристые бульоны, кофе, газированные напитки, алкоголь, грибы, консервы, стимулирующих излишнюю секрецию ферментов, поскольку они оказывают влияние на скорость и уровень всасывания углеводов.
Рассмотрим продукты по категориям – разрешенные и запрещенные, которые стоит учитывать при составлении меню на неделю, чтобы не поднимался сахар. В противном случае включение в рацион питания ингредиентов «зоны риска» может привести к трагическим последствиям.
Разрешенные продукты при диабете 1 типа:
- бездрожжевая выпечка (лаваш);
- ягоды, фрукты (слива, вишня, лимон, яблоко, груша, апельсин);
- соевые продукты (тофу, молоко);
- злаки (перловая, овсяная, гречневая каши);
- вегетарианские супы-пюре;
- напитки (слабогазированная минеральная вода, ягодные муссы, компот из сухофруктов);
- овощи (лук, кабачки, перец, свекла, морковь);
- орехи (не жаренные);
- некрепкий кофе, несладкий зеленый/черный/фруктовый чаи.
Что нельзя есть:
- наваристые супы, бульоны;
- макаронные, мучные изделия;
- сладости (торты, пирожное, конфеты, шоколад, сдоба);
- фастфуд, полуфабрикаты;
- алкогольные напитки (категорически запрещено употреблять красное десертное вино);
- кислые, копченые, острые блюда;
- жирные сорта мяса (свинина, баранина, утка), рыбы (скумбрия).
Жесткая диета при сахарном диабете 1 типа базируется на употреблении продуктов с минимальной степенью кулинарной обработки. Овощи, фрукты лучше есть в сыром виде, но допускается их тушить, варить, запекать. Жареную пищу следует исключить из рациона питания больного.
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
В период интенсивных тренировок в меню спортсмена стоит внести коррективы, поскольку повышенная физическая нагрузка приводит к увеличению расхода углеводов. Среди прочего, в качестве профилактики развития гипергликемической комы, в программу питания больного нужно включить продукты растительного происхождения (отвар черники обыкновенной, чай из шиповника), снижающие уровень сахара.
Рассмотрим в чем заключается строгая диета при заболевании диабетом.
Данная схема питания, как любой лечебный курс, индивидуальна и назначается квалифицированным эндокринологом на основании клинической картины болезни.
Суточная калорийность рациона больного с ожирением по данной диете при инсулине находится в пределах 1200-1400 ккал. При отсутствии необходимости избавления от лишних килограмм, порции блюд можно увеличить.
Диета на неделю для инсулинозависимых с избыточным весом
День № 1
- завтрак – хлеб – 1 ломтик, каша – 170 г., зеленый чай, сыр – 40 г.;
- второй завтрак – груша – 0,5 шт, молодой сыр – 60 г.;
- обед – борщ – 250 г., тушеная капуста – 200 г., овощной салат – 100 г., паровая котлета – 100 г., лаваш;
- полдник – отвар шиповника, творог – 100 г., фруктовое желе – 100 г.;
- ужин – зразы из цветной капусты – 100 г., овощной салат – 150 г;
- перед сном – молоко – 200 мл.
День № 2
- завтрак – отварная телятина – 50 г., зеленый чай, омлет, помидор – 1 шт., хлеб – 1 ломтик;
- второй завтрак – грейпфрут или апельсин – 1 шт, фисташки – 50 г.;
- обед – грудка куриная – 100 г., салат из овощей – 150 г., тыквенная каша – 150 г.;
- полдник – грейпфрут – 1 шт., кефир – 200 мл.;
- ужин – отварная рыба – 100 г., тушеная капуста – 200 г.;
- перед сном – несладкий крекер – 50 г.
День № 3
- завтрак – лаваш, некрепкий кофе без сахара, голубцы с мясом – 200 г.;
- второй завтрак – клубника – 120 г., йогурт – 200 мл.;
- обед – макароны – 100 г., овощной салат – 100 г., рыба, приготовленная на пару – 100 г.;
- полдник – апельсин – 1 шт., отвар из сухофруктов;
- ужин – творожная запеканка с грушами – 250 г.;
- перед сном – кефир.
День № 4
- завтрак – каша – 200 г., зеленый чай, сыр – 70 г. вареное яйцо – 1 шт.;
- второй завтрак – тост с сыром, филе индейки;
- обед – тушеные кабачки с мясом – 200 г., вегетарианский суп-пюре – 150 г., хлебцы – 2 шт.;
- полдник – постное печенье – 15 г., несладкий черный чай;
- ужин – стручковая фасоль – 200 г., отварное куриное филе – 150 г., отвар шиповника;
- перед сном – диетические сухие хлебцы – 3 шт.
День № 5
- завтрак – нежирный творог (до 5%) – 150 г., кефир – 200 мл;
- второй завтрак – тыквенные семечки – 2 ст.л., изюм – 3 ст.л.;
- обед – запеченный картофель – 100 г., овощной салат – 150 г., компот без сахара – 100 г.;
- полдник – несладкий фруктовый чай, запеченная тыква – 150 г.;
- ужин – овощной салат – 200 г., паровая котлета – 100 г. или оладьи с черникой на ржаной муке – 250 г.;
- перед сном – кефир 1%.
День № 6
- завтрак – отварное яйцо – 1 шт, фруктовый чай, слабосоленая семга – 30 г.;
- второй завтрак – творог – 150 г., морковь – 1 шт.;
- обед – зеленый борщ – 250 г., голубцы с бурым рисом и морковью – 170 г.; лаваш;
- полдник – кефир – 150 мл., хлебцы – 2 шт;
- ужин – свежий горох – 100 г., отварное куриное филе – 100 г., тушеные баклажаны – 150 г.;
- перед сном – сухие крекеры – 50 г.
День № 7
- завтрак – ветчина – 50 г., гречневая каша – 200 г., зеленый чай;
- второй завтрак – салат из тунца, огурца, помидоров черри, ржаного цельнозернового хлеба – 150 г.;
- обед – тушеные кабачки с морковью – 100 г., щи – 250 г., хлеб – 1 ломтик, котлета куриная – 50 г.;
- полдник – творог – 100 г., абрикосы или сливы – 4 шт;
- ужин – шницель из кальмара с луком – 150 г., компот из сухофруктов;
- перед сном – молоко – 200 мл.
Низкоуглеводная диета при диабете – строго сбалансированное питание больного для поддержания сахара в пределах нормы и планомерного снижения веса.
Диета при сахарном диабете 2 типа

- рафинированные углеводы заменить сахарозаменителями;
- соотношение БЖУ должно составлять 20%:30%:50%;
- снизить потребление животных жиров до 50%;
Калорийность дневного рациона зависит от энергозатрат больного, массы тела.
Диета при диабете второго типа предполагает 5-ти разовый прием пищи, при этом все блюда готовят исключительно на пару или в отварном виде. Характерный симптом болезни – высокая чувствительность почек, как следствие, для нормального их функционирования количество белка в рационе больного нужно строго контролировать. При этом, в меню стоит сделать акцент на продукты, которые улучшают жировой обмен: отруби, шиповник, растительные масла, творог, овсяная каша.
Эффективность лечебной диеты обязательно контролируется путем систематических замеров глюкозы в крови: на голодный желудок, через 2 ч. после еды. В случае отклонения показателей от нормы, нужно провести коррекцию рациона питания, дозы сахароснижающих препаратов.
Диабет-диета 9 или стол 9 – сбалансированная программа для больных сахарным диабетом с умеренным ожирением легкой/средней тяжести. Придерживаясь ее, рацион больного составляют: белки (100г.), углеводы (320г.), жиры (80г.), из которых 30 % составляют ненасыщенные триглицериды.
Суть диеты при диабете номер 9 – снизить потребление «простых» углеводов, животных жиров, а также ограничить калорийность питания. Сахар и сладости следует заменить на натуральные подсластители – стевию или нектар агавы, например.
Диета при диабете 2 типа практически не отличается от программы питания людей, которые следят за состоянием своего здоровья:
- весь объем суточной пищи делить на 5 приемов: 2 перекуса по 1-2ХЕ, 3 основных по 5-8ХЕ;
- не пропускать завтрак;
- максимальный перерыв между приемами пищи – 4 ч.;
- последний прием пищи вечером – за 1,5 ч. до сна;
- в перерывах между приемами пищи рекомендуется есть овощные салаты, фрукты, свежевыжатые соки, отвар из сухофруктов, кефир, молоко, зеленый или фруктовый чай, несладкое печенье (крекер), хлебцы.
Придерживаясь правильной программы питания, больной не только улучшит свое самочувствие, привет в порядок тело, но и избежит страшных осложнений со стороны сердца и сосудов (атеросклероз артерий, инфаркт миокарда, инсульт), поражения глаз (ретинопатия), почек (нефропатия), нервов (нейропатия).
В случае возникновения болезней желчевыводящих путей, печени, мочевого пузыря применяется диета 5 при диабете, которая ограничивает потребление соли – до 10 г/сутки, основывается на приеме зелени, каш, протертых щадящих супов, овощей, ягод, фруктов, нежирных мясных и молочнокислых изделиях. Данная методика лечения совместно с медицинскими препаратами приводит к улучшению самочувствия больного и полному или частичному устранению недуга, в зависимости от стадии осложнения.
Диета на каждый день при сахарном диабете 2 типа
День № 1
- завтрак – спаржа – 100г., яичница из 3-4 перепелиных яиц;
- второй завтрак – салат из грецких орехов, кальмаров, яблок – 200 г.;
- обед – запеченные баклажаны, фаршированные гранатом, орехами – 100 г., свекольник – 250 г.;
- полдник – мороженое из авокадо и какао – 100 г.;
- ужин – стейк из лосося под соусом из редиски – 200 г.
День № 2
- завтрак – йогурт, геркулес – 200 г. (в качестве подсластителя можно использовать стевию или нектар агавы), яблоко – 1 шт.;
- второй завтрак – смузи из фруктов(измельчить в блендере по 80 г. черешню, клубнику, дыню и 4 кубика льда);
- обед – запеченная телятина – 150 г., овощное рагу – 200 г.;
- полдник – творожно-грушевая запеканка – 150 г.;
- ужин – микс из овощей – 200 г., авокадо – половина плода.
День № 3
- завтрак – глазунья из двух яиц с добавлением нежирного сыра, базилика, томатов;
- второй завтрак – «паровые» овощи – 100 г., хумус – 100 г.;
- обед – вегетарианский суп-пюре – 200 г., зеленый горох – 50 г. куриные котлеты – 150 г.;
- полдник – груша – 1 шт., миндаль – 50 г.;
- ужин – лосось – 150 г., йогурт, шпинат.
День № 4
- завтрак – запеченные фрукты (яблоки, сливы, вишня) в нектаре агавы – 200 г.;
- второй завтрак – сэндвич с тунцом и листьями салата;
- обед – стейк из говядины – 150 г., отварная цветная капуста – 200 г., салат из томатов, рукколы, пармезана – 100 г.;
- полдник – фруктово-ягодный десерт (нарезанные манго, киви, клубнику соединить со снегом, залить апельсиновым соком и заморозить) – 150 г.;
- ужин – рулет из брокколи – 200 г.
День № 5
- завтрак – апельсин – 1 шт.; фруктовый чай, нежирный сыр – 30 г., хлебцы – 2 шт.;
- второй завтрак – свекольный салат с орехами – 200 г.;
- обед – рис – 200 г., лосось, приготовленный на пару – 150 г., грейпфрут – 1 шт.;
- полдник – ягоды со взбитыми сливками 10% – 150 г.;
- ужин – отвар шиповника, шницель из кальмара с луком – 200 г.
День № 6
- завтрак – суфле из моркови и творога – 200 г.;
- второй завтрак – зразы из цветной капусты – 100 г.;
- обед – салат из мандарин, куриной грудки, рукколы – 200 г., компот из сухофруктов, овощной борщ – 200 мл.;
- полдник – мусс из киви, малины – 200 мл.;
- ужин – треска с морковью, приготовленная на пару – 200 г., кефир.
День № 7
- завтрак – запеченное яблоко, фаршированное хлопьями овса, орехами, изюмом – 1 шт.;
- второй завтрак – фруктово-овощной салат из кольраби, сельдерея, груш – 200 г., креветки – 100 г.;
- обед – полента – 200 г., зелень, отварной хек – 200 г., киви – 1 шт.;
- полдник – клубника с маскарпоне – 100 г.;
- ужин – огуречный салат с луком, шпинатом – 250 г., зеленый чай.
Диета при диабете 2 типа с ожирением направлена на снижение массы тела больного путем уменьшения количества потребления (или полного исключения) продуктов с гликемическим индексом свыше 60 ед. и калорийностью более 350 ккал.
В зависимости от формы протекания заболевания в меню больного могут быть внесены изменения.
Помните, вышеизложенная примерная диета не является универсальной системой питания для всех диабетиков, поэтому в процессе ее соблюдения важно следить за самочувствием. В случае его ухудшения следует из меню исключить «проблемные» продукты.
Режим питания при гестационном диабете

Диета при диабете при беременности
- Исключить из рациона питания сахар, кондитерские изделия, выпечку, манную кашу, сладкие фрукты, продукты, содержащие сахарозаменители.
- Сбалансировать ежедневное меню. Суточная норма углеводов – 50%, белков – 30%, жиров – 15-20%. При этом, диета Малышевой при диабете предусматривает минимизацию количества потребления пищи, которая содержит растительные и животные триглицериды (5-10%).
- Соблюдать питьевой режим – 1,5–2 л воды в сутки.
- Обогатить дневной рацион крахмалистыми (крупы, ржаной хлеб, коричневый рис, бобовые, батат, топинамбур, редька, свёкла) и кисломолочными продуктами.
- Перекусывать свежими фруктами.
- Распределить суточную норму еды на 3 основных приема пищи (завтрак, обед, ужин) и 2 перекуса(ланч, полдник).
- Обогатить дневной рацион поливитаминными комплексами для беременных.
- Снижать сахар народными средствами при помощи отваров из корней сельдерея, цветков липы, листьев черники, почек сирени, стручков фасоли.
- Ограничить потребление кофеина. Допустимая норма алкалоидов – 2 порции кофе или чая.
Оптимальная калорийность дневного рациона беременной женщины – 2000 – 2500 ккал. При этом, безуглеводная диета при гестационном диабете – под запретом.
Рекомендуемое меню для будущих мам с высокой глюкозой в крови
- завтрак – пшённая каша – 150 г., фруктовый чай, ржаной хлеб – 20 г;
- второй завтрак – подсушенная цельнозерновая булка – 50 г, несолёный сыр 17% – 20 г, яблоко – 1 шт.;
- обед – гречневая каша – 100 г, микс из капусты, топинамбура, огурцов – 150 г, тушёная говядина – 70 г;
- полдник – творог 5% – 100 г, несладкий крекер – 2 шт., апельсин – 1 шт.;
- ужин – отварное филе курицы – 60 г, овощной гарнир(морковь, капуста, перец) – 100 г, томатный сок – 180 мл, хлебцы – 2 шт.;
- за 3 часа до сна – кефир/йогурт – 200 мл.
Помимо соблюдения специальной диеты, больным гестационным диабетом показаны пешие прогулки (40 мин. в день) и умеренная физическая активность (гимнастика, водные упражнения).
Перед каждым приемом пищи, через 1 ч. после еды беременным важно измерять значение глюкозы в крови. Если принятые меры не снижают концентрацию сахара, стоит обратиться за консультацией к опытному эндокринологу. Сахарный диабет у беременных женщин в 20% случаев трансформируется в диабет 2 типа. Поэтому каждой маме, на протяжении 3 – 5 мес. после родов, важно следить за своим питанием и контролировать уровень выработки собственного инсулина.
Диета при инсулинозависимом диабете у детей

В 80% случаев у детей диагностируют инсулинозависимую форму диабета(1тип). Предотвратить последствия заболевания поможет ранняя диагностика, незамедлительное лечение и строгое соблюдение специального рациона.
Диета при диабете у детей
- Исключить из меню сахар, сладкую газированную воду, кондитерские изделия, хлебобулочную продукцию из пшеничной муки, жареные блюда, сдобу.
- Обогатить ежедневное меню несладкими фруктами, овощами и зеленью (без ограничений). Под запретом – виноград, бананы, изюм, финики, хурма, инжир.
- Использовать натуральные заменители сахара – стевию и нектар агавы..
- Распределить суточную норму еды на 6 приёмов. При этом, употреблять пищу важно в одинаковые промежутки времени. Допустимые отклонения в графике питания ребёнка – 15–20 мин.
- Принимать пищу следует через 15 мин. после введения инсулина и спустя 2 ч. после инъекции.
- При отсутствии возможности принять пищу в установленное время в качестве перекуса можно съесть хлебцы, грушу, орехи, бутерброд с сыром или яблоко. Ни в коем случае нельзя голодать.
- Купировать приступы гипогликемии поможет незамедлительный приём ломтика шоколада. Поэтому, у взрослого человека, который сопровождает ребёнка, всегда должен быть в наличии сладкий продукт.
- Обогатить дневной рацион ребёнка кисломолочными продуктами.
- Рассчитать дневную норму потребления фруктозы. Количество сахарозаменителя напрямую зависит от возраста ребёнка и характера течения болезни.
Для понижения глюкозы в крови ребёнку целесообразно давать отвары черники, крапивы, стеблей кукурузы, листьев мяты, ветвей барбариса, фасолевых стручков, плодов топинамбура, женьшеня и элеутерококка.
Полезные рецепты при диабете

Вегетарианский суп-пюре
Ингредиенты:
- брокколи – 300 г.;
- кабачок – 200 г.;
- шпинат – 100 г.;
- сельдерей – 200 г.;
- ржаная мука – 1 ст.л.;
- молоко – 200 мл.;
- лук – 1 шт.;
- сливки – 100 мл;
- вода – 500 мл.
Принцип приготовления:
- очистить, нарезать лук, кабачок, сельдерей, шпинат;
- разделить брокколи на соцветия;
- опустить в кипящую воду овощи, варить 15 минут;
- готовые продукты измельчить при помощи блендера;
- в полученную овощную смесь ввести молоко, сливки, добавить соль перец, поставить на плиту;
- протушить суп-пюре на медленном огне в течение трех минут;
- при подаче украсить зеленью.
Овощной салат
Ингредиенты:
- капуста белокочанная – 150 г.;
- масло оливковое – 1 ст.л.;
- зелень;
- помидоры – 2 шт.;
- огурцы – 2 шт.
Принцип приготовления: нарезать овощи, смешать в емкости, заправить растительным маслом.
Шницель из кальмаров с луком
Ингредиенты:
- сухари панировочные – 25 г.;
- кальмары – 400 г.;
- лук-порей;
- яйцо – 1 шт.;
- растительное масло;
- зелень (петрушка, шпинат);
- репчатый лук – 1 шт.
Последовательность создания:
- измельчить тушки кальмаров при помощи мясорубки;
- добавить к полученному фаршу молотые сухари, соль;
- очистить, нарезать, потомить на сковороде лук;
- нашинковать зелень;
- взбить яйцо;
- смешать лук, зелень, мясо кальмаров;
- сформировать шницели из фарша, толщиной 1 см.;
- обмокнуть мясной пласт в яйце, обвалять в сухарях;
- обжарить в течение 6 минут на огне до приобретения золотистого цвета.
Оладьи с черникой на ржаной муке
Ингредиенты:
- творог 2% – 200 г.;
- черника – 150 г.;
- трава стевия – 2 пакетика по 1 г.;
- сода – 0,5 ч.л. без горы;
- кунжутное масло – 2 ст.л.;
- ржаная мука – 200 г.;
- соль;
- яйцо – 1 шт.
Технология приготовления:
- сделать настойку из стевии: залить 2 пакетика травы стаканом горячей воды (90°С), настоять в течение 30-40 минут, охладить;
- помыть ягоды, просушить;
- замесить тесто: смешать творог, яйцо, настойку, затем аккуратно ввести муку, соду, чернику, масло;
- выпекать на разогретой сковороде 20 минут.
Зразы из цветной капусты
Продукты:
- яйца – 2 шт.;
- рисовая мука – 4 ст.л.;
- зеленый лук;
- цветная капуста – 500 г.;
- растительное масло;
- соль.
Последовательность создания зразов:
- разобрать цветную капусту на соцветия, проварить в течение 15 минут, откинуть на тарелку, затем остудить и измельчить;
- в полученное пюре ввести рисовую муку, соль;
- отставить тесто в сторону на 30 минут;
- сварить, измельчить яйцо;
- нарезать лук;
- скатать шарики из капустного теста, с них сформировать лепешки, в центр которых выложить яично-луковую начинку, защипнуть, обвалять в рисовой муке;
- овощные зразы жарить на небольшом огне по 9 минут с обеих сторон.
Запеканка из творога и груш
Ингредиенты:
- яйца – 2 шт.;
- творог 2% – 600 г.;
- сметана 10% – 2 ст.л.;
- рисовая мука – 2 ст.л.;
- ваниль;
- груши – 600 г.
Технология приготовления десерта:
- творог растереть с мукой, яйцами, ванилью.
- груши очистить от кожуры, извлечь сердцевину, поделить на 2 части: первую – нарезать кубиками 1 см х 1 см, вторую – натереть на крупной терки;
- смешать творог с фруктами, оставить «отдохнуть» на полчаса;
- выложить тесто в силиконовую емкость, верх запеканки смазать сметаной, распределить по поверхности дольки груш;
- выпекать в духовом шкафу при 180°С 45 минут.
Суфле из творога и моркови
Ингредиенты:
- морковь – 2 шт.;
- ржаная мука – 50 г.;
- творог – 200 г.;
- петрушка;
- соль;
- яйца – 3 шт.;
- грецкие орехи – 50 г.
Принцип приготовления:
- творог растереть до однородной массы;
- морковь очистить от кожуры, измельчить при помощи терки;
- разделить яйца на белки, желтки;
- измельчить петрушку, орехи;
- ввести желтки в морковно-творожную смесь;
- взбить белки;
- в формы для маффинов разложить бумажные формы;
- белки добавить в тесто, размешать, распределить массу по формочкам;
- поставить суфле в печь, выпекать 20 минут при t=190°С.
Таким образом, диета для больных сахарным диабетом играет важную роль, поскольку от правильности ее составления зависит самочувствие и жизнь больного. Поэтому к составлению рациона питания и его следованию, важно отнестись предельно серьезно и внимательно, в противном случае халатность может привести к трагическим последствиям.
- Источники
- Интернет- магазин OneTouch. – Питание при диабете.
- УЗ “16-я городская клиническая поликлиника”. – РЕКОМЕНДАЦИИ ПО ПИТАНИЮ ПРИ САХАРНОМ ДИАБЕТЕ.
- ГБУЗ “Березовская городская больница”. – Диета при сахарном диабете 2 типа.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Тедеева Мадина Елкановна
Специальность: терапевт, врач-рентгенолог, диетолог.
Общий стаж: 20 лет.
Место работы: ООО “СЛ Медикал Груп” г. Майкоп.
Образование: 1990-1996, Северо-Осетинская государственная медицинская академия.
Самоконтроль в широком понимании подразумевает весь комплекс навыков, которыми должен владеть больной сахарным диабетом для предотвращения острых и хронических осложнений заболевания. Сюда, помимо контроля сахара крови, входит взвешивание, уход за ногами, определение сахара и ацетона мочи, знание признаков острых осложнений сахарного диабета и меры их предупреждения.
Если Вы собираетесь в командировку или в отпуск
- Перед отъездом обязательно обратитесь к своему врачу за советом относительно предстоящего отпуска или командировки.
- Обязательно имейте при себе карточку больного сахарным диабетом или медицинскую справку её заменяющую.
- Возьмите с собой в поездку все необходимое: инсулины, шприц-ручки, шприцы, дезинфицирующие препараты, сахароснижающие таблетки и другие лекарства, прописанные Вам на более длительное время (с недельным запасом), чем то, которое Вы планируете провести на отдыхе или в командировке. Это необходимо, так как могут произойти непредвиденные задержки или какая-либо неожиданность.
- Возьмите с собой дополнительное питание, которое пригодится, если Вы не сумеете вовремя поесть, и обязательно несколько кусочков сахара (на случай гипогликемии).
- Часть медикаментов и продуктов положите в ручную кладь, на тот случай, если остальной багаж потеряется или будет доставлен с опозданием.
- Препараты инсулина, если Вы собираетесь в путешествие на самолете, обязательно возьмите с собой в салон, так как в багажном отделении самолета могут быть значительные перепады температур, которые способны повлиять на эффективность инсулина.
Поздние осложнения сахарного диабета
Если у больного сахарным диабетом в течение длительного времени сахар держится на очень высоком уровне, возникают поздние осложнения. Эти осложнения заключаются в нарушении кровообращения в мельчайших сосудах (капиллярах), в которых появляются типичные изменения. Степень поражения мелких сосудов (микроангиопатии) может определить врач. Для этого требуется исследование глазного дна с помощью офтальмоскопа. При этом можно непосредственно смотреть мелкие сосуды.
При плохой компенсации сахарного диабета увеличивается развитие атеросклеротических изменений крупных сосудов (артерий), что приводит к развитию и прогрессированию ишемической болезни сердца и атеросклерозу нижних конечностей.
При сахарном диабете могут быть поражены и нервы. Это связано с разрушением оболочки нервных волокон на фоне постоянно повышенного сахара крови.
Поздние осложнения возникают не у всех людей с диабетом, и нельзя предсказать, у кого они появятся. Однако исследования показали, что тщательный контроль за глюкозой крови препятствует развитию поздних осложнений или задерживает их.
Диабет может повлиять на следующие органы:
ГЛАЗА
Диабетическая микроангиопатия — нарушение кровообращения в мельчайших сосудах (ретинопатия — в сосудах сетчатой оболочки глаза).
Сахарный диабет при плохом лечении может стать причиной слепоты.
Поэтому для профилактики и лечения диабетической ретинопатии рекомендуется:
- оптимальная компенсация сахарного диабета, контроль артериального давления, функции почек, нормальный уровень холестерина крови, отказ от курения;
- ежегодное обследование окулистом с целью раннего выявления поражения сетчатки; при выявлении серьёзных ихменений, состояние глазного дна контролируется каждые 3 месяца;
- лечение поражения сетчатки лазерной фотокоагуляцией.
К сожалению, использование для лечения и профилактики диабетической ретинопатии ангеопротекторов является малоэффективным, особенно на фоне неудовлетворительной компенсации сахарного диабета.
ПОЧКИ
Диабетическая нефропатия — поражение почек при диабете. Развитие этого осложнения связано с хронической гипергликемией (повышенным сахаром крови) и артериальной гипертензией. Для того, чтобы эти изменения не привели к почечной недостаточности, существуют методы профилактики и лечения диабетической нефропатии:
- компенсация сахарного диабета;
- контроль за уровнем белка в моче; желательно определение микроальбуминурии (наличие минимальных количеств альбумина в моче) для своевремнной диагностики и начала лечения диабетической нефропатии;
- ингибиторы АПФ назначают даже при нормальном уровне артериального давления. Эти препараты имеют нефропротективный эффект, потому что, уменьшая давление в почечных клубочках, нормализуют их фильтрационную функцию;
- гипотензивная терапия, назначаемая врачом у пациентов моложе 50 лет при повышении артериального давления более 140/85 мм рт. ст. на фоне обязательного ограничения пищевой соли до 5 г в сутки;
- низкобелковая (в среднем, до 40 г животного белка в сутки) и низкосолевая (до 3—5 г соли в сутки) диета необходима при постоянном наличии белка в моче;
- коррекция высокого уровня холестерина и жиров крови благодаря строгому соблюдению диеты с ограничением жиров, снижению веса, а, при необходимости, приему лекарственных средств, нормализующих липидный спектр.
НЕРВНАЯ СИСТЕМА
Диабетическая нейропатия — поражение нервной системы при диабете: комплекс двигательных и чувствительных нарушений (тактильных, болевых, температурных, вибрационных, а также суставно-мышечного чувства); нарушение иннервации сердечно-сосудистой, пищеварительной, мочеполовой систем; нарушение функции зрачка; функции потовых желез; нарушение способности воспринимать гипокликемию. Диабетическая полинейропатия связана с разрушением оболочек нервных волокон на фоне хронического повышения сахара крови. Для профилактики и лечения диабетической нейропатии рекомендуется:
- компенсация сахарного диабета;
- медикаментозная терапия, влияющая на механизмы развития нейропатии (патогенетическая): препараты альфа-липоевой кислоты и витамины группы В;
- медикаментозная терапия, уменьшающая проявления нейропатии (симптоматическая): анальгетики, противосудорожные средства, антидепрессанты и другие.
СЕРДЦЕ
Из-за более быстрого развития атеросклероза на фоне плохо компенсированного сахарного диабета увеличивается риск развития и прогрессирования ишемической болезни сердца. К сожалению, при диабете часто бывают безболевые формы ишемической болезни, что связано с диабетической нейропатией. Для больного диабетом 2-ого типа риск инфаркта миокарда (сердца) явно выше. Причиной этого, кроме диабета, являются и содержания жиров (холестерина) в крови, недостаток движения. Когда к этому присоединить ещё и курение, опасность инфаркта особенно возрастает.
Поэтому рекомендуется:
- обращать внимание на боль в груди и /или одышку;
- посещать врача;
- контролировать сахар крови;
- контролировать артериальное давление;
- ограничивать потребление пищи, содержащей холестерин;
- не курить;
- выполнять физические упражнения в соответствии с указаниями врача.
НОГИ
От сужения сосудов на фоне атеросклероза и нарушения иннервации у пациента с диабетом особенно страдают ноги.
Ноги все хуже и хуже воспринимают температуру и болевые ощущения. Ногам больного диабетом угрожает двойная опасность: во-первых, он не сразу обнаружит потертости от обуви или ранки, вследствие пониженной чувствительности; во-вторых, возникшие ранки и другие повреждения плохо заживают. Возрастает риск распространения воспаления и увеличения размеров раны, что может привести к гангрене и необходимости ампутации стопы или ноги. Этой опасности можно и нужно избежать с помощью правильного ухода и лечения.
В случае поздних осложнений запрещается ходить босиком! Необходимо избегать ранок и ожогов! Холодные ноги нужно согревать шерстяными носками. Ни в коем случае не пользоваться грелками или электрогрелками, потому что, если температурная чувствительность кожи ног нарушена, можно вовремя не почувствовать ожог. Температуру воды в ванне нужно проверять рукой.
При покупке обуви её необходимо снять и надеть несколько раз, посмотреть, гладкая стелька или нет ли в обуви чего-либо такого, что может натереть и ли поранить ногу. Важно обратить внимание на то, чтобы обувь не была тесной. Необходимо покупать только мягкую, эластичную обувь. Новую обувь в первый раз надеть не более чем на 1 час. Не стоит покупать туфель на «шпильках», это может вызвать серьёзные нарушения кровообращения в стопе.
На пляж нужно надевать купальные тапочки и предохранять ноги от солнечных ожогов.
Ранки на ногах следует тотчас лечить. При воспалении необходимо сразу обращаться к врачу. Ежедневно, больной сахарным диабетом должен внимательно осмотреть свои ноги 1 раз. Это очень важно, чтобы своевременно обнаружить ранки, потертости и т. д.
Несмотря на все предосторожности, больной может все-таки поранить ногу. На это случай во всех поездках необходимо иметь с собой стерильный бинт и средства для дезинфекции. Рану нужно отчистить, продезинфицировать и наложить стерильную повязку. При первых признаках воспаления раны — немедленно обратиться к врачу. При больших повреждениях и глубоких ранах к врачу нужно обратиться сразу же, не дожидаясь воспаления. Если рана воспалена, больной ноге следует обеспечить полный покой.
Как ухаживать за ногами?
Ногти на ногах нужно не стричь, а опиливать. Если чувствительность кожи стоп нарушена, существует опасность повреждения ножницами кожи, возле ногтя, не почувствовав этого. Вот почему нужно пользоваться пилкой для ногтей, причем ногти нельзя опиливать слишком коротко. Уголки ногтей на ногах нужно оставлять.
При поздних осложнениях диабета нужно соблюдать несколько несложных правил. При мытье ног не принимать очень длительных ножных ванн, это слишком размягчает кожу. После мыться следует хорошо просушить кожу, особенно между пальцами. Смазать её жирным кремом для ног. Не смазывать кремом кожу между пальцами! Для обработки участков ороговения и мозолей ни в коем случае нельзя использовать режущие инструменты, такие как лезвие или бритва. Нельзя пользоваться мозольными пластырями! Для этого лучше воспользоваться пемзой.
Почему курение особенно опасно при сахарном диабете?
Помимо общеизвестных опасностей, которые являются непременными спутниками курения (хронический бронхит курильщика, высокий риск рака легких), при сахарном диабете последствия курения усугубляются рядом специфических причин. При повышенном уровне сахара крови часть гемоглобина связывается с глюкозой, что снижает работоспособность гемоглобина захватывать кислород в легких и затрудняет его отщепление в тканях. Это обстоятельство способствует возникновению кислородного голодания тканей (гипоксии). У курящего человека содержание кислорода во вдыхаемом воздухе во время курения снижено, а содержание углекислого и угарного газов — конкурентов кислорода за связь с гемоглобином — повышено, что усиливает состояние гипоксии. Кроме того, с течением времени у курильщиков снижается жизненная площадь легких, где происходит газообмен, вследствие отложения в легких продуктов сгорания.
Ещё одним отрицательным следствием курения при сахарном диабете является более частое поражение сосудов ног. Это связано с тем, что никотин является нервным ядом и его вдыхание приводит сначала к повышению тонуса сосудов, а затем к состоянию хронического спазма их, что ухудшает питание тканей и способствует более быстрому прогрессированию диабетической ангиопатии ( «ангио» — сосуд, «-патия» — поражение).
Как относиться к физическим упражнениям?
Занятия физкультурой очень полезны для больных сахарным диабетом ( в состоянии компенсации), особенно если они связаны с пребыванием на воздухе. Физические упражнения помимо того, что способствует «сжиганию» калорий, улучшают общее самочувствие, облегчают поддержание нормального уровня сахара, создают условия для нормализации функции сердечно-сосудистой системы, оказывают положительное психологическое влияние. Наиболее приемлемые виды физических упражнений — это плавание, спортивная ходьба, пешие прогулки, теннис, лыжи, езда на велосипеде, гребля на лодке (т.е. те виды, которые можно дозировать по степени физической активности).
Затраты энергии при выполнении физических нагрузок
|
Виды деятельности |
Ккал/час на 1 кг массы тела |
Для человека массой 70 кг, ккал |
|
Печатание на компьютере |
2,0 |
140 |
|
Отдельные виды домашней работы (глаженье, мытье посуды, стирка) |
1,8—4,0 |
126—280 |
|
Работы на садовом участке |
2,5—5,7 |
175—397 |
|
Ходьба по ровной дороге со скоростью 4 км/ч |
3,2 |
224 |
|
со скоростью 6 км/ч |
4,5 |
315 |
|
Бег трусцой по ровной дороге |
6,0 |
420 |
|
Бег со скоростью 9 км//ч |
9,0 |
630 |
|
15 км/ч |
16,0 |
1120 |
|
Ходьба на лыжах со скоростью 12 км/ч |
12,0 |
840 |
|
Езда на велосипеде |
3,5—9,0 |
245—630 |
|
Езда на автомашине |
1,6 |
112 |
|
Вождение автомобиля |
2,2 |
154 |
|
Плавание со скоростью 10м/мин |
3,0 |
210 |
Желательно заниматься физическими упражнениями в течение 20 минут или более ежедневно в одно и то же время. Если самочувствие указывает на недостаточную подготовленность к таким занятиям, то быстрая ходьба вокруг дома 3 или 4 раза в неделю будет хорошим началом. Занимаясь физкультурой, необходимо помнить, что интенсивные физические упражнения требуют дополнительного количества углеводов, поэтому в тех случаях, когда Вы посвящаете занятиям более получаса, нужно дополнительно принять 10—15 г углеводов на каждые 30 минут сверх этого времени занятий. Сделать это нужно и в том числе, если сахар крови перед занятиями не превышает 6 ммоль/л.
Лечение сахарного диабета – это не только регулярный приём сахароснижающих препаратов или введение инсулина. Это ещё и коррекция образа жизни – питания, физической нагрузки, режима работы и отдыха. Здоровый образ жизни при сахарном диабете – основа хорошего самочувствия и предупреждение осложнений заболевания.
Основа образа жизни при сахарном диабете
Каждому больному сахарным диабетом врач не только назначает препараты, снижающие уровень сахара, но и подробно рассказывает об особенностях образа жизни, который обеспечит успешное лечение и поможет предупредить развитие тяжёлых осложнений. Нередко в кабинете эндокринолога больной получает брошюру с подробным описанием диеты, регулярности приёма препаратов, рекомендациями по оптимальной физической нагрузке.
Любимое выражение врачей-эндокринологов: «Сахарный диабет – это не болезнь, а образ жизни». Поначалу скрупулёзный подсчёт всего съеденного и выпитого в сочетании с точно рассчитанной интенсивностью физической нагрузки кажется многим больным утомительным, однако вскоре большинство из них привыкает к подобной необходимости и практически не чувствует себя ущемлённым и лишённым радостей жизни.
Главные правила для больного сахарным диабетом:
-регулярно посещать врача-эндокринолога и выполнять его предписания (использование глюкометра, подсчёт «хлебных единиц» и т. п.);
-ни под каким предлогом не пропускать приём пищи;
-не есть что попало и сколько попало: количество калорий и углеводов в каждой порции должно быть учтено с целью коррекции введения инсулина;
-следить за весом;
-выпивать не меньше 1,5 литров жидкости в день (доза воды дана для человека среднего роста и среднего веса);
-ограничивать потребление соли;
-алкоголь – под запретом или резко ограничен;
-регулярная физическая нагрузка рекомендованной интенсивности;
-всегда снижать высокую температуру при острых заболеваниях (грипп, ОРЗ и др.) и учитывать это при расчёте дозы инсулина (при сахарном диабете I типа);
-консультироваться с врачом-эндокринологом в период планирования беременности, перед дальней поездкой и в других неординарных обстоятельствах;
-поставить своих родных в известность об особенностях заболевания и основах оказания первой помощи, чтобы в случае ухудшения самочувствия они смогли помочь.
Питание при сахарном диабете
При сахарном диабете питание должно быть сбалансированным и дробным – не менее 5 раз в день. Рекомендуют:
-супы на слабом бульоне (крепкие отвары противопоказаны);
-мясо и рыба – нежирные сорта;
-крупы: овсянка, пшено, перловка, греча, рис. Манку лучше исключить;
-бобовые;
-макароны с ограничением;
-хлеб с ограничением, лучше ржаной с отрубями;
-овощи: рекомендованы капуста, салат, зелень, редис, кабачки, огурцы; с ограничением – картошка, морковь и свёкла;
-яйцо: до 2 штук в день;
-фрукты и ягоды с ограничением сладких видов; противопоказаны бананы, земляника, виноград;
-молочные продукты: рекомендованы кисломолочные продукты, творог; цельное молоко – ограничено или исключают полностью;
-жиры: ограничение животных жиров, умеренное употребление растительного масла;
-напитки: свежие соки, некрепкие кофе и чай.
При сахарном диабете II типа противопоказаны рафинированные углеводы в виде:
-сахара;
-конфет;
-пирогов;
-булок;
-меню учреждений фастфуда;
-пирожных и тортов.
Больным сахарным диабетом I типа обычно разрешают вышеуказанные продукты при условии умеренности и дополнительного введения инсулина. Доза инсулина подсчитывается самим больным исходя из содержания сахара в порции.
Физическая активность
Частота и интенсивность физической нагрузки больного сахарным диабетом должна быть обсуждена с лечащим врачом. Дело в том, что физическая активность сопряжена с повышенным потреблением органами глюкозы. Здоровый организм без проблем компенсирует возникающую гипогликемию (снижение уровня глюкозы крови), а вот в случае с сахарным диабетом этого может не произойти – организму нужна помощь в виде коррекции дозы инсулина или введения сахара.
Физическая активность при сахарном диабете должна строиться на определённых принципах.
Никаких перегрузок – не только в спортивном зале и на стадионе, но и при работе по дому и в огороде.
Рекомендованные виды активности: ходьба, лёгкий бег, фитнес в спецгруппе, теннис, плавание, волейбол, футбол, танцы.
Под запретом: подъем тяжестей и экстремальные виды спорта.
Контроль уровня сахара перед и после тренировки (для больных сахарным диабетом I типа). Врач расскажет вам о допустимом уровне сахара для физической активности: обычно этот показатель не должен превышать 10-11 ммоль/л и не должен быть ниже 6 ммоль/л.
Начало тренировок – постепенное: первая тренировка – 10-15 минут, вторая – 20 и т. д. Необходимо плавно приучить сердце и мышцы к более интенсивной работе.
Нельзя тренироваться на голодный желудок – это рискованно в плане развития гипогликемии и комы.
Во время занятий нужно быть внимательным к своему самочувствию: головокружение, чувство дурноты должны стать сигналом к прекращению тренировки и измерению уровня сахара.
Всегда иметь при себе кусочек сахара или конфету: они помогут быстро устранить резкое падение сахара крови.
Для больного сахарным диабетом I типа – обязательная коррекция дозы инсулина перед физической активностью. Помните, что физическая активность – это не только тренировка в спортзале, но и занятия сексом, попытка догнать отходящий автобус, работа в саду и даже мытьё полов.
Физическая активность при сахарном диабете важна по нескольким причинам. Во-первых, она помогает справиться с проблемой лишнего веса; во-вторых, предупреждает развитие и прогрессирование осложнений со стороны сердца и сосудов; в-третьих, повышает чувствительность тканей к инсулину, что позволяет снизить дозировку инсулина или сахароснижающих лекарственных средств.
Курение и алкоголь
Курение – одна из недопустимых привычек при сахарном диабете. Курение повышает риск сердечно-сосудистых заболеваний, который и так при этом заболевании достаточно высок. Не стоит опасаться, что отказ от курения приведёт к повышению веса: риск от курения во много раз превышает опасность ухудшения состояния от незначительной прибавки веса, которую, кстати, можно компенсировать правильной диетой.
В отношении алкоголя любой врач-эндокринолог посоветует больному с сахарным диабетом отказаться от спиртных напитков или же резко ограничить частоту и особенно дозу употребляемого алкоголя. С чем это связано?
Алкоголь снижает уровень сахара крови.
Спиртные напитки ухудшают состояние сердца и сосудов.
Даже в состоянии лёгкого опьянения человек может не почувствовать признаки приближающейся гипогликемии, совершить ошибку в подсчёте дозы инсулина или просто проигнорировать саму необходимость корректировки дозы.
Трудовая деятельность при сахарном диабете
Для больного сахарным диабетом существуют ограничения при устройстве на работу. Больному следует учитывать, что его работа не должна быть связана с опасностью для жизни (своей и других людей), ночными сменами, невозможностью соблюдения режима приёма пищи и введения инсулина. Противопоказаны также любые сильные стрессовые нагрузки: интенсивное психическое напряжение, контакты с токсинами, неблагоприятный микроклимат (горячий цех, высокая запылённость и т. п.), тяжёлая физическая работа.
При условии соблюдения всех рекомендаций врача и ведения здорового образа жизни сахарный диабет не принесёт вам серьёзных огорчений и не помешает вести активную жизнь, полную радостей и открытий.




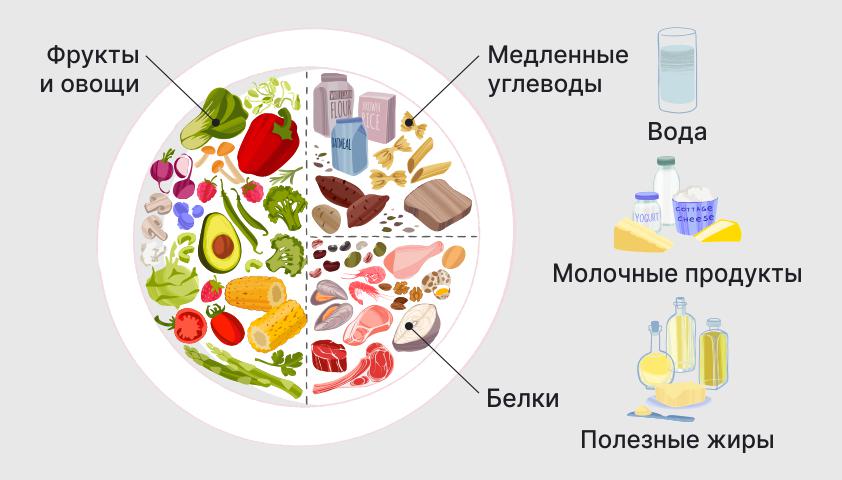



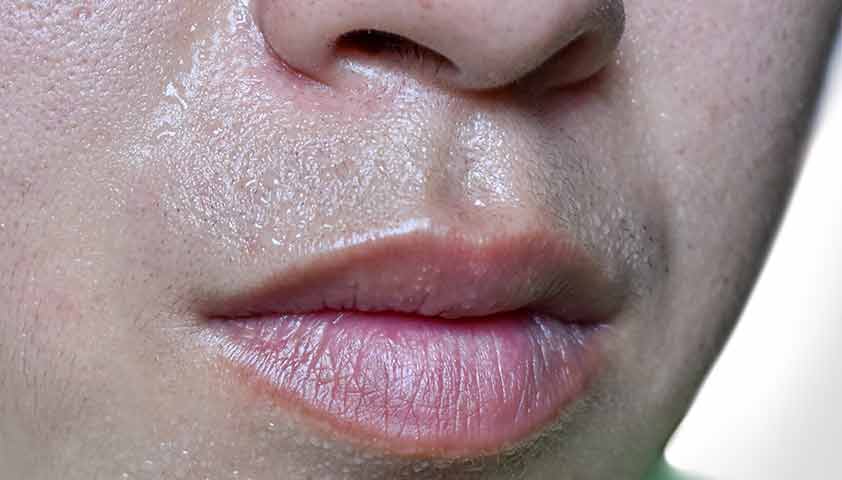






 и превышении нормы сахара в 3 и более раз.
и превышении нормы сахара в 3 и более раз.