Ежедневно вирусом иммунодефицита человека (ВИЧ) заражаются 4 000 человек в мире, 1 100 из которых — молодые люди в возрасте от 15 до 24 лет. Если такая тенденция сохранится, то к 2025 году более миллиона человек окажутся инфицированными.
Причины заболевания
В подавляющем большинстве случаев тяжёлый иммунодефицит развивается на фоне заражения ВИЧ. Этот вирус в разных концентрациях обнаруживается в крови, слюне, влагалищном секрете, эякуляте, поте, слезах и грудном молоке. Инфицирование происходит при контакте с заражёнными биологическими жидкостями.
Также тяжёлый иммунодефицит может развиться у людей с генетическими мутациями: когда поломаны участки генов, отвечающих за работу иммунной системы. У таких пациентов могут обнаруживаться различные генетические заболевания: алимфоцитоз (врождённый дефицит лимфоцитов — клеток иммунной системы), синдром тяжёлого комбинированного иммунодефицита, тимическая алимфоплазия и другие.
Характеристика возбудителя
Возбудитель СПИДа — вирус иммунодефицита человека (ВИЧ). Он относится к семейству ретровирусов (Retroviridae), роду лентивирусов (Lentivirus).
По строению выделяют два вида вируса: ВИЧ-1 (заразен и опасен для человека) и ВИЧ-2 (менее патогенен, передаётся с меньшей вероятностью).
На поверхности вирусной частицы (или, по-научному, вириона) есть специальные белки, благодаря которым ВИЧ приклеивается к поверхности лимфоцита — клетки иммунной системы. Затем он пробирается внутрь и начинает размножаться. Делает он это очень быстро — всего за один день в организме появляется до 1 миллиарда новых вирусных частиц.
Заражённые лимфоциты погибают, и свежеиспечённые вирионы идут искать новые клетки, чтобы превратить их в фабрики по производству вирусов.
Из-за массовой гибели клеток иммунитета организм человека оказывается беззащитен перед армией микроорганизмов внешней среды и собственной микрофлоры, а также перед раковыми клетками.
Чем активнее работает иммунная система, тем агрессивнее её поражает вирус
Есть у ВИЧ и слабые стороны — он крайне неустойчив во внешней среде. При нагревании выше 56 °С он гибнет через одну минуту. Не выдерживает воздействия 70%-ного этилового спирта, эфира, ацетона, 5%-ного раствора хлорамина, 6%-ного раствора перекиси водорода.
При этом вирус остаётся жизнеспособным в течение нескольких дней в высушенном состоянии, а в замороженном может жить до 10 лет. А ещё ВИЧ может оставаться активным до 4 недель в закрытой среде внутри шприца.
Распространённость ВИЧ-инфекции
По данным за 2021 год, в мире живут 38,4 миллиона человек с ВИЧ. Полтора миллиона из них заразились в 2021 году. 650 тысяч умерли от болезней, связанных со СПИДом (по неофициальным данным — до 800 тысяч человек). При этом 85% всех людей, живущих с ВИЧ, знают свой статус.
По сравнению с 1996 годом, когда показатель инфицирования ВИЧ достиг пикового значения, число новых случаев заражения сократилось на 54%.
Ключевые группы риска по заражению ВИЧ:
- работницы секс-индустрии и их клиенты;
- мужчины-гомосексуалы и их сексуальные партнёры;
- люди, которые употребляют инъекционные наркотики;
- трансгендерные женщины.
Пути заражения ВИЧ
Вирус иммунодефицита человека обнаруживается в самых разных биологических жидкостях, но в достаточном для заражения количестве он, как правило, накапливается только в крови, грудном молоке, эякуляте и влагалищном секрете.
Заразиться ВИЧ-инфекцией может любой человек, независимо от пола и возраста
При этом около 1–2% людей имеют большую устойчивость перед вирусом. У них есть генетическая мутация, благодаря которой вирусная частица не может соединиться с Т-лимфоцитом.
Есть предположение, что эта мутация появилась около 1 000 лет назад в Северной Европе, среди викингов. Некоторые учёные считают, что мутация даёт некоторую защиту не только от ВИЧ — ещё она снижает вероятность заразиться чёрной оспой (инфекционным заболеванием, вызванным вирусом Variola).
Основные пути заражения ВИЧ:
- вагинальный половой контакт без презерватива (уязвимы оба партнёра);
- анальный половой контакт без презерватива (в большей степени уязвим принимающий партнёр);
- совместное использование шприцев и других медицинских инструментов для употребления наркотиков;
- передача вируса от матери ребёнку во время беременности, родов, кормления грудью (если женщина лечит ВИЧ в течение всей беременности и после неё, то риск заражения ребёнка не превышает 1%);
- реже — оральный половой контакт (инфицирование возможно, если концентрация вируса в организме заражённого человека очень высокая, а также если на слизистой оболочке рта и половых органов есть ранки и язвы);
- редко — переливание крови и её компонентов, пересадка донорских органов и тканей (все биологические материалы тщательно проверяют, но человеческий фактор не исключён);
- крайне редко — глубокий поцелуй (если у обоих партнёров кровоточат дёсны или во рту есть обширные язвы);
- теоретически — пирсинг и татуировка (если процедуры проводят в антисанитарных условиях).
Использование презерватива помогает защититься от ВИЧ-инфекции
Заражение вирусом иммунодефицита возможно при соблюдении определённых условий:
- источник инфекции — человек с высокой вирусной нагрузкой (в 1 миллилитре его крови находится от 50 до 100 тысяч вирусных частиц);
- есть благоприятные для передачи вируса обстоятельства — повреждённая кожа, слизистые оболочки половых органов или рта.
Как нельзя заразиться ВИЧ:
- воздушно-капельным путём — через кашель и чихание, разговор;
- фекально-оральным путём — при использовании общей посуды и употреблении пищи, заражённой вирусом иммунодефицита человека;
- контактным путём — через рукопожатие, обычные поцелуи, непроникающие сексуальные действия;
- на приёме у стоматолога — ВИЧ погибает под действием антисептиков;
- при взятии анализа крови — процедуру проводят одноразовыми инструментами и обязательно обеззараживают область прокола;
- при укусе насекомого.
ВИЧ нельзя заразиться при обычном рукопожатии
Факторы риска развития СПИДа
Группы риска по СПИДу — это особые социальные группы, в которых доля ВИЧ-инфицированных особенно велика. К ним прежде всего относятся наркоманы, гомосексуалисты и люди, часто меняющие половых партнёров и не использующие барьерную контрацепцию.
Условно все группы риска можно разделить на две категории:
- связанные с поведением человека — гомосексуальные контакты (при этом выше риск травмировать слизистую оболочку половых органов, открыв тем самым дорогу вирусу), слишком бурные половые акты (та же причина);
- биологически обусловленные — рождение заражённого ребёнка у ВИЧ-инфицированной матери, кормление младенца грудью.
Люди, употребляющие инъекционные наркотики, с высокой долей вероятности могут заразиться ВИЧ
Симптомы ВИЧ-инфекции
В среднем от момента заражения ВИЧ до развития СПИДа проходит 10 лет, от появления СПИДа до смерти — от 0,5 года до 2 лет.
Условной границей начала СПИДа считают критическое (менее 200 клеток в одном микролитре крови) снижение T-лимфоцитов — клеток иммунной системы, которые борются с инфекциями, — а также развитие хотя бы одного из СПИД-ассоциированных заболеваний.
При таком ослаблении иммунной системы у пациента развиваются патологии, которые почти никогда не встречаются у здоровых людей. Это прежде всего различные виды рака и оппортунистические инфекции — болезни, которые возникают только на фоне иммунодефицита. Например, туберкулёз, церебральный токсоплазмоз (поражение головного мозга), пневмоцистоз (поражение дыхательных путей) и другие.
Основные симптомы ВИЧ-инфекции:
- лихорадка;
- боль в горле;
- головная боль;
- кашель;
- тошнота и рвота;
- частое повышение температуры;
- потливость (особенно по ночам);
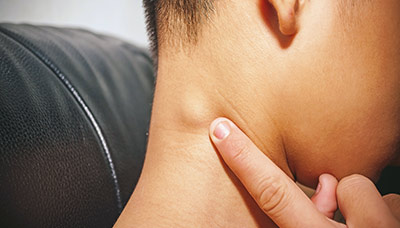
- воспаление лимфатических узлов;
- длительная диарея;
- дерматит — воспаление кожи;
- кандидоз — инфекционное заболевание, вызванное грибками рода Candida, которое поражает кожу, слизистые оболочки и внутренние органы;
- онихомикоз — грибковое поражение ногтя;
- пневмония — воспаление лёгких;
- герпес — вирусное заболевание, при котором на коже и слизистых оболочках появляются высыпания в виде пузырьков;
- туберкулёз — инфекционное заболевание, которое в основном поражает лёгкие.
Беспричинное воспаление лимфатических узлов — один из тревожных симптомов, который может указывать на развитие ВИЧ-инфекции
При таких симптомах нужно как можно скорее обратиться к врачу, чтобы поставить диагноз и начать лечение.
СПИД-индикаторные заболевания
Пациенты, инфицированные ВИЧ, как правило, погибают не от самого вируса и даже не от СПИДа, а от его последствий — заболеваний, которые в медицине принято называть СПИД-индикаторными или СПИД-ассоциированными.
Пневмоцистоз
Пневмоцистоз — одна из наиболее частых инфекций при СПИДе, вызванная пневмоцистами.
Пневмоцисты — дрожжеподобные грибы, которые заселяют лёгкие
Пневмоцистозом чаще всего болеют недоношенные дети и пациенты с ВИЧ, причём для последних болезнь смертельно опасна: без лечения она неизбежно приводит к летальному исходу.
Инкубационный период пневмоцистоза обычно длится от 10 дней до 2–5 недель. Затем у пациента появляется слабость, вялость, бледность. Температура повышается до 37–38 °С. Такое состояние может длиться до 7 недель. Затем у человека возникает одышка и сухой кашель.
Со временем развиваются и другие симптомы: высокая (больше 38 °С) температура, навязчивый кашель с пенистой мокротой, тахикардия (учащённый пульс), хрипы, ослабленное дыхание.
У пациентов со СПИДом возможны внелёгочные проявления болезни:
- отит — воспаление уха;
- гайморит — воспаление слизистой оболочки верхнечелюстной пазухи;
- ретинит — воспаление сетчатки глаза;
- тиреоидит — воспаление щитовидной железы.
Если к пневмоцистозу присоединяется бактериальная или грибковая инфекция, то у пациента может развиться абсцесс лёгкого.
Для диагностики пневмоцистоза обычно назначают микроскопическое исследование мокроты и бронхиального секрета.
16.4. 
1 день

120.3. 
4 дня

Кандидоз
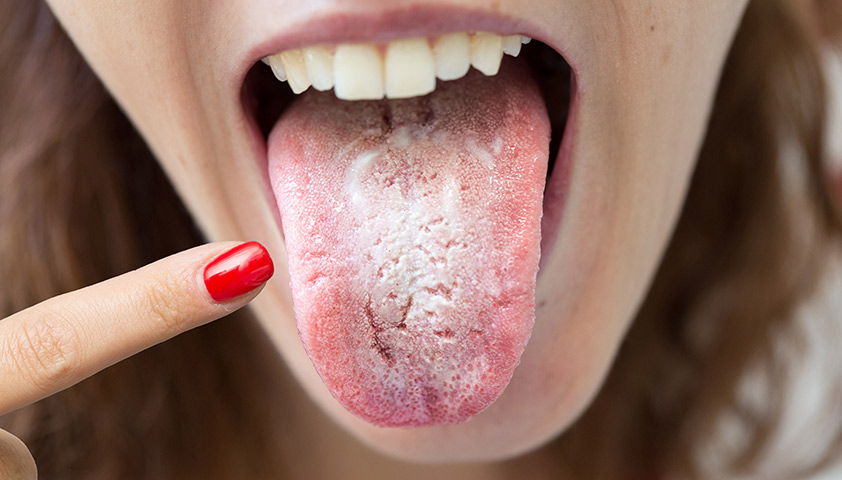
Кандидоз (устаревшее название монилиаз) — инфекционное заболевание, которое вызывают микроскопические дрожжеподобные грибы рода кандида (Candida), которые в норме в небольшом количестве населяют слизистые оболочки полости рта, желудочно-кишечного и урогенитального тракта, а также кожу.
Один из симптомов кандидоза — белый налёт на коже и слизистых оболочках
При снижении иммунитета кандиды активно размножаются, что приводит к образованию белого налёта на коже и слизистых оболочках, а у женщин — ещё и к белым творожистым выделениям из влагалища.
У пациентов со СПИДом кандидоз чаще переходит в более серьёзную, инвазивную форму, которая поражает внутренние органы и трудно поддаётся лечению. У таких людей выше риск воспаления сердечной мышцы (эндокардит, миокардит), лёгких (пневмония), заражения крови (сепсис). Также повышается вероятность развития кандидозного менингита (воспаление оболочек головного мозга) и менингоэнцефалита (воспаление оболочек и вещества головного мозга).
Характерные проявления инвазивного кандидоза:
- температура тела выше 38 °С;
- учащённый пульс (тахикардия) и нестабильное давление;
- одышка, слабое дыхание;
- уменьшение количества суточной мочи;
- белый налёт на ногтях и слизистых оболочках полости рта;
- патологические выделения из влагалища.
Один из наиболее достоверных способов диагностировать кандидоз — метод полимеразной цепной реакции (ПЦР). С его помощью выявляют специфические фрагменты ДНК грибов рода Candida, а также определяют их вид.
19.77. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 2 дня

19.22.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) Кач. 1 день

19.22.2. 
Колич. 1 день

Криптококкоз
Криптококкоз (болезнь Буссе — Бушке, лёгочный торулёз, европейский бластомикоз) — это инфекция, вызванная патогенными дрожжеподобными грибами рода Cryptococcus. В подавляющем большинстве случаев болезнь обнаруживается у ВИЧ-инфицированных пациентов.
По клиническим проявлениям криптококкоз напоминает пневмонию: у пациента повышается температура, появляется тупая ноющая боль в груди. Если заболевание прогрессирует, боль становится сильнее. Появляется кашель с мокротой, иногда — кровохарканье. Возникает одышка, причём даже при малейшей физической нагрузке и в покое.
Кровохарканье — откашливание крови или окровавленной слизи
На фоне СПИДа криптококкоз часто приводит к осложнениям — поражению головного мозга, почек и других органов. Без лечения летальный исход наступает почти в 100% случаев.
При подозрении на криптококкоз врачи обычно назначают клинический анализ мокроты.
16.4. 
1 день

120.3.07.35.01.0. 
5 дней

154.0. 
30 дней

Аспергиллёз
Аспергиллёз — грибковая инфекция, которую вызывают различные виды плесневых грибков рода Aspergillus.
Чаще всего болезнь поражает лёгкие. На начальных стадиях симптомы аспергиллёза напоминают бронхит или трахеобронхит: кашель с мокротой серого цвета, кровохарканье, слабость, беспричинная потеря веса. Затем развивается аспергиллёзная пневмония, которая часто сопровождается лихорадкой, ознобом, кашлем с обильной слизисто-гнойной мокротой, болями в груди, кровохарканьем.
Если грибы заселяют лор-органы, то у пациента возникает отит (воспаление уха), ринит (воспаление слизистой оболочки носа), синусит (воспаление слизистой оболочки придаточных пазух носа), тонзиллит (воспаление миндалин) или фарингит (воспаление глотки).
Если грибы аспергиллы поселяются в ушах, то у пациента может развиться отит
У пациентов со СПИДом чаще возникает генерализованная форма аспергиллёза — когда инфекция поражает самые разные ткани и органы, включая сердце, печень, головной мозг. Летальность при такой форме очень высокая.
Обнаружить аспергиллёз помогают прицельные лабораторные анализы.
20.129. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Кач. 8 дней

153.0. 
7 дней

152.0. 
14 дней

Токсоплазмоз
Токсоплазмоз — инфекция, которую вызывают простейшие внутриклеточные паразиты токсоплазмы (Toxoplasma gondii).
Чаще всего люди заражаются токсоплазмозом от домашних питомцев
Заболевание может стать причиной лимфаденита (воспаления лимфоузлов), гепатита (воспаления печени), менингоэнцефалита (воспаления головного мозга), пневмонии (воспаления лёгких).
Токсоплазмоз особенно опасен для беременных (выше риск самопроизвольного прерывания беременности) и для пациентов со СПИДом (течение болезни особенно тяжёлое). При этом у заражённого ВИЧ человека повышается температура до 38–39 °С, появляется лихорадка, страдает головной мозг. Есть риск летального исхода.
Выявить токсоплазмоз помогает лабораторная диагностика.
19.39.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

50.1.1343. 
1 день

19.39.2. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 1 день

19.39.3. 
1 день

Криптоспоридиоз
Криптоспоридиоз — инфекция, вызванная внутриклеточными паразитами криптоспоридиями (Cryptosporidium), которые принадлежат к классу споровиков (Sporozoasida).
Заболевание поражает в основном органы желудочно-кишечного тракта и сопровождается водянистой диареей, тошнотой и рвотой, сильными болями в животе.
Рвота — один из симптомов криптоспоридиоза, инфекции, поражающей органы ЖКТ
При этом у пациентов, инфицированных вирусом иммунодефицита человека, криптоспоридиоз протекает тяжелее и дольше — примерно у 60% из них болезнь продолжается до 4 месяцев и может осложниться криптоспоридиозной пневмонией, приводящей к летальному исходу.
158.0. 
1 день

Бациллярный ангиоматоз
Бациллярный (или эпителиоидный) ангиоматоз — хроническое инфекционное заболевание, которое вызывают бактерии бартонеллы (Bartonella henselae и Bartonella quintana).
Заражение происходит контактным путём — из-за укусов и царапин больных кошек
В группе риска — пациенты со СПИДом и люди, которые проходят химиотерапию и лучевую терапию.
Инкубационный период может длиться годами, но при глубоком истощении иммунитета появляются первые симптомы — температура 37,5–38 °С, слабость, увеличение лимфатических узлов. Затем возникают кожные высыпания — их количество может достигать нескольких сотен. Сыпь сначала выглядит как плотные красно-фиолетовые бугорки, которые со временем разрастаются и могут начать гноиться.
Со временем инфекция поражает кости, головной мозг, органы желудочно-кишечного тракта, органы дыхания.
Обнаружить болезнь помогут общий и биохимический анализы крови. В ОАК будет повышено СОЭ (скорость оседания эритроцитов), снижено количество эритроцитов и тромбоцитов. Биохимический анализ обнаружит увеличенную концентрацию печёночных ферментов АЛТ и АСТ, общего и непрямого билирубина.
3.9.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

28.339. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Сифилис
Сифилис — хроническое инфекционное заболевание, вызываемое бледной трепонемой (Treponema pallidum) и передаваемое преимущественно половым путём.
Возбудитель сифилиса — бактерия бледная трепонема
Инкубационный период сифилиса в среднем длится от 2 недель до 2 месяцев, в это время Treponema pallidum активно размножается в организме человека, но симптомов болезни ещё нет.
Примерно через 2–3 недели после заражения на месте контакта трепонемы со слизистой оболочкой появляется язва, или шанкр. Чаще язвы возникают на половом члене, в вагине или вокруг анального отверстия. Реже — во рту, на языке и губах, на пальцах рук.
Шанкр — небольшое круглое безболезненное образование с ровными краями. Часто люди не замечают их или не обращают внимания, потому что язвы их не беспокоят.
Через несколько недель после исчезновения первых симптомов у человека могут появиться:
- красная или коричневая сыпь на теле, в основном на ладонях и ступнях;
- «ожерелье Венеры» — светлые округлые очаги на груди, шее, в верхней части спины;
- беловатые язвы во рту и на губах;
- высокая температура;
- головная боль;
- боль в мышцах и суставах;
- слабость;
- кашель;
- насморк;
- конъюнктивит;
- увеличение лимфоузлов на шее, в области паха и подмышек;
- очаговое выпадение волос.
Без лечения заболевание переходит в латентную форму, которая может длиться годами и даже десятилетиями, разрушая внутренние органы. При этом никаких тревожащих симптомов не появляется.
Третичный сифилис — это последняя стадия сифилиса. До неё заболевание доходит крайне редко, потому что обычно пациенты всё же успевают обратиться к врачу вовремя и получить необходимое лечение. Но если этого не происходит, болезнь поражает внутренние органы, головной и спинной мозг.
Подтвердить или исключить сифилис помогает ПЦР-тест или исследование антител — белков, которые вырабатывает иммунная система, когда в организм попадает инфекция.
19.50.2. 
Кач. 2 дня

20.80. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Туберкулёз
Туберкулёз — это инфекционное заболевание, вызываемое микобактериями группы Mycobacterium tuberculosis complex. Как правило, инфекция поражает лёгкие, но может затрагивать и суставы, кости, глаза, кожу и даже нервную систему.
Симптомы туберкулёза очень разнообразны. Но чаще всего их можно разделить на две группы. Сперва у пациента с туберкулёзом развивается синдром интоксикации, затем — симптомы со стороны поражённого микобактериями органа.
Признаки синдрома интоксикации:
- умеренное повышение температуры тела, особенно по вечерам;
- ночная потливость;
- слабость, утомляемость;
- снижение аппетита;
- потеря веса;
- головная боль;
- раздражительность.
При поражении лёгких обычно развивается кашель, иногда с кровохарканьем
В случае внелёгочного туберкулёза выделить специфические признаки болезни ещё сложнее: они ничем не отличаются от симптомов других заболеваний. Например, туберкулёз позвоночника вызывает боли в спине, туберкулёз почек — появление крови в моче.
Базовый анализ, который позволяет обнаружить туберкулёз — микроскопическое исследование мокроты на наличие микобактерий туберкулёза: тест позволяет выявить около половины реальных случаев заболевания.
16.15. 
1 день

20.136. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 5 дней

20.64. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 8 дней

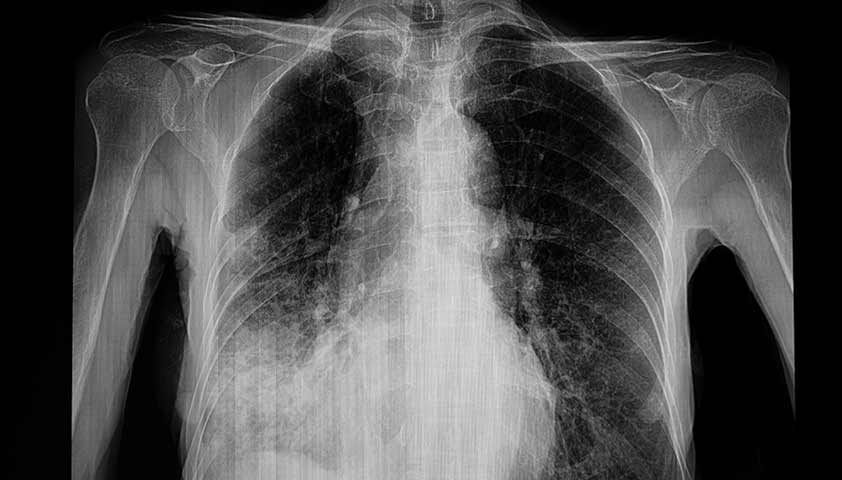
Внебольничная пневмония
Внебольничная пневмония — острое инфекционное заболевание, которое может быть вызвано вирусами, бактериями, грибами, простейшими. Всего известно более 100 возбудителей болезни, но чаще всего это пневмококки, микоплазма, хламидофила, гемофильная палочка, респираторные вирусы и золотистый стафилококк.
Основные признаки внебольничной пневмонии: быстрый подъём температуры до 38 °С и выше, слабость, головная боль, сухой кашель, который через несколько дней становится влажным — с мокротой ржавого или бурого цвета.
На рентгеновском снимке — пневмония правого лёгкого
Пациенты со СПИДом входят в группу риска по тяжёлому течению внебольничной пневмонии. У них часто возникают лёгочные и внелёгочные осложнения: абсцесс и гангрена лёгкого, острая дыхательная недостаточность, септический шок, менингит, ДВС-синдром (бесконтрольное тромбообразование, которое протекает на фоне массивных кровотечений).
При подозрении на внебольничную пневмонию врач может назначить пациенту общий анализ крови и общий анализ мочи.
В анализе крови при пневмонии будут повышены лейкоциты и СОЭ (скорость оседания эритроцитов). В общем анализе мочи может обнаружиться высокое количество белка (протеинурия) и/или небольшое количество крови.
3.9.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

9.1. 
1 день

19.51.2. Соскоб (+450 ₽) 
Соскоб (+450 ₽) Кач. 2 дня

120.3.07.35.01.0. 
5 дней

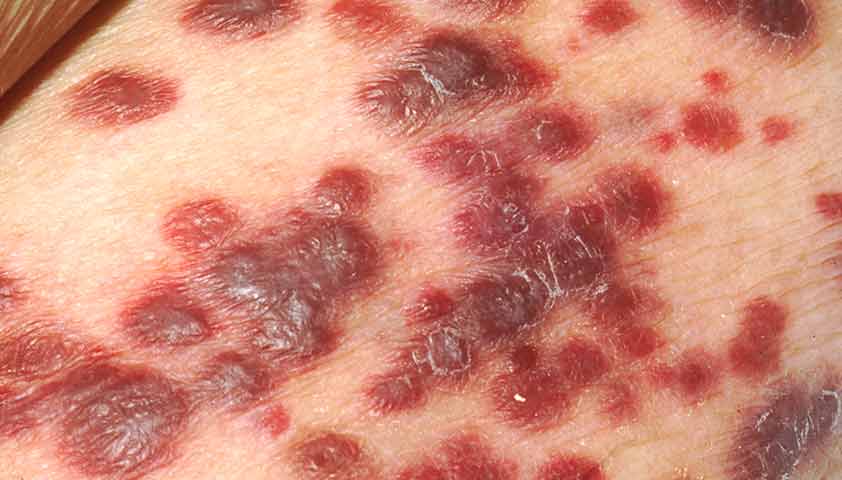
Саркома Капоши
Саркома Капоши (ангиосаркома Капоши, ангиоэндотелиома кожи, множественная геморрагическая идиопатическая саркома Капоши) — злокачественное поражение кожи, слизистой оболочки рта, лимфатических узлов.
Среди людей со СПИДом распространённость саркомы Капоши может достигать 40–60%
Вначале на коже появляются плотные фиолетово-синие пятна, которые сливаются и образуют округлые узлы. Они постепенно растут и причиняют пациенту боль (особенно при давлении на узел), распространяются на лимфоузлы и внутренние органы. У пациентов со СПИДом саркома Капоши часто приводит к осложнениям — кровотечениям из распадающихся опухолей и сепсису (заражению крови).
С учётом того, что саркома Капоши чаще всего ассоциирована со СПИДом, пациентам могут назначить исследования на ВИЧ.
20.79. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

19.96. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Кач. 3 дня

ВИЧ-инфекция при беременности
Наиболее серьёзное последствие ВИЧ-инфекции — заражение плода. Если концентрация лимфоцитов в крови женщины низкая (< 350 мкл-1), то инфицирование произойдёт в 80% случаев. В 15–30% случаев вирус попадёт от матери ребёнку внутриутробно или во время родов. В 5–15% — передастся через грудное молоко.
При этом профилактика передачи ВИЧ-инфекции от матери ребёнку позволит снизить риск заражения до 1–2%.
У ВИЧ-инфицированных женщин существенно повышается риск преждевременных родов (17,1%). Если пациентке удалось выносить ВИЧ-инфицированного ребёнка, то после рождения болезнь у него будет развиваться стремительно — симптомы СПИДа проявятся в течение первых 5 лет жизни.
ВИЧ-инфекция у детей
У детей ВИЧ-инфекция может быть врождённой или приобретённой.
В первом случае у маленьких пациентов развиваются СПИД-индикаторные заболевания, которые обычно протекают тяжёло и сопровождаются осложнениями (такими, как заражение крови). Во втором случае (приобретённый СПИД) у детей происходят фатальные изменения в центральной нервной системе — задержка психического развития, расстройство координации. Также присоединяются СПИД-индикаторные заболевания — саркома Капоши, туберкулёз, герпес-вирусные инфекции, пневмония и другие.
Среди тревожных признаков заражения детей — недостаточный прирост веса, длительная диарея, увеличение лимфатических узлов, одновременное увеличение печени и селезёнки, задержка физического и умственного развития.
Без лечения продолжительность жизни детей со СПИДом составляет всего несколько лет. Смерть наступает из-за тяжёлых осложнений сопутствующих болезней.
Течение ВИЧ-инфекции
После того как вирус оказался внутри клетки, он высвобождает свой генетический материал и начинает формировать новые вирусные частицы — вирионы. Заражённая клетка погибает, вирионы поражают её соседей и повторяют весь цикл размножения.
Вирус иммунодефицита человека проникает внутрь клетки и начинает создавать свои копии
Без лечения у человека остаётся всё меньше клеток иммунной системы. В результате организм не может противостоять вирусам, бактериям, грибкам. Развивается СПИД — синдром приобретённого иммунодефицита.
Чем быстрее уменьшается количество Т-лимфоцитов, тем быстрее возникает СПИД.
Стадии развития ВИЧ-инфекции
С момента попадания ВИЧ в организм до диагноза «СПИД» может пройти 10–12 лет. За это время инфекция проходит через пять стадий и в результате полностью выводит из строя иммунную систему человека.
1-я стадия: инкубационный период (продолжается от 4 недель до 3 месяцев, реже до 1 года) — этап от момента заражения до выработки защитных антител и/или появления симптомов острой ВИЧ-инфекции. На этой стадии человек уже заразен, хотя лабораторные исследования на антитела к ВИЧ могут показать отрицательный результат.
2-я стадия: первичные проявления (начинается примерно через 3 месяца после заражения). Вирус активно размножается в организме, анализ крови на антитела к ВИЧ уже будет положительным.
Формы 2-й стадии развития ВИЧ-инфекции:
- 2А — бессимптомная;
- 2Б — сопровождается лихорадкой, увеличением лимфатических узлов, печени и селезёнки, сыпью, фарингитом (воспалением слизистой оболочки глотки), диареей;
- 2В — в 10–15% случаев развиваются вторичные заболевания: ангина, бактериальная пневмония, кандидоз, герпетическая инфекция и другие.
Обычно 2-я стадия продолжается примерно 1 год.
3-я стадия: субклиническая (без лечения может длиться 6–7 лет, реже — до 20 лет). Размножение вируса замедляется, симптомы стираются. При этом лимфатические узлы остаются увеличенными.
4-я стадия: присоединение вторичных заболеваний. Вирус активно уничтожает Т-лимфоциты, иммунная система истощается. У пациента развиваются инфекционные и/или онкологические заболевания — саркома Капоши, туберкулёз, герпес, кандидоз и другие.
Сколько продлится эта стадия — зависит от индивидуальных особенностей иммунной системы и своевременности лечения.
5-я стадия: СПИД. Это терминальный этап течения ВИЧ-инфекции, который наступает через 10–12 лет после заражения вирусом иммунодефицита человека. Появляются СПИД-индикаторные заболевания, которые могут приводить к тяжёлым осложнениям и смерти. Поражается центральная нервная система: возникают трудности с концентрацией, нарушается координация движений, вплоть до невозможности ходить.
Диагностика ВИЧ-инфекции
Установить диагноз «ВИЧ» можно по результатам лабораторной диагностики и при симптомах СПИД-индикаторных заболеваний.
Признаки, которые могут указывать на ВИЧ-инфекцию или СПИД:
- длительное необъяснимое увеличение селезёнки и печени;
- снижение веса как минимум на 10% от первоначальной массы без видимых причин;
- анемия (содержание гемоглобина — менее 80 г/л);
- нейтропения — аномально низкий уровень нейтрофилов (одной из разновидностей лейкоцитов);
- тромбоцитопения — сниженный уровень тромбоцитов;
- грибок ногтей;
- рецидивирующий кандидоз полости рта, пищевода, трахеи, бронхов;
- непроходящие заеды в уголках рта;
- язвы во рту;
- необъяснимая сыпь на теле;
- опоясывающий герпес;
- длительная (более 14 дней) диарея;
- длительная (более 30 дней) лихорадка;
- туберкулёз;
- волосатая лейкоплакия языка — белесоватый или серый налёт на боковых границах, спинке или нижней поверхности языка;
- увеличение лимфатических узлов;
- рецидивирующие пневмонии;
- рецидивирующие бактериальные инфекции (в том числе менингит);
- саркома Капоши.
Лабораторная диагностика
Для диагностики ВИЧ часто используют ПЦР-исследование. Оно выявляет сам вирус иммунодефицита человека и его количество начиная с 10-го дня после заражения и позже.
19.96. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Кач. 3 дня

19.49. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Кач. 3 дня

Хемилюминесцентный иммуноанализ (основан на химических реакциях, в ходе которых исследуемые молекулы начинают светиться) позволяет обнаружить в крови ВИЧ на ранней стадии (6 недель после заражения), когда лечение будет наиболее эффективным.
20.79. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Есть также экспресс-тесты для скрининга ВИЧ, сделать которые можно в домашних условиях. Но надо понимать, что их точность будет ниже, чем у лабораторных исследований.
Дифференциальная диагностика
Проявления ВИЧ-инфекции слишком разнообразны, поэтому отличить её от других заболеваний бывает крайне трудно. Единственный достоверный критерий — лабораторный анализ на ВИЧ.
При этом для определения общего состояния организма и степени поражения органов и систем врач-инфекционист может назначить пациенту общий и биохимический анализ крови, анализ мочи, микроскопические исследования биологических жидкостей организма.
3.9.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

28.339. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

9.1. 
1 день

16.15. 
1 день

16.4. 
1 день

165.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 1 день

16.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 2 дня

Лечение ВИЧ-инфекции
Вылечить ВИЧ невозможно. Но если сразу начать специфическую антиретровирусную терапию (АРВТ), то удастся предупредить развитие СПИДа.
Постоянная терапия позволит:
- удерживать количество вируса на минимальном уровне (менее 200 мл копий в 1 мл крови);
- сохранить достаточное количество T-лимфоцитов — клеток иммунной системы, которые атакует ВИЧ;
- избежать развития СПИД-индикаторных заболеваний и их тяжёлых последствий;
- обезопасить близких — заражённая женщина с высокой вероятностью сможет родить здорового ребёнка;
- избежать мутаций вируса иммунодефицита человека, которые могут привести к тому, что терапия перестанет работать.
Как и другие сильнодействующие лекарства, препараты от ВИЧ имеют побочные эффекты — они провоцируют тошноту, головную боль, диарею, сухость во рту, нарушения сна. Как правило, такие неприятные ощущения проходят примерно через месяц после начала терапии. При необходимости врач-инфекционист может скорректировать лечение.
Кроме того, в зависимости от типа СПИД-индикаторного заболевания специалист может назначить пациенту противовирусные, антибактериальные препараты или их комбинации. При этом лечение займёт больше времени, чем у людей, не инфицированных ВИЧ.
В зависимости от типа СПИД-индикаторного заболевания специалист может назначить пациенту дополнительные противовирусные или антибактериальные препараты
Терапию обычно проводят в стационаре. Если состояние пациента тяжёлое, может потребоваться госпитализация в отделение интенсивной терапии или реанимации.
Прогноз. Профилактика
Пациенты с ВИЧ-инфекцией — люди с глубоким дефицитом иммунитета. Основные осложнения у них — СПИД-индикаторные заболевания, которые приводят к летальному исходу или как минимум к тому, что люди из-за тяжёлого недомогания вынуждены проводить не менее 50% своего времени в лежачем состоянии. Иными словами, они прикованы к постели.
Прогноз при развитии таких осложнений, как правило, неблагоприятный.
Источники
- ВИЧ-инфекция у взрослых : клинические рекомендации / Минздрав РФ. 2020.
- Внебольничная пневмония у взрослых : клинические рекомендации / Минздрав РФ. 2021.
- ВИЧ-инфекция у беременных : клинические рекомендации / Минздрав РФ. 2021.
- ВИЧ / ВОЗ. 2022.
- ВИЧ/СПИД. Вопросы и ответы / ВОЗ. 2022.
- Покровский В. В. Лекции по ВИЧ-инфекции. М., 2018.
- ВИЧ-инфекция у взрослых: клинические рекомендации / Национальная ассоциация специалистов по профилактике, диагностике и лечению ВИЧ-инфекции. М., 2020.
- ВИЧ-инфекция в Российской Федерации по состоянию на 30 июня 2021 г. : справка / Федеральный научно-методический центр по профилактике и борьбе со СПИДом. 2021.
05.11.2020

Вирус иммунодефицита человека, к счастью, очень непродолжительное время сохраняет активность (вирусы не живые) вне организма человека и не может размножаться в отсутствие хозяина. Поэтому заражение ВИЧ-инфекцией возможно только при контакте с определенными выделениями ВИЧ-позитивного человека при условии определяемой вирусной нагрузки в его крови.
ВИЧ-инфекция передается через такие биологические жидкости человека, как:
- Кровь;
- Сперма и предэякулят;
- Выделения слизистой прямой кишки;
- Вагинальный секрет;
- Грудное молоко;
- Все биологические жидкости с примесью видимой крови.
Для того чтобы произошло заражение, вирус из этих жидкостей должен проконтактировать с уязвимыми клетками ВИЧ-отрицательного человека, несущими на поверхности СД4-рецептор. Это возможно при прохождении через слизистые (прямой кишки, влагалища, ротовой полости или головки полового члена), открытые раны или изъязвления либо напрямую при помощи инъекции.
Как передается вирус ВИЧ от человека человеку
Существуют три основных пути передачи ВИЧ-инфекции: половой, вертикальный (от матери к ребенку), через кровь. В каждом из этих способов также выделяют ситуации и контакты, связанные с большим или меньшим риском (1).

Половой путь
Передача ВИЧ-инфекции через секс, то есть половым путем — один из наиболее часто встречающихся вариантов заражения людей вирусом иммунодефицитом по всему миру. По данным Федерального Научно-методического центра по профилактике и борьбе со СПИДом, доля людей, заразившихся при гомо- и гетеросексуальных контактах в России увеличивается с каждым годом.
Наиболее опасными для принимающей стороны (мужчины и женщины) с точки зрения вероятности заражения ВИЧ являются анальные и вагинальные сексуальные контакты с ВИЧ-положительным человеком без использования презерватива или методов доконтактной профилактики ВИЧ.
Анальный секс в этом отношении более опасен, чем вагинальный. При оральном сексе в случае определяемой вирусной нагрузки у ВИЧ-положительного партнера нельзя полностью исключить вероятность передачи. Однако она является крайне низкой. Так, в исследовании, проводившемся в течение 10 лет в Испании и включавшем около 9000 контактов, не было зарегистрировано ни одного подобного случая.
Передача ВИЧ через кровь
Наиболее высокая вероятность заболеть из-за заражения ВИЧ-инфекцией этим путем регистрируется при переливании крови от ВИЧ-инфицированного. В настоящее время, однако, такие случаи встречаются крайне редко, благодаря тщательной проверке донорской крови, ее компонентов, тканей и органов для пересадки. На втором месте по риску передачи вируса непосредственно через кровь стоит использование общих инструментов для употребления наркотиков (например, игл, но не только их). Наконец, возможно заражение при уколе инфицированной иглой или другим острым объектом. Этот фактор риска в основном актуален для медицинских работников. Риск заражения в этом случае относительно низкий.
Вертикальный путь заражения
Ребенок может заразиться от матери внутриутробно, так как, хотя кровь матери и ребенка и не соприкасаются непосредственно, вирус способен преодолевать барьер между ними (гематоплацентарный барьер). Также вирус может передаваться во время родов, когда происходит существенная травматизация кожи и слизистых, и при кормлении грудью. Если женщина не принимает антиретровирусную терапию, то риск инфицирования ребенка довольно высок. Однако благодаря успешному обследованию беременных и применению антиретровирусной терапии, отказе ВИЧ-позитивной женщины от кормления грудью, этот путь в нашей стране встречается довольно редко.
ВИЧ не может передаваться:
- Через воду и воздух;
- В быту;
- Через укусы комаров и других насекомых;
- При контакте со слюной, слезами, потом ВИЧ-положительного человека (если в них отсутствует видимая кровь);
- При рукопожатии, объятиях, использовании общего туалета и посуды, поцелуях;
- Других сексуальных контактах, без проникновения (петтинг).
ВИЧ не может проникать в организм через здоровую, неповрежденную кожу.
Влияет ли вирусная нагрузка на риск заражения
Да. Вирусная нагрузка — это количество вируса в крови ВИЧ-положительного человека. При правильном приеме препаратов от ВИЧ (антиретровирусной терапии) она становится очень низкой, настолько низкой, что имеющиеся тесты не в состоянии обнаружить вирус (это и называется неопределяемой вирусной нагрузкой). В этом случае ВИЧ-позитивный человек не может передать вирус своим партнерам даже при половых контактах без использования презерватива. Риски заражения исчезают не сразу после достижения неопределяемой нагрузки в крови, поэтому для определения сроков и условий, при которых секс будет безопасным, требуется консультация врача.
Прием АРВТ – мощное средство профилактики передачи ВИЧ половым путем. Но оно защищает от заражения только тогда и до тех пор, пока вирусная нагрузка сохраняется на неопределяемом уровне. К сожалению, не все пациенты, принимающие лечение, имеют неопределяемую вирусную нагрузку. Для того чтобы поддерживать вирус на этом уровне, человек должен принимать препараты строго в соответствии с назначениями врача. А для того, чтобы убедиться в отсутствии значимых количеств вируса в крови, — регулярно сдавать анализы.
Какие еще существуют способы профилактики
Если вы не знаете ВИЧ-статус партнера, то надежнее всего использовать барьерные методы контрацепции (презервативы) при каждом половом контакте. Также возможно использование доконтактной профилактики (ДКП) — это прием тех же препаратов, которые назначаются для лечения ВИЧ-инфекции, хотя и в меньшем количестве, что помогает существенно снизить вероятность передачи вируса. Для назначения ДКП и контроля состояния здоровья на фоне ее приема необходимы регулярные осмотры врача и обследования. Также стоит помнить о том, что ДКП, в отличие от презервативов, не предотвращает передачу других заболеваний, передающихся половым путем.
Patel P, Borkowf CB, Brooks JT, Lasry A, Lansky A, Mermin J. Estimating per-act HIV transmission risk: a systematic review. AIDS. 2014;28(10):1509-1519. doi:10.1097/QAD.0000000000000298
Автор:
Врач-инфекционист Университетской клиники H-Clinic
Коновалова Анастасия Александровна.
Медицинский редактор:
Руководитель Университетской клиники, к.м.н.
Врач-инфекционист Коннов Данила Сергеевич.
Возврат к списку
- Как развивается болезнь?
- Что делать, если у вас ВИЧ?
- Как лечиться?
- Как никого не заразить?
В современном мире болеть ВИЧ-инфекцией — не страшно. Ежедневный приём лекарств помогает контролировать заболевание и жить так же долго, как и без него. Но, безусловно, увидев в результатах анализов «ВИЧ+» и не получив толком никаких объяснений (как это обычно бывает), можно сильно испугаться за себя и близких. Мы расскажем всё, что нужно знать о таком хроническом заболевании, как ВИЧ-инфекция.
Как развивается болезнь?
ВИЧ — это вирус иммунодефицита человека. Он поражает клетки иммунной системы и делает организм более уязвимым перед инфекциями.
Зачастую люди узнают о том, что у них ВИЧ-инфекция, через несколько лет, а то и десятилетий после заражения. При этом уже через 2–4 недели после того, как вирус попал в организм, появляются первые симптомы, которые вскоре уходят. Это похоже на грипп (жар, болит горло, голова, суставы, мышцы) и длится около двух недель. В это время человек очень заразен. В течение второй недели лимфоузлы подмышками и на шее могут увеличиться, но при этом при надавливании боль не будет чувствоваться. Во рту, пищеводе, анусе, на пенисе могут появиться язвочки или ранки. У многих через 2–3 дня после повышения температуры на лице, шее, верхней части груди появляется сыпь, которая сохраняется 5–8 дней.
Но значительный вред иммунной системе наносится обычно только через несколько лет. Тогда начинает уменьшаться количество T-клеток (лимфоцитов, клеток иммунной системы). В норме их должно быть от 500 до 1400 клеток/мкл. Если это число меньше 200, то говорят о синдроме приобретённого иммунодефицита (СПИДе). При развитии ВИЧ-инфекции у человека возникает тошнота, рвота, диарея, потеря аппетита, потеря веса, может возникнуть сухой кашель. Если T-клеток меньше положенного, то у человека начинают появляться оппортунистические инфекции. Это те инфекции, которые при здоровой иммунной системе просто не развиваются, потому что она с ними успешно борется уже на начальном этапе. Но при запущенной ВИЧ-инфекции и при СПИДе у человека возникают пневмонии, грибковые инфекции во рту и пищеводе, токсоплазмоз и др.
Что делать, если у вас ВИЧ?
В первую очередь нужно пойти к профильному специалисту — врачу Центра по профилактике и борьбе со СПИДом и инфекционными заболеваниями (они также называются «СПИД-центры»). Он проведёт осмотр, чтобы понять, не стала ли ВИЧ-инфекция причиной развития различных заболеваний. Также доктор даст направление на анализ крови, в том числе, возможно, чтобы проверить на устойчивость к лекарствам от ВИЧ. После этого он объяснит вам, как действовать дальше.
Сейчас существуют проверенные способы не допустить развития ВИЧ-инфекции. Это антиретровирусная терапия (АРВТ): ежедневно в одно и то же время нужно принимать 2–3 препарата, которые подавляют размножение вируса и улучшают работу иммунной системы. Так как терапия пожизненная, и делать перерывы в приёме лекарств опасно, то раньше начало лечения максимально откладывали. Ещё несколько лет назад рекомендовано было начинать терапию при уровне T-клеток 350 клеток/мкл. Затем границу сместили до 500 клеток/мкл. Сейчас уже на эти показатели стараются не обращать внимания, так как АРВТ помогает снизить риск развития осложнений ВИЧ-инфекции: онкологических заболеваний, ухудшения умственных способностей, заболеваний сердца и проч.
Но нужно учитывать, что это рекомендации западных врачей. В России вы можете услышать другое мнение, к сожалению, зачастую не имеющее отношения к науке: у нас стараются отодвинуть начало приёма лекарств по той простой причине, что государство не в состоянии обеспечить всех нуждающихся.
Какие ещё есть показания для приёма антиретровирусных препаратов?
- Возраст. Человек старше 50 лет дойдёт до СПИДа быстрее, поэтому лучше начать АРВТ сразу же после установления диагноза «ВИЧ-инфекция».
- Желание пациента. Если уровень T-клеток позволяет, во внимание принимается также мнение самого пациента: если он не хочет начинать пожизненное лечение прямо сейчас, то это событие откладывается. Нужно только каждые 3–6 месяцев проверять уровень T-клеток в крови, а также следить за настораживающими признаками (потерей веса, появлением язвочек во рту и др.).
- Сопутствующие заболевания. Если у человека есть нефропатия из-за ВИЧ, ухудшение умственных способностей, гепатит B, гепатит C, сердечно-сосудистые заболевания и др., то нужно начать АРВТ.
- Планирование беременности. Начать лечение обязательно нужно женщинам, которые планируют беременность. При приёме АРВТ (кроме эфавиренза: этот препарат противопоказан беременным женщинам) количество вируса в крови снижается до неопределяемого уровня, и передача его ребёнку становится маловероятна. Ребёнок может заразиться от матери, находясь в матке, проходя по родовым путям и питаясь грудным молоком. Поэтому очень важно, чтобы женщина в это время не была заразной.
Как лечиться?
ВИЧ-инфекция
Существует множество препаратов, которые в комбинации хорошо защищают от развития ВИЧ-инфекции. Какого-то одного, лучшего лечения не существует — терапия подбирается индивидуально. Со временем к некоторым препаратам может выработаться устойчивость, тогда их меняют. Причём возникновение устойчивости к одним препаратам может значить и то, что вирус становится невосприимчив и к другим похожим лекарственным средствам, которые до этого не применялись.
Чтобы это происходило как можно реже, лекарства нужно принимать без пропусков, ежедневно в одно и то же время. Сейчас делать это стало удобнее: два-три препарата могут быть объединены в одну таблетку. Обычно требуется принимать от 1 до 4 таблеток в день. Чаще всего никаких рекомендаций по поводу того, до еды или во время неё пить лекарства, нет. Но если препарат нужно принимать на голодный желудок, помните, что это значит: за час до еды или через два часа после неё.
Чтобы проще было принимать препараты вовремя, купите таблетницу и заполните её на неделю, оставьте её на видном месте. Также можно привязать приём лекарств к какой-то ежедневной активности (например, чистке зубов или кормлению собаки) либо поставить напоминание на телефоне. Часть лекарств положите в разные места (в ящик стола на работе, рюкзак, сумку), чтобы препараты всегда были доступны.
Современные лекарства вызывают меньше нежелательных реакций, чем более старые. Однако такое всё же случается. Обычно все побочные эффекты постепенно уходят, поэтому при их возникновении нужно обратиться к врачу, но приём препаратов не прекращать. Чаще всего нежелательные реакции возникают у пациентов с гепатитом: это тошнота, рвота, боль в правой верхней части живота, усталость, потеря аппетита, жёлтая кожа и склеры (наружная оболочка глаза). Об этом обязательно нужно сообщить доктору.
Помните, что эти препараты могут взаимодействовать с другими лекарствами, которые вы принимаете (например, средствами для снижения уровня холестерина, лечения астмы или изжоги). Препараты на основе растений (в частности зверобоя, чеснока, чертополоха) снижают концентрацию лекарства в крови.
Человеку с ВИЧ-инфекцией, но хорошо работающей иммунной системой лучше сделать несколько прививок: от гриппа (делается ежегодно), коронавируса, гепатита B, пневмококка, дифтерии, столбняка, коклюша и др. Подробнее о такой необходимости лучше поговорить со своим лечащим врачом.
Несмотря на то, что государство обязано обеспечивать людей с ВИЧ-инфекцией АРВТ, к сожалению, тут нередко возникают проблемы. При этом рыночная стоимость таких лекарств довольно высокая.
СПИД
Если у человека диагностирован СПИД, то зачастую, кроме АРВТ, ему в качестве профилактики также необходимо принимать антибиотики и противогрибковые препараты.
Как никого не заразить?
ВИЧ не передаётся в быту: через общие тарелки или полотенца. Заразиться можно при незащищённом вагинальном или анальном секс, а также пользуясь одной иглой с заражённым человеком.
Если человек с ВИЧ-инфекцией принимает АРВТ и в его крови количество вирусов настолько мало, что не определяется обычными тестами, то риск заразить сексуального партнёра приближается к нулю. В любом случае использование презерватива защищает от передачи ВИЧ. Есть и ещё один эффективный способ профилактики, правда, достаточно дорогой. Это препарат «Трувада», его должен принимать неинфицированный партнёр до полового акта.
ВИЧ-инфекция — при правильном лечении это уже совсем не так опасно, как было в XX веке. Многие люди живут с ВИЧ, женятся, становятся родителями здоровых детей и не испытывают проблем со здоровьем. Поэтому если вы узнали, что у вас ВИЧ, не откладывая, запишитесь на консультацию к хорошему инфекционисту.
ВИЧ (вирус иммунодефицита человека) – это вирус, который атакует иммунную систему организма. А если точнее, он воздействует на определенные иммунные клетки и убивает их. Чем дольше и активнее длится этот процесс, тем слабее становится иммунитет – со временем он просто не в состоянии справиться даже с инфекциями, которые для обычного человека относительно безопасны.
ВИЧ и СПИД – отличия, длительность развития, прогнозы
СПИД – это конечная стадия ВИЧ, которая характеризуется сильно сниженным иммунитетом. Важно не путать два этих понятия. С момента инфицирования ВИЧ болезнь до стадии СПИДа без лечения может развиваться в течение 9-11 лет (в среднем). При постановке диагноза СПИД без лечения продолжительность жизни короткая – в среднем до 19 месяцев.
Если вовремя начать лечение, то на стадии ВИЧ можно прожить очень долгую жизнь – продолжительность жизни таких пациентов благодаря современному лечению составляет 20-50 лет. И хоть при стадии СПИД ситуация гораздо сложнее, но многие пациенты при должном лечении и крепком организме могут прожить более 10 лет.
Очевидно, что прием терапии – важнейший фактор для лечения ВИЧ и полноценной долгой жизни. Более того, именно лечение позволяет значительно снизить вирусную нагрузку и сделать зараженного человека неопасным для партнера, а также членов семьи.
Пути передачи ВИЧ
Основные пути заражения ВИЧ:
- незащищенный секс с зараженным человеком (самый распространенный путь передачи ВИЧ). Заразиться можно как после однократного контакта, так и после нескольких;
- использование иглы для введения наркотиков после зараженного человека. Либо другие варианты ситуаций, при которых происходит контакт крови здорового человека с кровью зараженного;
- передача от матери к плоду во время родов или от матери ребенку во время вскармливания. Важная ремарка: если женщина лечится и находится под контролем врачей, у нее есть все шансы родить здорового малыша;
- переливание инфицированной крови. В современных клиниках и больницах это уже исключено, поскольку все материалы проходят очень серьезную проверку.
Также выделяют так называемые группы риска – это люди, которые больше других подвержены заражению ВИЧ:
- люди, ведущие беспорядочную половую жизнь;
- гомосексуалисты;
- наркоманы, которые колют инъекции;
- люди с партнером, зараженным вирусом.
Такие люди должны постоянно сдавать анализ. В ряде случаев им рекомендованы профилактические препараты (только по рекомендации врача).
Говоря о том, как можно заразиться ВИЧ, следует уточнить, в каких случаях это невозможно:
- во время бытовых контактов;
- при использовании посуды инфицированного;
- при укусе насекомого;
- при поцелуе.
Контакт с ВИЧ-зараженным на бытовом уровне (в семье, на работе, в другом формате общения) абсолютно безопасен и не несет никакой угрозы для окружающих.
Основные стадии заболевания
Стадии ВИЧ делятся на следующие:
- инкубационная. Это стадия, на которой происходит заражение и последующее размножение вируса в крови. Она длится до шести недель, иногда меньше. Даже будучи зараженным, на этом этапе человек не увидит явных признаков, а анализ крови не покажет, что в крови есть антитела;
- первичная. Здесь уже могут появиться первые признаки инфекции. Длится вторая стадия в течение 3 недель – в это время появляются антитела, вирус определяется лабораторно;
- субклиническая. Появляется первый признак болезни – увеличенные лимфоузлы. Ппациент чувствует себя полностью здоровым, на самочувствие не жалуется;
- появление вторичных заболеваний. Иммунитет начинает давать сбои, из-за чего проявляются самые разные болезни: от частых простуд и кандидоза до пневмоний, туберкулеза;
- терминальная. Стадия предполагает истощение (довольно быстрое и прогрессирующее), а также последующую смерть больного.
Стадии не имеют единственно верных временных рамок – они могут отличаться у разных людей. Например, часто ВИЧ-инфицированные годами чувствуют себя хорошо или не обращают внимание на небольшие признаки. Болезнь обнаруживается только на стадии сильного ухудшениям самочувствия или благодаря случайным анализам.
Симптомы ВИЧ
Выяснив, как передается ВИЧ, нужно разобраться с симптомами. Проблема в том, что эти симптомы проявляются на ранней стадии, затем пропадают и долгое время больше не беспокоят человека – буквально годами. А еще они очень похожи на проявления других болезней, что может вводить в заблуждение.
Так, на первом этапе, когда вирус себя проявил, человек может чувствовать:
- боль в горле, повышение температуры;
- болезненность кожи, суставов, костей4
- озноб, лихорадку.
Одновременно с этим увеличиваются шейные лимфоузлы, могут проявиться разные высыпания. Все это часто принимается за признаки ОРВИ или других подобных болезней.
Новые симптомы ВИЧ возвращаются через несколько лет спокойной и здоровой жизни. К ним относятся:
- сильная усталость, быстрая утомляемость;
- увеличение лимфоузлов – не только шейных, а уже нескольких групп;
- снижение веса. Обычно оно выглядит беспричинным, человек не понимает, в чем дело;
- лихорадка, озноб, потливость (преимущественно ночная);
- проблемы с ЖКТ – обычно проявляются жидким стулом без видимых на то причин.
На этом этапе, как правило, и обнаруживается заболевание – потому что пациент обращается к врачу, а специалист назначает дополнительное обследование.
Как диагностируют ВИЧ в Москве
Для диагностики вируса есть два теста: предварительный ИФА и максимально точный иммуноблот. Точность ИФА составляет около 90%. Его рекомендуют проводить через 3-6 месяцев после контакта с вирусом, тогда он дает максимальную точность. Обычный тест ИФА основан на анализе крови, есть также экспресс-тесты, которые помогают получить информацию на основе мочи или слюны. Такие тексты покупают исключительно в аптеке (ни в коем случае не в интернете!), поскольку необходимо использовать официально утвержденные изделия.
Если экспресс-тест дал положительный результат, необходимо самостоятельно отправиться врачу-инфекционисту. В такой ситуации, а также когда ИФА при исследовании крови дает положительный результат, пациенту назначают иммуноблот. Его достоверность составляет уже 99,9%. В зависимости от диагностики диагноз ставится либо на основе двух повторных тестов, либо на их комбинации. Анализ перепроверяется и только после этого возможна постановка диагноза. Это нужно для того, чтобы исключить ложноположительные результаты, которые могут случаться в процессе диагностики.
Важно: тест не показывает, как передается ВИЧ в конкретной ситуации – то есть определить путь заражения можно только путем анализа собственных действий.
Лечение ВИЧ
Лечение сводится к назначению антиретровирусной терапии. Пациенту составляют схему приема препаратов – и ее нужно соблюдать максимально точно, не отклоняясь от программы. В противном случае вирус может выработать устойчивость к лечению и не поддаваться дальнейшему подавлению.
Показателями качественного лечения являются снижение вирусной нагрузки, а также увеличение в крови клеток CD4+, которое говорит об активности иммунитета.
Лекарства для лечения выдаются в медицинских учреждениях, пациенты ставятся на учет и получают препараты бесплатно, в установленном порядке. Информация о заболевании является конфиденциальной – она не направляется на работу, место учебы или в другие места. Пациент имеет право оставить ее втайне (если это не предусмотрено отдельными рабочими договорами).
При соблюдении правил приема терапии вирус в крови постепенно снижается, со временем пациент становится полностью безопасным для своего полового партнера и не способен никого заразить.
Профилактика ВИЧ-инфекции
Первое и главное правило – регулярно проверяться на ВИЧ даже в том случае, если вы не имели подозрительных контактов. Рекомендуется обследоваться раз в полгода – тем более для этого есть удобные экспресс-тесты.
Внимательно нужно относиться и к выбору партнеров. Не стоит верить на слово человеку, который говорит, что он точно не болеет – лучше попросить результаты исследования и самостоятельно убедиться, что ему можно доверять. Но помните, что в течение полугода даже зараженная кровь может не давать положительных результатов.
Профилактика ВИЧ заключается в следующих моментах:
- защищенный секс с непостоянными половыми партнерами, а также постоянными, если нет уверенности в том, что партнер не болен или хранит верность;
- исключение из жизни наркотиков, беспорядочных половых связей;
- соблюдение общей гигиены. Не стоит делиться бритвой, зубной щеткой, кусачками для ногтей и другими предметами, которые могут контактировать с маленькими ранками.
Главная профилактика заключается в том, чтобы знать об инфекции и всегда помнить об опасности заражения.
Популярные вопросы-ответы про ВИЧ
Как проявляется ВИЧ у мужчин и женщин?
Симптомы ВИЧ у женщин ровно такие же, как и симптомы ВИЧ у мужчин. Проявления могут отличаться только на уровне заболеваний мочеполовой сферы, когда организм уже сильно ослаблен – например, у женщин чаще проявляется молочница. В остальном специфических признаков по полу не наблюдается.
Лечится ли ВИЧ?
Технически можно сказать, что ВИЧ не лечится – пациентам постоянно показана специальная терапия. Но те результаты, которых она позволяет добиться, делают из пациента здорового человека, который может спокойно прожить десятки лет без особых проблем – нужно только постоянно принимать препараты и следить за здоровьем.
ВИЧ давно не является смертельным заболеванием!
ВИЧ – это болезнь наркоманов и людей с беспорядочным образом жизни?
На самом деле это миф, который активисты по борьбе с ВИЧ постоянно развеивают. К сожалению, получить это заболевание может и человек, ведущий здоровый образ жизни, ответственно относящийся к своим связям. Достаточно того, что половой партнер может изменить – и таким способом «принести» в пару болезнь. ВИЧ далеко не всегда является признаком безответственного отношения к своей жизни.
Кто такие ВИЧ-диссиденты?
Это люди, которые вопреки научным данным и здравому смыслу отрицают существование вируса. Они отказываются от лечения, что неминуемо ведет к ранней смерти. Такие люди опасны и тем, что из-за отсутствия лечения распространяют вирус среди своих половых партнеров, не предупреждая их о возможной опасности (поскольку не считают, что она есть).
Успех лечения ВИЧ и долгой жизни заключается в том, чтобы как можно раньше обратиться за помощью и начать терапию. В этом случае человека ждет долгая жизнь без страхов и сложностей.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:

Ведущий врач
Кандидат медицинских наук, врач высшей категории
Гинеколог
28-летняя пациентка обратилась в амбулаторию с жалобами на сохраняющиеся в течение 2-х дней болезненные высыпания на коже грудной клетки. Кроме этого девушка пожаловалась на общую выраженную слабость, ночную потливость и потерю веса (7 кг за полгода).
В течение последних месяцев у нее были многократные приступы лихорадки и поносов. Анализ кала на дисбактериоз, проведенный семейным врачом, был отрицательным. Также в течение нескольких месяцев у пациентки были увеличены (но безболезненные) шейные и паховые лимфатические узлы.
Пациентка, в связи с профессиональной деятельностью, в течение 4-х лет живет попеременно в Германии и Африке. Была проведена аппендэктомия (удаление червеобразного отростка (аппендикса), другие заболевания отрицает. Употребление никотина и алкоголя также отрицает.
Был проведен очный осмотр пациентки врачом:
Пациентка находится в незначительно сниженном общем состоянии, вес в норме (169 см, 60 кг).
-
ЧСС: 72 в мин.
-
АД: 125/80 мм рт. ст.
-
ЧД: 13 в мин.
-
Температура тела 36,7° С.
-
Кожа: теплая, сухая, тургор (натяженность и эластичность) нормальный. В левой половине грудной клетки имеется экзантема (кореподобное высыпание) с содержащими жидкость пузырьками и участками, покрытыми корочками.
-
Слизистые оболочки: влажные, слизистая оболочка полости рта воспалена. Белый, снимающийся налет на языке, мягком небе и глотке.
-
Лимфатические узлы: шейные, подмышечные и паховые узлы безболезненно увеличены.
-
Сердце: сердечные тоны ритмичные, патологические шумы отсутствуют.
-
Легкие: звучный перкуторный тон, везикулярное дыхание, хрипы отсутствуют.
-
Живот: без особенностей.
-
Область почек: без патологии.
-
Конечности: без особенностей.
-
Ориентировочный неврологический осмотр без особенностей.
Также был проведен лабораторный анализ:
-
эритроциты 4,2 млн/мКл;
-
гемоглобин 11,7 г/дл;
-
гематокрит 35,2%; 3,9 тыс/мкл;
-
MCV 83,8 фл; МСН 27,9 пг;
-
МСНС 33,2 г/дл;
-
тромбоциты 212 тыс/мкл;
-
натрий 138 ммоль/л;
-
калий 4,4 ммоль/л.
-
лейкоцитарная формула без особенностей.
-
протромбиновое СРБ 14 мг/л;
-
АЧТВ, глюкоза, мочевина, креатинин, АЛТ и АСТ в пределах нормальных значений.
На основании результатов анализов и осмотра пациентки можно сказать, что имеющиеся у нее высыпания на коже являются проявлением опоясывающего лишая. Типичными являются односторонние, строго сегментарные болезненные везикулярные высыпания. Другие, обнаруженные при осмотре симптомы, указывают на ротоглоточноую молочницу (кандидозный стоматит). Типичным для этого инфицирования дрожжевыми грибами рода Candida являются белые, отделяемые налеты на слизистой оболочке полости рта и глотки.
Результаты осмотра и анализов позволяют диагностировать наличие у пациентки ВИЧ-инфекции.
На наличие инфекции также указывают следующие признаки:
- опоясывающий лишай возникает у молодых пациентов преимущественно в рамках иммунодефицита, например, вследствие ВИЧ-инфекции;
- ротоглоточный кандидоз – возникает, прежде всего, у пациентов с ослабленными защитными функциями организма;
- приблизительно у половины ВИЧ-инфицированных, также как и у данной больной, развивается лимфаденопатия с персистирующим (> 3 месяцев) увеличением лимфатических узлов в минимум двух внепаховых локализациях;
- имеющиеся у пациентки общие симптомы (выраженная утомляемость, слабость, лихорадка, ночная потливость, потеря веса и поносы) являются малоспецифичными, но типичными для ВИЧ-инфекции.
С точки зрения дифференциального диагноза в первую очередь в поле зрения попадают :
-
туберкулез;
-
злокачественная лимфома;
-
врожденный или вторичный иммунодефицит.
ВИЧ-инфекция вызывается вирусом иммунодефицита человека. Перенос инфекции происходит половым путем, парентерально или вертикально. За начальной, напоминающей мононуклеоз стадией (острая ВИЧ-инфекция) как правило, следует бессимптомный интервал (клиническая латентная фаза), которая через несколько лет проявляется хронической симптоматической ВИЧ-инфекцией и заканчивается терминальной стадией СПИД. Для диагноза требуется серологическое (ELISA, белковый иммуноблот) или прямое (ПЦР) подтверждение наличия возбудителя. Инфицированным пациентам необходим врачебный контроль за течением заболевания и эффективностью терапии. Наиболее важным терапевтическим воздействием является комбинированная высокоактивная антиретровирусная терапия, которая со времени её внедрения в практику значительно улучшила прогноз пациентов с ВИЧ.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал