Консультация врача-травматолога-ортопеда, первичная 4 360 руб.
Консультация врача-травматолога-ортопеда, повторная 3 510 руб.
Консультация врача-травматолога-ортопеда, к.м.н., первичная 6 240 руб.
Консультация врача-травматолога-ортопеда, к.м.н., повторная 4 360 руб.
Консультация травматолога-ортопеда, д.м.н./профессора 9 990 руб.
Консультация травматолога-ортопеда + введение Hyruan ONE 33 880 руб.
Консультация травматолога-ортопеда + введение Hyruan Plus 15 130 руб.
Консультация травматолога-ортопеда + введение РусВиск 15 130 руб.
Консультация травматолога-ортопеда + PRP-терапия пробиркой YCELLBIO 15 130 руб.
Консультация травматолога-ортопеда + PRP-терапия пробиркой Arthrex 18 150 руб.
Пребывание в стационаре (2-местная палата, сутки) 8 600 руб.
Пребывание в стационаре (3-местная палата, сутки) 5 410 руб.
Пребывание в стационаре (4-местная палата, сутки) 4 840 руб.
Эндопротезирование тазобедренного сустава однополюсное 110 000 руб.
Эндопротезирование тазобедренного сустава тотальное 198 000 руб.
Эндопротезирование ортопедическое плечевого сустава 198 000 руб.
Реконструктивная операция при молоткообразной деформации пальца (ев) стопы (одна нога) 44 000 руб.
Реконструктивная операция при молоткообразной деформации пальца (ев) стопы (две ноги) 66 000 руб.
Реконструктивные операции на стопе (одна нога), передний отдел) 77 000 руб.
Реконструктивные операции на стопе (одна нога), передний и средний отдел) 110 000 руб.
Реконструктивные операции на стопе (две ноги), передний отдел) 110 000 руб.
Реконструктивные операции при сложных случаях деформаций стоп (одна нога) 143 000 руб.
Реконструктивные операции на стопе (две ноги), передний и средний отдел) 154 000 руб.
Иссечение контрактуры Дюпюитрена (Игольчатая апоневротомия при контрактуре Дюпюитрена) 16 500 руб.
Рассечение кольцевидной связки (Лигаментотомия кольцевидной связки при стенозирующем лигаментите (один палец) 33 000 руб.
Рассечение связки и ревизия первого тыльного сухожильного канала разгибателей на предплечье (Оперативное лечение туннельных синдромов кисти, предплечья и локтевого сустава) 49 500 руб.
Пластика раны местными тканями (Кожная пластика кисти местными тканями (один сегмент кисти) 44 000 руб.
Удаление внутреннего фиксирующего устройства (любой локализации) 77 000 руб.
Удаление внутреннего фиксирующего устройства (нестандартно установленного) 132 000 руб.
Удаление внутреннего фиксирующего устройства (на кисти (один сегмент кисти) 38 500 руб.
Артроскопическое удаление свободного или инородного тела сустава 44 000 руб.
Артроскопическая менискэктомия коленного сустава (Артроскопическая резекция мениска) 66 000 руб.
Артроскопический лаваж, удаление остеофитов голеностопного сустава (коленного суставов) 77 000 руб.
Артроскопический латеролиз надколенника 77 000 руб.
Синовэктомия артроскопическая (Aртроскопическое иссечение, рассечение синовиальных складок, субтотальная и тотальная синовэктомия (иссечение синовиальной оболочки) 88 000 руб.
Пластика разрыва ключично-акромиального сочленения с использованием видеоэндоскопической техники (Артроскопическое лечение вывиха акромиального конца ключицы методом реконструкции корако-акромиальных связок) 154 000 руб.
Артроскопический артродез голеностопного сустава (Артроскопическая стабилизация голеностопного сустава, шов и рефиксация связок с использованием анкерных фиксаторов, операция Бростром) 110 000 руб.
Артроскопическая фиксация остехондральных переломов (Артроскопически ассестируемый остеосинтез простых переломов локтевого сустава, резекция головки лучевой кости) 110 000 руб.
Артроскопический тенодез длинной головки двухглавой мышцы плеча (Артроскопический тенодез бицепса плеча) 110 000 руб.
Артроскопический артродез голеностопного сустава 110 000 руб.
Артроскопический шов мениска 110 000 руб.
Артроскопическое лечение импинджмент–синдрома, артроза плечевого сустава (субакромиальная декомпрессия, тенодез бицепса, лечение симптоматической os acromiale) 110 000 руб.
Артроскопическое лечение тугоподвижности локтевого сустава, контрактур, артрофиброза и остеоартроза- артроскопический артролиз локтевого сустава, удаление внутрисуставных тел 110 000 руб.
Артроскопическое эндопротезирование передней или задней крестообразной связки (ПКС или ЗКС) синтетическим протезом 110 000 руб.
Артроскопия и реконструкция медиальной коллатеральной связки локтевого сустава 110 000 руб.
Артроскопическая фиксация суставной губы по поводу SLAP синдрома плечевого сустава 121 000 руб.
Артроскопически ассестируемый остеосинтез перелома головки плеча 121 000 руб.
Артроскопическая стабилизация голеностопного сустава с использованием аутотрансплантата, забор сухожильного аутотрансплантата 132 000 руб.
Артроскопически ассестируемый остеосинтез простых переломов голеностопного сустава 132 000 руб.
Артроскопически ассистируемый остеосинтез простых внутрисуставных переломов коленного сустава 132 000 руб.
Артроскопическое лечение адгезивного капсулита, тугоподвижности плечевого сустава (релиз капсулы и ротаторного интервала, субакромиальная декомпрессия, тенодез бицепса, шов манжеты 132 000 руб.
Артроскопическое лечение плечевого сустава — повреждение костный Банкарт (рефиксация фрагмента, шов губы, тенодез бицепса) 132 000 руб.
Артроскопическая реконструкция (пластика) передней или задней крестообразной связки (ПКС или ЗКС) аутотрансплантатом, забор аутотрансплантата 143 000 руб.
Артроскопическая фиксация остехондральных переломов коленного сустава с помощью винта (различных конструкций) 143 000 руб.
Артроскопическое лечение кальцинирующего тендинита плечевого сустава (удаление кальцинатов, дебрижмент и шов манжеты плеча, декомпрессия сустава) 154 000 руб.
Артроскопическое лечение неправильно сросшегося перелома большого бугорка плечевой кости с формированием дисфункции ротаторной манжеты плеча- туберопластика, шов ротаторной манажеты плеча, тенодез бицепса 154 000 руб.
Артропластика других суставов (Артроскопическая реконструкция верхней капсулы плечевого сустава) 176 000 руб.
Артроскопическая реконструкция крестообразной связки, шов мениска, реконструкция антеро-латеральной связки, забор аутотрансплантата 176 000 руб.
Артроскопическое лечение костно-хрящевых дефектов суставных поверхностей методом мозаичной аутоостеохондропластики 176 000 руб.
Артроскопическое лечение массивных, обширных дефектов вращательной манжеты плеча, релиз надлопаточного нерва, ревизионная артроскопия 176 000 руб.
Артроскопическая реконструкция обеих крестообразных связок аутотрансплантатом (ПКС и ЗКС) при многоплоскостной нестабильности коленного сустава 220 000 руб.
Артроскопическое лечение сложных случаев нестабильности коленного сустава — реконструкция, пластика задне-наружных стабилизаторов коленного сустава аутотрансплантатом, забор аутотрансплантата) 220 000 руб.
Субакромиальная декомпрессия плечевого сустава артроскопическая 88 000 руб.
Артроскопическая субакроминальная декопрессия, дебридмент вращающей манжеты плеча плечевого сустава 88 000 руб.
Артроскопическое лечение деформации Хаглунда 88 000 руб.
Артроскопическое лечение дольчатого надколенника, рефиксация костного фрагмента 88 000 руб.
Артроскопическое лечение латерального эпикондилита локтевого сустава 88 000 руб.
Артроскопическое лечение пяточной «шпоры» 88 000 руб.
Артроскопическое лечение хронического ахиллобурсита 88 000 руб.
Артроскопическое удаление внутрисуставных тел, остеофитов, лечение хондроматоза, удаление внутрисуставных доброкачественных образований голеностопного сустава, лаваж, лечение мягкотканного и костного импинджмента артролиз 88 000 руб.
Aртроскопическое удаление внутрисуставных тел, остеофитов, лечение хондроматоза, удаление внутрисуставных доброкачественных образований в пределах коленного сустава) 99 000 руб.
Артроскопическая стабилизация надколенника с наложением внутрисуставных швов (медиальная имбрикация, операция Ямомото), латеральный релиз, с возможным использованим анкерных фиксаторов 99 000 руб.
Артроскопическая субакроминальная декомпрессия, шов вращающей манжеты плеча, плечевого сустава 99 000 руб.
Артроскопия коленного сустава, резекция мениска, резекция при комбинированных разрывах обоих менисков, костная тоннелизация (ретроградная, антероградная) при хрящевых и костно-хрящевых дефектах 99 000 руб.
Консультация врача физической и реабилитационной медицины, первичная 6 240 руб.
Консультация врача физической и реабилитационной медицины, повторная 4 360 руб.
Консультация врача ЛФК, повторная 4 360 руб.
Стоимость программы востановления в сутки 24 200 руб.
Кинезиотейпирование одной зоны (со стоимостью тейпа) 2 610 руб.
Поперечное плоскостопие: признаки, лечение и профилактика
Из этой статьи вы узнаете:
-
Что представляет собой поперечное плоскостопие
-
Разновидности плоскостопия стопы
-
Каковы причины поперечного плоскостопия
-
Симптомы поперечного плоскостопия
-
Чего следует избегать при поперечном плоскостопии стопы
-
Диагностика поперечного плоскостопия
-
Методики лечения поперечного плоскостопия
-
Массаж при поперечном плоскостопии
-
Лечение поперечного плоскостопия в домашних условиях
-
Эффективные упражнения при поперечном плоскостопии
-
Профилактика поперечного плоскостопия
-
Ортопедическая обувь при поперечном плоскостопии
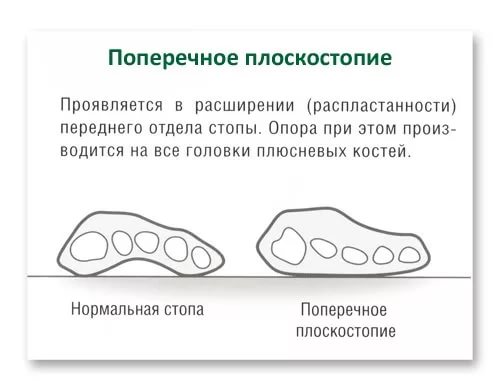
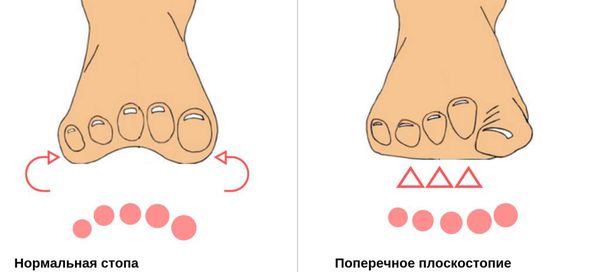
Поперечное плоскостопие диагностируется, если вследствие определенных изменений у одноименного изгиба стопы снижаются его функции – компенсирование ударных нагрузок во время движения и поддержание состояние равновесия в вертикальном положении.
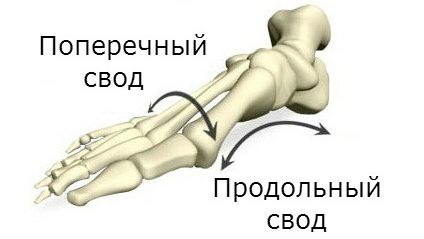
По сути, поперечный и продольный своды стопы предохраняют наш позвоночник и суставы от повышенных нагрузок, которые могут возникать при ходьбе, беге и т. д. Именно поэтому так важно вовремя диагностировать начавшееся плоскостопие, чтобы избежать серьезных угроз для здоровья в целом.
Что представляет собой поперечное плоскостопие
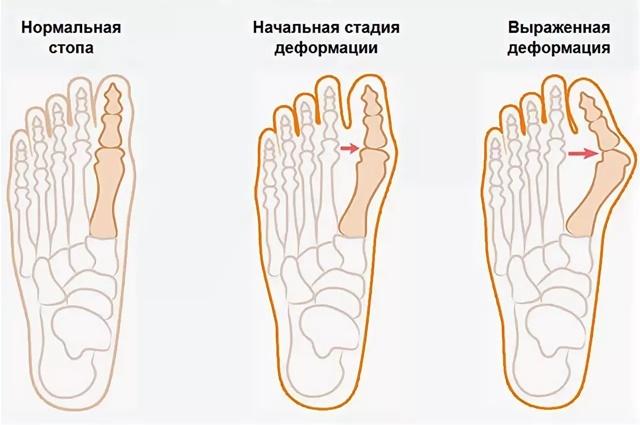
Плоскостопие поперечного вида представляет собой опущение поперечного свода, которое провоцирует уплощение стопы и полное соприкосновение ее с полом. Плюсневые кости в данном случае расходятся в виде веера, а большой палец отклоняется наружу, что приводит к тому, что длина ступни становится меньше. У здорового человека стопа имеет своды (изгибы), которые выполняют амортизирующую функцию и смягчают любую нагрузку. Только правильное анатомическое строение нижних конечностей позволяет избежать проблем в области ортопедии.
Чаще всего о том, что это такое – поперечное плоскостопие (1 степени, 2 или 3), не понаслышке знают люди, находящиеся на ногах на протяжении длительного времени. При этом у тех, кто постоянно в движении, на нижние конечности оказывается нагрузка, которую связки не состоянии выдержать. У людей же, вынужденных долго находиться на ногах в стоячем положении, наоборот, связочный аппарат становится слабым. Стоит заметить, что такое происходит в большинстве случаев (более 80 %). Реже причиной плоскостопия является перелом стопы. Иногда на развитие подобной патологии может повлиять рахит, при котором наблюдается ослабление костной ткани.
Согласно статистическим данным, поперечным плоскостопием чаще страдают представительницы прекрасного пола, чем мужчины. Как правило, это около 50 % пациентов, обратившихся к врачу за помощью. Данное заболевание начинает проявляться в возрасте 37–40 лет. Благодаря явным симптомам и эффективному лечению с поперечным плоскостопием можно справиться на ранней стадии развития.
Разновидности плоскостопия стопы
Существуют три типа заболевания согласно расположению сводов:
-
Поперечное плоскостопие – характеризуется укороченным пониженным поперечным сводом и увеличенной передней частью.
-
Продольное плоскостопие – здесь длина увеличена, а понижен продольный изгиб. Чаще всего данным типом патологии страдают люди в возрасте 15–26 лет.
-
Продольно-поперечное плоскостопие (комбинированное). Данный вид является самым сложным, поскольку становится причиной серьезных последствий для опорно-двигательного аппарата из-за быстрого износа. В этом случае заболевание приводит к деформации осанки и проблемам, связанным с позвоночником:
-
радикулиту;
-
остеохондрозу;
-
межпозвоночной грыже.
Дегенеративные изменения и воспаления возникают и в суставах (остеоартрит, артроз, коксартроз).

Последствия плоскостопия неразрывно связаны с:
-
хромотой, причина которой кроется в плохом функционировании венозных сосудов в икроножных мышцах;
-
нарушенной координацией движений;
-
варикозом;
-
формированием пяточной шпоры;
-
нарушенной работой сердечно-сосудистой системы.
Если у пациента наблюдается плоскостопие, сопровождающееся варикозом, диабетом, имеется склонность к сердечным проблемам, то велика вероятность появления трофических язв на голенях, ступнях и в малом тазу. Кроме того, нередко возникает патологическая отечность тканей.
Каковы причины поперечного плоскостопия
Самыми частыми причинами, способными спровоцировать развитие поперечного плоскостопия (фото выше), являются следующие:
- Плохая наследственность.
В данном случае заболевание врожденное и носит название «аристократическая стопа». Причиной его становятся слабые мышцы арочного свода. Человек с такой патологией может жить полноценно, если будет носить удобную обувь и придерживаться здорового образа жизни.
- Аномалии, связанные со связками и мышцами стопы.
Если у человека нарушенное развитие связок или мышц, приведшее к неправильному расположению фаланг пальцев, это может стать причиной их расползания и в итоге спровоцировать поперечное плоскостопие.
- Лишний вес.
Уплощение стопы в данном случае происходит из-за чрезмерной нагрузки на ее связки и мышцы.
- Профессиональная деятельность, предполагающая повышенное давление на стопу.
Если человеку приходится долго стоять в течение рабочего дня, происходит разбалансировка стопы, что в итоге приводит к приобретенному плоскостопию. Чаще всего подобное наблюдается у учителей, лекторов, парикмахеров и т. п.
- Травмы.
В большинстве случаев именно травмы становятся причиной плоскостопия у мужчин, поскольку у них (в отличие от женской части населения) чаще происходят переломы костей, растяжения связок и мышц, вывихи, а также другие подобные неприятности.
- Ношение неудобной обуви.
Причиной плоскостопия часто являются плохая гигиена ног, высокие каблуки, неправильная колодка обуви. Когда представительница прекрасного пола носит туфли на шпильках, то вес собственного тела она перераспределяет таким образом, чтобы он приходился на переднюю часть стопы, что со временем приводит к деформации костей.
Симптомы поперечного плоскостопия
Если начала появляться боль в нижних конечностях, это говорит о том, что в организме что-то не так:
-
Нарастание болевых ощущений происходит на протяжении всего дня. К вечеру она появляется в голеностопных суставах, коленях и мускулах. Чаще всего такая картина наблюдается у тех, кто большую часть дня провел на ногах (в движении или стоя). Первое время боль после отдыха проходит.
-
Дискомфорт появляется в области пятки и арки ступни. Кроме того, неприятные ощущения присутствуют и в икроножных мускулах. Со временем боль возникает в коленях, мускулах бедер, пояснице, тазобедренных суставах.
Симптомы, которые появляются при плоскостопии в самом начале развития патологии:
-
Сначала быстро устают ноги, затем утомляемость распространяется на весь организм. В итоге возникает синдром хронической усталости.
-
Сложно удержать равновесие во время приседания.
-
Перенапряжение и судороги в икроножных мышцах.
-
Чувство тяжести в ногах.
-
Ступни начинают отекать.
-
Происходит утолщение кожи в районе начала большого пальца на ноге, что вызывает дискомфорт при движении и образование жесткой мозоли.
-
Боль в икроножных и бедренных мышцах, которая к вечеру переходит на поясницу. После ночного сна она исчезает.
-
Трудно подобрать обувь по ноге, которая была бы удобна.
-
Неравномерное снашивание подошвы и каблуков (в первую очередь стирается внутренняя их часть).
-
Размер стопы увеличивается, особенно это касается ширины. В результате приходится приобретать обувь на размер больше, поскольку привычная уже не удобна.
-
Сильный дискомфорт при ношении туфель на высоких каблуках.
-
Осанка нарушается, а из-за того, что амортизация ступней ухудшается, походка делается неуклюжей.
-
На большом пальце ступни вырастает «косточка».
Чтобы определиться со способом лечения, а также профилактическими мероприятиями, необходимо диагностировать заболевание, учитывая имеющиеся симптомы. Однако есть способ, как определить поперечное плоскостопие самостоятельно:
-
Смазать ступни кремом или смочить обычной водой.
-
Положить на пол белый лист бумаги и встать на него, оставив отпечаток стопы (он должен быть четким).
-
Взять графитовый карандаш и обвести получившийся рисунок. После этого проводится прямая линия с внутренней стороны от пятки к той части стопы, откуда начинаются пальцы.
-
Теперь следует опустить перпендикулярную линию к внешней стороне стопы в том месте, где находится самая широкая ее часть, образованная сводом.
-
Если в данном месте отпечатанная часть стопы занимает не менее половины перпендикулярной линии, то можно предположить наличие плоскостопия.
Что касается поперечного плоскостопия у детей, то у них по мере роста нормы будут несколько отличаться от тех, которые используются для диагностики заболевания у взрослых, поскольку ступня еще формируется. Если во втором случае можно точно сказать, что присутствует данная патология, то аналогичные показатели у ребенка могут быть вполне нормальными для формирующейся ноги в его возрасте.
Чего следует избегать при поперечном плоскостопии стопы
Чтобы не допустить осложнений при диагнозе поперечного плоскостопия, следует избегать:
-
длительного нахождения на ногах;
-
занятий интенсивными видами спорта;
-
сильных физических нагрузок;
-
ношения обуви на плоской подошве (каблук высотой 3–4 см обязателен);
-
использования чужих туфель, поскольку у каждого человека индивидуальная форма ноги;
-
ношения моделей не по размеру (маленькой, большой, узкой или широкой);
-
обуви с платформой, танкеткой и очень тонкой подошвой;
-
постоянного ношения спортивных моделей;
-
обуви, у которой нет задников, а имеются только тонкие ремешки (должна быть фиксация стопы).
Чаще всего поперечным плоскостопием страдают представительницы прекрасного пола, а не мужчины (8:2), и это совсем неудивительно, поскольку женщины по несколько часов подряд ежедневно носят узкие туфли на шпильках. Таким образом, в погоне за красотой дамы забывают о собственном здоровье.
Диагностика поперечного плоскостопия
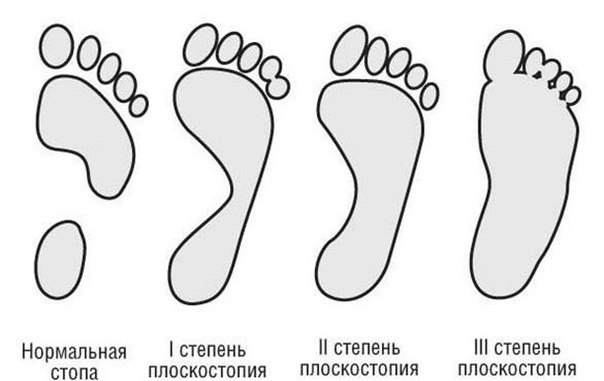
Плоскостопие может быть как врожденным, так и приобретенным. Кроме того, оно различается по степеням:
-
Слабовыраженное поперечное плоскостопие (1 степень). В данном случае отклонение большого пальца составляет не более 19°. Больной ощущает слабость в ногах, наблюдается небольшой отек.
-
2 степень поперечного плоскостопия (умеренно-выраженная). Отклонение большого пальца здесь может составлять до 30°. Болевые ощущения становятся сильнее, человеку сложно передвигаться.
-
Сильно выраженное поперечное плоскостопие (3 степень). Отклонение большого пальца составляет более 35°. Наблюдаются деформация стопы, боли в ногах и пояснице. Человек передвигается с большим трудом.
Независимо от возраста, симптомы заболевания одни и те же, однако подтвердить его может только специалист. Какие методы будут использоваться для лечения, зависит от того, что стало причиной появления патологии. Определить их сможет лишь врач, поэтому не нужно ставить себе диагноз и проводить терапию самостоятельно, иначе можно сделать только хуже и добиться осложнений.
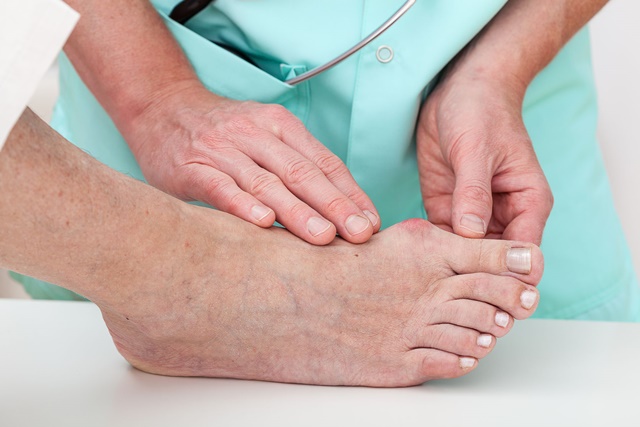
- Диагностика поперечного плоскостопия с помощью рентгенографии стоп.
Во время данной процедуры пациент находится в вертикальном положении. Для того чтобы получить более детальную информацию, снимки делаются с разных ракурсов. Назначается рентген при поперечном плоскостопии только после осмотра конечностей, проверки мышечных реакций, учитывая особенности износа обуви и походки.
Также специалист проводит компьютерную диагностику, благодаря которой можно получить информацию относительно типа свода стопы пациента, а также нагрузки на нее. Данная процедура позволяет узнать, на какие точки оказывается чрезмерное давление от веса человека.
- Изучение стопы при помощи стопомера, линейки, транспортира, циркуля.
Метод заключается в вычислении подометрического индекса на основе данных, полученных в результате измерения стопы с помощью инструментов и изучения отпечатка на бумаге. В норме показатель должен находиться в диапазоне 29–31. Если соотношение ширины стопы к длине увеличивается и составляет более 42, пациенту диагностируется поперечное плоскостопие ноги.
Стоит заметить, что при данном заболевании патологические изменения могут затронуть нервные волокна и кровеносные сосуды, поэтому врач назначает консультацию у невропатолога и хирурга-флеболога.
Методики лечения поперечного плоскостопия
В последнее время к врачам с жалобами на усталость ног, отеки, боль и выросшую на ступне кость обращаются люди в возрасте 23–56 лет. Однако лечение продольного, поперечного плоскостопия каждому пациенту назначается индивидуально в зависимости от симптоматики, степени и тяжести заболевания.
- Терапевтическая коррекция.
Используется на начальной стадии развития патологии и заключается в применении медицинских приспособлений, к примеру, при воспаленном плюснефаланговом суставе проводится коррекция валиками. Они помещаются между вторым и большим пальцем и фиксируются сбоку, восстанавливая тем самым анатомическое положение.
Также можно выбрать при поперечном плоскостопии такое приспособление, как ортопедические стельки, которые позволяют вернуть физиологический изгиб стопы, снизить нагрузку на позвоночный столб, голеностопный сустав и остановить прогрессирование болезни.
Нередко назначается ношение ортопедической обуви для поддержания стопы, как правило, после хирургического вмешательства при тяжелом течении недуга.
- Медикаментозная терапия.
В данном случае пациенту выписываются нестероидные препараты противовоспалительного действия (НПВС) на основе «Керотолака», «Индометацина» и «Диклофенака», которые направлены на устранение боли в мышцах и суставах. При сильном дискомфорте и воспалительном процессе назначается внутривенное или внутримышечное введение лекарств.
- ЛФК и физиотерапия.
Данные методы используются в качестве дополнения к основному лечению поперечного плоскостопия у взрослых. Чаще всего они назначаются на первой и второй стадии развития болезни, а также после хирургического вмешательства во время реабилитации.
Физиотерапия используется при наличии воспаления и включает в себя следующие мероприятия:
-
электрофорез;
-
грязевые ванны;
-
ударно-волновую терапию (УВЧ).
Благодаря физиопроцедурам восстанавливается подвижность суставов, улучшаются обменные процессы и микроциркуляция в мышечной ткани.
Ударно-волновая терапия используется для того, чтобы разрушить отложившиеся в сухожилиях, суставах и связках микроскопические кристаллы солей кальция, а также запустить регенеративные процессы в клетках и механизм омолаживания. Данная процедура является весьма эффективной в отношении хрящей и костей, поскольку она положительно на них влияет, не нанося при этом вреда мышцам. Кроме того, она улучшает кровоток, то есть увеличивает его, восстанавливает связки, которые помогают справляться с нагрузками на стопу.
Электрофорез с использованием кальция обеспечивает доставку элемента к костям. Данная процедура проводится потому, что в таблетках или уколах он не всегда хорошо усваивается организмом.
Также назначается и теплолечение с применением парафино-озокеритовых аппликаций, которые прогревают беспокоящий участок, устраняют боль, улучшают метаболизм и повышают иммунитет.
- Лечение хирургическим способом.
Самым эффективным способом восстановить анатомическое строение стопы при поперечном плоскостопии является операция. Она осуществляется для того, что перераспределить сухожилия и мышечные тяги, отвечающие за положение пальцев на ноге. В некоторых случаях для этого приходится удалить фрагмент костной ткани (при вальгусном поперечном плоскостопии).
Массаж при поперечном плоскостопии

С помощью массажа можно избавиться от таких симптомов поперечного плоскостопия, как боль, отек ступней и воспаление. Кроме того, он помогает ускорить лимфоток, улучшить кровоток, а также привести мышцы в тонус. Положительный эффект от массажа можно получить только в том случае, если его делать регулярно, то есть по 12–15 минут 15 сеансов в месяц.
Прежде чем приступать к процедуре, ноги лучше всего распарить в ванне с добавлением травяного настоя или морской соли.
Массаж при поперечном плоскостопии делается следующим образом:
-
Разогреть кожу на голенях и ступнях с помощью поглаживаний и растираний.
-
Используя приемы разминания, выжимания и постукивания, помассировать мышцы голени.
-
Тщательно помассировать подошву ступней.
-
Проработать большие пальцы нижних конечностей.
Такой массаж положительно влияет на биологически активные точки и позволяет избавиться от поперечного типа плоскостопия.
Лечение поперечного плоскостопия в домашних условиях
Для лечения поперечного плоскостопия в домашних условиях, а также устранения его симптомов используются и народные средства в виде отваров и настоек.
С их помощью можно избавиться от боли и восстановить связки с мышцами после перенапряжения. Максимальный эффект народные методы дают в том случае, если их применять в комплексном лечении.
-
Если больного мучает ломота в суставах, на помощь придет горькая полынь. Ее необходимо промыть, положить на ступни и замотать теплой тканью.
-
Справиться с симптомами поперечного плоскостопия поможет смесь, приготовленная из йода и лимонной кислоты (в пропорции 1:1):
-
хорошо перемешать получившийся раствор и туда же добавить аспирин (две таблетки);
-
приложить к проблемному суставу и замотать теплым материалом;
-
йод следует использовать только 3%-ный, не более, иначе можно получить ожог кожи.
Проводить данную процедуру нужно на протяжении трех дней, после чего следует сделать перерыв на неделю.
Для снятия болевых ощущений и расслабления мышц на стопах рекомендуется регулярно использовать ванночки с добавлением морской соли или травяные примочки:
-
Налить в тазик 1 л теплой воды, добавить морскую соль (1 ст. л.), хорошо перемешать и погрузить туда ступни. Продолжительность процедуры составляет 10–20 минут.
-
Вместо соли в воду можно добавлять настой, приготовленный из липы, ромашки, мяты, коры дуба или шалфея.
-
После окончания процедуры ступни следует хорошо вытереть и провести массаж, нанеся на них предназначенный для этого крем.
Для повышения тонуса мышц, а также закаливания ванночки или контрастный душ обязательны. Можно взять две емкости, в одну налить горячую воду, в другую холодную. Далее стопы поочередно помещаются в них, что позволяет поднять тонус мышц и всего организма, а также улучшить кровоток.
Что касается контрастного душа, то рычаг смесителя переключается с холодной воды на горячую и обратно около 3–7 раз.
У данной процедуры есть противопоказание, которое касается представительниц прекрасного пола. Им следует отказаться от контрастного душа во время менструации.
Если поперечное плоскостопие находится в запущенном состоянии, и никакие массажи, примочки и отдых не помогают справиться с болью, следует обратиться к медикаментозному лечению:
-
Снять острые проявления заболевания помогут анальгетики (аспирин, парацетамол, «Флугалин», «Индометацин» и «Ибупрофен»).
-
Избавиться от боли позволяют и мази (индометациновая, «Долгит», «Вольтарен гель»).
Эффективные упражнения при поперечном плоскостопии
Большую эффективность в борьбе с поперечным плоскостопием у взрослых имеют упражнения, специально разработанные для людей, страдающих от данного недуга. Они позволяют и укрепить мышцы, и остановить развитие болезни.
ЛФК помогает повысить тонус тканей и улучшить кровоток в нижней части ноги. Комплекс должен быть подобран таким образом, чтобы воздействие происходило сразу на несколько групп мышц ступни. Это упражнения из различных положений (стоя, сидя, лежа) с применением небольших предметов, гимнастической палки и наклонных плоскостей.
Для каждого пациента курс занятий подбирается индивидуально в зависимости от типа патологии и степени ее тяжести. Поэтому приступать к выполнению необходимо только после консультации со специалистом, а именно ортопедом, который предложит ЛФК именно для вас, чтобы она была эффективной для развития мышц и связок голеностопа.
Для получения максимального результата от упражнений делать их следует с утра, поскольку в это время мышцы еще не устали. Причем необходимо начинать с маленьких нагрузок и постепенно их увеличивать. В сутки желательно повторять комплекс от двух до четырех раз.
- Исходное положение – лежа на спине.
Лечь на пол лицом вверх, ноги немного расставить. Далее пальцы ног необходимо сжимать и разжимать на протяжении двух минут.
Положение то же, что и в предыдущем упражнении. Движения в данном случае делаются не пальцами, а ступнями. Их следует вращать сначала по часовой стрелке, потом – против.
Нужно тянуть носки ступней в сторону головы. Делать это можно каждой ногой отдельно или сразу двумя.
Нижние конечности в этом упражнении следует раздвинуть и согнуть так, чтобы стопы соприкасались друг с другом подошвами. Далее, опираясь на ноги, нужно постараться делать хлопающие движения пятками, но при этом пальцы не должны разъединяться.
- Упражнения, сидя на стуле.
Правую руку сжать в кулак и поместить между коленями. В это время стопа ставится на ребро, то есть внутренняя часть приподнимается от пола, а внешняя, наоборот, прижимается.
Положить руки на колени, после чего нужно приподнимать пятки стоп, опираясь при этом на носки. Выполнять такое упражнение необходимо сначала обеими ногами, потом поочередно.
Теперь следует сделать все наоборот, то есть приподнимаются не пятки, а носки стоп. Исходное положение то же.
Разложить на полу мелкие предметы. Нужно их все собрать, используя только пальцы ног, то есть вещь ими зажать и, удерживая, передать себе в руку.
Следующее упражнение заключается в том, чтобы делать ступнями движения, напоминающие ползущую вперед гусеницу. Необходимо согнуть пальцы и, опираясь на пол, переместиться вперед.
- Упражнения в положении стоя.
Стоя на полу, сначала нужно подниматься на носки столько раз, насколько хватит сил, а затем делать то же самое, но поднимая пятки правой и левой ноги поочередно.
Упражнение заключается в том, чтобы отрывать от поверхности пола носки и вставать на пятки. Делать это следует столько, сколько хватит сил.
В том же исходном положении, то есть стоя ровно на полу, нужно подняться на носочки и, удерживая равновесие, совершать полуприседания.
Профилактика поперечного плоскостопия
Не стоит ждать того момента, пока болезнь зайдет слишком далеко. Всегда проще предотвратить отклонение, чем потом пытаться справиться с ним и его последствиями. Лучшей профилактикой в данном случае является ходьба, причем желательно ею заниматься босиком по гальке, песку, тренажерам, массажному коврику или любой другой неровной поверхности.
Лечебная гимнастика при поперечном плоскостопии включает в себя такие действия, как передвижение на пятках, носочках и перекатывание с одной стороны на другую. Чтобы было не так скучно, можно заменить все это танцами. Они не только позволят предотвратить появление поперечного плоскостопия, но и принесут немало положительных эмоций.
Важно правильно питаться, то есть употреблять здоровую пищу, овощи и фрукты. Нужно помнить, что лишний вес производит на своды стоп избыточную нагрузку.
В профилактических целях можно купить ортопедические стельки-супинаторы для поперечного плоскостопия, которые способны распределить давление на мышцы ступни и снять напряжение с участков, находящихся в постоянном тонусе. Кроме того, благодаря таким приспособлениям формируется правильная постановка ног во время движения, предотвращаются проблемы, связанные с опорно-двигательным аппаратом. Стоит заметить, что можно купить готовые стельки для поперечного плоскостопия или заказать их в ортопедическом салоне по индивидуальным размерам.
Главной составляющей профилактики и лечения заболевания на начальной стадии является ношение специальной обуви, которая делается с учетом деформации стопы. Она позволяет избавиться от наростов и мозолей, а также снизить утомляемость нижних конечностей и улучшить циркуляцию крови.
При выборе ортопедической обуви необходимо учитывать следующее:
-
обязателен задник с вставкой из кожи для большей плотности, который будет фиксировать стопу;
-
наличие широкого устойчивого каблука и платформы;
-
полнота должна быть соответствующей, то есть это широкий, но в то же время облегающий ногу носок;
-
внутри не должно быть никаких швов, которые бы доставляли неудобство при движении.
Для изготовления ортопедической обуви используются исключительно натуральные, экологически чистые материалы. Кроме того, подошва не должна быть жесткой, как само изделие.
Ортопедическая обувь при поперечном плоскостопии
Перед тем как ортопедическая обувь поступает в продажу, она обязательно проходит клинические испытания, а также получает сертификат на соответствие заявленному уровню и качеству.
Изделия, которые изготавливаются для коррекции плоскостопия, оснащаются:
-
стелькой в том месте, где находится продольный свод стопы;
-
супинатором, обеспечивающим плавный перекат через стопу, а также амортизирующим вибрацию во время ходьбы;
-
подошвой, которая хорошо гнется;
-
каблуком Томаса, устроенным таким образом, что его внутренняя часть немного удлинена, благодаря чему обеспечиваются балансировка и опороспособность стопы во время ходьбы, а также исключается заваливание внутрь.
Определение полноты колодки, а также подъема осуществляется с расчетом того, что в нее будут устанавливаться различные ортопедические приспособления. Предпочтение следует отдавать моделям на липучках или шнурках, поскольку их гораздо проще подогнать по форме ноги.
На данный момент на рынке подобной продукции представлен довольно широкий ассортимент ортопедической обуви, начиная от домашних тапочек и заканчивая сапогами. Кроме того, внешне она ничем не отличается от обычной, выглядит также эстетично. Стоит заметить, что ходить в подобной обуви можно на протяжении всего дня, если это необходимо.
Ортопедические стельки при поперечном плоскостопии очень часто используются как для лечения, так и в профилактических целях.

Что касается того, какие стельки для поперечного плоскостопия подходят именно вам, то стоит отметить, что данная продукция делается с учетом индивидуальных особенностей каждого пациента. Для изготовления стелек используются три способа:
|
Способ производства |
Процесс изготовления |
|
Стельки моделируются на компьютере |
Для работы используется специальный цифровой сканер. Пациент встает на него, после чего прибор измеряет действующую на разные участки стопы силу, фиксирует ее и отправляет полученные данные на компьютер. Далее программа моделирует стельки после обработки полученных результатов |
|
Использование гипсового слепка для получения модели стопы |
Во время термоформовки по полученному слепку из гипса делаются стельки с использованием специального материала |
|
Изготовление модели ступни с помощью биопены |
Стельки изготавливаются в данном случае по модели, сделанной из биопены |
Ортопедические стельки для продольного, поперечного плоскостопия могут выполняться как из натуральных, так и из синтетических материалов, например, вспененного полиэтилена, выделанной кожи животных, микропористой резины и эластичной пластмассы. Для людей, страдающих лишним весом, могут использоваться более прочные варианты типа графита и стали.
Ортопедические стельки позволяют остановить деформацию связок и костей стопы. Их же можно носить и в профилактических целях, для снятия боли в пояснице и суставах ног. Специалисты советуют использовать их постоянно, как дома, так и на улице.
Для профилактики ношение ортопедической обуви необходимо, поскольку она предотвращает деформацию стопы при поперечном плоскостопии, образование пяточных шпор и жестких мозолей на пальцах ног.
Кроме того, она позволяет снизить нагрузку на позвоночный столб, тазобедренные и коленные суставы. Для изготовления подобной обуви используются материалы натурального происхождения. Наличие в ней верхнего стабилизатора и жесткого задника обеспечивает надежную фиксацию пятки и средней части стопы, а благодаря супинатору осуществляется поддержка сводов.
Чтобы как можно быстрее справиться с поперечным плоскостопием и связанными с ним косметическими проблемами, необходимо своевременно выявить заболевание, правильно подобрать метод лечения, а также выполнять все обозначенные условия реабилитации.

В наши дни уже не приходится тратить много времени, выполняя сложные и неприятные процедуры в домашних условиях. Намного проще обратиться за помощью к настоящим профессионалам – в центр красоты и здоровья Veronika Herba, оснащенный эффективным и современным оборудованием.
Почему клиенты выбирают Клинику эстетической медицины и Салон красоты Veronika Herba:
-
Это Клиника эстетической медицины и Салон красоты, где вы сможете ухаживать за собой по умеренной стоимости, при этом вашим лицом и/или телом будет заниматься не рядовой косметолог, а один из лучших дерматологов в Москве. Это совершенно другой, более высокий уровень сервиса!
-
Получить квалифицированную помощь вы можете в любое удобное для себя время. Клиника эстетической медицины и Салон красоты работает с 9:00 до 21:00 без выходных. Главное — заранее согласовать с врачом дату и час приема.
Запишитесь на консультацию специалиста по телефону +7 (495) 085-15-13, и вы сами в этом убедитесь!
Детский ортопед
Cтаж — 5 лет
Медицинский центр «Династия» на Ленина
Детская поликлиника №64 Фрунзенского района
«Европейский Медицинский Центр»
Дата публикации 16 марта 2022Обновлено 16 марта 2022
Определение болезни. Причины заболевания
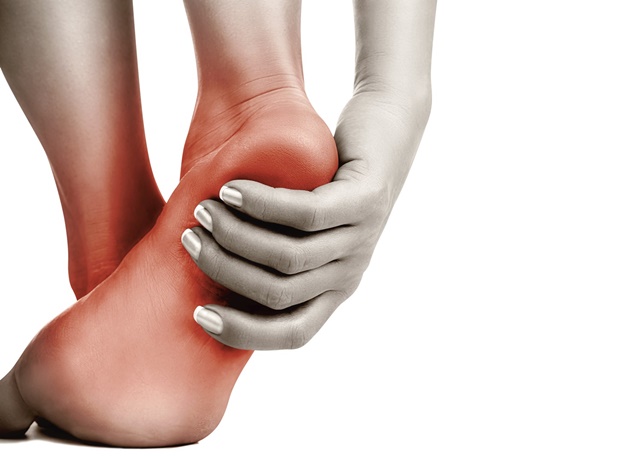
Поперечное плоскостопие (transverse flatfoot) — это деформация стопы, при которой её поперечный свод опускается и не может выполнять свои функции: удерживать равновесие тела и обеспечивать плавность и пружинистость походки.
Поперечный свод стопы — это арка, которая состоит из 5 плюсневых костей. Вершиной этой арки является 2-я плюсневая кость. В норме стоя мы опираемся на три точки — пятку и головки 1-й и 5-й плюсневых костей. При плоскостопии головки 2-й и 4-й пальцев опускаются и становятся в один ряд с 1-й и 5-й костями.
Причины поперечного плоскостопия
- Малоподвижный образ жизни.
- Неудобная тяжёлая обувь.
- Ношение обуви дома, в том числе тапочек.
- Ожирение.
- Недостаток витаминов и микроэлементов.
- Неврологические нарушения, например паралич подошвенных мышц стопы, последствие полиомиелита.
- Работа, при которой приходится долго стоять. Чаще плоскостопие возникает у продавцов, пекарей, столяров, учителей и др.
- Остеопороз.
- Травмы стопы: переломы костей стопы, травмы лодыжки, разрыв сухожилий и связок стопы.
Распространённость
Поперечное плоскостопие и вальгусная деформация большого пальца (hallux valgus) — наиболее частые нарушения опорно-двигательного аппарата. Среди всех ортопедических патологий они составляют около 10 % [1].
По данным Всемирной организации здравоохранения (ВОЗ), у 75 % жителей планеты есть проблемы со стопами. Среди патологий переднего отдела стопы поперечное плоскостопие составляет 63,6 % случаев. У женщин оно встречается чаще: на каждые 20 женщин с поперечным плоскостопием приходится один мужчина. Это связано со слабостью связочного аппарата у женщин [3][19].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы поперечного плоскостопия
Основные симптомы:
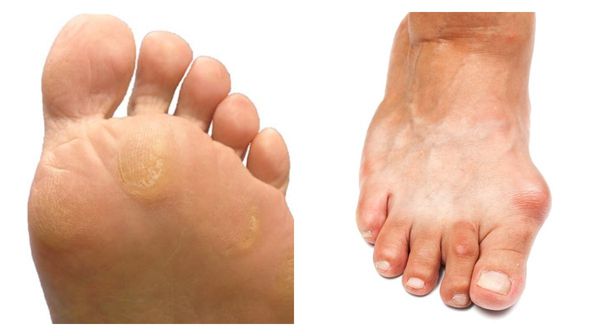
- болезненность в переднем отделе стопы при длительной ходьбе;
- мозоли под головками плюсневых костей;
- мозоли на мизинце;
- мозоли на фалангах 1-го (большого) пальца;
- отклонение большого пальца, образование «шишки» на стопе;
- болезненность при пальпации мышц между плюсневыми костями;
- боль в области пятки при ходьбе;
- боль при вставании на носочки;
- трудность в подборе обуви из-за узкого переднего отдела и мозолей в области большого пальца и мизинца.
Симптомы появляются не сразу. Около трёх лет болезнь может себя не проявлять. Затем пациент ощущает тяжесть в стопах, быструю утомляемость мышц голени и стоп [13]. Часто эти симптомы путают с началом варикозной болезни вен.
Позже возникает отёчность стоп и голеностопного сустава, появляются натоптыши на подошве стопы [14]. Также пациенты отмечают, что обувь стала мала, особенно к концу для, появляется боль в области пятки и между плюсневыми костями. С годами состояние прогрессирует.
Патогенез поперечного плоскостопия
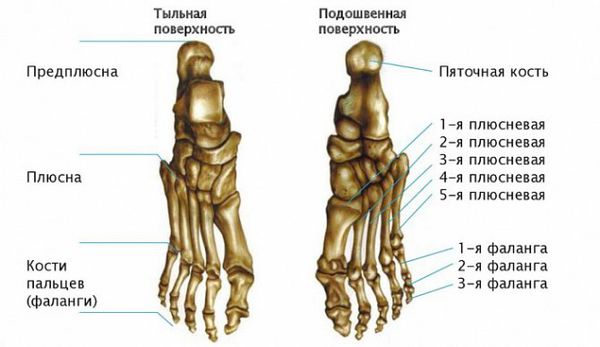
Структурно стопа состоит из препдлюсны, плюсны и пальцев. Её форма зависит от состояния мышц, связок и положения костей [5].
Стопу образуют 28 костей. Они соединены между собой суставами и укреплены связками. Связки придают стопе сложную форму, напоминающую спираль или лопасть пропеллера, и делают её подвижной в трёх плоскостях. Поверх связок лежат мышцы. Только они испытывают нагрузку, когда человек стоит, идёт или бежит. Кроме этого, мышцы стопы и голени формируют свод и поддерживают форму стопы [8][15].
Арка поперечного свода стопы поддерживается поперечными связками и четырьмя мышцами, сужающими стопу [6]. Если мышцы в стопе слабые, под весом тела они не могут удержать кости в нужном положении. Тогда кости разводятся в стороны, в итоге передний отдел выглядит распластанным, а головка 2-й плюсневой кости опускается и становится опорной. Межкостные мышцы при этом перерастягиваются и не могут больше сокращаться. Связки начинают испытывать нагрузку, которой в норме быть не должно. Из-за этого возникает боль в области головок плюсневых костей.
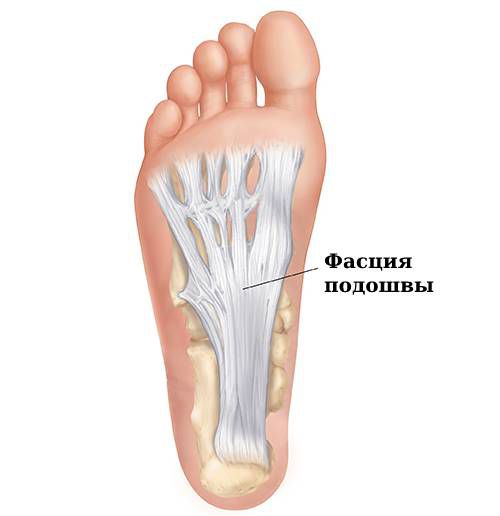
Наиболее уязвимы при поперечном плоскостопии фасция подошвы и мышцы, приводящие большой палец. Фасция подошвы (плантарная фасция, или подошвенный апоневроз) — тонкая неэластичная плёнка, которая одним концом прикреплена к пяточному бугру, а другим — к основаниям пальцев стопы [8]. При правильной анатомии стопы на неё не ложится вес и нагрузка. Если передний отдел растягивается, то мышцы не могут удержать кости в нормальном состоянии и на плантарную фасцию ложится большая нагрузка, она перерастягивается и травмируется в области прикрепления. Из-за этого возникает боль по всей поверхности стопы, преимущественно в области пятки.
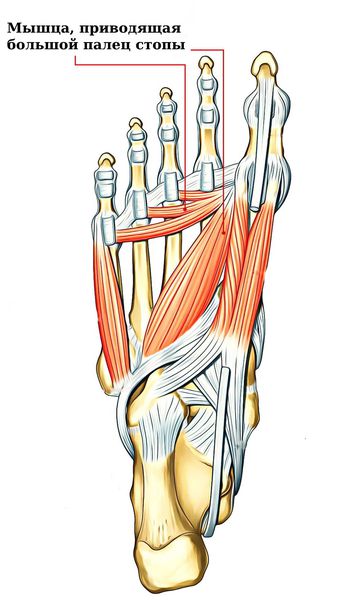
Мышца, приводящая большой палец стопы, идёт от всех пальцев и прикрепляется к кости под головкой 1-й плюсневой кости (сесамовидной) [9]. Её задача — приводить большой палец к стопе и поддерживать стопу узкой. Эта мышца работает при ходьбе босиком. Чем чаще мы ходим в обуви, тем меньше на неё нагрузка. Без нагрузки она слабеет, растягивается и не может приводить большой палец, поэтому он отклоняется в сторону и стопа становится распластанной.
Классификация и стадии развития поперечного плоскостопия
Классификация плоскостопия:
- поперечное — опускается поперечный свод стопы;
- продольное — опускается продольный свод стопы;
- смешанное — опускается продольный и поперечный своды стопы [12].
Степени тяжести поперечного плоскостопия:
- Лёгкая степень — передний отдел стопы расширяется. Могут опуститься головки 2-й и 3-й плюсневых костей. Появляется утомляемость и тяжесть в ногах к концу дня.
- Средняя тяжесть — опускаются головки 2-й и 3-й плюсневых костей, увеличивается расстояние между плюсневыми костями. Появляется болезненность при пальпации (прощупывании) межкостных мышц. При длительной ходьбе стопа начинает болеть.
- Тяжёлая степень — деформация переднего отдела стопы, стойкий болезненный синдром при нагрузке и в покое, появляются множественные натоптыши под головками плюсневых костей [10].
Степень плоскостопия по результатам рентгена:
- I степень — угол между 1-й и 2-й плюсневыми костями составляет 10–12°, а угол отклонения большого пальца 15–20°;
- II степень — углы увеличиваются до 15 и 30°;
- III степень — углы увеличиваются до 20 и 40°;
- IV степень — углы превышают 20 и 40° [17].
Осложнения поперечного плоскостопия
Без лечения и коррекции могут развиваться:
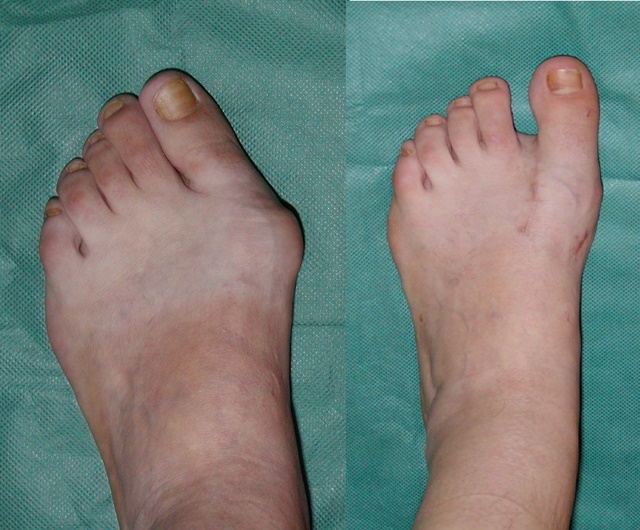
- Вальгусное отклонение большого пальца стопы (hallux valgus). Мышца, приводящая большой палец, атрофируется. Палец выходит из своего сустава. Внешне проявляется как шишка на пальце.
- Молоточкообразная деформация пальцев стопы. Сухожилия сгибателей пальцев натягивается. Пальцы находятся в стойкой деформации: согнуты в суставах фаланг, их невозможно разогнуть. От постоянного соприкосновения с обувью на суставах пальцев образуются множественные мозоли.
- Боли в крупных суставах ног. При нарушении биомеханики шага и постановки стопы нарушается вся работа ног. Из-за этого часто болят коленные суставы при ходьбе и беге, в тазобедренных суставах могут появиться щелчки.
Ранее считалось, что поперечное плоскостопие может привести к проблемам в позвоночнике (болям, сколиозу и остеохондрозу). Но общенациональное исследование показало, что проблемы стопы не являются фактором развития патологий позвоночника [7]. Вросший ноготь также не связан с плоскостопием.
Диагностика поперечного плоскостопия
Сбор анамнеза и осмотр
Врач собирает историю болезни и осматривает стопы. При осмотре обращает внимание на походку, положение стопы в покое, натоптыши на тыльной поверхности стопы, стирание каблука у обуви, болезненность при пальпации, проводит двигательные тесты: просит пациента встать на носочки, постоять на одной ноге, поднять и отвести большие пальцы стоп.
Также специалист задаёт уточняющие вопросы:
- когда появляется боль в стопе;
- как часто она возникает;
- как долго пациент ходит в течение дня;
- какую обувь выбирает;
- что помогает снизить боль.
По результатам осмотра можно установить диагноз. Если возникли сомнения, нужно провести инструментальные исследования.
Инструментальная диагностика
Рентгенография стоп с нагрузкой. Снимки делают в двух проекциях:
- Прямая — опираясь рукой на стул, пациент встаёт одной стопой на кассету с рентгеновской плёнкой размером 18×24 см, вторую ногу держит на весу, затем выполняется прямой снимок [17].
- Боковая — снимок делается сбоку, при этом нужно захватить 4–5 см голеностопного сустава. Пациент также стоит на одной ноге.
Снимки в двух проекция выполняются поочерёдно для обоих ног. Степень поперечного плоскостопия определяют по углу отклонения 1-й плюсневой кости и большого пальца. На рентгенограммах проводят три прямые линии, соответствующие продольным осям 1-й и 2-й плюсневой кости и основной фаланге большого пальца [2].
Раз в 1–2 года лучше сделать повторный снимок, чтобы оценить динамику лечения.
Осмотр на плантоскопе. Плантоскоп — это устройство, с помощью которого можно со стороны увидеть отпечатки ступней пациента в режиме статической нагрузки. Для этого пациент встаёт босиком на плантоскоп. Доктор оценивает величину кожного свода стопы, точки, на которые пациент больше всего опирается, отклонение большого пальца, соприкосновение пальцев стоп с поверхностью.
Лабораторная диагностика
Лабораторные исследования проводятся, чтобы исключить другие патологии, которые могут привести к болям в стопе: подагру, ревматоидный полиартрит, артрозы суставов стопы. Как правило, выполняются общий и биохимический анализы крови: оценивают уровень С-реактивного белка (СРБ), ревматоидного фактора, мочевой кислоты и мочевины.
Лечение поперечного плоскостопия
Лечение поперечного плоскостопия консервативное. Цель лечения — уменьшить боли в стопе, улучшить кровоток в тканях и поддержать свод стопы [16].
ЛФК при поперечном плоскостопии
Лечебная физкультура выполняется ежедневно по 10–15 минут два раза в день. Так как поперечное плоскостопие связано со слабостью мышц стопы, то при лечебной физкультуре упражнения направлены на тренировку этих мышц.
Базовые упражнения при плоскостопии:
- Попеременно стоять то на внутренней, то на наружной стороне стоп. Сначала сидя, затем стоя, повторять 10 раз.
- Вращать стопами по кругу, поставив их пятками на пол. Сначала сидя, затем стоя, держась за опору. Выполнять 10 раз.
- Встать, поставить ноги на ширину плеч и переносить вес с пяток на носки. Делать это упражнение в трёх вариантах: сначала стопы параллельны друг другу, затем развёрнуты друг к другу носками, затем пятками. Повторять по 10 раз в каждой позиции.
- Ходить по пять шагов на носках, на пятках, на внутренних, затем на внешних сторонах стоп.
- Ходить, перекатываясь с пятки на носок, делать так 40 шагов.
- Катать палку попеременно каждой ногой, сначала сидя, затем стоя, по 1–2 минуте на каждую ногу.
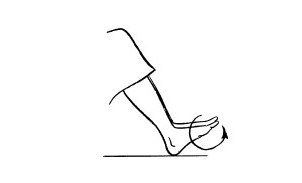
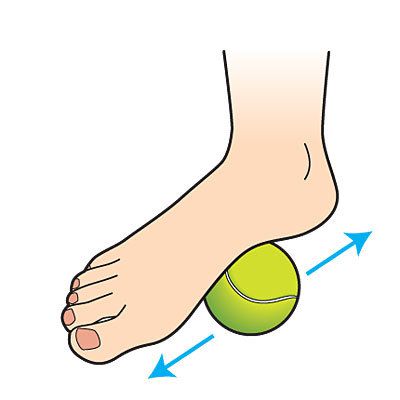
- В течение 5–10 минут прокатывать теннисный мяч каждой стопой от кончиков пальцев к пятке и обратно, сначала сидя, затем стоя. Можно использовать другой мяч, подходящий по размеру [11].
Эти упражнения подходят и детям, и взрослым. Через боль заниматься нельзя. Противопоказания: отёк стопы, горячий 1-й плюснефаланговый сустав, раны на тыле стопы.
При регулярных занятиях боль в стопах обычно исчезает в течение 9 недель [19]. Но прекращать занятия не нужно, иначе боль может появиться снова.
Индивидуальные ортопедические стельки
Снять боль и напряжение с переднего отдела стопы помогают индивидуальные стельки с метатарзальной подушкой, которая устанавливается на уровне головок 2-й и 3-й плюсневых костей. Эти стельки делает врач. Готовые стельки не подойдут, так как длина пальцев стоп и ширина поперечного свода у каждого человека индивидуальны.
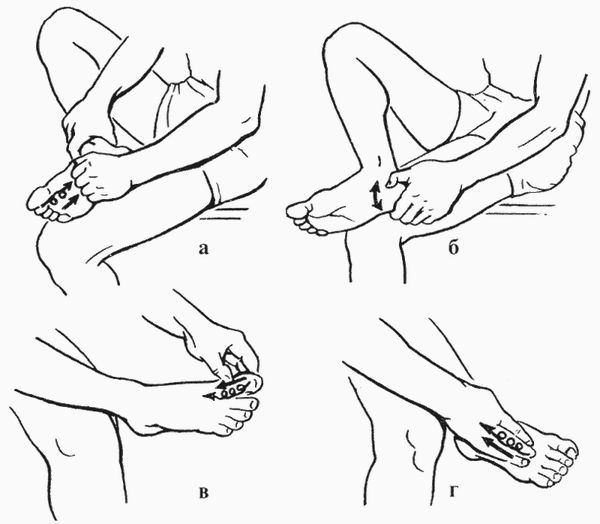
Массаж стоп
Нужно нанести на стопу крем или растительное масло и массировать её [18]. Массаж стоп помогает улучшить кровоток в мышцах, расслабляет межкостные и короткие мышцы стопы, снимает с них напряжение и уменьшает боль [18].
Выбор обуви
При выборе обуви стоит отдавать предпочтение моделям с широким передним отделом. Подошва обуви должна гнуться под пальцами. Для этого можно встать на носочки при примерке обуви и немного походить. Если есть дискомфорт, лучше поменять обувь.
Дома стоит ходить только босиком. Тапки и шлёпанцы противопоказаны при поперечном плоскостопии. При ходьбе в них поднимаются пальцы и нарушается биомеханика шага. Если нет возможности ходить босиком, лучше выбрать тапки с фиксацией на пятке.
Прогноз. Профилактика
Как правило, после 4–9 недель консервативного лечения боль в стопах и мышцах голени проходит, уменьшается отёк. Если забросить ЛФК, боль может вернуться. ЛФК стоит выполнять ежедневно по 10 минут в день.
Чтобы снизить вероятность развития поперечного плоскостопия, нужно:
- Выбирать правильную обувь с самого рождения: покупать лёгкую обувь, в которой можно встать на носочки. Детям нужно отказаться от жёсткой ортопедической обуви.
- Дома ходить босиком. Ношение тапочек провоцирует неправильную работу мышц стопы и голени.
- Следить за массой тела.
- Быть физически активным, например заниматься плаванием, подвижными играми и др.
- Снизить сильные нагрузки на ноги.
- Проходить профилактический осмотр у врача-ортопеда раз в год.
- После длительных долгих прогулок выполнять простой комплекс упражнений для стопы в течение 5–10 минут: вставать на носочки, вращать стопой, ходить на наружной и внутренней поверхности стопы [12][20].

|
Поперечное плоскостопие: причины, симптомы, диагностика и лечение |
| 22 марта 2019 |
Содержание
- Что такое поперечное плоскостопие
- Симптомы поперечного плоскостопия
- Причины поперечного плоскостопия
- Диагностика патологии
- Как лечить поперечное плоскостопие
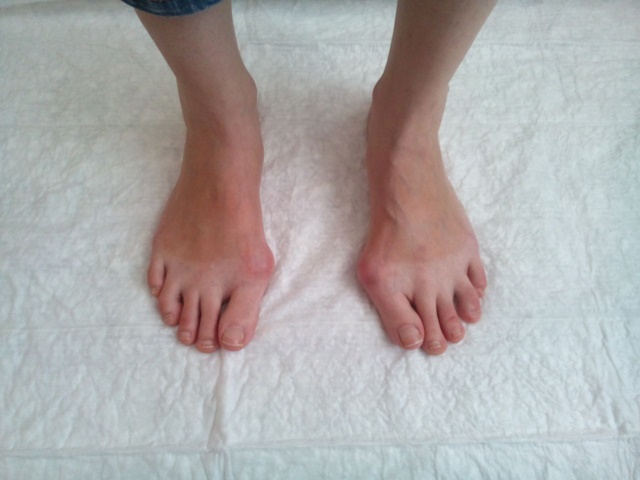
Одним из распространенных приобретаемых заболеваний опорно-двигательной системы является поперечное плоскостопие. Что это за заболевание, от чего и как оно развивается известно далеко не каждому, но патология приводит к деформации стопы, опасной своими последствиями.
Наиболее распространено именно поперечное плоскостопие, при котором уплощается свод стопы, а возле большого пальца возникает своеобразная шишка. Чаще других от нарушения страдают люди в возрасте старше 30, особенно с избыточным весом.
Как проявляется поперечное плоскостопие?
Человеческая стопа сформирована из большого количества косточек, объединенных вместе суставами, сухожилиями и связками. В нормальном физиологическом состоянии плюсневые кости размещаются параллельно друг относительно друга, а в этом положении их поддерживают связки. В реальной жизни кости частенько расходятся, но в определенных пределах это считается нормой.
Когда упомянутые косточки расходятся слишком широко, начинается поперечное плоскостопие. При этой болезни первая плюсневая косточка с крепящимся к ней большим пальцем значительно отклоняется от других, а тяга мышц стоп распределяется иначе. сухожилие, проходящее вдоль ступни, изменяет направление вместе с отклоненной плюсневой костью, оттягивая палец к внешней стороне.
Головка плюсневой кости смещается и начинает выпирать наружу. Постоянно контактирующая с этой зоной обувь натирает, а иногда доходит до воспаления сустава. Примерно так протекает болезнь под названием поперечное плоскостопие.
Признаки патологии
Среди наиболее популярных признаков поперечного плоскостопия выделяют:
- болезненность в ступнях;
- чувство жжения;
- судороги в икроножных мышцах;
- усталость в ногах к вечеру.
На поздних стадиях возникают боли в коленях, тазобедренном суставе и спине. Иногда симптомы указывают на развитие артроза. Передняя часть ступней визуально меняет размеры. Если запустить лечение поперечного плоскостопия, патология будет прогрессировать. Со временем нарушится биомеханика всех звеньев опорно-двигательной системы, которые принимают участие при ходьбе.
Из-за чего развивается поперечное плоскостопие?
Поперечное плоскостопие 1-й степени развивается по многим причинам, основная из которых связана с нарушением работы связочного аппарата ног. Передается это по наследству, но существуют и другие предрасполагающие факторы:
- лишний вес, под которым повышается нагрузка на связки ступней;
- паралич и парез мускулатуры ног;
- продолжительное ношение неудобной и тесной обуви или туфель на высоком каблуке;
- профессиональная деятельность, требующая длительного стояния на ногах (парикмахер, продавец и пр.).
Как диагностируют патологию?
Диагностикой поперечного плоскостопия и его лечением обычно занимаются ортопеды. На первичной консультации врач осматривает пациента и учитывает его жалобы. Для постановки точного диагноза используются следующие диагностические методы:
- Плантография. Нужна для создания отпечатка стопы. По нему врачи косвенно судят о наличии поперечной формы плоскостопия и стадии развития патологии.
- Рентген. Рентгеновский снимок позволяет оценить характер происходящих изменений и степень развития патологии. По этим снимкам врачи отслеживают динамику протекающего процесса. Для лучшей информативности их делают в двух проекциях.
- Электромиография нужна для оценки состояния икроножных мышц и мускулатуры ступней. Обследование проводится с помощью специального прибора, вырабатывающего импульсы определенной частоты.
- Компьютерно-аппаратные методы считаются наиболее современными и позволяют максимально точно определять параметры стопы, выявляя отклонения от нормы.
Лечение поперечного плоскостопия
Многие пациенты с поперечным плоскостопием рассчитывают на супинаторы, распределяющие нагрузку на ступни. В действительности они помогают лишь при 1 степени нарушения, но причина патологии в любом случае не устраняется.
С продольной деформацией борются при помощи физических упражнений, направленных на укрепление мускулатуры ступней и голеней, но с поперечным этот вариант не работает. Управляемых мышечных тканей, способствующих развитию нарушения, немного. Несмотря на это, укрепляющие упражнения выступают в качестве поддержки. Сочетая гимнастику для ног с массажем и согревающими ванночками, рост косточки у большого пальца можно остановить.
Для снятия воспаления при поперечном плоскостопии на коже над болезненной косточкой рисуют сеточку слабым раствором йода. В аптеках продаются специальные мази для снятия воспаления и питания внутренних тканей, но подбирать средство должен лечащий ортопед.
Если у вас поперечное плоскостопие, прекратите носить обувь на каблуке (допускается не выше 4 см), а в течение дня желательно переобуваться. Зимой никогда не сидите на работе в уличных сапогах, а обувайте более удобную обувь.
Если пренебрегать симптомами и запустить лечение, на головку плюсневой кости нарастет хрящевая ткань и превратится в костную. Это приведет к постоянным болям, а вылечить патологию можно будет только хирургическим путем.
Существуют разные оперативные вмешательства (подробнее о хирургическом лечении плоскостопия вы можете прочесть в отдельном материале), но одна из операций особенно эффективна. Хирург перекраивает переднюю часть стопы, устраняя хрящевой нарост на плюсневой косточке и выравнивая ее. Сухожилие при этом подтягивается для удержания пальца в прямом положении. Дополнительно внутрь стопы встраивается особая лавсановая лента, фиксирующая кости в нормальном положении. Операция сложна и после нее нужна долгая реабилитация, но методика эффективна, а риск рецидива исключен.

Дахер Зиад Рашид
Травматолог-ортопед ОН КЛИНИК,
врач высшей категории, доктор медицинских наук
Физиологически стопа имеет поперечный и продольный свод, эти своды необходимы для амортизации и равновесия. При поперечном плоскостопии происходит уплощение переднего отдела стопы, что приводит к перераспределению нагрузки – страдает позвоночник, связки голени и колена, а из-за этого нарушается правильное функционирование опорно-двигательного аппарата. Плоскостопие может быть врожденным и приобретенным. Для постановки правильного диагноза необходимо обратиться к ортопеду.
Факторами развития плоскостопия могут быть: ношение узкой, тесной обуви, генетическая предрасположенность, травмы мышечно-связочного аппарата (ушибы, переломы), слабость мышц и связок. Заболевания, способствующие разрушению и истончению костной ткани (рахит, полиомиелит, осложнения после инфекционных болезней и др). У женщин после сорока часто диагностируется поперечное плоскостопие из-за частого ношения обуви на высоких каблуках.
Также у меня есть наблюдение, что поперечного плоскостопия не бывает без деформации пяток. Я наблюдал несколько тысяч человек разной разных национальностей, пола, возраста с поперечным плоскостопием и пришел к выводу, что нет поперечного плоскостопия без вальгусной деформации пяток. Также может при поперечном плоскостопии бывает пяточная шпора, болезнь Хаглунда-Шинца – внешне это выглядит как бугорок на пятке, от него часто избавляются хирургическим путем.
На прием к ортопеду надо идти сразу, если вы заметили даже небольшие внешние изменения на стопах, а также любую боль и дискомфорт. После своевременного диагностирования поперечного плоскостопия ортопед предложит вам носить индивидуальные стельки, которые помогут плоскостопию не развиться в тяжелые стадии и избежать хирургического вмешательства.
Лечение плоскостопия с помощью ортопедической обуви, корректоров и вкладышей
Ортопедические стельки и вкладыши позволяют бороться со многими заболеваниями стопы, в том числе они могут исправить плоскостопие, а также послужить хорошей профилактикой.
Виды плоскостопия
Данное заболевание классифицируется по происхождению на:
- врожденное – обнаруживается обычно после 6 лет;
- статическое – самое распространенное, формируется из-за слабости мышц стопы, голени, а также связок;
- паралитическое – возникает при парезе и параличе мышц голени и стопы;
- травматическое – формируется после травм, когда происходит перелом голеностопа, пяточной кости, лодыжки.
Также выделяют поперечное, продольное и смешанное плоскостопие.
Поперечное
Встречается в 50% случаев. Характеризуется понижением поперечного свода стопы, в связи с чем она становится короче на фоне увеличения ее передней части. Большой палец отклоняется. Причина – слабость мышц и связок. Группа риска – люди в возрасте от 35 до 50 лет.
Продольное
Продольный свод стопы уплощается, почти вся ее поверхность соприкасается с полом, несколько увеличивается размер ноги. Болезнь проявляется сильнее у полных людей, беременных женщин. Основная группа риска – люди со стоячей работой, имеющие большой лишний вес, а также молодые женщины (16-25 лет).
Комбинированное (смешанное, продольно-поперечное)
Поперечный и продольный своды стопы уплощаются. В связи с этим растет площадь опоры, поэтому пациенты редко предъявляют жалобы на болевой синдром.
Выделяют три степени этого заболевания:
- Первая. У больного к вечеру отекают ноги, после физической нагрузки появляется боль, проходящая в покое. Немного меняется походка.
- Вторая. Характеризуется сильной болью, поэтому, в отличие от 1 степени, люди быстрее обращаются к врачу, чтобы исправить такое плоскостопие, – при 2 степени становится даже трудно ходить. Своды почти исчезают.
- Третья. Сопровождается сильной болью в коленях, голенях, стопе, человек испытывает головную боль, дискомфорт в пояснице, ему тяжело пройти даже малое расстояние.
Как исправить плоскостопие у ребенка или взрослого, можно ли скорректировать врожденную патологию?
Существует две основные методики терапии – консервативное и хирургическое лечение.
Консервативные методы
После проведения рентгенографии врач-ортопед может назначить один из этих методов коррекции или несколько из них:
- ЛФК;
- прием нестероидного противовоспалительного препарата для избавления от боли и воспаления;
- массаж, усиливающий кровообращение в ногах и обмен веществ;
- использование супинаторов, которые укрепляют ослабленные мышцы;
- подбор корректирующей и поддерживающей обуви;
- проведение травяных ванночек для ног для снятия болей в суставах, усталости и напряжения.
Перечисленные методы не позволяют исправить поперечное или другое плоскостопие у взрослых, они выступают как средства сдерживания болезни и облегчения состояния. Для детей прогноз гораздо лучше. Главное – вовремя обнаружить врожденную или приобретенную патологию и начать лечение.
Хирургические методы лечения
Операбельное лечение показано взрослым после того, как испробованы консервативные методики без видимого результата. В зависимости от индивидуальных особенностей и вида заболевания, могут проводиться следующие манипуляции:
- удаление фаланги, которая патологически разрослась;
- вырезание плюснефалангового сустава, после этой процедуры связки фиксируются металлическим крепежом;
- удаление наростов на костных тканях стопы;
- и др.
После этого необходимо пройти этап реабилитации, во время которого проводятся физиопроцедуры, назначается щадящий режим нагрузки.
Как ортопедические стельки и вкладыши помогают устранить болезнь?
Применение стелек и вкладышей – возможность исправить плоскостопие в домашних условиях, так как эти лечебно-профилактические изделия:
- поддерживают нормальное функционирование опорно-двигательного аппарата;
- стимулируют кровообращение;
- помогают восстановиться после травмы;
- снижают болевой синдром в суставах и мышцах ног;
- предотвращают повреждения при занятиях спортом;
- правильно распределяют нагрузку при ходьбе, что особенно важно для пожилых людей, беременных женщин, людей с избыточным весом;
- снижают нагрузку на голеностопный, тазобедренный, коленный суставы и позвоночник.
При продольной разновидности заболевания стельки позволяют:
- улучшить амортизацию стопы;
- уменьшить нагрузку на позвоночник и суставы ног при ходьбе;
- снизить боль и утомляемость.
При поперечном виде патологии:
- снижают вероятность отека;
- профилактируют мозоли и натоптыши;
- сохраняют правильный просвет стопы;
- позволяют правильно ставить ногу;
- снижают боль.
Лечебные и профилактические стельки
Назначение и особенности профилактических стелек
Готовые ортопедические стельки, которые можно приобрести в аптеке или магазине, поддерживают свод стопы. Своды могут не выдержать при больших физических нагрузках, беременности, резком увеличении веса, в пожилом возрасте, у людей, которые ослаблены в связи с другим заболеванием. Чтобы не развилось плоскостопие в этих случаях, нужны профилактические поддерживающие стельки.
Свойства и назначение лечебных стелек
Такие изделия предназначены для тех, у кого уже диагностированы определенные проблемы со ступнями. После точной врачебной диагностики такие изделия изготавливаются индивидуально. В ступне находится 20 суставов и 28 костей. При ходьбе этот отдел ноги выполняет толчковую функцию и поддерживает равновесие. В связи с травмой, неправильным развитием и другими проблемами, согласованность в действии различных частей этой сложной системы нарушается. В результате появляются боли, идут приспособительные реакции, может возникнуть болезненная реакция организма в целом. Задача стельки в данном случае – не только поддерживать своды, но и компенсировать патологию, предотвращать серьезные общие нарушения.
Как подобрать стельки?
Стельки бывают предназначены для спортивной, повседневной и модельной обуви.
- Для спортивной. Имеют амортизирующий каркас, пяточный амортизатор, покрытие повышенной износостойкости, защиту от неприятного запаха.
- Для повседневной с плоской подошвой. Имеют каркас, отличаются высокой жесткостью. Есть и безкаркасные модели, которые могут вставляться абсолютно в любую обувь.
- Для модельной на каблуке. Каркасные модели предназначены для каблука высотой до 4 см. Можно приобрести также стельки для обуви с более высоким каблуком – этот параметр указывается в маркировке. Есть еще вкладыши для половины стопы, снижающие утомляемость от ношения такой обуви.
При продольном плоскостопии готовые стельки выбирают с учетом выраженности патологии. При 1-й и 2-й степени можно приобрести лечебно-профилактические вкладыши. При 3-й нужна консультация врача, который назначит лечебные изделия для коррекции нарушений.
При поперечном плоскостопии обычно выпирает косточка большого пальца. При тяжелом протекании болезни может выгибаться палец. Для коррекции используют продольно-поперечные ортезы, которые поддерживают всю ступню.
Стельки делятся на каркасные и безкаркасные. У первых присутствует каркас из пластика или ЭВА. Он эффективно поддерживает ступню в правильном положении. Модели без каркаса производятся из несминаемого материала, но все равно они более мягкие.
Индивидуально изготовленные лечебные стельки нужны при сильной деформации и разрастании суставов. Если болезнь замечена на начальной стадии, можно приобрести готовые изделия. Их выбор очень большой, они имеют сложную, продуманную конструкцию, фиксируют ступню в правильном положении, корректируя ее. Тип стельки выбирают, в зависимости от симптомов. Например, при болях в области пятки показаны изделия с пяточным амортизатором. Если обувь стаптывается на одну сторону, то рекомендуется приобрести вальгусные стельки.
Остались вопросы? Позвоните!

Единый номер телефона +7 (812) 407-27-73
E-mail: info@orto-s.ru
Заказать обратный звонок




![Молоточкообразная деформация пальцев стопы [21] Молоточкообразная деформация пальцев стопы [21]](https://probolezny.ru/media/bolezny/poperechnoe-ploskostopie/molotochkoobraznaya-deformaciya-palcev-stopy-21_s.jpeg)
![Рентген стоп в прямой проекции. Определение степени плоскостопия [22] Рентген стоп в прямой проекции. Определение степени плоскостопия [22]](https://probolezny.ru/media/bolezny/poperechnoe-ploskostopie/rentgen-stop-v-pryamoy-proekcii-opredelenie-stepeni-ploskostopiya-22_s_wzfaB23.jpeg)