От повышенного артериального давления (гипертензии, гипертонии) страдает огромное количество жителей планеты. Это состояние может быть крайне опасным как для гипертоников со стажем, там и для абсолютно здоровых людей. Неконтролируемое высокое АД существенно увеличивает риск развития ишемической болезни сердца, инсульта, сердечного приступа, почечной недостаточности, заболеваний зрительных органов, осложнений беременности и других серьезных проблем. Рассмотрим причины высокого давления, способы лечения и диагностики, а также разберемся с основными профилактическими рекомендациями.
Содержание
- Какое давление принято считать высоким?
- Причины высокого давления
- Сопутствующие симптомы
- Диагностика
- Первая помощь
- Лечение
- Рекомендованные лекарства
- Профилактические меры
Какое давление принято считать высоким?
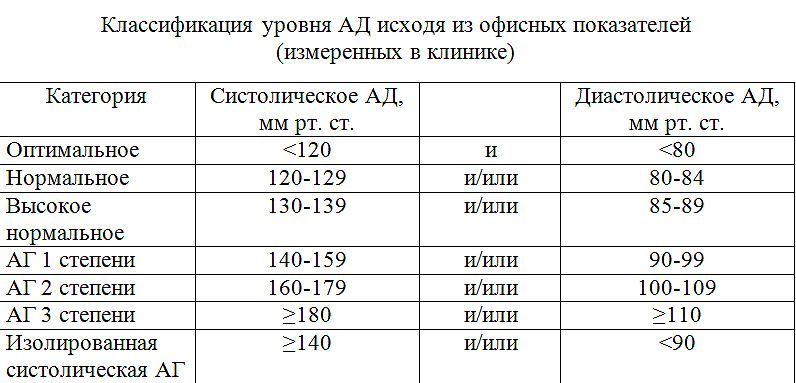
Для каждого человека нормы артериального давления индивидуальны. Однако существуют общепринятые нормативные показатели, наличие которых не должно вызывать опасений. Они классифицируются на:
- Оптимальные. Тонометр при этом показывает 120/90 мм рт. ст.
- Нормальные. Систолическое АД находится в промежутке 120-129 мм рт. ст., а диастолическое — 80-84 мм рт. ст.
- Высокие нормальные. Верхнее давление составляет 130-139 мм рт. ст., нижнее — 85-89 мм рт. ст.
Когда давление становится выше, речь уже идет о патологическом состоянии, или артериальной гипертонии. Она делится на степени в зависимости от показателей на тонометре:
- 1 степень. Систолическое давление — от 140 до 159 мм рт. ст., диастолическое — от 90 до 99.
- 2 степень. От 160 до 179 и от 100 до 109 мм рт. ст. соответственно.
- 3 степень. Верхнее АД составляет не менее 180 мм рт. ст., нижнее — более 110.
В отдельную категорию выделяется так называемая изолированная форма. Систолическое давление при этом достигает 140 мм рт. ст. и более, а диастолическое остается в пределах нормативных значений.
Причины высокого давления
Самой распространенной причиной повышения артериального давления является первичная гипертония. Это сосудистое заболевание, развивающееся в хронической форме и прогрессирующее с течением времени. Давление повышается регулярно, при этом на начальных стадиях патология может протекать бессимптомно.
Другие возможные факторы:
- Заболевания почек. В организме задерживаются соль и вода, из-за того растет общий объем жидкости. В результате растет нагрузка на сосуды. Подобные болезни развиваются из-за наследственного фактора, воспалительных процессов, различных функциональных нарушений.
- Патологии сердечно-сосудистой системы.
- Менопауза. Это явление сопровождается дисбалансом гормонов, что приводит к гипертензии.
- Эндокринные заболевания. Например, при нарушениях функционирования щитовидной железы увеличивается выработка гормонов, которые приводят к росту давления, а также к перепадам настроения, снижению массы тела, проблемам со сном, тремору конечностей и т.д.
- Поздний гестоз при беременности в последнем триместре. Повышенная нагрузка на сосуды провоцируется отечностью, гормональным дисбалансом. Иногда давление достигает настолько высоких значений, что представляет опасность для жизни будущей матери и плода.
- Прием определенных лекарственных средств. Повышение давления является побочной реакцией при терапии с использованием глюкокортикостероидов, обезболивающих препаратов, антидепрессантов и других медикаментов. Как правило, после прекращения их применения АД нормализуется самостоятельно.
- Заболевания центральной нервной системы. К ним относятся опухолевые и кистозные образования в головном мозге, менингит, энцефалит и т.д.
- Болезни крови.
- Острые состояния, такие как абстинентный синдром при злоупотреблении алкогольными напитками, ожоговая болезнь и др.
- Интоксикация, при которой токсины попадают в организм человека из внешних источников.
- Индивидуальные особенности организма.
- Стрессы.
- Неправильное питание, вредные привычки.
Есть определенный перечень лиц, находящихся в группе риска, которым следует регулярно контролировать артериальное давление. Прежде всего речь идет о людях: с избыточной массой тела, с патологиями сердца и сосудов в анамнезе, метеочувствительным, с повышенным уровнем холестерина и сахара в крови, злоупотребляющим алкоголем, курящим, старше 50 лет.
Сопутствующие симптомы
На начальных стадиях патологический процесс может никак себя не проявлять. Это состояние легко спутать с банальным переутомлением, которое выражается непереносимостью жары и духоты, периодическим учащением сердечных сокращений, тахикардией, а также приступообразной мигренью с чувством пульсации в височной области.
Если показатели на тонометре становятся очень высокими, появляются следующие симптомы:
- нарушение координации движений;
- резкая головная боль, ощущение распирания в черепе;
- зрительные галлюцинации;
- одышка и другие проблемы с дыханием;
- общее ухудшение самочувствия, упадок сил, слабость.
Перечисленные выше признаки могут сохраняться до нескольких часов. Если состояние не стабилизируется, требуется срочная врачебная помощь.
Диагностика
Для установления точных причин, из-за чего может быть повышенное давление, необходимо в первую очередь проконсультироваться с терапевтом. Он выполнит первичный осмотр и направит пациента к узкопрофильным специалистам (кардиологу, неврологу, хирургу, эндокринологу и др.).
В перечень обязательных диагностических исследований, как правило входит:
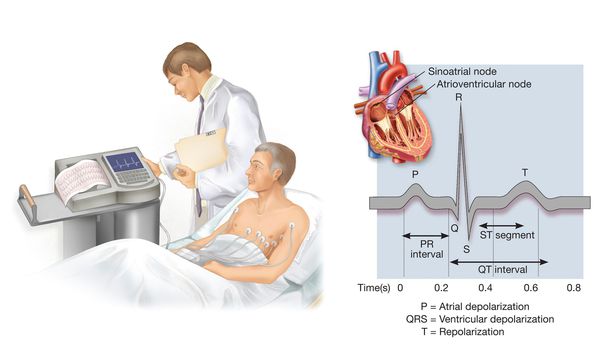
- Электрокардиография. По ее результатам можно выявить симптомы гипертрофических процессов в миокарде, врожденных или приобретенных пороков сердца и другие нарушения.
- Ультразвуковое исследование. В процессе диагностики дается оценка функционированию сердца, визуализируются различные патологии.
- Лабораторные исследования биоматериала: анализы крови (общий, биохимический, на сахар) и мочи (на количество белковых соединений).
- Анализы венозной крови на некоторые гормоны.
- Дополнительные инструментальные исследования. Возможно, потребуется рентгенография, ангиография, МРТ, КТ и т.д.
Первая помощь
До приезда врача нужно принять следующие меры:
- уложить человека на ровную горизонтальную поверхность или усадить, спустив ноги вниз;
- обеспечить приток свежего воздуха в помещение;
- расстегнуть или разрезать одежду, если она сдавливает грудную клетку;
- постараться отвлечь пострадавшего от болезненных ощущений или иного дискомфорта, нормализовать дыхание;
- обеспечить контроль за показателями артериального давления, измеряя его не реже, чем каждые 15-20 минут, записывать полученные значения с временем измерений;
- для обеспечения притока крови к нижним конечностям можно опустить их в таз с горячей водой или сделать компрессы на область икр.
Артериальное давление ни в коем случае нельзя снижать очень быстро. За несколько часов показатель должен опуститься не более чем на ⅕ от изначального. При незначительных повышениях АД и отсутствии неприятных симптомов желательно полежать с закрытыми веками или постараться заснуть. Если после такого отдыха тонометр показывает высокие значения, необходимо вызвать скорую помощь. Срочного врачебного вмешательства требуют случаи, когда у человека есть одышка, проблемы со зрительной функцией, болезненность за грудиной, рвота, мигрень и т.д.
Лечение
Терапевтическая тактика зависит от тяжести течения патологического состояния, причин его возникновения, сопутствующих симптомов и других факторов. Важнейшую роль играет изменение образа жизни. Врач может назначить медикаментозную терапию. В самых тяжелых случаях показано хирургическое вмешательство (шунтирование аорты, резекция щитовидной железы, удаление опухолевых новообразований и т.д.).
Рекомендованные лекарства
Что делать при высоком давлении, зависит от причин появления этого симптома. Например, если такое явление вызвано стрессовыми ситуациями, показаны седативные средства. При тиреотоксикозе назначаются тиреостатики.
Большинство лекарственных средств от гипертонии отпускается в аптеках исключительно по рецепту врача. Прежде чем принять безрецептурное средство, следует обязательно проконсультироваться со специалистом.
Профилактические меры
Если не брать во внимание патологические факторы, высокое артериальное давление чаще всего появляется из-за стрессовых ситуаций и индивидуальных особенностей организма, а также при снижении выносливости, отсутствии физических нагрузок, тургора мышечных тканей и резистентности сердца и сосудов. Также на повышение показателя влияет плохое питание, вредные привычки и нарушение режима труда и отдыха. Именно поэтому для предупреждения гипертонии важно в первую очередь придерживаться правил здорового образа жизни:
- Быть физически активным. Необязательно регулярно заниматься спортом или ходить в тренажерный зал. Однако лучше взять в привычку ежедневные прогулки на свежем воздухе умеренным шагом.
- Придерживаться правильного питания: есть сбалансированно и разнообразно. Важно исключить выпечку, очень жирные продукты, копчености, не злоупотреблять кофе, крепким чаем. В рационе должна присутствовать клетчатка, а также источники витаминов группы B, C, P и минеральных веществ.
- Полноценный отдых, в том числе длительный ночной сон. Ночью все органы и системы расслабляются и входят в правильный ритм работы. При переутомлении организм функционирует на пределе, поэтому так важно качественно отдыхать на регулярной основе.
- Принимать витаминно-минеральные комплексы для помощи сердцу и сосудам. Препараты лучше подбирать вместе с лечащим врачом.
Если у человека уже была диагностирована гипертония, нужно соблюдать меры вторичной профилактики. Они направлены в первую очередь на предупреждение распространения патологического процесса и возникновения осложнений. Стоит принимать медикаменты, прописанные специалистом, а также кардинально поменять образ жизни.
Источники
- Чазова И.Е., Ощепкова Е.В., Жернакова Ю.В. // Диагностика и лечение артериальной гипертонии. Клинические рекомендации. // Кардиологический вестник — 2015;
- Ощепкова Е.В., Рогоза А.Н., Варакин Ю.Я. // Вариабельность артериального давления (по данным 24-часового мониторирования) при мягкой артериальной гипертонии. // Тер. архив — 1994.
Информация представлена в ознакомительных целях и не является медицинской консультацией или руководством к лечению со стороны uteka.ru.
Артериальное давление – это один из базовых показателей здоровья, отражающий работу не только сердечно-сосудистой системы, но и активность почек, эндокринных органов, кроветворения и нервной системы. Поэтому и универсального лекарства от высокого давления просто не существует. Нельзя прийти в аптеку и попросить «таблетки от давления», ведь фармацевт немедленно спросит – какой именно препарат вам назначил врач?
Лучшие таблетки от повышенного давления: существуют ли они?
Прежде всего, отметим, что гипертония бывает:
- Первичной – считается самостоятельным заболеванием, при которой повышение давления – это ведущий симптом. Нередко эта патология именуется термином гипертоническая болезнь или эссенциальная артериальная гипертензия. Она может быть легкой, умеренной и тяжелой, с кризами и угрозой серьезных, смертельных осложнений1.
- Вторичной, когда повышение давления – это всего лишь один из множества других симптомов, например, при болезнях почек, нервной системы, щитовидной железы, надпочечников.
Соответственно, уже понятно, что единого метода лечения гипертонии не существует, а таблетки от повышенного давления врач подбирает индивидуально.
Список топ-6 по версии КП
Мы выделили самые часто назначаемые группы препаратов от повышенного давления. Они могут комбинироваться между собой по усмотрению врача, в зависимости от диагноза и клинической ситуации.
Существуют разные фармакологические группы препаратов:
- блокаторы рецепторов ангиотензина;
- ингибиторы АПФ;
- антагонисты кальция;
- мочегонные препараты;
- бета-блокаторы;
- агонисты имидазолиновых рецепторов.
Важно! Любые лекарственные препараты обладают побочными эффектами и противопоказаниями. Наш материал является обзорным и не служит руководством к действию. Перед покупкой препаратов посоветуйтесь с врачом.
Ингибиторы АПФ
Ингибиторы АПФ (ИАПФ) считаются «золотым стандартом» гипотензивной терапии. Их назначают всем пациентам с артериальной гипертензией при отсутствии противопоказаний. Ингибиторы АПФ блокируют работу фермента, который участвует в синтезе гормона ангиотензина. Этот гормон вызывает спазм кровеносных сосудов и задержку жидкости в организме, что приводит к повышению давления. Благодаря ингибиторам АПФ ангиотензина вырабатывается меньше и артериальное давление снижается.
Все ингибиторы АПФ делятся на 2 группы:
- препараты «скорой помощи» с быстрым, но непродолжительным действием до 6 часов (каптоприл и прочие);
- базовые препараты: эналаприл, фозиноприл, периндоприл.
Противопоказания к применению: гиперчувствительность, беременность, лактация, порфирия, ангионевротический отек в анамнезе, стеноз почечной артерии.
Блокаторы рецепторов ангиотензина (сартаны)
Наряду с ингибиторами АПФ эти средства относятся к препаратам первой линии терапии. Обычно они назначаются при недостаточной эффективности ингибиторов АПФ или в том случае, если у пациента есть противопоказания к их назначению.
Сартаны блокируют действие гормона ангиотензина, поскольку связываются с чувствительными к нему рецепторами, что приводит к расслаблению сосудов и снижению артериального давления. Сартаны не лишены побочных эффектов и могут вызвать резкое падение АД, головокружение и головную боль.
Противопоказания к применению: повышенная чувствительность к сартанам, беременность.
Осложнения после коронавируса
Какие органы страдают больше всего
Осложнения после коронавируса также опасны и серьезны, как и сама инфекция. Здоровье переболевших COVID-19 едва ли будет прежним. Вместе с врачами обсудим, какие системы организма страдают больше других
Антагонисты кальция
Кальций повышает тонус артериальных сосудов, а блокаторы кальциевых каналов препятствуют этому процессу и способствуют снижению давления. Помимо антигипертензивного действия антагонисты кальция помогают уменьшать частоту и силу сердечных сокращений, замедляют «склеивание» тромбоцитов и тем самым препятствуют образованию тромбов. Еще один плюс БКК – снижение риска развития инсульта. Препараты выпускаются в таблетках обычного и пролонгированного действия.
Противопоказания к применению: недигидропиридиновые БКК нельзя применять при атриовентрикулярной блокаде 2 и 3 степени и хронической сердечной недостаточности.
Мочегонные препараты
Мочегонные препараты (диуретики) усиливают выведение жидкости из организма, что приводит к снижению артериального давления. Они уменьшают риск развития сердечно-сосудистых осложнений, в том числе сердечной недостаточности.
В зависимости от механизма действия диуретики бывают нескольких видов: тиазидные, калийсберегающие, петлевые и ингибиторы карбоангидразы. Чаще всего пациентам назначают спиронолактон и индапамид. Диуретики показаны пациентам с сердечной недостаточностью, а также тем, кому недостаточно помогают препараты 1 линии терапии.
Противопоказания к применению: гиперчувствительность, печеночная недостаточность, беременность, лактация, высокий уровень калия, кальция и натрия в крови, почечная недостаточность, болезнь Аддисона.
Бета-блокаторы
Эти препараты блокируют адренорецепторы в миокарде и за счет этого замедляют частоту и силу сердечных сокращений. В результате сердце начинает подавать меньше крови в сосуды, и артериальное давление снижается.
В первую очередь бета-блокаторы назначаются пациентам с сердечной недостаточностью, аневризмой аорты, после перенесенного инфаркта миокарда, а также женщинам детородного возраста, особенно планирующим беременность. Бета-блокаторы хорошо переносятся, но могут вызывать сыпь на коже и брадикардию – слишком сильное замедление пульса. В терапии АГ используется бисопролол, метопролол, атенолол.
Абсолютные противопоказания к назначению бета-блокаторов: синоатриальная и атриовентрикулярная блокада 2 и 3 степени, бронхиальная астма, синдром слабости синусового узла.
Агонисты имидазолиновых рецепторов
Это резервные препараты для лечения артериальной гипертензии. Для терапии обычно используется моксонидин, который воздействует на рецепторы головного мозга и угнетает активность сосудодвигательного центра, что способствует снижению артериального давления. Также препараты этой группы рекомендуются пациентам с ожирением, сахарным диабетом и инсулинорезистентностью.
Противопоказания к применению: острая и хроническая сердечная недостаточность, выраженная брадикардия, беременность, лактация, атриовентрикулярная блокада 2 и 3 степени, гиперчувствительность.
Как выбрать таблетки от повышенного давления
Во-первых, самостоятельно, даже если вы знаете свой диагноз, выбирать препараты нельзя. На сегодняшний день существует 6 классов препаратов против повышенного давления, и все они имеют разный принцип действия, список показаний и противопоказаний. Если выбирать лекарство по совету соседки или просто наугад, можно не только не снизить давление, но и ухудшить свое состояние.
При выборе таблеток от давления или препаратов в любых других формах (капсулы, уколы, внутривенные вливания), врач руководствуется целым рядом критериев: возраст пациента, сопутствующие проблемы со здоровьем (высокий холестерин, проблемы почек, гормональный дисбаланс, диабет, ожирение), реакции сосудов, цифры верхнего и нижнего АД.
Важно! Зачастую врачи применяют не одно лекарство, а комбинацию из 2-3 средств из разных фармакологических групп, чтобы эффект был более выраженным, а количество побочных эффектов сводилось к минимуму. Кроме того, доза подбирается постепенно, на протяжении 3-6 месяцев, пока не получится наиболее оптимальная комбинация из нескольких средств, которые поддерживают давление на стабильном и безопасном уровне.
Иногда врач дополняет базовую терапию (препараты, которые нужно пить ежедневно) лекарствами, которые принимают при кризах, если давление резко и сильно подскакивает. И дозировка также выбирается очень индивидуально. Именно поэтому невозможно назвать лучшие таблетки от давления, в каждом конкретном случае это будет своя комбинация, подходящая именно для вас.
Популярные вопросы и ответы
С разными группами препаратов нам помогла разобраться врач-терапевт Татьяна Федосеева. А самые популярные вопросы, касающиеся препаратов для снижения давления, мы обсудили с врачом-терапевтом, эндоскопистом, заведующей организационно-методическим кабинетом Лидией Голубенко.
Почему может повыситься давление?
— У здоровых людей давление слегка повышается при нагрузках – физических и эмоциональных, но не превышает установленных норм в 110-120/75-80 мм рт. ст. Если мы говорим о людях с гипертензией, у них есть два варианта повышения давления:
При первичной (эссенциальной) гипертонии это влияние наследственности, склонности к гипертонии на фоне нездорового образа жизни, вредных привычек, нездорового питания, что ведет к избыточному весу. Плюс стрессы, экология, дефицит сна и активности. Все это неблагоприятно влияет на работу сердца и тонус сосудов. Давление повышается сначала незаметно, а потом все более выраженно.
Есть и другой вариант – вторичная гипертензия. Это повышение давления за счет проблем с почками, печенью, щитовидной железой, надпочечниками, головным мозгом и гипофизом, феохромоцитомой (опухоль, производящая гормоны). В этом случае при выявлении основной причины и ее лечении давление приходит в норму и затем не повышается.
Что делать, если у вас повысилось давление?
— Если давление повысилось в первый раз, и показатели достаточно высоки (более 150/90), есть недомогание, головные боли или тошнота – вызывайте скорую помощь или участкового врача на дом.
Самостоятельно никаких лекарств, особенно по совету родственников или знакомых, пить нельзя – этим можно только навредить.
Когда необходимо вызывать врача на дом?
— Если вы гипертоник «со стажем», у вас должны быть препараты, которые подбирал врач на случай повышения давления. Их нужно принять в определенной дозе, прилечь и измерить давление спустя 1-2 часа. Если состояние относительно стабильное – можно вызвать на дом участкового.
Если давление не снижается или растет, цифры превышают 160/100 или того выше – нужен вызов скорой помощи. Если на фоне даже не очень высокого давления есть тошнота, рвота, головокружение или потери сознания, боль в груди – немедленно вызывайте неотложку.
Можно ли самому заниматься лечением?
— Ни в коем случае. Гипертензия – это не то заболевание, при котором можно практиковать народную медицину или принимать лекарства самостоятельно. Это опасно развитием инфарктов или инсультов, внезапной сердечной смерти. Кроме того, все лекарства «от давления» имеют массу побочных эффектов или противопоказаний, учесть их может только специалист.
Источники:
- Бокарев И. Н., Матвиенко Е. В. Современные подходы к лечению первичной артериальной гипертонии // Клиническая медицина. 2013. №3.
https://cyberleninka.ru/article/n/sovremennye-podhody-k-lecheniyu-pervichnoy-arterialnoy-gipertonii - Артериальная гипертензия у взрослых. Клинические рекомендации Минздрава РФ, 2022. https://scardio.ru/content/Guidelines/project/KR_AG.pdf
Повышенное АД наблюдается как при эссенциальной гипертонии, так и при симптоматических формах гипертензии, которые связаны с болезнями почек, ЦНС, эндокринной системы. У здоровых лиц кратковременное повышение давления происходит в стрессовых ситуациях, при «синдроме белого халата». Для диагностики причин назначают лабораторные исследования — общий и биохимический анализы крови, липидный и гормональный профиль, оценку СКФ. Используют инструментальные методы — ЭКГ, ЭхоКГ, УЗИ почек и эндокринных желез. Купирование симптома включает коррекцию образа жизни, гипотензивные лекарства, устранение причин симптома.
Причины повышенного АД
Физиологические факторы
Кратковременное повышение артериального давления отмечается при активации симпатоадреналовой системы. Это происходит при стрессах, сильном испуге. АД возрастает умеренно, не сопровождается серьезным ухудшением здоровья. После устранения психотравмирующего фактора состояние нормализуется. При лихорадке показатели тонометра также изменяются, их рост пропорционален уровню температуры тела.
Широко распространенным феноменом является «синдром белого халата». Во время измерения АД в медицинском учреждении (например, при профосмотре) его уровень превышает норму. Это объясняется волнением и нервозностью, которые пациент испытывает при виде медицинских работников. При этом самостоятельный контроль давления в домашних условиях не показывает отклонений от нормы. Считается, что наличие такого синдрома повышает риск развития гипертонической болезни в будущем.
Артериальная гипертензия
Первичная артериальная гипертония — самая частая патологическая причина повышенного АД. Проблемы с артериальным давлением преимущественно начинаются после 50 лет. При измерении тонометром получают показатели выше 140/90 мм рт. ст. Характерна регистрация пропорционально повышенного систолического и диастолического давления. Диагноз артериальной гипертензии устанавливают, если указанные значения были получены при 3-х независимых измерениях.
Кардиоваскулярные заболевания
Увеличение систолического давления — типичное проявление атеросклероза. Для коарктации аорты более специфично наличие повышенного АД на обеих руках, при измерении показателей на ногах получают нормальные значения. При визуальном осмотре заметно хорошее развитие мышц рук и туловища при сравнительно коротких и слабых нижних конечностях.
Давление повышается при болезни Такаясу (неспецифическом аортоартериите). Патогномоничный признак — повышенное АД регистрируется на руке и ноге одной половины тела, а с другой стороны уровень остается нормальным. Симптомы появляются у больных молодого возраста, чаще между 15 и 30 годами. Гипертензия наблюдается при стенозах сонных и вертебробазилярных артерий, недостаточности аортального клапана, полной атриовентрикулярной блокаде.
Заболевания почек
Наличие симптома при поражении почек связано с повышенным выбросом в кровь вазоконстрикторных факторов, задержкой воды и солей в тканях. Для ренальных форм гипертензии характерно наличие резко повышенного диастолического давления (до 110 мм рт. ст. и выше) при относительно небольшом росте систолического. Подобная клиническая картина чаще возникает у пациентов молодого и среднего возраста. Появлению повышенного АД способствуют несколько групп болезней:
- Заболевания почечной паренхимы: хроническийе гломерулонефрит и пиелонефрит, диабетический гломерулосклероз, амилоидоз.
- Поражение сосудов почек: атеросклеротический стеноз почечной артерии, фибромышечная дисплазия.
- Врожденные аномалии: поликистоз, гипоплазия, подковообразная почка.
Эндокринные расстройства
Периодические резкие колебания АД встречаются у женщин при осложненном течении климакса. Симптом сопровождается интенсивным покраснением кожи, потливостью. Он вызван гормональной перестройкой организма, нарушениями вегетативной иннервации сосудистого тонуса. Гормоны играют большую роль в регуляции артериального давления, поэтому его повышение провоцируют следующие эндокринные болезни:
- Тиреотоксикоз. При тиреоидной патологии регистрируется изолированная систолическая гипертония, а диастолическое АД в норме или даже снижено. Наблюдается тахикардия, тремор пальцев, горячая и сухая кожа. Патогномоничный симптом — экзофтальм.
- Феохромоцитома. Опухоль мозгового слоя надпочечников проявляется увеличением давления до крайне высоких цифр — от 180/120 мм рт. ст. Симптоматика, как правило, определяется у больных в возрасте 20-40 лет. При феохромоцитоме беспокоят тахикардия, тахипноэ, сильная головная боль.
- Болезнь Иценко-Кушинга. Происходит стойкое, рефрактерное к медикаментозной терапии увеличение давления. Систолическое и диастолическое давление увеличивается равномерно. Типично сочетание повышенного АД с ожирением верхней половины туловища, багровыми стриями, повышенным оволосением.
- Гиперальдостеронизм. Характеризуется стабильным и неуклонным повышением давления, которое не купируется стандартными препаратами, помимо калийсберегающих диуретиков. Кроме повышенного АД, выявляются мышечная слабость, функциональные парезы, парестезии.
Гестоз беременных
Преэклампсия, возникающая во второй половине срока беременности, сопровождается повышением АД более 140/90. Одновременно с гипертонией отмечаются сильные отеки, головные боли, тошнота. При отсутствии лечения артериальное давление поднимается до очень высоких показателей, к симптоматике присоединяются нарушения зрения, рвота. Если на фоне повышенного АД и нефропатии развиваются судороги, говорят о переходе состояния в стадию эклампсии.
Осложнения фармакотерапии
Колебания АД — один из самых частых побочных эффектов медикаментозного лечения. Давление обычно изменяется спустя некоторое время после начала приема лекарства. Исключения составляют средства с симпатомиметической активностью, которые провоцируют резкий скачок АД сразу после использования. Осложнение в виде повышенного давления возможно при приеме следующих групп лекарственных средств:
- Гормоны: глюкокортикоиды, пероральные контрацептивы.
- Препараты, влияющие на ЦНС: ингибиторы МАО, трициклические антидепрессанты.
- Нестероидные противовоспалительные средства (при длительном применении).
- Симпатомиметики: эфедрин, тирамин.
Редкие причины
- Патологии ЦНС: опухоли и кисты головного мозга, субарахноидальное кровоизлияние, менингиты и менингоэнцефалиты.
- Заболевания системы крови: эритремия, гиперкоагуляция.
- Острый стресс: ожоговая болезнь, криз при серповидно-клеточной анемии, абстинентный синдром при алкоголизме.
- Экзогенные интоксикации: свинцом, талием, кадмием.
Диагностика
На первичном осмотре врач-кардиолог проводит физикальное исследование, измеряет давление на руках и ногах. Для получения максимально достоверных результатов назначается суточное мониторирование АД (СМАД). Диагностический поиск направлен на поиск этиологических факторов, которые стали причиной повышенного АД. План обследования обычно включает:
- ЭКГ. По данным электрокардиограммы выявляют признаки гипертрофии миокарда, нарушения процессов реполяризации. При изменении АД в сторону повышенного могут встречаться единичные экстрасистолы и другие нарушения ритма, обнаруживаться проявления врожденных или приобретенных пороков развития сердца.
- УЗИ. При помощи эхокардиографии оценивается функция сердца. Зачастую визуализируют гипертрофию миокарда левого желудочка. Чтобы исключить ренальную гипертензию, обязательно выполняется УЗИ почек, допплерография почечных артерий. По показаниям делают сонографию основных желез внутренней секреции.
- Стандартные анализы. Проводится общий анализ крови, измерение уровня глюкозы натощак. При биохимическом исследовании изучают уровни мочевины и креатинина, липидный спектр — уровни холестерина, разных фракций липопротеидов. В общем анализе мочи определяют количество белка и клеточных элементов.
- Расширенные лабораторные анализы. При наличии типичных симптомов эндокринной патологии исследуют уровень ряда гормонов: кортикостероидов, альдостерона, катехоламинов. Для оценки функции почек вычисляется клиренс креатинина. Для исключения метаболического синдрома рекомендован тест толерантности к глюкозе.
- Дополнительные инструментальные исследования. Для определения кардиоторакального индекса, формы и размеров сердца производится обзорная рентгенография ОГК. Чтобы подтвердить атеросклеротическое поражение сосудов, осуществляется ангиография. Для более детального изучения структуры почек, надпочечников, назначают КТ, МРТ.
Лечение
Помощь до постановки диагноза
Нормализацию повышенного уровня АД начинают с немедикаментозных мероприятий. Чтобы снизить нагрузку на сердце, в рационе питания нужно ограничить количество поваренной соли и жидкости. При нарушениях липидного обмена исключают животные жиры. Необходимо наладить режим дня: выделить достаточное время на сон, добавить посильную физическую активность. Полностью исключается употребление алкоголя, курение.
Консервативная терапия
Медикаментозное лечение проводится с учетом этиологии повышенного артериального давления. При симптоматических состояниях, обусловленных стрессами, целесообразно назначить седативные препараты. Для устранения гипертонии при тиреотоксикозе эффективны тиреостатики. Большинство случаев повышенного АД требуют применения классических гипотензивных препаратов, которые в кардиологии подразделяются на 5 групп:
- Диуретики. Преимущественно рекомендованы пожилым больным с сопутствующей сердечной недостаточностью, отеками. Средства не используют при беременности, гиперкальциемии, подагре.
- Ингибиторы АПФ. Показаны при повышении давления в сочетании с левожелудочковой дисфункцией, сахарным диабетом, заболеваниями почек. Не назначаются беременным.
- Блокаторы рецепторов ангиотензина II. По механизму действия БРА схожи с предыдущей группой препаратов, но вызывают меньшее число нежелательных эффектов. Недостатком является высокая цена.
- Антагонисты кальция. Обладают сосудорасширяющим действием, поэтому зачастую применяются при резком увеличении диастолического АД. Дополнительный эффект препаратов — антиаритмическое действие.
- Бета-адреноблокаторы. В качестве монотерапии могут рекомендоваться молодым пациентам. Также принимаются при сопутствующей хронической сердечной недостаточности, тахиаритмиях.
Хирургическое лечение
Оперативное лечение в основном применяется при секретирующих опухолях эндокринной системы, которые отличаются терапевтической рефрактерностью повышенного АД. Показано хирургическое удаление феохромоцитомы, аденомы коры надпочечников, субтотальная резекция щитовидной железы. При ренальных причинах гипертонии проводят реконструктивные операции на почечных артериях, в запущенных ситуациях — нефрэктомию.
Кардиохирурги и сосудистые хирурги занимаются лечением некоторых кардиоваскулярных причин повышенного давления. При коарктации аорты осуществляется коррекция порока, после чего симптомы исчезают. Пациентам с аортальной недостаточностью требуется протезирование сердечного клапана. При полной АВ-блокаде, вызывающей гипертензию, имплантируют постоянный кардиостимулятор.
Дата публикации 30 октября 2017Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Основной критерий артериальной гипертонии (или артериальной гипертензии) как целой группы заболеваний — стабильное, то есть выявленное при неоднократных измерениях в разные дни, повышение артериального давления (АД). Вопрос о том, какое именно АД считать повышенным, не так прост, как может показаться. Дело в том, что среди практически здоровых людей диапазон значений АД достаточно широк. Результаты длительного наблюдения за людьми с разными уровнями АД показали, что уже начиная с уровня 115/75 мм рт. ст., каждое дополнительное увеличение АД на 10 мм рт. ст. сопровождается увеличением риска развития болезней сердечно-сосудистой системы ( прежде всего, ишемической болезни сердца и инсульта) [1]. Однако пользу от современных методов лечения артериальной гипертонии удалось доказать в основном лишь для тех пациентов, у которых АД превышало значение 140/90 мм рт. ст. Именно по этой причине договорились считать это пороговое значение критерием для выделения артериальной гипертонии.
Повышением артериального давления могут сопровождаться десятки различных хронических заболеваний, и гипертоническая болезнь — лишь одно из них, но самое частое: примерно 9 случаев из 10. Диагноз ГБ устанавливается в тех случаях, когда имеется стабильное повышение АД, но при этом никаких иных заболеваний, которые приводят к повышению АД, не обнаруживается.
Гипертоническая болезнь — это болезнь, для которой стабильное повышение АД служит основным ее проявлением. Факторы риска, увеличивающие вероятность ее развития, были установлены при наблюдениях за большими группами людей. Помимо имеющейся у некоторых людей генетической предрасположенности, среди таких факторов риска находятся:
- ожирение;
- малоподвижность;
- избыточное потребление поваренной соли, алкоголя;
- хронический стресс;
- курение.
В общем, все те особенности, которые сопутствуют современному городскому образу жизни в индустриально развитых странах [2]. Именно поэтому гипертоническая болезнь считается заболеванием, связанным с образом жизни, и его целенаправленные изменения к лучшему должны всегда рассматриваться в рамках программы лечения гипертонической болезни в каждом индивидуальном случае.
Какие же еще заболевания сопровождаются повышением артериального давления? Это многие заболевания почек (пиелонефрит, гломерулонефрит, поликистоз, диабетическая нефропатия, стеноз (сужение) почечных артерий и др.), ряд эндокринных болезней (опухоли надпочечников, гипертиреоз, болезнь и синдром Кушинга), синдром обструктивного апноэ во сне [3], некоторые другие, более редкие болезни [4]. Регулярный прием таких лекарств, как, например, глюкокортикостероиды, нестероидные противовоспалительные препараты, оральные контрацептивы тоже может приводить к стойкому повышению АД [5]. Перечисленные выше заболевания и состояния приводят к развитию так называемых вторичных, или симптоматических, артериальных гипертензий. Врач устанавливает диагноз гипертонической болезни, если в ходе беседы с пациентом, выяснения истории развития болезни, осмотра, а также по результатам некоторых, в основном, несложных лабораторных и инструментальных методов исследования, диагноз какой-либо из вторичных артериальных гипертензий представляется маловероятным.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы артериальной гипертензии
Повышенное артериальное давление само по себе у многих людей не проявляется какими-либо субъективными ощущениями. Если же повышенное АД сопровождается симптомами, это может быть ощущение тяжести в голове, головная боль, мелькание перед глазами, тошнота, головокружение, неустойчивость при ходьбе, а также ряд других симптомов, довольно неспецифичных для повышенного артериального давления. Перечисленные выше симптомы гораздо отчетливее проявляют себя при гипертоническом кризе — внезапном значительном подъеме АД, приводящем к явному ухудшению состояния и самочувствия.
Можно было бы и дальше перечислять через запятую возможные симптомы ГБ, но особой пользы в этом нет. Почему? Во-первых, все эти симптомы неспецифичны для гипертонической болезни (т.е. могут встречаться как по отдельности, так и в различных сочетаниях и при других болезнях), а во-вторых, для констатации наличия артериальной гипертонии важен сам факт стабильного повышения артериального давления. А выявляется это не оценкой субъективных симптомов, а только при измерениях АД, причем неоднократных. Имеется в виду, во-первых, что «за один присест» следует измерять АД дважды или трижды (с небольшим перерывом между измерениями) и принимать за истинное АД среднее арифметическое из двух или трех измеренных значений. Во-вторых, стабильность повышения АД (критерий диагностики гипертонической болезни как хронического заболевания) следует подтвердить при измерениях в разные дни, желательно с интервалом не менее недели.
В случае развития гипертонического криза симптомы будут обязательно, иначе это не гипертонический криз, а просто бессимптомное повышение АД. И симптомы эти могут быть как те, что перечислены выше, так и другие, более серьезные — о них говорится в разделе «Осложнения».
Симптоматические (вторичные) артериальные гипертензии развиваются в рамках других болезней, и поэтому их проявления, помимо собственно симптомов повышенного АД (если таковые имеются), зависят от основного заболевания. Например, при гиперальдостеронизме это может быть мышечная слабость, судороги и даже преходящие (длятся часы — сутки) параличи в мышцах ног, рук, шеи. При синдроме обструктивного апноэ сна — храп, остановки дыхания во сне, дневная сонливость.
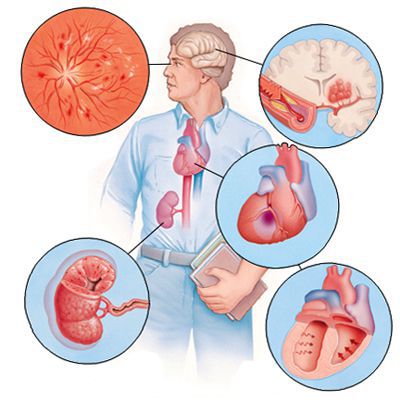
Если гипертоническая болезнь с течением времени — обычно многих лет — приводит к поражению различных органов (их в данном контексте называют «органы-мишени»), то это может проявиться снижением памяти и интеллекта, инсультом либо преходящим нарушением мозгового кровообращения, увеличением толщины стенок сердца, ускоренным развитием атеросклеротических бляшек в сосудах сердца и других органов, инфарктом миокарда или стенокардией, снижением скорости фильтрации крови в почках и т. д. Соответственно, клинические проявления будут обусловлены уже этими осложнениями, а не повышением АД как таковым.
Патогенез артериальной гипертензии
При гипертонической болезни нарушение регуляции сосудистого тонуса и повышенное артериального давления являются основным содержанием этой болезни, так сказать, ее «квитэссенцией». Такие факторы, как генетическая предрасположенность, ожирение, малоподвижность, избыточное потребление поваренной соли, алкоголя, хронический стресс, курение и ряд других, в основном, связанных с особенностями образа жизни, приводят с течением времени к нарушению функционирования эндотелия — внутреннего слоя артериальных сосудов толщиной в один клеточный слой, который активно участвует в регуляции тонуса, а значит, и просвета сосудов. Тонус сосудов микроциркуляторного русла, а значит и объем местного кровотока в органах и тканях, автономно регулируются эндотелием, а не непосредственно центральной нервной системой [6]. Это система местной регуляции АД. Однако имеются и другие уровни регуляции АД — центральная нервная система, эндокринная система и почки (которые реализуют свою регуляторную роль тоже во многом благодаря способности участвовать в гормональной регуляции на уровне целостного организма). Нарушения в этих сложных регуляторных механизмах приводят, в целом, к снижению способности всей системы тонко подстраиваться под постоянно изменяющиеся потребности органов и тканей в кровоснабжении.
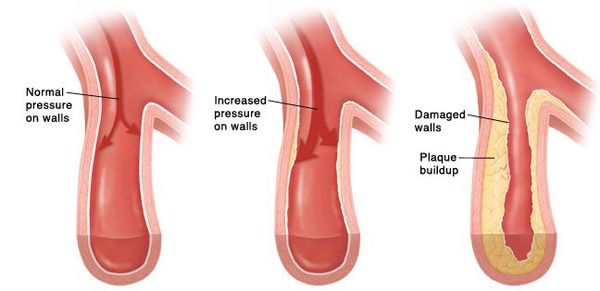
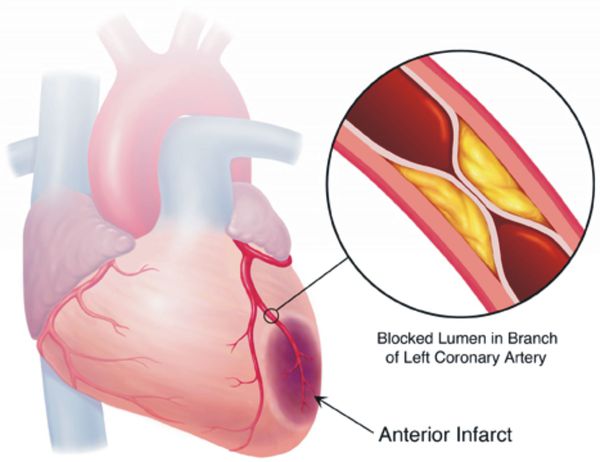
Со временем развивается стойкий спазм мелких артерий, а в дальнейшем их стенки изменяются настолько, что уже неспособны вернуться в исходное состояние. В более крупных сосудах из-за постоянно повышенного артериального давления ускоренными темпами развивается атеросклероз. Стенки сердца становятся толще, развивается гипертрофия миокарда, а затем и расширение полостей левого предсердия и левого желудочка [7]. Повышенное давление повреждает почечные клубочки, их количество уменьшается и, как следствие, снижается способность почек к фильтрации крови. В мозге из-за изменения кровоснабжающих его сосудов также происходят негативные изменения — появляются мелкие очаги кровоизлияний, а также мелкие участки некроза (гибели) клеток мозга [8]. При разрыве атеросклеротической бляшки в сосуде достаточно крупного размера происходит тромбоз, просвет сосуда перекрывается, это приводит к инсульту.
Классификация и стадии развития артериальной гипертензии
Гипертоническая болезнь в зависимости от величины повышенного АД разделяют на три степени [9]. Кроме того, с учетом повышения риска сердечно-сосудистых заболеваний в масштабе «годы-десятилетия» уже начиная с уровня АД выше 115/75 мм рт. ст., выделяют еще несколько градаций уровня артериального давления.
Если значения систолического и диастолического АД попадают в разные категории, то степень артериальной гипертонии оценивается по наивысшему из двух значений, причем неважно — систолическому или диастолическому. Степень повышения АД при диагностике гипертонической болезни устанавливают при неоднократных измерениях в разные дни.
В нашей стране продолжают выделять стадии гипертонической болезни [10], в то время как в Европейских рекомендациях по диагностике и лечению артериальной гипертонии какие-либо стадии не упоминаются. Выделение стадий призвано отразить этапность течения гипертонической болезни от ее начала до появления осложнений.
Этих стадий три:
- I стадия подразумевает, что пока еще нет явного поражения тех органов, которые наиболее часто поражаются при этой болезни: отсутствует увеличение (гипертрофия) левого желудочка сердца, нет значительного снижения скорости фильтрации в почках, которая определяется с учетом уровня креатинина в крови, в моче не выявляется белок альбумин, не обнаруживается утолщение стенок сонных артерий или атеросклеротические бляшки в них, и т. д. Такое поражение внутренних органов обычно протекает бессимптомно.
- Если есть хотя бы один из перечисленных признаков, диагностируют II стадию гипертонической болезни.
- Наконец, о III стадии гипертонической болезни говорят тогда, когда имеется хотя бы одно сердечно-сосудистое заболевание с клиническими проявлениями, связанное с атеросклерозом (инфаркт миокарда, инсульт, стенокардия напряжения, атеросклеротическое поражение артерий нижних конечностей), или, например, серьезное поражение почек, проявляющееся выраженным снижением фильтрации и/или значительной потерей белка с мочой.
Не всегда эти стадии закономерно сменяют одна другую: например, человек перенес инфаркт миокарда, а через несколько лет присоединилось повышение АД — получается, у такого больного гипертоническая болезнь сразу III стадии. Смысл выделения стадий в основном состоит в том, чтобы ранжировать больных по степени риска сердечно-сосудистых осложнений. От этого зависят и лечебные мероприятия: чем выше риск, тем интенсивнее проводимое лечение. Риск при формулировке диагноза оценивают четырьмя градациями. При этом 4-ая градация соответствует наибольшему риску.
Осложнения артериальной гипертензии
Цель лечения гипертонической болезни — не «сбивание» повышенного артериального давления, а максимальное снижение риска сердечно-сосудистых и других осложнений в долговременном аспекте, поскольку этот риск — опять-таки, при оценке в масштабе «годы-десятилетия» — увеличивается на каждые дополнительные 10 мм рт. ст. уже от уровня АД 115/75 мм рт. ст. Имеются в виду такие осложнения, как инсульт, ишемическая болезнь сердца, сосудистая деменция (слабоумие), хроническая почечная и хроническая сердечная недостаточность, атеросклеротическое поражение сосудов нижних конечностей.
Большинство больных гипертонической болезнью до поры до времени ничего не беспокоит, поэтому у них нет особой мотивации лечиться, регулярно принимая определенный минимум лекарственных препаратов и изменив образ жизни на более здоровый. Однако в лечении гипертонической болезни не существует каких-то одноразовых мероприятий, которые бы позволили навсегда забыть об этой болезни, ничего более не делая для ее лечения.
Диагностика артериальной гипертензии
С диагностикой артериальной гипертонии как таковой все обычно обстоит довольно просто: для этого требуется лишь неоднократно зарегистрированное АД на уровне 140/90 мм рт. ст. и выше. Но гипертоническая болезнь и артериальная гипертония — не одно и то же: как уже говорилось, повышением АД может проявляться целый ряд заболеваний, и гипертоническая болезнь — только одно из них, хотя и самое частое. Врач, проводя диагностику, с одной стороны, должен убедиться в стабильности повышения АД, а с другой — оценить вероятность того, не является ли повышение АД проявлением симптоматической (вторичной) артериальной гипертонии.
Для этого на первом этапе диагностического поиска врач выясняет, в каком возрасте впервые начало повышаться АД, нет ли таких симптомов, как, например, храп с остановками дыхания во сне, приступы мышечной слабости, необычные примеси в моче, приступы внезапного сердцебиения с потливостью и головной болью и т.д. Имеет смысл уточнить, какие лекарственные препараты и биодобавки принимает пациент, т.к. в некоторых случаях именно они могут привести к повышению АД или усугублению уже повышенного. Несколько рутинных (выполняемых практически всем пациентам с повышенным АД) диагностических тестов, наряду со сведениями, полученными в ходе беседы с врачом, помогают оценить вероятность некоторых форм вторичной гипертонии: общий анализ мочи, определение в крови концентрации креатинина и глюкозы, а иногда — калия и других электролитов. В целом же, с учетом невысокой распространенности вторичных форм артериальной гипертонии (около 10% от всех ее случаев) для дальнейшего поиска этих заболеваний как возможной причины повышенного АД надо иметь веские основания. Поэтому, если на первом этапе диагностического поиска не обнаруживается существенных данных в пользу вторичного характера артериальной гипертонии, то в дальнейшем считается, что АД повышено за счет гипертонической болезни. Это суждение может быть иногда впоследствии пересмотрено по мере появления новых данных о пациенте.
Помимо поиска данных за возможный вторичный характер повышения АД, врач устанавливает наличие факторов риска сердечно-сосудистых заболеваний (это нужно для оценки прогноза и более целенаправленного поиска поражения внутренних органов), а также, возможно, уже существующих болезней сердечно-сосудистой системы или их бессимптомного поражения — это влияет на оценку прогноза и стадии гипертонической болезни, выбор лечебных мероприятий. С этой целью, помимо беседы с пациентом и его осмотра, выполняется ряд диагностических исследований (например, электрокардиография, эхокардиография, ультразвуковое исследование сосудов шеи, при необходимости — некоторые другие исследования, характер которых определяется уже полученными о пациенте медицинскими данными).
Суточное мониторирование АД с помощью специальных компактных приборов позволяет оценить изменения АД в ходе привычного для пациента образа жизни. Данное исследование необходимо не во всех случаях — в основном, если измеренное на приеме у врача АД значительно отличается от измеренного дома, при необходимости оценить ночное АД, при подозрении на эпизоды гипотонии, иногда — для оценки эффективности проводимого лечения.
Таким образом, одни диагностические методы при обследовании пациента с повышенным АД применяются во всех случаях, к применению других методов подходят более избирательно, в зависимости от уже полученных о пациенте данных, для проверки предположений, возникших у врача в ходе предварительного обследования.
Лечение артериальной гипертензии
В отношении немедикаментозных мер, направленных на лечение гипертонической болезни, больше всего убедительных доказательств накоплено о положительной роли снижения потребления поваренной соли, уменьшения и удержания на этом уровне массы тела, регулярных физических тренировках (нагрузках), не более чем умеренном употреблении алкоголя, а также об увеличении содержания в рационе овощей и фруктов. Только все эти меры эффективны как часть долговременных изменений того нездорового образа жизни, который и привел к развитию гипертонической болезни. Так, например, снижение массы тела на 5 кг приводило к снижению АД в среднем на 4,4/3,6 мм рт. ст. [9] — вроде бы, немного, но в сочетании с другими вышеперечисленными мерами по оздоровлению образа жизни эффект может оказаться весьма значительным.
Оздоровление образа жизни обосновано практически для всех больных гипертонической болезнью, а вот медикаментозное лечение показано хотя и не всегда, но в большинстве случаев. Если больным с повышением АД 2 и 3 степеней, а также при гипертонической болезни любой степени с высоким рассчитанным сердечно-сосудистым риском медикаментозное лечение назначают обязательно (его долговременная польза продемонстрирована во многих клинических исследованиях), то при гипертонической болезни 1 степени с низким и средним рассчитанным сердечно-сосудистым риском польза такого лечения не была убедительно доказана в серьезных клинических испытаниях. В таких ситуациях возможную пользу от назначения медикаментозной терапии оценивают индивидуально, учитывая предпочтения пациента. Если, несмотря на оздоровление образа жизни, повышение АД у таких пациентов сохраняется на протяжении ряда месяцев при повторных визитах к врачу, необходимо вновь переоценить необходимость применения лекарств. Тем более, что величина расчетного риска часто зависит от полноты обследования пациента и может оказаться значительно выше, чем это представлялось вначале. Почти во всех случаях лечения гипертонической болезни стремятся добиться стабилизации АД ниже 140/90 мм рт. ст. Это не означает, что оно в 100% измерений будет находиться ниже этих значений, но чем реже АД при измерении в стандартных условиях (описанных в разделе «Диагностика») будет превышать этот порог, тем лучше. Благодаря такому лечению значительно уменьшается риск сердечно-сосудистых осложнений, а гипертонические кризы если и случаются, то гораздо реже, чем без лечения. Благодаря современным лекарственным препаратам те негативные процессы, которые при гипертонической болезни неизбежно и подспудно разрушают со временем внутренние органы (прежде всего, сердце, мозг и почки), эти процессы замедляются или приостанавливаются, а в ряде случаев их можно даже обернуть вспять.
Из лекарственных препаратов для лечения гипертонической болезни основными являются 5 классов лекарств [9]:
- мочегонные (диуретики);
- антагонисты кальция;
- ингибиторы ангиотензинпревращающего фермента (названия оканчиваются на -прил);
- антагонисты рецепторов ангиотензина II (названия оканчиваются на -сартан);
- бета-адреноблокаторы.
В последнее время особенно подчеркивается роль в лечении гипертонической болезни первых четыре классов лекарств. Бета-адреноблокаторы тоже используются, но в основном тогда, когда их применения требуют сопутствующие заболевания — в этих случаях бета-блокаторы выполняют двойное предназначение.
В наши дни предпочтение отдается комбинациям лекарственных препаратов, так как лечение каким-то одним из них редко приводит к достижению нужного уровня АД. Существуют также фиксированные комбинации лекарственных препаратов, которые делают лечение более удобным, так как пациент принимает лишь одну таблетку вместо двух или даже трех. Подбор нужных классов лекарственных препаратов для конкретного пациента, а также их доз и частоты приема проводится врачом с учетом таких данных о пациенте, как уровень АД, сопутствующие заболевания и др.
Благодаря многогранному положительному действию современных лекарств лечение гипертонической болезни подразумевает не только снижение АД как такового, но и защиту внутренних органов от негативного воздействия тех процессов, которые сопутствуют повышенному АД. Кроме того, поскольку главная цель лечения — максимально снизить риск ее осложнений и увеличить продолжительность жизни, то может потребоваться коррекция уровня холестерина в крови, прием средств, снижающих риск тромбообразования (которое приводит к инфаркту миокарда или инсульту), и т. д. Отказ от курения, как бы банально это ни звучало, позволяет многократно снизить имеющиеся при гипертонической болезни риски инсульта и инфаркта миокарда, затормозить рост атеросклеротических бляшек в сосудах. Таким образом, лечение гипертонической болезни подразумевает воздействие на болезнь по многим направлениям, и достижение нормального артериального давления — лишь одно из них.
Прогноз. Профилактика
Суммарный прогноз определяется не только и не столько фактом повышенного артериального давления, сколько количеством факторов риска сердечно-сосудистых заболеваний, степенью их выраженности и длительностью негативного воздействия.
Такими факторами риска являются:
- курение;
- повышенный уровень холестерина в крови;
- высокое АД;
- ожирение;
- малоподвижный образ жизни;
- возраст (с каждым прожитым после 40 лет десятилетием риск возрастает);
- мужской пол и другие.
При этом важны не только интенсивность воздействия факторов риска (например, курение 20 сигарет в день, несомненно, хуже, чем 5 сигарет, хотя и то, и другое связано с ухудшением прогноза), но и длительность их воздействия. Для людей, которые еще не имеют явных сердечно-сосудистых заболеваний, кроме гипертонической болезни, оценить прогноз можно с помощью специальных электронных калькуляторов, один из которых учитывает пол, возраст, уровень холестерина в крови, АД и курение. Электронный калькулятор SCORE пригоден для оценки риска смерти от сердечно-сосудистых заболеваний в ближайшие 10 лет от момента оценки риска. При этом получаемый в большинстве случаев невысокий в абсолютных числах риск может производить обманчивое впечатление, т.к. калькулятор позволяет рассчитать именно риск сердечно-сосудистой смерти. Риск же нефатальных осложнений (инфаркт миокарда, инсульт, стенокардия напряжения, и др.) в разы выше. Наличие сахарного диабета увеличивает риск по сравнению с рассчитанным с помощью калькулятора: для мужчин в 3 раза, а для женщин — даже в 5 раз.
В отношении профилактики гипертонической болезни можно сказать, что, поскольку известны факторы риска ее развития (малоподвижность, лишний вес, хронический стресс, регулярное недосыпание, злоупотребление алкоголем, повышенное потребление поваренной соли и другие), то все изменения образа жизни, уменьшающие воздействие этих факторов, снижают и риск развития гипертонической болезни. Однако снизить этот риск совсем до нуля вряд ли возможно — есть факторы, которые от нас не зависят совсем или зависят мало: генетические особенности, пол, возраст, социальное окружение, некоторые другие. Проблема состоит в том, что о профилактике гипертонической болезни люди начинают задумываться в основном тогда, когда они уже нездоровы, а АД уже в той или иной степени повышено. А это уже вопрос не столько профилактики, сколько лечения.