Дата публикации 31 октября 2017Обновлено 2 декабря 2021
Определение болезни. Причины заболевания
От редакции: Остеохондроз позвоночника — устаревший диагноз, который используют только в России и странах СНГ. Термин применяется специалистами, когда причины боли в спине и ограничения подвижности точно не ясны. Для постановки верного диагноза в этом случае нужна дополнительная диагностика, но она не проводится: пациенту назначают обезболивающие, ЛФК, а также процедуры и препараты с недоказанной эффективностью. В международной классификации болезней (МКБ-10) диагнозом «остеохондроз» обозначают следующие конкретные патологии: наследственные заболевания Шейермана-Мау (искривление позвоночника) и Кальве (омертвение одного из позвонков) у подростков и их последствия у взрослых, болезни Легга-Кальве-Пертеса (некроз головки бедра), Келера (заболевание костей стопы) и Фрейберга (поражение кости плюсны). Для обозначения синдромов, связанных с болью в спине, существует также диагноз «дорсопатия».
Остеохондроз позвоночника — дегенеративные изменения, затрагивающие межпозвонковые диски, суставы, связки и другие ткани, образующие позвоночно-двигательный сегмент (ПДС). При этом заболевании первично поражаются межпозвоночные диски и вторично — другие отделы позвоночника и опорно-двигательного аппарата. Принято считать, что наибольшая распространенность этого заболевания встречается у относительно молодых людей и людей среднего возраста, имея тенденцию к уменьшению в пожилом и старческом возрасте.
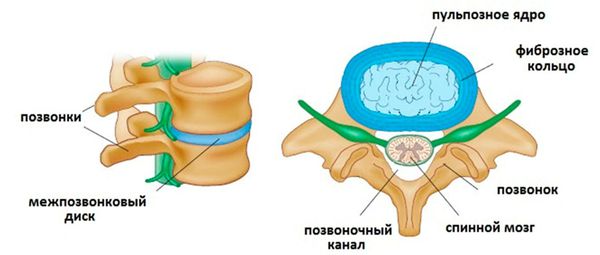
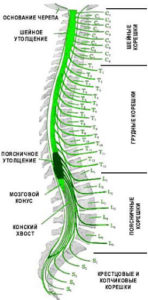
В состав позвоночно-двигательного сегмента входят два рядом расположенные позвонка, верхне- и нижнележащий. Между ними расположен межпозвоночный диск, суставы и суставные остистые отростки. Соседние позвонки между суставными отростками образуют суставные соединения (дугоотросчатые, или фасеточные суставы). Остистые и поперечные отростки близлежащих позвонков скрепляются связками. Эта конструкция вместе с дисками обеспечивает позвоночнику подвижность и стабильность.
Как устроен межпозвонковый диск:
Не во всех этих структурах присутствует большое количество нервных окончаний и болевых рецепторов. Например, в передней продольной связке болевых рецепторов практически нет, и при возникновении межпозвоночной грыжи, обращенной кпереди, пациент практически не ощутит беспокойства. То же самое можно наблюдать с межпозвоночным диском: его внешние части достаточно богато иннервированы, а в центральной части нервных окончаний нет.[1]
Причины развития остеохондроза
Причины возникновения остеохондроза позвоночника до сих пор не определены. Однако тот факт, что он часто встречается у определенных профессиональных категорий взрослых людей, наводит на мысль, что ведущей причиной появления данного заболевания является малоподвижный образ жизни. В результате дефицита мышечных нагрузок, уменьшения физических мышечных усилий и замены их статическими в частях тела, которые от природы должны быть подвижными (шея, поясница) происходит ослабление рессорных и стабилизирующих функций мышц.
Факторы риска
Дегенеративные изменения позвоночника происходят вследствие:
- избыточной статической или динамической нагрузки на позвоночник (например, поднятие тяжестей);
- наследственной предрасположенности;
- подтвержденных травм позвоночника в прошлом.[2]
Психосоматика остеохондроза
Боли в спине, как неврологическое проявление остеохондроза, часто бывают психосоматического происхождения. В таком случае речь идёт о стресс-ассоциированных проявлениях остеохондроза или депрессии.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы остеохондроза
Основной симптом остеохондроза — это болевой миофасциальный синдром, то есть болезненный спазм мышц, следствием которого становится мышечная дисфункция.
Говоря о причинах возникновения болевого синдрома, выделяют боль, которая вызвана патологией структур позвоночника (иначе, вертеброгенные болевые синдромы), или боль иного происхождения (невертеброгенная боль). От того, какой вид боли выявлен, зависит выбор методики лечения.
Виды боли в спине:
1. Ноцицептивная — обусловлена тем, что на периферические болевые рецепторы воздействуют различные провоцирующие факторы (травмы или воспаления) при интактности всех отделов нервной системы. Для такой боли характерно появление зон постоянной болезненности и повышения болевой чувствительности в местах повреждения тканей.
2. Невропатическая — возникающая как итог патологического раздражения нейронов в периферической или центральной нервной системе, отвечающих за реакцию на физическое повреждение организма. Часто характерным признаком невропатических болей является снижение мышечной силы и нарушение чувствительности, проявляющееся, в частности, тем, что пациент испытывает боль в ответ на неболевые раздражители.
3. Дисфункциональная (психогенная) — возникает в результате изменений функционального состояния нервной системы или измененного восприятия человека. Нередко наблюдается ее усиление в покое после напряженной деятельности.
4. Смешанная — проявляется сочетанием нескольких разновидностей боли, описанных ранее.
Обычно боль в спине связана с раздражением болевых рецепторов мышц, суставов и связок, и это боль ноцицептивного характера. Пациент ощущает ее в месте возникновения (локальная боль) или на отдалении (отраженная боль). Невропатическую боль в спине обычно связывают с тем, что в процесс вовлечен корешек нерва или спинномозгового ганглия. Такая боль носит хронический характер.
Боли: мышечные и корешковые
- мышечная боль (миофасциально-тоническая) — проявляется спазмом и болезненным напряжением групп мышц одного или нескольких отделов позвоночника;
- корешковая боль (компрессионная радикулопатия) — сдавление одного или нескольких спиномозговых корешков, например грыжей диска.
Чувствительные расстройства
Чувствительные расстройства в виде покалывания и онемения встречаются редко и связаны со сдавлением спинномозгового корешка.
Двигательные нарушения на периферии и локальная симптоматика
Локальные и двигательные нарушения при остеохондрозе возникают редко. Стойкие симптомы остеохондроза проявляются снижением мышечной силы в руках или ногах.
Отраженную боль в спине вызывают заболевания внутренних органов (иными словами, висцерогенная боль).
С учетом причины возникновения остеохондроза, клинические проявления заболевания могут быть связаны с грыжей межпозвонкового диска или с дегенеративными (патологическими) изменениями в самом позвоночнике (например, артроз межпозвонковых суставов или образование остеофитов).
4 основных клинических синдрома, к которым может приводить каждый из вышеперечисленных вариантов:
- локальная местная боль;
- отраженная (рефлекторная боль), связанная с поражением костно-мышечных (фасциальных) структур;
- корешковый синдром (радикулопатия), вызванный раздражением или сдавлением спино-мозговых корешков;
- миелопатия – боль, возникшая в результате сдавления спинного мозга или его сосудов.[3][4]
Патогенез остеохондроза
В основе развития остеохондроза лежит ряд патофизиологических механизмов. Заболевание развивается в результате дистрофических процессов, которые берут начало в достаточно раннем возрасте, а также асептического воспаления, дистонии, спазма.
При возникновении изменений корешка межпозвонкового диска в начале происходит повреждение оболочки вокруг нервных волокон (демиелинизация), потом наблюдаются повреждения отростков нервных клеток (аксонопатия), местное снижение кровообращения (ишемия) и далее — венозный застой. Совокупность этих процессов усугубляет ситуацию, и если отсутствует своевременное лечение, это ведет к возникновению периферической или центральной сенситизация.[5]
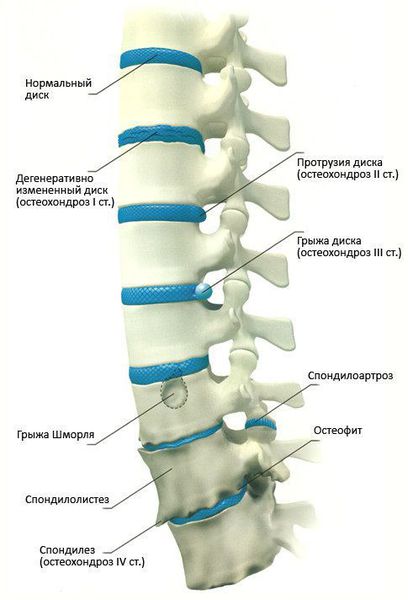
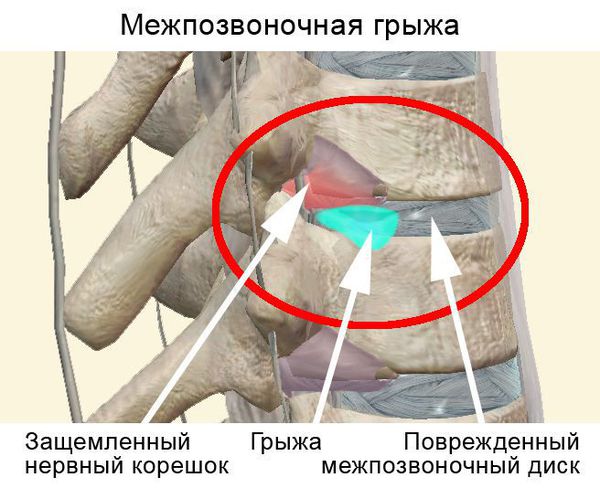
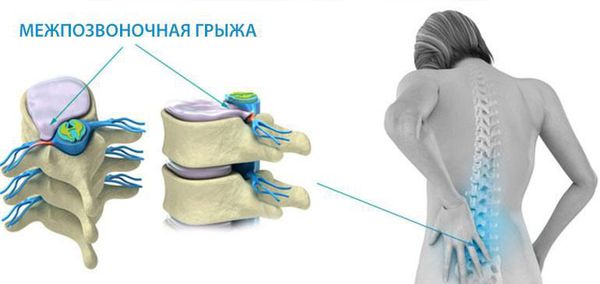
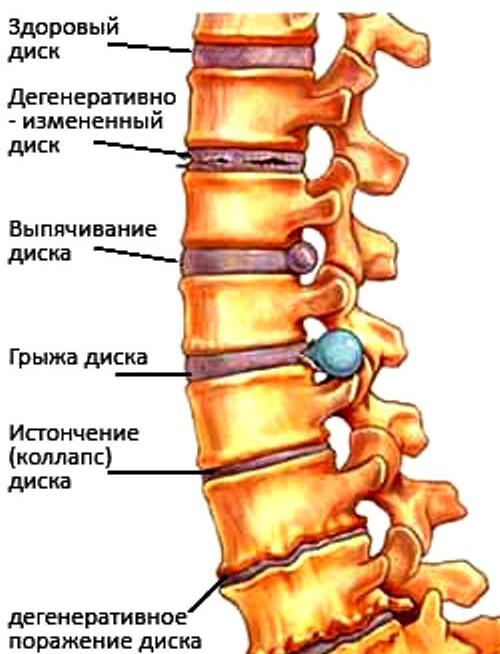
Чаще всего отмечается поражение студенистого ядра и фиброзного кольца межпозвонкового диска. Механические нагрузки приводят к тому, что упругое фиброзное кольцо диска утрачивает эластичность и происходит его выпячивание. Затем сквозь трещины фиброзного кольца происходит выпадение участков студенистого ядра позвоночника, т.е. протрузию диска сменяет грыжа диска.
Грыжей межпозвоночного диска называется солидное образование, которое сохранаяет связь с телом межпозвонкового диска, но иногда происходит выпадение ее фрагментов в позвоночный канал (секвестрация диска).[6]
Классификация и стадии развития остеохондроза
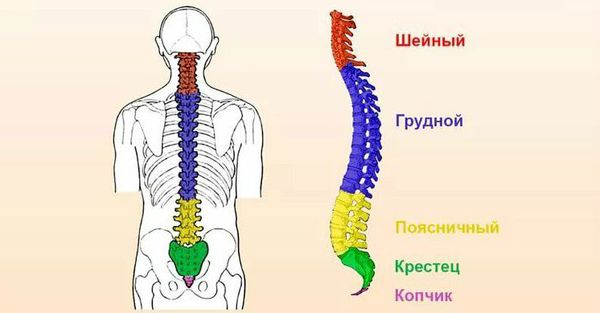
С точки зрения локализации боли выделяют следующие виды остеохондроза:
- люмбалгия — боль в поясничном (пояснично-крестцовом) отделе спины;
- люмбоишиалгия — боль в спине, отдающая в ноги;
- люмбаго — поясничный прострел, т.е. острая интенсивная боль в пояснице;
- торакалгия — боль в грудной клетке;
- цервикалгия, цервикобрахиалгия — боль в шее и верхних конечностях.
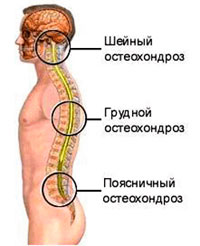
Виды остеохондроза в зависимости от поражённого отдела позвоночника:
- остеохондроз шейного отдела — проявляется головными болями и трудностями с поворотами головы;
- остеохондроз грудного отдела — болями в грудном отделе позвоночника;
- остеохондроз поясничного отдела — трудностями при наклоне вперёд, иногда болями, «стреляющими» в ногу.
Стадии развития остеохондроза
Классификация стадий развития остеохондроза (автор — А.И. Осна, 1971):
1 стадия: снижается количество влаги, межпозвонковый диск утрачивает свои упругие и эластичные свойства, а нагрузки остаются прежними. В результате диск уменьшается в высоту, расплющивается, происходит выпячивание.
2 стадия: если патология продолжает развиваться, в фиброзном кольце отмечается появление трещин, и поскольку высота расплющенного диска уже снижена, то результатом этого становится нестабильность состояния всего позвоночного сегмента.
3 стадия: образование разрыва в хрящевых тканях фиброзного кольца. Через него просачивается часть более жидкого ядра и происходит образование грыжи межпозвонкового диска. Подобные изменения зачастую можно встретить в поясничном и шейном отделах позвоночника.
Впервые боль при наличии грыжи межпозвонкового диска появляется тогда, когда происходит раздражение болевых рецепторов наружных слоев фиброзного кольца и задней продольной связки.[7]
Фаза обострения остеохондроза
Обострение остеохондроза проявляется болями и трудностями при поворотах туловища и при ходьбе.
Осложнения остеохондроза
- Симптом люмбаго. На ранних стадиях отмечается возникновение периодических болей как реакции на какое-либо действие, например, как результат резкого движения, поднятия тяжестей, сильной нагрузки (длительной прогулки), долгого нахождения в обездвиженном положении. Этот вид боли знаком многим и описывается как «прихватило». Отличается редким возникновением, активизацией при движении и практически не проявляется в статичном положении. У этого вида боли нет серьезных последствий, и он самостоятельно проходит в течение недели.
- Люмбалгия. Этот вид боли имеет свойство обостряться при переохлаждении, имея интенсивные проявления во время движения. Не является реакцией на нагрузку на позвоночник, при неподвижном состоянии не прекращается, хотя стихает, оставляя ноющее ощущение.
- Люмбоишиалгия. Боль отдает в соседние отделы. Поясничный остеохондроз характеризуется иррадированием боли в ногу, грудной — в область руки или сердца; шейный проявляется мигренями.
- Судороги. Им часто подвергается трехглавая мышца голени. Помимо прочего, отмечается появление очень сильной боли при прикосновении в области спины или ноги.
- Кокцигодиния. Иррадирует в область копчика или паха. Боль ноющего, жгучего, сверлящего характера, которая может резко ограничить физическую активность больного.[8]
Диагностика остеохондроза
Когда следует обратиться к врачу
В врачу нужно обратиться при появлении стойких болей в спине, спазмах мышц и нарушении чувствительности.
Какой врач лечит остеохондроз
Боли в спине диагностирует и лечит врач-невролог.
Подготовка к посещению врача
Специальная подготовка для посещения врача не требуется. На приёме доктор спросит, сколько длится обострение и какие есть сопутствующие заболевания.
Диагностика остеохондроза включает в себя несколько этапов:
1. Сбор анамнеза. На этом этапе изучаются жалобы пациента и история заболевания. В беседе с пациентом выясняется, где в основном локализуются неприятные ощущения, их интенсивность, продолжительность, факторы, провоцирующие усиление болевых ощущений и способствующие облегчению боли. Кроме того, при постановке диагноза важным моментом является выяснение истории заболевания: появление неприятных ощущений и скованности; выявление вероятных причин их возникновения; собираются сведения о проведенном ранее лечении и его эффективности; собирается информация о последнем обострении и характере его протекания. Для диагностики также важно выяснить, в каких условиях пациент живет и работает, какой ведет образ жизни, какие вредные привычки имеет, какие перенес заболевания и травмы, немаловажным будет и учет наследственного фактора.
2. Во время физиологического осмотра производится оценка положения тела пациента, его походки и движений; кожных покровов (на предмет покраснений, сыпи, шелушения), производится сравнение симметричных участков тела здоровой стороны и болезненной; производится определение объема движений (наклоны, круговые движения туловища, объем вращательных движений в разных отделах позвоночника); прощупывается болезненный участок для определения температуры кожи, наличия спазмов в мышцах, отеков, болезненных уплотнений; пальпация глубоких и поверхностных слоев мышц позволяет оценить состояние мышечной системы (тонус мышц, увеличение или уменьшение их объема); с помощью постукивания специальным молоточком или пальцем определяется зона иррадиации боли; с помощью покалывания иголочкой определяется болевая чувствительность; в конце проводится ряд специальных приемов, чтобы выяснить симптомы корешкового натяжения.
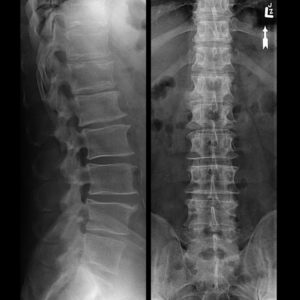
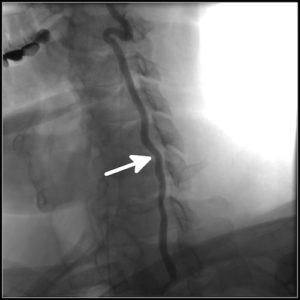
3. Рентгенография. Для лучшей информативности производится исследование каждого отдела позвоночника по отдельности. Выполняется в двух косых проекциях и в двух взаимно перпендикулярных плоскостях (прямой и боковой). В некоторых случаях могут назначить функциональную рентгенограмму, когда больной находится в положении сгибания, разгибания или боковых наклонов. По особым показаниям для получения более качественного результата исследование проводят с введением контрастного вещества в позвоночный канал, в сонную или позвоночную артерию, в поврежденный межпозвоночный диск или в позвоночник: ангиография, дискография, миелография, пневмомиелография.
Основными рентгенологическими признаками остеохондроза считают:
- патологическую подвижность позвонков;
- смещение их тел;
- обызвествление диска (отложение солей);
- равномерное сужение межпозвонковой щели в поясничном и шейном отделах, а в грудном отделе сужение клиновидное;
- образование остеофитов (краевых разрастаний);
- образование на границе с пораженным диском уплотнения (краевого склероза).
4. Компьютерная томография (КТ) — это целенаправленные снимки одного или двух сегментов позвоночника. С помощью этого метода можно рассмотреть тела позвонков, сосуды, связки и мягкие ткани, а также определить сдавление нервных окончаний, разрывы контуров межпозвоночного диска, высоту диска, изменения в твердой мозговой оболочке, краевые разрастания, нестабильность позвонков. Компьютерную томографию проводят после рентгенологического исследования, чтобы уточнить состояние определенного межпозвоночного диска.
5. Магнитно-резонансная томография (МРТ) основана на том, что применяются электромагнитные волны, которые создают сигнал, характерный для каждой ткани. Он обрабатывается на компьютере и переводится в графическое изображение. С помощью этого метода можно четко рассмотреть сосуды, нервные отростки и межпозвоночные диски без вредного воздействия ионизирующего излучения на организм.[9]
Лечение остеохондроза
Можно ли вылечить остеохондроз
Основной принцип состоит в том, что нужно лечить не «остеохондроз», т.е. ренгенологические изменения в позвоночнике, а конкретную причину, вызвавшую боль и ограничение подвижности. Вылечится ли пациент полностью, зависит от причины заболевания.
Основные принципы лечения остехондроза включают несколько групп мер, которые в комплексе могут остановить развитие заболевания.
Общими рекомендациями для пациентов будут соблюдение режима (например, если есть острая интенсивная боль, возможен постельный режим); ограничение физической активности (избегать наклонов и вращений туловища, поднятия тяжестей, длительного пребывания в сидячем положении) и ношение специального корсета (несколько дней в острый период заболевания).
Немаловажным фактором успешного лечения является своевременное и адекватное купирование боли. Наибольшую эффективность в острый период дает инъекционное введение противовоспалительных препаратов, и далее возможен переход на таблетированные формы.
Препараты при остеохондрозе
Для предотвращения дальнейшего развития болезни в лечении применяются методы воздействия на мышечно-тонический компонент боли. В данном случае основными фармакологическими препаратами являются миорелаксанты, т.е препараты, купирующие спазмированные мышцы, методы постизометрической релаксации (например, мануальной терапии или иглорефлексотерапии).
Уколы при остеохондрозе
Одним из наиболее эффективных средств быстрого купирования болевого синдрома остановки прогрессирования заболевания является местное инъекционное введение анестетиков и противовоспалительных препаратов (паравертебральные блокады). Данная процедура проводится только квалифицированным врачом, т.к. при инъекционном введении лечебного состава задействуются специальные триггерные точки в околопозвоночном пространстве).
Мази при остеохондрозе
Для снятия местного воспаления могут применяться аппликации с противовоспалительными средствами в форме мазей. Препараты для купирования боли назначаются лечащим врачом индивидуально в зависимости от характера и выраженности болевого синдрома.
Иглоукалывание при остеохондрозе
Иглоукалывание, или иглорефлексотерапия, будет полезна для лечения мышечно-тонического синдрома.
Физиотерапия
Физиотерапия (магнитотерапия, элетрофорез) обычно проводится каждый день или через день. Важно помнить, что у всех методов физиотерапевтического воздействия есть противопоказания, поэтому процедуры назначает врач индивидуально для каждого пациента.
Мануальная терапия и массаж
Мануальную терапию проводит врач-невролог по показаниям. Поскольку боль в спине может иметь разные причины, то в первую очередь врач учитывает результаты МРТ того отдела позвоночника, с которым будет работать. Перед сеансом мануальной терапии обязательно проводят массаж мышц. Обычно требуется от 5 до 10 сеансов. В неделю проводят не более двух процедур. Эффективность оценивается после третьей процедуры.
Тракция (вытяжение) позвоночника
Тракция — это применение силы, которая вытягивает две соседние кости друг от друга, увеличивая расстояние между ними. Обзор, опубликованный в библиотеке Кокрейн (Cochrane), показал, что тракция в виде монотерапии или в сочетании с физиотерапией при лечении боли в нижней части спины не эффективнее, чем плацебо. Более того, побочные эффекты отмечались в семи из 32 исследований и включали: усиление боли, обострение неврологической симптоматики и необходимость последующего хирургического вмешательства [13].
Хондропротекторы при остеохондрозе позвоночника
Единое мнение об эффективности хондопротекторов в медицинском сообществе отсутствует.
Самомассаж при остеохондрозе
При появлении болей в спине следует обратиться к неврологу, самомассаж малоэффективен.
Ортопедическая подушка и воротник при остеохондрозе
Вспомогательные средства могут сделать сон комфортнее, однако в большинстве случаев не устранят причину боли в спине.
ЛФК и упражнения при остеохондрозе
При обострении болей в спине следует ограничить физическую активность: избегать наклонов и вращений туловища, поднятия тяжестей. Комплекс упражнений подбирается врачом индивидуально для каждого пациента.
Лечение осложнений
Оперативное вмешательство показано только в редких случаях,[10] когда имеет место:
- острое сдавление межпозвонковых корешков в нижних отделах позвоночника (так называемый, синдром «конского хвоста»), сопрвождающееся нарастанием нижнего парапареза (обездвиживания нижних конечностей) и нарушением тазовых функций (мочеиспускания, дефекации, эрекции);
- сдавление спиномозговового корешка, вызывающее нарастающий парапарез (обездвиживание конечностей);
- тяжелый болевом синдром, не поддающийся консервативному лечению в течение 6-8 недель;
- стеноз (сужение) позвоночного канала, латерального кармана или межпозвонкового отверстия.
При лечении хронических болевых синдромов применяются медикаментозные средства в форме таблеток, инъекций и мазей: анальгетики, противовоспалительные препараты, миорелаксанты, расслабляющие спазмированные мышцы. В некоторых случаях, если боль носит затяжной характер, применяются антидепрессанты и антиконвульсанты.
Наибольшую эффективность показывают курсовые лечебно-диагностические блокады, при которых происходит местное введение лекарственных средств в пораженный участок позвоночника.
Немедикаментозная терапия включает массаж, лечебную гимнастику, мануальную терапию, физиотерапию и иглорефлексотерапию. Здесь следует особенно подчеркнуть, что некоторые из этих методов категорически нельзя применять в острой фазе заболевания.
Отсюда следует, что комплекс мер терапии остеохондроза должен назначаться только врачом индивидуально каждому пациенту.[11]
Можно ли «греть» остеохондроз
В некоторых случаях, например при мышечных болях, прогревание принесёт облегчение, однако при корешковых болях это бесполезный метод.
Если не лечить остеохондроз
Последствия остеохондроза — без своевременного лечения боли в спине становятся стойкими и хроническими. Такие боли лечатся гораздо труднее, чаще в стационарных условиях.
Домашние средства лечения
Боли в спине могут быть вызваны множеством причин, часть из которых требует незамедлительного лечения. Эксперименты со средствами народной медицины могут привести к потере времени и опасным осложнениям.
Как спать при остеохондрозе
Облегчить засыпание при болях в спине можно с помощью лекарств, назначенных лечащим врачом. К ним относятся: препараты группы НПВС (нестероидные противовоспалительные средства), миорелаксанты, антидепрессанты и антиконвульсанты. Также важна гигиена сна — следует спать в тёмном и хорошо проветриваемом помещении и при отсутствии посторонних шумов.
Прогноз. Профилактика
Как показывает практика, у большинства проявлений остеохондроза при правильно проведенной терапии происходит разрешение в течение 6 недель.
Однако неправильно подобранное лечение или самолечение может привести к тому, что болевой синдром перейдет в хроническую форму и будет способствовать отягощающим изменениям в позвоночнике в будущем.
При появлении болей в спине или конечностях прежде всего необходимо обратиться к квалифицированному специалисту для правильной постановки диагноза и назначения адекватного лечения.
Наиболее эффективным и действенным способом лечения большинства проявлений болей в спине является медикаментозная и инъекционная терапия, а также иглорефлексотерапия. Физиотерапия, в том числе лазеротерапия, массаж, спинальные манипуляции оказывают незначительный и нестойкий эффект, а в некоторых случаях могут быть и вовсе противопоказаны.
Современные методы лечения остеохондроза основаны на принципе преемственного лечения: то есть, быстрое и безопасное купирование эпизода острой боли с последующим включением профилактических методов. В целях профилактики возникновения и развития остеохондроза можно порекомендовать, прежде всего, снижение массы тела (при ожирении) и регулярную физическую активность.
Регулярные занятия с техникой динамической мышечной стабилизации (йога, пилатес в рамках аэробной нагрузки) составляет основу реабилитации и профилактики болей в спине, способствует повышению сил и выносливости мышц позвоночника.[12]
Содержание статьи
- Симптомы и признаки остеохондроза
- Причины развития
- Факторы риска
- Осложнения
- Когда следует обратиться к врачу
- Подготовка к посещению врача
- Диагностика остеохондроза
- Лечение
- Мифы и опасные заблуждения
- Профилактика
- Как записаться к неврологу
Остеохондроз – дегенеративно-дистрофическое заболевание, при котором наблюдается постепенное уменьшение высоты гиалиновых межпозвоночных хрящей. Простыми словами, диски просто истираются и со временем утрачивают свои функции.
Остеохондроз позвоночника чаще всего возникает в возрасте 30-35 лет. Им страдают около 40% населения до 35-40 лет и почти 90% в пожилом возрасте. При воздействии на организм неблагоприятных факторов болезнь может проявляться и раньше.
Именно остеохондроз считается основной причиной возникновения болей в спине. Без лечения болезнь приводит к поражению нервных корешков, повреждениям спинного мозга и нарушению работы внутренних органов.
Симптомы и признаки остеохондроза
В зависимости от локализации поражений межпозвоночных дисков остеохондроз делится на несколько видов. Выделяются:
- шейный остеохондроз. Часто встречающаяся форма заболевания, что обусловлено достаточно слабым развитием мышечного каркаса шеи и близким расположением позвонков по отношению друг к другу;
- грудной остеохондроз. Более редкая форма заболевания, возникающая на фоне сколиоза, врожденного или приобретенного;
- поясничный остеохондроз. Наиболее распространенная форма заболевания. Это объясняется тем, что поясница является амортизатором при большинстве движений и поэтому испытывает самые серьезные нагрузки.
Еще существует распространенная форма остеохондроза, при которой наблюдается поражения остеохондрозом отделов всего позвоночника.
Поясничного отдела
Остеохондроз поясничного отдела вызывает следующие симптомы:
- боли в пояснице. Они усиливаются при выполнении упражнений, длительном сидении и резких поворотах. Боль носит ноющий характер. Если она резкая, это говорит уже о развитии межпозвоночной грыжи;
- боль в ногах. Возникает по причине защемления корней спинного мозга, может распространяться только на одну сторону бедра. Боли при остеохондрозе бывают ноющими или простреливающими;
- ограничения в подвижности при сидении, наклонах и поворотах;
- спазмы в нижних конечностях. Кожа на ногах становится сухой, шелушится, а в области появления дискомфорта покрывается мурашками.
Поясничный остеохондроз позвоночника вызывает и общие симптомы недомогания. Человек быстро утомляется, страдает от головных болей, усталости и раздражительности. Из-за дискомфорта в спине ему не удается выбрать удобное положение для сна. Еще остеохондроз поясничного отдела позвоночника может провоцировать нарушения в работе мочеполовой системы:
- боли в области почек;
- проблемы с мочеиспусканием;
- ухудшение потенции;
- проблемы с маткой, яичниками и придатками у женщин.
Шейного отдела
Остеохондроз шейного отдела позвоночника возникает при поражении межпозвоночных дисков в области 1-7 позвонков. В этой области они наиболее мелкие, а поэтому особенно уязвимые перед подобным заболеванием. Остеохондроз шеи вызывает боли, которые могут локализоваться по всему шейному отделу, в ключице и плече или на передней поверхности грудной клетки. Головная боль может возникать также в затылочной зоне. На фоне этого наблюдается тяжесть в голове.
Еще остеохондроз шейного отдела вызывает хруст в области шеи при повороте головы. Мышцы в этой области постоянно напряжены, в плечах и руках может наблюдаться онемение и покалывание. Другие симптомы шейного остеохондроза:
- трудности с отведением рук в сторону;
- сильные прострелы в шее;
- головокружение и головные боли;
- боль в области сердца;
- онемение и покалывание пальцев;
- ощущение комка в горле.
Грудного отдела
Остеохондроз грудного отдела встречается реже остальных видов этого заболевания. Для него характерны опоясывающие боли в области груди, которые усиливаются при движениях и наклонах. Они отдают в сердце, внутреннюю поверхность плеча, область подмышек. Еще у пациента отмечаются проблемы с дыханием, возможна сильная одышка.
Симптомы остеохондроза грудного отдела также могут проявляться в форме приступов межреберной невралгии. Для нее характерно возникновение острой боли в одной половине грудной клетки. Она отдает в загрудинную область, эпигастрий, руки и лопатки.
Причины развития
Остеохондроз – это мультифакторное заболевание, которое имеет множество возможных причин развития. В основном болезнь развивается как следствие прямохождения человека, при котором самые большие нагрузки испытывает именно позвоночник. Положение усугубляется тем, что с возрастом ухудшаются функции сосудов, становится менее полноценным рацион питания, а организм в целом стареет. На фоне этого запустить развитие остеохондроза могут абсолютно любые факторы:
- плоскостопие;
- лишний вес;
- малоподвижный образ жизни;
- ношение сумки на одном плече;
- сон на мягкой подушке или матрасе;
- сколиоз и другие нарушения осанки;
- нестабильность позвонков;
- многократные беременности;
- длительный стаж в курении.
Факторы риска
Симптомы остеохондроза могут появляться вследствие травм или тяжелых физических нагрузок, что особенно актуально для спортсменов. К быстрому истиранию межпозвоночных дисков могут приводить врожденные дефекты позвоночника. К факторам риска развития остеохондроза также относятся:
- нервно-эмоциональное истощение;
- физическое перенапряжение организма;
- работа на вибрационных платформах;
- генетическая предрасположенность;
- недостаток витаминов в организме;
- многоплодная беременность.
Осложнения
Без правильного лечения остеохондроз может провоцировать осложнения, среди которых наиболее распространены:
- протрузия;
- межпозвоночная грыжа;
- кифоз;
- радикулит;
- инсульт спинного мозга;
- атрофия мышц нижних конечностей;
- паралич ног.
Когда следует обратиться к врачу
Симптомы и лечение остеохондроза – компетенция врача-невролога, которого стоит посетить при первых же признаках заболевания. Такая патология сложно поддается лечению, и чем больше она запущена, тем сложнее справиться с развившимися симптомами. Поэтому не стоит откладывать визит к врачу на потом. В АО «Медицина» (клиника академика Ройтберга) вы можете обратиться к неврологу даже в праздничные или выходные дни. Наша клиника работает без выходных и находится в удобном месте в центре Москвы, в пешей доступности от станций метро Маяковская, Белорусская, Новослободская.
Подготовка к посещению врача
Особой подготовки к посещению невролога не требуется. Важно лишь максимально точно описать врачу имеющиеся симптомы и время их появления. Для этого лучше заранее записать их на листок бумаги, чтобы на приеме не забыть ни о чем упомянуть.
Диагностика остеохондроза
Для правильной постановки диагноза при подозрении на остеохондроз прибегают в основном к инструментальным методам. В АО «Медицина» (клиника академика Ройтберга) вы можете пройти все необходимые в таких случаях исследования:
- рентгенографию того или иного отдела позвоночника;
- компьютерную и магнитно-резонансную томографию (КТ и МРТ);
- миелографию;
- неврологическое исследование чувствительности и рефлексов.
Лечение
Лечение остеохондроз в общем виде включает следующие мероприятия:
- курсы физиотерапии;
- прием лекарственных препаратов;
- разные виды массажа;
- рефлексотерапию;
- тракция;
- мануальную терапию;
- лечебную физкультуру (ЛФК).
Прием лекарственных препаратов
Лечение остеохондроза осуществляется с помощью препаратов из разных групп. Основные медикаменты, назначаемые врачом:
- нестероидные противовоспалительные средства. Их цель – устранить воспаление и снять симптомы остеохондроза. В легких случаях назначаются в форме таблеток, в тяжелых – в инъекциях. Используются курсом в 7-14 дней. Дополнительно могут применяться в форме мазей;
- глюкокортикостероиды. Используются в более тяжелых случаях. Вводятся в виде уколов непосредственно в болевую область;
- миорелаксанты. Временно снижают напряжение в мышцах, снимая болевой и воспалительный синдром. Назначаются как в острый период, так и во время ремиссии;
- витамины группы B. Полезны для улучшения нервной проводимости позвоночника;
- хондопротекторы. Помогают улучшить питание межпозвонковых хрящей, укрепляют диски;
- сосудистые препараты. Улучшают кровоснабжение позвоночника.
Лечебный массаж
При остеохондрозе 2 раза в год необходимо проходить курс лечебного массажа. Он помогает снять напряжение в мышцах, устранить зажимы, улучшить кровоснабжение тканей. Массаж разрешен только на стадии ремиссии. Он положительно влияет на состояние нервной системы и повышает сопротивляемость организма к заболеваниям.
Тракция
Тракцией называется процедуры искусственного вытяжения позвоночника с помощью специального оборудования и тренажеров. В результате удается добиться равномерного распределения позвонков по всей длине позвоночника. Так чрезмерное напряжение в месте воспаления спадает, и боли уходят, поскольку защемленные сосуды и нервы освобождаются.
Мануальная терапия
Цель мануальной терапии – коррекция искривления позвоночника. В основе методики физическое точечное воздействие на костно-мышечную систему человека. Это помогает улучшить кровообращение и циркуляцию лимфы, что способствует повышению подвижности опорно-двигательного аппарата.
Физиотерапия
Лечение шейного остеохондроза методами физиотерапии практикуется в период ремиссии заболевания. Процедуры направлены на снижение симптомов и увеличение эффекта от принимаемых лекарственных препаратов. Наиболее часто при остеохондрозе задействуются ультразвук, токи низкой частоты, лазер и магнитные колебания.
Рефлексотерапия
Суть рефлексотерапии – правильное воздействие на болевые точки и рефлекторные зоны. Методика не применяется самостоятельно, только в сочетании с массажем, поскольку так наблюдается более значительный эффект. С помощью рефлексотерапии удается снять болезненные ощущения, восстановить естественную нагрузку на позвоночник.
Лечебная физкультура
Упражнения при остеохондрозе являются неотъемлемой частью лечения заболевания вне зависимости от зоны поражения. Дозированные нагрузки на суставы и мышцы помогают укрепить мышечный корсет спины, сделать ее более гибкой и улучшить общее самочувствие. Занятия лечебной физкультурой должны проходить вне острой стадии заболеваний, когда купированы сильные боли, иначе состояние может только ухудшиться.
Основные методики ЛФК:
- механотерапия – выполнение упражнений на специальных тренажерах и аппаратах. В такой методике прибегают при наличии затруднений в движениях на фоне серьезной степени поражения позвоночника;
- кинезотерапия – сочетание физических упражнений и дыхательной гимнастики. Комплекс разрабатывается под конкретного пациента;
- терренкур – пешие прогулки с комплексом несложных упражнений, улучшающих функции дыхательной и сердечно-сосудистой систем;
- лечебное плавание – одна из лучших форм нагрузок при остеохондрозе. Помогает в выработке правильной осанки и возвращении положения плечевого отдела к естественному виду.
Домашние средства лечения
Чтобы лечить остеохондроз в домашних условиях, необходимо сначала проконсультироваться с лечащим врачом. Народное лечение в основном заключается в применении различных мазей и питье травяных сборов, а также использовании растирок. Из домашних средств для лечения остеохондроза можно применять:
- настойку из сабельника. Ею необходимо натереть больное место, после чего обвязаться сверху теплым платком или укутаться одеялом. Дополнительно можно принимать настойку внутрь – по паре капель каждый день перед сном;
- мазь. Смешать 1 ст.л. уксуса с 1 ст.л. муки, 100 г сливочного масла и яйцо. Оставить смесь в темном месте на 2 дня. Затем тщательно перемешать и втирать в больное место;
- настойки из редьки. К 300 мл сока этого овоща добавить 100 мл водки и 200 г меда. Полученной смесью растирать больное место ежедневно перед сном до устранения болевых ощущений.
Мифы и опасные заблуждения
Многие пациенты не считают остеохондроз серьезным заболеванием, из-за чего не обращаются за помощью к специалистам. Такой подход к подобной болезни совсем неверный. Остеохондроз нужно лечить. И делать это необходимо своевременно.
Причина еще и в том, что это заболевание не только позвоночника, а всего организма. Позвоночник отвечает практически за все функции организма, выступает каркасом для внутренних органов, из-за чего при остеохондрозе появляются проблемы со многими системами организма.
Многие не обращают внимание на боли в спине, считая, что они пройдут сами собой. В реальности по мере прогрессирования остеохондроза боли будут только усиливаться и со временем приносить еще больше дискомфорта. Стоит помнить еще и о том, что своевременное лечение при таком заболевании приносит очень хорошие результаты. Многим пациентам удается избавиться от болей, остановить прогрессирование и избежать осложнений остеохондроза.
Профилактика
Основным способом профилактики остеохондроза является ведение активного образа жизни. Врачи рекомендуют больше двигаться: делать зарядку, плавать, ездить на велосипеде, бегать и больше гулять. Не менее важно поддерживать нормальную осанку, особенно при сидячей работе. Спина должна быть ровной, а плечи – расслабленными. Сидеть во время работы можно только на удобных стульях и креслах, которые обеспечивают должную поддержку позвоночнику.
Другие меры профилактики остеохондроза:
- ношение удобной обуви;
- правильное питание с достаточным количеством витаминов;
- сон на ортопедическом матрасе и подушке;
- выполнение упражнений на спин и брюшной пресс;
- отказ от каблуков по возможности.
Как записаться к неврологу
Для записи к неврологу воспользуйтесь формой онлайн-записи или позвоните нам по контактному номеру +7 (495) 775-73-60. Мы находимся в самом центре Москвы, недалеко от станций метро Маяковская, Новослободская, Белорусская, Чеховская и Тверская.
Остеохондроз – это понятие, используемое для обозначения группы заболеваний, связанных с дегенеративными и дистрофическими изменениями в структурах позвоночника. Прежде всего, страдают межпозвоночные диски, а с развитием болезни – и сами позвонки. Дегенеративными называются изменения, связанные с процессами износа тканей, их старения, потери первоначальных свойств, а дистрофическими – изменения, вызванные нарушениями питания тканей. Таким образом, термин остеохондроз объединяет большинство патологий позвоночника невоспалительного характера.
Позвоночник образует основу скелета, связывая различные части костной системы. Он поддерживает голову, к нему крепятся ребра и мышцы. Через позвоночный столб проходит спинной мозг, посредством которого головной мозг связан с различными частями нашего тела. Человек – единственное в мире прямоходящее существо, и позвоночник призван обеспечивать прямохождение. Поэтому позвоночный столб имеет выгнутую форму, напоминающую букву S латинского алфавита и представляет собой не жесткий стержень, а сложную конструкцию, состоящую из скрепленных между собой элементов – позвонков. Подобное строение позвоночника позволяет нам совершать различные движения, быть гибкими и амортизировать удары и толчки. Функцию амортизаторов выполняют межпозвоночные диски – хрящевые прослойки, состоящие студенистого ядра и окружающего его фиброзного кольца. Ядро принимает на себя нагрузку и амортизирует её, а фиброзное кольцо не даёт ядру расплющиться при давлении.
Снижение эластичности межпозвоночных дисков способно стать началом обширного комплекса проблем. Не выдерживая нагрузки, межпозвоночные диски начинают деформироваться, позвоночник теряет правильную форму. Прогрессирование болезни приводит к дальнейшему разрушению межпозвоночных дисков, фиброзное кольцо разрывается, позвонки вступают в жесткое соприкосновение друг с другом, становится возможным защемление нервов, связывающих спинной мозг с различными частями тела. Так развивается остеохондроз. Возникают межпозвоночные грыжи, часто развивается воспаление. Лишенные амортизации, позвонки могут сплющиваться, а вместе их соединения образуются рубцовые и костные обрастания.
Остеохондроз является одним из самых распространённых заболеваний. Более часто встречаются только сердечнососудистые заболевания. По некоторым оценкам остеохондрозом страдает каждый второй житель планеты. Остеохондроз чаще встречается у женщин, но у мужчин его проявления в среднем более болезненны.
Каким бывает остеохондроз
Остеохондроз поражает различные отделы позвоночника. В зависимости от того, какой отдел пострадал больше всего, различают:
- поясничный остеохондроз – встречается чаще всего;
- шейный – занимает второе место по «популярности»;
- крестцовый;
- грудной;
- распространённый остеохондроз, при котором поражается сразу несколько отделов позвоночника;
- перекрестные патологии (пояснично-крестцовая или шейно-грудная).
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Причины остеохондроза
Причины, вызывающие остеохондроз, достаточно разнообразны.
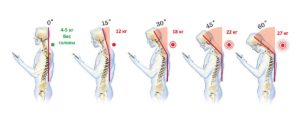
Во-первых, с возрастом эластичность межпозвоночных дисков постепенно утрачивается. Это означает, что наша спина требует особого внимания. Длительное пребывание в положении, вызывающем перекос позвоночника, может вызвать необратимые изменения. Следует избегать сидения в несимметричной позе, бороться с привычкой лежать только на одном каком-то боку, переносить груз (например, сумку) только в одной руке.
Малоподвижный образ жизни губительно сказывается на здоровье позвоночника. Необходимо двигаться, однако при этом физические нагрузки должны быть умеренными. Следует давать позвоночнику возможность восстановиться после нагрузки, а также желательно избегать травм, которые также приводят к развитию патологий позвоночника.
Вторая группа причин связана с нарушением обмена веществ и неправильным питанием. Пища, богатая углеводами и жирами, насыщает организм калориями, которые нам, при нашей сидячей городской жизни, часто просто негде потратить; в результате энергия откладывается в виде жировой ткани, создавая избыточный вес. Ожирение – это повышенная нагрузка на позвоночник, которая приводит к развитию остеохондроза. К тому же, подобная диета обычно содержит недостаточное количество микроэлементов (кальция, калия, фосфора, магния, марганца и других), которые так необходимы для укрепления костной ткани. Причиной избыточного веса часто являются и эндокринные заболевания. При этом нарушение энергетического, водного или минерального обмена также способно негативно сказаться на тканях, участвующих в строении позвоночника.
Факторами, способствующими развитию остеохондроза, могут быть:
- плоскостопие;
- гормональные изменения;
- инфекционные заболевания;
- нарушения местного кровообращения,
а также некоторые другие факторы.
Симптомы остеохондроза
На начальной стадии остеохондроза ярко выраженные симптомы отсутствуют. Предположить развитие остеохондроза можно в случае:
- тупые болезненные ощущения в спине (в области пораженного участка позвоночника);
- ощущения тяжести в области спины, постоянного напряжения спинных мышц;
- онемения мышц, появления «мурашек». В таких случаях обычно говорят, что «спина затекла»;
- хруста при поворотах тела и шеи;
- головной боли, головокружений, шума в ушах (типично при шейном остеохондрозе);
- ноющие боли в области груди (типично при грудном остеохондрозе).
При первом появлении подобных симптомов желательно пройти обследование у врача-невролога.
Дальнейшее развитие болезни проявляется в симптомах, несущих значительный дискомфорт:
Боли в спине
Наблюдаются сильные боли в области спины (по ходу позвоночника). Боль может иррадиировать в конечности.
Онемение пальцев
Типичным проявлением остеохондроза является онемение пальцев рук и ног.
Ограничение двигательной активности
Даже при минимальной физической нагрузке боль усиливается (например, в результате тряски и толчков при поездке в транспорте). Боль приводит к значительным ограничениям подвижности и двигательной активности.
Методы диагностики остеохондроза
Основная роль в диагностике остеохондроза принадлежит инструментальным исследованиям: рентгенографии, компьютерной томографии, МРТ.
Может возникнуть необходимость подтвердить, что наблюдаемые симптомы не вызваны иными заболеваниями. В целях дифференциальной диагностики проводятся общий и биохимический анализ крови, общий анализ мочи, ультразвуковые исследования внутренних органов.
Рентгенография позвоночника
Делаются рентгеновские снимки проблемных отделов позвоночника. Какой отдел необходимо подвергнуть исследованию, определяется на основании жалоб пациента.
Подробнее о методе диагностики
Компьютерная томография (КТ)
Компьютерная томография (МСКТ) даёт возможность получить более информативную картину патологических процессов и определить степень их выраженности. В частности, МСКТ позволяет обнаружить межпозвоночную грыжу.
Компьютерная томография выполняется в тех случаях, когда данных рентгенографии недостаточно.
Подробнее о методе диагностики
Магнитно-резонансная томография (МРТ)
МРТ является наиболее информативным методом диагностики остеохондроза. В некоторых случаях (например, при подозрениях на остеохондроз грудного отдела позвоночника) без МРТ обойтись нельзя. Магнитно-резонансная томография позволяет визуализировать хрящи и мягкие ткани, на основании чего можно максимально точно локализировать источник проблем и установить причину заболевания.
Подробнее о методе диагностики
Записаться на диагностику
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения остеохондроза
Лечение остеохондроза желательно начинать как можно раньше, поскольку патологические изменения в позвоночнике в большинстве случаев необратимы.
Поэтому лечение направлено, прежде всего, на устранение боли и на
предотвращение дальнейшего развития заболевания.
Курс лечения, как правило, комплексный и назначается индивидуально, в зависимости от состояния больного. В «Семейном докторе» для лечения остеохондроза используются:
Медикаментозное лечение
В первую очередь лечение направлено на купирование (устранение) болевого синдрома. Используются противовоспалительные препараты и миорелаксанты (препараты, расслабляющие мышцы).
Также в лечении остеохондроза применяются средства, улучшающие циркуляцию крови, хондопротекторы (препараты восстанавливающие хрящевую ткань), препараты витамина D и кальция.
Массаж
Массаж при остеохондрозе снимает мышечный тонус, стимулирует кровоток в области позвоночника, улучшает обменные процессы. Это служит укреплению позвонков и межпозвонковых дисков, подавлению воспаления и уменьшению болевых ощущений.
Подробнее о методе лечения
Рефлексотерапия
Рефлексотерапия при остеохондрозе используется в качестве дополнительного терапевтического метода. Иглоукалывание способствует снятию болевого синдрома, уменьшению воспаления, нормализации кровообращение, повышает воздействия применяемых медицинских препаратов.
Подробнее о методе лечения
Лечебная физкультура
Лечебная физкультура при остеохондрозе направлена, прежде всего, на устранение болей и восстановление подвижности позвоночника. Используется комплекс специально подобранных упражнений.
Подробнее о методе лечения
Профилактика остеохондроза
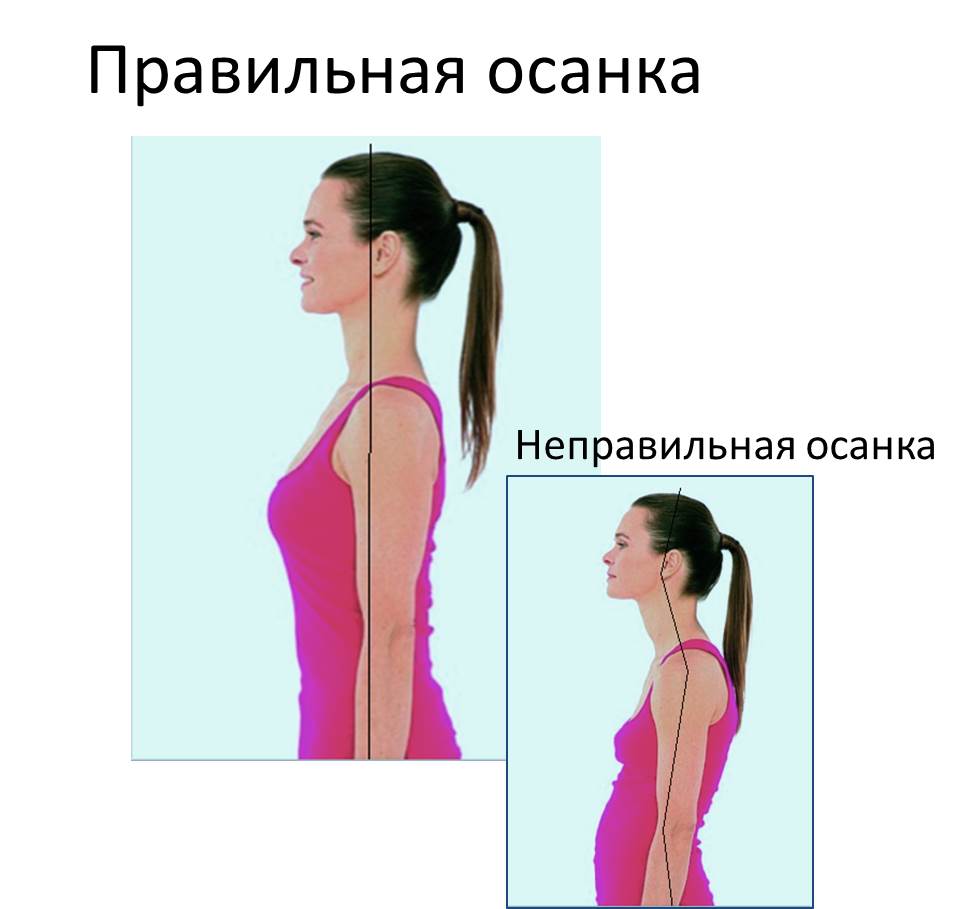
- сохранять правильную осанку. Осанка – это привычное положение тела в положении стоя. В идеале голова и спина должны находиться на одной вертикали, плечи – на одном уровне, живот втянут, а грудь приподнята. Привычка тела вырабатывается упражнением, поэтому за осанкой надо следить – не горбиться и не сутулиться;
- вести подвижный образ жизни, заниматься гимнастикой;
- полезно висеть на турнике – при этом позвоночный столб растягивается;
- спать на жестком матрасе. Целесообразно приобрести ортопедический матрас и подушку;
- следовать сбалансированной диете, употребляя пищу, содержащую достаточное количество витаминов и минеральных веществ.
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Позвоночник несёт большую статическую и динамическую нагрузку. Он, как любая несущая конструкция, со временем изнашивается. В молодости стабильное состояние позвоночника поддерживается за счёт значительных регенераторных возможностей, но они с возрастом иссякают. Остановить этот процесс нельзя, а замедлить можно. Какой врач лечит остеохондроз? Неврологи Юсуповской больницы применяют все известные сегодня методики лечения и профилактики остеохондроза.
Лечится ли остеохондроз? Неврологи проводят комплексную медикаментозную терапию заболевания, направленную на стабилизацию патологического процесса, обратное развитие дегенеративных изменений межпозвонковых дисков. Врачи клиники неврологии в совершенстве владеют техникой блокады при остеохондрозе. Можно ли делать массаж при остеохондрозе? Специалисты клиники реабилитации применяют современные методики лечебной физкультуры, делают все виды массажа, используют физиотерапевтические методы лечения.
Благодаря оснащению Юсуповской больницы современной аппаратурой ведущих мировых производителей врачи имеют возможность провести эффективное лечение. Пациентам предлагают комплексные программы реабилитации, которые позволяют не только сэкономить семейный бюджет, но и получить весь спектр необходимых процедур по неизменным ценам. Диетическое питание при остеохондрозе обеспечивают повара Юсуповской больницы.
Купирование вертебрального синдрома
Под действием динамического, гравитационного, дисметаболического и наследственного факторов в одном или нескольких позвоночных двигательных сегментах возникает воспаление. Оно клинически проявляется болью и ограничением движений. Появление болевого синдрома свидетельствует о реализации вертебрального синдрома.
Дальнейшее прогрессирование патологического процесса зависит от действия двух факторов: дисфиксационного и асептико-воспалительного. Дисфиксационный фактор представляет собой нарушение фиксации, патологическую подвижность суставов позвоночника из-за нарушения эластичности и потерю сократительной способности мышц и связок. В суставах возникают спонтанные подвывихи и перерастяжение капсул.
Можно ли вылечить остеохондроз? Реабилитологи Юсуповской больницы проводят лечебно-профилактические мероприятия по ограничению реализации дисфиксационного фактора:
- проводят занятия лечебной физкультурой, направленные на укрепление мышечного каркаса, особенно разгибателей нижних конечностей и туловища;
- рекомендуют пациентам избегать крупноамплитудных движений и подъёма тяжести;
- проводят мануальную терапию, массаж (реабилитологи Юсуповской больницы знают, как делать массаж при остеохондрозе);
- используют физиотерапевтические методы лечения;
- выполняют иглоукалывание.
В случае упорного болевого синдрома назначают нестероидные противовоспалительные препараты. Это лучшее средство от головной боли и остеохондроза. Асептико-воспалительный фактор представлен секвестрацией и реактивным воспалением межпозвонкового диска. В микротрещины, которые образовались вследствие нарушения питания диска, попадают фрагменты пульпозного ядра. Оно, подобно гидравлическому прессу, начинает их разрывать, формируя затёки и секвестры. В тяжёлых случаях заболевания диск разрушается полностью. Поскольку разрушение диска является прямым следствием воздействия дисфиксационного фактора, лечебно-профилактические мероприятия у них общие.
Воздействие на рефлекторные синдромы
Раздражение рецепторов спинномозгового нерва сопровождается рефлекторной блокировкой соответствующего позвоночно-двигательного сегмента. Блокировка осуществляется за счёт нескольких внутрисуставных и внесуставных механизмов. Первыми на боль реагируют сегментарные мышцы. Вслед за их сокращением происходит сужение связочного аппарата. Позвонки фиксируются друг к другу. За счёт асимметрии мышечно-связочного сужения происходит закручивание одного позвонка относительно другого. Формирование блока заканчивается образованием новой суставной поверхности.
Смещение одного позвонка относительно другого приводит к тому, что части позвоночника, разделенные блокированным позвонково-двигательным сегментом, начинают двигаться в разных плоскостях. Для того чтобы компенсировать нарушение баланса, один или несколько близлежащих позвонков за счет рефлекторного сокращения сегментарных мышц и связок разворачиваются в противоположную сторону. Эти смещения компенсируются разворотом ещё более отдаленных позвонков. Так формируется множество вторичных функциональных блоков.
Со временем функция мышц, которые находятся в постоянном напряжении, истощается. Утраченную функцию берут на себя другие мышцы. В процесс вовлекаются сначала тонические околопозвоночные, а затем мышцы, используемые при быстрых движениях. В них быстро возникают и бурно прогрессируют дистрофические расстройства. Вокруг них образуются спайки. Если подобные изменения затрагивает мышцы, которые имеют анатомическую связь с сосудисто-нервным пучком, существует риск его сдавления. В этом случае развивается рефлекторный миотонический синдром.
К рефлекторным миотоническим синдромам относятся: синдром нижней косой мышцы головы, передней лестничной, грушевидной, малой грудной и средней ягодичной мышцы. Клинические признаки зависят от того, какое конкретно образование сосудисто-нервного пучка сдавливается в большей степени: вегетативное сплетение, нерв, вена или артерия.
Для лечения рефлекторных синдромов всем пациентам Юсуповской больницы, вне зависимости от специфики клинических проявлений, проводят следующие процедуры:
- мануальную терапию;
- массаж;
- сухое тепло (мешочки с песком и солью, нагретые на сковородке, чистая шерсть, перцовый пластырь, горчичники);
- растирание разогревающие мазями на основе змеиного и пчелиного яда молодым пациентам, охлаждающими, типа меновазина, больным старшего возраста.
Всем пациентам назначают наиболее эффективные нестероидные противовоспалительные препараты (раптен рапид), миорелаксанты (сирдалуд). При миотонических синдромах дополнительно применяют ультрафиолетовое облучение на мышцу и болевые точки позвоночника в эритемных дозах, виброакустическую терапию (витафон), УВЧ.
При нейродистрофических синдромах проводят постизометрическую релаксацию, новокаин-дексоновые внутрикожные, внутримышечные и внутрисуставные блокады. В случае сильных болей применяют д’Арсенвализацию болевых зон, электрофорез анестетиков (новокаина, лидокаина) и спазмолитиков (никотиновой кислоты, эуфиллина), дециметровые волны и синусоидально-модулированные токи на позвоночник и пораженный сустав. Если у пациента преобладает ограничение движений, выполняют следующие физиотерапевтические процедуры:
- диадинамические токи;
- ультразвук или ультрафонофорез анестезина, гидрокортизона, анальгина, лидазы, димексида, трилона Б паравертебрально и на сустав;
- теплолечение (митигированную грязь 36-380С по 20 минут на позвоночник и сустав).
При нейроваскулярных синдромах проводят магнитотерапию на поражённую конечность и паравертебрально, на проекцию симпатических ганглиев. Для уменьшения боли используют интерференционные токи на позвоночник и дистальные отделы конечности. Если пациент из-за болей не переносит контактные процедуры, применяют электросон или транскраниальную электроанальгезию. Для снятия отёчности используют флюктуирующие токи поперечно на кисть или предплечье. При вегето-висцеральных поражениях на позвоночник и область проекции поражённого органа применяют теплолечение: митигированное грязелечение, гальвано-грязь, нафталан.
Лечение пациентов с компрессионными синдромами
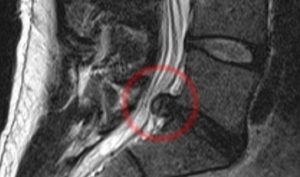
Качественно новой стадией заболевания является выпадение межпозвонковой грыжи. Содержимое секвестров изливается под наружное фиброзное кольцо или заднюю продольную связку, выбухает в просвет спинномозгового канала. Толчком к выпадению грыжи может стать подъём тяжести или неловкое движение. В момент выпадения грыжи происходит интенсивное раздражение рецепторов менингеального нерва и сдавление спинномозгового корешка. Это сопровождается следующими симптомами:
- резкой болью в позвоночнике, отдающей в участок кожи, соответствующий поражённому корешку;
- появлением анталгического сколиоза (дегенеративного заболевания позвоночника, приводящего к его смещению);
- рефлекторным сокращением сегментарных мышц, формированием первичного и вторичных функциональных блоков, ломкой привычного двигательного стереотипа;
- развитием корешковой симптоматики, включающей симптомы натяжения, двигательные, чувствительные, и вегетативные расстройства.
Продолжительность острого периода заболевания 5-7 суток. Грыжевое выпячивание отекает, увеличивается в размерах, сдавливает содержимое эпидурального пространства, в том числе, корешки и сосуды, их питающие, позвоночное венозное сплетение. Иногда происходит разрыв грыжевого мешка и его содержимое изливается в эпидуральное пространство. В этом случае развивается реактивный эпидурит. Содержимое грыжевого мешка может спуститься вниз вдоль задней продольной связки. Боли постепенно нарастают, любое движение вызывает невыносимые страдания.
В данном случае неврологи решают вопрос о необходимости выполнения оперативного вмешательства. Абсолютным показаниями к операции являются:
- спинальный инсульт или миелоишемия;
- реактивный эпидурит;
- сдавление двух и более корешков по длиннику;
- расстройства тазовых органов.
Что делать при остеохондрозе в этом случае? Пациентам предписывают покой, ношение фиксирующего пояса. Назначают неопиоидные и наркотические анальгетики. Применяют неспецифические противовоспалительные препараты, обладающие мощным противовоспалительным, противоотечным и обезболивающим эффектом. Аспирин, пироксикам, ибупрофен, нимесулид, сулиндак не соответствуют этому требованию. Наиболее эффективной является быстродействующая модификация диклофенака – раптен рапид.
Проводят внутривенное капельное вливание лидокаина на изотоническом растворе натрия хлорида. Назначают противоотёчные препараты – фуросемид или диакарб. Психотропные препараты используются в сочетании с анальгетиками и неспецифическими противовоспалительными средствами. для снижения постоянного потока болевых нервных импульсов, поступающих в центральную нервную систему от позвоночника.
Из антидепрессантов наиболее приемлемыми являются селективные ингибиторы обратного захвата серотонина, конвульсантами – карбамазепин и клоназепам. Применяют сосудистые препараты, улучшающие не только артериальный, но и венозный кровоток (эуфиллин и трентал). Благоприятный эффект наблюдается при назначении венотоников (анавенола, эскузана, детралекса, венорутона). Врачи клиники неврологии выполняют корешковые и внутрикожные новокаин-дексоновые блокады.
В клинике реабилитации пациентам проводят сеансы магнитно-лазерной терапии, двухкамерных волновых диадинамических токов, диадинамофореза димедрола, СМТ-фореза димексида и анальгина. Ведущие специалисты в области реабилитологи в совершенстве владеют техникой мануальной терапии. В остром периоде заболевания эффективны малые мануальные техники.
Экссудативная фаза воспаления сменяется продуктивной. Боли постепенно стабилизируются или отменяются. На 3-5 сутки к лечению присоединяют постизометрическую релаксацию. Мобилизационные приёмы проводят в безболевом режиме из следующих положений:
- на животе – подъём прямой ноги;
- на спине – разгибание согнутых в тазобедренном и коленном суставах ног;
- на боку – вращение плеча вперёд, таза назад.
Противоотёчные, обезболивающие препараты, антиконвульсанты постепенно отменяют. С парентерального введения сосудистых препаратов переходят на приём внутрь. Предпочтение отдают венотоникам (детралексу, венорутону, анавенолу). Приём раптен рапида, миорелаксантов, и антидепрессантов продолжают до трёх недель. Сеансы мануальной терапии и новокаин-дексоновых блокад урежают до одного в двое суток. Если состояние пациента позволяет, назначают массаж.
Из физиотерапевтических процедур используют электрофорез эуфиллина, лидокаина, карипазима. В случае выраженной миотонической реакции проводят сеансы электрофореза оксибутирата натрия. Для профилактики образования спаек назначают электрофорез ферментов (лидазы, папаина). Если преобладают чувствительные расстройства делают д’Арсенвализацию, ультратонотерапию, при наличии парезов — электрофорез кальция, прозерина, дибазола. В случае вегетативных нарушений проводят магнитотерапию, ДМВ-терапию. Для улучшения венозного оттока показаны сеансы фонофореза троксевазина с нативным глицерином.
Как избавиться от остеохондроза? Неврологи клиники знают, как правильно лечить остеохондроз, индивидуально составляют схему лечения с учётом периода заболевании и преобладания тех или иных синдромов. Позвоните по телефону Юсуповской больницы. Врач- координатор ответит на все ваши вопросы.
Этот материал предназначен для людей без медицинского образования, которые хотят знать об остеохондрозе больше, чем написано в популярных изданиях и на сайтах частных клиник. Врачам разных специальностей пациенты задают такие вопросы, которые характеризуют полное непонимание темы остеохондроза. Примерами таких вопросов могут считаться: «почему у меня болит остеохондроз», «обнаружен врожденный остеохондроз, что делать»? Пожалуй, апофеозом такой неграмотности может считаться довольно часто встречающийся вопрос: «доктор, у меня начальные признаки хондроза, насколько это страшно»? Это статья призвана структурировать материал об остеохондрозе, его причинах, проявлениях, методов диагностики, лечения и профилактики, и ответить на самые частые вопросы. Поскольку в отношении остеохондроза все мы без исключения, являемся пациентами, то эта статья будет полезна всем.
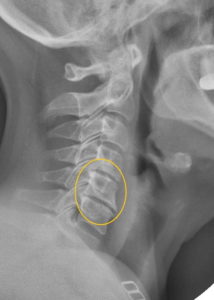
Остеохондроз на рентгеге
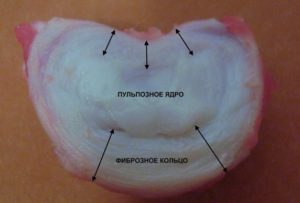
Как устроен межпозвонковый диск?
Каждый межпозвонковый диск состоит из двух различных отделов:
- наружное фиброзное кольцо, состоящее из плотных волокон, охватывающих диск снаружи по периметру;
- внутренний эластичный компонент — студенистое ядро.
Волокна фиброзного кольца очень плотные, эластичные. С годами эластичность теряется, и 60 годам фиброзное кольцо становится ригидным. Между поверхностью каждого вышележащего и нижележащего позвонка и непосредственно диском находятся так называемые замыкательные пластинки, то есть пограничные зоны между позвонком и диском. За счёт этих замыкательных пластинок растут позвонки высоту, и через них же диффузно происходит питание студенистого ядра и тканей межпозвонкового диска методом диффузии, поскольку хрящ диска не кровоснабжается и не иннервируется.
Межпозвонковый диск на фото.
Здоровые межпозвонковые диски у молодого человека способно к высокой скорости обмена веществ. Если ввести в нормальный диск контраст, то через 20 минут он уже из него исчезает.
Студенистое ядро обновляется из внутренних слоев фиброзного кольца, упругость внутренних частей диска выше, чем наружных. Ещё студенистое ядро называется пульпозным ядром, или пульпозным комплексом. Если межпозвонковый диск здоров, имеет хорошую эластичность и плотно прилежит к смежным позвонкам, то давление на диск всегда будет равномерным. Пульпозное ядро способно к передаче вертикальной нагрузки в радиальном направлении.
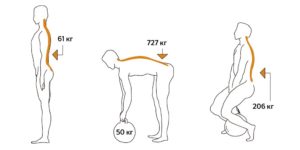
Если человек лежит, то внутри межпозвонкового диска давление будет примерно 3 кг/см2 за счёт всасывающей отрицательной силы. Забегая вперед, скажем, что именно это давление и уменьшается при лечебном вытяжении позвоночника, или проведении тракционной терапии. Если человек сидит, то на межпозвонковый диск повышение давления составляет до 8-10 кг/см2, и даже превышает давление в стоящем положении. Именно поэтому так вредно долго сидеть.
В отличие от наружного фиброзного кольца, внутреннее пульпозное ядро содержит гиалуроновую кислоту, и способно в высокой степени связывать воду. Именно вода и является главным гидростатическим компонентом амортизации, но количество воды постепенно уменьшается с возрастом. Если у новорождённого внутренние структуры диска содержат 88-90% воды, то в пожилом возрасте вода уходит, ее количество может снижаться до 70% и ниже, соответственно, уменьшается и влагоудерживающая способность ядра, и амортизация. Диск становится тоньше за счет «планового, возростного высыхания». Юноша утром, после ночного отдыха, после точного измерения роста может быть на 1-2 см выше, чем вечером. У пожилого человека такого феномена не наблюдается. Такое повышение роста обязано повышению упругости и возвращению нормальной толщины межпозвонковых дисков во время отдыха, когда на них нет особой нагрузки, и они интенсивно питаются.
Исследования показали, что у взрослого человека высота каждого межпозвонкового диска равна примерно:
- 25% высоты прилежащих позвонков в шейном отделе;
- 20% в грудном;
- 33% в поясничном.
То есть, в поясничном отделе толщина дисков наибольшая, в связи с наибольшей нагрузкой. Лабораторные исследования показали, что отдельно взятый здоровый диск у молодого человека может выдерживать статическую нагрузку на сжатие до 2,5 тонн. В возрасте 70 лет этот показатель уменьшается до 110 кг! То есть, «пожилой и высохший диск» в 22 раза хуже справляется с передачей нагрузки в стороны и с удержанием возросшего давления в пределах кольца.
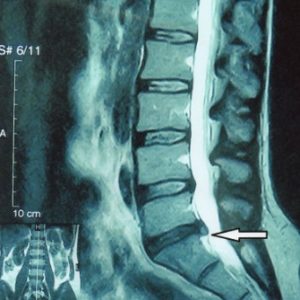
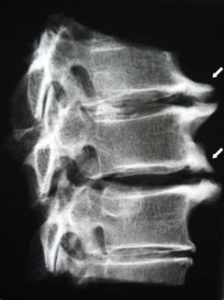
Выпячивание диска на срезе МРТ.
Почему так произошло? С течением времени постепенно изнашивается и фиброзное кольцо. Оно уже не может растягиваться, а только лишь выпячивается наружу, за пределы диска, или рвется. Ядро перестает передавать и трансформировать вертикальную нагрузку в радиальную. Внутри дисков с возрастом постепенно накапливаются напряжения, изменяется их структура. Если все эти процессы, взятые в отдельном диске, перенести на весь позвоночный столб, то мы и получаем состояние, именуемым в клинике остеохондрозом. Теперь можно приступить к определению.
Что такое остеохондроз?
Название болезни страшит, когда она непонятно. Медицинские суффикс «-оз» означает разрастание, или увеличение какой-то ткани: гиалиноз, фиброз. Примером может быть цирроз печени, когда соединительная ткань разрастается, а функциональная ткань, гепатоциты, уменьшается в объеме. Может быть накопление патологического белка, или амилоида, которого в норме быть не должно. Тогда это болезнь накопления будет называться амилоидоз. Может быть значительное увеличение печени вследствие жирового перерождения, которая носит название жировой гепатоз.
Что же, получается, что при межпозвонковом остеохондрозе в объеме увеличивается хрящевая ткань межпозвонковых дисков, ведь «хондрос, χόνδρο» в переводе с греческого на русский язык означает «хрящ»? Нет, хондроз, или, точнее, остеохондроз не является болезнью накопления. Никакого истинного разрастания хрящевой ткани при этом не возникает, речь идет только об изменении конфигурации межпозвонковых хрящевых дисков под влиянием многолетних физических нагрузок, и мы выше рассмотрели, что происходит в каждом отдельном диске. Термин «остеохондроз» внедрен в клиническую литературу A.Гильдербрандтом в 1933 году.
Как биомеханика обезвоженного диска изменяет его форму? В результате чрезмерной нагрузки их наружные края вспучиваются, разрываются, и образуются протрузии, а потом – и межпозвонковые грыжи, или хрящевые узлы, которые выпирают за пределы нормального контура диска. Именно поэтому хондроз и назван хондрозом, поскольку хрящевые узлы — грыжи — возникают там, где хряща не должно быть, за внешним контуром здорового диска.
Края позвонков, которые являются смежными по отношению к диску, также гипертрофируются, образуются клювовидные возраста, или остеофиты. Поэтому такое взаимное нарушение конфигурации хрящевой и костной ткани и называется в комплексе остеохондрозом.
Остеохондроз относится к дистрофически-дегенеративным процессам, и является частью обычного, нормального старения межпозвонковых дисков. Никого из нас не удивляет, что лицо 20-летней девушки будет немного отличаться от её же лица в возрасте 70 лет, но почему-то все считают, что позвоночник, его межпозвонковые диски, не претерпевают таких же выраженных временных изменений. Дистрофия—это нарушение питания, а дегенерация—это последующее за длительным периодом дистрофии нарушение структуры межпозвонковых дисков.
Если остеохондроз норма, то почему его «лечат»?
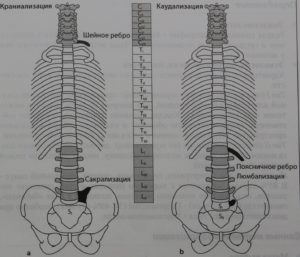
Всего в организме человека насчитывается 7 шейных, 12 грудных, и 5 поясничных позвонков, и между каждым из них находится межпозвонковый диск. Выше первого шейного позвонка, или атланта, межпозвонкового диска нет, точно так же, как иногда может не быть самого нижнего диска, между пятым поясничным позвонком и крестцовой костью. Такое состояние называется сращиванием, сакрализацией LV, или последнего поясничного позвонка.
Все диски имеют различную форму, массу и конфигурацию, они имеют разную степень подвижности, Но все они не постепенно, в течение многолетних нагрузок стареют, происходит нормальный износ хрящевой ткани, снижение высоты всех межпозвонковых дисков, и основным процессом, как было описано выше, является обезвоживание.
Поскольку хрящи не кровоснабжаются, и получают питание диффузно, из синовиальной жидкости, то хрящи и не иннервируются. Нервы пролегают в надкостнице, а сам хрящ абсолютно не чувствителен к боли. Поэтому «плановый» остеохондроз, как равномерное, возрастное и безопасное сужение высоты межпозвонковых дисков во всех отделах позвоночника болеть не может. Нервов в дисках нет.
Но в том случае, если в каком-либо отделе позвоночника возникает разрушение диска, образуется его выпячивание за свою анатомическую границу, или разрыв его наружных кольцевидных слоёв, то тогда возникает протрузия или грыжа. И вот в этом случае этот хрящевой узел, может раздражать прилежащие связки, мышцы, возникнет отёк. А если в процесс вовлечены близлежащие сегментарные нервные корешки, то и возникает специфическая симптоматика, от которой и страдают пациенты с осложненными формами остеохондроза. Именно по поводу осложнения остеохондроза (а не самого остеохондроза) и существуют многочисленные схемы лечения.
Стеноз.
Еще раз подчеркнем, что остеохондроз является совершенно нормально процессом старения межпозвонковых дисков. Если он протекает с сохранением хорошей физической формы пациента, и без влияния факторов риска, не сопровождается осложнениями, то такой остеохондроз некогда болеть не будет, поскольку не будет морфологического субстрата для возникновения болевого синдрома.
Рентгенологические признаки остеохондроза можно обнаружить практически у любого пациента старше 20- летнего возраста, ведь он 17 лет уже полностью передвигается только на двух ногах, в вертикальном положении. Этого вполне достаточно чтобы появились первые, пока деликатные признаки остеохондроза.
Именно поэтому сам остеохондроз не рекомендуется считать заболеванием, а только лишь его осложнения. Считать остеохондроз без осложнений болезнью, — то же самое, что считать процесс жизни, ведущий к старению, — болезнью. По каким же причинам возникает сам остеохондроз, его осложнения, и какие факторы риска повышают вероятность возникновения жалоб и ухудшают качество жизни?
Причины остеохондроза и его осложнений
Главной причиной неосложненного, физиологического остеохондроза можно считать способ передвижения человека: это прямохождение. Человек является единственным биологическим видом на земле, который передвигается на двух ногах из всех млекопитающих, и это единственный способ передвижения. Бичом человечества стал остеохондроз, но зато мы освободили руки и создали цивилизацию. Благодаря прямохождению (и остеохондрозу) мы создали не только колесо, алфавит и овладели огнём, но и вы можете сидя дома в тепле, читать эту статью на экране компьютера.
Ближайшие родственники человека, высшие приматы, — шимпанзе и гориллы, иногда поднимаются на две ноги, но этот способ передвижения для них вспомогательный, и чаще всего они всё-таки перемещаются на четырех лапах. Для того чтобы остеохондроз исчез, как интенсивное старение межпозвонковых дисков, человеку необходимо изменить способ передвижения, и снять постоянную вертикальную нагрузку с позвоночного столба. Остеохондроза нет у дельфинов, касаток и китов, его нет у собак, коров, и тигров. У них позвоночник не принимает на себя длительные статические и ударные вертикальные нагрузки, поскольку он находится в горизонтальном состоянии. Если человечество уйдёт в море, как Ихтиандр, и естественным способом передвижения будет плавание с аквалангом, то остеохондроз будет побежден.
Прямохождение заставило эволюционировать опорно-двигательный аппарат человека в направление защиты черепной коробки и мозга от ударных нагрузок. Но диски — эластичные прокладки между позвонками — не единственный способ защиты. У человека есть пружинящий свод стопы, хрящи коленных суставов, физиологические изгибы позвоночника: два лордоза и два кифоза. Всё это позволяет даже во время бега «не стряхнуть» головной мозг.
Факторы риска
Но врачей интересуют те факторы риска, которые можно модифицировать, и избежать осложнений остеохондроза, которые и вызывают боли, дискомфорт, ограничение подвижности и уменьшения качества жизни. Рассмотрим эти факторы риска, которые так часто игнорируют врачи, особенно частных медицинских центров. Ведь гораздо выгоднее постоянно лечить человека, чем указать ему на причину проблемы, решить ее, и потерять пациента. Вот они:
- наличие продольного и поперечного плоскостопия. Плоскостопие приводит к тому, что свод стопы перестает пружинить, и удар передается наверх, на позвоночный столб без смягчения. Межпозвонковые диски испытывают значительные нагрузки, и быстро разрушаются;
- избыток веса и ожирение — не нуждается в комментариях;
- неправильный подъём и перенос тяжестей, с неравномерным давлением на межпозвонковые диски. Например, если взвалить и нести мешок картошки на одном плече, то интенсивная нагрузка будет приходиться на один край дисков, и она может быть чрезмерной;
- гиподинамия, и «сидячий образ» жизни. Выше сказано, что именно во время сидения возникает максимальное давление на диски, поскольку человек никогда не сидит прямо, а всегда «слегка» изгибается;
- хронические травмы, поскальзывание на льду, интенсивные занятия тяжёлой атлетикой, контактные виды единоборств, тяжелые шапки, удары головой о низкие потолки, тяжёлая одежда, ношение тяжелых сумок в руках.
Выше были перечислены в те факторы риска, которые могут коснуться каждого человека. Мы сознательно здесь не перечисляем заболевания — дисплазии соединительной ткани, сколиотическую деформацию, которая изменяет биомеханику движения, болезнь Пертеса, и другие состояния, которые усугубляют и ухудшают течение физиологического остеохондроза, и приводят к осложнениям. Эти пациенты лечатся у ортопеда. Какими же общими симптомами проявляется осложненный остеохондроз, по поводу которого пациенты обращаются к врачам?
Общие симптомы
Симптомы, которые будут описаны ниже, существуют вне локализации. Это общие признаки, и они могут существовать в любом месте. Это боль, двигательные расстройства и чувствительные нарушения. Встречаются и вегетативно-трофические нарушения, или специфические симптомы, например, расстройства мочеиспускания, но значительно реже. Рассмотрим подробнее эти признаки.
Боли: мышечные и корешковые
Боль может быть двух видов: корешковая и мышечная. Корешковая боль связана с компрессией, или прижатием протрузии или грыжи межпозвонкового диска соответствующего корешка на этом уровне. Каждый нервный корешок состоит из двух порций: чувствительной и двигательной.
В зависимости от того, куда именно направлена грыжа, и какая порция корешка подверглось компрессии, могут быть или чувствительные, или двигательные расстройства. Иногда встречаются сразу и те, и другие нарушения, выраженные с различной степенью. Боль тоже относится к чувствительным расстройствам, поскольку боль является особым, специфическим чувством.
Корешковая боль: компрессионная радикулопатия
Корешковая боль многим знакома, Её называют «невралгией». Отекший нервный корешок бурно реагирует на любое сотрясение, и боль очень резкая, похожая на удар электрического тока. Она стреляет или в руку (из шеи), или в ногу (из поясницы). Такой резкий, болезненный импульс называется прострелом: в пояснице это люмбаго, в шее — это цервикаго, более редкий термин. Такая корешковая боль требует вынужденной, противоболевой, или анталгической позы. Корешковая боль моментально возникает при кашле, чихании, плаче, смехе, натуживании. Любое сотрясение отекшего нервного корешка вызывает усиление боли.
Мышечная боль: миофасциально-тоническая
Но межпозвонковая грыжа или дефект диска может не сдавливать нервный корешок, а при движении травмировать близко расположенные связки, фасции, и глубокие мышцы спины. В таком случае боль будет носить вторичный, ноющий, постоянный характер, возникать скованность в спине, и такая боль носит название миофасциальной. Источником этой боли уже будет не нервная ткань, а мышцы. Мышца может отвечать на любой раздражитель только лишь одним образом: сокращением. И если раздражитель будет длительным, то сокращение мышцы превратится в постоянный спазм, который будет весьма болезненным.
Формируется замкнутый порочный круг: спазмированная мышца не может хорошо кровоснабжаться, возникает её кислородное голодание, она плохо отводит молочную кислоту, то есть, продукт собственной жизнедеятельности в венозные капилляры. А накопление молочной кислоты вновь приводит к усилению боли. Именно такая мышечная, хроническая боль существенно ухудшает качество жизни и заставляет пациента длительно лечиться по поводу остеохондроза, хотя она не мешает ему передвигаться и не заставляет лежать в постели.
Характерным симптомом такой вторичной, миофасциальной боли будет усиление скованности в шее, пояснице или в грудном отделе позвоночника, появление плотных, болезненных мышечных бугров-«валиков» рядом с позвоночником, то есть, паравертебрально. У таких пациентов боли в спине усиливаются спустя несколько часов «офисной» работы, при длительной неподвижности, когда мышцы практически лишаются работы и находится в состоянии спазма.
Чувствительные расстройства
Если протрузия или грыжа, или спазмированная мышца прижимает чувствительную порцию нервного корешка, то возникают разнообразные чувствительные нарушения. Они могут сопровождаться болью, а могут возникать и отдельно, после того, как боль уже прошла. Бывают и полностью безболевые формы чувствительных расстройств, но редко.
Многим известно онемение кончиков пальцев рук и ног, (гипестезия или полная анестезия), снижение чувствительности кожи в виде длинных лампасов, по корешковому типу. Иногда возникают парестезии, или формикация, ощущение «ползания мурашек». Чаще всего расстройства чувствительности возникают в стопах, и кончиках пальцев рук и ног. Чувствительные нарушения довольно неприятны, но расстройства чувствительности ещё не делают человека инвалидом, а вот двигательные нарушения вполне могут к этому привести.
Двигательные нарушения на периферии
Если поражается двигательный нейрон, или аксоны, входящие в состав двигательной порции какого-либо нерва, то тогда возникает или слабость в мышце, или её полная неподвижность. Во втором случае речь идет о полном параличе, а в первом случае — о парезе. Парез — это частичный паралич, когда мышца работает не в полную силу.
Чаще всего такие расстройства появляются в ногах, при протрузиях и грыжах поясничного отдела позвоночника. Там залегают двигательные структуры, иннервирующие мышцы голени и стопы. Поэтому при запущенном, осложненном поясничном остеохондрозе может шлепать стопа. Она заворачивается внутрь, человек вынужден высоко поднимать ногу, чтобы наступить шлепающей стопой, это называется степпаж, «петушиная походка».
Степпаж
В мышце возникает начале слабость, а затем невозможно стоять на носках и пятках, начинает видимо худеть одна из голеней, вследствие возникновения мышечной гипотрофии, а затем – и атрофии. В результате может возникнуть полный паралич соответствующей мускулатуры, и инвалидизация пациента. Похожая симптоматика может быть и в мышцах рук, при соответствующих осложнениях шейного остеохондроза, которые будут рассмотрены далее.
Но вся опасность двигательных расстройств в том, что они могут быть изолированными, и не сопровождаться болью. А если у человека «не болит», то он может своевременно не попасть к врачу. Поэтому так важно для пациентов с прогрессирующими протрузиями и грыжами, например, поясничного отдела, периодически ходить на носках и пятках, и следить за работой своих мышц.
Вегетативно-трофические расстройства могут заключаться в похолодании конечности, или наоборот, ощущении чувства жара, локальной сухости кожи, или, напротив, гипергидроза (потливости), выпадении волос, нарушении трофики ногтей. Но при остеохондрозе расстройства вегетативной иннервации всё-таки встречаются достаточно редко.
Локальная симптоматика: основные признаки
Рассмотрим теперь специфические симптомы и синдромы, характерные для шейного, грудного, и поясничного остеохондроза. Пройдем «сверху вниз», от шейного отдела вниз, через грудной, до пояснично-крестцового.
Остеохондроз шейного отдела и его особые симптомы
Шейный отдел позвоночника является самым насыщенным, в шее проходят крупные артерии и вены, вегетативные структуры нервной системы, там же находятся верхние дыхательные пути — гортань и трахея, глотка и пищевод, множество нервных ганглиев, фасций шеи и мышц. Поэтому симптомы шейного остеохондроза могут проявляться как в области самой шеи, так в области головы, или плечевого пояса и рук.
Остеофиты шейного отдела
К общим симптомам можно отнести головокружение и головную боль, шум и звон в ушах, подташнивание, мелькание мушек перед глазами, онесение кожи рук, плеч, головы и шеи, стреляющие боли, чувство «ползания мурашек», гипотрофию мышц плечевого пояса и рук, слабость в мышцах, подъемы и резкие перепады артериального давления. Это различные боли в шее, в надплечьях, в точках около позвоночника. Это вторичная миофасциальная боль, и поэтому она обычно невысокой интенсивности, сопровождается скованностью в подзатылочной области. Головные боли протекает по типу болей напряжения, болевой синдром охватывает голову, как шлем или каска, и при этом пациент вынужден с этой болью ходить на работу, она особенно не мешает жизнедеятельности, в отличие от мигрени. Но иногда к ней присоединяется корешковая симптоматика, и тогда возникают мучительные, стреляющие боли в голове или шее. Они носят в первом случае название цервикаго, по аналогии с люмбаго.
Как видно, некоторые из этих признаков являются специфическими чувствительными нарушениями, некоторые — двигательными, а некоторые — вегетативными. Мало кто из врачей знает, что даже общее опущение внутренностей, или, например печени, которые ошибочно диагностируется как увеличение этого органа, может возникнуть вследствие остеохондроза шейного отдела(!)
Просто раздражается диафрагмальный нерв, и купол диафрагмы, который он иннервирует, находится в постоянном тоническом сокращении, опускается вниз и выталкивает печень ещё дальше за край реберной дуги. Однако это бывает довольно редко, перечислим наиболее частые локальные симптомы шейного остеохондроза.
Остеохондроз шейного отдела, как правило, поражает позвонки ниже С3, и также первый грудной позвонок, Т1. Критическое пространство, там, где чаще всего встречаются жалобы – С5-С6,и С6-С7. В случае поражения отдельных шейных корешков возникают следующие симптомы:
- при поражении C3-C4 есть боль в шее, в области надплечья, возможен частичный паралич диафрагмы;
- C5 — снижение чувствительности в дерматоме С5, нарушение иннервации дельтовидный мышцы, и бицепса, затруднение в сгибании руки и в поднятии прямой руки до горизонтального положения в случае пареза дельтовидной мышцы;
- поражение корешка С6 — возможен парез бицепса, плечелучевой мышцы, вращающей плечо, снижение сухожильных рефлексов на уровне бицепса;
- С7 — парез трицепса, затруднение разгибания плеча, при этом может быть атрофия мышц возвышения большого пальца кисти, или тенара. Снижается рефлекс с трехглавой мышцы;
- поражение корешка С8 приводит к атрофии, слабости мышц возвышения мизинца, онемению мизинца и прилежащей к нему половины безымянного пальца, уменьшается рефлекс с трицепса.
Если во время сна остеофиты будут сдавливать позвоночную артерию справа или слева, то развивается соответствующий синдром. Он так и называется — синдром вертебральной артерии. Это тошнота и рвота, головокружение, в тяжёлых случаях возможны расстройства речи и глотания, что напоминает ТИА или инсульт в вертебробазилярной системе, но гораздо чаще возникает появление мушек перед глазами, или другие симптомы.
Позвоночная артерия
Механизм развития этого синдрома — в запрокидывании головы назад и поворачивании ее набок во время сна, когда на длительное время соответствующая позвоночная артерия прижимается к атланту — первому шейному позвонку, что вызывает обратимое расстройство кровообращения головного мозга. Как правило, вся симптоматика проявляется рано утром, при попытке встать с постели. Также встречаются следующие синдромы шейного остеохондроза:
- синдром нижней косой мышцы головы (часто возникает у пациентов старше 50 лет, особенно у женщин после менопаузы). Возникают боли, нарушения чувствительности в затылке, вдоль до ушной раковины. Боль носит ноющий, ломящий характер, как в шее, так и в затылке, постоянная, а усиление ее связано с длительной неподвижностью. Боль усиливается при повороте головы в сторону, которая является здоровой;
- синдром передней лестничной мышцы — проявляется у пациентов с добавочными «шейными ребрами».
Беспокоят нарушения чувствительности и «ползания мурашек» в руке, ее побледнение и похолодание, иногда – отёк кисти, появление слабости, гипотрофии мышц кисти, а также ослабление пульса на запястье. В тяжелых случаях может возникнуть прогрессирующий паралич, или парез мышц кисти. Больные не могут вести автомобиль, спать на больном боку, не могут поднимать тяжести, а также работать, подняв руки вверх (вешать шторы, штукатурить). Также есть жалобы на скованность и боли в шее, утреннее вынужденное положение головы.
- Синдром средней лестничной мышцы. Вначале появляются боли в плече, в области лопатки, а затем там же начинается гипотрофия мышц. Механизм связан с поражением длинного нерва туловища и поперечной артерии шеи;
- лопаточно – реберный синдром или (синдром леватора-мускула, поднимающего лопатку). Вначале появляются ноющие боли, в области лопатки, которые «мозжат». Они отдают в плечо, также возникает боль в шее, которая часто болит «на погоду». Обычно слышен хруст при движении лопаткой.
Таким образом, ясно, что многие процессы, которые начались в шее, или в непосредственной близости от ее структур, проявляются «на периферии», например, в области кисти. Это требует от врача вдумчивого и грамотного подхода.
Остеохондроз грудного отдела и его симптомы
Изолированная осложнения остеохондроза в грудном отделе позвоночника наблюдаются наиболее редко, не более чем в 5% случаев. Если же говорить об отдельных торакальных жалобах, то они могут встречаться значительно чаще. Из поражений грудного отдела позвоночника можно назвать грудные прострелы, или дорсалгии, и они довольно редко обусловлены грыжами дисков и остеохондроза, чаще всего здесь идет речь о блокировании межпозвонковых или реберных суставов. Обычно верхние грудные прострелы не такие жестокие и острые, как в шее или пояснице. Может возникать и мышечно-тонический синдром торакалгии, то есть грудных мышц.
Клювовидные остеофиты грудного отдела.
В таком случае возникает противоболевая поза, напрягается мускулатура с одной стороны туловища, это может быть связано с неправильным положением тела во время сна, с травмами, с беременностью. Такой спазм может возникать при повороте тела ночью в постели. Боли могут возникать в области трапециевидной мышцы между лопатками, в случае поражения широчайшей мышцы спины — мучительные боли возникают в области нижнего угла лопатки, с иррадиацией в плечо и грудную клетку.
Если поражены зубчатые мышцы, то боли возникают при подъеме тяжести над головой, особенно в случае толкания этой тяжести. Важной и клинически значимой являются вертеброгенные боли в области сердца, которые больной сам считает сердечными. Поэтому необходимо выявить рефлекторные компрессионные синдромы со стороны опорно-двигательного аппарата, и для дифференциальной диагностики записывать ЭКГ.
Остеохондроз поясничного отдела
Поясница человека является «краеугольным камнем» его позвоночного столба. Всем известно, что чем ниже к области таза, тем толще и массивнее поясничные позвонки. Понятно, потому, что им приходится выдерживать большую тяжесть, чем, например, шейным позвонкам. Кроме собственной массы, человек регулярно «отягощает» свой вес. Например, зимняя одежда, вместе нижним бельем, с хозяйственной сумкой или рюкзаком за плечами вполне может иметь массу в 10 – 15 килограммов. И большая часть этого веса приходится на поясницу. И перенос грузов, как в руках, так и на плече, на голове, вызывает нагрузку на поясничные позвонки. Причем не так имеет значение длительность нагрузки, как ее сила воздействия и распределение на малой площади, и особенно угловые нагрузки.
Например, если посадить себе на плечи малыша, сидя на диване, и аккуратно встать с ним, держа спину прямо, вред позвоночнику будет нанесен гораздо меньший, чем при наклоне спины вбок на незначительный угол, с тем же малышом на плечах.
Визуализация нагрузки на позвоночник в разных положениях
Поэтому остеохондроз поясничного отдела, и острые состояния, связанные с его последствиями и осложнениями является наиболее часто встречающейся причиной боли в спине, с которой люди обращаются к врачам — терапевтам и неврологам.
Люмбаго
Одним из классических проявлений остеохондроза поясничного отдела является люмбаго, или поясничный прострел. Это резчайшая боль, как удар электрического тока, и обусловлена она раздражением рецепторов нерва Люшка, которые лежат в фиброзных тканях пораженного межпозвонкового диска. В литературе даже существует такой термин, как Hexenschuss (выстрел ведьмы — у немецких авторов).
Также раздражаются особые нервные волокна задней продольной связки, суставных сумок соответствующего позвонка, мышечно-сухожильных и надкостных оболочек на соответствующем уровне.
Острая боль возникает при ущемлении студенистого ядра, потерявшего эластичность в трещинах фиброзного кольца, а затем боль вызывается асептической воспалительной реакцией мягких тканей. Затем к этой боли присоединяется мышечный компонент, и возникает уже описанный выше хронический миофасциальный синдром. Один из главных факторов риска — резкие повороты поясницы, рывки, и подъем тяжести в неправильном, нефизиологическом положении. Они вызывают примерно 75% всех дискогенный болей, а затем и ограничения подвижности поясницы вследствие присоединения мышечных тонических реакций.
Иногда эту боль описывают как «разрыв», как «схватку клещами», как «сверло», нередко при этом пациента прошибает пот, а боль может сопровождаться хрустом. Она распространяется по всей пояснице, или внизу, обычно симметрично. Затем, когда люмбаго стихает, локализация уже более чёткая, это нижний отдел поясницы и крестцовая область. Обычно интенсивность боли ослабевает через 30 минут, но иногда держится несколько часов, резко усиливается при движениях. Больной застывает в вынужденной позе. Когда появился прострел, он не может разогнуться, не может сделать следующий шаг, а когда острые боли проходят, они усиливаются при любом движении.
Кроме люмбаго, возникают и поражение следующих отдельных корешков:
- на уровне L3 — это парез и слабость в квадрицепсе бедра, трудность в разгибании ноги и при подъеме вверх по лестнице, снижается или выпадает коленный рефлекс;
- при поражении L4 возникает такой же парез четырёхглавой мышцы бедра, страдает передняя большеберцовая мышца, возникает слабость в ноге при попытке ее разогнуть, и также снижается коленный рефлекс;
- В случае L5 — атрофия длинного разгибателя большого пальца, отсутствие ахиллова рефлекса, боли в соответствующем дерматоме. Похожая картина возникает и при поражении сегмента S1.
Важно помнить, что если боли и дискомфорт внезапно исчезают, и сменяются слабостью мышц, то это значит, что корешок серьезно пострадал и перестал проводить нервные импульсы. В этом случае показано оперативное лечение.
Синдромы конуса и конского хвоста
Также довольно часто на поясничном уровне возникает синдром конского хвоста, когда поражаются длинные нервные корешки, образующие конский хвост, и оставшиеся после закончившегося спинного мозга. Это сильные боли в области промежности, ног и мочевого пузыря, они усиливаются при кашле и чихании, затем начинается онемение кожи промежности, а если поражены отдельные нити конского хвоста, то из промежности нарушение чувствительности и боль распространяется на ноги. Это может сопровождаться вялым параличом ног, нарушением потенции и расстройствами мочеиспускания и дефекации.
Также ещё при возникновении крупной межпозвонковой грыжи может возникнуть так называемый синдром конуса, но несколько реже. Он проявляется вялым параличом мочевого пузыря, недержанием мочи, которая непрерывно оттекает по каплям, и недержанием кала. В области анального отверстия, промежности, анестезия, возникает импотенция, кожный анальный рефлекс отсутствует, Но при этом паралич в ногах не развивается, и ахилловы рефлексы сохранены.
Такие грубые расстройства часто могут быть вызваны большими, секвестрированными грыжами, но обязательно необходимо проводить дифференциальную диагностику с опухолями, метастазами рака или локальными инсультами в поясничном отделе.
Диагностика остеохондроза
В типичных случаях остеохондроз шейного и шейно – грудного отделов позвоночника протекает так, как было описано выше. Поэтому главным этапом диагностики было и остается выявление жалоб пациента, установление наличия сопутствующего мышечного спазма с помощью простой пальпации мышц вдоль позвоночного столба. Можно ли подтвердить диагноз остеохондроза с помощью рентгенологического исследования?
«Рентген» шейного отдела позвоночника, да еще с функциональными пробами на сгибание – разгибание не показывает хрящи, так как их ткань пропускает рентгеновские лучи. Несмотря на это, по расположению позвонков можно сделать общие выводы о высоте межпозвонковых дисков, общем выпрямлении физиологического изгиба шеи – лордоза, а также о наличии краевых разрастаний на позвонках при длительном раздражении их поверхностей хрупкими и обезвоженными межпозвонковыми дисками. Функциональные пробы позволяют подтвердить диагноз нестабильности в шейном отделе позвоночника.
Так как увидеть сами диски можно только с помощью КТ, или МРТ, то магнитно – резонансная и рентгеновская компьютерная томография показана для уточнения внутренней структуры хрящей и таких образований, как протрузии и грыжи. Таким образом, с помощью этих методов точно выставляется диагноз, а результат томографии является показанием, и даже топическим руководством к оперативному лечению грыжи в отделении нейрохирургии.
Следует добавить, что более никакие методы исследования, кроме визуализирующих, кроме МРТ или КТ, не могут показать грыжу. Поэтому если вам делают сверхмодную «компьютерную диагностику» всего организма, если вам диагноз грыжи поставил мануальный терапевт, пробежавшись пальцами по спине, если грыжа выявлено на основании иглоукалывания, специальной экстрасенсорной методики, или сеанса медового тайского массажа, — то можете сразу считать такой уровень диагностики совершенно безграмотным. Лечить осложнения остеохондроза, вызванные протрузией или грыжей, компрессионные, мышечные, нейрососудистые, — можно только лишь увидев состояния межпозвонкового диска на соответствующем уровне.
Лечение осложнений остеохондроза
Еще раз повторим, что вылечить остеохондроз, как плановое старение и обезвоживание диска, невозможно. Можно просто не доводить дело до осложнения:
- если есть симптомы сужения высоты межпозвонковых дисков, то нужно правильно двигаться, не набирать вес и избежать появления протрузий, и мышечных болей;
- если у Вас уже есть протрузия, то необходимо беречься, и не довести её до разрыва фиброзного кольца, то есть не перевести протрузию в грыжу, и избежать появления протрузий на нескольких уровнях;
- если же у вас есть грыжа, то нужно за ней динамически наблюдать, делать регулярно МРТ, избегать увеличения ее размеров, или провести современное малоинвазивное оперативное лечение, поскольку все без исключения консервативные способы лечения обострения остеохондроза оставляют грыжу на месте, а ликвидируют только временно возникшие симптомы: воспаление, боль, прострелы и мышечный спазм.
Но при малейшем нарушении режима, при подъёме тяжестей, переохлаждении, травме, наборе веса (в случае поясницы) симптомы вновь и вновь возвращаются. Опишем, каким образом можно справиться с неприятными ощущениями, болью, и ограничением подвижности в спине на фоне обострения остеохондроза, и существующей протрузии или грыжи, вторичного мясо социального тонического синдрома.
Что делать во время обострения?
Раз уж случился приступ острой боли (например, в пояснице) то нужно на доврачебном этапе выполнить следующие назначения:
- полностью исключить физическую нагрузку;
- спать на жестком (ортопедический матрас или жесткий диван), исключающую провисание спины;
- желательно носить полужесткий корсет, для профилактики от резких движений и «перекосов»;
- на поясницу следует положить массажную подушку с пластиковыми игольчатыми иппликаторами, или воспользоваться иппликатором Ляпко. Держать нужно 30 – 40 минут, 2 -3 раза в день;
- после этого в поясницу можно втирать мази, содержащие НПВС («Долгит – крем», «Фастум – гель»), мази с пчелиным или змеиным ядом («Наятокс, «Апизартрон»);
- после втирания на вторые сутки можно заворачивать поясницу в сухое тепло, например, пояс из собачьей шерсти.
Распространенной ошибкой является согревание в первые сутки. Это может быть грелка, банные процедуры. При этом отек только усиливается, и боль вместе с ним. Греть можно только после того, как «высшая точка боли» миновала. После этого тепло усилит «рассасывание» отека. Обычно это происходит на 2 – 3 сутки.
Основой всякого лечения является этиотропная терапия (устранение причины), и патогенетическое лечение (воздействующее на механизмы заболевания). К нему примыкает симптоматическая терапия. При вертеброгенных болях (вызванных проблемами в позвоночнике), дела обстоят так:
- с целью уменьшения отека мышц и корешка показана бессолевая диета, и ограничение количества употребляемой жидкости. Можно даже дать таблетку легкого мочегонного препарата – «Верошпирона», сберегающего калий;
- в острую фазу при остеохондрозе поясничного отдела можно проводить кратковременное лечение внутримышечными «уколами» НПВС и миорелаксантами: ежедневно, например, препаратом «Мовалис», 1,5 мл внутримышечно в течение 3 дней, и «Мидокалм», по 1 мл также внутримышечно в течение 5 дней. Это поможет купировать отек нервной ткани, ликвидировать воспаление, и нормализовать мышечный тонус;
- в подостром периоде, после преодоления максимальной боли, «уколы» принимать уже не следует, а внимание нужно уделить восстанавливающим средствам, например, современным препаратам группы «В», например, «Мильгамма». Они эффективно восстанавливают нарушенную чувствительность, уменьшают онемение и парестезии.
Продолжаются физиотерпаевтические мероприятия, наступает время для проведения ЛФК при остеохондрозе. Ее задачей является нормализация кровообращения и тонуса мышц, когда отёк и воспаление уже отступили, а спазм мышц еще разрешился не до конца.
Кинезиотерапия (лечение движением) предусматривает занятие лечебной гимнастикой, плаванием. Гимнастика при остеохондрозе шейного отдела позвоночника направлена вовсе не на диски, а на окружающие мышцы. Ее задача – снять тонический спазм, улучшить приток крови, а также нормализовать венозный отток. Именно это приводит к снижению мышечного тонуса, уменьшению выраженности болевого синдрома и скованности в спине.
Вместе с массажем, плаванием, сеансами иглорефлексотерапии показано приобретение ортопедического матраса и особой подушки. Подушка при остеохондрозе шейного отдела позвоночника должна быть сделана из специального материала с «памятью формы». Ее задача – расслаблять мышцы шеи и подзатылочного отдела, а также препятствовать нарушению кровотока ночью в вертебробазилярном бассейне.
Осень важным этапом в профилактике и лечении являются средства и аппараты домашней физиотерапии – от инфракрасных и магнитных приборов, и до самых обычных игольчатых аппликаторов и эбонитовых дисков, которые являются при массаже источником слабых электрических токов, благотворно действующих на пациента.
Упражнения при остеохондрозе обязательно должны проводиться после легкой общей разминки, на «разогретых мышцах». Основным лечебным фактором является движение, а не степень мышечного сокращения. Поэтому, во избежание рецидива, не допускается применение отягощений, используется гимнастический коврик и гимнастическая палка. С их помощью можно эффективно восстановить объем движений.
Продолжается втирание мазей, применение иплликатора Кузнецова. Показано плавание, подводный массаж, душ Шарко. Именно в стадию затухающего обострения показаны препараты для домашней магнитотерапии и физиотерапии.
Обычно лечение занимает не более недели, но в некоторых случаях, остеохондроз может проявиться такими опасными симптомами, что может понадобиться операция, причем срочная.
О воротнике Шанца
На ранних этапах, в стадию обострения, необходимо оберегать шею от излишних движений. Для этого замечательно подходит воротник Шанца. Многие при покупке этого воротника совершают две ошибки. Они не выбирают его по своему размеру, отчего он просто не выполняет свою функцию, и вызывает ощущение дискомфорта.
Воротник Шанца
Вторая распространенная ошибка – это его ношение с профилактической целью долгое время. Это приводит к слабости шейных мышц, и вызывает только еще больше проблем. Для воротника есть только два показания, при наличии которых его можно надевать:
- появление острых болей в шее, скованность и распространение болей на голову;
- если вы собираетесь среди полного здоровья заниматься физической работой, при которой есть риск «потянуть» шею и получить обострение. Это, например, ремонт автомобиля, когда вы ложитесь под него, или мойка окон, когда нужно дотягиваться и принимать неудобные позы.
Носить воротник нужно не более 2 – 3 дней, поскольку более длительное ношение способно вызвать венозный застой в мышцах шеи, в то время, когда пришла пора активизировать пациента. Аналогом воротника Шанца для поясницы служит полужесткий корсет, купленный в ортопедическом салоне.
Оперативное лечение или консервативные мероприятия?
Желательно, чтобы каждый пациент после прогрессирования симптомов, при наличии осложнений выполнял МРТ и консультировался у нейрохирурга. Современные малоинвазивные операции позволяют спокойно удалять довольно крупные грыжи, без длительной госпитализации, без вынужденного состояния или лежания в течение нескольких суток, не ухудшая качество жизни, поскольку проводятся с применением современной видеоэндоскопической, радиочастотной, лазерной техники или с применением холодной плазмы. Можно выпарить часть ядра и понизить давление, уменьшив риск получить грыжу. А можно ликвидировать дефект и радикально, то есть, избавившись от него совсем.
Оперировать грыжи не нужно бояться, это уже не предыдущие виды открытых операций 80-90 годов прошлого века с рассечением мышц, с кровопотерей и последующим длительным восстановительным периодом. Они больше похожи на небольшой прокол под рентгеновским контролем с последующим применением современной техники.
Если вы предпочитаете консервативный способ лечения, без операции, то знайте, что ни один метод не позволят вам вправить грыжу, или ликвидировать ее, что бы вам не обещали! Ни инъекция гормона, ни электрофорез с папаином, ни электростимуляция, ни массаж, ни применение пиявок, ни иглоукалывание не справятся с грыжей. Кремы и бальзамы, кинезиотерапия, и даже введение обогащенной тромбоцитами плазмы тоже не помогут. И даже тракционная терапия, или вытяжение, несмотря на всю свою пользу, способна только лишь уменьшить симптомы.
Поэтому девизом консервативного лечения межпозвонковых грыж может стать известное выражение «фарш невозможно повернуть назад». Грыжу можно ликвидировать только оперативно. Цены на современные операции не настолько велики, ведь их нужно заплатить один раз. А вот ежегодное лечение в санатории может стоить в итоге в 10-20 раз больше, чем радикальное удаления грыжи с исчезновением болевого синдрома, и восстановлением качества жизни.
Профилактика остеохондроза и его осложнений
Остеохондроз, в том числе осложненный, симптомы и лечение которого мы разобрали выше, является в большей своей части вовсе не заболеванием, а просто проявлением неизбежного старения и преждевременной «усадки» межпозвонковых дисков. Остеохондроз нуждается в немногом, чтобы никогда не досаждать нам:
- избегайте переохлаждения, особенно в осеннее – весенний период, падений зимой;
- не поднимайте тяжести, а грузы носите только с прямой спиной, в рюкзаке;
- пейте больше чистой воды;
- не толстейте, ваш вес должен соответствовать росту;
- займитесь лечением плоскостопия, если оно есть;
- делайте регулярно физическую гимнастику;
- занятие такими видами нагрузки, при которых снижается нагрузка на спину (плавание);
- отказ от вредных привычек;
- чередование умственной нагрузки с физической. Через каждый час – полтора умственной работы рекомендуется сменить вид деятельности на физическую работу;
- регулярно можно делать как минимум рентгенографию поясничного отдела позвоночника в двух проекциях, или МРТ, чтобы знать, не прогрессирует ли грыжа, если она есть;
При соблюдении этих несложных рекомендаций вы можете сохранить свою спину здоровой и подвижной на всю жизнь.