Операция по исправлению косоглазия
Операция по исправлению косоглазия возможна в любом возрасте. Она призвана исправить дисбаланс в двигательной активности шести глазных мышц, контролирующих положение центральной оси глаза. В ходе лечения хирург ослабляет или усиливает определённые мышцы, что приводит к коррекции положения зрачка в неподвижном положении и при его перемещении, когда взгляд переводится с одного объекта на другой. Целесообразность проведения операции при косоглазии в детском возрасте или позднее определяется по результатам офтальмологического обследования.
Операция по исправлению косоглазия у детей
Оперативное лечение косоглазия у детей наиболее эффективно в возрасте 4-5 лет. При врождённом косоглазии, для которого характерен существенный угол отклонения глаза от нормального положения, операция может быть проведена и в более раннем возрасте. Однако наилучшие результаты по восстановлению биполярного зрения даёт лечение в том возрасте, когда ребёнок в состоянии понимать и осуществлять регулярные упражнения для глаз в период послеоперационной реабилитации.
Как правило, хирургическое лечение по поводу детского косоглазия производится под общим наркозом. В определённых случаях требуется госпитализация.
Хирургическое лечение косоглазия у взрослых
Чаще всего операция по поводу косоглазия у взрослых пациентов проводится амбулаторно «одним днём». Применяется местная анестезия. Госпитализация не требуется, пациент в тот же день уходит домой.
Виды операций при хирургическом лечении косоглазия
При оперативном исправлении косоглазия применяется хирургическое вмешательство двух типов: направленное на ослабление или на усиление определённых глазодвигательных мышц.
Если причиной смещения глазного яблока является чрезмерное мышечное напряжение, могут быть применены следующие хирургические методики:
- рецессия (отсечение мышцы в области прикрепления и перемещение в точку, дающую меньшее её напряжение);
- частичная миотомия (иссечение части мышечных волокон;
- пластика глазодвигательной мышцы, направленная на её удлинение.
В ситуациях, когда косоглазие является следствием слабости глазодвигаленьных мышц, проводится вмешательство, направленное на их усиление:
- резекция (укорачивание мышцы путём иссечения и соединения заново);
- теноррафия (укорачивание мышцы за счёт формирования складки в зоне связанного с ней сухожилия);
- антепозиция (отсечение мышцы и прикрепление к новому месту, обеспечивающему её усиление).
Чаще всего косоглазие обусловлено нарушением тонуса нескольких глазодвигательных мышц, некоторые из которых ослаблены, тогда как другие перенапряжены. Хирургическая помощь в этом случае носит комбинированный характер, включая рецессию и резекцию. Результаты офтальмологического обследования дают полную картину характера нарушений и позволяют хирургу выработать план индивидуального лечения косоглазия. Операция в большинстве случаев сочетает меры по ослаблению одних и усилению других мышц.
Точно спрогнозировать работу глазодвигательных мышц после хирургического вмешательства невозможно. Иногда имеет место остаточное косоглазие. Если оно не подлежит коррекции путём упражнений, рекомендуется повторная операция. Она проводится спустя 6-8 месяцев, когда остаточное косоглазие стабилизируется.
Для наиболее эффективного хирургического лечения косоглазия необходимо следовать ряду правил:
- Не нужно настаивать на форсированном лечении косоглазия, когда рекомендована поэтапная коррекция. При необходимости, хирургическое вмешательство на нескольких глозодвигательных мышцах распределяется на две или более операции. Совокупность множественных одновременных иссечений может привести к неудовлетворительному результату.
- Если в рамках одной операции производится коррекция нескольких мышц одновременно, желательным является равномерное сочетание ослабляющих и усиливающих мер.
- Хирургическое вмешательство на глазной мышце не должно полностью нарушать её связь с глазным яблоком.
Возможные осложнения после операции по исправлению косоглазия
Современная офтальмохирургия даёт очень высокие результаты при оперативном лечении косоглазия. Лишь в 10-15% случаев имеет место остаточное незначительное косоглазие. В этом случае не совсем корректно говорить о том, что имеет место «осложнение», поскольку это нарушение лёгкой степени не влияет на качество жизни и профессиональную деятельность. Если в результате операции косоглазие остаётся существенным, возможна повторная операция. Лечение косоглазия затрагивает только экстраокулярные мышцы, поэтому хирургические манипуляции не несут риска для зрения. Повторное вмешательство рекомендуется, если имеет место значительная остаточная скошенность глазного яблока.
Одно из возможных осложнений после оперативного лечения косоглазия может стать инфицирование операционного поля. Однако эта проблема легко решается при помощи капель, содержащих антибиотики. Эти препараты могут быть также назначены в профилактических целях в первые послеоперационные дни.
В первые часы или дни после операции по поводу косоглазия может наблюдаться двоение в глазах — диплопия. Если в течение нескольких дней зрение не нормализуется, могут потребоваться дополнительные коррекционные меры. К счастью, такое осложнение наблюдается крайне редко.
Послеоперационный период и реабилитация
Оперативное лечение косоглазия даёт незамедлительный видимый результат – положение глазных яблок во время зрительного процесса становится правильным (симметричным). Однако устранение косметической проблемы не означает полную нормализацию зрительных функций. Поскольку косоглазие приводит к существенным нарушениям мозговых процессов зрительного восприятия и анализа образа, пациенту, как правило, после операции предстоит курс упражнений и процедур, способствующих восстановлению бинокулярного зрения и трёхмерного восприятия окружающей картины мира. Основная задача послеоперационной реабилитации после хирургического лечения косоглазия – вновь «научить» зрительную систему корректному функционированию. Чаще всего в современной офтальмологии для этих целей применяется аппаратное лечение. Индивидуальный курс восстановительных упражнений позволяет расширить фузионный резерв, вновь включить в работу зрительной системы тот глаз, на котором были нарушены движения глазного яблока. Задача такого курса – добиться равноценного восприятия картин, формирующихся на сетчатке обоих глаз, и слить их в соответствующих структурах головного мозга в единое изображение.
Московский офтальмологический центр предлагает пациентам со страбизмом комплексное обследование и многоэтапное лечение, включающее хирургическое вмешательство и реабилитацию, индивидуальные программы консервативной помощи, аппаратных и физиотерапевтических процедур.
Дата публикации 14 октября 2022Обновлено 27 октября 2022
Определение болезни. Причины заболевания
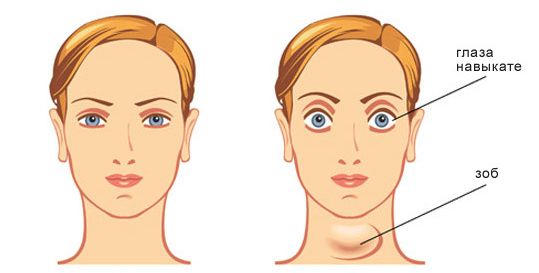
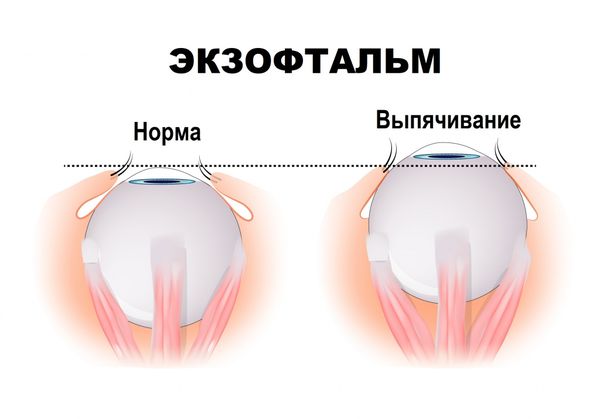
Экзофтальм, или пучеглазие (Exophthalmos), — это патология, при которой увеличенный объём тканей позади глаз смещает их вперёд. При описании экзофтальма также используют термины «проптоз» и «протрузия», что подразумевает смещение органа вперёд [1].
Экзофтальм не развивается самостоятельно, это симптом другой болезни. Он может быть односторонним и двусторонним. Двусторонний экзофтальм чаще всего асимметричный.
При экзофтальме нарушается работа глазодвигательных мышц: пациенту тяжело вращать глазами, смотреть в стороны, вверх и вниз, у него двоится в глазах. Сами глаза краснеют и болят. Иногда выраженный экзофтальм сопровождается неполным смыканием век при моргании, что влечёт за собой раздражение и сухость глаз. Если воспалённые ткани сдавливают зрительный нерв, снижается острота зрения.
Причины развития экзофтальма
У взрослых протрузия глаз часто развивается на фоне нарушений работы щитовидной железы. В таких случаях экзофтальм — это один из симптомов аутоиммунного состояния, которое получило название эндокринная офтальмопатия Грейвса (аутоиммунная, тиреоидная). Однако у детей с аутоимунными нарушениями экзофтальм развивается значительно реже.
Курение также является установленным фактором риска развития экзофтальма при болезни Грейвса [2][4].
Возможные причины одностороннего экзофтальма:
- флегмона орбиты (инфекционное воспаление);
- аномалии развития глазного яблока или костей глазницы;
- сосудистые аномалии (гемангиома);
- варикозное расширение вен глазницы;
- новообразования головного мозга;
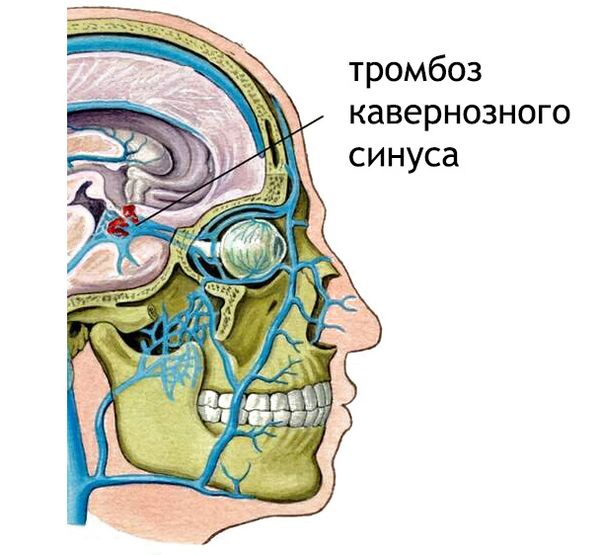
- тромбоз кавернозного синуса.
Двусторонний экзофтальм имеет следующие причины:
- эндокринная офтальмопатия (ЭОП);
- тромбоз кавернозного синуса;
- врождённая глаукома;
- метастазы новообразования головного мозга [3].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы экзофтальма
У экзофтальма нет единой причины и одного механизма развития, поэтому состояние может сопровождаться разными комбинациями симптомов:
- смещение глазных яблок вперёд с одной или двух сторон — при одностороннем экзофтальме верхние веки опущены несимметрично, количество белой оболочки между нижним веком и радужкой в обоих глазах отличается; при двустороннем экзофтальме иногда наблюдается разная выраженность смещения глаз кнаружи;
- ретракция век — сдвиг верхнего века вверх и/или нижнего вниз;
- лагофтальм — неполное смыкание глаз при моргании;
- раздражение и сухость глаз;
- слезотечение;
- ограниченная подвижность глазных яблок;
- двоение (из-за ограниченной подвижности мышц);
- боль — может быть как при движении глаз, так и в покое, с одной стороны или в обоих глазах;
- признаки интоксикации — повышение температуры, озноб;
- покраснение глаз;
- ощущение пульсации в глазу;
- отёк конъюнктивы;
- снижение остроты зрения [5].
Патогенез экзофтальма
Глазница имеет форму пирамиды и состоит из костей:
- верхняя стенка сформирована лобной костью — она отделяет глазницу от лобной пазухи;
- верхняя стенка задней стороны орбиты представлена малым крылом клиновидной кости;
- внутренняя стенка состоит из решетчатой кости и лобного отростка верхней челюсти;
- нижняя стенка является одновременно верхней стенкой верхнечелюстной пазухи, она образована глазничной поверхностью верхней челюсти, скуловой и нёбными костями.
Основанием глазницы служит глазная перегородка — тонкая эластичная фиброзная структура, которая совместно с хрящами век формирует переднюю стенку глазницы. Когда веки закрыты, она полностью изолирует полость глазницы [9].
Полость глазницы заполнена жировым телом, через которое проходят глазные мышцы: верхняя и нижняя прямые, верхняя и нижняя косые, внутренняя и наружная прямые. Пластичность жирового тела позволяет мышцам свободно менять положение при движении глаз.
Мышцы каждой пары работают сообща, уравновешивая друг друга. Все они постепенно сходятся к вершине глазницы и крепятся к стенкам глазного яблока.
Если содержимое орбиты увеличивается, там становится мало места, так как орбита ограничена костями. Увеличенные структуры выталкивают глаз вперёд. Так возникает экзофтальм.
Почему увеличивается содержимое орбиты
Рост объёма содержимого орбиты зависит от основной болезни.
При эндокринной офтальмопатии вырабатываются аутоантитела, которые стимулируют деление фибробластов (клеток соединительной ткани) и адипоцитов (клеток жировой ткани), а также активируют медиаторы воспаления. Это приводит к увеличению мышц глаза, увеличению жировой ткани и отёку внутри глазницы.
Флегмона орбиты (орбитальный целлюлит) — это инфекционное воспаление тканей позади орбитальной перегородки. Наиболее частыми возбудителями инфекции становятся стафилококки, стрептококки и гемофильные палочки. Они проникают за орбитальную перегородку из расположенных рядом очагов инфекции (например, гайморовой пазухи) или при травме, после которой развивается воспаление — отёк тканей, боль и нарушение подвижности глаза.
Также могут воспалиться ткани, которые находятся перед перегородкой, но для этого состояния экзофтальм не характерен.
Классификация и стадии развития экзофтальма
Так как экзофтальм не является самостоятельной болезнью, его классифицируют с позиции других патологий. В международной классификации болезней 10-го пересмотра (МКБ-10) экзофтальм упомянут в описании эндокринной офтальмопатии (код H06.2). Протрузия глаз — основной симптомом этой болезни, но не единственный.
По степени выраженности экзофтальма оценивают тяжесть эндокринной офтальмопатии (по классификации В. Г. Баранова):
- I степень — экзофтальм от 15,0 ± 0,2 мм, отёк век;
- II степень — экзофтальм от 17,9 ± 0,2 мм, отёк век, конъюнктивит, поражение мышц глаз;
- III степень — выраженный экзофтальм до 22,8 ± 1,1 мм, наличие угрожающих зрению симптомов, таких как неполное смыкание век, изъязвление роговицы, стойкое двоение, ограниченная подвижность глазного яблока [6].
В мм указана величина выдвижения глазного яблока при норме 14–19 мм, между глазами также может быть асимметрия, начиная от 2 мм и более, это даёт понять, что один глаз смещён сильнее другого.
Виды экзофтальма:
- мнимый экзофтальм — глазное яблоко увеличивается в размерах, что провоцирует прогрессирование близорукости, вплоть до высокой степени, а также повышает внутриглазное давление (может привести к глаукоме);
- истинный экзофтальм — развивается на фоне сбоев в работе эндокринной системы, болезней щитовидной железы и онкологических заболеваний глазницы;
- перемежающийся экзофтальм — самая редкая форма экзофтальма, которая развивается при варикозе сосудов глазницы, визуально проявляется, когда пациент наклоняет голову;
- пульсирующий экзофтальм — развивается при травмах глаза и тромбозах глазницы [16].
Осложнения экзофтальма
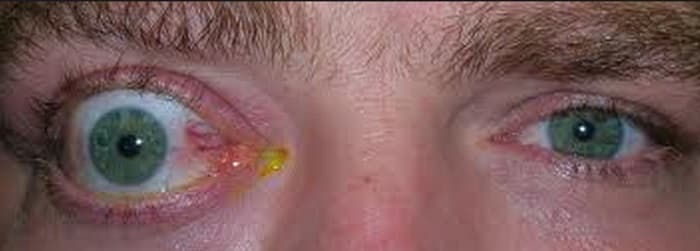
Одним из самых распространённых осложнений является лагофтальм — неполное смыкание глазной щели при моргании, из-за чего развивается синдром сухого глаза, слезотечение, сухость, кератопатия и кератит (помутнение и воспаление роговицы) [5][15].
Единичные очаги кератопатии могут протекать без других проявлений или сопровождаться теми же симптомами, что и синдром сухого глаза: ощущением сухости и песка в глазах, частым морганием, нечёткостью зрения и слезотечением. Особенно ярко симптомы выражены по утрам из-за неполного смыкания глаз во время сна и пересыхания роговицы [11].
При инфицировании повреждённой роговицы развивается кератит. В таком случае появляется боль, покраснение глаз, светобоязнь и слезотечение. Если не лечить патологию, начинают повреждаться более глубокие слои роговицы, появляются язвы.
Помимо инфицированных язв роговицы для лагофтальма также характерны стерильные, или асептические язвы: причиной становится не инфекция, а неполное смыкание глазной щели и нестабильность слёзной плёнки. В этом случае глаз постоянно повреждается, а механизмы восстановления нарушены [14].
Из-за фиброза глазодвигательных мышц развивается ограничение подвижности глазного яблока, в результате чего возникает двоение, вызывающее дискомфорт. Если экзофтальм вызвал отклонение глаза, двоение может быть как при прямом взгляде, так и во время движений глаз.
Отёчные ткани обриты могут сдавливать зрительный нерв. Тогда развивается оптическая нейропатия и острота зрения снижается. Возникает нечёткость изображения, которую невозможно исправить очками, нарушается восприятие цвета, поля зрения в центре и на периферии меняются (появляются слепые участки) [6].
Диагностика экзофтальма
Диагностика включает в себя сбор анамнеза (историю), физикальный осмотр, инструментальные и лабораторные исследования.
Сбор анамнеза
Чтобы определить причины экзофтальма, врач собирает максимально полную историю как болезни, так и жизни. Его интересует, проходил ли пациент операции, получал ли недавно травмы, имеет ли хронические заболевания, в частности связанные с щитовидной железой, онкологией и сосудистыми аномалиями. Документы с информацией о таких состояниях можно показать врачу напрямую или открыть доступ к своей электронной медкарте.
Чтобы отследить историю болезни, необходимо определить давность процесса. Она может косвенно говорить о причинах экзофтальма, например остро возникнувшие жалобы (в течение нескольких часов или дней) характерны для инфекционного процесса.
Во время беседы врач уточняет, есть ли у пациента боль и двоение. При наличии боли важно определить её характер, провоцирующий фактор (например, движение глаз) и местонахождение. Боль говорит о вовлечении в процесс чувствительных ветвей тройничного нерва [3].
Осмотр
Обычно экзофтальм диагностируют на основе экзофтальмометрии. Её проводят с помощью экзофтальмометра Гертеля. В ходе такого обследования врач определяет степень выдвижения глаз в миллиметрах. Нормальным показателем экзофтальмометрии считается 14–19 мм, а асимметрия в 2 мм (т. е. если один глаз на 2 мм выступает больше другого) считается аномальной [3][5][9].
Размер глазной щели измеряют линейкой: расстояние краёв верхнего и нижнего века в среднем составляет 8–11 мм. Если этот показатель больше, можно заподозрить экзофтальм.
Кроме асимметрии глазных щелей, у пациентов с экзофтальмом обращает на себя внимание отёк и изменение цвета кожи век. Отёк вместе с расширенными сосудами конъюнктивы могут свидетельствовать о нарушениях венозного оттока. Врач также проверяет смыкание глазных щелей при моргании и движения глаз во всех отведениях (ограничены или нет).
Визометрия и периметрия — обязательные части осмотра офтальмолога. Так врач оценивает снижение остроты зрения, наличие слепых участков или сужение полей зрения, что говорит о вовлечении в патологический процесс зрительного нерва.
Офтальмоскопия — осмотр глазного дна — позволяет визуально оценить задний отрезок глаза, состояние сосудов и диска зрительного нерва.
Инструментальная диагностика
При подозрении на экзофтальм пациенту назначают:
- УЗИ-диагностику глазного яблока в орбитальном режиме — выявляет сосудистые аномалии, новообразования, патологические изменения глазодвигательных мышц и абсцесс [10];
- компьютерную томографию (КТ) глазницы — оценивает состояние костей и прилежащих мягких тканей, проводят при подозрении на эндокринную офтальмопатию и травмах;
- магнитную резонансную томографию (МРТ) — позволяет лучше различить мягкие ткани, показана для дополнительной визуализации глазодвигательных мышц, при ЭОП в том числе;
- позитронно-эмиссионную томографию (ПЭТ) — выявляет метастатический процесс, включая лейкоз и лимфому, проводят при подозрении на онкологическую причину экзофтальма [2].
Лабораторная диагностика
Чтобы подтвердить воспаление, проводят общий анализ крови.
Пациентам с нарушениями работы щитовидной железы необходимо определить уровень тиреоидных гормонов и сделать УЗИ щитовидной железы.
При подозрении на метастазирование может потребоваться биопсия тканей, чтобы уточнить причину экзофтальма [12].
Дифференциальная диагностика с ложным экзофтальмом
Экзофтальм при диффузном токсическом зобе может быть ложным. Тиреоидные гормоны воздействуют на нервную систему, из-за чего происходят сбои в работе мышцы, поднимающей верхнее веко, которое смещается вверх. Это смещение создаёт впечатление, будто глаза выдвинуты вперёд, но на самом деле расширена только глазная щель, а глазное яблоко расположено как и прежде [7].
При истинном экзофтальме глазное яблоко действительно смещается кнаружи, так как увеличиваются глазодвигательные мышцы и жировая ткань глазницы.
Картину ложного (мнимого) экзофтальма, или псевдоэкзофтальма, также могут вызывать следующие состояния:
- чрезмерное увеличение глазного яблока (при миопии высокой степени и буфтальме — симптоме врождённой глаукомы у младенцев);
- более глубокое положение глаза в глазнице (энофтальм) парного глаза;
- несимметричное строение орбит (врождённое, послеоперационное, после лучевого воздействия);
- ретракция век (смещение верхнего века вверх и/или нижнего вниз) вследствие рубцовых изменений кожи или паралича лицевого нерва;
- сужение глазной щели парного глаза (птоз века) [8].
Лечение экзофтальма
Тактика лечения зависит как от основной болезни, так и от симптомов.
При несмыкании глазной щели и сухости глаз пациенту назначают препараты искусственной слезы (например, Гиалуронат натрия), причём иногда их необходимо принимать всю жизнь. Вязкие гели создают ощущение нечёткого зрения, но это проходит через несколько минут.
Чтобы нарушить отток слезы и увлажнить глаза, в нижнюю слёзную точку могут установить силиконовый окклюдер (глазной пластырь). В некоторых случаях назначают контактные линзы, защищающие роговицу от пересыхания.
Важно беречь глаза от пыли и загрязнений с помощью очков. При выраженной реакции на свет рекомендовано использовать солнцезащитные очки.
Очки с призмами также могут помочь при двоении.
Флегмону орбиты лечат незамедлительно, чтобы инфекция не распространилась через кровоток по всему организму. Применяют антибиотики широкого спектра, иногда дренируют гнойник (выводят скопившийся гной) [3][15].
Лечение эндокринного экзофтальма
В первую очередь терапия направлена на компенсацию основной болезни. Чтобы контролировать отёк тканей орбиты, обычно используют системные кортикостероиды в виде таблеток или внутривенных инъекций [5][15]. Также необходимо каждые полгода проходить осмотры у врача и следить за уровнем гормонов [7].
В 2020 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило первый препарат для лечения эндокринной офтальмопатии, уменьшающий экзофтальм, — Тепротумумаб (Tepezza). Лекарство подавляет патологические сигналы, уменьшет воспаление и объём тканей, однако в России этот препарат не зарегистрирован и аналогов пока не имеет [13].
Среди других методов лечения выделяют:
- Пульс-терапию глюкокортикоидами (ГКС) — эффективность до 80 % [17]. Перпараты вводят внутривенно в течение 3–4 месяцев. Зрение улучшается через 1–2 недели после пульс-терапии [7].
- Рентгенотерапия орбит — лучевую терапию (конформную дистанционную лучевую терапию или дистанционную гамма-терапию) на область орбит применяют в случаях активной ЭОП, не реагирующей на другое лечение. Обычно пациенту назначают 10 сеансов по 20 Гр на орбиту в течение 2–3 недель. При резко выраженном отёчном экзофтальме используют дистанционное облучение орбит с прямых и боковых полей с защитой переднего отрезка глаза. Рентгенотерапия оказывает противовоспалительное влияние, снижает выработку цитокинов и не даёт клеткам так активно делиться. Малые дозы лучевой терапии (16 или 20 Гр на курс) доказали свою эффективность и безопасность, при этом наилучший терапевтический результат отмечается при сочетании лучевой терапии с приёмом глюкокортикоидов. Эффективность рентгенотерапии необходимо оценивать в течение двух месяцев после окончания лечения.
Оперативное лечение
Среди хирургических вмешательств при экзофтальме применяют следующие:
- тарзорафия — частичное ушивание края век для уменьшения глазной щели;
- трансконъюнктивальная миоэктомия мышцы Мюллера и транскутанная рецессия леватора — через воздействие на мышцу хирург опускает верхнее веко;
- орбитальная декомпрессия — удаление части кости и клетчатки из глазницы при выраженном экзофтальме и риске высокого давления на зрительный нерв [11][15].
Первые два метода могут проводить при I степени или ложном экзофтальме. В ходе таких операций хирург воздействует на веко, а глазное яблоко остаётся на месте.
Экзофтальм может быть вызван сосудистым или другим крупным образованием внутри орбиты. Если новообразование операбельно, его удаляют хирургическим путём. В этом случае также может потребоваться лучевая и химиотерапия [15].
Прогноз. Профилактика
Прогноз зависит от причины. Например, на фоне ЭОП и опухолей головного мозга экзофтальм может прогрессировать. При развитии стойкого выраженного экзофтальма, влекущего осложнения, возможно рубцевание роговицы, неоваскуляризация (разрастание сосудов), снижение зрения, центральное повреждение роговицы и эндофтальмит (внутриглазная инфекция).
При компенсированной офтальмопатии прогноз благоприятный. Если не лечить офтальмопатию, состояние будет ухудшаться, вплоть до потери зрения.
Лечение экзофтальма, связанного с заболеванием щитовидной железы, может занять больше времени, чем при других причинах, из-за аутоиммунного процесса [2]. Иногда требуется несколько курсов терапии. При этом пациент должен находиться под наблюдением офтальмолога и эндокринолога.
Неблагоприятный прогноз также при экзофтальме вследствие неоперабельных опухолей и метастазов. В этом случае пациенту назначают симптоматическое лечение.
При возникновении двоения и снижении остроты зрения необходимо отказаться от вождения автомобиля, так как это повышает риск дорожной аварии.
Профилактика развития экзофтальма
Отказ от курения играет первостепенную роль в предотвращении развития и прогрессирования экзофтальма при эндокринной патологии [2].
Контроль уровня гормонов щитовидной железы позволяет выявить заболевание как можно раньше и вылечить его.
Первичной профилактики экзофтальма не существует.
Весьма наглядно, данный факт иллюстрирует известный эксперимент с портретной фотографией. Если фотопортрет какого-либо человека разрезать точно посредине вдоль, и выполнить зеркальное отображение, отдельно левой и правой стороны, мы получим два абсолютно симметричных, но не похожих лица, которые, в большинстве случаев оказываются к тому же малосимпатичными. Ведь именно незначительная асимметрия в изгибе брови, ямочке на щеке, легком прищуре, и делает нашу внешность запоминающейся и привлекательной.
Конъюнктивит
Однако, нередки случаи, когда один глаз становится больше другого, вовсе не по прихоти природы, а вследствие заболевания. При отеке века, покраснении слизистой оболочки, появлении ощущения жжения или гнойных выделений из глаз, необходимо срочно обращаться за медицинской помощью. Конъюнктивит, симптомы которого описаны, может быть вызван бактериальной или вирусной инфекцией, травмой либо аллергией. Причем в каждом из названных случаев потребуется разная тактика лечения.
Правда, иногда, один глаз становится больше другого вовсе без видимых симптомов воспаления. В этом случае, офтальмолог будет испытывать трудность с постановкой точного диагноза и вероятнее всего отправит на консультацию к неврологу.
Нарушение мозгового кровообращения
Если один глаз человека стал выше другого, заметно уже, не закрывается полностью и имеет разной величины зрачки, однозначно требуется компетентная консультация врача-невропатолога. В совокупности названные признаки, могут указывать на развитие сосудистой патологии и нарушение мозгового кровообращения. Для подтверждения этого диагноза, невропатолог должен назначить дополнительное исследование глазного дна и тонометрию (измерение внутриглазного давления), которые проведет офтальмолог.
Когда взрослый человек, постоянно страдающий головными болями, совершенно неожиданно видит, что один его глаз стал больше другого – это повод для незамедлительного обращения к врачу.
Бульбарный синдром, сопровождающийся нарушением речи и частичным параличом мышц лица, как правило, свидетельствует о серьезных нарушениях функции мозга. Он может быть вызван полиневритом, опухолью ствола, стволовым энцефалитом, нарушением кровотока в продолговатом мозге или черепно-мозговой травмой).
Необходимо помнить, что лечением неврологических заболеваний может заниматься только врач.
Воспаление лицевого нерва
Бывают случаи, когда не только один глаз стал больше другого, но и все лицо деформируется с одной стороны: опускается веко, опускается отекшая щека и даже угол рта, выглядит опущенным. При этом, человек испытывает стреляющую, блуждающую от уха к глазу и деснам боль. Эти симптомы характерны для воспаления лицевого нерва, которое нередко вызывает нагноение в зубе либо переохлаждение. Любая боль – это повод пойти к врачу. Тем более, что в описанном случае, самолечение недопустимо.
Боль в зубе всегда хочется погреть, но не в данной ситуации: гнойный процесс после прогревания способен очень быстро распространиться по кровяному руслу и достичь головного мозга, а это жизненно опасно.
Вместе с тем, важно знать, что для лечения острых неврологических заболеваний требуется подбор адекватной схемы медикаментозной терапии. При этом, любые физиотерапевтические мероприятия в этот период совершенно противопоказаны. Иначе, вызванная воспалением деформация лица, может остаться на всю жизнь.
У ребенка один глаз стал больше
Если малыш родился абсолютно нормальным, но спустя какое-то время бдительная мама замечает разную величину его глаз – самое время отправиться на консультацию к офтальмологу и невропатологу. В случае, если названные специалисты, при обследовании, не обнаружили у малыша заболеваний по своему профилю, ребенку, скорее всего нужна консультация хирурга-ортопеда. Подобные симптомы могут быть вызваны сколиотической болезнью. Ведь в человеческом организме все взаимосвязано и искривление позвоночника, вполне может стать причиной неправильного развития мышечно-связочного аппарата, следствием которого становится кривошея. Это заболевание достаточно часто приводит к видимой деформации лицевых мышц. Для исправления подобного дефекта будет достаточно принять курс квалифицированного массажа.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника консультирует детей от 4 лет. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
Материал проверен врачами клиники. 2023 г.
Содержание
- К услуге
- Консультация
- Вступление
- Фото до и после
- Виды и результаты
- Способы выполнения
- Отзывы
- Врачи
Стандарты женской красоты постоянно пересматривают, но изменчивая мода боится трогать глаза. Они, как и сотни лет назад, обязаны быть четко очерченными, чуть удлиненными с приподнятыми внешними уголками. Именно такие были у египетских цариц: прекрасной Нефертити, мудрой Хатшепсут и расчетливой Клеопатры.
Со времён Древнего Египта прошли века, но прекрасные глаза до сих пор заставляют трепетать мужские сердца. Загадочный взгляд из-под пушистых ресниц манит обещанием нежной страсти, перед которым невозможно устоять.
К сожалению, не всем достаются красивые, немного вытянутые к вискам глаза. А если такой подарок и достался, то время беспощадно его испортит. Первые изменения заметны уже в 30 лет – веки становятся тяжёлыми, а внешние уголки ползут вниз. В результате взгляд говорит только об одной страсти – желании наконец-то выспаться. Вернуть взгляду волнующую выразительность поможет кантопластика – операция по изменению разреза глаз.
Кантопексия фото
Посмотрите фото до и после кантопластики. Там представлены фотографии начального состояния пациенток и результат проведенной операции после периода восстановления. Сделайте выбор или обратитесь к нам за дополнительной информацией.
Кантопластика: виды и результат
Кантопластика — это хирургическая коррекция формы глаза, цель которой — изменить форму и разрез (поднять наружный угол выше внутреннего) или (в сочетании с классической блефаропластикой) устранить возрастные изменения в верхней части лица.
При помощи оперативного вмешательства внешний угол глаза поднимается выше внешнего, что меняет форму и разрез. В дополнение к классической блефаропластике операция поможет полностью убрать возрастные недостатки в этой зоне лица.
Рисунок 1. На схеме видно, что латеральная кантальная связка состоит из верхней и нижней части. Ниже латерального кантуса проходит тонкая связка, которая называется нижний удерживатель (retinaculum inferior).
При помощи оперативного вмешательства внешний угол глаза поднимается выше внешнего, что меняет форму и разрез. В дополнение к классической блефаропластике операция поможет полностью убрать возрастные недостатки в этой зоне лица.
За расположение уголка глаза отвечают кантальные связки. Высота их фиксации на надкостнице края орбиты определит, как будет выглядеть эта область. Таких связок две:
- Медиальная – держит угол у переносицы;
- Латеральная – закрепляет внешний уголок глаза.
Последний тип связок состоит из 2 частей, выполняет роль шва с сухожильной вставкой между внешними долями круговой мышцы, которая находится под веками. Также здесь присутствуют коллагеновые волокна из концов хрящей, которые делают ее крепче.
Для определения разреза глаз применяется ось, проведенная от внутреннего уголка к внешнему. По этому признаку все разрезы делятся на 3 типа.
1. Классический. Самый распространенный, чаще встречается в молодости. Оба уголка глаза расположены на одном уровне, ось проведена через низ зрачка.
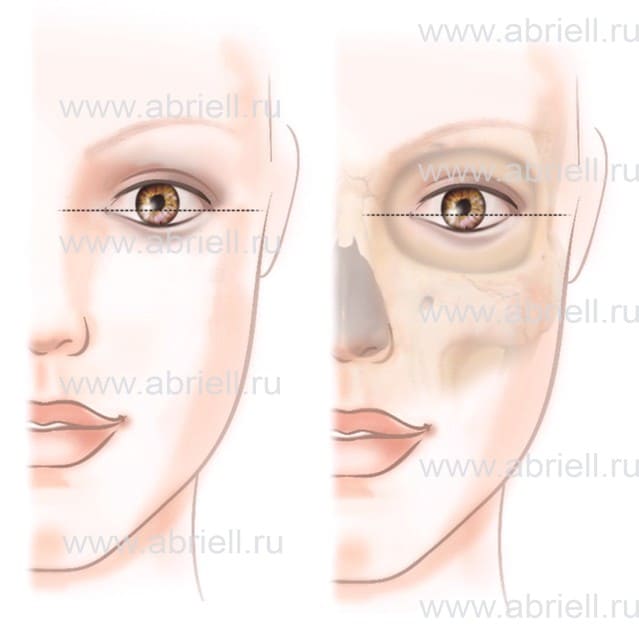
Рисунок 2. Классический разрез глаз.
2. Монголоидный или восточный. Внешний угол приподнят, соединяющая ось проходит посередине зрачка или чуть выше.
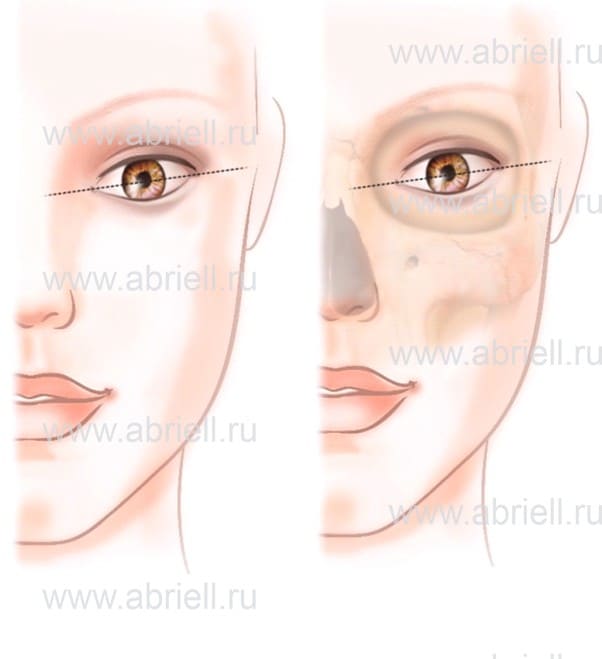
Рисунок 3. Восточный (монголоидный) разрез глаз.
3. Европейский или падающий. Наружный уголок опущен, ось идет ниже зрачка. Форма может быть врожденной или возрастной. С такими глазами даже улыбающееся лицо выглядит печальным. С возрастом кантальные связки растягиваются и становятся дряблыми, что приводит к опущению уголка.
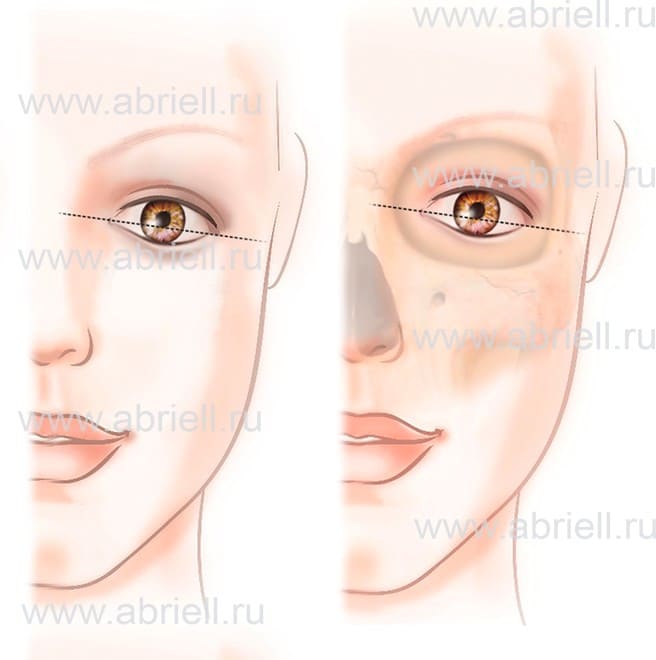
Рисунок 4. Европейский (антимонголоидный, падающий) разрез глаз.
При помощи кантопластики можно сделать глаза слегка раскосыми, подарить им миндалевидные очертания и окутать облик флёром загадочного Востока. В результате лицо полностью преображается. Хирург пересекает кантальную связку, которая поддерживает уголок. Далее сухожилие фиксируется на надкостнице выше начальной точки.
Существует другая похожая операция, кантопексия. Она отличается тем, что связки усиливаются без разреза. Такой способ не всегда позволяет достичь нужных результатов. А при отделении и свободном перемещении связок можно кардинально поменять разрез глаз.
Способы оперативного вмешательства
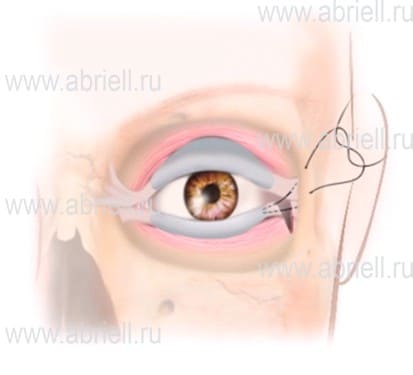
Рисунок 5. Латеральная кантопластика с пересечением нижней латеральной кантальной связки.
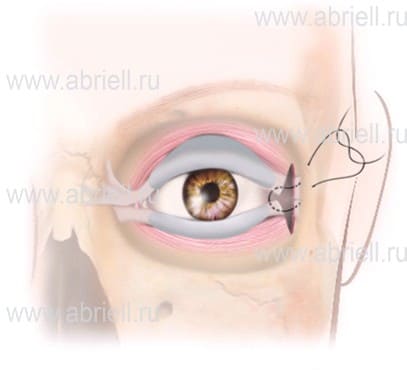
Рисунок 6. Латеральная кантопластика с пересечением верхней и нижней латеральной кантальной связки.
В зависимости от поставленной задачи врачи могут выполнять операцию в сочетании с различными манипуляциями. Различают три основных подхода, каждый из которых может сочетаться с блефаропластикой для выраженного омоложения.
1. Латеральный. Связка разрезается, приподнимается и фиксируется. Она подшивается к надкостнице или сразу к краю кости орбитальной зоны. Способ подходит, чтобы изменить форму или разрез глаз. Все манипуляции происходят через разрез длиной не до 1 см. Доступ в естественной складке века и опыт хирурга позволяют сделать рубец незаметным. Распознать проведенную операцию сможет только профессионал, для остальных причина внезапного преображения останется тайной
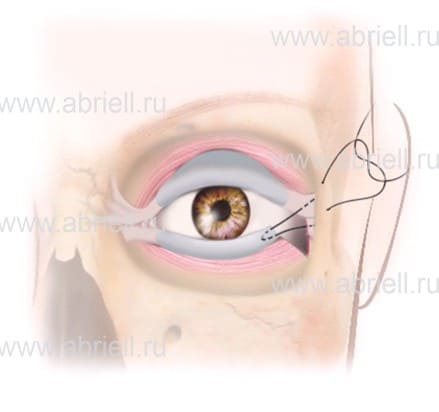
Рисунок 7. Кантопластика с укорочением века и моделированием хряща.
2. Операция с изменением формы хряща. Результатом становится не только подъем уголка глаза, но и уменьшение размера нижнего века. Необходимо при отвисании века, которое делает лицо уставшим.
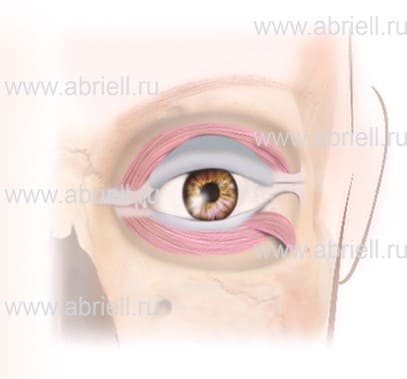
Рисунок 8. Кантомиопластика с выкраиванием мышечного лоскута.
3. Кантомиопексия. Врач вырезает часть круговой мышцы, закрепляя полученный лоскут на сухожильной пластине височной фасции.
Отзывы о кантопластике
«Большое спасибо пластическому хирургу Кочневой И.С. и всей ее команде. Это настоящие профессионалы, которые не только четко выполняют свою работу, но ещё и очень внимательны к пациенткам. В клинику обратилась моя 57-летняя мама. Ей делали блефаропластику, SMAS-пластику (это подтяжка кожи шеи и нижней части лица). Затем была выполнена резекция ДАО и проведен липофилинг лица.
Мама всегда была красивой, эффектной женщиной, но возраст придал её лицу утомлённый вид. Илона Сергеевна вместе со своей командой смогли это исправить. При этом мама осталась собой, не изменились черты лица, она просто снова стала молодой и красивой. Теперь обращение «бабушка» к ней не очень подходит – это красивая, ухоженная женщина с открытым взглядом».
Наталья, 57 лет.
Сделать блефаропластику в сочетании с укорочением нижнего века
Длительность операции зависит от объема работ, обычно требуется 1-2 часа. Все манипуляции можно выполнить под местной анестезией, но пациенты чаще выбирают общий наркоз.
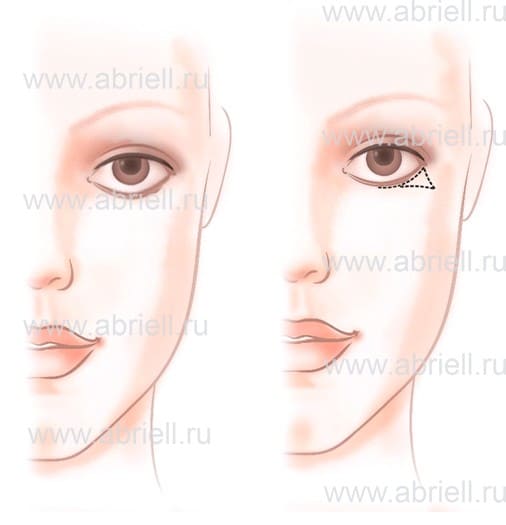
Рис.9. Вид до операции. На рисунке схематично отражены возрастные изменения нижнего века: избытки кожи, мелкая сеточка морщин, «грыжевые мешки». Помимо этого присутствует «слабость» и дряблость века вследствие снижения его тонуса и эластичности. Поэтому веко неплотно прилежит к глазу, провисает. Наружный уголок глаза располагается ниже внутреннего, а глаза кажутся выпуклыми, округленными, видна белая полоска склеры между роговицей и краем нижнего века.
Рис.10. Пунктирными линиями нанесена предоперационная разметка
Перед кантопластикой хирург наносит разметку, которая ограничит обрабатываемую зону. Выполняется она, когда пациента уже привезли в операционную.
Главная линия для разреза, через который будет проводится вся работа, отмечается на расстоянии 1-2 мм от зоны рост ресниц. Если нужно убрать лишнюю кожу с нижнего века, то возле внешнего уголка глаза будет нарисован треугольник. Его основание не больше 1-3 мм.
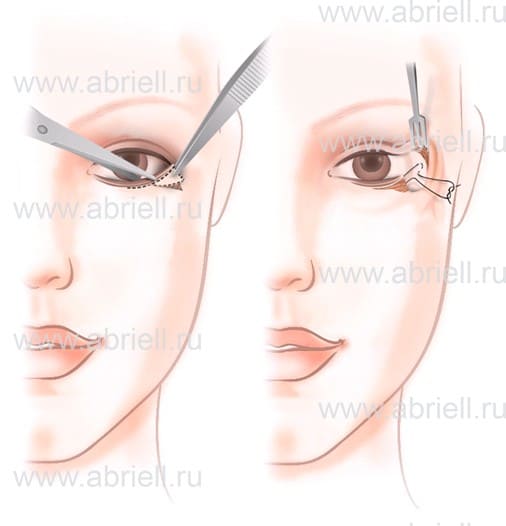
Рис.11. Иссечение треугольного кожно-хрящевого лоскута нижнего века.
Рис.12. Фиксация нитью хряща века к надкостнице наружного края орбиты.
На первом этапе операции ткани нижнего века наполняют медикаментозным составом. В него входит физиологический раствор и адреналин, который вызывает спазм сосудов. Также к смеси добавляют анестетик. Это может быть новокаин, ультракаин, лидокаин или похожее по действию вещество.
Инфильтрация нижнего века нужна, чтобы дряблая кожа натянулась. Без этого ровный и аккуратный разрез не получится, а значит и шов останется заметным. Также лекарственная смесь дополнительно обезболивает ткани, облегчает их отсоединение в ходе операции и снижает кровоточивость. Поэтому во время реабилитации не появится много синяков.
После того как нужный объем жидкости введен, наступает время разметки. По этим линиям хирург делает надрезы скальпелем. Обозначенный треугольный участок удаляется на всю толщину нижнего века при помощи острых ножниц.
Затем между тарзальной пластиной и надкостницей накладывается 1-2 узловых шва. Делается это рассасывающимися нитями, поэтому внутренние швы не нужно удалять. Так кожа фиксируется в новом положении.
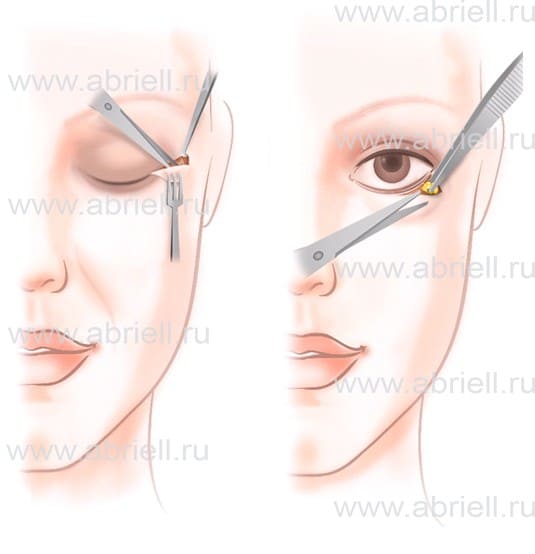
Рис. 13,14. Отслойка кожи и удаление наружной жировой «грыжи».
На следующем этапе отслаивается кожа на нижнем веке, чтобы открыть и удалить жировые грыжи. Они виновны в появлении мешков под глазами, создании усталого и неухоженного вида.
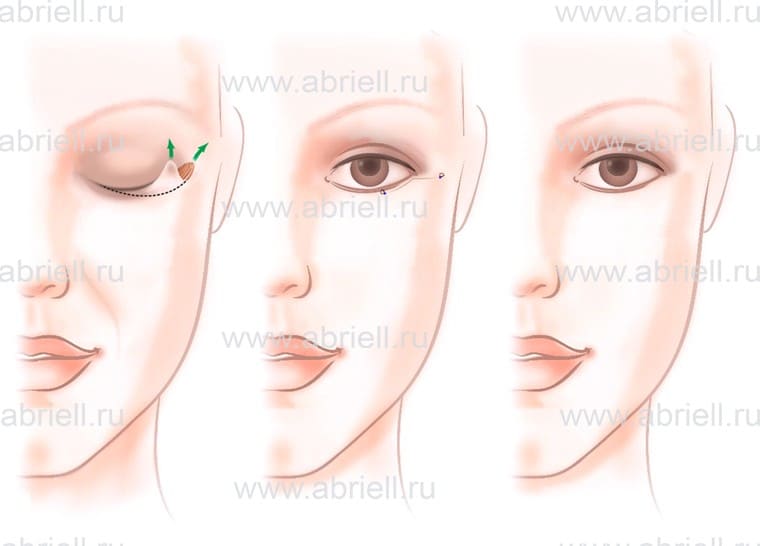
Рис.15.Разметка удаляемого участка кожи
Рис.16. Наложен внутрикожный шов
Рис. 17. Окончательный вид после операции
Освобожденный участок кожи расправляется, чтобы он лежал ровно. Кожа быстро сжимается, поэтому реальный её избыток получается мизерным. Участок готовится к удалению, маркируется, а потом иссекается при помощи острых ножниц.
Теперь хирург накладывает швы нерассасывающейся нитью, поэтому через 5-7 дней после операции их необходимо снять. Первое время рубец на месте разреза имеет ярко-розовый цвет, хорошо выделяется на коже. Постепенно он бледнеет, становясь незаметным. Так как разрез проводится рядом с ресничным краем, его легко маскировать при помощи косметики. А после полного восстановления и этого не потребуется.
Клиника «Абриелль»
г. Санкт-Петербург, Средний проспект В.О, д. 85
Телефон: +7 (981) 187-87-87
Мы работаем ежедневно с 09:00 до 21:00
Незначительная асимметрия лица абсолютно естественна. Но если в какой-то момент один глаз становится заметно меньше или больше другого, это сигнализирует о развитии определенных патологий, которые требуют безотлагательного лечения.
Причины возникновения разницы в размерах глаз
Причины того, что один глаз становится меньше другого, могут быть самыми разными — от временных реакций до начала развития серьезного заболевания. Игнорировать данный симптом не стоит. Перечислим основные факторы, которые могут его вызвать.
Инфекции
Инфекции нередко приводят к припухлости век, из-за чего Пациенту кажется, что один глаз заметно уменьшается. Так происходит, например, при конъюнктивите (воспалении слизистой оболочки и век) и при ячмене. Однако в таком случае описываемое явление имеет временный эффект и проходит сразу же после терапевтического снятия инфекционного воспаления.
Травмы
Даже небольшой синяк в области глаз может вызвать припухлость и отек, которые зрительно увеличивают поврежденный глаз. При получении травмы глаза консультация врача-офтальмолога обязательна: необходимо убедиться в том, что важные для зрения структуры глаза не повреждены.
Первая помощь при ушибе глаза — приложить к ударенному месту что-нибудь холодное — например, замороженный продукт, обернутый в несколько слоев ткани или марли, чтобы не вызвать термальный ожог. Холод поможет снять воспаление и предотвратить образование сильной опухоли.
Неврология
Если один глаз стал меньше другого без видимой причины, то это может быть нарушением нервной системы или каких-либо системных заболеваний организма.
Бульбарный синдром
Бульбарный синдром — это патологический процесс, происходящий в головном мозге. На ранних стадиях данное заболевание может проявляться изменением размеров глаз. В таком случае откладывать поход к врачу категорически нельзя — развитие патологии приводит к серьезным последствиям и даже параличу.
При бульбарном синдроме пораженный глаз перестает правильно функционировать, у Пациента меняется размер глаз, а также не происходит полное смыкание век.
Аналогичные признаки могут наблюдаться и на ранних стадиях опухоли мозга.
Воспаление тройничного нерва
Привести к разнице в размере глаз может также и воспаление тройничного нерва. В таком случае Пациент испытывает боли, которые отдают в ухо и приводят к сильным мигреням.
Диагностика и лечение разного размера глаз
Визуальное уменьшение или увеличение одного из органов зрения — тревожный сигнал о проблемах в организме. Но не стоит паниковать. Данный симптом не всегда указывает на опасные заболевания. При этом медлить также не стоит с обращением за медицинской помощью. Только специалист может определить истинную причину изменений, снять дискомфортные ощущения и подобрать при необходимости правильное лечение.
В Глазной клинике доктора Беликовой ведут прием только эксперты — врачи-офтальмологи первой и второй категории, лазерные хирурги, нейроофтальмологи, глаукоматологи, кандидаты и доктора медицинских наук. Мы всегда готовы вам помочь.


![Экзофтальмометрия [18] Экзофтальмометрия [18]](https://probolezny.ru/media/bolezny/ekzoftalm/ekzoftalmometriya-18_s.jpeg)