Виды отёков ног
В зависимости от процессов, которые протекают в организме, отёки ног можно разделить на воспалительные и невоспалительные.
Воспалительные отёки часто сопровождаются другими симптомами: кожа в месте поражения становится красной и горячей.
По распространённости отёки бывают локализованными (местными) и генерализованными — возникают сразу на нескольких участках тела, например затрагивают нижние конечности и лицо.
Также отёки ног делятся на односторонние (отекает одна нога) и двусторонние, или симметричные (распространяются на обе ноги).
Односторонние отёки чаще развиваются при тромбозах или травмах ног. Двусторонние отёки указывают на системную патологию, например на нарушение работы почек, сердца или сосудов.
Отёк одновременно обеих ног может быть признаком системных патологий — заболеваний почек, сердца и сосудов
В зависимости от причины различают несколько видов отёков ног. Застойные обычно возникают у людей с хронической сердечной недостаточностью, заболеваниями почек, варикозом, тромбофлебитом — воспалением стенок сосудов с образованием тромбов. Гидремические отёки ног — частый спутник гломерулонефрита, пиелонефрита, почечной недостаточности.
Кахексические (голодные) отёки бывают при истощении, когда в организм поступает слишком мало питательных веществ или они не усваиваются. Как правило, такие отёки развиваются у пациентов со злокачественными новообразованиями, тяжёлыми патологиями органов желудочного тракта, а также с хронической анемией.
Аллергические отёки появляются после контакта с аллергеном или укуса насекомого. Они прогрессируют очень быстро и сочетаются с кожным зудом и сыпью.
Механические отёки ног — результат травм костей или мягких тканей.
Механический отёк может появиться при серьёзных травмах, например при переломах костей ног
Физиологические причины отёков ног
У здоровых людей отёки ног бывают по вечерам, особенно если в течение дня пришлось долго стоять, сидеть в неудобной позе или поднимать тяжести. Риск отёков выше, если на улице жара или в помещении слишком душно, человек пьёт много воды, ест солёную пищу или находится на большой высоте, например в горах. Кроме того, отёки ног часто бывают у бегунов — именно поэтому спортсменам рекомендуют приобретать кроссовки на пару размеров больше.
У женщин отёк ног может появиться после ношения неудобной или узкой обуви, туфель на высоком каблуке
Физиологические отёки ног симметричные, обычно охватывают стопы и лодыжки, реже — голени. После отдыха или прохладного душа они бесследно исчезают.
Такие отёки — нормальная реакция организма. Для здоровья они не опасны.
Колебания гормонального фона у женщин
У женщин лодыжки могут отекать перед менструацией. Это объясняется гормональными колебаниями: уровень эстрогенов в крови повышается, что приводит к задержке жидкости в организме.
Проявления отёков ног в предменструальном периоде:
- отёки локализуются на ступнях и голеностопах;
- самостоятельно проходят в первые дни цикла;
- могут отекать и другие части тела — лицо, живот.
У беременных женщин также часто отекают ноги. У них это связано с другим гормоном — прогестероном. Его концентрация растёт, тонус сосудов снижается, кровь в них застаивается. Кроме того, вены и артерии может передавливать растущий плод — так бывает на поздних сроках беременности. В этом случае также развиваются отёки.
Проявления отёков ног у беременных:
- отёки появляются на обеих лодыжках, голенях и тыльной стороне стоп;
- на ощупь они мягкие и безболезненные.
Патологические причины отёков ног
Отёки ног могут указывать на серьёзные заболевания, требующие тщательной диагностики и лечения — обычно в этом случае ноги отекают постоянно, ситуация не улучшается после отдыха или прохладного душа.
Заболевания почек
Отёк стоп и голеней часто бывает при нарушении работы почек. В этом случае отёки симметричные, мягкие, а кожа ног может приобрести желтоватый оттенок.
Патологии почек, которые сопровождаются отёками ног:
- нефротический синдром — симптомокомплекс, при котором избыточное количество белка выводится из организма с мочой. Из-за этого жидкость в организме накапливается (развиваются отёки), повышается концентрация жиров в крови, а уровень белка, наоборот, падает. Так бывает при системной красной волчанке, сахарном диабете, лейкозах, вирусных и бактериальных инфекциях;
- хроническая почечная недостаточность — нарушение выделительной способности почек. Обычно развивается на фоне хронических заболеваний почек или после удаления почки;
- гломерулонефрит — воспаление почечных клубочков;
- амилоидоз почки — отложение в тканях почек нерастворимого белка амилоида. Со временем это приводит к сбоям в работе органа и почечной недостаточности;
- мембранозный гломерулонефрит — повреждение и утолщение почечных клубочков. Чаще всего болезнь возникает на фоне красной волчанки, гепатита B, гепатита C, сифилиса, рака крови;
- нефропатия беременных — одна из форм позднего токсикоза, которая, помимо отёков, сопровождается артериальной гипертензией и повышением уровня белка в моче.
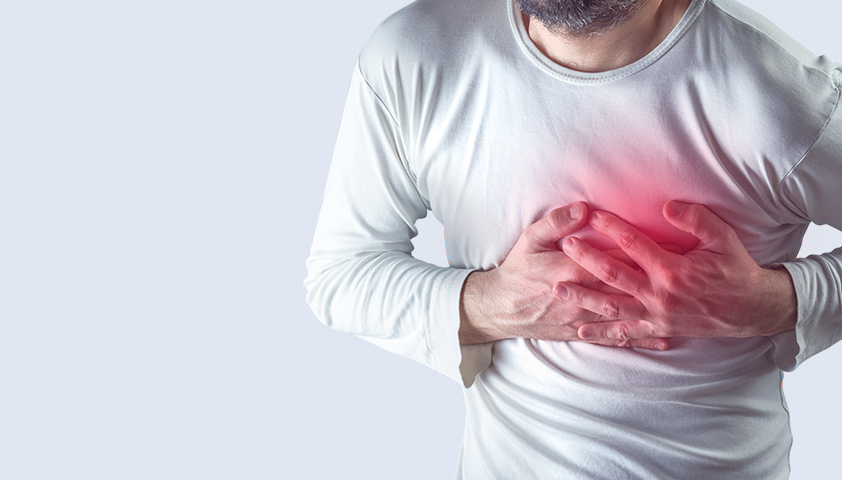
Патологии сердца
Ещё одна возможная причина отёков ног — заболевания сердца. Как правило, ноги при сердечных патологиях отекают сильнее, чем при болезнях почек. Отёки симметричные, плотные. Кожа над ними прохладная, с синюшным оттенком.
Болезни сердца, которые сопровождаются отёками ног:
- сердечная недостаточность — нарушение способности сердца перекачивать кровь. Помимо отёков, болезнь проявляется одышкой, хрипами в лёгких, слабостью и утомляемостью;
- амилоидоз сердца — отложение нерастворимого белка амилоида в сердечной мышце (миокарде);
- кардиосклероз — патология, при которой функциональная ткань сердечной мышцы (миокарда) постепенно замещается соединительной, жёсткой и неэластичной;
- кардиомиопатия — патология, при которой миокард утолщается, в результате кровь хуже циркулирует по сосудам;
- констриктивный перикардит — воспаление околосердечной сумки, при котором уплотняется и утолщается ткань, покрывающая сердце.
Сердечная недостаточность — частая причина отёков ног
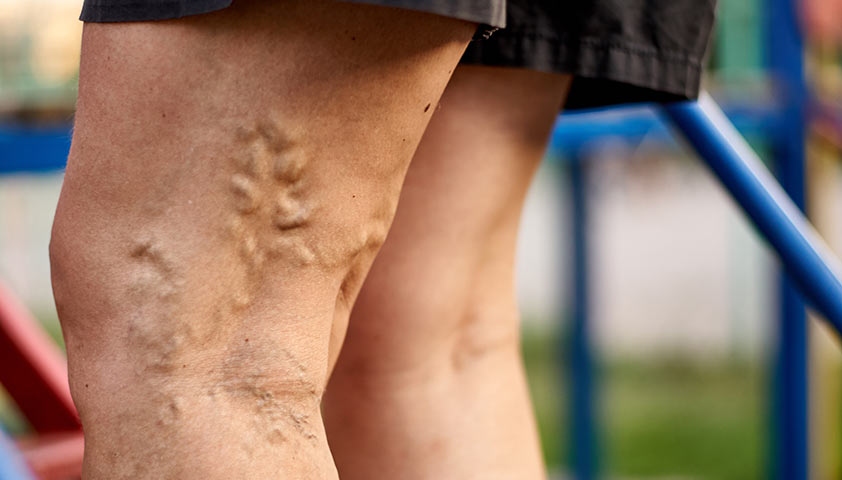
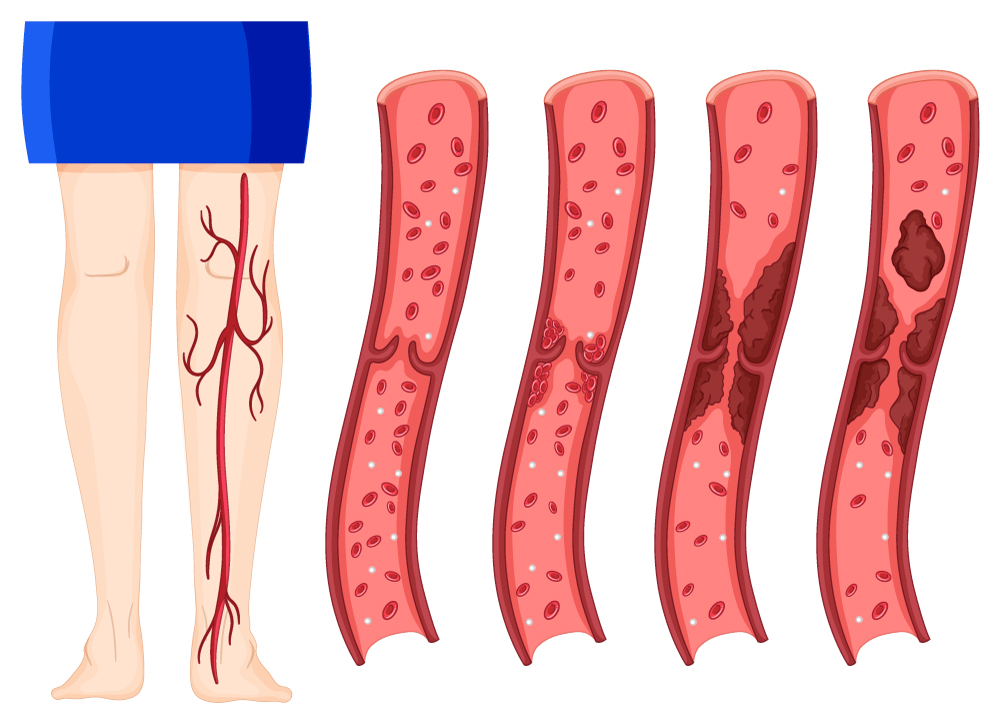
Сосудистые патологии
Отёки ног, вызванные сосудистыми патологиями, сильнее всего видны в области лодыжек. Они плотные, стойкие и усиливаются после долгого стояния на ногах.
Патологии сосудов, которые сопровождаются отёками ног:
- варикозная болезнь вен — заболевание, при котором стенки вен истончаются, просвет сосудов увеличивается, образуются узлы;
- тромбоз глубоких вен — патология, при которой в венах образуются кровяные сгустки и не дают крови нормально циркулировать;
- посттромбофлебитическая болезнь — нарушение венозного оттока из нижних конечностей, которое развивается после перенесённого тромбоза вен.
Факторы риска развития варикоза — беременность, избыточный вес, малоподвижный образ жизни, генетическая предрасположенность
Болезни суставов
В числе причин, по которым ноги могут отекать, — заболевания суставов, чаще всего артрит и артроз.
Артрит — воспаление суставов, которое развивается на фоне аутоиммунных заболеваний, травм, инфекций, генетической предрасположенности и нездорового образа жизни.
Факторы, повышающие риск развития артрита:
- возраст старше 40–50 лет;
- травмы — ушибы, вывихи и переломы;
- бактериальные, вирусные или грибковые инфекции;
- аутоиммунные патологии (когда иммунная система по ошибке начинает атаковать ткани собственного организма);
- наследственность.
Помимо отёков ног, артрит проявляется болью в суставе, припухлостью, ограничением его подвижности.
Артроз — хроническое прогрессирующее заболевание, при котором разрушаются суставные хрящи и деформируются кости.
Факторы, повышающие риск развития артроза:
- возраст старше 40–50 лет;
- травмы и деформации суставов;
- ожирение;
- артрит;
- болезни, связанные с нарушением обмена веществ (например, подагра);
- эндокринные заболевания (в том числе сахарный диабет);
- гемофилия — врождённое нарушение свёртываемости крови;
- варикоз вен;
- очаги хронической инфекции;
- наследственность;
- частые переохлаждения.
Артроз может долго протекать бессимптомно. Затем у человека появляется ноющая боль в суставе, которая может усиливаться при перемене погоды, отекают ноги, возникает чувство скованности суставов по ночам и после пробуждения.
Травмы
Отёк — типичный симптом травм мягких тканей, костей и суставов. В этом случае он односторонний, локализован в области повреждения, может сочетаться со ссадинами, кровоподтёками, синюшностью кожи.
Основные виды травм, которые сопровождаются отёком ног:
- ушибы;
- гематомы;
- повреждения связок;
- разрыв мениска — хрящевой ткани, которая работает как амортизатор в суставе;
- перелом;
- вывих.
Если травма незначительная, отёк спадает через пару дней. При серьёзных повреждениях отёк обширный, нарастает в течение 3–4 дней и сопровождается внутрикожными и подкожными кровоизлияниями, синюшностью кожи.
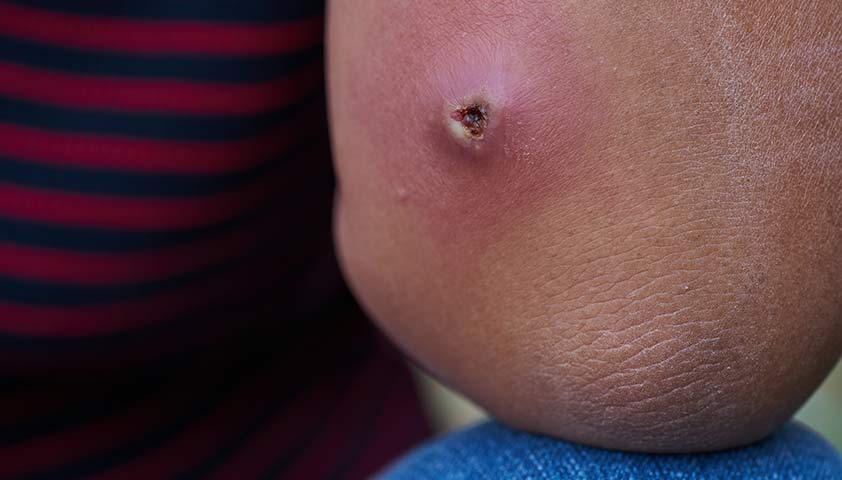
Гнойные процессы
Характерные признаки гнойного процесса — плотный быстро нарастающий отёк, дёргающие боли, синюшно-багровая окраска кожи, повышение температуры.
Основные виды гнойных процессов, которые сопровождаются отёком ног:
- фурункул — гнойное воспаление фолликула (волосяного мешочка);
- карбункул — острое обширное гнойно-некротическое воспаление нескольких волосяных мешочков или сальных желёз;
- абсцесс — воспаление мягких тканей с образованием полости, заполненной гноем;
- флегмона — гнойное воспаление в жировой клетчатке, которое не имеет чётких границ и распространяется на окружающие ткани;
- остеомиелит — гнойное воспаление костей и костного мозга.
Основная причина появления фурункула — бактериальная инфекция, которую в большинстве случаев вызывает золотистый стафилококк
Другие причины
Иногда отёки ног развиваются при эндокринных нарушениях, патологиях нервной системы, а также после приёма некоторых лекарственных препаратов — противодиабетических и сосудорасширяющих средств, нестероидных противовоспалительных препаратов, блокаторов кальциевых каналов (их назначают при артериальной гипертензии).
Обычно в таких случаях отёки ног незначительные, симметричные, мягкие. Они стабильно сохраняются в течение дня, к вечеру могут усиливаться.
Диагностика
Диагностикой причин, которые спровоцировали отёк ног, занимаются врачи-терапевты. При необходимости они направляют пациента к узким специалистам — флебологам, сосудистым хирургам.
Перед осмотром врач проводит анализ жалоб и изучает историю болезни пациента. На приёме врач узнаёт, страдает ли пациент хроническими заболеваниями, какой образ жизни ведёт, когда возникают отёки и что этому способствует.
Затем врач проводит осмотр. Это важная часть диагностики, во время которой специалист оценивает нижние конечности визуально: определяет характер и локализацию отёков, гематом, расширенных сосудов и повреждений кожи, нарушений движений и чувствительности. Затем он проверяет, как меняется характер отёков при прикосновениях, движении и изменении положения нижних конечностей.
Инструментальные исследования
Чтобы уточнить диагноз, используют инструментальные исследования.
Ультразвуковое исследование помогает выявить нарушения кровообращения и лимфотока, а также признаки воспаления в мягких тканях.
Доплерографическое исследование сосудов ног помогает определить, вызван ли отёк нарушением кровообращения.
Рентгенографическое исследование и компьютерная томография позволяют визуализировать кости, сухожилия и суставы. Их назначают при подозрениях на заболевания опорно-двигательного аппарата.
МРТ назначают, чтобы оценить степень воспалительных изменений в суставах, состояние мягких тканей и сухожильного аппарата.
Лабораторные исследования
Клинический анализ крови позволяет оценить общее состояние организма, диагностировать воспалительный процесс.
3.9.1.
Вен. кровь (+230 ₽)
Клинический анализ крови — исследование состава крови, которое позволяет оценить общее состояние здоровья, выявить воспаление, бактериальные, вирусные и грибковые инфекции, а также помочь в диагностике анемий, заболеваний кроветворных органов, аллергических реакций и аутоиммунных болезней.




Биохимический анализ крови помогает оценить состояние жизненно важных органов и исключить хронические заболевания, которые могли стать причиной отёков ног.
28.339.
Вен. кровь (+230 ₽) 1 день
Комплекс позволяет проверить работу почек, печени и жёлчного пузыря, а также выявить опасные нарушения обмена веществ.

Анализ крови на гликированный гемоглобин позволяет исключить сахарный диабет.
1.18. Колич.
Вен. кровь (+230 ₽) Колич. 1 день
Исследование определяет среднюю концентрацию глюкозы в крови в ретроспективе за три месяца. Анализ используют для ранней диагностики сахарного диабета и предиабета, а также для контроля эффективности лечения этих заболеваний.

Общий анализ мочи помогает оценить работу почек и мочевыделительной системы.
Общий анализ мочи включает в себя физико-химическое исследование мочи (цвет, плотность, состав) и микроскопическое изучение её осадка. Общий анализ мочи назначают для проверки состояния организма, для выявления патологий мочевыделительной системы, желудочно-кишечного тракта, эндокринных, инфекционных и воспалительных заболеваний.




Анализ на холестерин позволяет оценить состояние жирового обмена и риск атеросклероза.
27.3. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

28.591.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Лечение
Отёк ног — не самостоятельное заболевание, а симптом, который может указывать на травму ног, патологии почек, сердца и сосудов, гнойные процессы и некоторые другие болезни (аутоиммунные, эндокринные). Поэтому в первую очередь нужно выяснить причину и воздействовать на неё.
Первая помощь
Если отёки ног вызваны физиологическими причинами (чрезмерными нагрузками во время бега, долгого стояния или сидения в неудобной позе, узкой или неудобной обувью), нужно прилечь и слегка приподнять ноги. Для этого под них можно положить подушку или свёрнутый плед. Иногда помогает прохладный душ.
Если причина отёков — травма ноги, то до визита к врачу следует приложить к повреждённому месту пакет со льдом. При артрозах и артритах терапию подбирает врач.
Если есть подозрение, что отёк ног вызван патологией почек, сердца или сосудов, нужно обратиться к соответствующему специалисту.
Консервативная терапия
Тактика лечения зависит от причины, которая вызвала отёки ног. При патологиях почек обычно назначают бессолевую диету или рацион с минимальным содержанием соли. Терапия может включать антибактериальные лекарственные средства, диуретики, препараты, снижающие давление.
При заболеваниях сердца назначают диуретики, сердечные гликозиды, ингибиторы АТФ, антикоагулянты.
Болезни суставов лечат нестероидными противовоспалительными средствами и специфическими препаратами в зависимости от причины артрита. При варикозе применяют венотоники и флебопротекторы. Они укрепляют вены и способствуют нормализации кровообращения.
Схему приёма каждого препарата, дозировку и длительность курса определяет врач.
Дополнительно могут назначить ношение компрессионного белья, физиотерапию, лечебную физкультуру, лимфодренажный массаж.
Хирургическое лечение
Если медикаментозная терапия не помогает, может потребоваться хирургическое лечение. При болезнях почек в этом случае проводят трансплантацию — пересадку здоровой почки от донора.
При сердечных патологиях оперируют перегородки, камеры и клапаны сердца, имплантируют кардиостимулятор, выполняют радиочастотную абляцию — удаляют патологически изменённые ткани электрическим током определённой частоты.
Для лечения варикоза применяют склеротерапию: с помощью тонкой иглы или микрокатетера вводят в поражённый сосуд специальный препарат — склерозант, который склеивает вену. И в дальнейшем она становится не видна.
Для лечения заболеваний суставов может потребоваться артропластика — имплантация искусственного сустава.
Фурункулы, абсцессы, карбункулы и флегмоны хирург вскрывает, удаляет гнойное содержимое и очищает полость, чтобы из неё перестал выделяться гной.
Источники
- Варикозное расширение вен нижних конечностей : клинические рекомендации / Ассоциация флебологов России, Ассоциация сердечно-сосудистых хирургов России, Российское общество хирургов, Российское общество ангиологов и сосудистых хирургов. 2021.
- Клинические рекомендации : клинические рекомендации / Ассоциация сердечно-сосудистых хирургов России, Ассоциация флебологов России, Ассоциация нейрохирургов России. 2020.
Многим знакома такая ситуация: снимаешь вечером обувь и видишь, что ступни и щиколотки припухли. Обычно это воспринимается как должное, дескать, ничего страшного — к утру все пройдет. Однако если ноги отекают регулярно, стоит задуматься: все ли в порядке с организмом?
Сильчук Евгений Сергеевич
Хирург-флеболог, заведующий отделением терапии ХВН и лимфологии, кандидат медицинских наук
О причинах появления отеков и о том, что нужно делать, чтобы вернуть ногам здоровье, мы побеседовали с заведующим отделением лимфологии и хронической венозной недостаточности клиники «Центр Флебологии», хирургом-флебологом Евгением Сергеевичем Сильчуком.
— Допустим, под вечер ноги отекают и болят у молодых женщин, что за этим стоит?
— Скорее всего, проблемы с ногами возникли из-за малоподвижного образа жизни. Также очень важно и то, какую обувь женщина носит. Например, врачи не рекомендуют регулярно носить обувь с каблуком выше 5-6 сантиметров. Дело в том, что отток крови и лимфы от ног осуществляется в основном за счет сократительной способности икроножных мышц. Если мышцы в тонусе — застоя не будет, а, значит, не будет и отека.
Когда женщина ходит на высоких каблуках, икроножные мышцы практически не сокращаются, в результате чего и возникает отек. Особенно он будет заметен ближе к вечеру, когда женщина приходит домой и снимает обувь. Ноги гудят… Хочется вытянуться на диване и положить ноги на возвышение.
— Это поможет?
— Мне однажды попадалась популярная статья про здоровый образ жизни, где автор советовал в конце каждого часа на пятнадцать минут поднимать ноги вверх. Конечно, мало кто может себе такое позволить, но это действительно очень полезно. Происходит, так называемый, постуральный дренаж, когда кровь и лимфа под собственной тяжестью оттекает из опухших ног.
Есть и более простые, но столь же эффективные методы. Например, можно несколько раз подряд переступить с носка на пятку и обратно, разминая мышцы голени.
— Наверное, и по лестницам полезно ходить?
— Безусловно. Я всегда рекомендую своим пациентам не стоять в метро на эскалаторе, а проходить вверх. А вот спускаться по лестнице вниз совсем не так полезно — потому что каждый такой шаг дает гидростатический удар по сосудам, как при степ-аэробике. Впрочем, это не означает, что вообще не стоит ходить по лестницам вниз, просто подниматься намного полезнее.
— Евгений Сергеевич, какие виды спорта помогут избавиться от отеков?
— Я настоятельно рекомендую всем заниматься водными видами спорта, в первую очередь аквааэробикой: с одной стороны, человек много двигается, получая хорошую физическую нагрузку, с другой — вода оказывает давление на кожу, не давая сосудам расширяться, а ногам отекать. Очень полезно плавать, особенно в морской воде. Хороший эффект дают все динамичные виды спорта — бег, лыжи, велосипед, коньки, и даже простая ходьба. Вообще, я считаю, что, если нет противопоказаний, любой человек в день должен проходить не меньше трех-пяти километров.
— А чем заниматься не следует?
— Вредны те виды спорта, которые часто приводят к травмам: горные лыжи, сноуборд… Да тот же футбол! Еще больший вред может принести тяжелая атлетика.
Понятно, что многие люди хотят поддерживать себя в хорошей форме и для этого идут в тренажерные залы. Однако увлечение силовыми упражнениями с поднятием тяжестей может сыграть с ними дурную шутку. Во время таких упражнений происходит сокращение мышц брюшного пресса, при этом увеличивается внутрибрюшное давление, переходящее на нижнюю полую вену, одну из самых главных вен нашего организма, которая собирает кровь от таза и нижних конечностей. Всё это приводит к ухудшению кровотока. Поэтому я рекомендую всем, кто все же хочет заниматься на таких тренажерах, обязательно надевать на занятия качественный компрессионный трикотаж.
Кстати, занятия статическими видами спорта, например, йога с растяжкой, тоже не очень хорошо действуют на кровеносные сосуды.
— Очень часто на отеки жалуются беременные женщины. Почему у них возникают проблемы с ногами?
— Беременность — это очень сложный процесс. В организме женщины происходят серьезные изменения в области малого таза, в частности, увеличивается матка, которая начинает давить на крупные сосуды, расположенные вокруг. В результате ухудшается циркуляция крови, что и приводит к отекам.
Имеют значение и гормональные изменения, которые происходят в женском организме во время беременности, они тоже часто приводят к возникновению отеков.
— Что же делать беременным, которые хотят избежать подобных проблем?
— Обычно с жалобами на отеки обращаются женщины на ранних сроках беременности. Я могу рассказать, что делаем мы в нашей клинике. Прежде всего, проводим всестороннюю диагностику. Понятно, что ни о каких радикальных лечебных процедурах, если нет серьезных осложнений, речи не идет. Мы рекомендуем только профилактические меры.
После диагностики, когда становится понятно, с какой проблемой мы имеем дело, назначается лечебный трикотаж. Если отеки сильные, советуем носить его практически каждый день. На сегодня это самое эффективное средство для профилактики отеков и варикозного расширения вен у беременных.
— А как же упражнения для икроножных мышц?
— Если дело касается женщины «в положении», любая дополнительная физическая активность обязательно должна обсуждаться с гинекологом, кардиологом, терапевтом.
— Мы с Вами говорили о практически здоровых людях, но ведь отеки могут оказаться и симптомом какого-либо заболевания?
— Да, это так. Появление отеков может говорить о проблемах с почками, сердцем, лимфатическими сосудами и т.д. Довольно часто причина кроется в варикозном расширении вен. И во всех этих случаях одними упражнениями и компрессионным трикотажем не обойтись — необходима полноценная диагностика и адекватное лечение.
— Есть еще специальные мази от отеков…
— Большинство подобных мазей обладает не лечебным, а профилактическим действием. Они могут улучшать микроциркуляцию крови и венозный отток, но не уберут первопричину появления отека.
— То есть, если у женщины стали по вечерам чуть-чуть отекать ноги, ей уже стоит спешить к врачу?
— Лично я считаю, что если возникают проблемы, всегда нужно обращаться за консультацией к специалисту. В первую очередь, к врачу флебологу.
Профилактика всегда лучше, чем лечение. Недавно, например, на одном научном конгрессе мои французские коллеги рассказывали, как у них проходит диспансеризация молодежи. Всех девушек, которые проходят медицинский осмотр, обязательно спрашивают, есть ли у кого-то из членов их семьи варикоз. И если ответ положительный, то врач обязательно порекомендует им использовать для профилактики компрессионный трикотаж. При этом он рассказывает о причинах заболевания вен, объясняет, как правильно себя вести, как заботиться о здоровье ног.
К сожалению, в нашей стране принято обращаться к врачу только тогда, когда уже «гром грянул». О какой профилактике может тут говорить? А ведь развитие профилактической медицины во многом зависит от сознательности пациентов.
— И все-таки, что должно подсказать человеку, что тянуть с визитом к врачу уже нельзя?
— Если ноги отекают систематически, если отек появившийся вечером не спадает к утру, если одновременно с отеками появились другие неприятные симптомы. Или если ноги отекают очень сильно.
— А о чем говорит сильный отек?
— Сильные отеки ног — главный симптом очень серьезной болезни, которая называется лимфедема. Ее суть: нарушение нормального оттока лимфы через лимфатические сосуды. Если отеки, возникающие вечером, не исчезают к утру, если в местах отеков начинает изменяться кожа, то велика вероятность, что у человека лимфедема и следует срочно обращаться к специалисту.
— Это лечится?
— Лимфедема требует комплексной терапии, и в России не так много центров, которые занимаются подобными проблемами. Однако в нашей клинике мы смогли добиться значительных успехов, так что сейчас к нам даже приезжают лечиться пациенты из-за рубежа.
— Евгений Сергеевич, когда Вы говорили об отеках, то чаще упоминали женщин, а у мужчин ноги реже отекают?
— Отеки бывают, как у женщин, так и у мужчин. Это не болезнь, а сигнал о неблагополучии в организме, а уж в чем именно заключается проблема — должны разбираться специалисты. В любом случае, выжидать, что все как-нибудь «само пройдет», недопустимо.
Отеки ног — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Отеки ног – очень распространенная проблема среди пациентов старшего возраста. Реже они встречаются у людей среднего возраста, совсем редко – у подростков и детей.
Отеки образуются в результате скопления избыточного количества жидкости в тканях.
Сами по себе отеки ног очень редко приводят к серьезным осложнениям. Они скорее являются показателем наличия патологии сердечно-сосудистой системы, почек, печени, желудочно-кишечного тракта.
Разновидности отеков ног
Отеки нижних конечностей классифицируются по нескольким параметрам.
- Воспалительные и невоспалительные отеки.
Выделяют отеки воспалительные и невоспалительные. Первые развиваются на фоне воспаления и характеризуются наличием покраснения, болезненности, повышением температуры мягких тканей в месте воспаления, что в большинстве случаев не свойственно невоспалительным отекам.
- Локализованные и генерализованные отеки.
По распространенности отеки могут быть локализованными и генерализованными. Локализованные (местные) отеки возникают на отдельных участках тела, например, на ногах. Генерализованные отеки возникают сразу в нескольких местах (на ногах, пояснице, лице) или даже по всему телу.
- Односторонние и двусторонние отеки.
Для понимания причины отеков важна такая их характеристика, как симметричность, поэтому отеки ног подразделяют на двусторонние и односторонние.
Еще одним параметром, важным для оценки отеков ног, является их распространенность: в одних случаях они могут захватывать лодыжки, в других – подниматься выше колена.
Возможные причины отеков ног
Как было отмечено выше, отеки развиваются в результате избыточного скопления жидкости в тканях. Почему это происходит, и откуда берется жидкость?
Из капилляров часть плазмы выходит в межклеточное пространство и образует тканевую жидкость.
Причинами повышенного поступления жидкости в ткань могут стать высокое артериальное давление, уменьшение содержания белков в плазме крови, увеличение проницаемости сосудов при различных инфекционно-воспалительных, аллергических и иных заболеваниях. Среди основных причин нарушения оттока жидкости из тканей следует отметить механические препятствия (например, тромбы) в венах нижних конечностей, нарушение работы венозных клапанов, повреждение лимфатических сосудов, а также сердечную недостаточность, при которой сердце не справляется с притоком венозной крови, и она застаивается в венах.
При каких заболеваниях возникают отеки на ногах?
Отеки являются симптомом большого числа заболеваний, как терапевтического, так и хирургического профиля. Отеки ног наиболее характерны для следующих патологий:
- сердечная недостаточность;
- хроническая венозная недостаточность, варикозная болезнь, тромбозы вен нижних конечностей;
- нарушение оттока лимфы по лимфатическим сосудам при паразитарных заболеваниях, после травм и операций;
- инфекции мягких тканей нижних конечностей.
Генерализованные отеки, в т. ч. на ногах, являются симптомами таких заболеваний, как:
- почечная недостаточность вследствие врожденных или иммуновоспалительных заболеваний, длительно текущей артериальной гипертензии, сахарного диабета, бесконтрольного приема лекарственных препаратов, тяжелых отравлений химическими веществами;
- печеночная недостаточность вследствие гепатита, цирроза, жирового перерождения печени;
- длительно текущие заболевания желудочно-кишечного тракта (гастрит, энтерит, хронический панкреатит, болезнь Крона и др.), а также строгая безбелковая диета, следствием которых является нарушение всасывания и недостаток белков.
К каким врачам обращаться?
В случае возникновения отеков ног не стоит откладывать визит к врачу. Вначале нужно обратиться к специалисту широкого профиля:
терапевту
или
хирургу
. Следует помнить, что односторонние остро возникшие отеки чаще свидетельствуют о хирургической патологии. В случае же двусторонних отеков целесообразно обратиться к терапевту. После постановки предварительного диагноза врачи широкого профиля могут порекомендовать вам консультацию и наблюдение у врачей-специалистов:
- кардиолога;
- нефролога;
- гастроэнтеролога-гепатолога;
- эндокринолога;
- сосудистого хирурга;
- дерматолога.
Диагностика и обследования
Диагностику происхождения отеков начинают с выяснения обстоятельств, при которых они возникли, и уточнения наличия хронических заболеваний.
После всестороннего осмотра пациента, врач в зависимости от предполагаемого диагноза назначает определенные лабораторно-инструментальные исследования:
-
общий анализ мочи и
анализ мочи на альбуминурию для оценки функции почек; - комплексный биохимический анализ крови, включающий определение концентрации
альбумина и
общего белка в крови,
креатинина с расчетом скорости клубочковой фильтрации и
мочевины (показатели работы мочевыделительной системы), ферментов
АСаТ,
АЛаТ,
щелочной фосфатазы, билирубина и его фракций, отражающих состояние печени; - исследование крови на наличие признаков
ВИЧ-инфекции,
гепатита В и
гепатита С для выявления возможных поражений печени; - коагулограмму, показывающую активность свертывающей системы крови и косвенно отражающую возможность тромбообразования в венах нижних конечностей;
- исследование концентрации маркера сердечной недостаточности –
натрийуретического пептида для подтверждения или исключения сердечной недостаточности; - исследование концентрации
электролитов в крови, отражающих состояние надпочечников, гормоны которых играют существенную роль в поддержании водного баланса; - копрограмму – анализ кала, отражающий состояние пищеварительной системы (в данном случае необходим для анализа всасывания белков и других веществ в желудочно-кишечном тракте);
- электрокардиограмму для исключения или подтверждения заболеваний сердца;
- эхокардиографию для определения сократительной способности сердца;
- ультразвуковое исследование органов брюшной полости, в первую очередь
почек и
печени; - суточное мониторирование артериального давления;
- ультразвуковую допплерографию вен нижних конечностей для определения их проходимости и качества функционирования венозных клапанов.
Лечение
В зависимости от результатов обследования и поставленного диагноза пациенту назначается комплексное лечение. В большинстве случаев причиной отеков ног является сердечная недостаточность. Ее терапия включает в себя большое количество составляющих, среди которых изменение образа жизни (отказ от курения, чрезмерного потребления алкоголя, исключение стрессов), диета, ограничение потребления поваренной соли, нормализация объема потребляемой жидкости, медикаментозная терапия, направленная на предотвращение прогрессивного снижения функции сердца, стабилизацию артериального давления, защиту почек и выведение избытка жидкости из организма.
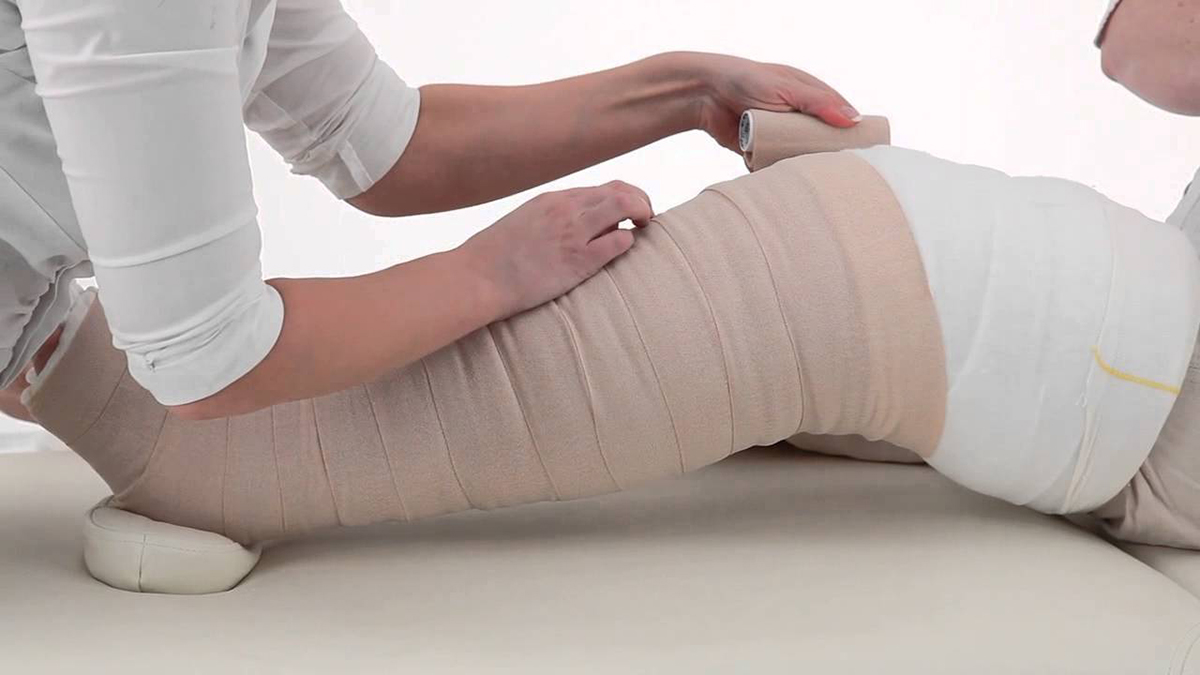
В случае выявления недостаточности вен нижних конечностей как причины развития отеков, врач рекомендует пациенту ношение компрессионного трикотажа, который предотвращает задержку крови в венах [картинка]. Также может быть рекомендована лечебная гимнастика. Однако наиболее эффективными считаются хирургические методы лечения варикозной болезни.
Если причиной появления местного отека на ноге послужил инфекционно-воспалительный процесс, пациенту может быть рекомендовано местное лечение кремами, мазями, компрессами, уменьшающими воспаление и выраженность отека. В более сложных случаях дополнительно назначают антибиотики и противовоспалительные препараты. При нагноительном процессе хирург может принять решение о проведении оперативного лечения.
Что следует делать при появлении отеков ног?
Правильный ответ на этот вопрос может быть только один: при появлении отеков обратитесь к врачу и пройдите комплексное обследование. К сожалению, нет универсального метода лечения, который можно было бы рекомендовать всем пациентам с отеками ног.
При появлении отеков следует сократить потребление соли, т. к. она способствует задержке жидкости в организме.
Длительное пребывание в положении сидя с согнутыми ногами или стоя может приводить к застою крови в ногах, поэтому следует чаще менять положение тела в течение дня: прилечь, присесть, пройтись и т. д.
Необходимо избегать чрезмерного сдавливания конечностей тесной обовью, тугими повязками из эластичных бинтов или самостоятельно подобранным компрессионным трикотажем.
Источники:
- Клинические рекомендации «Хроническая сердечная недостаточность». Разраб.: Ассоциация сердечно-сосудистых хирургов России, Ассоциация флебологов России, Ассоциация нейрохирургов России. – 2020.
- Клинические рекомендации «Варикозное расширение вен нижних конечностей». Разраб.: Ассоциация флебологов России, Ассоциация сердечно-сосудистых хирургов России, Российское общество хирургов, Российское общество ангиологов и сосудистых хирургов. – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
5359
18 Мая
-
5345
14 Мая
-
12937
09 Апреля
Похожие статьи
Обесцвеченный кал
Цвет кала зависит от количества желчных пигментов (продуктов распада гемоглобина), красящих веществ, содержащихся в продуктах питания и лекарственных препаратах, примесей свежей или свернувшейся крови, продуктов метаболизма микроорганизмов, живущих в кишечнике.
Дефицит цинка
Дефицит цинка: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Боль в груди у детей
Боль в груди у детей: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Налет на языке
Налет на языке: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Вы сейчас находитесь:
Лимфостаз нижних конечностей: лечение
Лимфостаз нижних конечностей: лечение

Лимфатический отек нижних конечностей – хроническое заболевание, при котором наблюдается нарушение циркуляции лимфы – биологической жидкости организма. Последняя образуется в тканях, скапливается в лимфатических капиллярах и оттуда распространяется по организму. Нарушение ее тока приводит к застою жидкости в конечностях.
Заболевание может поражать одну или обе ноги. Недугу подвержены и мужчины, и женщины, но, как показывает практика, представительницы прекрасного пола страдают от него намного чаще. Сама собой такая проблема не проходит. Если лимфостаз нижних конечностей никак не лечить, он перейдет в необратимую форму, при которой наблюдается утолщение ног – слоновость.
Записаться на консультацию
В Юсуповской больнице совместными усилиями специалистов в разных областях медицины разработана оригинальная комплексная методика лечения лимфостаза нижних конечностей. Суть метода состоит не только в том, что «сгоняется» отек с пораженной конечности, но и путем комплексного воздействия на лимфатическую систему происходит активация лимфатического оттока. Это позволяет в дальнейшем организму самому регулировать дренажную функцию лимфатической системы.
Лечение лимфостаза ног необходимо начинать незамедлительно. Данная патология может достаточно быстро прогрессировать, приводя к серьезным осложнениям, таким как нарушение двигательной активности, появление язв на коже, воспаление, сепсис. Лечение патологии успешно выполняют в Юсуповской больнице. Для терапии лимфостаза врачи составляют индивидуальный план лечения, что позволяет получать лучший результат при устранении недуга.
Разновидности патологии
В соответствии с современной классификацией, различают первичный лимфатический отек ног и вторичный, то есть приобретенный, который развивается при воспалении конечностей. Причины лимфостаза врожденного – нарушения строения лимфатической системы, вроде отсутствия некоторых лимфатических сосудов или расширение их. Проявляет себя такой тип недуга еще в раннем возрасте. Приобретенный лимфостаз ног имеет более разнообразные причины.
На начальных этапах лимфостаз ног приводит к образованию обширных отеков. По мере развития из мягких и обратимых они превращаются в трудноизлечимые и плотные образования. Если не остановить приобретенный лимфостаз нижних конечностей на второй стадии, будет развиваться слоновая болезнь. Она ухудшает качество жизни и может стать причиной развития сопутствующих недугов.
Самая опасная – третья стадия. На данном этапе наблюдаются нарушения кровоснабжения нижних конечностей. Как следствие – на коже, пораженной отеками, образуются красные участки, где через некоторое время появляются трофические язвы. Лимфостаз третьей степени часто сопровождается инфекционными осложнениями. Кроме того, повышается риск развития онкологий.
Стадии
Избыточное накопление лимфы является длительным процессом. Оно происходит очень медленно. При этом нарушается лимфоотток и даже вся система кровоснабжения.
Различают три стадии в развитии лимфостаза:
- Первая, или легкая – по вечерам наблюдается отечность ног, которая к утру проходит. Возможно отекание нижних конечностей после продолжительного нахождения в неподвижном состоянии либо чрезмерных физических нагрузок. Если болезнь находится на ранней стадии, то она может исчезнуть на длительное время и вновь проявить себя по прошествии нескольких лет;
- Вторая, или средней тяжести, – отеки не исчезают даже после отдыха, кожа уплотняется и становится натянутой, развивается болевой синдром. Если нажать пальцем на отечный участок, остается след на длительное время;
- Третья, или тяжелая, – сбои в лимфооттоке становятся необратимыми, наблюдаются фиброзно-кистозные изменения. На поздних стадиях патология захватывает коленные суставы и даже пупартовые связки. Возможно увеличение регионарных лимфоузлов. В особо тяжелых случаях встречается слоновость и лимфосаркома. При развитии сепсиса возможен летальный исход.
При «позднем» отеке сначала наблюдается умеренное поражение одной конечности. Со временем болезнь распространяется и на вторую конечность. В большинстве случаев отечность одной ноги заметна намного лучше, чем второй.
Симптомы
Лимфостаз нижних конечностей сопровождается:
- болевыми ощущениями;
- постоянными отеками;
- изменением внешнего вида кожи;
- мгновенным появлением отеков после употребления жидкости;
- кожным зудом;
- общей слабостью;
- быстрой утомляемостью.
При отсутствии своевременного и адекватного лечения возможно развитие фибредемы (необратимого отека) и слоновости (разрастания фиброзной ткани), приводящей к инвалидности.

Причины возникновения лимфостаза нижних конечностей связаны с повреждением лимфатических узлов и сосудов. Чаще всего данная патология развивается после выполнения хирургического вмешательства во время иссечения злокачественной опухоли. Лимфостаз может проявиться спустя несколько недель после операции или возникнуть через больший промежуток времени. Лимфостаз ног имеет следующие причины:
|
травмы нижних конечностей |
новообразования, сдавливающие лимфососуды |
|
сердечная недостаточность |
повреждение лимфатических сосудов на ногах при операциях |
|
почечные заболевания |
пониженное количество белков в организме |
|
неподвижность ног |
поражение лимфатических узлов паразитами |
Для профилактики заболевания врач может назначить выполнение гимнастики и ношение компрессионного белья или бандажа. Бандаж на бедро при лимфостазе также используется для лечения уже развившегося заболевания. Лечение лимфостаза необходимо начинать незамедлительно. В противном случае его будет достаточно сложно устранить без неприятных последствий.

Диагностика
При появлении первого симптома лимфостаза нижних конечностей (отечность) необходимо обратиться к:
- сосудистому хирургу;
- флебологу;
- лимфологу.
В Юсуповской больнице диагностика пациента начинается с осмотра и анализа общих клинических данных больного. С целью уточнения характера течения заболевания, состояния дренажной функции, причины отека в ряде случаев необходимо применение специальных методов исследования, таких как:
- лимфосцинтиграфия;
- допплерография;
- КТ и МР-томография;
- лимфангиография.
В Юсуповской больнице используют индивидуальный подход, при котором учитываются все особенности анамнеза и состояния организма человека. Это позволяет составлять максимально результативную терапию, нормализующую лимфоток нижних конечностей.
Остались вопросы? Мы вам перезвоним

Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Перезвоните мне
Медикаментозная терапия
Препараты для лечения лимфостаза нижних конечностей назначает только лечащий врач. Медикаментозное лечение является частью общей терапии и не может использоваться как единственный метод устранения лимфостаза. Для терапии патологии применяют следующие препараты:
- флеботропные средства: устраняют отечность, повышают тонус стенок сосудов, стабилизируют кровоток;
- диуретики (мочегонные средства): выводят лишнюю жидкость из организма;
- антибактериальные препараты: назначаются в случае присоединения инфекции;
- антикоагулянты: активно борются с образованием тромбов;
- обезболивающие средства: используются при развитии сильного болевого синдрома;
- средства наружного применения (мазь при лимфостазе нижних конечностей): применяют для лечения язв и рожистого воспаления.
Вид медикаментов, дозировка и продолжительность приема определяются строго лечащим врачом. Нельзя использовать медикаменты от лимфостаза без консультации со специалистом.
Хирургическое лечение
Хирургическое лечение назначается при неэффективности консервативного лечения и наличии осложнений – фиброза и деформаций конечности.
Флебологи Юсуповской больницы микрохирургическим путем создают лимфовенозный анастомоз — путь оттока для лимфы между веной и лимфатическим сосудом. Патологически измененные конечности уменьшают в размере при помощи липосакции – аспирации избытка жировой ткани. Запущенные формы болезни лечат иссечением патологических тканей. От избытка жидкости избавляются путем туннелирования конечности специальным дренажем.
Физиотерапия
Физиотерапия является одной из ключевых составляющих лечения лимфостаза. Лимфостаз нижних конечностей после эндопротезирования также хорошо поддается лечению физиотерапевтическими методами. Основными физиопроцедурами для лечения лимфостаза являются:
- аппаратная пневматическая компрессия. Пациента помещают в специальною камеру, в которой осуществляется переменная компрессия воздухом в направлении тока лимфы;
- лазеротерапия. Во время процедуры используют низкоинтенсивный лазер, который способствует восстановлению работы лимфатической системы;
- гидротерапия. Хорошей эффективностью при лимфостазе обладают водные процедуры: сероводородные ванны, контрастный душ, подводный массаж;
- магнитотерапия – лимфодренаж при помощи магнитного поля низкой частоты;
- термотерапия. Применяется для снижения давления на сосуды. Во время процедуры выполняют криомассаж ног с применением холода.
Гимнастика
Физические упражнения также являются неотъемлемой частью лечения лимфостаза. Гимнастику можно отнести к методам физиотерапии. Упражнения назначает лечащий врач в зависимости от состояния пациента. Лимфостаз икроножной мышцы, бедра и голеностопа хорошо поддается лечению с помощью гимнастики. Ее также можно выполнять для профилактики застойных процессов в нижних конечностях.
Физические упражнения не только способствуют улучшению кровотока и лимфотока, но и позитивно влияют на весь организм:
- улучшают работу нервной системы;
- нормализуют дыхание и работу сердца;
- укрепляют мышцы тела, повышают их тонус.
Для лечения лимфостаза могут применяться такие упражнения, как «велосипед», «восьмерка», поднятие и опускание ног, повороты ногами. Более подробный комплекс назначает специалист в индивидуальном порядке. Пациентам назначается также ношение компрессионного текстиля: белья, бандажа, стимулирующих циркуляцию жидкости в области конечностей.
Лимфодренажный массаж
Лимфодренажный массаж – это неинвазивный способ нормализации тока лимфы. Выполнение массажа очень эффективно при устранении лимфостаза. Массаж усиливает дренажную функцию лимфы, восстанавливая работу лимфатической системы.
Во время массажа хорошо прорабатываются лимфатические сосуды и узлы. Массажист выполняет плавные аккуратные движения от голеней к бедрам, по току лимфы. Благодаря чему стимулируется ток крови и лимфы по сосудам, распределяя жидкости равномерно.

Диета
В зависимости от причины лимфостаза ног врач составляет диетический рацион. Основными правилами питания для пациентов с лимфостазом являются:
- исключение алкоголя и напитков с кофеином;
- исключение продуктов, содержащих красители, искусственные наполнители и усилители вкуса;
- снижение употребления соли;
- исключение продуктов с избыточным содержанием животных жиров;
- предпочтение отдается пище, богатой белками и клетчаткой;
- соблюдение водного баланса;
- дробное питание: небольшими порциями, но часто.

Лечение лимфостаза в Москве
В Юсуповской больнице Москвы выполняют качественное лечение первичного и вторичного лимфостаза любой степени. Новое в лечении лимфостаза нижних конечностей активно используют в работе врачи Юсуповской больницы, которые постоянно изучают инновации в этой области и разрабатывают свои уникальные методики.
Терапия в Юсуповской больнице может прекрасно заменить лечение лимфостаза нижних конечностей в санаториях России. В больнице созданы комфортные условия для пребывания в дневном и полном стационаре, где пациент может проходить все процедуры. План терапии составляют лучшие специалисты Москвы: реабилитологи, физиотерапевты, массажисты, инструкторы ЛФК, диетологи и др. Выполнение лечения находиться под постоянным контролем специалистов, поэтому при необходимости может быть скорректировано или дополнено для достижения лучшего эффекта.
Записаться на прием к специалистам клиники реабилитации, уточнить информацию о работе центра и другой интересующий вопрос можно по телефону Юсуповской больницы.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Бадалян Л. О. Невропатология. — М.: Просвещение, 1982. — С.307—308.
- Боголюбов, Медицинская реабилитация (руководство, в 3 томах). // Москва — Пермь. — 1998.
- Попов С. Н. Физическая реабилитация. 2005. — С.608.
Профильные специалисты
Консультация врача физической и реабилитационной медицины, первичная 6 240 руб.
Консультация врача физической и реабилитационной медицины, повторная 4 360 руб.
Консультация врача ЛФК, первичная 6 240 руб.
Консультация врача ЛФК, повторная 4 360 руб.
Индивидуальное занятие по восстановлению речевых функций 5 810 руб.
Индивидуальное занятие на вертикализаторе с моделированием ходьбы 5 590 руб.
Индивидуальное занятие на подвесной системе Экзарта, 30 мин. 5 590 руб.
Роботизированная механотерапия, в т.ч. с биологической обратной связью 4 000 руб.
Коррекционное занятие с логопедом-дефектологом 4 830 руб.
Индивидуальный сеанс кинезиотерапии (до 30 минут) 4 000 руб.
Индивидуальный сеанс кинезиотерапии (амбулаторный) 5 590 руб.
Индивидуальный сеанс кинезиотерапии в рамках комплексной программы (до 30 минут) 4 000 руб.
Индивидуальный сеанс кинезиотерапии с использованием подвесной разгрузочной системы Biodex Free Step 4 800 руб.
Вы сейчас находитесь:
Лимфостаз нижних конечностей: лечение
Отеки ног (периферические отеки) возникают из-за избыточного накопления межклеточной жидкости в тканях.
Причины отеков ног
Нижние конечности могут отекать по самым разным причинам, начиная с простых (повышенное потребление соли, профессиональная деятельность), заканчивая очень серьезными, связанными с различными заболеваниями (нарушениями работы сердца, тромбозом).
К причинам, вызывающим отеки ног, относятся:
- длительное нахождение в статическом положении сидя, стоя (путешествия на машине, перелеты, профессиональная деятельность);
- избыточное потребление соли;
- злоупотребление алкогольными напитками;
- жаркая погода;
- неудобная обувь, обувь на высоком каблуке;
- лишний вес;
- венозная недостаточность;
- заболевания сердца, почек, печени, щитовидной железы (кардиомиопатия, перикардит, сердечная недостаточность, нефротический синдром, острая почечная недостаточность, хроническая болезнь почек, цирроз, гипотиреоз);
- некоторые лекарства (нестероидные противовоспалительные препараты, препараты для снижения давления, антидепрессанты, противозачаточные таблетки, препараты заместительной гормональной терапии, стероиды, пероральные средства от диабета);
- аллергическая реакция;
- тяжелая белковая недостаточность;
- воспалительные заболевания суставов (артриты);
- травмы, ожоги ног, кожные инфекции;
- предменструальный синдром, беременность;
- лимфедема;
- тромбофлебит, тромбоз глубоких вен.
Когда при отеках ног необходимо обратиться к врачу?
Если отек развился впервые, запишитесь на консультацию к врачу, чтобы выяснить причину вашего состояния и пройти обследование, если оно необходимо.
Срочная медицинская помощь требуется, если отек нижних конечностей начался внезапно без видимой причины; возник на одной ноге, сопровождается болью и изменением цвета кожного покрова; начался отек губ, языка, затруднены речь и дыхание; появилась боль в груди, ощущение давления, стеснения; усилились отеки ног при имеющихся заболеваниях сердца, почек или печени, беременности; нижние конечности гиперемированы, наблюдается местное повышение температуры (кожа на ногах горячая на ощупь); появилась лихорадка.
Диагностика состояния при отеках ног включает общий и биохимический анализы крови, общий анализ мочи, УЗДГ (ультразвуковую допплерографию сосудов), МРТ, рентгенологическое исследование (грудной клетки или нижних конечностей), ЭКГ.
Лечение зависит от причины появления отеков ног. Для их уменьшения врач может назначить диуретики. Внимание: принимайте эти препараты только под контролем врача, не занимайтесь самолечением во избежание возникновения побочных эффектов. Если отек возникает из-за приема лекарств, врач поможет подобрать альтернативный препарат, не вызывающий отеки. Если отек вызван каким-либо заболеванием, его правильная диагностика и подбор эффективного лечения будут способствовать устранению этого симптома.
К каким врачам обращаться по поводу отеков ног?
Для определения причин возникновения отеков ног, диагностики состояния и лечения необходимо обратиться к терапевту, флебологу. Может понадобиться консультация кардиолога, нефролога, гепатолога, эндокринолога.

Дата публикации: 23 Декабря 2021
Дата обновления: 10 Марта 2023