Содержание
- Виды
- Причины
- Нарушения при беременности
- Перебои у детей
- Симптомы
- Диагностика
- Первая помощь
- Терапия
- Последствия и осложнения
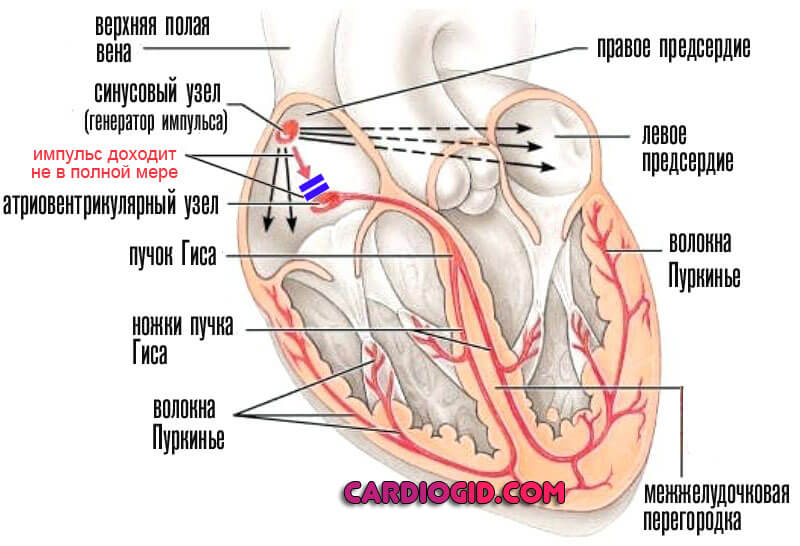
Виды

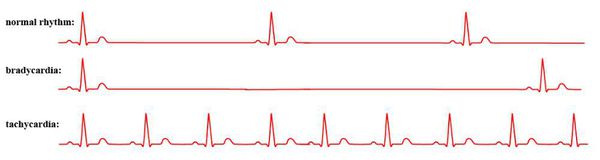
Тахикардия
Характеризуется значительным увеличением пульса, он может быть до 150 и больше ударов в минуту. Тахикардия может проявляться и у здоровых людей, например, после физической активности или при стрессе, но в этом случае он быстро приходит в норму после восстановления организма.
Более сложное патологическое состояние – пароксизмальная тахикардия при котором, даже во время отдыха частота сердечных сокращений может быть от 140 до 200 ударов в минуту. Сложность заключается в том, что даже при полном расслаблении эти показатели не становятся ниже, присутствует угроза для жизни.
Брадикардия
Противоположность тахикардии. В этом случае, напротив, пульс заметно снижается, его показатели могут достигать всего 60 или еще меньше ударов в минуту. Это очень опасное состояние, приводящее к сбою работы всего организма. Помощь врача в таком случае нужна немедленная.
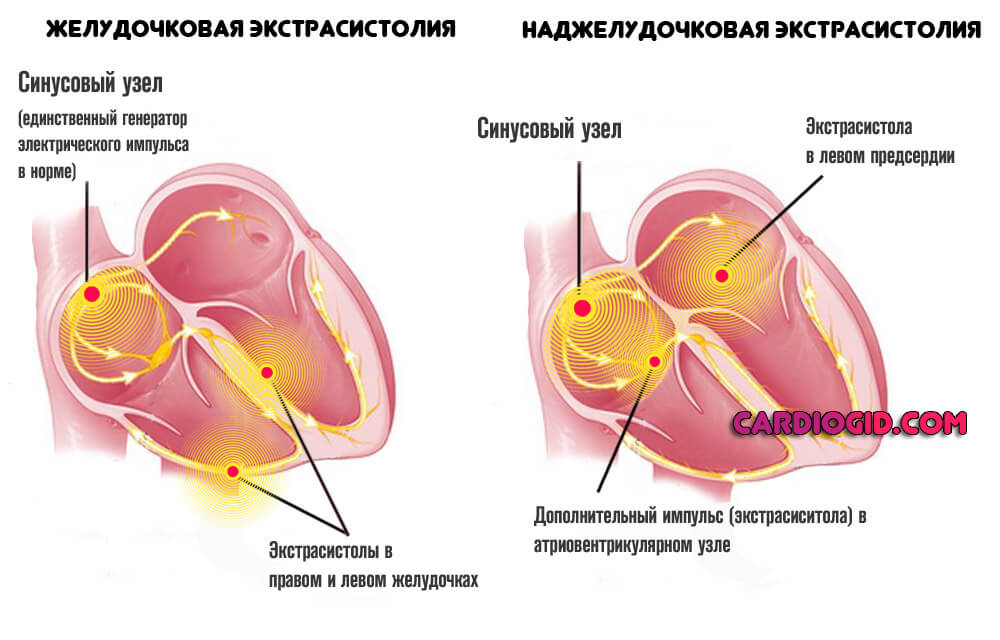
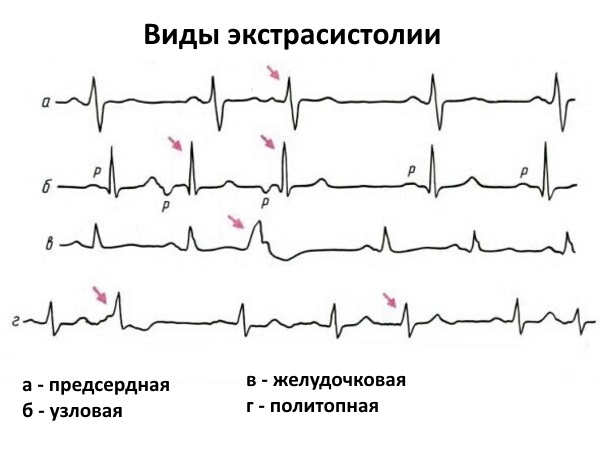
Экстрасистолия

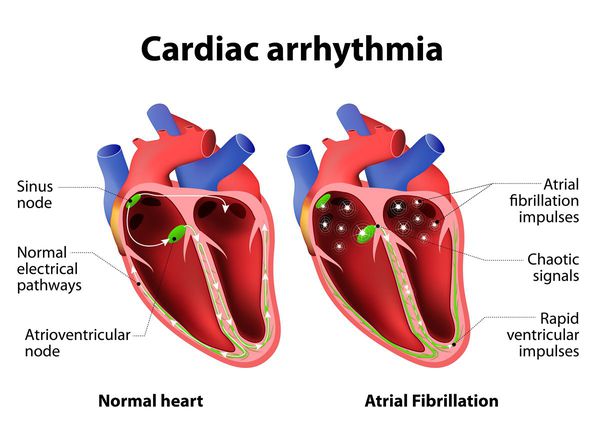
Мерцательная аритмия
Еще один вид перебоев в сердце, который сопровождается сокращением только отдельных сердечных мышц, например, ритмы в желудочке могут быть до 150 ударов в течение 1 минуты, но, при этом деятельность предсердий может быть сведена практически к нулю.
Идиовентрикулярный ритм сердца
Подобные симптом подразумевает обратную работу сердца, то есть, импульс направлен от желудочков к предсердиям. Такое патологическое нарушение является крайне редкой патологией и, в основном, встречается среди пациентов детского возраста. Причина перебоев кроется в изменении проводимости тканей органа.
Причины

- ишемия;
- артериальная гипертензия;
- инфаркт;
- кардиосклероз;
- эндокардит;
- перикардит;
- миокардит;
- кардиомиопатия.
У детей сердце может работать с перебоями из-за патологии развития, как правило, это дефекты кровеносной системы или клапанов. Диагностируется она уже в период беременности или сразу же после рождения малыша. Если сердце бьется с перебоями, это также может быть внесердечные или физиологические причины.
Внесердечные
Встречаются в практики кардиологов, когда сердце работает правильно, получает кислород, пульс в норме, но у пациента все равно возникают перебои. К причинам их появления относятся следующие болезни:
- гастрит;
- язва;
- вегето-сосудистая дистония;
- остеохондроз отделов позвоночника;
- гормональные нарушения;
- межреберная невралгия;
- травмы;
- заболевания дыхательной системы;
- сахарный диабет;
- инфекционное или бактериальное заболевание.
Реже, возникновение перебоев в ритме сердца связано с приемом лекарственных препаратов, в основном, токсического содержания. Обусловлено это его несовместимостью с индивидуальными особенностями организма. В этом случае требуется замена терапии на более подходящую.
На заметку!
Если сбой прошел по внесердечной причине, то его достаточно просто устранить при своевременном обращении к врачу и лечении. Если же запустить эту проблему, то она может спровоцировать нарушения в работе сердечно-сосудистой системы.
Физиологические

- влияние климата, перемен погодных условий;
- гормональные изменения, в том числе беременность, предменструальная перестройка и менструация;
- большие физические нагрузки;
- злоупотребление приема алкоголя или прием наркотических средств;
- недосыпание;
- повышенное употребление кофеина;
- интоксикация организма.
Самая частая причина физиологического характера – стрессы, эмоциональные всплески и панические атаки. С перебоями сердца сталкиваются трудоголики и люди, страдающие лишним весом. Обычно лечения не требуется, проблема исчезает самостоятельно сразу же после восстановления организма.
Нарушения при беременности
На ранних стадиях беременности пульс нарушен у 15% женщин. Связанно это с тем, что из-за гормональных перестроек и подготовки организма к вынашиванию новой жизни происходит увеличение объема циркулирующей крови, поэтому сердцу становится проблематично справиться с нагрузкой.
Если у женщины есть сердечные проблемы или предрасположенность к ним, то на фоне беременности из-за гормональных сдвигов и усиления сердечного толчка ситуация может усугубиться. В этом случае нужен постоянный контроль у врача кардиолога и гинеколога, так как существует угроза появления нарушений в работе сердечно-сосудистой системы как у матери, так и у ребенка.
Перебои у детей
Сбой сердцебиения у детей могут также быть связаны с сердечными или внесердечными причинами. К первым относится:
- пороки сердца, сформированные в период беременности;
- последствия операционного вмешательства;
- ревматизм;
- ревмокардит.
Если сердце работает правильно, то причины вязаны с преждевременными или затрудненными родами, гипотрофией плода. Сбои сердечной деятельности происходят на фоне вегето-сосудистой дистонии, болезни крови, инфекционного или вирусного заболевания.
Симптомы
К симптомам появления перебоев относят наличие следующих факторов:
- появляется ощущение, что сердце временно останавливается или на некоторое мгновение замирает;
- пульс становится редким или, напротив, слишком частым;
- присутствует постоянная слабость, в особенности, она увеличивается при попытке совершить физическую нагрузку;
- артериальное давление выходит за границы нормы;
- наблюдается боль в области груди;
- возможны обморочные состояния.
Если симптом появился в первые, и имеет кратковременный характер, то стоит сопоставить, с чем он связан. Возможно, это произошло после серьезного события в жизни или интенсивной тренировки. Впоследствии следует осторожнее относиться к здоровью, чтобы предотвратить появление подобных проблем. Если симптомы присутствуют постоянно, требуется обратиться к врачу для прохождения обследования и последующего лечения.
Диагностика
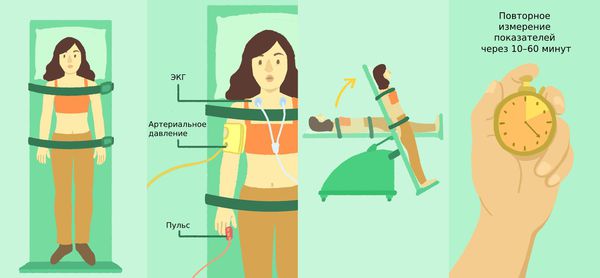
Если сердце начала работать с перебоями, первое, что нужно сделать – обратиться к терапевту или кардиологу, сообщив о проблеме. В зависимости от жалоб и состояния здоровья помимо прослушивания дыхания, измерения давления и пульса могут быть назначены следующие виды диагностических мероприятий:
- ЭКГ, холтеровский или событийный мониторинг. Позволят зарегистрировать эпизод нарушений.
- УЗИ грудной клетки или пищевода. Необходимо для осмотра полости сердца и определения в ней сгустков.
- Анализ крови и мочи. Лабораторное исследование требуется для выявления заболеваний, воспалительного процесса и других показателей.
- Рентген. Диагностика требуется для определения целостности строения органов и наличия нарушений в них – грудной клетки и позвонков.
- Исследование щитовидной железы.
Врач может, назначит и дополнительные диагностические исследования в зависимости от жалоб пациента. Например, может потребоваться анализ на изучение гормонов, УЗИ желудка и исследование крови на глюкозу. Медикаментозная терапия может быть назначена только после комплексной диагностики и постановки диагноза.
Первая помощь
Избавиться от сердечного сбоя в домашних условиях позволят таблетки. Вид первой помощи зависит только от типа нарушения сердечного ритма. Она может быть следующей:
- Тахикардия – повышение пульса. Прием 1 таблетки Анаприлина, Карведилола и 2 таблеток пустырника.
- Брадикардия – замедление сердечного ритма. Нормализовать состояние поможет 1 таблетка кофеина, 2 ч. ложки элеутерококка и 20 капель спиртового женьшеня.
- Аритмия иного ритма. В этом случае поможет 1 таблетка Амиодарон и 1 или 2 таблетки Верапамила.
В домашних условиях до приезда «Скорой» следует занять расслабленное положение, избавиться от обтягивающей одежды и обеспечить в помещении приток свежего воздуха. Лекарственную терапию при признаках сердечного сбоя можно проводить только по назначению врача, если ранее уже была проведена диагностика.
На заметку!
Первая помощь направлена только на стабилизацию состояния и облегчения самочувствия пациента. Устранить саму проблему, вызывающую перебои, таким образом, нельзя.
Терапия
Выявить причину перебоев в сердце и определить, как лечить заболевание может только врач. Любое самолечение здесь недопустимо, а применение народных средств либо не принесет никакого эффекта, либо только усугубит. В зависимости от вида перебоя могут быть назначены препараты следующих групп:
- восстановители функций деятельности миокарда – «Кордарон»;
- лекарства для укрепления и восстановления тонуса сосудов – «Дилтиазем» или «Верапамил»;
- противоаритмические средства;
- бета-блокаторы.
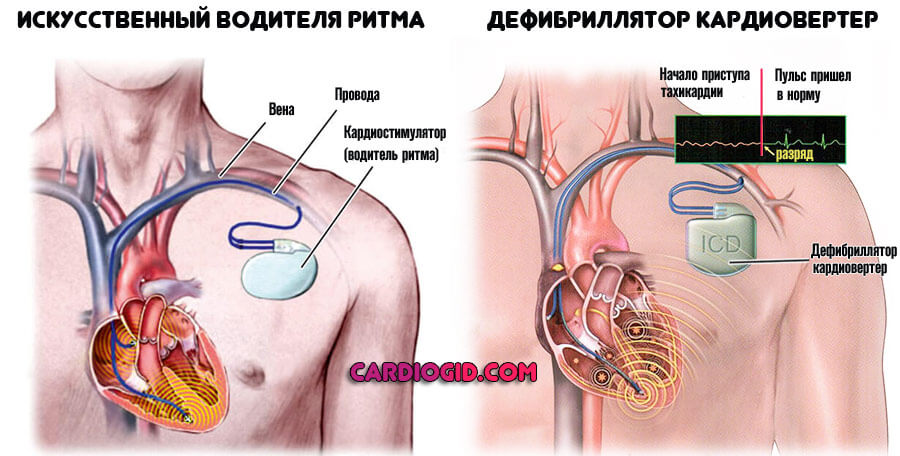
Как долго и какую дозировку принимать лекарство должен решить врач. В крайних случаях при провалах или частом пульсе может быть назначено хирургическое вмешательство, направленное на устранение проблемы или установку искусственного водителя ритма. Такая мера предусмотрено только в том случае, если лечение другим способом невозможно или не принесло нужного эффекта.
Последствия и осложнения
Если сердце стучит неправильно, то могут возникнуть серьезные осложнения:
- желудочковые фибрилляции;
- сердечная астма;
- кардиогенный шок;
- инсульт;
- тромбоэмболия;
- гипоксия;
- атрофия мышц;
- дисфункция органов.
Все эти последствия могут заметно ухудшить качество жизни или стать причиной летального исхода. Чтобы предотвратить их появление и дать работать сердце нормально, следует отказаться от приема алкоголя и курения, высыпаться, правильно питаться, избегать стрессов и не менее 3 часов в день уделять прогулкам на свежем воздухе.
В ряде случаев сердце может биться неправильно. Первое, что нужно сделать – принять меры по оказанию первой помощи и обратиться к врачу. Чем раньше будет начато лечение, тем больше шансов на быстрое восстановление и предотвращения появления осложнений. Следует соблюдать профилактические меры, чтобы не допустить подобных проблем.
Дата публикации 16 мая 2019Обновлено 26 мая 2021
Определение болезни. Причины заболевания
Аритмия — это любой ритм сердца, который не является синусовым с частотой 60-100 ударов в минуту.[1] Это не самостоятельная болезнь, существует порядка двух десятков разных аритмий сердца.
Синусовый ритм означает, что сердце сокращается под влиянием водителя ритма в синусовом узле (есть такое анатомическое образование в стенке правого предсердия, которое берёт на себя функцию ритмовождения у подавляющего большинства здоровых людей). Однако существуют аритмии сердца, которые вполне могут быть у практически здорового человека. Такие явления, как синусовая тахикардия (пульс превышает 100 ударов в минуту), синусовая брадикардия (пульс уменьшается до 60 и менее ударов в минуту), синусовая аритмия (изменение частоты пульса с сохранением нормального, синусового ритма), нечастые желудочковые или наджелудочковые экстрасистолы (несвоевременное сокращение сердца), обычно регистрируются почти у всех здоровых людей при суточном мониторировании электрокардиограммы (ЭКГ).[2]
В то же время есть нарушения сердечного ритма, которые несовместимы с понятием «здоровье». Это, например, фибрилляция предсердий (мерцательная аритмия), устойчивая желудочковая тахикардия, многофокусная предсердная тахикардия.
Факторы риска
Причины аритмий выяснить сложно. Это может быть практически любое сердечное заболевание (ишемическая болезнь сердца, пороки сердечных клапанов, различные кардиомиопатии, гипертоническая болезнь, миокардиты и др.), а также многочисленные внесердечные болезни: тиреотоксикоз, сахарный диабет, холецистит, хроническая обструктивная болезнь легких, болезни почек, инфекционные заболевания и др. Внешние негативные воздействия, такие как сильный стресс, употребление большого количества кофеина или других стимуляторов, недосыпание, некоторые лекарства, тоже могут оказывать аритмогенное действие, т. е. провоцировать нарушения ритма сердца.[3]
Существуют аритмии, в основе возникновения которых лежит унаследованный генетический дефект (например, синдром удлинённого интервала QT с развитием желудочковой пируэтной тахикардии[4]), либо нарушения формирования сердца во время внутриутробного развития (ортодромная и антидромная тахикардии при наличии дополнительных проводящих путей в сердце).
Не всегда врачу, даже самому хорошему, удаётся установить причину конкретной аритмии, которая имеется у пациента. Наиболее убедительный способ доказать, что какое-либо неблагоприятное воздействие или заболевание является причиной аритмии — это устранить или смягчить его воздействие и убедиться, что аритмия сердца после этого исчезла или возникает теперь гораздо реже.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы аритмии
Как определить приступ аритмии
Первые признаки аритмий сердца довольно разнообразны. Например, при экстрасистолах может появиться ощущение перебоев в работе сердца, чувства замирания.
Пароксизмальные тахиаритмии обычно проявляются ускоренным сердцебиением (ритмы с частотой от 100 в минуту), которое внезапно начинается и внезапно заканчивается.[1]
Потеря сознания при аритмии
Наиболее тяжёлые проявления аритмий сердца — потери сознания и предобморочные состояния, в особенности если это происходит независимо от положения тела. Наиболее частый вид обмороков — ортостатические, они возникают при длительном стоянии, особенно в душном помещении или в жару, но этот тип потери сознания не имеет никакого отношения к сердечным аритмиям. Обмороками и предобморочными состояниями обычно проявляются нарушения сердечного ритма, которые сопровождаются очень высокой частотой сердечных сокращений: 200 ударов в минуту и даже более того. Однако часто человек с аритмией сердца не испытывает вообще никаких ощущений, связанных с нею.
На основании субъективных ощущений или внешне наблюдаемых симптомов можно лишь предположить, какая именно аритмия у пациента. Точная идентификация сердечного отклонения и механизма, лежащего в его основе — это удел тех методов исследования, которые регистрируют электрическую активность сердца. Здесь наши органы чувств бессильны.
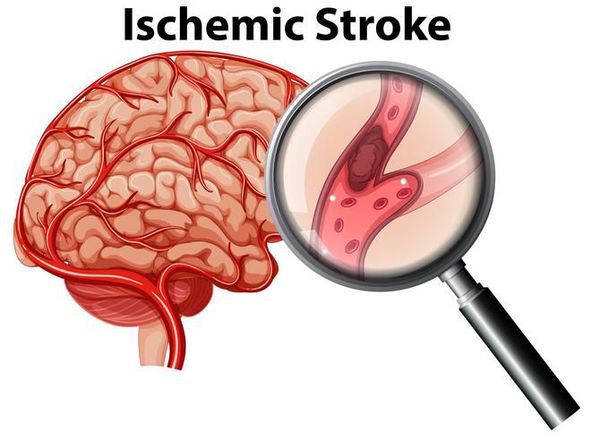
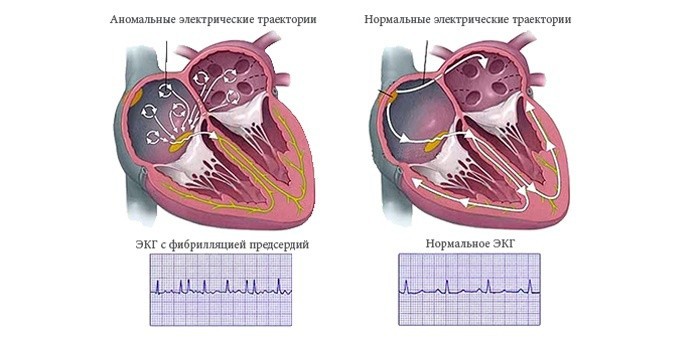
Такие нарушения, как мерцательная аритмия и трепетание предсердий связаны с повышенным риском тромбообразования внутри сердца.[5] Ощутить эти тромбы невозможно, однако в худшем случае фрагменты тромбов могут отрываться и, двигаясь далее по кровотоку, закупоривать собою отдельные сосуды. Чаще всего это сосуды головного мозга, поэтому первым проявлением мерцательной аритмии может стать ишемический инсульт.
Симптомы аритмии у мужчин и женщин схожи, но некоторые её виды связаны с полом: например, наджелудочковая тахикардия почти в два раза чаще развивается у женщин, чем у мужчин. Наоборот, фибрилляция предсердий чаще встречается у мужчин.
Патогенез аритмии
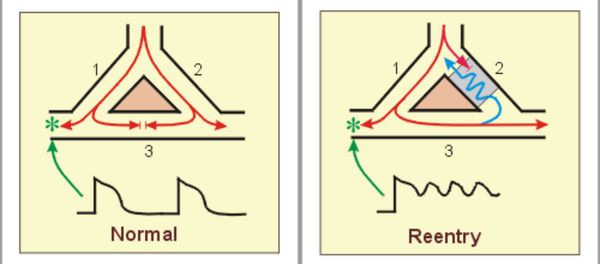
Для возникновения некоторых сердечных аритмий порой достаточно микроскопических структурных или функциональных изменений в тканях сердца. Например, иногда электрический импульс, движущийся по определённому пути в сердце, может на каком-то участке начать циркулировать повторно по одному и тому же замкнутому пути. Этот механизм называется «повторный вход». Он ответственен за многие пароксизмальные тахиаритмии, которые внезапно возникают и так же внезапно обрываются.[1]
Другие аритмии возникают по механизму патологического автоматизма, когда группа клеток в сердце начинает генерировать электрические импульсы с частотой, которая им в норме не свойственна.
Ещё один механизм развития аритмий сердца — постдеполяризации, когда клетки в отдельных участках сердца приобретают способность после нормальной генерации электрического импульса вдруг начинать генерировать ещё целый залп частых последовательных электрических импульсов.
Классификация и стадии развития аритмии
Классифицировать аритмии можно по нескольким параметрам. Чаще всего их разделяют на две группы:
- Суправентрикулярные (наджелудочковые) — для своего существования нуждаются в ткани предсердий и/или атриовентрикулярного узла. То есть эти ткани — тот материальный субстрат, в котором данные аритмии возникают и существуют. Они могут вполне существовать независимо от того, что происходит в желудочках сердца. Виды суправентрикулярных аритмий:
- предсердная экстрасистолия — это преждевременные по отношению к основному ритму активация и сокращение сердца, при которых источник электрического импульса находится в ткани предсердия;
- атриовентрикулярная экстрасистолия — это преждевременные по отношению к основному ритму активация и сокращение сердца, при которых источник электрического импульса находится в атриовентрикулярном узле;
- синусовая реципрокная тахикардия — это один из вариантов приступообразных наджелудочковых тахикардий, возникающих из-за повторного входа и циркуляции импульса в области синусового узла;
- предсердная очаговая тахикардия — это один из вариантов наджелудочковых тахикардий, при котором импульсы с высокой частотой генерируются в ткани предсердий, атриовентрикулярный узел и желудочки в этом процессе не участвуют;
- предсердная многоочаговая (многофокусная) тахикардия — это один из вариантов наджелудочковых тахикардий, который вызывается множественными очагами предсердной активности;
- АВ-узловая реципрокная тахикардия — это один из вариантов наджелудочковых тахикардий, возникающий при устойчивом круговом движении импульсов в предсердно-желудочковом узле и прилегающей к нему ткани предсердий;
- АВ-реципрокная тахикардия (ортодромная либо антидромная) с участием дополнительных проводящих путей сердца — это один из вариантов наджелудочковых тахикардий, при которой происходит круговое движение импульсов по пути, включающем АВ-узел и дополнительный путь проведения между предсердиями и желудочками;
- трепетание предсердий — это один из вариантов наджелудочковых тахикардий, при которой импульс циркулирует с повторным входом, он движется вокруг естественных анатомических структур (вокруг отверстия трёхстворчатого клапана или же устьев лёгочных вен) с частотой 200–400 в минуту;
- фибрилляция предсердий — это суправентрикулярная аритмия, при которой сокращение предсердий не скоординировано из-за беспорядочной циркуляции в них множественных волн повторного возбуждения с частотой 300–700 импульсов в минуту.
- Желудочковые — возникают и существуют в миокарде и/или проводящей системе желудочков сердца. Виды желудочковых аритмий:
- желудочковая экстрасистолия — это преждевременные по отношению к основному ритму активация и сокращение сердца, при которых источник электрического импульса находится в ткани правого или левого желудочков сердца;
- желудочковая мономорфная тахикардия — это ритм сердца, исходящий из желудочков, с частотой выше 100 импульсов в минуту, в каждом из отведений ЭКГ все комплексы одинаковые;
- желудочковая полиморфная тахикардия (имеется ряд вариантов) — ритм сердца, исходящий из желудочков, с частотой выше 100 импульсов в минуту, в каждом из отведений ЭКГ форма и полярность комплексов изменяется;
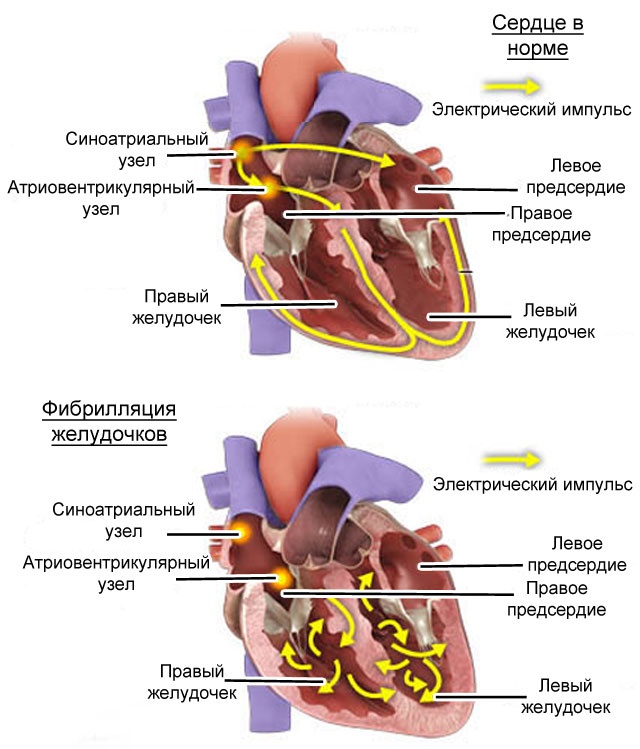
- трепетание желудочков — это фатальная желудочковая аритмия, при которой очень частые и регулярные активации желудочков с частотой порядка 300 импульсов в минуту не приводят к эффективным их сокращениям, а на ЭКГ регистрируется синусоидальная кривая;
- фибрилляция желудочков — это фатальная желудочковая аритмия, при которой отсутствует регулярный ритм желудочков и их сокращения, а ритм представлен беспорядочными очень частыми активациями миокарда желудочков.
Смешанные аритмии — у одного человека могут наблюдаться разные варианты нарушений ритма и проводимости: например, сочетание фибрилляции предсердий и экстрасистолии или сочетание желудочковой тахикардии и трепетания предсердий. В диагнозе при этом указывают все клинически значимые аритмии и нарушения проводимости.
Синусовая аритмия, хотя в её названии фигурирует слово «аритмия», является вариантом нормы.
Существуют и другие классификации с другими задачами. Например, классификация желудочковых аритмий J.T. Bigger (1984)[6] разделяет виды аритмии в зависимости от риска внезапной смерти на доброкачественные, злокачественные и потенциально злокачественные. При этом доброкачественные аритмии — это желудочковые экстрасистолы у людей, не имеющих органической патологии сердца (прежде всего, под нею подразумевается перенесённый инфаркт миокарда и низкая сократимость сердца). Потенциально злокачественные — те же желудочковые экстрасистолы, но у пациентов с органическим поражением сердца. Злокачественные — пароксизмы желудочковой тахикардии у людей с органической патологией сердца.
Осложнения аритмии
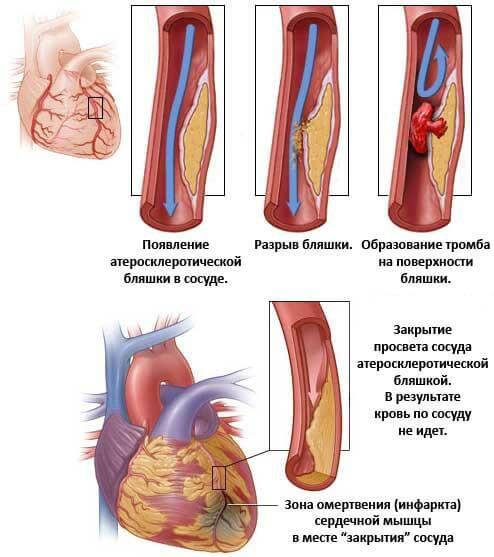
Иногда при приступе пароксизмальной тахикардии количество крови, перекачиваемой сердцем в минуту, снижается настолько сильно, что человек может потерять сознание.[7] В то же время при очень высокой частоте сердечных сокращений потребность сердца в кровоснабжении увеличивается, а сниженный минутный объём кровотока не позволяет обеспечить быстро работающее сердце адекватным количеством крови. В результате может развиться приступ стенокардии или даже инфаркт миокарда — особенно этому подвержены люди, у которых сосуды значительно сужены атеросклеротическими бляшками.
Если частота сердечных сокращений сохраняется высокой (порядка 120-140 ударов в минуту и выше) в течение длительного времени (дни и недели), то возможно развитие так называемой тахикардиомиопатии, когда значительно снижается сократимость сердца.
Такие аритмии, как мерцательная и трепетание предсердий сопровождаются повышенным риском тромбообразования в левом предсердии.[5] Оттуда фрагменты тромба могут попасть в аорту и далее в любой орган. Часто фрагменты тромба оказываются в сосудах, кровоснабжающих мозг, что приводит к перекрытию их просвета и развитию ишемического инсульта.
Устойчивая желудочковая тахикардия (длящаяся от 30 секунд и более) может в части случаев закончиться фатальными аритмиями — трепетанием и фибрилляцией желудочков, развитие которых лежит в основе внезапной сердечной смерти.[12]
Диагностика аритмии
Для пациента, имеющего какие-либо из симптомов, перечисленных выше, врач строит план обследования. Смысл дополнительного обследования состоит в том, чтобы зарегистрировать электрическую активность сердца во время аритмии. Для этого применяются методы от самых простых до достаточно сложных.
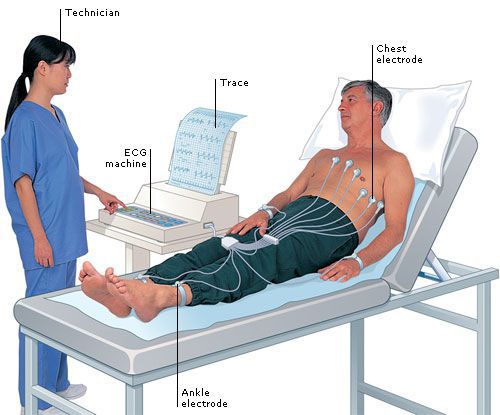
Электрокардиография (ЭКГ)
Самым простым методом регистрации электрической активности сердца является электрокардиография (ЭКГ). Если она зарегистрирована во время беспокоящих пациента симптомов, предположительно связанных с аритмией, то ЭКГ может быть очень информативна. Например, пациент, почувствовав сильное внезапное сердцебиение и слабость, вызывает бригаду скорой помощи, она приезжает и успевает зарегистрировать на ЭКГ аритмию сердца. В этом случае примерно в 80 % (но не в 100 %) случаев опытный в интерпретации ЭКГ врач может точно распознать, какая аритмия имеется у пациента. Бывает так, что аритмия проявляется практически постоянно, в этом случае ЭКГ, когда бы она ни была зарегистрирована, позволит зафиксировать аритмию сердца. Это возможно при постоянной мерцательной аритмии, или при очень частой экстрасистолии.
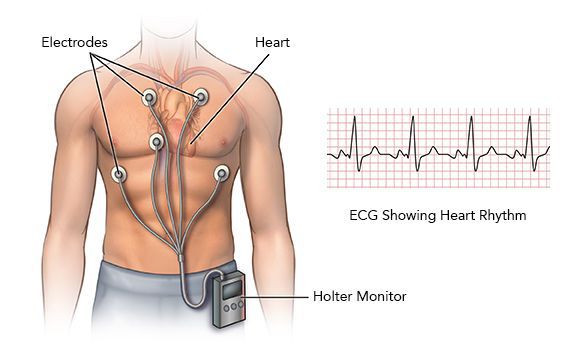
Суточное мониторирование ЭКГ (по Холтеру)
Если аритмия проявляет себя непостоянно, но достаточно часто, почти ежедневно, то имеет смысл попытаться зарегистрировать ее с помощью суточного мониторирования ЭКГ.[8] Небольшой регистратор, обычно носимый на поясе, и несколько электродов-липучек на теле диаметром около 3 см соединены тонкими проводами. Вся эта система позволяет непрерывно записывать в память прибора от 3 до 12 отведений ЭКГ на протяжении от 1 до 3 суток. Почему не больше? Размеры памяти позволяют вести запись даже в течение месяца, но для пациента немыслимо жить целый месяц с электродами на теле. Поэтому максимальная длительность такого мониторирования — не более трёх дней. Это значит, что бессмысленно проводить суточное мониторирование ЭКГ при редких симптомах, дающих о себе знать раз в месяц или раз в две недели. Для таких случае существует иной тип регистраторов: имплантируемые, либо «событийные».
Событийный мониторинг
С помощью специальных регистраторов позволяет оценить, связаны ли редкие симптомы с нарушениями сердечного ритма и проводимости. При событийном мониторинге результаты фиксируются лишь после того, как пациент нажмёт нужную кнопку (когда появятся симптомы).
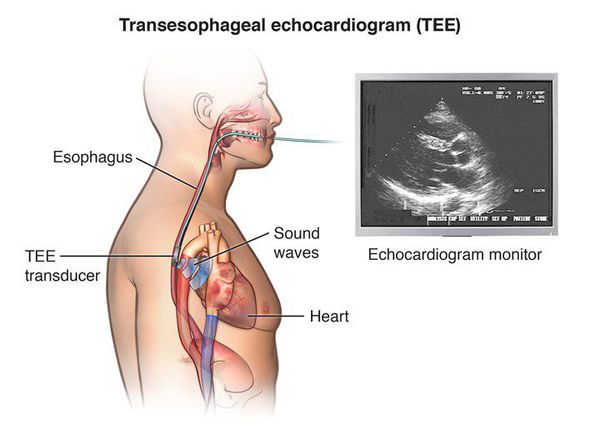
Эхокардиография (ЭхоКГ)
ЭхоКГ применяется при рутинном обследовании пациентов с аритмиями сердца, чтобы оценить структурные нарушения, которые могли привести к развитию заболевания, например: увеличение левого предсердия, гипертрофия левого желудочка, снижение сократимости миокарда и т. д.
Электрофизиологический метод исследования (ЭФИ)
Некоторые аритмии (например, АВ-узловую реципрокную тахикардию, АВ тахикардии с участием дополнительных путей проведения, некоторые желудочковые тахикардии) можно вызвать при электростимуляции сердца в определённом режиме. То есть, в данном случае мы не дожидаемся спонтанного возникновения аритмии, а провоцируем её возникновение с целью зарегистрировать и разобраться, что она собой представляет. Потому что лечение разных сердечных аритмий может существенно отличаться. Существует два варианта таких диагностических исследований: чреспищеводное электрофизиологическое исследование (ЧП ЭФИ) и инвазивное ЭФИ. Если при чреспищеводном исследовании тоненький зонд-электрод толщиной 1-2 мм размещают в пищеводе, то при инвазивном ЭФИ электрод проводят к сердцу через прокол в сосуде.
Тредмил-тест
Нагрузочное исследование на беговой дорожке (тредмиле) или велоэргометре применяют как провокационный тест при подозрении, что симптомы предположительной аритмии возникают из-за физической нагрузки.
Тилт-тест
Тилт-тест рекомендован пациентам с приступами обморока. C помощью специального поворотного стола врач переводит больного из горизонтального в полувертикальное положение. При этом измеряется артериальное давление, ритм сердца и проводится ЭКГ.
Анализ крови на гормоны щитовидной железы
Проводят при обследовании пациента с впервые выявленной фибрилляцией предсердий. Если обнаружены гормональные нарушения, то может потребоваться УЗИ щитовидной железы, так как причиной аритмии может оказаться эндокринное заболевание.
Лечение аритмии
Первая помощь при приступе аритмии
Меры первой помощи зависят от конкретной аритмии, а её вид может определить только врач. Поэтому не стоит заниматься самолечением, нужно обратиться за медицинской помощью.
Можно ли вылечить аритмию
Аритмии сердца очень сильно различаются между собой по прогнозу. Есть совершенно безобидные, а есть опасные. Лечение аритмий сердца требуется не всегда. Во-первых, лечение целесообразно тогда, когда аритмия снижает качество жизни. Во-вторых, лечить имеет смысл те аритмии, которые ухудшают прогноз, то есть могут привести к преждевременной смерти или иным осложнениям (причем реальность таких осложнений должна быть доказанной в клинических исследованиях). Соответственно, бессимптомные аритмии сердца, которые не приводят к возникновению каких-либо ощущений, в большинстве случаев не лечат.
Кроме того, врач должен попытаться установить, что стало причиной возникновения аритмии, а после этого доказать связь предполагаемого причинного фактора и самой аритмии.
Когда решение о необходимости лечения той или иной аритмии сердца принято, встает вопрос о том, чем лечить.
Хирургическое лечение
В течение многих десятилетий у врача не было иных возможностей лечения нарушений сердечного ритма, кроме медикаментозного. Редкие исключения — это электроимпульсная терапия, когда с помощью наружного дефибриллятора в критической ситуации наносится разряд для устранения угрожающей жизни аритмии, и чреспищеводная электрическая стимуляция сердца для устранения некоторых наджелудочковых тахиаритмий.
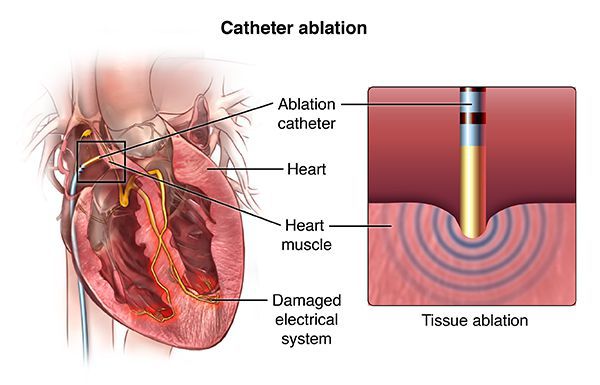
С 90-х годов прошлого века, а в России с 2000-х годов, появился новый метод лечения, эффективный при многих сердечных аритмиях, — радиочастотная аблация (РЧА). Метод позволяет во многих случаях навсегда избавить пациента от необходимости принимать лекарственные препараты для лечения аритмий. Суть метода состоит в локальном радиочастотном воздействии на очаг аритмии или же на патологический путь циркуляции электрического импульса в сердце. Процедура проводится посредством катетера, проведённого к определённому участку в сердце через прокол в сосуде (обычно на бедре). Благодаря воздействию через кончик катетера происходит локальный нагрев участка сердечной мышцы до 70 °C. В результате в этом месте происходит локальная гибель клеток, участвующих в нежелательной генерации импульсов или в нежелательном их проведении. Таким образом, исчезают условия для возникновения и поддержания определённой сердечной аритмии, например, желудочковой тахикардии.
С помощью РЧА можно лечить почти все наджелудочковые тахиаритмии: атриовентрикулярную узловую тахикардию, тахикардии с участием дополнительных путей проведения, трепетание предсердий, фокальную предсердную тахикардию, с меньшим успехом — фибрилляцию предсердий.[9] Кроме того, этим методом лечатся многие виды желудочковых тахикардий и желудочковая экстрасистолия, если она очень частая (десятки тысяч экстрасистол за сутки) и исходит из одного очага.[10]
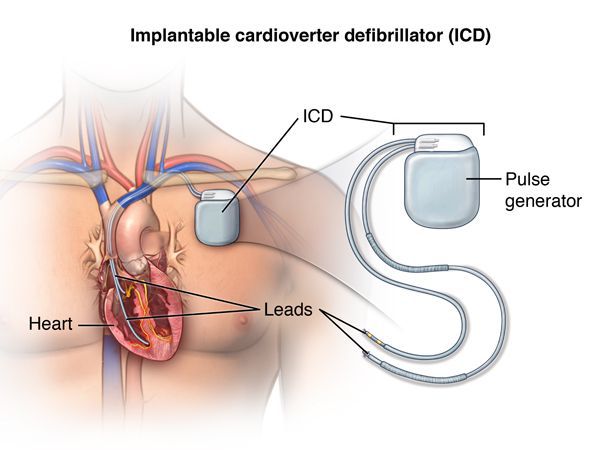
Еще один высокотехнологичный способ лечения потенциально фатальных желудочковых аритмий — имплантация кардиовертера-дефибриллятора.[10] Это устройство способно устранять уже развившуюся желудочковую тахикардию либо фибрилляцию желудочков двумя способами: электрической стимуляцией желудочков в ритме, превышающем ритм тахикардии, или нанесением довольно мощного электрического разряда, что довольно болезненно, однако спасает жизнь. Таким образом, кардиовертер-дефибриллятор используют в тех случаях, когда имеется реальный риск внезапной смерти из-за желудочковых аритмий.[13]
Электрокардиоверсия
Электрическую кардиоверсию (дефибрилляцию) применяют, когда аритмия резко ухудшает состояние пациента и сопровождается значительным падением артериального давления. Также её иногда выполняют в плановом порядке, чтобы восстановить синусовый ритм при сохраняющейся фибрилляции предсердий.
Фармакотерапия
Однако во многих случаях сердечные аритмии лечат и лекарствами. Чаще всего антиаритмические препараты назначаются в случае фибрилляции предсердий (мерцательной аритмии), в этом случае эффективность РЧА не столь высока. Другая ситуация, в которой часто используют антиаритмические лекарственные препараты, — это частая экстрасистолия (тысячи и десятки тысяч несвоевременных сердечных сокращений за сутки), сопровождающаяся симптомами. Реже медикаментозный метод используют для лечения других аритмий — например, желудочковой тахикардии, наджелудочковых тахиаритмий.
К сожалению, в России зарегистрировано немного антиаритмических препаратов по сравнению с Европой или США. В нашей стране доступны «Новокаинамид» (используют до сих пор для внутривенного введения при неотложном лечении пароксизмов мерцательной аритмии и редко — желудочковой тахикардии), «Лидокаин» (для внутривенного введения при желудочковой тахикардии), «Этацизин», «Аллапинин» и «Пропафенон». Эти препараты существуют в виде таблеток и назначают для длительного приёма с целью профилактики возникновения широкого круга аритмий сердца. «Пропафенон« в виде таблеток и раствора используется также для устранения пароксизмов мерцательной аритмии.
«Амиодарон« — универсальный антиаритмический препарат, однако используется в основном как резервный антиаритмик. Зато его можно назначать при органическом поражении сердца (перенесённый инфаркт миокарда, низкая сократимость сердца, выраженная гипертрофия левого желудочка и др.), в то время как «Этацизин», «Пропафенон» и «Аллапинин» при этих состояниях использовать нельзя.[11]
«Соталол» — антиаритмический препарат для предотвращения приступов фибрилляции предсердий, а также желудочковых аритмий. Существует в таблетках.
Ещё один класс лекарств от аритмии составляют антагонисты кальция — «Верапамил» и «Дилтиазем». Их используют при некоторых наджелудочковых тахиаритмиях, как для длительного приёма в таблетках, так и для устранения развившихся приступов аритмий с высокой частотой сердечных сокращений.
Бета-адреноблокаторы образуют самостоятельный класс антиаритмических лекарств, хотя их непосредственная антиаритмическая активность невысока. Основной их эффект — способность снижать риск внезапной сердечной смерти, в основном у людей с низкой сократимостью сердца и связанной с этим сердечной недостаточностью.[11] Наиболее изучены в этом отношении «Метопролола сукцинат», «Бисопролол», «Карведилол» и «Небиволол».
В лечении фибрилляции и трепетания предсердий важнейшее место занимают антитромботические препараты, снижающие свертываемость крови и тем самым уменьшающие риск образования тромбов (при названных сердечных аритмиях он повышен). Это «Варфарин», «Дабигатран», «Ривароксабан», «Апиксабан», «Эдоксабан». Соответственно, приём этих лекарств уменьшает риск инсульта, связанного с тромбоэмболией.
Образ жизни
Некоторые аритмии провоцируются стрессами, злоупотреблением кофе и кофеинсодержащими напитками, курением, недосыпанием, физическими нагрузками и приёмом некоторых лекарств. Поэтому врач прежде всего ищет причинно-следственную связь между факторами образа жизни и возникновением аритмии. Иногда такую связь замечает сам пациент. В подобных случаях, если устранить провоцирующий фактор, то можно избавиться от аритмии. Однако далеко не всегда такую связь удаётся обнаружить.
Народные средства
При подозрении на аритмию следует обратиться к врачу, пройти диагностику и придерживаться назначенного лечения. Народные методы терапии научно не обоснованы и могут быть опасны для здоровья. Без адекватного лечения аритмия может стать причиной серьёзных осложнений: стенокардии, инфаркта миокарда и ишемического инсульта.
Прогноз. Профилактика
Аритмии сердца очень сильно различаются между собой по прогнозу. Есть совершенно безобидные, а есть опасные. Степень негативного влияния неправильного сердечного ритма на будущее зависит от типа аритмии и в большей степени от фонового заболевания, послужившего толчком для развития нарушения. Наиболее опасны в плане прогноза желудочковые аритмии на фоне органического поражения сердца, особенно при низкой сократимости сердца. Такая комбинация создает риск внезапной аритмической смерти.
Другой фактор, влияющий на прогноз при таких аритмиях, как фибрилляция предсердий и трепетание предсердий — риск образования тромбов в левом предсердии.[5] Об этом уже говорилось.
Еще один момент, способный ухудшать прогноз при аритмиях сердца — это длительное поддержание высокой частоты сокращений сердца (например, когда в течение многих дней и даже недель частота сердечных сокращений удерживается, в диапазоне 120-150 ударов в минуту), а также очень частые желудочковые экстрасистолы (десятки тысяч за сутки). В этих случаях есть риск снижения сократимости сердца, расширения его полостей и развития сердечной недостаточности.
Поскольку аритмии сердца часто возникают на фоне уже существующего заболевания сердца, то правильное лечение этого заболевания может быть залогом успеха в профилактике сердечных аритмий. Например, благополучное лечение артериальной гипертонии позволяет в долговременном аспекте добиться нормализации артериального давления и в то же время снижает риск развития фибрилляции предсердий. При инфаркте миокарда быстрое и успешное восстановление кровотока в тромбированной артерии с помощью установки стента позволяет в дальнейшем предотвратить развитие аритмий, связанных с появлением в сердце рубца.
Перебои в работе сердца: причины и виды, что делать дома и когда требуется лечение
Нарушение частоты сокращений сердца называется аритмией. Это гетерогенная группа патологических процессов, сходятся они в одном: изменение характера активности кардиальных структур.
Существует несколько вариантов дисфункции: тахикардия — ускорение ритма, брадикардия — урежение пульса, и неравномерные интервалы и задержки между каждым дальнейшим ударом сердца (фибрилляция, трепетание, мерцание). В последнем случае четкий рисунок вовсе отсутствует.
Нормальной активностью считается частота сокращений в 60-90 ударов или чуть более, в зависимости от возраста и физической подготовки, равные промежутки времени между систолами и диастолами. Все отклонения рассматриваются как вероятная патология, пока не будет доказано обратного.
Естественные факторы становления проблемы учитываются после, если нет данных за органическую патологию.
Существуют угрожающие и неопасные виды перебоев в работе сердца. Первые встречаются в несколько раз чаще, однако отграничить одни от других можно только посредством объективной диагностики (электрокардиография, ультразвуковая методика, суточное мониторирование).
Содержание
- Типы перебоев
- Не фатальные формы
- Опасные разновидности
- Механизм развития
- Сердечные причины развития патологического процесса
- Внесердечные причины
- Симптомы
- Первая помощь в домашних условиях
- Диагностика
- Терапевтическая тактика
- Возможные осложнения
- Прогноз
Типы перебоев
Аритмический процесс имеет множество разновидностей. Одни опаснее, другие несут меньшую угрозу жизни и здоровью.
Не фатальные формы
- Единичные экстрасистолы. Ощущаются как лишний удар сердца и представляют собой функциональные нарушения кратковременного характера. Развиваются в результате внеочередных сокращений сердечной мышцы по причине генерации дополнительных электрических импульсов атриовентрикулярным узлом, предсердиями или желудочками. Важной отличительной чертой таких перебоев в сердце оказывается единичность изменений. Более того, это не регулярная проблема. Экстрасистолией страдает до 6-70% всех сердечников, что делает эту форму наиболее распространенной. Симптомов нет вообще, потому определить наличие у себя проблемы почти невозможно. Это вариант инцидентальной находки в процессе ЭКГ.
- Мягкая форма мерцательной аритмии (с частотой сердечных сокращений до 110 ударов в минуту). Представляет собой нарушение работы всего мышечного органа, когда электрический импульс генерируется не только синусовым узлом, но и иными кардиальными структурами. Процесс заметен, но опасности не несет ввиду хорошей подконтрольности. Также называется фибрилляцией предсердий.
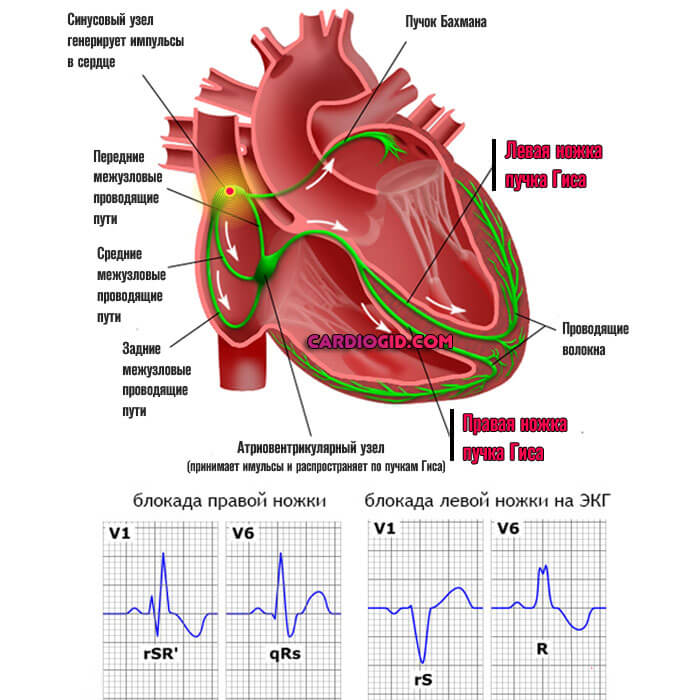
- Нарушение проводимости пучков Гиса. Аналогично не характеризуется проявлениями. Поскольку симптомов нет, обнаружить процесс своими силами невозможно, требуется диагностика. Справиться с патологическим изменением получается медикаментозными методами в короткие сроки.
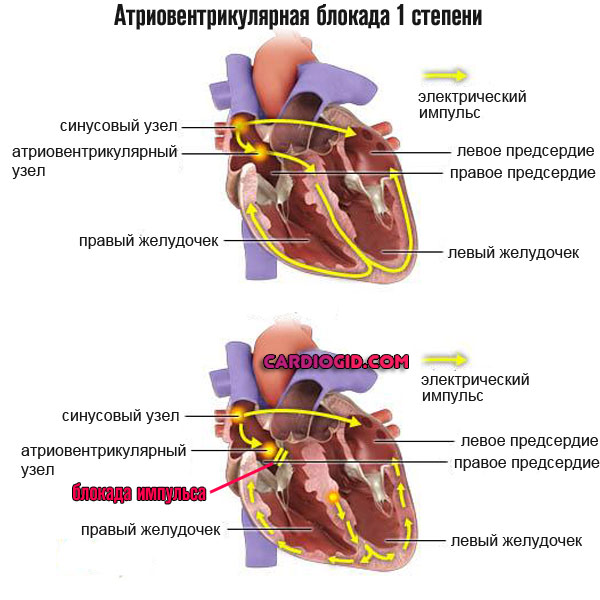
- Атриовентрикулярная блокада 1 степени. Характеризуется нарушением прохождения электрического импульса от синоатриального узла к антриовентрикулярному и далее к желудочкам. На ранней стадии изменения минимальны, потому возможна быстрая коррекция. Опасность почти отсутствует. В дальнейшем возникает угроза жизни (в перспективе нескольких недель-месяцев).
- Синусовая тахикардия. Ускорение сердечной активности по причине чрезмерной стимуляции водителя ритма. Развивается как ответ на внутренние или внешние контролируемые факторы. На ранних этапах не требует коррекции вообще. Проявляется ярко, но не несет опасности для здоровья или жизни.
- Брадикардия. Обратный процесс. Развивается тоже по причине дисфункции синусового узла. В 40-50% случаев имеет физиологическое происхождение, не связанное с болезнетворными процессами.
Опасные разновидности
Требуют срочной медицинской помощи. Заранее предугадать, когда случится фатальное осложнение невозможно. Сразу после выявления проблемы следует назначать лечение, желательно в стационарных условиях или под постоянным контролем кардиолога в рамках амбулаторной диагностики.
- Множественные экстрасистолы. В отличие от единичных, повторяются много раз, неоднократно. В результате сердечные структуры работают хаотично, не могут скоординироваться. Возможна остановка сердца. Происходит это внезапно. Поскольку подобный вариант патологического процесса не дает знать о себе почти никогда, выявить проблему трудно.
- Трепетание желудочков.
- Запущенные атриовентрикулярные блокады, полные или 2 степени. Нарушается проводимость кардиальных структур. В данном случае из работы «выключаются» желудочки, что чревато внезапной остановкой сердца. Восстановить функциональную активность невозможно даже в рамках экстренной реанимационной помощи.
- Пароксизмальная тахикардия. Характеризуется ускорением частоты сокращений мышечного органа, число «движений» может доходить до 150-180 и более, это полноценные удары, которые пациент ощущает, как будто сердце переворачивается, выскакивает из груди.
Нарушение ритма сердца — итог процесса кардиального, эндокринного или неврологического происхождения. Реже имеет место естественное явление, не имеющее отношения к органическим изменениям.
Механизм развития
Существует 4 пути формирования перебоев в работе сердца.
Среди возможных вариантов:
- Нарушение генерации электрического импульса в синусовом узле. Естественный водитель ритма создают избыточный или чаще недостаточно сильный сигнал. В итоге кардиальные структуры сокращаются равномерно, но слабо, что приводит к необходимости ускорения ритма для более быстрого «перекачивания» крови и обеспечения тканей кислородом.
- Опережающее сокращение отдельных участков сердца. В результате повышенной возбудимости пучков клеток органа.
- Блокады атриовентрикулярного узла. Нарушение проводимости тканей. Формируется после перенесенных поражений функционального рода.
- Распространение электрического импульса в отдельных участках, нарушение дальнейшего движения сигнала. Заканчивается неравномерным сокращением.
Перебои в сердце — итог органических отклонений четырех типов: изменяется проводимость тканей либо создание электрического импульса. Часто наблюдается смешанный механизм.
Сердечные причины развития патологического процесса
- Ишемическая болезнь. Дефицит питания (трофики) миокарда. Невозможность обеспечить сам орган кровью приводит к изменений в кардиальным структурам. Классическое окончание течения процесса — инфаркт. Проявляется проблема одышкой, нарушениями ритма разного типа. Зачастую обнаружить состояние невозможно.
- Артериальная гипертензия. Стойкое повышение давления. Как правило, перебоями в работе сердца страдают пациенты с большим стажем болезни, чем дольше течет процесс, тем хуже прогноз. Необходимо комплексная оценка всей сердечнососудистой системы.
- Инфаркт миокарда. Острое нарушение питания мышечного слоя и невроз кардиомиоцитов (клеток). Заканчивается летальным исходом в 35-50% случаев, при наличии сопутствующих болезней или осложнений чаще.
- Кардиосклероз. Замещение функциональной ткани рубцовыми структурами. Становится итогом воспалительных явлений или инфаркта.
- Эндокардит. Инфекционные или аутоиммунные (реже) патологии активных структур и тканей. В отсутствии своевременного лечения или при агрессивном течении процесса происходит деструкция предсердий. Потребуется протезирование.
Неравномерный пульс — итог нарушения гемодинамики, стимуляции работы органа в результате функциональных отклонения.
Внесердечные причины
- Интенсивные физические нагрузки. В итоге перенапряжения происходит ускорение деятельности мышечных структур. Наступает это из-за необходимости обеспечения органов и тканей кровью и питательными веществами соответственно. Тренированные люди в меньшей степени подвержены перепадам функциональной активности сердца. Обычно речь идет о неадекватной физической нагрузке.
- Язва желудка, проблемы с 12-ти перстной кишкой. Патологии желудочно-кишечного тракта. Для развития перебоев в работе сердца необходимо соблюдение одного условия: появление постоянных слабых кровотечений и, соответственно, анемии. Как только состояние стабилизируется, кардиальные структуры восстанавливают нормальную активность.
- Нарушение температурного режима тела. Как гипотермия, так и обратное явление. Обычно встречается при перемене климатических условий или нахождении в агрессивной окружающей среде.
- Эндокринные патологии. В том числе гипертиреоз (избыток гормонов щитовидной железы), гиперкортицизм (чрезмерное количество кортизола и веществ коры надпочечников), сахарный диабет. Сопровождаются выраженными симптомами, спутать заболевание с чем-либо другим сложно. Грамотный эндокринолог сразу определит наличие проблемы.
- Интоксикация организма, отравление. Никотином, наркотическими веществами, кофеином, препаратами для снижения артериального давления, сердечными гликозидами, солями тяжелых металлов, иными ядами.
- Неврогенные нарушения, проявляющиеся вегето-сосудистой дистонией (ВСД это не самостоятельный диагноз, а симптом).
- Вирусные и бактериальные инфекции. Любого типа. Чаще возникает синусовая тахикардия, реже иные явления.
- Травматические поражения церебральных структур и центральной нервной системы (сотрясение мозга как классический вариант). Причина перебоев — повреждение коры или ствола, где расположен центр, ответственный за нормальную деятельность мышечного органа. Это очень опасно.
- Иные повреждения: электрические, переломы и ушибы грудной клетки.
Если сердце бьется неровно — причина кроется в эндокринных, сердечнососудистых, желудочно-кишечных, неврогенных патологиях.
Диагноз ставится методом исключения. В отсутствии данных за органические нарушения, также если не удалось выявить естественные факторы, говорят об идиопатическом процессе.
Симптомы
Клиническая картина напрямую зависит от типа нарушения функциональной активности органа.
Усредненные комплексы может быть таким:
- Замирание сердца. Удары пропускаются в результате неравномерного распределения сигнала.
- Слишком частые сокращения и обратный процесс.
- Одышка. Без видимых причин. Возникает как следствие гипоксии тканевых структур.
- Боли за грудиной. Регулярные.
- Цефалгия. Тюкает, стреляет в области затылка или темени.
- Вертиго. Вплоть до полной утраты возможности ориентироваться в пространстве.
- Обмороки, потери сознания.
Процесс может протекать на регулярной основе. При пароксизмальных явлениях имеет место приступообразное течение. Проявления отсутствуют при мягких или слабо выраженных формах патологических процессов.
Наиболее грозный симптом — если сердце пропускает удары (прерывистый пульс). Это указание на нарушение распределения электрического импульса и возможную блокаду узлов.
Первая помощь в домашних условиях
Для купирования сбоя ритма сердца применяются такие препараты:
- Анаприлин (1 таб.) + Карведилол (1 таб.) + пустырник (2 таб.). При тахикардии.
- Кофеин (1 таб.) + настойка элеутерококка (2 ч. л.) + спиртовой женьшень (20 капель). На фоне брадикардии.
- Амиодарон (1 таб.) + Верапамил (1-2 таб.). Если имеет место аритмия иного типа.
Нельзя перенапрягаться физически. Следует лежать. Как только начинается нарушение работы органа, рекомендуется вызывать скорую помощь. Первичные мероприятия направлены на стабилизацию состояния, но неизвестно, когда произойдет рецидив и чем все закончится.
Диагностика
Проходит под контролем кардиолога и смежных специалистов по эндокринной системе, центральным нервным структурам и др. Поскольку форма патологического процесса еще не ясна, лучше проводить обследование в стационарных условиях. Это упростит сортировку информации, анализ и ускорит процесс.
Примерная схема такова:
- Сбор жалоб пациента, анамнестических данных. Учитываются вредные привычки, образ жизни и иные важные моменты. Функция самого больного — максимально подробно рассказать о своих ощущениях.
- Измерение артериального давления. Также частоты сердечных сокращений с помощью автоматических или механических методов.
- Суточная тонометрия. Позволяет оценить динамику ЧСС в привычных для пациент условиях. Проводить ее лучше в рамках амбулаторной диагностики. В стационаре информация может быть неточной.
- Электрокардиография с введением датчика (для проверки проводимости кардиальных структур) или без такового. Наиболее информативная методика, к ней прибегают в первую же очередь.
- Эхокардиография. Ультразвуковой способ. Позволяет визуализировать ткани и определить органические изменения со стороны структур.
- Нагрузочные тесты. С большой осторожностью. Возможна остановка работы в результате неравномерной или неадекватной активности.
Диагностика требуется во всех случаях. Перебои в работе сердца в состоянии покоя — это указание на органические нарушения со стороны эндокринной, нервной или сердечнососудистой системы. Часто в комплексе. Понадобится помощь нескольких специалистов.
Терапевтическая тактика
Проводится хирургическое или медикаментозное лечение. Примерный перечень препаратов:
- Антагонисты кальция. Дилтиазем и Верапамил. Восстанавливают нормальный сосудистый тонус.
- Бета-блокаторы. Карведилол, Анаприлин, Метопролол.
- Препараты для восстановления функциональной активности миокарда: Кордарон и аналоги. Они нормализуют процесс сокращения.
- Хиндин, Новокаинамид и иные противоаритмические средства. Селективно воздействуют на источник проблемы, приводя в порядок ритм.
- Гликозиды: Дигоксин, настойка ландыша.
Лекарственных средств существует множество. Поскольку перебои в работе сердца разнообразны, тактика будет отличаться всегда. Конкретные наименования подбираются врачом после тщательной диагностики. Самостоятельно принимать нельзя ничего.
Хирургическая и малоинвазивная помощь включает в себя электрокардиоверсию, радиочастотную абляцию, установку искусственного водителя ритма. Это крайние меры.
Применение народных рецептов не имеет смысла. Это пустая трата времени. Но образ жизни сменить необходимо:
- Отказаться от курения и алкоголя.
- Сон 8 часов.
- Прогулки по 2-3 часа в день.
- Прием витаминно-минеральных комплексов.
- Избегание стрессов.
- Коррекция рациона (меньше жирного, жареного, копченого, соль до 7 граммов в сутки, никаких полуфабрикатов и консервов, все остальное в умеренных количествах).
Те же рекомендации применяются в рамках профилактики.
Возможные осложнения
Среди вероятных последствий не леченых или недостаточно компенсированных перебоев можно назвать:
- Фибрилляция желудочков. В 100% случаев заканчивается остановкой сердца. Как только процесс начался, нужно готовиться к проведению реанимационных мероприятий.
- Сердечная астма в результате недостаточной трофики легочных структур.
- Кардиогенный шок. Летальность близится к 100%.
- Инсульт головного мозга или хроническая ишемия центральной нервной системы.
- Тромбоэмболия.
- Нарушение питания тканей, гипоксия с постепенной атрофией мышц, дисфункцией органов.
- Коллапс как итог критического снижения артериального давления.
Все состояния требуют срочной госпитализации и лечения в условиях кардиологического стационара.
Прогноз
Прогнозы определяются типом нарушений и запущенностью процесса.
- Неопасные формы лечения не требуют. Нужно устранить первопричину явления и все придет в норму.
- Иные разновидности подразумевают этиотропное лечение (устранение первопричины) и симптоматическую коррекцию.
- Тяжелые органические патологии требуют пожизненного воздействия.
Вероятность становления описанных осложнений в перспективе 3-5 лет без лечения — 35-40%. При грамотном и комплексном лечении — 10-15%.
Если сердце бьется с перебоями ― причины патологические в 60% случаев, реже естественные, не требующие медикаментозной или хирургической коррекции. Важно вовремя обратиться к кардиологу. Заранее сказать о какой форме процесса идет речь невозможно. Все вскрывается в ходе диагностики.
Аритмия
Содержание статьи
- Что такое аритмия, как проявляется, как лечить
- Виды аритмий
- Последствия отсутствия лечения опасной болезни
- Симптомы аритмии
- Первые признаки проблем сердца
- Причины возникновения аритмии
- Как распознать приступ
- Диагностика аритмии
- К какому врачу обращаться при аритмии
- Как лечить аритмию сердца
- Что является показаниями для лечения аритмии
- Противопоказания
- Цены
- Лечение аритмии сердца в нашей клинике
Что такое аритмия, как проявляется, как лечить
Аритмия – это патологическое состояние, при котором нарушается частота сердцебиения, ритм и последовательность сокращения сердца. Это общее название патологии, она характеризуется любым отклонением от нормального состояния сердца. Существует несколько видов аритмии, каждый из них имеет свои симптомы, причины возникновения. Давайте разберем подробнее, что такое аритмия, как она проявляется, сколько видов существует и как их лечить.
Врачи называют пульс зеркалом состояния сердечно-сосудистой системы. По его состоянию можно обнаружить проблемы с сердцем, независимо от того, учащается он или, наоборот, становится медленнее. Пульс – это ритмичное колебание сердца, данное проявление позволяет определить состояние сосудистой системы. Когда ритмичность изменяется, такое состояние называют аритмией.
Приступы аритмии способны случаться как в молодом, так и в пожилом возрасте. Конечно, зрелые люди больше уязвимы к проблемам сердца, но аритмиями страдают даже дети. Патология бывает врожденной или приобретенной. Чаще встречается второй вид.
Нормальное состояние пульса – 60-80 ударов в минуту. При измененных показателях развивается аритмия, которая может привести к пагубным последствиям.
Виды аритмий
Существует несколько типов аритмий. Специалисты детально изучили их, при каждом виде подбирается индивидуальное лечение. В зависимости от того, в каком именно отделе сердца образуются проблемы, происходит деление. Всего выделяют 3 главных вида: синусовые, желудочковые, предсердные. Далее они различаются по частоте сердечных сокращений. Основные виды аритмии таковы:
- Тахикардия. Состояние, при котором частота пульса превышает показатель 80 ударов. Приступы возникают при больших физических нагрузках, это считается нормальным состоянием. Но если организм спокоен, а частота пульса высокая, это может говорить о патологии.
- Брадикардия. Вид аритмии, при котором частота сердечных сокращений меньше 60 ударов в минуту. Может возникать при нормальном самочувствии, но если пациент чувствует себя плохо регулярно, это говорит о развитии патологических процессов.
- Пароксизмальные нарушения. Это состояние, при котором у вполне здорового человека резко учащается пульс, сердце начинает биться так сильно, что невозможно подсчитать удары. Как правило, их частота достигает 200 ударов в минуту. Это вид тахикардии, который способен привести к появлению резкой слабости, общего недомогания и даже потери сознания. В таком случае требуется немедленная медицинская помощь, это очень опасное состояние, которое может спровоцировать необратимые процессы.
- Экстрасистолия. Возникает без видимых причин. Состояние, при котором в нормальный ритм сердца вплетается преждевременное сокращение. Данный приступ появляется из-за вегетососудистой дистонии, при высоком уровне стресса.
- Мерцательная аритмия сердца. Наиболее распространенный тип. Мышечные волокна перестают работать синхронно из-за того, что пропадает важная фаза сердечного ритма – сокращение предсердий. Поэтому они подергиваются или «мерцают». Желудочки также начинают работать не синхронно. Это одно из распространенных сердечных заболеваний, встречается у мужчин и женщин практически в любом возрасте.
При возникновении симптомов, указывающих на недуг, следует сразу обращаться к специалистам за помощью и начинать курс восстановления. Лечение сердечной аритмии несложное, если его своевременно начать и соблюдать все требования специалистов. В противном случае, при игнорировании заболевания, развиваются серьезные патологии, которые приводят даже к летальному исходу.
Последствия отсутствия лечения опасной болезни
При аритмии сердца состояние здоровья значительно ухудшается. Возникает одышка, головные боли и другие признаки аритмии. Но они могут достаточно быстро пройти, и пациент сразу забывает об ухудшении здоровья. Однако данный синдром говорит о том, что в организме есть сбой, если своевременно не отреагировать, сердечно-сосудистая система может сильно пострадать. Давайте разберемся, какие последствия бывают при частых приступах:
- развивается состояние тревожности и стресса;
- болезнь способствует образованию обмороков, есть риск упасть;
- организм страдает от кровяного голодания, все органы страдают от сердечной болезни;
- развиваются опасные сердечные недуги, вроде ишемической болезни сердца и прочих;
- есть вероятность получить инсульт;
- возможна внезапная остановка сердца, и, как следствие, летальный исход.
Регулярные болезненные ощущения и дискомфорт в области сердца могут говорить о наличии недуга. Симптомы аритмии достаточно выраженные, но людей редко волнует состояние здоровья, как только они проходят. Не стоит так относиться к себе, в случае появления подозрений на проблемы стоит обращаться к специалисту и пройти обследование. С помощью диагностики можно легко определить болезнь сердца и назначить эффективное лечение. Позаботьтесь о главном механизме, недуг можно вылечить быстро, если своевременно оказать помощь.
Симптомы аритмии
Регулярные возникновения аритмии поражают сердце, важно своевременно обнаружить сердечную патологию. Существует большое количество методов лечения, они выбираются в зависимости от типа аритмии сердца. Но сначала выполняется диагностика. Если Вы заметили, что состояние здоровья ухудшается, сердцу нужна помощь, обратитесь к специалистам. Заметить патологии можно самостоятельно благодаря выраженным симптомам аритмии:
- появляется внезапная слабость;
- сердце начинает биться гораздо быстрее;
- боль в груди, создается ощущение, что на эту область давят;
- приступ одышки;
- внезапно начинается головокружение;
- возможны регулярные потери сознания;
- появляются головные боли.
Часто пациенты не подозревают, что развивается недуг. Симптомы аритмии схожи на другие патологии или просто факторы, провоцирующие подобные состояния. К примеру, головную боль часто списывают на стрессы. Синдром боли в груди относят к физическим нагрузкам. А состояние внезапной потери сознания можно списать на чувство голода или умственного переутомления. Однако при признаках любого приступа из вышеописанных следует сразу обратиться к специалисту. К какому врачу обращаться при аритмии, мы расскажем далее.
Первые признаки проблем сердца
Сердечная аритмия может быть независимой патологией или быть проявлением другого заболевания. Независимо от этого, приступ аритмии позволяет своевременно понять, что есть проблемы сердечного характера. Существуют начальные проявления аритмии, обратив на них внимание, можно помочь своему организму защитить сердце:
- стали чаще беспокоить головные боли;
- наличие синдрома трясущихся рук (бывает тремор конечностей);
- случается бессонница;
- Вы внезапно просыпаетесь с одышкой посреди ночи;
- пациент перестает высыпаться, регулярно ощущается приступ паники и беспокойства;
- начались регулярные жалобы на общее состояние здоровья.
Все эти признаки указывают на наличие проблем сердечной системы. Аритмия сердца имеет сиптомы, которые сложно не заметить. Пациенты, которые обращаются к врачу сразу при ощущении ухудшения самочувствия, значительно снижают риск развития сердечно-сосудистых недугов. Наша клиника предлагает пройти этап диагностики, на котором определится патология. Специалист поставит диагноз и поможет при приступе аритмии. У нас Вы сможете вылечить аритмию сердца.
Причины возникновения аритмии
Многие задаются вопросом: от чего бывает аритмия. Человек ведет здоровый образ жизни, у него могут быть здоровые привычки, увлечения активными видами спорта. Но все же он страдает приступами учащенного сердцебиения. Дело в том, что причиной могут быть другие факторы, о которых он даже не подозревает. Давайте разберемся, что вызывает недуг:
- вегетососудистая дистония способна вызывать аритмию;
- наличие патологий синусового узла;
- отклонения в деятельности щитовидной железы;
- лишний вес;
- генетический фактор;
- причинами являются гормональные изменения в организме;
- большие физические нагрузки;
- злоупотребление алкоголем;
- курение;
- повреждения и патологии сердечной системы;
- отклонения в деятельности нервной системы;
- врожденные пороки;
- употребление жирной пищи;
- недосыпание;
- сердечная недостаточность;
- бесконтрольное употребление некоторых лекарственных препаратов;
- наличие сахарного диабета.
Этот список можно продолжать долго, приступ учащенного сердцебиения появляется из-за множества факторов. Его нельзя игнорировать, мышца сердца требует лечения. В этом помогут опытные специалисты, которые остановят возникновение приступов и помогут навсегда избавиться от сердечной аритмии.
Как распознать приступ
Сердечная аритмия характеризуется симптомами, которые заметить очень легко. Но начало приступа не всегда удается определить. Что делать при приступах, и как их распознать? Давайте разберемся.
Начальные этапы проявляются не очень явно. Возникает легкое чувство тревоги и волнения. Кажется, что не хватает воздуха. Дальше начинает проявляться легкая паника, головокружение. Пациент часто бессознательно прикладывает руку к сердцу, как бы щупая пульс и пытаясь успокоить его. Все это говорит о начале приступа, волноваться ни в коем случае нельзя, это часто ухудшает ситуацию. Основной задачей является вызов скорой помощи. Следует отправляться в больницу. Дальше начинается работа врачей, они знают, что предпринимать при приступах и как восстановить сердечный ритм.
Диагностика аритмии
Диагностика аритмии позволяет детально изучить состояние пациента, определить вид аритмии и назначить наиболее эффективные способы лечения. Для того чтобы понять, как лечить аритмию сердца, доктор должен полностью обследовать пациента. Для этого используются следующие методы диагностики:
- сначала проводят общий осмотр пациента, он рассказывает о приступах и симптоматике;
- проводится электрокардиография сердца;
- ЭКГ при физических нагрузках;
- мониторинг ЭКГ в течение суток;
- назначается УЗИ сердца;
- биохимический анализ крови, мочи;
- иногда при аритмиях сердца назначается проведение гормональных анализов.
После этого доктор видит общую картину и может начать лечение аритмии. Начальная задача – устранить неприятные ощущения, потом укрепить сосудистую систему.
Дополнительная диагностика
Иногда причины возникновения аритмии кроются совсем в другом. ЭКГ может показать хорошие результаты, но проблемы все равно присутствуют. В таком случае назначаются дополнительные приемы диагностики аритмии для установления диагноза, если нет противопоказаний к их применению. К ним относятся:
- УЗИ почек;
- рентгенография;
- МРТ головного мозга;
- эхокардиография.
Так специалист сможет понять, по какой причине ЭКГ хорошее, а проблемы в сердечной системе все же есть.
К какому врачу обращаться при аритмии
Процесс лечения аритмии требует помощи специалиста. Самостоятельно избавиться от этого заболевания не получится. Но не все знают, какой врач лечит аритмию. Давайте разберем, кто способен помочь и куда обратиться.
Аритмией занимается кардиолог, аритмолог, который специализируется на данной патологии. Также могут потребоваться услуги невролога, терапевта, хирурга. Если назначаются гормональные анализы, следует обратиться к эндокринологу. Сосудистые недуги устраняют доктора различных специализаций, они помогают избавиться от патологий. В случае проявления каких-либо признаков стоит обратиться к опытным специалистам.
У нашей клиники отличная репутация благодаря опытным докторам и современному оборудованию. Врач поможет сохранить здоровье, предотвратить повторения приступа и вылечить недуг. Выбирайте специалиста и записывайтесь на прием. Стоимость можно узнать на сайте или по телефону.
Как лечить аритмию сердца
Лечиться от данного недуга достаточно просто, если своевременно начать этот процесс и не прерывать его. Важно вовремя проходить обследования, чтобы специалист определил, к какому типу аритмий относится Ваша, и назначил правильный комплекс устранения патологии.
Поддается ли лечению аритмия
Устранить аритмию вполне возможно, но это патология, вызывающая побочные явления, если запустить ее. Поэтому чем раньше начать процедуры, тем они будут эффективней. Лечением занимаются кардиологи, которые назначают целый комплекс действий, включающий в себя:
- Употребление лекарственных препаратов успокаивающего характера. Они, как правило, на растительной основе. Хорошо помогают пустырник, корвалол, валериана в капсулах, новопассит.
- Препараты, понижающие давление.
- Бета-блокаторы, мембраностабилизаторы, блокаторы калиевого канала.
- Полезные витаминные комплексы («Рибоксин», «Панангин», «Магне В6»).
- Назначаются физиологические процедуры в зависимости от состояния пациента. Это бассейн, лечебная физкультура, определенные тренировки.
- При лечении соблюдается специальная диета. Доктор подробно расписывает, какие продукты стоит исключить, и, наоборот, что добавить в рацион. К примеру, исключаются жирные блюда, свинина, сало. Следует быть аккуратным с чаем, кофе, курением. В рацион вводятся продукты, богатые калием. Это сухофрукты, мед, банан, черная смородина. Также рекомендуется использовать в питании петрушку, изюм, чернослив, капусту. Богатые кальцием и магнием компоненты тоже включаются в диету.
Комплекс мер по устранению недуга включает налаживание водного баланса, отказ от алкоголя и других вредных привычек. Все это позволяет стабилизировать состояние пациента. Конечно, в большинстве случаев аритмия устраняется с помощью фармакологических препаратов. Также важно найти первопричину ее развития.
Аритмия сердца: нетрадиционное лечение
Многие интересуются, почему доктора не рекомендуют применять альтернативные приемы воздействия на организм. Речь идет о народных рецептах. На самом деле многие специалисты назначают подобные препараты для устранения патологий, но не в качестве основного, а в виде дополнительного воздействия на организм.
Пациенты, в свою очередь, пытаются самостоятельно побороть недуг и сами решают, что будут принимать. Как правило, это приводит к ухудшению состояния здоровья. Именно поэтому доктора скептически настроены к фитотерапии и народным методам врачевания.
Все же фитотерапия способна значительно улучшить состояние пациента при правильном использовании. Некоторые травы применяются для создания фармакологических препаратов. Например, корень валерианы, пустырник и подобные. Они проявляют седативные свойства, способны снять стресс, нервное напряжение, устранить боль. Но использовать фитотерапию разрешается только под присмотром опытного специалиста. Причиной этому является большое количество противопоказаний у подобных растений. Не всегда корень валерианы приносит пользу, он также способен и навредить.
Мы предлагаем ознакомиться со списком фитопродуктов, улучшающих состояние пациента при данном недуге. Но использовать их разрешено только под контролем докторов:
- настойки боярышника, валерианы, пустырника;
- настойка безразлички;
- кирказон маньчжурский;
- пион уклоняющийся;
- настойка календулы;
- кунжутное масло;
- настой левзеи сафлоровидной;
- цикорий.
Список компонентов, помогающих остановить эту патологию, весьма большой. Но стоит помнить, что помочь в такой ситуации способен только доктор. Наша клиника помогает при аритмии, обратитесь к нам и избавьтесь от недуга. Мы сердечно желаем Вам крепкого здоровья, но только желания недостаточно. Предпринимайте решительные шаги на пути к богатырскому здоровью.
Как быстро устранить болевой синдром
Если проявляются негативные симптомы, стоит немедленно вызвать скорую помощь. Мы рекомендуем позвонить в наш центр и заказать услуги скорой. Машина немедленно отправится к Вам по адресу, не придется долго ждать, бригада всегда готова моментально среагировать на вызов. Но до прибытия специалистов, которые окажут неотложную помощь, следует самостоятельно побеспокоиться о своем здоровье. Данные действия помогут значительно облегчить состояние, а возможно, спасти жизнь:
- Сначала вызывается медицинская помощь. Если Вы не в состоянии этого сделать, попросите родственников, соседей, прохожих.
- Сердцебиение придет в норму, если надавить аккуратно пальцами рук на глазные яблоки. Сделать это необходимо с умеренной силой, продержать несколько секунд, после чего резко отпустить пальцы. Повторите действия пару раз.
- Далее вызывают рвоту. Делается это искусственным путем, ни в коем случае не стоит использовать медикаментозные препараты. Следует выпить большое количество очищенной воды и спровоцировать рвоту, коснувшись пальцами основания языка. Такое действие часто помогает спасти жизнь.
- Пациент должен глубоко вдохнуть и максимально выдохнуть. После этого зажимается нос, закрывается рот и задерживается дыхание на несколько секунд. Долго находиться в таком состоянии не стоит. Иногда случается головокружение, поэтому проводить такое упражнение следует у кровати или в положении сидя.
- Обеспечьте поступление воздуха, следует открыть окно, освободить воротник, если горло перетянуто галстуком или другой одеждой.
- Успокойтесь, зачастую лишняя паника лишь усугубляет ситуацию. Выпейте прохладной воды небольшими глотками.
- Очень хорошо помогает применение антистресса. Это может быть любой предмет, который легко сжать, согнуть, но не навредить себе. Он отвлекает от сложившейся ситуации, убирает чувство паники и страха.
Данные приемы достаточно простые, каждый может оказать себе помощь. Как правило, состояние стабилизируется, и многие пациенты отказываются от госпитализации или от помощи специалистов. Нежелательно принимать такое решение, лучше обратиться за помощью к докторам и узнать, из-за чего возникла данная ситуация.
Что является показаниями для лечения аритмии
Показаниями к лечению являются такие факторы, как:
- регулярные ощущения сердечной боли;
- синдром тремора конечностей;
- бессонница;
- предрасположенность к сердечным недугам;
- часто возникающая паника;
- тревожность;
- одышка.
Лечением в нашем центре занимаются опытные специалисты с большим стажем. Вы в надежных руках.
Противопоказания
При определенных условиях данное заболевание имеет противопоказания. Его невозможно устранить при помощи фармакологических препаратов или других эффективных методов. Вот наиболее частые противопоказания:
- развитие диспепсических явлений, таких как тошнота, рвота, сильная боль в животе;
- аллергические реакции на фармакологические препараты;
- острая форма инфаркта миокарда;
- повреждение органа;
- гипотония в стойкой форме;
- бронхиальная астма;
- тяжелые патологии почек, печени;
- кардиосклероз.
Сердечным болезням нужно давать бой, при наличии подобных отклонений сделать это несколько сложнее. Однако избавиться от болезни все равно получится, специалисты подберут другие приемы влияния на недуг.
Цены
Устранить аритмию сердца легко в нашем медицинском центре. Наши доктора занимаются сердечными патологиями много лет, проводят успешную терапию и полностью восстанавливают здоровье пациентов. Цена на услуги варьируется в зависимости от их спектра. Ознакомьтесь со стоимостью первичного осмотра и основными услугами. Подробно узнать цены можно по телефону, позвоните нам, и консультант ответит на все вопросы.
Лечение аритмии сердца в нашей клинике
В нашем центре можно вылечить аритмию сердца. Сделать это несложно, Вам окажут помощь профессиональные доктора с большим стажем работы. Лечение аритмии сердца в нашей клинике имеет такие преимущества:
- Опытная команда специалистов. Доктора регулярно посещают научные конференции, консультируются с зарубежными коллегами.
- Профессиональное оборудование. Мы применяем современную сертифицированную технику, позволяющую проводить очень сложные операции на сердцах и эффективно устранять патологии.
- Удобное расположение. Медицинский центр находится в Москве, возле станции метро «Маяковская».
- Работаем в выходные и праздники.
- Вежливый персонал и индивидуальное обслуживание. У нас нет очередей, Вам не придется долго ждать доктора, ведь будет приставлен собственный куратор.
- Удобный доступ к карте пациента. С помощью Интернета Вы сможете ознакомиться с историей своего недуга, следить за изменениями.
- Превосходный сервис. Мы сделали все, чтобы пациент чувствовал себя максимально комфортно. Удобные палаты, оборудование, обслуживание.
Своевременное обращение к специалистам продлевает жизнь и делает ее активной. Звоните нам, записывайтесь на прием. Мы сердечно желаем Вам крепкого здоровья.
Автор статьи
Проконсультироваться по этому заболеванию со специалистом вы можете по телефону +7 (495) 126-41-31
|
(Голосов: 33, Рейтинг: 3.88) |
Лицензии
Лицензия на осуществление медицинской деятельности № ЛО 77-01-017705
Ваш браузер устарел рекомендуем обновить его до последней версии
или использовать другой более современный.
Замирание сердца периодически бывает у здоровых людей под действием стрессовых или метеорологических факторов. Патологические причины: симптома — нарушения ритма и проводимости (экстрасистолия, АВ-блокады, брадикардия), вегетососудистая дистония, прием некоторых кардиотропных лекарственных препаратов. Для диагностики используют инструментальные методы — ЭхоКГ, ЭКГ, МРТ и рентгенографию, лабораторные исследования — оценку маркеров некроза миокарда, анализ острофазовых показателей, липидный профиль. Для купирования состояния применяют антиаритмические, метаболические, противовоспалительные средства.
Причины замирания сердца
Физиологические факторы
Кратковременный дискомфорт в прекардиальной области возможен при сильном испуге, что является абсолютно нормальной ситуацией. После устранения провоцирующего фактора неприятные ощущения бесследно исчезают. Единичные внеочередные сердечные сокращения, которые клинические проявляются замиранием, наблюдаются у 5-15% абсолютно здоровых людей. Их начало провоцируется нервным или физическим перенапряжением, резкой переменой погоды.
Экстрасистолия
Этот вид аритмии наиболее часто вызывает замирание сердца. Пациенты описывают свои ощущения как кратковременную «остановку сердца» или говорят о пропуске одного сердечного удара. С учетом вида экстрасистолии симптом может быть однократным либо повторяться несколько раз подряд. Наиболее опасно состояние, когда замирание ощущается в виде регулярных эпизодов, которые следуют после каждых 2-3-х сердечных ударов.
Симптом сопровождается резким ухудшением состояния. Больные предъявляют жалобы на внезапно появившееся головокружение, слабость, одышку. Замирание сердца при экстрасистолиях характеризуется чувством тревоги, нехватки воздуха. Кожа резко бледнеет или краснеет. В зависимости от этиологического фактора различают экстрасистолию функционального, органического и токсического генеза.
Сердечные блокады
Замирание сердца ощущается при атриовентрикулярных блокадах, когда нарушается проведение возбуждения от предсердий к желудочкам. При 1 степени АВ-блокады подобные симптомы наблюдаются очень редко. Небольшие паузы в сердечных сокращениях характерны для блокады 2 степени. Наиболее выражено замирание сердечных сокращений при 3 степени болезни, когда предсердия и желудочки работают в разном ритме.
Характерно сочетание симптома с постоянной слабостью, снижением работоспособности и физической активности. Замирание сопровождается резким головокружением и одышкой, иногда приступы заканчиваются обмороком. Клинические признаки не зависят от характера, деятельности и времени суток. АВ-блокады встречаются при врожденных сердечных пороках, органических поражениях миокарда, интоксикациях.
Брадикардия
Замирание сердца — частое проявление брадикардии. Симптом, в отличие от экстрасистолий, не является единичным, а продолжается в течение нескольких часов или дней. Если человек прислушивается к своим ощущениям, он замечает, что сердце начинает биться намного реже. При этом возникают равномерные длительные паузы между ударами, которые трактуются как замирание.
Брадикардия проявляется при ряде кардиологических заболеваний: ишемической болезни сердца, миокардите и перикардите, врожденных и приобретенных пороках. Кратковременное урежение ритма наблюдается при рефлекторном воздействии — ударе в область шеи или грудной клетки, пребывании в очень холодной воде, передавливании шеи галстуком или тугим воротником. Брадикардия бывает при гипотиреозе, фульминантном гепатите, гиперкалиемии.
Вегето-сосудистая дистония
При ВСД симптом развивается вследствие нарушений нервной регуляции работы сердечно-сосудистой системы. Замирание чаще отмечается при волнении, испуге, стрессе. Для вегето-сосудистой дистонии характерны кратковременные перебои работы сердца, которые затем сменяются тахикардией. Симптоматика дополняется одышкой и слабостью, головокружением, повышенной потливостью.
Депрессия
Жалобы на замирание сердца — типичный симптом маскированной формы депрессии. Характерно появление симптома в ранние утренние часы. Помимо замирания пациенты жалуются на тянущие боли, дискомфорт, беспричинное чувство страха — так называемая «предсердечная тоска». Днем и вечером эти проявления выражены не так интенсивно или вовсе исчезают. При маскированной депрессии беспокоят и другие жалобы: нарушения сна, ипохондрические и панические расстройства.
Осложнения фармакотерапии
Многие лекарственные средства, которые применяются для терапии кардиологических пациентов, могут вызывать аритмии. Замирание сердца чаще провоцирует прием бета-адреноблокаторов, сердечных гликозидов, диуретиков. Урежение ритма в сочетании с неприятными ощущениями в работе сердца наблюдаются при неправильной дозировке кальциевых и калиевых растворов, что сопровождается развитием гиперкалиемии.
Диагностика
Даже если замирание сердца — редкий эпизод, он служит поводом для обращения к врачу-кардиологу. Перкуторно может определяться расширение границ сердца. При аускультации выслушивается глухость сердечных тонов, наличие функциональных или органических шумов. Чтобы выяснить причину симптоматики, врачу необходимо получить данные инструментальных и лабораторных методов исследования. Как правило, применяются:
- ЭКГ. При блокадах на ЭКГ выявляется удлинение интервала PQ, периодическое выпадение комплекса QRS. Экстрасистолия проявляется внеочередным желудочковым комплексом, после которого наступает полная или неполная компенсаторная пауза. Дополнительно назначается суточное холтеровское мониторирование.
- ЭхоКГ. Ультразвуковое исследование необходимо для нахождения органической кардиопатологии, которая могла вызвать замирание. При сонографии можно обнаружить утолщение сердечной стенки, анатомические аномалии, снижение фракции выброса. Для оценки кровотока в магистральных сосудах показана допплерография.
- Биохимические анализы. Учитывая большую распространенность ИБС, необходимо исследовать липидный профиль крови. Зачастую повышается содержание холестерина и атерогенных ЛПНП. Чтобы исключить ревматизм и миокардиты, определяют острофазовые показатели крови — СРБ, сиаловые кислоты.
- Миокардиальные маркеры. Если замирание сердца сопровождается тяжелым состоянием больного и резким нарастанием симптоматики, необходимо исключить инфаркт. С этой целью кровь исследуют на уровень тропонина, миоглобина, ферментов АСТ и КФК. Незначительное повышение указывает на нестабильную стенокардию, более высокие концентрации — на некроз миокарда.
- Дополнительные исследования. При подозрении на органическую патологию проводится МРТ сердца. Чтобы выявить признаки левожелудочковой сердечной недостаточности, используют рентгенографию ОГК. При переходе замирания сердца в острый коронарный синдром проводится коронарография.
Лечение
Помощь до постановки диагноза
При появлении замирания сердца человеку нужно немедленно сесть, занять удобное положение. При редких сердечных сокращениях лучше лечь на спину, слегка приподняв ноги. Необходимо обеспечить доступ свежего воздуха, открыв окна или дверь. Обычно самочувствие нормализуется через несколько минут. Если больной чувствует себя хуже, жалуется на боли в предсердечной области или предобморочное состояние, требуется неотложная медицинская помощь.
Консервативная терапия
Эффективное лечение можно начать только после установления причин, провоцирующих замирание сердца. Пациентам с тяжелыми болезнями проводится интенсивная парентеральная терапия в стационаре или отделении реанимации, но в большинстве случаев достаточно амбулаторного лечения. Для устранения первопричины симптома, нормализации работы сердца и регуляции ритма сердечных сокращений назначают:
- Антиаритмические средства. В арсенале кардиологов есть 4 класса препаратов, которые показаны при аритмиях. Начинают с монотерапии, но при неэффективности или непереносимости высоких доз препаратов оптимальный результат показывает комбинация 2-3 лекарственных средств.
- Бета-адреномиметики. Препараты улучшают проводимость и повышают частоту сердечных сокращений у больных с атриовентрикулярными блокадами. Лекарства применяются короткими курсами. Если терапия неэффективна, рассматривают установку ЭКС.
- Противовоспалительные препараты. При миокардитах и ревматических заболеваниях рекомендованы НПВС, которые уменьшают воспалительное повреждение миокарда. При тяжелых системных процессах целесообразно проводить лечение глюкокортикоидами.
- Метаболические средства. Широко используются антигипоксанты и антиоксиданты, которые улучшают работу миокарда в условиях недостаточного кровоснабжения, предотвращают свободнорадикальное окисление. Для повышения сократимости сердечной мышцы вводят препараты АТФ.
Хирургическое лечение
Оперативные вмешательства показаны только при рефрактерных к консервативной терапии заболеваниях. При жизнеугрожающих аритмиях проводится деструкция патологического очага возбуждения в проводящей системе сердца, имплантация антитахикардитических устройств. Для нормализации сердечного ритма используют временную или постоянную желудочковую электростимуляцию.