Впалые глаза делают лицо уставшим и никак не ассоциируются с молодостью. Для молодого лица характерны плавные, мягкие, но объемные черты. У одних впалость глаз – это анатомическая особенность, которая досталась по наследству, у других проблема появляется с возрастом. В обоих случаях единственным эффективным решением является белефаропластика.
Почему глаза выглядят впалыми?
Итак, чаще всего дефект обусловлен индивидуальными особенностями распределения подкожно-жировой клетчатки и строения черепа. Глаза и без того выглядят глубоко посаженными, а с началом возрастных изменений, примерно в 30 — 35 лет, эта черта становится еще более выраженной. Макияж может скорректировать недостаток, но не избавит от него. С возрастом в периорбитальной зоне истончается жировая прослойка. Вместе с тем истончаются и теряют объем круговые мышцы глаз, меняется разрез (глаза становятся более округлыми). Эти процессы визуально добавляют возрасту лет 10.
Еще одна возможная причина западения — регулярное перенапряжение глаз. Если глазам недостаточно отдыха, с чем часто встречаются работающие за ПК, например, повышается внутричерепное давление. Плюс неправильное положение головы, когда лицо тянется к компьютеру или смартфону. Все это лишь усиливает спазм глазных мышц.
Третья причина – неудачная пластика. Эффект впалых глаз можно получить, если удалить слишком большое количество подкожно-жировой клетчатки и кожи. Такое осложнение может исправить только повторная операция. Вот почему так важно тщательно выбирать пластического хирурга, изучать его работы и отзывы.
Посмотреть прайс
Как бороться со впалыми глазами?
Пока проблема не сильно выражена, помогут филлеры. Но эффект от них временный. Второй вариант – липофилинг. Это процедура пересадки жировой ткани пациента в периорбитальную зону для восполнения дефицита жировой ткани. Это очень эффективная методика, но как самостоятельная процедура подходит не всем. Собственный жир не отторгается, не вызывает аллергических реакций, не мигрирует, держится намного дольше филлеров и активизирует выработку коллагена. Липофилинг часто сочетают с пластикой век.
В большинстве случаев для устранения эффекта впалых глаз проводится комплексная блефаропластика:
- пластика верхних век – устраняет птоз, грыжи и избыток кожи над глазами, делает взгляд распахнутым и свежим;
- пластика нижних век – хирург ушивает грыжи, удаляет излишки кожи и подтягивает ослабевшие мышцы.
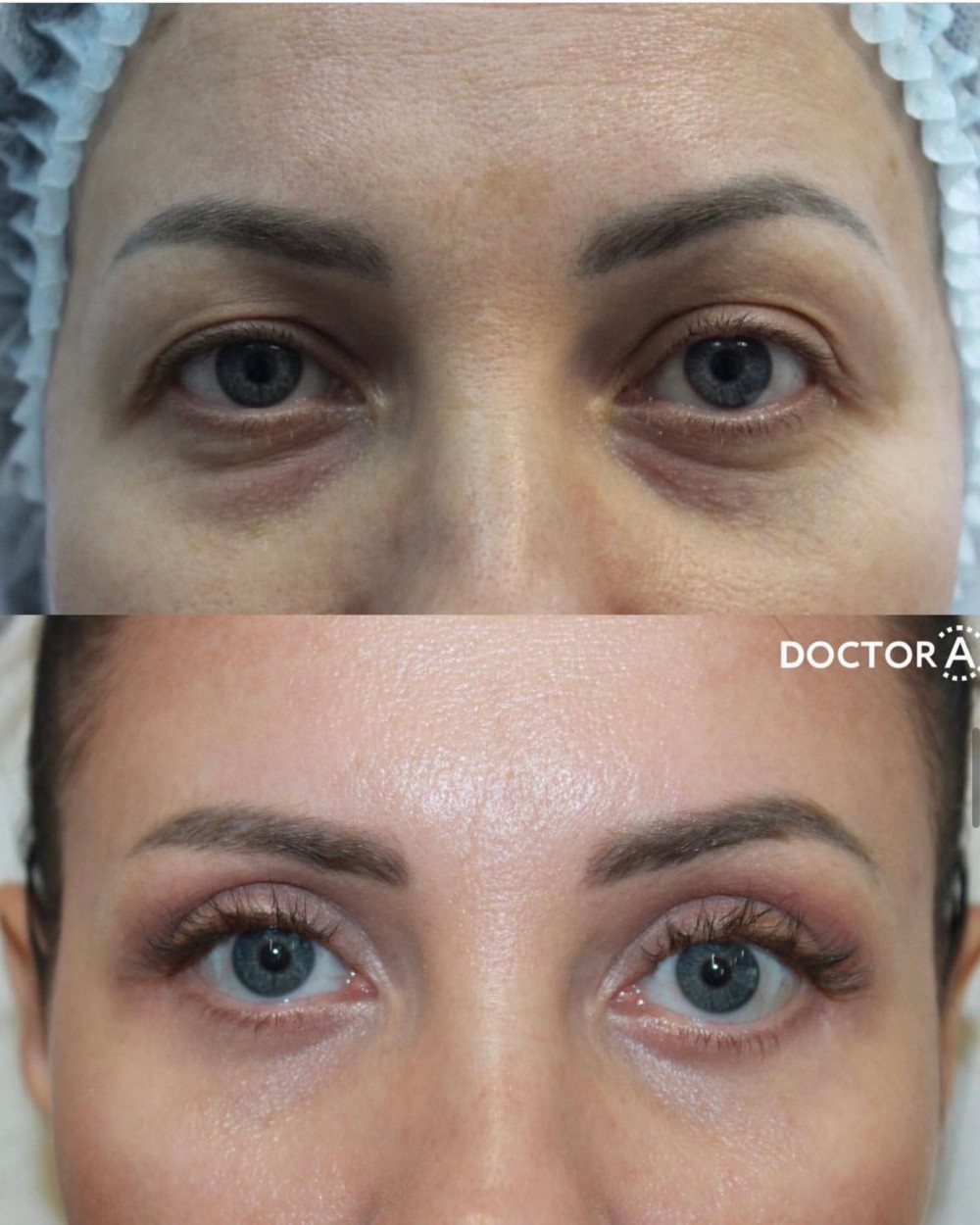
Пластика век: до и на плановом осмотре. Коррекция асимметрии, избытка кожи и жировых грыж
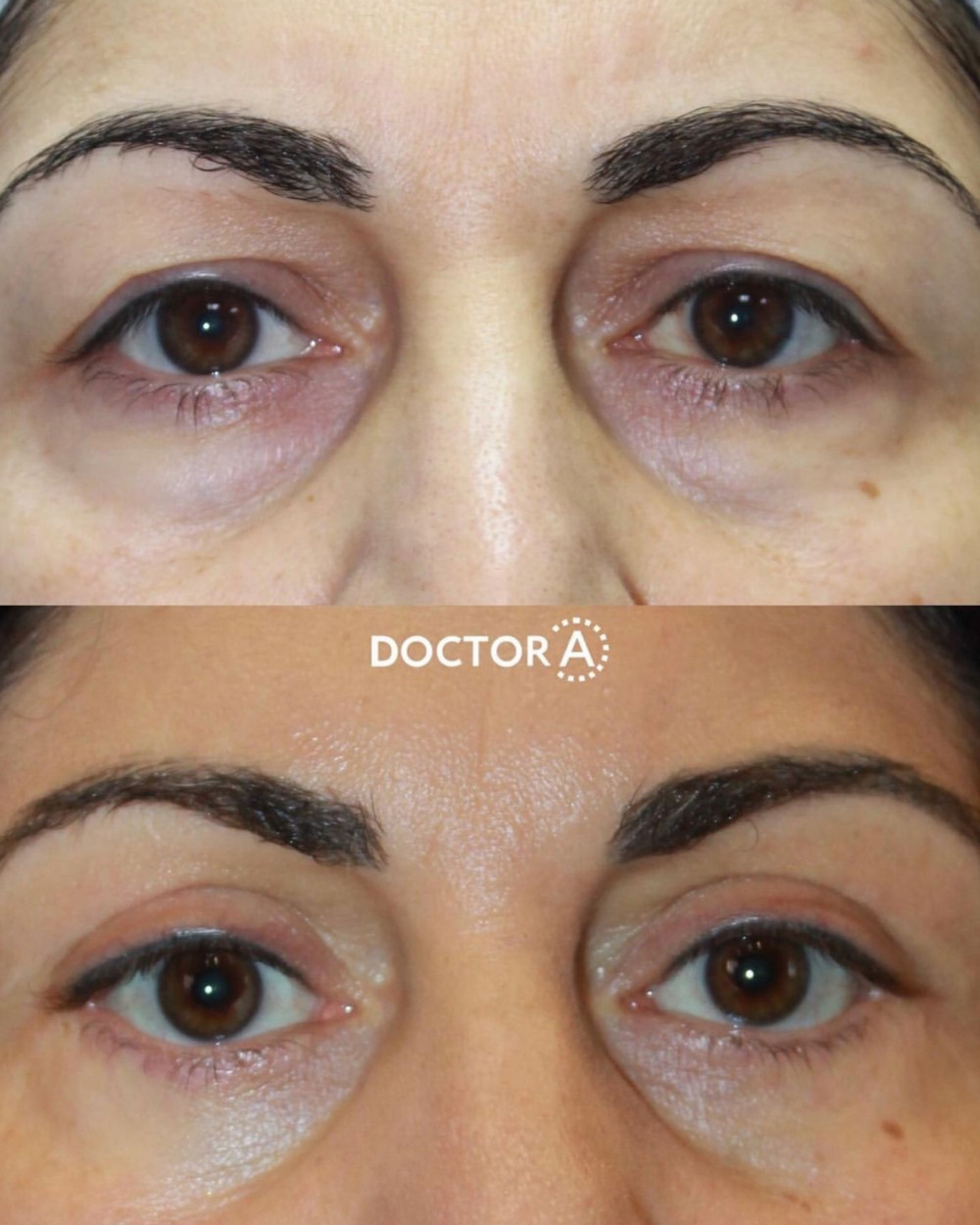
Пластика век: до и после полной реабилитации. Коррекция избытков кожи и жировых грыж
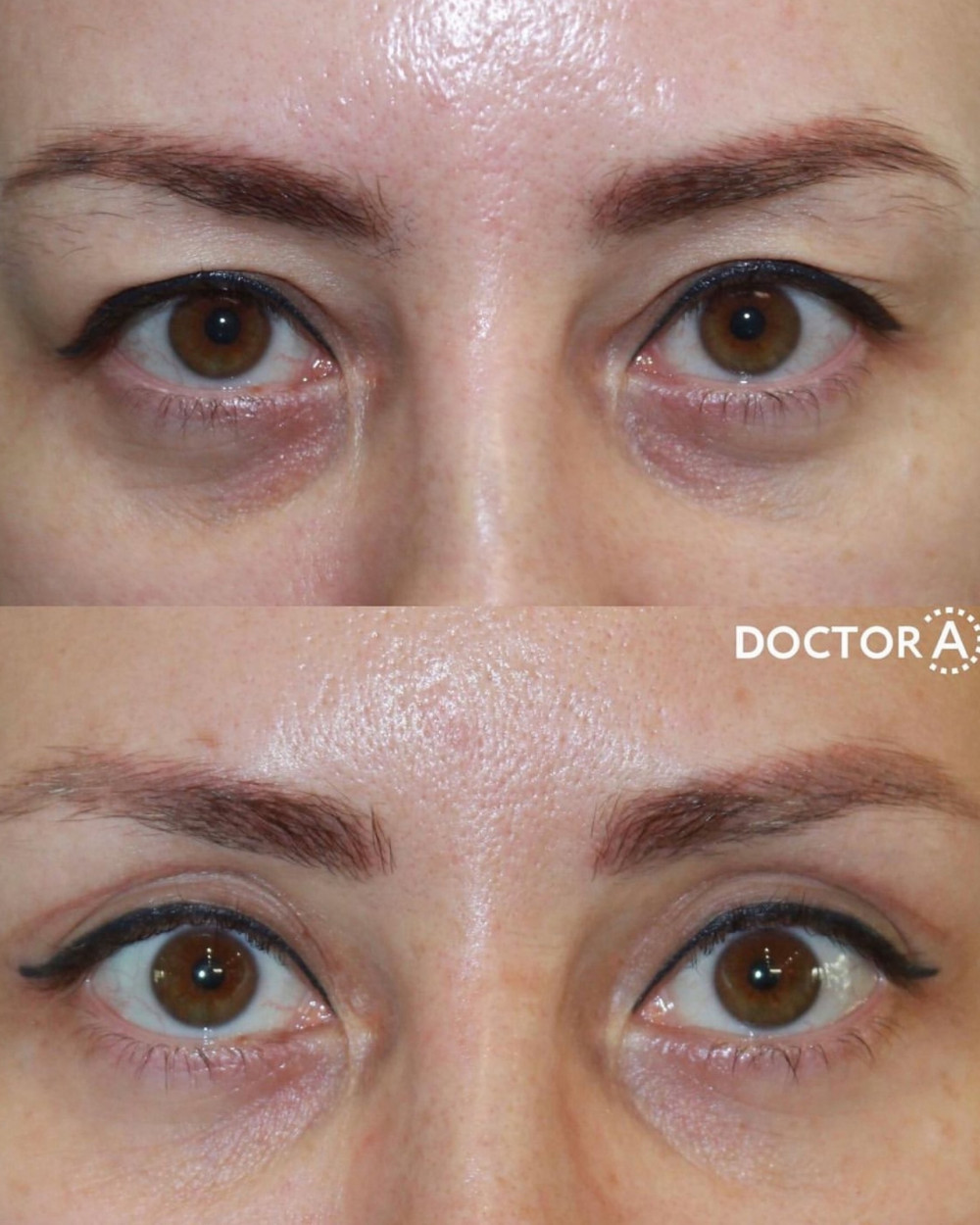
Пластика век: до и после первичной реабилитации, на плановом осмотре. Коррекция избытков кожи и жировых грыж
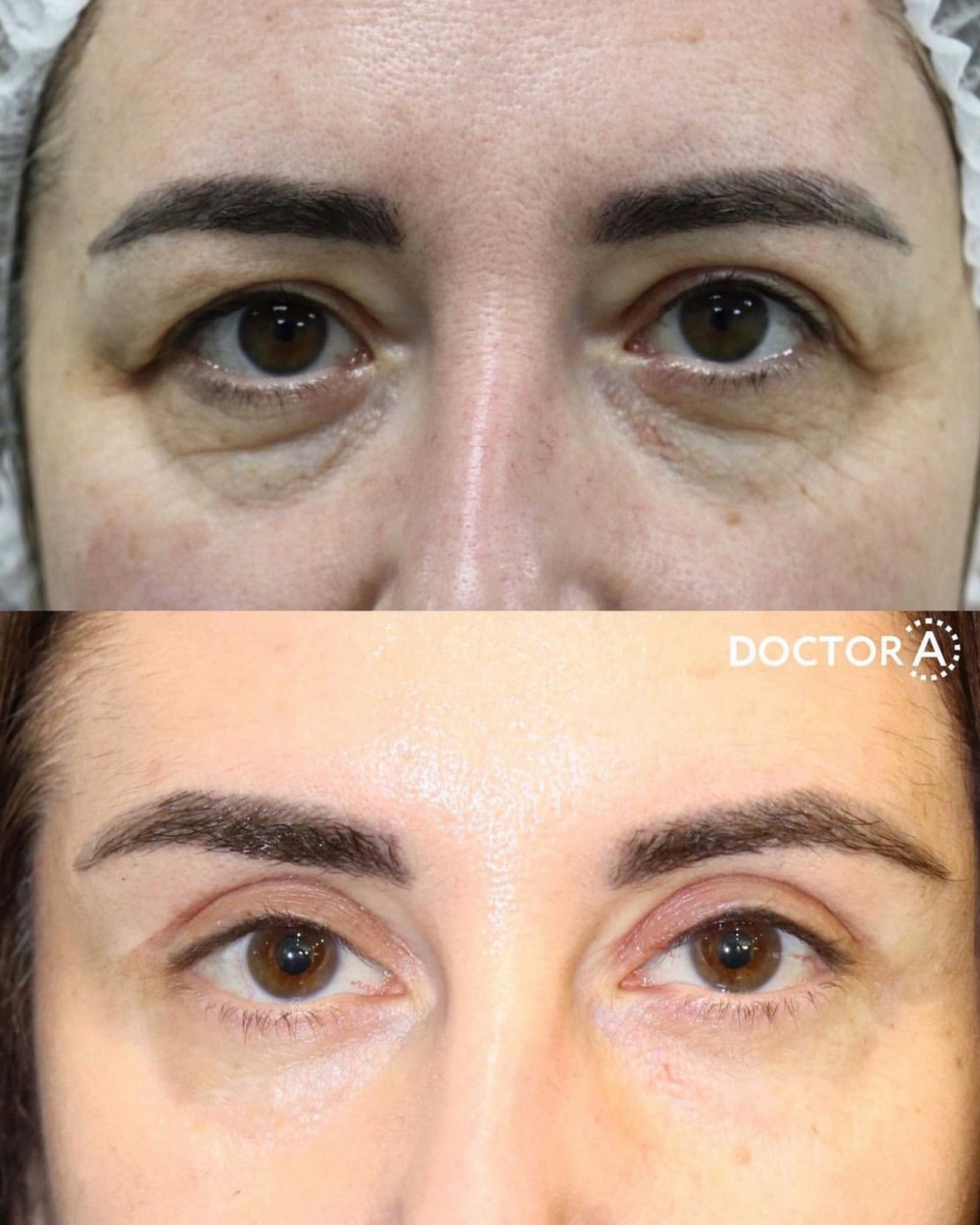
Комплексная пластика век: до и после первичной реабилитации, на плановом осмотре. Коррекция избытков кожи и жировых грыж
Некоторым пациентам для борьбы с эффектом впалых век показана кантопластика — коррекция птоза в области уголков глаз. При наличии показаний дополнительно проводится липомоделирование носослезной борозды. После липофилинга и пластики век глубоко посаженные глаза выглядят гармоничнее и визуально становятся больше.
Какая методика подходит пациенту, определяет хирург на осмотре. При подборе техники врач учитывает состояние кожи, особенности анатомического строения лица, толщину и распределение подкожно-жировой клетчатки, а также упругость мышц. Кому-то показана круговая блефаропластика с кантопластикой, а для кого-то достаточно трансконъюктивальной блефаропластики нижних век без разрезов, совмещенной с липофилингом.


Нижняя пластика век: с разрезом или без
Нижняя пластика век — это операция, которая в корне может изменить впечатления от лица! Особенно при ярко выраженных темных кругах и мешках под глазами. Причинами проявления этих характерных признаков может являться генетическая составляющая, образ жизни пациента.

Пластика азиатских век: Сингапури/Сангапури
Пластика азиатских век — это совершенно особенный вид блефаропластики, поскольку чаще всего складка верхнего века формируется заново. При данном виде вмешательства стоит учитывать массу деталей, чтобы в итоге получить гармоничный и естественный взгляд!
Как исправить особенность «впалых глаз»?
Изменения, вызванные возрастом, отражаются на лице не самым благоприятным образом. Лицо делается уставшим, грустным и состарившимся. К одному из таких дефектов можно отнести «впалые глаза». О причинах образования «впалых глаз» и способах их устранения поговорим сегодня в этой статье.

Причины появления «впалых глаз»:
- У одних «впалые глаза» с рождения, этому предшествует строение черепа. У таких людей глаза выглядят глубоко посаженными, а с возрастом становятся наиболее выраженными.
- У других – приобретённые, образовавшиеся в результате потери подкожно-жировой клетчатки и истончения, потери объёма круговой мышцы глаза. Это происходит, как правило, после 30-35 лет, когда начинаются процессы старения.
- Неправильно выполненная блефаропластика. Это случается при излишнем удалении кожи и жировой ткани. В настоящее время такая техника, в основном, не используется.
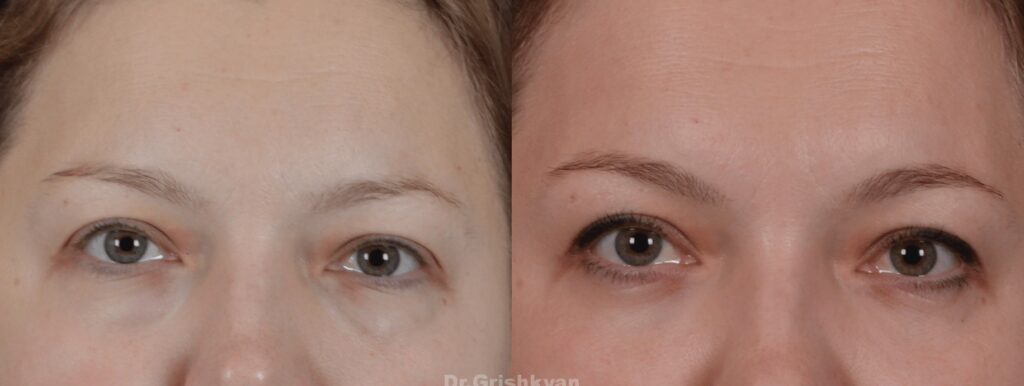
Что делать со «впалыми глазами»
Можно устранить только хирургическим путём. Косметологи предлагают восполнить недостающий объём филлерами, но эффект не долгий, при этом ещё и кожа растягивается.
Лучшим приёмом по устранению «впалых глаз» будет жиросохраняющая блефаропластика. Это блефаропластика в комплексе с липофилингом. Такой подход решает проблему «впалых глаз» и обвисшей кожи век. Она включает в себя:
- пластику верхних век, которая устраняет птоз верхних век и убирает грыжи;
- пластику нижних век, в результате которой подтягиваются нижние ослабевшие мышцы глаз, удаляются излишки кожи и грыжи.
Грыжи не удаляются, а их содержимое перераспределяется на веках. Недостающий объём восполняется собственной жировой тканью, которая берётся из проблемных зон.
Если же блефаропластика уже была проведена и по причине неправильного выполнения возникло осложнение, в виде запавших глаз, то такая проблема решается липофилингом век.

Преимущества такой жиросохраняющей блефаропластики очевидны:
- организм не отторгает и не реагирует аллергическими реакциями на свой жир;
- результат сохраняется на всю жизнь;
- одновременно удаляется обвисшая кожа.

Кантопластика
Ещё один метод, применяемый при коррекции «впалых глаз», если опущены уголки глаз. А при ярко выраженной носослезной борозде применяется липомоделирование, когда она заполняется собственным жиром.
Методику коррекции определяет только врач. Предварительно он произведёт осмотр анатомического строения лица, оценит состояние тканей, мышц, подкожного жирового слоя. Кому-то можно сделать трансконъюктивальную блефаропластику и заполнить носослёзную борозду собственным жиром. А кому-то сочетать блефаропластику с кантопластикой.
Опытный хирург правильно подберёт методику и сделает взгляд распахнутым и молодым.
Больше информации о блефаропластике, а также фото до и после можно посмотреть в соответствующем разделе.
Имеются противопоказания, необходима консультация специалиста.
Записаться на консультацию
10 мая 2023
Назад ко всем статьям
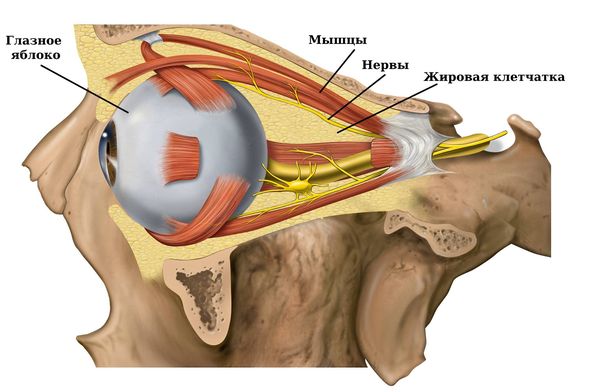
Энофтальм — патология глаз, которая представляет состояние, при котором глаза как бы «западают» в глазницах. В результате, зрение у человека ухудшается, возникают определенные симптомы. При этом в некоторых случаях глаз вообще смещается в сторону и теряет подвижность.
Существует и обратная патология, когда глазное яблоко «уходит» вперед, что в медицине называется «экзофтальм».
Энофтальм может поразить как один глаз, так и сразу оба одновременно. Энофтальм был выявлен в конце 19 века. Заболевание описал хирург из Великобритании по имени мистер Ленг. Анализируя клинический случай, Ленг пришел к выводу, что патология может быть как врожденной, так и приобретенной. Энофтальм — заболевание, характерное и для мужчин и для женщин.
Врожденный энофтальм чаще диагностируется в детском возрасте. К слову, заболевание способно развиться в любом возрасте, но, например, энофтальм травматического генеза наиболее часто возникает у пожилых мужчин.
Причины вдавленных глаз
Причины, по которым глаза «проваливаются», зависят от формы энофтальма: врожденная она или приобретенная.
- При врожденной форме так называемая саггитальная ось, наружная ось глазного яблока, удлиняется. Этот патологический процесс может быть обусловлен неправильным формирование костей черепа, а также изначально меньшим размером глазного яблока относительно нормы.
- Приобретенное состояние запавших глаз может быть вызвано травмами: переломом костей глазной орбиты, перелом скуловых костей.
- Энофтальм способен развиться на фоне онкологических заболеваний глаз.
- Увеличение размера щитовидной железы, аневризма, увеличенные лимфатические узлы могут спровоцировать возникновение энофтальма и состояние впавших глаз.
В медицине есть случаи, когда энофтальм становился следствием таких состояний организма как истощение, в том числе на фоне анорексии, перитонита.
Среди других факторов, которые могут спровоцировать энофтальм, выделяют — дегенерация тканей глаза у пожилых людей вследствие возрастных изменений, некоторых заболеваний нервной системы. В ряде клинических случаев энофтальм проявляется как симптом прогрессирующего заболевания глаз.
Формы энофтальма
Различают следующие формы энофтальма: раннюю, ложную и позднюю. Каждая разновидность патологии может проявляться по-разному. Ранний энофтальм выступает результатом, как правило, травматических повреждений орбитальных стенок глазницы или связок, которые удерживают глаз.
Ложная форма развивается вследствие некоторых врожденных патологий, обычно, когда глаза сформировались неправильно, то есть глазные яблоки меньше, чем должны быть в норме.
Кроме того, ложный энофтальм в некоторых случаях становится последствием проведенных операций или прогрессирования опасных глазных патологий.
Поздняя стадия впавших глаз проявляется также после травм, но через определенный промежуток времени. Поздний энофтальм может быть результатом воспалительных заболеваний глаз.
Симптомы энофтальма
Энофтальм способен проявлять себя различным образом. Тем не менее, специалисты выделяют наиболее характерные для патологии симптомы.
- Снижение подвижности глазного яблока.
- Опущение верхнего века.
- Двоение в глазах.
- Снижение остроты зрения.
- Появление на веке складок в результате впавших глаз.
У людей, страдающих энофтальмом, также наблюдается эффект выпадения из поля зрения отдельных участков. Но этот симптом также характерен и для патологий сетчатки, глазного нерва. Поэтому при любых признаках ухудшения зрения важно как можно быстрее обратиться к офтальмологу.
Диагностика западения глазного яблока
Диагностировать энофтальм самостоятельно невозможно. Для постановки точного объективного диагноза необходима комплексная диагностика зрительной системы. Обследование включает очный осмотр и оценку зрительных структура на компьютеризированных приборах.
Необходимо проверить остроту зрения, уточнить жалобы пациента, собрать анамнез. Оценка энофтальма производится также с помощью пальпации, если нет противопоказаний к этому методу диагностики. Пальпация полезна в случаях, когда западение глазного яблока является результатом травмы. В этих случаях человек жалуется на болевые ощущение в области века.
В число обязательных диагностических обследований входит экзофтальмометрия, измерение устойчивости глазного яблока на фоне развития глазных патологий. Измерение проводится посредством специального прибора экзофтальмометра.
Также врач может назначить пациенту рентгенографию, компьютерную томографию, УЗИ глаза. Рентгенография орбит глазницы показывает траекторию смещения костей при травмах глазных орбит.
Посредством визометрии офтальмолог оценивает степень снижения зрительной остроты, чтобы оценить влияние прогрессирования энофтальма на зрительную функцию.
Чтобы определить, где локализованы дегенеративные изменения, проводится процедура сонография. Это методика УЗИ, которая с микронной точностью выявляет наличие инородных тел в глазу.
Лечение энофтальма
Для эффективного лечения важно сначала определить причину, которая спровоцировала развитие западания глазных яблок. Цель лечения: борьба с причиной, вызвавшей развитие заболевания.
В зависимости от фактора, который спровоцировал энофтальм, офтальмолог подбирает стратегию лечения. Оно может быть терапевтическим и хирургическим.
Консервативное лечение
Терапия включает, как правило, прием антибиотиков и препаратов антибактериального действия. Обычно подобные препараты представляют собой глазные капли. Важно отметить, что терапевтическое лечение возможно только для тех пациентов, у которых степень смещения экзофтальма не превышает 2 миллиметров и у пациента нет эффекта двоения в глазах.
Хирургическое лечение
Если диагностика показывает, что консервативное лечение будет неэффективным, пациенту может быть назначено хирургическое лечение. Обычно хирургия показана при значительном смещении глазного яблока, а также в случае прогрессирования патологии.
Хирургия энофтальма подразумевает введение импланта, который выступает в качестве каркаса, поддерживающего глазное яблоко для избежания дальнейшего смещения.
Импланты состоят из биосовместимых материалов, которые содержат полимерные соединения, силиконы. В некоторых клинических случаях, при тяжелых травмах, пациенту может потребоваться материал из титановых сплавов.
Если энофтальм был вызван переломом костей глазницы, то пациенту может потребоваться сращивание костной ткани для обеспечения стабильного положения глазного яблока. Посредством хирургического вмешательства кость устанавливается на место.
Профилактика запавших глаз
Гарантированных профилактических мер, которые помогли бы предотвратить развитие энофтальма, нет. Для избежания травм глаз важно соблюдать безопасность на производстве, при работе с травмоопасным оборудованием.
Для профилактики развития других опасных заболеваний глаз необходимо регулярно наблюдаться у офтальмолога, минимизировать увлечение вредными привычками (курение, алкоголь), вести активный образ жизни.
Что касается прогноза результатов лечения энофтальма, его исход зависит от стадии прогрессирования патологии. В большинстве случаев исход благоприятный, но в запущенных случаях возможна безвозвратная утрата зрения.
Дата публикации 20 января 2023Обновлено 11 мая 2023
Определение болезни. Причины заболевания
Энофтальм (Enophthalmos) — это состояние, при котором глазное яблоко смещено вглубь своего костного вместилища (глазницы, или орбиты). При этом расположение глаз становится асимметричным, «утопленный» глаз кажется прищуренным.
Нужно отметить, что нормальное положение глаз зависит от многих факторов, таких как возраст, пол, этническое происхождение и др. В некоторых случаях глубоко посаженные глаза могут быть нормой, не требующей лечения.
Впервые энофтальм описал английский хирург В. Ленг (V. Leng) в 1889 году. Он заметил, что у одного из пациентов после травмы глазное яблоко сместилось вглубь на 8 мм.
Заболевание больше распространено среди мужчин. Это связано с тем, что энофтальм обычно связан с травмой, а мужчины травмируются чаще [8].
Причины энофтальма
Энофтальм возникает из-за расширения орбиты и/или уменьшения либо усадки её содержимого.
1. Расширение орбиты может быть связано с дефектом или смещением её стенок. Возможные причины:
- Переломы орбиты. Это наиболее распространённая причина энофтальма. Чаще они возникают при спортивных травмах, дорожно-транспортных происшествиях, драках, редко случаются после операций на пазухах носа. Энофтальм может появиться не сразу из-за гематом и отёка окружающих тканей. Нередко глубокое положение глазного яблока становится заметным только через 6–20 дней после исчезновения отёка [8].
- Возрастные костные изменения орбиты. С возрастом глазничная полость расширяется.
- Синдром молчащего синуса. Это заболевание верхнечелюстных (гайморовых) пазух, при котором стенки пазухи деформируются и пазуха уменьшается [1].
2. Уменьшение орбитального содержимого возможно при разных патологиях и состояниях, среди них:
- Липодистрофия, т. е. уменьшение жира. В случае энофтальма речь идёт о жире, который окружает глазное яблоко, его ещё называют орбитальным. Такое состояние может быть связано с возрастом или с некоторыми болезнями, например сахарным диабетом 2-го типа, панкреатитом, циррозом печени и почечной недостаточностью.
- Варикозное расширение вен орбиты — малоизученная патология, которая чаще вызывает экзофтальм (выпячивание глазного яблока) при наклоне туловища, но из-за формирования венозных полостей в орбите, связанных с системой глазных вен, может возникать и энофтальм [2].
- Лучевая терапия, например при лечении рабдомиосаркомы или ретинобластомы. У трети пациентов, получающих лучевую терапию в детстве, уменьшается количество лицевого жира и развивается энофтальм.
- Линейная склеродермия. Это воспалительный аутоиммунный процесс, вызывающий склероз кожи и подкожной клетчатки. У пациентов с линейной склеродермией может наблюдаться прогрессирующий, безболезненный энофтальм, при этом ограничивается взгляд вверх, а в последующем появляется двоение в глазах [11].
- Синдром Парри — Ромберга. Редкое заболевание, которое вызывает потерю подкожного жира на одной стороне лица. Наблюдается в основном у женщин в первые два десятилетия жизни, прогрессирует медленно. Причины патологии неизвестны. Помимо энофтальма, у пациента может развиваться птоз, косоглазие, гетерохромия (разный цвет глаз) и увеит [9].
- Медицинские вмешательства. Ятрогенный энофтальм может возникать после декомпрессии орбиты (удаления одной или нескольких стенок орбиты) или любой другой операции на орбите, при которой удаляются костные структуры либо мягкие ткани.
- Лекарства. Аналоги простагландинов, которые используются для лечения глаукомы, могут влиять на метаболизм жировых клеток, что приводит к потере жира с возникновением энофтальма, птоза, выступающих сосудов век и других симптомов. Такое состояние называют простагландин-ассоциированной периорбитопатией (ПАП). После прекращения приёма аналогов простагландинов состояние восстанавливается лишь частично.
- Вирус иммунодефицита человека (ВИЧ). Влияет на липидный обмен, вызывая липодистрофию. Проникая в кровь, он поражает клетки, имеющие на своей поверхности CD4-рецепторы (они распознают липиды), снижает концентрацию общего холестерина, липопротеинов высокой и низкой плотности (ЛПВП и ЛПНП). На более поздних стадиях заболевания вирус повышает концентрацию триглицеридов в крови, которые обычно хранятся в жировой ткани, что говорит о нарушении липидного обмена и работы жировой ткани [13].
3. Усадка (сжатие) содержимого орбиты. Возможные причины:
- Метастазы в орбиту. Они встречаются редко и составляют от 1 до 13 % орбитальных опухолей. 53 % метастазов в глазнице возникает из-за рака молочной железы [14]. Также метастазы в орбите могут возникать при раке предстательной железы, лёгких, желудочно-кишечного тракта, кожи и др. Обычно они вызывают энофтальм поражённого глаза и часто бывают первым клиническим признаком карциномы. Считается, что метастатические клетки заменяют орбитальный жир и способствуют отложению коллагена. Из-за этого объём мягких тканей сокращается и может развиваться их некроз (гибель).
- Синдром врождённого фиброза экстраокулярных мышц. Это наследственное заболевание, при котором наблюдается гипоплазия (недоразвитие) мышц вокруг глаз из-за поражения глазодвигательного нерва. Эти мышцы контролируют движение глаз и направление взгляда. При таком синдроме контроль над мышцами ухудшается и человек не может нормально двигать глазами. Состояние может проявляться офтальмоплегией (параличом мышц глаза), косоглазием, птозом, энофтальмом и вынужденным положением головы: из-за птоза и проблем с движением глаз она запрокинута назад. Типы 1 и 3 наследуются по аутосомно-доминантному типу, а тип 2 — по аутосомно-рецессивному.
Если энофтальм сопровождается птозом и миозом (уменьшением диаметра зрачка), это указывает на синдром Горнера, который возникает при поражении симпатической нервной системы [7].
Энофтальм часто сопутствует микрофтальму, при котором глазное яблоко с рождения имеет более маленький размер. Иногда уменьшение может быть незначительным, в других случаях глазное яблоко представляет собой едва различимый рудимент, который можно выявить только при помощи ультразвукового исследования.
Микрофтальм возникает после внутриутробно перенесённого увеита, ретинопатии недоношенных и дегенеративных процессов, задерживающих рост глазного яблока. К таким процессам относится синдром амниотических перетяжек. В зависимости от того, на каком сроке беременности эти перетяжки образовались, развивается анофтальм (глаз отсутствует) или более лёгкие формы поражения глаз: гипертелоризм (увеличенное расстояние между глазами), косоглазие или микрофтальм. В 12 % случаев амниотические тяжи деформируют лицо и череп.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы энофтальма
При энофтальме возникает косметический дефект: асимметрия положения глаз и век, а также углубление складки верхнего века. Иногда беспокоит сухость глаз (может быть первым симптомом энофтальма). Бывает сложно сфокусироваться, появляется двоение, ограничиваются поля зрения и снижается подвижность глазного яблока [17]. Если повреждён зрительный нерв, возможно снижение остроты зрения.
Патогенез энофтальма
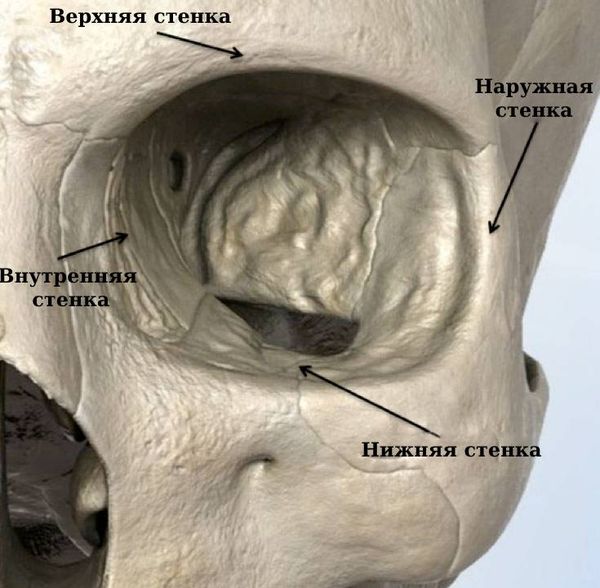
Орбита, или глазница, представляет собой глубокую впадину на лицевой поверхности черепа. Она похожа на четырёхгранную пирамиду, основание которой обращено кпереди, а вершина кзади и кнутри. Расстояние между вершинами — 2 см. Глубина орбиты у взрослого варьирует от 4 до 6 см, ширина — 4 см, высота — 3,5 см. Объём орбиты составляет 30 см³, у новорождённых — от 5 до 8–9 см³.
Верхняя стенка глазницы, или «крыша орбиты», образована лобной костью и малым крылом основной кости. Чаще всего эта стенка повреждается при травмах, которые расцениваются как черепно-мозговые.
Внутренняя стенка наиболее тонкая. Её образуют глазничная пластинка решётчатой кости, слёзная кость, тело основной кости, частично глазничная часть лобной кости, а также лобный отросток верхнечелюстной кости. Внутренняя стенка может повреждаться при флегмоне (целлюлите) глазницы, тромбофлебите вен глазницы, токсическом неврите зрительного нерва, мукоцеле и других состояниях, которые развиваются после травм или в результате острых и хронических воспалительных процессов решётчатой пазухи.
Наружная стенка глазницы, образованная скуловой, лобной и большим крылом основной кости, отделяет орбиту от височной ямки. Это самая прочная и толстая стенка глазницы, её толщина от 2 до 4 мм. Наружную стенку могут повредить травмы, в том числе при декомпресии орбиты, туберкулёзный остеомиелит, гиперостозы и менингиома большого крыла основной кости.
Нижняя стенка глазницы, которая в то же время является верхней стенкой гайморовой пазухи, образована орбитальной поверхностью верхнечелюстной кости, орбитальной частью скуловой и глазничным отростком нёбной кости. Эта стенка менее прочная, чем наружная [6]. Возможные причины её повреждения: травмы, острые и хронические воспалительные процессы в верхнечелюстной пазухе, опухоли и др.
Внутри орбиты расположены: глазное яблоко, связочный аппарат, сосуды, нервы, мышцы и часть слёзной железы, всё это окружено жировой клетчаткой.
Глазное яблоко может сместиться внутрь при любом повреждении стенок орбиты или её содержимого. В зависимости от причины могут быть и другие проявления, кроме энофтальма. Например, при повреждении сосудов возникнут кровотечения, кровоизлияния или ретробульбарные гематомы. Повержение мышц приведёт к ограничению подвижности глаза. Если при травме повредится слёзная железа, то нарушится выделение слезы и оболочки глаза могут пересохнуть.
При поражении зрительного нерва может возникнуть травматическая оптическая нейропатия и атрофия зрительного нерва, что значительно ухудшит зрение либо приведёт к слепоте. При тяжёлых травмах, особенно черепно-мозговых, могут повредиться глазодвигательные нервы, обычно это проявляется косоглазием, птозом, расширением зрачка и двоением. При травме самого глазного яблока есть риск травматической отслойки сетчатки, гемофтальма (кровоизлияния в стекловидное тело), вывиха или подвывиха хрусталика, его помутнения (катаракты). Всё это будет проявляется снижением зрения и другими признаками, которые доктор увидит на осмотре.
Независимо от причины, в развитии энофтальма выделяют три основных механизма:
- изменение формы глазницы с конической на более шаровидную;
- уменьшение объёма содержимого орбиты из-за его атрофии;
- смещение глазного яблока вглубь на фоне сокращения содержимого глазницы.
Классификация и стадии развития энофтальма
Виды энофтальма:
- истинный;
- ложный (мнимый).
Ложный энофтальм — это изменение размеров глазного яблока без его смещения внутрь глазницы. Он встречается при врождённом микрофтальме, осевой анизометропии (большой разнице преломляющей силы глаз из-за разного расстояния от роговицы до жёлтого пятна), асимметрии лицевого черепа, экзофтальме с противоположной стороны, уменьшении размеров глазного яблока из-за его атрофии. Разновидностью ложного энофтальма считается западение орбитального импланта и глазного косметического протеза после удаления глазного яблока. Такое состояние рассматривается как составляющая анофтальмического синдрома.
Клинические разновидности истинного энофтальма:
- ранний — при смещении костных стенок глазницы;
- поздний — при атрофии жировой клетчатки и других тканей в глазнице.
Также энофтальм бывает:
- врождённым (если связан с врождёнными аномалиями и генетическими заболеваниями);
- приобретённым.
В зависимости от причины приобретённый энофтальм может быть:
- посттравматическим — развивается из-за травмы;
- нетравматическим — развивается из-за хронической болезни или последствий лечения (операции на глазнице, лучевой терапии или приёма лекарств).
По стороне поражения энофтальм можно разделить на одно- и двусторонний.
По величине асимметрии глазных яблок односторонний энофтальм может быть:
- малозаметным — величина асимметрии 2 мм;
- клинически значимым — 2–3 мм;
- обезображивающим — более 5 мм [10].
Осложнения энофтальма
Если энофтальм сохраняется длительное время, усиливается синдром сухого глаза. Когда роговица и конъюнктива пересыхают, появляется выраженный дискомфорт в виде жжения, периодической размытости зрения и пелены перед глазами, что ухудшает качество зрения.
Также нарушается трофика (питание) внутриглазных мышц, что приводит к их атрофии, особенно если причиной энофтальма стала лучевая терапия или склеродермия [17].
Разное положение глазных яблок приводит к двоению изображения, развитию косоглазия, усугубляется асимметрия лица, что затрудняет хирургическую коррекцию. Поэтому важно начать лечение энофтальма как можно раньше.
Диагностика энофтальма
Сбор анамнеза и осмотр
При выраженном одностороннем энофтальме врач заметит разницу в положении глазных яблок невооружённым взглядом. Но для постановки диагноза и выбора тактики лечения нужно комплексное обследование, которое включает не только осмотр, но и сбор анамнеза (истории) жизни и болезни, лабораторную и инструментальную диагностику.
При сборе анамнеза врач спросит, была ли травма в области глаз, если да, то как она произошла. Также важно рассказать доктору о наличии инфекций (особенно ВИЧ, так как он вызывает липодистрофию), наследственных, аутоиммунных и онкологических заболеваний, операций в прошлом, лучевой терапии, если была. Имеющиеся документы о диагностированных заболеваниях и других результатах обследований можно показать врачу напрямую или открыть доступ к своей электронной медкарте.
После беседы обязательно проводится полное офтальмологическое обследование: врач оценивает остроту зрения (визометрия), поля зрения (периметрия), внутриглазное давление (тонометрия) и подвижность глазных яблок, а также осматривает глаза с широким зрачком, чтобы оценить состояние сетчатки и зрительного нерва.
Инструментальная диагностика
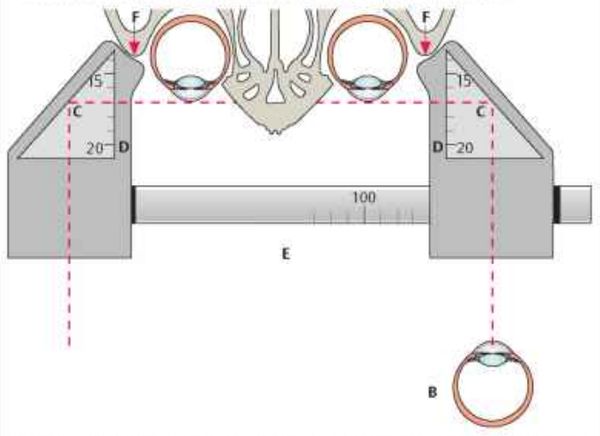
Единых критериев диагностики энофтальма не существует. В некоторых источниках указано, что «в норме» глазное яблоко должно выступать из глазницы на 14–19 мм, но индивидуальные вариации могут не укладываться в этот диапазон. Поэтому при одностороннем энофтальме более целесообразно сравнивать разницу между выстоянием правого и левого глаза, а при двустороннем — оценивать изменения в ходе лечения. При таком подходе разницу между выстояниям правого и левого глазных яблок более 2 мм предлагается рассматривать как односторонний энофтальм.
Чтобы определить, насколько глазное яблоко выступает за глазницу, можно использовать специальные приборы — экзофтальмометры. В России и во всём мире чаще всего применяют модель, предложенную немецким офтальмологом Э. Гертелем (Е. Hertel) в 1905 году.
Такой экзофтальмометр состоит из горизонтальной пластинки с миллиметровой шкалой. С каждой стороны этой пластинки находятся по два перекрещивающихся под углом 45° зеркала также с миллиметровой шкалой. В этих зеркалах отражается роговица пациента.
Однако результаты таких измерений не точны, так как прибор опирается на боковые края глазниц, которые часто деформированы.
Компьютерная и магнитно-резонансная томография (КТ и МРТ). Именно эти методы чаще всего используются при оценке орбитальных заболеваний и травм. С их помощью можно определить, есть ли энофтальм и какова его причина. КТ лучше всего использовать, когда необходимо оценить костные изменения. Это исследование позволяет рассмотреть глазницу и точно измерить объём орбитального содержимого и степень энофтальма. МРТ более полезна для оценки мягких тканей [17].
Оптическая или ультразвуковая биометрия помогает определить длину глаза и исключить ложный энофтальм, вызванный короткой осью глаза или субатрофией глазного яблока.
Ультразвуковое исследование орбиты глаза позволяет оценить жировую клетчатку вокруг глазного яблока и увидеть инородные тела, попавшие в эту область при травме.
Лабораторная диагностика
Лабораторные исследования могут потребоваться, чтобы уточнить причину энофтальма, если он не был вызван травмой. Как минимум, нужно будет сдать кровь для общего и биохимического анализа крови, сделать коагулограмму, анализ на антинуклеарные антитела (при подозрении на склеродермию) и на основные инфекции (ВИЧ, гепатит, сифилис). В случае переломов глазницы лабораторного подтверждения не требуется. Анализы будут нужны только перед операцией.
Лечение энофтальма
Консервативное лечение
Консервативные методы лечения не эффективны. Они могут помочь справиться лишь с некоторыми симптомами при незначительном смещении глазного яблока (менее 2 мм). После травм назначается курс антибактериальных препаратов и кортикостероидов, чтобы предотвратить развитие осложнений. Чтобы устранить болевой синдром, врач назначит ненаркотические анальгетики в виде таблеток. При сухости глаз порекомендует увлажняющие капли и гели (Офтагель и аналоги). Небольшое двоение можно скорректировать призматическими очками, но только если процесс не прогрессирует.
Хирургическое лечение
Лечение энофтальма при переломе стенок глазницы заключается в их хирургическом восстановлении. Благодаря воссозданию анатомического строения костных стенок глазницы глаз возвращается в нормальное положение.
Вмешательство лучше всего проводить в ближайшие сроки после травмы, так как спустя несколько недель точно сопоставить кости будет сложнее из-за образования соединительнотканных тяжей и разрушения краёв костного дефекта. Лечение может проводиться позже, только если энофтальм проявился лишь спустя некоторое время после травмы.
Для операций по восстановлению глазницы используют либо собственные фрагменты костной ткани, либо биологически совместимые материалы (титановые пластины и т. п.). Но идеально воссоздать анатомию стандартными протезами очень сложно, так как у глазницы сложное строение. Поэтому широко применяются трансплантаты, изготовленные на заказ под индивидуальные характеристики пациента. Для этого используется программное проектирование и автоматизированное производство (принтинг, лазерное спекание, наплавление и т. д.). Длительность изготовления таких трансплантатов может быть разной, например в одной из лабораторий Екатеринбурга 3D модели для хирургии изготавливают за 3–4 дня [20].
При синдроме тихого синуса лечение тоже оперативное. С помощью эндоскопической техники и микроинструментария вскрывают верхнечелюстную пазуху, чтобы обеспечить отток её содержимого и восстановить воздушность пазухи. Операция занимает от 20 минут до 1 часа. Обычно после неё энофтальм исчезает [19]. Если патология сохраняется, то проводится реконструкция нижней стенки орбиты.
Если причиной энофтальма стало не разрушение орбиты, а уменьшение содержимого вокруг глазного яблока, восполнить его можно с помощью инъекций. Для этого используются разные материалы: биологические (ауто -, алло- и ксенотрансплантаты) и синтетические (биокерамические, металлические, полимерные, композитные и др.). Все эти материалы можно разделить на рассасывающиеся и нерассасывающиеся. К первой группе относятся препараты на основе коллагена, полимолочной и гиалуроновой кислоты, а также жировая ткань самого пациента. Имплантаты на основе полиметилметакрилата, полиакриламида, силиконового масла и прочие относятся к нерассасывающимся.
Но идеальный имплантат для увеличения объёма мягких тканей глазницы ещё не создан. Например, рассасывающиеся имплантаты нужно периодически вводить снова. По наблюдению английского хирурга-окулопластика М. Замани (M. Zamani), гель гиалуроновой кислоты рассасывается уже в течение первого года после введения, и пациенты нуждаются в повторной коррекции энофтальма [15].
Основным методом восполнения содержимого орбиты считается аутотрансплантация жировой ткани. Её проводят после реконструкции стенок глазницы [3]. Жировые или кожно-жировые лоскуты традиционно используются для трансплантации в глазничную и окологлазничную область с 1893 года, когда немецкий хирург Г. Нойбер (G. Nueber) впервые пересадил лоскут с руки пациента для коррекции втяжного рубца окологлазничной области [12].
Жировую ткань для трансплантации берут с передней брюшной стенки, передней поверхности бедра или из других частей тела. При этом используется тупая канюля или шприц и слабое вакуумное всасывание.
Жировая ткань — самая хрупкая, за пределами тела она может легко повреждаться неосторожным движением, давлением или химическим воздействием [16]. Чтобы увеличить её жизнеспособность, нужно очистить ткань от примесей (кровяных клеток и лишней жидкости) с помощью центрифугирования или других систем активной и пассивной фильтрации. Чистая жировая ткань более жизнеспособна и лучше подходит для пересадки. После введения такого аутотрансплантата глазное яблоко «выталкивается» в нормальное положение.
Послеоперационный период
После таких операций пациент остаётся в стационаре под наблюдением медицинского персонала. Ему будут периодически менять повязку и проводить антибактериальную и противовоспалительную терапию. Через 5–7 дней снимут швы.
Сразу после операции в области глаза сохраняется отёк, но при гладком послеоперационном периоде он начинает спадать уже на 3–4-е сутки, а через 7–10 дней могут оставаться только следы гематом.
После выписки пациенту не рекомендуется поднимать тяжести, посещать фитнес-центр, баню, сауну и бассейн. Ограничения снимаются после восстановления тканей глазницы, обычно это происходит не раньше чем через месяц, но всё зависит от состояния. Результаты оцениваются через 3 месяца или позже.
Прогноз. Профилактика
Прогноз для пациентов с энофтальмом зависит от причины. При синдроме тихого синуса или переломах глазницы проводится хирургическое лечение, после чего глаз обычно возвращается в нужное положение без дополнительных манипуляций и процедур.
Однако при тяжёлых повреждениях костей и мягких тканей может сохраняться остаточный энофтальм: неодинаковые на вид глазные яблоки и ограниченная подвижность глаза.
При метастазах в глазнице прогноз определяется видом первичной опухоли [17].
Для профилактики энофтальма рекомендуется:
- избегать травм различного вида, на производстве использовать средства защиты;
- своевременно выявлять и лечить заболевания и состояния, которые могут стать причиной энофтальма.
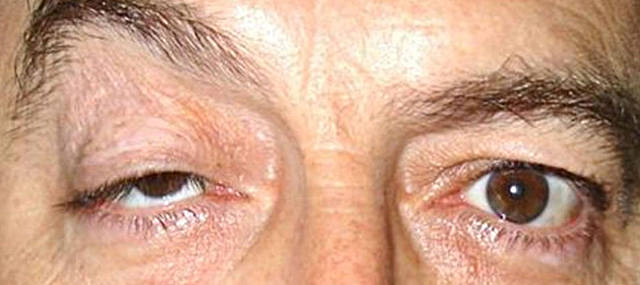
Птоз – опущение верхнего века глаза
Греческое слово «птоз» означает «падение» и употребляется в медицине как диагноз опущения какого-либо органа книзу от его анатомически нормальной природной позиции. Часто встречается, например, птоз почки, птоз молочной железы и пр. В офтальмологии же достаточно распространенным диагнозом является blepharoptosis, или опущение верхнего века.
Выраженность блефароптоза может быть различной, – от практически незаметной асимметрии глазных щелей до тотального закрытия одного из глаз. В силу многообразия возможных причин опущения века, нельзя также выделить наиболее подверженную возрастную категорию: птоз встречается как у новорожденных, так и у глубоких стариков, т.е. может быть как врожденным, так и приобретенным. В одних случаях приспущено лишь одно веко, в других птоз оказывается двусторонним и симметричным.
Причиной врожденного опущения века является аномальное, – неправильное и недостаточное, – внутриутробное развитие леватора (так называют любую поднимающую мышцу в организме, в том числе и мышцу, отвечающую за «поднятие занавеса» над зрачком). Другой частой причиной выступают аномалии нервной системы, обусловленные генетическими сбоями, различными заболеваниями или вредностями в период беременности, а также осложненными родами. Как правило, врожденное опущение века является лишь частью комплексной врожденной офтальмопатологии, включающей также амблиопию, анизокорию, косоглазие, рефракционные аномалии (особенно асимметричные) и т.п.
Птоз приобретенный чаще всего связан с тремя группами факторов и этиологически классифицируется следующим образом:
- апоневротический птоз обусловлен слабостью или растяжением мышечного апоневроза века (апоневроз – сухожильная пластина, «спинка века»). В свою очередь, несостоятельность апоневроза может возникать вследствие возрастных процессов старения (в этом случае говорят об инволюционном или сенильном апоневротическом птозе); иногда это осложнение после травмы мышцы-леватора или после офтальмохирургического вмешательства;
- неврогенный птоз является следствием патологии центральной или периферической нервной системы; учитывая богатейшую иннервацию и непосредственную близость глаза к головному мозгу (а также прямое электрохимическое сообщение с ним через зрительный нерв), блефароптоз может вызываться множеством самых разных неврологических заболеваний, среди которых – демиелинизирующая патология ЦНС (напр., рассеянный склероз), постынсультный дефект, нервные параличи и мн.др. В частности, выделяют синдром Горнера, характерный для паралича шейного симпатического нерва: данная триада включает блефароптоз, энофтальм и миоз (соотв, опущение века, западение глазного яблока и сужение зрачка).
Степени
Классифируют птоз и по степени клинической выраженности, т.е. в зависимости от глубины опущения века:
- частичным считается птоз, при котором опущение перекрывает не более трети зрачка сверху;
- о неполном птозе говорят при закрытии половины зрачка;
- полный птоз делает глаз незрячим, перекрывая зрачок полностью (в предельном варианте глаз всегда закрыт сомкнутыми веками).
Птоз – не только косметический дефект
Безусловно, косметический дефект гораздо заметнее, чем дефект функциональный, и потому волнует многих пациентов больше, чем опасность снижения или утраты зрительных функций. Между тем, практически любое несоответствие реального состояния сложной глазной механики ее нормативному статусу создает прямую угрозу для зрения.
Так, наиболее очевидной опасностью является то, что постепенно опускающееся (или одномоментно опустившееся, как случается, например, при инсультах) веко создает оптическую помеху на пути светового потока через зрачок к сетчатке. При частичном или неполном птозе человек вынужден принимать т.н. «позу звездочета»: голова запрокинута, брови приподняты, лоб напряжен и наморщен, выражение лица надменно-сонное.
При одностороннем птозе, особенно у детей, – на этапе продолжающегося формирования зрительной системы, – может подспудно развиться такая коварная патология, как амблиопия, или «синдром ленивого глаза»: сигнал от частично перекрытого зрачка, транслируемый сетчаткой через зрительный нерв, воспринимается корой мозга как помеха и со временем просто отключается, игнорируется; оставшийся невостребованным глаз без естественных для него нагрузок может «разлениться» и постепенно деградировать вплоть до полной слепоты. В некоторых случаях из-за хронической разницы в напряжении глаз развивается косоглазие, сужаются поля зрения и т.д.
Типичный для блефароптоза симптомокомплекс включает также постоянное раздражение и/или хроническое воспаление глаза (конъюнктивиты, кератиты, сочетанные кератоконъюнктивиты), астенопию («глазную слабость», утомляемость вследствие вынужденного мышечного перенапряжения), иногда диплопию (двоение), синдром сухого глаза и т.п. Встречаются редкие формы птоза с весьма специфическими феноменами. В частности, описан синдром Маркуса-Гунна, при котором существует сложная синкинезия – содружественные, взаимозависимые движения между мастикаторными (жевательными) мышцами и глазными леваторами (мышцами, поднимающими веко кверху).
Закрытый рот сопровождается блефароптозом, но, стоит больному открыть рот – веко поднимается; если открыть рот еще шире, пропорционально расширяется и глазная щель. Несмотря на относительную редкость и сложность патогенеза, данный синдром может быть обусловлен самыми разными, не связанными между собой причинами – от удаления верхних зубов и других механических травм (ЧМТ, повреждения лицевого нерва) до травм сугубо психических.
Диагностика
С чем-либо спутать или не заметить птоз практически невозможно, в особенности для врача-офтальмолога. Гораздо важнее (и в некоторых случаях сложнее) установить непосредственную причину опущения века, поскольку от этого зависят дальнейшие лечебные мероприятия. В частности, имеют значение врожденный/приобретенный характер птоза, наличие сопутствующих хронических заболеваний или аномалий внутриутробного развития, присутствие наследственного фактора и другие анамнестические данные. Так, врожденному птозу зачастую сопутствует т.н. полулунная складка кожи (эпикантус) во внутреннем уголке глаза, иногда мышечные параличи и парезы, и т.п. Обязательно исследуется и учитывается степень опущения, резидуальная двигательная активность века, согласованность движений глазных яблок, мимическая симметрия, подвижность бровей.
Повышенный риск упомянутых ранее осложнений, явных и латентных, обусловливает обязательность визиметрии (точное измерение остроты зрения на каждом глазу), офтальмотонометрии (измерение внутриглазного давления), офтальмоскопии (исследование глубинных глазных структур, в частности, глазного дна. В ряде случаев, где есть основания предполагать патологию ЦНС (инсульты, опухоли, рассеянный склероз и мн.др.), назначают томографические методы диагностики; при подозрении на наличие инородного тела или посттравматических осложнений могут быть показаны орбитальная рентгенография или КТ. По необходимости привлекаются смежные специалисты, чаще всего неврологи (а также онкологи, инфекционисты, генетики и др.).
Лечение птоза
Радикальное устранение птоза почти всегда требует хирургического вмешательства. В период обследования и предоперационной подготовки иногда используют подтягивающий лейкопластырь (например, для предотвращения быстро развивающейся амблиопии или косоглазия у детей), однако эта мера носит, разумеется, сугубо паллиативный и временный характер. В некоторых случаях неврогенного птоза эффективной оказывается физиотерапия (УВЧ, парафино-, электротерапия и т.д.), дополнительная к обязательному интенсивному лечению основной нейропатологии, но чаще и здесь не обойтись без офтальмохирургии.
Операции при птозе
В случаях врожденного птоза целью вмешательства является укорочение поднимающей мышцы века; при приобретенном опущении укорачивать приходится леваторное сухожилие – апоневроз. Такие операции обычно заключаются в удаление небольшого участка самого века вместе с минимально-необходимым (для устранения птоза) мышечным или сухожильным участком. При выраженном опущении иногда механически подшивают леватор к лобной мышце.
Операции по коррекции птоза обычно не отличаются особой сложностью и не требуют длительной реабилитации: через несколько дней швы снимают, и пациент возвращается к привычному для него образу жизни. Прогноз в большинстве случаев благоприятен: при грамотном и точном расчете объема вмешательства удается добиться пожизненного полного эффекта.
Цены на операцию
Стоимость хирургического устранения опущения верхнего века в нашем офтальмологическом центре, в зависимости от категории сложности, составляет от 30 000 (1-я категория) до 40 000 (2-я категория) рублей за один глаз.
Сложность операции и выбор метода коррекции птоза осуществляется хирургом на первичной консультации.
В заключение необходимо еще раз акцентировать важность своевременного обращения к офтальмологу при первых признаках птоза, чем бы он ни был вызван. Особенно это касается детского птоза, учитывая скорость протекания всех процессов (включая описанные выше патологические развития) в этом возрасте. Достаточно простая и безопасная операция по устранению блефароптоза – решение куда как более разумное, нежели длительная, занимающая иногда годы и не гарантирующая стопроцентных результатов терапия амблиопии, косоглазия, анизометропии или иных осложнений, непосредственно связанных с «всего лишь» приопущенным веком.




![Энофтальм [17] Энофтальм [17]](https://probolezny.ru/media/bolezny/enoftalm/enoftalm-17_s.jpeg)
![Гайморова пазуха при синдроме молчащего синуса и в норме [21] Гайморова пазуха при синдроме молчащего синуса и в норме [21]](https://probolezny.ru/media/bolezny/enoftalm/gaymorova-pazuha-pri-sindrome-molchashego-sinusa-i-v-norme-21_s.jpeg)
![Энофтальм в сочетании с микрофтальмом [17] Энофтальм в сочетании с микрофтальмом [17]](https://probolezny.ru/media/bolezny/enoftalm/enoftalm-v-sochetanii-s-mikroftalmom-17_s.jpeg)
![Энофтальм правого глаза на КТ [22] Энофтальм правого глаза на КТ [22]](https://probolezny.ru/media/bolezny/enoftalm/enoftalm-pravogo-glaza-na-kt-22_s.jpeg)