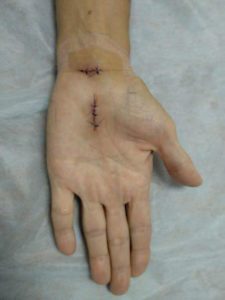
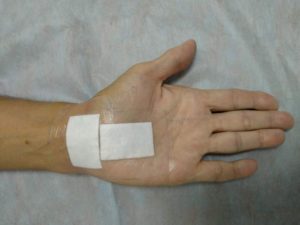
Дата публикации 20 сентября 2019Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
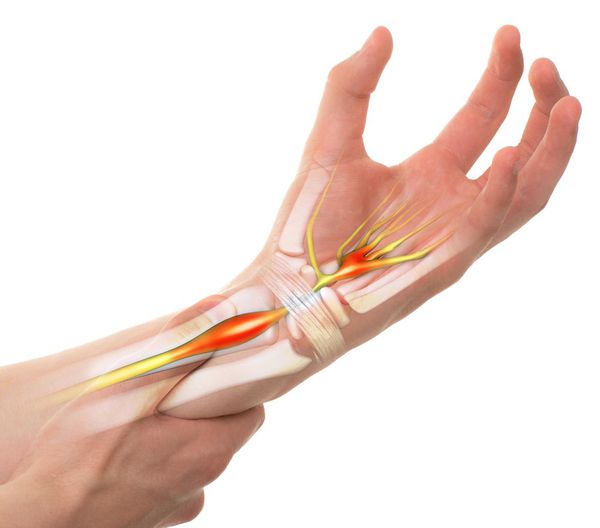
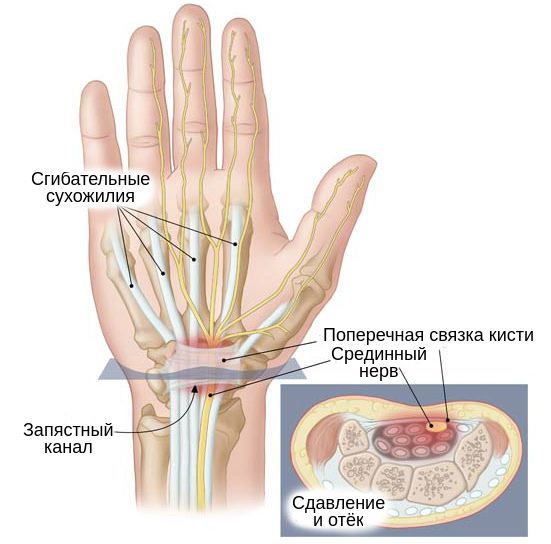
Синдром запястного канала — это наиболее распространённая форма туннельных синдромов, которая возникает в результате сдавления срединного нерва в месте его прохождения через такой анатомический «туннель», как запястный канал [1].
Средняя распространённость синдрома составляет 1-5,8 % [2][3], при этом она может значительно отличаться в зависимости от социальной группы человека и факторов риска, которым он подвергается [4].
Основными факторами риска, предрасполагающими к развитию синдрома запястного канала, являются:
- возраст от 40 до 60 лет;
- женский пол;
- ожирение или избыточная масса тела;
- сахарный диабет;
- алкоголизм и курение[4][5][6];
- профессиональные факторы: интенсивная нагрузка на лучезапястный сустав во время физически сложной работы (механик, слесарь), удерживание кисти в неудобном положении, особенно в позиции сгибания или разгибания (фотограф, музыкант, швея), воздействие локальной или общей вибрации (бурильщик, шлифовщик, асфальтоукладчик, водитель), а также работа, связанная с длительным пребыванием за компьютером (программист, редактор, наборщик) [7][8][9].
В большинстве случаев встречается так называемая идиопатическая форма синдрома запястного канала, при которой установить причину имеющихся симптомов не удаётся [5]. При этом, по данным компьютерной томографии, у таких пациентов имеется врождённая узость канала запястья [10]. Поэтому основная роль в формировании идиопатической формы синдрома, вероятно, принадлежит врождённым неизменяемым факторам (например, наследственности) [11].
Вторичная форма синдрома запястного канала может возникать при поражении различных анатомических структур, которые расположены в запястном канале, в ходе некоторых заболеваний и состояний:
- системные заболевания соединительной ткани (например, ревматоидный артрит);
- тендовагинит мышц-сгибателей кисти (воспаление сухожилия мышцы и её оболочки);
- заболевания эндокринной системы;
- гиповитаминозы (нехватка витаминов в организме);
- беременность [3][5].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы синдрома запястного канала
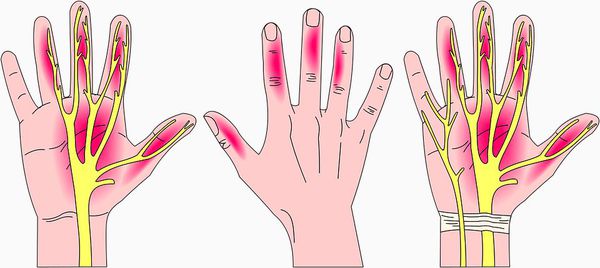
Симптомы заболевания включают в себя чувствительные нарушения: онемение и парестезии (мурашки, покалывание, жжение) в области иннервации срединного нерва на кисти, т. е. в области пальцев с первого по четвёртый.
Дополнительно человек может испытывать ноющие, иногда жгучие болевые ощущения в этой области. При этом заподозрить именно синдром запястного канала, а не другое заболевание с похожими симптомами, позволяют следующие характеристики этих проявлений [12]:
- Нарушения чувствительности в виде онемения или парестезий, которые присутствуют минимум в двух пальцах с первого по четвёртый в течение по крайней мере одного месяца. Указанные симптомы могут появляться периодически или быть постоянными. Причём если сейчас симптомы присутствуют постоянно, то перед этим обязательно был период, когда они возникали периодически. Для соблюдения этого критерия недостаточно одной боли — ей обязательно должны сопутствовать онемение и парестезии.
- Онемение и парестезии становятся сильнее под влиянием хотя бы одного из указанных факторов: сон, удержание руки в одном положении, многократно повторяющиеся движения кисти.
- Онемение и парестезии уменьшаются под влиянием минимум одного из указанных факторов: смена положения или встряхивание руки, фиксация лучезапястного сустава ортезом (специальным приспособлением).
- Болевой синдром (при наличии) должен быть более выраженным в пальцах, области кисти и лучезапястного сустава, чем в предплечье, плече и шее.
При выраженной степени повреждения срединного нерва в области прохождения его через запястный канал может присутствовать слабость мышц, за движения которых отвечает срединный нерв. Чаще всего, это мышцы возвышения большого пальца. Однако из-за часто встречающихся анастомозов (соединений) между срединным и локтевым нервом могут встречаться нетипичные для поражения срединного нерва варианты слабости мышц [13].
Патогенез синдрома запястного канала
В основе развития чувствительных нарушений лежит повышение давления тканей внутри запястного канала, из-за чего и происходит сдавливание нервного ствола окружающими тканями [5][14]. Такое давление снижает подвижность нерва, в связи с чем во время движений в лучезапястном суставе он подвергается микротравматизации. Вместе с этим из-за повышения давления в этой области страдает циркуляция венозной и артериальной крови и процесс аксонального транспорта — распространения нервного импульса. Это, в свою очередь, вызывает запуск биомеханические и структурные изменения в области запястного канала [5][14][15].
По причине недостатка поступления крови в нервном стволе начинают происходить биохимические изменения. Периоды снижения (ишемии) и возобновления кровотока приводят к оксидантному повреждению на клеточном и тканевом уровне, при этом в первую очередь повреждаются волокна, покрытые миелиновой оболочкой (защитным слоем) [16]. Возникшая ишемия и оксидантное повреждение усиливают выработку таких веществ, как цитокины и простагландины E2, которые отвечают за развитие боли [5].
Чередование периодов ишемии и восстановления кровообращения создаёт отрицательное внутритканевое давление, а это в свою очередь приводит к отёку синовиальных оболочек (внутренних слоёв суставных капсул). В итоге содержимое запястного канала сдавливается ещё больше [5][14].
Если сдавление срединного нерва сохраняется довольно долго, то чрезмерный синтез белка интерлейкина-6 приводит к образованию рубцовой ткани внутри и вокруг нервного ствола. Это происходит из-за того, что данное вещество стимулирует увеличение количества фибробластов и разрастанию соединительной ткани [5].
Классификация и стадии развития синдрома запястного канала
На начальной стадии заболевания обычно присутствуют только симптомы нарушения чувствительности — онемение или парестезии, иногда сопровождающиеся болью, которые возникают периодически, чаще ночью, при удержании руки долгое время в одном положении, выполнении многократно повторяющихся движений в лучезапястном суставе. Со временем эти симптомы становятся постоянными, и при дальнейшем прогрессировании заболевания возникает слабость мышц, за движение которых отвечает срединный нерв, с их последующей истощением [5].
Стадию синдрома запястного канала обычно определяют на основании данных, полученных при выполнении электронейромиографического обследования, однако единой электрофизиологической классификации стадий течения заболевания нет: авторы выделяют различное количество степеней поражения срединного нерва — от трёх до семи [17][18][19][20]. Согласно ним, на начальных стадиях синдрома возникает небольшое локальное уменьшение скорости распространения возбуждения (в первую очередь по чувствительным волокнам срединного нерва), увеличение остаточных проявлений без снижения амплитуды сенсорных и моторных ответов на стимуляцию электрическим током. Затем наблюдается прогрессирование патологического процесса в виде дальнейшего снижения амплитуды ответа, а также появления в определённый момент спонтанной (денервационной) активности.
Чёткой взаимосвязи между степенью синдрома по данным электронейромиографии и выраженностью клинических симптомов заболевания в исследованиях выявлено не было. Это объясняют повреждением тонких нервных волокон типа Аδ и С, проводимость которых электронейромиография оценить не может. Удаётся зафиксировать изменения только при повреждении Аβ-волокон, которое при синдроме запястного канала возникает обычно значительно позже, чем первые симптомы заболевания [5].
Ещё одной причиной, вызывающей несоответствие клинических симптомов со степенями нарушения проводимости по срединному нерву в области запястного канала, является вариабельность иннервации кисти локтевым и срединным нервом [13].
Деление патологического процесса синдрома на стадии является важной задачей, которую только предстоит решить. Она поможет принимать решение о выборе тактики лечения — использовать консервативные методы имеет смысл только на начальных стадиях заболевания [12].
Осложнения синдрома запястного канала
Главным осложнением синдрома запястного канала является необратимое поражение срединного нерва. Оно приводит к стойким расстройствам чувствительности в области иннервации данного нерва, а также к слабости мышц кисти, за движение которых он отвечает.
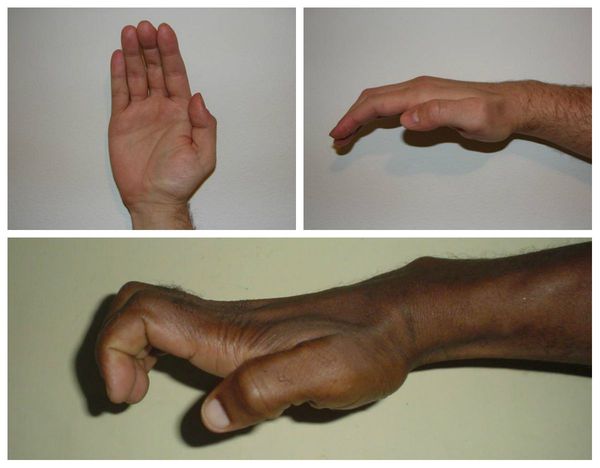
Срединный нерв на кисти иннервирует мышцы возвышения большого пальца, а также первые две червеобразные мышцы. Поэтому при повреждении нерва может нарушаться функция указанных мышц, что приводит к нарушению сгибания, отведения, противопоставления большого пальца (соприкосновение его подушечки с подушечками других пальцев), а также сгибания указательного и среднего пальцев. Параллельно со слабостью развивается гипотрофия указанных мышц (истончение и уменьшение мышечных волокон).
Всё это в конечном итоге приводит к невозможности нормально пользоваться рукой и развитию специфичной форме кисти, которая получила образное название «обезьянья лапа».
У некоторых пациентов помимо указанных нарушений также может наблюдаться развитие стойкого хронического болевого синдрома в области кисти и запястья, который с трудом поддаётся лечению [5].
Для предупреждения развития данных осложнений важно вовремя провести правильную диагностику состояния и назначить корректное лечение.
Диагностика синдрома запястного канала
В основе диагностики поражения срединного нерва лежат клинические и электрофизиологические критерии.
Осмотр пациента направлен не только на выявление симптомов, характерных для синдрома запястного канала (онемение, парестезии, боль), но и на то, чтобы исключить другие возможные причины жалоб: шейную радикулопатию, отражённую боль при миофасциальном или фасеточном синдроме, диабетическую нейропатию, множественную мононейропатию, плечевую плексопатию, синдром верхней аппертуры грудной клетки, иррадиацию боли при эпикондилите.
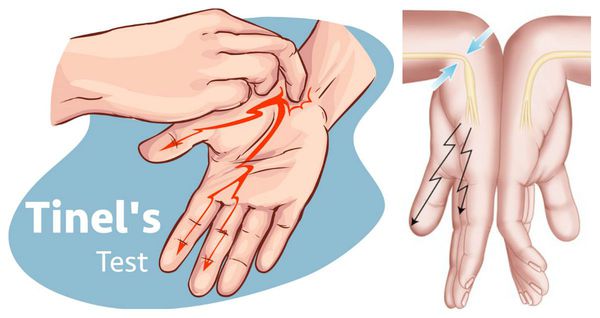
Физикальный осмотр включает оценку чувствительности в области иннервации срединного нерва, мануальное тестирование силы мышц, а также специальные провокационные тесты, при выполнении которых у людей с синдромом запястного канала имеющиеся симптомы нарастают. Наиболее часто используют тест Тинеля, при котором лёгкое постукивание над запястным каналом вызывает покалывание и прострелы в пальцы, либо тест Фалена, при котором удержание запястья в максимально согнутом состоянии в течение 30 секунд приводит к появлению или усилению имеющихся у пациента жалоб [5].
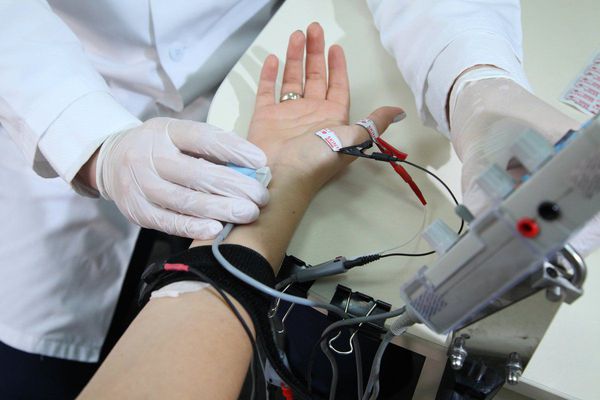
Чаще всего для инструментальной диагностики синдрома применяют метод стимуляционной электронейромиографии. При его выполнении срединный нерв с помощью электрического тока стимулируется в определённых местах. Вызванные таким образом потенциалы регистрируются и анализируются. Так можно определить место сдавления нерва, степень поражения сенсорных и моторных волокон, а также морфологический тип поражения (поражение миелиновых оболочек или отростков нервных клеток) [5][12][21].
Несмотря на то, что метод электронейромиографии является достаточно чувствительным и специфичным, его нельзя использовать в отрыве от клинических симптомов заболевания, так как известно множество вариантов нарушений проведения импульса по периферическим нервам без клинических признаков того или иного заболевания.
В последнее время в процессе диагностики синдрома запястного канала всё чаще используют УЗИ, а также КТ и МРТ. Их применение оправдано, так как они помогают выявить морфологические изменения срединного нерва и окружающих его структур, а также те или иные аномалии в области канала запястья, которые могут вызывать клинические симптомы у данных пациентов [22].
Однако применение КТ и МРТ в диагностике синдрома запястного канала ограничено из-за высокой стоимости по сравнению с другими методами и высоких требований к способности аппаратуры. Поэтому методом выбора, позволяющим исключить структурную патологию в области запястного канала, является УЗИ.
Лечение синдрома запястного канала
Начальным методом терапии пациентов с синдромом запястного канала может стать изменение повседневной активности, исключение вредных профессиональных факторов, эргономичная организация рабочего места при работе за компьютером — использование специальных мышек, ковриков и клавиатур [23].
Следующим методом, показавшим свою эффективность и безопасность, является ортезирование запястья, при котором лучезапястный сустав помещается в нейтральное положение. Таким образом минимизируется негативное воздействие на срединный нерв со стороны окружающих его структур [5].
В комплексном лечении могут использоваться и многие другие методики: мануальная терапия, физиотерапия, кинезиотейпирование, однако данные об их эффективности противоречивы [5].
В качестве терапии у пациентов с синдромом запястного канала также используется медикаментозное лечение. Оно направлено на уменьшение воспаления и отёка в области запястного канала, что приводит к купированию симптомов.
В клинической практике применяется достаточно большое количество лекарственных средств, однако для большинства препаратов эффект является кратковременным и малозначительным. Исключением являются препараты кортикостероидов, особенно при локальном применении в форме медикаментозных параневральных блокад (введение анестетика в пространство около почек) [5].
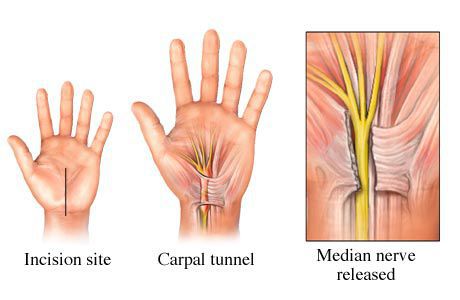
Также существует большое разнообразие методов оперативного лечения, которые отличаются лишь вариантами оперативного доступа [24]. Однако в основе любого вмешательства лежит рассечение поперечной связки запястного канала и освобождение срединного нерва от компрессии (сдавления) окружающими тканями.
Выбор варианта операции и техники лечения зависит от многих факторов:
- степени сдавления срединного нерва;
- наличия сопутствующих заболеваний;
- особенностей анатомии запястного канала;
- предпочтений хирурга [25].
Хирургическое вмешательство — радикальный метод лечения, который позволяет нормализовать давление внутри запястного канала. Эффект от оперативного лечения превосходит все существующие в данный момент консервативные методы. Кроме того, уже через две недели после операции люди могут вернуться к своей профессиональной деятельности. Однако не смотря на широкое распространение синдрома запястного канала до сих пор нет единой тактики определения показаний к выполнению операции. Различные авторы предлагают свои критерии, которые позволяют отобрать пациентов для оперативного лечения, и в каждом случае решение принимается индивидуально [2][5].
Не смотря на разнообразие методов, единого подхода к лечению пациентов с синдромом запястного канала не существует.
Одна точка зрения заключается в том, что оперативное лечение должно использоваться только в крайнем случае: при неэффективности проведённого консервативного лечения и при наличии выраженной симптоматики в виде слабости и гипотрофии мышц [26].
Также существует мнение, что несмотря на большое разнообразие консервативных методов лечения их эффективность крайне низка, поэтому достигнутый результат лечения является кратковременным. В связи с этим не рекомендуется затягивать с хирургическим вмешательством, так как оно является наиболее эффективным методом лечения [2][5].
Прогноз. Профилактика
Синдром запястного канала является прогрессирующим состоянием. Без лечения со временем он может привести к стойкому повреждению срединного нерва и, как следствие, нарушению функции кисти из-за невозможности сгибать с первого по третий палец, а также приводить и противопоставлять большой палец, который выполняет важную роль в повседневной жизни любого человека.
Пока нет достоверных научных данных о том, может ли какое-либо консервативное лечение предотвратить прогрессирование заболевания. Даже при хирургическом лечении и высвобождении срединного нерва от сдавливающих его структур в 1/3 случаев возможен рецидив заболевания в первые пять лет после операции [27].
К осложнениям оперативного лечения синдрома относят:
- кровотечение и образование гематомы в области послеоперационной раны;
- инфекционные осложнения;
- образование рубцов и спаек в области разреза;
- повреждение чувствительных ветвей срединного нерва, следствием чего может стать стойкое онемение в области иннервации срединного нерва [5].
Учитывая, что синдром запястного канала часто связан с анатомической узостью запястного канала, методы надёжной профилактики заболевания пока не разработаны. Поэтому предупреждение развития синдрома может быть направлена только на коррекцию таких факторов риска, как избыточный вес или ожирение, повышенный уровень гликемии при сахарном диабете, злоупотребление алкоголем, курение, вредные производственные факторы, включающие чрезмерную нагрузку на лучезапястный сустав. К сожалению, эффективность всех этих мероприятий часто оказывается крайне низкой [4][5][9].
Запястье отвечает за множество движений в руке и принимает на себя силовые нагрузки, поэтому этот участок особенно уязвим. Чем раньше будет установлена причина боли и приняты правильные меры, тем больше шансов сохранить подвижность в запястье.
Боли в запястье нередко вызываются различными воспалениями сухожилий или нервов. Например, сюда может отражаться боль по ходу воспалённого нерва при повреждении шейного отдела позвоночника. Но эти отражённые боли обязательно распространяются по руке и выше, и ниже запястья. А вот локальные боли только в самом лучезапястном суставе, особенно — сопровождающиеся его деформацией, тугоподвижностью или припуханием, обычно бывают вызваны либо артрозом лучезапястного сустава (до 20 % случаев), либо артритом.
Артроз и артрит
В основном, артроз лучезaпястного сустава бывает посттравматическим, то есть развивается как осложнение после вывиха или перелома костей запястья. Для артроза лучезапястного сустава характерны такие симптомы, как хруст в суставе при движении и болевые ощущения, возникающие только при определённых движениях или при попытке согнуть-разогнуть сустав по-максимуму, «до упора». В покое, без движения боли появляются лишь в том случае, если человек несколькими часами ранее перегрузил больной сустав.
Подвижность лучезапястного сустава при артрозе всегда бывает снижена на 30-50 %. Но внешний вид поражённого артрозом лучезапястного сустава остаётся практически неизменённым — со стороны он выглядит почти здоровым. Сильные деформации лучезапястного сустава при артрозе возникают лишь тогда, когда заболевание было спровоцировано переломом костей запястья с их смещением.
Надо помнить, что лучезапястный сустав — одно из «излюбленных мест» воспаления при ревматоидном артрите. И важно не спутать артроз лучезапястного сустава с этим тяжёлым заболеванием. К счастью, отличить артроз от артрита обычно бывает довольно просто. При артритах, в отличие от артроза, болевые ощущения чаще всего сильнее проявляются в покое, глубокой ночью или под утро. При движении боли, напротив, часто уменьшаются. После полудня, особенно к вечеру, артритные боли почти всегда совсем затихают.
Внешний вид лучезапястных суставов, поражённых ревматоидным артритом, как правило, значительно меняется: наблюдается либо выраженный отёк и «набухание» лучезапястного сустава, либо «зона провала» в области этого сустава при атрофии его мышц.
Характерно также, что при артритах поражение одних только лучезапястных суставов бывает крайне редко — любой артрит чаще всего приводит к воспалению сразу нескольких суставов; и напротив, артроз лучезапястного сустава — это изолированная посттравматическая патология, затрагивающая обычно один-единственный повреждённый лучезапястный сустав.
При лечении болей в запястьях, вызванных артрозом или артритом, как правило, используется кинезиология, массаж, рефлексотерапия, ударно-волновая терапия, миллиметровая волновая терапия, магнито-лазеротерапия и грязелечение.
Другие причины
Чаще всего боли в запястьях — это последствия травм (переломы, вывихи, растяжения). Падение с опорой на руку или прямой удар по запястью могут привести к перелому или вывиху костей, и растяжению связок. Во всех случаях будут беспокоить: острая боль в запястном суставе, ограничение подвижности, припухлость запястья.
Боль в запястьях вследствие регулярных силовых нагрузок на руку, например, резких захватов, изгибов запястья, как это бывает при игре в гольф, теннис или гребле. Вследствие таких нагрузок чаще всего возникают тендиниты. Эти заболевания распространены больше других из-за анатомической узости оболочек, через которые проходят сухожилия запястья. Достаточно небольшого раздражения этих сухожилий, чтобы в них возникли уплотнения.
Синдром запястного канала (сокр. СЗК) — так называется заболевание, чаще всего беспокоящее беременных женщин во втором-третьем триместре беременности. Основная причина возникновения СЗК кроется в нарастающей массе тела женщины и отёках, особенно выраженных во второй половине беременности.
Ежедневная работа за компьютером, печать на клавиатуре и управление компьютерной мышью, ведут к регулярным однообразным нагрузкам на одни и те же мышцы, запястье находится в постоянном напряжении. Такая деятельность приводит к опуханию сухожилий, проходящих рядом с нервом, а иногда ведёт к отёку самого нерва. Боль в запястье проявляется больше в правой руке у правшей. Беспокоит постоянный дискомфорт в запястном суставе, ослабление силы захвата, онемение кистей, особенно ладоней. Такое заболевание получило название туннельного синдрома.
Профилактика
Нижеприведённые советы помогут вам предупредить повреждения и боль в запястьях:
- регулярно выполняйте упражнения, укрепляющие мышцы запястья;
- при появлении первых симптомов дискомфорта в запястьях, прекратите или видоизмените физическую нагрузку на них;
- захватывайте предметы всей кистью, захват только пальцами вредит запястью;
- при работе с вибрирующими инструментами пользуйтесь специальными перчатками, поддерживающими кисть, а также применяйте поглощающие вибрацию прокладки;
- во время занятий спортом используйте предохранительные приспособления на запястье;
- каждый час работы за компьютером делайте 5-, 10-минутные перерывы, приседайте, разминайте пальцы и встряхивайте кисти; для предупреждения падений носите удобную, устойчивую обувь,
- воздерживайтесь от подъёма тяжёлых предметов — лучше несколько раз вернуться, чтобы перенести груз по частям.
Недопустимо без назначения врача заниматься самолечением боли в запястье!
Боли в запястьях могут оказаться симптомами следующих заболеваний:
- Артрит
- Артрит ревматоидный
- Артрит подагрический
- Артроз
- Болезнь Бехтерева
- Подагра
- Полиартрит
- Полиартрит посттравматический
- Полиартрит ревматоидный
- Тендинит
- Синдром запястного канала
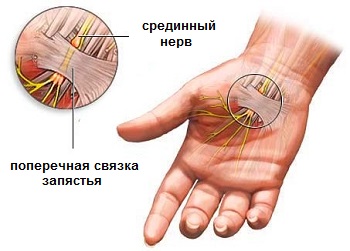
Синдром запястного канала (синдром запястного канала, карпальный туннельный синдром) — это заболевание, при котором происходит защемление и воспаление срединного нерва. Синдром карпального канала сперва приводит к нарушению чувствительности рук человека, а в дальнейшем — к снижению их двигательной активности. Причиной данного заболевания является сдавливание срединного нерва в анатомическом канале.
Синдром запястного канала: описание
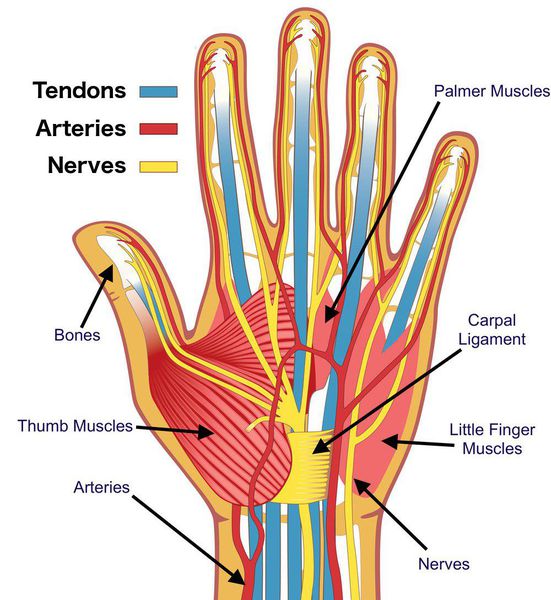
Через карпальный канал проходят сосуды, нервы, сухожилия и синовиальные оболочки. В этом месте располагается и срединный нерв — основной нерв руки, который идет от плечевого сплетения до кончиков пальцев. Срединный нерв отвечает за мелкую моторику рук, координирует их движения. Он также служит регулятором потовых желез, отвечает за расширение и сужение кровеносных сосудов в зависимости от воздействия внешних факторов и раздражителей.
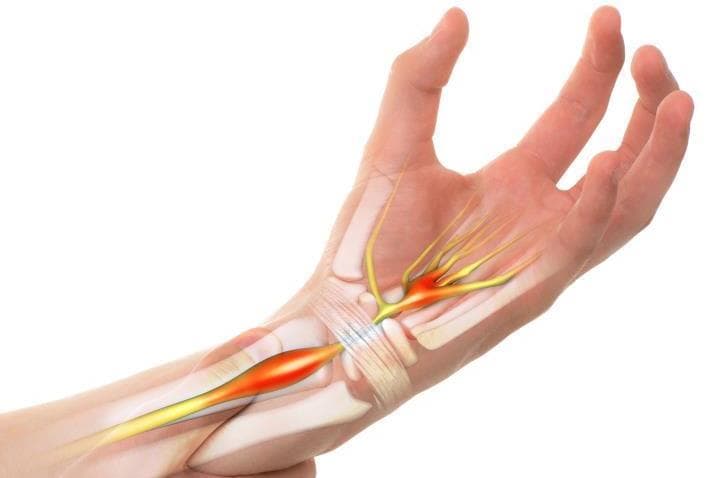
Из-за того, что запястный канал сам по себе довольно узок, в нем возможно возникновение разного рода патологий. Любое сдавливание и сужение сосудов и отростков нервных волокон в этом месте приводит к нарушению кровоснабжения. Как результат — развитие патологических процессов, которые сперва развиваются медленно, а затем всё сильнее и могут привести к моторным, трофическим расстройствам.
Симптомы синдрома карпального канала
-
1. Уменьшение чувствительности кисти. Пациент замечает онемение пальцев руки сразу после сна. Сперва эти периоды носят кратковременный характер, но в дальнейшем они увеличиваются. Появляется боль, ощущение жара или холода, чувство жжения. При этом отметим, что при синдроме карпального канала часто на одном участке кисти чувствительность возрастает, на другом – исчезает.
-
2. Жгучая боль в ладонях с прострелом в пальцы. Пациент чувствует боль в области защемления срединного нерва, которая со временем распространяется по всей руке: от плеча до кончиков пальцев. Запястье при этом опухает. У правшей чаще всего страдает правая рука, у левшей – левая, но бывают и двусторонние проявления болезни.
-
3. Снижение двигательной активности руки. Из-за сдавливания нервных волокон и дальнейшего воспаления кисть теряет мышечную силу, что приводит к ограничениям её движений. Человеку становится трудно взаимодействовать с мелкими предметами, например, сложно завязать шнурки или застегнуть пуговицу. Функция хватания и удерживания предметов также нарушается. В итоге происходит атрофия мышц и деформация кисти.
-
4. Поражение вегетативной нервной системы. Кожа рук пациента сухая и приобретает бледный или синюшный оттенок, а ногти становятся ломкими.
В результате синдрома запястного канала, если пациент вовремя не приходит на прием к травматологу, происходит снижение качества его жизни. Человек больше не может выполнять привычные действия – снижается его работоспособность, боли тревожат не только днем, но и ночью, мешая полноценному сну и отдыху. При этом, если опустить руки вниз, встряхнуть кисти или размять их, боль отступает, пусть и ненадолго. Но именно это и является причиной того, почему пациенты не обращаются за помощью к специалисту. В результате болезнь прогрессирует и может привести к серьезным последствиям.
Причины возникновения карпального туннельного синдрома
На развитие карпального туннельного синдрома (синдрома запястного канала) могут повилять разные факторы, например, сдавливание срединного нерва в результате травматического воздействия с последующим отеком окружающих тканей. Привести к заболеванию могут и микротравмы, получаемые человеком в результате трудовой активности, например, если его работа связана с тяжелыми физическими нагрузками, с нагрузками вибрационными или резкими перепадами температур.
Профессии, входящие в зону риска:
- активные пользователи ПК: программисты, геймеры, менеджеры;
- пианисты, барабанщики;
- художники;
- швеи;
- сурдопереводчики;
- работники конвейерного производства и др.
Синдром карпального канала может возникнуть как у мужчин, так и у женщин в любом возрасте, но наиболее подвержены ему женщины после 40 лет (по причине их профессиональной деятельности или гормональных изменений в организме).
Факторы, которые могут стать причиной развития синдрома карпального канала:
- травматические повреждения с последующим отеком конечности: травмы, вывихи, переломы;
- хроническая сердечная недостаточность и другие болезни сердечно-сосудистой системы;
- наличие опухолей и новообразований сухожилий, связок;
- наличие сахарного диабета или заболеваний щитовидной железы;
- туберкулез;
- хронические склерозы, васкулиты, артриты;
- почечная недостаточность;
- наличие ожирения у пациента;
- алкоголизм, курение.
Любой из перечисленных выше факторов может стать причиной развития карпального туннельного синдрома кисти. Заболевание развивается медленно: сперва происходит травматизация, затем неинфекционное воспаление, появляется отечность подкожно-жирового слоя в области запястья. Если не предпринять меры, ситуация становится цикличной — снова травматизация и еще большее воспаление и отек. Болезнь прогрессирует и переходит в свою хроническую стадию.
Диагностика синдрома карпального канала
Синдром карпального канала кисти характеризуется определенно симптоматикой. Обычно врачи уже при первом осмотре могут поставить точный диагноз, опросив пациента и проведя ряд тестов. Отметим, что при синдроме карпального канала не поражается мизинец – он продолжает нормально функционировать.
Тесты, проводимые нашими врачами для диагностики заболевания:
- Тест Хоффмана — Тинеля: доктор простукивает область срединного нерва. При этом пациент ощущает жжение в ладони, легкие покалывания или онемение.
- Тест Фалена: кисть пациента максимально сгибают в запястье — появляются ощущения боли и онемения ладони.
- Если поднять руки пациента вертикально вверх, он не может удержать их в этом положении больше 1 минуты из-за болей и онемения.
- Пациент пробует коснуться большим пальцем руки мизинца — обычно у больного синдромом карпального канала это не получается.
- Для того, чтобы правильно диагностировать болезнь врачи направляют пациента на дополнительные исследования: электронейромиографию (для оценки проводимости нервных импульсов) и ультрасонографию (для обнаружения воспалительных процессов и повреждений.
Лечение синдрома запястного канала
В основе лечения синдрома запястного канала — устранение причины сдавливания и сужения срединного нерва. Лечение бывает как консервативным, так и хирургическим.
Консервативное лечение синдрома запястного канала
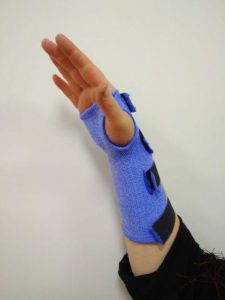
При консервативном лечении пациенту помимо применения медикаментов предлагают ношение специальных ортезов, которые удерживают сустав запястья в определенном положении, не допуская сдавливания сосудов и нервов. Ортез носят регулярно, не снимают его даже на ночь. Согласно статистике ортезирование имеет хороший эффект при ранних и средних стадиях заболевания. Также человеку рекомендуют снизить потребление жидкости и солей – таким образом можно убрать отечность конечности.
Из лекарственных препаратов пациенту назначают нестероидные противовоспалительные препараты, кортикостероиды, диуретики, сосудистые препараты и витамин B6. Для ускорения процессов терапии назначают физиопроцедуры: магнитотерапию, электрофорез, УВЧ. Хорошо помогает при синдроме карпального канала массажи и курс ЛФК. Клиническая практика говорит о том, что примерно у 59% всех пациентов при выполнении всех назначений врача происходит ремиссия. Остальным приходится делать операцию.
Хирургическое лечение синдрома запястного канала
В случае, когда консервативная терапия не помогла, назначается хирургическое лечение синдрома запястного канала. Все операции проводят узкопрофильные специалисты – кистевые хирурги. В своей практике они применяют 2 способа раскрытия запястного канала:
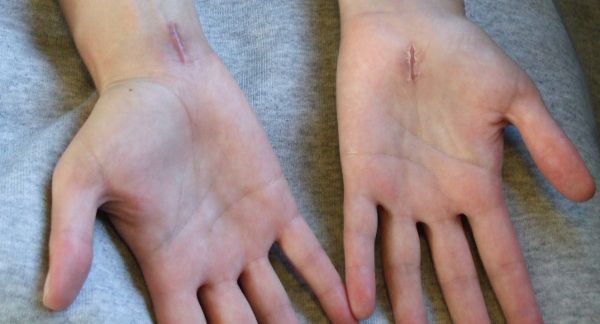
- Открытое хирургическое вмешательство. В этом случае делают разрез запястья длиною 3 см. Далее хирург рассекает связку, тем самым увеличивая объем запястного туннеля.
- Эндоскопическая операция. При эндоскопии разрез делают два разреза, каждый по 1,5 см длиной. Через них вводится микрокамера и уже с помощью неё рассекается связка.
И первый, и второй варианты врачи проводят под местной анестезией и только после консультации с анестезиологом. Одна операция длится примерно 20 минут, однако иногда требуется чуть больше времени, например, в случае, когда необходимо произвести иссечение тканей вокруг сухожилий и нерва, которые имеют рубцовые изменения. После операции пациент может ощущать боль в области рубцов и физическую слабость запястья, но уже через пару месяцев произойдет полное восстановление функций конечности. Особое внимание в этот период стоит уделить курсу реабилитации.
По статистике порядка 90% пациентов, перенесших хирургическое вмешательство на запястье, возвращаются к привычному образу жизни, не теряя физическую активность кистей. Симптоматика синдрома запястного канала полностью уходит. И лишь в 8-12% случаев наблюдаются рецидивы, требующие повторного вмешательства.
Альтернативное лечение синдрома запястного канала
Возможно снять симптомы туннельного синдрома без использования медикаментов и проведения операций. Для этого необходимо:
- Существенно снизить физическую нагрузку на запястья и кисти рук.
- Поврежденную руку зафиксировать ортезом, наложить шину или сделать повязку из эластичного бинта.
- Убрать отечность конечности при помощи льда, ограничить употребление жидкости и соли.
- Регулярно делать гимнастику рук, которая направлена на растяжение суставов. Однако рекомендуем делать эти упражнения под контролем физиотерапевта.
Если после всех этих манипуляций улучшения не произошло, рекомендуем обратиться к врачу. Синдром карпального канала – заболевание, которое развивается медленно, но, если вовремя не предпринять меры, можно добиться полной атрофии мышц руки и утраты её двигательной активности. К сожалению, этот процесс необратим и вернуть полную функциональность будет невозможно.
Профилактика синдрома карпального канала
К профилактическим мерам развития синдрома карпального канала относятся:
- Выполнение любых физических нагрузок без резких движений в области запястья и перенапряжения его.
- Исключение деятельности, связанной с монотонной работой рук.
- Удержание правильной осанки в процессе работы, соблюдение всех правил выбора мебели и оргтехники.
- Выполнение ежедневной гимнастики рук, организация перерывов в процессе трудовой деятельности.
- Ведение здорового образа жизни.
Если в процессе работы вы часто сидите за компьютером, рекомендуем следующее:
- Офисное кресло должно быть удобным, иметь возможность регулирования под ваш рост, иметь спинку и подлокотники.
- Клавиатура и мышь должны быть эргономичными, а кисти рук расслабленными. В процессе работы на клавиатуре рекомендуем использовать специальные подставки под кисти рук.
- Верное положение рук при работе за компьютером — это расположение кисти по отношению к предплечью под прямым углом. Кисть должна расслабленно лежать на рабочей поверхности, а не находиться в подвешенном состоянии.
- Правильная посадка — это прямой угол между поясницей и бёдрами. Монитор расположите на уровне глаз, либо чуть ниже. Не допускайте изгиба шеи. Плечи при работе за ПК должны быть расслаблены, спиной опирайтесь на спинку стула. Стопы ног при этом должны стоять на полу.
Выполнение профилактических рекомендаций не требует от вас особых усилий и временных затрат, но позволяет избежать появления и развития синдрома карпального канала. Но если вы уже ощущаете первые симптомы болезни, обратитесь за помощью к специалистам нашей клиники в Санкт-Петербурге по телефону 676-25-25 или оставив заявку на нашем сайте. Врачи не только помогут вам вылечить синдром карпального канала, но и продиагностируют на предмет наличия других травматологических заболеваний.
Туннельный синдром (запястного канала): причины, симптомы и лечение
Содержание:
- Общее представление
- Причины и патофизиология процесса
- Эпидемиология
- Симптомы заболевания
- Что можно найти при осмотре?
- Причины
- Инструментальная/лабораторная диагностика
- Лечение
- Физическая терапия
- Эргономика и кистевая терапия
- Изготовление индивидуальной шины
- Медикаментозная терапия
- Хирургическое лечение
- Что делать после выявления?
- Профилактика
- Осложнения
- Прогноз
- Что надо знать пациенту?
Общее представление
Синдром запястного канала (кистевой туннельный синдром) — это комплекс характерных симптомов, которые возникают при сдавлении срединного нерва в области запястья, код по МКБ-10: G56.0. Включает в себя онемение, парестезии и боль в зоне иннервации срединного нерва. Эти ощущения могут сопровождаться объективными изменениями чувствительности и силы в руке.
Диагностика
На первой линии диагностики при онемении пальцев рук в нашей клинике стоит электронейромиография, особенно это актуально для синдрома запястного канала. Для постановки диагноза необходимо сочетание характерных клинических признаков и отклонения от нормы, найденные при электронейромиографии. Также электрофизиологическое тестирование позволяет исключить другие неврологические проблемы (например, в шейном отделе позвоночника). При этом исследовании можно оценить тяжесть поражения нерва, что помогает в выборе дальнейшей тактики лечения и определяет прогноз заболевания. Ультразвуковое исследование может выявить объемные образования, оказывающие давление на нерв.
МРТ при туннельном синдроме назначается исключительно для предоперационного планирования при значимом повреждении сустава или при новообразованиях.
Лечение
Есть данные о пользе аэробных упражнений и контроле массы тела при карпальном синдроме. Велосипед или велотренажер — этом не лучший вариант упражнений, так как при этом руки испытывают постоянное напряжение.
Использование физиотерапии, например ультразвука, может дать временное облегчение.
Многие люди с начинающимся синдромом (по данным ЭНМГ) обычно хорошо реагируют на использование ночной шины для нейтрального положения кисти во время сна (минимум три недели).
Инъекция (блокада) с глюкокортикоидами, например с дипроспаном, показывает хорошие результаты, если более консервативные средства не работают.
Пациенты, которым не помогают консервативные методы, или те, кто изначально пришел с тяжелой степенью заболевания, направляются для оперативного лечения.
Операция при синдроме запястного канала (СЗК) заключается в рассечении ладонной связки, которая сдавливает срединный нерв. Вероятность успеха весьма велика (более 90%), а риск осложнений минимален. Рецидив после полного рассечения ладонной связки кисти случается крайне редко. Успех операции для пациентов с нормальными данными электронейромиографии менее вероятен.
Причины и патофизиология процесса
До изобретения электронейрофизиологических исследований в 1940-х онемение пальцев чаще связывали со сдавлением плечевого сплетения шейными ребрами или другими структурами в передней части шейного отдела позвоночника. Сейчас мы достоверно знаем, что срединный нерв сдавливается в нерастяжимом жестком запястном канале, происходит демиелинизация (повреждение оболочки нервного окончания), а затем и повреждение самого аксона. Сначала повреждаются чувствительные волокна, двигательные позднее. Окончательный механизм повреждения — это еще предмет для обсуждения. На данный момент считается, что основная проблема — это повышенное давление внутри запястного канала. Это давление блокирует венозный отток, отек нарастает и происходит еще более сильное сдавление, что в результате приводит к ишемии (недостаточности кровоснабжения) нерва. Риск возникновения может быть связан со многими факторами: генетическими, медицинскими, социальными, профессиональными и демографическими. Различные сочетания этих факторов риска и приводят к развитию туннельного синдрома запястья, однако с уверенностью назвать простую и ясную причину мы на данный момент не можем.
Эпидемиология
Частота заболевания
Наиболее точная статистика есть по Соединенным Штатам Америки, там регистрируется порядка 1–3 новых случая заболевания на 1000 человек в год. В среднем порядка 50 человек из 1000 страдают синдромом запястного канала.
Есть некоторый недостаток международной статистики в этом вопросе, однако распространенность синдрома в развитых странах схожа с США, например, в Голландии регистрируется порядка 2,5 новых случаев в год, а в Великобритании порядка 70–160 из тысячи человек когда-либо обращались за помощью. О карпальном синдроме практически не слышали в развивающихся странах, к примеру, среди коренного населения ЮАР.
Смертность/угроза здоровья
Заболевание не смертельно опасное и не может привести к фатальному исходу, однако может приводить к серьезным необратимым нарушениям функции кисти, если не было проведено корректное лечение.
Чаще возникает у белых людей европеоидной расы.
Считается, что женщины болеют синдромом карпального канала в три раза чаще, чем мужчины.
Пик возникновения приходится на 45–60 лет. Только 10% пациентов с данным диагнозом младше 31 года.
Симптомы заболевания
Зачастую история и жалобы заболевания руки важнее, чем данные обследования при диагностике туннельного синдрома кисти.
Онемение и покалывание
Чаще всего люди жалуются на то, что у них из рук выпадают предметы, руки становятся “ватными” и “слабыми”, иголки и мурашки могут стать частыми гостями в пальцах.
Признаки синдрома запястного канала проявляются при определенной работе или активности:
- за рулем;
- при чтении книги/газеты;
- при работе за компьютером;
- во время письма или рисования.
Ночью неприятные ощущения заставляют проснуться и встряхнуть кистью. Некоторые отмечают, что им надо походить, опустить руку в холодную/горячую воду. Двусторонний туннельный синдром встречается довольно часто, при этом доминантная рука обычно страдает раньше и сильнее, чем другая.
Локализация
Жалобы должны быть сосредоточены на ладонной поверхности запястья и кисти в 1-2-3 и половине четвертого пальцах, это зона иннервация срединного нерва. Онемение мизинца, тыла кисти — это зона ответственности других нервов, и не характерно для синдрома карпального канала. Удивительно, что многие пациенты не могут локализовать свои симптомы и жалуются на онемение/слабость во всей руке, что не исключает данный диагноз.
Боль
Нарушение чувствительности может сопровождаться жгучей болью в ладони, которая часто распространяется в пальцы или по предплечью, иногда до локтя.
Боль в область надмыщелков локтя и выше в плече или в шее заставляет задуматься о других проблемах опорно-двигательного аппарата, с которыми туннельный синдром может сочетаться. Выявление причин этих болей требует более детальной диагностики.
Признаки, связанные с вегетативной нервной системой
Нередко пациенты жалуются на всю руку: ощущения распирания, отечности кисти и пальцев, рука может мерзнуть или, наоборот, чувствоваться горячей. Многие реагируют на окружающую температуру, плохо переносят холод. Иногда замечают изменение цвета кожи. В редких случаях появляются жалобы на изменение потоотделения на ладони. Все это связано с нарушением парасимпатической иннервации, поскольку срединный нерв содержит немалое количество вегетативных нервных волокон.
Слабость, нарушение координации
Снижение силы в руке, особенно при захватах с использованием большого пальца часто сопутствует заболеванию. Это может быть связано с потерей чувствительного ответа или болью. Объективно слабость длинного сгибателя первого пальца и глубокого сгибателя второго пальца происходит при сдавлении срединного нерва выше уровня запястного канала. При осмотре доктор поможет выявить уровень компрессии и подобрать необходимое для вас лечение.
Что можно найти при осмотре?
Клинический осмотр очень важен для исключения другой патологии опорно-двигательного аппарата или нервной системы. Также при осмотре можно выявить характерные признаки заболевания для составления дальнейшего плана обследования.
Тесты на чувствительность
Изменения чувствительности могут отмечаться по ладонной поверхности 1-2-3 пальцев и по лучевой поверхности четвертого пальца. Существует тест Semmes-Weinstein, двухточечный дискриминационный. Чаще всего в практике используется тест с уколом.
Оценка чувствительности подтверждает, что зоны вне иннервации срединного нерва в норме.
Тесты на силу
Ослабление или выпадение функции следующих мышц: 1-2 червеобразных, противопоставляющей первый палец, короткого сгибателя и короткой отводящей первый палец, указывают на повреждение моторных волокон срединного нерва дистальнее запястного канала.
Специальные тесты
Не существует 100% уверенных клинических тестов для подтверждения туннельного синдрома, оценивается их комбинация.
- Симптом Тинеля. Аккуратное постукивание над запястным каналом вызывает прострелы в пальцы. Это самый частый симптом в повседневной практике, несмотря на его низкую чувствительность и специфичность.
- Симптом Фалена. Покалывания/онемение появляется в пальцах при сгибании запястья в течение 1 минуты. Чувствительность этого теста 80%, специфичность несколько ниже.
- Тест с давлением на запястье. При надавливании на область запястья большим пальцем в течение 30 секунд появляются/усиливаются симптомы, характерные для сдавления нерва. Чувствительность 89%, специфичность 96%.
- Пальпация. Окружающие запястье мягкие ткани пальпируются на предмет новообразований или других механических причин для сдавления нерва. Чувствительность достигает 90%, специфичность 75% и более.
- Измерения для исключения “квадратного запястья”. Если толщина запястья по отношению к его ширине имеет пропорцию более 0,7, то вероятность развития туннельного синдрома составляет порядка 70%.
Причины
С самого начала стоит упомянуть, что туннельный синдром может быть ассоциирован с различными факторами. С одной стороны, можно отметить, что симптомы сильнее выражены после или во время нагрузки на кисть, с другой стороны, нельзя утверждать, что нагрузка на руку является причиной или вызывает заболевание. Ассоциируется не значит является причиной.
Демография:
- Пожилой возраст
- Женский пол
- Повышенный индекс массы тела, особенно после быстрого набора веса
- “Квадратная” форма запястья
- Брахиморфный тип строения тела (короткие руки, короткие ноги)
- Доминантная рука
- Белая европеоидная раса
Многие факторы передаются по наследству (“квадратное” запястье, толстая ладонная связка, тип строения тела). Также ассоциированные с синдромом карпального канала состояния имеют наследственную предрасположенность (диабет, болезни щитовидной железы, нефропатии, нейропатии).
Заболевания/медицинские проблемы:
- Переломы дистального отдела лучевой кости
- Острая травма запястья (резкое сгибание/разгибание)
- Новообразования, повреждения, занимающие место в запястном канале (теносиновит сгибателей, гигромы, гематомы, аневризмы, аномальные мышцы, различные опухоли, отеки)
- Диабет
- Расстройства щитовидной железы (обычно микседема)
- Ревматоидный артрит и другие воспалительные заболевания лучезапястного сустава
- Недавняя менопауза
- Гемодиализ
- Акромегалия
- Амилоидоз
Синдром запястного канала в результате специфической нагрузки на руку:
- Длительный силовой хват
- Длительное нахождение в крайнем неудобном положении
- Многократное повторение одинаковых движений
- При длительной работе с мышью и клавиатурой
- Длительное воздействие вибрации/холода
Прочие факторы развития:
- Недостаток аэробной нагрузки
- Беременность и кормление грудью
- Использование костылей/ходунков/трости
Инструментальная/лабораторная диагностика
Лабораторные тесты
Не существует анализов крови для диагностики кистевого туннельного синдрома, однако они могут быть назначены для выявления сопутствующей патологии (например, диабета или ревматоидного артрита).
Лучевая диагностика
В рутинной практике лучевая диагностика не используется.
МРТ области запястья может быть полезна в предоперационной подготовке для идентификации причин механического сдавления срединного нерва. Изменения МР-сигнала могут отмечаться при хроническом сдавлении нерва, однако они пока не имеют практического значения для определения тактики лечения заболевания.
Многие специалисты сейчас используют УЗИ в дополнение к электрофизиологическим методам исследования. УЗИ может выявить патологические процессы, которые занимают место в запястном канале, подтвердить изменения в срединном нерве (увеличение площади поперечного сечения), которые реально помогают в диагностике.
Электронейрофизиологические исследования
Электронейромиография — это диагностический инструмент первой линии для синдрома запястного канала. Отклонения, найденные на ЭНМГ в сочетании со специфичными симптомами и тестами — ключ к правильному диагнозу. Также электронейромиография позволяет исключить другие неврологические нарушения.
Электрофизиологические исследования также могут определить степень повреждения нерва, что является объективным критерием для прогноза.
Туннельный синдром обычно разделяют на легкий, средний и тяжелый. В зависимости от лаборатории границы значений для этих групп могут отличаться. В целом пациенты с изолированными чувствительными нарушениями относятся к легкой группе, а в случае присоединения моторной дисфункции переходят в среднюю группу. Подтверждение повреждения аксона (выраженное снижение или отсутствие сенсорного/моторного ответа дистальнее запястного канала) свидетельствуют о тяжелой степени заболевания.
Отслеживание динамики при выполнении ЭНМГ помогает определить дальнейший подход к заболеванию.
Другие количественные тесты, такие как термография или виброметрия, менее информативны в сравнении с ЭНМГ и не рекомендованы для практического применения.
Лечение
Физическая терапия
Поскольку доказано, что синдром запястного канала связан с ожирением и низким уровнем подвижности, то исправление этих факторов способствует улучшению состояния. Велотренажер, велосипед и прочая нагрузка с необходимостью длительного хвата не показаны при данном заболевании.
Использование физиотерапевтических приборов может дать временное облегчение. Например, коротковолновая диатермия дает значимое временное улучшение в сравнении с плацебо, включающее снижение выраженности симптомов и боли, а также улучшение функции кисти.
Эргономика и кистевая терапия
Фиксаторы на запястье, которые придают кистям правильное положение, имеют доказанную эффективность лечения в домашних условиях при использовании по ночам в течение минимум 3–4 недель.
Они являются недорогими и безопасными, поэтому при первичном выявлении заболевания нейтральную ночную шину стоит рассмотреть в первую очередь.
Специальные программы для укрепления мышц и упражнения на скольжение не получили доказательств эффективности. Массаж и мануальные техники, улучшающие скольжение нерва, не имеют доказанного лечебного эффекта. Изменения эргономики рабочего места (настройки стола, стула, положения тела), смена оборудования или инструмента не эффективны при уже подтвержденном синдроме.
Изготовление индивидуальной шины
Большинство людей с туннельным синдромом руки на ранней стадии хорошо реагируют на консервативную терапию, которая в первую очередь состоит из использования ночного фиксатора в течение трех недель. Готовые шины из ортопедических салонов могут дать улучшение, но индивидуальные удобнее и более эффективны, поэтому являются предпочтительными. Можно сказать, что сформованная по руке пациента шина из специального пластика (ортез) — это лучший выбор для начальной лечебной терапии синдрома запястного канала.
Медикаментозная терапия
Инъекции стероидов в запястный канал показали эффективность в течение длительного времени при условии, что другие способы были неэффективны. Блокады могут быть незаменимы в случае противопоказаний к оперативному лечению, например, при беременности. Ультразвуковые измерения срединного нерва руки позволяют предсказать эффективность блокады со стероидами. Ультразвуковая навигация при выполнении блокады не приводит к снижению осложнений или усилению эффекта от проведенной блокады.
Антиконвульсанты, такие как габапентин или прегабалин, которые назначают при различной нейропатической боли, могут быть использованы и при синдроме запястного канала.
Нестероидные противовоспалительные препараты (НПВС) и/или диуретики иногда имеют некоторую эффективность у пациентов с особенными состояниями (при задержке жидкости или теносиновите сухожилий сгибателей)
Однако в целом для всех пациентом с синдромом карпального канала эффективность габапентина, диуретиков или НПВС противоречива. В соответствии с руководством Американской Ассоциации Ортопедов системное применение лекарственных средств (таблетки, внутримышечные инъекции, капельницы) не более эффективно, чем плацебо для лечения туннельного синдрома. В дополнение стоит заметить, что добавки с витаминами группы В (В-6 и В-12) также не дают доказанного улучшения.
Хирургическое лечение
Записаться на консультацию
У пациентов, для которых консервативная терапия не дала своего результата, или для тех, кто изначально приходит на прием с тяжелой степенью синдрома карпального канала (по данным ЭНМГ), есть показания для проведения операции. Хирургическое рассечение ладонной связки приводит с высокой долей вероятности (более 90%) к значимому улучшению с низким уровнем осложнений. Успех хирургического лечения снижается для людей с нормальной электромиографией.
Операция по декомпрессии запястного канала проводится под местной анестезией в амбулаторной операционной. Для проведения такой операции не требуется госпитализация или участие анестезиолога.
Операция может выполняться с использованием классического широкого доступа, а также миниинвазивно с или без применения эндоскопического оборудования. Отдаленные результаты корректно проведенной операции сопоставимы для разных способов вмешательства.
Подробности хирургического вмешательства и его необходимость стоит обсудить в вашем случае стоит обсудить с кистевым хирургом.
Что делать после выявления?
При первичном назначении консервативной терапии запястного канала необходима повторная консультация специалиста в течение 4–6 недель для оценки эффективности.
Пациент, которые не достигли желаемого результата при консервативном лечении, должны быть направлены на хирургическую декомпрессию запястного канала.
Если симптомы сохраняются после операции, требуется контроль ЭНМГ.
Повторное назначение исследование следует делать не раньше 3 месяцев после операции.
Профилактика
Для туннельного синдрома не существует доказано эффективных способов профилактики.
Осложнения
При отсутствии терапии срединный нерв продолжает повреждаться, что приводит к необратимому нарушению функции кисти и беспомощности. При длительным не лечении у некоторых людей развивается постоянная боль в запястье и кисти.
Прогноз
Туннельный синдром запястья обычно со временем прогрессирует и может привести к необратимому повреждению срединного нерва. Может ли консервативный подход предотвратить прогрессирование, на данный момент неясно.
Даже после оперативной декомпрессии запястного канала частичное возвращение симптомов СЗК по прошествии нескольких лет возможно (порядка треть пациентов в течение 5 лет).
При раннем выявлении до 90% пациентов отмечают улучшение при консервативном лечении, что не исключает необходимость операции в будущем.
Пациенты с сопутствующей патологией (диабет или перелом лучевой кости и прочие) имеют относительно худший прогноз в сравнении с теми, у кого отсутствуют подобные факторы.
Пациенты с нормальными данными ЭНМГ с меньшей вероятностью получат улучшение после операции по сравнению с теми, у кого компрессия срединного нерва подтверждена.
Пациенты с подтвержденным аксональным повреждением имеют худший прогноз для полного восстановления нерва.
Что надо знать пациенту?
“Ассоциирован” — не значит “является причиной”.
Сосуществование двух состояний совершенно не означает, что между ними есть причинно-следственная связь. Например: работа руками вызывает онемение в пальцах, характерное для кистевого синдрома, также как нагрузка вызывает загрудинные боли при ишемической болезни сердца. Такая ассоциация не означает, что нерв повреждается от работы руками или ему делается хуже. Равно как и легкие упражнения полезны при ишемической болезни сердца.
Избегать крайностей.
Если рука подвергается большим силовым, повторяющимся, вибрационным нагрузкам, длительно находится в крайних положениях сгибания/разгибания, то следует найти пути избежать подобных ситуаций во время труда и отдыха.
Упражнения — хорошо!
Повышенный индекс массы тела и низкий уровень физической активности способствуют развитию синдрома запястного канала.
Возможно, Вас заинтересует:
- Застарелый перелом пальца
- Результат реконструктивной операции после несросшегося перелома лучевой кости
- Перелом ладьевидной кости
Боль и дискомфорт в запястье могут появиться в любом возрасте. Особенно часто они беспокоят тех, кто по роду деятельности много пишет или работает за компьютером. Простой комплекс упражнений помогает справиться с болевым синдромом, если его причина – не серьезное заболевание. Как понять, что ваши суставы кисти в порядке и всего лишь требуют отдыха?
Боль в запястье доставляет большие неудобства в повседневной жизни
Определяем причину
Чаще всего боль в запястье появляется после травмы. Спортсмены, особенно легкоатлеты, приземляются на руки и не всегда делают это удачно. Однако получить банальный ушиб можно и дома, сидя на диване. Болезненность возникает не только вследствие перелома, вывиха или растяжения, но также после частых микротравм.
5 наиболее частых причин боли в запястье
- Неудобная поза руки и как следствие – спазмы мышц.
Люди, работающие за компьютером или активно пишущие шариковой ручкой по бумаге, подвергают кисти повышенной нагрузке. Если не выполнять гимнастику для кистей рук, рано или поздно разовьется «туннельный синдром» – произойдет защемление срединного нерва. Патология требует медицинского вмешательства и не проходит самостоятельно.
- Остеоартроз.
Из-за монотонных движений хрящи в суставе истираются и истончаются. При артрозе кисти любое движение вызывает боль, особенно если заболевание прогрессировало до второй или третьей стадии. Вылечить недуг невозможно, но состояние верхних конечностей можно поддерживать с помощью периодических курсов внутрисуставных инъекций протеза синовиальной жидкости, например «Нолтрексин».
Иногда причина боли в запястье – остеоартроз, истончение суставного хряща
- Синовит.
Воспаление синовиальной оболочки сустава бывает само по себе или в комплексе с артрозом. Ткани опухают, метаболизм в них замедляется, движения кистью вызывают боль. Первая помощь при таком недуге – снять воспалительный процесс.
- Тендинит.
Иногда в запястье воспаляются сухожилия – после чрезмерных физических нагрузок или непролеченных травм. Симптомы схожи с воспалением синовиальной оболочки, однако схема терапии отличается. Поэтому ставить диагноз и назначать лечение должен специалист.
- Ревматоидный артрит.
Еще одно заболевание воспалительной природы, поражающее соединительную ткань. Как и два предыдущих, оно сопровождается характерными симптомами – боль в теле, общая слабость, онемение, потеря чувствительности. Иногда повышается температура тела.
Так выглядит воспаленный сустав кисти
Отличия характера боли при разных заболеваниях
Болит запястье – такая жалоба неинформативна: боль может быть ноющей или резкой, постоянной или эпизодической. Она может сопровождаться покраснением и повышением температуры или нет. Поэтому установить диагноз может только специалист. Кто это будет – ортопед-травматолог, хирург или невролог, – зависит от характера боли.
- Растяжение сопровождается ноющей болью и припухлостью.
- Если при таких же симптомах при движении появляется сильная боль, есть вывих или перелом.
- Если вы ощущаете в запястье легкую болезненность и усталость, скорее всего, у вас просто перенапряжение.
- На туннельный синдром указывает сильная боль при движении, покалывание у основания ладони, онемение пальцев.
- Если слышны хруст и щелчки, появилось местное повышение температуры, присутствует острая боль, велика вероятность тендинита.
- Остеоартроз часто протекает без боли, она появляется на поздних стадиях. Однако в месте повреждения заметна деформация сустава.
- На ревматоидный артрит указывают сниженная подвижность и опухшие кисти рук, боль и деформация сустава кисти.
- Если при этом есть слабость, головная боль, повышена температура тела, можно заподозрить синовит.
В зависимости от характера боли – вам нужна помощь ортопеда, хирурга или невролога
Особенности диагностики
Единственная ситуация, когда вы можете обойтись без консультации ортопеда или невролога, – это мышечные спазмы. В остальных случаях необходимо пройти диагностику и определить причину. Специалист может направить на рентген запястий (при травмах), на МРТ сустава, КТ или УЗИ.
Показательным будет и анализ крови, который четко покажет наличие или отсутствие в организме инфекционного агента. При подозрении на артроз, артрит или тендинит иногда показан анализ синовиальной жидкости.
Выполнять эти естественные и простые упражнения для суставов рук можно в любой момент с профилактической целью:
Чем вы можете помочь себе до постановки диагноза
Пока точная причина боли не определена, обеспечьте суставу покой и позаботьтесь об обездвижении больной конечности. С этой целью можно использовать самодельную повязку. Если беспокоят сильные боли, сделайте холодный компресс или примите по рекомендации врача анальгетик.
После постановки диагноза специалист назначит лечение. В зависимости от болезни это могут быть противовоспалительные препараты, лекарства для снятия отеков, хондропротекторы или протез синовиальной жидкости. Схема отличается для каждой болезни, поэтому заниматься самолечением нельзя – можно навредить.
Если причина ваших болей в запястье – банальное перенапряжение, усталость мышц и неудобная поза, чаще изменяйте положение рук, делайте перерывы в монотонной деятельности. Разомните и помассируйте кисти, выдохните – и руки снова вернутся в нормальное состояние!